Содержание
Русско-казахский словарь
` 1 2 3 4 5 6 7 8 9 0 - = Backspace Tab q w e r t y u i o p [ ] \ Delete CapsLock a s d f g h j k l ; ‘ Enter Shift z x c v b n m , . /
МФА:
син.
Основная словарная статья:
Нашли ошибку? Выделите ее мышью!
Короткая ссылка:
В словаре имеются схожие по написанию слова:
Вы можете добавить слово/фразу в словарь.Не нашли перевода? Напишите Ваш вопрос в форму ВКонтакте, Вам, скорее всего, помогут:
Правила:
- Ваш вопрос пишите в самом верхнем поле Ваш комментарий…, выше синей кнопки Отправить. Не задавайте свой вопрос внутри вопросов, созданных другими.
- Ваш ответ пишите в поле, кликнув по ссылке Комментировать или в поле Написать комментарий…, ниже вопроса.
- Размещайте только небольшие тексты (в пределах одного предложения).
- Не размещайте переводы, выполненные системами машинного перевода (Google-переводчик и др.)
- Не засоряйте форум такими сообщениями, как «привет», «что это» и своими мыслями не требующими перевода.
- Не пишите отзывы о качестве словаря.
- Рекламные сообщения будут удалены. Авторы получают бан.
%d0%bf%d1%80%d0%b5%d0%b4%d0%bb%d0%b5%d0%b6%d0%b0%d0%bd%d0%b8%d0%b5%20%d0%bf%d0%bb%d0%be%d0%b4%d0%b0%20%d0%bf%d0%b5%d1%80%d0%b5%d0%b4%d0%bd%d0%b5%d0%b3%d0%be%d0%bb%d0%be%d0%b2%d0%bd%d0%be%d0%b5 — с русского на все языки
Все языкиРусскийАнглийскийИспанский────────Айнский языкАканАлбанскийАлтайскийАрабскийАрагонскийАрмянскийАрумынскийАстурийскийАфрикаансБагобоБаскскийБашкирскийБелорусскийБолгарскийБурятскийВаллийскийВарайскийВенгерскийВепсскийВерхнелужицкийВьетнамскийГаитянскийГреческийГрузинскийГуараниГэльскийДатскийДолганскийДревнерусский языкИвритИдишИнгушскийИндонезийскийИнупиакИрландскийИсландскийИтальянскийЙорубаКазахскийКарачаевскийКаталанскийКвеньяКечуаКиргизскийКитайскийКлингонскийКомиКомиКорейскийКриКрымскотатарскийКумыкскийКурдскийКхмерскийЛатинскийЛатышскийЛингалаЛитовскийЛюксембургскийМайяМакедонскийМалайскийМаньчжурскийМаориМарийскийМикенскийМокшанскийМонгольскийНауатльНемецкийНидерландскийНогайскийНорвежскийОрокскийОсетинскийОсманскийПалиПапьяментоПенджабскийПерсидскийПольскийПортугальскийРумынский, МолдавскийСанскритСеверносаамскийСербскийСефардскийСилезскийСловацкийСловенскийСуахилиТагальскийТаджикскийТайскийТатарскийТвиТибетскийТофаларскийТувинскийТурецкийТуркменскийУдмурдскийУзбекскийУйгурскийУкраинскийУрдуУрумскийФарерскийФинскийФранцузскийХиндиХорватскийЦерковнославянский (Старославянский)ЧеркесскийЧерокиЧеченскийЧешскийЧувашскийШайенскогоШведскийШорскийШумерскийЭвенкийскийЭльзасскийЭрзянскийЭсперантоЭстонскийЮпийскийЯкутскийЯпонский
Все языкиРусскийАнглийскийИспанский────────АлтайскийАрабскийАрмянскийБаскскийБашкирскийБелорусскийВенгерскийВепсскийВодскийГреческийДатскийИвритИдишИжорскийИнгушскийИндонезийскийИсландскийИтальянскийКазахскийКарачаевскийКитайскийКорейскийКрымскотатарскийКумыкскийЛатинскийЛатышскийЛитовскийМарийскийМокшанскийМонгольскийНемецкийНидерландскийНорвежскийОсетинскийПерсидскийПольскийПортугальскийСловацкийСловенскийСуахилиТаджикскийТайскийТатарскийТурецкийТуркменскийУдмурдскийУзбекскийУйгурскийУкраинскийУрумскийФинскийФранцузскийЦерковнославянский (Старославянский)ЧеченскийЧешскийЧувашскийШведскийШорскийЭвенкийскийЭрзянскийЭсперантоЭстонскийЯкутскийЯпонский
%d0%bf%d1%80%d0%b5%d0%b4%d0%bb%d0%b5%d0%b6%d0%b0%d0%bd%d0%b8%d0%b5%20%d0%bf%d0%bb%d0%be%d0%b4%d0%b0%20%d0%b3%d0%be%d0%bb%d0%be%d0%b2%d0%bd%d0%be%d0%b5 — со всех языков на все языки
Все языкиРусскийАнглийскийИспанский────────Айнский языкАканАлбанскийАлтайскийАрабскийАрагонскийАрмянскийАрумынскийАстурийскийАфрикаансБагобоБаскскийБашкирскийБелорусскийБолгарскийБурятскийВаллийскийВарайскийВенгерскийВепсскийВерхнелужицкийВьетнамскийГаитянскийГреческийГрузинскийГуараниГэльскийДатскийДолганскийДревнерусский языкИвритИдишИнгушскийИндонезийскийИнупиакИрландскийИсландскийИтальянскийЙорубаКазахскийКарачаевскийКаталанскийКвеньяКечуаКиргизскийКитайскийКлингонскийКомиКомиКорейскийКриКрымскотатарскийКумыкскийКурдскийКхмерскийЛатинскийЛатышскийЛингалаЛитовскийЛюксембургскийМайяМакедонскийМалайскийМаньчжурскийМаориМарийскийМикенскийМокшанскийМонгольскийНауатльНемецкийНидерландскийНогайскийНорвежскийОрокскийОсетинскийОсманскийПалиПапьяментоПенджабскийПерсидскийПольскийПортугальскийРумынский, МолдавскийСанскритСеверносаамскийСербскийСефардскийСилезскийСловацкийСловенскийСуахилиТагальскийТаджикскийТайскийТатарскийТвиТибетскийТофаларскийТувинскийТурецкийТуркменскийУдмурдскийУзбекскийУйгурскийУкраинскийУрдуУрумскийФарерскийФинскийФранцузскийХиндиХорватскийЦерковнославянский (Старославянский)ЧеркесскийЧерокиЧеченскийЧешскийЧувашскийШайенскогоШведскийШорскийШумерскийЭвенкийскийЭльзасскийЭрзянскийЭсперантоЭстонскийЮпийскийЯкутскийЯпонский
Все языкиРусскийАнглийскийИспанский────────АймараАйнский языкАлбанскийАлтайскийАрабскийАрмянскийАфрикаансБаскскийБашкирскийБелорусскийБолгарскийВенгерскийВепсскийВодскийВьетнамскийГаитянскийГалисийскийГреческийГрузинскийДатскийДревнерусский языкИвритИдишИжорскийИнгушскийИндонезийскийИрландскийИсландскийИтальянскийЙорубаКазахскийКарачаевскийКаталанскийКвеньяКечуаКитайскийКлингонскийКорейскийКрымскотатарскийКумыкскийКурдскийКхмерскийЛатинскийЛатышскийЛингалаЛитовскийЛожбанМайяМакедонскийМалайскийМальтийскийМаориМарийскийМокшанскийМонгольскийНемецкийНидерландскийНорвежскийОсетинскийПалиПапьяментоПенджабскийПерсидскийПольскийПортугальскийПуштуРумынский, МолдавскийСербскийСловацкийСловенскийСуахилиТагальскийТаджикскийТайскийТамильскийТатарскийТурецкийТуркменскийУдмурдскийУзбекскийУйгурскийУкраинскийУрдуУрумскийФарерскийФинскийФранцузскийХиндиХорватскийЦерковнославянский (Старославянский)ЧаморроЧерокиЧеченскийЧешскийЧувашскийШведскийШорскийЭвенкийскийЭльзасскийЭрзянскийЭсперантоЭстонскийЯкутскийЯпонский
Предлежание плода: аномалии | EUROLAB
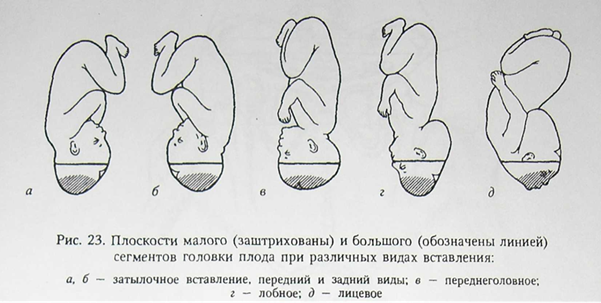
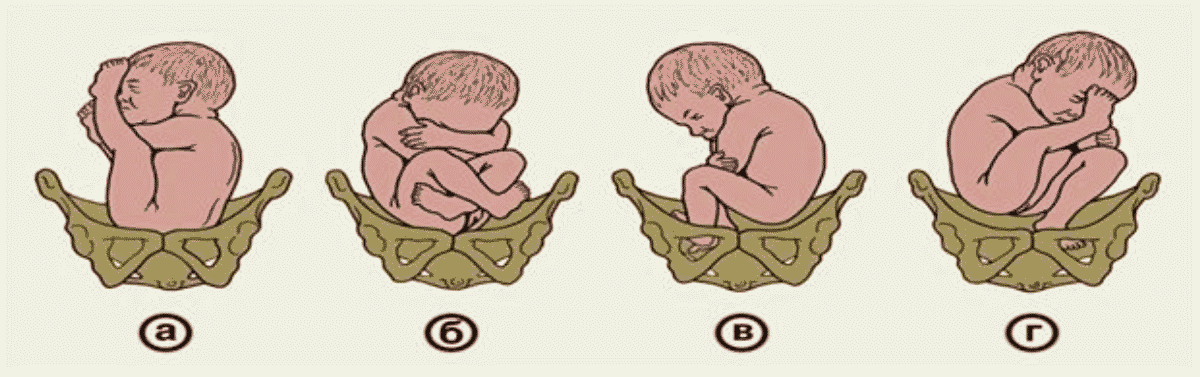
К аномальным предлежаниям плода относятся разгибательные головные предлежания (лицевое, лобовое, теменной), персистирующий задний вид затылочного предлежания и сложные предлежания (предлежание верхней конечности плода, что затрудняет затылочное предлежание; плечевое предлежание при поперечном положении плода).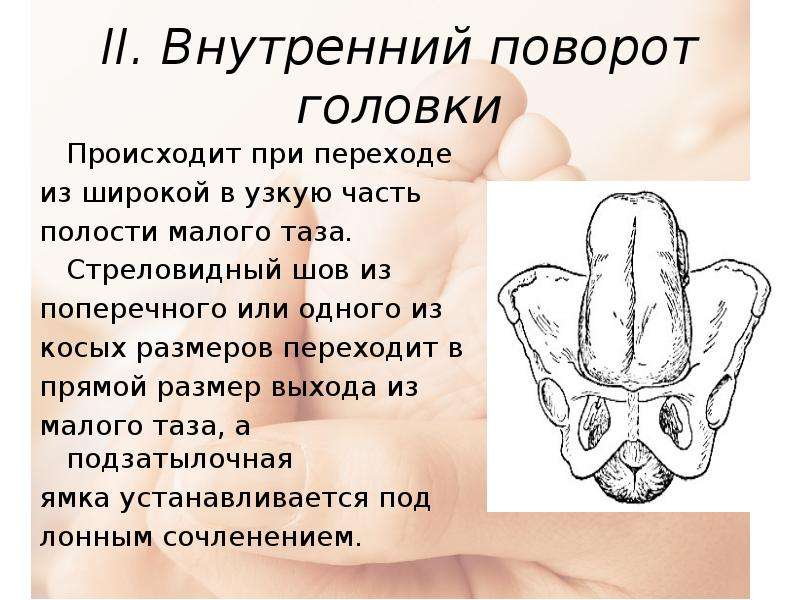
Разгибательные главные предлежания плода
Причинами разгибательных предлежаний могут быть:
- сужение таза матери (особенно входа в таз, например, при плоском тазе),
- большие размеры головки плода,
- пороки развития (анэнцефалия, гидроцефалия),
- снижение тонуса тканей родовых путей и передней брюшной стенки матери, особенно у повторнородящих,
- опухоли таза и плода,
- обвитие шеи плода пупочным канатиком.
Течение родов замедляется, могут возникать признаки диспропорции между плодом и тазом матери.
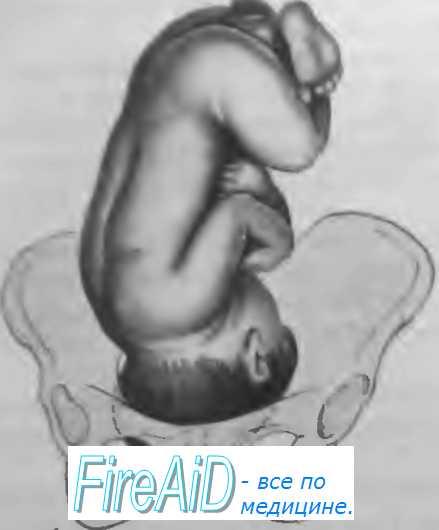
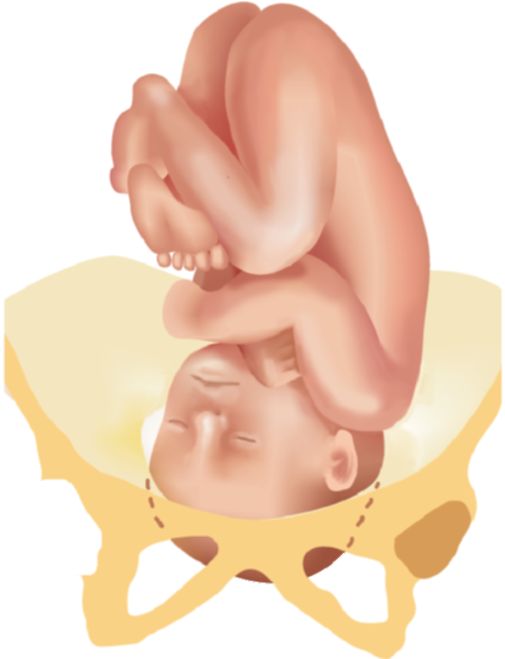
Лицевое предлежание плода. Лицевое предлежание наблюдается в 0,2% родов. При этом головка плода максимально разогнута так, что затылок находится в тесном контакте со спинкой плода.
Диагноз лицевого предлежания плода может быть определен при вагинальном исследовании и пальпации носа, рта, глаз или подбородок плода. Если подбородок плода направлено кпереди, под симфиз, влагалищные роды могут быть успешными (задний вид).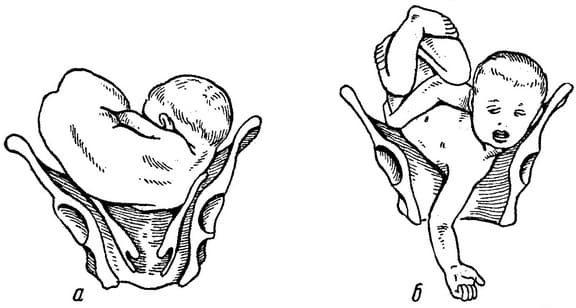
Биомеханизм родов при лицевом предлежании. Лицевое предлежание редко диагностируется до начала родов. При вагинальном исследовании может проявляться лобное предлежание, которое переходит в лицевое с началом родовой деятельности.
Головка вставляется в таз вертикальным размером, который равен 9,5 см. Лицевая линия размещается в поперечном или косом размере входа в таз, подбородок и переднее темечко находятся на одном уровне. Затем, вместо сгибания, головка максимально разгибается, и подбородок плода опускается ниже, чем переднее темечко, и в этом положении головка вступает в таз. Внутренний поворот головки происходит так, что лицевая линия переходит в прямой диаметр выхода таза, а подбородок подходит под лобковый симфиз.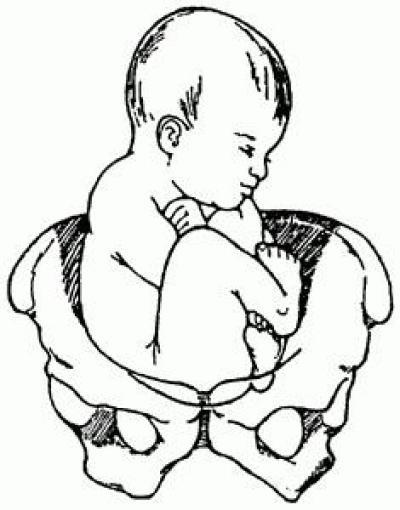
С образованием заднего вида лицевого предлежания лицо опускается, пока не произойдет рождение подбородок, а угол между нижней челюстью и шеей плода подойдет под нижний край лобкового симфиза. У точки фиксации — подъязычной кости — происходит сгибание головки, и последовательно рождаются лоб, темя, затылок плода. Головка прорезывается окружностью, соответствующей вертикальному размеру головки (33 см). Затем происходит наружный поворот головки, внутренний поворот туловища и рождение плода.
Родовая опухоль локализуется в области рта и подбородка плода, конфигурация головки является долихоцэфаличной.
Лобное предлежание плода. Под лобовым предлежанием понимают предлежание головки плода участком, который находится над краем орбит.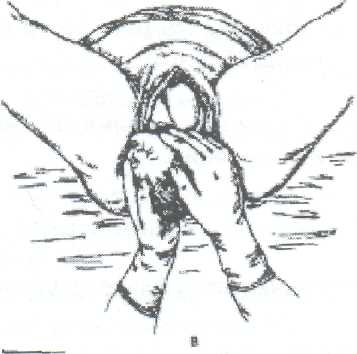 При вагинальном исследовании с ведущей осью таза обнаруживают лоб плода, лобный шов размещается в поперечном размере входа в таз; с одной стороны пальпируются переносицу и глазные дуги, с другой — передний угол переднего родничка.
При вагинальном исследовании с ведущей осью таза обнаруживают лоб плода, лобный шов размещается в поперечном размере входа в таз; с одной стороны пальпируются переносицу и глазные дуги, с другой — передний угол переднего родничка.
Лобное предлежание является средней позиции между сгибанием головки (затылочное предлежание) и разгибанием (лицевое предлежание). В случае лобового предлежание головка плода вставляется в таз своим наибольшим диаметром. Итак, если головка плода не очень мала или таз не очень большой, лобное предлежание должно перейти в затылочное (сгибание головки) или лицевое (разгибание головки) для влагалищного родоразрешения.
Если плод недоношенный или очень мал, после установки головки плода лобным швом в поперечном размере входа в таз происходит разгибание головки так, что ведущей точкой становится центр лба, который первым опускается в родильный канал по оси таза.
Внутренний поворот головки осуществляется на 90 °, и лобовой шов переходит из поперечного в косой, а затем — в прямой размер выхода таза. Верхняя челюсть подходит под нижний край лобкового симфиза, образуя первую точку фиксации, вокруг которой начинается сгибание головки и рождение ее до затылочного бугра. Затылочный бугор фиксируется на верхушке копчика и образует вторую точку фиксации, вокруг которой головка начинает разгибание, и рождаются верхняя и нижняя челюсть плода. Головка проходит выход таза наибольшим — большим косым диаметром. Родовая опухоль локализуется на лбу, от глазных дуг к углу переднего родничка. Конфигурация головки в профиль напоминает треугольник с верхушкой у лба.
Верхняя челюсть подходит под нижний край лобкового симфиза, образуя первую точку фиксации, вокруг которой начинается сгибание головки и рождение ее до затылочного бугра. Затылочный бугор фиксируется на верхушке копчика и образует вторую точку фиксации, вокруг которой головка начинает разгибание, и рождаются верхняя и нижняя челюсть плода. Головка проходит выход таза наибольшим — большим косым диаметром. Родовая опухоль локализуется на лбу, от глазных дуг к углу переднего родничка. Конфигурация головки в профиль напоминает треугольник с верхушкой у лба.
Теменное (переднеголовное) предлежание плода. Теменное (переднеголовное) предлежание характеризуется наименьшей степенью разгибание головки, по сравнению с лицевым и лобовым предлежанием.
Биомеханизм родов. Головка при переднеголовном предлежании вставляется в таз сагиттальный швом в поперечном, редко — в косом диаметре входа в таз прямым размером (12 см) в отличие от малого косого (9,5 см) при затылочном предлежании. Затем головка несколько разгибается так, что ее ведущей точкой становится переднее темечко.
Затем головка несколько разгибается так, что ее ведущей точкой становится переднее темечко.
Передняя теменная кость опускается в таз первой (передний асинклитизм). Лобная и затылочная кости могут быть сдвинуты под теменные. Внутренний поворот головки происходит так, что переднее темечко возвращается к лобковому симфизу. Далее под нижний край симфиза подходит переносицы плода, образуя первую точку фиксации.
Вокруг этой точки фиксации головка плода сгибается, и рождаются темя и затылок плода. Затем образуется вторая точка фиксации — затылочный бугор, вокруг которого головка разгибается, и рождаются лоб и лицо плода. Головка прорезывается прямым размером, равным 12 см, и окружностью, равной 34 см. Родовая опухоль локализуется в этом случае в области большого родничка; головка плода имеет брахицефаличную конфигурацию и напоминает башню.
Плечевое предлежание плода
Если плод находится в поперечном положении, во вход таза может вставиться плечо плода. Диагноз плечевого предлежания должен быть подтвержден данными абдоминального (приемы Леопольда), вагинального и ультразвукового исследования. Если не произойдет спонтанной конверсии в затылочное предлежание, плечевое предлежание является показанием к плановому кесареву сечению в связи с риском выпадения пупочного канатика, разрыва матки в начале родовой деятельности.
Если не произойдет спонтанной конверсии в затылочное предлежание, плечевое предлежание является показанием к плановому кесареву сечению в связи с риском выпадения пупочного канатика, разрыва матки в начале родовой деятельности.
Сложные предлежание плода
Предлежание конечности плода рядом с головкой или ягодицами называют сложным предлежанием. Частота сложных предлежаний равна менее 1: 1000 беременностей и растет при недоношенной, многоплодной беременности, многоводии и клинически узком тазе. Частым осложнением сложных предлежаний плода является выпадение пупочного канатика.
Диагноз часто определяется при вагинальном исследовании на основании присутствия конечности плода рядом с большой предлежащей частью (головкой или ягодицами). Важным является определение характера конечности плода (ручка или ножка). Ультрасонография может помочь определению характера сложного предлежание плода.
Ведение родов. Аномальные предлежания плода в большинстве случаев требуют проведения оперативного родоразрешения путем кесарева сечения. Если принимается решение о попытки влагалищных родов, следует уделить внимание предотвращению выпадения пупочного канатика и мониторинга ЧСС плода, контроля за ходом родов путем частых влагалищных исследований.
Если принимается решение о попытки влагалищных родов, следует уделить внимание предотвращению выпадения пупочного канатика и мониторинга ЧСС плода, контроля за ходом родов путем частых влагалищных исследований.
Персистирующий задний вид затылочного предлежания
Наиболее частым предлежанием плода в начале родов является затылочное предлежание, когда сагиттальный шов находится в поперечном положении в плоскости входа в таз, а малый родничок — справа или слева. Согласно основным моментами биомеханизма родов, из поперечного положения сагиттальный шов должен перейти в один из косых размеров плоскости входа в таз, обычно в правый косой размер (затылок плода делает дугу в 135 °). Но иногда сагиттальный шов остается в поперечном положении или переходит в левый косой размер плоскости входа в таз, и затылок делает дугу в 45 °. В этом тазу может наблюдаться замедление или прекращение родов. Диагноз подтверждается при вагинальном исследовании при пальпации швов и родничков плода.
Ведущей точкой является малый родничок. Головка плода прорезывается в стадии сгибания, средним косым размером. Под лобковые сочленения подходит большой родничок, на котором обычно размещается родовая опухоль. Головка вытянута в направлении большого косого размера.
Головка плода прорезывается в стадии сгибания, средним косым размером. Под лобковые сочленения подходит большой родничок, на котором обычно размещается родовая опухоль. Головка вытянута в направлении большого косого размера.
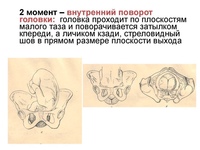
Биомеханизм родов в заднем виде затылочного предлежания. Установка головки во вход таза происходит так же, как и при переднем виде затылочного предлежания — сагиттальной швом в одном из косых размеров входа таза, заднее темечко возвращено кзади. В дальнейшем имеет место сгибание головки, заднее темечко становится ведущей точкой. При внутреннем поворота головки затылок плода поворачивается или на 135 ° — тогда роды заканчиваются в переднем виде, или на 45 ° (например, при слабости родовой деятельности) — тогда затылок возвращается кзади, и роды идут в заднем виде.
После окончания внутреннего поворота головка опустилась на тазовое дно, пределом волосистой части лба (передним краем переднего родничка) подходит под симфиз и вокруг этой точки фиксации осуществляет дополнительное сгибание. Затылок опускается, и подзатылочная ямка подходит к верхушке копчика. Образуется вторая точка фиксации, вокруг которой происходит разгибание головки, и она прорезывается в среднем косом размере (10 см) окружностью, равной 33 см. Родовая опухоль располагается в области переднего (большого) родничка, конфигурация головки долихоцефаличная.
Затылок опускается, и подзатылочная ямка подходит к верхушке копчика. Образуется вторая точка фиксации, вокруг которой происходит разгибание головки, и она прорезывается в среднем косом размере (10 см) окружностью, равной 33 см. Родовая опухоль располагается в области переднего (большого) родничка, конфигурация головки долихоцефаличная.
Обычно в течение опускания головки в таз задний вид затылочного предлежания переходит в передний. Если этого не происходит, возможны прекращения или замедления родов. При ведении родов при заднем виде затылочного предлежания избирается выжидательная тактика. Но спонтанное влагалищное родоразрешение не всегда возможно. При замедлении второго периода родов применяются акушерские щипцы или вакуум-экстрактор. Возможно рождение в заднем виде затылочного предлежания или ротация головки мануально, в Шипке, и с помощью вакуум-экстрактора. Если оперативное влагалищное родоразрешение не является успешным, выполняют кесарево сечение.
Персистирующее положение головки сагиттальной швом в поперечном размере таза чаще имеет место при платипелоидном (плоском) тазе. При полностью раскрытой шейке матки может быть осуществлена попытка мануальной ротации головки в передний вид затылочного предлежания, при полном раскрытии шейки матки с этой целью можно использовать акушерские щипцы или вакуум-экстрактор. Применение вакуум-экстрактора может способствовать ауторотации головки в передний вид затылочного предлежания.
При полностью раскрытой шейке матки может быть осуществлена попытка мануальной ротации головки в передний вид затылочного предлежания, при полном раскрытии шейки матки с этой целью можно использовать акушерские щипцы или вакуум-экстрактор. Применение вакуум-экстрактора может способствовать ауторотации головки в передний вид затылочного предлежания.
| |||
Младенцы в заднем положении затылка значительно чаще нуждаются в экстренном кесаревом сечении по сравнению с детьми в поперечном положении затылка во втором периоде родов: проспективное обсервационное исследование — Tempest — 2020 — Acta Obstetricia et Gynecologica Scandinavica
Основной комитет UK-ARCOG: Бассель Ваттар, Дженнифер Тэмблин, Уильям Парри-Смит, Мэтью Прайор, Дивья Чандрасекаран.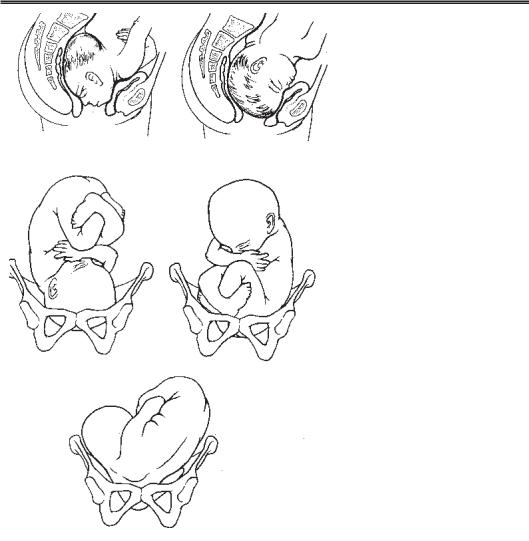
Представители регионального подразделения Ист-Мидлендс (руб.): Шайли Саху Бансали, Гитанджали Бореговда, Фульва Дэйв, Джули Гивер, Мохита Гупта, Сесилия Иясере, Кейт Джонс, Виджая Каранам, Джессика Плейер.
Мерсисайд (руб.): Даксина Бхатт, Зои Бойс, Сиара Карпентер, Хелен Кларк, Трент Корр, Сара Дауле, Джемма Иган, Смита Джордж, Филипа Харрис, Робби Керр, Нира Рамачандран, Дженнифер Рэймидж, Рэйчел Тилдесли.
Региональный руководитель Северо-восточной Темзы: (RL) Кирсти Патерсон, (RUR) Фердуси Ахтер, Анна Макдугалл, Оби Оджукву, Катарина Тварозкова.
Северная Англия: (RL) Никола Рэмшоу, (RUR) Мишель Крид, Кейт Дэнби, Эми Фишер, Рози Грейнджер, Дорота Харди, Ребекка Ловелл, Аист Маккормик, Мелисса Пирс, Хайди Стеллинг, Рут Томпсон, Саймон Уильямс, Элисон Воннакотт, Дж. Йорк.
Северная Шотландия: (RL) Атия Камран, (RUR) Джанди Фернандес.
Северо-запад: (RL) Ламия Зафрани, (RUR) Ангус Конахер, Дина Таннус, Сьюзан Трейси.
Полуостров: (RL) Луиза Мэннинг, (RUR) Алекс Бэйн, Джессика Браски, Александра Дехнель, Саяка Окано, Элеонора Райнер.
Северн: (RL) Фиона Дэй, (RUR) Алаа Абду, Сара Ченнинг, Саманта Хейворд, Сара Ингамеллс, Мари О’Салливан.
Уэльс: (RL) Саманта Джонс, (RUR) Типсвало Дэй, Норин Хак, Киран Джилани, Ангарад Джонс, Лиза Пилкингтон, Рут Робертс, Кэт Стоун, Кэрил Томас.
Уэссекс: (RL) Марк Дэйви, (RUR) Джанет Берри, Срабини Мукерджи, Джемма Найтингейл, Маргарет Перумалла, Кэтрин Джонстон, Сара Смит.
Уэст-Мидлендс: (RL) Гришам Смотри, Камана Субба, (RUR) Маусуми Гош, Нидхи Гулати, Сарра Мерзуги, Чимвемве Мити, Мохаммад Мохамед, Юлия Николсон, Радхае Рагхаван, Приядхаршини Ситэтараман, Хелин Ситхараман, Приядхаршини Ситхараман Тан, Лаура Телятина, Рабия Захид.
Западная Шотландия: (RL) Шиталь Мадари, Клэр МакКормак, (RUR) Катриона Барлоу, Лаура Битти, Ануша Д’Са, Фиона Хендри, Иэн Мартин, Виктория Макальпайн-Скотт, Дэниел Шорт.
Западный Йоркшир: (RL) Джон Далтон, (RUR) Сара Картленд, Элизабет Доксфорд-Хук, Судипти Какара, Том Петтингер, Малкольм Скотт, Джеймс Тибботт.
Неонатальные исходы родов в заднем положении затылка при отработке отсроченного толчка: когортное исследование | BMC для беременных и родов
В условиях, когда практикуется отсроченное толкание, нет повышенного риска ацидемии в задней части затылка по сравнению с родами в передней части затылка.Задние роды в затылке связаны с повышенным риском оценки по шкале Апгар <7 через 5 мин, госпитализации новорожденных и комбинированной заболеваемости. В анализе, стратифицированном по способу родоразрешения, повышенный риск ацидемии при уровне pH <7,10, а также краткосрочная заболеваемость были обнаружены при спонтанных родах в задней части влагалища, в то время как роды с помощью кесарева сечения снизили потребность в неонатальной помощи и риск общая заболеваемость на 45% по сравнению с передним затылком.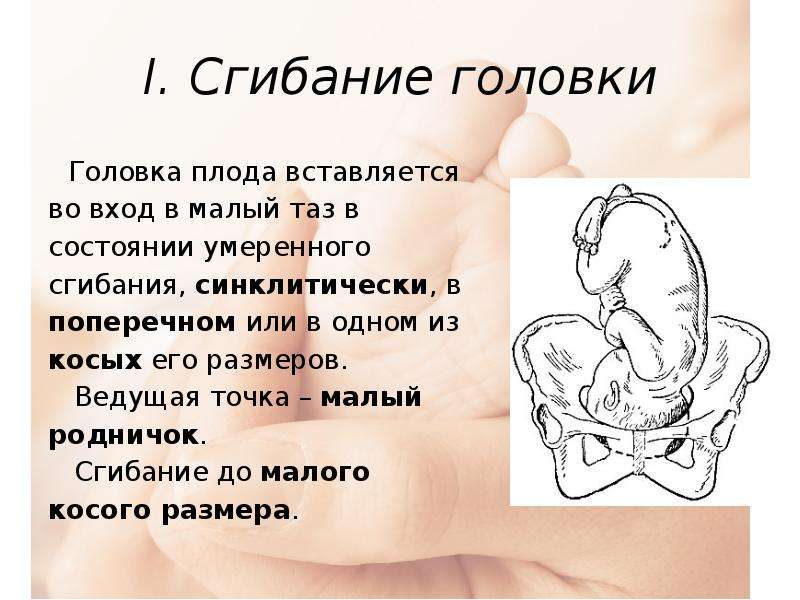
Это исследование ограничено ретроспективным дизайном, и мы признаем, что дополнительные потенциальные искажающие факторы могли быть упущены.Например, не было информации о росте матери и индексе массы тела. Ранее было обнаружено, что женщины с ожирением и невысоким ростом подвергаются большему риску более тяжелых родов [13,14,15,16] и родоразрешения в задней части затылка [4, 5, 17]. Другими факторами, которые мы не смогли оценить и контролировать, были: продолжительность родов, лихорадка матери или кровотечение во время родов, аномалии сердечного ритма плода, обвитие пуповины и неотложные акушерские состояния. В базе данных также были ограниченные данные о неонатальных исходах, таких как показания и продолжительность неонатальной помощи.
Размер нашей когорты является сильной стороной исследования. Все роды происходили в одном родильном отделении в течение относительно короткого периода времени, что обеспечивало единообразие ведения родов. Процедура анализа газов крови из пупочной артерии при всех родах позволила нам исследовать частоту ацидемии в зависимости от положения при рождении. Частота выборки была сопоставима с тем, что было достигнуто в других исследованиях. Забор пуповины не удался, не проводился или согласие отсутствовало в 26%.Субанализ детей с выборкой и без нее не указывает на то, что младенцы с неблагоприятными исходами преобладают в группе без выборки. Напротив, неосложненные роды у беременных женщин были более распространенными.
Частота выборки была сопоставима с тем, что было достигнуто в других исследованиях. Забор пуповины не удался, не проводился или согласие отсутствовало в 26%.Субанализ детей с выборкой и без нее не указывает на то, что младенцы с неблагоприятными исходами преобладают в группе без выборки. Напротив, неосложненные роды у беременных женщин были более распространенными.
В соответствии с результатами предыдущего когортного исследования аналогичного размера, положение заднего затылка по сравнению с передним затылком увеличивало риск краткосрочной неонатальной заболеваемости в нашем исследовании [1]. В нескольких исследованиях изучалась связь между задним положением затылка и ацидемией пуповины при рождении.В исследовании случай-контроль не было обнаружено различий в ацидемии (определяемой как pH <7,10) между передним и задним затылком [18]. Cheng et al. сообщили, что риск рождения с pH <7,00 увеличился примерно в три раза для задней части затылка по сравнению с ее передним положением, а в составной переменной, которая также включала избыток основания менее -12 ммоль / л, риск увеличился в два раза [ 1]. В нашем исследовании родоразрешение в задней части затылка было связано с pH <7.10 при рождении имели тенденцию к ассоциации с pH <7,05, но не имели ассоциации при уровне pH <7,00, с метаболической ацидемией или без нее. Однако в скорректированном анализе ассоциация была незначительной даже при pH <7,10. Частота стойкого заднего положения затылка (4,7%), оценка по шкале Апгар <7 через 5 мин (0,8%) и pH пупочной артерии <7,00 (0,4%) были ниже в нашем материале по сравнению с исследованием Cheng et al. (8,2%; 2,0% и 0,6% соответственно). На сегодняшний день исследование Cheng et al.является крупнейшей в данной предметной области когортой из примерно 31 000 доставок, в то время как наша когорта насчитывала примерно 28 000 доставок. Возможно, наш материал был недостаточен для выявления разницы в отношении исходов с низкой заболеваемостью. Хотя в нашем исследовании оценки были значительно ниже.
В нашем исследовании родоразрешение в задней части затылка было связано с pH <7.10 при рождении имели тенденцию к ассоциации с pH <7,05, но не имели ассоциации при уровне pH <7,00, с метаболической ацидемией или без нее. Однако в скорректированном анализе ассоциация была незначительной даже при pH <7,10. Частота стойкого заднего положения затылка (4,7%), оценка по шкале Апгар <7 через 5 мин (0,8%) и pH пупочной артерии <7,00 (0,4%) были ниже в нашем материале по сравнению с исследованием Cheng et al. (8,2%; 2,0% и 0,6% соответственно). На сегодняшний день исследование Cheng et al.является крупнейшей в данной предметной области когортой из примерно 31 000 доставок, в то время как наша когорта насчитывала примерно 28 000 доставок. Возможно, наш материал был недостаточен для выявления разницы в отношении исходов с низкой заболеваемостью. Хотя в нашем исследовании оценки были значительно ниже.
В небольшом количестве исследований, в которых изучались исходы новорожденных при родоразрешении в задней части затылка, имеется несоответствие с точки зрения ассоциированной краткосрочной заболеваемости. В исследованиях, в которых сообщается о неонатальных исходах, отмечается особенно высокая частота оперативных вагинальных родов, что свидетельствует о неопределенности в отношении применимости этих результатов к таким отделениям, как наше, со значительно более низкими показателями [1, 18, 19]. В отличие от предыдущих исследований, мы не обнаружили связи между неблагоприятными неонатальными исходами и оперативными родами через естественные родовые пути в заднем положении затылка [1, 18]. Возможная объяснительная причина заключается в том, что в нашем родильном отделении не используются щипцы. Наибольший вклад в составную переменную вносила потребность в неонатальной помощи, которую мы не смогли уточнить.Неонатальная помощь может быть связана с родовой травмой [1, 18], инфекцией [4, 17] или заболеваемостью, связанной с меконием [1], которые, как было установлено, связаны с задними затылочными родами. Существует потребность в будущих исследованиях, достаточно крупных, чтобы подтвердить или опровергнуть риски неонатальной заболеваемости, выявленные в предыдущих исследованиях.
В исследованиях, в которых сообщается о неонатальных исходах, отмечается особенно высокая частота оперативных вагинальных родов, что свидетельствует о неопределенности в отношении применимости этих результатов к таким отделениям, как наше, со значительно более низкими показателями [1, 18, 19]. В отличие от предыдущих исследований, мы не обнаружили связи между неблагоприятными неонатальными исходами и оперативными родами через естественные родовые пути в заднем положении затылка [1, 18]. Возможная объяснительная причина заключается в том, что в нашем родильном отделении не используются щипцы. Наибольший вклад в составную переменную вносила потребность в неонатальной помощи, которую мы не смогли уточнить.Неонатальная помощь может быть связана с родовой травмой [1, 18], инфекцией [4, 17] или заболеваемостью, связанной с меконием [1], которые, как было установлено, связаны с задними затылочными родами. Существует потребность в будущих исследованиях, достаточно крупных, чтобы подтвердить или опровергнуть риски неонатальной заболеваемости, выявленные в предыдущих исследованиях.
Может быть несколько причин несоответствия между исследованиями в отношении неонатальных исходов, и, скорее всего, важны различия в ведении родов.Практика отсроченного или немедленного толчка — возможная проблема, и мы предполагаем, что отсроченное толкание не является недостатком при доставке в заднее положение затылка. В исследованиях, сравнивающих немедленное и отсроченное нажатие, результаты были противоречивыми в отношении пользы и вреда для женщины и новорожденного. В метаанализе рандомизированных контролируемых исследований, в которых отсроченное толкание сравнивалось с немедленным толчком, не было выявлено различий в исходах новорожденных по шкале Апгар, поступлению в реанимацию, рН пупочной артерии или сепсису [9, 11].Кроме того, частота оперативных вагинальных родов составила в среднем 35% среди включенных исследований, что означает, что результаты не могут быть обобщены на единицы, где использование оперативных вагинальных родов менее распространено, и пока еще есть исследования влияния отсроченного родоразрешения по сравнению с немедленным отталкиванием.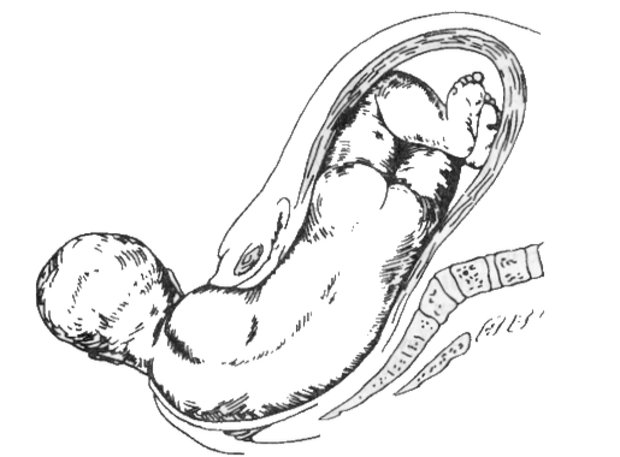 отсутствуют учреждения с низкой частотой вмешательства, а также с неправильным положением заднего затылка.
отсутствуют учреждения с низкой частотой вмешательства, а также с неправильным положением заднего затылка.
В большинстве исследований сообщается о более высокой частоте кесарева сечения в заднем затылке по сравнению с передним затылком [1,2,3,4, 19].В соответствии с предыдущими исследованиями, наши данные показывают выраженное снижение риска неонатальной заболеваемости за счет кесарева сечения в заднем положении затылка [1]. К сожалению, в нашей базе данных нет информации о показаниях для кесарева сечения, но другие исследования сообщают, что дистоция является преобладающим показанием с задним положением затылка как у первородящих, так и у многоплодных [2, 3].
Границы | Болезнь Вегенера с синдромом затылочного мыщелка
У 47-летней женщины в течение 2 недель были «проблемы с хранением пищи во рту», в результате чего она потеряла 7 фунтов веса.За несколько дней до этой жалобы пациентка испытывала постоянные боли, напоминающие ледорубы, в правой затылочной области с иррадиацией в правую височную область. Боль уменьшилась при повороте головы вправо и усилилась при повороте головы влево. Прошлый медицинский анамнез отличался 6-месячным рецидивом двустороннего среднего отита, потребовавшего двусторонней миринготомии, и одним эпизодом временного опущения правого века. Соответствующие результаты неврологического обследования включали дизартрическую речь, уплощение правой носогубной складки и правую полуъязычную атрофию с фасцикуляциями.
Боль уменьшилась при повороте головы вправо и усилилась при повороте головы влево. Прошлый медицинский анамнез отличался 6-месячным рецидивом двустороннего среднего отита, потребовавшего двусторонней миринготомии, и одним эпизодом временного опущения правого века. Соответствующие результаты неврологического обследования включали дизартрическую речь, уплощение правой носогубной складки и правую полуъязычную атрофию с фасцикуляциями.
Первоначальный общий анализ крови (CBC), полный метаболический профиль (CMP), активированное частичное тромбопластиновое время (aPTT), международное нормализованное отношение (INR) и протромбиновое время (PT) не были примечательными. Скорость оседания эритроцитов (СОЭ) составляла 29 мм / ч, а С-реактивный белок (СРБ) составлял 0,4 мг / дл. МРТ головного мозга с гадолинием показала диффузное усиление носоглотки, верхушек каменистой кости и превертебральных мягких тканей с расширением до медиальных краев пространств сонных артерий, медиальных крыловидных мышц и твердой мозговой оболочки на уровне предмозговой цистерны (рис. ).КТ шеи с контрастированием не выявила никаких повреждений носоглотки. КТ грудной клетки, живота и таза показала двусторонние легочные узелки с неровными краями (рис. 2). Чрескожная трансторакальная биопсия доминирующего узла легкого выявила изменения, соответствующие неказеозной гранулематозной реакции (рис. 3). Анализ спинномозговой жидкости (CSF) показал белок 70 мг / дл, отсутствие эритроцитов (RBC), 1 лейкоцит (WBC) и глюкозу 53 мг / дл (55% глюкозы в сыворотке).Цитология отрицательна на злокачественные новообразования. Ацетилхолинэстераза CSF (ACE), ПЦР для вируса Эпштейна-Барра , вируса Varicella Zoster , вируса простого герпеса типов 1 и 2, вируса JC , а также антител против Borrelia Burgdorferi , Arbov Coccidioides ничем не примечательны. ВИЧ 1 и 2 антитела, сывороточный ревматоидный фактор, АПФ, быстрое восстановление плазмы (RPR), карциноэмбриональный антиген (CEA), Lyme антитела, бета 2 гликопротеиновые антитела (IgG и IgM), кардиолипиновые антитела (IgG и IgM), Aspergillus , Coccidioides и перинуклеарные цитоплазматические антитела против нейтрофилов (P-ANCA) были отрицательными.
).КТ шеи с контрастированием не выявила никаких повреждений носоглотки. КТ грудной клетки, живота и таза показала двусторонние легочные узелки с неровными краями (рис. 2). Чрескожная трансторакальная биопсия доминирующего узла легкого выявила изменения, соответствующие неказеозной гранулематозной реакции (рис. 3). Анализ спинномозговой жидкости (CSF) показал белок 70 мг / дл, отсутствие эритроцитов (RBC), 1 лейкоцит (WBC) и глюкозу 53 мг / дл (55% глюкозы в сыворотке).Цитология отрицательна на злокачественные новообразования. Ацетилхолинэстераза CSF (ACE), ПЦР для вируса Эпштейна-Барра , вируса Varicella Zoster , вируса простого герпеса типов 1 и 2, вируса JC , а также антител против Borrelia Burgdorferi , Arbov Coccidioides ничем не примечательны. ВИЧ 1 и 2 антитела, сывороточный ревматоидный фактор, АПФ, быстрое восстановление плазмы (RPR), карциноэмбриональный антиген (CEA), Lyme антитела, бета 2 гликопротеиновые антитела (IgG и IgM), кардиолипиновые антитела (IgG и IgM), Aspergillus , Coccidioides и перинуклеарные цитоплазматические антитела против нейтрофилов (P-ANCA) были отрицательными. Образец сыворотки на классические антинейтрофильные цитоплазматические антитела (C-ANCA) был положительным. Общий анализ мочи и антиген гистоплазмы Histoplasma были отрицательными. Окрашивание AFB в спинномозговой жидкости, крови и легочной ткани было незначительным. Гибкая эндоскопическая назофаринго-ларингоскопия показала пониженную моторику правой истинной голосовой связки.
Образец сыворотки на классические антинейтрофильные цитоплазматические антитела (C-ANCA) был положительным. Общий анализ мочи и антиген гистоплазмы Histoplasma были отрицательными. Окрашивание AFB в спинномозговой жидкости, крови и легочной ткани было незначительным. Гибкая эндоскопическая назофаринго-ларингоскопия показала пониженную моторику правой истинной голосовой связки.
Рис. 1. МРТ (T1W с контрастом) показывает диффузное усиление носоглотки, верхушек каменистой кости, мягких тканей превертебрального отдела с расширением до медиальных краев сонных пространств, медиальных крыловидных мышц и твердой мозговой оболочки в предмозговой цистерне .
Рис. 2. КТ грудной клетки показывает доминантный узелок, расположенный в правой верхней доле .
Рис. 3. Тонкоигольная аспирация легких показывает гранулематозную реакцию с эпителиоидными гистиоцитами, острое и хроническое воспаление (окраска Diff-Quik, 400 ×) .
Пациенту был назначен цефепим и вориконазол. Нестероидные противовоспалительные препараты не помогли ей избавиться от головной боли.Антибиотики были отменены после того, как все мазки и посевы из поражения легких, крови, мочи и спинномозговой жидкости дали отрицательные результаты. Пациентка получала метилпреднизолон внутривенно в течение 5 дней с последующим ежедневным приемом 60 мг преднизона перорально. Последующий образец сыворотки на антипротеиназу 3 (APR3) был положительным. Были начаты метотрексат (MTX) и фолиевая кислота.
После 4 недель терапии преднизоном и метотрексатом повторные C-ANCA, CRP, СОЭ и APR3 оказались нормальными. Пациенту постепенно отказались от стероидов, почти сразу же возобновились головные боли, полуъязычный парез и дисфагия.Повторная МРТ показала аналогичную картину улучшения. Множественные биопсии слизистой оболочки правой носоглотки, правой перикливальной области, правой нисходящей небной артерии, скелетных мышц правой подвисочной ямки, кости и фрагментов хряща верхней челюсти, решетчатой кости и клиновидной пазухи, показывающие географический гнойный некроз, очаговый васкулит и гранулематоз (Рисунки 4 и 5). Эти данные подтвердили диагноз болезни Вегенера (БВ). Иммуноокрашивание (CD20, CD3, CD5, CD56, каппа, лямбда) и вирус Эпштейна-Барра, кодируемое рибонуклеиновой кислотой, исследование (EBER) не выявило признаков лимфомы придаточных пазух носа.Культуры КУБ, бактерий и грибов были отрицательными.
Эти данные подтвердили диагноз болезни Вегенера (БВ). Иммуноокрашивание (CD20, CD3, CD5, CD56, каппа, лямбда) и вирус Эпштейна-Барра, кодируемое рибонуклеиновой кислотой, исследование (EBER) не выявило признаков лимфомы придаточных пазух носа.Культуры КУБ, бактерий и грибов были отрицательными.
Рис. 4. При малом увеличении гистологические особенности включают некроз «географического» типа с базофильным проявлением в правом носовом глотке (окраска H&E, 40 ×) . Красная стрелка показывает некроз базофильного, «географического» типа.
Рис. 5. Биопсия правой носовой глотки показывает воспалительный инфильтрат, окружающий кровеносные сосуды (васкулит) и показывающий ангиоинвазию (окраска H&E, 200 ×) .Красными стрелками отмечены сосуды, окруженные воспалительными инфильтратами.
Метотрексат был прекращен из-за продолжительной тошноты и рвоты, пациенту внутривенно вводили ритуксимаб 325 мг / м 2 .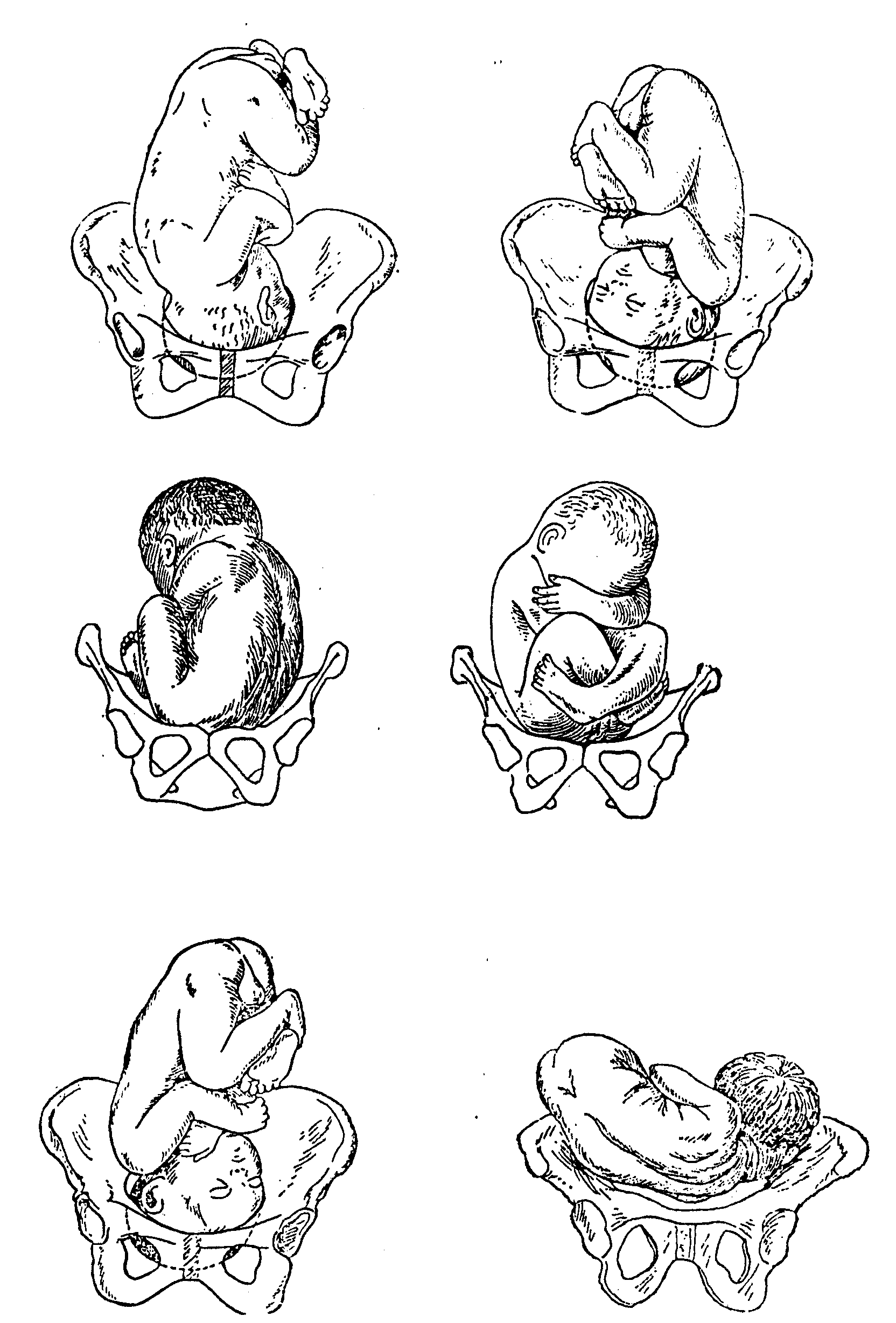 Повторный прием метилпреднизолона контролировал повторяющиеся симптомы. В настоящее время у пациента нет симптомов при приеме 20 мг преднизона в день и 160/800 мг триметоприма-сульфаметоксазола два раза в день.
Повторный прием метилпреднизолона контролировал повторяющиеся симптомы. В настоящее время у пациента нет симптомов при приеме 20 мг преднизона в день и 160/800 мг триметоприма-сульфаметоксазола два раза в день.
Обсуждение
Связь боли в затылочной области и пареза ипсилатерального черепного нерва XII (CN XII) соответствовала синдрому затылочного мыщелка, впервые идентифицированному Greenberg et al.(1981). Синдром затылочного мыщелка был связан с метастазами в основание черепа и первичными опухолями головы и шеи (Greenberg et al., 1981; Moris et al., 1998; Capobianco et al., 2002). Самая крупная серия случаев паралича CN XII, о которой когда-либо сообщалось, показала, что почти половина этих случаев вызвана злокачественными новообразованиями (Keane, 1996). У нашего пациента были многие из типичных особенностей синдрома затылочного мыщелка (Capobianco et al., 2002), включая излучение боли в ипсилатеральную височную область, улучшение симптомов при повороте головы в сторону, вызывающую боль, и усиление боли при повороте шеи на противоположной стороне. .У нашего пациента были некоторые атипичные особенности, включая отсутствие жесткости шеи или усиление боли при сгибании шеи. Вероятно, наиболее важное синдромальное различие в этом случае связано с этиологией. Насколько нам известно, синдром затылочного мыщелка ранее не был связан с неопухолевой этиологией, такой как WD.
.У нашего пациента были некоторые атипичные особенности, включая отсутствие жесткости шеи или усиление боли при сгибании шеи. Вероятно, наиболее важное синдромальное различие в этом случае связано с этиологией. Насколько нам известно, синдром затылочного мыщелка ранее не был связан с неопухолевой этиологией, такой как WD.
Болезнь Вегенера — клинико-патологический синдром, характеризующийся внесосудистым гранулематозным воспалением, гранулематозным васкулитом сосудов небольшого размера, некрозом верхних и нижних дыхательных путей и слабым иммунным гломерулонефритом (DeRemee et al., 1976; Leavitt et al., 1990). Рецидивирующее поражение среднего уха, как у нашего пациента, хорошо задокументировано (McCaffrey et al., 1980; Ridley et al., 1988). Неврологические проявления при WD включают церебральное и субарахноидальное кровоизлияние, церебральный артериальный и венозный тромбоз, черепные и периферические невропатии (в первую очередь множественный мононеврит), несахарный диабет, поражения сосудов и зрительного нерва сетчатки, глазной миозит, псевдоопухоль глазницы и миопатию, 1963; и Грау, 2004; Холле и Гросс, 2011).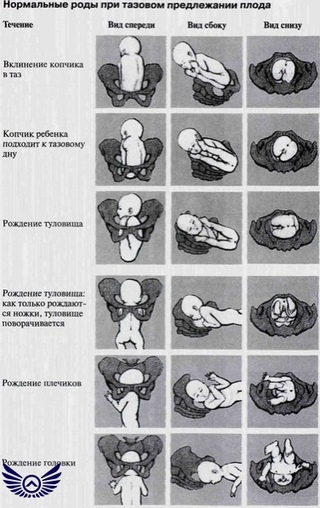 Локализованное гранулематозное поражение мозговых оболочек, описываемое как хронический гранулематозный пахименингит, представляет собой очень широкий клинический спектр, включая судороги, энцефалопатию и, как в случае нашего пациента, головные боли, которые разрешаются только кортикостероидами, менингизм и черепные невропатии (Anderson et al. ., 1975; Катриб и др., 1998). В этом случае наиболее частыми поражениями черепных нервов являются зрительный нерв (CN II), за которым следует обонятельный (CN I; Nishino et al., 1993). Сообщалось о наличии множественных черепных невропатий, хотя и нечастых (Parker and Sobel, 1988; Fujikawa et al., 2008). Анализы ЦСЖ у этих пациентов показывают лимфоцитарный плеоцитоз с высокой концентрацией белка и нормальным уровнем глюкозы (Reinhold-Keller et al., 2001). C-ANCA и анти-PR3 имеют большую диагностическую ценность, но не отражают активность заболевания и не должны использоваться для оценки терапевтический ответ (Nowack et al., 2009). У нелеченных пациентов с WD средняя выживаемость составляет 5 месяцев, а годовая смертность — 82% (Walton, 1958).
Локализованное гранулематозное поражение мозговых оболочек, описываемое как хронический гранулематозный пахименингит, представляет собой очень широкий клинический спектр, включая судороги, энцефалопатию и, как в случае нашего пациента, головные боли, которые разрешаются только кортикостероидами, менингизм и черепные невропатии (Anderson et al. ., 1975; Катриб и др., 1998). В этом случае наиболее частыми поражениями черепных нервов являются зрительный нерв (CN II), за которым следует обонятельный (CN I; Nishino et al., 1993). Сообщалось о наличии множественных черепных невропатий, хотя и нечастых (Parker and Sobel, 1988; Fujikawa et al., 2008). Анализы ЦСЖ у этих пациентов показывают лимфоцитарный плеоцитоз с высокой концентрацией белка и нормальным уровнем глюкозы (Reinhold-Keller et al., 2001). C-ANCA и анти-PR3 имеют большую диагностическую ценность, но не отражают активность заболевания и не должны использоваться для оценки терапевтический ответ (Nowack et al., 2009). У нелеченных пациентов с WD средняя выживаемость составляет 5 месяцев, а годовая смертность — 82% (Walton, 1958).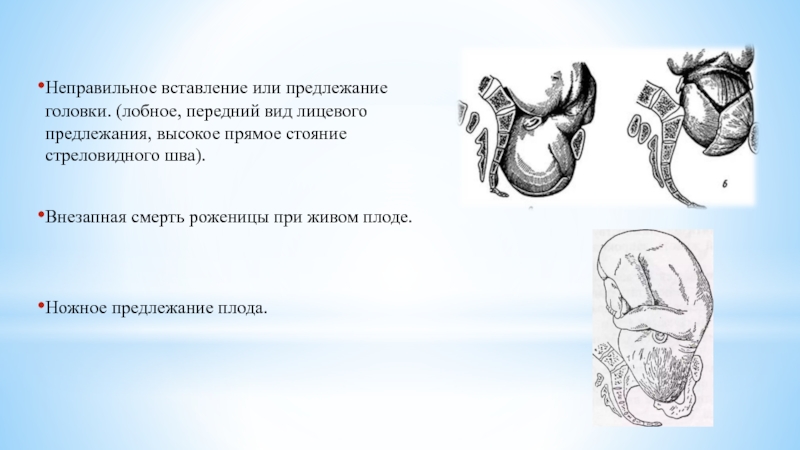 В 1993 году циклофосфамид был первым иммунодепрессантом, способным обратить вспять менингеальное заболевание (Weinberger et al., 1993). С тех пор было зарегистрировано, что кортикостероиды и циклофосфамид позволяют добиться превосходного контроля активности заболевания (de Groot et al., 2001). Сообщалось, что современные иммунодепрессанты, включая инфликсимаб и ритуксимаб, успешно справляются с рефрактерными случаями этого состояния (Mukhtyar and Luqmani, 2005; Sharma et al., 2010). Было описано использование триметоприма-сульфаметоксазола для снижения частоты рецидивов у пациентов с WD. Эти эффекты максимальны для пациентов в стадии ремиссии, у которых было ограниченное заболевание (Reinhold-Keller et al., 1996; Stegeman et al., 1996).
В 1993 году циклофосфамид был первым иммунодепрессантом, способным обратить вспять менингеальное заболевание (Weinberger et al., 1993). С тех пор было зарегистрировано, что кортикостероиды и циклофосфамид позволяют добиться превосходного контроля активности заболевания (de Groot et al., 2001). Сообщалось, что современные иммунодепрессанты, включая инфликсимаб и ритуксимаб, успешно справляются с рефрактерными случаями этого состояния (Mukhtyar and Luqmani, 2005; Sharma et al., 2010). Было описано использование триметоприма-сульфаметоксазола для снижения частоты рецидивов у пациентов с WD. Эти эффекты максимальны для пациентов в стадии ремиссии, у которых было ограниченное заболевание (Reinhold-Keller et al., 1996; Stegeman et al., 1996).
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
Андерсон, Дж.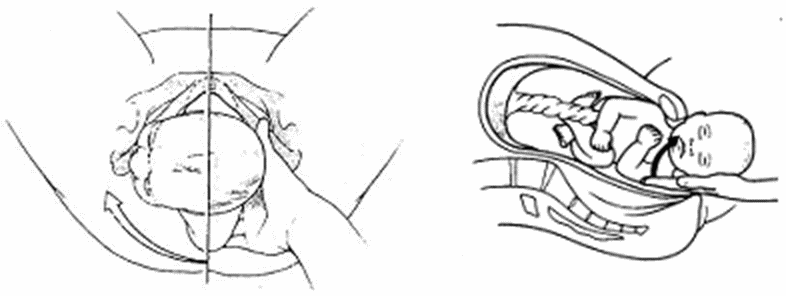 М., Джеймисон, Д. Г., и Джефферсон, Дж. М. (1975). Незаживающая гранулема и нервная система. Q. J. Med. 44, 309–323.
М., Джеймисон, Д. Г., и Джефферсон, Дж. М. (1975). Незаживающая гранулема и нервная система. Q. J. Med. 44, 309–323.
Pubmed Аннотация | Pubmed Полный текст
Биллер, Дж.и Грау Р. Г. (2004). «Церебральный васкулит», в Справочник по цереброваскулярным заболеваниям , изд. Х. П. Адамс-младший, 2-е изд. (Нью-Йорк: Марсель Деккер), 653–680.
де Гроот, К., Шмит, Д. К., Арльт, А. К., Гросс, В. Л., и Райнхольд-Келлер, Э. (2001). Стандартизированные неврологические обследования 128 пациентов с гранулематозом Вегенера. Arch. Neurol. 58, 1215–1221.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
DeRemee, R.А., Макдональд Т. Дж., Харрисон Э. Дж. Мл. И Коулз Д. Т. (1976). Гранулематоз Вегенера: анатомические корреляты, предлагаемая классификация. Mayo Clin. Proc. 51, 777–781.
Pubmed Аннотация | Pubmed Полный текст
Драхман, Д. А. (1963). Неврологические осложнения гранулематоза Вегенера. Arch. Neurol. 8, 145–155.
А. (1963). Неврологические осложнения гранулематоза Вегенера. Arch. Neurol. 8, 145–155.
CrossRef Полный текст
Фудзикава К., Каваками А. и Эгути К. (2008). Восстановление после множественного паралича черепных нервов гранулематоза Вегенера с помощью инфликсимаба. J. Rheumatol. 35, 1471–1472.
Pubmed Аннотация | Pubmed Полный текст
Гринберг, Х.С., Дек, М.Д., Вкрам, Б., Чу, Ф.С., и Познер, Дж. Б. (1981). Метастазирование в основание черепа: клинические данные у 43 пациентов. Неврология 31, 530–537.
Pubmed Аннотация | Pubmed Полный текст
Катриб А., Портек И., Корбетт А. Дж., Херш М. И. и Загами А. С. (1998). Поражение менингеальной оболочки при гранулематозе Вегенера. J. Rheumatol. 25, 1009–1011.
Pubmed Аннотация | Pubmed Полный текст
Ливитт, Р.Й., Фаучи, А.С., Блох, Д.А., Мишель, Б.А., Хундер, Г.Г., Аренд, В. П., Калабрез, Л.Х., Фрайс, Дж. Ф., Ли, Дж. Т., Лайтфут, Р. У. младший, Маси, А. Т., МакШейн, диджей , Миллс, Дж. А., Стивенс, МБ, Уоллес, С. Л., и Звайфлер, Нью-Джерси (1990). Критерии классификации гранулематоза Вегенера, принятые в 1990 г. Американским колледжем ревматологии. Arthritis Rheum. 33, 1101–1107.
П., Калабрез, Л.Х., Фрайс, Дж. Ф., Ли, Дж. Т., Лайтфут, Р. У. младший, Маси, А. Т., МакШейн, диджей , Миллс, Дж. А., Стивенс, МБ, Уоллес, С. Л., и Звайфлер, Нью-Джерси (1990). Критерии классификации гранулематоза Вегенера, принятые в 1990 г. Американским колледжем ревматологии. Arthritis Rheum. 33, 1101–1107.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
McCaffrey, T.V., McDonald, T.J., Facer, G.W., и DeRemee, R.A. (1980). Отологические проявления гранулематоза Вегенера. Отоларингол. Head Neck Surg. 88, 586–593.
Pubmed Аннотация | Pubmed Полный текст
Морис, Г., Роиг, К., Мисьего, М., Альварес, А., Берчиано, Дж., И Паскуаль, Дж. (1998). Характерная головная боль при синдроме затылочного мыщелка: сообщение о 4 случаях. Головная боль 38, 308–311.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Mukhtyar, C., and Luqmani, R. (2005). Текущее состояние альфа-блокады TNF при гранулематозе Вегенера. Ann. Реум. Дис. 64, 31–36.
Текущее состояние альфа-блокады TNF при гранулематозе Вегенера. Ann. Реум. Дис. 64, 31–36.
CrossRef Полный текст
Нишино, Х., Рубино, Ф. А., Де Реми, Р. А., Свансон, Дж. У., и Паризи, Дж. Э. (1993). Неврологическое вовлечение в гранулематоз Вегенера: анализ 324 последовательных пациентов в клинике Мэйо. Ann. Neurol. 33, 4–9.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Новак Р., Вахтлер П., Кунц Дж. И Расмуссен Н. (2009). Паралич черепных нервов при гранулематозе Вегенера — уроки из клинических случаев. Неврология 256, 299–304.
CrossRef Полный текст
Райнхольд-Келлер, Э., де Гроот, К., Холл-Ульрих, К., Арльт, А.С., Хеллер, М., Феллер, А.С., и Гросс, В.Л. (2001). Тяжелые проявления со стороны ЦНС как клинический признак генерализованного гранулематоза Вегенера, неизменно отрицательный по отношению к ANCA: отчет о 3 случаях и обзор литературы.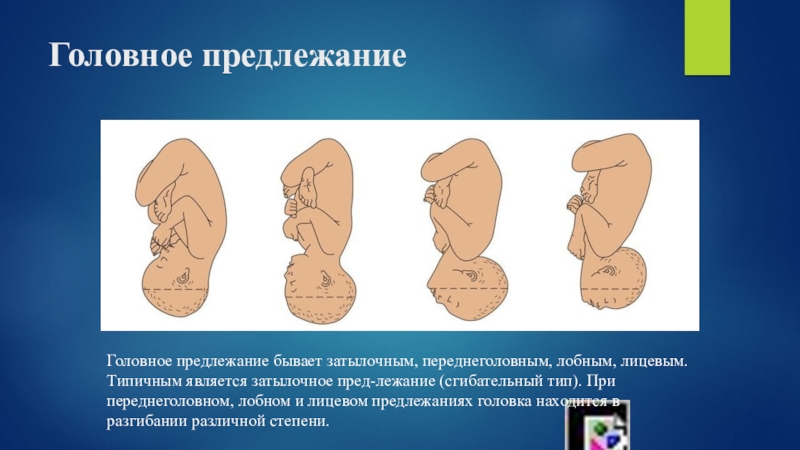 Clin. Exp. Ревматол. 19, 541–549.
Clin. Exp. Ревматол. 19, 541–549.
Pubmed Аннотация | Pubmed Полный текст
Райнхольд-Келлер, Э., Де Гроот, К., Рудерт, Х., Нолле, Б., Хеллер, М., и Гроуз, В. Л. (1996). Ответ на триметоприм / сульфаметоксазол при гранулематозе Вегенера зависит от фазы заболевания. QJM 89, 15–23.
Pubmed Аннотация | Pubmed Полный текст
Ридли М. Г., Вулф С. С., Эшерсон Р. А. и Хьюз Г. Р. В.(1988). Рецидивирующий средний отит и легочные инфильтраты как признаки гранулематоза Вегенера. BMJ 297, 352–353.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Шарма А., Кунар С., Ванчу А., Лал В., Сингх Р., Гупта В., Сингх С. и Гупта А. (2010). Успешное лечение гипертрофического пахименингита при рефрактерном гранулематозе Вегенера с помощью ритуксимаба. Clin. Ревматол. 29, 107–110.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Стегеман, К.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Вайнбергер, Л. М., Коэн, М. Л., Ремлер, Б. Ф., Нахиди, М. Х. и Ли, Р. Дж. (1993). Внутричерепной гранулематоз Вегенера. Неврология 43, 1831–1834.
Pubmed Аннотация | Pubmed Полный текст
Представление поля зрения в затылочной коре человека: магнитно-резонансная томография и периметрическая корреляция | Офтальмология | JAMA Офтальмология
Цели Оценить ретинотопную карту затылочной коры головного мозга человека путем сопоставления результатов магнитно-резонансной томографии (МРТ) с дефектами поля зрения у пациентов с инфарктом затылочной доли и оценить совместимость наших результатов клиниконейровизуализации и местоположения поражений, предсказанных классической картой Холмса и исправленная карта.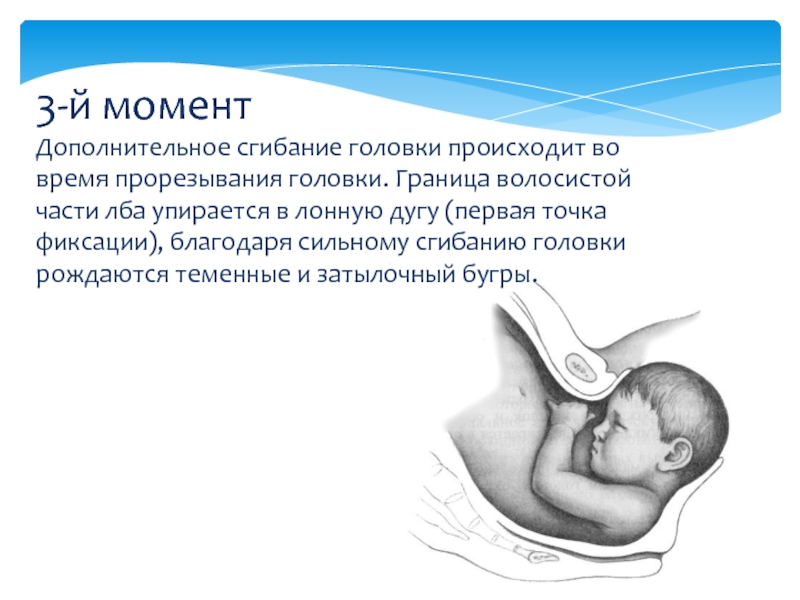
Методы Магнитно-резонансные изображения были получены у 14 пациентов с инфарктом затылочной доли. Анализ поля зрения проводился с помощью касательного экрана, периметра Гольдмана и анализатора поля Хамфри. На основании модели дефицита поля зрения местоположение поражения в мезиальной затылочной доле у каждого пациента было предсказано с использованием карты Холмса и других ретинотопных карт затылочной коры. Затем прогнозируемое местоположение поражения сравнивали с его фактическим местоположением, показанным на МРТ, чтобы оценить совместимость между нашими данными и другими картами.Эти карты определяют ретинотопные корреляты медиальной затылочной доли, но они не могут установить корреляты полосатой коры (V1). Медиальное затылочное представление центрального зрения оценивали с помощью регрессионного анализа.
Результаты Корреляции МРТ в этом исследовании подтвердили общие оценки ретинотопной организации затылочной коры. Однако наши результаты не точно коррелировали с картой Холмса. Мы определили, что центральная часть зрения занимает 37% общей площади медиальной затылочной доли человека.По нашим данным представлена уточненная ретинотопная карта.
Мы определили, что центральная часть зрения занимает 37% общей площади медиальной затылочной доли человека.По нашим данным представлена уточненная ретинотопная карта.
Выводы Разрешение обычной МРТ свидетельствует о ее значительном значении в локализации поражений затылочной доли. Наши результаты подтверждают и уточняют карту Холмса затылочной коры головного мозга человека.
БОЛЬШАЯ часть наших знаний о представлении поля зрения в затылочной коре головного мозга человека была получена в результате исследований пациентов с проникающими ранениями головы во время войны.Inouye, 1 Holmes and Lister, 2 Holmes, 3 , 4 и позже Spalding 5 коррелировали дефицит поля зрения с расположением ракетных ран в затылке и составили ретинотопные карты полосатой коры. .
Карта, представленная Холмсом 4 , широко используется в качестве подробного изображения поля зрения в полосатой коре человека. На нем изображена двухточечная локализация контралатерального полуполя зрения в полосатой коре головного мозга.Верхнее поле представлено в нижней калькариновой коре, а нижнее поле представлено в верхней коре. Центральное поле занимает задний полюс, тогда как периферическое поле отображается спереди. 4 Макула, которая обслуживает центральное зрение, имеет непропорционально большое корковое представительство 4 — до 25% площади поверхности полосатой коры отведено под центральные 15 ° зрения. 6
На нем изображена двухточечная локализация контралатерального полуполя зрения в полосатой коре головного мозга.Верхнее поле представлено в нижней калькариновой коре, а нижнее поле представлено в верхней коре. Центральное поле занимает задний полюс, тогда как периферическое поле отображается спереди. 4 Макула, которая обслуживает центральное зрение, имеет непропорционально большое корковое представительство 4 — до 25% площади поверхности полосатой коры отведено под центральные 15 ° зрения. 6
Точность карты Холмса позже была подтверждена активационным исследованием зрительной коры головного мозга с использованием позитронно-эмиссионной томографии, сканирование 7 , и корреляцией клиниконейровизуализации с использованием компьютерной томографии (КТ). 8 -11 Spector et al., 11 , используя КТ для изучения пациентов с инфарктом затылочной доли, сообщили о хорошем совпадении результатов клиниконейровизуализации и местоположения поражений, предсказанных картой Холмса. Однако эти исследования были ограничены разрешающей способностью ранних компьютерных томографов. С введением магнитно-резонансной томографии (МРТ) Хортон и Хойт 6 пересмотрели карту Холмса. Сопоставляя результаты МРТ с одноименным дефицитом поля у 3 пациентов с поражением затылочной доли, они обнаружили, что карта Холмса плохо коррелирует с их результатами.
Однако эти исследования были ограничены разрешающей способностью ранних компьютерных томографов. С введением магнитно-резонансной томографии (МРТ) Хортон и Хойт 6 пересмотрели карту Холмса. Сопоставляя результаты МРТ с одноименным дефицитом поля у 3 пациентов с поражением затылочной доли, они обнаружили, что карта Холмса плохо коррелирует с их результатами.
На основании их выводов вместе с электрофизиологическими данными о приматах Старого Света, которые показали, что у макак до 70% общей площади поверхности полосатой коры головного мозга занимают центральные 15 ° зрения 12 , 13 — Хортон и Хойт 6 предположили, что кортикальное увеличение стриарной коры человека масштабируется на увеличение коры полосатого тела макака. Они пришли к выводу, что карта Холмса недооценивает корковое увеличение центрального зрения, и предложили новую карту. 6 На этой пересмотренной карте 6 полосатая кора человека имела приблизительно эллипс размером около 80 × 40 мм.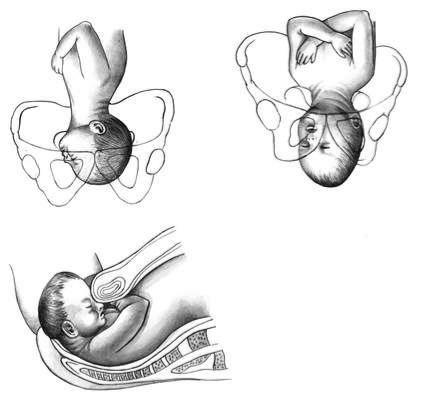 Область, обслуживающая центральное зрение, была расширена так, что приблизительно 70% общей площади поверхности полосатой коры головного мозга человека было отведено под центральные 15 ° зрения.
Область, обслуживающая центральное зрение, была расширена так, что приблизительно 70% общей площади поверхности полосатой коры головного мозга человека было отведено под центральные 15 ° зрения.
Мы сопоставили результаты МРТ с локализацией и степенью дефицита поля зрения у ряда пациентов с инфарктом затылочной доли, чтобы определить ретинотопное представление затылочной коры головного мозга человека.Чтобы оценить точность карты Холмса 4 и пересмотренной карты 6 , мы сравнили наши результаты клиниконейровизуализации с местоположениями поражений, предсказанными двумя картами. На основании данных, полученных у наших пациентов, была оценена процентная доля общей площади поверхности медиальной затылочной коры, посвященной центральному зрению, и представлена уточненная ретинотопная карта.
Последовательные пациенты с дефектами поля зрения и поражениями затылочной доли, наблюдаемые в нейроофтальмологической клинике больницы Торонто, Торонто, Онтарио, были обследованы с использованием центральной программы пороговых значений 30-2 Полевого анализатора Хамфри (Allergan-Humphrey Instruments, Сан-Леандро). , Калифорния).В исследование были включены пациенты с неполной гомонимной гемианопсией. Центральная программа 30-2 проверяет порог сетчатки только в 76 заранее определенных точках в пределах 30 ° центрального поля зрения, при этом 19 точек проверяются в каждом квадранте. Например, рядом с горизонтальным меридианом тестируемые точки лежат примерно на 2 °, 8 °, 14 °, 20 ° и 26 ° эксцентриситета. Таким образом, программа не предоставляет информацию о пороге сетчатки при приблизительно 3 ° — 7 °, 9 ° — 13 °, 15 ° — 19 °, 21 ° — 25 ° и 27 ° — 30 ° эксцентриситета, хотя серый Распечатка шкалы создает впечатление, что порог в каждой точке проверяется.В этом исследовании все набранные пациенты также были протестированы с помощью касательного экрана и периметрии Гольдмана, чтобы более точно определить степень потери поля зрения. Если было расхождение между 3 периметрическими измерениями, использовалось среднее значение 3 измерений (у всех исследуемых пациентов расхождение между измерениями составляло ≤5 °).
, Калифорния).В исследование были включены пациенты с неполной гомонимной гемианопсией. Центральная программа 30-2 проверяет порог сетчатки только в 76 заранее определенных точках в пределах 30 ° центрального поля зрения, при этом 19 точек проверяются в каждом квадранте. Например, рядом с горизонтальным меридианом тестируемые точки лежат примерно на 2 °, 8 °, 14 °, 20 ° и 26 ° эксцентриситета. Таким образом, программа не предоставляет информацию о пороге сетчатки при приблизительно 3 ° — 7 °, 9 ° — 13 °, 15 ° — 19 °, 21 ° — 25 ° и 27 ° — 30 ° эксцентриситета, хотя серый Распечатка шкалы создает впечатление, что порог в каждой точке проверяется.В этом исследовании все набранные пациенты также были протестированы с помощью касательного экрана и периметрии Гольдмана, чтобы более точно определить степень потери поля зрения. Если было расхождение между 3 периметрическими измерениями, использовалось среднее значение 3 измерений (у всех исследуемых пациентов расхождение между измерениями составляло ≤5 °).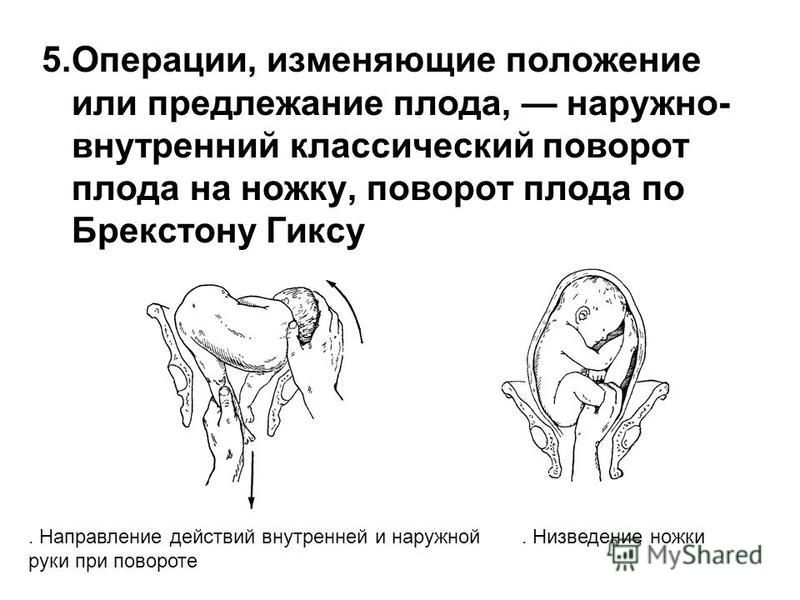
Последовательный осевой и сагиттальный T 1 -взвешенный (время повторения = 516-517 миллисекунд и время эхо-сигнала = 8-11 миллисекунд) и T 2 -взвешенный (время повторения = 2200-4383 миллисекунды и время эхо-сигнала = 80-95 миллисекунды, 2 отдельных приема) изображения с толщиной среза 5 мм были получены у всех набранных пациентов с использованием 1.Система визуализации 5-T Signa, версия 5.4.2 (General Electric Medical Systems, Милуоки, Висконсин). Затем МР-изображения обрабатывали на рабочей станции (SUN / SPARC 10 «Advantage Windows», General Electric Medical Systems). В исследование были включены пациенты с четко выраженными инфарктами затылочной коры с минимальной продолжительностью 3 месяца. Пациенты с поражениями, в которых функциональные нейроны могут оставаться в пределах границ нейровизуализации, такими как отек или кровоизлияние, вторичное по отношению к опухолям, артериовенозные мальформации или первичные внутримозговые кровоизлияния, были исключены. Используя программное обеспечение (Advantage Window v.1.2, General Electric Medical Systems), переднюю и заднюю протяженность инфаркта (измеренную по линейному расстоянию от затылочного полюса) независимо определяли путем оценки T 1 — и T . 2 -взвешенных изображения в осевой (вдоль известковой щели) и среднесагиттальной ориентации нами. Если были расхождения в измерениях между изображениями T 1 и T 2 , ориентациями или между нами, использовалось среднее расстояние от затылочного полюса (у всех исследуемых пациентов расхождение между измерениями составляло ≤3 мм).Используя ту же самую программу, мы независимо от нас отследили инфарктную и нормальную части затылочной коры с помощью указывающего устройства, а соответствующие площади поверхности были рассчитаны с помощью контурной программы, доступной в программном обеспечении. При расхождении в измерениях между нами использовалась средняя площадь поверхности (у всех исследуемых пациентов расхождение между измерениями составляло ≤30 мм 2 ).
Используя программное обеспечение (Advantage Window v.1.2, General Electric Medical Systems), переднюю и заднюю протяженность инфаркта (измеренную по линейному расстоянию от затылочного полюса) независимо определяли путем оценки T 1 — и T . 2 -взвешенных изображения в осевой (вдоль известковой щели) и среднесагиттальной ориентации нами. Если были расхождения в измерениях между изображениями T 1 и T 2 , ориентациями или между нами, использовалось среднее расстояние от затылочного полюса (у всех исследуемых пациентов расхождение между измерениями составляло ≤3 мм).Используя ту же самую программу, мы независимо от нас отследили инфарктную и нормальную части затылочной коры с помощью указывающего устройства, а соответствующие площади поверхности были рассчитаны с помощью контурной программы, доступной в программном обеспечении. При расхождении в измерениях между нами использовалась средняя площадь поверхности (у всех исследуемых пациентов расхождение между измерениями составляло ≤30 мм 2 ).
Чтобы оценить точность карты Холмса 4 и пересмотренной карты, 6 местоположение поражения у каждого пациента было спрогнозировано с использованием 2 карт на основе дефекта поля зрения пациента.Затем мы сравнили прогнозируемое расположение поражения с его фактическим расположением на МРТ, чтобы оценить совместимость между нашими данными и двумя картами.
Для оценки коркового представления центрального зрения процент площади поверхности затылочной коры с инфарктом или без него (см. Ниже) был нанесен на график в зависимости от степени эксцентриситета от фиксации.
У пациентов с задними поражениями, которые начинались с затылочного полюса, в анализе использовалась площадь поверхности поражений.Например, у пациента 1 (рис. 1), у которого была нижняя скотома, простирающаяся от 2 ° до 10 °, по данным МРТ был показан инфаркт, распространяющийся от затылочного полюса до 12 мм кпереди над калькариновой трещиной, размер которой составлял 300 мм 2 . Предполагая, что общая площадь поверхности средней полосатой коры головного мозга человека составляет около 2500 мм 2 (на основании посмертных образцов и с учетом усадки), 6 , 14 процент площади поверхности поражения над известковой трещиной был рассчитан как 12%, что соответствует эксцентриситету 10 °.Поскольку область выше и ниже известковой трещины представлена с любым эксцентриситетом, 24% (12% × 2) общей площади поверхности было отнесено к эксцентриситету 10 °.
Предполагая, что общая площадь поверхности средней полосатой коры головного мозга человека составляет около 2500 мм 2 (на основании посмертных образцов и с учетом усадки), 6 , 14 процент площади поверхности поражения над известковой трещиной был рассчитан как 12%, что соответствует эксцентриситету 10 °.Поскольку область выше и ниже известковой трещины представлена с любым эксцентриситетом, 24% (12% × 2) общей площади поверхности было отнесено к эксцентриситету 10 °.
У пациентов с поражением передней части, которое началось на некотором расстоянии от затылочного полюса, использовалась площадь нормальной области затылочной коры позади поражений. Например, у пациента 4 (рис. 2), у которого была нижняя квадрантанопия, сохранившая центральную часть 11 °, было показано поражение, которое начиналось на 16 мм и простиралось кпереди до 25 мм от затылочного полюса над калькариновой щелью.Площадь поверхности нормальной коры кзади от поражения над калькариновой щелью составляла 375 мм 2 , что составляет 15% от общей площади поверхности и соответствует эксцентриситету 11 °. Таким образом, 30% (15% × 2) общей площади поверхности было отнесено к эксцентриситету 11 °.
Был проведен регрессионный анализ взаимосвязи между эксцентриситетом от фиксации и соответствующей процентной площадью поверхности медиальной затылочной коры. Затем определяли процент площади затылочной коры, обслуживающей центральные 15 ° зрения.Основываясь на результатах клиниконейровизуализации у исследуемых пациентов, мы построили новую ретинотопную карту затылочной коры головного мозга человека.
Четырнадцать пациентов имели четко выраженные инфаркты затылочной коры на МРТ-сканировании и были включены в анализ (Таблица 1). Было 9 мужчин и 5 женщин в возрасте от 17 до 74 лет (в среднем 50 лет). Средняя продолжительность поражений составила 14 месяцев (от 3 до 84 месяцев). У всех 14 пациентов были неполные одноименные дефекты поля зрения по периметрии Хамфри (рис. 3), касательному экрану и периметрии Гольдмана.На рисунке 4 показаны дефекты поля зрения на касательном экране и схематическое изображение расположения соответствующих поражений с использованием осевых шаблонов мозга Дамасио и Дамасио. 15
Дефект поля зрения, местоположения поражений, предсказанные картой Холмса 4 и пересмотренной картой 6 , основанной на потере поля зрения, а также фактическое расположение поражений на снимках МРТ показаны в таблице 2. Например, для пациента 1, у которого скотома правого одноименного нижнего квадранта от 2 ° до 10 °, карта Холмса предсказывает, что поражение простирается от затылочного полюса до 9 мм кпереди, тогда как пересмотренная карта 6 предсказывает распространение от 8 мм от затылочного полюса до 32 мм кпереди.Однако на МРТ фактическое расположение поражения начиналось с затылочного полюса и расширялось до 12 мм кпереди, что близко соответствовало предполагаемому местоположению по карте Holmes 4 . Точно так же для пациента 14, у которого левосторонняя гомонимная скотома нижнего квадранта, сохраняющая центральные 6 ° (рис. 5, A и B), карта Холмса предсказывает, что поражение начнется на расстоянии 5 мм от затылочного полюса и распространится рострально до 25 мм. с шеста; с другой стороны, пересмотренная карта 6 предсказывает, что она начинается в 23 мм от затылочного полюса и простирается за пределы 50 мм от полюса.Однако на МРТ (рис. 5, C) фактическое поражение начиналось на расстоянии 9 мм от затылочного полюса и простиралось до 35 мм от полюса, что полностью согласуется с прогнозируемым местоположением согласно карте Holmes 4 . . Для остальных 12 пациентов (таблица 2) местоположения поражений, предсказанные картой Холмса, были в большей степени согласованы с их фактическим местоположением на МР-изображениях, чем те, которые были предсказаны пересмотренной картой. 6
График процента площади поверхности затылочной коры с инфарктом или без него в зависимости от эксцентриситета от фиксации показан на рисунке 6.Наилучшая линейная регрессия представлена сплошной линией; 37% общей площади медиальной затылочной коры приходится на центральные 15 ° зрения.
Наши корреляции результатов МРТ с дефектами поля зрения у пациентов с поражением затылочной доли подтвердили общие оценки ретинотопной организации затылочной коры. Однако дефицит поля зрения у наших пациентов не соответствовал точно карте Холмса, 4 , и они не коррелировали с пересмотренной картой, 6 , которая была основана на данных, полученных у 3 других пациентов.Кроме того, мы обнаружили, что 37% общей площади медиальной затылочной коры приходится на центральные 15 ° зрения.
На основании результатов визуализации и визуализации у наших пациентов представлена уточненная ретинотопная карта (рис. 7). На рисунке 7 показано, что затылочная кора человека расположена вдоль верхней и нижней губ калькариновой щели. Фовеальное представительство расположено кзади на затылочном полюсе, тогда как периферическое поле зрения представлено спереди на стыке теменно-затылочной и калькариновой щелей.Поскольку протяженность стриарной коры (V1) не определяется визуализацией, ретинотопическая корреляция связана с МРТ медиальной затылочной коры, а не с ретинотопной организацией области V1.
Некоторые ограничения мешают традиционной МРТ коррелировать локализацию поражения с дефектами поля зрения. Эти ограничения также относятся к компьютерной томографии поражений затылка. 8 -11 Во-первых, потому что визуальная обработка в полосатой коре головного мозга организована в столбцах окулярного доминирования, ширина поперечного сечения которых равна 0.4 мм, 16 5-миллиметровые разрезы, которые широко используются в крупных центрах МРТ, могут не обеспечивать достаточного разрешения для определения точной протяженности и местоположения поражения, идентифицированного периметрическим методом. Однако, поскольку рострально-каудальная протяженность поражений у наших 14 пациентов отличалась более чем на 5 мм от пересмотренной карты, 6 , которая была основана на МР-изображениях 3 пациентов, толщина среза которых не была указана, 6 ограничение толщины среза не объясняет несопоставимый результат. Во-вторых, определение степени поражения осложняется областями отека, окружающими поражение, которые может быть трудно отличить от реальной области инфаркта.Однако все наши пациенты были визуализированы через много месяцев или лет (средняя продолжительность поражения — 14 месяцев) после начала потери поля зрения, когда отек должен был полностью исчезнуть. В-третьих, повреждение ткани может нарушить функцию, но не будет обнаружено визуализацией. Например, пациенты с 3 по 7 и 10 имели одноименные дефекты поля без сохранения височного серпа, что указывает на то, что должна быть задействована самая передняя часть затылочного полюса. Однако на МРТ не было обнаружено изменения сигнала в передней медиальной затылочной коре, что позволяет предположить, что повреждение ткани может выходить за рамки видимого изменения МРТ; в качестве альтернативы, монокулярный височный серп поля (представляющий носовую сетчатку контралатерального глаза) может не доходить до крайней передней части затылочной коры, хотя это кажется маловероятным.В-четвертых, области изменения сигнала на МРТ не указывают на разрушение всех нервных элементов, которые могут быть сохранены в области видимого повреждения. Это особенно касается новообразований и кровоизлияний, которые мы поэтому исключили из нашего исследования. В-пятых, поскольку мы использовали двумерное изображение для оценки размера трехмерного поражения, точность измерений зависит от ориентации разрезов. Однако не существует идеальной ориентации головы для изучения калькариновой щели, потому что угол наклона калькариновой щели относительно других опорных координат мозга и черепа варьируется у разных людей, 17 , а также изменяется при незначительных изменениях положения головы.Наконец, что наиболее важно, точные границы полосатой коры не могут быть определены с помощью МРТ-изображений, и существует естественная и существенная разница между людьми в точных размерах и расположении полосатой коры. 14 Кроме того, с помощью МР-изображений невозможно произвести компенсацию заворота коры или искривления калькариновой щели, что позволяет только оценить степень поражения.
Несоответствие между результатами настоящего исследования и результатами, приведшими к пересмотренной карте 6 , может частично объясняться небольшим количеством пациентов, на которых была основана пересмотренная карта (3 пациента).Кроме того, в то время как мы исключили поражения, функциональные нейроны которых могут оставаться в пределах границ нейровизуализации, пересмотренная карта 6 включала 2 пациентов с такими поражениями (у 1 пациента была туберкулема, а у другого — артериовенозная мальформация), что может привести к завышению оценки. от фактической площади повреждения. Хотя эта пересмотренная карта 6 была позже подтверждена Макфадзином и соавторами 18 с использованием КТ или МРТ для более широкой серии пациентов, они также включали 11 пациентов с такими поражениями (новообразования, артериовенозные мальформации, церебромаляция и гематомы).Более того, поскольку отек и ишемическая полутень часто окружают область инфаркта, мы включили только МРТ-изображения, которые были выполнены по крайней мере через 3 месяца после первоначального обращения пациента, когда они должны были разрешиться. Однако, поскольку в предыдущих исследованиях МРТ , 6, , , 18, не указывалась продолжительность поражений у их пациентов, пограничная ишемия и отек могут частично объяснить несопоставимые результаты.
На основе эндогенных изменений магнитной восприимчивости, вызванных локализованными зависимыми от активности вариациями кровотока и оксигенации, функциональная МРТ (фМРТ) была использована для картирования корковой активности человека во время стимуляции выбранных областей поля зрения у нормальных субъектов. 19 -21 Sereno et al. 21 и Engel et al, 22 с помощью фМРТ обнаружили, что в первичной зрительной коре человека делается акцент на центр взгляда. Однако их результаты не согласуются с нашими данными и данными предыдущих исследований. 7 -11 Потенциальные источники пространственного распространения, например, вызванные латеральными нейронными связями внутри коры и экспериментальными артефактами (например, легкое движение головы и пульсация мозга), 22 могут ограничивать пространственное разрешение фМРТ до высокой точности. определить кортикальное увеличение.Более того, в этих исследованиях измеряли бегущую волну активности в коре головного мозга нормальных субъектов, медленно меняя положение паттерна стимулов. Хотя этих испытуемых проинструктировали фиксировать в центре дисплея стимула, во время тестирования не было предпринято никаких попыток контролировать положение глаз. Даже малейшее движение глаза может повлиять на измерение, особенно в точном центре ямки. Кроме того, фМРТ обнаруживает изменения сигнала от венозной крови, а не активности нервной ткани.Некоторые исследователи 23 предположили, что большая часть изменения сигнала, наблюдаемого при фМРТ, может быть замечена в областях мозга, в которых мало нервной ткани или отсутствует вообще, а вместо этого является изображением венозной сосудистой сети.
Корреляция дефектов поля зрения с невропатологическими изменениями при вскрытии может дополнительно прояснить топографическое представление поля зрения в полосатой коре головного мозга человека. 24 , 25 После выравнивания всей поперечно-полосатой коры у 4 нормальных взрослых пациентов с 1 глазом и реконструкции мозаики столбцов окулярного доминирования Хортон и Хокинг 26 идентифицировали слепое пятно, в котором отсутствуют столбцы окулярного доминирования и простираются от 12 ° до 18 ° по горизонтальному меридиану.Они сообщили, что от 42% до 62% (среднее ± стандартное отклонение, 52% ± 2%) стриарной коры человека соответствует центральным 12 ° зрения. Хортон и Хойт 6 предположили, что кора головного мозга человека и макак имеет примерно одинаковое кортикальное увеличение центрального поля зрения, составляющее 70% для центральных 15 °. 12 , 13 Однако Хортон и Хокинг 26 сообщили, что кортикальное увеличение центрального поля зрения на 12 ° составляло 60% у обезьян и от 42% до 62% (в среднем 52%) у людей, т.е. чем то, что было оценено на пересмотренной карте 6 и значительно меньше, чем оцененное с помощью фМРТ. 21 Процедуры выравнивания 26 подвержены искажениям, которые могут повлиять на ретинотопные данные. Трехмерная реконструкция МРТ срезов в разной ориентации может лучше коррелировать анатомию с потерей поля зрения. Хотя границы стриарной коры не определяются методами нейровизуализации, визуализация коррелятов поражений с дефектами поля зрения дает in vivo информацию о ретинотопическом представлении зрения в затылочной доле.
Основная цель этого исследования состояла в том, чтобы установить прямую связь между анатомией медиальной затылочной коры вдоль калькариновой щели и локуса поля зрения и степенью функционального дефицита.Однако существует ограниченная причинно-следственная связь между индивидуальными причудами калькариновых анатомических особенностей и ретинотопными характеристиками дефекта поля зрения. Более точная и прямая взаимосвязь, скорее всего, будет между местоположением корковых нейронов, получающих входные данные из ограниченных положений рецептивного поля в сетчатке, и местоположением поражения по отношению к этим нейронам. Расположение нейронов коры относительно общей анатомии калькариновой щели может быть весьма разнообразным.Таким образом, по сути, ретинотопные карты на основе анатомии, предложенные Холмсом, , 4, , другими, , 1, , , 5, , , 6, и нами, имеют ограниченную точность. Тем не менее, расположение поражений в медиальной затылочной коре при визуализирующих исследованиях имеет существенное значение для определения того, адекватно ли модель дефекта поля зрения пациента учесть при визуализации. Поэтому установление достоверности существующих ретинотопных карт на основе данных о поражении становится важным для учета симптомов поражения затылочной коры.
Наши корреляции МРТ подтвердили оценки ретинотопной организации медиальной затылочной коры и лучше соответствовали карте Холмса 4 , чем пересмотренной карте 6 , основанной на традиционных корреляциях МРТ поражений у 3 других зарегистрированных пациентов. Тридцать семь процентов общей площади мезиальной поверхности затылочной коры головного мозга человека обслуживают центральные 15 ° зрения. Хотя точное представление о ретинотопическом представлении полосатой коры головного мозга человека (V1) ограничено методами визуализации, разрешение МРТ свидетельствует о его значительной ценности в диагностике и локализации поражений затылочной доли.
Принята к публикации 22 сентября 1998 г.
Это исследование было поддержано грантом MT 5404 Совета медицинских исследований Канады.
Мы благодарим Дэвида Микулиса, доктора медицины, за его экспертный совет.
Перепечатки: Джеймс А. Шарп, доктор медицины, отделение неврологии, больница Торонто, EC 5-042, 399 Bathurst St, Торонто, Онтарио, Канада M5T 2S8.
1.Inouye T Die Sehstorungen bei Schussverletzungen der kortikalen Sehsphare. Лейпциг, Германия W. Engelmann1909;
2, Холмс GLister WT Нарушения зрения из-за поражений головного мозга с особым акцентом на кортикальном представительстве макулы. Мозг. 1916; 3934-73Google ScholarCrossref 4.Holmes G Организация зрительной коры у человека. Proc R Soc Lond B Biol Sci. 1945; 132348-361Google ScholarCrossref 5.Spalding JMD Раны зрительного пути, II: полосатая кора. J Neurol Neurosurg Psychiatry. 1952; 15169–183Google ScholarCrossref 6.Horton JCHoyt WF. Представление поля зрения в полосатой коре головного мозга человека: переработка классической карты Холмса. Arch Ophthalmol. 1991; 109816-824Google ScholarCrossref 7.Fox ПТМиезин FMAllman JMVan Essen DCRaichle ME Ретинотопная организация стриарной коры человека, отображенная с помощью позитронно-эмиссионной томографии. J Neurosci. 1987; 7913–922Google Scholar8.Orr LSSchatz NJGonzalez CFSavino PJCorbett JJ Компьютерная аксиальная томография в оценке поражений затылочной доли.Смит JLed Обновление нейроофтальмологии. New York, NY Masson Publishing 1977; 351- 367Google Scholar9.McCauley DLRussell RWR Корреляция компьютерной томографии и дефектов поля зрения при поражении сосудов задних зрительных путей. J Neurol Neurosurg Psychiatry. 1979; 42298-311Google ScholarCrossref 10.Kattah JCDennis П.Кольский М.П.Шеллингер DCohan SL Компьютерная томография у пациентов с одноименными дефектами поля зрения: клинико-радиологическая корреляция. Comput Tomogr. 1981; 5301-312Google ScholarCrossref 11. Спектор RHGlaser JSDavid Нью-Джерси DQ Инфаркт затылочной доли: периметрия и компьютерная томография. Неврология. 1981; 311098-1106Google ScholarCrossref 12. Дэниел PMWhitteridge D Изображение поля зрения на коре головного мозга у обезьян. J Physiol (Лондон). 1961; 159203-221 Google Scholar 13. Ван Эссен DCNewsome WTMaunsell HR Представление поля зрения в полосатой коре головного мозга обезьяны макаки: асимметрии, анизотропии и индивидуальная изменчивость. Vision Res. 1984; 24429-448Google ScholarCrossref 14.Stensaas SSEddington DKDobelle WH Топография и изменчивость первичной зрительной коры головного мозга человека. J Neurosurg. 1974; 40747-755Google ScholarCrossref 15.Damasio HDamasio AR Анализ повреждений в нейропсихологии. Нью-Йорк, Нью-Йорк, издательство Оксфордского университета, 1989;
16. Хубель ГВС Т.Н. Функциональная архитектура зрительной коры макак обезьяны. Proc R Soc Lond B Biol Sci. 1977; 1981- 59Google ScholarCrossref 17.Tamraz J Нейрорадиологическое исследование зрительной системы с помощью магнитно-резонансной томографии. J Clin Neurophysiol. 1994; 11500-518Google ScholarCrossref 18. McFadzean РБроснахан DHadley DMutlukan E Изображение поля зрения в затылочной полосатой коре. Br J Ophthalmol. 1994; 78185-190Google ScholarCrossref 19.Schneider WNoll DCCohen JD Функциональное топографическое картирование кортикальной ленты в глазах человека с помощью обычных МРТ-сканеров. Природа. 1993; 365150-153Google ScholarCrossref 20.Tootell RBHReppas JBKwong KK и другие. Функциональный анализ МТ человека и связанных зрительных областей коры с помощью магнитно-резонансной томографии. J Neurosci. 1995; 153215-3230Google Scholar21.Sereno MIDale AMReppas JB и другие. Границы множественных зрительных зон у человека выявляются с помощью функциональной магнитно-резонансной томографии. Наука. 1995; 268889-893Google ScholarCrossref 22.Энгель SAGlover GHWandell Б.А. Ретинотопная организация зрительной коры головного мозга человека и пространственная точность функциональной МРТ. Cereb Cortex. 1997; 7181-192Google ScholarCrossref 23.Lai Шопкинс ALHaacke ЭМ и другие. Идентификация сосудистых структур как основного источника контраста сигнала в 2D и 3D визуализации функциональной активации моторной коры с высоким разрешением при 1.5T: предварительные результаты. Magn Reson Med. 1993; 30387-392Google ScholarCrossref 24.Поляк S Современное исследование зрительных путей и центров. Kluver Hed Визуальная система позвоночных. Chicago, Ill University of Chicago Press 1957; 163-203Google Scholar25.Polyak S Клинические и патологоанатомические наблюдения за случаями нарушения полей зрения. Kluver Hed Визуальная система позвоночных. Chicago, Ill University of Chicago Press 1957; 695-755Google Scholar26.Horton JCHocking DR Относительное увеличение изображения центрального поля зрения в полосатой коре макак и людей. Soc Neurosci Abstracts. 1997; 231945 Google ScholarСлуховые галлюцинации как редкое проявление затылочного инфаркта
Инсульт — это клинический синдром, характеризующийся очаговым неврологическим дефицитом, который можно отнести к сосудистой территории в головном мозге. Признаки острого инсульта зависят от пораженной области мозга. Хотя это и необычно, симптомы могут включать психоз со слуховыми и / или зрительными галлюцинациями. 56-летняя женщина была госпитализирована в психиатрическое отделение после того, как угрожала мужу ножом.Она сообщила, что в течение одной недели испытывала измененные сенсорные ощущения с суицидальными и смертоносными командными галлюцинациями. Учитывая острое начало, были получены изображения головного мозга, чтобы исключить органическую этиологию. На МРТ головного мозга выявлен острый инфаркт правой затылочной доли с геморрагической трансформацией. Симптомы пациента купировались самостоятельно, разрешались без антипсихотических препаратов. Обычно после инсульта не сообщается о психозе со слуховыми галлюцинациями. Поскольку гистологические и функциональные изменения в затылочной доле, по-видимому, играют значительную роль в психозах у шизофреников, вполне вероятно, что ишемия в той же области может вызывать аналогичные изменения.Знакомство с этим редким проявлением важно, поскольку оно предотвращает задержку постановки диагноза, что может негативно повлиять на результат.
1. Общие сведения
Инсульт — четвертая по значимости причина смертности в США, поражающая как мужчин, так и женщин [1]. Это клинический синдром, характеризующийся очаговым неврологическим дефицитом, который можно отнести к сосудистой территории в головном мозге. Инсульт в основном бывает ишемическим или геморрагическим и встречается в 85% и 15% случаев соответственно, что можно определить с помощью визуализации головного мозга [2].Патофизиология ишемического инсульта может включать кардиоэмболические явления, эмболии крупных артерий, атеросклероз крупных / мелких артерий с образованием тромбов и артериосклероз мелких артерий на фоне гипертонии, приводящей к лакунарным инфарктам. Напротив, геморрагические инфаркты чаще возникают на фоне разрыва интрацеребральной аневризмы или травмы [3].
Признаки острого инсульта зависят от области мозга, пораженной сосудистым инсультом. Основываясь на анатомии артерий, поражение переднего и среднего мозга обычно проявляется гемипарезом, гемиплегией, опущением лица, дизартрией, афазией и предпочтением взгляда.Инфаркты заднего кровообращения поражают мозжечок и затылочную долю, что может проявляться головокружением, атаксией и нарушением зрения [3].
Хотя настроение после инсульта и эмоциональные расстройства, такие как депрессия, тревога и гнев, являются обычным явлением, психиатрические проявления как характерная черта инсульта редки и ограничены по количеству зарегистрированных случаев [4]. При наличии психиатрических симптомов они могут различаться в зависимости от пораженной области мозга. Симптомы галлюцинаций и бреда встречаются нечасто, но сообщалось о инсультах, затрагивающих хвостатое тело и таламус [5].Еще более дискретные изменения в поведении по сравнению с исходным уровнем, такие как увеличение количества сна и непосещение работы, были зарегистрированы при инсульте базальных ганглиев [6]. Лобная доля, являющаяся основным центром исполнительной функции, была связана с изменениями личности, такими как эмоциональная нестабильность, импульсивность и апатия [7]. Кроме того, было отмечено, что наличие зрительных и слуховых галлюцинаций является характерным признаком лобного удара справа [8]. В ретроспективном анализе у 7% пациентов с измененным психическим статусом был обнаружен острый инсульт в лобно-теменной, затылочной, лобной и правой области моста мозга [9].Удары правой височной доли связаны с 5 поведенческими феноменами (гиперграфия, атипичная сексуальность, усиленная умственная жизнь, обстоятельства и гиперрелигиозность), которые являются компонентами синдрома Гешвинда [10]. Наконец, задокументировано, что инсульты, затрагивающие височно-затылочные области, проявляются с чрезмерной разговорчивостью и повторяемостью, что называется логореей [11].
Хотя это и необычно, характерные признаки инсульта могут редко включать психоз со слуховыми и / или зрительными галлюцинациями при отсутствии соматических изменений [12].В тех редких случаях, когда инсульт действительно сопровождается психозом в качестве преобладающего симптома, это может привести к задержке постановки диагноза. Учитывая временную чувствительность визуализации и ранней медикаментозной терапии при инсульте, такая задержка постановки диагноза может негативно повлиять на результат.
2. История болезни
Скорая помощь доставила 56-летнюю женщину в отделение неотложной помощи после того, как она физически угрожала ее мужу ножом. По словам пациентки, она испытала изменение сенсориума за неделю до обращения, что в основном привело к суицидным и смертоносным командным галлюцинациям, инструктирующим ее принять передозировку НПВП и убить своего мужа.Она отрицала головные боли, головокружение, лихорадку, травмы головы, симптомы мочеиспускания или употребление запрещенных веществ. В анамнезе не было психозов, шизофрении, мании или депрессии, а анализ ее списка лекарств на предмет потенциальных галлюциногенных агентов не указывал на фармакологическую этиологию. Ее история болезни состояла из двух предыдущих инсультов, последний из которых случился два года назад с поражением правой лобной доли. МРТ головного мозга в то время также показала наличие старого инфаркта правой теменной доли.Эхокардиограмма во время этой госпитализации выявила серьезное снижение функции левого желудочка, и пациенту назначили варфарин для антикоагуляции. После двух предыдущих инфарктов головного мозга пациентка и ее муж отрицали какие-либо изменения в поведении, когнитивные нарушения или какие-либо очаговые неврологические нарушения. На презентации она выглядела растрепанной и демонстрировала плоский аффект с минимальной вербализацией. При физикальном обследовании обнаружена только гемианопсия слева без гемиплегии. Были оценены все черепные нервы, а также походка, функция мозжечка и проприоцепция, которые были признаны нормальными.Пациент был настороже и ориентирован с сохранением мышления.
Первоначально она была помещена в психиатрическое отделение для дальнейшего обследования, где пациентка участвовала в повседневной деятельности и не сообщала об отсутствии симптомов. Учитывая острое начало ее симптомов, были получены лабораторные исследования и изображения мозга, чтобы исключить органическую этиологию. Общий анализ крови был нормальным, а основная метаболическая панель показала нормальные электролиты и функцию почек. Дополнительные лаборатории включали тесты функции печени, липидную панель, антитела к кардиолипину и ТТГ, которые были в норме, а RPR не реагировал.Образец мочи был отрицательным на инфекцию мочевыводящих путей, а 8-панельный анализ мочи на наркотики был отрицательным. Была проведена МРТ головного мозга, которая выявила старые ишемические инфаркты в правой теменной и лобной долях, а также новый острый инфаркт правой затылочной доли с геморрагической трансформацией (рис. 1). Впоследствии пациент был переведен в медицинскую часть для дальнейшего обследования и лечения.
Пациенту поставили телеметрию, которая показала нормальный синусовый ритм. Учитывая вовлечение нескольких мозговых территорий и кровообращений, возникло большое подозрение на кардиоэмболический источник инсульта.Кардиолог осмотрел пациента и выполнил чреспищеводную эхокардиограмму, которая показала низкую фракцию выброса менее 20%. Кроме того, было проведено исследование пузырьков, которое дало положительный результат в отношении открытого овального отверстия. Учитывая значительно низкую фракцию выброса, пациентке был установлен автоматический имплантируемый кардиовертер-дефибриллятор. Симптомы психоза у пациента, в первую очередь в виде слуховых галлюцинаций, прошли самостоятельно и исчезли на второй день госпитализации без необходимости использования антипсихотических препаратов.
3. Обсуждение
Психоз со слуховыми галлюцинациями не является часто регистрируемым поведенческим изменением после инсульта [13]. Эти симптомы являются более типичными чертами наркотической интоксикации и психических заболеваний, включая кратковременный психотический эпизод, шизофреническую форму и шизофрению. Симптомы психоза можно разделить на положительные (галлюцинации, бред и дезорганизованная речь) и отрицательные (плоский аффект и аволиция) [14]. Слуховые галлюцинации, наличие слуховых ощущений при отсутствии внешних раздражителей, были описаны менее чем у 1% пациентов с подкорковыми, стволовыми и височными инфарктами [15].Эти галлюцинации описываются как диссоциативный феномен восприятия разговоров сверстников / родственников или слышания собственного голоса [16]. Командные галлюцинации после инсульта нетипичны, и поэтому их можно ошибочно принять за первичное психическое расстройство.
Слуховой центр, который в основном расположен в височных долях, был связан с психозом при шизофрении [17]. Слуховые галлюцинации при цереброваскулярных заболеваниях наблюдались при инфаркте битемпоральной коры головного мозга [18].Они также были описаны при инсультах, затрагивающих переднюю / нижнюю мозжечковые артерии и задний круг кровообращения [18]. Следовательно, вероятно, что ишемия нейронов, участвующих в возбуждающей / тормозной функции, может изменять сенсориум, приводя к ненормальному поведению. Области мозга, наиболее часто связанные с шизофренией, включают лобные доли, височные доли, лимбическую систему и ствол мозга. Затылочная доля, которая является первичной зрительной корой, традиционно не связана со слуховой функцией.Однако недавние данные о роли затылочного мозга при шизофрении показали измененный объем и гистологические изменения, включая изменения плотности серого и белого вещества в затылочных долях [19]. Поскольку гистологические и функциональные изменения в затылочной доле, по-видимому, играют значительную роль в психозах у шизофреников, вполне вероятно, что ишемия, возникающая после инфаркта головного мозга в той же области, может вызывать аналогичные изменения.
У нашего пациента в анамнезе были множественные ишемические инфаркты, но никаких предшествующих поведенческих изменений у него не было.После нового затылочного инсульта ее единственной особенностью были слуховые командные галлюцинации. Эти галлюцинации прошли самостоятельно и исчезли на следующий день без какого-либо вмешательства. Таким образом, церебральные инфаркты, сопровождающиеся галлюцинациями наряду с другими симптомами психоза, встречаются редко и, следовательно, могут привести к задержке постановки диагноза, что может иметь катастрофические последствия. Знакомство с изменениями поведения как признаками инсульта очень важно, поскольку это позволяет быстро диагностировать и начать лечение на ранней стадии.Дополнительные признаки инсульта, с которыми должны быть знакомы клиницисты, включают слуховые и зрительные галлюцинации. Это не только позволяет осуществлять лечение, чувствительное ко времени, но также позволяет избежать ненужного психиатрического лечения.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Вклад авторов
Фирас Идо завершил обзор литературы, а также подготовил и отредактировал первоначальную рукопись.Рейна Бадран редактировала рукопись и составляла реферат. Брэндон Дмитрук получил МРТ и составил описания. Заин Кулаири был старшим редактором и наставником этого дела.
Затылочная невралгия и спортивные травмы
Случай профессионального спортсмена, успешно вылечившего сильную боль из-за сдавления затылочного нерва маской судьи, подчеркивает важность профессионального анамнеза для диагностики.
В данном документе представлен случай, который, насколько известно авторам, является первым зарегистрированным пациентом с затылочной невралгией из-за компрессии затылочного нерва маской судьи.
53-летний мужчина с 15-летним опытом работы судьей по бейсболу испытал острую левую затылочную боль после нескольких игр в неделю, когда он носил маску судьи, закрепленную ремнем, который давил на его затылочный гребень. Этот случай подчеркивает важность профессионального анамнеза для постановки правильного клинического диагноза и плана лечения.
Затылочная невралгия: анатомия и введение
Термин невралгия относится к нейропатической боли, которая ощущается на пути определенного нерва и часто является результатом повреждения нерва. 1 Боль, связанная с невралгией, описывается по-разному, но чаще всего характеризуется как приступообразная резкая, колющая, колющая или шоковая боль и обычно очень сильная и изнуряющая пациента. Это также может больше походить на жжение или ощущение пульсации.
Наиболее частые невралгии — затылочная, тройничная и постгерпетическая. 2 Затылочная невралгия, в частности, относится к невралгии, которая распространяется вдоль затылочного нерва от основания черепа к макушке.Из-за своего местоположения его часто называют головной болью.
Затылочный нерв передает сенсорную информацию в спинной мозг на уровне C2 и C3 и имеет два основных отдела. Малый затылочный нерв (латеральный отдел) обеспечивает сенсорные афференты от постурикулярной области, а большой затылочный нерв (медиальный отдел) обеспечивает сенсорные афференты от кожи, покрывающей заднюю часть черепа (затылочный бугор), начиная с нижнего края затылочного гребня и простирается вверх до макушки черепа, что делает его самым большим афферентным нервом в человеческом теле. 3,4
Презентация кейса
Мужчина 53 лет, в целом здоровый, обратился в нашу клинику с жалобами на боль в левой теменно-затылочной области, заканчивающуюся в макушке. Пациент провел последние 15 лет в качестве судьи по бейсболу. В качестве судьи этот пациент работал от 1 до 2 бейсбольных игр каждый будний день общей продолжительностью от 4 до 6 часов в дополнение к 4 или 5 играм каждые выходные, в общей сложности примерно 9 часов. Во время работы он большую часть времени носит маску для защиты.Маска закрывает его лицо и простирается до задней части его черепа и верхней части шеи, где она фиксируется ремнем (см. Рисунок 1).
Рис. 1: Вид пациента в маске сзади. Маска закрывает его лицо и простирается до задней части его черепа и верхней части шеи, где она фиксируется ремнем. Хроническое повреждение затылочного нерва было вызвано повторяющимися микротравмами нерва от ремня.
Пациент впервые заметил боль около 4 лет назад, но замечает ее только в маске.Он описывает боль как острую, постоянную и оценивает ее на 7 из 10 баллов по интенсивности. Пациент заявил, что первоначально снятие маски во время перерывов вызывало утихание боли примерно через 30 секунд после снятия; однако к тому времени, когда его направили к нам, после снятия маски боль продолжалась от 2 до 3 минут.
Пациент рассказывает, что за приступами боли следовала легкая, не пульсирующая, нежная головная боль, которую он описал на 3 балла из 10 по шкале боли.Боясь, что проблема могла быть связана с повреждением нервов или другим серьезным заболеванием, которое потенциально могло ухудшиться, он рассказал о проблеме своему терапевту, с которым он регулярно встречается. Затем она порекомендовала ему обратиться к неврологу.
На основании клинических данных пациенту был поставлен диагноз «затылочная невралгия», и его лечили введением однократной дозы лидокаина и дексаметазона подкожно в области затылочного гребня. Кроме того, ему рекомендовали ослабить ремешок на маске и поместить мягкую подушечку между ремнем и затылочным гребнем, чтобы уменьшить давление на затылочный нерв.С этого момента у пациента не было боли, до тех пор, пока чуть более 1 года спустя он не явился на контрольный прием.
В то время он испытывал рецидив боли из-за ношения лицевой маски, которая закреплялась на затылке во время полета на самолете, что требовалось во время пандемии COVID-19. Пациенту снова сделали инъекцию лидокаина / дексаметазона, и с тех пор у него не было боли.
Обсуждение
Острые травмы затылочного нерва являются обычным явлением и обычно являются идиопатическими или являются результатом травм.Другие возможные этиологии включают защемление затылочного нерва, послеоперационные поражения, ревматоидный артрит с подвывихом, поражающий атланто-осевой сустав, поражения нервного корешка C2 или ганглиев дорзального корешка, такие как опухоли или сосудистые мальформации, а также инфекции. 5 Хронические травмы, подобные тому, что наблюдается в этом случае, встречаются реже и, как правило, вызваны повторяющимися микротравмами нерва. 6 Распространенные причины хронического повреждения затылочного нерва обычно связаны с длительными периодами перерастяжения шеи. 4.
Традиционная диагностика и лечение затылочной невралгии
При подозрении, что затылочная невралгия является причиной головной боли пациента, нужно быть осторожным, чтобы подтвердить диагноз; Фактически, затылочная невралгия является одним из наиболее часто диагностируемых состояний головной боли. 4 Окончательный диагноз ставится при блокаде затылочного нерва лидокаином или бупивакаином. Если после проведения блокады нерва боль значительно уменьшилась или полностью исчезла, диагноз «затылочная невралгия» подтверждается. 4
После подтверждения есть несколько вариантов лечения. Было показано, что инъекции стероидов временно облегчают симптомы, но в более тяжелых случаях могут потребоваться хирургические процедуры, такие как абляция, резекция гамма-ножом или микрососудистая декомпрессия. 7,8
Если боль не реагирует или минимально реагирует на блокаду затылочного нерва, следует рассмотреть альтернативный диагноз. Альтернативные диагнозы включают головные боли напряжения, которые обычно путают с затылочной невралгией, но не реагируют на единственную местную блокаду нерва. 9
В представленном случае инъекция лидокаина / дексаметазона обеспечила кратковременное облегчение, в то время как удаление возбудителя болезни (маска судьи) было достаточным для длительного облегчения боли.
Важность изучения истории профессии
Этот случай подчеркивает важность сбора полного анамнеза при представлении нового пациента и то, как определенные аспекты анамнеза пациента могут быть ключевой отличительной чертой при формулировании дифференциального и окончательного диагноза.В этом случае пациенту был поставлен диагноз «затылочная невралгия», и ему было назначено лечение так быстро, потому что невролог задавал вопросы о роде занятий пациента во время сбора анамнеза настоящего заболевания.
По словам невролога, ведущего дело, знание профессии пациента в качестве судьи и описание его одежды при исполнении служебных обязанностей были наиболее важными факторами при постановке этого конкретного диагноза. Если бы невролог не спросил, чем занимается пациент, правильный диагноз, возможно, не был бы поставлен так быстро, и лечение могло бы быть отложено.
Несмотря на то, что впервые был рекомендован Бернардино Рамаццини в 1700 году с его публикацией книги De Morbis Artificum Diatriba ( Соглашение о рабочих заболеваниях ), «кем вы занимаетесь?» следует добавить к списку вопросов, первоначально предложенному Гиппократом, не все врачи соблюдают эту рекомендацию в мире современной медицины. 10-13
Одна точка зрения показала, что полнота анамнеза пациента является даже лучшим предиктором точного диагноза, чем обширные медицинские осмотры и лабораторные тесты. 11 В отдельном турецком исследовании было обнаружено, что только 56,1% врачей изучали профессиональный анамнез и только 22,7% составляли подробный профессиональный анамнез всех пациентов. 12 Другое исследование показало, что по сравнению с возрастом и полом, которые 99% врачей спрашивают в процессе сбора анамнеза, всего 27,8% делают то же самое в зависимости от профессии пациента. 13
Практические рекомендации
В целом, представленный случай затылочной невралгии является прекрасным примером важности тщательного сбора анамнеза, включая профессиональный анамнез, и того, как ответы на вопросы, которые иногда пропускаются во время этого процесса, на самом деле могут быть неотъемлемым аспектом критической жалобы.
Последнее обновление: 5 мая 2021 г.
Руководство клинициста по лечению хронических травм, вызванных чрезмерным перенапряжением
.