Содержание
Замершая беременность. Я переживаю необъяснимо тяжело из-за потери малыша, а муж переживает из-за отсутствия любви и секса.
Просьбы о помощиНапишите свою историю
Я оказалась в ужасно болезненной ситуации, от которой не знаю где найти силы и захотеть снова жить и что- либо делать… На 8 неделе беременности произошло замирание моего малыша. До этого такую сильную боль я испытывали только после смерти моего отца ( тогда мне было всего 10 лет и казалось больнее ничего быть не может) Это трудно осознать, когда сначала дают послушать сердцебиение ребеночка о котором я мечтала, выбирала ему имя, представляла каким он будет, я любила его всем сердцем и душой с момента появления двух полосок… У меня потеря смысла жизни, пустота, боль, отчаяние. Еще больнее то, что я нахожусь сейчас с мужем в маленьком городке( он по работе) , мои родные далеко, переживаю это практически одна. По телефону никого расстраивать не хочу… А муж как- то спокойно на все отреагировал, как будто это ерунда и мелочи! Я переживаю необъяснимо тяжело из-за потери малыша, а муж переживает из-за отсутствия любви и секса.
Яна , возраст: 30 / 28.06.2013
Отклики:
Ян, мужик, пока не возьмёт в руки своего малыша, — к нему не относится НИКАК. И, в отличие от тебя, НИЧЕГО к нему и не испытывает. Материнское чувство ему
недоступно. Он просто по-другому устроен. Что, ж, тебе ещё сказать? Судьбы наши в руках Божьих. Смирись. Думаю, тебе нужно читать акафист перед иконой
Фёдоровской Божьей матери. Прямо-таки взять на себя серьёзный труд молитвы и прошения пред Богородицей. И щедро, И ТАЙНО, подать большую милостыню детям-
 Сколько на моей памяти чудес сотворилось по этим молитвам! И НЕ ОСТАВИТ ТВОИ ПРОСЬБЫ ГОСПОДЬ! БУДЕШЬ ТЫ УСЛЫШАНА И УТЕШЕНА!
Сколько на моей памяти чудес сотворилось по этим молитвам! И НЕ ОСТАВИТ ТВОИ ПРОСЬБЫ ГОСПОДЬ! БУДЕШЬ ТЫ УСЛЫШАНА И УТЕШЕНА!александр , возраст: 53 / 28.06.2013
Милая Яночка, здравствуйте.Мне очень жаль, что так произошло в Вашей жизни, и слов утешения, наверное, здесь мало что могут сделать, просто хочется Вас
обнять и дать выплакать всю Вашу боль. Яночка, сейчас самое главное не держать все в себе, горе нужно пережить, попробуйте поговорить с мужем о своих
переживаниях, возможно он просто не показывает что ему то же больно, ведь мужчины не плачут, так принято считать.Еще хотела бы посоветовать Вам сайт, для
горюющих https://www.memoriam.ru/Там можно и материалы утешительные почитать, и поговорить с теми, кто так же знает боль потери.Держитесь Яночка, сил Вам и
котёнок , возраст: 34 / 28.06.2013
Мне очень вас жаль, у вас большое горе и я прошу прощения у вас что лезу сюда со своими комментариями. Но мне все-таки ближе позиция вашего мужа. Помните
Но мне все-таки ближе позиция вашего мужа. Помните
Иова многострадального, когда ему выпали испытания, когда разрушился его дом и его дети находившиеся в доме погибли, когда он потерял все имущество, близких,
здоровье, то ответил на это фразой «Господь дал, Господь и взял; да будет имя Господне благословенно!». Каких потом благ удостоился Иов за свое смирение…
так потерпите и вы, примите это как совершившийся факт, помолитесь Господу, чтобы он дал еще детей, только не ропщите, может быть что-то исправьте в себе, в
Евгений , возраст: 28 / 28.06.2013
Я часто думаю, почему же Бог даёт детей в несчётном количестве тем, которые каждый месяц бегают на аборт, а кто любит всем сердцем своего ещё не родившегося ребёнка, забирает.Это как какое то испытание что ли? Испытание на смиренность? Единственное, что помогло бы вам залечить вашу рану это забеременить ещё раз.
А на мужа не обижайтесь. Им не дано понять то чувство, что испытывает женщина во время беременности хотя бы даже потому что ребёнок находится не у них в животе, а у нас. Для них если они не видят перед собой ребёнка, так вроде и нет его. Такая у них логика. Я помолюсь, чтобы вы поскорее забеременели и родили здорового ребёнка!
Дана , возраст: 36 / 28.06.2013
Яночка, примите слова сочувствия. Вам труднее гораздо, потому что вы оторваны от привычной жизни, от родных, от привычных дел. Лучше, конечно, не держать в себе, а поделиться с родными людьми. Хоть и по телефону. Чем больше людей мысленно с вами, тем меньше горе. Горе делится, уменьшается по кусочку.
Посоветуйтесь с врачом, может лучше попить успокаивающие. У вас гормональная перестройка организма, поэтому эмоциональные реакции сейчас очень-очень сильные. Правильно подобранные медикаменты могут облегчить состояние.
На мужа не обижайтесь. Он не был беременным, он не понял даже, что произошло и не сможет понять. Его спокойствие может, как ни странно, помочь и вам: он по-прежнему вас любит, работает и уверен, что все будет у вас хорошо. Обязательно будет, Яночка.
Он не был беременным, он не понял даже, что произошло и не сможет понять. Его спокойствие может, как ни странно, помочь и вам: он по-прежнему вас любит, работает и уверен, что все будет у вас хорошо. Обязательно будет, Яночка.
ЕленаОбыкновенная , возраст: 37 / 28.06.2013
Яна, в жизни бывают разные ситуации но на все Воля Божья! Бог не дает нам испытаний которые мы не можем вынести… У моей подруги тоже была замершая беременность на 11 неделе, но она не опустила руки и с мужем все было хорошо ей врачи сказали предохраняться а она через 3 месяца снова забеременела и сейчас ее дочке уже 9 месяцев. Мужчины ощущают ребенка когда держат на руках а до этого они не чувствуют. Главное мечтать и верить и обязательно все получится.
Юлия , возраст: 24 / 28.06.2013
Яна, дорогая, надо собраться сейчас. Не знаю, насколько Вы правы или не правы относительно прохладного отношения со стороны супруга, но, если Вам кажется, что Вы сейчас одна — значит, надо собраться и взять себя в руки самостоятельно.
Алена , возраст: 31 / 28.06.2013
Яна, у меня тоже было замирание плода на 8 неделе. Если честно, я пережила эту ситуацию довольно спокойно, так как это нормальный биологический процесс. Мы с мужем расстроились когда узнали, я поревела два дня и всё, стали жить дальше. Для женщины нормально быть беременной и неудачная беременность это один из защитных механизмов организма женщины от неправильного развития плода. Сейчас современные женщины редко и поздно беременеют, поэтому относятся к этому очень серьезно.
Дарья , возраст: 27 / 30.06.2013
Предыдущая просьбаСледующая просьба
Вернуться в начало раздела
| Версия для печати |
Замершая беременность. Что такое Замершая беременность?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Замершая беременность – одна из форм невынашивания плода, характеризующаяся полным прекращением развития эмбриона и его гибелью. Возникает такое патологическое состояние в 1-2 триместре и проявляется прекращением токсикоза, появлением кровомазания, гипертермии. В период 18-28 недель основным симптомом замершей беременности является полное прекращение двигательной активности плода. Диагноз выставляется на основании объективного осмотра и данных УЗИ. Лечение заключается в провоцировании искусственного аборта с помощью медикаментов или чистке маточной полости от плодного яйца и его оболочек.
Возникает такое патологическое состояние в 1-2 триместре и проявляется прекращением токсикоза, появлением кровомазания, гипертермии. В период 18-28 недель основным симптомом замершей беременности является полное прекращение двигательной активности плода. Диагноз выставляется на основании объективного осмотра и данных УЗИ. Лечение заключается в провоцировании искусственного аборта с помощью медикаментов или чистке маточной полости от плодного яйца и его оболочек.
- Причины замершей беременности
- Симптомы замершей беременности
- Диагностика и лечение замершей беременности
- Прогноз и профилактика замершей беременности
- Цены на лечение
Общие сведения
Замершая беременность – остановка развития и прекращение жизнедеятельности плода в утробе, которое диагностируется до 28 недель эмбриогенеза. Такая акушерская патология чаще развивается у первородящих женщин старше 30 лет. По статистике, более всего развитию замершей беременности подвержены пациентки старше 40 лет. Риск возникновения замершей беременности в данном случае может быть сопряжен с гормональной нестабильностью, возможными многочисленными абортами и инфекциями половой сферы. Поэтому беременные женщины в таком возрасте должны более тщательно следить за своим самочувствием и обязательно выполнять назначения врача.
Риск возникновения замершей беременности в данном случае может быть сопряжен с гормональной нестабильностью, возможными многочисленными абортами и инфекциями половой сферы. Поэтому беременные женщины в таком возрасте должны более тщательно следить за своим самочувствием и обязательно выполнять назначения врача.Замершая беременность в раннем периоде чаще диагностируется в сроках 3-4 и 8-11 недель. В эти моменты происходит формирование наиболее важных анатомических структур, и как раз на данном этапе эмбрион является наиболее чувствительным к воздействию негативных факторов извне. Также существует достаточно высокая вероятность развития замершей беременности на 16-18 неделе. С чем связана такая закономерность, специалисты точно указать не могут. Однако следует отметить, что после 4 месяцев эмбриогенеза риск появления замершей беременности снижается.
Замершая беременность представляет реальную угрозу для организма матери. Помимо психической травмы, которую испытывает пациентка, теряя ребенка, существует угроза ее здоровью и жизни. В такой ситуации дальнейшее ведение беременности становится невозможным, организм начинает отторгать нежизнеспособный плод, провоцируя самопроизвольный аборт. Если замершая беременность не сопровождается подобным исходом, и женщина не обращается к врачу, при нахождении мертвого плода в утробе более 1,5 месяцев появляется высокий риск развития ДВС-синдрома – диссеминированного внутрисосудистого свертывания крови, при котором факторы фибринолиза теряют свою активность, а возникшее кровотечение сопровождается прямой угрозой летального исхода.
В такой ситуации дальнейшее ведение беременности становится невозможным, организм начинает отторгать нежизнеспособный плод, провоцируя самопроизвольный аборт. Если замершая беременность не сопровождается подобным исходом, и женщина не обращается к врачу, при нахождении мертвого плода в утробе более 1,5 месяцев появляется высокий риск развития ДВС-синдрома – диссеминированного внутрисосудистого свертывания крови, при котором факторы фибринолиза теряют свою активность, а возникшее кровотечение сопровождается прямой угрозой летального исхода.
Замершая беременность
Причины замершей беременности
Замершую беременность провоцируют различные факторы, которые так или иначе влияют на женщину и плод. Патогенез этой патологии в акушерстве до конца не изучен и зависит непосредственно от этиологии болезни. В любом случае, организм женщины воспринимает плод, как инородное тело, и пытается его отторгнуть. Рост эмбриона прекращается, беременность замирает, что сопровождается соответствующей симптоматикой. Примерно в 70% подобных патологий основным фактором, провоцирующим наступление замершей беременности, становятся генетические аномалии. При нарушении деления хромосом могут сформироваться серьезные врожденные пороки, несовместимые с жизнью. Как правило, гибель плода, спровоцированная генетическим сбоем, происходит на 8 неделе эмбриогенеза.
Примерно в 70% подобных патологий основным фактором, провоцирующим наступление замершей беременности, становятся генетические аномалии. При нарушении деления хромосом могут сформироваться серьезные врожденные пороки, несовместимые с жизнью. Как правило, гибель плода, спровоцированная генетическим сбоем, происходит на 8 неделе эмбриогенеза.
Примерно с такой же частотой замирание беременности возникает на фоне гормонального дисбаланса. При сниженной продукции прогестерона – вещества, которое обеспечивает нормальное вынашивание, плод останавливает свою жизнедеятельность. Причиной замершей беременности нередко становится и повышенный уровень андрогенов – мужских половых гормонов. Чтобы исключить вероятность гибели плода, важно еще на этапе планирования зачатия пройти полное медицинское обследование и выявить данные факторы, если они присутствуют. Предварительно проведенное лечение позволяет нормализовать гормональный фон и предупредить замершую беременность.
Спровоцировать замершую беременность могут и инфекционные процессы. Опасность представляют заболевания как половой сферы, так и любых других органов. После зачатия организм женщины становится менее устойчивым к воздействию патогенной микрофлоры, поэтому пациентки часто болеют ОРВИ, вирусными патологиями. Замершая беременность развивается не из-за пагубного воздействия возбудителя на организм плода, а вследствие сопутствующей симптоматики – интоксикации, гипертермии. При этом эмбрион недополучает определенные компоненты, в частности кислород, и постепенно теряет жизнеспособность.
Опасность представляют заболевания как половой сферы, так и любых других органов. После зачатия организм женщины становится менее устойчивым к воздействию патогенной микрофлоры, поэтому пациентки часто болеют ОРВИ, вирусными патологиями. Замершая беременность развивается не из-за пагубного воздействия возбудителя на организм плода, а вследствие сопутствующей симптоматики – интоксикации, гипертермии. При этом эмбрион недополучает определенные компоненты, в частности кислород, и постепенно теряет жизнеспособность.
Среди всех инфекций риск развития замершей беременности наиболее высок при заражении беременной женщины краснухой или цитомегаловирусом. Эти возбудители проникают непосредственно к плоду вместе с кровотоком и поражают ЦНС, что способствует формированию тяжелых аномалий у плода. На 2-3 месяце эмбриогенеза спровоцировать замирание беременности может антифосфолипидный синдром. На фоне данной патологии происходит аномальное формирование плаценты, наблюдается нарушение свертываемости крови.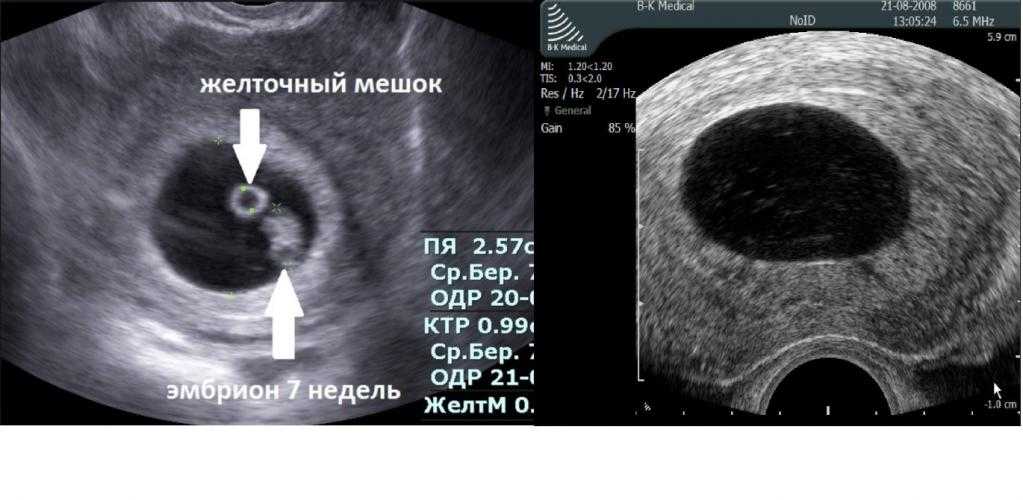 В результате расстройства кровообращения плод недополучает питательные вещества и прекращает свое развитие.
В результате расстройства кровообращения плод недополучает питательные вещества и прекращает свое развитие.
Замершая беременность может происходить и под действием неспецифических негативных внешних факторов. При недостаточном пребывании на свежем воздухе, постоянной усталости, употреблении некачественной пищи, не обеспечивающей поступления необходимых веществ в организм, риск развития патологии увеличивается. Ношение слишком обтягивающей и тесной одежды также может привести к замершей беременности из-за сужения питающих сосудов. Как следствие, нарушается кровообращение, развивается гипоксия с последующей гибелью плода. В группу риска по возникновению замершей беременности входят женщины, в анамнезе которых присутствует мертворождение, множественные аборты и выкидыши, гормональные сбои, нарушения менструального цикла. Вероятность этой акушерской аномалии увеличивается при эндокринных заболеваниях, неправильном строении органов репродуктивной системы (например, седловидной или двурогой матке), спаечных процессах.
Симптомы замершей беременности
Замершая беременность у каждой пациентки проявляется с определенными особенностями, стандартная клиническая картина отсутствует. Изменение базальной температуры в сторону ее снижения – характерный признак патологии, возникающий в первом триместре. При замершей беременности женщины изначально отмечают улучшение общего состояния – исчезает тошнота, если она присутствовала ранее, чувствуется облегчение в молочных железах. При объективном осмотре отсутствует увеличение матки. Когда организм пациентки начинает отторгать мертвого малыша, замершая беременность проявляется гипертермией, ознобом, общее самочувствие резко ухудшается. Появление боли внизу живота, кровотечение – явные признаки начавшегося аборта. Нередко замершая беременность на ранних этапах не сопровождается патологическими симптомами вплоть до наступления самопроизвольного аборта.
Во 2 триместре проявления акушерской аномалии будут точно такими же. Дополнительный признак, которые появляется у пациенток после 18-20 недель, – отсутствие двигательной активности плода. При объективном осмотре женщины и проведении аускультации на замершую беременность может указывать невозможность прослушать сердцебиение малыша. Для подтверждения диагноза и определения врачебной тактики при появлении хотя бы одного тревожного симптома пациентка должна сразу же обратиться к акушеру-гинекологу.
Дополнительный признак, которые появляется у пациенток после 18-20 недель, – отсутствие двигательной активности плода. При объективном осмотре женщины и проведении аускультации на замершую беременность может указывать невозможность прослушать сердцебиение малыша. Для подтверждения диагноза и определения врачебной тактики при появлении хотя бы одного тревожного симптома пациентка должна сразу же обратиться к акушеру-гинекологу.
Диагностика и лечение замершей беременности
Для подтверждения замершей беременности осуществляется объективный осмотр пациентки. Удается установить отсутствие увеличения матки. Также больной назначается анализ крови на содержание гормона ХГЧ. При замирании беременности его уровень снижается и не соответствует показателям, которые свойственны для данного срока эмбриогенеза. Инструментальная диагностика заключается в проведении ультразвукового сканирования маточной полости. При замершей беременности отсутствуют любые признаки жизнедеятельности плода (двигательная активность, биение сердца).
Замершая беременность требует немедленной медицинской помощи, так как мертвый плод, находясь в утробе, начинает разлагаться, и токсические вещества всасываются в кровь матери, приводя к ухудшению ее состояния вплоть до наступления летального исхода. Прежде всего, производится удаление эмбриона из маточной полости. При замершей беременности в первые 2 месяца эмбриогенеза чаще всего осуществляется искусственный аборт с помощью медикаментозных препаратов. С этой целью используется комбинация аналога простагландина Е1 и антагониста прогестерона. В результате приема этих средств плод изгоняется из полости матки вследствие ее сокращения (то есть, происходит выкидыш).
Также при замершей беременности может проводиться оперативное удаление плодного яйца. С этой целью применяется вакуум-аспирация или выскабливание. Первый метод носит название мини-аборт и представляет собой «высасывание» эмбриона с помощью специального вакуум-аспиратора. При таком вмешательстве показана местная или общая анестезия в зависимости от психологического состояния пациентки.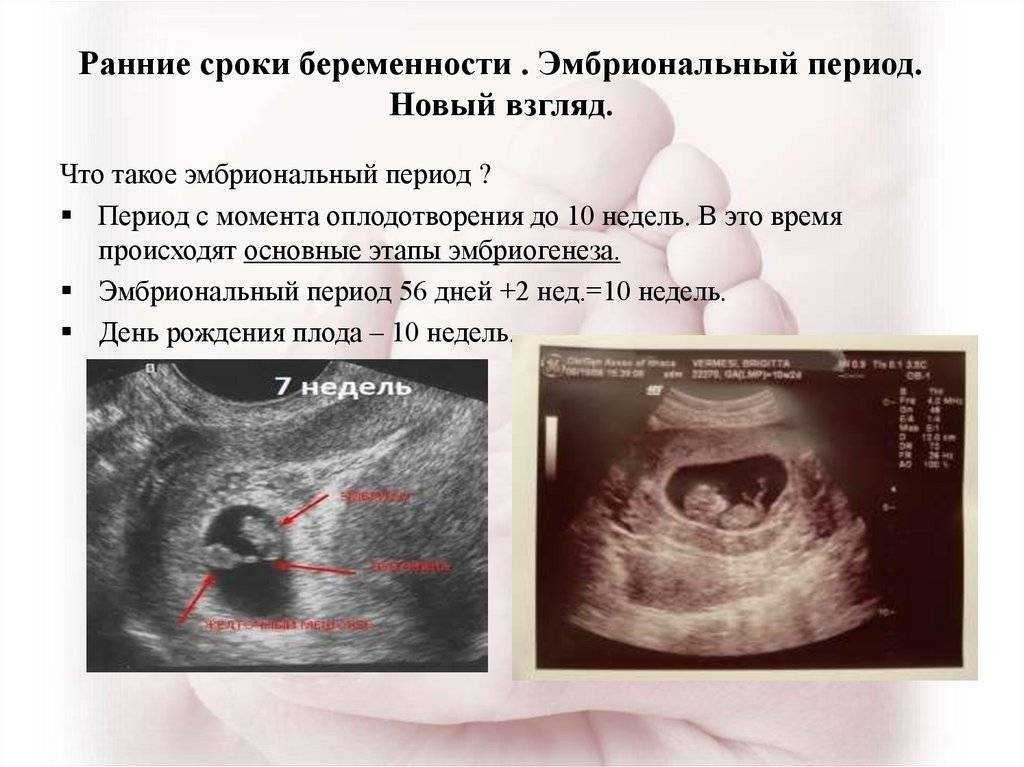 Вакуум-аспирация – быстрый и безболезненный способ лечения замершей беременности, применять который можно только в первом триместре вынашивания.
Вакуум-аспирация – быстрый и безболезненный способ лечения замершей беременности, применять который можно только в первом триместре вынашивания.
Замершая беременность в первом триместре также может быть прервана путем выскабливания маточной полости. Это оперативное вмешательство предполагает кюретаж (чистку) матки с целью удаления мертвого эмбриона и плодных оболочек. Данная процедура тоже проводится под наркозом, является безболезненной, однако может стать причиной истончения миометрия, что в дальнейшем приведет к невозможности имплантации плодного яйца с развитием бесплодия. При замершей беременности выскабливание проводится в случаях, когда иные способы противопоказаны. Если патология диагностирована во втором триместре, мертвый плод извлекают путем проведения искусственных родов.
После хирургического лечения замершей беременности женщине назначается медикаментозная терапия. С целью предупреждения развития воспалительного процесса и занесения инфекции в маточную полость больной прописываются антибактериальные и противовоспалительные препараты. Кроме того, после устранения замершей беременности важная роль уделяется восстановлению функциональности эндометрия, чтобы пациентка в последующем смогла вновь выносить ребенка. Для этого используется гормональная и иммунокорригирующая терапия.
Кроме того, после устранения замершей беременности важная роль уделяется восстановлению функциональности эндометрия, чтобы пациентка в последующем смогла вновь выносить ребенка. Для этого используется гормональная и иммунокорригирующая терапия.
В качестве симптоматического лечения при замершей беременности назначаются спазмолитики, препараты, способствующие скорейшему сокращению матки. Параллельно с медикаментозной терапией важно обеспечить женщине психологическую помощь. Многие пациентки, перенесшие замершую беременность, нуждаются в работе с психологом, который помогает быстрее смириться с произошедшим и восстановить нормальное психоэмоциональное состояние.
Прогноз и профилактика замершей беременности
Спасти плод при замершей беременности невозможно, однако для женщины эта патология обычно является прогностически благоприятной. После удаления мертвого эмбриона и проведения медикаментозного лечения пациентка может вернуться к привычному образу жизни. Планировать следующее зачатие после замершей беременности разрешается не ранее, чем через полгода. При этом желательно установить возможные причины гибели плода, чтобы в последующем исключить влияние данных факторов на организм женщины.
Планировать следующее зачатие после замершей беременности разрешается не ранее, чем через полгода. При этом желательно установить возможные причины гибели плода, чтобы в последующем исключить влияние данных факторов на организм женщины.
Профилактика замершей беременности заключается, прежде всего, в планировании зачатия. Оба партнера должны пройти полное медицинское обследование и пролечить все выявленные заболевания, которые могут спровоцировать внутриутробную гибель плода. Возможно, потребуется консультация генетика для диагностики скрытых хромосомных аномалий у одного или обоих супругов. Пациентке для предупреждения развития замершей беременности после зачатия следует неукоснительно следовать предписаниям врача, отказаться от вредных привычек, избегать стрессов, нормализовать рацион, режим труда и отдыха. Важно меньше находиться в местах массовых скоплений людей, чтобы уменьшить риск возникновения инфекционных болезней.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении замершей беременности .
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сторона заморозки яиц, о которой никто не говорит
ИНСАЙДЕР Резюме:
- Заморозка яиц популярна как никогда.
- Продается как средство для сохранения женской фертильности и отсрочки материнства.
- Но шансы на успех ниже, чем можно было ожидать.
- Защитница замораживания яйцеклеток Бриджит Адамс недавно использовала свои замороженные яйца, и у нее случился выкидыш.
- Она хочет, чтобы женщины поняли часто суровые реалии использования замороженных яйцеклеток, чтобы забеременеть.

Бриджит Адамс заморозила яйца задолго до того, как это стало модным.
Еще в 2010 году, когда она впервые задумалась о процедуре, крупные медицинские организации все еще считали ее экспериментальной, а в Интернете не было блогов и веб-сайтов, посвященных замораживанию яйцеклеток. Адамс пришлось исследовать этот процесс в своей публичной библиотеке.
Наконец, в 2012 году с помощью клиники по лечению бесплодия в Калифорнии она заморозила 11 яйцеклеток. В то время ей было 39 лет.
Вскоре после этого Адамс запустила Eggsurance, онлайн-форум по заморозке яйцеклеток, чтобы другим женщинам было легче найти этот вариант. Сайт стал хитом. У нее брали интервью TIME, Washington Post и Wall Street Journal — она даже появилась на обложке Bloomberg Businessweek. Она чувствовала себя позитивно и воодушевленной. Она рассказала New York Times, что замораживание ее яйцеклеток дало ей «невероятное спокойствие».
Шесть лет спустя она вернулась, чтобы использовать эти яйца. Вот когда все изменилось. Яйцеклетка оплодотворяется сперматозоидом in vitro.
Микроскопия Flickr/ZEISS
Вот когда все изменилось. Яйцеклетка оплодотворяется сперматозоидом in vitro.
Микроскопия Flickr/ZEISS«Я очень нервничал, что женщины вернутся и будут использовать свои яйцеклетки, и это не сработает», — сказал INSIDER Адамс, которому сейчас 44 года. «И, конечно, это случилось со мной».
Только девять из 11 яиц Адамса выжили после оттаивания. Только 6 были оплодотворены донорской спермой. И только одна из этих оплодотворенных яйцеклеток превратилась в эмбрион, пригодный для имплантации. Этот одинокий эмбрион был перенесен в ее матку. В субботу в начале марта она узнала, что беременна. Потом, через три дня, она узнала, что это не так. У Адамс случился очень ранний выкидыш, который иногда называют биохимической беременностью.
«У меня больше нет яиц, чтобы попробовать», — написала она в коротком посте в блоге Eggsurance. «У меня больше нет яиц, которые нужно забрать. У меня нет сил пытаться снова».
Все больше и больше женщин собираются заморозить свои яйцеклетки — и у них могут быть нереалистичные ожидания относительно результата. Женщине делают операцию по извлечению яйцеклетки. ШаттерстокЧисло женщин, заморозивших свои яйцеклетки в клиниках по лечению бесплодия в США, выросло более чем на 700% в период с 2009 г.и 2013.
Теперь в крупных городах появляются новые специализированные клиники для лечения бесплодия с конкурентоспособными ценами. Они утверждают, что замораживание яйцеклеток — это «лучший подарок», который вы можете себе сделать, — что он поможет вам «остановить время» и «взять под контроль свою фертильность в будущем». Заморозка яиц никуда не денется.
Заморозка яиц никуда не денется.
Не все женщины, заморозившие свои яйцеклетки, вернутся к их использованию — всегда есть шанс, что они забеременеют естественным путем или решат не иметь биологических детей. Но Адамс беспокоит, что немногие женщины готовы к зачастую сложной реальности использования замороженных яйцеклеток.
«Заморозить яйцеклетку легко», — сказала она INSIDER. «Следующего шага к этому нет. Вы закончили, вы разделяете его на части, вы идете дальше по жизни […] Все становится сложно, когда вы действительно завершаете процесс».
Показатели успешного замораживания яиц на удивление низкие. Гетти ASRM сообщает, что вероятность того, что замороженная яйцеклетка, даже от женщины моложе 38 лет, родит ребенка, составляет от 2 до 12%. Однако врачи собирают несколько яиц, что увеличивает шансы. Доктор Джейн Фредерик, доктор медицинских наук, сертифицированный эксперт по фертильности в Калифорнии, рассказала INSIDER, что у женщин, которые используют замороженные яйца, вероятность рождения ребенка составляет от 25% до 50%, в зависимости от возраста.
Однако врачи собирают несколько яиц, что увеличивает шансы. Доктор Джейн Фредерик, доктор медицинских наук, сертифицированный эксперт по фертильности в Калифорнии, рассказала INSIDER, что у женщин, которые используют замороженные яйца, вероятность рождения ребенка составляет от 25% до 50%, в зависимости от возраста.
Оценка Фредерика соответствует недавнему отчету, опубликованному Обществом вспомогательных репродуктивных технологий (SART). Это организация, которая собирает данные из клиник по лечению бесплодия в США, чтобы определить уровень успешных беременностей и родов с использованием замороженных яйцеклеток и других вмешательств.
Отчет основан на реальных результатах женщин, которые размораживали и использовали свои собственные замороженные яйца в 2014 году. Вероятность родов у женщин моложе 35 лет составляла 42,7%. Для женщин в возрасте от 35 до 37 лет шанс упал до 39,6%. У женщин в возрасте от 38 до 40 лет она составила 33,7%. А у женщин от 41 до 42 лет она составила 27,3%.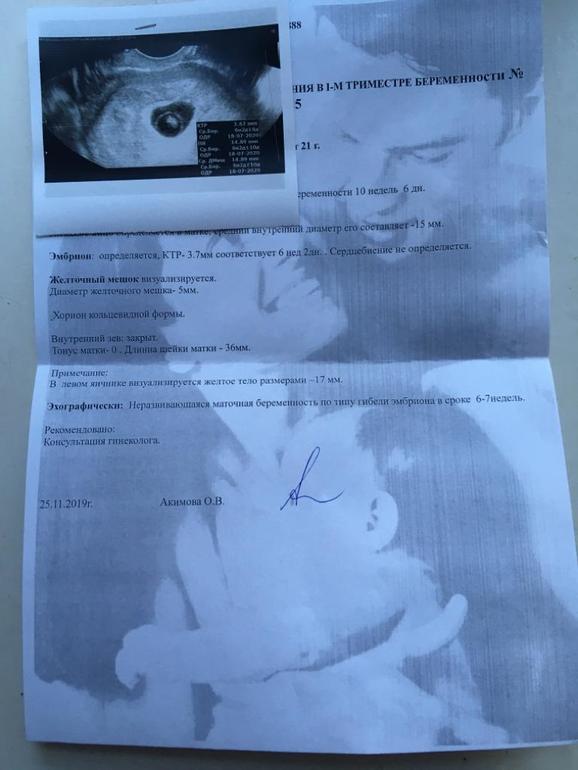
Но у женщин старше 42 лет — возрастная группа, в которой была Адамс, когда она пыталась забеременеть с помощью замороженных яйцеклеток — вероятность живорождения упала до 19,6%.
«Я думаю, что многие женщины думают: «О, мои яйцеклетки заморожены, я в порядке! Мне не нужно об этом беспокоиться». Но я говорю им, что здесь нет никаких гарантий», — сказал Фредерик. — Это всего лишь запасной план.
Замораживание яиц также безумно дорого. Facebook теперь покрывает расходы на заморозку яйцеклеток для своих сотрудниц. Рейтер/Роберт Гейлбрейт Средний цикл стоит от 6 000 до 10 000 долларов, по словам Фредерика, плюс ежегодное хранение яиц бесплатно в несколько сотен долларов. И это, вероятно, не будет покрыто вашей страховкой. (Есть исключение: некоторые женщины замораживают свои яйцеклетки, если им необходимо принимать лекарства, такие как химиотерапия, которые нарушают их фертильность. В этих случаях страховка может покрыть расходы.)
И это, вероятно, не будет покрыто вашей страховкой. (Есть исключение: некоторые женщины замораживают свои яйцеклетки, если им необходимо принимать лекарства, такие как химиотерапия, которые нарушают их фертильность. В этих случаях страховка может покрыть расходы.)
Некоторые работодатели, включая Apple и Facebook, начали финансировать счет за замораживание яйцеклеток для своих сотрудниц, что, безусловно, снимает финансовую нагрузку. Но некоторые критики утверждают, что предложение такой льготы может вынудить женщин заводить детей позже, когда это будет более рискованно.
Другие говорят, что замораживание яйцеклеток просто не решает более крупную проблему: давление общества и рабочего места не позволяет работающим женщинам иметь детей в наиболее плодородные годы.
Адамс сказала, что сделала бы некоторые вещи по-другому, если бы попробовала еще раз. Flickr/Эндрю Мэлоун Во-первых, Адамс подчеркнула, что женщины должны проводить исследования, задавать врачам множество вопросов и неустанно отстаивать свои интересы в клинике.
Она сказала, что ее врач не полностью объяснил значение ранних анализов крови, которые оценивали ее фертильность. Он также не предлагал несколько циклов сбора яйцеклеток — то, что делают многие пожилые женщины, чтобы увеличить свои шансы на успех. Она завершила свой единственный цикл, и ее врач больше никогда не связывался с ней. Адамс предположил, что она сделала достаточно, и остановился на этом. В конце концов, это было в первые дни заморозки яйцеклеток, и у нее было не так много примеров, с которыми можно было бы сравнить себя.
Позже, когда у нее был только один жизнеспособный эмбрион, тот же врач сказал ей, что он ожидал такого результата, учитывая ее более ранние результаты анализов.
«Это просто убило меня», сказал Адамс. Она чувствует, что более глубокое понимание ее анализов крови и еще один или два цикла замораживания яйцеклеток могли бы изменить ее исход.
Шаттерсток «К сожалению, это не изменится в медицинском кабинете», сказала она. «Это женщины, которые приходят с правильными вопросами и реально реалистично относятся к процессу». Она также предложила перед тем, как сделать выбор, ознакомиться с опубликованными показателями успеха клиники. Она добавила: «Ваши яйца не являются гарантией, и вам нужен план С».
«Это женщины, которые приходят с правильными вопросами и реально реалистично относятся к процессу». Она также предложила перед тем, как сделать выбор, ознакомиться с опубликованными показателями успеха клиники. Она добавила: «Ваши яйца не являются гарантией, и вам нужен план С».
Адамс также советует не ждать «идеального» времени, чтобы разморозить и использовать яйца. На самом деле, объяснила она, такого не бывает.
«Я никогда не собиралась становиться матерью-одиночкой, я никогда не собиралась пытаться после 42 лет. Все «никогда», что я сказала, я сделала. Ты не знаешь, что произойдет с твоей жизнью», она сказала. Теперь она идет дальше и пытается забеременеть, используя донорскую яйцеклетку.
Адамс все еще рада, что заморозила яйцеклетки, но она хочет, чтобы другие женщины услышали ее историю. «Все больше и больше женщин собираются делать это. Это становится дешевле. Люди делают несколько циклов, все больше женщин говорят об этом», — сказала она.
Вот почему женщинам нужно услышать о триумфах и неудачах технологий заморозки яиц.
«Вы должны увидеть, как выглядит второй шаг […] Вы окажетесь в этом мире Диснейленда с заморозкой яиц, где все возможно. И я думаю, это то, что меня действительно беспокоит. Это нормально и денди, чтобы заморозить ваши яйца, но это еще не вся история. И я думаю, что мы даем женщинам половину истории».
Узнайте больше о заморозке яиц и истории Бриджит Адамс на сайте Eggsurance .
Уровни прогестерона в сыворотке выше 20 нг/дл в день переноса эмбрионов связаны с более низкими показателями живорождения и более высокими показателями невынашивания беременности
J Assist Reprod Genet. 2015 сен; 32 (9): 1395–1399.
Опубликовано в Интернете 4 августа 2015 г. doi: 10.1007/s10815-015-0546-7
, , , и
Информация об авторе Информация об авторе Отказ от ответственности Статья Информация об авторе0005
История вопроса
Прогестерон (P4) необходим для поддержки эндометрия и имплантации эмбриона при нормальном менструальном цикле. В запрограммированных циклах переноса замороженных эмбрионов использование экзогенного P4 необходимо, поскольку эндогенное производство P4 требует функционирующего желтого тела, которого нет в запрограммированных циклах. На сегодняшний день продолжаются споры об идеальных значениях эстрадиола и P4 в сыворотке в циклах переноса замороженных эмбрионов.
В запрограммированных циклах переноса замороженных эмбрионов использование экзогенного P4 необходимо, поскольку эндогенное производство P4 требует функционирующего желтого тела, которого нет в запрограммированных циклах. На сегодняшний день продолжаются споры об идеальных значениях эстрадиола и P4 в сыворотке в циклах переноса замороженных эмбрионов.
Методы
В период с 2010 по 2013 год в одном крупном академическом центре пациенты подвергались одиночным циклам переноса замороженных эуплоидных эмбрионов. Были исключены пациентки, использующие донорские ооциты, и пациентки с изменением дозы прогестерона в течение рассматриваемых циклов. Все циклы были запрограммированы, и использовался исключительно внутримышечный Р4. Были включены только пациенты, получавшие одну и ту же суточную дозу P4 на протяжении всего цикла (9).0108 N = 213 пациентов). Основными исходами были частота продолжающейся беременности/живорождения (OPR/LBR), частота клинической беременности (CPR) и спонтанные аборты/биохимическая беременность. СЛР определяли по наличию мешка на УЗИ в 1 триместре. Количество замерших абортов рассчитывали на одну беременность с плодным мешком. Кривые характеристик оператора приемника (кривые ROC) и критерий хи-квадрат были выполнены для статистического анализа.
СЛР определяли по наличию мешка на УЗИ в 1 триместре. Количество замерших абортов рассчитывали на одну беременность с плодным мешком. Кривые характеристик оператора приемника (кривые ROC) и критерий хи-квадрат были выполнены для статистического анализа.
Результаты
Сравнивали две группы на основе уровней P4 на 19-й день (группа A, P4 < 20 нг/мл; группа B, P4 > 20 нг/мл). OPR / LBR были 65 против 49.%, группа A по сравнению с B, p значение = 0,02, RR = 1,33 (1,1–1,7). Частота замершей беременности и биохимические показатели были выше в группе В по сравнению с группой А, 27 против 12 %, 90 108 p 90 109 = 0,01, RR = 0,45 (0,24–0,86). Когда P4 был разделен на пять групп на основе нанограммов на миллилитр прогестерона на 19-й день (10–15, 15–20, 20–30, 30–40 и >40), наблюдалась тенденция к снижению OPR/LBR (70). , 62, 52, 50 и 33 % соответственно). Также наблюдалось увеличение количества замерших абортов/биохимических показателей (7, 15, 27, 32 и 20 % соответственно). Множественная логистическая регрессия показала увеличение OPR/LBR при учете возраста, уровня ФСГ на 2-й день, веса, количества эмбрионов, подвергнутых биопсии, и количества эуплоидных эмбрионов.
Множественная логистическая регрессия показала увеличение OPR/LBR при учете возраста, уровня ФСГ на 2-й день, веса, количества эмбрионов, подвергнутых биопсии, и количества эуплоидных эмбрионов.
Заключение
Уровни P4 >20 нг/мл в день переноса (во время циклов переноса замороженных одиночных эуплоидных эмбрионов) были связаны со снижением OPR/LBR.
Ключевые слова: Лютеиновая поддержка, Экстракорпоральное оплодотворение, Прегестационный скрининг, Прогестерон, Перенос замороженных эмбрионов и циклы переноса замороженных эмбрионов (FET) [1]. В частности, женщины, подвергающиеся циклу замороженного переноса, не могут обеспечить адекватный эндогенный P4 и нуждаются в добавках прогестерона для инициации и поддержания секреторного эндометрия и беременности. Ранее проводились исследования поддержки лютеиновой фазы в замороженных циклах, которые показали, что добавление прогестерона действительно влияет на исход FET [2]. Несколько исследований показали, что лютеиновая поддержка P4 увеличивает частоту живорождения, но существуют смешанные данные о том, снижает ли поддержка P4 частоту выкидышей или биохимическую беременность [3, 4].
Несмотря на эти доказательства роли P4, имеется на удивление мало данных об оптимальных значениях сывороточного P4 во время лютеиновой фазы и особенно в день переноса эмбрионов в замороженных циклах. После многих лет распространенного мнения о том, что более высокие значения P4 лучше [5], теперь кажется, что может существовать оптимальное окно для значений P4 во время лютеиновой фазы при ЭКО крупного рогатого скота [10]. Хотя уровни прогестерона в день переноса еще недостаточно изучены у людей, определение времени переноса замороженного эмбриона на основе серийных значений P4, а не только числа дней цикла, приводит к более высокой частоте наступления беременности [11].
Это первое исследование, специально посвященное переносу аутологичных эуплоидных одиночных эмбрионов и связанным с ними уровням P4 во время FET. Цель этого исследования состояла в том, чтобы определить, предсказывает ли уровень P4 в день переноса замороженных эмбрионов клинический исход.
Ретроспективный обзор карт переноса замороженных эмбрионов был проведен в нашем Центре репродуктивной медицины с 2010 по 2013 год. Критериями включения были пациенты, перенесшие стимуляцию яичников и извлечение яйцеклеток с последующей биопсией бластоцистной трофэктодермы (ТЭ) и криоконсервацией всех эмбрионов. Были проанализированы только те FET с переносом одного эмбриона эуплоидного эмбриона. Всем пациентам был предложен преимплантационный генетический скрининг (ПГС). В частности, пациенты старше 40 лет и пациенты с привычным невынашиванием беременности и документально подтвержденными цитогенными аномалиями в продуктах зачатия были проинформированы о преимуществах прегестационного скрининга. Около ~ 50 % пациентов, включенных в это исследование, были пациентками с ЭКО впервые, и ~ 50 % имели неудачное ЭКО в других учреждениях и/или имели рецидивирующее невынашивание беременности. Большинству пациентов в нашем центре и в этом исследовании была проведена стандартная техника осеменения, в отличие от ИКСИ. Критерии исключения включали пациентов, использующих ооциты, полученные от доноров, а также эмбрионы, полученные в результате предыдущих циклов замораживания и оттаивания яйцеклеток.
Критериями включения были пациенты, перенесшие стимуляцию яичников и извлечение яйцеклеток с последующей биопсией бластоцистной трофэктодермы (ТЭ) и криоконсервацией всех эмбрионов. Были проанализированы только те FET с переносом одного эмбриона эуплоидного эмбриона. Всем пациентам был предложен преимплантационный генетический скрининг (ПГС). В частности, пациенты старше 40 лет и пациенты с привычным невынашиванием беременности и документально подтвержденными цитогенными аномалиями в продуктах зачатия были проинформированы о преимуществах прегестационного скрининга. Около ~ 50 % пациентов, включенных в это исследование, были пациентками с ЭКО впервые, и ~ 50 % имели неудачное ЭКО в других учреждениях и/или имели рецидивирующее невынашивание беременности. Большинству пациентов в нашем центре и в этом исследовании была проведена стандартная техника осеменения, в отличие от ИКСИ. Критерии исключения включали пациентов, использующих ооциты, полученные от доноров, а также эмбрионы, полученные в результате предыдущих циклов замораживания и оттаивания яйцеклеток. Пациенты также были исключены, если внутримышечная доза P4 была изменена по какой-либо причине во время цикла переноса замороженных эмбрионов. Пациенты, получавшие другие методы поддержки лютеиновой кислоты, кроме внутримышечного инъекционного введения P4, также были исключены из анализа. Наконец, две внематочные беременности также были исключены из анализа. Таким образом, всего было включено 213 пациентов.
Пациенты также были исключены, если внутримышечная доза P4 была изменена по какой-либо причине во время цикла переноса замороженных эмбрионов. Пациенты, получавшие другие методы поддержки лютеиновой кислоты, кроме внутримышечного инъекционного введения P4, также были исключены из анализа. Наконец, две внематочные беременности также были исключены из анализа. Таким образом, всего было включено 213 пациентов.
Протоколы стимуляции были выбраны на основе характеристик пациенток и исходных лабораторных значений овариального резерва. Максимальный уровень ФСГ на 2-й день составлял 10,3 мМЕ/мл. В большинстве циклов стимуляции яичников использовались гонадотропины/антагонисты ГнРГ, за исключением 11 циклов, которые представляли собой циклы микродоз ацетата лепролида и 11 циклов длинного протокола ацетата лепролида. В циклах гонадотропина/антагониста ГнРГ, когда свинцовый фолликул достигал 13 мм или если уровень эстрадиола >1000 пг/мл, начинали прием антагониста ГнРГ. Когда по крайней мере два свинцовых фолликула достигали ≥17–18 мм, вводили триггер овуляции с использованием 10 000 МЕ ХГЧ или 40 единиц ацетата лейпролида или обоих 40 единиц ацетата лейпролида и 1000 МЕ ХГЧ, в зависимости от уровня эстрогена в момент триггера и количество фолликулов на триггере. Приблизительно через 35 часов ооциты были собраны с помощью трансвагинальной аспирации под ультразвуковым контролем.
Приблизительно через 35 часов ооциты были собраны с помощью трансвагинальной аспирации под ультразвуковым контролем.
Условия инкубатора были установлены на 37 °C, 6 % CO 2 , 5 % O 2 и 89 % N 2 . Ооциты помещали в 25 мкл капель одноступенчатой среды (LifeGlobal), покрытых 1,2 мл минерального масла (LifeGlobal; Онтарио, Канада). Осеменение проводили во второй половине дня после извлечения ооцитов. Если сперма оказалась серьезно повреждена, вместо стандартной инсеминации выполняли ИКСИ. В 1-й день оплодотворение оценивали по визуализации двух ядер. Эмбрионы снова проверяли на прогресс на 3-й день культивирования. Эмбрионы удаляли из культуры ненадолго, на 3-й день, и перед возвращением в инкубатор в прозрачной оболочке делали отверстие с помощью лазера Cronus (Research Instruments; Фалмут, Великобритания).
Эмбрионы оценивали на 5-6 день в соответствии со стандартными морфологическими критериями, описанными Гарднером и Лейном [12]. Когда эмбрионы достигли стадии расширяющейся бластоцисты, им была проведена ТЕ-биопсия (5, 6 или 7 дни). Сразу после биопсии эмбрионы витрифицируют на криокамерах (Biotech, Inc.) с использованием растворов для замораживания витрификации для криопектантов эмбрионов (Irvine Scientific, Санта-Ана, Калифорния). Биопсийный материал анализировали с помощью aCGH по нашему стандартному протоколу [13, 14]. Наша культура и протокол замораживания были описаны ранее [15].
Когда эмбрионы достигли стадии расширяющейся бластоцисты, им была проведена ТЕ-биопсия (5, 6 или 7 дни). Сразу после биопсии эмбрионы витрифицируют на криокамерах (Biotech, Inc.) с использованием растворов для замораживания витрификации для криопектантов эмбрионов (Irvine Scientific, Санта-Ана, Калифорния). Биопсийный материал анализировали с помощью aCGH по нашему стандартному протоколу [13, 14]. Наша культура и протокол замораживания были описаны ранее [15].
Перенос одного эмбриона выполнялся в последующих циклах переноса замороженных эмбрионов в соответствии со стандартным протоколом нашего центра. Пациенткам давали пероральный эстрадиол ступенчато до максимальной дозы 6 мг к 14-му дню менструального цикла. На 14-й день были проверены значения эстрадиола и прогестерона, чтобы убедиться в адекватности уровня эстрадиола и убедиться, что у пациентки не было овуляции. Толщину эндометрия также оценивали с помощью трансвагинальной сонографии на 14-й день. Когда толщина эндометрия достигала 7 мм или более и носила трехслойный вид, пациенткам начинали внутримышечное (в/м) введение P4 в течение 6 дней при постоянной дозе 50 или 75 мг в день. P4 давали в качестве добавки, потому что нормальная выработка стероидов яичниками и фолликулярный переход яичников в лютеин подавлялись эстрадиолом. Учитывая отсутствие овуляции, образования желтого тела и продукции эндогенного Р4, введение экзогенного Р4 продолжали до 9 лет.-неделя беременности. Значения P4 проверяли через 2 дня после начала, чтобы обеспечить адекватные уровни. В нашем центре пациентам рекомендуют вводить прогестерон вечером между 6 и 9 часами вечера. и вернуться через два календарных дня между 7 и 9 часами утра, чтобы обеспечить адекватный ответ на значения P4. Перенос эмбрионов произошел на 6-й день внутримышечного введения Р4. На 19-й день проверяли значения эстрадиола и Р4. В частности, кровь брали у каждого пациента примерно от 30 минут до 1 часа до переноса эмбрионов. Важно отметить, что значение P4 еще не было известно до передачи и не влияло на решения о продолжении передачи. Опубликована литература, подтверждающая мнение о том, что устойчивое состояние P4 в тканях эндометрия достигается в течение 24–48 часов, а пиковые значения P4 достигаются через 7,3 часа после введения P4 в виде масляных инъекций.
P4 давали в качестве добавки, потому что нормальная выработка стероидов яичниками и фолликулярный переход яичников в лютеин подавлялись эстрадиолом. Учитывая отсутствие овуляции, образования желтого тела и продукции эндогенного Р4, введение экзогенного Р4 продолжали до 9 лет.-неделя беременности. Значения P4 проверяли через 2 дня после начала, чтобы обеспечить адекватные уровни. В нашем центре пациентам рекомендуют вводить прогестерон вечером между 6 и 9 часами вечера. и вернуться через два календарных дня между 7 и 9 часами утра, чтобы обеспечить адекватный ответ на значения P4. Перенос эмбрионов произошел на 6-й день внутримышечного введения Р4. На 19-й день проверяли значения эстрадиола и Р4. В частности, кровь брали у каждого пациента примерно от 30 минут до 1 часа до переноса эмбрионов. Важно отметить, что значение P4 еще не было известно до передачи и не влияло на решения о продолжении передачи. Опубликована литература, подтверждающая мнение о том, что устойчивое состояние P4 в тканях эндометрия достигается в течение 24–48 часов, а пиковые значения P4 достигаются через 7,3 часа после введения P4 в виде масляных инъекций. Эти данные об устойчивом состоянии подтверждают мнение о том, что время закачки менее важно, если значения анализируются через > 48 ч после начала P4 в нефти [16].
Эти данные об устойчивом состоянии подтверждают мнение о том, что время закачки менее важно, если значения анализируются через > 48 ч после начала P4 в нефти [16].
Витрифицированные эуплоидные бластоцисты нагревали в день переноса эмбрионов (определяемый как День 19) с использованием среды для оттаивания, уравновешивания и промывки и протокола, приведенного на листке-вкладыше (Irvine Scientific, Санта-Ана, Калифорния). Нагретые бластоцисты содержались в культуральной среде в инкубаторе до момента переноса эмбрионов (между 30 и 300 минутами после нагревания). Отдельные эмбрионы загружали в катетер для переноса (Sureview, Wallace, Smith’s Medical, XXX UK) и переносили в матку пациентки. Во время процедуры переноса размещение катетера в матке было подтверждено ультразвуковым исследованием брюшной полости.
Пациенты были разделены на две группы (группа A, значения P4 на 19-й день <20 нг/дл и группа B, значения P4 на 19-й день ≥20 нг/дл). Двадцать нанограмм на децилитр были выбраны на основании опубликованной литературы и общепринятой практики. Тесты на беременность были завершены на 28-й день менструального цикла. Первое УЗИ обычно проводят на 40-42 день цикла. Если в матке не было видно плодного яйца, биохимическая беременность считалась положительной при тестировании на беременность (уровни ХГЧ > 5,3 мМЕ/мл). При наличии в матке плодного яйца и сердечной деятельности плода беременность считалась клинической. Если в матке был обнаружен гестационный мешок, а сердечная деятельность плода никогда не наблюдалась или не продолжалась после наблюдения, беременность считалась самопроизвольным абортом.
Тесты на беременность были завершены на 28-й день менструального цикла. Первое УЗИ обычно проводят на 40-42 день цикла. Если в матке не было видно плодного яйца, биохимическая беременность считалась положительной при тестировании на беременность (уровни ХГЧ > 5,3 мМЕ/мл). При наличии в матке плодного яйца и сердечной деятельности плода беременность считалась клинической. Если в матке был обнаружен гестационный мешок, а сердечная деятельность плода никогда не наблюдалась или не продолжалась после наблюдения, беременность считалась самопроизвольным абортом.
Статистический анализ проводили с использованием бесплатного онлайн-эпидемиологического калькулятора (http://www.openepi.com/v37/Menu/OE_Menu.htm). T тесты средств были завершены, если это соответствовало исходным характеристикам пациента. При необходимости также были построены кривые характеристик оператора приемника (ROC). Тесты хи-квадрат использовались для оценки исхода беременности между двумя группами, стратифицированными по их уровням P4. Множественная регрессия использовалась для подтверждения результатов для OPR, LBR и замерших абортов/биохимических беременностей.
Множественная регрессия использовалась для подтверждения результатов для OPR, LBR и замерших абортов/биохимических беременностей.
Для каждого цикла FET собирали информацию из исходного цикла стимуляции гонадотропином/извлечения яйцеклетки. Все перенесенные эмбрионы были эуплоидными. Характеристики цикла между группой A (P4 < 20 нг/мл) и группой B (P4 ≥ 20 нг/мл) не оказались значимыми для возраста, значений эстрадиола и ФСГ на 2-й день, общего количества использованных гонадотропинов, эстрадиола при триггере, количества извлеченных яйцеклеток, количество оплодотворенных эмбрионов (2PN) и количество эмбрионов, подвергнутых биопсии (см. Таблицу ). Уровни прогестерона значительно различались между двумя группами.
Таблица 1
Характеристики базового цикла
| P4 < 20 нг/мл день 19 | P4 > 20 нг/мл день 19 | p value | |
|---|---|---|---|
| Age | 37 ± 4. 2 2 | 37 ± 4.3 | NS |
| Total gonadotropins (IU) | 3400 ± 1375 | 3571 ± 1497 | NS |
| 2-й день ФСГ (мМЕ/мл) | 5,99 ± 2,74 | 5.87 ± 2.94 | NS |
| Day 2 Estradiol (pg/ml) | 38.3 ± 14.2 | 46.1 ± 34 | NS |
| Estradiol at trigger (pg/ml) | 2904 ± 1173 | 2656 ± 1131 | NS |
| # Eggs | 17. 3 ± 8.1 3 ± 8.1 | 16.2 ± 8.9 | NS |
| # 2PN embryos | 10.9 ± 5.4 | 10.9 ± 6.7 | NS |
| # Biopsy embryos | 5.9 ± 4.2 | 5.5 ± 4.6 | NS |
| P4 at day 19 (ng/ml) | 15.9 ± 2.5 | 30.5 ± 11 | <0.001 |
Открыть в отдельном окне
T тест средств
После переноса размороженных эуплоидных эмбрионов OPR/LBR составили 65 против 49 %, группа A против B, p значение = 0,02, RR = 1,33 (1,1–1,7). Частота самопроизвольных абортов и биохимических показателей была выше в группе B по сравнению с группой A, 27 против 12 %, p = 0,01, RR = 0,45(0,24–0,86). Когда P4 был разделен на группы на основе нанограммов на миллилитр P4 на 19-й день (10–15, 15–20, 20–30, 30–40 и >40), наблюдалась тенденция к снижению OPR/LBR (70, 62, 52, 50 и 33 % соответственно). Также наблюдалось увеличение частоты самопроизвольных абортов/биохимических показателей (7, 15, 27, 32 и 20 % соответственно) (рис. ).
Когда P4 был разделен на группы на основе нанограммов на миллилитр P4 на 19-й день (10–15, 15–20, 20–30, 30–40 и >40), наблюдалась тенденция к снижению OPR/LBR (70, 62, 52, 50 и 33 % соответственно). Также наблюдалось увеличение частоты самопроизвольных абортов/биохимических показателей (7, 15, 27, 32 и 20 % соответственно) (рис. ).
Открыто в отдельном окне
Частота самопроизвольных абортов/биохимической беременности
Отмечалось значительное снижение OPR/LBR, когда уровень прогестерона превышал отметку 40 нг/мл на 19-й день цикла.(33 % для этих циклов). Наибольшая частота самопроизвольных абортов/биохимической беременности была обнаружена в диапазоне 30–40 нг/мл P4 и составила в среднем 32 % (рис. ). Были построены
ROC-кривые, площадь под кривыми можно увидеть в таблице. Площадь под кривой, оценивающей уровень P4 на 19-й день как предиктор продолжающейся беременности или живорождения, составила 0,60. Соотношение E2/P4 на 19-й день затем оценивали на предмет его способности прогнозировать текущую беременность или живорождение, и было обнаружено, что AUC составляет 0,53. Низкое значение AUC ROC-кривой для отношения E2/P4 на 19-й день.указали, что это соотношение не является хорошим предиктором продолжающейся беременности или живорождения, поэтому мы не проводили дальнейшего анализа этого соотношения.
Низкое значение AUC ROC-кривой для отношения E2/P4 на 19-й день.указали, что это соотношение не является хорошим предиктором продолжающейся беременности или живорождения, поэтому мы не проводили дальнейшего анализа этого соотношения.
Table 2
Area under the curve for day 19 progesterone and estradiol/progesterone ratio
| OPR/LBR | Clinical pregnancy | Missed abortion | |
|---|---|---|---|
| P4 day 19 | AUC 0.60 | ППК 0,56 | ППК 0,60 |
| Отношение E2/P4, день 19 | AUC 0,53 | н/д | н/д |
Открыть в отдельном окне
Также была выполнена множественная логистическая регрессия. При анализе изучали возраст пациентов, ФСГ на 2-й день, вес, количество эмбрионов, подвергнутых биопсии, и количество эуплоидных эмбрионов. OPR/LBR был значительно связан со значением P4 в день перевода и ни с одной из других переменных. Самопроизвольный аборт/биохимическая беременность не были связаны со значением P4 в день перевода, однако были связаны с возрастом.
При анализе изучали возраст пациентов, ФСГ на 2-й день, вес, количество эмбрионов, подвергнутых биопсии, и количество эуплоидных эмбрионов. OPR/LBR был значительно связан со значением P4 в день перевода и ни с одной из других переменных. Самопроизвольный аборт/биохимическая беременность не были связаны со значением P4 в день перевода, однако были связаны с возрастом.
Число женщин, подвергающихся переносу замороженных эмбрионов, увеличилось по многим причинам, в том числе как по выбору, так и по медицинским показаниям для сохранения ооцитов и эмбрионов. В настоящее время существует три различных способа введения экзогенного Р4; вагинально, внутримышечно и перорально [5, 6]. По сравнению с хорионическим гонадотропином человека (ХГЧ) использование лютеиновой поддержки P4 предпочтительнее использования ХГЧ, поскольку он лучше работает в циклах FET [7] и имеет меньшую вероятность синдрома гиперстимуляции яичников [5]. Поэтому важно понимать влияние поддержки P4 и оптимальных значений P4 во время FET.
Это первое исследование, в котором значения P4 на 19-й день во время циклов переноса замороженных эмбрионов связываются с исходами после переноса одиночных размороженных эуплоидных эмбрионов (STEET). Частота ошибок 1,9 % в статусе плоидности эмбрионов установлена и принята в литературе [14]. Поэтому мы считаем, что эмбрионы, которые мы перенесли, действительно были эуплоидными в 98,1 % циклов переноса на основании ранее опубликованной литературы о частоте ошибок с использованием того же метода, который использовался в этом исследовании, сравнительной геномной гибридизации массивов [14]. Наше использование эуплоидных эмбрионов, в свою очередь, позволяет более непосредственно оценить роль уровней P4 при имплантации, не опасаясь, что генетически аномальные эмбрионы исказят общий анализ.
Несколько исследований показали, что значения P4 в узком диапазоне в день триггера ХГЧ коррелируют с более высокими показателями беременности [8, 9]. Во многих исследованиях сообщается, что преждевременное повышение уровня прогестерона неблагоприятно влияет на исход живорождения [17–22] после переноса эмбрионов в свежих циклах ЭКО. Этот феномен (преждевременная лютеинизация) уникален для свежих циклов, когда яичники стимулируются экзогенно введенными гонадотропинами. В нашем исследовании изучались уровни P4 в циклах, контролируемых экзогенно, но с использованием только эстрогенов и прогестеронов без неконтролируемых реакций яичников, вызванных экзогенными гонадотропинами.
Этот феномен (преждевременная лютеинизация) уникален для свежих циклов, когда яичники стимулируются экзогенно введенными гонадотропинами. В нашем исследовании изучались уровни P4 в циклах, контролируемых экзогенно, но с использованием только эстрогенов и прогестеронов без неконтролируемых реакций яичников, вызванных экзогенными гонадотропинами.
Недавно было обнаружено, что значения P4 ниже 20 нг/мл в день переноса эмбрионов связаны с более низкими показателями живорождения и клинической беременности в циклах донор-реципиент [23]. Их исследование заметно отличается, потому что эмбрионы не подвергались генетическому скринингу (хотя они были получены из донорских ооцитов, для которых мы ожидаем высокую частоту эуплоидии), и они не подвергались криоконсервации. Их вывод зависит от предположения, что эмбрионы имели высокую степень эуплоидии. Напротив, наша рукопись обеспечивает исключение смешанных эффектов анеуплоидных эмбрионов, ограничивая используемые эмбрионы известными эуплоидными эмбрионами. Мы считаем, что использование только явно эуплоидных эмбрионов важно для устранения эффектов эмбриона при попытке определить влияние P4 на результаты.
Мы считаем, что использование только явно эуплоидных эмбрионов важно для устранения эффектов эмбриона при попытке определить влияние P4 на результаты.
Весьма вероятно, что повышенные значения P4 на 19-й день указывают на то, что более высокие значения P4 достигаются раньше, а также сохраняются на более высоких уровнях. Это может привести к прямому влиянию на «окно имплантации», сдвинув его на более раннее время. Ускоренное развитие эндометрия может привести к десинхронизации развития матки и эмбриона. Когда матка становится восприимчивой к имплантации раньше, чем эмбрион достигает состояния, пригодного для имплантации, это может привести к снижению имплантации или имплантации «плохого качества». Представленные здесь данные подтверждают это мнение. Основываясь на этом представлении, наши данные показывают, что значения P4 должны поддерживаться в пределах от 10 до 20 нг/мл на 19-й день.. Возможно, нам следует попытаться поддерживать уровни между 10 и 20 нг/мл в течение всего предимплантационного лютеинового периода, по крайней мере, во время циклов переноса замороженных эмбрионов. Мы признаем, что OPR/LBR не претерпел существенных изменений, если P4 находился в пределах от 20 до 30 нг/мл. С другой стороны, значения P4 >30 нг/мл явно ухудшают исход цикла, и их следует избегать. Не было документально подтвержденных значений P4 ниже 10 нг/мл. Наш протокол заключается в увеличении внутримышечного введения P4, если его уровень в сыворотке составляет менее 10 нг/мл через 48 ч после первоначального введения. Поскольку этим пациентам с уровнем прогестерона менее 10 нг/мл требовалось повышение уровня прогестерона, они были исключены из этого анализа, и нам неизвестно о влиянии более низких уровней P4.
Мы признаем, что OPR/LBR не претерпел существенных изменений, если P4 находился в пределах от 20 до 30 нг/мл. С другой стороны, значения P4 >30 нг/мл явно ухудшают исход цикла, и их следует избегать. Не было документально подтвержденных значений P4 ниже 10 нг/мл. Наш протокол заключается в увеличении внутримышечного введения P4, если его уровень в сыворотке составляет менее 10 нг/мл через 48 ч после первоначального введения. Поскольку этим пациентам с уровнем прогестерона менее 10 нг/мл требовалось повышение уровня прогестерона, они были исключены из этого анализа, и нам неизвестно о влиянии более низких уровней P4.
В заключение, в литературе продолжают существовать разногласия относительно оптимальных значений P4, и это, вероятно, связано с различиями в характеристиках пациентов, включая динамику матки, всасывание прогестерона и его использование/метаболизм. Мы предлагаем, чтобы поддержание уровней между 10 и 20 нг/мл до имплантации максимально увеличило частоту имплантации и продолжающихся беременностей для FET с использованием одиночных эуплоидных эмбрионов (ESTEET). Однако это небольшое исследование на одном объекте. Потребуются дальнейшие исследования, чтобы изучить универсальность этого предложенного диапазона для оптимизации результатов после эуплоидного полевого транзистора.
Однако это небольшое исследование на одном объекте. Потребуются дальнейшие исследования, чтобы изучить универсальность этого предложенного диапазона для оптимизации результатов после эуплоидного полевого транзистора.
Капсула Наши результаты показывают, что избыток прогестерона во время циклов FET может привести к худшим результатам, предположительно вторичным по отношению к диссинхронному эндометрию и эмбриональной стадии развития.
1. Daya S. Лютеиновая поддержка: прогестагены для предохранения от беременности. Зрелые. 2009; 65 (с1): С29–34. doi: 10.1016/j.maturitas.2009.09.012. [PubMed] [CrossRef] [Google Scholar]
2. Veleva Z, Orava M, Nuojua-Huttunen S, Tapanainen JS, Martikainen H. Факторы, влияющие на результат переноса замороженных-размороженных эмбрионов. Хум Репрод. 2013;28(9): 2425–31. doi: 10.1093/humrep/det251. [PubMed] [CrossRef] [Google Scholar]
3. Bjuresten K, Landgren B, Hovatta O, Stavreus-Evers A. Прогестерон в лютеиновой фазе увеличивает частоту живорождения после переноса замороженных эмбрионов. Фертил Стерил. 2011;95(2):534–537. doi: 10.1016/j.fertnstert.2010.05.019. [PubMed] [CrossRef] [Google Scholar]
Фертил Стерил. 2011;95(2):534–537. doi: 10.1016/j.fertnstert.2010.05.019. [PubMed] [CrossRef] [Google Scholar]
4. Kim C, Lee Y, Lee K, Kwon S, Kim S, Chae H и др. Влияние добавок прогестерона в лютеиновую фазу на естественные циклы переноса замороженных-размороженных эмбрионов. Акушерство Gynecol Sci. 2014;57(4):291–6. doi: 10.5468/ogs.2014.57.4.291. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Пензиас А.С. Поддержка лютеиновой фазы. Фертил Стерил. 2002;77(2):318–23. doi: 10.1016/S0015-0282(01)02961-2. [PubMed] [CrossRef] [Google Scholar]
6. Shapiro DB, Pappadakis JA, Ellsworth NM, Hait HI, Nagy ZP. Замена прогестерона вагинальным гелем по сравнению с внутримышечной инъекцией: цикл и исходы беременности у пациенток с ЭКО, получающих витрифицированные бластоцисты. Хум Репрод. 2014;29(8):1706–11. дои: 10.1093/humrep/deu121. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
7. Ван дер Линден М., Букингем К., Фаркуар С., Кремер Дж. А., Метвалли М. Поддержка лютеиновой фазы для циклов вспомогательной репродукции. Cochrane Datab Syst Rev 2011;(10):CD009154. doi: 10.1002/14651858.CD009154.pub2. [PubMed]
А., Метвалли М. Поддержка лютеиновой фазы для циклов вспомогательной репродукции. Cochrane Datab Syst Rev 2011;(10):CD009154. doi: 10.1002/14651858.CD009154.pub2. [PubMed]
8. Сильверберг К.М., Бернс В.Н., Олив Д.Л., Рил Р.М., Шенкен Р.С. Уровни прогестерона в сыворотке предсказывают успех экстракорпорального оплодотворения/переноса эмбрионов у пациенток, стимулированных ацетатом лейпролида и человеческими менопаузальными гонадотропинами. J Clin Метабол эндокринолов. 1991;73(4):797–803. doi: 10.1210/jcem-73-4-797. [PubMed] [CrossRef] [Google Scholar]
9. Xu B, Li Z, Zhang H, Jin L, Li Y, Ai J, et al. Влияние уровня прогестерона в сыворотке на исход экстракорпорального оплодотворения у пациенток с различной реакцией яичников: анализ более 10 000 циклов. Фертил Стерил. 2012;97(6):1321–7. doi: 10.1016/j.fertnstert.2012.03.014. [PubMed] [CrossRef] [Google Scholar]
10. Niemann H, Sacher B, Elsaesser F. Частота наступления беременности относительно уровня прогестерона в плазме реципиента в день нехирургического переноса замороженных/размороженных эмбрионов крупного рогатого скота. Териогнология. 1985;23(4):631–639. doi: 10.1016/0093-691X(85)
Териогнология. 1985;23(4):631–639. doi: 10.1016/0093-691X(85)
-9. [PubMed] [CrossRef] [Google Scholar]
11. Zhe D, Sun L, Zhang H, Chen Z, Jian Y. Время переноса замороженных-оттаенных эмбрионов определяется уровнем прогестерона в сыворотке: ретроспективное последующее исследование. Eur J Obstet Gynecol Reprod Biol. 2014;181:210–3. doi: 10.1016/j.ejogrb.2014.07.012. [PubMed] [CrossRef] [Google Scholar]
12. Гарднер Д.К., Лейн М. Культура и отбор жизнеспособных бластоцист: возможное предложение для ЭКО человека? Обновление воспроизведения гула. 1997;3:367–82. doi: 10.1093/humupd/3.4.367. [PubMed] [CrossRef] [Google Scholar]
13. Gutierrez-Mateo C, Colls P, Sanchez-Garcia J, Escudero T, Prates R, Ketterson K, et al. Валидация сравнительной геномной гибридизации микрочипов для комплексного хромосомного анализа эмбрионов. Фертил Стерил. 2011;95:953–8. doi: 10.1016/j.fertnstert.2010.09.010. [PubMed] [CrossRef] [Google Scholar]
14. Colls P, Escudero T, Fischer J, Cekleniak NA, Ben-Ozer S, Meyer B, et al. Валидация сравнительной гибридизации генома для диагностики транслокаций в преимплантационных эмбрионах человека. Воспроизведение Биомед онлайн. 2012;24(6):621–9.. doi: 10.1016/j.rbmo.2012.02.006. [PubMed] [CrossRef] [Google Scholar]
Валидация сравнительной гибридизации генома для диагностики транслокаций в преимплантационных эмбрионах человека. Воспроизведение Биомед онлайн. 2012;24(6):621–9.. doi: 10.1016/j.rbmo.2012.02.006. [PubMed] [CrossRef] [Google Scholar]
15. Kramer YG, Kofinas JD, Melzer K, Noyes N, McCaffrey C, Buldo-Licciardi J, et al. Оценка морфокинетических параметров с помощью интервальной микроскопии (TLM) для прогнозирования эуплоидии: универсальны ли модели классификации риска анеуплоидии? J Assist Reprod Genet. 2014;31(9):1231–42. doi: 10.1007/s10815-014-0285-1. [PMC бесплатная статья] [PubMed] [CrossRef] [Google Scholar]
16. Полсон Р.Дж., Коллинз М.Г., Янков В.И. Фармакокинетика и фармакодинамика прогестерона с 3 дозировками и 2 схемами шипучей микронизированной вагинальной вставки прогестерона. J Clin Endocrinol Metab. 2014;99(11):4241–9. doi: 10.1210/jc.2013-3937. [PubMed] [CrossRef] [Google Scholar]
17. Santos-Ribeiro S, Polyzos NP, Haentjens P, Smitz J, Camus M, Tournaye H, et al. Частота живорождения после ЭКО снижается как при низком, так и при высоком уровне прогестерона в день введения хорионического гонадотропина. Хум Репрод. 2014;29(8):1698–705. doi: 10.1093/humrep/deu151. [PubMed] [CrossRef] [Google Scholar]
Частота живорождения после ЭКО снижается как при низком, так и при высоком уровне прогестерона в день введения хорионического гонадотропина. Хум Репрод. 2014;29(8):1698–705. doi: 10.1093/humrep/deu151. [PubMed] [CrossRef] [Google Scholar]
18. Venetis CA, Kolibianakis EM, Bosdou JK, Tarlatzis BC. Повышение прогестерона и вероятность беременности после ЭКО: систематический обзор и метаанализ более 60 000 циклов. Репрод Биомед Онлайн. 2012;97:1321–7. [PubMed] [Google Scholar]
19. Huang R, Fang C, Xu S, Yi Y, Liang X. Преждевременное повышение уровня прогестерона отрицательно коррелирует с коэффициентом живорождения в циклах ЭКО с агонистом ГнРГ: анализ 2566 циклов. Фертил Стерил. 2012; 98: 644–70. doi: 10.1016/j.fertnstert.2012.05.024. [PubMed] [CrossRef] [Google Scholar]
20. Burns WN, Witz CA, Klein NA, Silverberg KM, Schenken RS. Концентрация прогестерона в сыворотке крови на следующий день после введения хорионического гонадотропина человека и соотношение прогестерон/яйцеклетка предсказывают исход экстракорпорального оплодотворения/переноса эмбриона.
