Содержание
Резус-фактор и беременность: разбираемся в терминологии
Резус-фактор — это не просто медицинский термин, а настоящий камень преткновения для многих будущих мам. Вы когда-нибудь задумывались, почему врачи так пристально следят за этим загадочным показателем? Давайте нырнем в глубины форумов и разберемся, что же такое резус-конфликт при беременности и почему он вызывает столько волнений.
Страхи и мифы: что говорят мамы на форумах
На форумах для беременных тема резус-конфликта — настоящий бестселлер. Одни мамочки делятся леденящими душу историями, другие ищут поддержки и совета. «Я как узнала о своем отрицательном резусе, чуть в обморок не упала!» — пишет Анна, 28 лет. И таких историй — пруд пруди. Но давайте копнем глубже и разберемся, что же на самом деле происходит при резус-конфликте.
Резус-конфликт — это ситуация, когда у мамы резус-фактор отрицательный, а у малыша — положительный. Звучит как сюжет фантастического фильма, не правда ли? Но на деле все куда прозаичнее. Организм мамы начинает воспринимать кровь малыша как чужеродную и вырабатывает антитела. Эти антитела — настоящие агенты 007 иммунной системы, готовые уничтожить «врага». Только вот «враг» в данном случае — родной малыш.
Реальные истории: опыт мам с форумов
«Я прошла через это», — делится Елена, мама двоих детей. «Первая беременность прошла как по маслу, а вот во вторую я столкнулась с резус-конфликтом. Это было похоже на американские горки — постоянные анализы, уколы, волнения. Но знаете что? Мы справились!» Такие истории вселяют надежду, не так ли?
А вот что пишет Марина, 32 года: «Когда мне сказали про резус-конфликт, я думала, все, конец света. Начиталась в интернете ужасов, не спала ночами. А потом нашла на форуме девочек с таким же диагнозом. Мы создали чат поддержки, делились опытом, подбадривали друг друга. Это было спасением!»
Медицинский аспект: что говорят врачи
Но давайте отвлечемся от эмоций и обратимся к фактам. Что же на самом деле происходит при резус-конфликте? Доктор Анна Петрова, акушер-гинеколог с 20-летним стажем, объясняет: «Резус-конфликт — это не приговор. Современная медицина имеет в арсенале эффективные методы профилактики и лечения. Главное — вовремя обнаружить проблему и начать действовать».

И действительно, на форумах можно найти множество историй со счастливым концом. «Мне делали уколы иммуноглобулина каждые две недели», — рассказывает Ольга. «Да, было неприятно, но когда я взяла на руки своего здорового малыша, все страхи и неудобства сразу забылись».
Мифы и реальность: развенчиваем страхи
Но, как водится, вместе с реальными историями на форумах гуляет немало мифов. «Мне сказали, что с отрицательным резусом рожать нельзя!» — паникует молодая мама на одном из форумов. Спешим успокоить: это абсолютный миф. Отрицательный резус — не приговор, а всего лишь особенность, требующая дополнительного внимания.
Другой популярный миф — что резус-конфликт обязательно возникает при каждой беременности. «Я боюсь планировать второго ребенка», — пишет Ирина. «А вдруг опять будет конфликт?» На самом деле, резус-конфликт чаще возникает при повторных беременностях, но это не значит, что он обязательно случится. Каждая беременность уникальна, и важно помнить об этом.
Психологический аспект: как справиться со стрессом
Резус-конфликт — это не только медицинская, но и психологическая проблема. Стресс, тревога, бессонные ночи — все это знакомо мамам, столкнувшимся с этой ситуацией. «Я начала медитировать», — делится опытом Наталья. «Это помогло мне справиться с паникой и сосредоточиться на позитиве».
А вот что советует психолог Мария Сидорова: «Важно помнить, что ваши эмоции передаются малышу. Старайтесь фокусироваться на хорошем, общайтесь с позитивными людьми, занимайтесь приятными делами. Это поможет и вам, и вашему ребенку».
Практические советы: что делать при резус-конфликте
Итак, что же делать, если вы столкнулись с резус-конфликтом? Вот несколько советов от опытных мам с форумов:
- Не паникуйте. Помните, что современная медицина умеет справляться с этой проблемой.
- Регулярно сдавайте анализы. Это поможет вовремя заметить изменения и принять меры.
- Следуйте рекомендациям врача. Если назначены уколы — делайте их, даже если это неприятно.
- Общайтесь с другими мамами. Поддержка и обмен опытом — бесценны.
- Заботьтесь о себе. Правильное питание, умеренные физические нагрузки, позитивный настрой — все это работает на благо вашего малыша.
«Я завела дневник беременности», — рассказывает Светлана. «Записывала туда все свои страхи, надежды, результаты анализов. Это помогло мне структурировать мысли и меньше волноваться».

Истории успеха: как мамы победили резус-конфликт
А теперь давайте послушаем истории тех, кто успешно преодолел резус-конфликт. «Я прошла через это дважды», — говорит Екатерина, мама троих детей. «С каждой беременностью было все легче, потому что я уже знала, чего ожидать и как действовать. Главное — не опускать руки и верить в лучшее».
А вот история Алины: «У меня был сильный резус-конфликт. Врачи даже говорили о возможном переливании крови малышу прямо в утробе. Но мы справились! Сейчас моему сыну 5 лет, и он абсолютно здоров. Так что, девочки, не отчаивайтесь!»
Резус-конфликт при беременности — это не конец света, а всего лишь одна из многих ситуаций, с которыми сталкиваются будущие мамы. Да, это требует дополнительного внимания и заботы. Но разве наши дети не стоят этого? Помните, что вы не одни в этой ситуации. Тысячи мам прошли через это и родили здоровых малышей. И вы сможете! Главное — верить в себя, слушать врачей и не забывать о поддержке близких. Ведь материнство — это не только трудности, но и невероятное счастье, которое стоит всех волнений и тревог.
Симптомы резус-конфликта: на что обратить внимание будущей маме
Резус-конфликт при беременности — тема, которая не сходит с уст будущих мам на форумах. Это как айсберг в океане беременности — на поверхности все может казаться спокойным, но под водой скрывается целый мир сложностей и переживаний. А знаете ли вы, что многие женщины даже не подозревают о наличии резус-конфликта до тех пор, пока не столкнутся с его последствиями? Вот почему так важно быть начеку и знать, на какие симптомы обращать внимание.
Первые звоночки: что говорят мамы на форумах
«Я и не знала, что у меня резус-конфликт, пока не начала чувствовать себя как выжатый лимон», — делится Марина, 29 лет, на популярном форуме для беременных. И она не одинока в своем опыте. Многие женщины отмечают, что первыми признаками резус-конфликта для них стали необъяснимая усталость и слабость. Но так ли это на самом деле?
На деле, резус-конфликт — это коварный противник, который часто маскируется под обычные симптомы беременности. Вот почему так важно регулярно проходить обследования и сдавать анализы. Но что же все-таки должно насторожить будущую маму?
Симптомы, которые нельзя игнорировать
- Необычная бледность кожи
- Учащенное сердцебиение
- Одышка даже при небольших нагрузках
- Головокружение и слабость
- Отеки, особенно на лице и руках
«Когда я заметила, что задыхаюсь, поднимаясь на второй этаж, сразу побежала к врачу», — рассказывает Анна, 32 года. «Оказалось, это был один из признаков резус-конфликта. Хорошо, что не стала тянуть!»
Мифы и реальность: что нужно знать о симптомах
Но не все так однозначно. На форумах часто можно встретить истории о том, как женщины принимали обычные симптомы беременности за признаки резус-конфликта и наоборот. «Я так перепугалась, когда у меня начали отекать руки», — пишет Елена, 27 лет. «Думала, все, резус-конфликт. А оказалось, просто нужно было меньше соли есть».
И действительно, многие симптомы резус-конфликта могут быть схожи с обычными проявлениями беременности. Вот почему так важно не заниматься самодиагностикой, а регулярно посещать врача и сдавать необходимые анализы.
Что говорят врачи?
Доктор Ирина Петрова, акушер-гинеколог с 15-летним стажем, предупреждает: «Резус-конфликт — это не то, что можно определить на глаз. Единственный надежный способ диагностики — это анализ крови на антитела. Поэтому так важно регулярно проходить обследования».
И с ней согласны многие мамы с форумов. «Я бы никогда не подумала, что у меня резус-конфликт», — делится Ольга, 34 года. «Чувствовала себя прекрасно. Спасибо моему врачу, который настоял на дополнительных анализах».
Когда бить тревогу?
Но все же, когда стоит действительно волноваться? Вот что советуют опытные мамы на форумах:
- Если вы чувствуете резкое ухудшение самочувствия
- Если появились необычные отеки, особенно на лице
- Если вы заметили изменения в движениях плода
- Если анализы показывают повышение уровня антител
«Я знала, что у меня отрицательный резус, поэтому была начеку», — рассказывает Мария, 30 лет. «Когда заметила, что малыш стал меньше шевелиться, сразу обратилась к врачу. Оказалось, не зря».

Личный опыт: истории с форумов
На форумах можно найти множество историй о том, как женщины справлялись с резус-конфликтом. Вот одна из них:
«Я узнала о резус-конфликте на 20-й неделе беременности», — пишет Светлана, 31 год. «Сначала была в панике. Но потом нашла на форуме группу поддержки. Мы обменивались опытом, поддерживали друг друга. Это очень помогло. Сейчас моей дочке уже 2 года, и она абсолютно здорова».
Такие истории вдохновляют и дают надежду. Но важно помнить, что каждый случай уникален, и то, что подошло одной женщине, может не подойти другой.
Профилактика лучше лечения
Но что если вы знаете о своем отрицательном резус-факторе еще до беременности? Многие женщины на форумах делятся своим опытом профилактики резус-конфликта:
«Я знала о своем отрицательном резусе еще до беременности», — рассказывает Анастасия, 28 лет. «Поэтому сразу после зачатия начала регулярно сдавать анализы и следить за уровнем антител. Это помогло избежать многих проблем».
И действительно, ранняя диагностика и профилактика — ключ к успешному преодолению резус-конфликта. Но что делать, если конфликт все же возник?
Методы лечения: что предлагает современная медицина
Современная медицина предлагает ряд эффективных методов лечения резус-конфликта. Вот что рассказывают мамы на форумах о своем опыте:
- Введение анти-резус иммуноглобулина
- Плазмаферез
- В тяжелых случаях — внутриутробное переливание крови плоду
«Мне делали уколы иммуноглобулина каждые две недели», — делится Екатерина, 33 года. «Да, было неприятно, но когда я взяла на руки своего здорового малыша, все неудобства сразу забылись».
Психологический аспект: как справиться со стрессом
Резус-конфликт — это не только медицинская, но и психологическая проблема. Стресс, тревога, постоянные волнения — все это знакомо мамам, столкнувшимся с этой ситуацией. Но как с этим справиться?
«Я начала практиковать медитацию и йогу для беременных», — рассказывает Ольга, 29 лет. «Это помогло мне справиться с тревогой и сосредоточиться на позитивных мыслях. Плюс, это полезно для малыша».
Многие мамы на форумах также отмечают важность поддержки близких и общения с теми, кто прошел через подобный опыт. «Наш чат поддержки в мессенджере стал для меня настоящим спасением», — пишет Наталья, 32 года. «Там я могла поделиться своими страхами и получить совет от тех, кто уже прошел через это».
Жизнь после резус-конфликта: что дальше?
Многие женщины на форумах задаются вопросом: а что будет после родов? Можно ли планировать вторую беременность? Вот что говорят об этом мамы, прошедшие через резус-конфликт:
«Я родила здорового малыша, несмотря на резус-конфликт», — делится Марина, 35 лет. «Сейчас планирую вторую беременность. Врачи говорят, что при правильном подходе все должно быть хорошо».
И действительно, наличие резус-конфликта в прошлом не означает, что вы не сможете иметь больше детей. Главное — правильный подход и тщательное наблюдение у врача.
Резус-конфликт при беременности — это не приговор, а всего лишь одна из многих ситуаций, с которыми сталкиваются будущие мамы. Да, это требует дополнительного внимания и заботы. Но разве наши дети не стоят этого? Помните, что вы не одиноки в этой ситуации. Тысячи женщин прошли через это и родили здоровых малышей. Главное — быть внимательной к своему организму, регулярно проходить обследования и не стесняться обращаться за помощью и поддержкой. Ведь материнство — это не только трудности, но и невероятное счастье, которое стоит всех волнений и тревог.
Диагностика несовместимости: современные методы выявления проблемы
Резус-конфликт при беременности — тема, которая заставляет сердца будущих мам биться чаще. На форумах это как горячие пирожки — разлетается моментально. Но что же на самом деле скрывается за этим загадочным термином? И как современная медицина помогает выявить эту проблему до того, как она превратится в снежный ком?
Детектив в крови: как обнаружить несовместимость
«Я и не подозревала, что у меня может быть резус-конфликт, пока не сдала анализ крови», — делится на форуме Анна, 28 лет. И она не одинока в своем опыте. Многие женщины узнают о проблеме только во время беременности. Но как же работает этот «кровавый детектив»?
Современная диагностика резус-конфликта — это целый арсенал методов. Словно швейцарский нож, у врачей есть инструмент на все случаи жизни. Но давайте разберем основные:
- Определение резус-фактора
- Анализ на антитела
- УЗИ с допплерометрией
- Амниоцентез
- Кордоцентез
Звучит как набор заклинаний из «Гарри Поттера», не правда ли? Но на деле каждый из этих методов — это ключ к разгадке сложной головоломки под названием «резус-конфликт».
Кровь расскажет все: анализ на антитела
«Когда мне сказали, что нужно сдать кровь на антитела, я думала, это какая-то ерунда», — пишет на форуме Елена, 32 года. «А оказалось, что это чуть ли не самый важный анализ при резус-конфликте!»
И действительно, анализ на антитела — это как детектор лжи для вашей крови. Он показывает, начал ли организм мамы «воевать» с кровью малыша. Но как часто нужно его сдавать?
Доктор Иван Петров, акушер-гинеколог с 20-летним стажем, поясняет: «При отрицательном резус-факторе у мамы мы рекомендуем сдавать анализ на антитела каждый месяц до 28 недели беременности, а затем каждые две недели. Это помогает вовремя заметить начало конфликта и принять меры».
УЗИ: заглянуть в мир малыша
УЗИ при резус-конфликте — это как окно в мир вашего малыша. Но не простое УЗИ, а с допплерометрией. Звучит сложно? На самом деле, это просто способ измерить скорость кровотока в сосудах малыша.
«Когда мне делали УЗИ с допплером, я чувствовала себя как в фантастическом фильме», — делится впечатлениями Ольга, 29 лет, на популярном форуме для беременных. «Эти цветные линии на экране — как карта сокровищ, только вместо золота — здоровье моего малыша».
И действительно, УЗИ с допплерометрией позволяет врачам оценить, как резус-конфликт влияет на малыша. Это как подводная лодка с перископом — можно увидеть то, что скрыто от глаз.
Амниоцентез: когда нужна дополнительная информация
Амниоцентез — это как разведывательная операция в мире малыша. Врачи берут небольшое количество околоплодных вод для анализа. Звучит страшно? Многие мамы на форумах делятся своими страхами по поводу этой процедуры.
«Я так боялась амниоцентеза, что чуть не отказалась», — пишет Мария, 31 год. «Но врач все подробно объяснил, и я решилась. Оказалось, все не так страшно, как я себе напридумывала».
Амниоцентез — это не рутинная процедура. Ее проводят только в случае необходимости, когда другие методы диагностики не дают полной картины. Это как последний пазл в сложной головоломке — иногда без него не обойтись.
Кордоцентез: прямой разговор с малышом
Кордоцентез — это уже высший пилотаж в диагностике резус-конфликта. Это как прямая линия с малышом — врачи берут кровь прямо из пуповины.
«Когда мне сказали про кордоцентез, я думала, что упаду в обморок», — делится на форуме Анастасия, 33 года. «Но оказалось, что эта процедура помогла спасти жизнь моему малышу. Врачи вовремя обнаружили проблему и начали лечение».
Кордоцентез — это не рядовая процедура. Ее проводят только в сложных случаях, когда нужна максимально точная информация о состоянии малыша. Это как спецоперация — риск есть, но иногда без нее не обойтись.
Мифы и реальность: что говорят на форумах
На форумах можно встретить массу мифов о диагностике резус-конфликта. Давайте разберем некоторые из них:
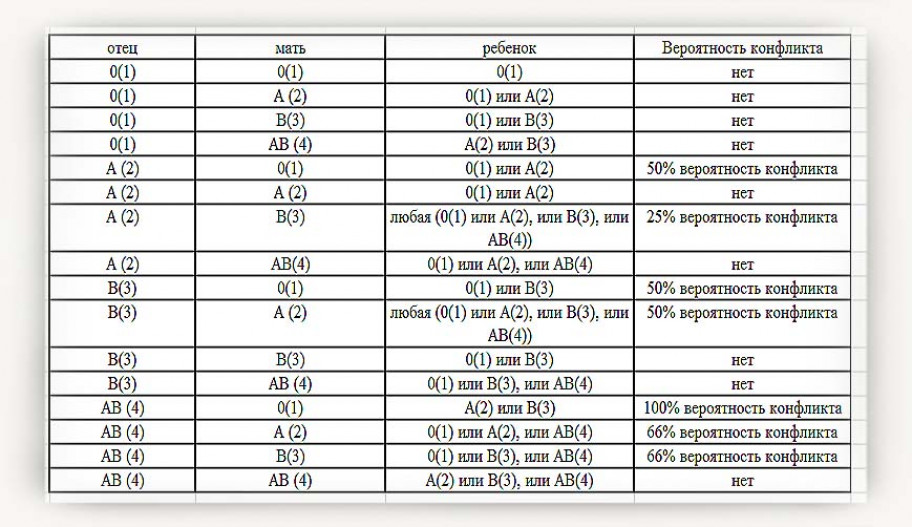
- Миф: «Если у меня отрицательный резус, у меня обязательно будет конфликт»
- Реальность: Не всегда. Конфликт возникает только если у малыша положительный резус.
- Миф: «УЗИ может на 100% определить резус малыша»
- Реальность: УЗИ не может определить резус-фактор плода. Для этого нужны другие методы.
- Миф: «Амниоцентез опасен и всегда приводит к выкидышу»
- Реальность: При правильном проведении риск осложнений минимален.
«Я начиталась на форумах ужасов про диагностику и чуть с ума не сошла», — пишет Екатерина, 30 лет. «А потом поговорила с врачом, и оказалось, что большая часть моих страхов — просто мифы».
Личный опыт: истории с форумов
На форумах можно найти множество историй о том, как женщины проходили диагностику резус-конфликта. Вот одна из них:
«Я узнала о своем отрицательном резусе еще до беременности», — рассказывает Светлана, 34 года. «Поэтому когда забеременела, была во всеоружии. Сдавала анализы каждый месяц, ходила на УЗИ. Когда на 28 неделе обнаружили повышение титра антител, сразу начали лечение. Сейчас моему сыну уже 2 года, и он абсолютно здоров».
Такие истории вдохновляют и дают надежду. Но важно помнить, что каждый случай уникален, и то, что подошло одной женщине, может не подойти другой.
Психологический аспект: как справиться со стрессом при диагностике
Диагностика резус-конфликта — это не только медицинская, но и психологическая проблема. Постоянные анализы, процедуры, ожидание результатов — все это может сильно бить по нервам.
«Я чуть с ума не сошла, пока ждала результаты анализов», — делится на форуме Ольга, 27 лет. «Потом подруга посоветовала мне техники релаксации. Это реально помогло».
Многие мамы на форумах также отмечают важность поддержки близких и общения с теми, кто прошел через подобный опыт. «Наша группа поддержки в соцсети стала для меня настоящим спасением», — пишет Наталья, 32 года. «Там я могла поделиться своими страхами и получить совет от тех, кто уже прошел через это».
Что дальше? Жизнь после диагностики
Диагностика резус-конфликта — это не конец, а только начало. Что делать, если конфликт обнаружен? Вот что советуют опытные мамы на форумах:
- Не паниковать. Современная медицина умеет справляться с резус-конфликтом.
- Строго следовать рекомендациям врача.
- Регулярно проходить все назначенные обследования.
- Заботиться о своем психологическом состоянии.
- Общаться с другими мамами, оказавшимися в похожей ситуации.
«После того как мне поставили диагноз ‘резус-конфликт’, я думала, что небо упало на землю», — пишет Анна, 29 лет. «Но потом взяла себя в руки, нашла хорошего врача и строго выполняла все рекомендации. Сейчас моей дочке уже год, и она здоровее многих сверстников».
Диагностика резус-конфликта при беременности — это не приговор, а всего лишь этап на пути к рождению здорового малыша. Да, это требует дополнительного внимания и заботы. Но разве наши дети не стоят этого? Помните, что вы не одиноки в этой ситуации. Тысячи женщин прошли через это и родили здоровых малышей. Главное — быть внимательной к своему организму, регулярно проходить обследования и не стесняться обращаться за помощью и поддержкой. Ведь материнство — это не только трудности, но и невероятное счастье, которое стоит всех волнений и тревог.
Лечение и профилактика: советы врачей и опыт форумчанок
Резус-конфликт при беременности — это как незваный гость на празднике жизни. Вроде и ждешь малыша, а тут такой сюрприз! Но не спешите паниковать. Современная медицина и опыт бывалых мам с форумов помогут вам пройти этот путь с минимальным стрессом. Итак, как же справиться с этим коварным «конфликтером»?
Профилактика: лучше перебдеть, чем недобдеть
«Я узнала о своем отрицательном резусе еще до беременности», — делится на форуме Анна, 29 лет. «И сразу начала готовиться. Это как страховка — лучше иметь и не пригодиться, чем наоборот». И она права на все сто! Профилактика резус-конфликта — это первая линия обороны.
Но что же советуют врачи? Вот основные пункты профилактики:
- Регулярные анализы на антитела
- Введение анти-резус иммуноглобулина
- Правильное питание и образ жизни
- Минимизация стресса
«Когда мне назначили иммуноглобулин, я думала, это какая-то панацея», — пишет Елена, 31 год. «А оказалось, это просто один из способов предотвратить конфликт. Но работает как часы!»
Анти-резус иммуноглобулин: волшебная пилюля или обычное лекарство?
Анти-резус иммуноглобулин — это как щит для вашего малыша. Он блокирует выработку антител, которые могут навредить крохе. Но когда его нужно вводить?
Доктор Мария Иванова, акушер-гинеколог с 15-летним стажем, поясняет: «Обычно мы вводим иммуноглобулин на 28-й неделе беременности и в течение 72 часов после родов. Но в некоторых случаях может потребоваться дополнительное введение».
«Я так боялась этого укола!», — делится на форуме Ольга, 27 лет. «А оказалось, ничего страшного. Зато спокойствие — бесценно».
Диета: ешь правильно, рожай легко
Правильное питание при резус-конфликте — это не просто прихоть врачей. Это как заправка для вашего организма — чем качественнее топливо, тем лучше работает двигатель.
«Я перешла на правильное питание, как только узнала о беременности», — рассказывает на форуме Светлана, 33 года. «И знаете что? Мой гемоглобин был лучше, чем у многих с положительным резусом!»
Вот что рекомендуют включить в рацион при резус-конфликте:
- Продукты, богатые железом (красное мясо, печень, шпинат)
- Фолиевую кислоту (зеленые овощи, бобовые)
- Витамин C для лучшего усвоения железа (цитрусовые, киви)
- Омега-3 жирные кислоты (жирная рыба, льняное семя)
«Я стала есть печень, хотя раньше терпеть ее не могла», — пишет Анастасия, 30 лет. «Но ради малыша и не такое съешь!»
Стресс: главный враг беременной
Стресс при резус-конфликте — это как соль на рану. Он не только ухудшает самочувствие мамы, но и может негативно влиять на малыша. Но как же с ним бороться?
«Я начала практиковать медитацию и йогу», — делится опытом Марина, 32 года. «Сначала думала, что это ерунда. А потом заметила, что и спать стала лучше, и анализы улучшились».
Вот несколько способов борьбы со стрессом, которые советуют опытные мамы на форумах:
- Медитация и дыхательные практики
- Легкие физические упражнения (по согласованию с врачом)
- Хобби и творчество
- Общение с позитивными людьми
- Психологическая поддержка
«Я записалась к психологу, как только узнала о резус-конфликте», — пишет Екатерина, 35 лет. «И знаете что? Это было лучшее решение. Она помогла мне справиться со страхами и настроиться на позитив».
Лечение: когда профилактика не сработала
Но что делать, если резус-конфликт все-таки возник? Не паникуйте! Современная медицина знает, как с этим бороться.
«Когда мне сказали, что титр антител повысился, я думала, что небо упало на землю», — делится на форуме Ольга, 28 лет. «Но врачи быстро взяли ситуацию под контроль, и все закончилось хорошо».
Вот основные методы лечения резус-конфликта:
- Плазмаферез
- Внутриутробное переливание крови
- Раннее родоразрешение (в тяжелых случаях)
Плазмаферез: генеральная уборка крови
Плазмаферез — это как генеральная уборка вашей крови. Он помогает избавиться от вредных антител и улучшить состояние малыша.
«Я прошла через плазмаферез», — рассказывает на форуме Анна, 31 год. «Звучит страшно, но на деле — ничего особенного. Зато результат — просто супер!»
Доктор Иван Петров, специалист по резус-конфликту, поясняет: «Плазмаферез — эффективный метод лечения при повышении титра антител. Обычно мы проводим 3-5 сеансов, в зависимости от ситуации».
Внутриутробное переливание: скорая помощь для малыша
Внутриутробное переливание крови — это как «скорая помощь» для малыша. Его проводят в случаях, когда анемия плода достигает критического уровня.
«Когда мне сказали про внутриутробное переливание, я чуть в обморок не упала», — пишет Елена, 34 года. «Но врачи все подробно объяснили, и я решилась. И знаете что? Это спасло жизнь моему сыну».
Процедура звучит страшно, но на деле она хорошо отработана и безопасна при правильном проведении. Главное — довериться опытным специалистам.
Раннее родоразрешение: когда каждый день на счету
Иногда при тяжелом течении резус-конфликта врачи принимают решение о раннем родоразрешении. Это как шахматная партия, где нужно просчитать все на несколько ходов вперед.
«Меня родоразрешили на 34 неделе», — делится опытом Марина, 29 лет. «Было страшно, но врачи сказали, что для малыша так будет безопаснее. И они оказались правы — сейчас моей дочке 2 года, и она абсолютно здорова».
Жизнь после резус-конфликта: что дальше?
Многие мамы на форумах задаются вопросом: а что будет после? Можно ли планировать вторую беременность? Будут ли проблемы у ребенка в будущем?
«Я прошла через резус-конфликт во время первой беременности», — рассказывает Светлана, 36 лет. «Сейчас у меня уже трое детей, и все здоровы. Главное — правильный подход и наблюдение у врача».
Вот что советуют врачи и опытные мамы:
- Не бойтесь планировать следующую беременность
- Обязательно проконсультируйтесь с врачом перед зачатием
- Будьте готовы к более тщательному наблюдению во время беременности
- Не забывайте о профилактике — введении иммуноглобулина после родов
«После первой беременности с резус-конфликтом я боялась даже думать о второй», — пишет Ольга, 33 года. «Но врач меня успокоил, мы все правильно спланировали, и вторая беременность прошла без проблем».
Резус-конфликт при беременности — это не приговор, а всего лишь особенность, требующая дополнительного внимания. С правильным подходом, современными методами лечения и профилактики, а также поддержкой опытных мам с форумов, вы сможете пройти этот путь и родить здорового малыша. Помните, что вы не одиноки в этой ситуации. Тысячи женщин прошли через это и теперь с улыбкой вспоминают свои страхи, глядя на своих здоровых и счастливых детей. Главное — не паниковать, следовать рекомендациям врачей и верить в лучшее. Ведь материнство — это не только трудности, но и невероятное счастье, которое стоит всех волнений и тревог.
Истории беременных с резус-конфликтом: реальные случаи из жизни
Резус-конфликт при беременности — это как американские горки эмоций. Вроде бы ждешь малыша, а тут такой сюрприз! Но не спешите паниковать. Давайте заглянем на форумы и послушаем истории реальных мам, которые прошли через это испытание и вышли победителями. Их опыт — как путеводная звезда для тех, кто только столкнулся с этой проблемой.
История Анны: когда знание — сила
«Я узнала о своем отрицательном резусе еще до беременности», — делится Анна, 29 лет. «Это было как гром среди ясного неба. Но я решила: раз уж знаю, буду во всеоружии». И она не прогадала! Анна погрузилась в изучение темы, консультировалась с врачами и была готова ко всему.
«Когда я забеременела, мы с врачом сразу составили план действий. Анализы каждый месяц, правильное питание, йога для беременных — я следовала всем рекомендациям как по нотам. И знаете что? Беременность прошла как по маслу! Да, были моменты волнения, особенно когда делали укол иммуноглобулина. Но результат того стоил — мой сын родился здоровым и крепким».
История Анны — яркий пример того, как важно быть информированным и действовать на опережение. Но не всегда все идет по плану, и следующая история тому подтверждение.
Опыт Елены: когда приходится бороться
«Моя беременность началась как у всех», — рассказывает Елена, 32 года. «Но на 20-й неделе анализы показали повышение титра антител. Это было как удар под дых». Елена столкнулась с активным резус-конфликтом, и начался настоящий марафон лечения.
«Каждые две недели — плазмаферез. Это как генеральная уборка крови. Процедура не из приятных, но я держалась как скала. Ведь на кону было здоровье моего малыша. Врачи были на высоте — поддерживали, объясняли каждый шаг. А форумы стали для меня настоящим спасением. Там я нашла поддержку и советы от тех, кто прошел через то же самое».
Борьба Елены увенчалась успехом — на 36-й неделе родилась здоровая девочка. «Когда я взяла ее на руки, все страхи и тревоги как рукой сняло. Оно того стоило!»
Случай Марины: когда все идет не по плану
История Марины, 34 года, показывает, что даже при самом тщательном планировании жизнь может преподнести сюрпризы. «Я знала о своем отрицательном резусе, но первая беременность прошла без проблем. Поэтому во вторую я шла уверенно. И зря…»
«На 28-й неделе УЗИ показало признаки анемии у плода. Это было как гром среди ясного неба. Начались бессонные ночи, постоянные обследования. Врачи предложили внутриутробное переливание крови. Я была в ужасе! Но выбора не было».
Марина прошла через две процедуры внутриутробного переливания. «Это было страшно, но я старалась думать только о малыше. Поддержка мужа и историй с форумов помогали держаться. И знаете что? Оно того стоило! Мой сын родился на 36-й неделе, немного недоношенный, но абсолютно здоровый».
Опыт Светланы: когда все идет как по маслу
Но не всегда резус-конфликт приводит к драматическим событиям. История Светланы, 30 лет, тому подтверждение. «Я узнала о своем отрицательном резусе на первом же приеме у гинеколога. Конечно, испугалась. Но врач меня успокоила и объяснила план действий».
«Мы сразу начали профилактику. Я правильно питалась, занималась йогой для беременных, регулярно сдавала анализы. На 28-й неделе сделали укол иммуноглобулина. И знаете что? Беременность прошла как по маслу! Никаких осложнений, никаких проблем. Родила в срок здорового мальчика».
История Светланы показывает, что при правильном подходе резус-конфликт может остаться лишь строчкой в медицинской карте, не влияя на течение беременности.
Случай Ольги: когда приходится принимать сложные решения
Но иногда резус-конфликт ставит перед будущими родителями сложные вопросы. Так случилось с Ольгой, 36 лет. «Я забеременела третьим ребенком. Две предыдущие беременности прошли нормально, хотя у меня отрицательный резус. Но в этот раз все пошло не так».
«На 24-й неделе анализы показали высокий титр антител. Начался настоящий кошмар — постоянные обследования, уколы, капельницы. На 30-й неделе врачи сказали, что ребенку нужно внутриутробное переливание крови. Мы с мужем были в шоке. Решение нужно было принимать быстро».
Ольга и ее муж решились на процедуру. «Это было страшно. Но альтернатива была еще хуже. Процедура прошла успешно, но через две недели пришлось повторить. А потом еще раз. Каждый раз я молилась, чтобы все прошло хорошо».
История Ольги закончилась счастливо — на 36-й неделе родился здоровый мальчик. «Когда я увидела его, все страхи и сомнения испарились. Да, было тяжело. Но оно того стоило».
Опыт Натальи: когда приходится бороться со стереотипами
История Натальи, 28 лет, показывает, что иногда приходится бороться не только с медицинскими проблемами, но и с устаревшими представлениями. «Когда я узнала о своем отрицательном резусе, моя свекровь чуть в обморок не упала. Начала причитать, что ребенок родится больным, что нужно прерывать беременность. Я была в шоке!»
«Пришлось проводить разъяснительную работу. Я нашла кучу информации, консультировалась с врачами. Показывала статистику, рассказывала о современных методах профилактики и лечения. Постепенно паника улеглась, но осадочек остался».
Беременность Натальи прошла без осложнений. «Я строго следовала всем рекомендациям врача. Сделала укол иммуноглобулина, следила за анализами. И знаете что? Родила здоровую девочку в срок. Теперь свекровь не нарадуется на внучку и признает, что зря паниковала».
Случай Екатерины: когда приходится преодолевать страх
История Екатерины, 31 год, показывает, как важно не поддаваться панике и доверять профессионалам. «Я начиталась ужасов в интернете о резус-конфликте и была уверена, что меня ждет самое страшное. Каждый поход к врачу был как на эшафот».
«Но мой гинеколог оказался настоящим психологом. Она терпеливо объясняла каждый шаг, успокаивала, приводила статистику. Постепенно я начала успокаиваться и доверять процессу. И знаете что? Беременность прошла без осложнений. Да, были моменты волнения, особенно когда делали укол иммуноглобулина. Но результат того стоил — мой сын родился здоровым и крепким».
Опыт Екатерины показывает, как важно найти врача, которому вы доверяете, и не поддаваться панике.
Выводы из историй
Что же мы можем вынести из этих историй? Вот несколько ключевых моментов:
- Знание — сила. Чем больше вы знаете о резус-конфликте, тем лучше сможете с ним справиться.
- Доверяйте профессионалам. Современная медицина умеет эффективно бороться с резус-конфликтом.
- Не паникуйте. Стресс — худший враг беременной женщины.
- Ищите поддержку. Форумы и группы поддержки могут стать настоящим спасением.
- Следуйте рекомендациям врача. Профилактика и своевременное лечение — ключ к успеху.
Резус-конфликт при беременности — это не приговор, а всего лишь особенность, требующая дополнительного внимания. С правильным подходом, современными методами лечения и профилактики, а также поддержкой опытных мам с форумов, вы сможете пройти этот путь и родить здорового малыша. Помните, что вы не одиноки в этой ситуации. Тысячи женщин прошли через это и теперь с улыбкой вспоминают свои страхи, глядя на своих здоровых и счастливых детей.
Психологическая поддержка: как справиться со стрессом при резус-несовместимости
Что такое резус-конфликт при беременности: Опыт мам с форумов
Резус-конфликт при беременности — это ситуация, которая может вызвать немало волнений у будущих мам. Но что это такое на самом деле? И как с этим справляются реальные женщины? Давайте окунемся в мир форумов и узнаем из первых уст, с чем сталкиваются мамочки при резус-конфликте.
Одна из пользовательниц форума, назовем ее Ольга, поделилась своей историей: «Когда я узнала о своей беременности, радости не было предела! Но на первом же приеме гинеколог огорошил меня новостью о резус-конфликте. У меня отрицательный резус, а у мужа — положительный. Я чуть в обморок не упала! Думала, все, конец света. Но врач успокоил, рассказал о современных методах профилактики. Оказывается, это не приговор, а просто повод быть более внимательной к своему здоровью».
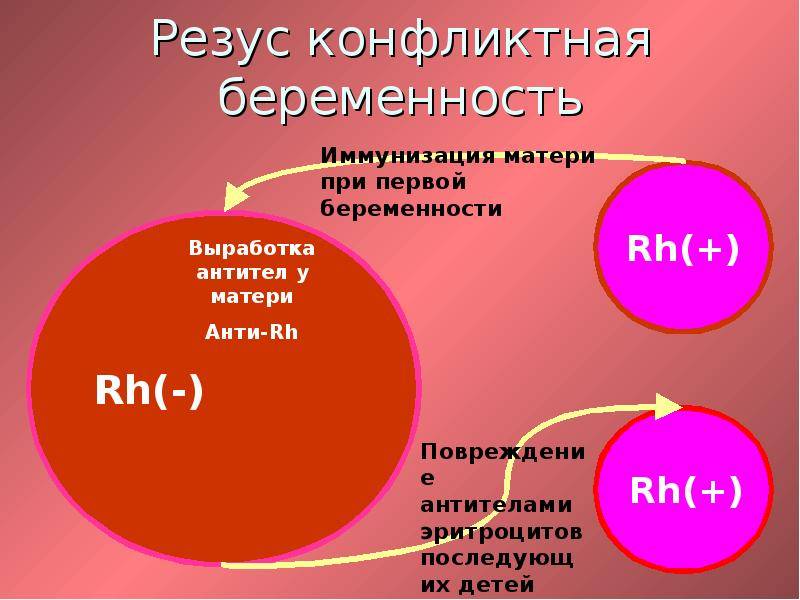
И действительно, резус-конфликт — это не катастрофа, а медицинская ситуация, требующая особого внимания. Но что же это такое с точки зрения науки? Резус-конфликт возникает, когда у матери резус-отрицательная кровь, а у плода — резус-положительная. Организм матери воспринимает резус-положительные эритроциты ребенка как чужеродные и начинает вырабатывать антитела. Эти антитела могут проникать через плаценту и разрушать эритроциты плода, что приводит к развитию гемолитической болезни.
Но не стоит паниковать! Современная медицина шагнула далеко вперед в вопросах профилактики и лечения резус-конфликта. Многие мамы на форумах делятся своим опытом успешного вынашивания беременности при резус-несовместимости.
Вот что пишет Марина, мама двоих детей: «У меня резус-отрицательный, у мужа — положительный. Первую беременность я буквально дрожала от страха. Каждый анализ на антитела был как пытка. Но все обошлось! Мне вовремя сделали укол иммуноглобулина, и никаких проблем не возникло. Со второй беременностью я уже была спокойнее, знала, что делать и чего ожидать».
Действительно, профилактика резус-конфликта — это ключ к успешной беременности. Современный подход включает в себя введение анти-резус иммуноглобулина на 28-й неделе беременности и в течение 72 часов после родов. Это предотвращает выработку антител в организме матери и защищает будущего ребенка.
Но не все так гладко, как хотелось бы. Некоторые женщины сталкиваются с трудностями. Елена поделилась своей историей на форуме: «У меня обнаружили антитела уже на ранних сроках. Оказалось, что они появились после первой беременности, которая закончилась выкидышем. Врачи сразу забили тревогу. Пришлось лечь в больницу на сохранение, проходить курсы плазмафереза. Было страшно и тяжело, но результат того стоил — моя дочка родилась здоровой!»
История Елены показывает, насколько важно быть внимательной к своему здоровью и не пропускать визиты к врачу. Ранняя диагностика и своевременное лечение могут предотвратить серьезные осложнения.
А вот что рассказывает Анна, мама троих детей: «Знаете, что самое сложное при резус-конфликте? Не физические трудности, а психологическое напряжение. Постоянный страх, что что-то пойдет не так. Я нашла поддержку на форуме, общалась с такими же мамочками. Это очень помогало справиться со стрессом. Плюс, конечно, регулярные консультации с психологом. Без этого я бы, наверное, с ума сошла от волнения!»
И правда, психологический аспект при резус-конфликте нельзя недооценивать. Стресс может негативно влиять на течение беременности, поэтому так важно найти способы расслабиться и отвлечься от тревожных мыслей. Многие мамы на форумах советуют заняться йогой, медитацией или просто найти хобби, которое поможет переключиться.
Интересный опыт описала Наталья: «Я решила вести дневник беременности. Записывала туда все свои мысли, страхи, радости. Это помогало мне структурировать информацию и меньше паниковать. А еще я собирала там полезные советы от врачей и других мам. Теперь этот дневник — настоящее сокровище, я его сыну показывать буду, когда подрастет!»
Идея с дневником действительно отличная. Это не только способ справиться со стрессом, но и возможность сохранить воспоминания о таком важном периоде жизни.
Но не все истории на форумах позитивные. Некоторые женщины делятся и негативным опытом. Вот что пишет Ирина: «У меня резус-конфликт привел к преждевременным родам на 34 неделе. Малышу пришлось делать переливание крови. Это был самый страшный момент в моей жизни. Но сейчас, спустя год, могу сказать — все обошлось. Сын растет здоровым и активным. Главное — не опускать руки и верить в лучшее!»
История Ирины показывает, что даже в сложных ситуациях есть место для надежды. Современная медицина творит чудеса, и многие проблемы, связанные с резус-конфликтом, успешно решаются.
А вот Светлана поделилась интересным наблюдением: «Знаете, что меня удивило? Насколько по-разному врачи относятся к резус-конфликту. Мой первый гинеколог чуть ли не в депрессию меня вогнал своими страшилками. Пришлось сменить врача. И что вы думаете? Новый доктор объяснил все спокойно, без паники. Сказал, что при правильном ведении беременности риски минимальны. И знаете, это правда помогло мне расслабиться и наслаждаться беременностью!»
Опыт Светланы подчеркивает важность выбора правильного врача. Хороший специалист не только проведет необходимые обследования, но и окажет психологическую поддержку, что крайне важно при резус-конфликте.
Подводя итог, можно сказать, что резус-конфликт при беременности — это действительно серьезная ситуация, требующая внимания и правильного подхода. Но опыт многих мам показывает, что при грамотном медицинском сопровождении и правильном психологическом настрое можно успешно выносить и родить здорового малыша. Главное — не паниковать, следовать рекомендациям врачей и помнить, что вы не одни. Тысячи женщин проходят через это и готовы поделиться своим опытом и поддержкой на форумах.
Жизнь после родов: особенности ухода за малышом при резус-конфликте
Что такое резус-конфликт при беременности: Опыт мам с форумов
Резус-конфликт при беременности — это как айсберг в океане материнства. На поверхности — лишь верхушка проблемы, а под водой скрывается целый мир переживаний, страхов и надежд. Форумы для будущих мам пестрят историями о резус-конфликте, и каждая — это уникальный опыт, который может стать спасательным кругом для тех, кто только столкнулся с этой проблемой.
Марина, мама двойняшек, делится на форуме: «Когда мне сказали про резус-конфликт, я чуть не поседела раньше времени. Думала, все, конец света! Но оказалось, что это не приговор, а просто еще одна задачка, которую нужно решить. Главное — не паниковать и слушать врача!»
И правда, паника — худший советчик в такой ситуации. Резус-конфликт возникает, когда у мамы резус-отрицательная кровь, а у малыша — положительная. Организм мамы начинает вырабатывать антитела, которые могут навредить крохе. Звучит страшно, но современная медицина умеет справляться с этой проблемой.
Алена, мама троих детей, рассказывает: «С первой беременностью я была как на иголках. Каждый анализ — как экзамен. Но врач объяснил, что при первой беременности риск минимальный. А вот со второй и третьей уже пришлось попотеть. Но знаете что? Все трое — здоровехоньки! Главное — не пропускать уколы иммуноглобулина и следить за анализами».
Действительно, профилактика — ключ к успеху. Современный подход включает введение анти-резус иммуноглобулина на 28-й неделе беременности и после родов. Это как щит, который защищает малыша от атаки маминых антител.
Но не все истории такие гладкие. Вот что пишет Ольга: «У меня антитела обнаружили уже на 12-й неделе. Оказалось, что это последствия замершей беременности, о которой я даже не знала. Пришлось лечь на сохранение, проходить курсы плазмафереза. Было тяжело, но я справилась. Теперь моей дочурке уже 2 года, и она — настоящий бойец, как и ее мама!»
История Ольги показывает, насколько важно быть внимательной к своему здоровью. Ранняя диагностика и своевременное лечение могут творить чудеса. Плазмаферез, который прошла Ольга, — это процедура очищения крови от антител. Звучит как фантастика, но это реальный метод лечения резус-конфликта.
А вот Наталья делится необычным опытом: «Знаете, что меня спасло? Йога для беременных! Нет, она не лечит резус-конфликт, но помогает справиться со стрессом. А стресс, между прочим, может усугубить ситуацию. Так что я не только растяжку делала, но и голову в порядок приводила».
И правда, психологический аспект при резус-конфликте нельзя недооценивать. Стресс может негативно влиять на течение беременности, поэтому так важно найти способы расслабиться. Йога, медитация, арт-терапия — каждая мама выбирает то, что ей по душе.
Интересный подход описала Екатерина: «Я решила вести дневник беременности. Записывала туда все: от результатов анализов до своих страхов и надежд. Это помогало мне структурировать информацию и меньше паниковать. А еще я собирала там полезные советы от врачей и других мам. Теперь этот дневник — настоящее сокровище, которое я передам дочке, когда она сама станет мамой».
Идея с дневником — просто блеск! Это не только способ справиться со стрессом, но и возможность сохранить воспоминания о таком важном периоде жизни. Кто знает, может быть, через пару десятков лет такие дневники станут ценным источником информации для исследователей?
Но не все истории на форумах позитивные. Вот что пишет Ирина: «У меня резус-конфликт привел к преждевременным родам на 32 неделе. Малышу пришлось делать переливание крови прямо в утробе. Это был самый страшный момент в моей жизни. Но сейчас, спустя три года, могу сказать — все обошлось. Сын растет здоровым и умным не по годам. Главное — не опускать руки и верить в лучшее!»
История Ирины показывает, что даже в самых сложных ситуациях есть место для надежды. Внутриутробное переливание крови — это сложная процедура, но она может спасти жизнь малышу. Современная медицина творит чудеса, и многие проблемы, связанные с резус-конфликтом, успешно решаются.
А вот Светлана поделилась интересным наблюдением: «Знаете, что меня удивило? Насколько по-разному врачи относятся к резус-конфликту. Мой первый гинеколог чуть ли не в депрессию меня вогнал своими страшилками. Пришлось сменить врача. И что вы думаете? Новый доктор объяснил все спокойно, без паники. Сказал, что при правильном ведении беременности риски минимальны. И знаете, это правда помогло мне расслабиться и наслаждаться беременностью!»
Опыт Светланы подчеркивает важность выбора правильного врача. Хороший специалист не только проведет необходимые обследования, но и окажет психологическую поддержку. Это как найти хорошего штурмана в бурном море беременности — он не только укажет правильный курс, но и поможет справиться с штормом эмоций.
Интересный взгляд на проблему предложила Анна: «Я решила посмотреть на резус-конфликт как на квест в компьютерной игре. Каждый анализ — это новый уровень, каждая консультация — это получение нового навыка. Знаете, такой подход реально помог мне не сойти с ума от волнения. Плюс, я стала настоящим экспертом в этой теме — теперь консультирую подруг!»
Подход Анны показывает, как важно найти свой способ справиться со стрессом. Для кого-то это йога, для кого-то — дневник, а для кого-то — «геймификация» процесса. Главное — найти то, что работает именно для вас.
Елена поделилась своим опытом использования современных технологий: «Я нашла приложение для смартфона, которое помогало мне отслеживать все анализы и напоминало о приеме лекарств. Это было просто спасение! Особенно когда голова уже не варит от всех этих тревог. Плюс, там был форум, где я могла общаться с такими же мамочками. Поддержка — это полдела!»
И правда, в век цифровых технологий было бы странно не использовать их для облегчения жизни будущих мам. Такие приложения не только помогают следить за здоровьем, но и дают возможность быстро связаться с врачом или получить поддержку от других мам.
А вот Марина рассказала о необычном методе борьбы со стрессом: «Я начала вязать. Да-да, как бабушка! Но знаете, это реально помогает успокоиться. Пока вяжешь очередной носочек для малыша, все тревоги куда-то уходят. Плюс, к родам у меня уже был готов целый гардероб для крохи!»
Метод Марины показывает, что иногда самые простые занятия могут оказать огромную помощь в борьбе со стрессом. Вязание, рисование, лепка — любое творчество может стать отличным способом отвлечься от тревожных мыслей.
Подводя итог, можно сказать, что резус-конфликт при беременности — это действительно серьезная ситуация, требующая внимания и правильного подхода. Но опыт многих мам показывает, что при грамотном медицинском сопровождении и правильном психологическом настрое можно успешно выносить и родить здорового малыша. Главное — не паниковать, следовать рекомендациям врачей и помнить, что вы не одни в этой ситуации. Тысячи женщин проходят через это и готовы поделиться своим опытом и поддержкой на форумах. Так что не бойтесь задавать вопросы и искать поддержку — вместе мы сила!
