Содержание
Неразвивающаяся беременность — Официальный сайт ФГБУЗ КБ №85 ФМБА России
Общая краткая информация
Неразвивающаяся или замершая беременность – это остановка развития плода вследствие его гибели, при которой отсутствуют признаки выкидыша. Чаще данная патология возникает на ранних сроках – в 1 триместре. Еще одной разновидностью ее является неразвивающаяся беременность по типу анэмбрионии. Это ситуация, при которой оплодотворение произошло, и плодные оболочки начали формироваться, но эмбриона в плодном яйце нет.
Симптомы
К сожалению, в большинстве случаев женщина не знает о том, что ее ребенок уже погиб, поскольку неразвивающаяся беременность на ранних сроках не имеет ярких симптомов, которые характерны для выкидыша. При этой патологии плацента не прекращает вырабатывать гормоны, из-за чего женщина продолжает чувствовать себя беременной. Однако в некоторых случаях женщина может заметить, что у нее исчезли такие симптомы, как повышенная чувствительность груди, тошнота и усталость. На более поздних сроках замирание беременности характеризуется отсутствием движений плода в матке.
На более поздних сроках замирание беременности характеризуется отсутствием движений плода в матке.
Причины возникновения
К сожалению, не всегда удается установить, отчего у той или иной женщины возникает неразвивающаяся беременность. Если смерть эмбриона происходит в течение 1 триместра, она, как правило, вызвана наличием проблем у нерожденного ребенка. Примерно 3/4 случаев невынашивания беременности происходит в этот период. Если плод гибнет во время 2 или 3 триместра, это может быть следствием наличия заболеваний у матери.
Диагностика
Диагноз неразвивающейся беременности устанавливают чаще всего после проведения ультразвукового исследования, с помощью которого обнаруживают отсутствие у плода сердцебиения. УЗИ проводят через переднюю брюшную стенку или трансвагинально. Последняя методика более точная, но ее проведение сопровождается некоторым дискомфортом. Для исключения ошибки с диагнозом проводится как минимум две процедуры обследования. Выявить отсутствие сердцебиения у плода на более поздних сроках беременности врач может с помощью аускультации акушерским стетоскопом. Подтвердить опасения поможет кардиотокография – методики регистрации сердцебиения плода и тонуса матки. Также может быть проведено определение уровня хорионического гонадотропина и прогестерона – гормонов, связанных с беременностью. В некоторых случаях установить диагноз сразу же не удается. Например, неразвивающуюся беременность до срока гестации в 6-7 недель подтвердить тяжело, поскольку только в это время у плода появляется сердцебиение. В этом случае врачи, как правило, рекомендуют пройти повторное обследование через 1-2 недели. Иногда гибель плода обнаруживают случайно, при проведении скринингового ультразвукового обследования. После случая замирания беременности мужчине и женщине нужно пройти полное обследование, с помощью которого специалисты попытаются выявить возможные причины гибели плода. К сожалению, в половине случаев этиологию неразвивающейся беременности обнаружить не удается.
Выявить отсутствие сердцебиения у плода на более поздних сроках беременности врач может с помощью аускультации акушерским стетоскопом. Подтвердить опасения поможет кардиотокография – методики регистрации сердцебиения плода и тонуса матки. Также может быть проведено определение уровня хорионического гонадотропина и прогестерона – гормонов, связанных с беременностью. В некоторых случаях установить диагноз сразу же не удается. Например, неразвивающуюся беременность до срока гестации в 6-7 недель подтвердить тяжело, поскольку только в это время у плода появляется сердцебиение. В этом случае врачи, как правило, рекомендуют пройти повторное обследование через 1-2 недели. Иногда гибель плода обнаруживают случайно, при проведении скринингового ультразвукового обследования. После случая замирания беременности мужчине и женщине нужно пройти полное обследование, с помощью которого специалисты попытаются выявить возможные причины гибели плода. К сожалению, в половине случаев этиологию неразвивающейся беременности обнаружить не удается.
Методы лечения
Как правило, женщине предлагают один из вариантов: Выжидательная тактика. На ранних сроках беременности при внутриутробной гибели эмбриона возможно ожидание на естественное отторжение его тканей организмом женщины. В это время проводится тщательный мониторинг и наблюдение. Тем не менее ждать слишком долго нельзя – это опасно. Как правило, отсрочить активное лечение можно только до 2 недель от установления диагноза. Врачи не слишком любят выжидательную тактику при замершей беременности. Хирургическая тактика. После установления и уточнения диагноза проводится малая акушерская операция – расширение шейки матки и кюрретаж (выскабливание полости матки). Во время этого хирургического вмешательства из полости матки удаляются ткани плода, его оболочки и плацента. Операция, как правило, проводится под общим обезболиванием. Медикаментозная тактика. Прерывание неразвивающейся беременности на ранних сроках (до 8 недель гестации) можно провести и консервативным методом.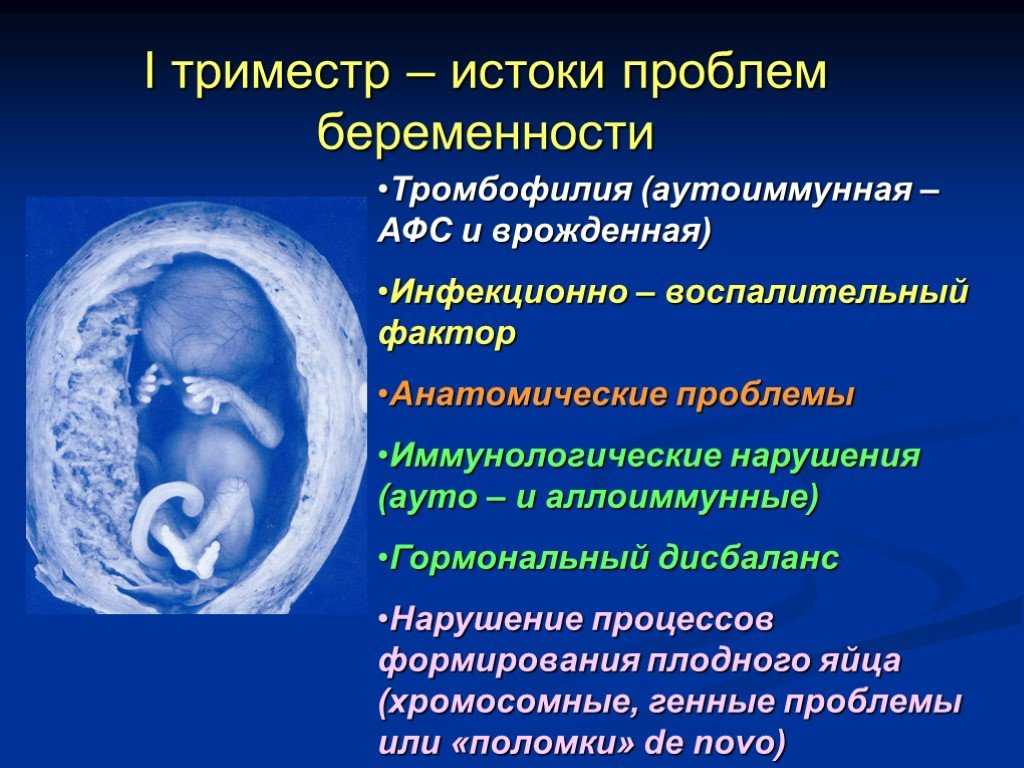 С этой целью применяются препараты, которые заставляют матку сокращаться и выталкивать из своей полости ткани плода и плаценту. При внутриутробной гибели плода в 3 триместре необходимо проведение родоразрешения. С этой целью врачи или стимулируют роды через естественные родовые пути или проводят операцию кесарева сечения.
С этой целью применяются препараты, которые заставляют матку сокращаться и выталкивать из своей полости ткани плода и плаценту. При внутриутробной гибели плода в 3 триместре необходимо проведение родоразрешения. С этой целью врачи или стимулируют роды через естественные родовые пути или проводят операцию кесарева сечения.
Прерывание замершей беременности — Медицинский центр «На Сенной» в СПб, доступная цена
Причины остановки развития плодаОдна из частых причин замершей беременности – резус-конфликт матери и плода. Особенно риск остановки развития плода увеличивается, если у женщины уже было несколько абортов. С каждой беременностью количество антител в крови увеличивается, что значительно снижает шансы выносить и родить здорового ребенка.
Также остановка в развитии плода происходит по следующим причинам:
- Отказ от здорового образа жизни, злоупотребление во время беременности алкоголем и курением.
- Серьезные гормональные сбои, препятствующие нормальному течению беременности.

- Инфекционные заболевания, хронические патологии в стадии обострения – пороки сердца, гипертоническая болезнь, сахарный диабет, заболевания почек.
- Заболевания половой сферы – герпес, хламидиоз, токсоплазмоз.
- Частые аборты – искусственное прерывание беременности негативно влияет на гормональный фон женщины. Ситуация усугубляется, если проводилось хирургическое выскабливание, при котором большой риск инфицирования и травматизации матки.
Тактика ведения
Такой диагноз как замершая беременность ставится на основе медицинских исследований. Если у врача во время осмотра возникают подозрения, что размеры матки не соответствуют предполагаемому сроку беременности, женщине дополнительно назначают УЗИ.
Несмотря на то, что замершая беременность всегда заканчивается выкидышем, не стоит ждать естественного отторжения плода. Когда окончательный диагноз поставлен, женщине назначается прерывание по медицинским показаниям. Врач выбирает наиболее безопасный для пациентки метод, учитывая ее анамнез, наличие предыдущих родов и срок беременности.
Методы прерывания замершей беременности
Прерывание замершей беременности проводится двумя методами – медикаментозным и вакуумным. Хирургическое выскабливание назначается лишь в случае, когда использовать более безопасные способы невозможно.
Самый безопасный способ прерывания замершей беременности – прием медицинских препаратов, провоцирующих выкидыш. Процедура малотравматичная, не вызывает побочных явлений и психологического дискомфорта. Медикаментозное прерывание позволяет полностью сохранить репродуктивное здоровье пациентки, что важно для женщин, которые планируют в будущем рождение детей. Первый прием препаратов осуществляется под наблюдением врача. Через несколько суток женщина принимает вторую дозу. Начинается сокращение матки и естественное отторжение погибшего плода вместе с кровянистыми выделениями.
При наличии противопоказаний для медикаментозного прерывания женщине назначают вакуум-аспирацию. Погибший плод извлекается из полости матки под высоким давлением.
Независимо от выбранного способа прерывания беременности, женщина должна сдать анализ крови на свертываемость, чтобы определить риск возникновения кровотечений.
Исследование материала после прерывания
Чтобы подтвердить или исключить отклонения в хромосомном материале плода, которые могли вызвать его остановку в развитии, извлеченный плод направляется на цитогенетическое или молекулярно-цитогенетическое исследование.
В качестве материала для исследования используется образец любой ткани, принадлежащей плоду.
Рекомендации после удаления
Для скорейшего восстановления организма после замершей беременности женщине необходимо придерживаться следующих рекомендаций:
- Воздержаться от половых контактов в течение нескольких недель.
- Избегать физических нагрузок и занятий спортом – есть риск возникновения кровотечений.
- Ограничить термическое воздействие на организм – отказаться от посещения бани и сауны, приема горячих ванн. При выполнении гигиенических процедур стоит отдавать предпочтение теплому душу.

- Тщательно придерживаться правил личной гигиены, не носить синтетическое белье.
- Не использовать вагинальные свечи и смазки.
- Для впитывания кровянистых выделений использовать гигиенические прокладки, а не тампоны.
Через несколько недель после прерывания замершей беременности женщине необходимо посетить контрольное обследование. Особенно это важно при медикаментозном методе. Врач должен убедиться, что плод вышел полностью и восстановление организма протекает нормально.
В случае, если после прерывания беременности у женщины начинается кровотечение, сильные боли в нижней части живота, высокая температура тела, необходимо срочно обращаться за медицинской помощью. В норме кровянистые мажущие выделения проходят в среднем через 14-20 недель.
Следующую беременность после замершей рекомендуется планировать не ранее, чем через 6-12 месяцев. Чтобы снизить все риски в будущем, необходимо пройти полное обследование, уделять достаточно внимания своему здоровью и питанию.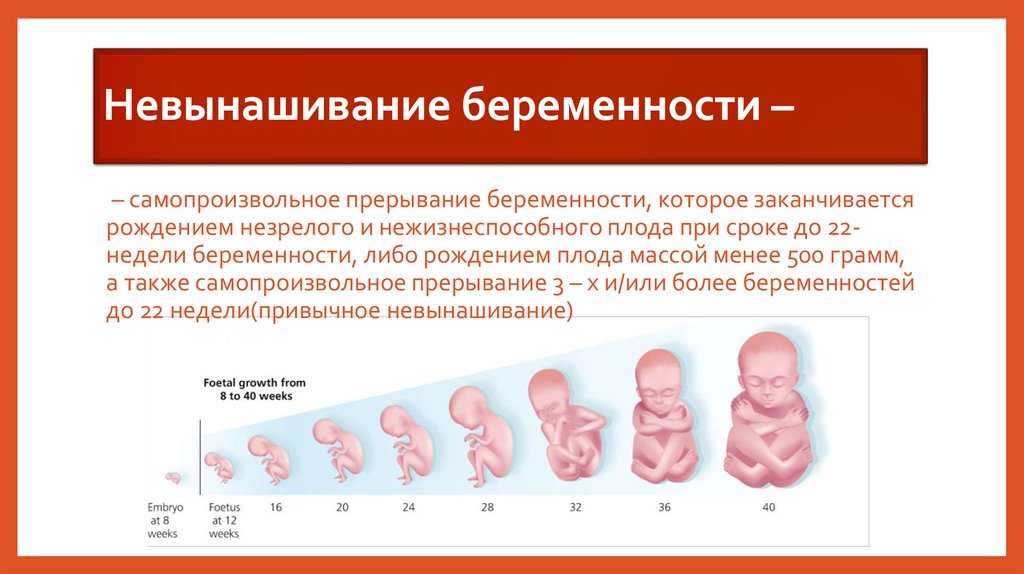 При выполнении всех рекомендаций врача прогноз благоприятный. Большинство женщин, которые перенесли замершую беременность, рожают здорового ребенка. Чтобы скорее восстановить гормональный фон, женщине может быть показан прием оральных контрацептивов.
При выполнении всех рекомендаций врача прогноз благоприятный. Большинство женщин, которые перенесли замершую беременность, рожают здорового ребенка. Чтобы скорее восстановить гормональный фон, женщине может быть показан прием оральных контрацептивов.
Акции дня
Признаки и симптомы ранней потери беременности
1. Wang X, Chen C, Wang L, Chen D, Guang W, French J. Зачатие, потеря беременности на ранних сроках и время до клинического беременность: популяционное проспективное исследование. плодородный Стерильно. 2003;79(3):577–584. [PubMed] [Google Scholar]
2. Уилкокс А.Дж., Вайнберг К.Р., О’Коннор Дж.Ф. и соавт. Частота ранней потери беременности. N Engl J Med. 1988;319(4):189–194. [PubMed] [Google Scholar]
3. Камминг Г.П., Кляйн С., Болсовер Д. и др. Эмоциональное бремя выкидыша для женщин и их партнеры: траектории тревоги и депрессии в течение 13 месяцев. БЖОГ. 2007;114(9): 1138–1145. [PubMed] [Google Scholar]
4.
Фрост Дж., Брэдли Х. , Левитас Р., Смит Л., Гарсия Дж.
Утрата возможности: наукообразование смерти и
частный случай раннего выкидыша. Социальное здоровье Illn.
2007;29(7):1003–1022. [PubMed] [Google Scholar]
, Левитас Р., Смит Л., Гарсия Дж.
Утрата возможности: наукообразование смерти и
частный случай раннего выкидыша. Социальное здоровье Illn.
2007;29(7):1003–1022. [PubMed] [Google Scholar]
5. Лок И. Х., Нойгебауэр Р. Психологическая заболеваемость после выкидыш. Best Pract Res Clin Obstet Gynaecol. 2007;21(2):229–247. [PubMed] [Google Scholar]
6. Пил Э. Потеря беременности у лесбиянок и бисексуальных женщин: онлайн обзор опыта. Хум Репрод. 2010;25(3):721–727. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Суонсон К.М., Коннор С., Джолли С.Н., Петтинато М., Ван Т.Дж. Контексты и эволюция реакции женщин на выкидыш в течение первого года после потери. Рес Нурс Здоровье. 2007;30(1):2–16. [PubMed] [Google Scholar]
8. Симмонс Р.К., Сингх Г., Маконочи Н., Дойл П., Грин Дж. Опыт невынашивания беременности в Великобритании: качественные данные из Национального исследования здоровья женщин. соц. мед. 2006;63(7):1934–1946. [PubMed] [Google Scholar]
9.
10. Сарасват Л., Бхаттачарья С., Махешвари А. Материнские и перинатальные исходы у женщин с угрозой невынашивание беременности в первом триместре: систематический обзор. БЖОГ. 2010;117(3):245–257. [PubMed] [Google Scholar]
11. Корень Г., Маджункова С., Малтепе К. Защитные эффекты тошноты и рвоты при беременности против неблагоприятного исхода плода — систематический обзор. Воспроизвести Токсикол. 2014; 47:77–80. [PubMed] [Google Scholar]
12. Вайгель Р.М., Вайгель М. Тошнота и рвота на ранних сроках беременности и при беременности исход. Метааналитический обзор. БЖОГ. 1989;96(11):1312–1318. [PubMed] [Google Scholar]
13.
Центры по контролю и профилактике заболеваний.
Факты о мертворождении. Атланта, Джорджия:
Центры по контролю и профилактике заболеваний;
2015.
http://www.cdc.gov/ncbddd/stillbirth/facts.
14. Макридимас Г., Себире Н., Лолис Д., Влассис Н., Николаидес К. Потеря плода после ультразвуковой диагностики живого плода на 6-10 неделе беременности. УЗИ Акушерство Гинекол. 2003;22(4):368–372. [PubMed] [Академия Google]
15. Эверетт С. Частота и исход кровотечения до 20-й недели беременность: проспективное исследование общей практики. БМЖ. 1997;315(7099):32–34. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Пекхэм Ч. Маточные кровотечения при беременности. I. Когда не последовало немедленное прерывание беременности. Акушерство Гинекол. 1970;35(6):937–941. [PubMed] [Google Scholar]
17. Weiss JL, Malone FD, Vidaver J и др.; БЫСТРЕЕ Консорциум. Угрожающий аборт: фактор риска плохой исход беременности, популяционное скрининговое исследование. Ам Дж Акушерство Гинекол. 2004;190 (3): 745–750. [PubMed] [Google Scholar]
18.
Harville EW, Wilcox AJ, Baird DD, Weinberg CR.
Вагинальное кровотечение на очень ранних сроках беременности. Хум Репрод.
2003; 18(9):1944–1947. [PubMed] [Google Scholar]
Хум Репрод.
2003; 18(9):1944–1947. [PubMed] [Google Scholar]
19. Хасан Р., Бэрд Д.Д., Херринг А.Х., Олшан А.Ф., Йонссон Функ М.Л., Хартманн К.Е. Связь между вагинальными кровотечениями в первом триместре и выкидыш. Акушерство Гинекол. 2009;114(4):860–867. [Бесплатная статья PMC] [PubMed] [Google Scholar]
20. Брандес Дж.М. Тошнота и рвота в первом триместре в зависимости от исхода беременности. Акушерство Гинекол. 1967;30(3):427–431. [PubMed] [Google Scholar]
21. Клебанофф М.А., Кослоу П.А., Каслоу Р., Роудс Г.Г. Эпидемиология рвоты в ранние беременность. Акушерство Гинекол. 1985;66(5):612–616. [PubMed] [Google Scholar]
22. Кулландер С, Каллен Б. Проспективное исследование наркотиков и беременности. II. противорвотное наркотики. Acta Obstet Gynecol Scand. 1976; 55 (2): 105–111. [PubMed] [Google Scholar]
23. Медали Дж.Х. Взаимосвязь между тошнотой и/или рвотой в начале беременность и аборт. Ланцет. 1957;273(6986):117–119. [PubMed] [Google Scholar]
24. Спирт Х., Гуттмахер А.Ф.
Частота и значимость кровотечений в ранние
беременность. J Am Med Assoc.
1954;155(8):712–715. [PubMed] [Google Scholar]
Спирт Х., Гуттмахер А.Ф.
Частота и значимость кровотечений в ранние
беременность. J Am Med Assoc.
1954;155(8):712–715. [PubMed] [Google Scholar]
25. Тиерсон Ф.Д., Олсен К.Л., Хук Э.Б. Тошнота и рвота при беременности и связь с исход беременности. Am J Obstet Gynecol. 1986;155(5):1017–1022. [PubMed] [Google Scholar]
26. Weigel MM, Reyes M, Caiza ME, et al. Действительно ли тошнота и рвота на ранних сроках беременности фетопротекторный? J Перинат Мед. 2006;34(2):115–122. [PubMed] [Академия Google]
27. Вайгель ММ, Вайгель РМ. Тошнота и рвота на ранних сроках беременности и при беременности исход. Эпидемиологическое исследование. бр дж обстет Гинеколь. 1989; 96 (11): 1304–1311. [PubMed] [Google Scholar]
28. Вен Х, Одоули Р, Ли ДК. Потребление кофеина матерью во время беременности и риск выкидыша: проспективное когортное исследование. Ам Дж. Обстет Гинекол. 2008;198(3):279 е271-278. [PubMed] [Google Scholar]
29.
Вэнь В., Шу Х.О., Джейкобс Д.Р., младший, Браун Дж. Э.
Ассоциации потребления кофеина матерью и
тошнота при самопроизвольном аборте. Эпидемиология.
2001;12(1):38–42. [PubMed] [Академия Google]
Э.
Ассоциации потребления кофеина матерью и
тошнота при самопроизвольном аборте. Эпидемиология.
2001;12(1):38–42. [PubMed] [Академия Google]
30. Чан Р.Л., Олшан А.Ф., Савиц Д.А. и соавт. Тяжесть и продолжительность симптомов тошноты и рвоты у беременность и самопроизвольный аборт. Хум Репрод. 2010;25(11):2907–2912. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Кук Л.Дж., Нео Г.Х., Малхотра Р. и др. Проспективное исследование факторов риска для первого триместра выкидыш у азиатских женщин с угрозой выкидыша. Сингапур Мед Дж. 2013;54(8):425–431. [PubMed] [Google Scholar]
32. Поллак А.З., Бак Луи Г.М., Сундарам Р., Лум К.Дж. Потребление кофеина и невынашивание беременности: предполагаемая когорта исследование. Фертил Стерил. 2010;93(1):304–306. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. Каннингем Ф., Левено К., Блум С., Хаут Дж., Роуз Д., Спонг С. Уильямс Акушерство. 23-е изд. Нью-Йорк Город, Нью-Йорк: McGraw-Hill Education; 2009. [Google Scholar]
34. Джонс Дж., Жонио Э., Бертон Г.
Факторы, влияющие на раннее эмбриональное
Окружающая среда. Rev Gynaecol Perinat Pract.
2006;6(3-4):199–210. [Google Scholar]
Джонс Дж., Жонио Э., Бертон Г.
Факторы, влияющие на раннее эмбриональное
Окружающая среда. Rev Gynaecol Perinat Pract.
2006;6(3-4):199–210. [Google Scholar]
35. Дики Р., Олар Т., Куроле Д., Тейлор С., Матулич Э. Взаимосвязь субхориального кровотечения в первом триместре выявляется с помощью цветной допплерографии до субхориальной жидкости, клинического кровотечения и исход беременности. Акушерство Гинекол. 1992;80(3 балла 1): 415–420. [PubMed] [Google Scholar]
36. Крючок ЭБ. Пристрастие к пище и отвращение во время беременность. Am J Clin Nutr. 1978; 31 (8): 1355–1362. [PubMed] [Google Scholar]
37. Профет М. Болезнь беременных как адаптация: сдерживающий фактор для материнского проглатывание тератогенов В: Barkow JH, Cosmides L, Tooby J, eds. Адаптированный разум. Оксфорд, Великобритания: Издательство Оксфордского университета; 1995: 327–366. [Google Scholar]
38.
Шерман П.В., Флаксман С.М.
Тошнота и рвота беременных в эволюционном
перспектива. Am J Obstet Gynecol. 2002;186(5):с190–s197. [PubMed] [Google Scholar]
2002;186(5):с190–s197. [PubMed] [Google Scholar]
39. Хаксли РР. Тошнота и рвота на ранних сроках беременности: их роль в плацентарное развитие. Акушерство Гинекол. 2000;95(5):779–782. [PubMed] [Google Scholar]
40. Коуд Дж., Аль-Расаси Б., Морган Дж. Питательная агрессия на ранних сроках беременности. Proc Nutr Soc. 2002;61(01):51–59. [PubMed] [Google Scholar]
41. Форбс С. Болезнь беременности и качество эмбриона. Тенденции Экол Эвол. 2002;17(3):115–120. [Google Scholar]
42. Стейн З., Сассер М. Выкидыш, кофеин и эпифеномены беременности: каузальная модель. Эпидемиология. 1991;2(3):163–167. [PubMed] [Google Scholar]
43. Furneaux EC, Langley-Evans AJ, Langley-Evans SC. Тошнота и рвота беременных: эндокринная основа и вклад в исход беременности. Акушерство Gynecol Surv. 2001;56(12):775–782. [PubMed] [Google Scholar]
44. Гудвин ТМ. Тошнота и рвота при беременности: акушерский синдром. Am J Obstet Gynecol. 2002;86(прил. 5): с184–с189. [PubMed] [Google Scholar]
45. Гудвин ТМ, Монторо М., Местман Дж. Х., Пекари А. Е., Хершман Дж. М.
Роль хорионического гонадотропина в транзиторной
гипертиреоз гиперемезис беременных. Дж. Клин Эндокринол
Метабол.
1992;75(5):1333–1337. [PubMed] [Google Scholar]
Гудвин ТМ, Монторо М., Местман Дж. Х., Пекари А. Е., Хершман Дж. М.
Роль хорионического гонадотропина в транзиторной
гипертиреоз гиперемезис беременных. Дж. Клин Эндокринол
Метабол.
1992;75(5):1333–1337. [PubMed] [Google Scholar]
46. Кардуэлл МС. Болезнь беременности: биопсихологический перспектива. Акушерство Gynecol Surv. 2012;67(10):645–652. [PubMed] [Google Scholar]
47. Норвиц Э.Р., Шуст Д.Дж., Фишер С.Дж. Имплантация и раннее выживание беременность. New Engl J Med. 2001;345(19):1400–1408. [PubMed] [Google Scholar]
Замершая беременность: как узнать, что у вас
Что такое замершая беременность?
Замерший (или тихий) выкидыш происходит, когда эмбрион перестает развиваться и вместо того, чтобы быть изгнанным из организма, остается в матке.
Часто не бывает типичных признаков выкидыша, связанных с замершей беременностью, и в результате они часто остаются незамеченными. Замершая беременность обычно обнаруживается во время первого планового сканирования на ранних сроках беременности.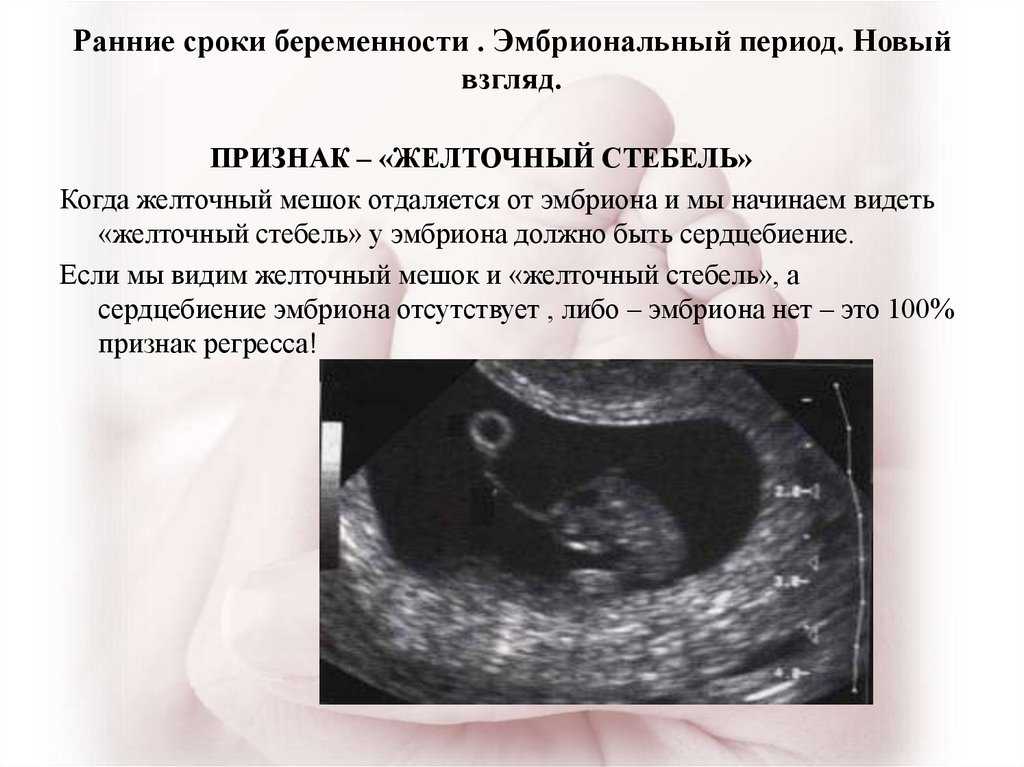
Насколько вероятен замерший выкидыш?
В среднем невынашивание происходит в 12 – 24% клинически подтвержденных беременностей. Замершая беременность является причиной более 50% выкидышей.
Как узнать, есть ли у вас замершая беременность?
Каковы симптомы замершей беременности?
Часто бывает очень мало явных признаков замершей беременности. Хотя эмбрион перестал расти, ваша плацента все еще может вырабатывать гормоны, вызывающие ранние симптомы беременности, которые могут маскировать потерю беременности.
Некоторые женщины могут заметить легкие спазмы или легкое кровотечение в виде коричневатых выделений. Другие могут заметить потерю или уменьшение симптомов беременности, таких как тошнота, болезненность молочных желез и усталость.
Однако важно помнить, что симптомы беременности могут появляться и исчезать как часть нормальной беременности, и уменьшение симптомов не обязательно является поводом для беспокойства.
Каковы первые признаки замершей беременности?
Замершая беременность часто остается незамеченной из-за отсутствия симптомов — этот тип выкидыша обычно не похож ни на что с точки зрения симптомов или кровотечения, которые вы могли бы наблюдать. Это означает, что первые признаки замершей беременности обычно обнаруживаются во время первого сканирования беременности.
Это означает, что первые признаки замершей беременности обычно обнаруживаются во время первого сканирования беременности.
Как диагностируется замершая беременность?
Замершая беременность обычно диагностируется с помощью УЗИ. Ваш врач не сможет обнаружить сердцебиение, или эмбрион будет казаться слишком маленьким для даты беременности. Обычно диагноз подтверждается повторным сканированием в более поздние сроки, обычно через 7–14 дней.
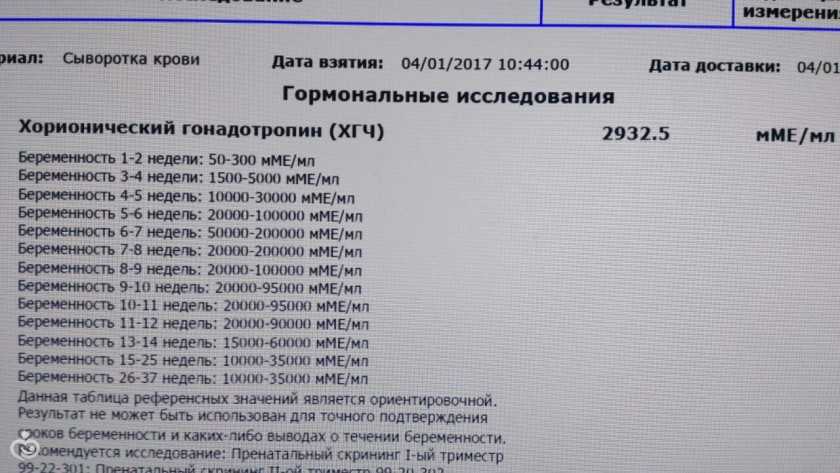
Измерения гормонов, как правило, не используются для диагностики замершей беременности. Гормон беременности ХГЧ обычно удваивается каждые 24-48 часов в течение первых 8 недель беременности, достигая пика в 10 недель. Более медленное время удвоения ХГЧ в первом триместре может быть связано с повышенным риском выкидыша.
Исследования показали, что время удвоения ХГЧ может сильно различаться у разных женщин, что означает, что измерения ХГЧ сами по себе недостаточно надежны для диагностики выкидыша.
Однако, если вы беременны менее 10 недель, ваш врач может контролировать уровень ХГЧ в вашей крови в течение нескольких дней и использовать эту информацию в сочетании с вашим ультразвуковым сканированием для подтверждения вашего диагноза.
Замершая беременность после сердцебиения
Хотя это возможно, риск любого типа выкидыша после обнаружения сердцебиения плода очень редок. После здорового сканирования через восемь недель вероятность составляет менее 2%. Риск выкидыша продолжает снижаться по мере продолжения беременности, падая до менее 1% на сроке 10 недель.
Как долго замершая беременность может оставаться незамеченной?
Поскольку симптомы, как правило, очень легкие, замершая беременность может оставаться незамеченной в течение нескольких недель. Замершую беременность обычно обнаруживают при сканировании в первом триместре между 11 и 14 неделями.
Как происходит замершая беременность?
Что происходит, если у вас случилась замершая беременность?
Замершая беременность может произойти из-за состояния, известного как повреждение яйцеклетки. Пораженная яйцеклетка — это оплодотворенная яйцеклетка, которая имплантируется в матку, образуя гестационный мешок, но не развивается.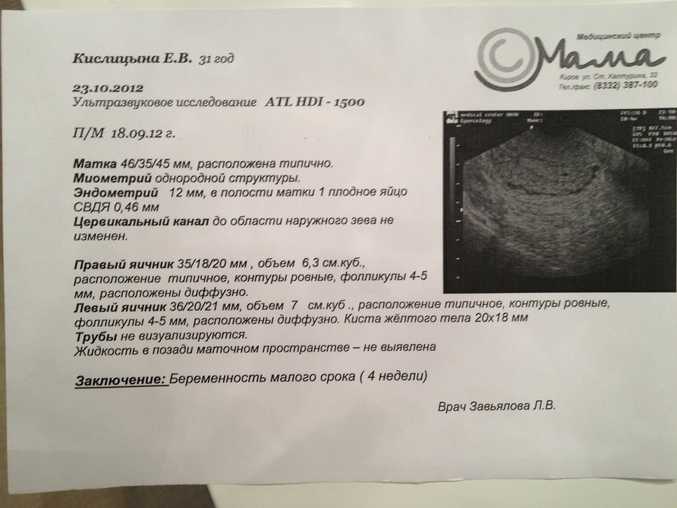 На УЗИ определяется как пустое плодное яйцо.
На УЗИ определяется как пустое плодное яйцо.
Иногда имплантированный эмбрион начинает формироваться, но затем развитие останавливается. В этих случаях в плодном оболочке можно наблюдать плодный полюс или плод, но сердцебиение плода не определяется.
Каковы причины замершей беременности?
Как и другие виды невынашивания беременности, хромосомные аномалии являются наиболее распространенной причиной и являются причиной более 50% выкидышей.
При жизнеспособной беременности каждый родитель вносит один набор хромосом, который содержит генетический материал. Аномалии возникают, если сперматозоид или яйцеклетка, которые слились в эмбрион, не содержат нужного количества генетического материала. Эти аномалии могут быть либо генетически унаследованы, либо возникать спонтанно.
Риск спонтанных хромосомных аномалий увеличивается с возрастом матери. Ряд исследований в настоящее время предполагает, что возраст отца также может играть небольшую роль, но это только недавно стало предметом исследований.
Другие менее распространенные факторы риска выкидыша включают:
- Выбор образа жизни, включая курение и чрезмерное употребление алкоголя и кофеина
- Структурные аномалии матки
- Неправильные пищевые привычки (недоедание, ожирение или недостаточный вес)
- Плохо управляемые эндокринные заболевания, такие как синдром поликистозных яичников, заболевания щитовидной железы и диабет I типа
Можно ли предотвратить замершую беременность?
Важно помнить, что выкидыши, вызванные хромосомными аномалиями, являются причиной наибольшего числа невынашиваний беременности, и это невозможно предотвратить.
Однако вы можете увеличить свои шансы на здоровую беременность. Перед повторным зачатием необходимо сосредоточиться на обеспечении хорошего общего состояния здоровья и благополучия, а также на разумном выборе образа жизни. Это означает правильное питание, регулярные физические упражнения, управление стрессом и поддержание здорового веса.
Иногда у пар случаются привычные выкидыши (три или более последовательных невынашивания беременности). Если вы испытали это, ваш врач обычно проводит дальнейшие исследования.
Это может включать исследование структуры вашей матки, анализ уровня гормонов в крови, а также генетические тесты как у вас, так и у вашего партнера. Есть также недавние исследования, предполагающие, что качество спермы может быть связано с привычным невынашиванием беременности.
Если у вас в прошлом было несколько невынашиваний беременности, и вы снова забеременели, вам может быть предложено более раннее ультразвуковое исследование на седьмой или восьмой неделе беременности, чтобы убедиться, что беременность протекает нормально.
Может ли стресс вызвать замершую беременность?
Имеются ограниченные доказательства того, что стресс связан с невынашиванием беременности. При планировании повторного зачатия внимание должно быть сосредоточено на поддержании хорошего физиологического и психического благополучия.
Какие существуют варианты лечения замершей беременности?
К сожалению, после того, как начался выкидыш, ни вы, ни ваш врач ничего не сможете сделать.
После постановки диагноза следующие шаги будут сосредоточены на обеспечении того, чтобы эмбрион был передан или удален из организма, а также на том, чтобы выкидыш не привел к дальнейшим осложнениям, таким как инфекция матки.
Ваш врач предложит вам несколько возможных вариантов лечения:
Выжидательная тактика
Выжидательная тактика предполагает ожидание естественного выхода ткани из организма. Вы будете испытывать симптомы, похожие на обильные месячные. После начала кровотечение обычно замедляется в течение недели, хотя кровянистые выделения могут продолжаться еще неделю или около того.
Исследования показали, что выжидательная тактика не всегда успешна и может иметь более высокий уровень осложнений по сравнению с другими видами лечения. Женщинам также может быть трудно справиться с неуверенностью в том, что они не знают, когда начнется кровотечение.
Медикаментозный выкидыш
Вы также можете принять лекарство — перорально или вагинально — под названием мизопростол. Мизопростол побуждает организм выталкивать ткань, вызывая раскрытие шейки матки и сокращение матки. Процесс обычно начинается в течение нескольких часов после приема таблетки.
Мизопростол действует не на всех женщин, иногда требуется вторая доза. Некоторые исследования также показали, что сочетание мизопростола с препаратом под названием мифепристон может быть более эффективным.
D&C
Если ткань не отходит естественным путем или с помощью лекарств, может быть выполнена небольшая хирургическая процедура, называемая расширением и кюретажем (D&C). После расширения шейки матки врач будет использовать предмет в форме ложки, называемый кюреткой, для удаления ткани с внутренней оболочки матки.
Хирургическое вмешательство может быть более эффективным, чем выжидательная тактика и мизопростол, если вы беременны на более позднем сроке.
Повторная попытка после замершей беременности: сколько ждать?
Если у вас случился выкидыш, вполне естественно опасаться повторной попытки забеременеть.
Однако наличие одного выкидыша не влияет на ваши шансы снова забеременеть или на риск выкидыша.
Нет никаких медицинских причин откладывать повторную попытку после замершего выкидыша. Предполагая, что вы чувствуете себя эмоционально готовым, можно снова заняться сексом, как только кровотечение выкидыша остановится.
Одно исследование даже показало, что попытки зачать ребенка в течение трех месяцев могут увеличить ваши шансы на доношенную беременность. Другое исследование предполагает, что у женщин, забеременевших в течение шести месяцев, меньше шансов на выкидыш, чем у тех, кто ждет дольше.
Элизабет Оливер, доктор философии |
Теги: выкидыш, беременность
Просмотреть источники
Юркович Д., Овертон С. , Бендер-Атик Р., Диагностика и лечение выкидыша в первом триместре, The BMJ, 2013
, Бендер-Атик Р., Диагностика и лечение выкидыша в первом триместре, The BMJ, 2013
, Хелле Нкари Р. 9000 и др., Тенденции заболеваемости, частоты и лечения невынашивания беременности — общенациональное регистровое исследование в Финляндии, 1998–2016 гг., Репродукция человека, 2019 г. Хорионический гонадотропин в прогнозировании невынашивания беременности на ранних сроках, Репродукция человека, 1992
Тонг С., Каур А. и др., Риск выкидыша у бессимптомных женщин после нормального пренатального визита в первом триместре беременности, Акушерство и гинекология, 2008 г.
Сарторелли Э.М., Маццукатто Л.Ф., де Пина-Нето Дж.М. хромосомы сперматозоидов, Фертильность и бесплодие, 2001
Андерсен А.М., Андерсен П.К. и др., Умеренное потребление алкоголя во время беременности и риск внутриутробной гибели, Международный журнал эпидемиологии, 2012 г.
Бех Б.Х., Нор Э.А. и др., Кофе и внутриутробная смерть: когортное исследование с проспективными данными, Американский журнал эпидемиологии, 2005 г.
