Содержание
Первое УЗИ при беременности — расшифровка, нормы планового УЗИ на 12 неделе беременности
Содержание
Когда проводить
Для чего
Расшифровка
Вред
Что брать с собой
Когда делать следующие
Беременность
представляет собой сложный и непредсказуемый
процесс, особенно если говорить о ее
начале. После закрепления плодного
яйца в
матке
начинается
стремительное развитие
эмбриона,
на которое влияет множество факторов,
в том числе и негативных. Именно первый
триместр считается
самым опасным периодом
с точки зрения прерывания беременности.
Невнимательное отношение к своему
здоровью и отсутствие
своевременного
лечения может привести к выкидышу.
Чтобы предотвратить подобный исход,
врачи–гинекологи
делают все возможное для сохранения
плода.
Чтобы убедиться, что с ним все хорошо и
при жалобах провести диагностику,
будущей
маме
делают
первое УЗИ при беременности.
Когда проводится первое УЗИ
На вопрос о том, на каком сроке беременности делать первое ультразвуковое исследование, ответ неоднозначный. Большая часть медиков склоняется к мнению, что оно не должно проводиться слишком часто, достаточно одного раза за триместр.
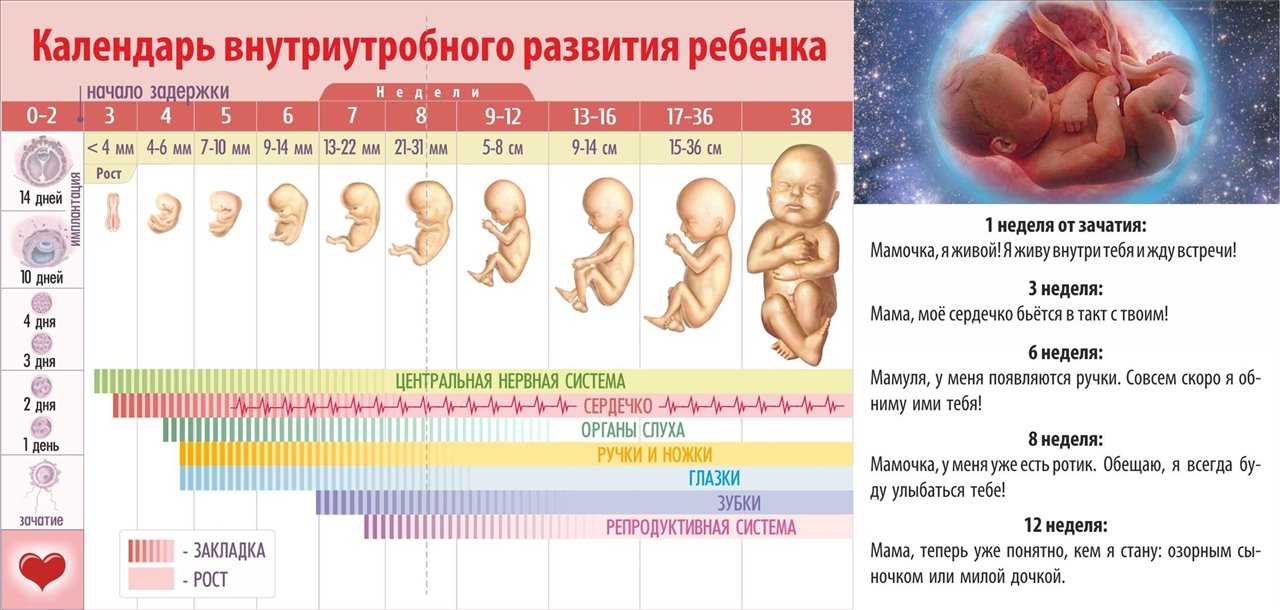
Плановое первое УЗИ при беременности назначают в период с 10 по 13 неделю.
Считается, что такая процедура будет наиболее информативна, ведь именно в это время у крохи сформировались жизненно важные органы и части тела, которые выступают основными параметрами для определения нормального развития.
Проведение на ранних сроках
Однако
не всегда жизнь женщины
подчиняется
плану, особенно если она находится в
интересном положении. Нередко приходится
отклоняться от намеченного при
возникновении экстренных ситуаций, и
делать УЗ-диагностику раньше положенного
срока.
- Наличие пузырного заноса – хромосомного отклонения в развитии плодного яйца. Волоски хориона начинают превращаться в пузыри, в которых содержится жидкость, и развитие эмбриона останавливается. В этом случае лучше сделать УЗ-процедуру, чтобы не допустить возникновения осложнений. Необходимо срочное обращение в больницу и лечение пациентки.
- Опухоль матки или фиброму.
Патологии
женского органа
напрямую
влияют на возможность сохранения
ребенка.
На ультразвуковом обследовании специалист
смотрит,
в каком месте закрепилось плодное яйцо
и наблюдается ли рост.
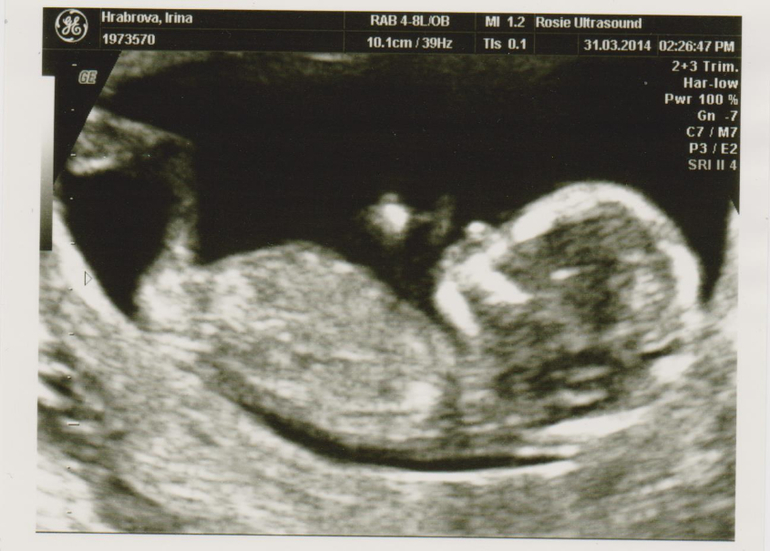
- Многоплодие. Когда мать ожидает двойню, то в результате сдачи анализов для подтверждения беременности можно увидеть, что значительно повышен ХГЧ. Ее направят на ультразвук, чтобы удостовериться в возможности вынашивания нескольких эмбрионов.
- Угрозу самопроизвольного выкидыша. К ее симптомам относят выделения с кровью, боли внизу живота, плохое самочувствие, сопровождающееся слабостью и головокружением.
Интересно, что уже в первый месяц гестации специалист может увидеть некоторые особенности развития эмбриона. Например, на снимке, сделанном с помощью хорошей ультразвуковой техники, видны пуповина, начинающие оформляться конечности плода и зачатки ушей. И это притом, что размер эмбриона – всего 2-4 мм.
5-9 неделя
5-9
акушерские
недели станут определяющими в вопросе
сохранения беременности.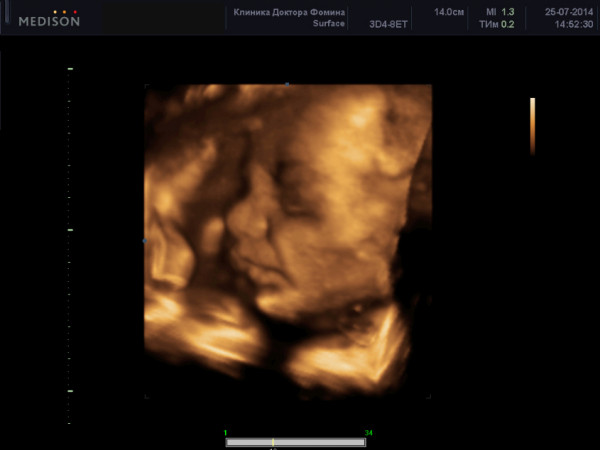 Если в этот
временной промежуток не произошло
выкидыша, значит, зародыш сумел
основательно прикрепиться к стенке
матки и продолжает свое развитие. Если
же появилось недомогание, то доктор
отправит на допобследование ультразвуком.
Если в этот
временной промежуток не произошло
выкидыша, значит, зародыш сумел
основательно прикрепиться к стенке
матки и продолжает свое развитие. Если
же появилось недомогание, то доктор
отправит на допобследование ультразвуком.
Этот метод весьма эффективен в том случае, когда необходимо выявить либо исключить возможность внематочной беременности. В таком случае плодное яйцо, оставшееся внутри маточной трубы, несет серьезную опасность здоровью и даже жизни женщины. Тревожным симптомом является сниженный уровень гормона ХГЧ при положительном тесте, а также кровотечение и острые боли. Если вовремя не провести диагностику и не установить место прикрепления зародыша, то возможен весьма печальный конец – разрыв маточной трубы, который может вызвать осложнения, вплоть до летального исхода.
Диагностику
методом ультразвука могут назначить,
если у беременной в анамнезе есть такие
диагнозы, как невынашивание (два и более
двух самопроизвольных выкидыша),
оперативные вмешательства на матке,
замершая беременность.
Ультразвуковой способ исследования женских органов поможет узнать, как в этот раз прошел процесс оплодотворения и имплантации зародыша. Доктора предпочитают удостовериться, что у пациентки нет повторения предыдущей ситуации.
И, наконец, начиная с 5 недели трансвагинальный скрининг (с проникновением датчика во влагалище женщины) показывает наличие гестации. При сомнительных результатах различных методов определения зачатия (аптечный тест, уровень ХГЧ, осмотр у гинеколога) ультразвук является единственным методом, который со стопроцентной точностью покажет, произошло ли оно.
10-13 неделя
При
нормальном течении гестации скрининг
с помощью ультразвука проводится с 10
по 13 неделю. Основное предназначение
процедуры заключается в оценке
особенностей
развития эмбриона и сравнении их с
нормальными показателями.
Данный метод позволяет выявить хромосомные
аномалии, врожденные пороки развития,
надежность закрепления зародыша в
полости матки, а также просканировать
состояние плаценты,
которая переправляет малышу
кислород и питательные вещества от
мамы.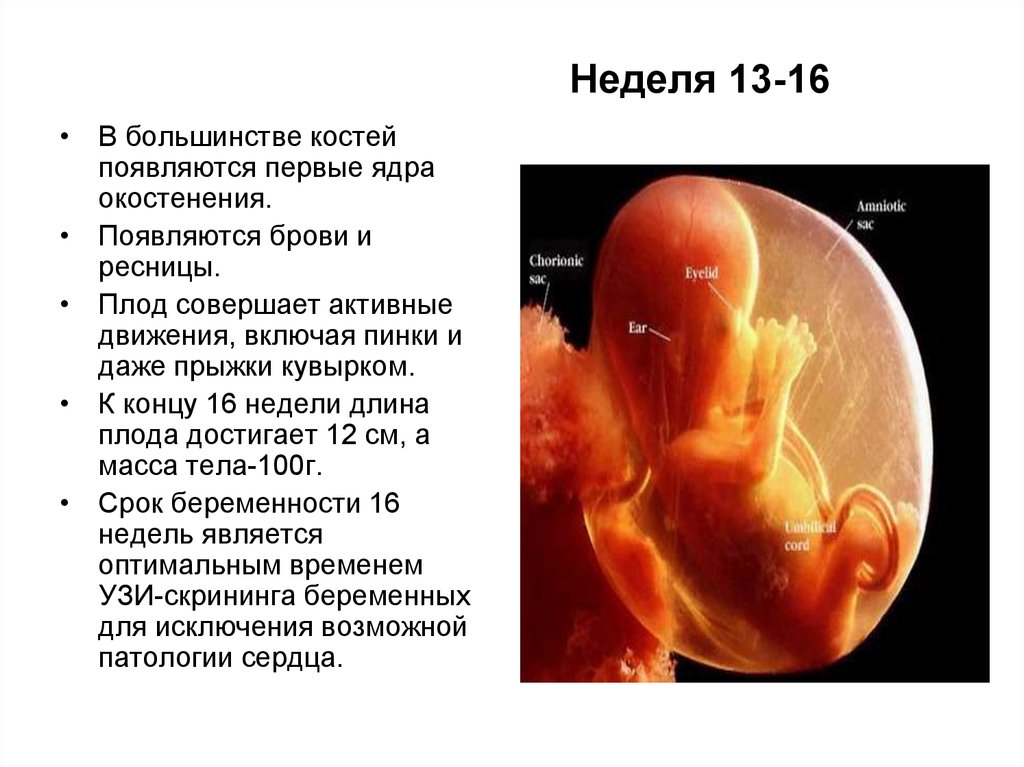
До ультразвуковой процедуры акушеры-гинекологи, чтобы рассчитать срок беременности, ориентируются на первый день последней менструации. Однако это примерные подсчеты. Плановое УЗИ на 12 неделе беременности позволяет окончательно уточнить этот вопрос и даже определить возможную дату родов.
В процессе обследования диагност занесет в протокол следующие параметры:
- копчико-теменной размер;
- величину воротникового пространства;
- длину носовой кости;
- структуру хориона;
- место закрепления хориона;
- частоту сердцебиения;
- состояние сосудов и кровоток в маточных стенках;
- количество и качество околоплодных вод;
- предлежание
плаценты.

Узи после ЭКО
Процедура экстракорпорального оплодотворения ведется под наблюдением врача ультразвуковой диагностики. С помощью оборудования медики проводят мониторинг состояния и функционирования органов репродуктивной системы женщины перед подсадкой эмбрионов. А во время гормональной терапии, которая начинается вслед за этим, ультразвуковой мониторинг помогает контролировать процесс закрепления зародышей и их рост в матке.
Ультразвуковая процедура после ЭКО, как правило, назначается не раньше 12-14 суток после переноса эмбрионов. Сигналом к началу обследования служит задержка менструального цикла и положительный тест на уровень ХГЧ. На этом этапе важно удостовериться, что имплантация произошла в правильном месте. После удачного ЭКО еще через 14 дней проводится повторное УЗ-исследование, которое показывает, все ли благополучно.
Если
все хорошо, то будущей маме можно спокойно
ходить до 10-13 недели, когда ей предстоит
пройти плановый скрининг.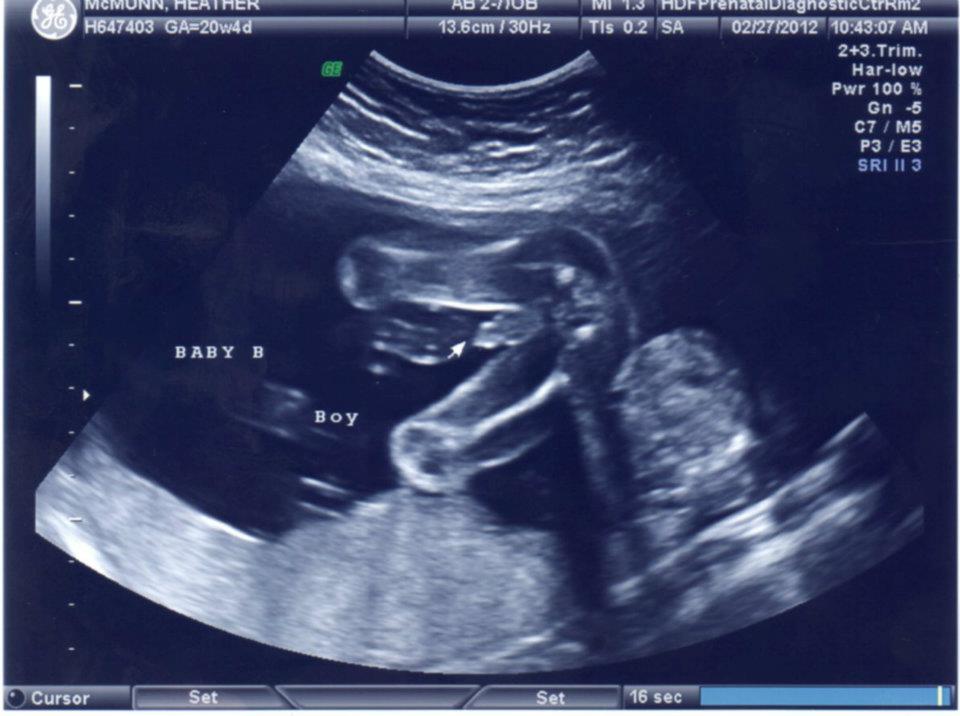
Для чего делают и что можно увидеть на первом УЗИ
Обобщив вышесказанное, можно сделать вывод, что УЗИ на 1 триместре беременности делают с той целью, чтобы удостовериться в совершении зачатия, правильном течении процесса гестации, а также в здоровье мамы и ребенка. Каждая неделя первых трех месяцев вынашивания ребенка отличается своими особенностями в совершенствовании анатомических структур эмбриона. От этого и зависит картинка, которую увидят диагност и мама на первом скрининге.
- С
5 по 9 неделю видны очертания плодного
яйца. С 5 недели прослеживается
сердцебиение малыша в виде пульсации,
с 7-й – зародыш начитать обретать
человеческие черты. На мониторе можно
увидеть голову непропорционально
большого размера, а также небольшой
хвостик. На современном оборудовании
с 9 недели можно услышать, как бьется
сердце ребенка. На раннем этапе, когда
еще не сформированы ткани
внутренних
органов плода, показателем развития
является его размер.

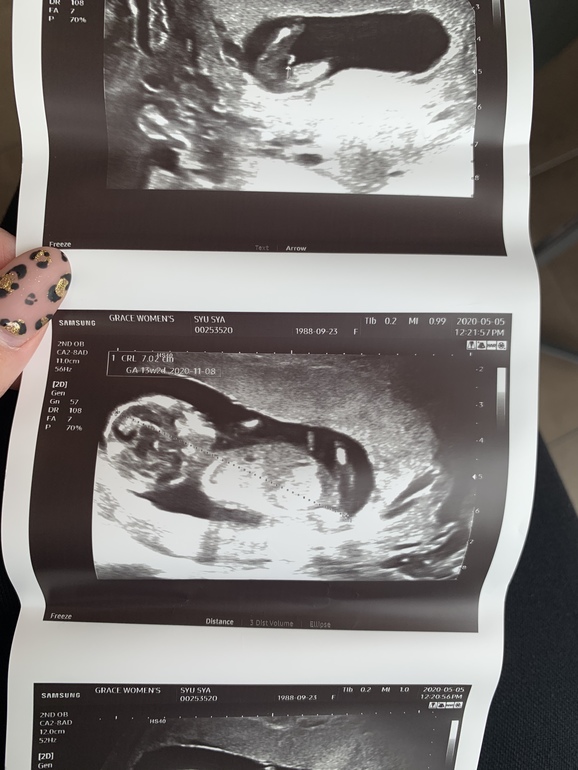
- В 10 и 11 недель у специалистов появляется возможность измерить не только величину плода, но и некоторые части тела. Хорошо просматриваются сногие внутренние органы, среди них сердце, почки, печень, мочевой пузырь и желудок. Специалист может выявить риск возможных отклонений у ребенка и маркеры хромосомных аномалий (в том числе синдром Дауна).
- Если
говорить о плановом УЗ-скрининге 1
триместра, то он проводится у всех
беременных в примерно одинаковое время
— в 12-13 недель. Такой период определен
не случайно: именно в этот промежуток
есть шанс узнать достоверную информацию
о
состоянии здоровья малыша. Врач уже
увидит очертания лица, груди и животика.
На фото
хорошо
просматриваются конечности, а на
современном оборудовании четко видны
пальчики.

Обязательный момент – обследование сердца со звуком его биения. Врач измеряет не только размер и вес ребенка, но и КТР (размер от копчика до темени), БПР (бипариентальный размер головки), длину носовых костей и ТВП (толщину воротникового пространства). Это необходимо для выявления генетических отклонений.
Во время УЗ-скрининга записывают видео и делают фотографии в формате 3D, которые остаются на память родителям. К тому же можно узнать пол ребенка. Установить, кто находится в утробе, — мальчик или девочка, можно в том случае, если исследование проводится на высокоточном оборудовании и имеется удобный ракурс. Однако при определении пола ребенка существует вероятность ошибки.
Расшифровка УЗИ на 1 триместре, нормы
После
похода
на
процедуру ультразвукового скрининга
каждой маме не терпится ознакомиться
с его результатами. Бланк
протокола,
который женщина получает в клинике или
перинатальном центре, изобилует
непонятными терминами и аббревиатурами.
Все эти показатели будет внимательным
образом изучать гинеколог, ориентируясь
на таблицу,
в которой прописаны нормы
УЗИ.
Бланк
протокола,
который женщина получает в клинике или
перинатальном центре, изобилует
непонятными терминами и аббревиатурами.
Все эти показатели будет внимательным
образом изучать гинеколог, ориентируясь
на таблицу,
в которой прописаны нормы
УЗИ.
Отметим, что по итогам УЗИ в 12 недель не стоит делать собственные выводы по поводу состояния здоровья своего организма и ребенка. Ненужные подозрения и предположения не принесут никакой пользы, а только лишний раз будут нервировать маму и ребенка. Нужно помнить о том, что расшифровка УЗИ – это работа гинеколога. Только он может достоверно раскрыть значение каждого показателя и озвучить окончательный вердикт по поводу состояния и развития малыша.
СВД
Средний
внутренний диаметр плодного яйца, или
СВД, является основным показателем
нормы при вынашивании ребенка в ранний
период гестации.
Нужно сказать, что в это время части тела эмбриона недоразвиты, поэтому на начальной стадии измеряется его общий размер. По нему же и определяется примерный срок гестации. Рост СВД происходит каждый день, и врач, сравнивая его с нормами УЗ-диагностики, определяет день зачатия. Если СВД слишком мал, то это может говорить о замирании плода.
Специалисты при определении и оценке среднего внутреннего диаметра яйца обращают особое внимание на его форму. Деформация может свидетельствовать о гибели плода или об угрозе выкидыша.
КТР
Специалист ультразвуковой диагностики измеряет величину эмбриона, в качестве точек отсчета длины выступают темечко и копчик. Этот показатель так и называют копчико-теменной размер. Он необходим для того, чтобы оценить темпы роста ребенка, а также его используют для определения времени гестации и даты предстоящих родов.
Если
показатель КТР меньше положенной нормы,
то это вызывает тревогу у докторов. Одной из причин может быть наличие
внутриутробной инфекции или генетическое
отклонение. Однако в некоторых случаях
беспокойства не обоснованы, ведь
уменьшенный КТР может быть следствием
поздней овуляцией и, соответственно,
поздним прикреплением зародыша к стенке
матки. И наоборот слишком большой
показатель – свидетельство преждевременного
выделения яйцеклетки и ранней имплантации.
Кроме того, КТР выше нормы фиксируется
в том случае, когда эмбрион очень крупный.
Одной из причин может быть наличие
внутриутробной инфекции или генетическое
отклонение. Однако в некоторых случаях
беспокойства не обоснованы, ведь
уменьшенный КТР может быть следствием
поздней овуляцией и, соответственно,
поздним прикреплением зародыша к стенке
матки. И наоборот слишком большой
показатель – свидетельство преждевременного
выделения яйцеклетки и ранней имплантации.
Кроме того, КТР выше нормы фиксируется
в том случае, когда эмбрион очень крупный.
ТВП
Толщина воротникового пространства – показатель, который показывает наличие или отсутствие хромосомных аномалий. О том, что существует генетическое отклонение, говорит отек в шейной зоне. Если он обнаружен, то гинеколог назначит повторное обследование на высокоточном аппарате, чтобы исключить возможность врачебной ошибки.
Этот
показатель имеет информативную ценность
только в первом триместре. Позже ТВП не
измеряется. Специалисты отмечают, если
диагност сообщил о превышении нормы
толщины воротникового пространства,
будущим мамам не нужно расстраиваться
раньше времени.
Специалисты отмечают, если
диагност сообщил о превышении нормы
толщины воротникового пространства,
будущим мамам не нужно расстраиваться
раньше времени.
Дообследование помогает поставить точный диагноз, и он подтверждается лишь в 10% из всех случаев.
Длина костей носа
Длина костей носа – еще один параметр, который помогает выявить наличие или отсутствие у малыша хромосомных заболеваний. В частности, показатель применяется для выявления синдрома Дауна. При такой патологии у плода не визуализируются кости носа. А если кости слишком коротки, то это может быть свидетельством синдрома Патау.
Точность
диагностики во многом зависит от
квалификации диагноста, а также класса
ультразвукового оборудования. Если
женщина получила на руки результат
скрининга, отклоняющийся от нормы по
длине костей носа, то ей предстоит
повторное обследование на современном
аппарате, а также консультация генетика.
Процесс проведения
Перед походом в клинику будущей маме нужно подготовиться. Если скрининг будет проводиться через брюшную стенку, то женщина должна выпить не меньше полутора литров воды. УЗ-процедуру можно делать только на полный мочевой пузырь. Опорожнить его разрешается сразу после процедуры. День или два до обследования специалисты рекомендуют мамам соблюдать диету, убрав из рациона жаренную и жирную пищу. А непосредственно перед осмотром нужно подмыть половые органы.
Проведение ультразвукового скрининга в 10-13 недель может проводиться двумя способами:
- Трансвагинально,
когда датчик вводится во влагалище
беременной женщины.
Этот метод обследования называют самым точным и достоверным, осмотр матки и яичников проводится через стенку влагалища. Часто применяется на ранних сроках при угрозе самопроизвольного аборта, подозрения на внематочную или замершую беременность. Помогает оценить
состояние шейки матки и цервикального
канала.
Помогает оценить
состояние шейки матки и цервикального
канала. - Трансабдоминально,
когда осмотр проводится через брюшную
стенку.
Диагностика на ранней стадии гестации таким методом весьма затруднена, однако чуть позже она дает весьма подробную информацию о состоянии плода.
Перед процедурой женщина должна раздеться, сняв с себя все, что ниже пояса. Затем нужно аккуратно разместиться на кушетке. Врач ультразвуковой диагностики осматривает пациентку, когда она лежит на спине с согнутыми в голенях ногами.
Вредно ли УЗИ на 12 неделе
Будет
ошибкой считать, что ультразвуковая
диагностика наносит вред
человеческому организму. Любой медицинский
эксперт подтвердит, что пользы от этой
процедуры много,
а вот вреда пока никто не зафиксировал.
Первое
УЗИ при беременности должно
быть проведено в обязательном порядке.
Такая процедура показана абсолютно
всем без исключения женщинам в положении.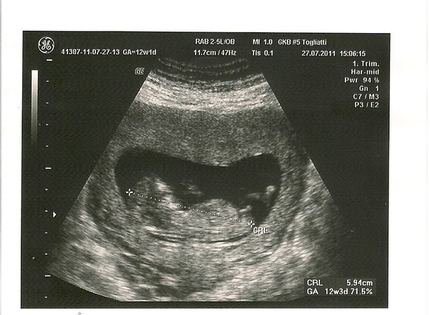 Благодаря
своевременному выявлению отклонений
будущая мама с помощью медиков может
положительно повлиять на состояние
здоровья плода.
Благодаря
своевременному выявлению отклонений
будущая мама с помощью медиков может
положительно повлиять на состояние
здоровья плода.
Однако неправильно делать данную процедуру при малейшем подозрении мамы на угрозу выкидыша. Исследование должно проводиться только по назначению лечащего врача.
Что нужно взять с собой маме
Если гинеколог предоставил будущей маме право выбора клиники для проведения скрининга, то прежде чем идти на первое УЗИ, необходимо заняться поиском хорошего учреждения с квалифицированными специалистами, современным оборудованием и разумной ценой. Лучшим способом найти такую клинику станут отзывы знакомых или друзей.
Определившись,
нужно заняться подготовкой
необходимых вещей для процедуры. Как
правило, требуются полотенце и пеленка,
бахилы, а также презерватив,
который надевается на датчик, если
обследование проводится трансвагинально. Во многих частных медицинских учреждениях
все вышеназванное включено в стоимость
услуг.
Во многих частных медицинских учреждениях
все вышеназванное включено в стоимость
услуг.
Когда делать следующие УЗИ
Первая процедура обследования с помощью ультразвука – важный и ответственный момент в жизни каждой будущей мамы. Даже если это вторая беременность, и женщина знает, что такое встреча с малышом, находящимся в животике, ощущения всякий раз непередаваемые. Особенно в тот момент, когда маме дают послушать бойкое и громкое сердцебиение маленького человечка. Хочется, чтобы этот момент длился как можно дольше.
Итак, на какой неделе проводятся следующие ультразвуковые исследования? Если беременность протекает спокойно и без жалоб, то следующий ультразвуковой скрининг будет не раньше, чем через два месяца.
На
20-24 неделе маму ожидает второй скрининг
с обязательным походом к врачу
ультразвуковой диагностики. Он проводит
мониторинг анатомической структуры
плода, а также оценивает состояние
плаценты, пуповины, шейки матки.
После этого женщине предстоит пройти третье скрининговое исследование в период с 32 по 34 неделю. На нем определяющими показателями являются положение ребенка (головкой вниз или вверх), чтобы выработать стратегию предстоящих родов. Также фиксируется двигательная активность малыша и степень зрелости плаценты. С помощью УЗИ гинекологи хотят удостовериться, что ребенку комфортно и спокойно в животе мамы, и ничто не угрожает его здоровью.
причины боли на ранних сроках и во втором триместре
С момента зачатия организм женщины перестраивается. Меняется состав вырабатываемых гормонов, питательные вещества распределяются между матерью и плодом. На раннем сроке эти изменения незаметны окружающим. Но женщина замечает, что в положенное время не начались месячные. Изменяются вкусовые пристрастия, появляется тошнота по утрам, быстрая утомляемость, сонливость, раздражительность или непривычное умиротворение. Заметив признаки беременности, нужно обратиться к врачу.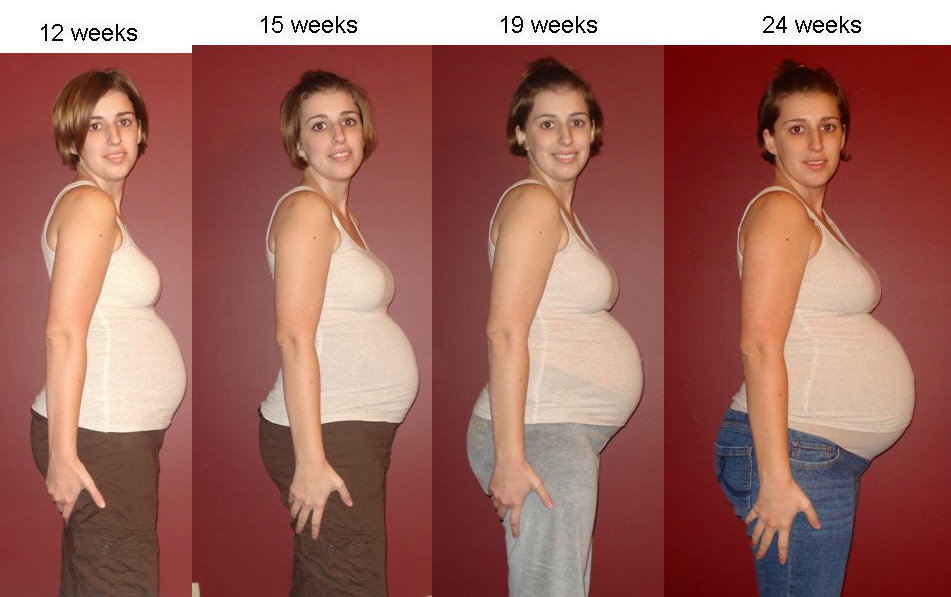 Уже через несколько дней после задержки месячных можно подтвердить беременность лабораторными исследованиями. Врач даст советы, как предотвратить развитие патологий и выносить здорового ребенка.
Уже через несколько дней после задержки месячных можно подтвердить беременность лабораторными исследованиями. Врач даст советы, как предотвратить развитие патологий и выносить здорового ребенка.
На первом приеме врач предупредит, какие симптомы на раннем сроке указывают на угрозу выкидыша:
- сильно тянет низ живота;
- появились кровянистые выделения, как при месячных;
- повысилась температура;
- частая рвота – больше трех раз в день.
На первом триместре беременности может появиться боль в пояснице. С ней часто сталкиваются женщины на поздних сроках. Она возникает из-за увеличившегося веса и смещения центра тяжести. Но на первом триместре вес и размер живота меняются незначительно. Нужно проанализировать свое состояние и понять, есть ли опасность.
Причины, не вызывающие опасений
Тянуть поясницу вовремя беременности может из-за разных процессов, происходящих в организме. Некоторые из них создают неудобства, но не представляют угрозы.
Прикрепление плодного яйца к матке
Прикрепление плодного яйца к стенке матки происходит через 5-7 дней после оплодотворения, еще до того, как женщина заметит задержку месячных и подумает о возможной беременности. Процесс может сопровождаться увеличением выделений из влагалища. Они имеют не белый, а розовый цвет. Женщины часто считают, что начинаются месячные. Из-за выработки разнообразных гормонов несколько дней может тянуть поясницу. Эти ощущения вызваны естественными, а не патологическими изменениями в организме. Они неопасны, не требуют лечения и исчезают через 5-6 дней.
Изменения в системе кровообращения
После прикрепления плодного яйца в матке плод начинает расти. Ему с каждым днем нужно больше питательных веществ, кислорода. Чтобы доставлять их, кровеносная система начинает работать по-другому, направляя больше крови к матке. Сосуды с области малого таза переполняются, увеличиваются в объеме и соприкасаются с нервными окончаниями в области поясницы. Возникает тянущая боль. Она ощущается на 5-7 неделях беременности. Если болевые симптомы выражены не очень сильно, можно не беспокоиться. Организм перестроится, и боли пройдут без лечения.
Она ощущается на 5-7 неделях беременности. Если болевые симптомы выражены не очень сильно, можно не беспокоиться. Организм перестроится, и боли пройдут без лечения.
Размягчение суставов, связок
При родах суставы и связки в области позвоночника, таза должны хорошо растягиваться. Организм заранее готовится к предстоящей работе. Он уже на раннем сроке начинает вырабатывать гормон релаксин, размягчающие суставы, связки. Из-за изменения их плотности может тянуть поясницу.
Рост матки
На 9-10 неделе беременности объем матки уже заметно увеличивается. Женщина чувствует, что низ живота стал более твердым и выпуклым. Растущая матка начинает соприкасаться с другими органами. При повышенной чувствительности ее давление можно почувствовать на раннем сроке. Но чаще женщины испытывают дискомфорт, несильную давящую боль в спине на втором триместре.
Схватки Брекстона-Хиггса
В конце первого – начале второго триместра могут возникать спонтанные сокращения матки, напоминающие родовые схватки, но менее интенсивные. Тянущая схваткообразная боль отдается в поясницу. Они могут периодически беспокоить 2-3 недели. Если нет других опасных симптомов, прием лекарств, ограничение двигательной активности не требуется.
Тянущая схваткообразная боль отдается в поясницу. Они могут периодически беспокоить 2-3 недели. Если нет других опасных симптомов, прием лекарств, ограничение двигательной активности не требуется.
Тянущие боли в пояснице у беременных возникают часто по естественным причинам. Они не представляют угрозы для здоровья будущей мамы и развития плода, не требуют лечения. Но нужно обязательно рассказать о них врачу в женской консультации. Он соотносит их с другими симптомами и не пропустит признаки начинающегося выкидыша, других патологий.
Опасные состояния
Тянущая боль в пояснице часто бывает одним из признаков опасных состояний:
- замершая беременность, угроза выкидыша;
- заболевания мочеполовой системы;
- остеохондроз;
- симфизит;
- простудные заболевания.
Замершая беременность, угроза выкидыша
При замершей беременности, угрозе выкидыша боль в пояснице сопровождается кровянистыми выделениями из влагалища, схваткообразной или постоянной ноющей болью внизу живота. Это опасное состояние. Нужно сразу ехать в больницу или вызывать скорую помощь. Не отказывайтесь, если врач предложит лечение в стационаре. Чтобы остановить начинающийся выкидыш, нужно введение препаратов внутривенно, ограничение двигательной активности, постоянный контроль состояния женщины и плода.
Это опасное состояние. Нужно сразу ехать в больницу или вызывать скорую помощь. Не отказывайтесь, если врач предложит лечение в стационаре. Чтобы остановить начинающийся выкидыш, нужно введение препаратов внутривенно, ограничение двигательной активности, постоянный контроль состояния женщины и плода.
При замершей беременности нужно пройти обследования, чтобы убедиться, что в матке не осталось частиц плода. Это может вызвать опасный для жизни воспалительный процесс или дальнейшее бесплодие. Требуется введение препаратов, усиливающих сокращение матки, снимающих воспаление, или хирургическое вмешательство.
Заболевания мочеполовой системы
Иммунитет у беременных ослабляется. Переохлаждение, неправильное питание, повышенные нагрузки могут вызвать заболевания почек. Если тянет поясницу при беременности с одной стороны, справа или слева – проверьте работу мочеполовой системы. На проблемы с почками указывают дополнительные симптомы: сильно отекают ноги, руки, повышается давление и температура, появляется боль при мочеиспускании. Особенно внимательными нужно быть женщинам, страдающим хроническими заболеваниями почек. Они могут обостряться, когда возрастает нагрузка на больной орган – на втором или третьем триместре, при простуде или употреблении соленой, острой, копченой, жирной пищи. Нельзя заниматься самолечением. Прием привычных антибактериальных препаратов (Канефрон, Левофлоксацин, Фурадонин) нежелателен для беременных. Нужно обратиться к нефрологу. Он назначит безопасное лечение.
Особенно внимательными нужно быть женщинам, страдающим хроническими заболеваниями почек. Они могут обостряться, когда возрастает нагрузка на больной орган – на втором или третьем триместре, при простуде или употреблении соленой, острой, копченой, жирной пищи. Нельзя заниматься самолечением. Прием привычных антибактериальных препаратов (Канефрон, Левофлоксацин, Фурадонин) нежелателен для беременных. Нужно обратиться к нефрологу. Он назначит безопасное лечение.
Остеохондроз
С 7-8 недели начинает вырабатываться гормон релаксин, размягчающий суставы, связки. Если до зачатия женщина страдала остеохондрозом, сколиозом, кифозом, обострение заболеваний возможно еще в первом или во втором триместре. Дополнительным фактором риска является быстрый набор веса.
У женщин, не страдавших ранее остеохондрозом, он может развиваться на поздних сроках, когда позвоночник испытывает большую нагрузку из-за значительного увеличения массы тела, смещения центра тяжести, давления матки и размягчения суставов, связок.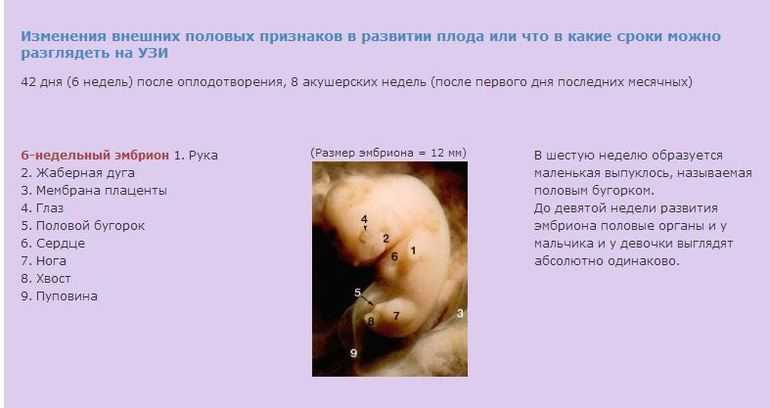 Боль тянущая, изматывающая, усиливающаяся после долгого нахождения в одной позе. При дистрофических поражениях тканей она может ощущаться с одной стороны, слева или справа. Заболевания позвоночника могут осложнить роды. Если не начать лечение своевременно, не заниматься профилактикой, они продолжат прогрессировать и после родов.
Боль тянущая, изматывающая, усиливающаяся после долгого нахождения в одной позе. При дистрофических поражениях тканей она может ощущаться с одной стороны, слева или справа. Заболевания позвоночника могут осложнить роды. Если не начать лечение своевременно, не заниматься профилактикой, они продолжат прогрессировать и после родов.
Симфизит
Если выработка гормона релаксина сильно активизируется, происходит преждевременное размягчение суставов, из-за чего могут расходиться лобковые кости. Это увеличивает риск преждевременных родов. При расхождении лобковых костей боль стреляющая, острая. Она отдает в низ живота и в поясницу. Появляются отеки в области лобка. Чтобы диагностировать симфизит, врач изучает анализы крови и мочи, проводит дополнительное ультразвуковое исследование, наблюдает динамику развития заболевания и принимает решение о возможности естественных родов или необходимости планового кесарева сечения. На поздних сроках может быть ограничена двигательная активность, рекомендован строгий постельный режим.
Простудные заболевания
При беременности возрастает риск осложнений при простудных заболеваниях. Особенно опасен ранний срок, когда формируются органы плода. Значительное повышение температуры, инфекция, бесконтрольный прием антибиотиков могут спровоцировать серьезные патологии.
Нужно проконсультироваться с врачом и начать лечение при первых симптомах простуды. Боль в пояснице и ломота в теле могут возникать при повышении температуры. Она проходит, если ее сбить, используя средства народной медицины, рекомендованные врачом. Но если болит в пояснице справа или слева, температура повышается до 39 градусов, появился сильный кашель, отдышка – возможно воспаление легких. Нужно вызвать врача на дом или скорую помощь.
Профилактика и лечение
Если во время беременности тянет поясницу, нельзя принимать обезболивающие препараты. Если боли сильные, но обследования не показали опасных патологий, посоветуйтесь с врачом. Изучив причины и симптомы болевых ощущений, он выберет безопасные способы облегчения состояния.
В первый триместр нужно быть особенно внимательной. Женщина еще может не знать о беременности, а боли уже появляются. При задержке месячных даже на 2-3дня нужно согласовывать медикаментозное лечение с врачом.
Второй триместр – время, когда женщина интенсивно набирает вес и возрастает нагрузка на опорно-двигательную систему, давление на внутренние органы. Врач посоветует носить бандаж для беременных и другие немедикаментозные способы снятия и профилактики болей.
Третий триместр – организм готовится к родам, суставы размягчаются, расходятся кости в области малого таза. Если тянет поясницу, болит низ живота, нужно лечь. Если болезненные ощущения усиливаются, становятся схваткообразными, возможно, начинаются роды. Если срок меньше 38 недель – позвоните врачу, который ведет беременность и опишите симптомы.
Профилактика болезненных ощущений в пояснице
Чтобы уменьшить риск появления болей в пояснице, развития заболеваний опорно-двигательной системы:
- не поднимайте тяжести, на раннем сроке силовые нагрузки могут спровоцировать выкидыш, на позднем – преждевременные роды;
- не носите тесную обувь, туфли и сапоги на высоких каблуках, они создают дополнительную нагрузку на позвоночник;
- следите за весом, не нужно есть «за двоих»;
- употребляйте больше продуктов, содержащих кальций, рекомендованный врачом минерально-витаминный комплекс;
- обращайтесь к врачу и начинайте фитотерапию при первых признаках простуды, не допуская значительного повышения температуры;
- не сутультесь, держите спину прямой, чтобы нагрузка распределялась равномерно;
- не переутомляйтесь, не работайте долго в одной позе.

Поддерживайте хорошую физическую форму. Мышечный каркас уменьшит нагрузку на позвоночник. Регулярные, но не слишком интенсивные занятия спортом, прогулки на свежем воздухе укрепят иммунитет, помогут контролировать вес. Полезны занятия плаванием в бассейне или водоемах с чистой проточной водой. Разучите и регулярно делайте комплекс упражнений для беременных.
Путеводитель по 13-й неделе беременности – Самый счастливый ребенок
Happyest Baby Staff
На этой странице
- Детское обновление
- Чего ожидать
- Список дел
- Забавный факт о беременности
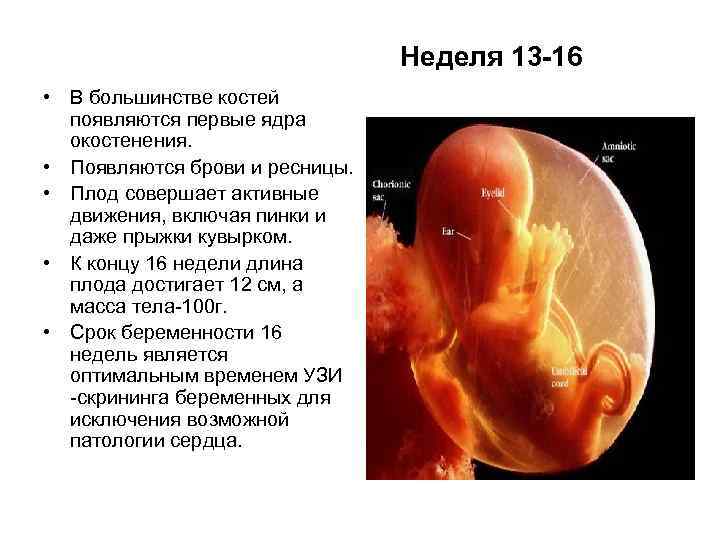
У вашего ребенка сейчас немного тяжеловата голова: его голова огромна по сравнению с остальным телом. И есть веская причина! Внутри их головы развиваются лобные доли коры головного мозга. Но тело вашего малыша начинает расти быстрее и скоро догонит его.
И есть веская причина! Внутри их головы развиваются лобные доли коры головного мозга. Но тело вашего малыша начинает расти быстрее и скоро догонит его.
Возможно, вы замечали крошечную икоту, исходящую из вашего живота, привычка, которая достигает пика в 3-м триместре и продолжается до рождения. Кости вашего ребенка, которые стали крепче за последние несколько недель, теперь содержат костный мозг, который будет производить лейкоциты, борющиеся с болезнями. Их гипофиз и щитовидная железа уже вырабатывают гормоны.
Для тренировки легких ваш ребенок может в первый раз вдыхать и выдыхать амниотическую жидкость. Но они не сделают свой первый вдох, пока не родятся. Пуповина будет продолжать доставлять кислород в течение оставшихся недель в утробе матери.
А помните тот хвост, который у вашего любовника был раньше во время беременности? Сейчас его нет, и ваш малыш выглядит не так как амфибия, а как человек (уф!).
13 недель беременности: чего ожидать Поздравляем с завершением первого триместра! К настоящему времени ваша тошнота должна пройти. Вы также можете почувствовать облегчение, так как неделя за неделей риск выкидыша продолжает снижаться. (Все еще чувствуете головокружение? Попробуйте эти средства от утреннего недомогания.)
Вы также можете почувствовать облегчение, так как неделя за неделей риск выкидыша продолжает снижаться. (Все еще чувствуете головокружение? Попробуйте эти средства от утреннего недомогания.)
В дополнение к тому, что вы почувствуете себя менее плохо, вы также должны увидеть, как ваш уровень энергии восстановится, а перепады настроения исчезнут в течение этого триместра. Многие люди описывают 2-й триместр как самый легкий. Если вы так себя чувствуете, наслаждайтесь этим временем!
Большинство беременных начинают проявляться в течение следующего месяца или около того. По мере увеличения матки она выходит из таза и становится более заметной для вас и окружающих. На данный момент он достаточно высок, чтобы ваш лечащий врач мог почувствовать его во время ваших предродовых осмотров.
Даже если у вас еще нет животика, ваши джинсы, скорее всего, станут немного теснее. Возможно, сейчас самое время приобрести одежду для беременных или попросить портного добавить эластичные боковые вставки к нескольким парам брюк.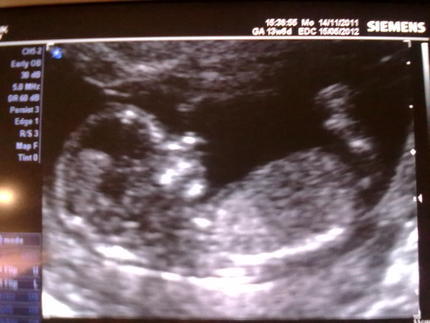 Совершая покупки, помните, что ваше тело будет меняться каждую неделю — иногда может показаться, что оно меняется каждый день! Вы получите максимальную отдачу от затраченных средств, выбрав одежду, которая рассчитана на растяжение, расширение и прослужит в течение 9 месяцев.— но никаких гарантий. То, что вы считаете лестным и удобным сейчас, может не измениться через месяц или два.
Совершая покупки, помните, что ваше тело будет меняться каждую неделю — иногда может показаться, что оно меняется каждый день! Вы получите максимальную отдачу от затраченных средств, выбрав одежду, которая рассчитана на растяжение, расширение и прослужит в течение 9 месяцев.— но никаких гарантий. То, что вы считаете лестным и удобным сейчас, может не измениться через месяц или два.
Вскоре вы можете начать замечать увеличение выделений из влагалища. Благодаря этому потоку жидкости ваше влагалище остается чистым. Нормальные выделения из шейки матки помогают организму предотвратить бактериальные и грибковые инфекции. Эти выделения, называемые белями, обычно имеют жидкую консистенцию, белые и относительно без запаха. Если ваши выделения желтые, зеленые или обильные, имеют странный запах или сопровождаются зудом и покраснением, обратитесь к своему лечащему врачу, чтобы он провел анализ на наличие инфекции.
Список дел на 13 неделе беременности- Узнайте о курсах обучения роженице в вашем районе: В зависимости от выбранного вами класса вы можете пройти от пяти до 12 недель обучения.
 Некоторые из самых популярных классов для родовспоможения включают «Метод Брэдли», «Гипнороды» и «Ламазе» — и их можно быстро записать. Еще одна мудрая идея? Пройдите курсы, посвященные уходу за новорожденными и/или грудному вскармливанию. Рождение — это большой драматический день, к которому нужно подготовиться, но фаза новорожденного намного длиннее. Пройти обучение — например, выучить 5 S’s для успокоения младенцев — может укрепить вашу уверенность и снизить уровень стресса.
Некоторые из самых популярных классов для родовспоможения включают «Метод Брэдли», «Гипнороды» и «Ламазе» — и их можно быстро записать. Еще одна мудрая идея? Пройдите курсы, посвященные уходу за новорожденными и/или грудному вскармливанию. Рождение — это большой драматический день, к которому нужно подготовиться, но фаза новорожденного намного длиннее. Пройти обучение — например, выучить 5 S’s для успокоения младенцев — может укрепить вашу уверенность и снизить уровень стресса.
- Забронируйте Babymoon: Каникулы скоро изменятся навсегда! Возможно, вы захотите спланировать последний отпуск без ребенка. Второй триместр — лучшее время, чтобы отправиться в путешествие до рождения ребенка. Вы избавились от тошноты ранней беременности, летать по-прежнему безопасно, а уровень вашей энергии высок. Чтобы получить дополнительные советы, ознакомьтесь с руководством CDC по путешествиям во время беременности.
- Обсудите пренатальные диагностические тесты со своим врачом: Если предыдущие неинвазивные тесты на беременность указывают на высокий риск врожденных дефектов, вы старше 35 лет или у вас есть генетическое заболевание в анамнезе, вы можете рассмотреть возможность проведения амниоцентеза.
 Этот тест обычно проводится с 15-й по 20-ю неделю беременности. «Амнио» может обнаруживать хромосомные аномалии, такие как синдром Дауна, а также дефекты нервной трубки и генетические заболевания, такие как болезнь Тея-Сакса и кистозный фиброз — все с точностью около 99%. Он также может сказать вам пол вашего ребенка. Однако это сопряжено с риском выкидыша, а также с типичным стрессом от ожидания результатов. Если вам меньше 35 лет, ваша страховка может не покрывать этот тест. Вот все, что вам нужно знать о пренатальном генетическом тестировании.
Этот тест обычно проводится с 15-й по 20-ю неделю беременности. «Амнио» может обнаруживать хромосомные аномалии, такие как синдром Дауна, а также дефекты нервной трубки и генетические заболевания, такие как болезнь Тея-Сакса и кистозный фиброз — все с точностью около 99%. Он также может сказать вам пол вашего ребенка. Однако это сопряжено с риском выкидыша, а также с типичным стрессом от ожидания результатов. Если вам меньше 35 лет, ваша страховка может не покрывать этот тест. Вот все, что вам нужно знать о пренатальном генетическом тестировании. - Станьте ранним посетителем: По мере того, как ваша матка увеличивается, она нарушает личное пространство других ваших органов. Ваш желудок и кишечник, вероятно, сейчас чувствуют себя немного раздавленными. А воздействие прогестерона, расслабляющего клапан в верхней части желудка, может привести к изжоге (ой!). Этот гормон также влияет на мышцы всего пищеварительного тракта, вызывая общее замедление времени, необходимого вашему телу для обработки пищи.
 Ранний прием больших порций пищи дает вашему телу больше времени для переваривания пищи и должен уменьшить дискомфорт в желудке перед сном. (Узнайте больше о том, как облегчить изжогу во время беременности.)
Ранний прием больших порций пищи дает вашему телу больше времени для переваривания пищи и должен уменьшить дискомфорт в желудке перед сном. (Узнайте больше о том, как облегчить изжогу во время беременности.)
Будущим родителям рекомендуют сократить потребление кофеина, а шоколад содержит кофеин, поэтому его часто смешивают с кофе, чаем и газированными напитками как противопоказания при беременности. Но есть хорошие новости для будущих родителей, жаждущих какао: пока шоколад, который вы едите, не содержит слишком много сахара, нет причин воздерживаться от него. Исследования показывают, что шоколад не только абсолютно полезен во время беременности, но и может иметь небольшие преимущества для здоровья, такие как улучшение функции плаценты. Темный шоколад содержит антиоксиданты, подобные тем, которых не хватает в красном вине. Как насчет сладких новостей?
< 12 недель беременности | 14 недель беременности >
Посмотреть больше сообщений с тегами, Неделя за неделей
Есть вопросы о продукте Happyest Baby? Наши консультанты будут рады
помощь! Свяжитесь с нами по адресу customercare@happiestbaby.