Содержание
Гемангиома — Статьи о здоровье — Новости
Гемангиома — наиболее часто встречающееся у детей новообразование, преимущественно локализующееся на коже. Большинство гемангиом появляются не в момент, а в первые две недели после рождения.
Большинство гемангиом появляются не в момент, а в первые две недели после рождения. Родители могут обнаружить на коже своего ребенка красное пятнышко, напоминающее царапину. Однако, вместо того, чтобы исчезнуть, «царапина» постепенно увеличивается в размерах. Z Гемангиомы в три раза чаще встречаются у девочек. В большинстве случаев гемангиомы не связаны с наследственностью. Около 60% гемангиом располагаются в области головы и шеи, остальная доля опухолей может локализоваться на любом участке тела или во внутренних органах.
Все гемангиомы уменьшаются в размерах, при этом 70% регрессируют без всякого лечения!
В связи с этим, для большинства детей с гемангиомами допустимо только наблюдение, однако в 30% случаев гемангиомы оставляют после себя различные постоянные деформации: избытки кожи, изменения кожного рисунка, объемный рубец, либо остаточные сосуды. Такие остаточные деформации после инволюции гемангиом заставляют некоторых родителей прибегать к выбору того или иного метода лечения для предотвращения дальнейшего роста и ускорения инволюции гемангиом на стадии их роста.
Такие остаточные деформации после инволюции гемангиом заставляют некоторых родителей прибегать к выбору того или иного метода лечения для предотвращения дальнейшего роста и ускорения инволюции гемангиом на стадии их роста.
Рост гемангиом и возникающие эстетические проблемы по понятным причинам вызывают беспокойство у родителей. Увеличение гемангиом обычно продолжается до 6-12 месяцев, до того момента, когда сосуды в опухоли перестают расти. В дальнейшем происходит уменьшение количества сосудов и их кровенаполнения. В ярко-красных гемангиомах появляются вкрапления белого и серого цвета, опухоль становится более мягкой по мере снижения в ней кровотока. Большинство гемангиом исчезают в течение достаточно длительного промежутка времени: 5-7 лет. Данный процесс называется регрессией или инволюцией. Нужно отметить, что ни один человек точно не знает, почему появляются гемангиомы, а также, почему происходит их рост, а в дальнейшем регрессия.
Классификация
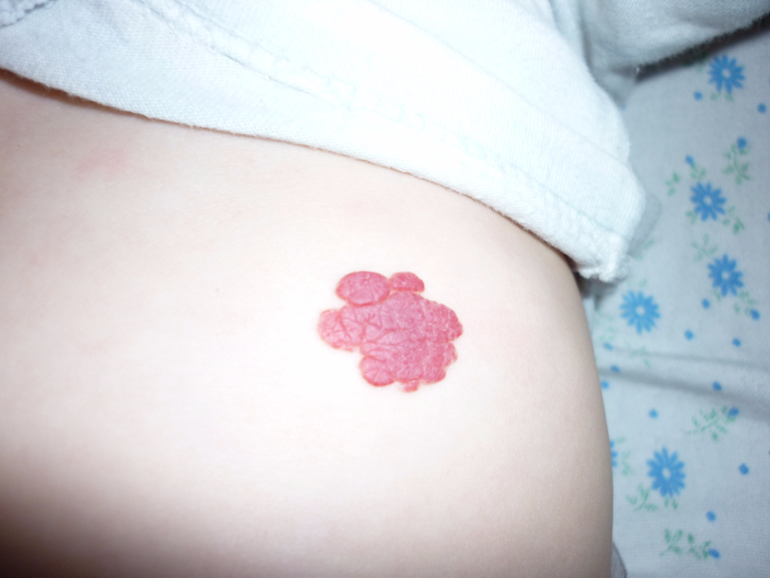
Капиллярные гемангиомы, имеют основные клинические формы: поверхностные, подкожные и смешанные. В первом случае опухоль ярко-малинового или темно-красного цвета, мелкобугристая, расположена на поверхности кожи и имеет четко очерченные границы (рис. 68). Ее характерным признаком является способность менять окраску (бледнеть) при надавливании. Иногда такая гемангиома в течение короткого времени из маленького пятна превращается в большую опухоль. Рост происходит главным образом по поверхности и реже в глубину тканей. В случаях подкожного расположения границу опухоли не всегда легко определить, она покрыта неизмененной кожей, через которую иногда просвечивают синеватого цвета сосуды. При смешанной форме значительная часть опухоли расположена в подкожной клетчатке, и лишь небольшой участок кожи вовлечен в опухолевый процесс.
В первом случае опухоль ярко-малинового или темно-красного цвета, мелкобугристая, расположена на поверхности кожи и имеет четко очерченные границы (рис. 68). Ее характерным признаком является способность менять окраску (бледнеть) при надавливании. Иногда такая гемангиома в течение короткого времени из маленького пятна превращается в большую опухоль. Рост происходит главным образом по поверхности и реже в глубину тканей. В случаях подкожного расположения границу опухоли не всегда легко определить, она покрыта неизмененной кожей, через которую иногда просвечивают синеватого цвета сосуды. При смешанной форме значительная часть опухоли расположена в подкожной клетчатке, и лишь небольшой участок кожи вовлечен в опухолевый процесс.
Наряду с быстрым ростом нередко можно наблюдать его отсутствие и даже обратное развитие гемангиом. «Самоизлечение» может наступить либо вследствие изъязвления опухоли с последующим замещением ее руб-цовой тканью, либо благодаря облитерации сосудистых полостей и капилляров, происходящей спонтанно на протяжении более или менее длительного периода времени.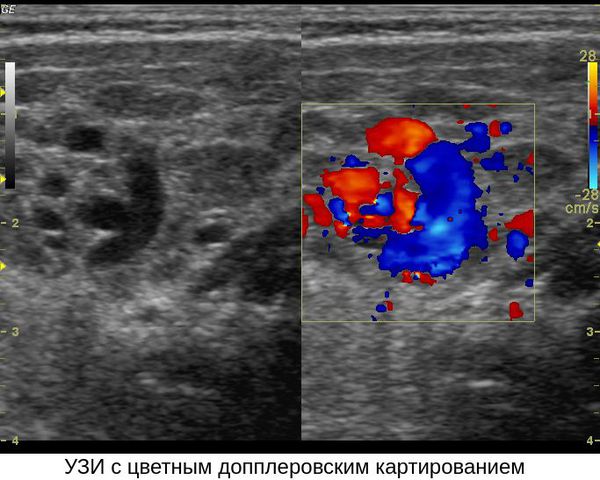
Кавернозные гемангиомы в настоящее время рассматриваются как следствие прогрессирования (развития) врожденных капиллярных, поэтому данный вид гемангиом характерен для детей старше 3 — 5 лет. Имеются основания связывать в ряде случаев появление кавернозных гемангиом с травмой. Чаще всего это ограниченные опухоли, имеющие гладкую или крупнобугристую поверхность. Кавернозные гемангиомы, как и капиллярные, бывают разных размеров — от мелких, величиной с горошину, до крупных, занимающих обширные участки.
Диагностика
Поверхностные гемангиомы, располагающиеся в пределах кожи, имеют ярко-красный (земляничный) цвет, в отличие от глубоких гемангиом, имеющих синевато-пурпурный оттенок. Многие дети имеют как поверхностный, так и глубокий компоненты, в таком случае гемангиома выглядит как синюшное возвышение с ярко-красным островком в центре.
Подкожно расположенные гемангиомы более сложны в диагностике. В данном случае динамическое наблюдение может способствовать установке правильного диагноза. В сомнительных случаях наилучшей методикой для диагностики гемангиом считается магнитно-резонансная томография (МРТ), по сравнению с компьютерной томографией (КТ), или ультразвуковым исследованием (УЗИ). МРТ дает более точную информацию о размерах, особенностях кровотока в опухоли, при этом ребенок не подвергается лучевой нагрузке. С помощью МРТ можно отличить гемангиомы от сосудистых мальформаций или от других редких опухолей. Большие гемангиомы области головы и шеи лучше также исследовать с помощью МРТ для того, чтобы определить вовлеченность в процесс дыхательных путей, возможные повреждения глазного яблока или редкие аномалии головного мозга.
В сомнительных случаях наилучшей методикой для диагностики гемангиом считается магнитно-резонансная томография (МРТ), по сравнению с компьютерной томографией (КТ), или ультразвуковым исследованием (УЗИ). МРТ дает более точную информацию о размерах, особенностях кровотока в опухоли, при этом ребенок не подвергается лучевой нагрузке. С помощью МРТ можно отличить гемангиомы от сосудистых мальформаций или от других редких опухолей. Большие гемангиомы области головы и шеи лучше также исследовать с помощью МРТ для того, чтобы определить вовлеченность в процесс дыхательных путей, возможные повреждения глазного яблока или редкие аномалии головного мозга.
Лечение или наблюдение?
Существует четыре основных метода лечения больных с гемангиомами:
Динамическое наблюдение — наблюдение за гемангиомами проводится путем периодических осмотров у педиатра. В 70% случаев можно ограничиться только наблюдением за гемангиомами, поскольку в фазу роста они не вызывают серьезных проблем а в последующем постепенно регрессируют в течение 5 лет. Таким образом, большинство больных с гемангиомами могут наблюдаться у педиатра и не нуждаются в осмотре детского дерматолога или пластического хирурга.
Таким образом, большинство больных с гемангиомами могут наблюдаться у педиатра и не нуждаются в осмотре детского дерматолога или пластического хирурга.
Лазерное лечение гемангиом.
Лазерное лечение — принцип действия лазера основан на использовании световой энергии, которая избирательно повреждает кровеносные сосуды гемангиомы. Такие лазеры действуют опосредованно через клетки крови: энергия лазера проникает через кожный покров и поглощается оксигемоглобином красных кровяных телец. В результате нагревания крови происходит повреждение сосудов. После процедуры появляются признаки регрессии гемангиомы, однако спустя несколько недель рост опухоли обычно возобновляется. В связи с этим необходимы повторные процедуры до наступления постоянного эффекта. Лазерная энергия проникает в глубину тканей только на один миллиметр, поэтому указанный метод применим для лечения плоских гемангиом в раннем периоде.
Глубоко расположенные и объемные гемангиомы не могут быть эффективно излечены лазерами, предназначенными для воздействия на поверхностные кровеносные сосуды. Некоторые врачи используют для лечения больных с гемангиомами лазеры со стекловолокном, которые вводятся непосредственно в гемангиому и разрушают сосуды при помощи тепловой энергии. Результат, достигаемый с помощью этого метода лечения, является не стабильным. Такой метод лечения используют отолариногологи в случае расположения гемангиом в дыхательных путях в сочетании с назначением стероидных препаратов.
Некоторые врачи используют для лечения больных с гемангиомами лазеры со стекловолокном, которые вводятся непосредственно в гемангиому и разрушают сосуды при помощи тепловой энергии. Результат, достигаемый с помощью этого метода лечения, является не стабильным. Такой метод лечения используют отолариногологи в случае расположения гемангиом в дыхательных путях в сочетании с назначением стероидных препаратов.
Хирургическое лечение гемангиом.
Целью оперативного лечения гемангиом является их полное или частичное удаление, либо коррекция деформаций оставленных после инволюции опухоли. Если у ребенка имеется быстрорастущая гемангиома, то у родителей возникает повод для ее немедленного удаления с помощью операции. Наиболее удачное время для хирургического удаления гемангиом до настоящего времени является предметом дискуссии среди детских хирургов.
Одни врачи выбирают активную хирургическую тактику: удаляют гемангиомы на ранних стадиях. Другие доктора считают, что операцию следует отложить до конца фазы инволюции, следовательно, оперативное вмешательство лучше проводить в возрасте 5-7 лет в случае необходимости.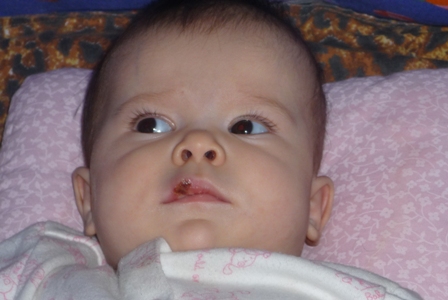 Родители должны осознавать, что около 70% гемангиом регрессируют без хирургического вмешательства, и что после операции остаются постоянные рубцы. В связи с этим активная хирургическая позиция может привести к неоправданной операции.
Родители должны осознавать, что около 70% гемангиом регрессируют без хирургического вмешательства, и что после операции остаются постоянные рубцы. В связи с этим активная хирургическая позиция может привести к неоправданной операции.
У прооперированных детей останется послеоперационный рубец, который будет выглядеть значительно хуже, чем кожа после естественного рассасывания. Вопрос об оперативном лечении решается индивидуально, учитывая все возможные риски. В некоторых случаях операция является наилучшим методом лечения: например, если ожидаемая деформация покровных тканей после инволюции гемангиомы будет косметически выглядеть хуже, чем рубец после операции.
Время для оперативного лечения гемангиом может быть грубо разделено на четыре фазы:
1. Фаза пролиферации — гемангиома продолжает увеличиваться в размерах, кровеносные сосуды наполнены кровью.
2. Фаза ранней инволюции — гемангиома достигла максимального размера, начинают появляться признаки инволюции, но опухоль до сих пор имеет хорошее кровенаполнение. Если надавить на гемангиому, то она быстро наполняется кровью.
Если надавить на гемангиому, то она быстро наполняется кровью.
3. Промежуточная инволютивная фаза — кровообращение в гемангиоме минимально, кожа над опухолью имеет сероватый оттенок, консистенция губчатая. При надавливании на гемангиому она также наполняется кровью, однако менее быстро.
4. Фаза поздней инволюции — кровоток в гемангиоме отсутствует, кожа над опухолью телесного цвета, может быть избыток кожи, опухоль губчатой консистенции, при надавливании кровоток не восстанавливается.
Фаза поздней инволюции наиболее благоприятна для проведения хирургического лечения, поскольку в дальнейшем опухоль расти не будет. Операция проходит со сравнительно небольшой кровопотерей, так как гемангиома после инволюции состоит не из сосудов, а из рубцовой ткани. Большинство детей к этому времени достигают возраста 5-7 лет, когда они самостоятельно начинают испытывать психологический дискомфорт из-за остаточных явлений гемангиом (особенно области лица).
Оперативное лечение в фазу пролиферации (роста) может быть выполнено только ограниченному количеству пациентов, у которых имеется небольшие по размерам или грибовидные, а также кровоточащие или изъязвившиеся гемангиомы.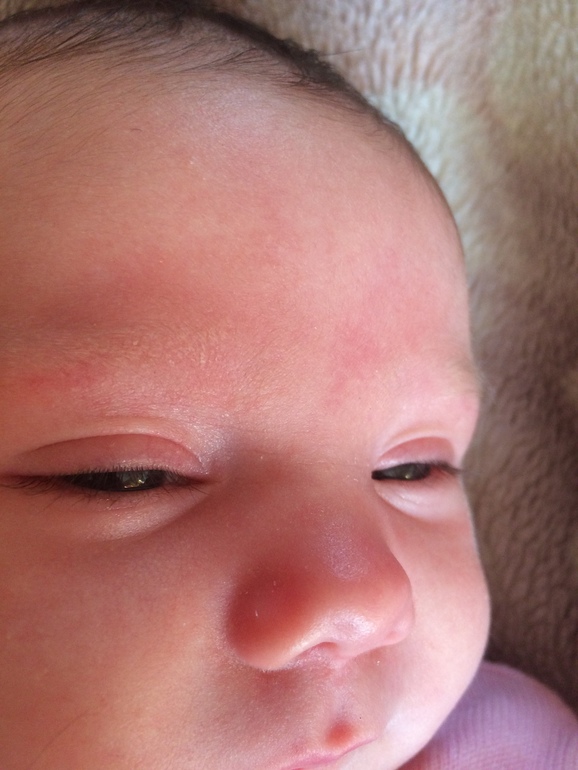 Хирургическое лечение в данном случае оправдано потому, что указанные виды гемангиом оставляют после себя значительные избытки кожи или объемные рубцы, которые выглядят значительно хуже послеоперационных рубцов. В некоторых случаях оперативное лечение является крайне нежелательным: большие по объему гемангиомы, при удалении которых в фазу пролиферации возникает высокий риск интраоперационных осложнений. В случаях возможной массивной кровопотери, вероятности повреждения лицевого нерва, либо когда ожидаемый рубец будет заметен, оперативное лечение лучше отложить.
Хирургическое лечение в данном случае оправдано потому, что указанные виды гемангиом оставляют после себя значительные избытки кожи или объемные рубцы, которые выглядят значительно хуже послеоперационных рубцов. В некоторых случаях оперативное лечение является крайне нежелательным: большие по объему гемангиомы, при удалении которых в фазу пролиферации возникает высокий риск интраоперационных осложнений. В случаях возможной массивной кровопотери, вероятности повреждения лицевого нерва, либо когда ожидаемый рубец будет заметен, оперативное лечение лучше отложить.
В настоящее время входят в практику операции в фазы ранней и промежуточной инволюции. К этому времени становится ясным, какие возможные деформации останутся после полной инволюции гемангиомы. Плюсом операций в фазу ранней инволюции является то, что родители и пациенты могут не ждать, пока гемангиома окончательно рассосется. Однако родители таких пациентов должны помнить, что для достижения оптимального результата может потребоваться не одна операция. Целью повторных операция является исправление асимметрии и незначительных деформаций. Родители должны понимать, что в результате хирургического лечения всегда остается рубец, поэтому операция должна проводится только в том случае, если ее косметический результат будет лучше, чем остаточные явления после естественного рассасывания опухоли.
Целью повторных операция является исправление асимметрии и незначительных деформаций. Родители должны понимать, что в результате хирургического лечения всегда остается рубец, поэтому операция должна проводится только в том случае, если ее косметический результат будет лучше, чем остаточные явления после естественного рассасывания опухоли.
Лечение младенческой гемангиомы бета-блокаторами.
Бета-блокаторы произвели революцию в лечении гемангиом.
Младенческая гемангиома (МГ) – наиболее частая опухоль раннего детства со средней частотой встречаемости около 5-10%. Клиническое течение гемангиомы характеризуется спонтанной инволюцией, малой необходимостью в лечении с целью предотвращения обезображивания, функциональных нарушений или изъязвления. В 2008г. было доложено,что пропанолол, неселективный бета-блокатор может быть очень эффективным при лечении МГ. С тех пор было опубликовано более 200 статей относительно эффективности и потенциальной токсичности бета-блокаторов, как системных, так и топических, при лечении МГ.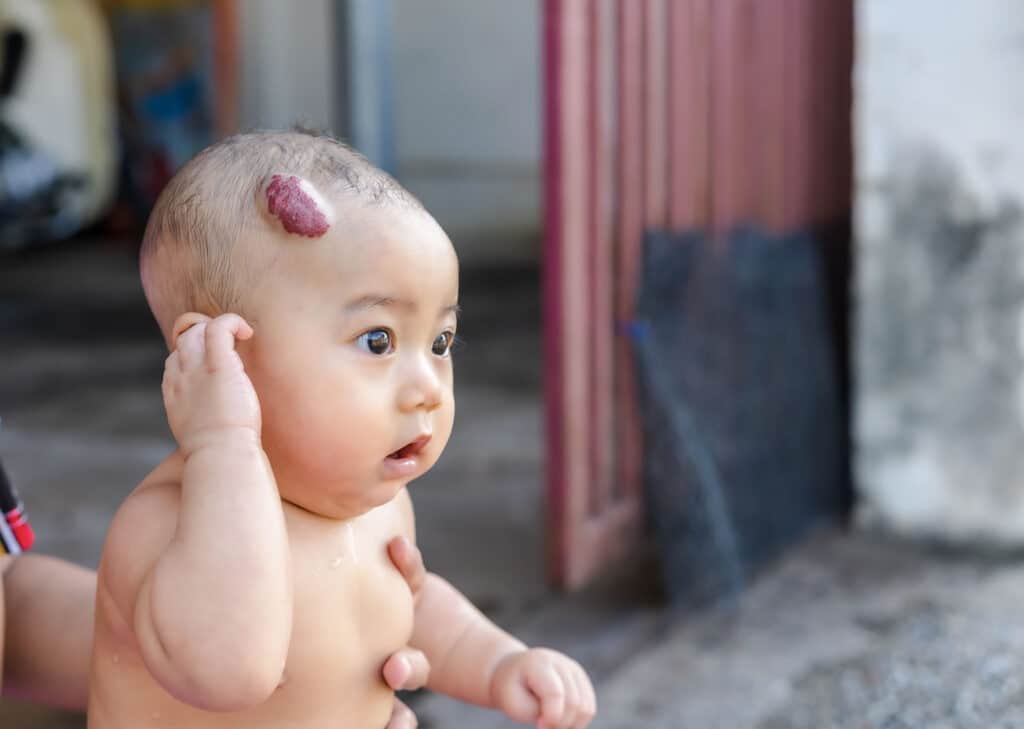 Основываясь на этих данных, бета-блокаторы показывают высокую эффективность и хорошую переносимость, хотя и имеются сообщения о побочных эффектах. При надлежащем контроле за лечением было установлено, что бета-блокаторы доказали свою безопасность и являются лучшей альтернативой системных стероидов
Основываясь на этих данных, бета-блокаторы показывают высокую эффективность и хорошую переносимость, хотя и имеются сообщения о побочных эффектах. При надлежащем контроле за лечением было установлено, что бета-блокаторы доказали свою безопасность и являются лучшей альтернативой системных стероидов
Младенческая гемангиома (МГ) – наиболее частая опухоль раннего детства со средней частотой встречаемости около 5-10%. Большинство МГ подвергается быстрому размножению во время младенчества, особенно в первые недели и месяцы жизни, с последующей медленной инволюцией в течение следующих нескольких лет. Так как инволюция происходит самопроизвольно, большая часть МГ не требует лечения. Клинические характеристики, включающие в себя размер, расположение и подтип (например, сегментарный или с преобладанием дермального компонента), могут предрасполагать к осложнениям, включающим в себя постоянное уродство, изъязвление и функциональные нарушения, ведущие к значимой смертности. Лечение назначается с целью снижения смертности и предотвращению или минимализации осложнений.
До недавнего времени кортикостероиды в различных формах, включая топические, внутриочаговые или наиболее часто системные были основой лечения МГ; однако ответ на терапию варьировал. Кроме того, побочные эффекты системных стероидов, такие как развитие признаков кушингоида, гастроэзофагеальный рефлюкс, гипертензия, задержка роста и повышенная чувствительность к инфекции были главными факторами при принятии решения, стоит ли начинать лечение или нет.
В 2008г. Labreze et al. сообщили о случайном благоприятном наблюдении, что пропранолол, неселективный бета-блокатор был эффективен при лечении 11 пациентов с МГ. С того момента вышло в свет более 200 статей, посвященных использованию бета-блокаторов при МГ – и системных и топических, которые произвели революцию в терапевтическом подходе при данном частом заболевании.
Патогенез МГ
МГ – доброкачественная неоплазия эндотелиальных клеток. На протяжение десятилетий считалось, что сосудистые опухоли были проявлением ангиогенеза, т. е. разветвлением новых кровеносных сосудов от уже существующих. Но последние развивающиеся исследования указывают, что они могут развиваться через васкулогенез – образование кровеносных сосудов из клеток-предшественников. Локальная или системная гипоксемия может быть общим знаменателем при росте гемангиомы. И плацентарные и перинатальные аномалии могут быть потенцирующими факторами, которые вызывают увеличение образования сосудов и, т.о., вносят вклад в развитие МГ.
е. разветвлением новых кровеносных сосудов от уже существующих. Но последние развивающиеся исследования указывают, что они могут развиваться через васкулогенез – образование кровеносных сосудов из клеток-предшественников. Локальная или системная гипоксемия может быть общим знаменателем при росте гемангиомы. И плацентарные и перинатальные аномалии могут быть потенцирующими факторами, которые вызывают увеличение образования сосудов и, т.о., вносят вклад в развитие МГ.
В последние годы несколько обзорных статей суммировали многие успехи в патогенезе МГ. Эндотелиальный фактор роста сосудов (Vascular endothelial growth factor — VEGF) играет центральную роль в пролиферации гемангиом. Другое заметное понимание процессов – обнаружение того, что клетки предшественницы эндотелиальных клеток МГ имеют фетальный фенотип с возможностью трансформации в адипоциты чаще, чем постнатальный. Хотя еще необходимо большое число работ, раскрытие патогенеза МГ происходит гораздо большими темпами в последние десять лет и в половину быстрее, чем это было до сих пор.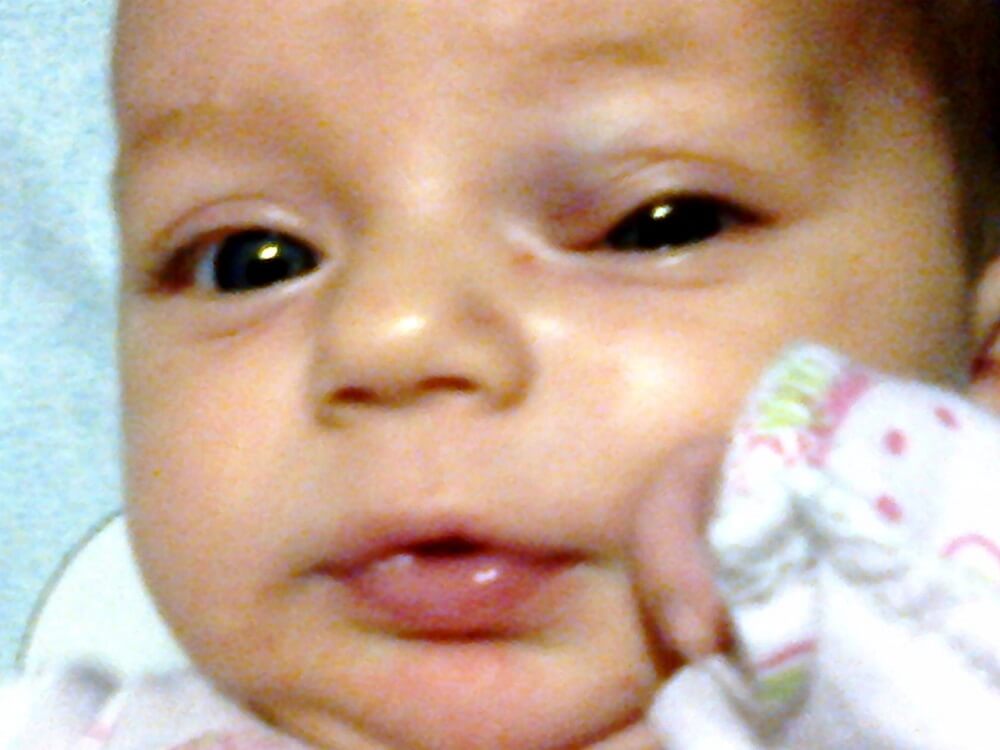
Механизм действия бета-блокаторов при МГ
Точные механизмы действия бета-блокаторов до конца не понятны, но предполагается, что ингибиция роста происходит минимум по 4 механизмам: вазоконстрикция, ингибиция ангио- или васкулогенеза, индукция апоптоза и привлечение в гемангиому эндотелиальных клеток-предшественников. Следует отметить, что бета-адренэргические рецепторы экспрессируются на эндотелиальных клетках МГ, которые в избытке находятся при пролиферативной фазе МГ.
Сосудистый тонус является результатом комплекса взаимодействий различных хемокинов и их соединения с рецепторами на поверхности эндотелиоцитов. Несколько исследований продемонстрировали, что активация бета-адренэргических рецепторов приводит к вазодилятации. Использование бета-блокаторов для уменьшения проявления адреналин-опосредованной активации бета-рецепторов привело к сужению сосудов, что в свою очередь привело к снижению кровотока внутри гемангиомы. Часто в течение нескольких дней или даже часов пропанолол клинически может вызывать заметное изменение цвета, а также плотности МГ.
Активация бета-адренэргических рецепторов ведет к увеличению высвобождения VEGF, что запускает и ангио- и васкулогенез в МГ. Ингибиция этих рецепторов бета-блокаторами приводит к снижению продукции VEGF, тем самым ограничивая пролиферацию клеток сосудов и вероятность полностью прекращая рост.
Бета-адренэргичекие рецепторы также играют роль в апоптозе. Блокада бета-рецепторов показала индукцию апоптоза в культуре эндотелиальных клеток, что вносит свой вклад в эффективность пропранолола при лечении МГ. Дополнительно новейшие публикации сообщают, что бета-блокаторы могут также запускать инволюцию МГ через регуляцию ренин-ангиотензиновой системы. Кроме того, бета-блокаторы могут снижать миграцию эндотелиальных клеток-предшественников, что предотвращает миграцию в зоны, предрасположенные к развитию гемангиомы.
Хотя бета-блокаторы (пока еще) не одобрены FDA для лечения МГ, в более чем 200 статьях сообщается об их использовании более чем на 1200 пациентах. Большинство – это единичные клинические случаи или малые серии с различными клиническими условиями, дозами, длительностью и оценкой результатов. На сегодняшний день имеется одно рандомизированное контролируемое исследование на 40 детях с МГ, которые получали или пропанолол 2мг/кг/ежедневно, разделенный на 3 приема или плацебо. В группе пропранолола дети младше 6 месяцев и дети старше 5 лет показали уменьшение объема, возвышения и улучшение окраски при локализованной или сегментарной МГ с прекрасной переносимостью. Были опубликованы 2 сравнительных исследования пропранолола и кортикостероидов. Первое исследование, ретроспективный обзор, прослеживало 110 пациентов, леченных или пропранололом или кортикостероидами. Пропранолол показал большую клиническую эффективность, чем оральные стероиды с лучшей переносимостью и меньшим количеством нежелательных эффектов, что привело меньшему числу хирургических вмешательств. Во втором исследовании 12 пациентов с МГ, пролеченные пропранололом, ретроспективно совпадали по типу, локализации, размеру и возрасту начала лечения с пролеченными преднизолоном. Пропранолол показал свое превосходство, основанное на серии фотографий, при сравнении с преднизолоном на 1, 2 и 6 месяц лечения.
На сегодняшний день имеется одно рандомизированное контролируемое исследование на 40 детях с МГ, которые получали или пропанолол 2мг/кг/ежедневно, разделенный на 3 приема или плацебо. В группе пропранолола дети младше 6 месяцев и дети старше 5 лет показали уменьшение объема, возвышения и улучшение окраски при локализованной или сегментарной МГ с прекрасной переносимостью. Были опубликованы 2 сравнительных исследования пропранолола и кортикостероидов. Первое исследование, ретроспективный обзор, прослеживало 110 пациентов, леченных или пропранололом или кортикостероидами. Пропранолол показал большую клиническую эффективность, чем оральные стероиды с лучшей переносимостью и меньшим количеством нежелательных эффектов, что привело меньшему числу хирургических вмешательств. Во втором исследовании 12 пациентов с МГ, пролеченные пропранололом, ретроспективно совпадали по типу, локализации, размеру и возрасту начала лечения с пролеченными преднизолоном. Пропранолол показал свое превосходство, основанное на серии фотографий, при сравнении с преднизолоном на 1, 2 и 6 месяц лечения. Пациенты из группы пропанолола продемонстрировали хороший или прекрасный ответ на лечение.
Пациенты из группы пропанолола продемонстрировали хороший или прекрасный ответ на лечение.
Большинство этих статей было включено в 2 систематических обзора, опубликованных в конце 2012. Хотя использовались несколько разные методики, были получены одинаковые результаты, поддерживающие значительную эффективность бета-блокаторов при лечении МГ. Первый обзор оценивал результаты исследований, сравнивающих кортикостероиды и пропранолол. Этот метаанализ показал объединенную частоту откликов на лечение кортикостероидами равную 69% против 97% у пропранолола (p
Относительно большое исследование (42 пациента) сообщило об эффективности пропранолола у пациентов с МГ, которые были вне пролиферативной стадии роста (например, пациенты старше 12 месяцев или с документированным прекращением роста опухоли). Пропранолол в средней дозе 2,1мг/кг/в день показал свою эффективность в снижении клинических проявлений МГ у детей до 10 лет – статистических значимая находка, которая свидетельствует об эффективности пропранолола в инициации инволюции МГ.
Гемангиомы в особых анатомических областях
Поражение некоторых анатомических областей (глазница, дыхательные пути, печень) может вести к нарушению функций. Систематический обзор, сфокусированный на применении пропранолола в периокулярной области, показал эффективность у 96 из 97 пациентов. Метаанализ, рассматривающий применение пропранолола при гемангиоме дыхательных путей, объединил 13 исследований с 36 пациентами и продемонстрировал эффективность при данной локализации; дополнительно была показана большая эффективность по сравнению со стероидами. Несколько случаев сообщили об эффективности пропранолола при гемангиоматозе (в частности, гемангиоме печени). Одно исследование отмечало улучшение у 8 детей с диффузным гемангиоматозом и поражением печени. В случаях, где сердечная недостаточность сочеталась с гипотиреодизмом и была следствием общего процесса, также отмечалось полное излечение.
Изъязвление
Изъязвление, которое является наиболее частым осложнением МГ, может вызывать значительную смертность из-за развития серьезной боли, кровотечения, рубцевания и риска инфекций.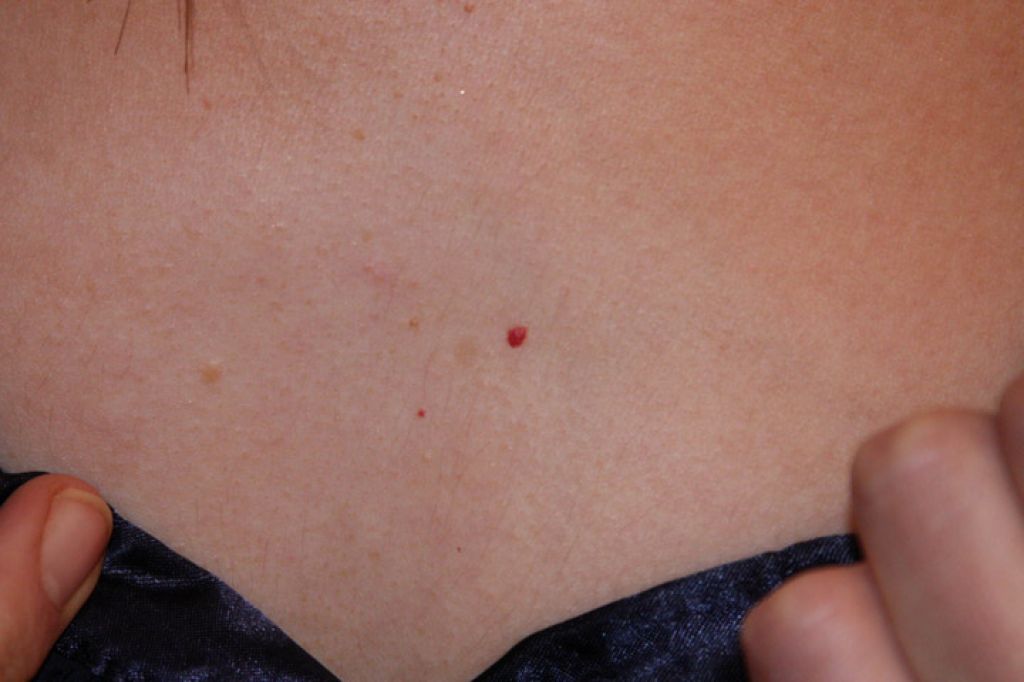 Последние исследования на 33 детях с изъязвленной МГ (76% ранее получали лечение без эффекта), которых лечили пропранололом 2-3мг/кг/в день. Полное выздоровление отмечалось в среднем через 5,7 недель, среднее время для достижения контроля за болью заняло 14,5 дней. Тем не менее, у 4 детей возник рецидив после завершения терапии.
Последние исследования на 33 детях с изъязвленной МГ (76% ранее получали лечение без эффекта), которых лечили пропранололом 2-3мг/кг/в день. Полное выздоровление отмечалось в среднем через 5,7 недель, среднее время для достижения контроля за болью заняло 14,5 дней. Тем не менее, у 4 детей возник рецидив после завершения терапии.
Повторный рост
Существуют несколько сообщений о повторном росте или рецидиве после отмены пропранолола. В систематическом обзоре Marqueling et al. наблюдали повторный рост в 17%. Последнее исследование сообщает об этом у 5 из 26 пациентов (19%). Время от прекращения приема лекарства до рецидива варьирует от 0 до 6 месяцев, отмечается рост глубокого компонента большинства МГ. Повторный рост характерен для ранней отмены препарата или продолжительной пролиферативной фазы МГ. Предрасполагающие факторы еще не известны, но проводятся исследования в этом направлении с целью лучшего понимания этих факторов, которые могут выявить детей с повышенным риском рецидива.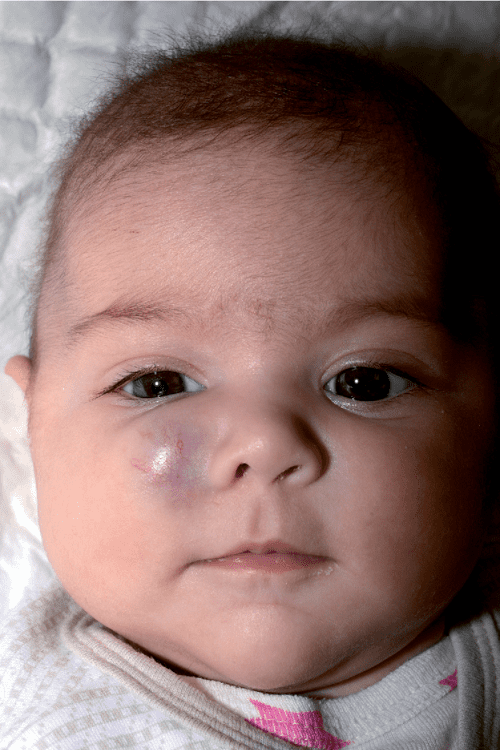
Побочные эффекты
Пропранолол длительное время используется у детей при различных состояниях, включая суправентрикулярную тахикардию у новорожденных и младенцев, неонатальный гипертиреодизим и аритмии. Дозы находятся в интервале от 1 до 8 мг/кг/в день. Этот опыт сочетается с тем, что лечение МГ безопасно и пациенты переносят дозы для лечения МГ (1-2 мг/кг/в день) с минимальными побочными явлениями. В последнем систематическом обзоре сообщалось о 371 побочном эффекте среди 1189 пациентов. Хотя этот обзор не дает точных процентов, т.к. исследования не сообщили о них, возможно определить эту частоту. Наиболее частые побочные эффекты: нарушение сна (136 пациентов), акроцианоз (61 пациент), гипотония (39 пациентов, хотя 5 у она была признана «симптоматической»), брадикардия (8 пациентов, 1 – «симптоматическая»), побочные эффекты со стороны дыхательной системы (инфекции, свистящее и стридорозное дыхание – 35 пациентов). Наиболее опасным побочным эффектом пропранолола была симптоматическая гипогликемия, которая отмечалась у 4 пациентов, у одного из которых развились гипогликемические припадки. Блокада бета-рецепторов может вести к гипогликемии из-за снижения гликогенолиза, глюконеогенеза и липолиза. Редкие, но потенциально опасные побочные эффекты могут провоцироваться длительными периодами голодания или плохим аппетитом (например, при острой болезни), что может случиться в любой момент лечения. Частое питание, в том числе и соответствующие ингредиенты, и избегание длительных периодов сна может помочь минимизировать риск.
Блокада бета-рецепторов может вести к гипогликемии из-за снижения гликогенолиза, глюконеогенеза и липолиза. Редкие, но потенциально опасные побочные эффекты могут провоцироваться длительными периодами голодания или плохим аппетитом (например, при острой болезни), что может случиться в любой момент лечения. Частое питание, в том числе и соответствующие ингредиенты, и избегание длительных периодов сна может помочь минимизировать риск.
Начало применения пропранолола
Консенсус по началу применения и наблюдению при приеме пропранолола был опубликован. Для детей младше 2 месяцев рекомендуется короткая госпитализация с целью наблюдения при начале лечения пропранолом. Для детей старше 2 месяцев пропранолол может назначаться и контролироваться амбулаторно. С целью исключения любых реактивных болезней дыхательных путей и болезней сердца, а также с целью определения нормальных показателей ЧСС и АД, проводят тщательный сбор анамнеза и проводят физикальный осмотр Начальная дозировка пропанолола – 0,5 мг/кг/в день, разделенная на 3 приема, дозировка медленно повышается до 2 мг/кг/в день. ЧСС и АД контролируют до и после повышения дозировки через 1 и 2 часа, также как и после назначения начальной дозы. Родители должны быть проинформированы о рисках гипогликемии и им должны быть даны рекомендации по кормлению ребенка каждые 4-6 часов.
ЧСС и АД контролируют до и после повышения дозировки через 1 и 2 часа, также как и после назначения начальной дозы. Родители должны быть проинформированы о рисках гипогликемии и им должны быть даны рекомендации по кормлению ребенка каждые 4-6 часов.
Другие бета-блокаторы
Другие бета-блокаторы для лечения МГ находятся в стадии исследования, в т.ч. атенолол, ацебутолол и надолол. Ход сравнительных испытаний эффективности различных веществ с пропранололом уже подготовлен.
Топические бета-блокаторы
Для поверхностных или маленьких МГ, при которых системная терапия может быть не показана, топические бета-блокаторы, особенно тимолол гель, являются доказанной альтернативой. В последних мультицентровых ретроспективных исследованиях продемонстрирована эффективность 0,5-1% тимолола, наносимого 2 раза в день на поверхностную МГ. 72 из 73 пациентов демонстрировали улучшение , средняя продолжительность лечения при этом составляла 3,4 месяца и лечение хорошо переносилось. Однако нужно соблюдать осторожность при использовании топического тимолола из-за его большего потенциала, в 4-10 раз большего чем у пропанолола, а также отсутствия прохождения через печень при чрезкожном попадании в кровоток. На сегодняшний день малое количество тимолола (1 капля 2 раза в день на неповрежденную кожу, покрывающую гемангиому) показало свою эффективность, но точный уровень системной абсорбции не известен. Т.о. должен соблюдаться консервативный и осторожный подход при назначении топического тимолола, пока не появиться дальнейшая информация о потенциальных побочных эффектах.
Однако нужно соблюдать осторожность при использовании топического тимолола из-за его большего потенциала, в 4-10 раз большего чем у пропанолола, а также отсутствия прохождения через печень при чрезкожном попадании в кровоток. На сегодняшний день малое количество тимолола (1 капля 2 раза в день на неповрежденную кожу, покрывающую гемангиому) показало свою эффективность, но точный уровень системной абсорбции не известен. Т.о. должен соблюдаться консервативный и осторожный подход при назначении топического тимолола, пока не появиться дальнейшая информация о потенциальных побочных эффектах.
Пропранолол и другие бета-блокаторы произвели революцию в лечении МГ и открыли новые аспекты патофизиологии и лечения этой болезни. В данный момент пропранолол – неоспоримо эффективный препарат, тем не менее, необходимо пролить свет на механизм действия, подтвердить оптимальную дозу, уточнить продолжительность лечения и его безопасность, а также определить риски повторного роста МГ.
Лечение гемангиомы, в том числе у детей
Гемангиома – это доброкачественное разрастание сосудов. В ряде случаев в патологический процесс вовлекаются и другие ткани – мышечные и нервные волокна, подкожная жировая клетчатка, клетки гепатоцитов печени. Гемангиома не является злокачественным образованием, хотя и может значительно увеличиваться в период активного роста.
В ряде случаев в патологический процесс вовлекаются и другие ткани – мышечные и нервные волокна, подкожная жировая клетчатка, клетки гепатоцитов печени. Гемангиома не является злокачественным образованием, хотя и может значительно увеличиваться в период активного роста.
Как узнать?
В большинстве случаев гемангиома располагается над кожей на лице или шее – тогда говорят об опухоли капилляров. Такие разрастания достаточно заметны – это может быть родимое пятно, небольшая родинка или крупная аномалия розового и красного цвета. Как правило, она не доставляет болевых ощущений, скорее, являясь косметическим дефектом. Сложнее определить глубокую гемангиому, расположенную подкожно – она может иметь синеватый цвет и напоминать последствия ушиба. Гемангиому бывает сложно дифференцировать от родинок или кандиллом (бородавок). Характерная особенность – быстрый рост в активной фазе. В отличие от других новообразований, гемангиомы не имеют свойства перерождаться в злокачественную опухоль.
Самый сложный случай – гемангиома внутренних органов. Наиболее часто встречаются сосудистые разрастания в печени, но поражаются также мышцы или, иногда, костная ткань. Такие гемангиомы могут существовать годами и выявляются, как правило, случайно, во время общего обследования.
Откуда появляется гемангиома?
Причины гемангиомы до конца не выяснены. Предполагают влияние наследственности, различных заболеваний, внешних факторов, например, длительного нахождения на солнце – но четкой статистики не существует. Гемангиома может быть как врожденной, так и появиться уже и у взрослого человека.
Лечение, удаление гемангиом
Гемангиомы отличаются полным циклом развития – они самостоятельно появляются, разрастаются и также самостоятельно исчезают. Проблема в том, что период обратного развития гемангиомы может занимать длительный период – несколько лет. Если опухоль мешает нормальной жизнедеятельности и является значительным косметически дефектом, то стоит подумать о лечении гемангиомы – благо сейчас доступны малотравматичные и результативные методы.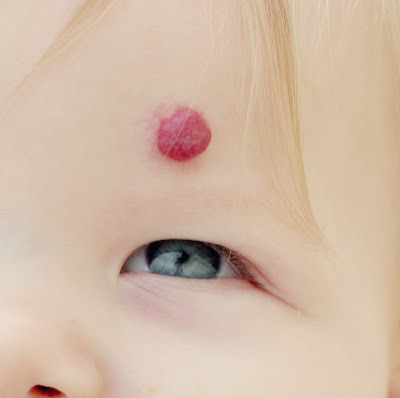 На помощь в лечении гемангиом приходят современные технологии. Самый эффективный на сегодня метод – коагуляция поврежденных сосудов лазером. Фактически, хирургическое удаление надкожных гемангиом уже ушло в прошлое – лазер действует быстрее, минимизирует риск рецидива, не оставляет следов.
На помощь в лечении гемангиом приходят современные технологии. Самый эффективный на сегодня метод – коагуляция поврежденных сосудов лазером. Фактически, хирургическое удаление надкожных гемангиом уже ушло в прошлое – лазер действует быстрее, минимизирует риск рецидива, не оставляет следов.
Отдельно обсуждается лечение гемангиом в детском возрасте. К 5- 10 годам такие образования проходят сами, поэтому лечение назначается только в случае крупных размеров опухоли и значительной помехи функциям других органов.
Резекция (хирургическое удаление) требуется при внутренних гемангиомах. Показанием для операции является гемангиома печени или крупных сосудов, если есть риск нарушения тока крови из-за опухоли.
В чем опасность?
В абсолютном большинстве случаев гемангиомы неопасны сами по себе. Они не дают метастаз и не вызывают изменений в клеточной памяти, как опухоли. Риск представляют последствия разрастания сосудов:
- Ограничений функций близлежащих органов.

При неудачном расположении, а также просто сильном разрастании опухоли, гемангиомы могут нарушать нормальное функционирование того или иного органа.
при локализации в районе века. Внимания заслуживают гемангиомы крупных вен и артерий – они встречаются достаточно редко, но при разрастании могут
перекрыть просвет сосуда, остановив ток крови, что является потенциально опасным для жизни состоянием. Не менее опасной может быть потеря эластичности
стенки сосуда. - Инфицирование.
Надкожные гемангиомы достаточно легко повредить, что делает их воротами для проникновения инфекции. При некоторых состояниях, например, сахарном
диабете, гемангиомы могу изъявляться и долго не заживать, вызывая поражение соседних тканей. - Низкая свертываемость крови.
Крупные гемангиомы могут вызывать ответную реакцию организма – не зная, как распознать аномалию, наша кроветворная система начинает бороться с
опухолью, как с обычным повреждением сосудов, поставляя тромбоциты для заживления. Постоянный расход тромбоцитов провоцирует состояние тромбоцитопении
Постоянный расход тромбоцитов провоцирует состояние тромбоцитопении
– их недостатка в крови, что ведет к снижению свертываемости в тех случаях, когда она действительно нужна. - Внутреннее кровотечение.
Наибольший риск представляет собой разрыв гемангиомы печени, который отличается обширным кровотечением. Это неотложное состояние, требующее
немедленного хирургического вмешательства. Такой разрыв, как правило, происходит в результате тупой травмы – удара в правое подреберье; достаточно
редко встречаются и случаи самостоятельного вскрытия гемангиомы при сопутствующих заболеваниях. Прогноз зависит от размера и расположения опухоли.
Обращаясь к специалисту за лечением гемангиомы, постарайтесь наиболее полно описать все особенности своего состояния. При каких обстоятельствах возникла опухоль, сколько лет она у вас существует, есть ли на теле другие образования? Все это поможет поставить верный диагноз и подобрать наиболее эффективные метод лечения гемангиомы.
Стоит ли беспокоиться о гемангиомах у вашего ребенка?
Написано WebAdmin . Опубликовано в Без рубрики
Если у вашего ребенка есть родимое пятно, вам, вероятно, не о чем беспокоиться. Родимые пятна вызывают мало проблем. Однако один тип родимого пятна, называемый гемангиомой, может иметь осложнения. Некоторые гемангиомы могут угрожать здоровью вашего ребенка, если их не лечить или не удалять. Читайте дальше, чтобы узнать больше о гемангиомах и о том, когда они могут нуждаться в лечении.
Что такое гемангиомы?
Гемангиомы – это родимые пятна с высокой концентрацией кровеносных сосудов. Обычно они существуют прямо под поверхностью кожи, но могут набухать и выше уровня поверхности. Они выглядят как ярко-красные пятна. Некоторые из них равномерно круглые и расположены в одной области, а другие сегментированы и распределены по большей площади.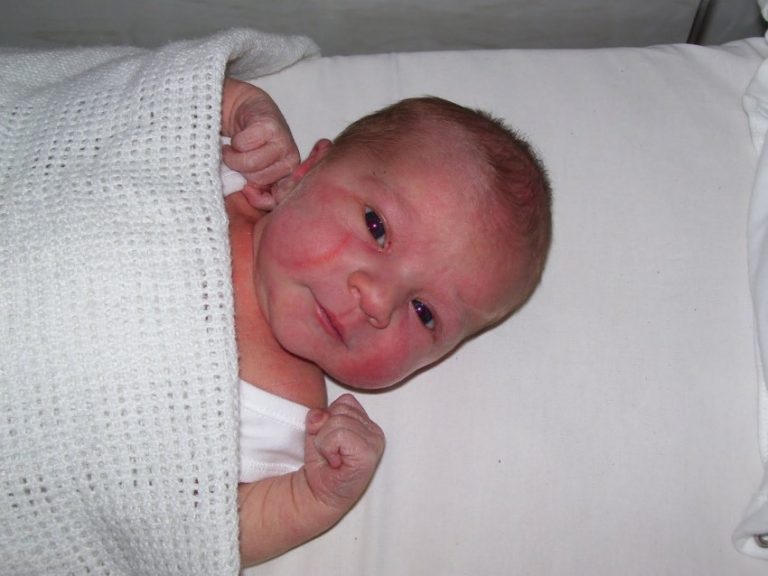
У вашего ребенка может быть гемангиома при рождении, но большинство гемангиом развиваются в течение нескольких недель и месяцев после рождения. Как только они появляются, они проходят фазу быстрого роста, которая обычно достигает пика, когда ребенку от шести до девяти месяцев. Некоторые гемангиомы за это время становятся очень большими. Затем гемангиома стабилизируется на срок до 10 лет, прежде чем она уменьшится в размерах и исчезнет.
Причина появления этих пятен скопления кровеносных сосудов неизвестна. Тем не менее, девочки, близнецы и недоношенные дети имеют более высокий шанс получить их. У некоторых детей с диагнозом гемангиома есть другие члены семьи, которые имеют или имели такое же заболевание. Состояние не имеет известной связи с чем-либо, что мать ела или делала во время беременности.
Как гемангиомы влияют на здоровье?
Большинство гемангиом поверхностны и только выглядят проблемными. Однако другие могут вызвать проблемы. Вот некоторые осложнения, которые гемангиомы могут вызвать у некоторых детей.
Язвы
Некоторые гемангиомы превращаются в язвы, которые могут стать болезненными и оставить шрам. Если они расположены вокруг рта, эти язвы могут затруднить прием пищи. У вашего ребенка могут быть проблемы с повседневной деятельностью. Даже мочеиспускание и дефекация могут быть затруднены в зависимости от расположения гемангиомы. Некоторые язвы инфицируются.
Заложенный нос и рот
Некоторые кожные гемангиомы могут достигать таких размеров, что могут блокировать нос и рот. Большие гемангиомы могут мешать ребенку есть, пить или дышать.
Проблемы со зрением
Если гемангиома находится на глазу или рядом с ним, это может ухудшить развитие зрения вашего ребенка. У многих детей с гемангиомами век развивается астигматизм.
У многих детей с гемангиомами век развивается астигматизм.
Проблемы с дыханием
Помимо проблем с дыханием, вызванных заложенностью носа и рта, у некоторых младенцев развиваются внутренние гемангиомы в легких и горле. Эти внутренние гемангиомы могут блокировать поток воздуха в легкие и из них. Младенцы с множественными гемангиомами имеют повышенный риск серьезных внутренних гемангиом.
Чрезмерное кровотечение
Гемангиомы содержат аномально большое количество кровеносных сосудов. Они могут вызвать проблемы с кровотечением, если сломаны или изъязвлены.
Как лечат гемангиомы?
Большинству гемангиом лечение не требуется. Тем не менее, ваш врач или дерматолог должны следить за ними. Большие и опасные гемангиомы, которые влияют на зрение, дыхание или имеют высокий риск кровотечения, могут нуждаться в помощи. Хирургия может удалить более крупные гемангиомы, представляющие риск для здоровья вашего ребенка. Тонкие гемангиомы могут поддаваться лазерной хирургии.
Тонкие гемангиомы могут поддаваться лазерной хирургии.
Врач и дерматолог могут назначить лекарства, помогающие уменьшить гемангиому. Глазные капли и кремы могут уменьшить гемангиому в достаточной степени, чтобы уменьшить осложнения и потребность в пероральных препаратах. Если ваш ребенок нуждается в пероральных препаратах, бета-блокаторы являются первым выбором при этом заболевании.
Некоторые гемангиомы выглядят хуже, чем они есть на самом деле. К счастью, большинство гемангиом не вызывают проблем. Однако, если у вас есть опасения по поводу гемангиомы или любого другого родимого пятна, позвоните в отдел дерматологии и хирургии кожи Восточной Каролины, PLLC. Мы можем осмотреть гемангиому, чтобы определить, нуждается ли она в лечении. Свяжитесь с нами сегодня.
Гемангиома печени: Медицинская энциклопедия MedlinePlus
URL этой страницы: //medlineplus.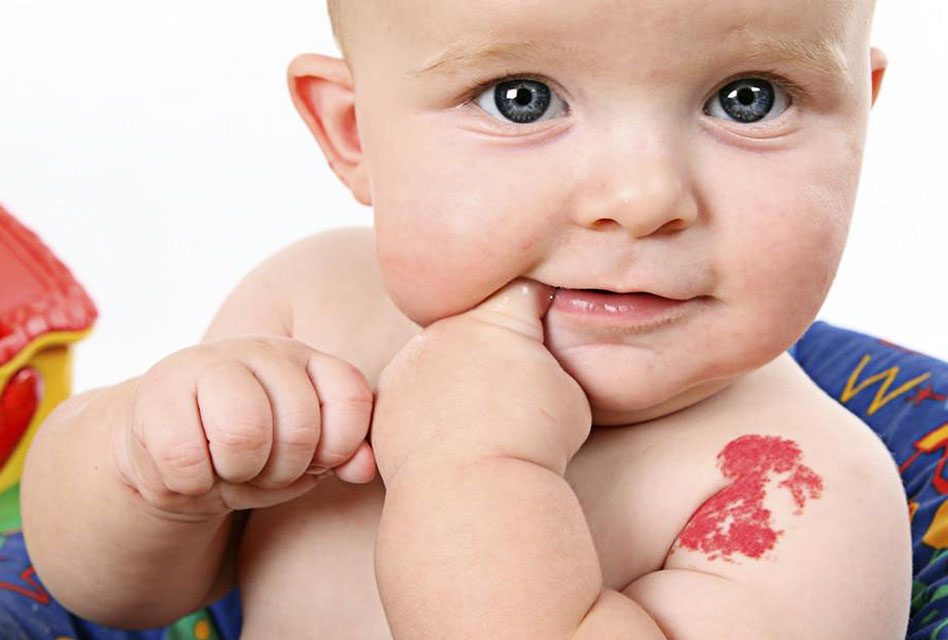 gov/ency/article/000243.htm
gov/ency/article/000243.htm
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Гепатическая гемангиома представляет собой образование в печени, состоящее из расширенных кровеносных сосудов. Это не рак.
Гепатическая гемангиома является наиболее распространенным типом новообразования печени, не вызванным раком. Это может быть врожденный дефект.
Гемангиомы печени могут возникнуть в любое время. Они наиболее распространены у людей в возрасте от 30 до 50 лет. Женщины получают эти массы чаще, чем мужчины. Массы часто бывают больше по размеру.
У младенцев может развиться тип гемангиомы печени, называемый доброкачественной детской гемангиоэндотелиомой. Это также известно как многоузловой печеночный гемангиоматоз. Это редкая доброкачественная опухоль, связанная с высоким уровнем сердечной недостаточности и смертностью у младенцев. У младенцев чаще всего диагностируют к 6 месяцам.
Некоторые гемангиомы могут вызывать кровотечение или нарушать функцию органа. Большинство из них не вызывают симптомов. В редких случаях гемангиома может разорваться.
В большинстве случаев состояние не обнаруживается до тех пор, пока по какой-либо другой причине не будут сделаны снимки печени. Если гемангиома разрывается, единственным признаком может быть увеличение печени.
Babies with benign infantile hemangioendothelioma may have:
- A growth in the abdomen
- Anemia
- Signs of heart failure
The following tests may be performed:
- Blood tests
- CT scan of the liver
- Ангиограмма печени
- МРТ
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ)
- УЗИ брюшной полости
Большинство этих опухолей лечат только при постоянной боли.
Лечение детской гемангиоэндотелиомы зависит от роста и развития ребенка. Могут потребоваться следующие виды лечения:
- Введение материала в кровеносный сосуд печени для его закупорки (эмболизация)
- Перевязка (перевязка) печеночной артерии
- Лекарства от сердечной недостаточности
- Операция по удалению опухоли
Хирургия может излечить опухоль у младенца, если она находится только в одной доле печени. Это можно сделать, даже если у ребенка сердечная недостаточность.
Это можно сделать, даже если у ребенка сердечная недостаточность.
Беременность и препараты на основе эстрогена могут вызывать рост этих опухолей.
В редких случаях опухоль может разорваться.
Гемангиома печени; гемангиома печени; Кавернозная гемангиома печени; инфантильная гемангиоэндотелиома; Многоузловой печеночный гемангиоматоз
- Гемангиома — ангиограмма
- Гемангиома — КТ
- Органы пищеварительной системы
Ди Бишелье А.М., Бефелер А.С. Опухоли и кисты печени. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология/диагностика/лечение . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 96.
Джавед А.А., Вайс М.Дж. Лечение гемангиом печени. В: Кэмерон Дж. Л., Кэмерон А. М., ред. Текущая хирургическая терапия . 13-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: 365-369.
Мендес до н.