Содержание
Коклюш (для родителей)
Что такое коклюш?
Коклюш (коклюш) — инфекция дыхательной системы, вызываемая бактериями Bordetella pertussis. Это в основном поражает детей в возрасте до 6 месяцев, которые еще не полностью защищены иммунизацией, и детей в возрасте от 11 до 18 лет, чей иммунитет начал ослабевать.
Коклюшный (HOO-ping) кашель вызывает сильные приступы кашля, которые иногда могут заканчиваться коклюшем, когда ребенок делает вдох.
Каковы признаки и симптомы коклюша?
Первые симптомы коклюша сходны с симптомами обычной простуды:
- насморк
- чихание
- легкий кашель
- субфебрильная лихорадка
Примерно через 1–2 недели сухой раздражающий кашель переходит в приступы кашля, которые могут длиться более минуты. Во время заклинания ребенок может стать красным или фиолетовым. В конце заклинания ребенок может издавать характерный коклюшный звук при вдохе или рвоту.
У многих младенцев и детей младшего возраста с коклюшем наблюдаются приступы кашля и сопровождающий их коклюш, но не у всех. А иногда младенцы не кашляют и не кричат, как дети постарше. Младенцы могут выглядеть так, как будто они задыхаются, у них может покраснеть лицо, и они могут фактически перестать дышать (это называется апноэ). Во время очень плохих заклинаний их лицо может стать фиолетовым или синим на несколько секунд.
А иногда младенцы не кашляют и не кричат, как дети постарше. Младенцы могут выглядеть так, как будто они задыхаются, у них может покраснеть лицо, и они могут фактически перестать дышать (это называется апноэ). Во время очень плохих заклинаний их лицо может стать фиолетовым или синим на несколько секунд.
Взрослые и подростки могут иметь более легкие или другие симптомы, такие как продолжительный кашель (а не приступы кашля) или кашель без коклюша.
Как диагностируется коклюш?
Позвоните врачу, если вы подозреваете, что у вашего ребенка коклюш. Врач соберет анамнез и проведет осмотр, а также может взять образцы слизи из носа и горла для проверки в лаборатории. Они также могут заказать анализы крови и рентген грудной клетки.
Как лечится коклюш?
Врачи лечат коклюш антибиотиками. Считается, что антибиотики лучше всего сокращают продолжительность инфекции, когда люди принимают их на ранней стадии болезни, до начала приступов кашля. Но даже если их начать позже, антибиотики важны, потому что они могут остановить распространение инфекции на других. Если у кого-то в вашей семье коклюш, спросите врача, нужны ли профилактические антибиотики или бустеры вакцины для других членов семьи.
Но даже если их начать позже, антибиотики важны, потому что они могут остановить распространение инфекции на других. Если у кого-то в вашей семье коклюш, спросите врача, нужны ли профилактические антибиотики или бустеры вакцины для других членов семьи.
Некоторым детям с коклюшем требуется лечение в больнице. Младенцы и дети младшего возраста с большей вероятностью будут госпитализированы, потому что они подвержены большему риску таких проблем, как пневмония. Другие возможные проблемы включают затрудненное дыхание, периоды апноэ, потребность в кислороде (особенно во время кашля) и обезвоживание.
Коклюш может быть опасен для жизни детей младше 6 месяцев, поэтому им почти всегда требуется стационарное лечение. В больнице детям может потребоваться отсасывание для очистки дыхательных путей. За их дыханием будут внимательно следить, и при необходимости они получат кислород. Ребенку, у которого есть признаки обезвоживания или проблемы с едой, могут вводить жидкости внутривенно. Будут приняты меры для предотвращения распространения инфекции среди других пациентов, персонала больницы и посетителей.
Будут приняты меры для предотвращения распространения инфекции среди других пациентов, персонала больницы и посетителей.
Заразен ли коклюш?
Коклюш очень заразен. Бактерии распространяются от человека к человеку через крошечные капли жидкости из носа или рта инфицированного человека. Они могут попасть в воздух, когда человек чихает, кашляет или смеется. Другие могут заразиться, вдыхая капли или получая капли на руки, а затем прикасаясь ко рту или носу.
Инкубационный период (время между заражением и появлением симптомов) коклюша обычно составляет от 7 до 10 дней, но может достигать 21 дня.
Инфицированные люди наиболее заразны на самых ранних стадиях болезни в течение примерно 2 недель после начала кашля. Лечение антибиотиками сокращает период контагиозности до 5 дней после начала лечения.
Как долго длится коклюш?
Коклюш обычно вызывает симптомы простуды, которые длятся от 1 до 2 недель, после чего следует до 3 месяцев сильный кашель.
Последний этап состоит из нескольких недель выздоровления с постепенным исчезновением симптомов. У некоторых детей период восстановления может длиться месяцами.
Чем могут помочь родители?
Если ваш ребенок лечится от коклюша в домашних условиях, давайте антибиотики строго по графику, назначенному врачом. Назначение лекарства от кашля, вероятно, не поможет, так как даже самые сильные обычно не могут облегчить приступы кашля при коклюше. Кашель на самом деле является способом организма очистить дыхательные пути. (Из-за потенциальных побочных эффектов лекарства от кашля никогда не рекомендуются для детей младше 6 лет.)
Во время выздоровления дайте ребенку отдохнуть в постели и используйте увлажнитель с прохладным туманом, чтобы успокоить раздраженные легкие и дыхательные пути. (Следуйте инструкциям по поддержанию его в чистоте и отсутствии плесени.) Держите свой дом подальше от раздражителей, которые могут вызвать приступы кашля, таких как аэрозольные спреи; табачный дым; и дым от приготовления пищи, каминов и дровяных печей.
У детей с коклюшем может быть рвота, они могут мало есть или пить из-за кашля. Предлагайте более частые приемы пищи меньшими порциями и поощряйте ребенка пить много жидкости. Следите за признаками обезвоживания, такими как жажда, раздражительность, беспокойство, упадок сил, запавшие глаза, сухость или липкость во рту и языке, сухость кожи, плач без слез и меньшее количество походов в туалет в туалет (у младенцев меньше мокрые подгузники).
Можно ли предотвратить коклюш?
Коклюш можно предотвратить с помощью вакцины против коклюша, которая является частью иммунизации DTaP (против дифтерии, столбняка, бесклеточного коклюша).
Вакцинация DTaP обычно проводится пятью дозами до достижения ребенком шестилетнего возраста. Для дополнительной защиты на случай ослабления иммунитета детям в возрасте 11–18 лет следует сделать прививку новой комбинированной бустера (называемой Tdap), в идеале в возрасте 11–12 лет.
Бустерная вакцина Tdap аналогична вакцине DTaP, но с более низкими концентрациями дифтерийной и коклюшной вакцины. Взрослые, которые не получили его в подростковом или подростковом возрасте, также должны получить его. Также рекомендуется всем беременным женщинам во второй половине каждой беременности для защиты новорожденных.
Взрослые, которые не получили его в подростковом или подростковом возрасте, также должны получить его. Также рекомендуется всем беременным женщинам во второй половине каждой беременности для защиты новорожденных.
Получение вакцины особенно важно для людей, тесно контактирующих с младенцами. Это связано с тем, что у детей могут быть серьезные и даже опасные для жизни проблемы из-за коклюша. Иммунитет взрослых к коклюшу со временем ослабевает, поэтому, когда они получают прививку, они также защищают своих младенцев и детей от инфекции.
Как и для всех календарей прививок, существуют важные исключения и особые обстоятельства. Ваш врач будет иметь самую последнюю информацию.
Людям, проживающим или имеющим тесный контакт с больным коклюшем, следует получать антибиотики для предотвращения распространения болезни, даже если они уже были привиты против него. Маленьким детям, которые не получили все 5 доз вакцины, может потребоваться бустерная доза, если они контактировали с больным коклюшем.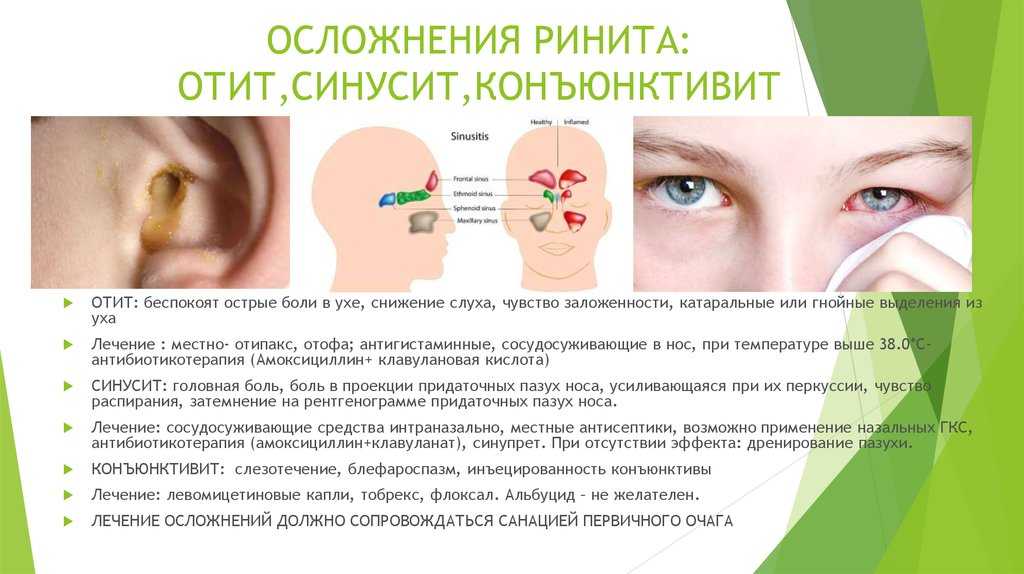
Когда следует звонить врачу?
Позвоните врачу, если вы считаете, что у вашего ребенка коклюш или он находился рядом с больным коклюшем, даже если ваш ребенок уже получил все запланированные прививки от коклюша.
Это особенно важно, если у вашего ребенка продолжительные приступы кашля и:
- При кашле кожа или губы вашего ребенка становятся красными, фиолетовыми или синими.
- У вашего ребенка рвота после кашля.
- После кашля раздается коклюшный звук.
- У вашего ребенка проблемы с дыханием или возможны короткие периоды отсутствия дыхания (апноэ).
- Ваш ребенок кажется очень вялым.
- Вы беспокоитесь, что у вашего ребенка может быть обезвоживание.
Если у вашего ребенка диагностирован коклюш и он лечится дома, немедленно обратитесь за медицинской помощью, если у него проблемы с дыханием или признаки обезвоживания.
Проверил: Yamini Durani, MD
Дата проверки: март 2023 г.
Простуда у младенцев // Middlesex Health
Обзор
Простуда — это вирусная инфекция носа и горла вашего ребенка. Заложенность носа и насморк – основные признаки простуды.
Младенцы особенно подвержены простуде, отчасти потому, что они часто находятся рядом с детьми старшего возраста. Кроме того, у них еще не выработался иммунитет ко многим распространенным инфекциям. В течение первого года жизни у большинства детей бывает от шести до восьми простудных заболеваний. У них может быть даже больше, если они находятся в детских центрах.
Лечение простуды у младенцев включает в себя облегчение их симптомов, например, введение жидкостей, поддержание влажности воздуха и помощь в открытии носовых ходов. Очень маленькие дети должны обратиться к врачу при первых признаках простуды, чтобы убедиться в отсутствии крупа, пневмонии или других более серьезных заболеваний.
Симптомы
Первыми признаками простуды у ребенка часто являются:
- Заложенность носа или насморк
- Выделения из носа, которые вначале могут быть прозрачными, но могут сгущаться и становиться желтыми или зелеными
Другие признаки и симптомы простуды у ребенка могут включать:
- Лихорадка
- Чихание
- Кашель
- Снижение аппетита
- Раздражительность
- Проблемы со сном
- Проблемы с кормлением грудью или употреблением бутылочки из-за заложенности носа
Когда обратиться к врачу
Иммунной системе вашего ребенка потребуется время, чтобы созреть.
Если вашему ребенку меньше 3 месяцев, вызовите врача в начале болезни. У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у вашего ребенка высокая температура.
Если вашему ребенку 3 месяца или больше, позвоните врачу, если ваш ребенок:
- Не мочится столько подгузников, как обычно
- Имеет температуру выше 100,4 F (38 C)
- Кажется, что у него боль в ушах или он необычайно раздражителен
- Глаза красные или появляются желтые или зеленоватые выделения из глаз
- Проблемы с дыханием или свистящее дыхание
- Имеет постоянный кашель
- Густые зеленые выделения из носа в течение нескольких дней
- Есть другие признаки или симптомы, которые вас беспокоят, такие как необычный или тревожный крик или невозможность проснуться, чтобы поесть
Немедленно обратитесь за медицинской помощью, если ваш ребенок:
- Отказывается сосать грудь или принимать жидкости
- Достаточно сильный кашель, вызывающий рвоту или изменение цвета кожи
- Кашляет слизью с примесью крови
- Затрудненное дыхание или синюшность вокруг губ
- Имеет необычно низкую энергию или сонливость
Причины
Простуда — это инфекция носа и горла (инфекция верхних дыхательных путей), которая может быть вызвана одним из более чем 200 вирусов. Наиболее распространены риновирусы.
Наиболее распространены риновирусы.
Вирус простуды попадает в организм вашего ребенка через рот, глаза или нос.
После заражения вирусом ваш ребенок обычно становится невосприимчивым к этому вирусу. Но поскольку так много вирусов вызывают простуду, у вашего ребенка может быть несколько простуд в год и много на протяжении всей жизни. Кроме того, некоторые вирусы не вызывают стойкого иммунитета.
Ваш ребенок может заразиться вирусом через:
- Воздушным путем. Когда больной человек кашляет, чихает или разговаривает, он может напрямую передать вирус вашему ребенку.
- Прямой контакт. Кто-то с простудой, который касается руки вашего ребенка, может передать вирус простуды вашему ребенку, который может заразиться после прикосновения к его или ее глазам, носу или рту.
- Загрязненные поверхности. Некоторые вирусы живут на поверхностях два часа или дольше. Ваш ребенок может заразиться вирусом, прикоснувшись к зараженной поверхности, например к игрушке.

Факторы риска
Несколько факторов повышают риск простуды у младенцев.
- Незрелая иммунная система. Младенцы по своей природе подвержены риску простудных заболеваний, потому что они еще не подвергались воздействию или не выработали устойчивость к большинству вызывающих их вирусов.
- Воздействие на других детей. Проведение времени с другими детьми, которые не всегда моют руки или прикрывают рот при кашле и чихании, может увеличить риск простуды для вашего ребенка. Воздействие простудных заболеваний может увеличить риск простуды.
- Время года. Простуды чаще случаются с осени до поздней весны, но ваш ребенок может простудиться в любое время.
Осложнения
Эти состояния могут возникать наряду с простудой:
- Острая инфекция уха (средний отит). Это самое распространенное осложнение простуды. Ушные инфекции возникают, когда бактерии или вирусы попадают в пространство за барабанной перепонкой.
- Свистящее дыхание. Простуда может вызвать хрипы, даже если у вашего ребенка нет астмы. Если у вашего ребенка астма, простуда может усугубить ее.
- Острый синусит. Обычная простуда, которая не проходит, может привести к инфекции в носовых пазухах (синусит).
- Другие инфекции. Простуда может привести к другим инфекциям, включая пневмонию, бронхиолит и круп. Такие инфекции необходимо лечить у врача.
Профилактика
Вакцины от простуды не существует. Лучшая защита от простуды — разумные меры предосторожности и частое мытье рук.
- Держите ребенка подальше от всех, кто болен. Если у вас есть новорожденный, не позволяйте посещать его больным. Если возможно, избегайте общественного транспорта и общественных собраний с новорожденным.
- Мойте руки перед кормлением или прикосновением к ребенку. Тщательно и часто мойте руки водой с мылом не менее 20 секунд.
 Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, содержащее не менее 60% спирта. Научите детей старшего возраста важности мытья рук. Не прикасайтесь к глазам, носу или рту немытыми руками.
Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, содержащее не менее 60% спирта. Научите детей старшего возраста важности мытья рук. Не прикасайтесь к глазам, носу или рту немытыми руками. - Часто чистите детские игрушки и пустышки. Очистите поверхности, к которым часто прикасаются. Это особенно важно, если кто-то из вашей семьи или товарищ по играм вашего ребенка простужен.
- Научите всех домочадцев кашлять или чихать в салфетку.
- Ознакомьтесь с правилами вашего детского центра. Найдите учреждение по уходу за детьми с соблюдением правил гигиены и четкими правилами содержания больных детей дома.
Простые профилактические меры помогут предотвратить простуду.
Диагностика
Если вашему ребенку меньше 3 месяцев, позвоните его врачу на ранней стадии заболевания. У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у вашего ребенка высокая температура.
У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у вашего ребенка высокая температура.
Как правило, вам не нужно обращаться к врачу, если у вашего старшего ребенка простуда. Если у вас есть вопросы или если симптомы вашего ребенка ухудшаются или не проходят, возможно, пришло время обратиться к врачу.
Врач вашего ребенка обычно может диагностировать обычную простуду по признакам и симптомам вашего ребенка. Если ваш врач подозревает, что у вашего ребенка бактериальная инфекция или другое заболевание, он или она может назначить рентген грудной клетки или другие тесты, чтобы исключить другие причины симптомов вашего ребенка.
Лечение
Простуда не лечится. В большинстве случаев простуда проходит без лечения, обычно в течение от недели до 10 дней, но кашель может сохраняться в течение недели и более. Антибиотики не действуют против вирусов простуды.
Постарайтесь сделать так, чтобы ваш ребенок чувствовал себя более комфортно с помощью таких мер, как употребление достаточного количества жидкости, отсасывание слизи из носа и поддержание влажности воздуха.
Лекарств, отпускаемых без рецепта (OTC), как правило, следует избегать у младенцев.
Жаропонижающие препараты
Вы можете использовать безрецептурные жаропонижающие препараты , если лихорадка причиняет дискомфорт вашему ребенку. Однако эти лекарства не убивают вирус простуды. Лихорадка является частью естественной реакции вашего ребенка на вирус, поэтому может помочь, если у вашего ребенка будет субфебрильная температура.
Для лечения лихорадки или боли у детей подумайте о том, чтобы давать ребенку безрецептурные препараты для лечения лихорадки и обезболивания для младенцев или детей, такие как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин, другие). Это более безопасные альтернативы аспирину.
Детям младше 3 месяцев не давайте ацетаминофен, пока ваш ребенок не осмотрен врачом. Не давайте ибупрофен ребенку младше 6 месяцев или детям, у которых постоянная рвота или обезвоживание. Используйте эти препараты в течение кратчайшего времени. Если вы даете ребенку обезболивающее, внимательно следуйте инструкциям по дозировке. Позвоните своему врачу, если у вас есть вопросы о правильной дозировке для вашего ребенка.
Если вы даете ребенку обезболивающее, внимательно следуйте инструкциям по дозировке. Позвоните своему врачу, если у вас есть вопросы о правильной дозировке для вашего ребенка.
Дети и подростки, выздоравливающие от ветряной оспы или гриппоподобных симптомов, никогда не должны принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
Лекарства от кашля и простуды
Лекарства от кашля и простуды небезопасны для младенцев и детей младшего возраста. Безрецептурные лекарства от кашля и простуды не лечат первопричину простуды у ребенка и не устраняют ее раньше? и они могут быть опасны для вашего ребенка. Лекарства от кашля и простуды имеют потенциально серьезные побочные эффекты, включая передозировку со смертельным исходом у детей младше 2 лет.
Не используйте безрецептурные лекарства, за исключением жаропонижающих и обезболивающих, для лечения кашля и простуды у детей младше 6 лет. Также рассмотрите возможность избегать использования этих лекарств для детей младше 12 лет.
Также рассмотрите возможность избегать использования этих лекарств для детей младше 12 лет.
Образ жизни и домашние средства
Чаще всего простуду у детей старшего возраста можно лечить в домашних условиях. Чтобы сделать вашего ребенка максимально комфортным, попробуйте некоторые из этих предложений:
- Предлагайте много жидкости. Жидкости важны, чтобы избежать обезвоживания. Смесь или грудное молоко — лучший выбор. Поощряйте ребенка принимать обычное количество жидкости. Дополнительные жидкости не нужны. Если вы кормите ребенка грудью, продолжайте в том же духе. Грудное молоко обеспечивает дополнительную защиту от микробов, вызывающих простуду.
Отсосите нос ребенку. Очищайте носовые ходы ребенка с помощью шприца с резиновой грушей. Сожмите шприц с грушей, чтобы выгнать воздух. Затем вставьте кончик груши примерно на 1/4–1/2 дюйма (примерно от 6 до 12 миллиметров) в ноздрю ребенка, направив его к задней и боковой части носа.

Отпустите грушу, удерживая ее на месте, пока она отсасывает слизь из носа ребенка. Выньте шприц из ноздри ребенка и вылейте содержимое на салфетку, быстро сжимая грушу, удерживая наконечник вниз. Повторяйте столько раз, сколько необходимо для каждой ноздри. Очистите шприц с грушей водой с мылом.
- Попробуйте назальные капли с физиологическим раствором. Врач вашего ребенка может порекомендовать назальные капли с физиологическим раствором для увлажнения носовых ходов и разжижения густой носовой слизи. Ищите эти капли
- Увлажнить воздух. Увлажнитель с прохладной водой в комнате вашего ребенка может уменьшить заложенность носа. Ежедневно меняйте воду и следуйте инструкциям производителя по очистке устройства.
Подготовка к приему
Если вам необходимо обратиться к педиатру или семейному врачу вашего ребенка, вот некоторая информация, которая поможет вам подготовиться к приему вашего ребенка.
Что вы можете сделать
Составьте список:
- Симптомы, которые вы заметили у своего ребенка, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Ключевая личная информация, , например, посещал ли ваш ребенок детский сад или иным образом контактировал с кем-то, кто болеет простудой. Укажите, сколько простудных заболеваний у вашего ребенка было, как долго они длились и подвергался ли ваш ребенок пассивному курению. Может быть полезно отметить в своем календаре день, когда вы поймете, что у вашего ребенка простуда.
- Все лекарства, витамины или добавки , которые принимает ваш ребенок, включая дозировки.
- Вопросы к врачу.
При простуде к врачу следует задать следующие вопросы:
- Что, вероятно, вызывает симптомы у моего ребенка?
- Существуют ли другие возможные причины?
- Какие анализы нужны?
- Как лучше поступить?
- У моего ребенка другие проблемы со здоровьем.
 Как я могу лучше всего управлять ими вместе?
Как я могу лучше всего управлять ими вместе? - Есть ли ограничения, которым мы должны следовать?
- Существуют ли лекарства, отпускаемые без рецепта, которые небезопасны для моего ребенка в этом возрасте?
Не стесняйтесь задавать другие вопросы, которые у вас есть.
Чего ожидать от врача
Врач вашего ребенка, скорее всего, задаст вам вопросы, в том числе:
- Когда у вашего ребенка появились симптомы?
- Были ли они постоянными или случайными?
- Насколько они серьезны?
- Что, по-видимому, улучшает их?
- Что, по-видимому, их ухудшает?
- Из-за заложенности носа ваш ребенок стал меньше есть или пить?
- У вашего ребенка столько же мокрых подгузников, как обычно?
- Была ли лихорадка? Если да, то насколько высоко?
- Сделаны ли прививки вашему ребенку?
- Ваш ребенок недавно принимал антибиотики?
Ваш врач задаст дополнительные вопросы, основываясь на ваших ответах, симптомах и потребностях вашего ребенка.
