Содержание
Грипп у детей: начальные симптомы, профилактика
Новости
26.10.2022
Изменение с 1 декабря законодательства в части оформления полиса ОМС
Уважаемые застрахованные!
Компания «СОГАЗ-Мед» информирует: читать далее
16.10.2022
16 октября — Всемирный день здорового питания
Всемирный день здорового питания отмечается ежегодно 16 октября. Питание – один читать далее
15.09.2022
Раздел Моё здоровье портала Госуслуг
читать далее
16.06.2022
С днем медицинского работника!
УВАЖАЕМЫЕ КОЛЛЕГИ!
От всей души поздравляю Вас с профессиональным праздником – Днем медицинского работника! читать далее
10.06.2022
Акция «Самая мирная армия»
Подвиг медиков читать далее
- org/ListItem»>
- Информация для пациентов
- Медицинская профилактика
- Грипп у детей: начальные симптомы, профилактика
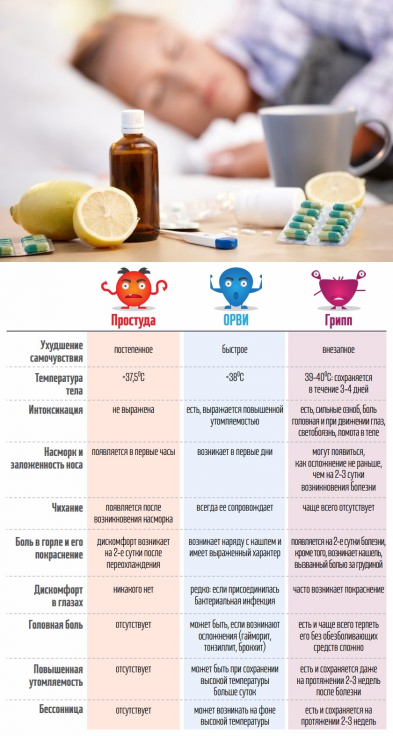
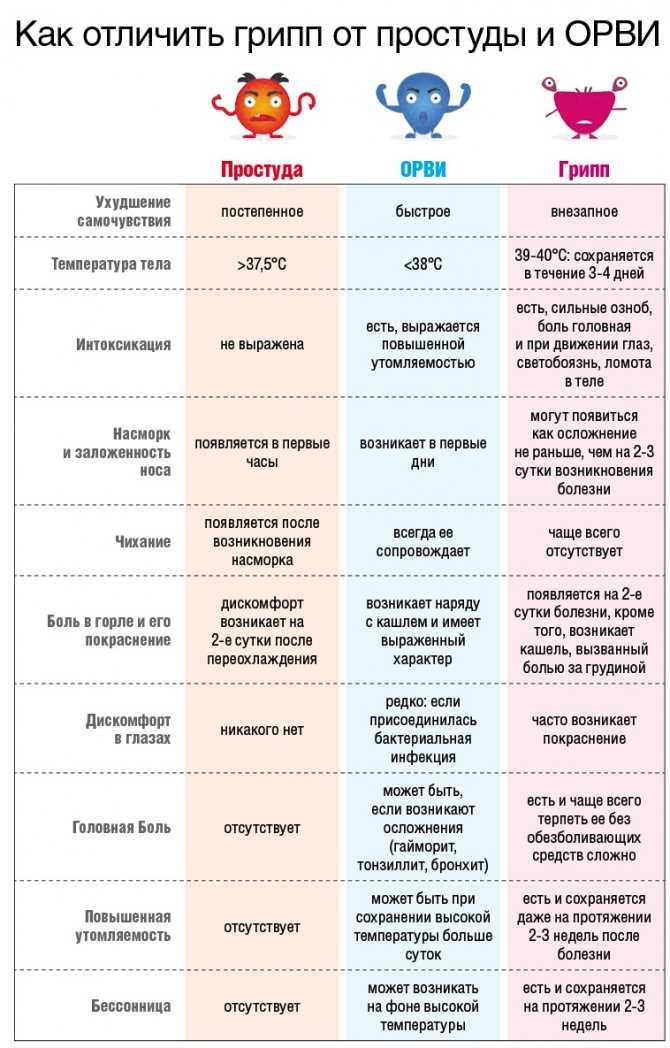
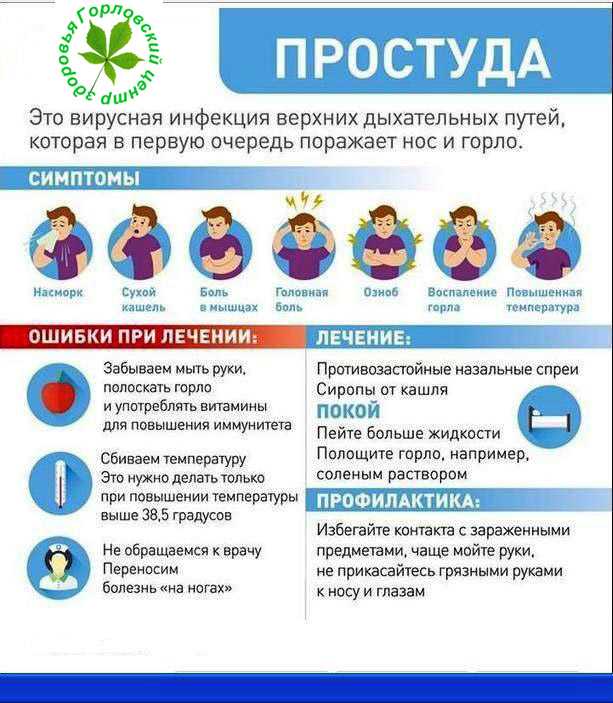
Симптомы гриппа у детей зависят от того, в какой клинической форме протекает заболевание. Для типичной клинической картины гриппа характерно сочетание двух ведущих синдромов — общей интоксикации и катаральных явлений верхних дыхательных путей.
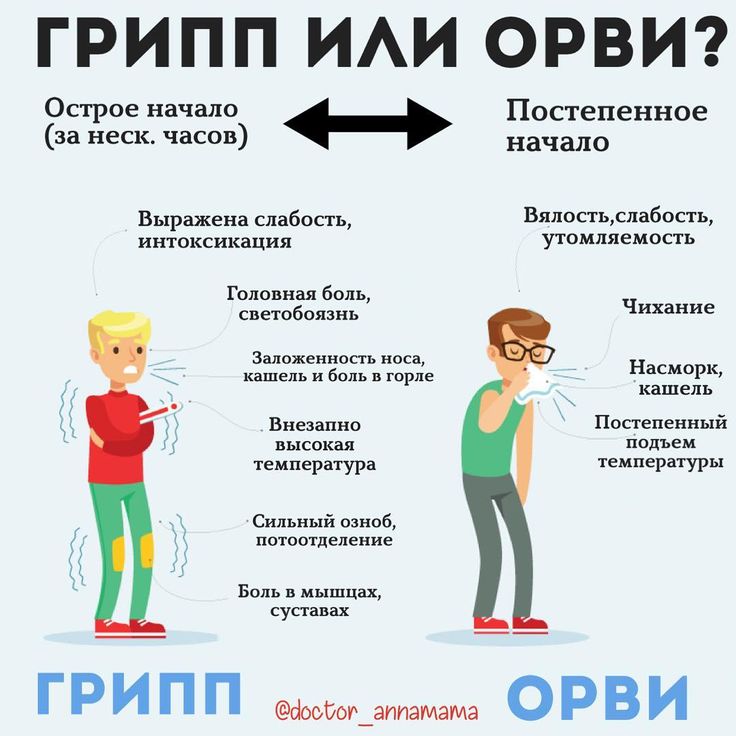
Чаще всего грипп развивается резко: озноб, слабость, боли в теле, слабость, вялость, разбитость, головная боль; еще несколько часов – и температура тела поднимается до 38-40 градусов по Цельсию.
У грудных детей симптомами гриппа могут быть беспокойство, отказ от груди, срыгивание. Дети подолгу не могут уснуть или, наоборот, весь день спят, нарушая обычный режим и пропуская кормления.
Аппетит у детей при гриппе, как правило, ниже обычного. Сильно тревожиться по этому поводу не стоит, гораздо важнее, пьет ребенок жидкость или нет.
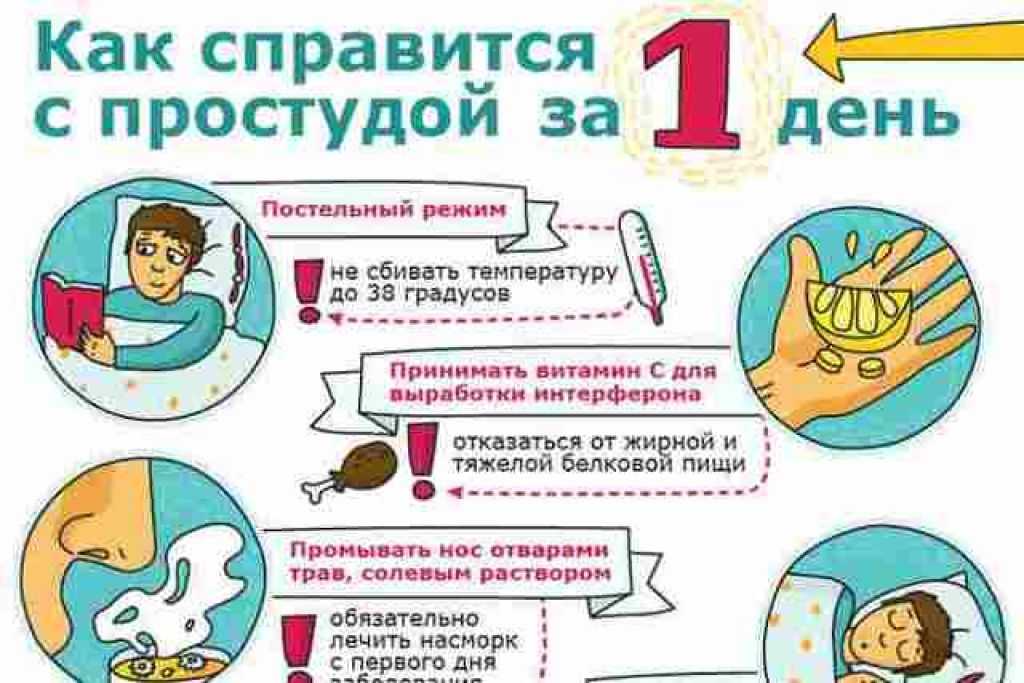
Советы для родителей по вопросам лечения
- Вызвать врача на дом и если диагноз гриппа подтвердится выполнять назначенное лечение.
- Соблюдать постельный режим всем детям независимо от степени тяжести болезни до нормализации температуры тела и стойкого улучшения состояния, но не менее 3-5 дней.
- Не давать антибиотики и сульфаниламиды – на вирус они не действуют и при неосложненном течении гриппа не нужны.
- Не давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) из-за высокого риска развития синдрома Рея – заболевания, характеризующегося отеком головного мозга, рвотой и спутанностью сознания.

- Не давать детям в возрасте до 12 лет анальгин в связи с высоким риском возникновения таких побочных явлений, как заболевания крови и нарушение функции почек.
- Использовать в качестве жаропонижающего средства парацетамол, который выпускается в разных формах – для маленьких детей в виде сиропа, свечей. Перед тем как дать очередную дозу препарата, которую рассчитает лечащий врач, необходимо измерить ребенку температуру. Если она после предыдущего приема лекарства не повышена, то давать очередную порцию нет необходимости. Не стоит использовать парацетамол более 3-х суток подряд. При неэффективности препарата осуществляется его замена на другой.
- Не капать в нос растворы антибиотиков. Не рекомендуется использование при вирусном насморке сосудосуживающих капель. Если слизь в носу высыхает и ребенок начинает дышать носом, то увлажнять носовые ходы можно каплями физиологического раствора (он есть во всех аптеках). Насморк – это защита, если ему не мешать, он скорее всего пройдет сам (исключение составляет случай, когда присоединяется осложнение).

- Недопустимо без согласования с врачом использовать противокашлевые средства. В домашних условиях главное – предотвратить высыхание мокроты. В этом случае помогут опять же прохладный воздух и обильное питье.
по правилам гигиены:
- Проветривать помещение, в котором находится ребенок, несколько раз в день (на время проветривания переводить ребенка в другое помещение).
- Проводить влажную уборку детской комнаты не менее двух раз в течение дня.
по вопросам профилактики
- На сегодняшний день, самым эффективным методом предупреждения распространения заболевания считается вакцинация. Однако она должна быть проведена своевременно – оптимальные сроки иммунизации сентябрь-октябрь. В период разгара эпидемии метод специфической иммунопрофилактики малоэффективен.
- Иметь в домашней аптечке противовирусные препараты интеферон (в ампулах — капли в нос), виферон (свечи), альгирем (сироп), ремантадин (для детей школьного возраста – в таблетках).
 Дозы и курс лечения согласовать с врачом.
Дозы и курс лечения согласовать с врачом. - Одним из наиболее распространенных и доступных средств для профилактики гриппа является ватно-марлевая повязка (маска). Однако, это недостаточно эффективный метод защиты себя, а при заболевании — окружающих от заражения
- Для профилактики гриппа важно уменьшить число контактов с источниками инфекции, это особенно важно для детей. Не рекомендуется активно пользоваться городским общественным транспортом и ходить в гости и т.п. Дети должны как можно больше гулять: на свежем воздухе заразиться гриппом практически невозможно.
- Необходимо часто мыть руки, так как инфекция легко передается через грязные руки.
по питанию
- Предлагать блюда молочно-растительной диеты в первые 2-3 дня заболевания, затем – по возрасту.
- Давать обильное питье частыми дробными порциями для уменьшения риска обезвоживания – клюквенный или брусничный морс, подслащенную воду с лимоном, настойку шиповника, щелочную минеральную воду без газа.
- Дополнительно необходимо принимать аскорбиновую кислоту и поливитамины. Аскорбиновая кислота (витамин С) способствует повышению сопротивляемости организм. Витамин С применяют внутрь в возрастной дозировки. Следует отметить, что наибольшее количество витамина С содержится в соке квашеной капусты, а также цитрусовых — лимонах, киви, мандаринах, апельсинах, грейпфрутах. Полезен салат из свежей капусты с подсолнечным маслом, содержащий большой запас витаминов и микроэлементов.
- Ежедневно использовать в рационе свежие овощи и фрукты, что позволит повысить общий иммунитет к вирусным заболеваниям, а также значительно облегчит бюджет семьи, по сравнению с затратами на медикаментозные средства.
- Приучить детей к потреблению чеснока. Для того, чтобы дети не отворачивались от его жгучего, горького вкуса, следует его мелко порезать или потолочь и положить на бутерброд с маслом.
 Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
Можно истолченный чеснок настоять на молоке — 2 — 3 дольки на полстакана молока. И даже детям до года можно в таком виде давать по каплям. «Чесночное» масло: измельченный чеснок смешать со сливочным маслом и использовать для бутербродов. Очищенный чеснок можно повесить в марлевом мешочке над кроватью или положить под подушку.
симптомы, удаление и лечение болезни без операции
· Вам потребуется прочитать: 6 мин
Ваш ребенок часто простужается и страдает от насморка? Родителям таких детей часто приходится брать больничный лист. В недоумении думают, что ситуация безвыходная, одна ОРВИ сменяется другой. Одной из причин частых соплей могут быть аденоиды. Это частая проблема детей, посещающих детские сады. Что делать родителям, если у ребенка аденоиды? На эту тему есть разные мнения, сложно понять. Главный вопрос, который волнует родителей – эффективно ли лечение аденоидов у детей без операции? Подробнее о проблеме читайте в материале.
Что такое аденоиды у детей
Аденоиды – это носоглоточная миндалина, которая находится у человека на стыке носа и глотки. Он защищает организм от проникновения вредоносных бактерий, вирусов. Аденоиды у ребенка часто увеличиваются из-за формирования иммунитета. Через 10-12 лет болезнь идет на спад. У подростков и детей старшего возраста заболевание не проявляется. Если размеры миндалин увеличены, это называется гипертрофией аденоидов, вместе с воспалением — аденоидитом.
Он защищает организм от проникновения вредоносных бактерий, вирусов. Аденоиды у ребенка часто увеличиваются из-за формирования иммунитета. Через 10-12 лет болезнь идет на спад. У подростков и детей старшего возраста заболевание не проявляется. Если размеры миндалин увеличены, это называется гипертрофией аденоидов, вместе с воспалением — аденоидитом.
instagram viewer
Симптомы и признаки аденоидита
Ребенок, у которого хронический носоглоточный ринит, должен явиться к отоларингологу, чтобы выяснить, нет ли у него аденоидных вегетаций (разрастания аденоидов). Увидеть это может только врач. Различают три степени растительности. При появлении таких симптомов аденоидов у ребенка необходимо немедленно обратиться к врачу. Со временем невылеченное заболевание может привести к осложнениям.
1 степень
При первой степени ребенку трудно дышать ночью во сне, может храпеть. Разрастание аденоидов блокирует треть заднего отверстия носовых ходов (хоан). Как правило, это является следствием затяжной простуды, лечение которой возможно консервативными способами. Удаление при первой степени заболевания не требуется.
Как правило, это является следствием затяжной простуды, лечение которой возможно консервативными способами. Удаление при первой степени заболевания не требуется.
2 степени
При второй степени увеличения ребенок дышит ртом уже и днем, храпит ночью. Его речь может стать неразборчивой. Аденоиды покрывают более половины просвета носоглотки. При таком разрастании миндалин предлагается консервативное лечение. Операция по удалению аденоидов у детей не требуется.
3 степени
При аденоидах третьей степени ребенок уже не может дышать носом ни ночью, ни днем. Носоглоточная миндалина покрывает носоглотку почти на 100%. Такая медицинская картина свидетельствует не только о гипертрофии аденоидов, но и о наличии воспаления аденоидов — аденоидита. Хронический аденоидит является показанием к удалению миндалин.
Причины
Почему у ребенка развиваются аденоиды? Чем может быть вызвано их разрастание? К основным причинам возникновения и усугубления данного явления можно отнести такие факторы, как:
- Наследственная предрасположенность.
- Патология беременности и материнства.
- Последствия перенесенных заболеваний в детском возрасте (скарлатина, корь, коклюш, дифтерия, частые ОРВИ и другие вирусные заболевания).
- Прививки.
- Питание (злоупотребление сладостями, химическими веществами).
- Склонность к аллергическим реакциям.
- Иммунная недостаточность у ребенка.
Смотрите также: Боли при пневмонии: где может болеть?
Диагностика
Причиной одышки не во всех случаях является разрастание аденоидов, также бывают искривления носовой перегородки, аллергический ринит. Распознать происхождение насморка можно только при осмотре. При диагностике аденоидов важно использовать современные методы определения размеров миндалин. Пальпация, осмотр носоглотки с помощью зеркала, рентген считаются устаревшими, болезненными для детей и недостоверными. Рекомендуется прибегнуть к компьютерной томографии/эндоскопии. Этот метод позволит осмотреть все участки носоглотки.
Лечение без операции в домашних условиях
Родители, прежде чем согласиться на операцию, должны испробовать все существующие консервативные методы терапии. Хирургическое вмешательство в этом вопросе не является срочным. Как лечить аденоиды у ребенка в домашних условиях? Помимо применения лекарственных и народных средств следует использовать:
- Массаж шеи и лица.
- Дыхательная гимнастика.
- Промывание носа солевыми растворами или лекарственными травами.
- Физиотерапия.
- Санаторно-курортное лечение.
- В меню ребенка должны входить фрукты, овощи и кисломолочные продукты.
Народные средства
Уменьшить размеры небольших воспалений в носоглотке помогут народные средства. Терапия включает щадящие, щадящие методы, которые помогут избавиться от прогрессирующей растительности миндалин. Какие народные препараты можно использовать, если у ребенка увеличены аденоиды:
- Пить специальные травяные сборы.

- Закапывать в нос масло туи, сок свеклы.
- Пить рыбий жир.
- Возьмите мумию внутрь и закопайте себе в нос.
- Закапывать в нос сок чистотела, 10% спиртовой раствор прополиса.
- Промывание носа специальными растительными средствами (кора дуба, зверобой, плющ), морской солью.
Лекарственными препаратами
Успешно применяется консервативный и безоперационный метод лечения гипертрофии аденоидов лекарственными средствами. Он заключается в том, что заболевание лечится тщательным избавлением от слизи. После этого применяют, например, «Протаргол». 2% раствор подсушивает и немного уменьшает ткани миндалин. Капли должны быть свежими, иначе эффекта не будет. Препарат «Назонекс» применяют в лечении чаще, успешно доказав свою эффективность.
Гомеопатия
Лечение болезни гомеопатией индивидуально: в некоторых случаях дает ошеломляющие результаты, иногда бесполезно. Одним из эффективных гомеопатических средств является Лимфомиозот.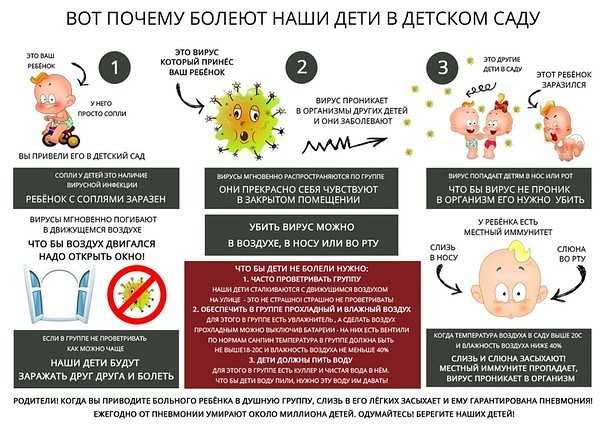 Если у ребенка выросли аденоиды, применяют гранулы «Джоб-бэби». Они не дают возможности миндалинам увеличиться больше. Однако рекомендуется обратиться к самому гомеопату, чтобы он выписал препарат, который подойдет именно вашему ребенку.
Если у ребенка выросли аденоиды, применяют гранулы «Джоб-бэби». Они не дают возможности миндалинам увеличиться больше. Однако рекомендуется обратиться к самому гомеопату, чтобы он выписал препарат, который подойдет именно вашему ребенку.
Как удалить аденоиды
Вырезание аденоидов практикуют, когда все консервативное лечение не дало эффекта, заболевание рецидивирует чаще четырех раз в год, есть осложнения( отит, гайморит, частые ОРВИ, деформация лица — может показаться симптомы эпидемического паротита, остановка дыхания во сне). Вырезание миндалин возможно при лазеротерапии и стандартной хирургической процедуре.
См. также: Бронхопневмония у детей: что это такое, симптомы,
лечение с помощью
хирургическая операция по удалению аденоидов, называемая аденотомией. Выполняется уже более 100 лет под местной анестезией в условиях стационара, если нет противопоказаний (возраст до 2 лет, аномалии строения носоглотки и др.). При традиционной операции врач делает ее «слепой».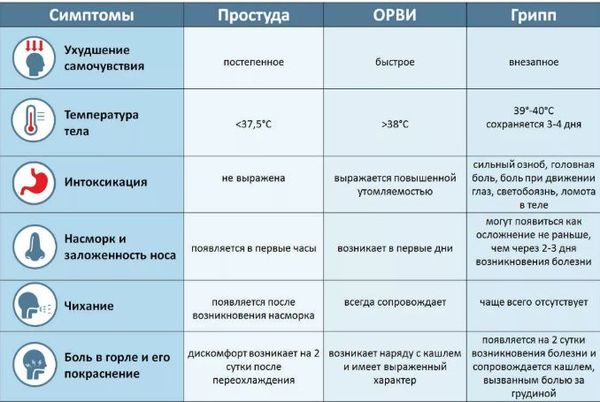 «, что не исключает возможности удаления аденоидной ткани не полностью. Более современными и эффективными методами считаются эндоскопическое удаление аденоидов у детей, аспирационная аденотомия, операции с применением шейдерных технологий. Удаление аденоидов у детей под наркозом проводится редко.
«, что не исключает возможности удаления аденоидной ткани не полностью. Более современными и эффективными методами считаются эндоскопическое удаление аденоидов у детей, аспирационная аденотомия, операции с применением шейдерных технологий. Удаление аденоидов у детей под наркозом проводится редко.
Удаление аденоидов у детей лазером
Другим альтернативным методом удаления вегетативных образований является лазерный метод. Большинство ЛОР-специалистов считают этот вид лечения эффективным и безопасным, однако последствия лазерного воздействия мало изучены, специальных исследований воздействия лазера на организм не проводилось. Лазеротерапия уменьшает воспаление, повышает иммунитет, снимает лимфоидный отек.
Профилактика
Профилактика аденоидов у детей требует отсутствия контакта с инфекцией. На восстановление организма, не набравшего сил после простуды или гриппа, уходит не менее двух недель. Систематическое заражение в организме нелеченного ребенка приводит к развитию гипертрофии миндалин. Появление, как следствие, аденоидита – закономерный результат таких действий.
Появление, как следствие, аденоидита – закономерный результат таких действий.
Видео доктора Комаровского об аденоидах
Что делать, если у ребенка аденоиды? На этот вопрос ответит любимый педиатр России и стран СНГ — доктор Комаровский. Посмотрев видео, вы поймете, насколько опасно это неприятное заболевание, какие существуют современные методы терапии. Детский терапевт традиционно ответит на вопросы беспокойных мам и пап, расскажет об эффективных методах профилактики.
Отзывы о лечении
Мария, 28 лет: У моего годовалого ребенка часто был насморк из-за старшей дочери, которая принесла инфекцию из садика. Сопли также сопровождались влажным кашлем. В 4 года нам поставили третью степень гипертрофии миндалин и пришлось удалять их лазером без анестезии.
Татьяна, 35 лет: Моему сыну ошибочно поставили диагноз аденоидит. Причина, как выяснилось позже, была в другом. Причиной частых простуд был аллергический ринит. Смотрела фото детей с деформациями лицевых суставов, у нас такого не было.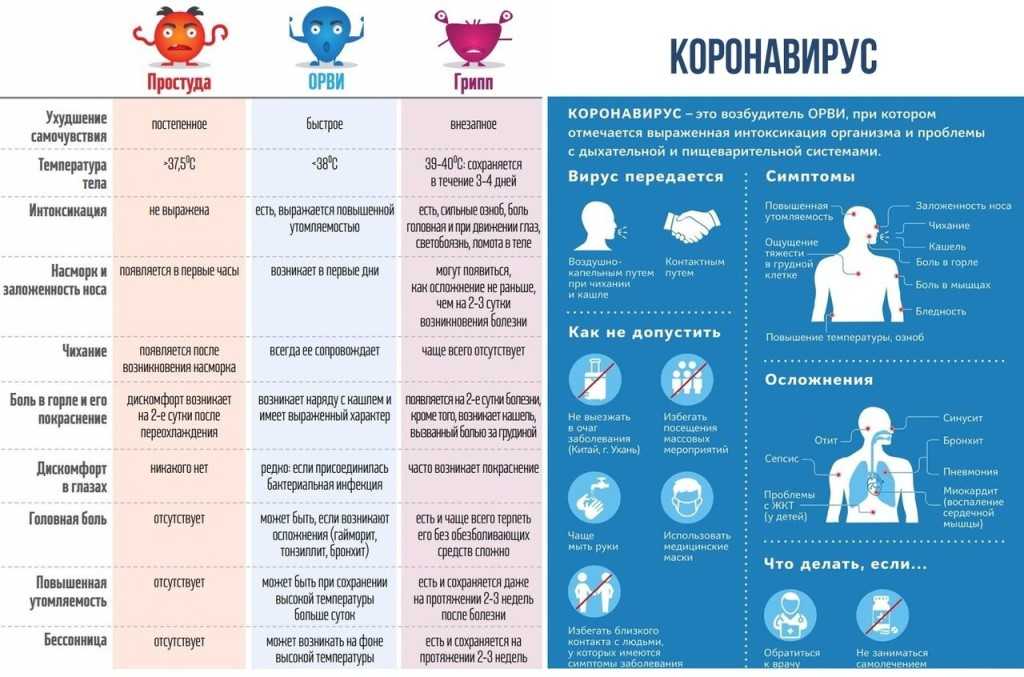 Она забила тревогу, потому что этот врач сразу предложил операцию. Приходится ходить к разным врачам и слушать разные мнения.
Она забила тревогу, потому что этот врач сразу предложил операцию. Приходится ходить к разным врачам и слушать разные мнения.
Елена, 25 лет: Моей дочери, ЛОРу, сделали операцию. Она сказала, что больше ничего не поможет. Спасибо друг, посоветовал попробовать криотерапию( распыление азота на ткани). Через несколько дней после процедуры ребенок перестал храпеть. При осмотре врач диагностировал уменьшение размеров. Так что этот метод поможет вылечить болезнь, операция пока не требуется.
Источник
Уход за детьми, пораженными вирусом Зика
- Анализы и обследования, проводимые в первый год жизни
- Уход от специалистов
- Координация ухода
- Семейные и вспомогательные службы
Как родитель новорожденного ребенка с проблемами со здоровьем, связанными с инфекцией, вызванной вирусом Зика во время беременности, вы можете чувствовать подавленность, тревогу и неуверенность в том, как ухаживать за ребенком. ваш новый ребенок. Читайте дальше, чтобы узнать больше о состояниях здоровья, связанных с вирусом Зика, и узнать, куда вы можете обратиться за помощью.
Читайте дальше, чтобы узнать больше о состояниях здоровья, связанных с вирусом Зика, и узнать, куда вы можете обратиться за помощью.
Вирусная инфекция Зика во время беременности может вызывать врожденные дефекты головного мозга или глаз, которые могут возникать отдельно или с проблемами развития, по особой схеме, называемой врожденным синдромом Зика. Врожденный означает, что это произошло во время беременности, и состояние присутствует с рождения. Синдром относится к шаблону. Следующие состояния могут возникать у ребенка с врожденной инфекцией, вызванной вирусом Зика, и являются частью картины, известной как врожденный синдром Зика:
- Меньший, чем ожидалось, размер головы, называемый микроцефалией
- Проблемы с развитием мозга
- Проблемы с кормлением, такие как трудности с глотанием
- Потеря слуха
- Приступы
- Проблемы со зрением
- Снижение подвижности суставов, называемое контрактурами
- Скованность мышц, затрудняющая движения
Дети, пораженные вирусной инфекцией Зика, могут иметь длительные особые потребности. Некоторые из перечисленных выше состояний могут привести к проблемам с прогрессом ребенка в движении, обучении, речи и игре, что называется «задержкой развития». Мы все еще изучаем долгосрочные последствия инфицирования вирусом Зика во время беременности, включая возможный риск проблем развития у детей, рожденных без врожденных дефектов.
Некоторые из перечисленных выше состояний могут привести к проблемам с прогрессом ребенка в движении, обучении, речи и игре, что называется «задержкой развития». Мы все еще изучаем долгосрочные последствия инфицирования вирусом Зика во время беременности, включая возможный риск проблем развития у детей, рожденных без врожденных дефектов.
Вашему ребенку могут потребоваться дополнительные осмотры и анализы у различных медицинских специалистов. Некоторые из них могут произойти до того, как ваш новорожденный покинет больницу, а другие — во время более поздних посещений врача. Основной лечащий врач вашего ребенка вместе с медицинской бригадой позаботится о том, чтобы проблемы со здоровьем были решены, и чтобы вы понимали рекомендуемые обследования, тесты и методы лечения.
На этой веб-странице описано, чего ожидать в период новорожденности. В нем также обсуждаются способы, с помощью которых родители могут работать с педиатром своего ребенка, включая определение необходимых медицинских специалистов и координацию ухода. В нем описывается, как семья и службы поддержки могут помочь родителям и опекунам справиться с проблемами, которые могут возникнуть.
В нем описывается, как семья и службы поддержки могут помочь родителям и опекунам справиться с проблемами, которые могут возникнуть.
Тесты и скрининги, проводимые в первый год жизни
CDC разработал руководство для медицинских работников, занимающихся лечением детей с врожденными дефектами и проблемами развития, связанными с вирусом Зика. В число анализов и обследований, которые может пройти ваш новорожденный в первый месяц жизни, входят следующие:
- Комплексный медицинский осмотр. Лечащий врач вашего ребенка измеряет вес, рост и окружность головы вашего ребенка (расстояние вокруг головы вашего ребенка). Осмотр с головы до ног и прослушивание звуков легких, сердца и других органов являются частью обследования, а также проверки бдительности, рефлексов и реакции вашего ребенка.
- Тест на вирусную инфекцию Зика. Лечащий врач вашего ребенка может взять у вашего ребенка небольшие образцы крови и мочи. Отрицательный результат теста не всегда указывает на то, что ваш ребенок не заражен вирусом Зика.
 Тем не менее, положительный результат теста может подтвердить заражение вирусом Зика и помочь лечащему врачу решить, как лучше заботиться о вашем ребенке. В определенных обстоятельствах поставщик медицинских услуг вашего ребенка может также проверить спинномозговую жидкость вашего ребенка (жидкость, которая покрывает головной и спинной мозг) на наличие вируса Зика.
Тем не менее, положительный результат теста может подтвердить заражение вирусом Зика и помочь лечащему врачу решить, как лучше заботиться о вашем ребенке. В определенных обстоятельствах поставщик медицинских услуг вашего ребенка может также проверить спинномозговую жидкость вашего ребенка (жидкость, которая покрывает головной и спинной мозг) на наличие вируса Зика. - УЗИ головы для проверки развития мозга вашего ребенка. Лечащий врач вашего ребенка может сделать УЗИ головы (с использованием аппарата, который делает снимки мозга вашего ребенка). Иногда ваш врач может направить вашего ребенка к специалисту, чтобы он сделал более сложные снимки, такие как магнитно-резонансные томограммы (МРТ), сделанные его или ее мозгом. Эти тесты и медицинские осмотры помогают сообщить вашим лечащим врачам, есть ли у вашего ребенка проблемы с развитием мозга.
- Офтальмологическое (глазное) обследование. Вирус Зика может вызвать повреждение глаз вашего ребенка, что может повлиять на его зрение.
 Офтальмолог (офтальмолог) может использовать специальное оборудование, чтобы внимательно осмотреть глаза вашего ребенка, изучить их структуру и проверить на наличие аномалий. Ваш врач может использовать глазные капли, чтобы временно увеличить зрачки вашего ребенка (темный круг в середине окрашенной части глаза). Это позволяет врачу лучше видеть заднюю часть глаза (сетчатку).
Офтальмолог (офтальмолог) может использовать специальное оборудование, чтобы внимательно осмотреть глаза вашего ребенка, изучить их структуру и проверить на наличие аномалий. Ваш врач может использовать глазные капли, чтобы временно увеличить зрачки вашего ребенка (темный круг в середине окрашенной части глаза). Это позволяет врачу лучше видеть заднюю часть глаза (сетчатку). - Проверка слуха. Лечащий врач вашего ребенка может провести тест слуховой реакции ствола мозга (ABR) во время первой госпитализации или вскоре после выписки из больницы, в зависимости от того, как проводилась проверка слуха у новорожденных и результаты этой проверки. ABR — это специальный тест на слух, который проверяет реакцию мозга на звук. Маленькие безболезненные наклейки, с помощью которых можно измерить слух, надевают на голову ребенка и соединяют проводами с компьютером. На уши ребенка надеваются наушники. Когда звуки воспроизводятся через наушники, наклейки на голове вашего ребенка отправляют на компьютер информацию о том, как мозг вашего ребенка реагирует на звуки.

Ваш ребенок может также получать направления к другим врачам. Если в результате анализов и обследований вашего ребенка будут выявлены какие-либо отклонения от нормы, поставщик медицинских услуг может направить вас к специалисту. Специалист, прошедший повышение квалификации и стажировку в конкретной области здравоохранения или медицины. Специалист может назначить другие тесты, которые помогут определить, есть ли у вашего ребенка состояния, часто возникающие при врожденном синдроме Зика, или заболевания, вызванные другой врожденной инфекцией. Эти тесты могут повторяться несколько раз в течение первого года жизни.
Ваш ребенок также должен проходить профилактические осмотры в соответствии с графиком профилактических посещений Американской академии педиатрииsexternal icon. Для получения дополнительной информации о рекомендациях CDC по тестированию детей с врожденным синдромом Зика см. нашу дорожную карту для родителей детей с врожденным синдромом Зика pdf [PDF — 217 КБ].
Уход от специалистов
Педиатр может порекомендовать вашему ребенку обратиться к одному или нескольким из следующих специалистов:
- Специалист по инфекционным заболеваниям помогает диагностировать у вашего ребенка врожденную инфекцию, вызванную вирусом Зика, и следит за тем, чтобы у вашего ребенка не было аномалий, вызванных другой врожденной инфекцией.
- Невролог (специалист по нервам, спинному мозгу и головному мозгу) выявляет проблемы развития или неврологические проблемы и определяет соответствующее лечение состояний, связанных с мозгом и нервами, таких как судороги.
- врач-офтальмолог (врач-офтальмолог) проводит полное обследование глаз, чтобы выявить проблемы, которые могут повлиять на зрение, и при необходимости определяет соответствующее лечение.
- аудиолог (специалист по слуху) проводит тесты для выявления проблем, которые могут повлиять на слух, и при необходимости определяет соответствующее лечение.

- Клинический генетик подтверждает, что врожденные дефекты и проблемы со здоровьем вашего ребенка вызваны инфекцией вируса Зика, и нет никаких других причин, особенно генетических.
- Эндокринолог (специалист по гормонам и железам) диагностирует и лечит состояния, при которых у ребенка слишком много или слишком мало определенных гормонов, таких как гормон щитовидной железы.
- Пульмонолог (специалист по легким) или отоларинголог (специалист по уху, носу и горлу) диагностирует и лечит состояния, влияющие на дыхание.
- А специалист по грудному вскармливанию, диетолог, гастроэнтеролог, или речь или 9Эрготерапевт 0186 ставит диагноз и лечит проблемы с кормлением, такие как трудности с глотанием.
- Ортопед (специалист по костям и суставам), физиотерапевт или физиотерапевт (специалисты по физической реабилитации) диагностирует и лечит состояния, влияющие на функцию костей, суставов и мышц.
Иногда бывает сложно найти и записаться на прием к специалисту. Лечащий врач вашего ребенка может помочь и может рассмотреть вопрос о направлении вашего ребенка в медицинское учреждение со специалистами, специализирующимися на лечении младенцев и детей с проблемами развития.
Если вы живете в районе, где нет доступа к специалисту (специалистам), а врач вашего ребенка порекомендовал специалиста, находящегося на большом расстоянии от вас, вы можете обратиться за помощью в транспортировке.
- Свяжитесь со своим социальным работником, работником общественного здравоохранения, некоммерческой организацией или местным органом власти, чтобы узнать, могут ли они предоставить помощь с транспортом. Если вы не знаете, с чего начать, поговорите с врачами или медсестрами вашего ребенка или поговорите с поставщиком медицинских услуг, чтобы узнать, могут ли они связать вас с социальным работником.
- Уточните у своего поставщика медицинских услуг варианты помощи с транспортом, такие как трансфер или возмещение расходов на проезд к врачу и обратно.

- Попросите друзей, семью или членов сообщества помочь с транспортом.
Помните: чем раньше вы узнаете о доступных вариантах медицинского обслуживания вашего ребенка, тем больше вы сможете принимать оптимальные решения относительно ухода за ним.
Координированная помощь
Дети, пораженные вирусом Зика, могут иметь длительные особые потребности. Создание медицинского дома с педиатром или педиатром, который возглавит медицинское обслуживание вашего ребенка, является первым шагом в удовлетворении потребностей вашего ребенка в медицинском обслуживании. Совместная работа с вашим педиатром по управлению уходом за ребенком может гарантировать, что уход будет скоординирован и сосредоточен на его или ее потребностях.
Ниже перечислены способы, которые помогут обеспечить координацию ухода за вашим ребенком:
- Задавайте вопросы. Открыто поговорите с педиатром вашего ребенка, задайте любые вопросы и поделитесь любыми опасениями по поводу ухода за вашим ребенком.
 Возможно, вам будет полезно записывать свои вопросы и ответы, которые вы получаете. Некоторые важные вопросы
Возможно, вам будет полезно записывать свои вопросы и ответы, которые вы получаете. Некоторые важные вопросы- Как часто мы должны ходить к вам в гости?
- К каким специалистам вы порекомендуете обратиться моему ребенку?
- Как выбрать подходящего специалиста для моего ребенка?
- Какой особый уход потребуется моему ребенку дома, в детском саду или в школе?
- Вы можете связать меня со специалистом по раннему вмешательству?
- Как я могу узнать о группах поддержки, в которых есть родители со схожими проблемами?
- Работайте со своей страховой компанией. Узнайте у своего поставщика медицинских услуг о страховом покрытии тех видов медицинских услуг, в которых нуждается ваш ребенок.
- Работа со специалистом по раннему вмешательству. Специалист по раннему вмешательству — это поставщик медицинских услуг, обладающий специальными знаниями для детей с особыми медицинскими потребностями.
 Услуги раннего вмешательства (от рождения до 3 лет) включают терапию, помогающую детям сидеть, стоять, ходить, говорить или общаться другими способами, а также взаимодействовать с другими людьми. Эти услуги могут оказать существенное влияние на способность ребенка осваивать новые навыки. Специалист по раннему вмешательству может помочь вам найти услуги для поддержки и оптимизации развития вашего ребенка. В зависимости от политики вашего штата ваш ребенок может иметь право на получение бесплатных или недорогих услуг раннего вмешательства.
Услуги раннего вмешательства (от рождения до 3 лет) включают терапию, помогающую детям сидеть, стоять, ходить, говорить или общаться другими способами, а также взаимодействовать с другими людьми. Эти услуги могут оказать существенное влияние на способность ребенка осваивать новые навыки. Специалист по раннему вмешательству может помочь вам найти услуги для поддержки и оптимизации развития вашего ребенка. В зависимости от политики вашего штата ваш ребенок может иметь право на получение бесплатных или недорогих услуг раннего вмешательства. - Используйте план ухода. Некоторые тесты и обследования, которые проходит ваш ребенок, могут быть нормальными и казаться ненужными; однако, поскольку кое-что еще не известно о последствиях заражения вирусом Зика, важно получить полную картину состояния здоровья вашего ребенка, чтобы убедиться, что ваш ребенок получает необходимую помощь. Чем раньше врачи смогут обнаружить проблемы в развитии вашего ребенка, тем лучше будет подготовлена ваша семья и команда врачей вашего ребенка, чтобы принять наилучшие решения для вашего ребенка.
 Может оказаться, что вашему малышу не нужно будет посещать всех перечисленных выше специалистов, но следовать указаниям врача. Кроме того, следите за уходом, который получает ваш ребенок, с помощью значка ухода planeexternal.
Может оказаться, что вашему малышу не нужно будет посещать всех перечисленных выше специалистов, но следовать указаниям врача. Кроме того, следите за уходом, который получает ваш ребенок, с помощью значка ухода planeexternal.
Семья и служба поддержки
Диагноз врожденных дефектов или проблем развития, связанных с вирусом Зика, или врожденного синдрома Зика может показаться ошеломляющим. Может помочь разговор с кем-нибудь о своих проблемах, например с другом или профессионалом. В больницах часто есть социальный работник, который консультирует и связывает вас с дополнительными терапевтическими ресурсами. Ваша медицинская страховка может покрывать услуги терапии, и некоторые общественные организации могут предлагать эти услуги бесплатно.
Возможно, будет полезно поговорить с другими людьми, члены семьи которых страдают врожденными дефектами. Возможно, другие люди смогут решить некоторые проблемы и вопросы, которые у вас есть. Часто они могут предоставить вам информацию о ресурсах и поделиться тем, что сработало для них.
