Содержание
Терапия воспалительных заболеваний кишечника у беременных | Гаус О.В., Жаброва Т.С.
В статье представлены современные данные о возможности применения у беременных лекарственных препаратов для достижения и поддержания ремиссии воспалительных заболеваний кишечника.
Актуальность проблемы эффективного и безопасного консервативного лечения воспалительных заболеваний кишечника (ВЗК), таких как болезнь Крона (БК) и язвенный колит (ЯК), не оставляет сомнений. Главные цели терапии ВЗК – быстрое достижение и поддержание стойкой ремиссии, не только клинико-лабораторной, но, что еще важнее, морфологической [1, 2]. Согласно действующим международным и национальным рекомендациям, для лечения ВЗК могут применяться противовоспалительные препараты (производные 5-аминосалициловой кислоты, глюкокортикостероиды) и иммуносупрессоры (тиопурины, антиметаболиты, ингибиторы кальциневрина, биологические препараты) [1–6].
Особую категорию больных составляют беременные, поскольку пик заболеваемости ВЗК отмечается между 20 и 30 годами жизни и, как правило, приходится на период деторождения [1, 2].
по изучению БК и ЯК (European Crohn’s and Colitis Organi-sation), фертильность, т. е. способность зачать ребенка, у женщин с ВЗК такая же, как и у здоровых женщин, за исключением пациенток с выраженной активностью воспалительного процесса, непрерывно рецидивирующим течением заболевания, перенесших хирургическую резекцию с формированием илеоанального резервуарного анастомоза (ИАРА) [2, 7]. Однако в литературе имеются достаточно разнородные данные о частоте бесплодия у женщин с ВЗК: от 5–14%, что соответствует частоте бесплодия в общей популяции, до 32–42% [7–9].
Возможно, это связано со сложностью интерпретации
результатов исследований фертильности при ВЗК, связанной с осознанным отказом больных от планирования беременности, как правило, из-за страха, и именно эта «добровольная бездетность» затрудняет анализ данных.
Главный вопрос, который беспокоит женщин с ВЗК на этапе планирования беременности, – будут ли лекарственные препараты, которые они принимают, оказывать неблагоприятное воздействие на плод [8].
 Недостаточная информированность по этому поводу может привести к трагическим последствиям, с одной стороны, к несоблюдению необходимого режима или полному прекращению терапии, с другой стороны – к необоснованному принятию решения о прерывании беременности в случае ее возникновения [3, 7–9]. Учитывая это, каждый врач, который наблюдает пациенток с БК или ЯК, должен иметь четкое представление обо всех лекарственных средствах, использующихся для индукции и поддержания ремиссии заболевания, в т. ч. во время беременности.
Недостаточная информированность по этому поводу может привести к трагическим последствиям, с одной стороны, к несоблюдению необходимого режима или полному прекращению терапии, с другой стороны – к необоснованному принятию решения о прерывании беременности в случае ее возникновения [3, 7–9]. Учитывая это, каждый врач, который наблюдает пациенток с БК или ЯК, должен иметь четкое представление обо всех лекарственных средствах, использующихся для индукции и поддержания ремиссии заболевания, в т. ч. во время беременности.Необходимо всегда помнить о том, что прекращение лечения ВЗК и развитие на этом фоне обострения представляют больший вред для плода, чем продолжение терапии любыми препаратами [3, 6]. Тем не менее тактика ведения беременной с ВЗК должна выбираться строго индивидуально в каждом конкретном случае, с учетом тщательной оценки всех возможных рисков как со стороны матери, так и со стороны плода.
 Обобщенная информация представлена в таблице 1.
Обобщенная информация представлена в таблице 1.Препараты 5-аминосалициловой кислоты
Механизм действия 5-аминосалициловой кислоты (5-АСК) до конца полностью не раскрыт, несмотря на то, что эта группа препаратов имеет самую долгую историю применения и доказанную эффективность в лечении ВЗК [3]. Установлено, что 5-АСК хорошо абсорбируется клетками кишечного эпителия, создавая высокую концентрацию препарата в слизистой оболочке, при этом уровень препарата в системной циркуляции остается низким независимо от пути введения, что объясняет хорошую переносимость аминосалицилатов больными [10, 11]. Предполагается, что 5-АСК воздействует на группу ядерных рецепторов PPARγ (рецепторы, активируемые пероксисомными пролифераторами), которые осуществляют контроль над воспалением, процессами пролиферации и апоптоза кишечного эпителия [11]. Кроме того, 5-АСК воздействует на метаболизм арахидоновой кислоты, а именно: подавляет активность липоксигеназы, в результате чего снижается продукция провоспалительных цитокинов, осуществляется антиоксидантное действие и уменьшается продукция свободных радикалов [3, 11].
Сульфасалазин – первый препарат из этой группы, появившийся на фармацевтическом рынке, представляет собой соединение активного метаболита 5-АСК (месалазина) и остатка сульфапиридина, с действием которого и связано развитие достаточно широкого спектра нежелательных побочных реакций [3]. Известно, что сульфапиридин влияет на обмен фолиевой кислоты, чрезвычайно необходимой для развития нервной системы плода и обмена веществ в ней, поэтому прием сульфасалазина требует дополнительного назначения препаратов фолиевой кислоты [12, 13]. Первоначальные опасения, связанные с желтухой новорожденных, не подтвердились в проведенных позднее исследованиях [3, 12].
 На фертильность у женщин сульфасалазин влияния не оказывает, однако имеются сведения о повышении риска врожденных уродств при воздействии препарата в период зачатия и в I триместре, поэтому рекомендуется прекратить данную терапию за 3 мес. до зачатия или заменить на альтернативный препарат 5-АСК [3, 16].
На фертильность у женщин сульфасалазин влияния не оказывает, однако имеются сведения о повышении риска врожденных уродств при воздействии препарата в период зачатия и в I триместре, поэтому рекомендуется прекратить данную терапию за 3 мес. до зачатия или заменить на альтернативный препарат 5-АСК [3, 16].Большинство препаратов «чистого» месалазина безопасны для применения во время беременности, хотя имеются единичные сообщения о выявлении у младенцев интерстициального нефрита и почечной недостаточности вследствие пренатального воздействия препарата [17]. Метаанализ 7 исследований, объединивший наблюдение за течением беременности у 2200 пациенток с ВЗК, из которых 642 получали препараты месалазина и 1158 – не получали, не выявил различий между группами по частоте регистрации врожденных аномалий плода или преждевременных родов [18].
В экспериментальных исследованиях на животных прием препаратов месалазина, покрытых оболочкой из дибутилфталата, связывают с дефектами формирования скелета, расщеплением неба и аномалиями развития мужской репродуктивной системы [19].

В случаях изолированного или преимущественного поражения прямой кишки при ВЗК нередко назначают местные формы месалазина в виде ректальных свечей и ректальных клизм, тем не менее информации о течении беременности у пациенток, получавших данную терапию, практически нет. В акушерской практике существует мнение о том, что ректальное введение любого препарата может стимулировать сокращения матки, а следовательно, повышать риск невынашивания беременности или преждевременных родов [3].
Глюкокортикостероиды
Длительное время глюкокортикостероиды (ГКС) применялись в качестве средств первой линии терапии ВЗК, однако их многочисленные побочные эффекты, особенно при продолжительном приеме, значительно сузили круг показаний, и сегодня ГКС используются исключительно короткими курсами (не более 12 нед. ) с целью индукции ремиссии [1, 2].
) с целью индукции ремиссии [1, 2].ГКС имеют широкий спектр противовоспалительного действия, затрагивающий внутриклеточные, иммунные и биохимические механизмы. Препараты данной группы связываются со специфическими высокоаффинными глюкокортикоидными рецепторами (ГКР), после чего транслоцируются в ядро клетки, где взаимодействуют с чувствительными элементами ДНК и приводят к подавлению генов, кодирующих экспрессию воспалительных белков [5, 11]. В свою очередь активированные ГКР могут непосредственно блокировать главный воспалительный фактор транскрипции NF-kB [6, 11]. Кроме того, ингибируя активность NO-синтетазы, ГКС снижают образование окиси азота, которая усиливает отек и лейкоцитарную инфильтрацию в очаге воспаления [11]. И наконец, ГКС подавляют активность фосфолипазы и дальнейший каскад метаболизма арахидоновой кислоты с образованием простагландинов, гидроперекисей и лейкотриенов [9, 11].
 При необходимости, в случае тяжелого течения ВЗК, их можно назначать во II и III триместрах. Есть сведения о повышении риска преждевременного разрыва плодных оболочек и развития надпочечниковой недостаточности у беременных на фоне приема ГКС [21]. Известно, что фторированные стероиды (дексаметазон, бетаметазон) не инактивируются плацентой и легко проникают в кровоток плода, что теоретически может способствовать более частому развитию побочных эффектов, тогда как нефторированные стероиды (преднизолон, метилпреднизолон, гидрокортизон) метаболизируются плацентой и оказывают меньшее воздействие на плод, поэтому именно им следует отдавать предпочтение при лечении ВЗК у беременных [3, 22]. Кроме того, подтверждено уменьшение показателей окружности головы, роста и веса новорожденных, чьи матери получали фторированные стероиды во время беременности [23].
При необходимости, в случае тяжелого течения ВЗК, их можно назначать во II и III триместрах. Есть сведения о повышении риска преждевременного разрыва плодных оболочек и развития надпочечниковой недостаточности у беременных на фоне приема ГКС [21]. Известно, что фторированные стероиды (дексаметазон, бетаметазон) не инактивируются плацентой и легко проникают в кровоток плода, что теоретически может способствовать более частому развитию побочных эффектов, тогда как нефторированные стероиды (преднизолон, метилпреднизолон, гидрокортизон) метаболизируются плацентой и оказывают меньшее воздействие на плод, поэтому именно им следует отдавать предпочтение при лечении ВЗК у беременных [3, 22]. Кроме того, подтверждено уменьшение показателей окружности головы, роста и веса новорожденных, чьи матери получали фторированные стероиды во время беременности [23].В отношении перорального ГКС будесонида получен тератогенный и эмбриоцидный эффект у кроликов и крыс, характеризующийся повышением риска гибели плода, развития аномалий скелета и низкой массы тела новорожденного [3].
 По данным D.B. Beaulieu et al., наблюдавших за 8 беременными пациентками с БК, которые получали будесонид в течение 1–8 мес., не были описаны ни побочные эффекты у матерей, ни врожденные аномалии у детей [24].
По данным D.B. Beaulieu et al., наблюдавших за 8 беременными пациентками с БК, которые получали будесонид в течение 1–8 мес., не были описаны ни побочные эффекты у матерей, ни врожденные аномалии у детей [24].
Тиопурины
К данной группе препаратов относятся азатиоприн и 6-меркаптопурин. В организме человека азатиоприн метаболизируется и превращается в 6-меркаптопурин, поэтому они имеют примерно равную эффективность и токсичность [6, 11].
Тиопурины нарушают передачу сигналов, необходимых для активации Т-лимфоцитов, что способствует снижению образования естественных киллеров, цитотоксичных Т-лимфоцитов и редуцированию в целом реакций клеточного иммунитета [9, 11].
Большинство исследований у людей не выявляют значимых различий по частоте врожденных пороков, опухолей или инфекций у плода при применении тиопуринов во время беременности. В некоторых европейских руководствах есть указание на то, что тиопурины безопасны для применения у беременных [25].
Единичные исследования говорят о повышении риска преждевременных родов, снижении массы тела при рождении и развития дефектов межжелудочковой или межпредсердной перегородки, при этом в качестве отягощающего фактора отмечена высокая активность ВЗК [26]. В исследовании В. Jharap et al. сообщается об анемии у новорожденных, матери которых принимали аналоги пуринов во время беременности [27]. Исследования, проведенные на животных, свидетельствуют о повышении риска расщелины неба, а также аномалий развития скелета и мочеполовой системы [28].
Антиметаболиты
Метотрексат – антагонист фолиевой кислоты, ингибирует зависимые от фолатов ферменты, необходимые для синтеза пуринов и пиримидинов; в высоких дозах ингибирует продукцию ДНК и обладает антипролиферативным действием, но дает серьезные побочные реакции [1, 2, 6, 11].
Метотрексат нельзя применять во время беременности и необходимо отменить его за 6 мес. до планируемого зачатия, поскольку препарат вызывает гибель и врожденные уродства плода [3].
до планируемого зачатия, поскольку препарат вызывает гибель и врожденные уродства плода [3].
Управлением по надзору за пищевыми продуктами и лекарственными средствами США (U.S. Food and Drug Administration) метотрексат отнесен к категории Х, что говорит о его доказанном отрицательном воздействии на плод человека, препарат запрещен для приема перед планируемым зачатием и во время беременности [3, 9].
Ингибиторы кальциневрина
Ингибиторы кальциневрина иногда используются для индукции ремиссии тяжелых форм ВЗК, преимущественно ЯК, при неэффективности других способов лечения [1, 2]. «Терапия спасения» для индукции ремиссии с помощью ингибиторов кальциневрина (такролимуса или циклоспорина) позволяет избежать колэктомии у 82% больных с тяжелым гормонорезистентным колитом [1]. Эти препараты назначают также пациенткам после пересадки паренхиматозных органов, чтобы предотвратить отторжение трансплантата. Ингибиторы кальциневрина блокируют митотическую активность Т-лимфоцитов, снижают активность Т-хелперов 1 типа и продукцию провоспалительных цитокинов (интерлейкин-2, -3, -4 и фактор некроза опухоли α (ФНО-α) [11].
Исследования на животных показали наличие эмбрио- и фетотоксичности в виде уменьшения числа нефронов, развития прогрессирующей почечной недостаточности, системной гипертензии и дефектов межжелудочковой перегородки при воздействии высоких доз циклоспорина, в 2–5 раз превышающих рекомендованные для человека [3].
Исследований, касающихся применения ингибиторов кальциневрина у беременных женщин, относительно мало. Данные метаанализа 15 исследований терапии циклоспорином, проведенных у беременных с аутоиммунными заболеваниями или после пересадки органов, показали, что частота врожденных уродств совпадает с таковой в общей популяции [29]. Имеется отдельное сообщение об успешном применении циклоспорина для лечения беременной с фульминантным гормонорезистентным ЯК на 27-й нед. беременности [30]. Также описан клинический случай, когда ремиссия ЯК во время беременности поддерживалась препаратом такролимус [31].
Биологическая терапия
Прогресс в изучении молекулярных механизмов воспаления при ВЗК способствовал значительному прорыву в области консервативного лечения БК и ЯК – появлению биологической терапии. Согласно клиническим рекомендациям Российской гастроэнтерологической ассоциации (РГА) и Ассоциации колопроктологов России (АКР), биологические агенты используются только при среднетяжелом и тяжелом течении БК и ЯК как в качестве монотерапии, так и в комбинации с другими противовоспалительными препаратами [1, 2]. Биологические препараты позволяют быстро достичь стойкой клинико-лабораторной, морфологической ремиссии ВЗК, в т. ч. и во время беременности [32, 33].
Согласно клиническим рекомендациям Российской гастроэнтерологической ассоциации (РГА) и Ассоциации колопроктологов России (АКР), биологические агенты используются только при среднетяжелом и тяжелом течении БК и ЯК как в качестве монотерапии, так и в комбинации с другими противовоспалительными препаратами [1, 2]. Биологические препараты позволяют быстро достичь стойкой клинико-лабораторной, морфологической ремиссии ВЗК, в т. ч. и во время беременности [32, 33].
Для индукции и поддержания ремиссии в лечении ВЗК используются две группы биологических препаратов: ингибирующие ключевую молекулу воспаления – антитела к ФНО-α (инфликсимаб, адалимумаб, голимумаб, цертолизумаба пэгол) и блокирующие экспрессию так называемых «молекул адгезии» – антиинтегрины (натализумаб, ведолизумаб) [1–3, 11].
По данным регистра PIANO, применение биологических препаратов вплоть до III триместра беременности у пациенток с ВЗК не повышало риска развития аномалий плода, спонтанных абортов, задержки внутриутробного развития или дефицита массы тела при рождении [32]. Известно, что молекулы большинства препаратов данной группы слишком большие, чтобы проникнуть через плаценту, тем не менее плацента способна активно накапливать и переносить существенное количество всех биологических препаратов в кровоток плода в III триместре беременности [3].
Известно, что молекулы большинства препаратов данной группы слишком большие, чтобы проникнуть через плаценту, тем не менее плацента способна активно накапливать и переносить существенное количество всех биологических препаратов в кровоток плода в III триместре беременности [3].
Антитела к фактору некроза опухоли α
Инфликсимаб представляет собой химерные IgG1 моноклональные антитела, состоящие из человеческого и мышиного компонентов, адалимумаб и голимумаб – полностью гуманизированные человеческие антитела [11, 33, 34]. Антитела к ФНО-α связывают и нейтрализуют данный воспалительный цитокин, фиксируют комплемент, индуцируют апоптоз Т-клеток, а также тормозят миграцию лейкоцитов [11]. Эти препараты не проникают через плацентарный барьер в I триместре беременности, но обнаруживаются в организме плода во II и III триместрах, а также в крови новорожденного в течение 6 мес. после рождения, поэтому их не рекомендуют принимать после 30-й нед. беременности, если достигнута ремиссия, чтобы избежать неонатальной иммуносупрессии [36]. Если ремиссия не достигнута, а активность процесса высока, препараты возможно принимать и в III триместре, но только если угроза для жизни матери превышает все имеющиеся риски для плода [33–35]. Частота развития неблагоприятных исходов беременности (самопроизвольный аборт, преждевременные роды, врожденные аномалии и задержка внутриутробного развития плода) у пациенток с ВЗК, получавших инфликсимаб, аналогична таковой у беременных женщин с ВЗК, не получавших терапию препаратами анти-ФНО-α [33, 34]. В регистре PIANO отсутствуют указания на повышение риска развития инфекции у новорожденных, матери которых лечились инфликсимабом, кроме тех случаев, когда инфликсимаб применялся в комбинации с азатиоприном [32]. Однако в литературе имеется описание случая смертельной инфекции после введения вакцины БЦЖ ребенку, подвергшемуся внутриутробному воздействию инфликсимаба [37]. Учитывая этот факт, не рекомендуется вводить живые аттенуированные вакцины новорожденным в течение 6 мес.
беременности, если достигнута ремиссия, чтобы избежать неонатальной иммуносупрессии [36]. Если ремиссия не достигнута, а активность процесса высока, препараты возможно принимать и в III триместре, но только если угроза для жизни матери превышает все имеющиеся риски для плода [33–35]. Частота развития неблагоприятных исходов беременности (самопроизвольный аборт, преждевременные роды, врожденные аномалии и задержка внутриутробного развития плода) у пациенток с ВЗК, получавших инфликсимаб, аналогична таковой у беременных женщин с ВЗК, не получавших терапию препаратами анти-ФНО-α [33, 34]. В регистре PIANO отсутствуют указания на повышение риска развития инфекции у новорожденных, матери которых лечились инфликсимабом, кроме тех случаев, когда инфликсимаб применялся в комбинации с азатиоприном [32]. Однако в литературе имеется описание случая смертельной инфекции после введения вакцины БЦЖ ребенку, подвергшемуся внутриутробному воздействию инфликсимаба [37]. Учитывая этот факт, не рекомендуется вводить живые аттенуированные вакцины новорожденным в течение 6 мес. после их рождения, пока биологический препарат еще может циркулировать в организме [3].
после их рождения, пока биологический препарат еще может циркулировать в организме [3].
Исследования адалимумаба, проведенные на животных моделях, не указывают на повышенный акушерский риск или тератогенный эффект [38]. Препарат активно переносится через плаценту, тем не менее нет сведений о развитии врожденных аномалий плода у беременных женщин, получавших адалимумаб [39].
Информации о безопасности применения голимумаба во время беременности недостаточно, данных о его применении у обозначенной категории женщин в настоящее время нет. В экспериментальных исследованиях репродуктивной функции животных на фоне применения голимумаба нежелательные явления отмечены не были [3, 40].
Цертолизумаба пэгол (ЦЗП) является пегилированным Fab-фрагментом гуманизированного анти-ФНО-α моноклонального антитела [11, 33]. Этот Fab-
фрагмент проникает через плаценту путем пассивной диффузии, поэтому концентрация препарата в пуповинной крови плода гораздо ниже, в отличие от таковой при применении инфликсимаба, адалимумаба или голимумаба, и препарат не обнаруживается в плазме крови новорожденного [11, 41, 34, 35]. Анализ течения 47 беременностей на фоне терапии ЦЗП, по регистру PIANO, показал отсутствие нежелательных последствий для плода, но необходимы дополнительные данные, чтобы полностью оценить безопасность препарата [32]. Тем не менее в настоящее время ЦЗП рассматривается как наиболее оптимальный биологический препарат для беременной с ВЗК, особенно в III триместре [6, 9, 41].
Анализ течения 47 беременностей на фоне терапии ЦЗП, по регистру PIANO, показал отсутствие нежелательных последствий для плода, но необходимы дополнительные данные, чтобы полностью оценить безопасность препарата [32]. Тем не менее в настоящее время ЦЗП рассматривается как наиболее оптимальный биологический препарат для беременной с ВЗК, особенно в III триместре [6, 9, 41].
Антиинтегрины
Антитела к интегринам также имеют доказанную эффективность при лечении ВЗК. Натализумаб представляет собой гуманизированные IgG4 антитела против молекулы адгезии – α4-интегрин [11]. В настоящее время энтузиазм по поводу применения натализумаба, использовавшегося изначально для лечения рассеянного склероза и только позже для БК, быстро прошел с появлением сообщений о развитии инвалидизирующих и смертельных случаев прогрессирующей мультифокальной лейкоэнцефалопатии [42]. Последующие исследования установили, что это заболевание является осложнением инфекции вирусом Джона Каннингема, и современная тактика требует исключения заражения данным вирусом перед назначением препарата [3].
В отношении возможности применения натализумаба у беременных сведений недостаточно. В эксперименте показано, что введение обезьянам дозы препарата, в 2,3 раза больше рекомендуемой для человека, вызывает анемию, тромбоцитопению, атрофию печени, селезенки и тимуса у плода [3]. В проспективном наблюдении за течением 13 беременностей у женщин, получавших натализумаб по поводу рассеянного склероза в III триместре, были выявлены легкие и среднетяжелые гематологические нарушения у 10 из 13 детей [43]. В инструкции к препарату указано, что натализумаб следует применять во время беременности только в том случае, если потенциальная польза для матери оправдывает потенциальный риск для плода. Следует отметить, что во многих странах, в т. ч. и на территории Российской Федерации, препарат имеет только одно показание для применения – рассеянный склероз.
Ведолизумаб – препарат нового поколения, в 2014 г. одобрен для лечения ВЗК в США и странах Евросоюза, в 2016 г. – в России [44]. Представляет собой рекомбинантные антитела IgG1, которые связываются с α4β7-интегрином и блокируют миграцию лейкоцитов селективно в стенке кишечника, чем препятствуют развитию воспалительного процесса в ней [11]. Поскольку препарат действует исключительно в кишке, случаи прогрессирующей мультифокальной лейкоэнцефалопатии не описаны и не ожидаются [3, 44]. Имеющиеся данные свидетельствуют о высоком профиле безопасности ведолизумаба, его низкой иммуногенности и большой частоте устойчивого ответа пациентов на лечение данным препаратом [44].
Представляет собой рекомбинантные антитела IgG1, которые связываются с α4β7-интегрином и блокируют миграцию лейкоцитов селективно в стенке кишечника, чем препятствуют развитию воспалительного процесса в ней [11]. Поскольку препарат действует исключительно в кишке, случаи прогрессирующей мультифокальной лейкоэнцефалопатии не описаны и не ожидаются [3, 44]. Имеющиеся данные свидетельствуют о высоком профиле безопасности ведолизумаба, его низкой иммуногенности и большой частоте устойчивого ответа пациентов на лечение данным препаратом [44].
Ведолизумаб, аналогично препаратам анти-ФНО-α, проникает через плаценту, концентрация линейно нарастает с течением беременности, достигая максимума в III триместре [6, 9, 44]. Нет тератогенного действия у животных, подвергавшихся воздействию высоких доз ведолизумаба, в 20 раз превышающих рекомендуемые дозы у человека [3, 44]. На сегодняшний день данные о безопасности применения ведолизумаба у беременных женщин отсутствуют, однако создан регистр исходов беременности [3].
Заключение
Влияние ВЗК на течение беременности определяется активностью воспалительного процесса на момент зачатия или во время беременности, особенно в I триместре. Женщины с обострением ВЗК в указанные периоды составляют группу высокого риска по развитию неблагоприятных исходов беременности и перинатальных осложнений. Как правило, обострения БК и ЯК связаны с отсутствием адекватной терапии или с полным отказом от приема препаратов, поэтому принципиально важным моментом курации пациенток репродуктивного возраста является подбор оптимальных схем лечения, позволяющих поддерживать ремиссию заболевания как на этапе планирования беременности, так и при ее наступлении.
Широкий выбор лекарственных средств для терапии ВЗК открывает перед врачами большие возможности, при этом тактика ведения беременных с данной патологией требует особого дифференцированного подхода и должна определяться строго индивидуально в каждом конкретном случае после тщательной оценки всех имеющихся рисков.
ВЗК и беременность
Планирование беременности необходимо осуществлять в период ремиссии ВЗК, что позволяет улучшать течение и исходы беременности. Применение беременными большинства препаратов для лечения ВЗК сопряжено с низким риском неблагоприятного воздействия на плод, за исключением Метотрексата, Талидомида и Асакола. Именно поэтому беременность должна быть запланированной не только среди женщин, но и среди мужчин. Если у вас ВЗК и вы планируете беременность необходимо проконсультироваться с вашим лечащим врачом.[1][2]
Лечение ВЗК не влияет на фертильность (возможность иметь детей). Пациенты с ВЗК в стадии ремиссии, не перенесшие операции на органах малого таза, имеют сопоставимую фертильность с общей популяцией. Фертильность незначительно снижается у пациентов во время обострения или у пациентов после операции на органах малого таза, такого как формирование илео-анального анастомоза.
Некоторые препараты группы 5-АСК, используемые для лечения ВЗК могут влиять на фертильность у мужчин, главным образом влияя на качество спермы. [3]
[3]
Влияние беременности на течение воспалительных заболеваний кишечника
Если зачатие происходит в период ремиссии, то риск рецидива не изменяется. Поэтому всем пациенткам рекомендуется планировать беременность в период ремиссии заболевания. Напротив, если оплодотворение происходит в период обострения заболевания, существует риск сохранения активности болезни. У пациенток с ЯК вероятность развития рецидива во время беременности выше, чем у пациенток с БК, независимо от возраста, употребления никотина, предшествующей активности заболевания, предшествующей операции, связанной с ВЗК, иммуносупрессивной терапии или терапии генно-имуннобиологическими препаратами. Никакой разницы в течении болезни Крона не наблюдалось между небеременными и беременными женщинами, как во время, так и после родов. Факторами риска непрерывной активности БК во время беременности являются иммуносупрессивная терапия и более длительный анамнез заболевания. Напротив, обострения язвенного колита чаще возникают у беременных пациенток (как во время беременности, так и после родов), чем у небеременных пациенток. Рецидив может возникать чаще всего в течение первого и второго триместров беременности. В целом беременность положительно влияет на течение ВЗК. Кроме того, рожавшим пациенткам реже требуется резекция кишечника, а интервал между операциями может быть больше.
Напротив, обострения язвенного колита чаще возникают у беременных пациенток (как во время беременности, так и после родов), чем у небеременных пациенток. Рецидив может возникать чаще всего в течение первого и второго триместров беременности. В целом беременность положительно влияет на течение ВЗК. Кроме того, рожавшим пациенткам реже требуется резекция кишечника, а интервал между операциями может быть больше.
Влияние заболевания на течение беременности
Женщины, страдающие воспалительным заболеванием кишечника, имеют повышенный риск неблагоприятных исходов беременности. Прежде всего риски связаны с преждевременными родами, низкой массой тела новорожденного при рождении и недостаточного возраста гестации новорожденного. Предшествующее хирургическое лечение кишечника является независимым фактором риска сниженного веса новорожденного.
Процент женщин, использующих грудное вскармливание с ВЗК колеблется от 44,2% до 83,3%. Грудное вскармливание не связано с повышенным риском обострения заболевания. Напротив, оно может защитить от рецидива болезни в течение года после родов, по данным некоторых исследований. Риск рецидива ВЗК в первый год после родов для кормящих матерей — 26% против 29,4% для не кормящих матерей с БК и 29,2% по сравнению с 44,4% для пациентов с ЯК соответственно.[4]
Грудное вскармливание не связано с повышенным риском обострения заболевания. Напротив, оно может защитить от рецидива болезни в течение года после родов, по данным некоторых исследований. Риск рецидива ВЗК в первый год после родов для кормящих матерей — 26% против 29,4% для не кормящих матерей с БК и 29,2% по сравнению с 44,4% для пациентов с ЯК соответственно.[4]
Моя жизнь с ВЗК. Беременность и материнство
Справочные документы
[1]
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ РОССИЙСКОЙ ГАСТРОЭНТЕРОЛОГИЧЕСКОЙ АССОЦИАЦИИ И АССОЦИАЦИИ КОЛОПРОКТОЛОГОВ РОССИИ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ БОЛЕЗНИ КРОНА Ивашкин В.Т., Шелыгин Ю.А., Халиф И.Л., Белоусова Е.А., Шифрин О.С., Абдулганиева Д.И., Абдулхаков Р.А., Алексеева О.П., Алексеенко С.А., Ачкасов С.И., Барановский А.Ю., Болихов К.В., Валуйских Е.Ю., Варданян А.В., Веселов А.В., Веселов В.В., Головенко А.О., Головенко О.В., Григорьев Е.Г., Губонина И.В., Жигалова Т.Н. , Кашников В.Н., Кизова Е.А., Князев О.В., Костенко Н.В., Куляпин А.В., Морозова Н.А., Муравьев А.В., Низов А.А., Никитина Н.В., Николаева Н.Н., Никулина Н.В., Одинцова А.Х., Осипенко М.Ф., Павленко В.В., Парфенов А.И., Полуэктова Е.А., Потапов А.С., Румянцев В.Г., Светлова И.О., Ситкин С.И., Тимербулатов В.М., Ткачев А.В., Ткаченко Е.И., Фролов С.А., Хубезов Д.А., Чашкова Е.Ю., Шапина М.В., Щукина О.Б., Яковлев А.А.
, Кашников В.Н., Кизова Е.А., Князев О.В., Костенко Н.В., Куляпин А.В., Морозова Н.А., Муравьев А.В., Низов А.А., Никитина Н.В., Николаева Н.Н., Никулина Н.В., Одинцова А.Х., Осипенко М.Ф., Павленко В.В., Парфенов А.И., Полуэктова Е.А., Потапов А.С., Румянцев В.Г., Светлова И.О., Ситкин С.И., Тимербулатов В.М., Ткачев А.В., Ткаченко Е.И., Фролов С.А., Хубезов Д.А., Чашкова Е.Ю., Шапина М.В., Щукина О.Б., Яковлев А.А.
[2]
Ивашкин В.Т., Шелыгин Ю.А., Белоусова Е.А., Абдулганиева Д.И., Алексеева О.А., Ачкасов С.И., Валуйских Е.Ю., Варданян А.В., Веселов А.В., Веселов В.В., Головенко О.В., Губонина И.В., Жигалова Т.Н., Кашников В.Н., Князев О.В., Макарчук П.А., Москалев А.И., Нанаева Б.А., Низов А.А., Никитина Н.В., Николаева Н.Н., Павленко В.В., Полуэктова Е.А., Светлова И.О., Тарасова Л.В., Ткачев А.В., Фролов С.А., Хлынова О.В., Чашкова Е.Ю., Шапина М.В., Шептулин А.А., Шифрин О.С., Щукина О.Б. ПРОЕКТ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ ПО ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ЯЗВЕННОГО КОЛИТА. Колопроктология. 2019;18(4):7-36. https://doi.org/10.33878/2073-…
2019;18(4):7-36. https://doi.org/10.33878/2073-…
[3]
Nassan FL, Coull BA, Skakkebaek NE, et al. A crossover-crossback prospective study of dibutyl-phthalate exposure from mesalamine medications and semen quality in men with inflammatory bowel disease. Environ Int. 2016;95:120-130. doi:10.1016/j.envint.2016.08.006.
[4]
Maliszewska AM, Warska A, Cendrowski K, Sawicki W. Inflammatory bowel disease and pregnancy. Ginekol Pol. 2017;88(7):398-403. doi: 10.5603/GP.a2017.0074. PMID: 28819946
Проблемы беременности у женщин с воспалительными заболеваниями кишечника – гастроэнтерология и гепатология
Гастроэнтерология и гепатология
Апрель 2015 г., том 11, выпуск 4
Ума Махадеван, доктор медицинских наук Калифорнийский университет, Сан-Франциско
Сан-Франциско, Калифорния
G&H Есть ли у женщин с воспалительным заболеванием кишечника больше осложнений во время беременности, чем у женщин, не страдающих этим заболеванием?
UM У женщин с воспалительным заболеванием кишечника (ВЗК) во время беременности возникает больше осложнений, чем у женщин без ВЗК, независимо от того, является ли заболевание активным или неактивным. Женщины с неактивным ВЗК имеют больше преждевременных родов и больше осложнений во время родов, чем женщины без ВЗК. Тяжесть заболевания также влияет на результаты; преждевременные роды были примерно в 3 раза чаще среди женщин с умеренной и высокой активностью заболевания, чем среди женщин с неактивным ВЗК.
Женщины с неактивным ВЗК имеют больше преждевременных родов и больше осложнений во время родов, чем женщины без ВЗК. Тяжесть заболевания также влияет на результаты; преждевременные роды были примерно в 3 раза чаще среди женщин с умеренной и высокой активностью заболевания, чем среди женщин с неактивным ВЗК.
G&H Почему ВЗК вызывает проблемы во время беременности?
UM Хотя исследования не доказали окончательно, почему ВЗК связано с осложнениями, скорее всего, здесь задействовано несколько факторов. Во время активного воспаления организм находится в нездоровом состоянии, что может не поддерживать беременность. При тяжелом активном воспалении организм становится более анемичным, ухудшается белковый статус альбумина и возникают другие проблемы, затрудняющие вынашивание ребенка. Проще говоря, слишком сильное активное воспаление мешает организму удерживать ребенка.
Важно помнить, что беременность сама по себе является воспалительным состоянием. Плацента вырабатывает цитокины, которые могут усугубить некоторые формы ВЗК, такие как язвенный колит, во время беременности. В течение первого триместра беременности тело испытывает легкое воспаление, поскольку яйцеклетка имплантируется в матку. Второй триместр обычно не характеризуется чрезмерным воспалением. В третьем триместре организм переходит в воспалительное состояние, готовясь к родам. Это может усугубить уже существующее иммуноопосредованное воспаление. Наконец, питание также может играть роль. Если у женщины плохое питание в результате активного заболевания, это также может негативно сказаться на течении беременности.
Плацента вырабатывает цитокины, которые могут усугубить некоторые формы ВЗК, такие как язвенный колит, во время беременности. В течение первого триместра беременности тело испытывает легкое воспаление, поскольку яйцеклетка имплантируется в матку. Второй триместр обычно не характеризуется чрезмерным воспалением. В третьем триместре организм переходит в воспалительное состояние, готовясь к родам. Это может усугубить уже существующее иммуноопосредованное воспаление. Наконец, питание также может играть роль. Если у женщины плохое питание в результате активного заболевания, это также может негативно сказаться на течении беременности.
G&H Связан ли этот повышенный риск только с ранее существовавшим ВЗК или беременность также может спровоцировать ВЗК?
UM Эти осложнения связаны с ранее существовавшим ВЗК. Однако редко у женщин может быть первая вспышка во время беременности. Эта ситуация чаще возникает при язвенном колите, чем при болезни Крона, возможно, из-за изменений, происходящих во время беременности.
G&H Несколько лет назад вы начали изучать исходы беременности среди женщин с ВЗК. Что побудило вас начать это исследование?
UM Первое крупное исследование, которое я провел в этой области, было вызвано тем фактом, что данные о лекарствах, доступные до исследования, были получены из отдельных центров третичной медицинской помощи. Пациенты, включенные в эти исследования, могли быть намного тяжелее, чем типичные пациенты в сообществе. Большинство исследований были основаны на одном центре или на больших популяционных наборах данных, для которых отслеживание активности заболевания у включенных пациентов было невозможным, поскольку это потребовало бы обращения к бумажным записям.
G&H Какие данные вы использовали в своем исследовании?
UM Мы с коллегами провели исследование на уровне сообщества, используя данные больниц Kaiser Permanente в Северной Калифорнии. Этот репрезентативный набор данных для населения отражает этнический и демографический состав северной Калифорнии, за исключением крайних значений дохода. Самые богатые и самые бедные пациенты обычно не входят в сеть Kaiser Permanente, но представлены все другие экономические уровни.
Самые богатые и самые бедные пациенты обычно не входят в сеть Kaiser Permanente, но представлены все другие экономические уровни.
G&H Как вы использовали эти данные для изучения исходов беременности при ВЗК?
UM Используя эту репрезентативную для населения когорту, мы извлекли данные об основных событиях и провели обзоры диаграмм, чтобы изучить наличие или отсутствие ВЗК, активность заболевания среди пациентов с ВЗК, осложнения и другие факторы. Наша цель состояла в том, чтобы изучить исходы беременности среди женщин с ВЗК и без него, которые были того же возраста и лечились в одной и той же больнице.
G&H Какие результаты этого исследования были самыми поразительными?
UM Мы обнаружили, что у женщин с ВЗК частота выкидышей, преждевременных родов, низкой массы тела при рождении и осложнений родов выше, чем у женщин без ВЗК. Было очень интересно наблюдать, что эти показатели были выше среди женщин с ВЗК, независимо от активности заболевания.
G&H Повлияло ли это открытие на вашу практику?
UM Да, и многие другие врачи, лечащие эту группу населения, также изменили свой подход. Мы поняли, что женщин с ВЗК следует наблюдать как акушерских пациенток высокого риска из-за повышенного риска осложнений.
G&H Проводили ли вы дополнительные исследования?
UM Да. Одним из преимуществ использования данных Kaiser Permanente является возможность сопоставлять женщин того же возраста, которые лечились в одной и той же больнице, создавая большой набор данных. Недостатком является то, что анализ является ретроспективным. Кроме того, в условиях сообщества очень немногие пациенты подвергались воздействию иммуномодуляторов, и ни один из них не подвергался воздействию биологических препаратов. Поэтому, как только мы установили повышенный риск осложнений беременности среди женщин с ВЗК, мы захотели изучить безопасность препаратов, используемых для лечения ВЗК.
G&H Не могли бы вы описать свой подход к изучению безопасности препаратов для лечения ВЗК у беременных женщин?
UM Семь лет назад мы запустили реестр, известный как PIANO (Многоцентровое национальное проспективное исследование беременности при воспалительных заболеваниях кишечника и неонатальных исходах). В реестре PIANO нашей целью было проспективное определение безопасности препаратов от ВЗК во время беременности. Более 30 центров присоединились к исследованию через Американский фонд Крона и колита, а Калифорнийский университет в Сан-Франциско стал ведущим исследовательским центром. Беременные женщины, включенные в исследование, наблюдались на протяжении всей беременности и первого года жизни их младенцев.
G&H Что показало исследование в отношении рисков, связанных с приемом лекарств?
UM На первом этапе исследования мы обнаружили, что биологические препараты, азатиоприн и 6-меркаптопурин (6-MP) не были связаны с повышенным риском врожденных дефектов или других неблагоприятных исходов.
G&H Почему вы решили продлить исследование?
UM После первых 3 лет исследования мы получили хорошее представление о том, что происходит с беременными женщинами с ВЗК и их младенцами в течение первого года жизни. Однако побочные эффекты могут не проявляться в течение первого года. Мы чувствовали, что важно продолжать наблюдать за детьми еще 3 года, чтобы определить, достигают ли дети определенных этапов развития. Используя опросник «Возраст и этапы», который отслеживает вехи развития, мы наблюдали за детьми женщин, включенных в исследование, до 4-летнего возраста.
G&H Замечали ли вы какие-либо проблемы, связанные с воздействием препаратов, вызывающих ВЗК?
UM Мы обнаружили, что не было ухудшения вех развития на основе воздействия определенных лекарств. Кроме того, дети женщин с ВЗК, получавших биопрепараты или азатиоприн/6-МП, не имели повышенного риска инфекции. Однако среди детей женщин с ВЗК, получавших комбинацию биопрепарата, проникающего через плаценту, и либо азатиоприна, либо 6-МП, наблюдалось небольшое увеличение числа инфекций.
G&H На чем сосредоточено ваше текущее исследование?
UM Повышенный риск заражения привел к третьему этапу, который в настоящее время продолжается. Мы продолжаем наблюдать за матерями во время беременности и их детьми в течение первых 4 лет жизни, но теперь мы также измеряем уровень лекарств в плаценте. Мы хотим увидеть, существует ли корреляция между уровнями лекарств в плаценте при рождении и риском заражения в течение первого года жизни. Мы также отслеживаем реакцию этих детей на вакцины и попадают ли лекарства в грудное молоко.
Мы знаем, что биологические препараты проникают через плаценту и обнаруживаются в значительных количествах у младенцев в течение первых 6 месяцев жизни, за исключением цертолизумаба пегола (Cimzia, UCB), который проникает пассивно, а не активно, поскольку не является полным антителом. Поэтому нам нужно лучше понять, как эти препараты влияют на новорожденных, если вообще влияют. Кроме того, нам нужны данные о безопасности новых препаратов, таких как ведолизумаб (Entyvio, Takeda), устекинумаб (Stelara, Janssen Biotech; не одобрен для лечения болезни Крона) и голимумаб (Simponi, Janssen Biotech). Одним из преимуществ регистра PIANO является то, что мы можем включать эти новые препараты.
Одним из преимуществ регистра PIANO является то, что мы можем включать эти новые препараты.
G&H Что вы уже нашли?
UM Как упоминалось ранее, мы не наблюдали увеличения врожденных дефектов, связанных с воздействием лекарств. Этот вывод основан на данных более 1400 матерей, включенных в исследование, более 600 младенцев, получавших биологическую терапию, и более 300 младенцев, получавших азатиоприн/6-МП. Кроме того, мы не увидели никаких проблем с достижением контрольных точек развития. Есть предположение о повышенном риске инфекции среди детей, подвергшихся воздействию как биологического агента, так и иммуномодулятора, хотя цертолизумаб пегол, по-видимому, безопасен. Мы также наблюдали минимальный или нулевой переход большинства лекарств в грудное молоко, хотя эта часть исследования все еще продолжается.
G&H Как ваши результаты могут повлиять на уход за беременными женщинами с ВЗК?
UM Эти результаты могут убедить эту группу населения и их врачей в том, что прием этих препаратов не нужно прекращать во время беременности или кормления грудью. Прекращение приема этих препаратов может привести к обострению заболевания, что негативно скажется на беременности и способности матери ухаживать за новорожденным после родов. Биологические препараты обычно назначают женщинам с активным заболеванием. Если прием лекарства будет прекращен, пациент не сможет возобновить прежнее лечение, поскольку могут развиться антитела или пациент может стать устойчивым к препарату. Данные, свидетельствующие о том, что эти препараты представляют низкий риск для беременных и кормящих женщин, могут снизить вероятность того, что женщины с ВЗК прекратят прием этих препаратов в это время и подвергнут риску свое здоровье.
Прекращение приема этих препаратов может привести к обострению заболевания, что негативно скажется на беременности и способности матери ухаживать за новорожденным после родов. Биологические препараты обычно назначают женщинам с активным заболеванием. Если прием лекарства будет прекращен, пациент не сможет возобновить прежнее лечение, поскольку могут развиться антитела или пациент может стать устойчивым к препарату. Данные, свидетельствующие о том, что эти препараты представляют низкий риск для беременных и кормящих женщин, могут снизить вероятность того, что женщины с ВЗК прекратят прием этих препаратов в это время и подвергнут риску свое здоровье.
Исследование, проведенное в Нидерландах, показало, что женщины с ВЗК, получившие консультацию до беременности, как правило, сохраняют лучшее здоровье во время беременности. Благодаря этому подходу женщины в сотрудничестве со своим акушером могут разработать план лечения ВЗК во время беременности. Это снижает вероятность того, что в это время они будут испытывать активное заболевание.
G&H Что вы посоветуете в первую очередь женщинам с ВЗК, которые планируют забеременеть?
UM Для женщин с ВЗК лучше всего, чтобы болезнь находилась в стадии ремиссии, прежде чем забеременеть. Если болезнь активна, забеременеть может быть сложнее, и риск выкидыша выше.
G&H Какие трудности возникают при изучении исходов беременности у женщин с ВЗК?
UM Американский фонд Крона и колита очень щедро профинансировал эту работу в течение 3 циклов обучения. Тем не менее, финансирование остается проблемой, поскольку основная часть расходов ложится на плечи участвующих исследовательских центров. Логистика слежения за таким количеством зарегистрированных пользователей и систематизация данных сложна, но не является ограничивающим фактором. Матери, участвовавшие в исследовании, были удивительно надежными в предоставлении образцов крови и были доступны для последующего наблюдения.
G&H Проводите ли вы какие-либо другие исследования в этой области?
UM Мы изучаем, снижает ли воздействие препарата ВЗК на мать иммунную функцию у младенцев, собирая данные о реакции на вакцину и развитии Т- и В-клеток. Однако сбор адекватных данных занимает много времени, поэтому у нас пока нет убедительных доказательств.
Однако сбор адекватных данных занимает много времени, поэтому у нас пока нет убедительных доказательств.
Доктор Махадеван является консультантом компаний Janssen, Takeda, UCB, AbbVie и Prometheus. Реестр PIANO на 100% финансируется Американским фондом Crohn’s & Colitis.
Рекомендуемая литература
Хасид Б., Махадеван У. Использование биологической терапии при беременности: взгляд гастроэнтеролога. Курр Опин Ревматол. 2014;26(3):347-353.
Mahadevan U, Cucchiara S, Hyams JS, et al. Лондонское заявление о позиции Всемирного конгресса гастроэнтерологов по биологической терапии ВЗК с Европейской организацией Крона и колита: беременность и педиатрия. Am J Гастроэнтерол. 2011;106(2):214-223.
Махадеван У., Сандборн В.Дж., Ли Д.К., Хакимян С., Кейн С., Корли Д.А. Исходы беременности у женщин с воспалительным заболеванием кишечника: крупное общественное исследование в Северной Калифорнии. Гастроэнтерология. 2007;133(4):1106-1112.
Махадеван У. , Вольф Д.К., Дубинский М. и др. Плацентарный перенос препаратов против фактора некроза опухоли у беременных с воспалительными заболеваниями кишечника. Клин Гастроэнтерол Гепатол. 2013;11(3):286-292.
, Вольф Д.К., Дубинский М. и др. Плацентарный перенос препаратов против фактора некроза опухоли у беременных с воспалительными заболеваниями кишечника. Клин Гастроэнтерол Гепатол. 2013;11(3):286-292.
Ng SW, Mahadevan U. Мой подход к лечению беременной пациентки с воспалительным заболеванием кишечника. Мэйо Клин Proc. 2014;89(3):355-360.
Язвенный колит и беременность: какая связь?
Женщины с язвенным колитом могут опасаться течения этого заболевания во время беременности. Однако это состояние не обязательно влияет на шансы забеременеть, и женщины с язвенным колитом могут иметь здоровую беременность и благополучные роды.
Язвенный колит (ЯК) — это тип воспалительного заболевания кишечника (ВЗК), которое возникает при воспалении слизистой оболочки толстой или прямой кишки. По мере прогрессирования заболевания возникают периоды обострений, во время которых симптомы ухудшаются.
В этой статье мы обсудим некоторые важные моменты, которые необходимо учитывать для поддержания здоровья женщины и ребенка на протяжении всей беременности.
Фонд Крона и колита отмечает, что лучшее время для женщины, чтобы забеременеть, это когда ее ВЗК находится в стадии ремиссии в течение как минимум 3–6 месяцев, и она не принимает стероиды или не начинает принимать новые лекарства.
Исследование в Гастроэнтерология и гепатология показало, что около 80% женщин, забеременевших во время ремиссии ВЗК, останутся в ремиссии на протяжении всей беременности. Поэтому большинство врачей рекомендуют женщинам взять болезнь под контроль, прежде чем пытаться забеременеть. Однако, это не всегда возможно.
Исследование также показало, что у 45% женщин с ЯК, которые забеременели во время активной болезни, симптомы во время беременности ухудшаются. Еще 24% женщин считают, что их заболевание остается активным, но стабильным. В совокупности эти данные означают, что примерно у двух из трех женщин, забеременевших во время активной болезни, симптомы будут продолжаться на протяжении всей беременности.
Как язвенный колит влияет на беременность
ЯК также может повышать вероятность осложнений во время беременности. Женщина с ЯК имеет более высокий риск следующих осложнений, чем женщина того же возраста без этого заболевания:
Женщина с ЯК имеет более высокий риск следующих осложнений, чем женщина того же возраста без этого заболевания:
- невынашивание беременности
- преждевременные роды
- осложнения при родах и родах
Женщины, перенесшие определенные операции по поводу ЯК, также наблюдается незначительное снижение рождаемости.
Тем не менее, отчет в журнале Гастроэнтерология отмечает, что женщины, у которых заболевание находится под контролем и которые никогда не подвергались хирургическому вмешательству, имеют такие же шансы забеременеть, как и другие женщины.
Как беременность влияет на язвенный колит
Обострение во время беременности может вызывать тревогу. Обострения чаще возникают в начале первого триместра беременности или сразу после родов.
Прекращение приема лекарств во время беременности увеличивает риск обострения и ухудшения активности заболевания, что является наиболее значительным известным риском для беременности.
Существует также минимальная вероятность того, что женщина передаст НЯК ребенку. Риск составляет около 1,6%, если только мать болеет язвенным колитом, но возрастает до более чем 30%, если у обоих родителей есть форма ВЗК.
Что делать, если вы беременны язвенным колитом
Любая женщина с ЯК, которая хочет забеременеть или узнает, что беременна, должна тесно сотрудничать со своим врачом на каждом этапе пути, чтобы свести к минимуму риски.
Врачи будут относиться к беременным женщинам с НЯК как к группе высокого риска, а это означает, что они захотят регулярно проверяться и принимать дополнительные меры, чтобы избежать или справиться с осложнениями, которые могут возникнуть в результате этого состояния.
Некоторые стандартные медицинские процедуры фактически запрещены во время беременности, поскольку они могут подвергнуть риску женщину или плод. Однако многие диагностические инструменты, которые врачи используют для мониторинга и диагностики ЯК, безопасны для использования во время беременности.
К этим процедурам относятся:
- колоноскопия
- УЗИ
- ректальная биопсия
- сигмоидоскопия
- эндоскопия верхних отделов
Врачи обычно не назначают экстренную томографию, рентгенографию или компьютерную томографию. . Они также могут запросить безопасное для беременных МРТ без использования гадолиния, который является веществом, которое может увеличить риск осложнений.
Несмотря на то, что врачи стараются избегать некоторых вариантов лечения ЯК во время беременности, некоторые виды лечения представляют лишь низкий риск.
Медикаментозное лечение
Беременные женщины могут продолжать принимать некоторые медицинские препараты для лечения язвенного колита. Фонд Крона и колита отмечает, что многие лекарства, которые врачи рекомендуют для лечения язвенного колита, должны быть безопасными для беременной женщины и будущего ребенка.
Кроме того, многие из этих препаратов безопасны для использования во время грудного вскармливания.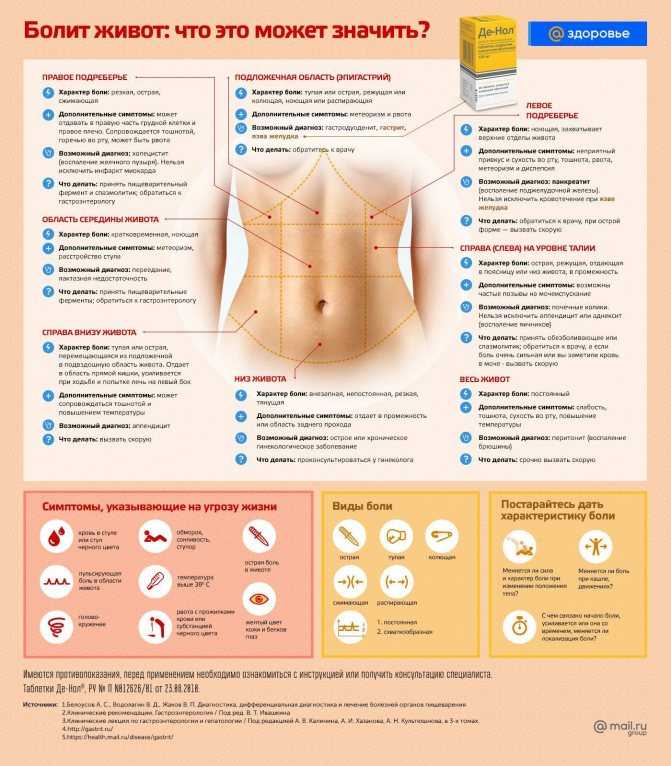
Беременные женщины и женщины, кормящие грудью, всегда должны как можно скорее обратиться к врачу, чтобы обсудить лечение, прежде чем двигаться дальше. В некоторых случаях прекращение приема лекарства может ухудшить симптомы или общее состояние.
Лекарства для лечения язвенного колита с низким уровнем риска во время беременности включают:
- аминосалицилаты, такие как сульфасалазин (азульфидин) и месаламин (асакол, пентаза)
- иммуномодуляторы, включая азатиоприн (имуран), циклоспорин А (неорал, сандиммун ) и 6-меркаптопурин (пуринетол)
- биологические препараты, такие как инфликсимаб (ремикейд) и адалимумаб (хумира)
В других ситуациях врачи могут скорректировать дозировку. Например, если женщина принимает кортикостероиды во время беременности, врачи захотят максимально снизить дозировку. Большинство врачей не рекомендуют стероиды для поддерживающей терапии ЯК во время беременности.
Другие препараты повышенного риска, которых врачи могут рекомендовать избегать во время беременности, включают:
- антибиотики
- талидомид
- некоторые биологические препараты на поздних сроках беременности
Хирургическое вмешательство
Предыдущие операции по поводу ЯК не оказывают негативного влияния на течение беременности, хотя некоторые процедуры могут повлиять на фертильность.
Женщинам, нуждающимся в операции, но затем забеременевшим, следует отложить операцию до наступления беременности, если только состояние не является тяжелым и не поддается медикаментозному лечению.
Диета
У людей с язвенным колитом толстая кишка с трудом усваивает жизненно важные питательные вещества. Поэтому крайне важно сосредоточиться на правильном питании во время беременности.
Любая женщина с ЯК, которая забеременеет, должна спросить своего врача о посещении диетолога. Врач-диетолог может помочь беременной женщине составить план диеты, который будет эффективен для ее состояния, и это может иметь существенное значение как для ее самочувствия, так и для здоровья ребенка. Врач-диетолог порекомендует продукты, которые женщина должна есть или избегать, чтобы обеспечить ее и плод правильным питанием.
Большинство женщин принимают витамины для беременных в рамках ухода за беременными. Эти добавки должны содержать необходимые соединения, такие как фолиевая кислота.