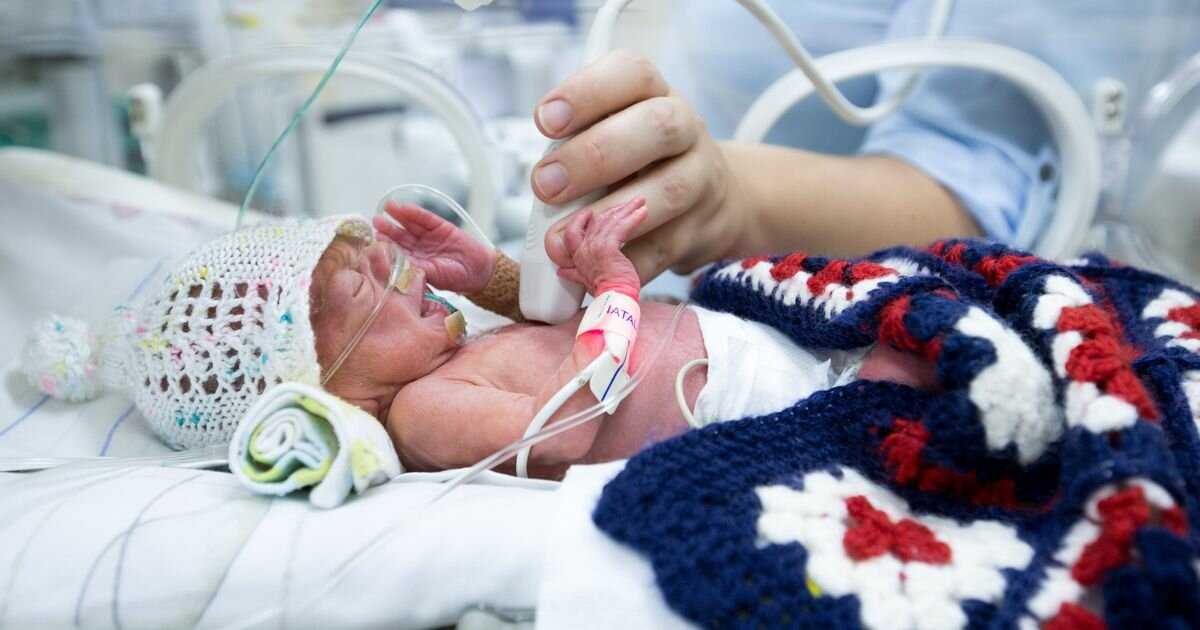
Содержание
Зачем выхаживают сильно недоношенных детей?
Зачем выхаживают …
38 ответов
Последний — Перейти
#1
#2
#3
#4
#5
Гость
Автор, Вы бредите, Вас, наверное переносили и даже роняли головкой частенько.
За 2-4 месяца недоношенный ребёнок догоняет доношенного, а так как родители и врачи уделяют ему больше внимания и перегоняет как по физическому развитию, так и по интеллектуальному.
#6
#7
Гость
Автор, Вы бредите, Вас, наверное переносили и даже роняли головкой частенько. С чего Вы решили про глухих, слепых, неходящих?.
За 2-4 месяца недоношенный ребёнок догоняет доношенного, а так как родители и врачи уделяют ему больше внимания и перегоняет как по физическому развитию, так и по интеллектуальному.
#8
#9
#10
Гость
Что за глупость?
Выхаживают и детски остаются здоровые , ничем не отличающиеся от доношенных со временем
#11
Гость
Руку набивают. Зато 7-месячных потом выхаживают так, что они ничем не отличаются от здоровых.
Зато 7-месячных потом выхаживают так, что они ничем не отличаются от здоровых.
#12
#13
#14
Гость
Всмысла выхаживать глубоко недоношенных нету,это глубокий инвалид к сожалению,и выхаживая его обрекают на мучения,его и его родителей.в некоторых случаях смерть это избавление и лучший выход,так же и для неизлечимо больных
#15
Гость
Вот и сатанисты набежали
#16
#17
Гость
«Перегоняет по развитию», ахах спасибо, посмеялась.
#18
Гость
Ещё 35 лет назад даже на 26 неделе рождались нормальные дети, и их выхаживали, да помещали в кювез. Технологии на месте не стоят.
И по поводу перегоняет в развитии, да именно так, и я объяснила почему так происходит. Если с доношенным также активно заниматься, как это делают с недоношенным он тоже будет опережать в развитии сверстников.
#19
Гость
Автор, почитайте комментарии и сделайте выводы о том, в каком обществе живете. Людям нравится действовать вопреки природе и женскому организму, который «отверг» плод с патологией, потом выхаживать овощных людей, приносить себя в жертву ради них, а потом умереть и скинуть обществу, которому, увы, особо нет дела до их благополучия. Самое страшное, что даже если ты не хочешь, чтобы этих детей спасали — их все равно будут спасать, а потом торжественно вручат в руки, пожелают удачи и забудут. Вероятность, что с 3-4 месячного плода вырастет здоровый человек фантастически мала. Очень страшная вещь, не дай Бог с этим когда-то столкнуться.
Самое страшное, что даже если ты не хочешь, чтобы этих детей спасали — их все равно будут спасать, а потом торжественно вручат в руки, пожелают удачи и забудут. Вероятность, что с 3-4 месячного плода вырастет здоровый человек фантастически мала. Очень страшная вещь, не дай Бог с этим когда-то столкнуться.
#20
Анастасий
Плод с патологией обычно не задерживается дольше 12 недель. Замирает и самовыпиливается. Или помогают. Если роды преждевременные уже после 23+ недель, то патология чаще всего у матери, которая не может выносить. Мои сестра и мать родились недоношенными на 7 месяце. Вполне себе здоровы, а иммунитет так получше, чем у многих. Подруга родила девочку уж не помню на какой неделе, но весом всего 900 грамм. Ей 7 лет сейчас. Никогда не было проблем со здоровьем. В год ребёнок выглядел на обычный год. И ложкой уже вовсю ела.
С точки зрения биологии, конечно, правильно не спасать таких детей.
#21
Гость
За 12 недель у плода только-только сформировались органы и нервная система, после 12 месяцев стоит вопрос как эти органы будут дальше развиваться. Угроза выкидыша или преждевременных родов позднее, не покидает беременную весь период. Самый благоприятный исход в таком случае — замершая беременность. Достаточно посмотреть на матерей, которые бились за СВОЕГО ребенка, пустой взгляд, полное отсутствие каких-либо сил и энергии, отчаяние и каждодневное страдание.
#22
Гость
Автор, Вы бредите, Вас, наверное переносили и даже роняли головкой частенько. С чего Вы решили про глухих, слепых, неходящих?.
За 2-4 месяца недоношенный ребёнок догоняет доношенного, а так как родители и врачи уделяют ему больше внимания и перегоняет как по физическому развитию, так и по интеллектуальному.
Эксперты Woman.ru
Шульгина Ольга Викторовна
Психолог по семейным…
16 ответов
Максим Сорокин
Практикующий психолог
1 012
Владимир Титаренко
Фитнес-нутрициолог
138 ответов
Елена Герба
семейный психолог
Дворцов Кирилл Олегович
Гинеколог- репродуктолог
12 ответов
Токарь Дарья Анатольевна
Фитнес-тренер
32 ответа
Иванова Светлана
Коуч
75 ответов
Мария Бурлакова
Психолог
331 ответ
Осипова Ксения Андреевна
Психолог
40 ответов
Кременецкая Мария
Логопед — дефектолог
32 ответа
#23
#24
Гость
Автор, Вы бредите, Вас, наверное переносили и даже роняли головкой частенько. С чего Вы решили про глухих, слепых, неходящих?.
С чего Вы решили про глухих, слепых, неходящих?.
За 2-4 месяца недоношенный ребёнок догоняет доношенного, а так как родители и врачи уделяют ему больше внимания и перегоняет как по физическому развитию, так и по интеллектуальному.
#25
Гость
Всмысла выхаживать глубоко недоношенных нету,это глубокий инвалид к сожалению,и выхаживая его обрекают на мучения,его и его родителей.в некоторых случаях смерть это избавление и лучший выход,так же и для неизлечимо больных
#26
Гость
С недоношенными обычно усердно занимаются чтобы хоть чуть-чуть догнать доношенных. Это в подавляющем большинстве случаев. А вы будто знаете больше всех. Я вот тоже знаю. Когда ребенок в 13 лет только научился держать нож и резать хлебушек для бутербродов — это не «опережает сверстников», это горе.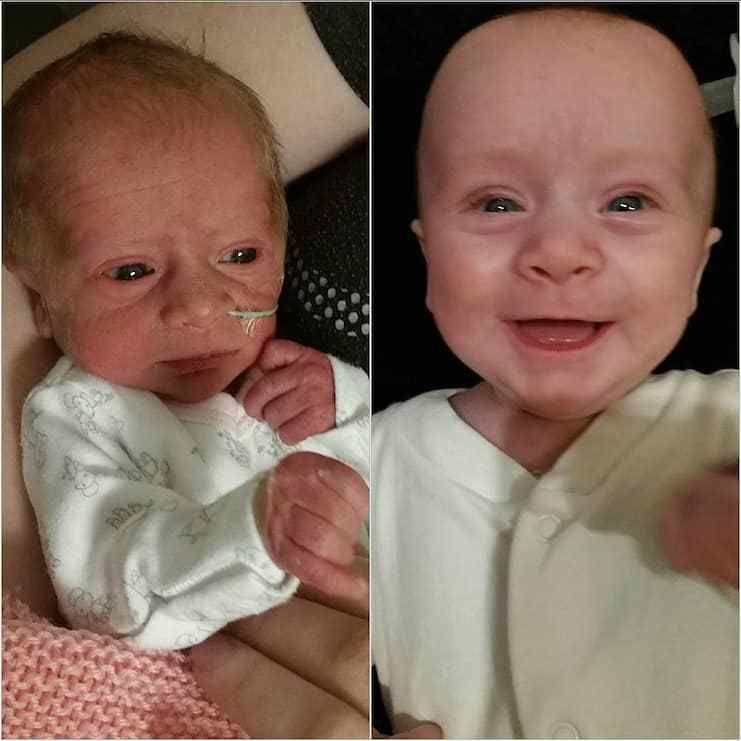
Непридуманные истории
Меня бесит муж со своими детьми и внуками…
1 249 ответов
Мужчина сразу предупредил, что всё имущество записано на детей
921 ответ
Такая зарплата — не хочу работать
619 ответов
Ложь длинною в 22 года. Как разрулить?
900 ответов
Ушел муж, 2 месяца депрессия… Как справится, если ты осталась совсем одна?
194 ответа
#27
Гость
Ситуации бывают разные. И да, я знаю о чем говорю. По роду деятельности общаюсь с большим количеством родителей и про «он у меня такой маленький родился, мы думали инвалидом будет, нам говорили ходить не будет, а мы то быстрее сверстников доношенных освоили и вот это». И собственно, мед.карты таких деток видела своими глазами. Бывают, конечно и вот Вами описанные варианты, и это печально.
Но утверждать как автор, что недоношенные это только глубокая инвалидность — бред бредовый.
#28
Гость
У моей хорошей знакомой родился сильно недоношенный мальчик, еле вытянули. В два года физически догнал сверстников, в три года — перегнал. Очень крепкий, ни разу не болел. Участковая тоже удивлялась, как при такой недоношености, получился богатырь. Началась школа и выяснилось, что мальчик не может ни нормально писать, ни считать, ни читать. С учебой просто ахтунг, перевели в специализованный интернат. Так что не надо рассказывать про супер здоровых детей, с проблемами и травмами при рождении. Поверьте, косяки есть и они в какойто момент вылезут.
#29
Гость
За 12 недель у плода только-только сформировались органы и нервная система, после 12 месяцев стоит вопрос как эти органы будут дальше развиваться. Угроза выкидыша или преждевременных родов позднее, не покидает беременную весь период. Самый благоприятный исход в таком случае — замершая беременность. Достаточно посмотреть на матерей, которые бились за СВОЕГО ребенка, пустой взгляд, полное отсутствие каких-либо сил и энергии, отчаяние и каждодневное страдание. Это вы называете радостью материнства? Эти дети не всегда будут детьми, они, к сожалению, никогда не скажут спасибо, вырастут и, если хватит когнитивных функций головного мозга, всю свою жизнь будут жутко страдать вместе с уже обессиленной мамой. Папы почему-то со СВОИМИ детьми надолго не задерживаются, даже если этот ребенок абсолютно здоров.
Угроза выкидыша или преждевременных родов позднее, не покидает беременную весь период. Самый благоприятный исход в таком случае — замершая беременность. Достаточно посмотреть на матерей, которые бились за СВОЕГО ребенка, пустой взгляд, полное отсутствие каких-либо сил и энергии, отчаяние и каждодневное страдание. Это вы называете радостью материнства? Эти дети не всегда будут детьми, они, к сожалению, никогда не скажут спасибо, вырастут и, если хватит когнитивных функций головного мозга, всю свою жизнь будут жутко страдать вместе с уже обессиленной мамой. Папы почему-то со СВОИМИ детьми надолго не задерживаются, даже если этот ребенок абсолютно здоров.
#30
#31
Гость
Автор, почитайте комментарии и сделайте выводы о том, в каком обществе живете. Людям нравится действовать вопреки природе и женскому организму, который «отверг» плод с патологией, потом выхаживать овощных людей, приносить себя в жертву ради них, а потом умереть и скинуть обществу, которому, увы, особо нет дела до их благополучия. Самое страшное, что даже если ты не хочешь, чтобы этих детей спасали — их все равно будут спасать, а потом торжественно вручат в руки, пожелают удачи и забудут. Вероятность, что с 3-4 месячного плода вырастет здоровый человек фантастически мала. Очень страшная вещь, не дай Бог с этим когда-то столкнуться.
Самое страшное, что даже если ты не хочешь, чтобы этих детей спасали — их все равно будут спасать, а потом торжественно вручат в руки, пожелают удачи и забудут. Вероятность, что с 3-4 месячного плода вырастет здоровый человек фантастически мала. Очень страшная вещь, не дай Бог с этим когда-то столкнуться.
#32
Гость
За 12 недель у плода только-только сформировались органы и нервная система, после 12 месяцев стоит вопрос как эти органы будут дальше развиваться. Угроза выкидыша или преждевременных родов позднее, не покидает беременную весь период. Самый благоприятный исход в таком случае — замершая беременность. Достаточно посмотреть на матерей, которые бились за СВОЕГО ребенка, пустой взгляд, полное отсутствие каких-либо сил и энергии, отчаяние и каждодневное страдание. Это вы называете радостью материнства? Эти дети не всегда будут детьми, они, к сожалению, никогда не скажут спасибо, вырастут и, если хватит когнитивных функций головного мозга, всю свою жизнь будут жутко страдать вместе с уже обессиленной мамой. Папы почему-то со СВОИМИ детьми надолго не задерживаются, даже если этот ребенок абсолютно здоров.
Папы почему-то со СВОИМИ детьми надолго не задерживаются, даже если этот ребенок абсолютно здоров.
#33
Пуговка
А что делать? Положить его умирать? Сейчас всех пытаются выходить, но какое будет здоровье у этих детей. По мне, так это страшная темя для обсуждения. Жаль таких женщин, каждая из них хочет быть счастливой мамой здорового ребёнка.
#34
Гость
Ещё 35 лет назад даже на 26 неделе рождались нормальные дети, и их выхаживали, да помещали в кювез. Технологии на месте не стоят.
Вы же у каждого не спрашивали у каждого взрослого: «а ты насколько раньше родился?»
И по поводу перегоняет в развитии, да именно так, и я объяснила почему так происходит. Если с доношенным также активно заниматься, как это делают с недоношенным он тоже будет опережать в развитии сверстников.
#35
Xiu87
У меня родился сын на 24 недели 26 августаиз запатологииплаценты начались преждевременные роды, вес 590 гр ,рост 29 см и врачи даже не пытались выходить((((Сразу сказали что шансов нет и они делают всевозможное,когда пошла к сыну через пару часов,то он просто лежал в кювезе под лампой и рядом лежала кислородная маска,но он то дышал,то нет.Даже не кормили,сказали что у него даже пищевода нет и что такие дети живут только несколько часов. На второй день в 4 часа утра,наш Андрюша умер.Я теперь логти кусаю что тогда ничего не сделала,врачи сказали что хотя бы 27-28 недель если было бы,а так слишком маленький. Может быть что нибудь можно было сделать!Не дай Бог никому такое пережить, всю жизнь буду себя винить…
#36
Xiu87
У меня родился сын на 24 недели 26 августаиз запатологииплаценты начались преждевременные роды, вес 590 гр ,рост 29 см и врачи даже не пытались выходить((((Сразу сказали что шансов нет и они делают всевозможное,когда пошла к сыну через пару часов,то он просто лежал в кювезе под лампой и рядом лежала кислородная маска,но он то дышал,то нет. Даже не кормили,сказали что у него даже пищевода нет и что такие дети живут только несколько часов. На второй день в 4 часа утра,наш Андрюша умер.Я теперь логти кусаю что тогда ничего не сделала,врачи сказали что хотя бы 27-28 недель если было бы,а так слишком маленький. Может быть что нибудь можно было сделать!Не дай Бог никому такое пережить, всю жизнь буду себя винить…
Даже не кормили,сказали что у него даже пищевода нет и что такие дети живут только несколько часов. На второй день в 4 часа утра,наш Андрюша умер.Я теперь логти кусаю что тогда ничего не сделала,врачи сказали что хотя бы 27-28 недель если было бы,а так слишком маленький. Может быть что нибудь можно было сделать!Не дай Бог никому такое пережить, всю жизнь буду себя винить…
Новые темы
Ребенок ест только в спящем состоянии
2 ответа
Что выбрать: шезлонг или электрокачель?
2 ответа
Слинг с рождения
2 ответа
Стульчики для кормления 2 в 1, 3 в 1…
3 ответа
Как вы отучали ребёнка от груди?
3 ответа
#37
Пуговка
А что делать? Положить его умирать? Сейчас всех пытаются выходить, но какое будет здоровье у этих детей. По мне, так это страшная темя для обсуждения. Жаль таких женщин, каждая из них хочет быть счастливой мамой здорового ребёнка.
По мне, так это страшная темя для обсуждения. Жаль таких женщин, каждая из них хочет быть счастливой мамой здорового ребёнка.
#38
Гость
Я решила убить дитя в 6месяцев беременности по мед показаниям, паталогия почки и сколиоз. Испугалась, что далее появятся еще патологии, и вторая почка может погиьнуть со временем. Испугалась протащить дитя через муки и боли и не вытащить. Ну и дура. Это моя боль. Моя ответственность. Это бесчеловнчно, не дать и шанса. Я против абортов для себя всегда была. Для меня это испытание было ужасным и я не справилась со страхом. Но все равно есть обида на близких, на маму, что она активно убеждала идти на прерывание, отец который отмолчался, муж сказавший решай сама и замкнувшийся, свекровь за спиной поливала, все сказали что я не справлюсь, я дура что повелась на их страхи. Не они меня успокаивали и ободряли, а я долдна была их успокоить. Но я долдна была защищать ребенка. А я…трус. не умничайте на такую тему, это горе. Лучше любой, но живой. Остальное морок и трусость.
Но я долдна была защищать ребенка. А я…трус. не умничайте на такую тему, это горе. Лучше любой, но живой. Остальное морок и трусость.
Новые темы за неделю:
Ребенок ест только в спящем состоянии
2 ответа
Что выбрать: шезлонг или электрокачель?
2 ответа
Слинг с рождения
2 ответа
Стульчики для кормления 2 в 1, 3 в 1…
3 ответа
Как вы отучали ребёнка от груди?
3 ответа
Скучно с детьми
13 ответов
В чем причина вредности у некоторых деток?
6 ответов
Меня не любит мой ребёнок
36 ответов
Дети — это счастье?
27 ответов
Перелет с ребенком
7 ответов
Популярные темы за неделю:
Меня не любит мой ребёнок
36 ответов
Дети — это счастье?
27 ответов
Устала от ребенка!
25 ответов
Скучно с детьми
13 ответов
Как помочь малышу с коликами?
12 ответов
Первый раз поцеловали ребенка
12 ответов
Ребенок 1 месяц уже четыре дня не спит нормально
11 ответов
Ребенку 1,4.
 Беременность первая, поздняя
Беременность первая, поздняя8 ответов
Перелет с ребенком
7 ответов
В чем причина вредности у некоторых деток?
6 ответов
Следующая тема
Муж собрался в командировку на 6 месяцев,я сама с ребенком
20 ответов
Предыдущая тема
смогли бы вы сменить подгузник чужому ребёнку?
28 ответов
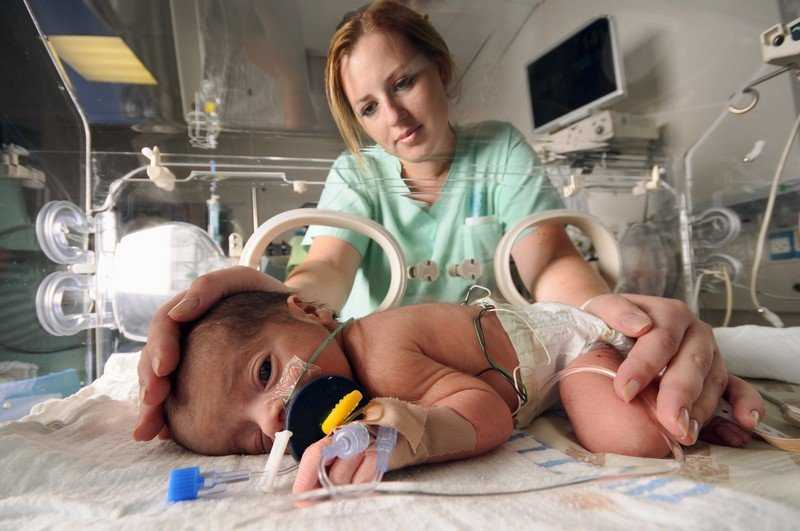
Отделение патологии новорожденных и недоношенных детей
Отделение патологии новорожденных и недоношенных детей расположено на 3 этаже Областного Клинического перинатального Центра. Отделение включает в себя 2 блока:
1. Три палаты интенсивной терапии, где находятся дети, которые получают кислородотерапию через лицевые маски, носовые канюли, кислородные палатки. Соблюдается тепловой режим: дети находятся в инкубаторах, где поддерживается заданная температура и влажность или в кроватках-грелках. Для глубоко недоношенных детей с экстремально низкой (менее 1 кг) и очень низкой массой тела при рождении (1000-1500 гр.) используется специальная укладка- «гнездо», которая способствует более физиологическому положению ребёнка и снижает потери тепла. С целью коррекции обменных процессов проводится инфузионная терапия, частичное парентеральное питание, восстановительное неврологическое лечение, коррекция анемии. С контрольно-диагностической целью проводятся спинномозговые и вентрикулярные пункции. Детям с высоким уровнем билирубина проводится фототерапия в дробном режиме. При гемолитической болезни новорожденных используется операция заменного переливания крови. При анемиях тяжёлой степени — трансфузия эритроцитарной массы. Для каждого ребёнка индивидуально проводится расчёт питания, и подбор адаптированной молочной смеси, при недостатке грудного молока матери. В отделении широко используются обогатители грудного молока (фортификаторы), при вскармливании недоношенных детей. С недавних пор проводится музыкотерапия (классическая музыка для детей — Чайковский, Моцарт, Вивальди, Штраус, Шуберт), что способствует развитию головного мозга детей, находящихся в тяжёлом состоянии и способствует положительному психологическому фону персонала отделения.
Для глубоко недоношенных детей с экстремально низкой (менее 1 кг) и очень низкой массой тела при рождении (1000-1500 гр.) используется специальная укладка- «гнездо», которая способствует более физиологическому положению ребёнка и снижает потери тепла. С целью коррекции обменных процессов проводится инфузионная терапия, частичное парентеральное питание, восстановительное неврологическое лечение, коррекция анемии. С контрольно-диагностической целью проводятся спинномозговые и вентрикулярные пункции. Детям с высоким уровнем билирубина проводится фототерапия в дробном режиме. При гемолитической болезни новорожденных используется операция заменного переливания крови. При анемиях тяжёлой степени — трансфузия эритроцитарной массы. Для каждого ребёнка индивидуально проводится расчёт питания, и подбор адаптированной молочной смеси, при недостатке грудного молока матери. В отделении широко используются обогатители грудного молока (фортификаторы), при вскармливании недоношенных детей. С недавних пор проводится музыкотерапия (классическая музыка для детей — Чайковский, Моцарт, Вивальди, Штраус, Шуберт), что способствует развитию головного мозга детей, находящихся в тяжёлом состоянии и способствует положительному психологическому фону персонала отделения. Дети с поражением дыхательной системы по показаниям получают ингаляции через небулайзер. Новорожденным в тяжёлом состоянии проводится мониторирование частоты сердечных сокращений, процента насыщения крови кислородом, артериального давления. В отделении проводится клинико-лабораторный минимум, необходимый, для оценки состояния ребёнка: клинический анализ крови, сахар крови, группа крови, резус фактор, анализ крови на RW, HBsAg, a-HCV, ВИЧ антитела, биохимический анализ крови, анализ крови на стерильность, анализ крови на внутриутробные инфекции, анализ газового состава крови, анализ крови на прокальцитонин и С-реактивный белок; анализ крови на кариотип, анализ спинномозговой жидкости, анализ мочи общий, анализ мочи по Нечипоренко, копрограмма, бактериологический анализ кала, кал на скрытую кровь. Проводится скрининг тест на 5 наследственных заболеваний, аудиологический скрининг. Всем детям проводится ультразвуковое исследование головного мозга, органов брюшной полости, по показаниям — тазобедренных суставов.
Дети с поражением дыхательной системы по показаниям получают ингаляции через небулайзер. Новорожденным в тяжёлом состоянии проводится мониторирование частоты сердечных сокращений, процента насыщения крови кислородом, артериального давления. В отделении проводится клинико-лабораторный минимум, необходимый, для оценки состояния ребёнка: клинический анализ крови, сахар крови, группа крови, резус фактор, анализ крови на RW, HBsAg, a-HCV, ВИЧ антитела, биохимический анализ крови, анализ крови на стерильность, анализ крови на внутриутробные инфекции, анализ газового состава крови, анализ крови на прокальцитонин и С-реактивный белок; анализ крови на кариотип, анализ спинномозговой жидкости, анализ мочи общий, анализ мочи по Нечипоренко, копрограмма, бактериологический анализ кала, кал на скрытую кровь. Проводится скрининг тест на 5 наследственных заболеваний, аудиологический скрининг. Всем детям проводится ультразвуковое исследование головного мозга, органов брюшной полости, по показаниям — тазобедренных суставов. Так же всех детей осматривает врач-офтальмолог (глазное дно). По показаниям детей осматривает генетик, кардиолог, нейрохирург, эндокринолог, хирург, невролог, пульмонолог, стоматолог, гематолог. В палатах интенсивной терапии малыша могут навещать родители ребёнка. По желанию родителей проводится обряд крещения ребёнка.
Так же всех детей осматривает врач-офтальмолог (глазное дно). По показаниям детей осматривает генетик, кардиолог, нейрохирург, эндокринолог, хирург, невролог, пульмонолог, стоматолог, гематолог. В палатах интенсивной терапии малыша могут навещать родители ребёнка. По желанию родителей проводится обряд крещения ребёнка.
2. 12 индивидуальных комфортабельных палат совместного пребывания матери и ребёнка.
В палате находится:
- Пеленальный столик
- Раковина, для купания новорожденного
- Кроватка для малыша
- Кровать для матери, тумбочка
- Стол для приёма пищи, стул
Ежедневно сестра-хозяйка отделения выдаёт матери набор пелёнок, распашонок, чепчиков для ребёнка. Стирка детского белья проводится централизованно прачечной перинатального центра. По необходимости матерям выдаётся халат, полотенце, сорочка. Душ и туалет находится в каждой палате. Для матерей, находящихся в отделении по уходу за ребёнком имеется комната, где есть холодильники, чайники, микроволновая печь.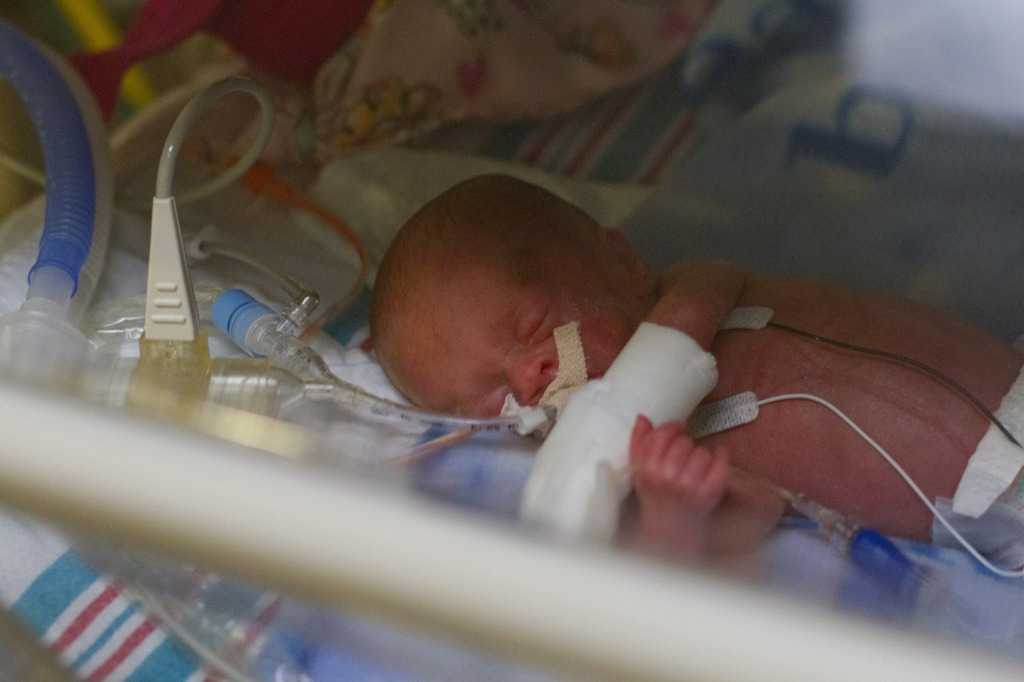 Питание для кормящих матерей 3 разовое + полдник. Также в отделении имеется мини библиотека для матерей, консультации психолога.
Питание для кормящих матерей 3 разовое + полдник. Также в отделении имеется мини библиотека для матерей, консультации психолога.
В отделении соблюдается строгий сан. эпид. режим, который контролируется старшей медсестрой отделения, заведующей отделением, помощником эпидемиолога, врачом — эпидемиологом Центра и главной акушеркой Центра. Регулярно проводится бактериологический анализ смывов, взятых с различных поверхностей отделения.
В отделении проводится работа по пропаганде грудного вскармливания, ведётся разъяснительная работа среди матерей персоналом отделения, проводятся контрольные кормления для контроля объёма кормлений грудью.
На базе отделения работают 2 кафедры Тверской Государственной Медицинской Академии:
- Кафедра Факультета Последипломного Образования Педиатрии и неонатологии. Руководитель-зав. кафедрой, профессор СМ. Кушнир. Еженедельно проводятся совместные обходы детей, находящихся в тяжёлом состоянии с профессором кафедры — Л.К. Антоновой, согласовывается диагноз, тактика обследования и лечения ребёнка.
 На базе отделения поводятся занятия курсантов кафедры.
На базе отделения поводятся занятия курсантов кафедры. - Кафедра Педиатрии лечебного и стоматологического факультетов. Руководитель кафедры — профессор А.Ф. Виноградов. В отделении имеется учебная комната, где проводятся занятия студентов 5 и 6 курсов. Ассистентом кафедры является врач — неонатолог нашего отделения. Образовательный процесс студентов контролируют доценты кафедры Педиатрии лечебного и стоматологического факультетов ТГМА — Е.М. Корнюшо и А.В. Копцева.
При необходимости, в отделении проводятся консилиумы совместно с заместителем главного врача по педиатрии С.Ю. Кольцовой и заведующим реанимацией и интенсивной терапией новорожденных А.А. Рябцевым.
Отчет о клиническом случае: Лечение крайне недоношенных детей с массой тела при рождении менее 300 г: серия случаев
Введение
Выживаемость новорожденных с крайне низкой массой тела при рождении (ЭНМТ) за последние несколько десятилетий улучшилась (1, 2). Однако, поскольку случаи младенцев, рожденных с массой тела менее 300 г, встречаются редко (3–7), мы мало знаем о клинических рекомендациях по их лечению, а также недостаточно информации для обеспечения надлежащего консультирования родителей. В этом тематическом исследовании мы делимся нашим опытом с тремя крайне недоношенными детьми с массой тела при рождении <300 г, включая двух выживших.
В этом тематическом исследовании мы делимся нашим опытом с тремя крайне недоношенными детьми с массой тела при рождении <300 г, включая двух выживших.
История болезни
В период с января 2011 г. по декабрь 2020 г. мы провели обзор медицинской документации в больнице Токийского университета. В этот период в Японии было принято проводить неонатальную реанимацию для детей, рожденных с гестационным возрастом (ГВ) ≥22 лет. недели. Однако не существует окончательных согласованных критериев реанимации в зависимости от массы тела при рождении. За этот период в нашей больнице родилось 10 219 детей со сроком гестации ≥22 недель, в том числе 82 мертворожденных. Все мертворождения были внутриутробной гибелью плода; таким образом, в родильном зале не произошло ни одного летального исхода. Трое младенцев весили <300 г при рождении (2,3% ELBWI), и их родители надеялись на их выживание. Неонатальные и материнские характеристики показаны в таблицах 1 и 2 соответственно. Заболеваемость новорожденных представлена в Таблице 3. Респираторная поддержка пациентов показана в Таблице 4. Информация о клиническом течении выживших показана в Таблице 5.
Респираторная поддержка пациентов показана в Таблице 4. Информация о клиническом течении выживших показана в Таблице 5.
Таблица 1 . Неонатальные характеристики.
Таблица 2 . Материнские характеристики.
Таблица 3 . Неонатальные заболевания.
Таблица 4 . Респираторная терапия для пациентов.
Таблица 5 . Клинические курсы выживших.
В Японии не существует стандартизированных протоколов ухода за крайне недоношенными детьми с массой тела при рождении менее 300 г. Наша стандартная практика для крайне недоношенных детей, рожденных до 25 недель гестации, следующая. Эндотрахеальную интубацию проводят сразу после рождения эндотрахеальной трубкой диаметром 2,0 или 2,5 мм. Сурфактант бычьего легкого ( SURFACTEN ® 120 мг/кг/доза) вводят при респираторном дистресс-синдроме. Исходным режимом искусственной вентиляции легких является синхронизированная перемежающаяся принудительная вентиляция легких (SIMV).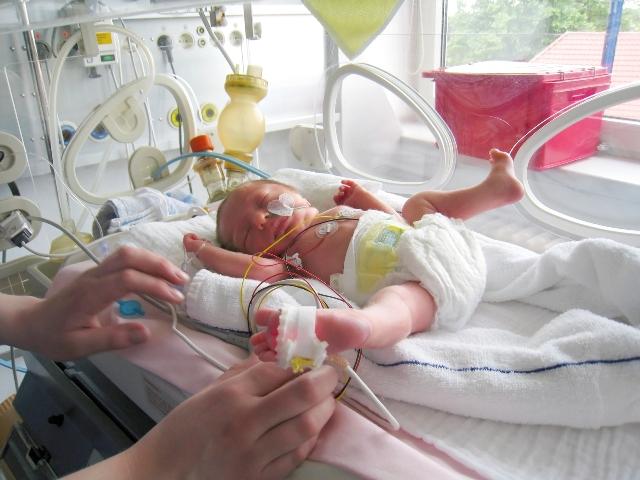 При развитии гипоксемии или гиповентиляции режим вентиляции переключают на высокочастотную колебательную вентиляцию (ВЧОВ). Пупочные сосуды являются первым выбором для артериальной линии и доступа крови, учитывая хрупкость кожи. Периферически вставленный центральный катетер (PICC) и/или периферический артериальный катетер вводят, если пупочная катетеризация не удалась. Дофамин и добутамин назначают при системной гипотензии. Первую дозу индометацина профилактически (0,1 мг/кг, 6 ч д.в.) вводят для профилактики внутрижелудочкового кровоизлияния (ВЖК) в течение 6 ч после рождения, если нет противопоказаний в виде стойкой легочной гипертензии новорожденных (ЛГН). Рутинное УЗИ проводят каждые 8 ч до 3-х суток жизни (ДЖЖ). Вторую или третью дозу индометацина с профилактической целью отменяют, если подтверждается закрытие артериального протока. Парентеральное питание начато на 0 ДОЛ. Доза аминокислот первоначально составляет около 1 г/кг/сут, которую постепенно увеличивают до 2–3 г/кг/сут. Внутривенное введение жирных кислот обычно начинают на 2–4 ДОЛ, от которого часто отказываются из-за гипергликемии.
При развитии гипоксемии или гиповентиляции режим вентиляции переключают на высокочастотную колебательную вентиляцию (ВЧОВ). Пупочные сосуды являются первым выбором для артериальной линии и доступа крови, учитывая хрупкость кожи. Периферически вставленный центральный катетер (PICC) и/или периферический артериальный катетер вводят, если пупочная катетеризация не удалась. Дофамин и добутамин назначают при системной гипотензии. Первую дозу индометацина профилактически (0,1 мг/кг, 6 ч д.в.) вводят для профилактики внутрижелудочкового кровоизлияния (ВЖК) в течение 6 ч после рождения, если нет противопоказаний в виде стойкой легочной гипертензии новорожденных (ЛГН). Рутинное УЗИ проводят каждые 8 ч до 3-х суток жизни (ДЖЖ). Вторую или третью дозу индометацина с профилактической целью отменяют, если подтверждается закрытие артериального протока. Парентеральное питание начато на 0 ДОЛ. Доза аминокислот первоначально составляет около 1 г/кг/сут, которую постепенно увеличивают до 2–3 г/кг/сут. Внутривенное введение жирных кислот обычно начинают на 2–4 ДОЛ, от которого часто отказываются из-за гипергликемии. Пробиотики и глицериновые клизмы начинают на 1–3 ДОЛ. Мы настаиваем на грудном вскармливании в качестве первого энтерального питания. Рутинная седация не применяется; когда необходимо седативное средство, обычно назначают фенобарбитал и иногда фентанил. Образцы крови собирали методом укола из пятки после удаления артериального катетера.
Пробиотики и глицериновые клизмы начинают на 1–3 ДОЛ. Мы настаиваем на грудном вскармливании в качестве первого энтерального питания. Рутинная седация не применяется; когда необходимо седативное средство, обычно назначают фенобарбитал и иногда фентанил. Образцы крови собирали методом укола из пятки после удаления артериального катетера.
Это тематическое исследование было одобрено Институциональным наблюдательным советом нашей больницы: Комитетом по этике больницы Токийского университета (одобрение ID 2701).
Случай 1
43-летняя первородящая женщина поступила с тяжелым гипертоническим расстройством беременности и задержкой роста плода (ЗРП) на 19 неделе беременности. На сроке 23 6/7 нед гестации было проведено экстренное кесарево сечение в связи с обострением гипертензивных нарушений беременности (ГПБ) и неудовлетворительным состоянием плода. Роды «в колпаке» не могли быть осуществлены из-за толстой стенки матки. Сальник относится к амниотической оболочке. Родиться в колпачке (en caul) означает родиться с головой, покрытой амнионом (или родиться в неповрежденном неразорвавшемся амнионе). Младенец мужского пола с массой тела при рождении 29 лет.3 г родился без видимой травмы. Эндотрахеальную интубацию и замену сурфактанта проводили сразу после рождения в родильном зале. Пупочный венозный катетер (UVC) и периферический артериальный катетер были успешно установлены, в то время как введение пупочного артериального катетера (UAC) оказалось безуспешным. Первоначальное обследование выявило анемию (уровень гемоглобина: 10,8 г/дл), диссеминированное внутрисосудистое свертывание крови (ДВС-синдром) и наличие легкого асцита на УЗИ, что свидетельствует о внутрибрюшном кровотечении. Начато интенсивное лечение, включающее ВЧОВ, инотропы, стероиды и массивные переливания крови и плазмы по поводу прогрессирующей анемии и ДВС-синдрома. Однако кровотечение из печени и надпочечников постепенно стало очевидным при УЗИ (рис. 1), и он продолжал страдать от рефрактерной гипотензии и прогрессирующей анемии. На протяжении всего курса его родители надеялись перейти на паллиативную помощь, видя необратимое ухудшение его клинического состояния.
Младенец мужского пола с массой тела при рождении 29 лет.3 г родился без видимой травмы. Эндотрахеальную интубацию и замену сурфактанта проводили сразу после рождения в родильном зале. Пупочный венозный катетер (UVC) и периферический артериальный катетер были успешно установлены, в то время как введение пупочного артериального катетера (UAC) оказалось безуспешным. Первоначальное обследование выявило анемию (уровень гемоглобина: 10,8 г/дл), диссеминированное внутрисосудистое свертывание крови (ДВС-синдром) и наличие легкого асцита на УЗИ, что свидетельствует о внутрибрюшном кровотечении. Начато интенсивное лечение, включающее ВЧОВ, инотропы, стероиды и массивные переливания крови и плазмы по поводу прогрессирующей анемии и ДВС-синдрома. Однако кровотечение из печени и надпочечников постепенно стало очевидным при УЗИ (рис. 1), и он продолжал страдать от рефрактерной гипотензии и прогрессирующей анемии. На протяжении всего курса его родители надеялись перейти на паллиативную помощь, видя необратимое ухудшение его клинического состояния.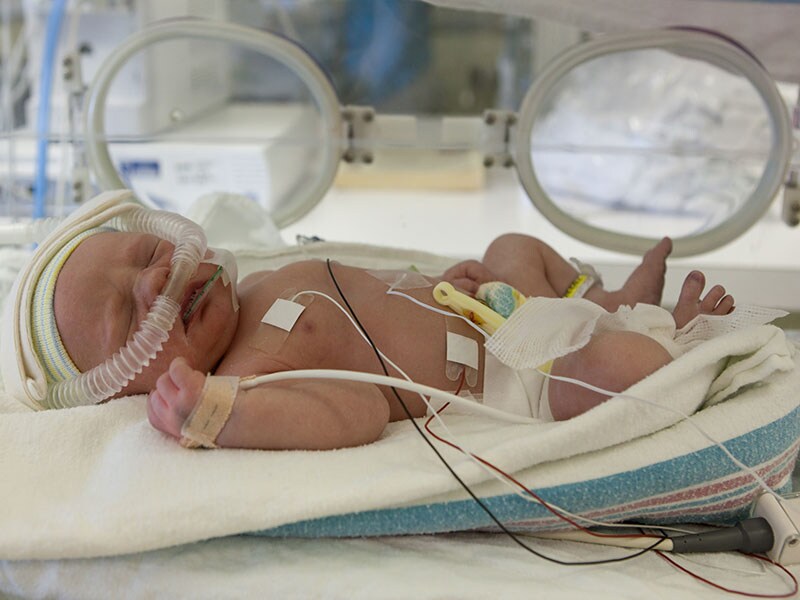 Умер от геморрагического шока в возрасте 3 лет.
Умер от геморрагического шока в возрасте 3 лет.
Рисунок 1 . Низкоэхогенное образование размером 18 мм × 17 мм, выявленное в нижнем крае печени при УЗИ.
Случай 2
31-летняя первородящая была направлена в нашу больницу на 14-й неделе беременности в связи с прогрессирующей системной склеродермией. ЗРП был отмечен на 19 неделе беременности, а на 23 неделе были подтверждены прогрессирующая водянка плода и неудовлетворительное состояние плода. Родители сильно надеялись на выживание малыша; следовательно, было проведено экстренное кесарево сечение. Младенец мужского пола родился на сроке 23 + 4/7 недель гестации с массой тела при рождении 29 г.3 г через в упаковке . Эндотрахеальную интубацию и замену сурфактанта проводили сразу после рождения в родильном зале. Мы успешно установили UVC и периферический артериальный катетер, в то время как UAC не удалось установить. Выраженный общий отек был выявлен при рождении и сохранялся длительное время (рис.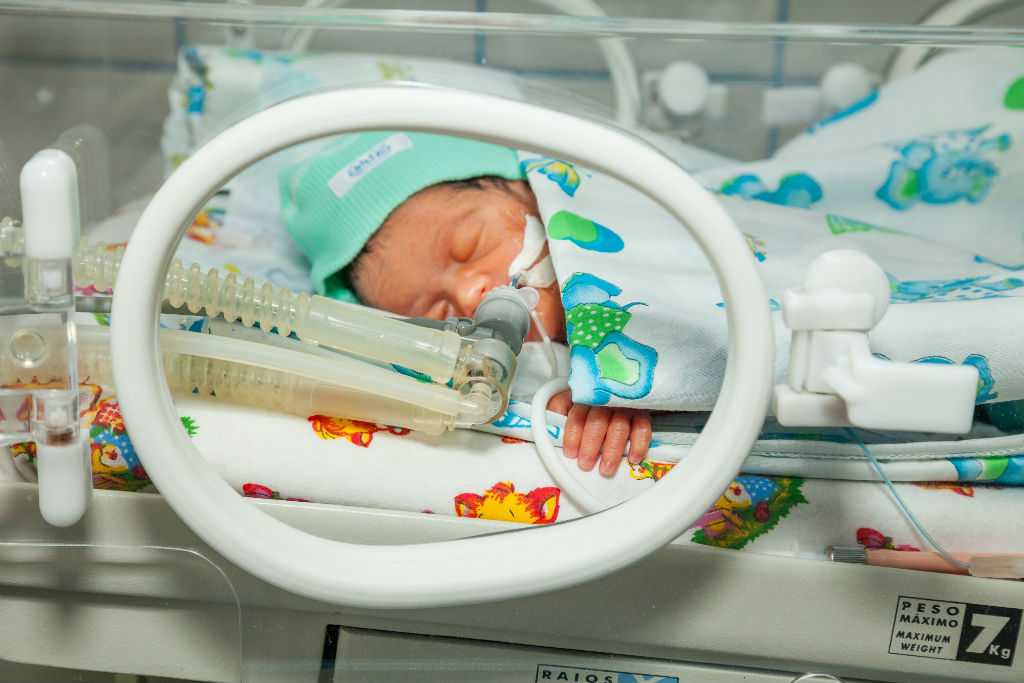 2). Профилактическое введение индометацина не проводилось из-за тяжелой легочной гипертензии, а через 2 часа после родов была начата ингаляция оксида азота (iNO). Открытый артериальный проток (ОАП) стал симптоматичным на 2 DOL; так, была введена одна доза индометацина (0,1 мг/кг), что привело к закрытию ОАП; iNO был прекращен в 11 DOL. Потребовалось почти 2 недели, чтобы стабилизировать состояние его дыхания и кровообращения с помощью HFOV, инотропов, стероидов и повторных переливаний крови и плазмы. Среднее потребление жидкости в первые недели жизни составило 150,0 мл/кг/сут. Грудное вскармливание началось позже 5 DOL из-за тяжелого состояния. Однако у него не развился некротизирующий энтероколит (НЭК). Профилактическое лечение антибиотиками и противогрибковыми препаратами продолжалось в течение месяца, поскольку кожа была очень хрупкой с множественными эрозиями (рис. 2). Состояние кожи постепенно улучшалось с улучшением нутритивного статуса. Пациент был успешно экстубирован на уровне 71 DOL.
2). Профилактическое введение индометацина не проводилось из-за тяжелой легочной гипертензии, а через 2 часа после родов была начата ингаляция оксида азота (iNO). Открытый артериальный проток (ОАП) стал симптоматичным на 2 DOL; так, была введена одна доза индометацина (0,1 мг/кг), что привело к закрытию ОАП; iNO был прекращен в 11 DOL. Потребовалось почти 2 недели, чтобы стабилизировать состояние его дыхания и кровообращения с помощью HFOV, инотропов, стероидов и повторных переливаний крови и плазмы. Среднее потребление жидкости в первые недели жизни составило 150,0 мл/кг/сут. Грудное вскармливание началось позже 5 DOL из-за тяжелого состояния. Однако у него не развился некротизирующий энтероколит (НЭК). Профилактическое лечение антибиотиками и противогрибковыми препаратами продолжалось в течение месяца, поскольку кожа была очень хрупкой с множественными эрозиями (рис. 2). Состояние кожи постепенно улучшалось с улучшением нутритивного статуса. Пациент был успешно экстубирован на уровне 71 DOL. Однако он был повторно интубирован на уровне 136 DOL из-за дыхательной недостаточности, вызванной вентилятор-ассоциированным стенозом подсвязочного пространства, и ему потребовалась искусственная вентиляция легких до 168 DOL. Его выписали в 199 DOL с домашней оксигенотерапией, без трахеостомии и зондового питания. У него не развились ВЖК, перивентрикулярная лейкомаляция (ПВЛ) или ретинопатия недоношенных (РН), требующие терапии. Его ретинопатия была диагностирована офтальмологами как двусторонняя стадия II, но спонтанно разрешилась. После выписки пациенту дважды была выполнена эндоскопическая лазерная микрохирургия грануляционной ткани трахеи, что привело к полному разрешению. Домашняя оксигенотерапия была прекращена в возрасте 1 года. В настоящее время пациенту 3 года, у него выявлены нарушения развития нервной системы. Он может видеть, слышать, сидеть и подтягиваться до стояния. Он ползает, куда хочет, и до некоторой степени понимает слова матери. Он до сих пор не приобретает ни походку, ни речь, поэтому проходит реабилитацию.
Однако он был повторно интубирован на уровне 136 DOL из-за дыхательной недостаточности, вызванной вентилятор-ассоциированным стенозом подсвязочного пространства, и ему потребовалась искусственная вентиляция легких до 168 DOL. Его выписали в 199 DOL с домашней оксигенотерапией, без трахеостомии и зондового питания. У него не развились ВЖК, перивентрикулярная лейкомаляция (ПВЛ) или ретинопатия недоношенных (РН), требующие терапии. Его ретинопатия была диагностирована офтальмологами как двусторонняя стадия II, но спонтанно разрешилась. После выписки пациенту дважды была выполнена эндоскопическая лазерная микрохирургия грануляционной ткани трахеи, что привело к полному разрешению. Домашняя оксигенотерапия была прекращена в возрасте 1 года. В настоящее время пациенту 3 года, у него выявлены нарушения развития нервной системы. Он может видеть, слышать, сидеть и подтягиваться до стояния. Он ползает, куда хочет, и до некоторой степени понимает слова матери. Он до сих пор не приобретает ни походку, ни речь, поэтому проходит реабилитацию.
Рис. 2. (A) При водянке плода выявлен выраженный общий отек. (B,C) Десквамация и эрозии кожи обнаружены по незрелости.
Случай 3
У 40-летней первородящей женщины был диагностирован ЗРП на 19 неделе беременности. Она была переведена в нашу больницу на 22 неделе беременности из-за тяжелой ГБП. Младенец женского пола родился на сроке гестации 22+6/7 недель с массой тела при рождении 279 г после экстренного кесарева сечения en caul из-за ГБП матери. Эндотрахеальную интубацию и введение сурфактанта проводили в родильном зале. UAC и PICC были успешно размещены, а установка UVC не удалась. Профилактически индометацин вводили однократно, вызывая закрытие ОАП на уровне 1 DOL. Циркуляторный статус больного был успешно стабилизирован в течение 72 ч жизни без ВЖК. Среднее потребление жидкости в первые недели жизни составило 143,0 мл/кг/сут. Энтеральное вскармливание грудным молоком начато с 3 ДОЛ. Секреция грудного молока была недостаточной; поэтому мы постепенно увеличивали энтеральное питание и начали использовать гидролизованную молочную смесь при 23 DOL.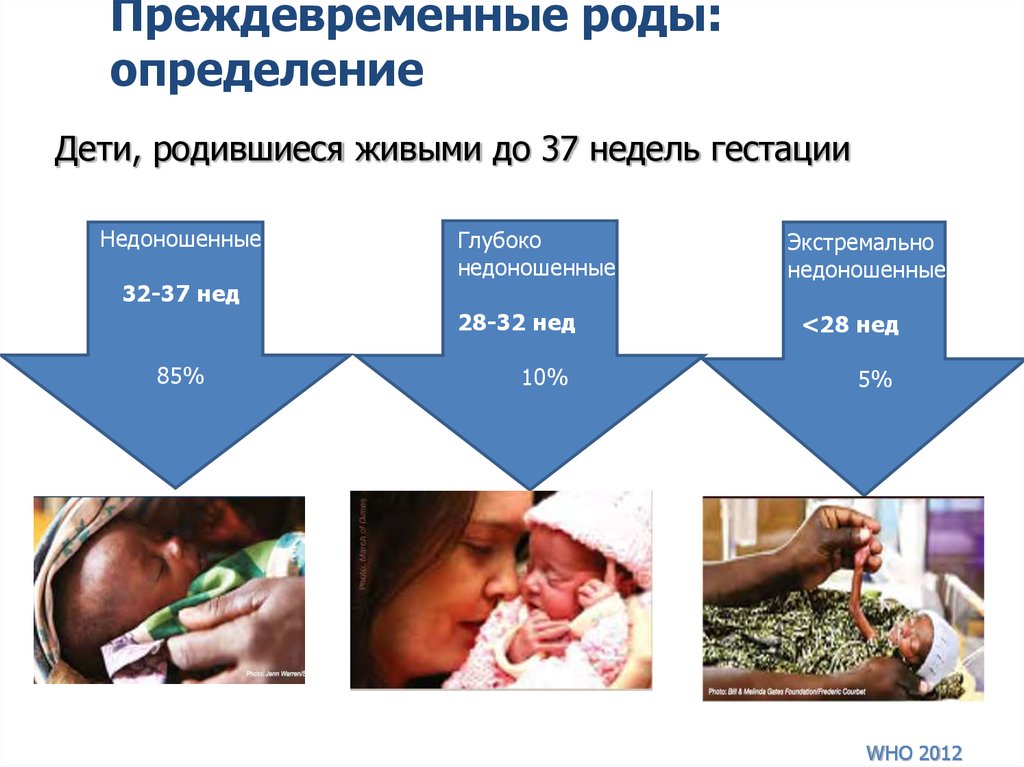 На протяжении всего клинического курса у нее не развился НЭК. Хотя для лечения тяжелой бронхолегочной дисплазии потребовались HFOV, пятикратная повторная замена сурфактанта и системный гидрокортизон, она была успешно экстубирована при 73 DOL. Пероральное питание было начато в 101 DOL, и пациент был выписан в 146 DOL с домашней оксигенотерапией, без зондового питания. У нее не развились ВЖК или ПВЛ. Хотя офтальмологи поставили ей диагноз РН (справа; стадия II, слева; стадия III), лечение не потребовалось. Сейчас ей 8 месяцев скорректированного возраста, и она остается здоровой в поликлинике без признаков задержки развития; она уже садится, переворачивается и встает на ноги.
На протяжении всего клинического курса у нее не развился НЭК. Хотя для лечения тяжелой бронхолегочной дисплазии потребовались HFOV, пятикратная повторная замена сурфактанта и системный гидрокортизон, она была успешно экстубирована при 73 DOL. Пероральное питание было начато в 101 DOL, и пациент был выписан в 146 DOL с домашней оксигенотерапией, без зондового питания. У нее не развились ВЖК или ПВЛ. Хотя офтальмологи поставили ей диагноз РН (справа; стадия II, слева; стадия III), лечение не потребовалось. Сейчас ей 8 месяцев скорректированного возраста, и она остается здоровой в поликлинике без признаков задержки развития; она уже садится, переворачивается и встает на ноги.
Обсуждение
Мы делимся нашим опытом с тремя крайне недоношенными детьми с массой тела при рождении <300 г, включая двух выживших. Выживаемость пациентов с ELBWI улучшилась за последние несколько десятилетий (1, 2). Однако показатели смертности и заболеваемости детей, родившихся с массой тела при рождении <500 г, остаются высокими. В некоторых исследованиях сообщалось о младенцах с массой тела при рождении <400/500 г в больших когортах; однако количество детей с массой тела при рождении <300 г было очень низким, а уровень смертности был очень высоким (8–10). По данным регистрации на веб-сайте Университета Айовы в настоящее время 41 ребенок с массой тела при рождении <300 г, в том числе 13 детей из Японии (11). Подробная клиническая информация недоступна, так как имеется лишь несколько сообщений о младенцах с массой тела при рождении <300 г (3–7). Мураскас и др. сообщили о младенце женского пола весом 280 г при рождении (6). Впоследствии они сообщили о развитии ее нервной системы в 14 лет и о длительном наблюдении за двумя младенцами (5, 7). Кроме того, два случая были зарегистрированы в Японии (3, 4). Хокуто и др. сообщили о младенце женского пола весом 290 г при рождении, у которых они сообщили о необходимости ежедневного потребления более 500 мг/кг кальция и фосфора (4). Аримицу и др. сообщили о младенце мужского пола с массой тела 268 г при рождении, который стал самым миниатюрным младенцем мужского пола в мире, выжившим без каких-либо серьезных осложнений, кроме тяжелой РН (3).
В некоторых исследованиях сообщалось о младенцах с массой тела при рождении <400/500 г в больших когортах; однако количество детей с массой тела при рождении <300 г было очень низким, а уровень смертности был очень высоким (8–10). По данным регистрации на веб-сайте Университета Айовы в настоящее время 41 ребенок с массой тела при рождении <300 г, в том числе 13 детей из Японии (11). Подробная клиническая информация недоступна, так как имеется лишь несколько сообщений о младенцах с массой тела при рождении <300 г (3–7). Мураскас и др. сообщили о младенце женского пола весом 280 г при рождении (6). Впоследствии они сообщили о развитии ее нервной системы в 14 лет и о длительном наблюдении за двумя младенцами (5, 7). Кроме того, два случая были зарегистрированы в Японии (3, 4). Хокуто и др. сообщили о младенце женского пола весом 290 г при рождении, у которых они сообщили о необходимости ежедневного потребления более 500 мг/кг кальция и фосфора (4). Аримицу и др. сообщили о младенце мужского пола с массой тела 268 г при рождении, который стал самым миниатюрным младенцем мужского пола в мире, выжившим без каких-либо серьезных осложнений, кроме тяжелой РН (3). Но в Японии нет стандартизированных протоколов ухода за крайне недоношенными детьми с массой тела при рождении менее 300 г, и мало что известно о таких маловесных детях, чтобы обеспечить надлежащее консультирование родителей. В этом тематическом исследовании мы описываем три микропремии.
Но в Японии нет стандартизированных протоколов ухода за крайне недоношенными детьми с массой тела при рождении менее 300 г, и мало что известно о таких маловесных детях, чтобы обеспечить надлежащее консультирование родителей. В этом тематическом исследовании мы описываем три микропремии.
Случай 1 иллюстрирует хрупкость самых маленьких детей с разрывом печени. Хотя мы не смогли определить точную причину кровоизлияния в печень в этом тематическом исследовании, родовые травмы плода могут возникнуть в любое время во время и после родов, и это может быть одним из ограничений, связанных с их выживанием. В последнее время при родах недоношенных все больше японских акушеров применяют технику кесарева сечения «в колпаке», при которой дети рождаются, завернутые в амниотическую жидкость и оболочки, чтобы избежать родовых травм (12). Кроме того, Chia et al. сообщили, что кесарево сечение «в оболочке» эффективно для крайне недоношенных плодов, чтобы защитить их от пролежневой травмы (13). Такие акушерские насадки, наряду с минимальным обращением в отделении интенсивной терапии новорожденных (ОИТН) (14), могут облегчить стресс у хрупких ELBWI и могут способствовать улучшению результатов, хотя требуется дальнейшая оценка.
Случай 2 был сложным: у пациентки антенатально прогрессировала водянка, а после рождения она страдала тяжелой дыхательной и сердечно-сосудистой нестабильностью. Позже у него была грануляционная ткань трахеи, возможно, из-за длительной интубации и необходимости повторной операции. Хотя признаков ПВЛ или ВЖК обнаружено не было, во время последующего наблюдения были очевидны нарушения развития нервной системы. Следовательно, было высказано предположение, что достижение интактного выживания при самых тяжелых микропремиях по-прежнему остается критически сложной задачей.
Случай 3 родился совсем недавно. Ее клиническое течение было менее примечательным, без серьезных осложнений, несмотря на самый низкий общий возраст и наименьший вес при рождении среди трех пациентов. Накопленный за эти годы опыт применения ELBWI, в том числе в случаях 1 и 2, возможно, сыграл роль в улучшении результатов. Ее неврологический прогноз пока неизвестен, и мы продолжим наблюдение.
В каждом случае были трудности с доступом к крови из-за маленького роста младенцев. В случаях 1 и 2 вставка UAC не удалась, а в случае 3 UVC был недоступен. В случае 1 можно было поставить артериальный катетер, но волна артерии не отображалась из-за несовершенного кровообращения. В случае 2 периферическая артериальная линия была установлена с трудом, но процедура усугубила кожные эрозии. В случае 3 периферически установленные центральные венозные катетеры, а не УВК, были успешно установлены, и клиническое течение было неосложненным. Для самых маленьких недоношенных детей требуются более безопасные и менее инвазивные процедуры доступа к крови. Однако количество доступных небольших медицинских устройств ограничено. Например, в нашей больнице доступны однопросветные UAC от 2,5 до 5,0 Fr. С другой стороны, доступны двухпросветные УФ-лампы только одного размера. Для эндотрахеальной трубки внутренний диаметр наименьшей доступной трубки составляет 2,0 мм (15, 16). Однако нам каким-то образом удалось проинтубировать эти три случая самой маленькой трубкой. Тем не менее, чем тоньше трубка, тем выше становится сопротивление дыхательных путей, что приводит к неоспоримым недостаткам в управлении дыханием (17).
В случаях 1 и 2 вставка UAC не удалась, а в случае 3 UVC был недоступен. В случае 1 можно было поставить артериальный катетер, но волна артерии не отображалась из-за несовершенного кровообращения. В случае 2 периферическая артериальная линия была установлена с трудом, но процедура усугубила кожные эрозии. В случае 3 периферически установленные центральные венозные катетеры, а не УВК, были успешно установлены, и клиническое течение было неосложненным. Для самых маленьких недоношенных детей требуются более безопасные и менее инвазивные процедуры доступа к крови. Однако количество доступных небольших медицинских устройств ограничено. Например, в нашей больнице доступны однопросветные UAC от 2,5 до 5,0 Fr. С другой стороны, доступны двухпросветные УФ-лампы только одного размера. Для эндотрахеальной трубки внутренний диаметр наименьшей доступной трубки составляет 2,0 мм (15, 16). Однако нам каким-то образом удалось проинтубировать эти три случая самой маленькой трубкой. Тем не менее, чем тоньше трубка, тем выше становится сопротивление дыхательных путей, что приводит к неоспоримым недостаткам в управлении дыханием (17).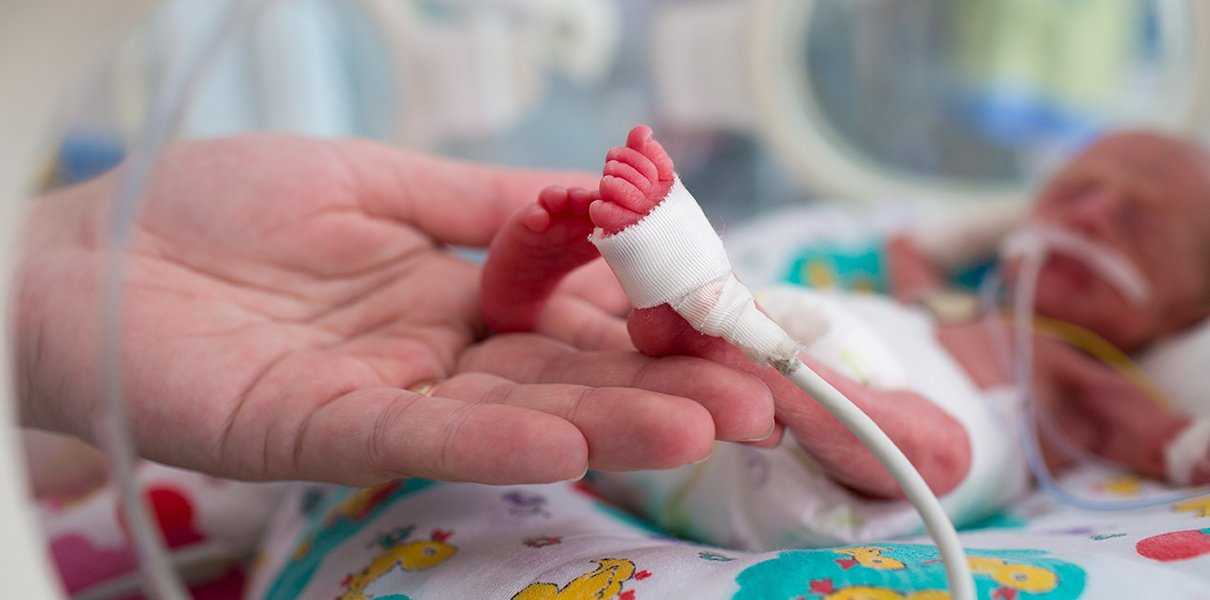
Существует много споров об этическом аспекте, учитывая долгосрочный результат. В настоящее время существует множество вариантов лечения в отделениях интенсивной терапии: сурфактант, HFOV, iNO, ингибиторы циклооксигеназы при ОАП, малоинвазивная хирургия ОАП, управление кровообращением под ультразвуковым контролем, профилактика ВЖК индометацином, пробиотиками и т. д. (18–21). . Все это способствовало краткосрочному выживанию ELBWI. С другой стороны, остается много нерешенных проблем: НЭК, холестаз, нарушения развития нервной системы, низкий рост, риск заболеваний, связанных с образом жизни, и т. д. (7, 22–26). Не только легкие и мозг, но и желудочно-кишечный тракт, печень и почки должны быть восстановлены для последующей жизни. Ответы на вопрос «Насколько мало слишком мало?» всегда должны меняться со временем и местом, в соответствии с медицинским стандартом, социально-экономическим статусом, культурой каждого региона и т. д. (27–32). В Японии подход всеобщей реанимации предпочтительнее для новорожденных на 22 и 23 неделе беременности, хотя окончательные критерии порога массы тела при рождении для реанимации остаются неустановленными.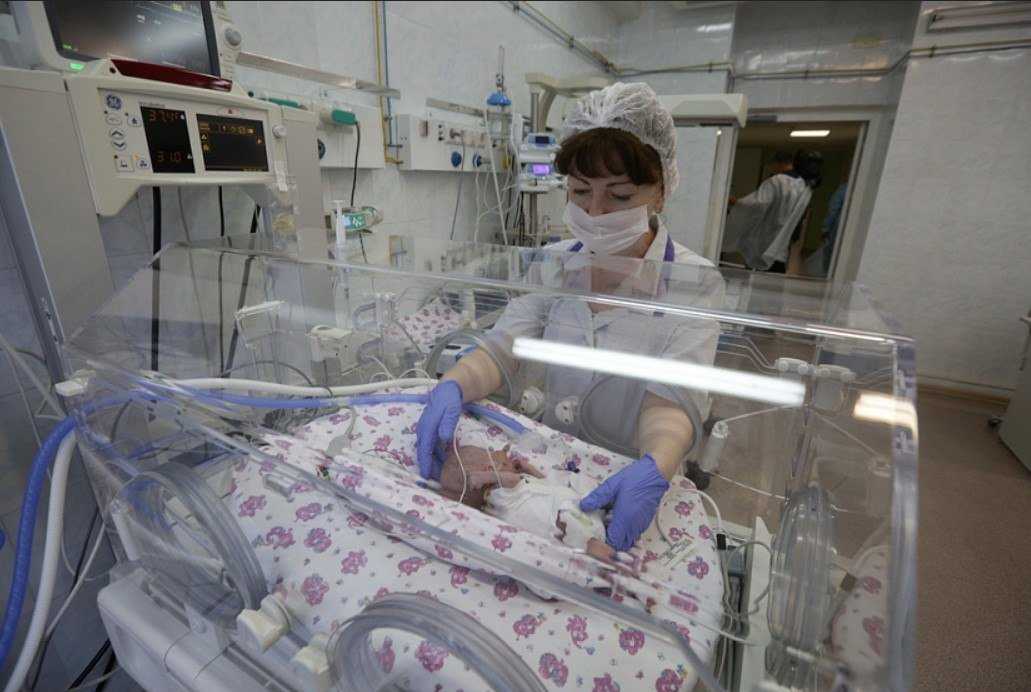 В такой ситуации Seri et al. сообщили о пределе жизнеспособности, когда масса тела при рождении падает <500 г или срок беременности составляет <23 недель гестации (27). Аналогичным образом, в рекомендациях Американской кардиологической ассоциации 2010 г. по неонатальной реанимации пороговым значением для отказа от реанимации может быть ГВ <23 недель или масса тела при рождении <400 г (29).–31). Лия и др. сообщили, что ни селективная, ни универсальная реанимация на сроке 22 недели беременности не являются экономически эффективными по сравнению с отсутствием реанимации (32).
В такой ситуации Seri et al. сообщили о пределе жизнеспособности, когда масса тела при рождении падает <500 г или срок беременности составляет <23 недель гестации (27). Аналогичным образом, в рекомендациях Американской кардиологической ассоциации 2010 г. по неонатальной реанимации пороговым значением для отказа от реанимации может быть ГВ <23 недель или масса тела при рождении <400 г (29).–31). Лия и др. сообщили, что ни селективная, ни универсальная реанимация на сроке 22 недели беременности не являются экономически эффективными по сравнению с отсутствием реанимации (32).
Требуется дальнейшее накопление опыта по этим делам и продолжение конструктивного обсуждения.
Заявление о доступности данных
Необработанные данные, подтверждающие выводы этой статьи, будут предоставлены авторами без неоправданных оговорок.
Заявление об этике
Это тематическое исследование было одобрено Комитетом по этике больницы Токийского университета (номер утверждения 2701).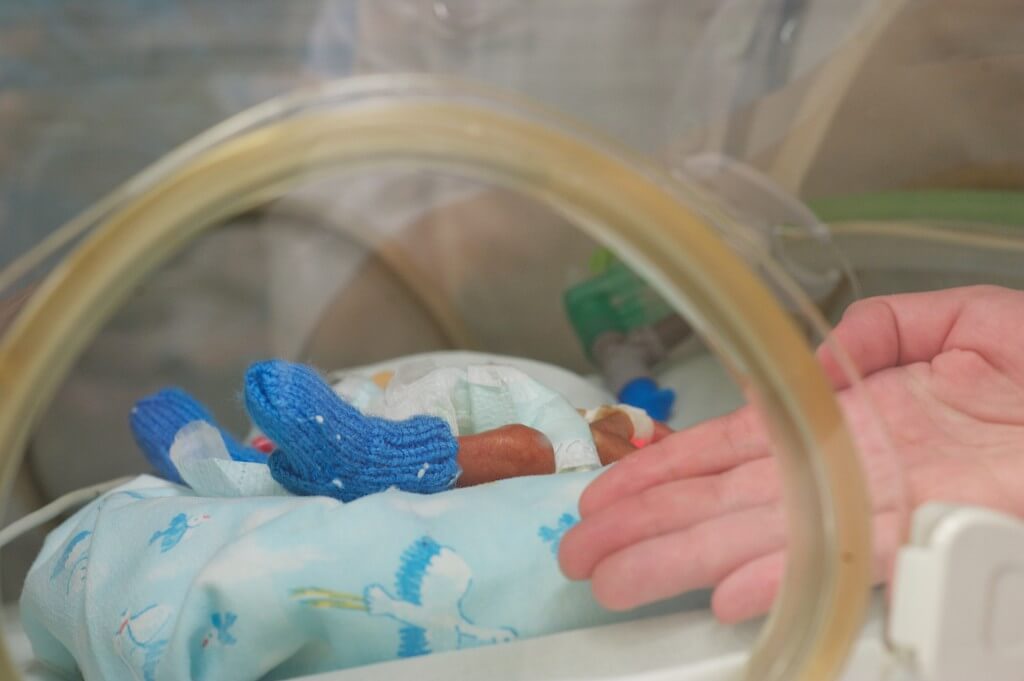 Родители пациентов предоставили свое письменное информированное согласие на участие в этом тематическом исследовании, и письменное информированное согласие было получено от родителей младенцев на публикацию этого тематического исследования с любыми идентифицируемыми данными или изображениями.
Родители пациентов предоставили свое письменное информированное согласие на участие в этом тематическом исследовании, и письменное информированное согласие было получено от родителей младенцев на публикацию этого тематического исследования с любыми идентифицируемыми данными или изображениями.
Авторские взносы
YS отвечал за эти тематические исследования и написал первый черновик рукописи. SK и TM отвечали за пациентов в этом тематическом исследовании, а также руководили составлением, просматривали и редактировали рукопись. KK и MK позаботились о пациентах и предоставили доступ к пациентам, а также помогли написать проект. NT руководил анализом данных и критически рассмотрел рукопись. Все авторы одобрили окончательную рукопись для представления.
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Примечание издателя
Все утверждения, изложенные в этой статье, принадлежат исключительно авторам и не обязательно отражают претензии их дочерних организаций, издателя, редакторов и рецензентов. Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Любой продукт, который может быть оценен в этой статье, или претензии, которые могут быть сделаны его производителем, не гарантируются и не поддерживаются издателем.
Благодарности
Мы благодарим медсестер, резидентов и лечащих врачей, участвовавших в уходе за этими пациентами и их семьями в больнице Токийского университета. Наконец, мы благодарим наших пациентов и их родителей за их участие.
Ссылки
1. Lui K, Lee SK, Kusuda S, Adams M, Vento M, Reichman B, et al. Тенденции исходов для новорожденных, рожденных очень недоношенными и с очень низкой массой тела при рождении, в 11 странах с высоким уровнем дохода. J Педиатр . (2019) 215:32–40.e14. doi: 10.1016/j.jpeds.2019.08.020
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
2. Stoll BJ, Hansen NI, Bell EF, Walsh MC, Carlo WA, Shankaran S, et al. Тенденции в практике ухода, заболеваемости и смертности крайне недоношенных новорожденных, 1993-2012 гг. ЯМА . (2015) 314:1039–51. doi: 10.1001/jama.2015.10244
(2015) 314:1039–51. doi: 10.1001/jama.2015.10244
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
3. Аримицу Т., Вакабаяши Д., Тамаока С., Такахаши М., Хида М., Такахаши Т. История болезни: неповрежденное выживание маложизнеспособного младенца мужского пола, родившегося с весом 268 граммов на 24-й неделе беременности. Передний Педиатр . (2020) 8:628362. doi: 10.3389/fped.2020.628362
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Хокуто И., Икеда К., Токиэда К., Мори К., Суеока К. Ультранедоношенному ребенку с массой тела при рождении 290 г ежедневно требуется более 500 мг/кг кальция и фосфора. Евро J Педиатр . (2001) 160:450–1. doi: 10.1007/s004310100761
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5. Мураскас Дж., Хассон А., Бесингер Р.Е. Девочка с массой тела при рождении 280 г, сейчас 14 лет. N Английский J Med . (2004) 351:836–7. doi: 10. 1056/NEJM200408193510826
1056/NEJM200408193510826
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Мураскас Дж. К., Карлсон Н. Дж., Холзи С., Фредериксен М. С., Саббага Р. Е. Выживание младенца весом 280 г. N Английский J Med . (1991) 324:1598–9. doi: 10.1056/NEJM199105303242213
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
7. Мураскас Дж. К., Рау Б. Дж., Кастильо П. Р., Джанопулос Дж., Бойд Л. А. Длительное наблюдение за 2 новорожденными с общей массой тела при рождении 540 грамм. Педиатрия . (2012) 129:e174–8. doi: 10.1542/peds.2010-0039
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Белл Э.Ф., Цумбах Д.К. Самые маленькие младенцы: реестр выживших с массой тела при рождении менее 400 граммов. Педиатрия . (2011) 127:58–61. doi: 10.1542/peds.2010-1855
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
9. Brumbaugh JE, Hansen NI, Bell EF, Sridhar A, Carlo WA, Hintz SR, et al. Исходы глубоко недоношенных детей с массой тела при рождении менее 400 г. JAMA Pediatr . (2019) 173:434–45. doi: 10.1001/jamapediatrics.2019.0180
Исходы глубоко недоношенных детей с массой тела при рождении менее 400 г. JAMA Pediatr . (2019) 173:434–45. doi: 10.1001/jamapediatrics.2019.0180
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
10. Иноуэ Х., Очиай М., Ясуока К., Танака К., Курата Х., Фудзиёси Дж. и др. Ранняя смертность и заболеваемость младенцев с массой тела при рождении 500 г и менее в Японии. J Педиатр . (2017) 190:112–7.e3. doi: 10.1016/j.jpeds.2017.05.017
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
11. Медицинское обслуживание Университета Айовы. Самые маленькие дети . Доступно в Интернете по адресу: https://webapps1.healthcare.uiowa.edu/TiniestBabies/index.aspx (по состоянию на 21 июля 2021 г.).
Google Scholar
12. Муракоши Т. Кесарево сечение «En Caul» при крайне недоношенных плодах: хирургическая техника и варианты анестезии. Сург Дж . (2020) 6: S104–9. doi: 10.1055/s-0040-1712927
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Lin CH, Lin SY, Yang YH, Shih JC, Shy MK, Lee CN и другие. Чрезвычайно преждевременное кесарево сечение «в чекане». Тайвань J Obstet Gynecol . (2010) 49: 254–9. doi: 10.1016/S1028-4559(10)60057-5
Lin CH, Lin SY, Yang YH, Shih JC, Shy MK, Lee CN и другие. Чрезвычайно преждевременное кесарево сечение «в чекане». Тайвань J Obstet Gynecol . (2010) 49: 254–9. doi: 10.1016/S1028-4559(10)60057-5
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
14. McLendon D, Check J, Carteaux P, Michael L, Moehring J, Secrest JW, et al. Внедрение потенциально лучших методов профилактики кровоизлияния в мозг и ишемического повреждения головного мозга у младенцев с очень низкой массой тела при рождении. Педиатрия . (2003) 111:e497–503. doi: 10.1542/peds.111.SE1.e49
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
15. Fayoux P, Devisme L, Merrot O, Marciniak B. Определение размера эндотрахеальной трубки в перинатальной популяции: анатомическое и экспериментальное исследование. Анестезиология . (2006) 104:954–60. doi: 10.1097/00000542-200605000-00011
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Gengaimuthu K. Минимально инвазивная сурфактантная терапия с использованием эндотрахеальной трубки без манжеты диаметром 2,0 мм в качестве проводника: легко адаптируемая методика. Куреус . (2019) 11:e5428. doi: 10.7759/cureus.5428
Gengaimuthu K. Минимально инвазивная сурфактантная терапия с использованием эндотрахеальной трубки без манжеты диаметром 2,0 мм в качестве проводника: легко адаптируемая методика. Куреус . (2019) 11:e5428. doi: 10.7759/cureus.5428
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
17. Hentschel R, Buntzel J, Guttmann J, Schumann S. Сопротивление и инертность эндотрахеальной трубки в модели механической вентиляции новорожденных и младенцев раннего возраста — влияние настроек вентилятора на колебания давления в трахее. Физиол Меас . (2011) 32:1439–51. doi: 10.1088/0967-3334/32/9/007
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Исаяма Т. Клиническое ведение и исходы крайне недоношенных детей в Японии: прошлое, настоящее и будущее. Перевод Педиатр . (2019) 8:199–211. doi: 10.21037/tp.2019.07.10
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Мията М. , Тоёшима К., Йода Х., Мурасе М., Кавато Х., Ямамото К. и др. Широкое использование сосудорасширяющих средств и функциональной эхокардиографии для наблюдения за детьми с экстремально низкой массой тела при рождении в Японии. J Неонатальная перинатальная медицина . (2016) 9: 261–9. doi: 10.3233/NPM-16915113
, Тоёшима К., Йода Х., Мурасе М., Кавато Х., Ямамото К. и др. Широкое использование сосудорасширяющих средств и функциональной эхокардиографии для наблюдения за детьми с экстремально низкой массой тела при рождении в Японии. J Неонатальная перинатальная медицина . (2016) 9: 261–9. doi: 10.3233/NPM-16915113
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
20. Kitajima H, Sumida Y, Tanaka R, Yuki N, Takayama H, Fujimura M. Раннее введение Bifidobacterium breve недоношенным детям: рандомизированное контролируемое исследование. Arch Dis Child Fetal Neonatal Ed . (1997) 76:F101–7. doi: 10.1136/fn.76.2.F101
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Schmidt B, Davis P, Moddemann D, Ohlsson A, Roberts RS, Saigal S, et al. Долгосрочные эффекты профилактики индометацином у детей с экстремально низкой массой тела при рождении. N Английский J Med . (2001) 344:1966–72. doi: 10.1056/NEJM200106283442602
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
22. Patel RM, Kandefer S, Walsh MC, Bell EF, Carlo WA, Laptook AR, et al. Причины и сроки смерти глубоко недоношенных детей с 2000 по 2011 год. N Engl J Med . (2015) 372:331–40. doi: 10.1056/NEJMoa1403489
Patel RM, Kandefer S, Walsh MC, Bell EF, Carlo WA, Laptook AR, et al. Причины и сроки смерти глубоко недоношенных детей с 2000 по 2011 год. N Engl J Med . (2015) 372:331–40. doi: 10.1056/NEJMoa1403489
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
23. Lee HH, Jung JM, Nam SH, Lim G, Chung ML. Анализ факторов риска холестаза, связанного с парентеральным питанием, у новорожденных с экстремально низкой массой тела при рождении. Acta Pediatr . (2016) 105:e313–9. doi: 10.1111/apa.13441
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
24. Inoue H, Ochiai M, Sakai Y, Yasuoka K, Tanaka K, Ichiyama M, et al. Исходы развития нервной системы у детей с массой тела при рождении ≤ 500 г в возрасте 3 лет. Педиатрия . (2018) 142:e20174286. doi: 10.1542/peds.2017-4286
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
25. Баркер Д.Дж., Глюкман П.Д., Годфри К.М., Хардинг Дж. Э., Оуэнс Дж.А., Робинсон Дж.С. Питание плода и сердечно-сосудистые заболевания во взрослой жизни. Ланцет . (1993) 341:938–41. doi: 10.1016/0140-6736(93)91224-A
Э., Оуэнс Дж.А., Робинсон Дж.С. Питание плода и сердечно-сосудистые заболевания во взрослой жизни. Ланцет . (1993) 341:938–41. doi: 10.1016/0140-6736(93)91224-A
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
26. Баркер DJ. Фетальный генез ишемической болезни сердца. БМЖ . (1995) 311:171–4. doi: 10.1136/bmj.311.6998.171
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
27. Сери И., Эванс Дж. Пределы жизнеспособности: определение серой зоны. Дж Перинатол . (2008) 28 (Приложение 1): S4–8. doi: 10.1038/jp.2008.42
Реферат PubMed | Полный текст перекрестной ссылки | Google Scholar
28. Смит Л.К., Дрейпер Э.С., Филд Д. Долгосрочные результаты для самых маленьких или самых незрелых детей: показатели выживаемости. Semin Fetal Neonatal Med . (2014) 19:72–7. doi: 10.1016/j.siny.2013.11.002
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
29. Kattwinkel J, Perlman JM, Aziz K, Colby C, Fairchild K, Gallagher J, et al. Неонатальная реанимация: Руководство Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи, 2010 г. Педиатрия . (2010) 126:e1400–13. doi: 10.1542/peds.2010-2972E
Kattwinkel J, Perlman JM, Aziz K, Colby C, Fairchild K, Gallagher J, et al. Неонатальная реанимация: Руководство Американской кардиологической ассоциации по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи, 2010 г. Педиатрия . (2010) 126:e1400–13. doi: 10.1542/peds.2010-2972E
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
30. Wyckoff MH, Aziz K, Escobedo MB, Kapadia VS, Kattwinkel J, Perlman JM, et al. Часть 13: неонатальная реанимация: обновление рекомендаций Американской кардиологической ассоциации 2015 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи (перепечатка). Педиатрия . (2015) 136 (Приложение 2): S196–218. doi: 10.1542/peds.2015-3373G
PubMed Abstract | Полный текст перекрестной ссылки | Академия Google
31. Aziz K, Lee CHC, Escobedo MB, Hoover AV, Kamath-Rayne BD, Kapadia VS, et al. Часть 5: неонатальная реанимация Руководство Американской кардиологической ассоциации 2020 г. по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Педиатрия . (2021) 147:e2020038505E. doi: 10.1542/peds.2020-038505E
по сердечно-легочной реанимации и неотложной сердечно-сосудистой помощи. Педиатрия . (2021) 147:e2020038505E. doi: 10.1542/peds.2020-038505E
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
32. Yieh L, Dukhovny D, Zhou CG, Gievers L, Caughey AB. Экономическая эффективность неонатальной реанимации в 22 недели гестации. Акушерство Гинекол . (2019) 133:1199–207. doi: 10.1097/AOG.0000000000003264
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Практические советы по выживанию в детском отделении
Вашему ребенку потребуется медицинская помощь со стороны медицинских работников, но больше всего им нужны вы. Важно, чтобы вы заботились о себе, чтобы вы могли быть рядом с вашим ребенком.
Забота о себе поможет вам лучше справляться физически и эмоционально, пока ваш ребенок находится в детском блоке. Доступна широкая поддержка, например, от семьи, друзей и медицинского персонала, поэтому не бойтесь просить о том, что вам нужно.
Уход за собой после преждевременных родов
Легко забыть о себе. Но даже если вы чувствуете, что ничто не имеет значения, кроме вашего ребенка, важно убедиться, что вы заботитесь о себе. Постарайтесь, чтобы вам хватило:
- отдых, это может быть спокойный отдых или активный отдых, например прогулка
- ванны или души
- свежая одежда
- здоровое питание
- жидкости для предотвращения обезвоживания.
Говорить о своих чувствах
Старайтесь не держать свои чувства в себе. Не чувствуйте себя виноватым, если вам кажется, что это очень сложно. Если вы чувствуете, что все становится слишком много для вас, пожалуйста, поговорите об этом с кем-нибудь. Это может быть ваш партнер, близкий родственник или друг или член медицинской бригады, например медсестра или врач, ухаживающий за вашим ребенком. Больница также может предложить вам специализированную поддержку, например, консультацию.
Обращение к медицинскому персоналу
Пока ваш ребенок находится в детском отделении, вы и медицинская бригада будете работать вместе, чтобы обеспечить ребенку комфорт и поддержку, в которых он нуждается. Пожалуйста, не стесняйтесь задавать медицинскому персоналу любые вопросы, если у вас есть какие-либо опасения или если какие-либо аспекты ухода за вашим ребенком вам непонятны. Команда будет использоваться для поддержки семей в вашей ситуации.
Пожалуйста, не стесняйтесь задавать медицинскому персоналу любые вопросы, если у вас есть какие-либо опасения или если какие-либо аспекты ухода за вашим ребенком вам непонятны. Команда будет использоваться для поддержки семей в вашей ситуации.
«Медсестры становятся второй семьей. Они видят вас первым делом утром, последним вечером и все, что между ними. Они здесь, чтобы поделиться вехами вашего ребенка и помочь вам, когда дела идут не так хорошо. Эти ночные разговоры обо всем и обо всем были тем, что иногда поддерживало меня. Было приятно рассказать обо всех своих надеждах и страхах кому-то за пределами семьи, кто не стал бы меня осуждать».
Джен
Разговор с другими родителями в детском блоке
Общение с другими родителями, имеющими схожий опыт, может успокоить. Вы можете встретить других родителей в детском блоке. У медицинской бригады в больнице также может быть информация о соответствующих местных или онлайн-группах поддержки, где вы можете встретиться с людьми.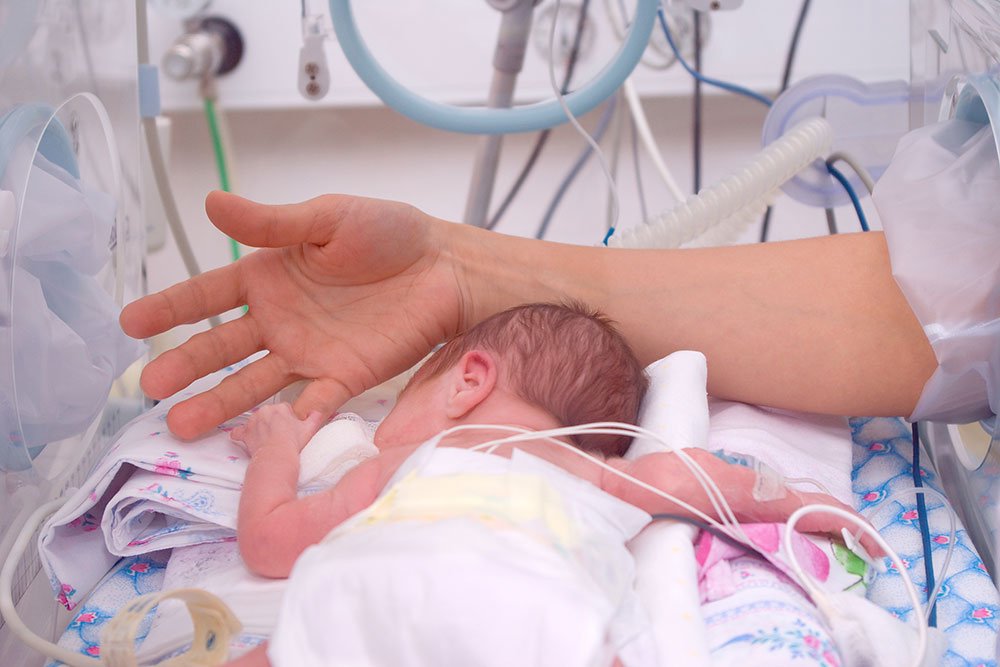
Благотворительная организация Bliss подготовила волонтеров Bliss Champions, которые оказывают эмоциональную поддержку родителям в неонатальном отделении. Спросите свое подразделение, есть ли у них чемпион Bliss, или ищите плакат, на котором указано время и дни их посещения. Узнайте больше на сайте Блисс.
Интернет-форум Netmums Bliss — это интернет-сообщество поддержки для родителей, семей или лиц, осуществляющих уход за недоношенными или больными детьми.
Разговор с вашим партнером и семьей
Вы и ваш партнер, если он у вас есть, могли бы поговорить вместе с вашими близкими родственниками о том, как они могут поддержать вас и вашего ребенка. Иногда у людей разные представления о том, насколько они будут вовлечены, особенно если у них есть другие обязанности, такие как работа и уход за другими детьми. Согласование роли каждого в начале может помочь вам лучше контролировать ситуацию.
Старайтесь не делать слишком много, когда вы находитесь вдали от детского блока. Возможно, вам придется напомнить другим людям, что вы недавно родили и вам нужно время для отдыха.
Возможно, вам придется напомнить другим людям, что вы недавно родили и вам нужно время для отдыха.
«Мне бы очень хотелось понять, что я могу сделать перерыв. Я была в детском блоке с 8:00 до 21:00 каждый день и сцеживала каждые 2-3 часа днем и ночью, сразу после отделения неотложной помощи. , Только когда медсестра сказала мне, что мне тоже нужно позаботиться обо мне, что можно сделать перерыв и отдохнуть, я пошел домой на обед и вздремнуть однажды. Я чувствовал себя в 100 раз лучше, и я смог позвонить, как только проснулся, чтобы узнать, как дела у моего сына».
Андреа
Получение практической помощи от других
Если семья и друзья предлагают помощь, подумайте о практических вещах, которые они могут сделать, чтобы вы могли проводить больше времени со своим ребенком. Люди часто хотят помочь, но чувствуют себя бессильными и могут не знать, что сказать или сделать. Это может помочь, если вы скажете им, что именно вам нужно.
Некоторые вещи, которые они могут сделать, чтобы помочь, могут включать:
- присмотр за вашими старшими детьми, если они у вас есть, например, забрать их из школы или помочь им с домашним заданием
- присмотр за домашними животными
- делать покупки, стирать или убирать
- приготовление пищи, которую легко разогреть или приготовить
- исследование чего-либо для вас — например, это может быть информация о льготах, на которые вы можете иметь право, местах, где можно поесть или где остановиться рядом с больницей
- поиск или покупка детских вещей, когда ваш ребенок вернется домой
- отвезти вас на прием в больницу или в магазин, если у вас нет машины
- встретимся на обед/перекус и поболтаем.
«Нам пришлось жить вдали, пока наши дети находились в отделении интенсивной терапии. Мы создали группу в WhatsApp со всеми людьми, которые предложили выгулять нашу собаку. Это было потрясающе, и фотографии с ним на прогулках действительно скрасили наши дни!»
Джен
Что взять с собой в детский блок
- Прохладная и удобная одежда для вас – в детском блоке обычно очень тепло. Поговорите с персоналом о лучшей одежде для облегчения ухода за кенгуру
- Удобная обувь или тапочки.
- Увлажняющий крем и бальзам для губ.
- Прокладки для беременных и прокладки для груди.
- Подгузники для недоношенных детей.
- Беруши для сна и отдыха.
- Маска для глаз для сна при ярком свете.
- Наушники и музыка помогут расслабиться.
- Любое развлечение, например, журнал, книга, мобильный телефон или планшет.
- Блокнот или дневник, чтобы делать заметки или записывать все, что скажет врач.

- Бутылка для воды, чтобы напиток всегда был под рукой.
Информирование друзей и членов семьи
Информирование всех о том, как поживает ваш ребенок, может отнимать много времени и вызывать стресс, особенно когда он совсем нездоров. Возможно, вам будет полезно попросить одного человека сообщать какие-либо новости всем остальным вместо вас.
Время посещений
Как родитель вашего ребенка, вы не классифицируетесь как посетитель детского блока. Вы являетесь партнерами по уходу вместе с медицинскими работниками, ухаживающими за вашим ребенком.
Ваш ребенок нуждается в вас больше, чем в ком-либо еще. Вы должны иметь возможность быть с ребенком 24 часа в сутки. Также важно, чтобы вы не разлучались с ребенком без необходимости. Медицинская команда сделает все возможное, чтобы вы могли оставаться с ними как можно дольше.
Время посещений членов семьи
Каждое подразделение имеет свои правила посещений. Отделение может установить часы посещения для других членов семьи и может попросить вас ограничить количество людей. Это позволяет детям достаточно отдыхать и снижает риск инфекций.
Это позволяет детям достаточно отдыхать и снижает риск инфекций.
В некоторых больницах разрешено посещение братьев и сестер. Если вы можете, может быть полезно привести ваших детей старшего возраста, чтобы увидеть ребенка в больнице.
Если вы испытываете стресс, когда другие люди посещают вашего ребенка, тогда можно ограничить количество других посетителей. С другой стороны, присутствие посетителей может дать вам передышку и возможность поговорить и подумать о других вещах. Вы можете сообщить медицинскому персоналу, что лучше всего подходит вам и вашей ситуации.
Присмотр за другими детьми
Если у вас есть дети старшего возраста, они могут по-разному реагировать на вашего недоношенного ребенка. Они могут быть очень обеспокоены новым ребенком и нуждаться в утешении. Скорее всего, они заметят, что вы расстроены, и найдут это очень расстраивающим себя. Вот несколько советов, которые вы можете попробовать:
- Старайтесь, чтобы жизнь ваших детей была как можно более нормальной.
 Если детям трудно понять, что происходит, они могут казаться незаинтересованными. Они также могут завидовать тому времени, которое вы проводите с новорожденным. Сохранение их обычного распорядка дня, насколько это возможно, может помочь им успокоиться.
Если детям трудно понять, что происходит, они могут казаться незаинтересованными. Они также могут завидовать тому времени, которое вы проводите с новорожденным. Сохранение их обычного распорядка дня, насколько это возможно, может помочь им успокоиться. - Поощряйте их сближение со своим новым братом или сестрой. Постарайтесь дать своим детям чувство собственности над ребенком, называя их «вашим братом» или «вашей сестрой» и помогая им выполнять небольшие задания по уходу за ребенком. Дети постарше могут подержать их на руках или покормить, а вы можете помочь детям помладше погладить их, нарисовать для них рисунок или рассказать о них своим друзьям.
- Будьте рядом, когда сможете. Вы можете успокоить и вовлечь своих детей, объяснив, что происходит, так, чтобы они могли понять. Время, проведенное с ними наедине, вдали от ребенка, даст им возможность поговорить с вами о том, что они чувствуют и что еще происходит в их жизни.
Практические вопросы
Отпуск и оплата по беременности и родам
Если вы работаете, вы имеете право на отпуск по беременности и родам с оплатой с первого дня работы. Отпуск по беременности и родам дает вам право взять отпуск на срок до 52 недель с правом вернуться на ту же работу.
Отпуск по беременности и родам дает вам право взять отпуск на срок до 52 недель с правом вернуться на ту же работу.
Самый ранний срок начала отпуска по беременности и родам — за 11 недель до родов. Вы сами решаете, когда вы хотите начать свой отпуск по беременности и родам, и вы должны уведомить своего работодателя о дате, когда вы хотите начать свой отпуск по беременности и родам, до конца 15-й недели до родов.
Если ваш ребенок родился раньше срока и вы еще не вышли в декретный отпуск, ваш декретный отпуск начнется на следующий день после родов. Нет гибкости в отношении начала вашего отпуска, так как вы обязаны не работать в течение первых двух недель после родов (четыре недели, если вы работаете на фабрике).
Если вы сменили работу во время беременности, или вы не зарабатываете достаточно, чтобы получать SMP, или вы были безработным или занимались самозанятостью во время беременности, вы можете иметь право на получение пособия по беременности и родам. Его оплачивает Центр занятости плюс.
Вы можете начать получать пособие по беременности и родам не раньше, чем за 11 недель до предполагаемой недели родов. Если ваш ребенок родится раньше срока, ваш отпуск по беременности и родам и пособие по беременности и родам начнутся на следующий день после дня рождения вашего ребенка.
Maternity Action UK получите дополнительную информацию о ваших правах на декретный отпуск и его оплату, если у вас были преждевременные роды.
Помощь в оплате проезда в больницу
Как родитель пациента вы можете претендовать на помощь в оплате проезда в больницу и обратно. Вы можете иметь право на участие, если вы (или ваш партнер) получаете Universal Credit, Income Support, пособие по безработице или пенсионный кредит. Вы также можете соответствовать требованиям, если у вас есть сертификат об освобождении от уплаты налогов NHS или если у вас низкий доход.
Для получения дополнительной информации обратитесь в Службу консультирования и связи с пациентами (PALS) в вашей больнице.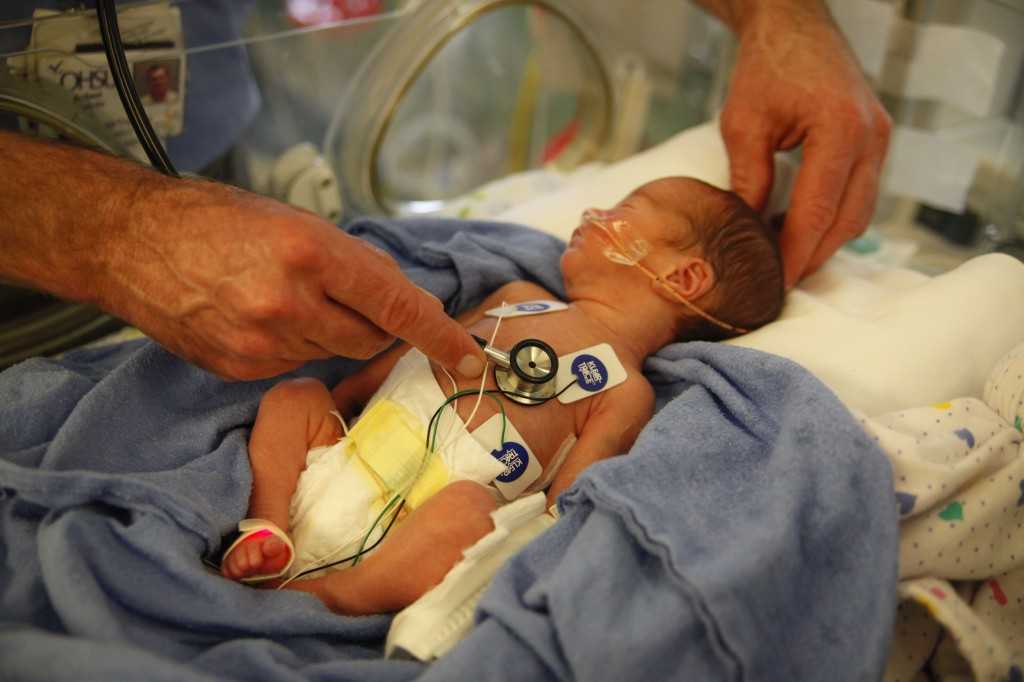
Бесплатная или льготная парковка в больнице
Парковка в больнице может быть дорогой. Некоторые больницы позволят вам припарковаться бесплатно, если ваш ребенок находится в неонатальном отделении, или они могут предложить более низкую плату за парковку.
Узнайте у персонала отделения о правилах больницы и о том, где можно получить специальное разрешение, или вы можете обратиться в Службу консультирования и связи с пациентами (PALS) в вашей больнице.
В Шотландии и Уэльсе почти все парковки больниц бесплатны. Родители в Шотландии смогут возместить любые расходы на парковку, понесенные в больнице, через Фонд расходов на новорожденных.
Схема Blue Badge
Синий значок — это разрешение на парковку для инвалидов. Если вы являетесь родителем ребенка младше 3 лет, вы можете подать заявление на получение Blue Badge для вашего ребенка, если у него есть определенное заболевание. Ваш местный совет примет решение о том, имеет ли ваш ребенок право на получение Blue Badge, на основании представленных вами доказательств.
Узнайте больше о подаче заявки на получение синего значка.
Где остановиться
В некоторых номерах есть ночлег для родителей, это может быть отдельная комната или просто кресло с откидной спинкой в общей комнате. Другие предоставят контактную информацию о местном жилье, где вы можете остановиться, например, через веб-сайт благотворительной организации Ronald McDonald House.
В некоторых детских отделениях есть семейная комната, где родителям предлагается провести несколько ночей со своим ребенком, прежде чем забрать его домой, чтобы помочь всем вам приспособиться к семейной жизни за пределами отделения.
Имейте в виду, что в некоторых больницах родители могут оставаться в больнице только в течение ограниченного времени, даже если их ребенку необходимо остаться подольше.
Регистрация рождения вашего ребенка
В данный момент у вас будет много дел, поэтому можно легко забыть, что вам нужно будет зарегистрировать рождение вашего ребенка. В Англии, Северной Ирландии и Уэльсе закон требует, чтобы вы зарегистрировали рождение в течение 42 дней. В Шотландии необходимо зарегистрироваться в течение 21 дня.
В Англии, Северной Ирландии и Уэльсе закон требует, чтобы вы зарегистрировали рождение в течение 42 дней. В Шотландии необходимо зарегистрироваться в течение 21 дня.
Ваш ребенок должен быть зарегистрирован в округе, где он родился. Все рождения должны быть зарегистрированы в местном ЗАГСе или в больнице до отъезда матери. Ваша больница сообщит вам, можете ли вы зарегистрировать роды там.
Если родитель/родители не могут зарегистрировать рождение (например, по медицинским показаниям), это могут сделать некоторые другие лица:
- лицо, присутствовавшее при рождении
- тот, кто несет ответственность за ребенка
- член административного персонала больницы, где родился ребенок.
Узнайте больше о регистрации рождения вашего ребенка на сайте gov.uk
Дополнительная информация и поддержка
У Bliss есть дополнительная информация о льготах или другой финансовой поддержке , о том, можете ли вы претендовать на нее, и где вы можете найти дополнительную информацию .