Содержание
Тревожные признаки: когда стоит насторожиться
Беременность — это удивительное время, полное надежд и ожиданий. Но иногда эта радость может омрачиться тревожными симптомами, которые заставляют задуматься: все ли в порядке с малышом? Замершая беременность — это та ситуация, которую ни одна будущая мама не хочет даже представлять. Однако знание потенциальных признаков может спасти драгоценное время и, возможно, даже жизнь. Так как же распознать эту коварную проблему на ранних сроках?
Прежде всего, давайте разберемся, что же такое замершая беременность. Это состояние, при котором эмбрион перестает развиваться, но не происходит самопроизвольного выкидыша. Организм женщины продолжает «думать», что она беременна, и симптомы беременности могут сохраняться. Вот почему это состояние так сложно выявить без медицинского вмешательства.
Одним из первых сигналов, на которые стоит обратить внимание, является исчезновение симптомов беременности. Помните, как вас мутило по утрам или грудь была невероятно чувствительной? Если эти симптомы внезапно пропали, это может быть тревожным знаком. Но не паникуйте раньше времени! У каждой женщины беременность протекает по-своему, и иногда симптомы могут ослабевать естественным образом.
Другой важный момент — это появление кровянистых выделений. Многие женщины на форумах делятся своим опытом, описывая симптомы замершей беременности в первом триместре. Часто упоминаются именно кровянистые выделения. Но опять же, не все так однозначно. Небольшое количество крови может быть связано с имплантацией эмбриона или другими безобидными причинами. Однако если выделения обильные или сопровождаются болью, это повод срочно обратиться к врачу.
Что говорит статистика?
Статистика утверждает, что замершая беременность случается примерно в 10-15% всех беременностей. Это не так уж редко, как может показаться на первый взгляд. Большинство случаев приходится именно на первый триместр. Почему так происходит? Часто причиной становятся хромосомные аномалии плода, которые несовместимы с жизнью. Природа в этом случае действует мудро, предотвращая рождение нежизнеспособного ребенка.

Но давайте копнем глубже. Что еще может вызвать остановку развития эмбриона? Инфекции, гормональные нарушения, проблемы со свертываемостью крови — список довольно длинный. Иногда причину так и не удается установить, что, конечно, расстраивает будущих родителей. Но знание — сила, и понимание возможных причин может помочь предотвратить проблему в будущем.
Личный опыт: история Марины
Марина, 28-летняя жительница Москвы, поделилась своей историей на форуме о симптомах замершей беременности в первом триместре. «Я была на седьмой неделе, когда заметила, что моя постоянная тошнота куда-то исчезла. Сначала я обрадовалась, думая, что наконец-то смогу нормально есть. Но что-то внутри меня подсказывало, что это неправильно». Интуиция Марины не подвела — на плановом УЗИ выяснилось, что беременность замерла на шестой неделе.
История Марины не уникальна. Многие женщины описывают похожие ощущения — внезапное облегчение симптомов, которое сначала кажется благословением, а потом оборачивается тревожным знаком. Но не стоит думать, что каждое изменение в самочувствии — это признак беды. Организм во время беременности постоянно меняется, и то, что нормально для одной женщины, может быть необычным для другой.
Что говорит наука?
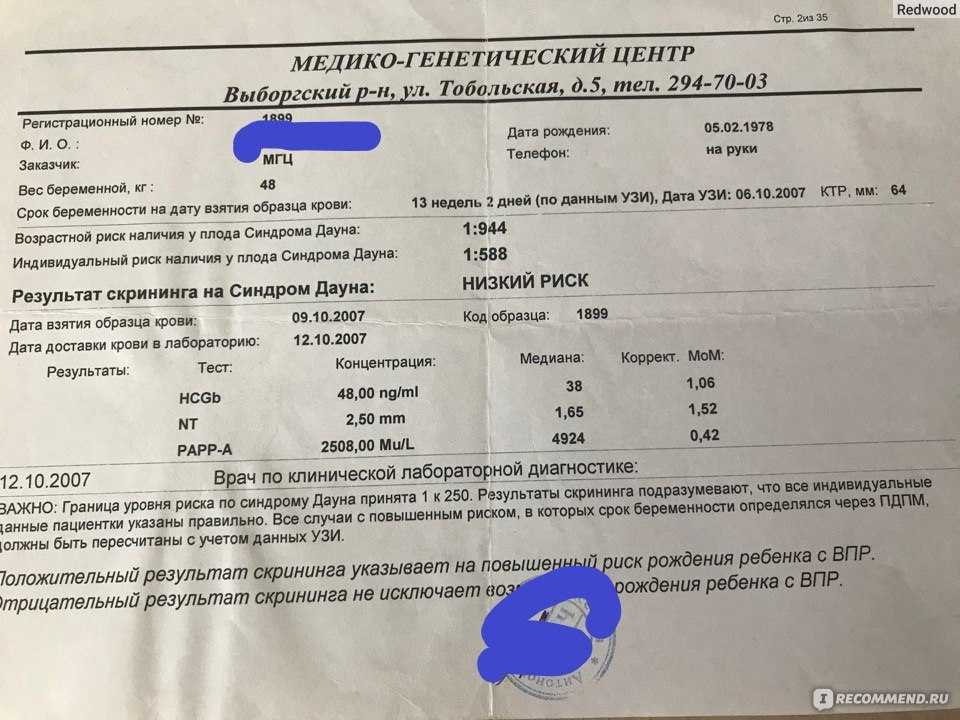
Современная медицина шагнула далеко вперед в вопросах диагностики замершей беременности. УЗИ остается золотым стандартом, позволяя увидеть сердцебиение плода уже на ранних сроках. Но есть и другие методы. Например, анализ на ХГЧ (хорионический гонадотропин человека) может показать, правильно ли развивается беременность. При замершей беременности уровень этого гормона перестает расти или даже снижается.
Интересно, что некоторые исследования указывают на связь между стрессом и риском замершей беременности. Конечно, полностью избежать стресса невозможно, особенно в современном мире. Но, может быть, стоит научиться медитации или йоге? Эти практики не только помогают расслабиться, но и улучшают кровообращение, что важно для правильного развития плода.
Мифы и реальность
Вокруг темы замершей беременности существует множество мифов. Например, многие верят, что если съесть что-то «неправильное», это может привести к замиранию беременности. На самом деле, если речь не идет о явно токсичных веществах, одноразовое употребление «запрещенного» продукта вряд ли навредит. Конечно, это не значит, что можно полностью игнорировать рекомендации по питанию во время беременности.
Другой распространенный миф — что физическая активность может вызвать замирание беременности. На самом деле, умеренные физические нагрузки, согласованные с врачом, только полезны. Они улучшают кровообращение, помогают бороться со стрессом и поддерживают тело в тонусе.
Что делать, если возникли подозрения?
Если вы заметили какие-то тревожные симптомы, первое и самое главное — не паниковать. Стресс никому не помогал, а вот навредить может. Второе — немедленно связаться со своим врачом. Современные методы диагностики позволяют быстро и точно определить состояние плода.
Помните, что даже если худшие опасения подтвердятся, это не конец света. Многие женщины после замершей беременности успешно вынашивают здоровых детей. Главное — не опускать руки и продолжать верить в лучшее.
В заключение хочется сказать: будьте внимательны к своему телу, прислушивайтесь к нему. Но не превращайте беременность в постоянное ожидание чего-то плохого. Наслаждайтесь этим уникальным периодом вашей жизни, ведь большинство беременностей заканчиваются рождением здоровых малышей. А если вы чувствуете, что вам нужна поддержка — не стесняйтесь обращаться за помощью к близким или профессионалам. Вместе мы сильнее, и вместе мы сможем преодолеть любые трудности!
Изменения в самочувствии: ключевые индикаторы остановки развития плода
Беременность — это удивительное путешествие, полное надежд и ожиданий. Но иногда это путешествие может принять неожиданный поворот. Замершая беременность — это та реальность, с которой некоторым женщинам приходится столкнуться. Но как распознать эту проблему на ранних сроках? Какие изменения в самочувствии могут сигнализировать о том, что что-то пошло не так?Прежде всего, стоит отметить, что каждая беременность уникальна, как отпечаток пальца. То, что для одной женщины является нормой, для другой может быть тревожным знаком. Вот почему так важно быть в постоянном контакте со своим телом и прислушиваться к его сигналам. Но давайте разберемся подробнее, какие изменения могут указывать на проблему.
Исчезновение симптомов: тревожный звоночек или долгожданное облегчение?
Многие будущие мамы, посещающие форумы о симптомах замершей беременности в первом триместре, часто задаются вопросом: «Что если мои симптомы беременности внезапно исчезли?» И это вполне обоснованное беспокойство. Внезапное исчезновение тошноты, чувствительности груди или постоянной усталости может быть одним из первых признаков того, что беременность замерла. Но не спешите паниковать! Иногда это просто означает, что ваш организм адаптировался к новому состоянию.
Представьте, что ваше тело — это оркестр, а беременность — это новая симфония, которую он учится играть. Поначалу звуки могут быть несколько хаотичными (отсюда и все эти неприятные симптомы), но со временем оркестр настраивается, и музыка становится гармоничнее. Точно так же и с симптомами беременности — они могут естественным образом уменьшаться по мере того, как ваше тело привыкает к новому состоянию.
Кровянистые выделения: когда бить тревогу?
Еще один симптом, который часто обсуждается на форумах о замершей беременности в первом триместре — это появление кровянистых выделений. Да, это может быть признаком проблемы, но не всегда. Небольшое количество крови может быть связано с имплантацией эмбриона или просто с повышенной чувствительностью шейки матки. Однако если выделения обильные или сопровождаются болью — это повод немедленно обратиться к врачу.
Представьте, что ваша матка — это уютный домик для растущего малыша. Иногда при «ремонте» этого домика (а беременность — это своего рода постоянный ремонт) может появиться немного «строительной пыли» в виде легких выделений. Но если начинает «течь крыша» — это уже серьезный повод для беспокойства.
Боль: когда она нормальна, а когда нет?
Боль во время беременности — это тема, которая вызывает много вопросов. Легкий дискомфорт или тянущие ощущения в нижней части живота вполне нормальны — это ваша матка растягивается, готовясь к росту малыша. Но острая боль или сильные спазмы — это уже повод насторожиться. Особенно если боль сопровождается другими тревожными симптомами.
Попробуйте представить свое тело как новый дом, в который въезжает жилец (ваш малыш). Некоторый «скрип» и «потрескивание» при заселении вполне ожидаемы. Но если вы слышите «грохот» и «треск» — пора звать «ремонтную бригаду» в лице вашего врача.
Изменения в груди: что считать нормой?
Изменения в груди — это один из самых ранних и заметных признаков беременности. Обычно грудь становится более чувствительной, увеличивается в размере. Но что если эти изменения внезапно исчезли? Многие женщины на форумах о симптомах замершей беременности в первом триместре отмечают, что уменьшение чувствительности груди было для них первым тревожным звоночком.
Однако и здесь нет однозначного ответа. Ваша грудь может просто «привыкнуть» к новому гормональному фону. Это как новая обувь — поначалу она может натирать, но со временем разнашивается и становится удобной. Точно так же и ваше тело постепенно адаптируется к беременности.
Тошнота и рвота: друг или враг?
Утренняя тошнота — это, пожалуй, самый известный симптом беременности. Но что если она внезапно прекратилась? Многие женщины на форумах делятся своим опытом, когда исчезновение тошноты стало первым признаком замершей беременности. Но опять же, не все так однозначно.
Тошнота обычно достигает пика между 6 и 8 неделями беременности, а затем начинает уменьшаться. Это как американские горки — сначала крутой подъем, а потом постепенный спуск. Так что если вы заметили, что тошнота уменьшилась после 8-9 недели — это может быть вполне нормальным явлением.
Усталость: когда она становится подозрительной?
Усталость — это еще один распространенный симптом ранней беременности. Но что если вы внезапно почувствовали прилив энергии? Некоторые женщины на форумах о симптомах замершей беременности в первом триместре отмечают, что неожиданное исчезновение усталости стало для них тревожным знаком.
Однако и здесь нет четкого правила. Уровень энергии во время беременности может колебаться как маятник. Иногда прилив сил может быть связан с окончанием первого триместра, когда организм уже немного адаптировался к новому состоянию.

Эмоциональные изменения: на что обратить внимание?
Беременность — это не только физические, но и эмоциональные изменения. Многие женщины отмечают перепады настроения, повышенную чувствительность. Но что если эти эмоциональные «качели» внезапно остановились? Некоторые будущие мамы на форумах рассказывают, что внезапное эмоциональное «затишье» стало для них первым признаком того, что что-то не так.
Однако и здесь нужно быть осторожным с выводами. Эмоциональное состояние во время беременности может меняться как погода в апреле — солнце может внезапно смениться дождем, а потом снова выглянуть. Так что временное эмоциональное спокойствие не обязательно является признаком проблемы.
Отсутствие роста живота: когда это норма, а когда нет?
Многие будущие мамы с нетерпением ждут, когда начнет расти животик. Но что если живот не увеличивается или даже уменьшается? На форумах о симптомах замершей беременности в первом триместре этот вопрос поднимается довольно часто.
Важно помнить, что в первом триместре живот обычно не сильно увеличивается. Это как строительство дома — сначала закладывается фундамент, и только потом начинают расти стены. Так и в беременности — сначала происходят внутренние изменения, и только потом они становятся заметны снаружи. Однако если вы заметили, что живот, который уже начал расти, вдруг уменьшился — это повод обратиться к врачу.
Изменения в аппетите: о чем они могут говорить?
Изменения в аппетите — это еще один аспект, который часто обсуждается на форумах о симптомах замершей беременности в первом триместре. Некоторые женщины отмечают, что внезапное исчезновение пищевых прихотей или возвращение аппетита после долгого периода отвращения к еде стало для них тревожным знаком.
Но и здесь нет четкого правила. Аппетит во время беременности может меняться как ветер — сегодня вам хочется соленого, завтра сладкого, а послезавтра вообще ничего не хочется. Это как кулинарное путешествие — иногда вы пробуете экзотические блюда, а иногда хочется чего-то привычного и простого.
В заключение хочется сказать, что каждая беременность уникальна, и то, что является нормой для одной женщины, может быть тревожным знаком для другой. Главное — быть внимательной к своему телу и не стесняться обращаться к врачу при малейших сомнениях. Помните, что своевременное обращение за медицинской помощью может сыграть ключевую роль в сохранении здоровья как мамы, так и малыша.
Диагностика на ранних сроках: методы выявления патологии
Когда речь заходит о замершей беременности, время играет crucial роль. Чем раньше выявлена проблема, тем быстрее может быть оказана необходимая помощь. Но как же распознать эту коварную патологию на ранних сроках? Какие методы диагностики существуют и насколько они эффективны? Давайте разберемся в этом непростом вопросе.
УЗИ: окно в мир вашего малыша
Ультразвуковое исследование (УЗИ) — это, пожалуй, самый известный и распространенный метод диагностики в акушерстве. Это как подводная камера, позволяющая заглянуть в таинственный мир, скрытый от наших глаз. Но насколько рано УЗИ может выявить проблему?
Уже на 5-6 неделе беременности УЗИ может показать наличие плодного яйца в матке. К 6-7 неделе обычно можно увидеть эмбрион и его сердцебиение. Отсутствие сердцебиения после 6-7 недели при наличии эмбриона размером 5 мм и более — это тревожный знак, который может указывать на замершую беременность.
Однако важно помнить, что УЗИ — это не волшебная палочка. Иногда сроки могут быть определены неточно, и то, что кажется проблемой, на самом деле может оказаться просто более ранним сроком беременности. Вот почему часто рекомендуется повторное УЗИ через неделю-две для подтверждения диагноза.
Анализ крови на ХГЧ: гормональный детектив
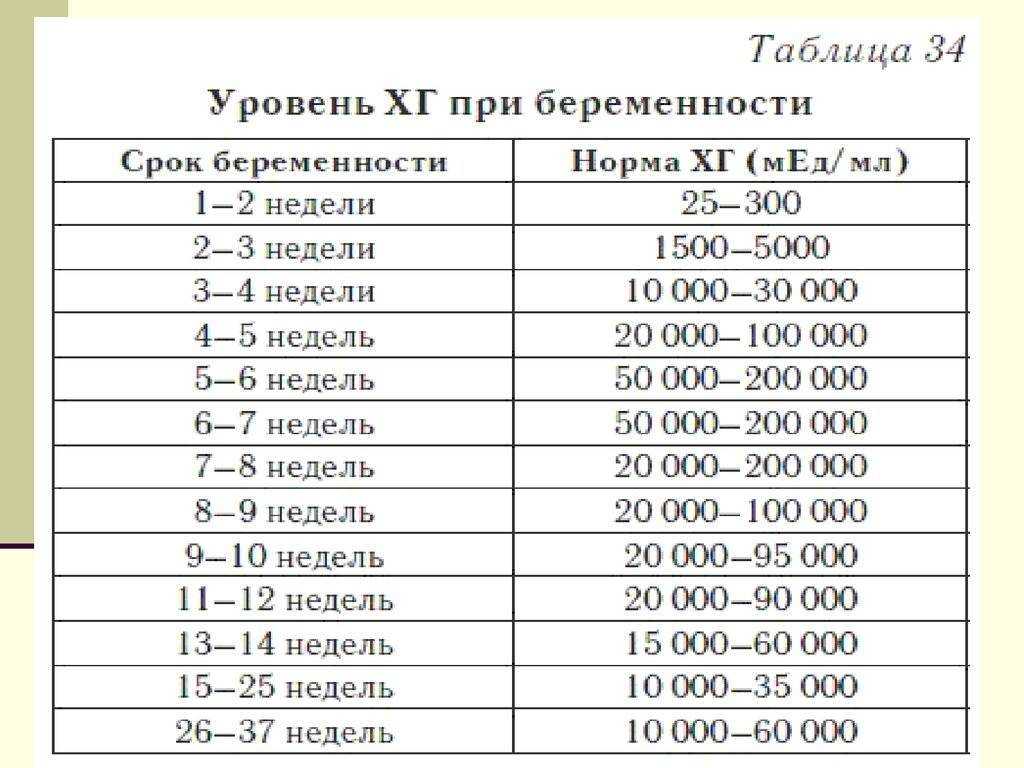
Хорионический гонадотропин человека (ХГЧ) — это гормон, который вырабатывается во время беременности. Его уровень в крови может многое рассказать о развитии беременности. Это как детектив, который по едва заметным следам может раскрыть всю картину преступления.
В норме уровень ХГЧ должен удваиваться каждые 48-72 часа в первом триместре. Если этого не происходит или уровень ХГЧ падает, это может быть признаком замершей беременности. Однако важно помнить, что анализ на ХГЧ — это не приговор, а лишь один из инструментов диагностики.

Многие женщины на форумах о симптомах замершей беременности в первом триместре делятся своим опытом сдачи этого анализа. Кто-то рассказывает, как падение уровня ХГЧ стало первым сигналом проблемы, а кто-то делится историями о том, как несмотря на нормальный уровень ХГЧ, беременность все равно оказалась замершей. Это еще раз подчеркивает, насколько важен комплексный подход к диагностике.
Прогестерон: хранитель беременности
Еще один важный гормон, который играет ключевую роль в поддержании беременности — это прогестерон. Его часто называют «гормоном беременности». Если уровень прогестерона падает, это может быть признаком того, что беременность находится под угрозой.
Анализ на прогестерон может быть полезным дополнением к другим методам диагностики. Однако важно помнить, что уровень прогестерона может колебаться в течение дня, поэтому однократное измерение может не дать полной картины.
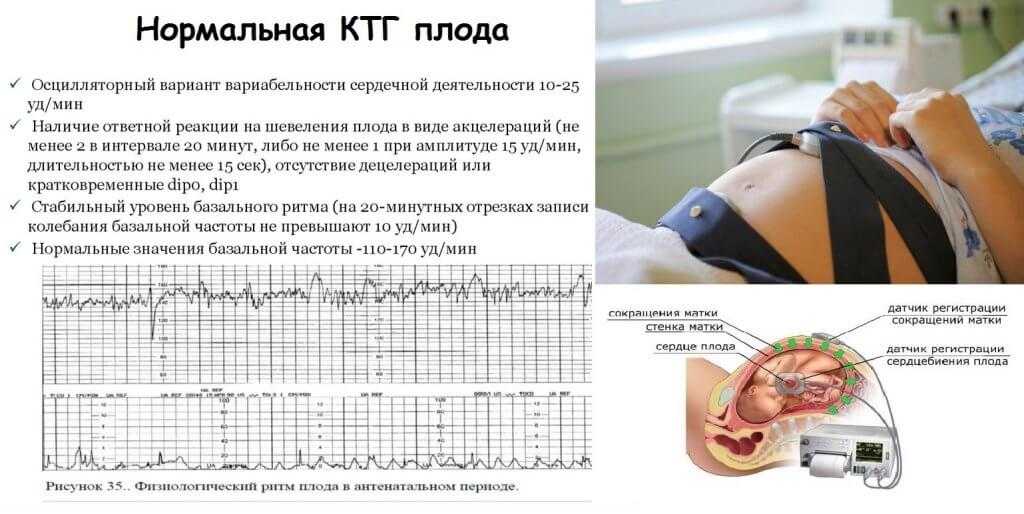
Допплерометрия: слушаем музыку жизни
Допплерометрия — это метод, который позволяет оценить кровоток в сосудах матки и плода. Это как прослушивание музыки жизни — если ритм нарушен, это может указывать на проблемы.
В ранние сроки беременности допплерометрия может помочь оценить кровоток в желточном мешке и эмбрионе. Отсутствие кровотока или его нарушение может быть признаком замершей беременности. Однако этот метод обычно используется в комплексе с другими методами диагностики, так как сам по себе не может дать однозначного ответа.
3D и 4D УЗИ: новый уровень диагностики
Технологии не стоят на месте, и сегодня мы имеем возможность использовать 3D и даже 4D УЗИ для диагностики. Это как переход от черно-белого телевизора к цветному, а потом и к объемному изображению.
3D УЗИ позволяет получить объемное изображение плода, что может быть полезно для выявления некоторых аномалий развития. 4D УЗИ добавляет к этому еще и движение, позволяя наблюдать за поведением плода в режиме реального времени.
Однако важно понимать, что на ранних сроках беременности эти методы не всегда могут дать больше информации, чем обычное 2D УЗИ. Их основное преимущество проявляется на более поздних сроках.
МРТ: когда нужна дополнительная информация
Магнитно-резонансная томография (МРТ) — это метод, который обычно не используется рутинно для диагностики беременности. Однако в некоторых случаях, когда нужна дополнительная информация, МРТ может быть полезным инструментом.
МРТ может помочь оценить состояние матки, выявить некоторые аномалии развития плода. Однако из-за длительности процедуры и необходимости находиться в неподвижном состоянии, МРТ обычно не используется на ранних сроках беременности, если нет особых показаний.
Биопсия хориона: крайняя мера
Биопсия хориона — это процедура, при которой берется небольшой образец ткани плаценты для анализа. Это как взятие пробы грунта для определения состава почвы. Этот метод может быть использован для выявления хромосомных аномалий, которые могут быть причиной замершей беременности.
Однако важно помнить, что биопсия хориона — это инвазивная процедура, которая сама по себе несет определенные риски для беременности. Поэтому она проводится только в случаях, когда польза от полученной информации перевешивает потенциальные риски.
Личный опыт: история Анны
Анна, 32-летняя жительница Санкт-Петербурга, поделилась своей историей на форуме о симптомах замершей беременности в первом триместре. «Я была на 8 неделе беременности, когда заметила, что мои симптомы как-то резко исчезли. Я обратилась к врачу, и он назначил УЗИ. На УЗИ выяснилось, что плод перестал развиваться на 6 неделе. Это был шок для меня. Но благодаря раннему выявлению проблемы, мы смогли вовремя принять меры».
История Анны подчеркивает важность своевременной диагностики. Но она также напоминает нам, что даже при наличии всех современных методов диагностики, наше собственное тело часто подает нам первые сигналы о проблеме.
Комплексный подход: ключ к точной диагностике
Важно понимать, что ни один метод диагностики сам по себе не может дать 100% гарантии. Вот почему так важен комплексный подход. Это как собирание пазла — каждый кусочек дает часть картины, и только вместе они складываются в полное изображение.
Комбинация УЗИ, анализов крови на ХГЧ и прогестерон, допплерометрии и внимательного отношения к симптомам позволяет получить наиболее полную картину состояния беременности. И не забывайте о важности повторных исследований — иногда только динамика изменений может дать окончательный ответ.
Помните, что ранняя диагностика — это ваш главный союзник в борьбе за здоровье будущего малыша. Не стесняйтесь обращаться к врачу при малейших сомнениях и настаивать на проведении необходимых исследований. Ваша интуиция и внимательное отношение к своему телу в сочетании с современными методами диагностики — это мощное оружие в борьбе за счастливое материнство.
Психологические аспекты: как справиться с эмоциональным стрессом
Замершая беременность — это не просто медицинский диагноз, это эмоциональное землетрясение, которое может перевернуть весь мир будущей мамы. Как же справиться с этим ураганом чувств? Как не дать тревоге и страху взять верх? Давайте разберемся в этом непростом вопросе.
Шок и отрицание: первая линия обороны
Когда врач сообщает о замершей беременности, первая реакция многих женщин — шок и отрицание. «Этого не может быть!», «Наверное, это ошибка!» — такие мысли часто мелькают в голове. Это нормальная реакция психики на стресс, своего рода защитный механизм. Как говорится, «надежда умирает последней», и в этот момент наш мозг цепляется за любую соломинку.
На форумах о симптомах замершей беременности в первом триместре можно найти множество историй, где женщины делятся своим опытом прохождения через эту стадию. Кто-то рассказывает, как не верил диагнозу до последнего и настаивал на повторных анализах. Другие вспоминают, как пытались убедить себя, что все еще может наладиться. Это как попытка удержать песок в кулаке — чем сильнее сжимаешь, тем быстрее он просачивается сквозь пальцы.
Гнев и поиск виноватых: эмоциональный шторм
После шока часто приходит гнев. На себя, на врачей, на весь мир. «Почему это случилось именно со мной?», «Что я сделала не так?» — эти вопросы крутятся в голове, как заезженная пластинка. Некоторые женщины начинают винить себя за каждую чашку кофе, выпитую до того, как узнали о беременности, или за тренировку в спортзале.

Важно помнить, что гнев — это нормальная реакция на потерю. Это как паровой котел — если не выпускать пар, он может взорваться. Поэтому не нужно подавлять эти чувства. Найдите безопасный способ выразить свой гнев — может быть, это будет интенсивная тренировка или крик в подушку. Главное — не направлять этот гнев на себя или близких.
Торг: попытка договориться с судьбой
После гнева часто наступает стадия торга. «Если бы я только могла вернуться назад во времени…», «Если это окажется ошибкой, я обещаю…» — такие мысли часто посещают женщин, столкнувшихся с замершей беременностью. Это как попытка заключить сделку с высшими силами, найти лазейку в, казалось бы, безвыходной ситуации.
На форумах о симптомах замершей беременности в первом триместре можно найти истории женщин, которые рассказывают, как давали себе и вселенной всевозможные обещания в надежде изменить ситуацию. Кто-то обещал стать лучшим человеком, кто-то клялся никогда больше не жаловаться на утреннюю тошноту. Это нормальная реакция психики, попытка вернуть контроль над ситуацией.
Депрессия: темная ночь души
Когда реальность потери начинает оседать в сознании, часто наступает депрессия. Это как погружение в темную пучину, где кажется, что свет никогда больше не появится. Потеря аппетита, проблемы со сном, отсутствие интереса к повседневной жизни — все это может быть признаками депрессии.
Важно помнить, что депрессия — это не признак слабости, а нормальная реакция на потерю. Это как зима в природе — кажется, что все умерло, но под снегом уже готовятся пробиться первые ростки новой жизни. Не нужно стыдиться этих чувств или пытаться «взять себя в руки». Дайте себе время погоревать.
Принятие: первый шаг к исцелению
Последняя стадия — это принятие. Это не значит, что боль полностью ушла или что вы «смирились» с потерей. Это скорее осознание того, что жизнь продолжается, несмотря на случившееся. Как после шторма — море все еще бушует, но небо начинает проясняться.
На форумах о симптомах замершей беременности в первом триместре можно найти истории женщин, которые рассказывают, как постепенно начали возвращаться к нормальной жизни. Кто-то нашел утешение в работе, кто-то в общении с другими женщинами, пережившими подобный опыт. Это как собирать разбитую вазу — она уже никогда не будет прежней, но может стать чем-то новым и уникальным.

Поддержка близких: спасательный круг в море горя
В этот сложный период поддержка близких играет crucial роль. Это как спасательный круг для утопающего — он не решит всех проблем, но поможет удержаться на плаву. Однако часто бывает так, что близкие не знают, как себя вести и что говорить.
Важно помнить, что нет «правильных» слов в такой ситуации. Просто быть рядом, слушать, обнимать — иногда этого достаточно. Не нужно пытаться «развеселить» или «отвлечь». Позвольте женщине пройти через свое горе, будьте рядом, чтобы поддержать, когда это будет нужно.
Профессиональная помощь: когда самостоятельно справиться не получается
Иногда боль от потери может быть настолько сильной, что справиться с ней самостоятельно не получается. В таких случаях не стоит стесняться обращаться за профессиональной помощью. Психолог или психотерапевт может помочь пройти через этот сложный период, дать инструменты для работы с эмоциями.
Это как обращение к механику, когда в машине что-то сломалось. Мы же не стесняемся обращаться к врачу при физической боли, почему же должны стыдиться обращаться за помощью при боли душевной?
Ритуалы прощания: важность закрытия гештальта
Многие женщины находят утешение в проведении каких-то ритуалов прощания с неродившимся малышом. Кто-то зажигает свечу, кто-то сажает дерево, кто-то пишет письмо. Эти ритуалы помогают «закрыть гештальт», попрощаться, отпустить.
Это как закрытие книги после прочтения — история закончилась, но она навсегда останется частью вас. Не нужно стесняться таких ритуалов или считать их «глупыми». Если это помогает вам — значит, это правильно для вас.
Планирование будущего: свет в конце тоннеля
Когда боль начинает утихать, многие женщины задумываются о будущем. Когда можно попробовать снова? Стоит ли вообще пытаться? Эти вопросы часто обсуждаются на форумах о симптомах замершей беременности в первом триместре.
Важно помнить, что нет «правильного» времени для новой попытки. Кто-то готов почти сразу, кому-то требуются месяцы или даже годы. Это как заживление раны — у каждого свой темп, и нельзя его ускорить. Главное — чтобы решение было осознанным и принятым без давления извне.
Замершая беременность — это тяжелое испытание, но оно не определяет вас как женщину или как будущую маму. Это как гроза — она может быть страшной и разрушительной, но после нее всегда выходит солнце. Помните, что вы не одни в этой ситуации, что есть люди, готовые поддержать вас. И самое главное — будьте добры к себе, дайте себе время и пространство для исцеления.
Медицинское вмешательство: варианты лечения и восстановления
Когда диагноз «замершая беременность» подтвержден, перед женщиной встает непростой выбор: что делать дальше? Какие варианты медицинского вмешательства существуют? Как быстро нужно действовать? Эти вопросы часто обсуждаются на форумах, посвященных симптомам замершей беременности в первом триместре. Давайте разберемся в этом сложном и деликатном вопросе.
Выжидательная тактика: когда время — лучший врач?
Одним из вариантов является выжидательная тактика. Это как позволить природе идти своим чередом. В некоторых случаях организм сам справляется с ситуацией, и происходит естественное прерывание беременности. Но насколько это безопасно? И как долго можно ждать?
Исследования показывают, что в 50% случаев самопроизвольное прерывание происходит в течение двух недель после диагностики замершей беременности. Однако этот метод имеет свои риски. Длительное нахождение нежизнеспособного плода в матке может привести к инфекционным осложнениям. Это как оставить испорченный продукт в холодильнике — рано или поздно он начнет портить все вокруг.
На форумах о симптомах замершей беременности в первом триместре можно найти истории женщин, которые выбрали этот путь. Кто-то делится опытом успешного естественного прерывания, кто-то рассказывает о сложностях, с которыми столкнулся. Важно помнить, что каждый случай уникален, и то, что подошло одной женщине, может не подойти другой.
Медикаментозное прерывание: химия на страже здоровья
Другим вариантом является медикаментозное прерывание. Это метод, при котором используются специальные препараты для стимуляции сокращений матки и выведения плодного яйца. Звучит пугающе, не так ли? Но насколько это эффективно и безопасно?
Статистика говорит, что эффективность этого метода достигает 95% при сроке беременности до 9 недель. Это как использовать ключ, чтобы открыть замок — быстро и эффективно. Однако, как и любой медицинский метод, он имеет свои побочные эффекты. Сильные боли, обильное кровотечение, тошнота — вот лишь некоторые из возможных неприятных ощущений.
На форумах женщины часто делятся своим опытом медикаментозного прерывания. Кто-то описывает процесс как относительно легкий и быстрый, кто-то рассказывает о сильных болях и длительном восстановлении. Важно помнить, что реакция организма у всех разная, и то, что было легко для одной женщины, может оказаться сложным испытанием для другой.
Хирургическое вмешательство: когда нужна «тяжелая артиллерия»
Третий вариант — это хирургическое вмешательство, или выскабливание. Это самый радикальный метод, но в некоторых случаях он становится необходимостью. Но когда прибегают к этому методу? И насколько он безопасен?
Хирургическое вмешательство обычно проводится, если другие методы оказались неэффективными, или если есть риск серьезных осложнений. Это как использовать бульдозер, когда лопата не справляется — эффективно, но не без последствий. Процедура проводится под наркозом и занимает обычно не более 30 минут. Однако, как и любая операция, она несет в себе риски.
На форумах о симптомах замершей беременности в первом триместре можно найти много историй о хирургическом вмешательстве. Кто-то описывает процедуру как быструю и относительно безболезненную, кто-то рассказывает о сложном восстановлении и эмоциональных травмах. Важно помнить, что решение о хирургическом вмешательстве должно приниматься совместно с врачом, с учетом всех индивидуальных особенностей и рисков.
Восстановление после вмешательства: путь к новому началу
Независимо от выбранного метода, период восстановления играет ключевую роль. Но как долго он длится? И что нужно делать, чтобы ускорить процесс выздоровления?
Физическое восстановление обычно занимает от нескольких дней до нескольких недель, в зависимости от метода вмешательства и индивидуальных особенностей организма. Это как ремонт в квартире — кому-то достаточно легкой уборки, а кому-то нужен капитальный ремонт. Важно соблюдать рекомендации врача, избегать физических нагрузок и половых контактов в течение периода, который определит ваш доктор.

На форумах женщины часто делятся советами по восстановлению. Кто-то рекомендует травяные чаи и витамины, кто-то делится опытом физиотерапии. Однако важно помнить, что любые методы восстановления нужно согласовывать с врачом.
Эмоциональное восстановление: когда душа болит сильнее тела
Не менее важным аспектом является эмоциональное восстановление. Как справиться с чувством вины и потери? Как вернуться к нормальной жизни?
Эмоциональное восстановление — процесс индивидуальный и часто более длительный, чем физическое. Это как заживление глубокой раны — внешне все может выглядеть нормально, но внутри еще долго будет саднить. Многие женщины находят утешение в общении с психологом или группах поддержки.
На форумах о симптомах замершей беременности в первом триместре можно найти множество историй о том, как женщины справлялись с эмоциональными последствиями. Кто-то рассказывает, как помогла медитация, кто-то делится опытом арт-терапии. Важно помнить, что нет «правильного» способа горевать, и каждая женщина проходит этот путь по-своему.
Планирование будущей беременности: когда можно пробовать снова?
Вопрос о том, когда можно планировать новую беременность, волнует многих женщин после перенесенной замершей беременности. Но есть ли универсальный ответ на этот вопрос?
С медицинской точки зрения, большинство врачей рекомендуют подождать минимум три месяца после прерывания беременности. Это время необходимо для полного восстановления организма. Это как дать земле отдохнуть перед новым посевом — чтобы урожай был здоровым и обильным.
Однако эмоциональная готовность не менее важна. На форумах можно найти истории женщин, которые были готовы попробовать снова почти сразу, и тех, кому потребовались годы, чтобы решиться на новую беременность. Важно помнить, что нет «правильного» времени — оно индивидуально для каждой пары.
Профилактика: можно ли предотвратить замершую беременность?
Многие женщины, пережившие замершую беременность, задаются вопросом: можно ли предотвратить это в будущем? Существуют ли способы снизить риск повторения такой ситуации?
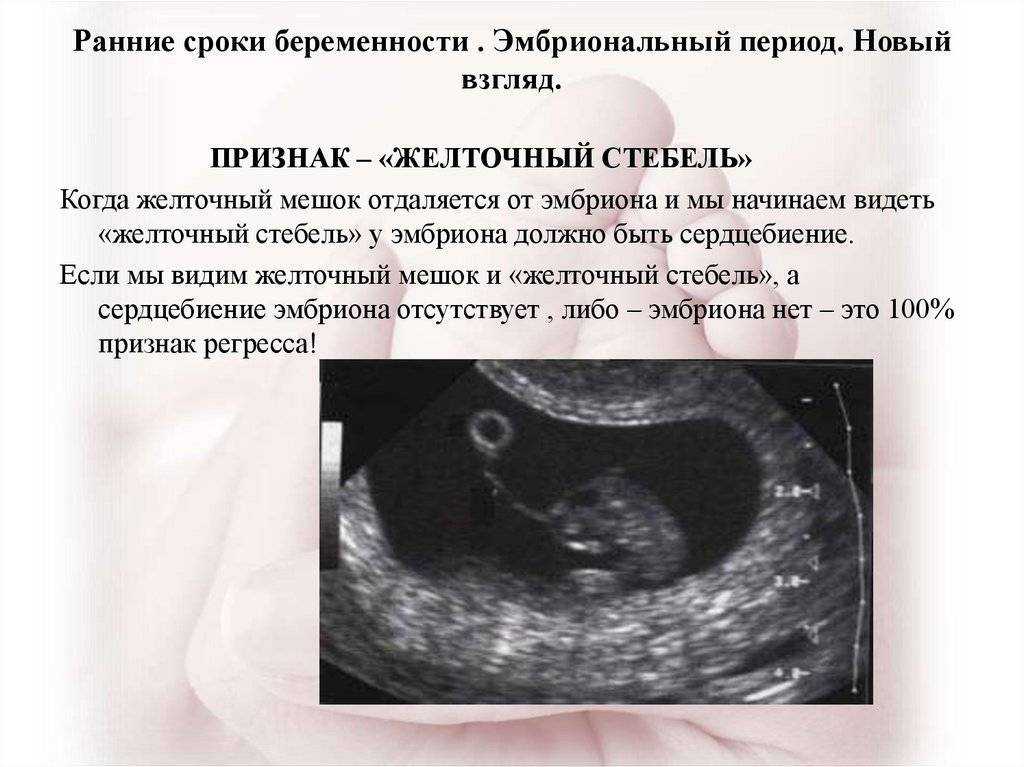
К сожалению, универсального способа предотвратить замершую беременность не существует, так как причины этого явления могут быть самыми разными. Однако есть ряд мер, которые могут снизить риски. Это как страховка — она не гарантирует, что ничего не случится, но дает дополнительную защиту.
Среди рекомендаций: прохождение полного обследования перед планированием беременности, прием фолиевой кислоты, отказ от вредных привычек, поддержание здорового образа жизни. На форумах женщины часто делятся своим опытом подготовки к новой беременности после замершей. Кто-то рассказывает о том, как помогло обследование на наличие скрытых инфекций, кто-то делится опытом приема витаминных комплексов.
В заключение хочется сказать, что замершая беременность — это тяжелое испытание, но оно не означает конец надежд на материнство. Современная медицина предоставляет различные варианты лечения и восстановления, а поддержка близких и обмен опытом на форумах помогают пройти через это испытание. Главное — не терять надежду и помнить, что каждая история уникальна, и то, что было трудностью вчера, может стать началом нового счастья завтра.
Профилактика осложнений: меры предосторожности после диагностики
Замершая беременность — это тихая трагедия, которая может застать врасплох даже самую подготовленную будущую маму. Что же это за коварное явление и как его распознать на ранних сроках? Давайте разберемся вместе, ведь знание — сила, особенно когда речь идет о таком деликатном вопросе.
Представьте себе, что ваше тело — это сложный механизм, а беременность — тонкая настройка всех его систем. Иногда эта настройка дает сбой, и маленькая жизнь внутри вас замирает. Но как понять, что что-то пошло не так? Ведь на ранних сроках симптомы могут быть такими же незаметными, как шепот в шумном городе.
Ключевые признаки, на которые стоит обратить внимание
Начнем с того, что многие женщины интуитивно чувствуют: что-то не так. Это может быть необъяснимое ощущение тревоги или просто «шестое чувство». Не стоит им пренебрегать! Ваше тело часто знает больше, чем вы думаете. Но давайте перейдем к более конкретным симптомам.

- Исчезновение тошноты и других признаков беременности
- Отсутствие увеличения живота
- Кровянистые выделения
- Боли внизу живота
Эти симптомы могут быть предвестниками беды, но не паникуйте раньше времени. Иногда они бывают и при нормально протекающей беременности. Главное — вовремя обратиться к врачу.
А теперь давайте поговорим о том, что может рассказать вам ваше тело. Помните, как в детстве мы играли в «испорченный телефон»? Так вот, иногда наш организм тоже играет с нами в эту игру. Он посылает нам сигналы, но мы не всегда умеем их правильно расшифровать.
Например, вы вдруг заметили, что ваша грудь перестала быть такой чувствительной, как раньше. Или утренняя тошнота, которая доставляла вам столько неудобств, внезапно прошла. Казалось бы, повод для радости? Не торопитесь с выводами. Резкое исчезновение симптомов беременности может быть тревожным звоночком.
Но не стоит сразу бить тревогу. Иногда симптомы просто меняются по мере развития беременности. Ваш организм — не точные швейцарские часы, он может работать с небольшими сбоями. Главное — научиться отличать нормальные изменения от потенциально опасных.
Форум симптомы замершей беременности в первом триместре: опыт реальных женщин
Знаете, что может быть полезнее учебников по медицине? Опыт реальных женщин. На форумах можно найти массу историй, которые помогут вам лучше понять, что происходит с вашим телом. Конечно, не стоит ставить себе диагноз на основе чужих рассказов, но они могут дать вам пищу для размышлений и вопросы для вашего врача.
Многие женщины на форумах рассказывают о том, что перед диагнозом «замершая беременность» они чувствовали себя… слишком хорошо. Парадокс? Не совсем. Дело в том, что когда плод перестает развиваться, уровень гормонов падает, и многие неприятные симптомы беременности могут исчезнуть.
Другие женщины описывают странное ощущение «пустоты» в животе. Как будто там что-то было, а теперь исчезло. Звучит мистически? Возможно. Но не стоит недооценивать интуицию будущих мам.
Еще один часто упоминаемый симптом — это изменение характера выделений. Они могут стать более обильными, приобрести коричневатый оттенок или даже превратиться в настоящее кровотечение. Впрочем, не стоит паниковать при виде каждого пятнышка на белье — небольшие выделения могут быть нормой. Но если вы чувствуете, что что-то не так, лучше перестраховаться и обратиться к врачу.

Технические детали: что происходит внутри?
Теперь давайте заглянем внутрь и посмотрим, что же происходит в вашем организме при замершей беременности. Представьте себе, что ваша матка — это маленькая вселенная, в которой зарождается новая жизнь. Но иногда в этой вселенной происходит катастрофа.
При замершей беременности эмбрион перестает развиваться. Это может произойти по разным причинам: генетические аномалии, гормональные нарушения, инфекции. Но результат один — маленькое сердечко перестает биться. И вот тут начинается самое интересное (если можно так сказать в такой ситуации).
Ваш организм может не сразу «понять», что беременность прервалась. Плацента продолжает вырабатывать гормоны, поддерживая иллюзию беременности. Именно поэтому многие женщины не замечают никаких изменений в течение нескольких недель после того, как эмбрион перестал развиваться.
Но рано или поздно организм «догадывается», что что-то не так. И тогда начинаются изменения. Уровень гормонов падает, матка готовится к тому, чтобы избавиться от неразвивающейся беременности. Это может проявляться в виде тянущих болей внизу живота, кровянистых выделений.
Диагностика: когда пора бить тревогу?
Итак, вы заподозрили неладное. Что дальше? Первое и самое главное правило — не заниматься самодиагностикой. Да, Google может рассказать вам много интересного о замершей беременности, но он не заменит квалифицированного врача.
Если вы заметили любые тревожные симптомы — немедленно обращайтесь к своему гинекологу. Не ждите «может, само пройдет». В случае с замершей беременностью время играет против вас. Чем раньше будет поставлен диагноз, тем меньше риск осложнений.
Что же будет дальше? Врач, скорее всего, назначит вам УЗИ. Это самый надежный способ диагностики замершей беременности на ранних сроках. Современные аппараты УЗИ позволяют увидеть сердцебиение плода уже на 6-7 неделе беременности. Если сердцебиение не определяется, а размеры эмбриона не соответствуют сроку беременности — это может быть признаком замершей беременности.
Кроме УЗИ, врач может назначить анализ на ХГЧ — гормон беременности. При нормально развивающейся беременности уровень ХГЧ должен удваиваться каждые 48-72 часа. Если этого не происходит — это может быть признаком проблем.
Жизнь после диагноза: что дальше?
Диагноз «замершая беременность» — это, безусловно, тяжелый удар. Но помните: это не конец света. Многие женщины после перенесенной замершей беременности успешно вынашивают и рожают здоровых детей.
Главное — не замыкаться в себе. Поговорите с близкими, обратитесь к психологу, если чувствуете, что сами не справляетесь с эмоциями. Помните, что вы не одни. Тысячи женщин проходят через это испытание каждый год.
И конечно, не забывайте о физическом здоровье. После замершей беременности организму нужно время на восстановление. Следуйте рекомендациям врача, правильно питайтесь, отдыхайте. И помните: новая жизнь обязательно зародится в вашей маленькой вселенной. Просто дайте ей время.
Путь к новой беременности: рекомендации специалистов форума
Замершая беременность — это испытание, которое может выбить из колеи даже самую стойкую женщину. Но после дождя всегда выглядывает солнце, и многие, пережив эту непростую ситуацию, задумываются о новой попытке. Как же подготовиться к следующей беременности, чтобы минимизировать риски? Об этом нам поведают опытные специалисты и участницы форумов, прошедшие этот нелегкий путь.
Прежде всего, нужно дать себе время на восстановление. Ваш организм — не конвейер по производству детей, ему нужен отдых и заботливый уход. Сколько же времени нужно выждать? Мнения врачей разнятся, но большинство сходятся на том, что минимальный срок — 3 месяца. За это время ваше тело успеет восстановиться физически, а вы — морально подготовиться к новому этапу.
Физическая подготовка: возвращаем форму
Итак, вы решили, что готовы к новой попытке. С чего начать? Представьте, что вы — спортсмен, готовящийся к важному соревнованию. Ваше тело — это ваш главный инструмент, и его нужно настроить наилучшим образом.
- Правильное питание: забудьте о диетах, сейчас важно обеспечить организм всеми необходимыми веществами
- Умеренные физические нагрузки: йога, плавание, пешие прогулки — выберите то, что вам по душе
- Отказ от вредных привычек: алкоголь и сигареты должны остаться в прошлом
- Нормализация режима сна: здоровый сон — залог хорошего самочувствия и гормонального баланса
Многие участницы форума «Симптомы замершей беременности в первом триместре» отмечают, что именно комплексный подход к оздоровлению помог им успешно забеременеть во второй раз. Одна из пользовательниц поделилась своей историей: «После замершей беременности я была разбита. Но потом решила взять себя в руки. Начала бегать по утрам, перешла на правильное питание. И знаете что? Через полгода я снова увидела две полоски на тесте!»
Психологический аспект: работаем над собой
Но физическая форма — это только половина дела. Не менее важно привести в порядок свое эмоциональное состояние. Страх повторения ситуации, тревога, неуверенность — все это может стать серьезным препятствием на пути к новой беременности.
Как же справиться с этими чувствами? Вот несколько советов от психологов и опытных мам с форумов:
- Не держите эмоции в себе. Поговорите с близкими, поделитесь своими страхами
- Обратитесь к специалисту. Иногда нам нужна профессиональная помощь, чтобы разобраться в своих чувствах
- Практикуйте медитацию или другие техники релаксации
- Найдите новое хобби. Это поможет отвлечься и получить позитивные эмоции
Одна из участниц форума поделилась своим опытом: «После замершей беременности я начала ходить к психологу. Это было непросто, но помогло мне принять случившееся и двигаться дальше. Когда я забеременела снова, я уже чувствовала себя намного увереннее».
Медицинский аспект: проверяем все системы
Теперь, когда вы в хорошей физической форме и позитивном настрое, пора заняться медицинской стороной вопроса. Ведь замершая беременность могла быть симптомом каких-то скрытых проблем со здоровьем.
Какие обследования стоит пройти перед новой попыткой? Вот список, который рекомендуют большинство гинекологов:
- Общий и биохимический анализ крови
- Анализ на гормоны
- Проверка на TORCH-инфекции
- УЗИ органов малого таза
- Обследование на наличие генетических аномалий
Звучит пугающе? Не волнуйтесь, большинство этих анализов абсолютно безболезненны и не займут много времени. Зато результаты помогут вашему врачу составить полную картину вашего здоровья и при необходимости назначить лечение.
На форуме «Симптомы замершей беременности в первом триместре» многие женщины отмечают, что именно тщательное обследование помогло им выявить и решить проблемы, которые могли стать причиной предыдущей неудачи. «Оказалось, у меня был дефицит фолиевой кислоты, — рассказывает одна из участниц. — После курса витаминов следующая беременность прошла без осложнений».
Планирование овуляции: точность — вежливость королей
Когда все системы проверены и работают как часы, пора переходить к самому интересному — планированию зачатия. И тут на помощь приходят современные технологии.
Как определить самые благоприятные дни для зачатия? Вот несколько методов, которые рекомендуют специалисты:
- Измерение базальной температуры
- Использование овуляционных тестов
- Наблюдение за цервикальной слизью
- Использование специальных приложений для смартфона
Многие участницы форума отмечают, что комбинация нескольких методов дает наиболее точные результаты. «Я использовала и тесты, и приложение, — делится одна из мам. — Это помогло мне точно определить день овуляции, и уже через два месяца я увидела заветные две полоски».
Правильный настрой: позитив — наше всё
Но даже самое тщательное планирование может не сработать, если вы постоянно находитесь в стрессе и тревоге. Помните, что беременность — это не марафон и не соревнование. Это естественный процесс, который нельзя форсировать.
Как же настроиться на позитивный лад? Вот несколько советов от психологов и опытных мам:
- Визуализируйте свою будущую беременность и малыша
- Занимайтесь приятными делами, которые отвлекают от навязчивых мыслей
- Общайтесь с позитивно настроенными людьми
- Читайте истории успеха других женщин
На форуме «Симптомы замершей беременности в первом триместре» можно найти множество вдохновляющих историй. «После двух замерших беременностей я думала, что никогда не стану мамой, — пишет одна из участниц. — Но я не сдавалась, верила в лучшее. И вот сейчас я держу на руках своего малыша. Чудеса случаются, нужно только в них верить!»
Помните, что каждая история уникальна, и ваш путь к материнству может отличаться от пути других женщин. Не сравнивайте себя с другими, прислушивайтесь к своему телу и интуиции. И главное — не теряйте надежды. Ваше маленькое чудо обязательно произойдет, просто дайте ему время.
