Содержание
Аллергия на смесь: как быстро проявляется, какая смесь лучше
23.09.2019 Время на чтение: 5 мин 89753
Ошибка иммунной системы
Почему аллергия у маленьких детей встречается чаще
Как начинается истинная аллергическая реакция
Об особенностях аллергии на смесь
Что может вызвать аллергическую реакцию на смесь
Как проявляется аллергия на смесь
Что делать при аллергии на смесь
Вместо заключения
Эпидемия 21-го века
Главный педиатр ЦФО РФ, заслуженный врач Российской Федерации и доктор медицинских наук Ирина Николаевна Захарова в беседе с Юлией Чередниченко, опубликованной в журнале «Медицинский совет», поделилась интересной информацией. Пищевая аллергия – это не новое открытие, она встречалась и ранее, еще в XVIII–XIX веках. Но сам термин появился позднее, в 1906 году. Тогда австралийский педиатр К. Пирке неадекватный ответ организма на пищу назвал «иным действием» (allos – «другой», ergon – «действие»). Некоторые специалисты называют такую сильную чувствительность неинфекционной эпидемией XXI века. И действительно, все чаще и чаще вы слышите рассказы об аллергии от соседей и знакомых. Около 8 % детей подвержены возникновению аллергии, среди них около 30 % детей – малыши до года. В России каждый 4-й ребенок имеет предрасположенность к развитию аллергии.
Пищевая аллергия – это не новое открытие, она встречалась и ранее, еще в XVIII–XIX веках. Но сам термин появился позднее, в 1906 году. Тогда австралийский педиатр К. Пирке неадекватный ответ организма на пищу назвал «иным действием» (allos – «другой», ergon – «действие»). Некоторые специалисты называют такую сильную чувствительность неинфекционной эпидемией XXI века. И действительно, все чаще и чаще вы слышите рассказы об аллергии от соседей и знакомых. Около 8 % детей подвержены возникновению аллергии, среди них около 30 % детей – малыши до года. В России каждый 4-й ребенок имеет предрасположенность к развитию аллергии.
Ошибка иммунной системы
Пищевая аллергия — это реакция иммунной системы человека на продукт (обычно – белки). Некоторые компоненты пищи не «признаются» организмом, и он вырабатывает к ним антитела, защищая себя. Давайте посмотрим, как начинается аллергическая реакция. Но для начала обсудим, у кого чаще появляется аллергия: у детей или у взрослых.
Почему аллергия у маленьких детей встречается чаще
Это связано с тем, что пищеварительный тракт малыша еще не успел наладить свою работу, чтобы полноценно справиться и усвоить новые компоненты пищи. Да и в целом иммунная система и организм еще не созрели. Заслуженный врач Российской Федерации И. Н. Захарова отметила, что физиологическая незрелость ЖКТ выражается в низком содержании пепсина, недостаточной активности панкреатических ферментов и низкой выработке гликопротеинов.
Как начинается истинная аллергическая реакция
Вы слышали слово «сенсибилизация»? Сложный на первый взгляд термин как раз означает процесс, когда иммунная система «помечает» продукт как аллерген. И в следующий раз, когда человек съест такой же или похожий по составу продукт, возникнет аллергическая реакция. Она бывает разной и может выражаться как в зудящей сыпи, так и в затруднении дыхания. Важно отметить, что реакция начнется даже при минимальном объеме поступившего продукта.
Об особенностях аллергии на смесь
Зачастую с проблемой пищевой аллергии у ребенка встречаются родители малышей, находящихся на смешанном или исключительно искусственном вскармливании. Причем марка производителя продукта не всегда имеет значение. Проявление непереносимости молочных смесей, не являющихся лечебными, объясняется тем, что большинство из них производится на основе коровьего молока. Белки коровьего молока являются самым распространенным аллергеном для детей первого года жизни.
Что может вызвать аллергическую реакцию на смесь
Как мы уже говорили, повышенная восприимчивость организма малыша к содержанию белков (белковым компонентам) обуславливает запуск иммунных реакций. Эти процессы вызывают появление аллергических симптомов. Началу аллергии на смесь у грудничков способствуют:
• наследственная предрасположенность – если у родителей, родных братьев и сестер есть аллергия – малыш попадает в группу риска
• ранний перевод на искусственное вскармливание,
• неправильный подбор смеси,
• частые необоснованные переходы с одной марки смеси на другую,
Несмотря на то, что механизмы развития истинной аллергии и псевдоаллергии различны, они имеют одинаковые симптомы.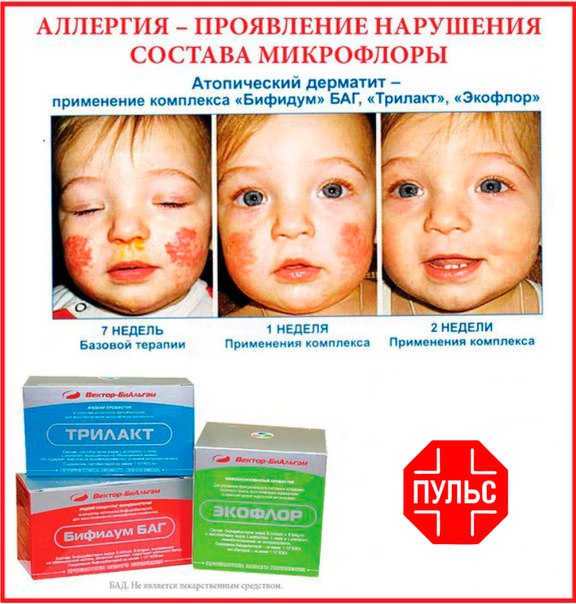 Однако прогноз заболевания и подходы к лечению могут существенно различаться. Поэтому при возникновении у ребенка признаков аллергии на смесь необходимо пройти обследование с выполнением специальных анализов.
Однако прогноз заболевания и подходы к лечению могут существенно различаться. Поэтому при возникновении у ребенка признаков аллергии на смесь необходимо пройти обследование с выполнением специальных анализов.
Как проявляется аллергия на смесь
Как выглядит аллергия на детскую смесь? Ее симптомы достаточно многообразны, и часто неспециалисту крайне сложно разобраться в них. У новорожденных аллергия на смесь может протекать достаточно тяжело. Вот несколько вариантов аллергии.
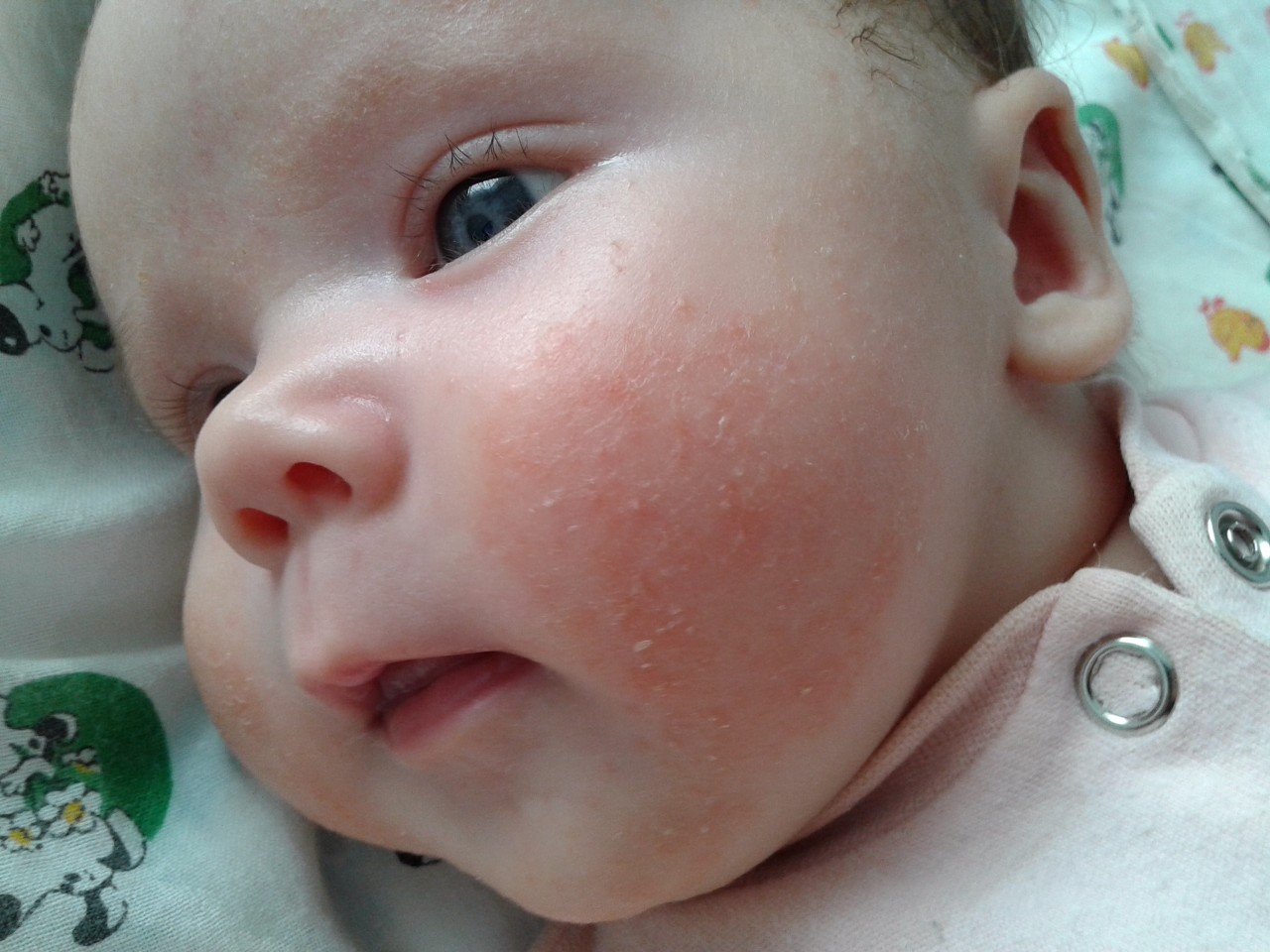
- Высыпание на коже. Участки красноты с сухостью и шелушением, ярко-розовая пятнистая или пятнисто-папулезная (похожая на прыщи) сыпь, элементы которой могут сливаться и обычно зудят, причиняя беспокойство младенцу. При тяжелом течении сыпь может распространяться на обширные участки тела, появляется мокнутие и корочки, ребенок становится беспокойным, капризничает, плохо спит и худеет.
- Нарушение работы желудочно-кишечного тракта.
 Сюда входят различные проявления: от вздутия живота и колик до диареи, или наоборот запора, частых срыгиваний и рвоты.
Сюда входят различные проявления: от вздутия живота и колик до диареи, или наоборот запора, частых срыгиваний и рвоты.
Что делать при аллергии на смесь
При возникновении у ребенка симптомов аллергии следует обязательно обратиться к педиатру, поскольку необходимо обследование и уточнение диагноза. Конкретные меры также должен назначить врач. Обычно борьба с аллергией идет по следующим направлениям.
- Коррекция питания. При установленном диагнозе аллергии на белок коровьего молока ребенка переводят на питание лечебными смесями на основе глубокого гидролизата белка
- Правильный уход. Для ухода за кожей малыша используйте специальные лечебно-косметические продукты из гипоаллергенной серии.
- Медикаментозное лечение. Проводится строго по назначению врача. Лекарственные препараты не устраняют причину аллергии, а лишь облегчают ее симптомы.
Вместо заключения
Итак, теперь вы чуть больше знаете об аллергии, в том числе и о реакции на сухие молочные смеси.
(29 оценок; рейтинг статьи 4.
 9)
9)Задать вопрос аллергологу — Вопросы и ответы
Здравствуйте, Юлия!Всегда сложно отвечать незнакомым, не-своим пациентам, потому что нет общего языка, так что постараюсь Вас не разочаровать:
1) Лактазная недостаточность — состояние, не относящееся к пищевым аллергиям, неплохо компенсируется снижением доли молочного сахара ( лактозы) в суточном рационе человека. Соответственно, неприятные симптомы (газы, колики, «как бы запоры» при том, что стул жидкий, пенистый, зеленый, с резким кислым запахом) проходят у малышей, когда молоко замещается прикормами или когда к каждой порции молока добавляют фермент-лактазу. Многие взрослые тоже имеют проблемы с лактозой и недостаточностью лактазы, находя интуитивный выход — «нелюбовь» к пресному молоку, сливкам, мороженому и т.п., при этом обычно могут позволить себе кисло-молочные продукты.
2) Если к 3м годам у малыша есть не только симптомы со стороны ЖКТ ( см п. 1), но и некие проявления «аллергии на молочку и говядину-телятину-оленину», то вероятно, речь идет о дерматите или аллергическом рините или астме или анафилаксии (они могут сочетаться или сменять друг друга) и об аллергии на молочные белки ( а не сахара). Здесь механизм реакций — иммунный, иногда — связанный со специфическими IgE ( и этот вариант наиболее неприятный, опасный, не склонный проходить с возрастом), иногда — нет ( обусловленный не-IgE-механизмами, а например, клеточными механизмами аллергии). Вывод: нужно аллергообследование и обсуждение результатов с врачом, который Вашего ребенка знает и ведет. Заветная «справка, которую требует садик» может быть ка краз итогом такого визита к доктору.
1), но и некие проявления «аллергии на молочку и говядину-телятину-оленину», то вероятно, речь идет о дерматите или аллергическом рините или астме или анафилаксии (они могут сочетаться или сменять друг друга) и об аллергии на молочные белки ( а не сахара). Здесь механизм реакций — иммунный, иногда — связанный со специфическими IgE ( и этот вариант наиболее неприятный, опасный, не склонный проходить с возрастом), иногда — нет ( обусловленный не-IgE-механизмами, а например, клеточными механизмами аллергии). Вывод: нужно аллергообследование и обсуждение результатов с врачом, который Вашего ребенка знает и ведет. Заветная «справка, которую требует садик» может быть ка краз итогом такого визита к доктору.
3) Наиболее информативно и точно отвечает на вопрос, действительно ли за симптомами скрывается IgE-механизм аллергии, отвечает ИммуноКАП или Иммулайт к молоку коровы и козы, казеину, говядине и к сое — f 2. f300. f78. f 27. f14 ( это шифр обследований). Надеюсь, что в Вашем городе такое тестирование доступно.
4) Лечение дерматита. ринита. астмы не исчерпывается одной лишь рекомендацией»исключить виновный и перекрестные с ним продукты». Поэтому имеет смысл найти такого врача, который расскажет, посоветует, научит и вдохновит Вас на большее ради здоровья сына или дочки. Пусть у маленького человека будет большая группа поддержки!
Пищевая аллергия | Tervisliku toitumise informatsioon
Хотя люди страдают аллергическими заболеваниями с очень давних времен, серьезной проблемой аллергия стала во второй половине XX века. Пищевой аллергией называют неадекватный иммунный ответ на пищу.
Суть и частота возникновения заболевания
Аллергия – реакция гиперчувствительности, которую запускают специфические иммунные механизмы. Аллергией называют клиническое проявление аллергических симптомов.
Аллергены – это вещества, вызывающие аллергическую реакцию. Наиболее распространенными аллергенами являются белки. Реакция на аллерген может быть немедленного типа, и тогда ее относительно легко обнаружить, или замедленного типа, и тогда она может проявиться спустя часы или дни после контакта с аллергеном.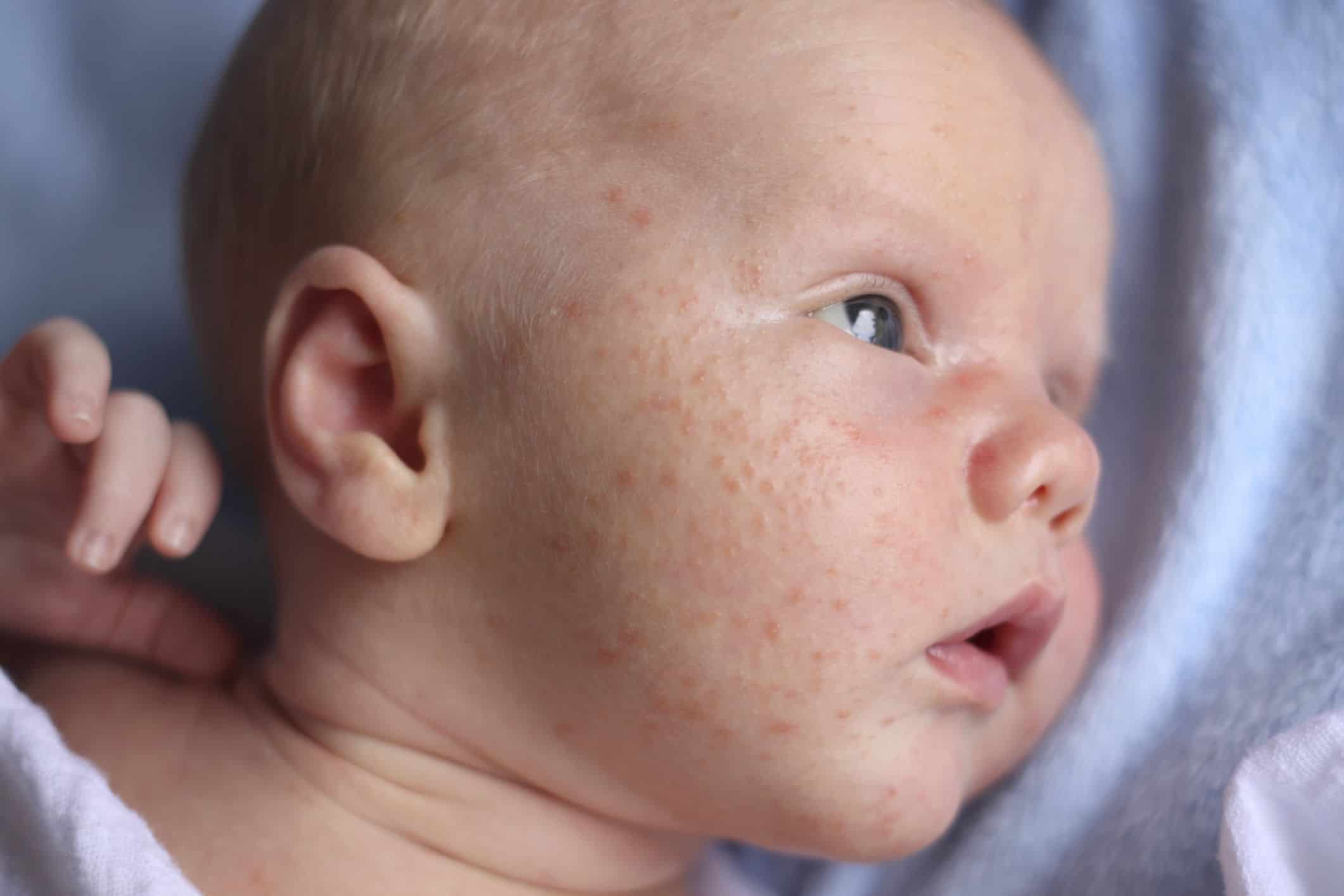 Реакцию замедленного типа обнаружить сравнительно сложно.
Реакцию замедленного типа обнаружить сравнительно сложно.
Почему возникает пищевая аллергия, все еще неясно. Согласно одной теории, причиной является вакцинация младенцев, повышающая активность иммунной системы, но научные исследования этой теории не подтверждают. Другая теория обвиняет ранний отказ от кормления грудью и белки, содержащиеся в смесях для искусственного вскармливания младенцев. Существует еще гигиеническая гипотеза, согласно которой все слишком чисто, и иммунная система «скучает» и «ищет себе занятий».
Аллергия в том или ином возрасте уносит примерно 20% населения, но постоянно болеют аллергией примерно 1–2%. В городе аллергиков больше, чем в деревне. Хотя аллергия может убить человека любого возраста, от пищевой аллергии страдают прежде всего младенцы и дошкольники. Слизистые оболочки пищеварительного канала и дыхательных путей у детей в возрасте до года еще не полностью сформированы и легко пропускают чужеродные белки.
Для возникновения пищевой аллергии очень важна наследственная предрасположенность. Семьи, в которых кто-нибудь из детей или родителей болеют пищевой аллергией, называются семьями группы риска.
Семьи, в которых кто-нибудь из детей или родителей болеют пищевой аллергией, называются семьями группы риска.
Перекрестная аллергия – эффект, при котором аллергены со схожим химическим строением усиливают действие друг друга. На течение пищевой аллергии могут влиять также другие пищевые аллергены, стресс, кислотность желудка и др. факторы.
Удержание пищевой аллергии под контролем
Клиническая картина пищевой аллергии может быть очень разной. Симптомы могут быть от очень слабых до крайне тяжелых, даже заканчивающегося смертью анафилактического шока. Клинические проявления пищевой аллергии возникают прежде всего в дыхательных путях, пищеварительном канале, на коже. Расстройства дыхательных путей проявляются в чихании и кашле; губы, язык и основание языка могут зудеть и опухать. Пищевая аллергия может проявляться и в астматических эпизодах, но не является общей причиной бронхиальной астмы. Кожные проявления выражаются в дерматитах или крапивнице. Основные расстройства пищеварительного канала выражаются в рвоте и диарее. В случае младенцев они вызываются преимущественно аллергией на коровье молоко.
Основные расстройства пищеварительного канала выражаются в рвоте и диарее. В случае младенцев они вызываются преимущественно аллергией на коровье молоко.
Беременной следует питаться разнообразно, чтобы обеспечить организм всеми необходимыми питательными веществами. В грудное молоко всасываются алкоголь, лекарства, пищевые добавки, консерванты. Поэтому кормящая мать должна быть особенно внимательной в выборе продуктов. Научные доказательства связи между питанием младенца и аллергическими проявлениями противоречивы. В целом все же считается, что грудное молоко может обеспечить некоторую защиту. Исследования показывают, что среди населения с высоким риском раннее знакомство с новыми продуктами уменьшает опасность возникновения атопической астмы и других аллергических заболеваний. Все же неясно, обусловлено это возрастом младенца или тем, что с новыми продуктами его знакомили при одновременном грудном вскармливании, играющем роль защиты от целиакии при знакомстве с глютеном. Найдены также подтверждения тому, что кормление грудным молоком в течение минимум 4 месяцев в сравнении с кормлением смесями на основе коровьего молока отодвигает или уменьшает проявление в раннем детстве атопического дерматита и аллергии на коровье молоко. У младенцев аллергию в основном вызывают молоко, яйца, пшеница, ячмень, рис, овес, соя, фасоль, горох, бананы, рыба и говядина. Основными аллергенами для детей дошкольного и школьного возраста являются орехи и миндаль. Вызывать аллергию могут и фрукты (персики, киви, яблоки и др.), и овощи (паприка, томаты, картофель, сельдерей и др.). У взрослых аллергию часто вызывают орехи и миндаль, а также специи (перец, тмин, корица, горчица и др.). Если аллергические проявления возникают до трехлетнего возраста, в большинстве случаев они позже проходят.
У младенцев аллергию в основном вызывают молоко, яйца, пшеница, ячмень, рис, овес, соя, фасоль, горох, бананы, рыба и говядина. Основными аллергенами для детей дошкольного и школьного возраста являются орехи и миндаль. Вызывать аллергию могут и фрукты (персики, киви, яблоки и др.), и овощи (паприка, томаты, картофель, сельдерей и др.). У взрослых аллергию часто вызывают орехи и миндаль, а также специи (перец, тмин, корица, горчица и др.). Если аллергические проявления возникают до трехлетнего возраста, в большинстве случаев они позже проходят.
Аллергия на коровье молоко убивает 0,5–4% детей и обычно проходит в школьном возрасте. В коровьем молоке множество белков, аллергия может быть вызвана одним или несколькими из них. В случае аллергии на коровье молоко нужно найти продукты-заменители. Широко распространены смеси для грудного вскармливания на основе соевого белка, но примерно 25 % детей с аллергией на коровье молоко не переносят и соевый белок. При гидролизации белков коровьего молока до пептидов и аминокислот можно получить заменители коровьего молока. Чем меньше молярная масса продуктов гидролиза, тем более неприятный вкус приобретают смеси. То же действительно в отношении смесей на базе синтетических аминокислот.
При гидролизации белков коровьего молока до пептидов и аминокислот можно получить заменители коровьего молока. Чем меньше молярная масса продуктов гидролиза, тем более неприятный вкус приобретают смеси. То же действительно в отношении смесей на базе синтетических аминокислот.
В некоторых случаях достаточно нагреть молоко перед употреблением. Это помогает и в том случае, когда аллергию вызывают термолабильные белки. Поскольку химический состав козьего и коровьего молока различен, может помочь и замена коровьего молока козьим. При аллергии на коровье молоко следует избегать всех продуктов питания, содержащих молоко и молочные продукты, например, сливочного масла, творога и мороженого. Во избежание неприятностей следует внимательно изучать указанный на упаковке состав продукта.
Аллергия на куриные яйца обычно начинается в раннем детстве, до второго года жизни, и проходит к наступлению школьного возраста. Большая часть содержащихся в яйце аллергенов действительно находится в белке, но вызывать аллергию могут также и яичный желток, и курятина. Аллергия на куриные яйца у разных людей проявляется с разной силой. Так, некоторые аллергики могут употреблять яйца в вареном виде, а у других сильную аллергию вызывает даже нахождение в помещении, где взбивают яйца.
Аллергия на куриные яйца у разных людей проявляется с разной силой. Так, некоторые аллергики могут употреблять яйца в вареном виде, а у других сильную аллергию вызывает даже нахождение в помещении, где взбивают яйца.
Аллергия на рыбу может означать аллергию на ее употреблении в пищу, очистку и даже запах, выделяющийся при жарке. Самые обычные симптомы – раздражение кожи и расстройства пищеварительного канала (рвота, боль, диарея). Аллергия на рыбу может возникать и как аллергическая реакция всего организма, то есть анафилактический шок. Аллергия на рыбу может быть вызвана и употреблением мяса птицы или свиньи, которых кормили рыбной мукой. Аллергия на рыбу в старшем возрасте не проходит.
Аллергию на фрукты и овощи в общем случае вызывают плоды, не прошедшие тепловую обработку. Варенья, компоты, соки, отваренные и замороженные овощи обычно не вызывают аллергии. Из фруктов чаще всего вызывают аллергию абрикосы, бананы, киви, яблоки, груши, персики, экзотические фрукты (манго, папайя, карамбола). Среди овощей наиболее опасны паприка, брюква, репа, морковь, свекла, лук. Бобовые, особенно соя, также могут вызывать аллергию. Поскольку соевый белок широко применяется в производстве колбасных и кондитерских изделий, люди с аллергией на соевый белок должны быть особенно внимательны. Соевое масло, напротив, аллергии не вызывает.
Среди овощей наиболее опасны паприка, брюква, репа, морковь, свекла, лук. Бобовые, особенно соя, также могут вызывать аллергию. Поскольку соевый белок широко применяется в производстве колбасных и кондитерских изделий, люди с аллергией на соевый белок должны быть особенно внимательны. Соевое масло, напротив, аллергии не вызывает.
С ростом потребления орехов и миндаля увеличилось и количество аллергичных к ним людей. Ореховое масло в США даже вызвало множество смертельных случаев.
Аллергия на специи часто является перекрестной с аллергией на цветочную пыльцу и аромат. Среди специй аллергию вызывают карри, имбирь, корица, перец, кориандр, тмин и др.
С давних времен известна аллергия на мед. Мед, помимо аллергенов, содержит цветочную пыльцу.
Аллергия на цветочную пыльцу образует перекрестную аллергию с пищевыми разновидностями, особенно с аллергией на орехи и миндаль (80–90%), а также на фрукты и овощи.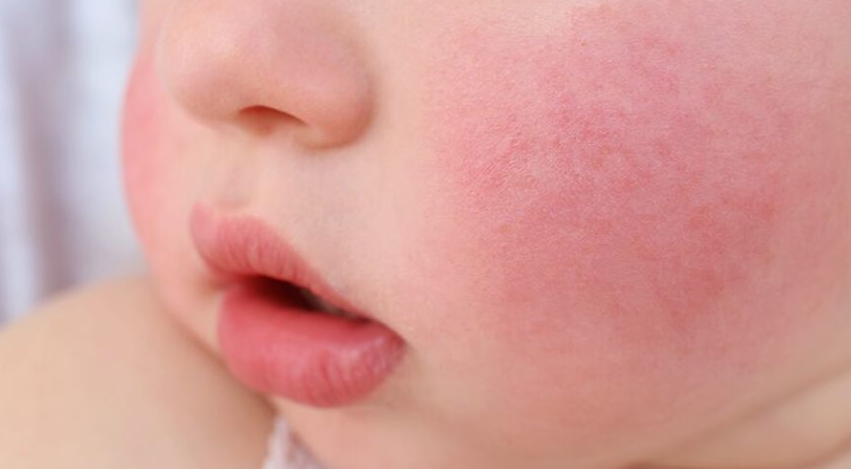
Аллергия: мифы и реальность
Аллергия считается болезнью 21 века. О некоторых аллергических реакциях можно прочитать в трудах врачей 1 века до нашей эры. За тысячелетия человечество накопило определённое количество информации об аллергии, и порой мы думаем , что знаем о ней уже всё. Однако, часть этих знаний – это всего лишь мифы ,истории, передаваемые из уст в уста и не имеющие под собой никакой научной базы.
Мифы.
Миф №1.
«25% людей считают, что у них имеется пищевая аллергия».
Клинические исследования показывают, что лишь 6% детей и 2% взрослых имеют аллергию на определённые продукты.
Миф №2.
«Большинство аллергиков реагируют на сладкое, помидоры и клубнику».
Аллергия может быть на любой продукт. У большинства взрослых главный аллерген — это арахис. В США ежегодно умирает 100 человек от генерализованной аллергической реакции на арахис.
В США ежегодно умирает 100 человек от генерализованной аллергической реакции на арахис.
Миф №3.
«Пищевая аллергия не опасна».
При возникновении анафилактического шока или отёка Квинке счёт идёт на минуты. Если не оказать экстренную медицинскую помощь, в результате бронхоспазма, когда воздух перестаёт поступать в лёгкие, прогноз для больного может быть неблагоприятным. В случае наличия у Вас или Вашего ребёнка пищевой аллергии необходимо иметь в аптечке Дексаметазон в ампулах.
Как же проявляется пищевая аллергия?
Ведущими клиническими проявлениями пищевой аллергии являются:
· изменения со стороны кожи — 50-70% (сыпь)
· гастроинтестициальные проявления — 30-60% (боли в животе, изменения в стуле)
· респираторный синдром — 20-30% (кашель, насморк, одышка).
У детей раннего возраста редко бывает изолированные формы пищевой аллергии. В большинстве случаев пищевая аллергия носит полиорганный характер. Это проявляется в виде запора, сыпи в перианальной области, колик, болей в животе, что ведёт к отказу от еды и , как следствие этого, к снижению массы тела и анемии.
Начальные симптомы возникают в первые недели или даже дни жизни ребёнка. Чаще всего симптомы эти недостаточно специфичны и не имеют характера определённой патологии. К ним относят: кожные проявления ( покраснение, упорные опрелости, сыпь). Гастроинтестициальная симптоматика может выражаться обильными срыгиваниями, коликами, запорами. Минимум 10-15% случаев младенческих колик связаны с пищевой аллергией. Отказ от приёма продукта или беспокойство поле еды также могут свидетельствовать об аллергической реакции.
Что такое аллерген?
Причинно-значимыми аллергенами являются пищевые продукты, содержащие белок.
Основные аллергены у детей раннего возраста в разных странах мира:
|
Страна |
1 место |
2 место |
3 место |
|
США |
Куриное яйцо |
Коровье молоко |
Арахис |
|
Япония |
Куриное яйцо |
Коровье молоко |
Пшеница |
|
Германия |
Куриное яйцо |
Коровье молоко |
Пшеница |
|
Россия |
Куриное яйцо |
Коровье молоко |
Пшеница |
В «большую восьмёрку» аллергенов входят: коровье молоко, куриное яйцо, соя, арахис, пшеница, орехи, морепродукты и рыба. При этом следует помнить, что к орехам относят фундук, грецкий орех, миндаль, лесной орех, пекан. А арахис относится к другой группе растений — бобовым. К другим распространённым аллергенам относят: шоколад, землянику, мёд, мясо животных и птиц, злаки. Однако их причинно-значимая роль возрастает в зависимости от возраста.
Итак, основными аллергенами у детей до 3 лет являются куриное яйцо и белок коровьего молока.
Развитие пищевой аллергии у детей, находящихся на грудном вскармливании, возникает вследствие чрезмерного употребления матерью во время лактации продуктов, содержащих белок коровьего молока и куриного яйца, а также продуктов с высоким аллергизирующим потенциалом. Аллергены обнаруживаются в материнском молоке через 1-6 часов после их употребления, независимо от наличия у матери аллергического заболевания. В норме это носит физиологическое значение для формирования у ребёнка пищевой толерантности. Но при наличии генетической предрасположенности к аллергии это может привести к сенсибилизации ,т.е. накоплению антител к данному аллергену и впоследствии приведёт в появлению клинических симптомов аллергии.
Итак, если в семье один или оба родителя страдают аллергическими заболеваниями, кормящей женщине необходимо придерживаться гипоаллергенной диеты на протяжении всего периода лактации.
Высокой аллергенностью обладают куриные яйца, при чём не только белок ,но и некоторые белки, содержащиеся в желтке. Однако, около половины детей с аллергией к куриному яйцу, способны переносить небольшое количество яичных белков в интенсивно термически обработанных продуктах ( хлеб, печенье). А среди детей старше 5 лет, имевших аллергию на куриное яйцо, большинство имеют толерантность к варёному яйцу. Аллергия к куриному яйцу может сопровождаться перекрёстной аллергической реакцией на яйца других птиц и на мясо курицы.
Итак, варёные яйца реже вызывают аллергические реакции у детей дошкольного возраста. А дети раннего возраста, страдающие аллергией к куриному яйцу, могут употреблять в небольших количествах продукты, содержащие интенсивно термически обработанный яичный белок.
Вакцины против кори и эпидемического паротита могут содержать следовые аллергены куриного яйца, поскольку при производстве используются куриные эмбрионы. Это надо учитывать при проведении вакцинации против данных инфекций. Наличие генерализованной аллергической реакции на куриное яйцо является абсолютным противопоказанием для использования данных вакцин. В остальных случаях, при отсутствии генерализованных аллергических реакций на куриное яйцо в анамнезе, ребёнка прививать можно.
Итак, при проведении вакцинации ребёнка необходимо проконсультироваться с доктором-вакцинологом.
Истинная аллергия на белок коровьего молока чаще всего встречается на первом году жизни, а в дальнейшем распространенность её падает. В составе молока примерно 36 видов различных белков, способных вызвать сенсибилизацию. Основные аллергены молока практически не теряют свою биологическую активность при кипячении, пастеризации, ультравысокой температурной обработке и сушке. Выраженными аллергенными свойствами обладает молоко других животных, в частности козы. При этом козье молоко может вызывать как перекрестно—аллергическую реакцию у больных с пищевой аллергией на белок коровьего молока, так и являться самостоятельным аллергеном и вызывать тяжелые аллергические реакции. Далеко не дешёвые смеси на основе козьего молока, так широко рекламируемые повсеместно, используются только в России, в других странах их не продают…..
Какие другие аллергены существуют в настоящее время?
Нередко причиной возникновения или обострения различных аллергических заболеваний могут быть соя или продукты, в состав которых входит соевый белок. В большей степени страдают дети, которые получают смеси на основе сои. В сое обнаружено 16 различных аллергенов. Кроме того, в сое содержатся фитоэстрогены, которые рассматриваются как возможный фактор ожирения современных людей.
Арахис (земляной орех) активно применяется в пищевой промышленности и относится к «скрытым аллергенам». После обжаривания и варки аллергенные свойства арахиса увеличиваются. Аллергия на арахис — один из самых распространенных видов пищевой гиперчувствительности, характеризующийся тяжелыми реакциями, в том числе анафилактическим шоком. Наличие аллергии к арахису является неблагоприятным предвестником развития в будущем тяжелых системных заболеваний.
Рыба и морепродукты также обуславливают развитие аллергических реакций, в том числе у детей раннего возраста. Морская рыба более аллергенна, чем речная. У некоторых пациентов отмечается аллергия только к одному виду рыбы, а на другие сорта они не реагирует. Но по составу белки различных видов рыб имеют практически гомологичную структуру, и это объясняет наличие перекрёстных аллергических реакций на все виды рыбы у многих пациентов. Характерно, что аллергия на рыбу с возрастом не уменьшается. Аллергенный белок у некоторых видов рыб при термической обработке может переходить в пар, чем объясняется появление ингаляционных проявлений аллергии у сенсибилизированных больных. Людям с аллергией на морепродукты следует соблюдать все меры предосторожности, что и в случае аллергии на рыбу. Ведь даже небольшое количество моллюска может стать причиной бурной аллергической реакции, опасной для жизни, вплоть до анафилактического шока.
Мясо животных. Аллергические реакции на мясо животных встречаются редко. Большинство аллергенных белков мяса утрачивают сенсибилизирующую способность после термической и кулинарной обработки.
Что такое перекрестно-аллергические реакции?
Это развитие аллергической реакции на другие различные пищевые продукты, а также появление идентичных симптомов на пищевые, пыльцевые и эпидермальные аллергены. Это обусловлено сходством строения ( аминокислотный состав ) этих аллергенов и имеет существенное значение для больных с пищевой аллергией и поллинозом, поскольку у этих больных возможно развитие перекрестных аллергических реакций. Например, пыльца полыни провоцирует перекрестную аллергическую реакцию на банан, авокадо и дыню. Пыльца берёзы — на яблоко, грушу, морковь, вишню, черешню, укроп, грецкий орех ,персик, сливу, картофель, шпинат, арахис, сельдерей, киви, тмин, кориандр. Пыльца подсолнечника — на подсолнечное масло, халву, майонез, горчицу. Пух, перо — на мясо и яйца птиц. Грибковые аллергены – на кефир, плесневые сорта сыра, изделия из дрожжевого теста, квас.
Таким образом, следует соблюдать гипоаллергенную диету кормящим матерям с отягощенным аллергоанамнезом и детям, страдающим различными видами аллергических заболеваний. Для профилактики аллергии очень важно грудное вскармливание и правильное введение прикормов ребёнку.
Что же такое гипоаллергенная диета?
Это диета N 5 ГА, из которой исключены продукты с повышенной сенсибилизирующей активностью, содержащие искусственные пищевые добавки ( красители, эмульгаторы, консерванты ), а также блюда со свойствами неспецифических раздражителей ЖКТ. Данная диета предусматривает щадящую кулинарную обработку, при этом блюда готовят на пару, отваривают или запекают. Температура блюд должна быть 20 гр С. Калорийность гипоаллергенной диеты соответствует физиологической потребности.
Исключаются: бульоны, острые, солёные, жареные блюда, копчености, колбасные изделия, печень, рыба, икра, морепродукты, яйца, острые и плавленные сыры, мороженое, майонез, кетчуп, хрен, перец, из овощей — редька, редис, щавель, шпинат, томаты, болгарский перец, квашенная капуста, солёные и маринованные огурцы, а также дыня, арбуз, грибы орехи, ягоды и фрукты оранжевой и красной окраски ( цитрусовые, земляника, клубника, малина, облепиха, киви, ананас, абрикос, гранат, персик, виноград ), тугоплавкие жиры, маргарин, газированные фруктовые напитки, квас, кофе, какао, кисели, мёд, шоколад, карамель, зефир, пастила, торты, кексы, свежая выпечка, жевательная резинка.
Ограничиваются: манная крупа, макаронные изделия, цельное молоко, сметана ( дают только в блюдах ), творог, йогурт с фруктовыми добавками, сливочное масло, хлеб из муки высших сортов, куры, ранние овощи ( при условии обязательного предварительного вымачивания), морковь, репа, свекла, лук, чеснок, огурцы, салат из фруктов и ягод – вишня, слива, черная смородина, банан, брусника, клюква, шиповник.
Рекомендуются: различные крупы, кроме манной, кисломолочные напитки без фруктовых добавок. неострые сорта сыра, постное мясо, специализированные мясные консервы для детского питания, овощи — все виды капусты, кабачки, патиссоны, светлая тыква, зелень петрушки, укроп, молодой зелёный горошек, фрукты — зелёные и белые яблоки, груши, светлые сорта черешни, сливы, белая смородина, крыжовник. Соки из перечисленных фруктов и ягод ( натуральные и консервированные для детского питания) дают разбавленными на 1\3 кипячёной водой, чай без ароматизаторов. Разрешается растительное масло – оливковое, кукурузное, подсолнечное, фруктоза, хлеб пшеничный 2 сорта или «Дарницкий», хлебцы зерновые, несладкие кукурузные рисовые палочки, простые сушки.
Если имеется сенсибилизация к пыльцевым аллергенам, то диета назначается с учетом выявленной пищевой аллергии и с учетом перекрёстной сенсибилизации к пыльцевым аллергенам. Учитывается период цветения во время цветения причинно-значимых аллергенов. В это время года следует соблюдать более строгую гипоаллергенную диету. При достижении стойкой ремиссии ( от 6 до 12 месяцев) диету следует постепенно расширять. Вначале может применяться ротационный принцип — условные аллергенные продукты используются в питании 1 раз в 4 дня. Однако, такие продукты как шоколад, рыба. кофе, какао, мед, арахис, грибы, орехи, часто приводят к возврату симптомов и должны исключаться на длительное время.
При длительном исключении продуктов из рациона возникает связанный с этим дефицит некоторых питательных веществ и витаминов.
Таким образом, правильно составленная гипоаллергенная диета является важным компонентом в комплексной терапии аллергического заболевания, позволяет добиться обратного развития, уменьшения частоты рецидивов, предупредить развитие тяжелых хронических форм патологии, улучшить качество жизни больного.
Аллергия на коровье молоко у ребенка
Лечится ли аллергия на коровье молоко у ребёнка, что давать малышу-аллергику на искусственном вскармливании и как быть маме, если ее грудное молоко вызывает аллергическую реакцию у ребенка, — на эти и другие популярные вопросы мам отвечает доктор медицинских наук, профессор кафедры педиатрии с курсом поликлинической педиатрии им. академика Г. Н. Сперанского ФГБОУ ДПО РМАНПО Минздрава России Ирина Николаевна Холодова.
— Ирина Николаевна, как понять, что у новорожденного или ребенка 1,5—2 лет аллергия?
— Хотелось бы обратить внимание родителей на то, что если в семье есть лица, страдающие аллергией, то, конечно, вероятность проявления аллергии у ребенка будет достаточно высока. Например, если ею страдает только мама и все аллергики — по линии мамы, то вероятность проявления аллергии составляет 40-50%, а если по линии и мамы, и папы, — то уже 80 %. То есть аллергия передается по наследству и у ребенка может проявиться с первых дней жизни. У детей раннего возраста чаще всего встречаются кожная и гастроинтестинальная формы аллергии.
Кожная форма аллергии
У маленьких детей преобладает именно кожная форма (раньше ее называли экссудативно-катаральным диатезом, сейчас — атопическим дерматитом) — на теле ребенка появляется аллергическая сыпь. Это может быть сыпь сухая или влажная, чаще всего с зудом.
Гастроинтестинальная форма аллергии
Такая форма диагностируется тяжелее, и понять, что это аллергия, бывает очень сложно. У таких детей с первых дней жизни могут отмечаться тяжелые колики — пища плохо переваривается, образуются недоокисленные продукты, которые раздражают слизистую желудочно-кишечного тракта, могут вызывать воспаление. Кроме этого, вследствие нарушения ферментации пищи образуется большое количество газов. Газы растягивают кишечник, давят на нервы и сосуды. Все это вызывает спазм и боли.
В последующем могут появиться изменения характера стула — бывают запоры, но чаще всего возникает диарея. Причем стул, как правило, несколько раз в сутки, и он может быть раздражающим, с большим количеством слизи и даже с прожилками крови. Ребенок начинает плохо кушать, отмечается плохая прибавка в весе, в последующем может быть и замедление роста. В такой ситуации необходимо госпитализировать ребенка, чтобы установить причину — это может быть не только аллергия, но и другие заболевания.
Причины появления аллергии
— Какими могут быть причины возникновения аллергической реакции?
— Ведущим фактором является наследственность, о чем мы уже сказали. Второй момент — это незрелость детей (незрелость центральной нервной системы, ЖКТ и всех его отделов — ферментативная незрелость, недостаток соляной кислоты, нарушение моторики). Самый значимый аллерген у детей первого года жизни во всем мире — это белок коровьего молока.
В нашей стране, по данным российских педиатров, аллергия на белок коровьего молока регистрируется у 30-40% детей. Такая аллергия чаще всего бывает неатопической, неаллергической, то есть не зависящей от уровня иммуноглобулина Е. Поэтому нет необходимости сдавать анализ на его содержание в крови, копрофильтратах. Неатопическая аллергия, к счастью, с возрастом у большинства детей проходит, но у некоторых малышей переходит в самую настоящую IgE-зависимую аллергию.
— Аллергия может быть спровоцирована дисбиозом кишечника?
— Для маленьких детей понятия дисбиоза не существует, потому что у них идет становление микробиоты кишечника. Процесс начинается с рождения и заканчивается примерно к 3 годам жизни. Однако у детей из групп риска (недоношенные, гипотрофики, дети, родившиеся путем кесарева сечения и другие) возможны нарушения процесса формирования микробиоты, которые могут повлиять на формирование аллергии. Поэтому при их вскармливании в случае, если у мамы гипогалактия, многие производители вводят в смеси пре- и пробиотики для улучшения формирования микробиоты. Если ребенок получает грудное вскармливание, то ему назначаются пре- или пробиотический препарат — но это рекомендуется не всем детям, а только детям из группы риска. Детям здоровым ничего не надо назначать — у них процесс формирования микробиоты планомерно закончится к трем годам.
— Ирина Николаевна, часто можно встретить понятия «аллергия на белок коровьего молока» и «непереносимость белка коровьего молока» — это разные вещи или одно и то же?
— Для детей раннего возраста это практически одинаковые понятия. Мы можем их диагностировать только клинически и никак — лабораторно. Состояния проявляются как клинический симптом аллергии: атопия на коже или гастроинтестинальное расстройство. Но бывает и смешанная форма — дерматогастроинтестинальное поражение. Для более старших детей существуют понятия «аллергия на белок коровьего молока» и «непереносимость», и с помощью методов диагностики (например, исследования иммуноглобулина E, общего и специфического) можно понять, есть аллергия или нет. При непереносимости продукта ребенок после его приема испытывает дискомфорт, могут быть боли и другие проявления, но при этом показатели иммуноглобулина E, общего и специфического, нормальные.
— То есть подтвердить аллергию на белок коровьего молока у ребенка в раннем возрасте невозможно?
— Для ребенка до 1 года никаких диагностических тестов не существует не только в России, но и во всем мире. Потому что у детей 80 % аллергии — это не IgE-зависимая аллергия. Мы не исследуем у этих детей ни уровень общего иммуноглобулина E, ни специфические иммуноглобулины, потому что можем получить отрицательную реакцию при наличии аллергии.
Единственным методом, который позволяет понять, есть ли у младенца аллергия на белок коровьего молока или нет, является провокационная проба.
Однако не каждая мама на нее согласится. Представьте, пришел к вам ребенок, у которого из-за аллергии вся кожа — сплошная корка. Ребенок находится на искусственном вскармливании, ему отменяют смеси на основе коровьего молока и назначают лечебные смеси (полный гидролизат или аминокислотные смеси). У него все очищается, все хорошо, поскольку полностью исключили цельный белок коровьего молока. Что дальше должна сделать мама? Увидеть чистую кожу, порадоваться и попробовать снова ввести в рацион малыша молочные смеси на коровьем молоке, для того чтобы понять, есть у него аллергия или нет. Если есть аллергия, ребенок снова «обострит кожу», если нет аллергии, то кожа будет чистой. Вот это называется провокационная проба.
Конечно, не каждая мама захочет отменять гидролизаты, тем более что к горьким гидролизатам приучать ребенка очень тяжело. Но именно провокационная проба является золотым стандартом постановки диагноза аллергии на первом году жизни.
У детей после года в случае тяжелого проявления атопии на коже или гастроинтестинальной формы можно посмотреть иммуноглобулин E в сыворотке крови, но все-таки международный опыт показывает, что лучше всего проводить диагностические тесты после двухлетнего возраста.
— Если мама кормит ребенка исключительно грудью, нужно ли ей скорректировать диету при отягощенном аллергоанамнезе?
— В этом случае маме уже начиная с родильного дома мы рекомендуем безмолочную диету. Исключаем не только молоко, но и все молочные продукты — кефир, йогурт, творог, сметану, масло и т. д. Кроме того, исключаем телятину и говядину, потому что это тот же самый белок, на который ребенок может реагировать. Но все это только в том случае, если у ребенка отягощенная наследственность либо есть проявления аллергии в виде гастроинтестинального расстройства или высыпаний на коже. Если у ребенка не отягощена наследственность, нет клинических симптомов аллергии, то мама получает молоко, она не нуждается в столь строгой диетотерапии.
— Какие рекомендации можно дать для ребенка на смешанном или полностью искусственном вскармливании?
— Рассмотрим искусственное вскармливание, когда у мамы агалактия — совсем нет молока, и доктор переводит ребенка на смесь.
- Во-первых, для здорового ребенка без признаков аллергии доктор выбирает из двух видов смесей, которые зарегистрированы, апробированы и хорошо известны у нас, — это смесь на коровьем молоке или смесь на козьем молоке. Доктор может назначить и ту, и другую.
- Во-вторых, для здорового ребенка при имеющихся факторах риска развития аллергии предпочтительнее назначать смеси на козьем молоке, даже если малыша нужно только докармливать. Они считаются менее аллергенными. Но еще раз подчеркиваю — при условии, что ребенок полностью здоров. Если в силу каких-то особенностей доктор или мама не хотят использовать смесь на козьем молоке, можно прописать любую премиальную смесь формулы «1» на коровьем молоке.
- В-третьих, если у ребенка уже имеются признаки аллергии, мы не можем назначить ему смеси ни на коровьем молоке, ни на козьем молоке. И даже не можем выбрать смесь «Комфорт», которая содержит частичный гидролизат. В данном случае мы должны назначить ребенку лечебную смесь: это может быть полный гидролизат, казеиновый или сывороточный, или аминокислотная смесь в случае тяжелой аллергии.
Читайте также: о свойствах адаптированных смесей на козьем молоке.
— Маме, у которой не хватает молока, что посоветуете?
— Если у мамы есть молоко, но его мало, я рекомендую ей бороться за грудное вскармливание. Нужно применить все возможные методы коррекции гиполактации — регулярно сцеживаться до последней капли, чаще прикладывать малыша к груди, соблюдать питьевой режим — но это не значит, что нужно упиваться молоком, пить много чая. Главное, чтобы в организм поступала жидкость, из которой будет синтезироваться молоко. И самое важное — мама не должна нервничать. Можно принимать различные лактогонные чаи, гомеопатические препараты, которые обладают способностью стимулировать лактацию. Все это каждой женщине может назначить педиатр.
Смотрите видео, в котором профессор кафедры педиатрии Ирина Николаевна Холодова подробно расскажет
о диагностике и лечении аллергии на белок коровьего молока.
Чем заменить смесь на коровьем молоке
— В интернете много информации о том, что белок коровьего молока отличается от белка козьего молока, который легче усваивается. Это правда и почему?
— Это действительно так, белок козьего молока усваивается лучше коровьего. Все дело в альфа-s1-казеине, который представлен главным образом в коровьем молоке. Это белок, который створаживает молоко, делая его тяжелым. Соответственно оно дольше застаивается в ЖКТ, хуже переваривается, нарушается моторика. Еще важно то, что именно альфа-s1-казеин обладает выраженным аллергическим действием. В грудном молоке практически нет альфа-s1-казеина, а в козьем молоке его содержится очень маленькое количество. Поэтому и считается, что козье молоко легче усваивается и обладает аллергическим действием в меньшей степени, чем коровье молоко.
ЖКТ — желудочно-кишечный тракт.И еще одно существенное отличие с точки зрения белков — козы и коровы дают разное молоко — с бета-казеином двух типов, A1 и A2. В грудном молоке и козьем молоке нет A1 бета-казеина — это очень важно. A1 бета-казеин рассматривается как очень мощный фактор риска развития многих заболеваний у детей — сахарного диабета, ожирения, аутизма и других состояний. Сегодня широко развивается теория полезности «молоко A1 и A2». Есть исследования, которые показали, что молоко одних коров содержит фракцию A1 бета-казеин, а других — нет: такое молоко назвали A2, считается, что оно более полезное.
— Когда педиатр рекомендует смесь на козьем молоке конкретной марки, нужно ли выбрать именно ее или можно подобрать другую смесь в этой категории?
— Мама сама не может подобрать смесь ребенку.
Подобрать правильную смесь может только доктор, учитывая очень многие моменты — и зрелость, и вес ребенка, и состояние его желудочно-кишечного тракта.
Если рассмотреть все смеси на козьем молоке, то они, конечно, немного разные — содержат различные компоненты для развития детей, увеличения веса, улучшения зрения, улучшения микробиоты. И когда доктор назначает конкретную смесь, он делает акцент на тех симптомах, которые есть у ребенка. Например, новорожденный после кесарева сечения: у него проблема с заселением микробиоты кишечника, и врач даст смесь (даже на козьем молоке), которая содержит пре- и пробиотический факторы. Если ребенок пострадал в родах — были кефалогематома, нарушение мозгового кровообращения первой степени, — то велика вероятность, что он будет немного отставать в психомоторном развитии. В этом случае врач даст ему смесь, которая содержит вещества для развития центральной нервной системы — это Омега-3 и Омега-6 кислоты, для зрения — лютеин и так далее.
— Если была необходимость заменить смесь, то как скоро ожидать положительного эффекта после смены смеси?
— Мы должны понять, чего ждет мама от этой смеси.
- Если мама ожидает, что вес ребенка будет увеличиваться, то она поймет это только через месяц. Нельзя за два-три дня понять, увеличился ли вес ребенка, потому что он иногда меняется неравномерно. Какова прибавка у ребенка, будет четко понятно через месяц. Для этого нужно осуществить контрольное кормление. Если ребенок теряет в весе, то, конечно, смесь ему не подходит. Но если он по чуть-чуть прибавляет, значит, смесь подходящая. Например, ребенок от 3 до 4 месяцев должен в среднем прибавить 750 г.
- Если мама ждет, что наладится характер стула, то малыша нужно наблюдать в течение недели. Не наладился — можно вновь пойти к педиатру и попросить другую смесь. В любом случае, если мама хочет отменить смесь, это делается не раньше, чем через неделю, и только под контролем педиатра, который четко определит симптомы улучшения или ухудшения состояния.
— Почему детские молочные смеси разделяют по возрастам? И почему все же нельзя давать цельное козье молоко несмотря на все его положительные отличия от коровьего молока?
— Детям нельзя давать неадаптированные по составу продукты (по белкам, жирам, углеводам, витаминам, микроэлементам и т. д.). Цельное козье молоко достаточно жирное, оно содержит большое количество белка, как и коровье. Если ребенок в возрасте до года начнет получать цельное козье молоко, у него может возникнуть непереносимость козьего молока или функциональное расстройство в виде рвоты, срыгивания, диареи. Ребенок незрелый, он не в состоянии переваривать цельное молоко, какое бы оно ни было.
В своей практике я видела нескольких детей, которых в возрасте трех-четырех месяцев переводили на цельное козье и коровье молоко, а потом они поступали в стационар. Это были очень тяжелые дети, с тяжелой степенью гипертрофии, потому что они не усваивали такое молоко. Мы не рекомендуем вам кормить малышей цельным молоком.
Любая смесь адаптирована по возрасту, подбирается ее состав. Так, детям первого полугодия белка нужно меньше, чем детям второго полугодия.
Различия в количестве касаются и витаминов, и микроэлементов, а также других факторов, например, влияющих на развитие нервной системы, зрения и т. д. И каждый производитель все эти особенности учитывает.
Поэтому разработаны формула «1» — для детей от 0 до 6 месяцев, формула «2» — для детей от 6 до 12 месяцев. Когда ребенку исполнился один год, дается «3» смесь, которая по своему составу уже более приближена к цельному молоку. В 12 месяцев мы стараемся перевести ребенка на более «взрослый стол» — поэтому и смеси после года приближены по составу к оригинальному коровьему или козьему молоку.
— Если ребенок не очень хорошо набирает вес, какую смесь вы бы порекомендовали?
— Если ребенок здоров и у него нет аллергии на белок коровьего или козьего молока, то наиболее предпочтительны смеси на козьем молоке. Известен факт, что дети, получающие смеси на козьем молоке, лучше прибавляют в весе. Всех «гипотрофиков» обычно вскармливали смесями на козьем молоке. И даже если ребенок после года плохо прибавлял в весе, то ему стремились ввести козье молоко — бабушки специально вывозили таких детей на дачу, где была коза, и отпаивали их. Лучше, конечно, кормить ребенка адаптированной смесью. Иногда родители уже после года дают малышу цельное молоко, разводят его водой и считают, что это правильно. Я не рекомендую этого делать.
— Если у ребенка предрасположенность к аллергии или она уже проявилась, какие каши рекомендуется использовать?
— Предрасположенность и аллергия – разные вещи. При предрасположенности можно дать каши на коровьем или козьем молоке. Менее аллергенными считаются кукурузная, гречневая каши — начинать рекомендуется с них. Если у ребенка уже есть проявления аллергии, то ему подходят только безмолочные каши.
Манную кашу вообще не дают, а геркулесовую немного отодвигаем из-за большого содержания глютена. У ребенка может быть непереносимость или аллергия на глютен. Транзиторное состояние быстро уходит, а вот стойкая непереносимость, связанная с ферментативной недостаточностью, приводит к развитию целиакии (глютен в этом случае исключается пожизненно).
Если ребенок получил прикорм — гречневую, кукурузную каши, можно расширить показания и дать уже смешанные каши, например, 5 злаков — у МАМАКО есть такая замечательная каша — или каши с фруктовыми добавками, но при условии, что у ребенка нет аллергии.
— Скажите, пожалуйста, можно ли вылечить аллергию на коровье молоко?
— Ситуация может быть разной. У детей раннего возраста, особенно первого года жизни, аллергия на белок коровьего молока связана с незрелостью ЖКТ и ЦНС, о которых мы говорили. По мере созревания аллергия может уйти без следа. Но есть дети с генетически детерминированной аллергией на коровье молоко — у них аллергия может сохраняться всю жизнь. Таких детей обследуют после двух лет, проводят им диетотерапию и применяют другие методы лечения аллергии.
Белок коровьего молока — один из самых распространенных пищевых аллергенов в младенчестве и раннем возрасте. Распознать аллергию бывает трудно — симптомы разнятся от высыпаний на коже до тяжелых колик и диареи. При любых подозрениях на аллергическую реакцию нужно обратиться к педиатру. Он подскажет, что делать конкретно в вашей ситуации, чтобы устранить источник аллергии или снизить риск ее развития. Если вы кормите только грудью, будет назначена безмолочная диета, а для малыша с подтвержденной аллергией на искусственном вскармливании подобрана специальная смесь. Здоровым детям с отягощенным анамнезом для профилактики аллергии рекомендуется адаптированная молочная смесь на козьем молоке.
Доктор медицинских наук, профессор,
врач-педиатр, гастроэнтеролог
Холодова Ирина Николаевна
*Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Распознавание признаков аллергии на молоко и непереносимости молока у детей
Причина и следствиеВыявление реакции на коровье молокоОт желудочных колик до тошноты и диареи — симптомы непереносимости молока и аллергии на молоко во многом схожи. Более того, названия этих заболеваний часто используются как синонимы и не во всех случаях корректно. Знание о том, как распознать их и когда следует обратиться к врачу, поможет быстрее поставить диагноз Вашему ребенку, а также позволит применить эффективную программу диетотерапии. Это обеспечивается посредством соблюдения диеты Вами, если Ваш ребенок находится на грудном вскармливании, или посредством использования специализированной молочной смеси для детей, страдающих аллергией, если ребенок на искусственном вскармливании.
Аллергия на молоко и непереносимость молока у детей
У детей может быть аллергия на молоко или его непереносимость. Поскольку некоторые симптомы аллергии на молоко и непереносимости молока совпадают, отличить одно состояние от другого в рамках диагностики может быть затруднительно.
Аллергия на молоко представляет собой иммунную реакцию на один или несколько белков, присутствующих в молоке, тогда как непереносимость молока иммунную систему не затрагивает. Непереносимость определяется неспособностью организма справиться с теми или иными веществами, содержащимися в молоке, например, с лактозой. Одним из примеров непереносимости, о котором часто говорят, является непереносимость лактозы, когда организмы некоторых людей не производят фермент лактазу, которая расщепляет лактозу, или производят ее в недостаточном количестве. Непереваренная лактоза вызывает неприятные симптомы, такие как диарея, вспучивание и газы.
Как распознать аллергию на молоко
Если у Вашего ребенка аллергия на молоко, он будет реагировать на детскую смесь на основе коровьего молока, а также иногда (но в очень редких случаях) на Ваше грудное молоко, если вы недавно употребляли молочные продукты. Необходимо обращать внимание на следующие симптомы: желудочные колики, рвота, диарея, сыпь, крапивница, экзема и затрудненное дыхание. Отдельные симптомы в некоторых случаях могут быть связаны с наличием инфекции, однако если одновременно реагируют две разные части организма Вашего ребенка, например, желудок (рвота) и кожа (крапивница), вам следует обратиться за консультацией к своему патронажному работнику или врачу.
Как правило, дети с аллергией на коровье молоко, также проявляют аллергическую реакцию на козье и овечье молоко, поскольку оно содержит аналогичные белки. К сожалению, не существует одного универсального теста, позволяющего диагностировать аллергию на коровье молоко: для этого требуется несколько тестов, а также поочередное исключение из рациона и повторное введение в рацион различных продуктов. Такие тесты обычно проводятся один раз, после того как врач направит малыша к специалисту. Если Вы подозреваете, что у Вашего ребенка аллергия, очень важно, чтобы вы обратились за консультацией к своему врачу: он поставит правильный диагноз и назначит лечение.
Как Вы можете помочь врачу поставить диагноз
Предоставьте врачу как можно больше информации о симптомах, наблюдаемых у Вашего ребенка — это поможет ускорить постановку диагноза. Если Вы будете вести дневник его симптомов, указывая, в том числе, когда они наблюдаются и как долго сохраняются, Вы можете помочь врачу определить АКМ или исключить ее. Фотографии кожных реакций, таких как сыпь, также могут оказаться полезными. Кроме того, Вам следует сообщить врачу о случаях аллергии в Вашей семье.
Кормление и аллергия на молоко
Лечение аллергии на коровье молоко подразумевает полное исключение коровьего молока из рациона Вашего ребенка, поэтому Вам потребуется внимательно читать этикетки на пищевых продуктах и состав их ингредиентов, поскольку молоко может присутствовать в самых неожиданных местах. В этом Вам помогут законодательные требования к маркировке пищевой продукции, поскольку общепризнанные аллергены, такие как молоко, обязательно должны быть указаны на упаковке расфасованных продуктов.
Если Ваш ребенок находится на искусственном вскармливании, и у него диагностировали аллергию на коровье молоко, врач может прописать ему высоко гидролизованную смесь. Белки в смеси этого типа расщеплены до столь маленького размера, что иммунная система ребенка не распознает их как аллерген; при этом указанный процесс не влияет на питательную ценность смеси.
Употреблять соевые смеси не рекомендуется до тех пор, пока ребенку не исполнится 6 месяцев, поскольку они содержат фитоэстрогены (соединения растительного происхождения с аналогичными эстрогену свойствами), поэтому дети, реагирующие на смеси на основе коровьего молока, часто также реагируют и на смеси на основе сои. Смеси на основе козьего молока также не рекомендуется использовать при лечении аллергии на коровье молоко, поскольку белки козьего молока имеют сильные аллергенные свойства, как и белки коровьего молока, и после короткого периода улучшения у ребенка разовьется аллергия на козье молоко, которая может проявляться по-разному и вводить в заблуждение.
В редких случаях ребенок может реагировать на белки молока, поступающие из употребляемой Вами пищи в грудное молоко. Если у Вашего ребенка диагностировали аллергию на коровье молоко, и он находится на грудном вскармливании, возможно, Вам придется изменить свой рацион питания. Однако это следует делать только после консультации с врачом, поскольку такие случаи довольно редки.
Является ли аллергия на молоко у детей распространенным явлением?
Аллергия на коровье молоко встречается лишь приблизительно у 2–7,5 % детей в возрасте до одного года. К трем годам большинство детей перерастает свою аллергию на коровье молоко, но у некоторых из них она может сохраняться до 6-8 лет. В ряде случаев аллергия может продолжиться и во взрослой жизни, особенно если аллергия в семье передается по наследству.
Как определить, что у Вашего ребенка непереносимость лактозы
У ребенка с непереносимостью лактозы, как правило, наблюдаются менее тяжелые реакции, чем у малыша с аллергией. Как и в случае с аллергией на молоко, симптомы непереносимости лактозы могут включать диарею, рвоту и желудочные колики, но обычно в их число не входят крапивница или затрудненное дыхание. Еще одно различие состоит в том, что непереносимость лактозы невозможно определить по анализу крови или посредством кожной инъекционной пробы. Тем не менее, реакция Вашего малыша будет заметной, если не столь же тяжелой, как в случае аллергии.
Существует два основных типа непереносимости лактозы. Первый представляет собой первичную непереносимость лактозы, которую вызывает дефицит фермента лактазы. Однако это не означает, что лактозу необходимо полностью исключить из рациона: в зависимости от конкретного организма, люди, страдающие первичной непереносимостью лактозы, зачастую способны воспринять ее в определенном количестве.
Вторичную непереносимость лактозы обычно вызывает повреждение кишечника, например, после серьезной желудочной инфекции. Однако в этой форме заболевание, как правило, носит временный характер, и продолжается до тех пор, пока кишечник не придет в норму. В очень тяжелых случаях может потребоваться исключить лактозу из рациона питания на несколько недель, но это следует делать только по согласованию с врачом.
Прежде чем начинать слишком переживать об аллергии на молоко и непереносимости молока, стоит помнить, что младенцы и маленькие дети часто подхватывают различные инфекции, когда контактируют с другими детьми, у которых проявляются те же неприятные последствия. Однако, если симптомы у Вашего ребенка сохраняются, или Вы замечаете их повторение, Вам следует обратиться за консультацией к врачу.
Гипердиагностика аллергии к белкам коровьего молока » Медвестник
Аллергия на молоко чаще всего встречается у детей в возрасте до двух лет и подразделяется на два типа, в развитии одного из них участвуют иммуноглобулины класса Е (IgE), а другого – нет. Опосредованная IgE аллергия вызывает рвоту, крапивницу, в редких случаях – более тяжелую реакцию, затруднение дыхания. Симптомы не-IgE-опосредованных реакций могут включать рвоту, диарею или чрезмерный плач, и их, как отмечают авторы статьи, часто путают с нормальными симптомами у маленьких детей.
«Семь из девяти руководств, которые мы изучили, предлагают считать легкие симптомы, такие как срыгивание, плач и сыпь, признаками аллергии на коровье молоко, но многие из этих симптомов часто присутствуют у здоровых детей, и со временем проходят. Не-IgE-опосредованная аллергия на молоко встречается у менее 1% детей, в то время как вызывающие беспокойство рвота, плач или проявления атопического дерматита наблюдаются у 15-20% детей», – пояснил Даниил Мунблит, доцент кафедры педиатрии и детских инфекционных болезней Сеченовского университета и первый автор статьи.
Прошлые исследования показывают, что за последние десять лет по крайней мере в нескольких странах (например, Англии и Австралии) врачи стали значительно чаще рекомендовать родителям специализированные смеси для детей с аллергией. Зная это, ученые проверили указания на конфликт интересов у авторов руководств и обнаружили, что восемь из десяти авторов сообщили о связях с производителями смесей, а три руководства были непосредственно поддержаны производителями формул или их маркетинговыми консультантами.
«Производители молочных смесей выигрывают от гипердиагностики аллергии на коровье молоко, побуждая практикующих врачей и родителей использовать специализированные смеси вместо более дешевых и подрывая уверенность женщин в грудном вскармливании», – отметил Роберт Бойл.
Он добавил: «Мы должны не только критически оценить существующие руководства и не допускать к разработке рекомендаций тех, кто может извлечь из этого выгоду, но и обеспечить каждой семье наилучший уход, избегая гипердиагностики аллергии на коровье молоко».
Пищевая аллергия и перекрестная реактивность
Если у вас аллергия на один продукт, нужно ли избегать употребления сопутствующих продуктов?
Пищевая аллергия возникает, когда иммунная система слишком остро реагирует на пищу. Самый распространенный тип — это когда иммунная система вырабатывает тип антител, называемых IgE, к белкам в конкретной пище. Это пищевая аллергия, опосредованная IgE. Когда происходит контакт с пищей, симптомы проявляются быстро. Симптомы включают один или несколько из следующих симптомов: кожный зуд, крапивницу, отек кожи, тошноту, рвоту, диарею, затрудненное дыхание (хрипы, частое прочищение горла, кашель, стеснение в горле) или анафилаксию.Анафилаксия — это тяжелая аллергическая реакция, которая быстро развивается и прогрессирует. Симптомы анафилаксии затрагивают более одной системы органов из приведенного выше списка. Они также могут включать головокружение или потерю сознания (из-за падения артериального давления) и другие серьезные, потенциально опасные для жизни осложнения. Анафилаксия может возникать при любой IgE-опосредованной пищевой аллергии.
Наиболее распространенными пищевыми аллергенами являются молоко, яйца, пшеница, соя, арахис, древесные орехи, рыба и моллюски.
Перекрестная реактивность возникает, когда белки одного вещества подобны белкам другого.В результате иммунная система считает их одинаковыми. В случае пищевой аллергии между одним продуктом питания может возникать перекрестная реактивность. Перекрестная реактивность также может происходить между пыльцой и продуктами питания или латексом и продуктами питания.
Из-за перекрестной реактивности тестирование и диагностика пищевой аллергии может быть сложной задачей. Поскольку иммунная система воспринимает похожие белки как одинаковые, положительный результат кожной пробы или анализа крови (сывороточный IgE) может быть результатом употребления пищи, однако у пациента может быть аллергия на вещество, которое перекрестно реагирует на эту пищу.Однако у человека могут быть или не быть аллергические симптомы от употребления этой пищи. У человека может не быть аллергических симптомов от пищи, которая перекрестно реагирует с другой пищей или пыльцой, на которую у человека аллергия. Это верно, даже если у них положительный кожный тест или анализ крови на эту пищу. Этот момент невозможно переоценить. Многие люди в конечном итоге избегают продуктов из-за положительного результата теста, а в некоторых случаях они, возможно, ели эту пищу раньше без каких-либо проблем.
Перекрестная реактивность коровьего молока и молока других млекопитающихСуществует высокая степень перекрестной реактивности между коровьим молоком и молоком других млекопитающих, таких как коза и овца. Согласно исследованиям, риск аллергии (проявляющейся симптомами) на козье или овечье молоко у человека с аллергией на коровье молоко составляет около 90%.
Риск аллергии на кобылье молоко (или ослиное молоко) намного ниже, около 5%, которое менее перекрестно реагирует с коровьим молоком.
Перекрестная реактивность между продуктами в одной и той же группе животныхПерекрестная реактивность между продуктами одной и той же группы животных встречается редко. Например, большинство людей с аллергией на коровье молоко могут есть говядину, а большинство людей с аллергией на яйца могут есть курицу без каких-либо симптомов на соответствующее мясо.
Перекрестная реактивность между арахисом и другими бобовыми (соя и бобы)Арахис и соя относятся к семейству бобовых, в которое входят бобы и чечевица.Распространенный вопрос, который возникает у людей с аллергией на арахис, — могут ли они есть продукты на основе сои или другие бобы. Более чем у 50% людей с аллергией на арахис будет положительный кожный тест или тест крови на аллергию на другие бобовые (соя, другие бобы), но оказывается, что 95% из них могут переносить и есть перекрестно-реактивные бобовые. Много лет назад было принято рекомендовать избегать употребления бобовых, в том числе сои, из-за аллергии на арахис, но эта практика оказалась ненужной.
Перекрестная реактивность между арахисом и древесными орехами или семенамиКак отмечалось выше, арахис относится к бобовым и не имеет отношения к древесным орехам (миндаль, грецкие орехи, кешью и т. Д.).). Тем не менее, около 35% детей ясельного возраста с аллергией на арахис в США страдают или разовьются от аллергии на древесные орехи. Если ребенок страдает аллергией на арахис, это довольно распространенное явление. Поэтому врачи рекомендуют маленьким детям избегать древесных орехов, если у них аллергия на арахис. Безопасность также вызывает беспокойство. Маленьким детям может быть трудно отличить древесный орех от арахиса. Таким образом, существует возможность перекрестного заражения продуктов из древесных орехов арахисом. Исследования изучали, является ли обычное возникновение аллергии как на арахис, так и на орехи, перекрестной реактивностью аллергенов.По крайней мере, одно исследование показало, что МОГУТ быть общие перекрестно-реактивные части аллергических белков. Но истинная перекрестная реактивность неизвестна. Однако более серьезная проблема заключается в том, что у людей, страдающих аллергией на арахис, часто встречается аллергия на древесные орехи. Врачи должны следить за аллергией на древесные орехи у людей, страдающих аллергией на арахис. Их рекомендации следует давать в индивидуальном порядке.
То же самое при аллергии на арахис и на семена, такие как кунжут. Есть несколько человек, у которых аллергия на оба эти вещества.Вероятно, это связано с возникновением более чем одной пищевой аллергии у сильно аллергиков, а не с перекрестной реактивностью. Что касается древесных орехов, существует высокая степень перекрестной реактивности между кешью и фисташками, а также между грецким орехом и пеканом. Большинство людей, страдающих аллергией на один древесный орех, не имеют аллергии на все древесные орехи.
Перекрестная реактивность между рыбамиСуществует значительная перекрестная реактивность между различными видами рыб, включая пресноводных и соленых рыб.Риск аллергии на другую рыбу при аллергии на одну рыбу составляет около 50%.
Перекрестная реактивность между моллюскамиМоллюски, такие как рыба, арахис и древесные орехи, обычно вызывают тяжелые, потенциально опасные для жизни реакции. Среди ракообразных моллюсков (креветки, омары, крабы, раки) высокая степень перекрестной реактивности. Риск аллергии на других ракообразных моллюсков составляет 75%. Риск может быть ниже из-за перекрестной реактивности между ракообразными и моллюсками, не являющимися ракообразными, такими как моллюски, устрицы, гребешок, мидии.Следует отметить перекрестную реактивность между хитинами (компонентом экзоскелета моллюсков и насекомых) пылевых клещей и ракообразных. Это может привести к «ложноположительному» тесту на моллюсков без каких-либо клинических симптомов.
Перекрестная реактивность между пыльцой и продуктами питания (синдром пыльцы и пищи или синдром оральной аллергии)У некоторых людей с аллергией на пыльцу (аллергический ринит или сенная лихорадка) симптомы могут развиваться вокруг, во рту и горле сразу после употребления сырых свежих фруктов, овощей, орехов или семян, содержащих белки, перекрестно реагирующие с пыльцой.Это известно как синдром оральной аллергии или синдром пищевой пыльцы. Например, люди с аллергией на пыльцу березы могут испытывать симптомы после употребления сырых яблок, персиков, фруктов без косточек, моркови, арахиса и фундука. Точно так же люди, страдающие аллергией на амброзию, испытывают симптомы, связанные с дынями среди других продуктов. Симптомы могут включать зуд или покалывание губ, языка, нёба или горла. Кроме того, может быть крапивница вокруг области рта, где пища контактировала с кожей, или отек губ, языка и стеснения в горле.Менее чем в 3% симптомы могут стать системными (за пределами рта или горла) или привести к анафилаксии. Приготовленные формы продуктов обычно переносятся, потому что пищевые белки, которые перекрестно реагируют с пыльцой, хрупки и расщепляются под воздействием тепла или желудочных кислот (так, например, сырые яблоки могут вызывать симптомы, но яблочный пирог можно есть без любые симптомы). Не все люди, страдающие аллергией на пыльцу, имеют синдром оральной аллергии (СОАС), но у многих он есть. А у тех, у кого есть синдром оральной аллергии, могут наблюдаться симптомы, связанные с некоторыми, но не всеми продуктами, перекрестно реактивными с определенной пыльцой, на которую у них аллергия.
Перекрестная реактивность между латексом и продуктами питанияЛатекс — это натуральный продукт, полученный из вещества молочного цвета, извлеченного из каучукового дерева. Обычные изделия из натурального латекса включают латексные перчатки и воздушные шары. Латекс может вызывать несколько типов аллергических или неаллергических (раздражающих) реакций. Наиболее опасным типом является IgE-опосредованная аллергическая реакция на латекс, которая приводит к немедленным реакциям, таким как крапивница, отек, хрипы и анафилаксия. Примерно от 30 до 50% людей с IgE-опосредованной аллергией на латекс могут испытывать симптомы, связанные с перекрестной реакцией на латекс любого или нескольких фруктов, включая, как правило, банан, авокадо, киви и каштан.Однако общая распространенность опосредованных IgE реакций на латекс встречается редко. Большинство зарегистрированных реакций связано с контактной чувствительностью.
Заключительное словоИндивидуальные реакции различаются, когда речь идет о пищевой аллергии и перекрестной реактивности. А из-за дополнительных проблем при диагностическом тестировании, связанных с перекрестной реактивностью аллергенов, важно поговорить со своим аллергологом-иммунологом (аллергологом) о ваших симптомах, связанных с пищевыми продуктами. Например, у людей с аллергией на пыльцу березы или травы может быть положительный кожный тест на арахис.Ваш аллерголог имеет опыт в области перекрестной реактивности аллергенов и может помочь поставить точный диагноз и дать рекомендации относительно того, следует ли исключить перекрестно реактивную пищу или нет.
Доктор Вайшали Манкад занимается частной практикой в Allergy Partners в Роли, центре Allergy Partners, штат Пенсильвания, который является крупнейшей в стране специализированной клиникой в области аллергии, астмы и иммунологии. Она специализируется на уходе за детьми и взрослыми с пищевой аллергией и другими аллергическими состояниями, астмой, экземой и иммунологическими заболеваниями.Доктор Манкад родом из ветреного города Чикаго. В 1998 году она переехала в Дарем, Северная Каролина, где прошла трехлетнюю резидентуру по педиатрии в Медицинском центре Университета Дьюка. Она оставалась в Duke для стажировки в области аллергии-иммунологии с 2003 по 2005 год, а затем до 2007 года работала на факультете детской аллергии и иммунологии Duke. Затем она продолжила свою карьеру в частной практике. Доктор Манкад живет со своим мужем и двумя детьми в Чапел-Хилл, Северная Каролина.Никакой опыт не научил ее больше о повседневных и долгосрочных проблемах, с которыми сталкиваются отдельные лица и семьи, страдающие пищевой аллергией, чем ее собственная дочь, у которой есть IgE-опосредованная пищевая аллергия на яйца, арахис, древесные орехи, белый картофель и пищевой белковый энтероколит. к коровьему молоку.
Медицинское обследование, июль 2015 г.
Анафилаксия: Сводка | Всемирная организация по аллергии
Обновлено: апрель 2019 г.
Обновлено: сентябрь 2012 г.
Сообщение: июль 2004 г.
Ричард Ф.Локки, MD
Профессор медицины, педиатрии и общественного здравоохранения
Директор отделения аллергии и иммунологии
Джой Макканн Калверхаус Кафедра аллергии и иммунологии
Медицинский колледж Университета Южной Флориды и больница для ветеранов Джеймса А. Хейли
Тампа, Флорида, США
Это краткое изложение болезни предоставляется только в информационных целях для врачей.
Определение анафилаксии
Анафилаксия — это острая, потенциально опасная для жизни реакция гиперчувствительности, включающая высвобождение медиаторов из тучных клеток, базофилов и рекрутированных воспалительных клеток.Анафилаксия определяется рядом признаков и симптомов, по отдельности или в комбинации, которые возникают в течение нескольких минут или до нескольких часов после воздействия провоцирующего агента. Он может быть легким, средним, тяжелым или тяжелым. Большинство случаев протекает в легкой форме, но любая анафилаксия может стать опасной для жизни.
Анафилаксия развивается быстро, обычно достигает пика тяжести в течение 5–30 минут и может, в редких случаях, длиться несколько дней.
Классификация
Термин анафилаксия часто используется для описания иммунологических, особенно IgE-опосредованных реакций.Второй термин, неаллергическая анафилаксия , описывает клинически идентичные реакции, которые не являются иммунологически опосредованными. Однако клинический диагноз и лечение идентичны.
Симптомы и признаки анафилаксии
Начальным проявлением анафилаксии может быть потеря сознания. Пациенты часто описывают «чувство обреченности». В этом случае симптомы и признаки анафилаксии изолированы от одной системы органов, но поскольку анафилаксия является системным событием, у подавляющего большинства субъектов задействованы две или более системы.
Желудочно-кишечные: Боль в животе, гиперперистальтика с позывами или недержанием кала, тошнота, рвота, диарея.
Устные: Зуд губ, языка и неба, отек губ и языка.
Респираторные органы: Обструкция верхних дыхательных путей из-за ангионевротического отека языка, ротоглотки или гортани; бронхоспазм, стеснение в груди, кашель, хрипы; ринит, чихание, заложенность носа, ринорея.
Кожные: Диффузная эритема, гиперемия, крапивница, зуд, ангионевротический отек.
Сердечно-сосудистая система: Обморок, гипотензия, аритмии, гиповолемический шок, обморок, боль в груди.
Глазные: Периорбитальный отек, эритема, конъюнктивальная эритема, слезотечение.
Мочеполовой системы: Спазмы матки, позывы к мочеиспусканию или недержание мочи.
Тяжелые начальные симптомы развиваются быстро, достигая максимальной степени тяжести в течение 3-30 минут. Иногда может быть период покоя на 1–8 часов до развития второй реакции (двухфазный ответ).Может возникнуть затяжная анафилаксия с сохранением симптомов в течение нескольких дней. Смерть может наступить в течение нескольких минут, но, как сообщается, редко наступает через несколько дней или недель после первоначального анафилактического события.
Причины анафилаксии
1. IgE-опосредованные реакции
Продукты питанияТеоретически любой пищевой гликопротеин способен вызывать анафилактическую реакцию. Наиболее часто причиной анафилаксии являются:
- Арахис (бобовые)
- Древесные орехи (грецкий орех, фундук / фундук, кешью, фисташки, бразильский орех, кедровый орех, миндаль)
- Рыба
- Моллюски (креветки, крабы, омары, устрицы, гребешки)
- Молоко (коровье, козье)
- Куриные яйца
- Семена (семена хлопка, кунжут, горчица)
- Фрукты, овощи
Пищевая чувствительность может быть настолько серьезной, что может возникнуть системная аллергическая реакция на вдыхание частиц, таких как запах вареной рыбы или открытие упаковки с арахисом.
Тяжелая аллергия на пыльцу, например, на пыльцу амброзии, травы или деревьев, может указывать на то, что человек может быть предрасположен к анафилаксии или к синдрому оральной аллергии (синдром пыльцы / пищи) (проявляется в первую очередь сильным зудом ротоглотки, с или без ангионевротический отек лица), вызванный употреблением определенных продуктов растительного происхождения. Это связано с гомологичными аллергенами, обнаруженными между пыльцой и продуктами питания. Основным аллергеном всех трав является профилин, который является пан-аллергеном, который содержится во многих растениях, пыльце и фруктах, а люди, чувствительные к траве, иногда могут реагировать на многие продукты растительного происхождения.
Типичная перекрестная реактивность пищевых продуктов с аэроаллергенами:
- Пыльца березы: яблоко, сырой картофель, морковь, сельдерей и лесной орех
- Пыльца полыни: сельдерей, яблоко, арахис и киви
- Пыльца амброзии: дыни (арбуз, дыня, медвяная роса) и бананы
- Латекс: банан, авокадо, киви, каштан и папайя
Связанная с едой анафилаксия, вызванная физической нагрузкой , может возникнуть, когда люди занимаются спортом в течение 2–4 часов после приема определенной пищи.Тем не менее, человек может заниматься спортом без симптомов до тех пор, пока инкриминируемая пища не употребляется перед тренировкой. Пациент также может безнаказанно принимать инкриминируемую пищу, если в течение нескольких часов после приема пищи не происходит никаких физических упражнений.
Антибиотики и другие лекарственные препаратыПЕНИЦИЛЛИН, ЦЕФАЛОСПОРИН И СУЛЬФОНАМИДНЫЕ АНТИБИОТИКИ
Пенициллин — самая частая причина анафилаксии по любой причине, а не только в случаях, вызванных лекарствами.Пенициллин и другие антибиотики — это гаптены, молекулы, которые слишком малы, чтобы вызывать иммунный ответ, но которые могут связываться с белками сыворотки и продуцировать антитела IgE. Серьезные реакции на пенициллин возникают примерно в два раза чаще после внутримышечного или внутривенного введения по сравнению с пероральным приемом, но пероральное введение пенициллина также может вызывать анафилаксию. Ни атопия, ни генетический анамнез аллергического ринита, астмы или экземы не являются фактором риска развития аллергии на пенициллин.
МЫШЕЧНЫЕ РЕЛАКСАНТЫ
Миорелаксанты, например суксаметоний, алкуроний, векуроний, панкуроний и атракурий, которые широко используются в общей анестезии, составляют 70-80% всех аллергических реакций, возникающих во время общей анестезии. Реакции вызваны немедленной реакцией гиперчувствительности, опосредованной IgE.
НасекомыеЯды перепончатокрылых (пчелы, осы, шершни, огненные муравьи) содержат ферменты, такие как фосфолипазы и гиалуронидазы, и другие белки, которые могут вызывать реакцию антител IgE.
ЛатексЛатекс — это сок молочного цвета, производимый каучуковым деревом. Hevea brasiliensis . Аллергические реакции, связанные с латексом, могут осложнять медицинские процедуры, например, внутренние осмотры, хирургическое вмешательство и катетеризацию. Медицинский и стоматологический персонал может развить профессиональную аллергию из-за использования латексных перчаток.
РазноеПримерами различных агентов, вызывающих анафилаксию, являются инсулин, семенные белки и антитоксины лошадиного происхождения, последние из которых используются для нейтрализации яда при укусах змей.Люди с дефицитом IgA могут стать сенсибилизированными к IgA, содержащимся в продуктах крови. У субъектов с селективным дефицитом IgA (1: 500 от общей популяции) может развиться анафилаксия при введении продуктов крови из-за их антител против IgA (вероятно, IgE-anti-IgA).
Выборочные медицинские процедурыИммунотерапия аллергенами
2. Цитоксический и иммунный комплекс — реакции, опосредованные комплементом
Цельная кровь, сыворотка, плазма, фракционированные сывороточные продукты, иммуноглобулины, декстранАнафилактические реакции наблюдались после введения цельной крови или ее продуктов, включая сыворотку, плазму, фракционированные сывороточные продукты и иммуноглобулины.Одним из механизмов, ответственных за эти реакции, является образование реакций антиген-антитело на поверхности эритроцитов или иммунных комплексов, приводящих к активации комплемента. Активные побочные продукты, генерируемые активацией комплемента (анафилатоксины C3a, C4a и C5a), вызывают дегрануляцию тучных клеток (и базофилов), высвобождение и генерацию медиатора, а также анафилаксию. Кроме того, продукты комплемента могут напрямую вызывать проницаемость сосудов и сокращать гладкие мышцы.
Цитотоксические реакции также могут вызывать анафилаксию через активацию комплемента.Антитела (IgG и IgM) против эритроцитов, как это происходит при несовпадении реакции переливания крови, активируют комплемент. Эта реакция вызывает агглютинацию и лизис эритроцитов и нарушение тучных клеток, что приводит к анафилаксии.
3. Неиммунологические активаторы тучных клеток
Радиоконтрастные среды, химические вещества с низким молекулярным весомТучные клетки могут дегранулировать при воздействии низкомолекулярных химикатов. Гиперосмолярные йодсодержащие контрастные вещества могут вызывать дегрануляцию тучных клеток за счет активации систем комплемента и коагуляции.Эти реакции также могут возникать, но гораздо реже, с новыми контрастными веществами.
НаркотикиНаркотики — это активаторы тучных клеток, способные вызывать повышенный уровень гистамина в плазме и неаллергическую анафилаксию. Чаще всего их наблюдают анестезиологи.
4. Модуляторы метаболизма арахидоновой кислоты
Аспирин, ибупрофен, индометацин и другие нестероидные противовоспалительные средства (НПВП)IgE-антител к аспирину и другим НПВП не выявлено.Больные хорошо переносят салицилаты холина или натрия, вещества, структурно близкие к аспирину, но отличающиеся отсутствием ацетильной группы.
5. Сульфитирующие агенты
Сульфиты, бисульфиты, метабисульфиты и газообразные диоксиды серы натрия и калияЭти консерванты добавляют в пищу и напитки для предотвращения обесцвечивания, а также используются в качестве консервантов в некоторых лекарствах. В кислой среде желудка сульфиты превращаются в SO 2 и H 2 SO 3 , которые затем вдыхаются.Они могут вызывать астму и неаллергические реакции гиперчувствительности у восприимчивых людей.
6. Идиопатические причины
УпражнениеФизические упражнения сами по себе могут вызвать анафилаксию, так же как и пищевые анафилаксии. Анафилаксия, вызванная физическими упражнениями, может возникать во время сезона опыления растений, на которые у человека имеется аллергия.
Катамениальная анафилаксияКатамениальная анафилаксия — это синдром гиперчувствительности, вызванный секрецией эндогенного прогестерона.Пациенты могут демонстрировать циклическую картину приступов во время предменструальной части цикла.
Идиопатическая анафилаксияПриливы, тахикардия, ангионевротический отек, обструкция верхних дыхательных путей, крапивница и другие признаки и симптомы анафилаксии могут возникать без установленной причины. Диагностика основана прежде всего на анамнезе и исчерпывающем поиске причинных факторов. Уровни триптазы в сыворотке и гистамина в моче могут быть полезны, в частности, для исключения мастоцитоза.
Неотложное лечение анафилаксии
A = дыхательный путь
Обеспечьте и установите проходимость дыхательных путей, если необходимо, путем изменения положения головы и шеи, эндотрахеальной интубации или экстренной крикотиреоидотомии. Положите пациента на спину и приподнимите нижние конечности. Пациентам с тяжелым респираторным дистресс-синдромом может быть более комфортно сидеть.
B = Дыхание
Оценить адекватность вентиляции и обеспечить пациента кислородом, достаточным для поддержания адекватного мышления и насыщения кислородом не менее 91% по данным пульсоксиметрии.При необходимости лечите бронхоспазм. Оборудование для эндотрахеальной интубации должно быть доступно для немедленного использования в случае дыхательной недостаточности и показано при плохом мышлении, дыхательной недостаточности или стридоре, не реагирующем немедленно на дополнительный кислород и адреналин.
C = Обращение
Свести к минимуму или исключить продолжающееся воздействие возбудителя путем прекращения инфузии, как при использовании радиоконтрастных средств, или путем наложения венозного жгута проксимальнее места инъекции или укуса насекомого.Оцените адекватность перфузии, измеряя частоту пульса, артериальное давление, мышление и время наполнения капилляров. Установить I.V. доступ через катетер большого диаметра (от 16 до 18) и введение изотонического раствора, такого как физиологический раствор. Второй И.В. могут быть установлены по мере необходимости. Если становится необходимым вазопрессор, такой как дофамин, пациенту требуется немедленный перевод в отделение интенсивной терапии.
Та же самая мнемоника ABC может использоваться для фармакологического лечения анафилаксии:
A = Адреналин = эпинефрин
Адреналин — препарат выбора при анафилаксии.Он стимулирует как бета-, так и альфа-адренорецепторы и ингибирует дальнейшее высвобождение медиатора из тучных клеток и базофилов. Данные на животных и людях показывают, что фактор активации тромбоцитов (PAF) опосредует опасные для жизни проявления анафилаксии. Раннее использование адреналина in vitro подавляет высвобождение PAF в зависимости от времени, поддерживая использование этого лекарства при первых признаках и симптомах анафилаксии. Обычная доза адреналина для взрослых составляет 0,3-0,5 мг раствора 1: 1000 в / в, вводимого внутримышечно, предпочтительно в переднебоковой отдел бедра, каждые 10-20 минут или по мере необходимости.Доза для детей составляет от 0,01 мг / кг до максимум 0,3 мг внутримышечно, предпочтительно в переднебоковой отдел бедра, каждые 5-30 минут по мере необходимости. Более низкие дозы, например от 0,1 мг до 0,2 мг, вводимые внутримышечно, предпочтительно в переднебоковой отдел бедра, при необходимости, обычно достаточны для лечения легкой анафилаксии, часто связанной с кожными пробами или иммунотерапией аллергенами. Адреналин следует вводить на ранней стадии развития реакции, а дозу подбирать в соответствии с клинической реакцией. При тяжелой гипотонии показан 1 кубический сантиметр адреналина в разведении 1:10 000 масс. / Об., Вводимый медленно внутривенно.Ответ пациента определяет скорость инфузии.
B = Бенадрил (дифенгидрамин)
Антигистаминные препараты бесполезны для начального лечения анафилаксии, но могут быть полезны, когда состояние пациента стабилизируется. Дифенгидрамин можно вводить внутривенно, внутримышечно или перорально. Циметидин предлагает теоретическое преимущество уменьшения как индуцированных гистамином сердечных аритмий, которые опосредуются через рецепторы h3, так и расширения сосудов, связанных с анафилаксией, опосредованного рецепторами h2 и h3.Циметидин до 300 мг каждые 6-8 часов можно вводить перорально или медленно внутривенно. Дозы должны быть скорректированы для детей.
C = кортикостероиды
Кортикостероиды не помогают при острой анафилаксии, но могут предотвратить рецидив или длительную анафилаксию. Гидрокортизон (от 100 до 200 мг) или его эквивалент можно вводить каждые 6-8 часов в течение первых 24 часов. Дозы должны быть скорректированы для детей.
Профилактика анафилаксии
Агенты, вызывающие анафилаксию, следует по возможности выявлять и избегать.Пациенты должны быть проинструктированы, как минимизировать воздействие.
Антагонисты бета-адренорецепторов, в том числе те, которые используются для лечения глаукомы, могут усугублять анафилаксию, и их следует по возможности избегать. Ингибиторы ангиотензинпревращающего фермента (АПФ) также могут повышать предрасположенность к анафилаксии, особенно при анафилаксии, вызванной ядом насекомых.
Адреналин — препарат выбора для лечения анафилаксии. Лицам с высоким риском анафилаксии следует выдать шприцы с адреналином для самостоятельного введения и проинструктировать их по их использованию.Рекомендуется внутримышечная инъекция в переднебоковой участок бедра, так как это приводит к быстрому повышению концентрации в плазме и имеет быстрые физиологические эффекты. Подкожная инъекция приводит к задержке всасывания адреналина. Пациенты должны быть предупреждены о клинических признаках надвигающейся анафилаксии и необходимости постоянно носить с собой шприцы с адреналином и использовать его при самом раннем появлении симптомов. Неиспользованные шприцы следует заменять по истечении срока их годности / истечения срока годности, поскольку содержание адреналина и биодоступность препарата уменьшаются пропорционально количеству месяцев после истечения срока годности.
Предварительное лечение глюкокортикостероидами и антигистаминными препаратами h2 и h3 рекомендуется для предотвращения или уменьшения тяжести реакции, когда с медицинской точки зрения необходимо введение агента, вызывающего анафилаксию, например, радиоконтрастных средств.
Другие важные инструкции для пациента включают:
a) Персонализированный письменный план действий в чрезвычайной ситуации при анафилаксии
б) Медицинское удостоверение личности (например, браслет, бумажник)
c) Электронный флаг или наклейка с медицинской картой и акцент на важности последующих исследований специалистом по аллергии / иммунологии
Дифференциальная диагностика
Дифференциальный диагноз анафилаксии включает:
- затрудненное дыхание или нарушение кровообращения, включая вазовагальные реакции
- истерический глобус
- астматический статус
- аспирация инородного тела
- тромбоэмболия легочной артерии
- эпиглоттит
- Инфаркт миокарда
- карциноидный синдром
- наследственный ангионевротический отек
- феохромоцитома
- гипогликемия
- изъятия
- передозировка медикаментов
- холодовая крапивница
- холинергическая крапивница
- прием внутрь сульфита или глутамата натрия
При вазовагальных реакциях отсутствуют обструкция верхних дыхательных путей, бронхоспазм, спазмы в животе, зуд, крапивница и ангионевротический отек.Бледность, обморок, потоотделение и тошнота обычно указывают на вазовагальную реакцию, но могут возникать при любом состоянии.
Если реакция возникает во время медицинской процедуры, важно учитывать возможную реакцию на латекс или лекарства, используемые для или во время анестезии.
Эпидемиология
Анафилаксия, вызванная пищевыми продуктамиРаспространенность анафилаксии, вызванной пищевыми продуктами, зависит от пищевых привычек региона. Опрос, проведенный в Соединенных Штатах, сообщил о 10 случаях в год.8 случаев на 100 000 человеко-лет. Экстраполируя эти данные на все население США, можно сделать вывод о приблизительно 29 000 пищевых анафилактических эпизодах ежегодно, что приводит примерно к 2000 госпитализациям и 150 смертельным исходам. Аналогичные результаты были получены в Великобритании и Франции. Сообщается, что пищевая аллергия является причиной более половины всех тяжелых анафилактических эпизодов у итальянских детей, получающих лечение в отделениях неотложной помощи, и от одной трети до половины случаев анафилаксии, получаемых в отделениях неотложной помощи в Северной Америке, Европе и Австралии.Считается, что это менее распространено в незападных странах. В исследовании, проведенном в Дании, сообщается о распространенности 3,2 случая пищевой анафилаксии на 100 000 жителей в год с уровнем летальности примерно 5%.
Факторы риска пищевой анафилаксии включают астму и предшествующие аллергические реакции на пищу, являющуюся причиной.
Связанная с едой анафилаксия, вызванная физической нагрузкойЭто чаще встречается у женщин, и более 60% случаев встречается у лиц моложе 30 лет.Иногда пациенты в молодости реагируют на пищу в анамнезе и обычно имеют положительные кожные пробы на пищу, которая вызывает у них анафилаксию.
Анафилаксия, вызванная радиоконтрастомЛегкие побочные реакции испытывают примерно 5% субъектов, получающих радиоконтрастные вещества. По данным США, серьезные системные реакции возникают при контактах 1: 1000 со смертью при контактах 1: 10 000-40 000.
Пенициллин-индуцированная анафилаксияОт одного процента до 5% курсов терапии пенициллином осложняются реакциями системной гиперчувствительности.Два процента связаны с анафилактическим шоком, а летальность наступает в 0,02% случаев. Если у пациента имеется сильно положительный кожный тест или циркулирующие антитела IgE к пенициллину, существует 50-60% риск анафилактической реакции при последующем заражении. У пациентов с историей болезни, предполагающей аллергию на пенициллин, и отрицательными кожными пробами, риск анафилаксии очень низок. Атопия и чувствительность к плесени не являются факторами риска развития аллергии на пенициллин.
МиорелаксантыАнафилаксия на миорелаксанты возникает примерно в 1 из 4500 случаев общей анестезии, со смертельным исходом в 6% этих случаев.Факторами риска являются женский пол (80% случаев). Атопия не является фактором риска; предыдущая лекарственная аллергия может быть фактором риска. Пациентам с анафилаксией в анамнезе могут быть полезны кожные пробы на различные миорелаксанты. Если результат теста положительный, миорелаксант применять нельзя. Отрицательный результат свидетельствует о том, что миорелаксант, вероятно, можно безопасно вводить.
Анафилаксия с ядом насекомыхИсследования, проведенные в Австралии, Франции, Швейцарии и США, показывают частоту возникновения системных реакций на укуса перепончатокрылых, укусов в диапазоне от 0.От 4% до 4% населения. В США ежегодно происходит не менее 40 случаев смерти от аллергии в результате укусов перепончатокрылых и человек.
Менеджмент
Специалисты по аллергии / иммунологии играют исключительно важную роль в подтверждении этиологии анафилаксии, подготовке пациента к самостоятельному введению адреналина, информировании пациента и / или его семьи о том, как избегать аллергенов, и исключении любых основных состояний, таких как мастоцитоз, которые могут предрасполагают пациента к развитию анафилаксии.Пациентам с данным заболеванием показано направление к аллергологу / иммунологу.
Аллергический ринит — Болезни и состояния
Лечение аллергического ринита зависит от того, насколько серьезны ваши симптомы и насколько они влияют на вашу повседневную деятельность.
В большинстве случаев лечение направлено на облегчение таких симптомов, как чихание, заложенность носа или насморк.
Если у вас аллергический ринит легкой степени тяжести, вы можете лечить симптомы самостоятельно.
Вам следует посетить своего терапевта, если ваши симптомы более серьезны и влияют на качество вашей жизни, или если меры самопомощи оказались неэффективными.
Самопомощь
Можно лечить симптомы аллергического ринита легкой степени с помощью безрецептурных лекарств, таких как неседативные антигистаминные препараты длительного действия.
Если возможно, постарайтесь уменьшить воздействие аллергена, вызывающего это состояние. Дополнительные сведения и советы по этому поводу см. В разделе «Профилактика аллергического ринита».
Очистка носовых ходов
Регулярная очистка носовых проходов раствором соленой воды — известное как спринцевание или орошение — также может помочь, избавляя нос от раздражителей.
Вы можете сделать это, используя домашний раствор или раствор, приготовленный из пакетиков ингредиентов, купленных в аптеке.
Маленькие шприцы или горшочки, которые часто выглядят как рожки или чайники, также доступны для промывания раствора внутри носа.
Чтобы приготовить раствор дома, смешайте половину чайной ложки соли и половину чайной ложки гидрокарбоната соды (разрыхлитель) с пинтой (568 мл) кипяченой воды, оставленной для охлаждения примерно до температуры тела — не пытайтесь смыть нос, пока вода еще горячая.
Для полоскания носа:
- встаньте над раковиной, сложите ладонь ладонью и налейте в нее небольшое количество раствора
- нюхать воду в одну ноздрю за раз
- повторяйте это, пока ваш нос не почувствует себя комфортно — возможно, вам не понадобится использовать весь раствор
При этом раствор может попасть в горло через заднюю часть носа. Раствор безвреден при проглатывании, но постарайтесь выплюнуть как можно больше.
Орошение носа можно проводить сколько угодно часто, но каждый раз следует делать свежий раствор.
Лекарство
Лекарство не излечит вашу аллергию, но его можно использовать для лечения общих симптомов.
Если ваши симптомы вызваны сезонными аллергенами, такими как пыльца, вы должны иметь возможность прекратить прием лекарства после того, как исчезнет риск заражения.
Обратитесь к терапевту, если ваши симптомы не поддаются лечению через две недели.
Антигистаминные препараты
Антигистаминные препараты облегчают симптомы аллергического ринита, блокируя действие химического вещества, называемого гистамином, которое организм высвобождает, когда думает, что находится под атакой аллергена.
Вы можете купить антигистаминные таблетки в аптеке без рецепта, но антигистаминные спреи для носа доступны только по рецепту.
Антигистаминные препараты иногда могут вызывать сонливость. Если вы принимаете их впервые, посмотрите, как вы на них отреагируете, прежде чем водить или работать с тяжелой техникой.В частности, антигистаминные препараты могут вызывать сонливость, если вы употребляете алкоголь во время их приема.
Кортикостероиды
Если у вас частые или постоянные симптомы и у вас заложенность носа или носовые полипы, ваш терапевт может порекомендовать назальный спрей или капли, содержащие кортикостероиды.
Кортикостероиды помогают уменьшить воспаление и отек. Они действуют дольше, чем антигистаминные препараты, но их действие длится дольше. Побочные эффекты от ингаляционных кортикостероидов возникают редко, но могут включать сухость в носу, раздражение и кровотечение из носа.
Если у вас особенно тяжелый приступ симптомов и вам нужно быстрое облегчение, ваш терапевт может назначить короткий курс кортикостероидных таблеток продолжительностью от 5 до 10 дней.
Дополнительные процедуры
Если аллергический ринит не поддается лечению, ваш терапевт может добавить к вашему первоначальному лечению.
Они могут предложить:
- увеличение дозы кортикостероидного назального спрея
- с использованием краткосрочного курса противоотечного назального спрея для приема с другими лекарствами
- сочетание антигистаминных таблеток с кортикостероидными спреями для носа и, возможно, противоотечными средствами
- с использованием назального спрея, содержащего лекарство под названием ипратропиум, которое поможет уменьшить чрезмерные выделения из носа
- с использованием лекарства-антагониста лейкотриеновых рецепторов — лекарства, которое блокирует действие химических веществ, называемых лейкотриенами, которые выделяются во время аллергической реакции
Если вы не отвечаете на дополнительное лечение, вас могут направить к специалисту для дальнейшего обследования и лечения.
Иммунотерапия
Иммунотерапия, также известная как гипосенсибилизация или десенсибилизация, — это еще один вид лечения, применяемый при некоторых аллергиях.
Он подходит только для людей с определенными типами аллергии, такими как сенная лихорадка, и обычно рассматривается только при серьезных симптомах.
Иммунотерапия включает постепенное введение в организм все большего и большего количества аллергена, чтобы сделать вашу иммунную систему менее чувствительной к нему.
Аллерген часто вводится под кожу плеча.Инъекции делаются с недельными интервалами, каждый раз слегка увеличивая дозу.
Иммунотерапия также может проводиться с использованием таблеток, содержащих аллерген, например пыльцы травы, которые кладут вам под язык.
Когда будет достигнута доза, эффективная для снижения вашей аллергической реакции (поддерживающая доза), вам нужно будет продолжать прием инъекций или таблеток в течение трех лет.
Иммунотерапия должна проводиться только под тщательным наблюдением специально обученного врача, поскольку существует риск возникновения серьезной аллергической реакции.
тестов по диагностике аллергических заболеваний
Термин «аллергия» обычно применяется к ряду побочных реакций на различные воздействия окружающей среды, возникающих в результате вдыхания, контакта или проглатывания. Однако только часть этих реакций представляет собой истинную иммунологическую гиперчувствительность, когда ее определяют как повреждающий иммунный ответ на обычно безвредное вещество, возникающий в результате несоответствующей реактивности к этому веществу. Диагностика истинной иммунологической гиперчувствительности подтверждается рядом тестовых процедур.
ASCIA Лаборатория HP по исследованию аллергических заболеваний 199,28 КБ
Виды гиперчувствительностиПроисходит несколько различных типов гиперчувствительности, отражающих различные лежащие в основе механизмы:
- Типы I-III опосредованы антителами (иммуноглобулинами).
- Тип IV является клеточным.
Этот документ касается гиперчувствительности типа I (немедленного типа, опосредованная иммуноглобулином E [IgE], «истинная аллергия»), при которой существуют различные исследовательские процедуры.
Гиперчувствительность IV типа (замедленного типа) вызывает аллергический контактный дерматит и исследуется с помощью эпикутанного пластыря. Это не рассматривается далее в этом документе.
Хотя гиперчувствительность II типа (антителозависимая клеточная цитотоксичность) и гиперчувствительность III типа (опосредованная иммунными комплексами) могут быть вовлечены в некоторые реакции гиперчувствительности на лекарства и экзогенные триггеры, рутинное тестирование в большинстве случаев недоступно и в дальнейшем не рассматривается в этот документ.
IgE-опосредованная аллергия (тип I, гиперчувствительность немедленного типа)Наиболее известная IgE-опосредованная аллергия обычно приводит к быстрому возникновению симптомов после воздействия вызывающего аллергена, контакта, проглатывания или вдыхания. Это опосредуется аллергенспецифическими IgE-антителами от предшествующей сенсибилизации.
Атопия — это генетическая предрасположенность к выработке таких антител против безвредных, обычных экологических или пищевых аллергенов. Присутствие таких антител известно как «сенсибилизация» и необходимо, но не достаточно для развития клинических симптомов аллергии.
У «аллергиков» связывание аллерген-специфического IgE с аллергеном активирует тучные клетки, быстрое высвобождение гистамина и других медиаторов которых вызывает симптомы. Вдыхание аэроаллергенов приводит к аллергическому риниту и аллергической астме, а контакт с аллергенами приводит к аллергическому конъюнктивиту, контактной крапивнице или обострению атопического дерматита.
При IgE-опосредованной пищевой или лекарственной аллергии проглатывание аллергена вызывает обширную дегрануляцию тучных клеток, что приводит к крапивнице, ангионевротическому отеку или анафилаксии.В то время как желудочно-кишечные симптомы, такие как рвота или диарея, могут быть связаны с такими острыми явлениями, хронические желудочно-кишечные симптомы редко возникают в результате IgE-опосредованной пищевой аллергии.
IgE-опосредованная аллергия на яд насекомых вызывает анафилаксию после укусов.
IgE-антитела производятся в крошечных количествах по сравнению с другими классами антител, но могут быть обнаружены как с помощью тестов in vivo, (кожные пробы и внутрикожные тесты), так и in vitro, специфических тестов IgE (ранее называвшихся RAST-тестами).
Антитела IgE АнтителаIgE имеют чрезвычайно низкую численность по сравнению с другими классами антител. Примерно 50% антител IgE являются свободными, в то время как остальные 50% связаны с рецепторами IgE на различных эффекторных клетках, при этом тучные клетки и базофилы являются наиболее важными клетками, участвующими в аллергических реакциях I типа.
Свободный IgE имеет период полураспада всего несколько дней, в то время как IgE, связанный с клеточными рецепторами, имеет период полураспада около 2 месяцев, и именно этот связанный IgE отвечает за эффекторную фазу аллергических реакций.Когда связанный с клеткой IgE сталкивается со своим родственным поливалентным аллергеном, происходит перекрестное связывание связанного IgE на поверхности клетки, что приводит к клеточному ответу (например, высвобождению гистамина, лейкотриенов, хемотаксических факторов, нейрокининов и других медиаторов воспаления). Для полумаксимальной активации клетки требуется перекрестное сшивание только около 1% молекул IgE на поверхности эффекторной клетки.
Ограничения тестированияIgE-антитела, продуцируемые даже против одного аллергена, являются поликлональными и включают большую популяцию антител с различной эпитопной специфичностью и силой связывания, ни одно из которых не измеряется обычным диагностическим тестом.
Большое количество переменных оказывает значительное влияние на опосредованную аллергеном активацию эффекторных клеток, включая общее количество связанного с клеткой IgE, отношение аллерген-специфического к общему IgE, количество эпитоп-специфических антител, способных связываться ( clonality), силу связывания (аффинность) индивидуальных антител IgE и их родственного аллергена, общее количество участков связывания поливалентных IgE, которые прочно связываются с аллергеном (авидность), и соотношение антител IgE с низким и высоким сродством.Антитела IgE стабилизируют свои собственные рецепторы на поверхности клетки и, таким образом, регулируют количество связанного с клеткой IgE.
Вследствие этих сложных переменных разные типы тестов на IgE-опосредованную аллергию измеряют разные вещи, и хотя различные тесты качественно коррелируют друг с другом (положительные или отрицательные), они обычно не коррелируют количественно. Кроме того, наличие сенсибилизирующих антител IgE к конкретному аллергену не означает, что этот аллерген имеет какое-либо клиническое значение.
Хотя специфические антитела IgE можно идентифицировать для широкого спектра целевых аллергенов, клиническое значение таких тестов в значительной степени зависит от анамнеза. Поскольку специфические антитела IgE идентифицируются у многих людей без признаков аллергического заболевания, прогностическая ценность этих тестов сильно зависит от анамнеза, позволяющего предположить наличие основного атопического заболевания с симптомами, для которых обнаруженная специфичность IgE является правдоподобным триггером.
У пациентов, у которых в анамнезе нет данных, указывающих на IgE-опосредованное заболевание, прогностическая ценность тестов на специфические IgE-антитела невысока, и поэтому такие тесты не следует использовать в качестве метода скрининга здоровых пациентов на аллергию.Однако многие пациенты могут сказать, что у них нет пищевой аллергии, но в ходе специального опроса сказать, что они не любят или избегают определенных продуктов, в основе которых может быть пищевая аллергия или непереносимость пищевых продуктов, не опосредованная IgE, а также простое отвращение.
Показания для тестирования аллергенспецифических антител IgEАэроаллергия
IgE-антитела к вдыхаемым аллергенам опосредуют аллергический ринит и аллергическую астму. Поскольку такие аллергены распространены в доме и во внешней среде, они также могут привести к обострению атопического дерматита при контакте с кожей.Симптомы, вызванные высвобождением гистамина (например, чихание, ринорея, зуд, слезотечение или бронхоспазм в ответ на воздействие), указывают на лежащую в основе IgE-опосредованную аэроаллергию. Анамнез может дать ключ к разгадке аллергена (например, сезонный ринит при аллергии на пыльцу, обострение симптомов при стрижке газона или контакте с животными), помогая выбрать аллергены для включения в набор тестов. Наиболее частыми триггерами аэроаллергии являются пылевые клещи, пыльца (чаще всего пыльца трав, хотя могут быть замешаны и другие переносимые ветром пыльцы деревьев и сорняков), эпителий животных и плесень.
Пищевая аллергия
IgE-опосредованные пищевые реакции обычно происходят в течение короткого времени после приема конкретной пищи, от почти немедленной до одного-двух часов. Однако в случае аллергии на мясо млекопитающих из-за аллергии на альфа-гал (сахар-галактоза-α-1,3-галактоза), вызванной укусом клеща, клинические реакции обычно возникают через 3-6 часов после приема внутрь, а иногда и через 8-10 часов. позже. В некоторых случаях клинические реакции возникают только в присутствии кофакторов, таких как физические упражнения, НПВП, алкоголь или инфекции, которые часто можно выяснить из тщательного анамнеза.Клинические реакции могут различаться по степени тяжести и включать местное покалывание или зуд слизистой оболочки щек, контактную крапивницу, генерализованную крапивницу, ангионевротический отек, рвоту, диарею и, в наиболее тяжелых случаях, тяжелую анафилаксию. Тяжесть реакции зависит от многих факторов, включая тип пищевого аллергена (пищевые аллергены, устойчивые к нагреванию и перевариванию, с большей вероятностью приведут к тяжелым реакциям), потребляемое количество, наличие кофакторов (например, упражнения, НПВП, АПФ. ингибиторы, бета-адреноблокаторы) или сопутствующие заболевания (например, астма, инфекция, мастоцитоз).
Хронические желудочно-кишечные симптомы (например, вздутие живота или боль) редко возникают из-за IgE-опосредованной пищевой аллергии, хотя такие симптомы довольно часто встречаются у людей с аллергией на альфа-галлоны. Некоторые пищевые аллергены печально известны непостоянными реакциями после приема внутрь, что отражает их уязвимость при приготовлении пищи, желудочной кислоте или пищеварительных ферментах. К ним относятся перекрестно реактивные с пыльцой молекулы аллергенов фруктов и орехов, такие как профилины и протеины протеиназы-10 (PR-10), хотя более стабильные белки переноса липидов (БПЛ) обычно вызывают симптомы синдрома оральной аллергии с большинством воздействий.Химия приготовления пищи может также учитывать различные реакции после воздействия, такие как нерастворимая молекула в пшенице, омега-5-глиадин.
Аллергия на яд насекомых
Системная реакция на укус насекомого является показанием для тестирования на IgE-антитела, специфичные для яда перепончатокрылых. Существует ограниченное количество ядов перепончатокрылых, для которых обычно доступны тесты на специфические IgE-антитела. В контексте Австралии релевантными тестами являются специфические IgE для яда медоносной пчелы ( Apis mellifera ), яда бумажной осы ( Pollistes spp ), осы обыкновенной ( Vespula spp ) Fire Ant (экстракт аллергена всего тела) и муравей-прыгун ( Myrmecia pilosula ).Тестирование на специфические IgE-антитела прыгуна не было коммерческим и использует индивидуальный метод. IgE-антитела, распознающие эти яды, относительно распространены в нормальной популяции и, как и другие тесты на специфические IgE-антитела, прогностическая ценность зависит от анамнеза, предполагающего IgE-опосредованную аллергию на укусы соответствующих насекомых. У муравьев мощные челюсти с болезненным укусом, а у некоторых есть жало, которое они активируют после захвата своей цели. Слюна комаров содержит множество аллергенных молекул, некоторые из которых перекрестно реагируют с пылевым клещом, мошками, москитами, клопами и чесоткой.Экстракты всего тела иногда полезны как для диагностики, так и для иммунотерапии при сложной сенсибилизации комаров. Большие местные реакции на укусы насекомых довольно распространены, и только у небольшого количества таких пациентов развивается системная аллергия на родственный яд.
Бактериальная и грибковая аллергия, колонизирующая кожу
Люди с тяжелой экземой часто колонизируются Staphylococcus aureus , Malassezia , Candida и Trichophyton .Уровень специфического IgE к этим агентам может помочь в стратегиях лечения. Реагенты для кожных тестов доступны только для Candida .
In vivo тесты на специфические антитела IgEКожный укол
Кожные прик-тесты — это давно зарекомендовавший себя чувствительный метод выявления аллерген-специфических IgE. Метод включает нанесение капель раствора, содержащего аллергены, на кожу (обычно на предплечье), при этом через капли проводят поверхностные кожные уколы, вводя небольшое количество аллергенов в эпидермис.Это позволяет аллергену получить доступ к специфическому IgE на поверхности тучных клеток кожи.
Если присутствует IgE, специфичный для определенного аллергена, это приводит к местной дегрануляции тучных клеток с высвобождением гистамина и других медиаторов воспаления и быстрым появлением волдыря и обострения. Реакция на волдыри измеряется примерно через 15 минут после укола и дает полуколичественную оценку специфического IgE для каждого аллергена. Таким образом, результаты доступны сразу после завершения процедуры тестирования.
Поскольку метод зависит от высвобождения гистамина из тучных клеток кожи, лекарства, которые действуют как антагонисты h2-рецепторов, мешают тесту (например, антигистаминные препараты (часто содержащиеся в средствах от простуды и гриппа), трициклические и тетрациклические антидепрессанты и фенотиазины) .
Чаще всего используются стандартизированные коммерческие экстракты аллергенов, но этот метод можно адаптировать для использования свежих, замороженных и сушеных пищевых продуктов и сырых суспензий аллергенов окружающей среды. Для некоторых аллергенов (например,грамм. фрукты), клинически значимые аллергены плохо представлены в доступных коммерческих экстрактах аллергенов, и может потребоваться укол с использованием свежих продуктов. Метод имеет преимущества высокой чувствительности, низкой стоимости, быстрых результатов и возможности экономичного тестирования на реактивность к широкому спектру аллергенов одновременно.
Кроме того, кожные прик-тесты выявляют связанные с клетками антитела IgE, которые участвуют в аллергических реакциях, хотя отбирается только небольшая подгруппа кожных эффекторных клеток, и, таким образом, ответы не обязательно коррелируют с реакциями на воздействие аллергена в других местах.К недостаткам относятся ложноположительные ответы, плохая линейность ответов по сравнению с тестом in vitro и необходимость контакта пациента с аллергеном.
Ложноотрицательные результаты могут возникать из-за недостаточной репрезентативности некоторых индивидуальных молекул аллергена из-за лабильности или недостаточной растворимости.
Хотя кожный укол относительно безопасен, для его интерпретации требуется опытный оператор, и он должен проводиться на нормальной здоровой коже, что ограничивает его использование при диффузных дерматологических состояниях.Дермографизм также может искажать результаты, и тестирование всегда проводится как с отрицательным контролем (с помощью которого можно выявить дермографизм), так и с положительным (обычно гистаминовым) контролем, в основном для выявления помех от лекарств.
Иногда возникают системные реакции, хотя анафилаксия встречается крайне редко. Поэтому важно, чтобы кожные уколы проводились персоналом, компетентным в лечении анафилаксии, и в учреждениях, оборудованных для такого лечения.
Внутрикожное тестирование
Внутрикожное тестирование включает внутрикожную инъекцию разбавленных растворов аллергенов.Хотя он более чувствителен, чем кожный укол, и может обнаруживать сенсибилизацию к аллергену у людей, у которых кожный укол на этот аллерген отрицательный, он с большей вероятностью дает ложноположительные результаты и имеет более высокий потенциал, чем кожные уколы для системных аллергические реакции, в том числе анафилаксия.
Следовательно, его лучше всего проводить в специализированных учреждениях, где имеются соответствующие ресурсы для лечения анафилаксии. Основное применение внутрикожных тестов в Австралии — это исследование лекарственной аллергии и аллергии на яд перепончатокрылых.Требования к тестам и вмешательство лекарственных средств аналогичны требованиям к тестам на кожный укол.
Устные пищевые вызовы
Кожные прик-тесты и измерение специфического IgE для пищевой аллергии дают большое количество ложноположительных результатов, которые не коррелируют с клиническими симптомами после приема пищи. Такие ложноположительные результаты часто более распространены, чем истинно положительные. Таким образом, «золотой стандарт» метода диагностики пищевой аллергии — это контролируемая инкрементальная пероральная пища с подозрительной пищей.
Провокационные тесты на наркотики
Кожные прик-тесты и внутрикожные тесты на IgE-опосредованную лекарственную аллергию валидированы только для нескольких лекарств, и даже в этом случае чувствительность для выявления лекарственной аллергии низкая. Поэтому за отрицательными результатами внутрикожного теста обычно следует тест на провокацию препарата, обычно при пероральном введении.
Требования к тестам на провокацию пищевых продуктов и наркотиков
Эти тесты занимают много времени, трудоемки и связаны со значительным риском системных аллергических реакций, включая анафилаксию.Следовательно, они должны выполняться только опытными клиницистами в учреждениях, имеющих реанимационное оборудование.
Провокационные тесты на аэроаллергены
Кожные прик-тесты и измерение специфических IgE в контексте аллергического ринита также дают много ложноположительных результатов, и были разработаны различные методы для оценки функционального эффекта вдыхаемых аллергенов в этих условиях. К ним относятся носовые провокационные тесты, специфическая ингаляционная проба и использование экологических камер.
Такие методы не стандартизированы, требуют специального опыта и специального оборудования, отнимают много времени и несут значительный риск тяжелого бронхоспазма. Поэтому их использование в основном ограничено исследованиями, хотя в медицине труда используются специальные ингаляционные препараты для исследования астмы, вызванной рабочим местом.
In vitro тесты на специфические антитела IgEРегулярное измерение циркулирующих аллергенспецифических антител IgE в сыворотке крови пациентов первоначально проводилось с использованием тестов радиоаллерго-сорбентов (RAST), в которых использовался метод обнаружения радиоизотопов.Это было отменено в течение многих лет, и теперь обнаружение осуществляется с использованием методов на основе ферментов и флуоресценции, но номенклатура RAST для таких тестов сохранилась.
В используемых методах используются аллергены или смеси аллергенов, связанные с твердофазной подложкой. Они инкубируются с сывороткой пациента, позволяя свободному специфическому IgE связываться с аллергеном на твердой матрице. Затем его промывают для удаления несвязанного IgE, и второе меченое анти-IgE антитело используют для обнаружения связанного IgE.Эти методы являются надежными и полностью количественными. Чувствительность определения специфических IgE может быть ниже, чем у кожных тестов или внутрикожных тестов для некоторых аллергенов, в то время как для других аллергенов они могут быть более чувствительными. Эти методы обеспечивают линейное количественное определение в гораздо более широком диапазоне, чем кожные уколы. В отличие от кожных тестов и внутрикожных тестов, эти методы обнаруживают свободный специфический IgE, а не фракцию, связанную с тучными клетками, и предполагается, что они пропорциональны.
Эти методы in vitro имеют несколько преимуществ перед кожными уколами:
- Пациент не подвергается воздействию аллергена, что предотвращает любую вероятность аллергических реакций во время тестирования.
- Нет никаких помех из-за того, что пациент принимает антигистаминные или другие лекарства.
- Тесты не противопоказаны при наличии диффузного дерматологического заболевания или не связаны с дермографизмом.
- Стандартизация тест-систем и количественного анализа позволяет проводить более надежное сравнение у отдельного человека во времени, а также между местами проведения тестирования.
- Specific IgE можно оценить на широкий спектр аллергенов в одном образце крови, и доступно более обширное меню тестов.
К недостаткам можно отнести:
- Необходимость венепункции, которая может быть нежелательной у маленьких детей.
- По сравнению с кожными уколами, получение результатов происходит с некоторой задержкой.
- Тесты с использованием смесей аллергенов могут давать вводящие в заблуждение результаты, поскольку количество любого отдельного аллергена в смеси может быть ограниченным (что приводит к связыванию только части специфического IgE для этого аллергена в сыворотке исследуемого пациента и дает низкий или отрицательный результат ) или, альтернативно, ложноположительные результаты могут иметь место, когда сыворотка пациента содержит низкие уровни специфических антител IgE, распознающих несколько компонентов смеси.
- Ограничение количества аллергена также может привести к ложно заниженным результатам для аллергенов, которые плохо представлены в экстракте аллергена, используемом в анализе.
- У некоторых людей есть антитела IgE к непатологическим перекрестно-реактивным детерминантам углеводов (CCD), что приводит к ложноположительным результатам.
- IgG-антитела к аллергену, особенно когда они присутствуют в высоком титре (например, обнаруживаются у пациентов с иммунотерапией аллергеном), могут конкурировать с антителами IgE за связывание с аллергеном, что приводит к ложно заниженным результатам для специфического IgE.
Роль общего IgE
Уровни общего (свободного) IgE в сыворотке крови в нормальной популяции имеют логарифмически нормальное распределение (т. Е. Логарифмическое преобразование дает распределение по Гауссу). Геометрические средние показывают значительные различия в зависимости от возраста, пола, количества паразитов и географического положения и выше у атопических популяций. Учитывая это различие, референсные интервалы и пороговые значения в идеале должны быть установлены для местного населения и должны быть привязаны к возрастному диапазону.Однако это случается редко, поскольку большинство лабораторий сообщают референсные интервалы, указанные производителем анализа, которые часто основаны на данных десятилетней давности, основанных на подмножествах одной географически ограниченной популяции.
Если выбраны оптимальные пороговые значения для местных популяций, существует умеренная специфичность (> 70%) для выявления атопии, при этом высокие значения общего IgE связаны с атопией. Однако существует низкая чувствительность, и поэтому низкие значения общего IgE плохо исключают атопию, если не выбраны пороговые значения, которые находятся около или ниже медианы популяции, что ограничивает полезность.
Благодаря логарифмически нормальному распределению очень высокие уровни общего IgE могут быть обнаружены у значительной части пациентов с атопией, особенно с атопической экземой. Мониторинг общего IgE полезен, когда пациенты получают иммуносупрессивную терапию от тяжелой экземы. Тем не менее, определение общего IgE может быть полезно при интерпретации специфических тестов на IgE (см. Ниже).
Чрезвычайно высокие уровни общего IgE обнаруживаются при миеломе IgE, очень редком подтипе миеломы. Когда такие уровни очевидны, в лаборатории целесообразно провести электрофорез сыворотки с иммунофиксацией на IgE, что обычно не включается в стандартные протоколы иммунофиксации.
Индекс специфического IgE (отношение специфического IgE к общему IgE)
Не существует международно признанных стандартов калибровки специфических антител IgE, которые обычно измеряются в произвольных единицах. Однако существует официальный стандарт ВОЗ для общего IgE, и эталонная кривая, откалиброванная по этому стандарту, обычно включается в каждый цикл анализа специфического IgE, что позволяет преобразовывать сигналы измерения для конкретных антител IgE в стандартизованные единицы IgE (выраженные в kU / L).Это известно как гетерологичная калибровка и предполагает, что сила связывания аллергена для специфического IgE аналогична силе связывания между анти-IgE-антителами и общим IgE, используемой для построения калибровочной кривой. Хотя это приводит к ошибке, она обычно составляет менее 10%, если методы, используемые для анализа специфического и общего IgE, сопоставимы. Это позволяет рассчитать соотношение специфического IgE к общему IgE, также известное как антитело-специфическая активность или специфический индекс IgE, что может улучшить интерпретацию результатов.
Это особенно полезно для интерпретации специфических уровней IgE у пациентов с очень низким уровнем общего IgE, у неатопических пациентов с IgE-сенсибилизацией к определенным аллергенам, таким как яды перепончатокрылых или профессиональные аллергены, или у пациентов с чрезвычайно высокими уровнями общего IgE. (например, как при атопическом дерматите). Было продемонстрировано, что индекс специфического IgE в сыворотке отражается в наблюдаемом соотношении связанных с эффекторными клетками, и если специфический IgE выражается в виде отношения, это позволяет нормализовать значения специфических IgE к общему IgE отдельного пациента.Это приводит к лучшему согласованию между определенным уровнем IgE и другими тестами на сенсибилизацию IgE, такими как кожные прик-тесты и тест активации базофилов. Индекс специфического IgE также может иметь прогностическое значение в отношении результата иммунотерапии аллергеном.
Определение специфических антител IgE к экстрактам аллергенов
Большинство тестов in vitro на специфических IgE используют стандартизованные водные экстракты макромолекул, полученных из отдельных пищевых продуктов, ингалянтов (например, пыльцы, клещей, эпителия животных, плесени) или аллергенов окружающей среды (например, латекса).Такие экстракты аллергенов содержат тысячи различных макромолекул, и, несмотря на все попытки стандартизации, некоторые молекулы аллергенов могут плохо представлены в экстрактах, и состав варьируется от производителя и даже от партии к партии. Доступны сотни аллергенов, но из-за ограничений по стоимости и полезности только часть из них обычно доступна в испытательных лабораториях. Как и экстракты аллергенов, используемые для кожных тестов, тесты RAST с использованием экстрактов аллергенов могут обнаруживать антитела IgE к перекрестно-реактивным детерминантам, которые могут не иметь клинической корреляции и, следовательно, давать ложноположительные результаты.
Выбор аллерген-специфического IgE для тестирования во всех случаях должен определяться тщательным клиническим анамнезом. Обе тест-системы in vitro, и in vivo могут дополнять друг друга при диагностике аллергии.
Измерение специфических антител IgE к молекулам аллергена (компоненты аллергена, отдельные аллергены или диагностика компонентов) в одноплексных анализах
В последние годы было идентифицировано множество отдельных компонентов молекулярных аллергенов, которые распознаются антителами IgE у пациентов с аллергией.Это позволило идентифицировать доминирующие компоненты аллергена, которые обычно распознаются антителами IgE от пациентов с аллергией, а также охарактеризовать физико-химические свойства отдельных компонентов аллергена.
Некоторые из этих компонентов аллергенов теперь доступны в коммерческих тестах на специфические антитела IgE. Некоторые из них очищены из природных источников, когда очищенный продукт обычно содержит несколько встречающихся в природе изоформ соответствующего аллергена и обычно гликозилирован.
Хотя это означает, что очищенные компоненты содержат ряд эпитопов, которые могут связываться со специфическим IgE от сенсибилизированных пациентов, определенные N-гликановые углеводы (CCD, перекрестно-реактивные углеводные детерминанты), присутствующие в таких препаратах, могут приводить к связыванию перекрестно-реактивных IgE-антител. , который обычно не имеет клинического значения и дает ложноположительные результаты. Кроме того, некоторые компоненты аллергенов присутствуют в очень малых количествах в естественном источнике аллергенов, что очень затрудняет очистку от примесей.Эти трудности привели к все более широкому использованию рекомбинантных аллергенов в виде отдельных белковых молекул, продуцируемых в Escherichia coli , где гликозилирование не происходит и где белок может продуцироваться в больших количествах. Хотя это позволяет обойти проблему CCD, он обеспечивает компонент аллергена, в котором отсутствуют естественные вариантные изоформы и могут не быть все эпитопы, распознаваемые специфическим IgE в сыворотке крови пациентов.
Измерение специфических антител IgE к отдельным компонентам аллергена может быть полезно по следующим причинам:
- Аналитическая чувствительность может быть увеличена, особенно когда важные аллергены плохо представлены в экстрактах аллергенов или нестабильны в экстрактах.
- Аналитическая специфичность может быть увеличена, особенно когда специфические антитела IgE к компоненту аллергена предоставляют информацию, относящуюся к стратификации риска (например, при пищевой аллергии), перекрестной реактивности на аллергены из других источников или первичной (видоспецифичной) сенсибилизации.
Однако успешное использование этих тестов требует тщательного выбора аллергенов, используемых для специфического тестирования IgE, на основе индивидуального анамнеза пациента, результатов тестов с использованием сырых экстрактов аллергенов и знания компонентов аллергена, доступных для тестирования.
При аллергии на латекс тестирование на специфический IgE к ряду компонентов латексных аллергенов обеспечивает более чувствительные средства обнаружения сенсибилизации, чем другие подходы, а также может предоставить информацию об относительном риске.
При пищевой аллергии сенсибилизация к определенным компонентам аллергена может быть связана с повышенным или пониженным относительным риском серьезных реакций на пищу, из которой она получена (например, несколько компонентов аллергена арахиса), может идентифицировать повышенный риск от приготовленных версий пищи (е.грамм. овомукоид-специфический IgE при аллергии на яйца) или может быть полезен для выявления сенсибилизации к компонентам аллергена, участвующим в кофактор-зависимой пищевой аллергии. Однако невозможно сделать надежный прогноз будущей переносимости рассматриваемого продукта питания только на основе этих тестов. Еще раз, актуальность зависит от соответствующих симптомов в анамнезе пациента или результатов тестов на провокацию аллергенов.
Когда симптомы возникают при употреблении нескольких, казалось бы, не связанных между собой растительных пищевых продуктов, особенно в контексте аллергии на пыльцу или латекс, предполагается возможность сенсибилизации к перекрестно-реактивным белкам, что может быть подтверждено путем измерения специфических антител IgE к компонентам потенциальных перекрестно-реактивных аллергенов. .
В случае респираторной аллергии сенсибилизация к отдельным компонентам пыльцы-аллергена полезна для выявления ответов на перекрестно-реактивные компоненты аллергена, которые обычно не коррелируют с респираторными симптомами, или видоспецифическими компонентами, которые более актуальны для болезни, и это может в некоторых ситуациях сообщают о выборе аллергенов, используемых в иммунотерапии аллергенами. В контексте Австралии полезность анализа реактивности травы и пыльцы таким способом ограничена из-за высокой распространенности пыльцы субтропических трав, таких как трава Бермудских островов или трава Баия, в более теплых местах, для которых доступен только один компонент аллергена для Бермудских островов. трава (Cyn d 1) и отсутствует для травы Баия.Более того, в отличие от Европы, ни один из экстрактов аллергенов, используемых для иммунотерапии пыльцой в Австралии, не дает информации о представлении конкретных компонентов аллергена в экстрактах.
Также следует иметь в виду, что при запросе тестов RAST для компонентов аллергенов тестовые реагенты для этих тестов намного дороже, чем те, которые используются для сырых экстрактов аллергенов. Это может привести к значительным расходам из собственного кармана для пациента, и такие тесты лучше всего использовать разумно, в каждом конкретном случае, чтобы ответить на конкретные вопросы.
Применение кожных прик-тестов и Singleplex RAST-тестов для исследования аллергииПоскольку определение аллерген-специфических IgE часто не имеет клинического значения, текущие руководящие принципы не рекомендуют случайный скрининг пациентов на IgE-опосредованную сенсибилизацию, поскольку количество положительных результатов намного превышает количество клинически значимых аллергий.
Вместо этого рекомендуется, чтобы при выборе диагностических тестов руководствовались клиническими симптомами.В первую очередь собирается тщательный и исчерпывающий анамнез, который используется для выбора экстрактов аллергенов для кожных тестов, RAST-тестирования или того и другого. Обычно это приводит к одному из двух клинических сценариев:
- Ограниченное количество положительных результатов сенсибилизации на основе экстракта аллергена.
Когда один или только несколько положительных результатов получены с помощью кожных прик-тестов, внутрикожных тестов или RAST-тестов на ингаляционные аллергены или выбранные продукты, и это коррелирует с анамнезом, аналитическая специфичность тестов на основе экстракта аллергена может быть достаточной для выявления или исключите клинически значимый аллерген, и дальнейшее тестирование не потребуется.Исключением являются потенциально ложноотрицательные тесты на сенсибилизацию к недостаточно представленным или нестабильным аллергенам, что особенно актуально для определенных пищевых продуктов, когда может потребоваться пероральная пища для исключения пищи как триггера симптомов.
- Результаты сенсибилизации на основе множественных экстрактов аллергенов.
Чаще множественные положительные тесты получают с экстрактами аллергенов, что указывает на перекрестно-реактивные специфические антитела IgE.В этом контексте дальнейшее тестирование специфических IgE с использованием компонентов аллергенов может предоставить полезную дополнительную информацию. Это требует знания компонентов аллергена, которые могут быть полезны в дальнейших исследованиях. Их подробное обсуждение выходит за рамки данной статьи. Ниже приведены несколько примеров сценариев, в которых такое расследование полезно.
- Сенсибилизация к нескольким неродственным видам пыльцы.
В этом контексте проверка сенсибилизации к перекрестно-реактивным «паналлергенам» и видоспецифическим «маркерным» аллергенам позволяет различать подлинную сенсибилизацию и перекрестную реактивность.Это может быть полезно при выборе экстракта аллергена, используемого для иммунотерапии.
- Множественная сенсибилизация к разным пушистым зверям.
Измерение специфических IgE-антител к компонентам аллергенов животных может идентифицировать ответы на перекрестно-реактивные компоненты в отличие от множественных видоспецифичных сенсибилизаций.
- Симптомы возникают в ответ на употребление нескольких несвязанных растительных продуктов из-за сенсибилизации к перекрестно-реактивным паналлергенам.
В этом сценарии определенные группы продуктов, вызывающих симптомы, могут указывать на то, какой класс паналлергенов может быть задействован. Специфический тест на IgE с использованием примеров каждого класса может подтвердить сенсибилизацию и может быть полезен для стратификации риска: например, сенсибилизация к кластеру Bet-v1 и группам профилина обычно связана с легкими симптомами «синдрома оральной аллергии», которые часто отсутствуют в соответствующих случаях. продукты готовятся, так как аллергены неустойчивы к нагреванию и пищеварению.С другой стороны, сенсибилизация к группе белков-переносчиков липидов (LTP) может быть связана с более серьезными симптомами, которые могут усугубляться кофакторами, такими как упражнения.
- Тяжелые реакции на некоторые растительные продукты.
Когда возникли тяжелые реакции на прием растительных продуктов, таких как арахис, соя, орехи и семена, и обнаружены множественные положительные сенсибилизации с использованием тестов на специфический IgE с использованием экстрактов аллергенов, оценка специфических IgE для компонентов аллергена может помочь выявить повышенную сенсибилизацию. -рисковые, видоспецифические компоненты пищевых аллергенов, устойчивые к нагреванию и пищеварению, и различают их от сенсибилизации к аллергенам с низким риском, низким содержанием или нестабильным нагреванием и пищеварению.Эта информация полезна для стратификации риска.
- Системные реакции на укусы перепончатокрылых.
Когда возникает системная реакция на укус перепончатокрылых, сенсибилизация может быть обнаружена более чем к одному виду насекомых с помощью тестов на специфические антитела IgE с использованием экстрактов ядовитых аллергенов. Определение сенсибилизации к определенным компонентам ядовитых аллергенов может помочь различить истинную сенсибилизацию к одному из видов и перекрестную реактивность.Это может быть полезно при выборе наиболее подходящего экстракта аллергена для иммунотерапии, а также может определить сенсибилизацию к перекрестно-реактивным компонентам (например, CCD), которые не связаны с клинической аллергией, но которые вызывают положительные тестовые ответы с использованием экстрактов аллергенов.
Измерение специфических антител IgE к большому количеству компонентов аллергенов в мультиплексных анализах Стали доступны мультиплексные анализы, которые позволяют определять специфическую IgE-сенсибилизацию к большому количеству компонентов аллергена (например,грамм. Тест Immunocap ISAC для 115 компонентов аллергенов и тесты Allergy Explorer MacroDXTM).
Скрининг на сенсибилизацию с использованием мультиплексного тестирования независимо от истории болезни не имеет большого клинического значения по следующим причинам:
- В этих мультиплексных анализах присутствует только ограниченное количество компонентов аллергена по сравнению со всем «аллергомом».
- Мультиплексные тесты дороги и дают много информации, требующей тщательной интерпретации.
- Мультиплексные тесты часто менее чувствительны, чем одиночные тесты RAST с использованием экстрактов аллергенов или выбранных компонентов аллергенов.
- Диапазон тестируемых аллергенов зависит от наличия аллергенов в массиве.
- Количество положительных IgE-сенсибилизаций, обнаруженных на таких наборах, может превышать количество клинически значимых аллергий, что дает большую часть положительных результатов тестов, которые не имеют клинического значения.
Однако целевое использование такого мультиплексного тестирования может быть полезным в определенных ситуациях.Различные клинические сценарии, в которых мультиплексное тестирование может оказаться полезным, а может и не оказаться полезным, приведены в следующей таблице.
| Зеленый — рекомендуется тест ISAC | Оранжевый — рассмотрите другие исследования перед тестом ISAC | Красный — тест ISAC не рекомендуется |
Исследование синдрома оральной аллергии, вызванного перекрестной реакцией между пыльцой и пищевыми аллергенами растений | Анафилаксия Существует ли предположительный триггер пищевого или ядовитого / укусного аллергена, который можно измерить с помощью специфических IgE / RAST? | Подозрение на лекарственную аллергию — в тесте ISAC лекарства не тестируются. |
Исследование потенциально перекрестно-реактивных аллергенов у полиаллергического пациента для определения термолабильной и нелабильной реактивности аллергена для определения риска системной реактивности | Астма Проходили ли у пациента измерения RAST / специфического IgE для общих ингаляционных аллергенов? (например, клещ домашней пыли; пыльца трав, перхоть животных, плесень) | Подозрение на химическую чувствительность пищевых продуктов — это не механизм антител IgE. |
Отмена маркировки аллергии у детей или взрослых на строго ограничительных диетах | Подозрение на пищевую аллергию Существует ли подозреваемый триггер пищевого аллергена, который можно измерить с помощью специфических IgE / RAST? | Оценка потенциальных ядов, вызывающих аллергию у жалящих насекомых, больше не включена в ISAC. |
Обследование пациента с анафилаксией по неизвестным триггерам при исчерпании других тестов | Подозрение на аллергию на мясо млекопитающих Рассмотрите возможность измерения специфического IgE к альфа-галлонам и молоку, говядине, баранине и свинине. | Диагностика или оценка развития аллергии на отдельные распространенные пищевые аллергены, например молоко, арахис, яйцо. Предпочтительно измерение специфического IgE. |
Детальная оценка известного полиаллергического пациента | Атопический дерматит — для исследования аллергических влияний. Рассмотрите возможность измерения RAST / специфического IgE для общих ингаляционных аллергенов, колонизаторов кожи и избранных пищевых продуктов |
Тест активации базофилов (BAT) — это функциональный тест, напоминающий провокационный тест in vitro .Как и тучные клетки, базофилы имеют на своей поверхности рецепторы с высоким сродством, которые связывают IgE (FcεR1), и перекрестное связывание этого поверхностно-связанного IgE аллергеном приводит к дегрануляции базофила с высвобождением гистамина и других медиаторов воспаления.
В отличие от тучных клеток, базофилы присутствуют в периферической крови, период полувыведения которых составляет около недели. Гранулы базофилов содержат CD63 на своей внутренней поверхности, и когда происходит дегрануляция базофила, CD63 перемещается на клеточную мембрану, действуя как удобный маркер активации, который может быть обнаружен с помощью проточной цитометрии.Были охарактеризованы и другие маркеры активации (например, CD203c), но CD63 является лучшим клинически подтвержденным маркером.
Для проведения НИМ у пациента берут периферическую кровь и инкубируют в присутствии различных концентраций аллергена. Затем используют проточную цитометрию цельной крови для идентификации фракции базофилов и той их фракции, которая является CD63-положительной при каждой концентрации аллергена. Это позволяет определить максимальный ответ (реактивность базофилов) и концентрацию аллергена, которая дает полумаксимальный ответ (чувствительность базофилов).
В идеале кровь должна быть свежей, но ее можно использовать в течение 24 часов после сбора для документирования сенсибилизации к аллергену, хотя реактивность базофилов может значительно ухудшиться за это время. Желательно, чтобы кровь собиралась в течение одного года после последнего контакта пациента с тестируемым аллергеном, поскольку сенсибилизированные базофилы со временем уменьшаются, особенно для лекарств.
BAT были использованы для определения ответов на интактные ингаляционные аллергены, пищевые аллергены, яды перепончатокрылых и различные лекарства, и в целом они лучше коррелируют с клиническими реакциями, чем простое обнаружение IgE-сенсибилизации.При пищевой аллергии потребность в пероральном приеме пищи значительно снизилась благодаря использованию BAT в некоторых исследованиях. BAT также можно использовать с компонентами аллергенов, что в некоторых исследованиях идеально коррелировало с результатами исследования Oral Food Challenge.
В случае лекарственной аллергии было продемонстрировано, что НИМ обладают прогностической ценностью для клинических реакций на лекарства при отсутствии других методов исследования, кроме провокационного тестирования.
Модифицированные BAT с использованием крови несенсибилизированных доноров, инкубированных с сыворотками пациентов, были использованы для исследования аутореактивности при хронической крапивнице, а подавление базофильных ответов было использовано для мониторинга реакции пациентов на иммунотерапию аллергенами.
Таким образом, кажется, что НИМ являются многообещающим инструментом для исследования аллергии. Однако в настоящее время BAT обычно не доступны в Австралии по ряду причин, включая значительную стоимость таких тестов (которые не подлежат льготам по программе Medicare), потребность в свежей крови для анализов, отбор образцов базофилов пациента в течение одного года с момента последнего воздействия. , отсутствие хорошо охарактеризованных источников аллергенов и отсутствие текущей стандартизации тестов.
Дополнительные тесты при подозрении на аллергиюКоличество эозинофилов
Повышенное количество эозинофилов — это относительно неспецифическая находка.В Австралии наиболее частой причиной эозинофилии является атопия, но с эозинофилией может быть связан широкий спектр других состояний, включая паразитозы (как эндопаразиты, так и эктопаразиты, такие как чесотка), различные аутоиммунные заболевания, неоплазия, астма и ряд эозинофильных синдромов. Их обсуждение выходит за рамки данной статьи.
Эозинофильный катионный белок (ECP)
Эозинофильный катионный белок (ECP) продуцируется активированными эозинофилами.Высокие уровни ECP возникают при большей активации эозинофилов, например, при грибковых заболеваниях верхних и нижних дыхательных путей, эозинофильном эзофагите, астме и первичных гиперэозинофильных расстройствах.
Триптаза сыворотки
Триптаза — это фермент, присутствующий в гранулах тучных клеток и высвобождающийся во время дегрануляции тучных клеток. Во время анафилаксии уровни в сыворотке повышаются, достигая максимальной концентрации через один-два часа после анафилаксии и возвращаясь к исходному уровню в течение шести часов.Наблюдение за временным курсом триптазы после появления симптомов может помочь отличить анафилаксию от других причин имеющихся симптомов. В этом контексте резко повышенный уровень триптазы определяется как уровень, превышающий: 1,2 x исходный уровень триптазы (мкг / л) + 2 мкг / л
Исходная триптаза является маркером количества тучных клеток и повышается при мастоцитозе, что может привести к тяжелой анафилаксии в ответ на различные лекарства и укусы насекомых, а также создать риск остеопороза.При обнаружении повышенного уровня триптазы следует периодически проверять и обследовать костный мозг, если исходный уровень превышает 20 мкг / л. Аллергические люди с повышенным исходным уровнем триптазы могут быть восприимчивы к относительно более тяжелым реакциям на укусы перепончатокрылых, а также к определенным пищевым и лекарственным аллергиям.
© ASCIA 2020
ASCIA — это ведущая профессиональная организация специалистов по клинической иммунологии / аллергии в Австралии и Новой Зеландии.
РесурсыASCIA основаны на опубликованной литературе и обзорах экспертов, однако они не предназначены для замены медицинских рекомендаций.Этот ресурс был разработан ASCIA независимо. Несмотря на то, что компания Novartis предоставила образовательный грант в помощь первоначальному развитию этого ресурса, на его содержание не влияют никакие коммерческие организации.
Для получения дополнительной информации посетите www.allergy.org.au
Чтобы сделать пожертвование на исследования иммунологии / аллергии, перейдите на сайт www.allergyimmunology.org.au
Содержание обновлено декабрь 2020 г.
Аллергический контактный дерматит на перчатки из синтетического каучука: изменение тенденций в реакциях патч-тестов на ускорители | Аллергия и клиническая иммунология | JAMA дерматология
Фон Резиновые перчатки — одна из наиболее частых причин профессионального аллергического контактного дерматита, особенно у медицинских работников.
Наблюдения Мы описываем 23 пациента с аллергическим контактным дерматитом, вызванным резиновыми ускорителями в резиновых перчатках, некоторые с диссеминированным дерматитом, пролеченных в течение 2-летнего периода. У троих была IgE-опосредованная аллергия на латекс. Шестнадцать были медицинскими работниками из одного учреждения, чей дерматит был временно связан с переходом на перчатки, безопасные для латекса. У каждого из них была положительная реакция на 1 или более ускорителей каучука, включая карбаматы, тиурамы, 2-меркаптобензотиазол и 1,3-дифенилгуанидин.Химический анализ 6 образцов перчаток выявил 2-меркаптобензотиазол в 4 и диэтилдитиокарбамат цинка в 1. Имелись несоответствия между результатами патч-тестов для химикатов для перчаток и образцами перчаток, а также между имеющейся информацией о химических веществах, используемых при производстве перчаток, и химическими веществами, обнаруженными во время анализа перчаток. Хотя эти факторы могут затруднить поиск виновных и альтернативные перчатки, дерматит исчез у каждого из 9 пациентов с последующими данными, и для которых были предоставлены альтернативные перчатки на основе опубликованной информации о составе перчаток.
Выводы Аллергический контактный дерматит из-за перчаток из синтетической резины возникает даже при использовании безопасных для латекса изделий. Для предотвращения и лечения аллергического контактного дерматита необходимы дополнительные знания о химических веществах, содержащихся в этих перчатках, воздействию которых подвергается кожа во время использования.
Более 4000 химических веществ в окружающей среде были идентифицированы как контактные аллергены. 1 Из них химические вещества для резиновых перчаток являются одной из наиболее частых причин аллергического контактного дерматита (ACD) у медицинских работников, обычно в результате частого использования перчаток. 2 , 3 Количество резиновых перчаток, используемых в здравоохранении США, резко увеличилось за последние 30 лет. Контактная аллергия на резиновые перчатки в первую очередь вызвана ускорителями, добавленными для ускорения вулканизации резины, включая карбаматы, тиурамы, 2-меркаптобензотиазол (MBT) и 1,3-дифенилгуанидин (DPG). Это также может быть вызвано антиоксидантами, предотвращающими порчу резины, такими как химические вещества из черной резиновой смеси ( p -фенилендиамины). Контактную аллергию следует подозревать у любого пациента, который носит резиновые перчатки и имеет диффузный или очаговый дерматит на тыльной поверхности кистей (кожа над пястно-фаланговыми суставами, тенаром и гипотенаром), запястьях и дистальных отделах предплечий. 4 Однако у многих пациентов наблюдаются неспецифические паттерны дерматита рук, диагноз которых не может быть поставлен без патч-тестирования. 4
В 1996 году наша группа описала 44 пациента с аллергией на латекс натурального каучука (NRL), в основном вызванной перчатками, из которых 36 имели дерматит на руке и 26 имели соответствующие положительные реакции на пластырь. 5 В больницах США произошел переход от использования порошковых исследовательских перчаток NRL и хирургических перчаток к использованию неопудренных и синтетических перчаток NRL (Таблица 1).В то же время количество случаев аллергии, опосредованной IgE NRL типа 1, резко снизилось. 6 В связи с недавним обязательным переходом на синтетические перчатки в одном учреждении, в основном от одного поставщика, мы увидели очевидный рост числа сотрудников, сообщающих о предполагаемых кожных реакциях на перчатки. По-видимому, наблюдается смещение тенденции контактной аллергии типа 4 на ускорители резиновых перчаток, состоящие только из тиурамов, на комбинацию карбаматов, тиурамов и DPG, что указывает на то, что уровни карбамата и DPG в определенных марках и типах обычно используемых перчаток высоки.В этом ретроспективном обзоре медицинских карт и анализе перчаток, одобренном наблюдательным советом учреждения Cleveland Clinic, мы сообщаем о 23 случаях ACD на ускорителях в перчатках из синтетического каучука с 1 мая 2007 г. по 31 мая 2009 г. Наши результаты предоставляют информацию отдельным лицам, особенно медицинских работников, выясняя, какие типы перчаток с большей вероятностью вызывают ACD, и могут рекомендовать избегать использования этих перчаток и использовать альтернативы с меньшей чувствительностью.
Таблица 1.
Фактическая доля рынка больниц в США для осмотров и хирургических перчаток с 1994 по 2008 гг. a
С 1 мая 2007 г. по 31 мая 2009 г. в общей сложности 626 пациентов с подозрением на ACD прошли патч-тестирование в отделении дерматологии клиники Кливленда, из которых 37 были идентифицированы нашей базой данных патч-тестов как имеющие положительные реакции патч-теста. к одному или нескольким химическим веществам для резиныУ 23 из 37 обнаружен первичный дерматит кисти / запястья из-за актуальной в настоящее время контактной аллергии на одно или несколько химических веществ в резиновых перчатках, которые они носили. Данные, зарегистрированные в отношении этих 23 человек, включали демографические данные пациентов; личный анамнез атопии; Аллергия типа 1 NRL; локализации, времени и продолжительности представленного дерматита; подозревал ли пациент перчатки как причину дерматита; был ли дерматит связан с профессиональной или бытовой деятельностью или с тем и другим вместе; положительные результаты теста на пластырь при окончательном чтении на стандартные аллергены лотка и другие аллергены резины, если это указано; результаты патч-тестов перчаток и других материалов; и окончательные диагнозы, лечение и результаты последующего наблюдения, если таковые имеются.
Все пациенты прошли патч-тестирование со стандартным лотком для скрининга Североамериканской группы контактного дерматита, 7 , который был приобретен в Chemotechnique Laboratories, Мальмё, Швеция, и SmartPractice Canada, Калгари, Альберта, Канада (AllergEAZE). Патч-тесты были применены к здоровому участку на верхней части спины с использованием алюминиевых дисков (Finn Chambers; Epitest Ltd, Hyryla, Финляндия) на самоклеящейся медицинской ленте на акриловой основе (Scanpor; Norgesplaster AIS, Aksjeselskap, Норвегия).Патч-тесты удаляли через 48 часов после окклюзии, и в большинстве случаев результаты считывались дважды, обычно на 2 или 3 день и снова на 6 или 7 день. Другие предполагаемые аллергены, такие как DPG (5 пациентов), диэтилдитиокарбамат цинка (ZDEC) (1 пациент), дибутилдитиокарбамат цинка (ZDBC) (1 пациент) и части перчаток размером с почтовую марку (15 пациентов) были протестированы на некоторых пациентах. Кусочки перчаток увлажняли и закрывали на 48 часов, а в некоторых случаях увлажняли и закрывали еще на 48 часов, если результаты были отрицательными.В большинстве случаев проверяли только внутреннюю часть перчаток. Считывание и интерпретация результатов пластырей проводились в соответствии с ранее опубликованными методами Североамериканской группы контактного дерматита. 8
Пациенты с подозрением на аллергию на НРЛ 1 типа прошли тестирование с помощью латексного радиоаллергосорбентного теста или укол-теста. Коммерческий тест на радиоаллергосорбент in vitro NRL с дисками аллергенов (система Pharmacia CAP; Pharmacia Diagnostics AB, Упсала, Швеция) был использован у 10 пациентов.Результаты в классах 0 и 1-0 были отрицательными, тогда как результаты в классах с 1 по 6 были положительными. Уколы были проведены у 2 пациентов с экстрактами Hevea brasiliensis в отделении аллергии клиники Кливленда.
Шесть перчаток, которые мы проанализировали для определения уровня химических веществ в резине, были собраны у 2 пациентов, принадлежащих к 4 брендам (2 из которых были получены из 2 различных партий каждая), и были типичными для перчаток, которые носили большинство наших пациентов.Прямоугольную область размером 55 мм каждой перчатки вырезали, используя стандартную форму, и взвешивали, чтобы получить массу для расчета плотности. Содержание химического ускорителя / аллергена в каждой перчатке определяли модификацией метода Depree et al. 9 Короче говоря, материал каждой перчатки разрезали на мелкие кусочки и экстрагировали в течение 2 часов при комнатной температуре в ацетонитриле (ACN) (1 г / 10 мл). Экстракты центрифугировали при 1000 г в течение 10 минут при комнатной температуре для удаления остаточного материала или порошка.Экстракты подвергали скринингу в присутствии кобальта на карбаматы, тиурамы и МБТ при УФ λ 320 и 370 нм. 10
Химический состав и количественное определение выполняли с использованием высокоэффективной жидкостной хроматографии (ВЭЖХ) в сочетании с детектором на фотодиодной матрице (Shimadzu Instruments Inc, Колумбия, Мэриленд). Химическое разделение проводили на колонке 250 × 4,6 мм (колонка Discovery C18; Superlco, Bellefonte, Пенсильвания). Использовали три различных метода градиентного элюирования.Для всех элюций ВЭЖХ использовали поток растворителя со скоростью 1 мл / мин. Дитиокарбаматы цинка элюировали из колонки для ВЭЖХ с использованием линейного градиента, начиная с 85% ACN / 15% воды, который изменялся до 100% ACN в течение 3 минут и поддерживался на уровне 100% ACN в течение 12 минут. Перед введением образцов или стандартов и с перерывами после этого делали инъекции диметилдитиокарбамата цинка для связывания никеля с компонентов нержавеющей стали для ВЭЖХ. Мы проанализировали МБТ и дисульфид МБТ, используя ступенчатый градиент, начиная со 100% воды, который изменялся до 50% ACN / 50% воды в течение 5 минут, до 80% ACN / 20% воды в течение следующих 5 минут и до 100%. ACN в течение следующих 9 минут и удерживайте 100% ACN в течение 2 минут.Все другие виды определяли с использованием линейного градиента от 100% воды до 100% ACN в течение 60 минут. С помощью этого метода перчатки были проанализированы на следующие химические вещества: MBT, дисульфид MBT, дисульфид тетраметилтиурама, дисульфид тетраэтилтиурама, диметилдитиокарбамат цинка, ZDEC, ZDBC, пентаметилендитиокарбамат цинка, 1,3-диэтилгуанидин-2-диэтилгуанидин, DPG, , 1,3-дибутил-2-тиомочевина, N -изопропил- N -фенил- p -фенилендиамин, фенилендиамин, диэтиламин и 4,4′-дитиодиморфолин.Кроме того, прямой зонд и газовая хроматографическая масс-спектрометрия использовались для экстрактов ACN и дихлорметана для подтверждения присутствующих химических веществ и для скрининга других потенциальных химических веществ, для которых стандарты не были доступны.
Демографические данные, наличие атопии и аллергии NRL 1 типа, характеристики дерматита и данные о профессиональной значимости для 23 пациентов с первичным дерматитом кисти / запястья из-за актуальной в настоящее время контактной аллергии на один или несколько химических веществ для резиновых перчаток представлены в таблице 2. .У трех пациентов была IgE-опосредованная аллергия на латекс. Сводка основных результатов приведена в таблице 3 (реакции патч-теста на химические вещества резиновых перчаток и химические смеси) и в таблице 4 (результаты химического анализа 6 типичных перчаток).
Таблица 2.
Демографические данные и информация о дерматите для 23 пациентов с ACD, вызванными перчатками
Таблица 3.
Положительные реакции в тесте на исправление a на резиновые химикаты и химические смеси
Таблица 4.
Химический состав согласно нашему анализу 6 типичных перчаток
Несмотря на недавний переход от использования NRL к синтетическим перчаткам, все еще существуют проблемы с кожей, особенно ACD из-за ускорителей резиновых перчаток. По нашему мнению, фактическое количество случаев ACD из-за химикатов для перчаток занижено, потому что пациенты (1) переходят на альтернативные перчатки методом проб и ошибок, (2) неохотно заявляют о профессиональных отношениях и (3) может быть не в состоянии прийти на прием к патч-тесту из-за временных или финансовых ограничений.
Профессиональное преобладание
Исследования показали, что ACD, вызванная химическими веществами для резиновых перчаток, в первую очередь является профессиональным, особенно это касается медицинских работников. 3 , 5 , 12 -20 Это согласуется с нашими текущими результатами, представленными в таблице 2, в которой 17 случаев химического дерматита, вызванного резиновой перчаткой (74%), были связаны исключительно с профессиональной деятельностью, а 5 ( 22%) пришлось на рабочие и хозяйственные перчатки.Из них 16 случаев (70%) были у медицинских работников. Напротив, только 1 случай (4%) был вызван исключительно домашними перчатками. Proksch et al. 21 также сообщили, что ACD из-за бытовых перчаток редко по сравнению с профессиональными (особенно медицинскими) перчатками. Они приписали это открытие (1) внутренней хлопковой подкладке, присутствующей в большинстве домашних перчаток; (2) новые производственные технологии, такие как выщелачивание для снижения содержания аллергенов, особенно с внутренней поверхности домашней перчатки; (3) периодическое использование одной и той же пары домашних перчаток в течение непродолжительного времени; (4) неплотная посадка хозяйственных перчаток; и (5) условия, связанные с использованием домашних перчаток, которые вызывают меньшее раздражение кожи. 21
Патч-тестирование с использованием химикатов для перчаток
Во всем мире тиурамы, за которыми следуют карбаматы, считаются наиболее распространенными контактными аллергенами каучука. 3 , 7 , 12 , 13,15 -17,19 , 22 -26 Большинство положительных реакций патч-теста на карбаматы было обнаружено у пациентов с положительной реакцией на тиурамы. , 3 , 22 , 27 , 28 , что может быть связано с реакцией (т. Е. Сопутствующей сенсибилизацией к обоим ускорителям в перчатках) 3 , 27 или перекрестной реакцией структурно схожих химикатов. 27 , 29 , 30 Однако с середины 1990-х годов частота сенсибилизации тиурамов, по-видимому, в целом снижается, 7 , 14 , 31 , 32 тогда как соответствующий патч Тестовые реакции на смесь карба, в которую входят ZDEC, ZDBC и DPG, по-видимому, растут, особенно у медицинских работников. 13 , 33 Эта изменяющаяся тенденция может быть частично вызвана изменениями химикатов, используемых при производстве перчаток.Согласно Geier et al, 32 наблюдение за списками ингредиентов медицинских и химических защитных перчаток показало, что в последние годы большинство международных производителей резиновых перчаток заменили тиурамы на дитиокарбаматы, МБТ или и то, и другое, а также их производные. Исследование по анализу перчаток, опубликованное в 2000 году, подтверждает эту тенденцию, демонстрируя, что ZDEC, ZDBC, MBT и пентаметилендитиокарбамат цинка были наиболее часто обнаруживаемыми химическими веществами в перчатках, тогда как тиурамы были обнаружены только в небольшой части проанализированных перчаток. 34 Химический анализ имеющихся в продаже резиновых перчаток, опубликованный в 2005 и 2006 годах, еще раз подтверждает эту тенденцию. Авторы не обнаружили тиурамы ни в одной из выбранных марок перчаток, но обнаружили ZDEC, ZDBC, MBT и / или пентаметилендитиокарбамат цинка по отдельности или в различных комбинациях. 9 , 35
Наше исследование подтверждает предыдущие выводы об изменении тенденции в результатах патч-тестов с первичной реактивности по тиурамам на реактивность по отношению к карбаматам, тиурамам и DPG.Как показано в таблице 3, 20 пациентов (87%) имели положительную реакцию на смесь карбаминов, тогда как только 14 (61%) имели положительную реакцию на смесь тиурама. В отличие от более ранних исследований, которые показали, что пациенты с положительной реакцией на смесь карбаминов обычно также реагировали на смесь тиурама (тогда как обратное утверждение неверно. смесь, 9 (39%) имели положительную реакцию на смесь карбамида, но отрицательную реакцию на смесь тиурама, и только 3 (13%) имели положительную реакцию на смесь тиурама и отрицательную реакцию на смесь карбамида.
Поскольку смесь carba содержит ZDEC, ZDBC и DPG, 36 положительные реакции патч-теста могут быть основаны только на DPG, как отметил Кронин. 29 Фактически, все 5 пациентов, прошедших пластырь с DPG, показали положительную реакцию на DPG и смесь карбамида (Таблица 3). Из этих 5 пациентов только 1 прошел тестирование с ZDEC и ZDBC, с отрицательной реакцией на оба. Кроме того, использование смеси карба для тестирования патчей может привести к пропуску примерно 10% сенсибилизации DPG (Дон Белсито, доктор медицинских наук, Департамент медицины Университета Миссури — Канзас-Сити [Отдел дерматологии]; письменное сообщение; 17 июля 2008 г.).Кроме того, подозревают, что DPG является слабым раздражителем кожи, 32 , что может частично объяснять более высокую скорость раздражающих реакций на смесь карбаминов по сравнению с другими аллергенами каучука. 36 (pp581-604) В идеале карбаматы и DPG следует тестировать отдельно, а не в смеси. Наши результаты показывают, что уровни карбамата и, возможно, DPG в некоторых типах перчаток могут быть высокими, что приводит к сенсибилизации и возникновению ACD у многих людей, которые их носят.
Хотя использование МБТ при производстве перчаток, как сообщается, в последние годы увеличилось, 32 только 2 из 23 наших случаев (9%) продемонстрировали положительную реакцию на МБТ при тестировании пластыря (таблица 3). Это согласуется с другими сообщениями, в которых отмечается, что контактная аллергия и сенсибилизация к МБТ и его производным по-прежнему встречаются редко и, по-видимому, снижаются. 32 , 37 Кроме того, наши случаи были ограничены случаями первичного дерматита кисти / запястья, вызванного химическими веществами для резиновых перчаток, тогда как MBT и его производные могли вызывать более положительные реакции на ACD, вызванные другими продуктами, такими как обувь. 37
Иногда отмечается аллергический контактный дерматит на тиомочевины из-за воздействия резины, особенно неопрена. Считается, что перчатки являются наиболее частым профессиональным источником и третьим по частоте источником соответствующих положительных реакций на патч-тест после обуви и медицинских устройств. 38 Однако, в нашем исследовании, несмотря на то, что пациенты использовали неопреновые перчатки и перчатки, в которых во время производства использовалась дифенилтиомочевина, была отмечена только 1 (4%) положительная реакция на тиомочевины (таблица 3).Одной из причин этого очевидного отсутствия реакций с тиомочевиной может быть неспособность смешанных диалкилтиомочевин (MDTU), которые содержат только диэтилтиомочевину и дибутилтиомочевину, обнаруживать сенсибилизацию к другим тиомочевинам, включая дифенилтиомочевину и этилентиомочевину. Согласно обзору McClesky и Swerlick, 39 до 25% случаев ACD, вызванных тиомочевиной, могут быть пропущены путем скрининга только с использованием MDTU. Однако Warshaw et al. , 38, пришли к выводу, что относительно низкая распространенность (24,9%) косенсибилизации к тиомочевинам и другим аллергенам каучука отражает необходимость продолжения использования MDTU — и, возможно, других тиомочевин — для выявления индуцированной тиомочевиной каучуковой ACD.
Наше исследование подтверждает, что смесь ACD с черным каучуком редко встречается у медицинских работников (Таблица 3). Однако сенсибилизация чаще встречается при использовании промышленных резиновых изделий черного цвета, включая тяжелые черные резиновые перчатки, ботинки, шины и трубы. 3 , 11
Патч-тест с кусочками перчаток
Важность тестирования частей перчаток иллюстрируется случаем, описанным Ричем и др., 40 , который продемонстрировал 2 новых сенсибилизирующих химиката — антиоксиданты Lowinox 44S36 и бутилгидроксианизол — в латексной перчатке.Обе они были идентифицированы путем получения и тестирования химических компонентов перчатки после первоначальной положительной реакции на пластырь с кусочками перчатки.
В нашей серии случаев показаны противоречивые результаты между результатами тестирования химикатов перчаток и кусками перчаток. Было 12 случаев, когда у пациента была отрицательная реакция на испытанный кусок перчатки, но положительная реакция на 1 или более ускорителей, использованных при производстве перчаток, согласно имеющейся информации. 11 Например, у 1 пациента была отрицательная реакция на синтетическую полиизопреновую хирургическую перчатку, в которую во время изготовления перчатки были добавлены карбаматы и DPG. 11 , но он имел положительную реакцию на смесь карбаматов.Другие сообщали о подобных расхождениях в реакциях патч-тестов на химические вещества для перчаток и перчатки. 2 , 28 Наша рекомендация состоит в том, что пациенты не должны носить перчатки с отрицательными результатами пробы, если у них были положительные результаты на химическое вещество, указанное как присутствующее в перчатке. 11
Аналогичным образом, были обнаружены несоответствия между химическими веществами, обнаруженными в нашем анализе перчаток (Таблица 4), химическими веществами, использованными при производстве перчаток (Таблица 4), 11 и реакциями тестирования на химикаты (Таблица 3) и деталями перчаток.Химический анализ 6 типичных перчаток обнаружил ZDEC в 1, MBT в 4 и DPG ни в одном. При тестировании пластыря 20 пациентов (87%) отреагировали на смесь карбов, тогда как только 2 (9%) отреагировали на МБТ; 5 из 5 пациентов (100%), проходивших тестирование с помощью DPG, имели положительные реакции.
Наш анализ синтетических полиизопреновых хирургических перчаток Esteem SMT (Cardinal Health, Дублин, Огайо) выявил присутствие МБТ в обеих партиях (таблица 4). Карбаматы не были обнаружены в нашем анализе, хотя имеющаяся информация указывает на то, что они были добавлены во время производства вместе с МБТ (Таблица 4). 11 Кроме одного пациента с положительной реакцией на MBT, который продемонстрировал сомнительную реакцию на кусок перчатки, все остальные пациенты имели положительные реакции на смесь карбамида и отрицательные реакции на MBT, демонстрируя положительные реакции на кусок перчатки.
Точно так же, хотя мы обнаружили только МБТ в 1 партии Esteem Blue с синтетическими полиизопреновыми хирургическими перчатками Neu-Thera (Cardinal Health), мы не обнаружили никаких химических веществ, которые мы анализировали, в другой партии этой перчатки (Таблица 4 ).Имеющаяся информация указывает на то, что карбаматы и МБТ использовались при производстве перчаток (таблица 4). 11 Все пациенты, которые отреагировали на кусок перчатки, проявили отрицательную реакцию на МБТ, но положительную реакцию на смесь карбамида.
Кроме того, мы обнаружили МБТ в хирургических перчатках Esteem Micro (Cardinal Health), что согласуется с имеющейся информацией, указывающей на добавление МБТ во время производства перчаток (Таблица 4). 11 Однако мы не обнаружили карбаматов, которые также добавлялись при производстве перчаток (Таблица 4). 11 Хотя 5 пациентов с положительной реакцией на кусок перчатки при тестировании пластыря также отреагировали на смесь карбов, у 1 была отрицательная реакция на кусок перчатки, но положительная реакция на смесь карбов и МБТ.
В испытательной перчатке Esteem Stretchy Nitrile (Cardinal Health) наш анализ выявил присутствие ZDEC, что согласуется с имеющейся информацией о составе перчаток (Таблица 4). 11 Однако, хотя все 4 пациента, прошедшие тестирование пластыря с помощью перчаток, имели положительную реакцию на смесь карбаминов, у 3 были отрицательные реакции, а у 1 — сомнительная реакция на кусок перчатки.
Эти расхождения соответствуют результатам других исследований. 34 , 35,41 Некоторые производители перечисляют свои перчатки как не содержащие ускорителей, заявляя, что ускорители, такие как карбаматы и тиурамы, которые изначально используются во время производства, не обнаруживаются в конечном продукте. Несоответствия между реакциями патч-теста на химические вещества перчаток и кусков перчаток и между составом перчаток на основе доступной производственной информации 11 и химическими веществами, обнаруженными при анализе перчаток, могут быть объяснены (1) изменением точного состава перчаток от партии к партии ; (2) изменение химической структуры при вулканизации; (3) примеси или загрязняющие вещества во время производства перчаток; (4) консерванты, добавленные вскоре после обработки каучуковых деревьев; (5) отсутствие правил, требующих, чтобы химические вещества для перчаток указывались в качестве ингредиентов потребительских товаров; (6) защита информации об ингредиентах перчаток как о частной собственности; (7) наличие дополнительных химикатов для резиновых перчаток, которые могут служить контактными аллергенами; и (8) различия между схемами использования перчаток и условиями проведения теста на накладку на кусок перчатки (например, разница в аллергической чувствительности кожи на спине и на руках и невозможность проведения теста на накладку с обеих сторон элемента перчатки), что может привести к ложноположительные или отрицательные результаты патч-теста для перчаток.Следовательно, поиск виновных и альтернативных перчаток для пациентов с ACD из-за химикатов для перчаток затруднен, и на протяжении всего процесса расследования необходимо использовать высокий индекс клинического подозрения. Также подчеркивается важность патч-тестирования частей перчаток, используемых пациентами в аналогичных условиях.
При оценке контактной аллергии на химические вещества для перчаток важно определить место первоначального дерматита у пациента.У семи из наших пациентов (30%) была аутоэкзематизация с распространением дерматита, тогда как у других был дерматит кисти / запястья до того, как он распространился на руки (3 [13%]) или лицо и шею (2 [9%]). Не все пациенты подозревали перчатки как причину своего дерматита. Не следует упускать из виду аллергию на натуральный латекс одновременно или по отдельности.
Дерматит рук часто возникает по нескольким причинам. Как показали наши пациенты, кожные заболевания, которые могут сосуществовать или усугубляться ACD из-за химикатов перчаток, включают ACD, вызванные другими химическими веществами (например, никелем или смесью ароматизаторов), раздражающий контактный дерматит, контактную крапивницу, кожные инфекции, атопический дерматит, дисгидротический экзема, астеатозная экзема, нуммулярный дерматит, псориаз, лихеноидные высыпания и синдром Свита.Кроме того, при обследовании пациентов с аллергией на перчатки важно искать другие причины, напрямую связанные с работой, такие как лекарства местного действия, скрабы и средства для чистки, хирургические халаты и другую одежду, а также спиртовые дезинфицирующие средства.
Хотя местная, системная терапия и терапия ультрафиолетовым светом могут быть полезны в облегчении диагностированной вызванной химическими веществами ACD из-за перчаток, единственным лекарством является отказ от использования перчаток или использование альтернативных перчаток, не содержащих установленных аллергенов для пациента.В нашей серии случаев дерматит у 9 из 9 пациентов (100%) улучшился при последующем наблюдении с заменой рекомендованных альтернативных резиновых перчаток без ускорителей на основе доступной информации о составе перчаток, 11 , тогда как у 2 из 2 пациентов (100%) наблюдались избавление от дерматита из-за смены работы, которая избавила от необходимости носить резиновые перчатки.
Патч-тестирование проводится для выявления конкретных аллергенных ускорителей каучука или антиоксидантов. Наш подход заключается в проведении патч-тестирования пациентов со стандартным лотком для скрининговых патч-тестов и кусками перчаток.Альтернативные перчатки, которые не содержат аллергенов с положительным результатом теста на пластырь, могут быть заменены. Перечни конкретных химикатов, используемых при производстве перчаток определенных марок, были опубликованы 11 , или для получения этой информации можно напрямую связаться с производителем. Нашим пациентам, у которых была аллергия на смотровые перчатки из синтетического нитрила от Cardinal Health, в первую очередь были предоставлены виниловые перчатки от Cardinal Health или других поставщиков. Другой возможной альтернативой являются нитриловые перчатки без ускорителей (например, N-DEX Free; Showa Best Glove, Menlo, Georgia).Смотровые перчатки из полиуретана, которые раньше заменяли пациентам с аллергией на ускорители, больше не доступны. Лицам, страдающим аллергией на синтетические хирургические перчатки от Cardinal Health, в первую очередь предоставляли неопреновые перчатки (Dermaprene Ultra; Ansell Healthcare Products, Дотан, Алабама), которые в большинстве случаев были успешными в лечении дерматита у пациентов. Хирургические перчатки из блочного полимера, не содержащие ускорителей, больше не выпускаются. Положительные реакции патч-теста на перчатки помогают подтвердить определенную связь с дерматитом рук пациентов.Почти все медицинские перчатки в настоящее время производятся за пределами США, где часто объединяются поставщики. Следовательно, информация об альтернативных перчатках может быть изменена.
В заключение, наши данные предполагают изменение тенденции ACD и сенсибилизации к ускорителям резиновых перчаток, состоящим только из тиурамов, к комбинации карбаматов, тиурамов и DPG, изменение, особенно очевидное в условиях здравоохранения. Поскольку медицинские учреждения переходят от использования NRL к синтетическим перчаткам, необходимы дополнительные знания о спектре химических веществ каучука, присутствующих в синтетических перчатках, которым подвергается кожа во время использования, для предотвращения и лечения ACD, вызванной химическими веществами резиновых перчаток, и сенсибилизации. .
Для корреспонденции: Джеймс С. Тейлор, доктор медицины, A-61, отделение дерматологии, Институт дерматологии и пластической хирургии, клиника Кливленда, 9500 Euclid Ave, Cleveland, OH 44195 ([email protected]).
Принята к публикации: 23 декабря 2009 г.
Вклад авторов: Г-жа Цао и доктор Тейлор имели полный доступ ко всем данным в исследовании и несли ответственность за целостность данных и точность анализа данных. Концепция и дизайн исследования : Цао и Тейлор. Сбор данных : Цао, Тейлор, Суд, Мюррей и Сигел. Анализ и интерпретация данных : Цао, Тейлор и Сигель. Составление рукописи : Цао, Тейлор, Мюррей и Сигел. Критический пересмотр рукописи для важного интеллектуального содержания : Тейлор, Суд и Сигел. Административная, техническая и материальная поддержка : Тейлор и Сигель. Руководитель исследования : Тейлор.
Раскрытие финансовой информации: Д-р Тейлор входил в состав консультативных советов компаний Novartis, Shire Labs и United Health Care; работал автором для HMP Communications, Unitech Communications и Web MD; работал консультантом в AMA Press, BASF, Betco, Inc, Комиссии по безопасности потребительских товаров, ConvaTec, Inc, Национальном институте безопасности и гигиены труда, Novartis, Procter and Gamble, Regent Medical и Shire Labs; работал исследователем в компаниях Guidant, Mekos Lab Дания и Shire Labs; выступал в качестве спикера в Aula Medica Испания, Hermal Labs в Германии, Medicis и Watson Labs; и владеет акциями Amgen, Bristol Myers Squibb, GlaxoSmithKline, Johnson and Johnson, Keithley Instruments, Medco Health Solutions, Merck, Renovo и Wyeth.Он также является директором Североамериканской группы контактного дерматита, бывшим вице-президентом Американской академии дерматологии и бывшим президентом Медицинской академии Кливленда и Северного Огайо. Его отдел получал средства исследователей от компаний Amgen, Astellas, Bristol Myers Squibb, Centocor, Genentech, Pfizer и Procter and Gamble, в которых он не участвовал.
Дополнительные материалы: Роберт Милтон Хинш, магистр медицины, директор по техническому обслуживанию Mölnlycke Health Care, Норкросс, Джорджия, предоставил ценные данные о составе и использовании перчаток.
1.De Groot ACed Patch Testing: Тестовые концентрации и транспортные средства для 4350 химических веществ. Wapserveen, Нидерланды Acdegroot Publishing2008;
2 Эстландер TJolanki Р.Канерва L Дерматит и крапивница из-за резиновых и пластиковых перчаток. Контактная дермат 1986; 14 (1) 20-25PubMedGoogle Scholar3.von Hintzenstern JHeese АКоч HUPeters К. П. Хорнштейн OP Частота, спектр и профессиональная значимость аллергии IV типа на резиновые химические вещества. Контактная дермат 1991; 24 (4) 244–252PubMedGoogle Scholar4.Taylor JSWattanakrai PCharous BLOwnby DR Ежегодник в центре внимания: аллергия на латекс. Thiers BHLang PGeds. Ежегодник дерматологии и дерматологической хирургии 1999 г. . Сент-Луис, Миссури, Мосби, 1999; 1-44 Google Scholar5.Taylor JSPraditsuwan P Аллергия на латекс: обзор 44 случаев, включая исход и частую связь с аллергической экземой рук. Arch Dermatol 1996; 132 (3) 265–271PubMedGoogle Scholar6.Taylor JSErkek E Аллергия на латекс: диагностика и лечение. Дерматол Тер 2004; 17 (4) 289-301PubMedGoogle Scholar7.Zug KAWarshaw EMFowler JF Младший и другие. Результаты патч-теста Североамериканской группы контактного дерматита за 2005–2006 гг. [Опубликованное исправление опубликовано в Dermatitis . 2009; 20 (5): 300]. Дерматит 2009; 20 (3) 149-160PubMedGoogle Scholar8.Nethercott JRHolness DLAdams RM и другие. Патч-тестирование с помощью стандартного скринингового лотка в Северной Америке, 1985–1989 гг., I: частота ответа. Am J Contact Dermat 1991; 2122–129Google Scholar9.Depree GJBledsoe ТАСигель PD Исследование уровней серосодержащих резиновых ускорителей в смотровых перчатках из латекса и нитрила. Контактный дермат 2005; 53 (2) 107-113 Google Scholar 10. Американское общество испытаний и материалов, ASTM D7558-09: стандартный метод испытаний для колориметрической / спектрофотометрической процедуры для количественного определения экстрагируемых химических ускорителей диалкилдитиокарбамата, тиурама и меркаптобензотиазола в перчатках из натурального латекса и нитрила. Международный веб-сайт ASTM. 2009; 10.1520 / D7558-09Google Scholar11.Scheman AJacob SZirwas M и другие. Контактная аллергия: альтернативы стандартной лотке для скрининга Североамериканской группы контактного дерматита 2007 года (NACDG). Dis Mon 2008; 54 (1-2) 7- 156PubMedGoogle Scholar12.Warshaw EMSchram SEMaibach ПРИВЕТ и другие. Связанный с профессиональной деятельностью контактный дерматит у североамериканских медицинских работников, направленных на патч-тестирование: данные поперечного сечения, 1998–2004 гг. Дерматит 2008; 19 (5) 261–274PubMedGoogle Scholar13.Suneja TBelsito Д.В. Профессиональные дерматозы у медицинских работников с подозрением на аллергический контактный дерматит. Связаться с Dermat 2008; 58 (5) 285-290PubMedGoogle Scholar14.Gibbon KLMcFadden JPRycroft RJRoss ОАОhinn SW белый И.Р. Изменение частоты аллергии на тиурам у медицинских работников с дерматитом рук. Br J Dermatol 2001; 144 (2) 347-350PubMedGoogle Scholar15.Неттис EAssennato GFerrannini ATursi Аллергия типа I на латекс натурального каучука и аллергия типа IV на химические вещества каучука у медицинских работников с кожными симптомами, связанными с перчатками. Clin Exp Allergy 2002; 32 (3) 441-447PubMedGoogle Scholar16.Schnuch AUter WGeier JFrosch П.Дж.Рустемейер T Контактная аллергия у медицинских работников: результаты IVDK. Acta Derm Venereol 1998; 78 (5) 358-363PubMedGoogle Scholar17.Штраус RMGawkrodger DJ Профессиональный контактный дерматит у медсестер с экземой рук. Контактная дермат 2001; 44 (5) 293–296PubMedGoogle Scholar18.McDonald JCBeck MHChen YCherry NM Заболеваемость кожными заболеваниями, связанными с работой, по профессиям и отраслям в Соединенном Королевстве, 1996-2001 гг. Occup Med (Лондон) 2006; 56 (6) 398-405PubMedGoogle Scholar19.Miri СПоурпак Заринара А и другие.Распространенность аллергии типа I на латекс натурального каучука и аллергии типа IV на латекс и резиновые добавки у персонала операционной с симптомами, связанными с перчатками [опубликованные поправки приведены в Allergy Asthma Proc . 2008; 29 (2): 224]. Allergy Asthma Proc 2007; 28 (5) 557–563PubMedGoogle Scholar20.Goon ATGoh CL Эпидемиология профессиональных кожных заболеваний в Сингапуре 1989-1998 гг. Контактный дермат 2000; 43 (3) 133-136PubMedGoogle Scholar21.Прокш ESchnuch AUter W Предполагаемая частота аллергии на хозяйственные перчатки и проверка сообщений об этом. J Eur Acad Dermatol Venereol 2009; 23 (4) 388–393PubMedGoogle Scholar22.Conde-Salazar Лдел-Рио EGuimaraens DDomingo Аллергия Гонсалеса IV типа на резиновые добавки: 10-летнее исследование 686 случаев. J Am Acad Dermatol 1993; 29 (2 п.1) 176-180PubMedGoogle Scholar23.Lammintausta К.Калимо K Чувствительность к резине: изучение резиновых смесей и отдельных химикатов для резины. Derm Beruf Umwelt 1985; 33 (6) 204-208PubMedGoogle Scholar24.Chen HHSun CCTseng Гиперчувствительность MP типа IV от резиновых химикатов: 15-летний опыт работы на Тайване. Дерматология 2004; 208 (4) 319-325PubMedGoogle Scholar25.Nettis EColanardi MCSoccio ALFerrannini ATursi Профессиональный раздражающий и аллергический контактный дерматит у медицинских работников. Контактная дермат 2002; 46 (2) 101-107PubMedGoogle Scholar 26.Клейтон THWilkinson SM Контактные дерматозы у медицинских работников: снижение аллергии на латекс I типа в британском центре. Clin Exp Dermatol 2005; 30 (3) 221-225PubMedGoogle Scholar27.Knudsen BBMenne T Контактная аллергия и характер воздействия тиурамов и карбаматов у последовательных пациентов. Контактная дермат 1996; 35 (2) 97-99PubMedGoogle Scholar28.Ponten А.Дубника I Отсроченная реакция на многоразовые защитные перчатки. Связаться с Dermat 2009; 60 (4) 227–229PubMedGoogle Scholar29.Cronin E Резина. Кронин Eed. Контактный дерматит. Эдинбург, Шотландия Черчилль Ливингстон 1980; 714-770 Google Scholar 30.van Ketel В.Гван ден Берг WH Проблема сенсибилизации к дитиокарбаматам у больных тиурам-аллергией. Dermatologica 1984; 169 (2) 70-75PubMedGoogle Scholar31.Nguyen SHDang TPMacPherson CMaibach HMaibach HI Распространенность результатов патч-тестов с 1970 по 2002 гг. В многоцентровом населении Северной Америки (NACDG). Связаться с Dermat 2008; 58 (2) 101-106PubMedGoogle Scholar32.Geier JLessmann HUter WSchnuch Профессиональная аллергия на резиновые перчатки: результаты Информационной сети отделений дерматологии (ИВДК), 1995-2001 гг. Контактная дермат 2003; 48 (1) 39-44PubMedGoogle Scholar33.Piskin GMeijs MMvan der Ham RBos JD Перчаточная аллергия на 1,3-дифенилгуанидин. Связаться с Dermat 2006; 54 (1) 61-62PubMedGoogle Scholar 34.Knudsen BBHametner CSeycek Ого АКоч HUPeters KP Аллергологически релевантные ускорители резины в одноразовых медицинских перчатках. Контактный дермат 2000; 43 (1) 9-15PubMedGoogle Scholar35.Bergendorff OPersson CHansson C Высокоэффективный жидкостный хроматографический анализ аллергенов резины в защитных перчатках, используемых в здравоохранении. Связаться с Dermat 2006; 55 (4) 210-215PubMedGoogle Scholar36.Rietschel RLedFowler JFed Контактный дерматит Фишера. Гамильтон, ON BC Decker Inc2008;
37. Адамс AKWarshaw Е.М. Аллергический контактный дерматит от меркаптосоединений. Дерматит 2006; 17 (2) 56-70PubMedGoogle Scholar38.Warshaw EMCook JWBelsito DV и другие. Североамериканская группа по контактному дерматиту, Положительные реакции патч-теста на смешанные диалкилтиомочевины: данные поперечного сечения Североамериканской группы контактного дерматита, с 1994 по 2004 год. Дерматит 2008; 19 (4) 190-201PubMedGoogle Scholar39.McCleskey ПЕСверлик Клинический обзор РА: тиомочевины и аллергический контактный дерматит. Cutis 2001; 68 (6) 387–396PubMedGoogle Scholar40.Rich ПБелозер MLNorris PStorrs FJ Аллергический контактный дерматит на два антиоксиданта в латексных перчатках: 4,4 ‘тиобис (6-трет-бутил-мета-крезол) (Lowinox 44S36) и бутилгидроксианизол. J Am Acad Dermatol 1991; 24 (1) 37-43PubMedGoogle Scholar 41.Knudsen BBLarsen Эгсгаард HMenné T Выделение тиурамов и карбаматов из резиновых перчаток. Контактная дермат 1993; 28 (2) 63-69PubMedGoogle ScholarЛечение аллергического ринита: обзор для местного фармацевта
Реферат
Цель
Аллергический ринит — очень распространенное заболевание, влияющее на качество жизни миллионов жителей Северной Америки. Лечение аллергического ринита включает избегание аллергенов, фармакотерапию и иммунотерапию.Текущие фармакологические варианты включают пероральные и интраназальные антигистаминные препараты, интраназальные кортикостероиды, пероральные и интраназальные деконгестанты, пероральные и интраназальные антихолинергические средства и антагонисты лейкотриеновых рецепторов. Основой лечения являются пероральные антигистаминные препараты второго поколения и интраназальные кортикостероиды, а практические руководства рекомендуют интраназальные кортикостероиды в качестве лечения первой линии при умеренном и тяжелом аллергическом рините.
Методы
Клинические испытания, изучающие широко используемый интраназальный кортикостероид, флутиказона пропионат, в сравнении с пероральными антигистаминными препаратами второго поколения, цетиризином, лоратадином или монтелукастом, были отобраны для поддержки сравнительного обзора эффективности и переносимости этих 2 классов препаратов. лекарства.Были также включены исследования, оценивающие комбинацию флутиказона пропионата с пероральными антигистаминными препаратами для оценки эффективности и переносимости комбинированной терапии для лечения аллергического ринита.
Результаты
Исследования, сравнивающие пропионат флутиказона с цетиризином, дали неоднозначные результаты; было обнаружено, что флутиказона пропионат имеет равную или большую эффективность в снижении количества назальных симптомов. Было обнаружено, что комбинированная терапия флутиказона пропионатом и пероральным антигистаминным препаратом лоратадин имеет эффективность, сравнимую с эффективностью одного интраназального кортикостероида.
Значение
Многие из этих лекарств продаются в аптеке без рецепта, и фармацевт играет важную роль в лечении этого заболевания в составе медицинской бригады пациента. Фармакотерапия зависит от пациента, в зависимости от типа, продолжительности и тяжести симптомов, сопутствующих заболеваний, предшествующего лечения и предпочтений пациента. Эта статья имеет целью предоставить обзор патофизиологии, доступных вариантов лечения, рекомендаций и роли фармацевта в этом заболевании.
Ключевые слова
аллергический ринит
антигистаминные препараты
коммунальная аптека
кортикостероиды
фармацевты
Рекомендуемые статьиЦитирующие статьи (0)
© 2017 Авторы. Опубликовано Elsevier Inc.
Рекомендуемые статьи
Цитирование статей
Ведение пациентов с полиаллергическими заболеваниями с помощью иммунотерапии от аллергии: практический подход | Аллергия, астма и клиническая иммунология
Клиническая практика диагностики респираторной аллергии и ее лечения при АИТ различаются от страны к стране.Когда назначают АИТ, некоторые аллергологи склонны лечить пациента с полиаллергическим заболеванием препаратом с одним аллергеном (с использованием наиболее клинически значимого аллергена), тогда как другие предпочитают назначать либо смесь из двух или более экстрактов аллергенов, либо двух или более отдельных аллергенов [22 ]. В нескольких публикациях делается попытка (в большей или меньшей степени) обратиться к ведению пациентов с полиаллергией [11–13, 19, 23–27], а также к принципам, регулирующим вопросы производства и качества при смешивании аллергенов в препаратах AIT [27], но это действительно так. не давать исчерпывающих, согласованных практических рекомендаций.
Таким образом, мы разработали целенаправленный практический подход к ведению пациентов с полиаллергическими заболеваниями. Цель настоящего документа — предоставить врачам четкие, современные, недвусмысленные, прагматичные, клинически значимые рекомендации по их повседневной практике. Для этого мы составили международную группу известных клиницистов, обладающих глубокими знаниями в области разработки продуктов AIT, клинических испытаний и клинической практики. Группа разработала согласованное, недвусмысленное, прагматическое руководство по АИТ у полисенсибилизированных моноаллергических или полиаллергических пациентов на основе (1) литературных данных, (2) позиций научных обществ и регулирующих органов по разработке и клиническому применению множественной аллергенной иммунотерапии ( мульти-AIT, например состав, содержащий два или более экстракта аллергенов), и (3) подтвержденный клинический опыт участников с полисенсибилизированными пациентами.Цель состоит в том, чтобы дать четкие ответы на наиболее часто задаваемые вопросы практикующих врачей и пациентов. Однако эти рекомендации не предназначены для замены клинической оценки клинициста и должны быть адаптированы для каждого отдельного пациента.
Лечение пациента с полиаллергией: высокоприоритетная тема
Перед тем, как представить наши рекомендации, мы сначала рассмотрим (1) текущую позицию регулирующих органов и научного общества в отношении множественной AIT, (2) доказательства клинических испытаний в пользу мульти-AIT и (3) данные наблюдательных исследований, проведенных врачами или среди населения в целом.
Какова в настоящее время позиция регулирующих органов по составу составов AIT?
Европейское агентство по лекарственным средствам (EMA) опубликовало общие рекомендации для производителей по приготовлению и составу экстрактов аллергенов и смесей экстрактов [28]. Нам не удалось найти никаких рекомендаций от других агентств по всему миру, включая Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Рекомендации EMA основаны на принципе гомологичных групп, который, в частности, учитывает физико-химические и биологические характеристики экстрактов аллергенов (Таблица 2).EMA рекомендует аллергологам как можно меньше смешивать неродственные аллергены и не смешивать сезонные и многолетние аллергены или аллергены с протеолитической активностью (например, экстракты HDM, плесени и насекомых) без обоснования. Очевидно, что смешение аллергенов влияет на фармацевтические параметры (стабильность и дозировка) и клинические эффекты (оптимальная доза и безопасность). Принцип «гомологической группы» EMA требует (1) описания физико-химических и биологических свойств исходных материалов, (2) определения перекрестной реактивности и структурной гомологии аллергенов, (3) приготовления идентичных составов конечного продукта и (4) гарантия того, что процесс производства экстракта не меняется.Гомологичные группы обычно соответствуют таксономическим семействам. В пределах данной гомологической группы экстракты аллергенов будут очень похожи по составу, физико-химическим и биологическим свойствам исходного материала, структурной гомологии аллергенов (и, следовательно, перекрестной реактивности) и процессу производства [28]. Дополнительные подробности обоснования (основанные в первую очередь на данных о последовательности белков и перекрестной реактивности) для шести предложенных гомологичных групп были опубликованы (Таблица 2) [29].В документе EMA говорится, что « в ограниченной степени данные о качестве, безопасности и эффективности могут быть экстраполированы из репрезентативного источника на других членов гомологической группы »; например, клинические данные об экстрактах аллергенов березы можно экстраполировать на другие Betulaceae, такие как ольха [28]. Однако невозможно экстраполировать результаты эффективности от одной гомологичной группы к другой или от гомологичной группы к аллергенам, которые не могут быть включены в гомологичную группу; например, клинические данные о березе нельзя экстраполировать на кипарис.EMA настаивает на том, чтобы количество экстрактов аллергенов в смеси было минимальным (независимо от гомологии / перекрестной реактивности отдельных экстрактов) и что количество и относительные пропорции отдельных активных веществ должны быть обоснованы. Смеси, содержащие аллергены, не принадлежащие к одной гомологичной группе, всегда должны быть обоснованы [28].
Таблица 2 Гомологичные группы, предложенные EMA [28] и Lorenz et al. [29]Каковы текущие рекомендации ученых обществ по ведению пациентов с полиаллергией?
Рекомендации GA 2 LEN / EAACI [23] четко заявляют, что количество сенсибилизаций само по себе менее важно, чем клиническая значимость каждого аллергена.Фактически, индивидуальный подход должен быть основан на идентификации клинически значимого аллергена и должен учитывать тип и тяжесть симптомов, максимальную продолжительность индуцированных симптомов в течение года, наибольшее влияние на качество жизни (QoL) и степень сложности аллерген следует избегать. При рассмотрении состава составов AIT, руководящие принципы GA 2 LEN / EAACI не рекомендуют смеси [23]. Руководства по аллергическому риниту при астме (ARIA) постоянно выдвигают одни и те же принципы [2–4].Параметры практики МТА США изменились в том же направлении [30]; в третьем обновлении подчеркивается, что важно лечить пациентов только соответствующими аллергенами. Однако ни одно из этих руководств не дает прагматических рекомендаций о том, как врачи могут выявлять и лечить полиаллергических пациентов в своей повседневной практике.
Каковы доказательства клинических испытаний эффективности и безопасности множественной АИТ у пациентов с полиаллергическими заболеваниями?
Несколько хорошо спланированных двойных слепых плацебо-контролируемых исследований оценивали лечение мультиаллергенными препаратами [24, 31–34].Соответственно, большинство опубликованных на сегодняшний день метаанализов оценивали составы АИТ, содержащие один аллерген или несколько перекрестно-реактивных аллергенов, и призывали к осторожности в отношении множественных АИТ. Однако мульти-АИТ является обычной практикой в большинстве практик аллергологов в США и в 20–40% рецептов в Европе [22]. Этот подход требует дополнительных подтверждающих данных из крупных клинических испытаний, прежде чем он может быть валидирован в качестве варианта лечения у пациентов с полиаллергическими заболеваниями [23, 31]. Хотя некоторые клинические исследования мульти-AIT ясно продемонстрировали эффективность, тысячи различных смесей, используемых во всем мире, не были изучены в достаточной степени.Обзор Нельсона выявил 13 исследований (опубликованных между 1965 и 2007 годами), в которых два или более неродственных аллергена одновременно вводились в виде подкожной иммунотерапии аллергеном (SCIT, 11 исследований) или в виде SLIT (два исследования) [32]. Нельсон пришел к выводу, что подъязычное или подкожное введение двух одновременных экстрактов было эффективным, на основании четырех исследований, в которых сообщалось о большей эффективности, чем плацебо, или почти такой же эффективности, как и при однократном АИТ. Только семь испытаний были двойными слепыми плацебо-контролируемыми рандомизированными испытаниями; очевидно, что большинство из них не будет соответствовать действующим стандартам для основных испытаний, требующих утверждения регулирующими органами.
Каковы реальные доказательства эффективности и безопасности АИТ у пациентов с полиаллергией?
«Реальная» клиническая практика диагностики респираторной аллергии и ее лечения при АИТ варьируется от страны к стране. Когда назначается AIT, некоторые аллергологи склонны лечить пациента с полиаллергическим заболеванием препаратом с одним аллергеном (с использованием наиболее клинически релевантного аллергена), тогда как другие назначают либо смесь из двух или более экстрактов аллергенов, либо двух или более отдельных экстрактов аллергенов.Наблюдательные и постмаркетинговые исследования в реальных условиях показывают, что АИТ безопасна и эффективна у пациентов с полиаллергическими заболеваниями. Хотя в Европе аллергологами проводилось очень мало обсервационных исследований, опубликованные данные очень поучительны. Французское исследование 2434 полисенсибилизированных пациентов [35] показало, что АИТ назначали 84,3% пациентов. Из тех, кто получил AIT, 72,5% получали один препарат. Когда использовался один состав, обычно это был один экстракт (в 86% случаев) или, реже, смесь двух экстрактов аллергенов (12.8%) или трех и более экстрактов (1,1%). Для пациентов, получавших два препарата AIT, каждый почти всегда представлял собой экстракт одного аллергена (в 97% этих случаев). Кроме того, результаты двух открытых проспективных обсервационных исследований в Германии продемонстрировали, что (1) пациенты с полиаллергическими заболеваниями получили такую же пользу от 300IR SLIT березы, как и моноаллергические пациенты, и (2) пациенты с полиаллергическими состояниями, получавшие экстракт пыльцы 5-травы, переносимость и Облегчение симптомов не зависело от одновременного приема экстрактов других аллергенов [36, 37].
Ciprandi et al. проспективно оценивали группу из 87 взрослых пациентов (средний возраст ± стандартное отклонение: 29,7 ± 10,8) с АР и / или АА от легкой до умеренной степени [38]. Среднее количество сенсибилизаций на одного пациента составляло 3,5, и наиболее частыми сенсибилизирующими аллергенами были пыльца травы (64,4%), клещи домашней пыли (HDM) (46%) и пыльца Parietaria (36,8%). Пятьдесят девять пациентов (67,8%) получали SLIT с одним аллергеном и 28 (32,2%) получали SLIT с двумя аллергенами. Важно отметить, что не было различий в клинических исходах (тяжесть симптомов, классификация ринита и качество жизни) между этими двумя группами лечения.Аналогичные результаты были получены у 51 полисенсибилизированного ребенка (средний возраст: 11,8) с АР и / или АА от легкой до умеренной [39]. Один, два и три аллергена были назначены в 82, 8 и 6% случаев соответственно (при отсутствии данных в 4%). Один год SLIT был связан со значительным снижением показателей глазных, назальных и бронхиальных симптомов (p <0,01) и использования спасательных препаратов (p <0,01) по сравнению со значениями до лечения [39].
Таким образом, в обзорах реальной клинической практики специалисты-аллергологи считают, что полисенсибилизация сама по себе не влияет на показания для АИТ [12, 35, 40].Следует напомнить, что интерпретация побочных реакций может быть сложной: при введении смеси сложно определить виновного аллергена.
Хотя назначение АИТ полисенсибилизированным пациентам (которые могут быть моноаллергическими или полиаллергическими) не является проблемой для квалифицированных врачей, имеющих опыт лечения аллергии, подходы к лечению не стандартизированы, и нет четкого дерева решений, которое помогло бы клиницистам в оказании им помощи. качественный уход. В целом отсутствие четких рекомендаций и параметров практики побуждает врачей уклоняться от назначения АИТ пациентам с полиаллергией.
Подход, основанный на практике
Мы задали группе следующие вопросы и пришли к согласию:
- 1.
Как распознать полиаллергического пациента?
- 2.
Когда показана МИТ с единственным источником аллергена?
- 3.
Когда АИТ показана с двумя источниками аллергенов (смеси или два параллельных курса АИТ)?
- 4.
Когда следует вводить два источника аллергенов одновременно?
- 5.
Как следует вводить два источника аллергенов последовательно?
- 6.
Можно ли сочетать SLIT с SCIT для иммунотерапии двумя аллергенами?
- 7.
Когда показана АИТ с тремя или более источниками аллергенов?
- 8.
Есть ли особые вопросы, которые следует учитывать при лечении наиболее часто встречающихся полиаллергических профилей?
- 9.
Есть ли еще какие-то особые соображения?
Как распознать полиаллергического пациента?
В нашем распоряжении два основных диагностических метода: тесты SPT и ssIgE, оба из которых могут только продемонстрировать сенсибилизацию пациента к источнику аллергена. Эти результаты должны быть коррелированы с клинической интерпретацией клинициста, чтобы идентифицировать аллерген (ы), связанный с клиническим воздействием и воздействием на качество жизни (на основе рекомендаций GA 2 LEN) [23].
Хотя заражение аллергеном (т. Е. Назальное заражение, заражение конъюнктивой или воздействие в камере для заражения) может воспроизводимо продемонстрировать клиническую значимость данной сенсибилизации, их сложно выполнить [41]. Кроме того, диаметр волдыря SPT и титр ssIgE имеют ограниченную ценность для идентификации клинически значимых причинных аллергенов на уровне пациента, хотя они очень полезны на уровне популяции [42]. Напротив, компонентный диагноз (CRD) может помочь врачу идентифицировать клинически значимые причинные аллергены и отличить настоящую полисенсибилизацию («ко-сенсибилизацию») от полисенсибилизации из-за перекрестной реактивности («перекрестной сенсибилизации») (Таблица 1).Теперь ясно, что молекулярная диагностика может помочь адаптировать индивидуальный AIT [43–48], и недавно было показано, что уровни ssIgE против Par j 2 и Bet v 1 могут различать сенсибилизацию и аллергию [49, 50]. Кроме того, сообщалось, что уровни ssIgE могут предсказывать клинический ответ на АИТ [51–53].
В частности, важно определить источники аллергенов, которые больше всего влияют на качество жизни при диагностировании аллергии на два или более аллергенов из разных гомологичных групп (например,грамм. пыльца трав + HDM). Пациенты с полиаллергическими заболеваниями обязательно будут полисенсибилизированы; Ключевая задача врача — установить, какие из сенсибилизирующих аллергенов имеют отношение к клиническим симптомам аллергии. Мы считаем, что одного клинического анамнеза пациента часто (но не всегда) достаточно для идентификации клинически значимого аллергена при аллергическом респираторном заболевании, хотя в большинстве случаев его остается достаточно для этиологического диагноза. В качестве примера Crobach et al. сообщили, что при рассмотрении диагноза АР прогностическая ценность одного только клинического анамнеза составляла 82–85% для сезонных аллергенов и не менее 77% для постоянных аллергенов [54].Эти значения увеличивались до 97–99%, когда для данного пациента были доступны данные SPT и ssIgE.
После определения наиболее клинически значимого аллергена врач принимает следующее решение — как лечить пациента с полиаллергической болезнью.
Когда показана АИТ с единственным источником аллергена?
Одинарная АИТ рекомендуется пациентам с полиаллергией, у которых один из нескольких релевантных аллергенов, тем не менее, явно отвечает за наиболее интенсивные и / или беспокоящие симптомы.Опять же, врач должен идентифицировать этот аллерген на основе интенсивности симптомов, влияния на качество жизни, продолжительности симптомов и способности избегать аллергенов [23]. Чтобы облегчить задачу врача, мы разработали дерево решений о лечении (рис. 1). При выборе лечения необходимо принимать во внимание предпочтения пациента в отношении пути введения, приверженности и стоимости, а также наличие высококачественных составов АИТ.
Рис.1Предлагаемый алгоритм АИТ у полиаллергических пациентов
Внутри гомологической группы (такой как Dermatophagoides видов, пыльца Pooideae или пыльца Betulaceae) рекомендуется использование однократного курса АИТ со смесью аллергенов, имитирующей естественное воздействие (например,грамм. a Dermatophagoides pteronyssinus / Dermatophagoides farinae смесь трав или смесь березы / лещины / орехов). Пациенты подвергаются воздействию и сенсибилизируются к изоформам аллергенов, происходящим от двух или более видов в группе, и, таким образом, у пациентов развиваются антитела и Т-клеточные ответы как на перекрестно-реактивные (консервативные), так и на неперекрестно-реактивные (видоспецифические) эпитопы. Следовательно, смесь обоих видов обеспечивает широкий спектр аллергенов и, следовательно, эпитопов В- и Т-клеток для оптимального перепрограммирования иммунной системы [55].
Сублингвальная иммунотерапия одним или несколькими экстрактами была безопасной и эффективной в улучшении исходов, связанных с аллергией [40, 56–61] (включая общую оценку астмы, оценку потребления лекарств от астмы [59] и оценку качества жизни, связанного со здоровьем [56]. ]) как у детей [39], так и у взрослых в возрасте 50 лет и старше [58].
Когда показана АИТ с двумя источниками аллергенов (смеси или два параллельных курса АИТ)?
Параллельная иммунотерапия двумя аллергенами или смешанная иммунотерапия двумя аллергенами показана пациентам с полиаллергией, у которых два причинно-следственных аллергена оказывают заметное клиническое воздействие и влияние на качество жизни.Наши рекомендации по выбору метода АИТ в зависимости от клинически значимого аллергена обобщены в таблице 3. Приверженность лечению и его стоимость — это вопросы, которые могут повлиять на решение врача назначить иммунотерапию с двумя аллергенами, а не смесью. Если показана иммунотерапия с двумя аллергенами, ее предпочтительно вводить в виде двух стандартизованных препаратов с одним АИТ параллельно (см. Ниже). Можно рассмотреть возможность смешивания экстрактов аллергенов, если (1) смесь технически осуществима (в соответствии с надлежащей производственной практикой), (2) смесь разрешена с нормативной точки зрения, (3) различные компоненты присутствуют в концентрации эффективность которых была четко продемонстрирована, и (4) индивидуальные дозы аллергена в смеси корректируются (например,грамм. 1/2 источника аллергена 1 и 1/2 источника аллергена 2 в смеси из двух источников аллергена; 1/3 источника аллергена 1, 1/3 источника аллергена 2 и 1/3 источника аллергена 3 в смеси из трех источников аллергенов и т. Д.). Нет никакого научного обоснования для корректировки соотношения смешивания смеси в зависимости от результатов диагностических тестов, поскольку последние не связаны с клиническими проявлениями. Однако смешивание нескольких экстрактов аллергенов связано с риском (1) протеолитической деградации (как указано в EMA) и (2) возможной антигенной конкуренции из-за насыщения путей процессинга аллергена иммунной системой в месте введения [24, 28 , 62].Хотя последний предмет требует дальнейшего изучения, сообщалось, что антигенная конкуренция влияет на иммуногенность и эффективность инъекционных педиатрических вакцин с антигенами от шести инфекционных патогенов [63].
Таблица 3 Рекомендации, если у пациента аллергия на два клинически значимых аллергенаХорошее соблюдение режима лечения является предпосылкой эффективности (независимо от типа лекарства, особенно при АИТ [64]), поэтому увеличение сложности схемы лечения подчеркнет важность этого параметра [65].Точно так же два параллельных курса АИТ обязательно увеличат стоимость лечения и связанных с ним процедур. Следовательно, проблемы со стоимостью и приверженностью иногда могут означать, что два параллельных курса АИТ не показаны конкретному пациенту с полиаллергическим заболеванием; в некоторых случаях смесь может быть подходящим вариантом.
Как следует вводить два источника аллергенов одновременно?
Иммунотерапия двумя аллергенами может проводиться как (1) одна смесь двух экстрактов (смешанная мульти-AIT, таблица 1) со стандартным соотношением каждого источника аллергена или (2) два отдельных, но одновременных курса из одного- иммунотерапия аллергеном (параллельная мульти-АИТ, таблица 1).Использование отдельных составов AIT предпочтительно при лечении двумя негомологичными аллергенами (как определено EMA). Большинство случаев полиаллергии, требующих одновременного введения двух клинически значимых аллергенов, будут связаны с негомологичными аллергенами (такими как пыльца травы + HDM), а не с гомологичными аллергенами (такими как пыльца оливок и пыльца пепла).
Для SLIT (с учетом его превосходного профиля безопасности) мы рекомендуем вводить два отдельных состава SLIT утром с интервалом в 30 минут (или один утром и один позже в течение дня).Хотя может наблюдаться эффект иммунного насыщения слизистой оболочки полости рта [24, 62], этой потенциальной проблемы можно избежать, обеспечив 30-минутный интервал между введениями составов SLIT. Для SCIT некоторые опытные врачи обычно используют квазиодновременные инъекции в разные места / руки. Однако рекомендуемый 30-минутный период наблюдения после каждой инъекции остается важным как способ определения ответственности конкретного экстракта аллергена в случае возникновения побочных эффектов.
Есть несколько надежных исследований эффективности смешанных мульти-AIT по сравнению спараллельное множественное AIT или параллельное против последовательного администрирования [30]. Несмотря на отсутствие результатов клинических испытаний, подтверждающих использование смешанных аллергенов, нет никаких иммунологических причин, по которым экстракт с двумя аллергенами гомологичных групп или два отдельных экстракта с одним аллергеном неэффективны.
Когда следует вводить два источника аллергенов последовательно?
Иммунотерапия аллергеном должна быть начата в первую очередь для наиболее клинически значимого аллергена, затем можно рассмотреть последующий курс вторым более важным аллергеном, по крайней мере, через 1 год.Поэтому мы говорим максимум о 6 годах.
Однако отсутствие хорошей приверженности является проблемой как для SCIT, так и для SLIT, если рассматривать их с точки зрения завершения курсов терапии.
Можно ли сочетать SLIT с SCIT для иммунотерапии двумя аллергенами?
Комбинация SCIT и SLIT может быть подходящей в зависимости от предпочтений и уровня приверженности пациента, а также природы источника аллергена. Например, SCIT с источником постоянного аллергена и предсезонный SLIT с сезонным аллергеном уменьшит общее количество введений.И SLIT, и SCIT безопасны и эффективны при правильном назначении и правильном применении. По аналогии с однократным AIT (см. Выше) врач и пациент вместе принимают решение о наиболее подходящем пути введения в зависимости от личных предпочтений и наличия высококачественных составов AIT. Однако, если SLIT (или SCIT) выбран потому, что он может быть безопасным, эффективным и удобным для одного курса лечения, то, скорее всего, так будет и для второго курса лечения.
Когда показана АИТ с тремя или более источниками аллергенов?
Мы рекомендуем сосредоточиться на двух наиболее клинически значимых источниках аллергенов. Следовательно, AIT с тремя или более источниками аллергенов следует рассматривать только в очень редких случаях, когда (1) все аллергены явно вызывают тяжелые симптомы и (2) окончательный молекулярный диагноз (с CRD) доступен до начала AIT. Даже в этом случае врач должен очень тщательно продумать, будет ли на самом деле последовательное лечение препаратом с одним аллергеном или несколькими препаратами с одним аллергеном параллельно (вместе с симптоматическими лекарствами по требованию) для адекватного облегчения симптомов у пациента.Если рассматривается АИТ с тремя или более аллергенами, ее введение следует проводить в соответствии с указаниями, приведенными выше для иммунотерапии 2-мя аллергенами (то есть введение в разное время и в разные участки тела).
Рецепты АИТ с тремя или более источниками аллергенов редки в европейских странах (и поэтому имеется мало данных), но очень распространены в США [35]. В обсервационных исследованиях во Франции только 1,1% рецептов AIT содержали три или более источника аллергенов [36]. Если необходимо использовать смесь из трех или более источников аллергенов, индивидуальные дозы должны быть адаптированы, как описано выше, и это может повлиять на эффективность.
Есть ли особые вопросы, которые следует учитывать при лечении наиболее часто встречающихся полиаллергических профилей?
Основываясь на нашем опыте работы в соответствующих странах, в настоящем руководстве наиболее часто используются следующие профили пациентов. В Европе пыльца травы + пыльца березы является наиболее распространенным полиаллергическим профилем, за которым следует пыльца + HDM. В исследовании, проведенном во Франции, наиболее частыми сочетаниями полиаллергии были пыльца травы и HDM (16,9%), пыльца травы и пыльца деревьев (12,2%), HDM-перхоть (10.6%), пыльца HDM-перхоть-трава (9%) и пыльца HDM-дерева-травы (8,1%), хотя и с региональными вариациями. 76% пациентов с полиаллергией имели как сезонную, так и постоянную аллергию, 13% страдали только круглогодичной аллергией и 11% страдали только сезонной аллергией [36].
Наиболее частыми комбинациями аллергии в Германии являются пыльца травы + береза, пыльца травы + HDM и пыльца деревьев + HDM; следует знать, что в Германии смешивание любого другого экстракта с пыльцой трав, пыльцой деревьев или экстрактом HDM будет означать, что полученная смесь подпадет под действие Постановления о терапии аллергенов Германии и, следовательно, должна быть одобрена регулирующими органами [66 , 67].В Италии наиболее распространенными комбинациями являются пыльца травы + HDM, пыльца травы + пыльца Parietaria ; HDMs + Parietaria пыльца, пыльца трав + пыльца березы. В Испании самые распространенные комбинации — пыльца травы + пыльца оливок; пыльца трав + Cupressus sp. пыльца Salsola пыльца + пыльца травы Cupressus sp. пыльца + пыльца олив, пыльца трав + Parietaria пыльца, Dermatophagoides sp. + Blomia tropicalis и Dermatophagoides sp.+ Lepidoglyphus destructor.
Есть еще какие-нибудь особые соображения?
Врач должен рассмотреть такие аллергены, как клещ Blomia tropicalis , субтропическое подсемейство трав Chloridoideae (например, . Cynodon dactylon , трава бермудских островов) и подсемейство трав Panicoideae (например, трава Paspalum notatia) особенно для региональных аллергенов или в (суб) тропических регионах.
Пыльца амброзии является высокоаллергенным агентом в некоторых регионах Италии, Франции и стран Восточной Европы.
Alternaria плесень также иногда является проблемой (особенно в Испании), поэтому необходимы дополнительные исследования аллергии на плесень. Что касается перхоти животных, существует опасение, что дозы аллергенов в экстрактах достаточно высоки.
