Содержание
Экстрагенитальная патология: определение и классификация
Экстрагенитальная патология — это термин, который заставляет задуматься даже бывалых медиков. Что же он означает? Экстрагенитальная патология — это любые заболевания органов и систем, не связанные напрямую с репродуктивной системой женщины. Звучит вроде бы не так уж страшно, но когда речь заходит о беременности, ситуация резко меняется. Представьте себе, что ваш организм — это сложный механизм, где каждая шестеренка должна работать идеально. А теперь добавьте к этому механизму еще один, не менее сложный — растущий плод. Как думаете, что произойдет, если одна из шестеренок начнет барахлить?
Экстрагенитальная патология — это не просто медицинский термин, это целый комплекс проблем, с которыми может столкнуться будущая мама. От банального насморка до серьезных хронических заболеваний — все это может существенно осложнить течение беременности. Но давайте копнем глубже. Что конкретно входит в этот зловещий список?
Виды экстрагенитальной патологии
Экстрагенитальная патология — это своего рода медицинский «зоопарк», где каждый «экспонат» может преподнести свой сюрприз. Начнем с сердечно-сосудистой системы. Гипертония, пороки сердца, варикозное расширение вен — все это может стать серьезным препятствием на пути к здоровой беременности. А как насчет эндокринной системы? Сахарный диабет, заболевания щитовидной железы — эти «товарищи» тоже не прочь вмешаться в процесс вынашивания ребенка.
Но это еще не все! Заболевания почек, печени, легких — каждая из этих систем может внести свою «лепту» в развитие осложнений. И не забудем про инфекционные заболевания — от обычной простуды до более серьезных инфекций. Все это — экстрагенитальная патология, которая может превратить радость ожидания ребенка в настоящее испытание.
Почему это так важно?
Экстрагенитальная патология — это не просто набор диагнозов. Это реальная угроза для здоровья матери и ребенка. Возьмем, к примеру, гипертонию. Казалось бы, ну подумаешь, давление немного повышено. Но в контексте беременности это может привести к преэклампсии — состоянию, опасному как для матери, так и для плода. Или сахарный диабет — эта «сладкая» болезнь может стать причиной макросомии плода, то есть чрезмерно большого веса новорожденного, что чревато осложнениями при родах.
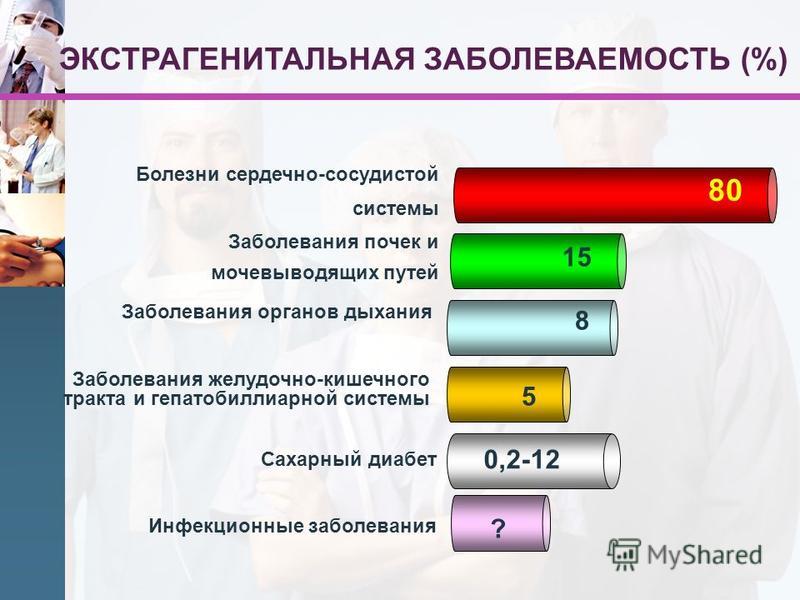
А как насчет заболеваний почек? Эти «фильтры» нашего организма играют crucial роль в регуляции водно-солевого баланса. Нарушение их работы может привести к отекам, повышению артериального давления и даже преждевременным родам. И это лишь верхушка айсберга! Каждое заболевание, входящее в понятие «экстрагенитальная патология», несет свои риски и требует особого подхода.
Как выявить экстрагенитальную патологию?
Выявление экстрагенитальной патологии — это настоящий детективный квест для врачей. Начинается все с тщательного сбора анамнеза. Врач буквально «допрашивает» пациентку: были ли у нее какие-то заболевания в прошлом, как протекали предыдущие беременности (если были), какие лекарства она принимает. Это как собирать пазл — каждая деталь может оказаться ключевой.
Затем идет физикальное обследование. Прослушивание сердца и легких, измерение артериального давления, пальпация живота — все это помогает составить общую картину состояния организма. Но на этом детективная работа не заканчивается! Следующий этап — лабораторные и инструментальные исследования. Анализы крови и мочи, УЗИ, ЭКГ — эти тесты помогают выявить скрытые проблемы, которые могут обостриться во время беременности.
Лечение и профилактика
Лечение экстрагенитальной патологии во время беременности — это настоящее искусство балансирования на канате. С одной стороны, нужно контролировать заболевание, с другой — не навредить плоду. Многие лекарства, которые обычно используются для лечения различных заболеваний, противопоказаны во время беременности. Поэтому врачи вынуждены искать альтернативные методы лечения или использовать препараты с минимальным риском для плода.
Но лучшее лечение — это профилактика. И здесь главную роль играет планирование беременности. Если женщина знает о наличии у нее какого-либо хронического заболевания, она должна обсудить с врачом возможность беременности еще до ее наступления. Это позволит провести необходимое лечение, скорректировать терапию и подготовить организм к предстоящим нагрузкам.

Экстрагенитальная патология и роды
Экстрагенитальная патология может существенно повлиять на процесс родов. Например, при заболеваниях сердечно-сосудистой системы может потребоваться кесарево сечение, чтобы избежать чрезмерной нагрузки на сердце во время потуг. При сахарном диабете может понадобиться тщательный контроль уровня глюкозы в крови во время родов. А при некоторых инфекционных заболеваниях может потребоваться изоляция новорожденного от матери сразу после рождения.
Все это требует тщательного планирования и подготовки. Врачи должны быть готовы к любым неожиданностям и иметь план действий на случай осложнений. Это как игра в шахматы, где нужно предусмотреть все возможные ходы противника и быть готовым к любому развитию событий.
Жизнь после родов
Экстрагенитальная патология не исчезает волшебным образом после родов. Многие заболевания требуют продолжения лечения и наблюдения. Более того, некоторые патологии могут обостриться в послеродовом периоде. Например, у женщин с заболеваниями щитовидной железы может произойти обострение после родов, что требует тщательного мониторинга и коррекции терапии.
Кроме того, некоторые заболевания могут повлиять на грудное вскармливание. Например, при приеме некоторых лекарств может потребоваться временное прекращение кормления грудью. Все это требует тесного сотрудничества между пациенткой, акушером-гинекологом и врачами других специальностей.
В заключение хочется сказать, что экстрагенитальная патология — это не приговор. При правильном подходе, тщательном наблюдении и своевременном лечении большинство женщин с различными заболеваниями могут выносить и родить здорового ребенка. Главное — не пренебрегать рекомендациями врачей и регулярно проходить обследования. Помните, ваше здоровье — это здоровье вашего будущего ребенка!
Влияние соматических заболеваний на течение беременности
Экстрагенитальная патология — это не просто медицинский термин, а настоящий ящик Пандоры для будущих мам. Представьте себе, что ваше тело — это сложный механизм, работающий как часы. А теперь добавьте к нему еще один, не менее сложный — растущий плод. Что произойдет, если в этом механизме начнет барахлить какая-то деталь? Именно об этом мы и поговорим.

Соматические заболевания — это те самые «барахлящие детали», которые могут серьезно повлиять на течение беременности. Но что конкретно входит в это понятие? Экстрагенитальная патология — это любые заболевания органов и систем, не связанные напрямую с репродуктивной системой женщины. Звучит вроде бы не так уж страшно, но дьявол, как говорится, кроется в деталях.
Сердечно-сосудистые заболевания: когда сердце бьется за двоих
Начнем с сердечно-сосудистой системы. Во время беременности нагрузка на сердце увеличивается в разы. Представьте, что ваше сердце — это насос, который должен качать кровь не только для вас, но и для растущего малыша. А теперь добавьте к этому гипертонию или порок сердца. Чувствуете, как запахло жареным?
Исследования показывают, что у беременных с гипертонией риск преэклампсии увеличивается в 3-4 раза. А это уже не шутки. Преэклампсия может привести к преждевременным родам, отслойке плаценты и даже смерти матери или плода. Но не спешите паниковать! При правильном наблюдении и лечении большинство женщин с сердечно-сосудистыми заболеваниями могут выносить и родить здорового ребенка.
Эндокринные нарушения: гормональные качели
Теперь перейдем к эндокринной системе. Экстрагенитальная патология в этой сфере — это как американские горки для вашего организма. Сахарный диабет, заболевания щитовидной железы — все это может серьезно осложнить течение беременности.
Возьмем, к примеру, сахарный диабет. Это заболевание может привести к макросомии плода (чрезмерно большому весу новорожденного), что увеличивает риск травм во время родов. Кроме того, у детей, рожденных от матерей с диабетом, выше риск развития ожирения и сахарного диабета 2 типа в будущем. Но и здесь есть луч надежды! При тщательном контроле уровня глюкозы в крови и правильном питании можно минимизировать эти риски.
Заболевания почек: когда фильтры барахлят
А как насчет почек? Эти органы играют crucial роль в регуляции водно-солевого баланса и выведении токсинов из организма. Во время беременности нагрузка на почки увеличивается в разы. Представьте, что ваши почки — это фильтры, которые должны очищать не только вашу кровь, но и кровь растущего плода.

Экстрагенитальная патология почек может привести к развитию гестационной гипертензии, преэклампсии и даже преждевременным родам. Исследования показывают, что у женщин с хроническими заболеваниями почек риск осложнений беременности в 2-3 раза выше, чем у здоровых женщин. Но не все так мрачно! При правильном лечении и наблюдении многие женщины с заболеваниями почек успешно вынашивают и рожают здоровых детей.
Инфекционные заболевания: незваные гости
Теперь поговорим об инфекционных заболеваниях. Экстрагенитальная патология в этой области — это как непрошеные гости на вашем празднике жизни. От банального ОРВИ до более серьезных инфекций — все это может стать серьезной проблемой во время беременности.
Возьмем, к примеру, токсоплазмоз. Это заболевание, вызываемое паразитом Toxoplasma gondii, может привести к серьезным врожденным дефектам у плода, включая поражения глаз и мозга. А как насчет краснухи? Это, казалось бы, безобидное детское заболевание может вызвать серьезные аномалии развития плода, особенно если заражение произошло в первом триместре беременности.
Но не спешите отказываться от кошек и избегать всех детей! Правильная профилактика и своевременная диагностика помогут избежать большинства проблем. Вакцинация до беременности, соблюдение правил гигиены и регулярные обследования — вот ваши лучшие друзья в борьбе с инфекционными заболеваниями.
Заболевания органов дыхания: когда каждый вдох на счету
Экстрагенитальная патология органов дыхания — это как попытка дышать через соломинку. Во время беременности потребность организма в кислороде увеличивается на 15-20%. А теперь представьте, что у вас астма или хроническая обструктивная болезнь легких (ХОБЛ). Чувствуете, как воздуха не хватает?
Исследования показывают, что у беременных с бронхиальной астмой риск преждевременных родов и низкого веса новорожденного увеличивается в 1,5-2 раза. А ХОБЛ может привести к задержке внутриутробного развития плода из-за хронической гипоксии. Но не спешите паниковать! При правильном контроле заболевания и адекватной терапии большинство женщин с заболеваниями органов дыхания могут выносить и родить здорового ребенка.

Заболевания желудочно-кишечного тракта: когда еда не в радость
А как насчет желудочно-кишечного тракта? Экстрагенитальная патология в этой области — это как попытка накормить двоих из одной тарелки, которая постоянно норовит опрокинуться. Язвенная болезнь, гастрит, холецистит — все эти заболевания могут серьезно осложнить течение беременности.
Возьмем, к примеру, язвенную болезнь. Во время беременности риск обострения этого заболевания увеличивается в 2-3 раза. А это может привести к кровотечениям, анемии и даже перфорации язвы. Звучит страшно, не так ли? Но не спешите отказываться от мечты о ребенке! При правильном лечении и соблюдении диеты большинство женщин с заболеваниями ЖКТ успешно вынашивают и рожают здоровых детей.
Нервно-психические расстройства: когда эмоции берут верх
Наконец, поговорим о нервно-психических расстройствах. Экстрагенитальная патология в этой области — это как американские горки для вашего эмоционального состояния. Депрессия, тревожные расстройства, биполярное расстройство — все это может серьезно осложнить течение беременности.
Исследования показывают, что у беременных с депрессией риск преждевременных родов и низкого веса новорожденного увеличивается в 1,5-2 раза. А тревожные расстройства могут привести к гестационной гипертензии и преэклампсии. Но и здесь есть свет в конце туннеля! При правильном лечении и психологической поддержке большинство женщин с нервно-психическими расстройствами могут выносить и родить здорового ребенка.
Итак, что же такое экстрагенитальная патология? Это целый комплекс заболеваний, которые могут серьезно осложнить течение беременности. Но это не приговор! При правильном подходе, регулярном наблюдении и своевременном лечении большинство женщин с различными соматическими заболеваниями могут стать счастливыми мамами. Главное — не игнорировать проблемы и не заниматься самолечением. Помните, ваше здоровье — это здоровье вашего будущего ребенка!
Кардиологические риски при гестации: от гипертонии до пороков сердца
Экстрагенитальная патология — это не просто набор сложных медицинских терминов, а реальная угроза для будущих мам и их малышей. Когда речь заходит о сердечно-сосудистых заболеваниях во время беременности, ставки взлетают до небес. Представьте, что ваше сердце — это мощный двигатель, который внезапно должен работать за двоих. Звучит как сюжет для фантастического фильма? А вот и нет — это суровая реальность для многих беременных женщин с кардиологическими проблемами.

Но что конкретно подразумевается под кардиологическими рисками при гестации? Это целый букет потенциальных проблем, начиная от гипертонии и заканчивая врожденными пороками сердца. И каждая из этих проблем может превратить радостное ожидание малыша в настоящий триллер с непредсказуемым финалом.
Гипертония: когда давление зашкаливает
Начнем с гипертонии — этого коварного врага, который часто маскируется под обычную усталость или стресс. Экстрагенитальная патология в виде гипертонии — это как бомба замедленного действия, тикающая внутри организма беременной женщины. Вы только представьте: кровь с повышенным давлением буквально бомбардирует нежные сосуды плаценты, угрожая ее целостности.
Исследования показывают, что у беременных с хронической гипертонией риск развития преэклампсии увеличивается в 4-5 раз. А преэклампсия — это уже не шутки. Это состояние может привести к отслойке плаценты, преждевременным родам и даже смерти матери или плода. Но не спешите паниковать! При правильном контроле артериального давления и регулярном наблюдении у врача большинство гипертоников успешно вынашивают и рожают здоровых детей.
Пороки сердца: когда сердце бьется не в такт
А теперь давайте поговорим о врожденных пороках сердца. Экстрагенитальная патология в этом случае — это как попытка пробежать марафон с одной ногой. Сердце с пороком развития и так работает на пределе своих возможностей, а тут еще и дополнительная нагрузка в виде растущего плода.
Статистика неумолима: у женщин с врожденными пороками сердца риск осложнений во время беременности увеличивается в 2-3 раза. Это может быть и сердечная недостаточность, и нарушения ритма сердца, и тромбоэмболические осложнения. Звучит пугающе, не так ли? Но и здесь есть луч надежды! Современная кардиохирургия творит чудеса, и многие женщины после операций по коррекции пороков сердца успешно становятся мамами.
Аритмии: когда сердце пляшет чечетку
Теперь поговорим об аритмиях. Экстрагенитальная патология в виде нарушений сердечного ритма — это как попытка управлять автомобилем с неисправным двигателем. Вроде бы едешь, но в любой момент может заглохнуть. А теперь представьте, что в этом автомобиле едет не только водитель, но и драгоценный пассажир — будущий ребенок.

Исследования показывают, что во время беременности риск возникновения аритмий увеличивается на 30-40%. Это связано и с гормональными изменениями, и с увеличением объема циркулирующей крови, и с повышенной нагрузкой на сердце. Наиболее опасны желудочковые аритмии, которые могут привести к внезапной остановке сердца. Но не все так мрачно! Большинство аритмий успешно контролируются с помощью медикаментозной терапии, а в особо сложных случаях возможно даже проведение радиочастотной абляции во время беременности.
Тромбоэмболические осложнения: когда кровь сгущается
А как насчет тромбоэмболических осложнений? Экстрагенитальная патология в этой области — это как попытка пустить воду по забитым трубам. Во время беременности кровь естественным образом становится более вязкой, а если к этому добавляются еще и проблемы с сердечно-сосудистой системой, риск образования тромбов взлетает до небес.
Статистика говорит сама за себя: риск венозных тромбоэмболий у беременных в 4-5 раз выше, чем у небеременных женщин того же возраста. А если у женщины уже есть проблемы с сердцем или сосудами, этот риск увеличивается еще в несколько раз. Тромбоэмболия легочной артерии — одна из ведущих причин материнской смертности в развитых странах. Но не спешите отказываться от мечты о ребенке! Современные методы профилактики и лечения тромбозов позволяют минимизировать эти риски.
Кардиомиопатии: когда сердце устает
Теперь давайте поговорим о кардиомиопатиях. Экстрагенитальная патология в виде заболеваний сердечной мышцы — это как попытка поднять штангу с ослабленными мышцами. Сердце и так работает не в полную силу, а тут еще и дополнительная нагрузка в виде беременности.
Особенно опасна перипартальная кардиомиопатия — редкое, но очень серьезное осложнение, которое может развиться в последний месяц беременности или в первые месяцы после родов. По данным исследований, это состояние встречается примерно у 1 из 3000-4000 беременных женщин. Но даже при наличии кардиомиопатии беременность не всегда противопоказана. Все зависит от типа кардиомиопатии, степени поражения сердечной мышцы и общего состояния женщины.

Инфекционный эндокардит: когда сердце воспаляется
И наконец, поговорим об инфекционном эндокардите. Экстрагенитальная патология в этом случае — это как попытка плыть в бассейне с акулами. Воспаление внутренней оболочки сердца само по себе опасно, а во время беременности риски возрастают многократно.
Хотя инфекционный эндокардит встречается относительно редко (примерно 1 случай на 100 000 беременностей), его последствия могут быть катастрофическими как для матери, так и для плода. Риск смертности при этом заболевании достигает 30-40%. Но и здесь медицина не стоит на месте! Современные антибиотики и хирургические методы лечения позволяют успешно бороться с этим грозным заболеванием даже во время беременности.
Итак, что же такое экстрагенитальная патология в кардиологии? Это целый комплекс заболеваний сердечно-сосудистой системы, которые могут серьезно осложнить течение беременности. Но это не приговор! При правильном подходе, регулярном наблюдении и своевременном лечении большинство женщин с кардиологическими проблемами могут выносить и родить здорового ребенка. Главное — не игнорировать проблемы и не заниматься самолечением. Помните, ваше сердце теперь бьется за двоих!
Эндокринные нарушения и их последствия для матери и плода
Экстрагенитальная патология — это не просто сухой медицинский термин, а настоящий ящик Пандоры для будущих мам. Когда речь заходит об эндокринных нарушениях во время беременности, ситуация напоминает попытку управлять оркестром, где каждый музыкант играет свою мелодию. Только представьте: ваши гормоны — это музыканты, а вы — дирижер, пытающийся создать гармонию не только для себя, но и для растущего внутри вас малыша.
Но что конкретно подразумевается под эндокринными нарушениями при беременности? Это целый букет потенциальных проблем, начиная от сахарного диабета и заканчивая заболеваниями щитовидной железы. И каждая из этих проблем может превратить счастливое ожидание малыша в настоящий триллер с непредсказуемым финалом.
Сахарный диабет: сладкая жизнь с горьким привкусом
Начнем с сахарного диабета — этого коварного врага, который часто маскируется под обычную усталость или повышенный аппетит. Экстрагенитальная патология в виде сахарного диабета — это как попытка проехать по автобану на машине с неисправным спидометром. Вы вроде бы едете, но не знаете, с какой скоростью, и в любой момент можете попасть в аварию.

Исследования показывают, что у беременных с сахарным диабетом риск развития макросомии плода (чрезмерно большого веса новорожденного) увеличивается в 3-4 раза. А это уже не шутки. Макросомия может привести к травмам во время родов, как для матери, так и для ребенка. Но и это еще не все! У детей, рожденных от матерей с диабетом, в будущем повышен риск развития ожирения и сахарного диабета 2 типа. Звучит как приговор? Не спешите с выводами! При правильном контроле уровня глюкозы в крови и соблюдении диеты большинство диабетиков успешно вынашивают и рожают здоровых детей.
Заболевания щитовидной железы: когда метаболизм сходит с ума
А теперь давайте поговорим о заболеваниях щитовидной железы. Экстрагенитальная патология в этом случае — это как попытка отрегулировать температуру в доме с неисправным термостатом. То жарко, то холодно, и никак не удается найти золотую середину.
Статистика неумолима: у женщин с нарушениями функции щитовидной железы риск осложнений во время беременности увеличивается в 2-3 раза. Это может быть и преэклампсия, и преждевременные роды, и задержка внутриутробного развития плода. Особенно опасен гипотиреоз — недостаточная функция щитовидной железы. Он может привести к необратимым нарушениям развития нервной системы плода. Звучит пугающе, не так ли? Но и здесь есть луч надежды! Современная эндокринология позволяет эффективно контролировать функцию щитовидной железы даже во время беременности.
Синдром поликистозных яичников: гормональный хаос
Теперь поговорим о синдроме поликистозных яичников (СПКЯ). Экстрагенитальная патология в виде СПКЯ — это как попытка собрать пазл, где половина деталей не подходит друг к другу. Гормональный дисбаланс, нарушения овуляции, избыточный вес — все это создает серьезные препятствия на пути к материнству.
Исследования показывают, что у женщин с СПКЯ риск развития гестационного диабета увеличивается в 2-3 раза. Кроме того, у них чаще встречаются такие осложнения, как преэклампсия и преждевременные роды. Но не все так мрачно! При правильном лечении и подготовке к беременности многие женщины с СПКЯ успешно становятся мамами здоровых малышей.

Гиперпролактинемия: когда молока слишком много
А как насчет гиперпролактинемии? Экстрагенитальная патология в этой области — это как попытка запустить фонтан в середине зимы. Вроде бы все работает, но не вовремя и не к месту. Повышенный уровень пролактина может привести к нарушениям менструального цикла и бесплодию.
Статистика говорит сама за себя: около 30% случаев женского бесплодия связаны с гиперпролактинемией. А если беременность все-таки наступает, риск невынашивания увеличивается в 1,5-2 раза. Звучит как приговор? Но не спешите отчаиваться! Современные методы лечения позволяют эффективно контролировать уровень пролактина и дают шанс на материнство даже в сложных случаях.
Надпочечниковая недостаточность: когда стресс становится опасным
Теперь давайте поговорим о надпочечниковой недостаточности. Экстрагенитальная патология в виде нарушений функции надпочечников — это как попытка пережить шторм на корабле с неисправным рулем. Организм теряет способность адекватно реагировать на стресс, а беременность — это огромный стресс для организма.
Особенно опасна острая надпочечниковая недостаточность — состояние, которое может развиться во время беременности или родов и угрожает жизни как матери, так и ребенка. По данным исследований, риск развития этого осложнения у беременных с хронической надпочечниковой недостаточностью увеличивается в 5-6 раз. Но даже при наличии этого заболевания беременность не всегда противопоказана. Все зависит от степени компенсации заболевания и общего состояния женщины.
Нарушения фосфорно-кальциевого обмена: когда кости становятся хрупкими
И наконец, поговорим о нарушениях фосфорно-кальциевого обмена. Экстрагенитальная патология в этом случае — это как попытка построить дом на песке. Кости теряют прочность, а растущий плод требует все больше и больше кальция.
Хотя серьезные нарушения фосфорно-кальциевого обмена встречаются относительно редко, их последствия могут быть весьма серьезными как для матери, так и для плода. Остеопороз, переломы, задержка роста плода — вот лишь некоторые из возможных осложнений. Но и здесь медицина не стоит на месте! Современные методы диагностики и лечения позволяют эффективно контролировать фосфорно-кальциевый обмен даже во время беременности.

Итак, что же такое экстрагенитальная патология в эндокринологии? Это целый комплекс заболеваний эндокринной системы, которые могут серьезно осложнить течение беременности. Но это не приговор! При правильном подходе, регулярном наблюдении и своевременном лечении большинство женщин с эндокринными нарушениями могут выносить и родить здорового ребенка. Главное — не игнорировать проблемы и не заниматься самолечением. Помните, ваши гормоны теперь работают на двоих!
Почечная патология: особенности ведения беременности
Экстрагенитальная патология — это не просто набор заумных медицинских терминов, а реальная головная боль для будущих мам и их докторов. Когда речь заходит о почечных проблемах во время беременности, ситуация напоминает попытку пройти по канату над пропастью. С одной стороны — желание стать мамой, с другой — риски для здоровья и жизни. Как же найти баланс в этой сложной ситуации?
Почки — это не просто «фильтры» нашего организма. Это сложнейшая система, которая регулирует кровяное давление, поддерживает водно-солевой баланс и выводит токсины. А теперь представьте, что эта система дает сбой, да еще и в тот момент, когда организм работает за двоих. Звучит как сценарий для фильма-катастрофы? На самом деле, это реальность для многих беременных женщин с почечными заболеваниями.
Хронический пиелонефрит: когда бактерии атакуют
Начнем с хронического пиелонефрита — воспаления почечных лоханок и чашечек. Экстрагенитальная патология в виде хронического пиелонефрита — это как попытка потушить тлеющие угли: вроде бы огня нет, но стоит подуть ветру — и пожар обеспечен. Во время беременности риск обострения пиелонефрита увеличивается в 3-4 раза. Почему? Да потому что растущая матка сдавливает мочеточники, затрудняя отток мочи, а это создает идеальные условия для размножения бактерий.
Исследования показывают, что у беременных с хроническим пиелонефритом риск развития гестационной гипертензии увеличивается на 30-40%. А это уже не шутки. Гипертензия может привести к преэклампсии, задержке роста плода и преждевременным родам. Но не спешите паниковать! При своевременном выявлении и правильном лечении большинство женщин с хроническим пиелонефритом успешно вынашивают и рожают здоровых детей.

Гломерулонефрит: когда иммунитет атакует свои же почки
Теперь поговорим о гломерулонефрите — воспалении почечных клубочков. Экстрагенитальная патология в этом случае — это как попытка провести ремонт в доме во время наводнения. Иммунная система атакует собственные почки, а тут еще и беременность со всеми ее гормональными перестройками.
Статистика неумолима: у женщин с активным гломерулонефритом риск потери беременности увеличивается в 2-3 раза. Кроме того, у них чаще развивается тяжелая преэклампсия и HELLP-синдром — грозное осложнение, угрожающее жизни матери и плода. Звучит как приговор? Не торопитесь с выводами! Современная нефрология и акушерство позволяют успешно вести беременность даже при тяжелых формах гломерулонефрита. Главное — тщательное планирование и постоянный мониторинг состояния.
Мочекаменная болезнь: когда камни становятся проблемой
А как насчет мочекаменной болезни? Экстрагенитальная патология в виде МКБ — это как попытка пройти полосу препятствий с камнем в ботинке. Вроде бы идешь, но каждый шаг — испытание. Во время беременности риск образования и отхождения камней увеличивается из-за изменения метаболизма кальция и повышения уровня мочевой кислоты в крови.
Исследования показывают, что у 1 из 200-300 беременных женщин диагностируется мочекаменная болезнь. И это не просто неприятность — почечная колика может спровоцировать преждевременные роды или выкидыш. Но и здесь медицина не стоит на месте! Современные методы диагностики и лечения позволяют эффективно справляться с МКБ даже во время беременности.
Единственная почка: когда запасного варианта нет
Теперь давайте поговорим о ситуации, когда у женщины только одна почка. Экстрагенитальная патология в этом случае — это как попытка пробежать марафон без возможности передохнуть. Единственная почка должна работать за двоих, а во время беременности — уже за троих!
Статистика показывает, что у женщин с единственной почкой риск развития гестационной гипертензии и преэклампсии увеличивается на 20-30%. Кроме того, у них чаще наблюдается задержка роста плода. Но не все так мрачно! При отсутствии других заболеваний почек и правильном ведении беременности большинство женщин с единственной почкой успешно рожают здоровых детей.

Поликистоз почек: когда кисты множатся
А как насчет поликистоза почек? Экстрагенитальная патология в виде поликистоза — это как попытка надуть воздушный шар внутри другого воздушного шара. Кисты постепенно заменяют нормальную почечную ткань, а растущая матка еще больше сдавливает и без того увеличенные почки.
Исследования показывают, что у женщин с поликистозом почек риск развития хронической почечной недостаточности во время беременности увеличивается в 2-3 раза. Кроме того, у них чаще встречаются такие осложнения, как преэклампсия и преждевременные роды. Но не спешите ставить крест на материнстве! При правильном лечении и тщательном мониторинге многие женщины с поликистозом почек успешно вынашивают и рожают здоровых малышей.
Диабетическая нефропатия: когда сахар атакует почки
И наконец, поговорим о диабетической нефропатии — поражении почек на фоне сахарного диабета. Экстрагенитальная патология в этом случае — это как попытка провести корабль через бурное море с пробоиной в днище. Высокий уровень сахара в крови постепенно разрушает почечные клубочки, а беременность создает дополнительную нагрузку на и без того страдающие почки.
Статистика неутешительна: у беременных с диабетической нефропатией риск развития почечной недостаточности увеличивается в 5-6 раз. Кроме того, у них чаще встречаются такие осложнения, как тяжелая преэклампсия и задержка роста плода. Звучит пугающе, не так ли? Но и здесь есть луч надежды! Современные методы лечения сахарного диабета и почечной недостаточности позволяют многим женщинам с диабетической нефропатией реализовать свою мечту о материнстве.
Итак, что же такое экстрагенитальная патология в нефрологии? Это целый комплекс заболеваний почек, которые могут серьезно осложнить течение беременности. Но это не приговор! При правильном подходе, регулярном наблюдении и своевременном лечении большинство женщин с почечными заболеваниями могут выносить и родить здорового ребенка. Главное — не игнорировать проблемы и не заниматься самолечением. Помните, ваши почки теперь работают за троих!
Профилактика осложнений при экстрагенитальных заболеваниях
Экстрагенитальная патология — это не просто медицинский термин, а настоящий вызов для будущих мам и их врачей. Представьте себе, что ваше тело — это сложный механизм, а беременность — это дополнительная нагрузка на все его системы. Теперь добавьте к этому уже существующие проблемы со здоровьем, и вы получите коктейль, который может взорваться в любой момент. Но не спешите паниковать! В медицине, как и в боевых искусствах, лучшая защита — это нападение. И в нашем случае, это нападение называется профилактикой.
Но что же такое профилактика осложнений при экстрагенитальных заболеваниях? Это комплекс мер, направленных на предотвращение обострений хронических заболеваний и развития новых патологий во время беременности. Звучит сложно? Давайте разберем это на конкретных примерах.
Сердечно-сосудистые заболевания: держим руку на пульсе
Начнем с сердечно-сосудистой системы. Экстрагенитальная патология в этой области — это как попытка пробежать марафон с рюкзаком, полным камней. Ваше сердце и так работает на пределе, а тут еще и беременность добавляет нагрузки. Как же предотвратить осложнения?
Во-первых, регулярный мониторинг артериального давления. Это как ежедневные доклады разведчиков с передовой — чем больше информации, тем лучше можно подготовиться к «атаке». Исследования показывают, что у беременных с гипертонией, которые регулярно измеряют давление дома, риск развития преэклампсии снижается на 30-40%.
Во-вторых, правильно подобранная медикаментозная терапия. Это как выбор правильного оружия для битвы — не все лекарства безопасны во время беременности, поэтому важно подобрать те, которые эффективны и безвредны для плода. Например, ингибиторы АПФ противопоказаны во время беременности, но их можно заменить на метилдопу или нифедипин.
В-третьих, здоровый образ жизни. Это как тренировка перед большим сражением — правильное питание, умеренные физические нагрузки и отказ от вредных привычек могут значительно снизить риск осложнений. Исследования показывают, что у беременных, которые регулярно занимаются специальной гимнастикой, риск развития гестационной гипертензии снижается на 20-25%.
Эндокринные нарушения: балансируем на грани
Теперь поговорим об эндокринной системе. Экстрагенитальная патология в этой области — это как попытка удержать равновесие на канате, натянутом над пропастью. Малейшее колебание — и вы летите вниз. Как же удержаться?
Во-первых, тщательный контроль уровня глюкозы в крови при сахарном диабете. Это как постоянное наблюдение за погодой перед важным полетом — чем точнее прогноз, тем безопаснее полет. Исследования показывают, что у беременных с диабетом, которые поддерживают уровень гликированного гемоглобина ниже 6,5%, риск развития макросомии плода снижается в 2-3 раза.
Во-вторых, регулярный контроль функции щитовидной железы. Это как настройка точных приборов — малейшее отклонение может привести к серьезным последствиям. Например, при гипотиреозе важно поддерживать уровень ТТГ не выше 2,5 мЕд/л в первом триместре и не выше 3,0 мЕд/л во втором и третьем триместрах.
В-третьих, правильное питание и прием витаминов. Это как заправка качественным топливом — чем лучше «горючее», тем эффективнее работает весь механизм. Особенно важен прием фолиевой кислоты, которая снижает риск развития врожденных пороков нервной системы плода на 70-80%.
Заболевания почек: фильтруем проблемы
А как насчет заболеваний почек? Экстрагенитальная патология в этой области — это как попытка очистить воду в мутном пруду. Чем больше грязи, тем труднее работать фильтрам. Как же облегчить их работу?
Во-первых, контроль водного баланса. Это как регулирование уровня воды в водохранилище — слишком мало или слишком много может привести к катастрофе. У беременных с заболеваниями почек особенно важно следить за количеством выпиваемой жидкости и отеками.
Во-вторых, регулярные анализы мочи и крови. Это как постоянный мониторинг качества воды — чем раньше обнаружишь загрязнение, тем легче его устранить. Особенно важно следить за уровнем белка в моче и креатинина в крови.
В-третьих, своевременное лечение инфекций мочевыводящих путей. Это как борьба с вредителями в саду — чем раньше начнешь, тем меньше ущерба они нанесут. Исследования показывают, что своевременное лечение бессимптомной бактериурии у беременных снижает риск развития пиелонефрита на 70-80%.
Заболевания желудочно-кишечного тракта: спокойствие, только спокойствие
Теперь поговорим о ЖКТ. Экстрагенитальная патология в этой области — это как попытка приготовить изысканное блюдо на неисправной плите. Как же избежать «кулинарной катастрофы»?
Во-первых, правильное питание. Это как выбор правильных ингредиентов — чем качественнее продукты, тем вкуснее блюдо и меньше проблем с пищеварением. Дробное питание, исключение острых и жирных блюд может значительно снизить риск обострения гастрита или язвенной болезни.
Во-вторых, контроль веса. Это как соблюдение рецептуры — слишком много или слишком мало может испортить всё блюдо. Избыточный вес увеличивает риск развития изжоги и гестационного диабета.
В-третьих, своевременное лечение запоров. Это как чистка канализации — неприятно, но необходимо. Запоры могут привести к обострению геморроя и повышению внутрибрюшного давления, что опасно для беременных.
Заболевания дыхательной системы: дышим глубже
И наконец, поговорим о дыхательной системе. Экстрагенитальная патология в этой области — это как попытка надуть воздушный шар через соломинку. Как же облегчить этот процесс?
Во-первых, отказ от курения. Это как удаление препятствий из воздуховода — чем чище путь, тем легче дышать. Исследования показывают, что отказ от курения во время беременности снижает риск преждевременных родов на 20-30%.
Во-вторых, регулярные прогулки на свежем воздухе. Это как проветривание комнаты — чем больше свежего воздуха, тем лучше работают легкие. Ежедневные прогулки помогают улучшить оксигенацию крови и снизить риск развития одышки.
В-третьих, дыхательная гимнастика. Это как тренировка мышц — чем сильнее дыхательные мышцы, тем легче справляться с нагрузкой. Специальные дыхательные упражнения помогают улучшить вентиляцию легких и подготовиться к родам.
Итак, что же такое профилактика осложнений при экстрагенитальных заболеваниях? Это комплексный подход, включающий регулярный мониторинг состояния здоровья, правильно подобранное лечение и здоровый образ жизни. Экстрагенитальная патология — это серьезный вызов, но при правильном подходе большинство женщин могут успешно выносить и родить здорового ребенка. Главное — не игнорировать проблемы и работать в тесном контакте с врачом. Помните, ваше здоровье — это здоровье вашего будущего малыша!
Междисциплинарный подход в лечении беременных с сопутствующей патологией
Экстрагенитальная патология — это тот самый подводный камень, о который могут разбиться мечты будущей мамы о здоровом малыше. Но что же это за зверь такой? Экстрагенитальная патология — это любые заболевания органов и систем, не связанные напрямую с репродуктивной системой женщины. Звучит не так уж страшно, правда? Но не спешите расслабляться! Эти «безобидные» болячки могут преподнести немало сюрпризов во время беременности.
