Содержание
Насморк у грудничка: лечение
Нередко счастливое материнство омрачается различными заболеваниями, которым подвергается грудничок в возрасте до месяца из-за неразвитой иммунной системы. Распространенным явлением считается такой недуг, как насморк новорожденного, природа появления которого различна. Не стоит при этом пытаться лечить заболевание самостоятельно, поскольку помочь избавиться от этой проблемы квалифицированно может только врач. Важным моментом является необходимость правильно определить причины насморка новорожденного до месяца, поскольку появляться он может далеко не всегда на фоне простуды, а также правильно назначить лечение.
Причины
Если у ребенка появились сопли, он как будто хрюкает и плохо спит из-за невозможности нормально дышать, это свидетельствует о сбое в работе системы носовой полости. Тем не менее, далеко не всегда данные симптомы свидетельствуют о наличии именно респираторного заболевания, отсюда будет зависеть лечение. Слизистая у грудничка в первые недели жизни на начальном этапе жизни часто не может до конца справляться со своими функциями в силу неразвитости. В результате слизь выделяется в слишком большом количестве, появляется так называемый физиологический насморк, малыш «хрюкает» и ведет себя беспокойно, отказывается сосать молоко. При этом физиологический процесс данного типа не является заболеванием, несмотря на симптомы, лечению его подвергать не требуется.
В результате слизь выделяется в слишком большом количестве, появляется так называемый физиологический насморк, малыш «хрюкает» и ведет себя беспокойно, отказывается сосать молоко. При этом физиологический процесс данного типа не является заболеванием, несмотря на симптомы, лечению его подвергать не требуется.
Чаще всего, разумеется, причиной излишнего выделения слизи является простуда либо вирусные инфекции или даже грипп.
В отличие от такого явления, как насморк физиологический, этот недуг требует обязательного лечения. В случае наличия инфекционной природы заболевания в области носовой полости у грудничка в первые недели жизни наблюдается заметный отек, который приводит к затруднению дыхания, малыш «хрюкает» и капризничает. Отказ сосать молоко часто сопровождает остальные признаки, при которых очень важно делать что-то для выздоровления.
Еще одна причина, которая может повлечь за собой не физиологический насморк, заключается в аллергической реакции на окружающую среду.
Не секрет, что современные мегаполисы отличаются крайне загрязненным воздухом, который раздражающе действует на неокрепшую слизистую новорожденного. Помимо, собственно, излишнего выделения слизи, могут наблюдаться чихания, отказ сосать молоко, кашель и даже повышение температуры.
В любом случае, даже если симптомы указывают именно на физиологический насморк у грудничка до месяца, следует в обязательном порядке показать ребенка педиатру, который сможет понять и определить источник и назначит лечение. Особенно важно делать это при наличии повышенной температуры, независимо от того, сколько градусов превышает норму.
Общие рекомендации по лечению
Во время насморка, если он не носит физиологический характер, не разрешается купать ребенка, а также совершать прогулки, особенно в плохую погоду. Купание врач обычно разрешает через четыре дня, при условии наступления улучшения. Прогулки возможны также в случае положительной динамики лечения и только в безветренную погоду.
Также при насморке возможно ухудшение аппетита, однако связано это, как правило, с затрудненным дыханием, которое не позволяет активно сосать молоко. Во время сосания у ребенка возникают трудности с дыханием. Также ребенок не так активно сосет молоко на фоне общего отсутствия аппетита при вирусе.
Если у ребенка наблюдается слишком частый отказ от еды, следует приложить все усилия для облегчения его дыхания. Как можно чаще необходимо прочищать нос новорожденного, а также закапывать сосудосуживающие капли по возрасту. Сколько раз закапывать препараты, подскажет врач. Важным моментом будет обеспечение для ребенка постоянного питания, поскольку даже в период острого насморка малыш в состоянии употреблять молоко в размере одной трети от нормы. При этом следует сократить промежутки между кормлениями, чтобы делать поступление питания непрерывным. Если наблюдается отказ от груди, следует пробовать кормить ребенка из ложки или шприца, не допуская самого страшного для новорожденного явления – обезвоживания. Молоко обязательно должно поступать в организм, сколько бы раз в день не пришлось повторять кормление.
Молоко обязательно должно поступать в организм, сколько бы раз в день не пришлось повторять кормление.
В качестве дополнительных мер, помимо схемы лечения, которую назначит врач, следует также проводить регулярное проветривание помещения, влажную уборку комнаты, а также по возможности пользоваться увлажнителем воздуха. Слишком сухой воздух в комнате не способствует выздоровлению, а лечение не будет действенным.
Медикаментозные меры
Разумеется, когда у новорожденного ребенка в первые недели жизни наблюдаются любые признаки, сопровождающиеся насморком, следует незамедлительно обратиться к врачу. Только врач вправе назначать медикаменты, помогающие справиться с таким недугом, независимо от природы его происхождения. Несмотря на то, что современная медицина предлагает большое количество средств для грудничков, увлекаться ими не стоит. Самый главный препарат, который поможет со временем справиться с насморком – капли, такие как Назол или Називин по возрасту. Не стоит при этом пользоваться спреями в нос, поскольку они могут вызывать аллергические реакции у грудничка.
Не стоит при этом пользоваться спреями в нос, поскольку они могут вызывать аллергические реакции у грудничка.
Старым методом избавления от грудничкового недуга является применение такого антисептического средства, как Протаргол. Обычно Протаргол не предлагается в свободной продаже, средство на основе серебра изготавливают в рецептурном отделе.
Помимо таких средств для носа, как капли Називин или Протаргол, можно использовать противовирусные препараты. Однако они могут применяться для грудничка до месяца только по назначению врача. Среди наиболее известных противовирусных средств часто назначают в нос Гриппферон, а также свечи Виферон. Протаргол при этом может сочетаться с противовирусными препаратами по схеме, назначенной врачом. Среди капель также нередко используют такой противовирусный препарат, как капли Деринат. Лечит им можно по плану, назначенному врачом.
Если сопли особенно часто проявляют себе в ночное время, ребенок часто хрюкает и не спит, можно закапывать Протаргол на ночь, совмещая его с противовирусным препаратом Гриппферон.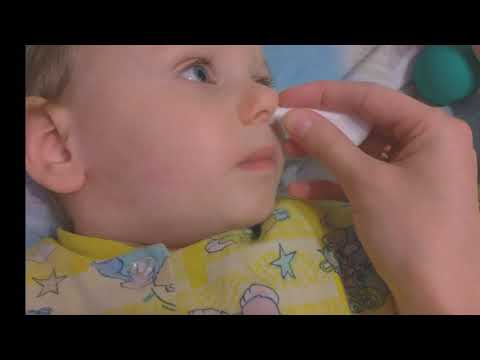 Тем не менее, даже такое безобидное средство, как капли Протаргол или Гриппферон, не следует принимать без предварительного назначения врача. Лечить малыша в первые недели жизни самостоятельно опасно.
Тем не менее, даже такое безобидное средство, как капли Протаргол или Гриппферон, не следует принимать без предварительного назначения врача. Лечить малыша в первые недели жизни самостоятельно опасно.
Народные средства
Помимо, собственно, медикаментозных средств от заболевания, таких как Протаргол, Гриппферон или Деринат, существуют некоторые варианты лечения народными средствами. В некоторой литературе советуют закапывать в нос ребенка грудное молоко, содержащее антитела. Однако в нем очень быстро размножаются бактерии, кроме того, молоко не обладает антисептическими свойствами, как капли в нос Гриппферон.
Желательно лечить сопли у грудничков в первый месяц жизни народными методами, включающими в себя препараты, оказывающие раздражающее воздействие на слизистую оболочку. Как вариант – применение в нос сока коланхоэ. Также можно применять сок алоэ (тысячелетник), однако он может вызывать раздражающую реакцию из-за слишком высокой биологической активности. Чтобы предупредить такую реакцию, следует дать полежать листьям растения в прохладном месте.
Чтобы предупредить такую реакцию, следует дать полежать листьям растения в прохладном месте.
Свежие соки алоэ или коланхоэ, которые считаются наиболее эффективными народными методами против заболевания, следует разводить с простой водой в пропорции один к одному. Закапывать полученную смесь в носовые проходы новорожденного следует три раза в день по одной капле. Но не стоит забывать, что даже лечение безобидными рецептами в первый месяц жизни требует предварительной консультации с педиатром.
Нестандартный метод
Среди нестандартных методов, которые не имеют отношения к лечению натуральными методами, особенную популярность получил метод, который предлагает доктор Комаровский. Он имеет свой определенный взгляд на проблему. Прежде всего, Комаровский считает, что лечить недуг как таковой не следует, но, поскольку он является защитной реакцией организма, его надо купировать. Защитная реакция в данном случае проявляется на витающие в окружающей среде вирусы и длится вплоть до выздоровления.
Комаровский предлагает родителям поддерживать максимально увлаженное состояние носовых проходов младенца. Самое важное тут – как можно чаще проветривать помещение, поддерживая в нем при этом максимально комфортную температуру – не выше 21 градуса. Оптимальная влажность, как считает Комаровский, составляет примерно 75%. Вот основные принципы, которые, как уверяет доктор Комаровский, позволит вести правильное лечение соплей у новорожденного:
Постоянное увлажнение воздуха в месте нахождения новорожденного, влажный воздух способен лечить сопли.
Регулярное орошение области носа, Комаровский советует использовать при этом ни капли в нос Протаргол или Гриппферон, а обычный физраствор. Лечить можно и соляным раствором, обычно процедура длится до полного выздоровления.
В качестве альтернативы таким медикаментам, как капли в нос Деринат, Гриппферон или Протаргол, Комаровский советует использовать для младенца в нос Эктерицид со смягчающими и противовоспалительными свойствами.

Комаровский категорически против применения любых спреев и капель, даже когда это противовирусный Деринат или Гриппферон. По его мнению, такие средства приносят лишь видимый эффект облегчения, лечить ими постоянно не стоит. Комаровский советует использовать эти и любые другие медикаменты для младенца только в том случае, если была установлена аллергическая природа заболевания. Капли Гриппферон, по его мнению, не нужны даже в качестве профилактики, лечить ими нельзя.
Доктор Комаровский. Аденоиды у детей. Симптомы и лечение
В организме имеются группы клеток, выполняющие некие общие и схожие функции, эти клетки носят название «ткани». Есть клетки, ответственные за выработку иммунитета и формирующие т. н. лимфоидную ткань. Из лимфоидной ткани полностью состоит вилочковая железа, она (ткань) находится в кишечнике, в костном мозге. Открыв рот перед зеркалом, можно увидеть состоящие из лимфоидной ткани образования — миндалины — важнейшие органы лимфоидной системы. Эти миндалины называются небными.
Эти миндалины называются небными.
Небные миндалины могут увеличиваться в размерах — такое увеличение называется гипертрофия небных миндалин; они могут воспаляться — воспаление миндалин называется тонзиллит. Тонзиллит может быть острым и хроническим.
Небные миндалины не единственные лимфоидные образование глотки. Имеется еще одна миндалина, которая называется глоточной. Увидеть ее при осмотре полости рта невозможно, но представить, где она находится, несложно. Опять-таки, заглянув в рот, мы можем увидеть заднюю стенку глотки, поднимаясь по ней вверх, легко достигнуть свода носоглотки, и именно там расположена глоточная миндалина.
Глоточная миндалина, и это уже понятно, тоже состоит из лимфоидной ткани. Глоточная миндалина может увеличиваться в размерах, и это состояние носит название «гипертрофия глоточной миндалины».
Увеличение размеров глоточной миндалины называют аденоидными разращениями, или просто аденоидами. Зная основы терминологии, несложно заключить, что воспаление глоточной миндалины врачи именуют аденоидитом.
Болезни небных миндалин достаточно очевидны. Воспалительные процессы (ангины, острые и хронические тонзиллиты) — легко обнаруживаются уже при осмотре полости рта. С глоточной миндалиной ситуация иная. Ведь посмотреть на нее не просто — это может сделать лишь врач (отоларинголог) при помощи специального зеркала: маленькое круглое зеркальце на длинной ручке вводится глубоко в полость рта, до задней стенки глотки, и в зеркале можно увидеть глоточную миндалину.
Манипуляция эта проста только теоретически, поскольку «засовывание» зеркальца очень часто вызывает «нехорошие» реакции в виде позывов на рвоту и т. п.
В то же время, конкретный диагноз — «аденоиды» — можно поставить и без неприятных осмотров. Симптомы, сопровождающие появление аденоидов, весьма характерны и обусловлены, прежде всего, тем местом, где расположена глоточная миндалина. Именно там, в области свода носоглотки, находятся, во-первых, отверстия (устья) слуховых труб, соединяющих носоглотку с полостью среднего уха, и, во-вторых, там заканчиваются носовые ходы.
Увеличение размеров глоточной миндалины, с учетом описанных анатомических особенностей, формирует два главных симптома, свидетельствующих о наличии аденоидов, — нарушения носового дыхания и нарушения слуха.
Вполне очевидно, что выраженность этих симптомов будет во многом определяться степенью увеличения глоточной миндалины (отоларингологи различают аденоиды I, II, и III степени).
Главным, наиболее существенным и наиболее опасным следствием аденоидов является постоянное нарушение носового дыхания. Ощутимое препятствие для прохождения воздушной струи приводит к дыханию через рот, а следовательно, к тому, что нос не может выполнять свои функции, которые, в свою очередь, очень важны. Следствие очевидно — в дыхательные пути попадает необработанный воздух — не очищенный, не согретый и не увлажненный. А это многократно увеличивает вероятность воспалительных процессов в глотке, в гортани, в трахее, в бронхах, в легких (ангины, ларингиты, трахеиты, бронхиты, пневмонии).
Постоянно затрудненное носовое дыхание отражается и на работе самого носа — возникают застойные явления, отек слизистой оболочки носовых ходов, непроходящие насморки, нередко возникают гаймориты, изменяется голос — становится гнусавым. Нарушение проходимости слуховых труб, в свою очередь, приводит к ухудшению слуха, к частым отитам.
Дети спят с открытым ртом, храпят, жалуются на головные боли, часто болеют респираторными вирусными инфекциями. Внешний вид ребенка с аденоидами удручающий — постоянно открытый рот, густые сопли, раздражение под носом, платочки во всех карманах… Врачи даже придумали специальный термин — «аденоидное лицо».
Итак, аденоиды — серьезная неприятность, причем неприятность, главным образом, детская — своего максимального размера глоточная миндалина достигает в возрасте от 4 до 7 лет. В периоде полового созревания лимфоидная ткань значительно уменьшается в размерах, но к этому времени уже можно «заработать» очень большое количество серьезных болячек — и со стороны ушей, и со стороны носа, и со стороны легких. Таким образом, выжидательная тактика — дескать, потерпим лет до 14, а там, глядишь, и рассосется — однозначно неверна. Действовать необходимо, особенно с учетом того факта, что исчезновение или уменьшение аденоидов в подростковом возрасте — процесс теоретический, а на практике бывают случаи, когда и в 40 лет приходится лечить аденоиды.
Таким образом, выжидательная тактика — дескать, потерпим лет до 14, а там, глядишь, и рассосется — однозначно неверна. Действовать необходимо, особенно с учетом того факта, что исчезновение или уменьшение аденоидов в подростковом возрасте — процесс теоретический, а на практике бывают случаи, когда и в 40 лет приходится лечить аденоиды.
Какие факторы способствуют появлению аденоидов?
Наследственность — по крайней мере, если родители страдали аденоидами, ребенок в той или иной степени тоже с этой проблемой столкнется.
Воспалительные заболевания носа, горла, глотки — и респираторные вирусные инфекции, и корь, и коклюш, и скарлатина, и ангины и т. д.
Нарушения питания — особенно перекармливание.
Склонность к аллергическим реакциям, врожденная и приобретенная недостаточность иммунитета.
Нарушения оптимальных свойств воздуха, которым дышит ребенок — очень тепло, очень сухо, много пыли, примесь вредных веществ (экологическая обстановка, избыток бытовой химии).
Таким образом, действия родителей, направленные на профилактику аденоидов, сводятся к коррекции, а еще лучше, к изначальной организации образа жизни, способствующего нормальному функционированию системы иммунитета, — кормление по аппетиту, физические нагрузки, закаливание, ограничение контактов с пылью и бытовой химией.
Но если аденоиды есть, лечить надо — уж слишком опасны и непредсказуемы последствия, если не вмешиваться. В то же время, главное — коррекция образа жизни и только потом лечебные мероприятия.
Все способы лечения аденоидов делятся на консервативные (их много) и оперативный (он один). Консервативные методы часто помогают, а частота положительных эффектов прямо связана со степенью аденоидов, что, впрочем, вполне очевидно: чем меньше глоточная миндалина, тем легче получить эффект без помощи операции.
Выбор консервативных методов велик. Это и общеукрепляющие средства (витамины, иммуностимуляторы), и промывания носа специальными растворами, и закапывания самых разнообразных средств, обладающих противовоспалительными, антиаллергическими и антимикробными свойствами.
Если консервативные методы не помогают — на повестку дня встает вопрос об операции. Операция удаления аденоидов носит название «аденотомия». Кстати, и это принципиально важно, показания к аденотомии определяются не размерами аденоидных разращений, а конкретными симптомами. В конце концов, в силу специфических анатомических особенностей конкретного ребенка, бывает и так, что аденоиды III степени лишь умеренно препятствуют носовому дыханию, а аденоиды I степени приводят к значительному снижению слуха.
Что необходимо знать по поводу аденотомии:
Суть операции — удаление увеличенной глоточной миндалины.
Операция возможна и под местной, и под общей анестезией.
Операция по продолжительности — одна из самых коротких: 1-2 минуты, а сам процесс «отрезания» — несколько секунд. Специальный кольцевидный нож (аденотом) вводится в область свода носоглотки, прижимается к нему, и в этот момент аденоидная ткань входит в кольцо аденотома. Одно движение руки — и аденоиды удалены.
Несложность операции не является свидетельством безопасности операции. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает нечасто.
Аденотомия не является неотложной операцией. К ней желательно подготовиться, пройти нормальное обследование и т.д. Нежелательна операция во время эпидемий гриппа, после перенесенных острых инфекционных болезней.
Восстановительный период после операции протекает быстро, ну разве что 1-2 дня желательно не очень «скакать» и не есть твердого и горячего.
Обращаю внимание на тот факт, что вне зависимости от квалификации хирурга удалить глоточную миндалину полностью невозможно — хоть что-то, да останется. И всегда имеется вероятность того, что аденоиды появятся (вырастут) вновь.
Повторное появление аденоидов является поводом для серьезных родительских раздумий. И вовсе не о том, что «попался» нехороший врач. А о том, что все врачи, вместе взятые, не помогут, если ребенка окружают пыль, сухой и теплый воздух, если дитя кормят с уговорами, если телевизор важнее прогулок, если нет физических нагрузок, если. .. Если маме и папе проще отвести ребенка к отоларингологу, чем расстаться с любимым ковром, организовать закаливание, занятия спортом, достаточное пребывание на свежем воздухе.
.. Если маме и папе проще отвести ребенка к отоларингологу, чем расстаться с любимым ковром, организовать закаливание, занятия спортом, достаточное пребывание на свежем воздухе.
Автор: Е. О. Комаровский
Источник: www.komarovskiy.net
Автор выражает искреннюю признательность детскому отоларингологу, кандидату медицинских наук Наталье Андреевне Головко — за консультативную помощь в подготовке материала.
Лечение насморка у детей по Комаровскому
С проблемой насморка сталкивается каждый первый ребенок разной возрастной категории. Данное патологическое состояние может иметь как инфекционную, так и аллергическую природу. Под этим заболеванием принято считать состояние, при котором происходит повышение работоспособности слизистой оболочки носовых ходов.
В результате этого процесса осуществляется избыточная продукция слизистого секрета. Вызвать насморк у ребенка могут бактериальные и вирусные агенты, а также различные аллергические раздражители. методический лечение насморка у детей по Комаровскому предусматривает щадящие методы, основанные на эффективном очищении полости носа и снятии воспаления.
методический лечение насморка у детей по Комаровскому предусматривает щадящие методы, основанные на эффективном очищении полости носа и снятии воспаления.
О насморке сказано много, но мало кто знает, как лечить насморк, дает ответ Комаровский. Полость носа является важной частью верхних дыхательных путей. Это анатомическое образование выполняет ряд важных функций, среди которых функция согревания вдыхаемого воздуха, его фильтрации, а также защита организма от вредных частиц и болезнетворных микроорганизмов.
Опасность затяжного насморка у детей грудного и старшего возраста заключается в том, что данная патология приводит к нарушению развития грудной клетки и передней части черепа. Кроме того, насморк у новорожденного приводит к нарушению кислородного обмена в организме.
Если вас беспокоит затянувшийся хронический насморк у ребенка, как лечить Комаровский расскажет и его методы.
Причины насморка
В медицинской практике различают как инфекционные, так и неинфекционные факторы, провоцирующие насморк у грудного ребенка. К инфекционным факторам относятся:
К инфекционным факторам относятся:
- грибковая инфекция;
- Респираторные вирусные заболевания;
- Коронавирусы, аденовирусы и риновирусы;
- Инфекционный мононуклеоз;
- Патогенные бактерии.
Наиболее частой причиной данного состояния являются вирусы, провоцирующие развитие ОРВИ и гриппа. Заражение ребенка происходит воздушно-капельным путем, когда частицы мокроты или слизи из носа инфицированного человека попадают на слизистую оболочку носовых ходов. Для инфекционного ринита характерна сезонность. Именно поэтому это заболевание поражает детей в осенне-весенний период, когда снижаются защитные силы организма.
Развитие простуды неинфекционной природы осуществляется на фоне общей аллергизации организма. Это происходит при попадании на слизистую оболочку носовых ходов таких раздражителей, как частицы бытовой пыли, шерсть домашних животных, пыльца цветущих растений, бытовая химия и другие химические компоненты в виде аэрозолей.
Аллергическая форма ринита характеризуется распространением патологического процесса за пределы носовых ходов. При длительном воспалении изменения затрагивают околоносовые пазухи. Дети, страдающие аллергическим ринитом, длительное время страдают нарушениями сна, у них ухудшается память и успеваемость в школе.
К другим причинам развития насморка в детском возрасте относятся:
- Низкая влажность воздуха в жилом помещении;
- Рост аденоидной ткани;
- Длительное применение сосудосуживающих препаратов при простудных заболеваниях;
- Анатомические особенности строения полости носа;
- Вазомоторный ринит.
Симптомы
Основными симптомами насморка у детей являются:
- Заложенность носа;
- Нарушение носового дыхания;
- чихание;
- Выделение слизистого или гнойного содержимого из носовых ходов.

Наличие насморка у грудных детей можно распознать по таким признакам, как снижение аппетита, нежелание воспринимать материнскую грудь, вялость и дыхание через рот. Известный врач Комаровский расскажет, как лечить насморк у детей раннего возраста.
Лечение насморка по Комаровскому
При появлении одного или нескольких признаков насморка у годовалого ребенка родителям следует обратиться за медицинской помощью к детскому отоларингологу или педиатру. Лечение этого заболевания проводится исходя из причины недуга. Доктор Комаровский рекомендует комплексный подход к устранению этого явления. С целью очищения придаточных пазух и носовых ходов применяют промывание солевым раствором хлорида натрия. Это средство можно приготовить самостоятельно в домашних условиях. Детям, не способным воспринимать процедуру промывания, в носовые ходы закапывают физиологический раствор.
Если у грудничка появился насморк, Комаровский рекомендует соблюдать четкие рекомендации. То же самое касается насморка у ребенка 1 года.
То же самое касается насморка у ребенка 1 года.
Промывание физиологическим раствором
Данная процедура способствует не только устранению отека слизистой оболочки полости носа, но и подавлению возбудителей в носоглотке. В состав моющего раствора входит обычная поваренная соль и дистиллированная вода. Соотношение ингредиентов – 9 г хлорида натрия на 1000 мл воды. При использовании лечения насморка по Комаровскому достигаются следующие эффекты:
- Снятие отека и устранение насморка;
- Увлажнение слизистой оболочки;
- Уничтожение патогенных микроорганизмов;
- Снятие воспалительного процесса;
- Восстановление нормальной микрофлоры носоглотки.
В качестве средства для промывания носовых пазух можно использовать аптечный раствор натрия хлорида, либо воспользоваться рецептом приготовления этого средства в домашних условиях. Доктор Комаровский рекомендует использовать следующий прием: 1 ч. л. поваренную соль необходимо растворить в 1000 мл дистиллированной воды.
Во время процедуры промывания носа у грудных детей необходимо соблюдать особую осторожность. Для этого рекомендуется использовать медицинский шприц без иглы, маленький шприц или пипетку. Для того чтобы очистить носовые ходы, рекомендуется закапать ребенку в каждый носовой ход по 3-4 капли физраствора. У детей старше 3 лет можно использовать полное промывание носа. лечим детский насморк, Комаровский упомянул этот метод.
Для этого нужно усадить малыша на стульчик, дав ему в руки небольшой таз или миску. После этого ребенок должен наклонить голову и открыть рот так, чтобы его подбородок коснулся шеи. Введение физраствора осуществляется через медицинский шприц или резиновый шприц. При введении жидкости рекомендуется соблюдать осторожность, не допускать сильного надавливания.
Лечение насморка у детей разного возраста рекомендуется начинать с благоустройства помещения, в котором находится малыш.
Доктор Комаровский не рекомендует прибегать к применению сосудосуживающих капель и спреев, так как они вызывают сухость и раздражение слизистой оболочки носовых ходов. В экстренных случаях продолжительность применения сосудосуживающих средств не должна превышать 3 дней подряд.
В качестве альтернативного лечения насморка у детей доктор Комаровский рекомендует использовать назальные капли на масляной основе.
К таким препаратам относятся препараты Эктерицид А Пиносол . Принципиальным их отличием является мягкое воздействие на слизистую носа и предотвращение ее сухости. Кроме того, эти средства эффективно устраняют отечность и лечат насморк у новорожденного и годовалого ребенка.
Кроме того, эти средства эффективно устраняют отечность и лечат насморк у новорожденного и годовалого ребенка.
При появлении насморка у ребенка до года доктор Комаровский рекомендует воспользоваться следующими советами:
- Для создания оптимальных климатических условий в детской комнате рекомендуется проводить ежедневное проветривание и использовать комнатные увлажнители воздуха ;
- С целью очищения полости носа каждые несколько часов проводят орошение слизистой оболочки носоглотки физиологическим раствором;
- После орошения рекомендуется закапывать в каждую ноздрю ребенка по 1-2 капли масляных растворов витаминов А и Е.
Если малыша беспокоит затянувшийся аллергический ринит, то можно применять сосудосуживающие капли до тех пор, пока не будет устранен контакт детского организма с аллергеном. В интересах родителей максимально сократить этот период. Решаться на хирургическое лечение этого заболевания целесообразно только при органических патологиях полости носа.
