Содержание
Дискинезия желчевыводящих путей, запоры, дисбактериоз – причины заболевания, методы, профилактика
Остеопатическими методами решаются проблемы, связанные с заболеваниями внутренних органов, например печенью и желчевыводящими путями. Скажем, если есть ограничения диафрагмы с одной стороны и нарушен отток желчи из желчного пузыря, то разовьется дискинезия желчевыводящих путей. В этом случае остеопат расслабит все связки печени и увеличит ее подвижность. В результате печень сможет без помех выполнять движения сжатия-расширения, чтобы собирать и очищать кровь, и соответственно отпадет необходимость давать ребенку желчегонные препараты.
Запоры
Регулярная работа кишечника — основа хорошего самочувствия и настроения малыша. Об этом хорошо знают все родители, поэтому они так внимательно следят за пищеварением ребенка.
И все же далеко не всегда им удается предотвратить запор: с этой проблемой сталкивается, согласно статистике, каждый четвертый малыш.
У запора могут быть самые разные причины: неправильное питание, прорезывание зубов, введение прикорма, смена привычной обстановки, нарушение режима дня и многие другие. Что же делать, если эта проблема коснулась вашего малыша?
- Столкнувшись с проблемой запора у ребенка, надо обязательно обратиться к врачу для уточнения диагноза.
- Нужно изменить рацион малыша так, чтобы в нем было больше продуктов, усиливающих моторную функцию кишечника. В зависимости от возраста это могут быть различные овощи и фрукты (особенно дыни, морковь), хлеб с отрубями, кисломолочные напитки.
- Важно следить за питьевым режимом и давать ребенку напитки, способствующие предотвращению запора, например, соки или отвар чернослива.
- Не рекомендуется включать в диету продукты, задерживающие опорожнение кишечника: бульоны, протертые супы, каши-размазни, кисели, крепкий чай и вяжущие фрукты (груши, айву, гранаты).
- Необходимо регулярно делать массаж животика, поглаживая его круговыми движениями по часовой стрелке, а затем от боковых поверхностей к пупку.
 Когда малыш немного подрастет, нужно сделать все, чтобы он как можно больше двигался.
Когда малыш немного подрастет, нужно сделать все, чтобы он как можно больше двигался.
Запор — это не только отсутствие стула в течение длительного времени или удлинение привычных интервалов между дефекациями. Речь может идти о запоре, даже если малыш ходит «по-большому» ежедневно, но сильно при этом натуживается или у него изменен стул («овечий» кал или очень большие фрагменты кала).
К запору может привести прием лекарственных препаратов, например, он часто возникает на фоне лечения антибиотиками. Частота стула у здоровых детей — варианты нормы:
- 0-6 месяцев — 2-6 раз в сутки;
- 6-12 месяцев — 5-28 раз в неделю;
- 1-4 года — 4-21 раз в неделю;
- 4 года и старше — 3-14 раз в неделю.
Дискинезия желчевыводящих путей (ДЖВП) – функциональное заболевание (нарушение) работы желудочно-кишечного тракта, нарушенный отток желчи в двенадцатиперстную кишку. Заболевания, при которых не возможно обнаружить генетических, морфологических, метаболических и других изменений в органах, относят к функциональным заболеваниям. К желчевыводящим путям относятся протоки, двенадцатиперстная кишка и сфинктеры.
Заболевания, при которых не возможно обнаружить генетических, морфологических, метаболических и других изменений в органах, относят к функциональным заболеваниям. К желчевыводящим путям относятся протоки, двенадцатиперстная кишка и сфинктеры.
Дискинезия желчевыводящих путей – одно с наиболее развитых заболеваний среди детей. Данное заболевание проявляется в нарушенном оттоке желчи и ее непостоянное поступление в кишечник. Это нарушает работу пищеварительного тракта, а так же сказывается на общем состоянии организма. Желчь является поликомпонентым биохимическим веществом, которое обеспечивает много функциональных процессов. К эти прочесам относятся: эмульгирование жиров, участие в гидролизе жиров, нейтрализация пепсина и соляной кислоты, активизация панкреатических и кишечных ферментов, повышение усвоение витаминов К, Е, А, Д, фиксация на ворсинах ферментов, антибактериальное действие, поддержка тонуса кишечника, вместе с желчью выводятся лекарственные вещества, токсические, метаболиты ксенобиотиков.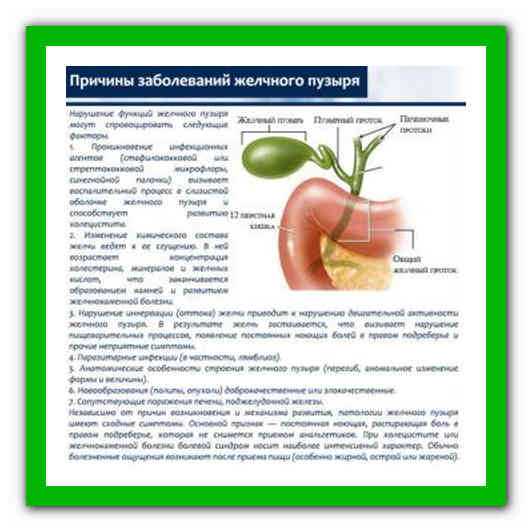
Признаки
Если дискинезия имеет гипертоническую форму, то симптомы такие: часто появляется жидкий стул, рвота, тошнота. На языке виден налет желтого цвета. Дети теряют аппетит, тяжело переносят физические нагрузки, очень быстро утомляются. Часто возникает головная боль, общая слабость, после употребления сладостей или после волнения в кишечнике чувствуется жжение. При смешанном виде дискинезии бывают запоры, во рту чувствуется горечь. На теле и на лице появляются отеки, аппетит снижается, в правом подреберье чувствуется тяжесть и покалывание. Если снизить уровень потребления пищи, то произойдет увеличение массы тела, отрыжка с запахом тухлого яйца. Гипотоническая форма дискинезии встречается очень редко в детском возрасте. Она проявляется понижением активности мышц желчного пузыря, а так же двенадцатиперстной кишки. У детей с данным заболеванием почти нет аппетита, масса тела сильно снижается, под правым ребром чувствуется слабость, так как желчный пузырь растянут.
Если у детей возникла дискинезия, то в организме происходит следующее:
- Возможно возникновения камней;
- Пища не может должным образом перевариться;
- Обмен веществ нарушается;
- В желчном пузыре застаивается желчь;
- Возникают симптомы расстройства пищеварительной системы.
Разновидность дискинезии желчевыводящих путей
Дискинетические расстройства у деток бывают двух видов: гипокинетические и гиперкинотические. При гиперкинетическом типе дискинезии желчь выделяется очень часто и быстро.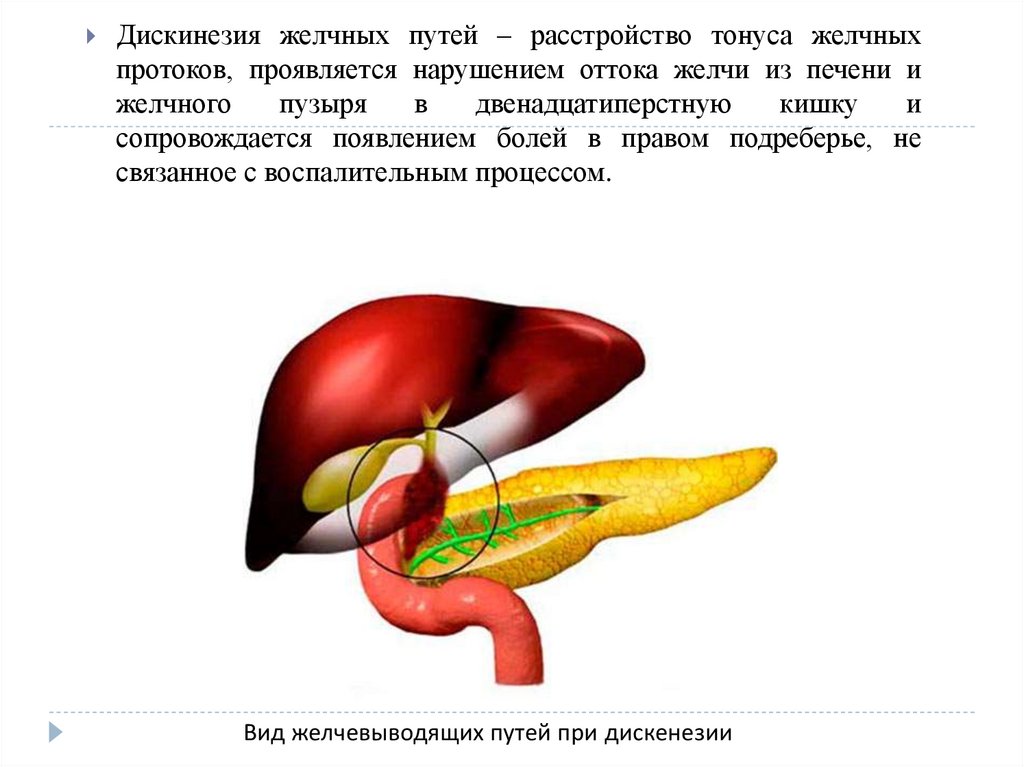 Процесс сопровождается спазматическими ощущениями сфинктеров в конце протоков желчи. Гипокинетическая дискинезия характеризуется расслабленным состоянием сфинктеров. Желчь выделяется медленно и застаивается в желчном пузыре. И в первом, и во втором случае понадобится соответствующее лечение.
Процесс сопровождается спазматическими ощущениями сфинктеров в конце протоков желчи. Гипокинетическая дискинезия характеризуется расслабленным состоянием сфинктеров. Желчь выделяется медленно и застаивается в желчном пузыре. И в первом, и во втором случае понадобится соответствующее лечение.
Диагностика
Одним из самых доступных и достоверных методов диагностики состояния путей выведения желчи является УЗИ. Ультразвуковую диагностику проводят на голодный желудок. Если никаких отклонений нет, то желчный пузырь должен быть округлой формы, грушевидной или овальной. В норме толщина его стенки составляет не больше четырех мм. Структура стенки обязательно должна быть однородной, а просвет желчного – эхонегативным. Размеры пузыря не зависят от возраста, у каждого человека он может быть разных размеров. Встречается такое, что у младенца он может быть 7 см, а у подростка – 4 см. Допустимы такие размеры желчного пузыря: длинна – 4-7 см, ширина – 1,2-2,4 см.
Следует не забывать о том факте, что размеры пузыря, зафиксированные на УЗИ, не соответствуют настоящим анатомическим размерам. Так что на основании только УЗ-исследований устанавливать диагноз ДЖВП. Следует провести функциональное исследование. Так же диагностировать дискинезию можно с помощью дуоденального зондирования. Этот метода заключается в лабораторной проверке желчи в течение получаса после ее получения. Это необходимо для биохимического исследования (определяется уровень холестерина, билирубина, желчные кислоты), для микроскопического (определяют состав и количество клеток в желчи, наличие микробов) и для иммунологического исследования. Существуют и рентгенологические способы исследования. Они назначаются врачом, как маленьким детям, так и детям постарше.
Питание при дискинезии
Дети, больные дискинезией, должны придерживаться диеты. Кушать нужно не меньше пяти-шести раз в сутки. Это поспособствует интенсивному выделению желчи. Утром и вечером нужно употреблять продукты, богатые кисломолочными бактериями, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Это свойство есть у всех кисломолочных продуктов. Ребенок не должен переедать. Прием пищи вечером должен быть легким, не меньше двух часов перед сном. Если состояние ребенка ухудшилось, из его рациона нужно убрать мясо, грибы, чеснок, лук, острые приправы, щавель, соленое и жирное. В организме будут лучше усваиваться растительные вещества, для того, чтобы их переработать, организму не потребуется большое количество желчи.
Утром и вечером нужно употреблять продукты, богатые кисломолочными бактериями, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Это свойство есть у всех кисломолочных продуктов. Ребенок не должен переедать. Прием пищи вечером должен быть легким, не меньше двух часов перед сном. Если состояние ребенка ухудшилось, из его рациона нужно убрать мясо, грибы, чеснок, лук, острые приправы, щавель, соленое и жирное. В организме будут лучше усваиваться растительные вещества, для того, чтобы их переработать, организму не потребуется большое количество желчи.
Следует ограничить употребление сладостей. Если у ребенка проявляется гипертоническая форма ДЖВП, нужно вычеркнуть из его меню ржаной хлеб и бобовые. Пища должны быть теплой, так как холод негативным образом влияет на работу сфинктера, а это усиливает болевые ощущения. Так же нельзя употреблять газированную воду и сладости. На некоторое время нужно отказаться от свежего молока. Вся пища должны быть отварена или приготовлена на пару.
Лечение
Лечение данного заболевания проводят в три этапа:
- Терапия заболевания основного, устранение той причины, по которой возникло данное состояние;
- Устранений всевозможных последствий (спазмолитические препараты, антибактериальная терапия, ферменты, которые восстанавливают).
- Длительный период времени должна соблюдаться диета.
Во время лечения ДЖВП детям следует отказаться от любых физических нагрузок. Это нужно для того, чтобы не разорвался желчный пузырь и капсула в печени. Грудных деток лечат в стационаре, более старших – под строгим контролем врача дома. Нужны такие лабораторные обследования: ФГДС, общий анализ крови, ультразвуковое исследование желчного пузыря и печени.
Профилактика
Нужно своевременно реагировать на любые вегетативные расстройства, которые возникли у ребенка. Детки должны регулярно проходить педиатра, чтобы заболевание не запускалось, а выявлялось как можно раньше. Для того, чтобы предупредить ДЖВП, нужно правильно и рационально питаться.
ДисбактериозДисбактериоз — представляет собой состояние микробного дисбаланса на теле или внутри него.
Появившись на свет, ребенок попадает из абсолютно стерильной среды материнского организма в мир, заселенный огромным количеством разнообразных микробов. Он не может оставаться стерильным долгое время. Практически сразу после рождения его организм начинает заселяться представителями микробного мира. Кишечник ребенка частично заселяется микробами еще в процессе родов, когда малыш продвигается по родовым путям матери. После того как в желудок попадает первая порция пищи, кишечник становится средой обитания многих микроорганизмов. Их число постепенно растет и в конце концов становится настолько значительно, что на каждые 3 грамма кала ребенка приходится 1 грамм микробов! Обитание в кишечнике такого количества микробов весьма полезно не только микробам, но и человеку. Такое взаимовыгодное сосуществование человеческого организма и микробов, существующих в его кишечнике, называется симбиозом.
Кишечник ребенка частично заселяется микробами еще в процессе родов, когда малыш продвигается по родовым путям матери. После того как в желудок попадает первая порция пищи, кишечник становится средой обитания многих микроорганизмов. Их число постепенно растет и в конце концов становится настолько значительно, что на каждые 3 грамма кала ребенка приходится 1 грамм микробов! Обитание в кишечнике такого количества микробов весьма полезно не только микробам, но и человеку. Такое взаимовыгодное сосуществование человеческого организма и микробов, существующих в его кишечнике, называется симбиозом.
Младенец, в кишечнике которого нарушен количественный и качественный состав микрофлоры, зачастую ведет себя беспокойно, у него нарушается сон из-за болезненных спазмов кишечника, которые носят приступообразный характер и проявляются через 1,5-2 ч. после кормления. Практически всегда это сопровождается вздутием живота вследствие усиленного газообразования, урчанием по ходу кишечника.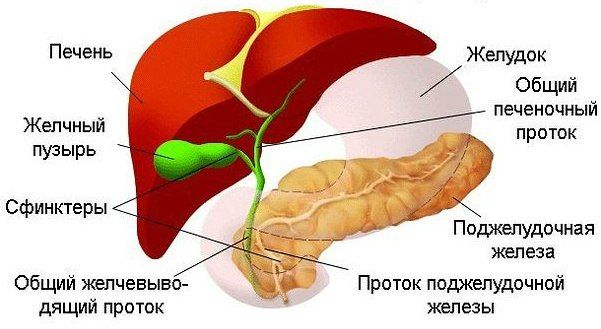 Вследствие вздутия живота и нарушения продвижения пищи по кишечнику отмечаются срыгивания и рвота. В особенно тяжелых случаях дисбактериоз кишечника сопровождается синдромом мальабсорбции (нарушением всасывания питательных веществ в тонком кишечнике), что проявляется поносом (пенистый кал с кислым или гнилостным запахом) и снижением темпов прибавки массы тела. А поскольку дисбактериоз кишечника — процесс всегда вторичный, развивающийся на фоне какого-то основного неблагополучия в организме ребенка (кишечных инфекций, приема антибиотиков, недоношенности, неправильного вскармливания), то присоединение синдрома мальабсорбции в еще большей степени усугубляет тяжесть течения этого заболевания.
Вследствие вздутия живота и нарушения продвижения пищи по кишечнику отмечаются срыгивания и рвота. В особенно тяжелых случаях дисбактериоз кишечника сопровождается синдромом мальабсорбции (нарушением всасывания питательных веществ в тонком кишечнике), что проявляется поносом (пенистый кал с кислым или гнилостным запахом) и снижением темпов прибавки массы тела. А поскольку дисбактериоз кишечника — процесс всегда вторичный, развивающийся на фоне какого-то основного неблагополучия в организме ребенка (кишечных инфекций, приема антибиотиков, недоношенности, неправильного вскармливания), то присоединение синдрома мальабсорбции в еще большей степени усугубляет тяжесть течения этого заболевания.
У многих малышей на фоне дисбактериоза развиваются упорные запоры, поскольку при отсутствии нормального числа бифидобактерий не вырабатывается в должном количестве вещество, стимулирующее сократительную активность кишечника.
По своему течению дисбактериоз бывает компенсированный и некомпенсированный.
При компенсированном дисбактериозе кишечника клинических проявлений нет. Ребенок чувствует себя вполне удовлетворительно, и нарушение микробного пейзажа становится случайной находкой, когда анализ кала (кстати, это исследование служить основным лабораторным критерием дисбактериоза) сдают совсем по другому поводу.
Некомпенсированный дисбактериоз сопровождается всеми теми клиническими признаками, о которых говорилось выше. В таких случаях жалоб очень много и вопрос о том, нуждается ребенок в лечении или нет, не поднимается. Родители малыша стремятся как можно скорее провести наиболее эффективный курс лечения, чтобы избавить ребенка от страданий.
Что же касается первого случая, когда жалоб практически нет, малыш хорошо набирает вес, прекрасно или вполне удовлетворительно спит, нет явных проявления аллергии, то родители задают традиционный вопрос: «Зачем лечить ребенка, если его ничего не беспокоит?» У детей более старшего возраста дело так и обстоит — если обнаруживается компенсированный дисбактериоз кишечника, то в лечении он, как правило, не нуждается.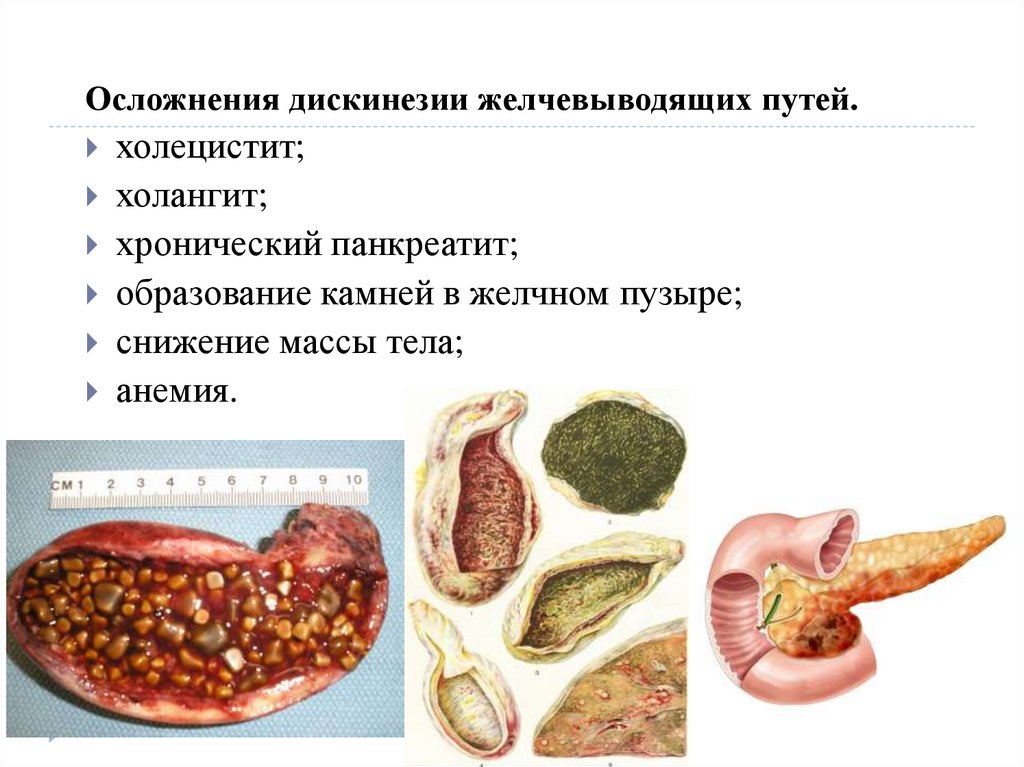 Совсем по-другому решается этот вопрос у грудничков — у них дисбактериоз в лечении нуждается в любом случае, потому что у таких маленьких детей компенсация нарушенной микрофлоры кишечника — состояние временное и очень неустойчивое вследствие несовершенства иммунитета. При малейшем нарушении этого равновесия (а его может вызвать и прорезывание зубов, и прививка, и переохлаждение и перевод на искусственное вскармливание, и простая простуда, и даже стресс) дисбактериоз становится некомпенсированным. Именно поэтому любой дисбактериоз у младенцев нуждается в лечении, которое должно быть строго индивидуальным, взвешенным, основанным на лабораторных данных, комплексным.
Совсем по-другому решается этот вопрос у грудничков — у них дисбактериоз в лечении нуждается в любом случае, потому что у таких маленьких детей компенсация нарушенной микрофлоры кишечника — состояние временное и очень неустойчивое вследствие несовершенства иммунитета. При малейшем нарушении этого равновесия (а его может вызвать и прорезывание зубов, и прививка, и переохлаждение и перевод на искусственное вскармливание, и простая простуда, и даже стресс) дисбактериоз становится некомпенсированным. Именно поэтому любой дисбактериоз у младенцев нуждается в лечении, которое должно быть строго индивидуальным, взвешенным, основанным на лабораторных данных, комплексным.
Лечение и профилактика
Одним из самых главных моментов в лечении дисбактериоза является грудное вскармливание. Любой ребенок нуждается в материнском молоке как можно дольше на протяжении первого года жизни. Дети же с проявлениями дисбактериоза кишечника — особенно. Как уже говорилось, материнское молозиво содержит множество веществ, способствующих формированию нормальной микрофлоры и защите от условно-патогенных микроорганизмов. Но и зрелое материнское молока не менее ценно с точки зрения профилактики нарушений микрофлоры кишечника. Оно не только обеспечивает оптимальные условия для роста здоровой микрофлоры, но и поддерживает существующее равновесие между бифидобактериями, лактобактериями и кишечной палочкой, помогая осуществлению полноценного пищеварения и предотвращая развитие аллергических реакций.
Но и зрелое материнское молока не менее ценно с точки зрения профилактики нарушений микрофлоры кишечника. Оно не только обеспечивает оптимальные условия для роста здоровой микрофлоры, но и поддерживает существующее равновесие между бифидобактериями, лактобактериями и кишечной палочкой, помогая осуществлению полноценного пищеварения и предотвращая развитие аллергических реакций.
Однако при невозможности грудного вскармливания нужно отдавать предпочтение адаптированным смесям, обогащенным защитными факторами. Это и кисломолочные смеси; и смеси, содержащие живые бактерии; и смеси, в состав которых входят пребиотики — вещества, помогающие усвоению и размножению здоровой микрофлоры. Все эти смеси можно применять только по назначению врача.
После бактериологического исследования кала и постановки диагноза лечение (коррекция микрофлоры) должно состоять из двух этапов.
Первый этап включает подавление роста условно патогенных микроорганизмов. Достигается это или при помощи специальных иммунопрепаратов (бактериофагов), обладающих способностью поглощать и растворять внутри себя микробные клетки, или при помощи кишечных антисептиков или антибиотиков. Практически всегда при проведении бактериологического исследования кала проводится и определение чувствительности условно патогенных микробов к тому или иному бактериофагу или антибиотику. Безусловно, использование бактериофагов предпочтительнее. Если же по какой-то причине их применение невозможно, то из ряда антибактериальных препаратов необходимо выбирать те, которые, действуя только в просвете кишечника, не попадают в кровь и не оказывают общего воздействия на организм.
Достигается это или при помощи специальных иммунопрепаратов (бактериофагов), обладающих способностью поглощать и растворять внутри себя микробные клетки, или при помощи кишечных антисептиков или антибиотиков. Практически всегда при проведении бактериологического исследования кала проводится и определение чувствительности условно патогенных микробов к тому или иному бактериофагу или антибиотику. Безусловно, использование бактериофагов предпочтительнее. Если же по какой-то причине их применение невозможно, то из ряда антибактериальных препаратов необходимо выбирать те, которые, действуя только в просвете кишечника, не попадают в кровь и не оказывают общего воздействия на организм.
Второй этап коррекции микробного пейзажа кишечника преследует цель заселения его здоровой флорой и создания условий, подходящих для ее роста. Наряду с уже упоминавшимися пребиотиками для этого используются пробиотики — препараты, которые содержат живые микроорганизмы, такие, как известные нам бифидобактерии, лактобактерии и кишечная палочка, а также продукты их жизнедеятельности, помогающие им успешно поселиться в кишечнике.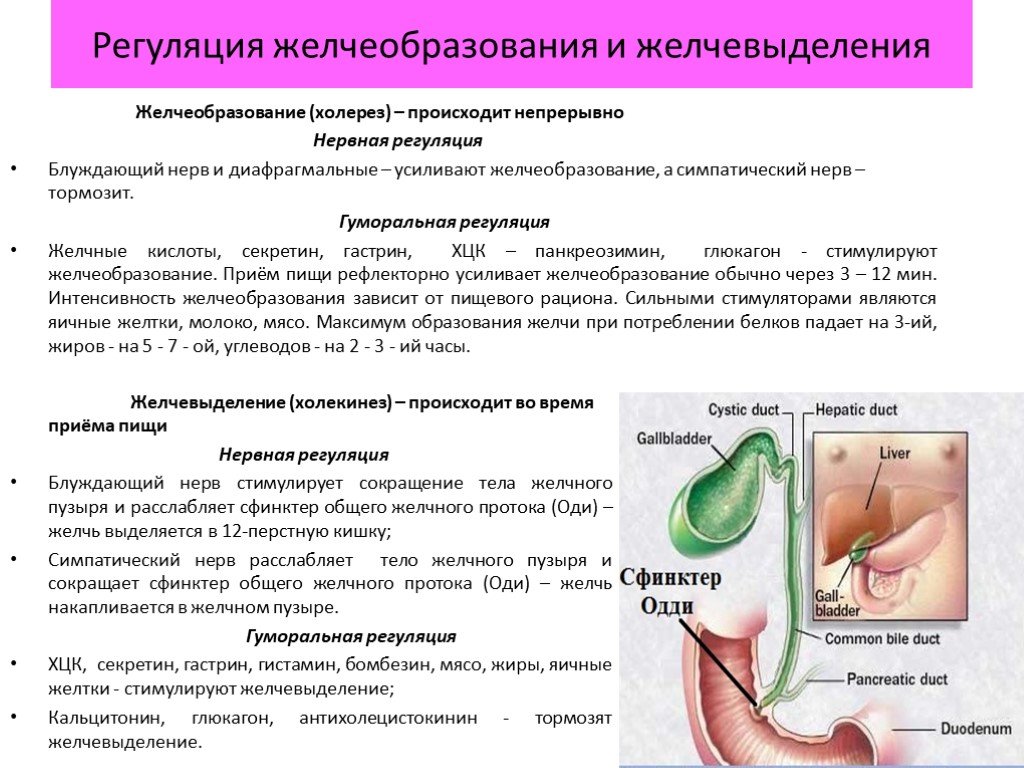 Курс лечения назначает в каждом конкретном случае врач. Пребиотики содержат неперевариваемые вещества, которые оказывают благоприятное воздействие на рост здоровой микрофлоры, и активизирует ее. К ним относится лактулоза, олигосахариды, клетчатка. Эти компоненты к тому же стимулируют двигательную функцию кишечника, помогая справиться с запорами.
Курс лечения назначает в каждом конкретном случае врач. Пребиотики содержат неперевариваемые вещества, которые оказывают благоприятное воздействие на рост здоровой микрофлоры, и активизирует ее. К ним относится лактулоза, олигосахариды, клетчатка. Эти компоненты к тому же стимулируют двигательную функцию кишечника, помогая справиться с запорами.
Так как же предупредить развитие дисбактериоза у малыша? Прежде всего, планируя беременность, будущей маме необходимо провести обследование у гинеколога, чтобы вовремя выявить и вылечить возможные нарушения флоры половых органов. Если беременность уже наступила, то не поздно позаботиться об этом сейчас — в настоящее время достаточно средств, позволяющих проводить такое лечение во время беременности. Необходимо тщательно следить за диетой, избегать приема антибиотиков, вести здоровый во всех отношениях образ жизни. Кроме того, нелишне заранее поинтересоваться в роддоме, практикуют ли в нем совместное пребывание матери и ребенка и как скоро после родов новорожденных прикладывают к груди.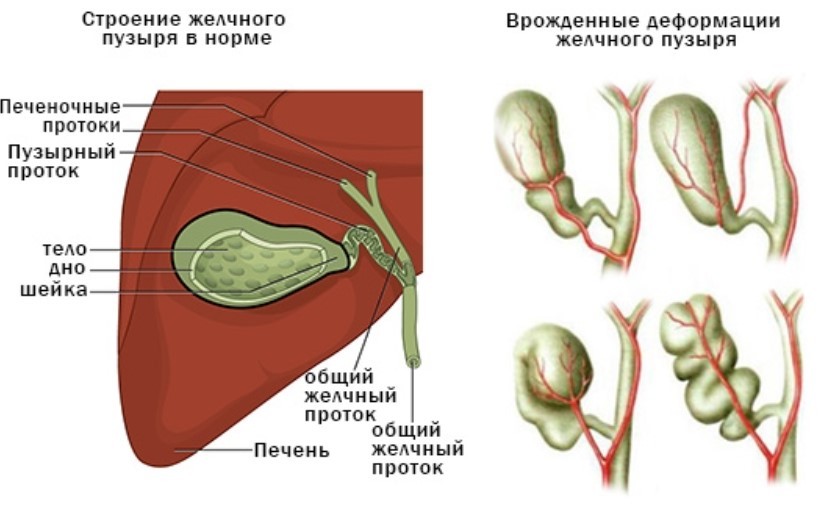
Цель остеопатического лечения у малышей — восстановление правильной работы органов брюшной полости и формирование нормальной микрофлоры организма. А благодаря этому — восстановление здоровья.
Висцеральная остеопатия подразумевает работу с внутренними органами. Врач-остеопат снимает спазмы в мышцах и связках живота, ликвидирует венозный и лимфатический застой, возвращает органы на место в случае их опущения и помогает им снова начать функционировать в естественном ритме. В дополнение к этому рекомендуются сеансы медицинского массажа живота.
Лечение дискинезии желчевыводящих путей (ДЖВП) в Киеве
Не секрет, что нерегулярное питание и злоупотребление острыми, жирными или жареными блюдами часто приводят к появлению проблем с пищеварением. Последствий может быть много. Среди них есть такие, которые создают негативное влияние на весь пищеварительный процесс. Так, дискинезия желчевыводящих путей — это заболевание, возникающее из-за частичного, излишнего или несвоевременного сокращения мышечной оболочки желчного пузыря и сфинктеров желчевыводящих путей.
Так, дискинезия желчевыводящих путей — это заболевание, возникающее из-за частичного, излишнего или несвоевременного сокращения мышечной оболочки желчного пузыря и сфинктеров желчевыводящих путей.
Следствие патологии — сбой правильного оттока желчи. При этом образуется застой желчи и формируются камни в желчном пузыре. Вполне закономерно, что в конечном итоге все может обернуться развитием желчекаменной болезни и даже требовать хирургического вмешательства. Поэтому при наличии болезненных симптомов или явных проблем с пищеварением необходимо обратиться за помощью. Клиника МЕДИКОМ в Киеве предлагает лучшие условия для диагностики всей пищеварительной системы, а опытные гастроэнтерологи и врачи сопутствующих специальностей обеспечат качественное лечение выявленных заболеваний.
Классификация дискинезии желчевыводящих путей
Учитывая причины развития дискинезия желчевыводящих путей бывает:
- первичная — вызывается вегетативно-сосудистыми дисфункциями, сбоями нейрогуморальной регуляции на фоне неврозов, эндокринными нарушениями;
- вторичная — провоцируется патологиями органов пищеварительной системы: хроническим гастритом, дуоденитом и пр.

По формату изменений в моторно-тонической функции выделяют две формы дискинезии желчевыводящих путей:
- гипотоническая — проявляется снижением сократительной способности желчевыводящих путей и застоем желчи;
- гипертоническая — проявляется спазмированием мышц желчевыводящих путей, которое также мешает нормальному выделению желчи и становится причиной ее застоя.
Форма дискинезии определяет симптомы этого заболевания, когда неправильная работа мышц желчевыводящих путей вызывает ограничение поступления желчи в 12-перстную кишку и приводит к расстройству процесса пищеварения. Кроме этого, постоянный застой желчи при дискинезии желчного пузыря существенно повышает риск развития холецистита и желчекаменной болезни. В основном у больных с ДЖВП выявляется гипотоническая форма.
Відкрити Згорнути
Этиология дискинезии желчевыводящих путей
ДЖВП почти в 10 раз чаще развивается у женщин.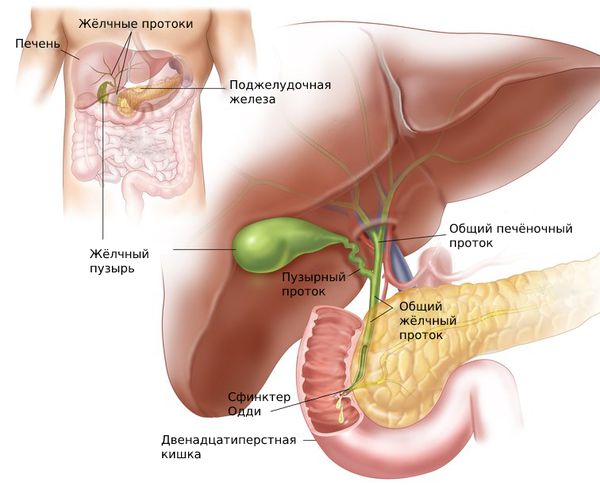 Большая предрасположенность заметна у людей от 20 до 40 лет, которые имеют астеническое телосложение и неполноценно питаются. Причины дискинезии желчевыводящих путей разнообразны и могут быть связаны с различными заболеваниями.
Большая предрасположенность заметна у людей от 20 до 40 лет, которые имеют астеническое телосложение и неполноценно питаются. Причины дискинезии желчевыводящих путей разнообразны и могут быть связаны с различными заболеваниями.
Дискинезия может вызываться психосоматическими факторами:
- психоэмоциональными проблемами: частыми стрессами, раздражительностью, бессонницей, неврозами;
- частым физическим и умственным переутомлением;
- нейроциркуляторной дистонией.
ДЖВП нередко провоцируется различными эндокринными нарушениями:
- недостаточной функцией надпочечников;
- сахарным диабетом;
- гипотиреозом;
- одиночной кистой или поликистозом яичников;
- тиреотоксикозом;
- излишним весом;
- гормональным дисбалансом на фоне климакса.
ДЖВП часто вызывается и сочетается с такими хроническими заболеваниями пищеварительной системы, как:
- гастрит;
- гастродуоденит;
- язвенная болезнь;
- панкреатит;
- холецистит;
- желчекаменная болезнь и др.

Відкрити Згорнути
Иногда дискинезия желчевыводящих путей вызывается другими длительными воспалениями в брюшной полости, например, при хроническом аппендиците.
Частыми причинами дискинезии становятся:
- нерегулярный режим питания;
- аллергия на пищевые продукты;
- злоупотребление острыми, жирными или жареными блюдами.
В некоторых случаях дискинезии желчевыводящих путей провоцируются различными паразитарными и инфекционными заболеваниями пищеварительного тракта:
- глистными инвазиями;
- кишечными инфекциями: бруцеллезом, сальмонеллезом, дизентерией, холерой и др.;
- вирусным гепатитом А и В.
Иногда дискинезия желчных путей развивается из-за их врожденных аномалий: гипоплазии желчных протоков, аномалий их ветвления и слияния, кист и пр.
Способствовать развитию ДЖВП могут следующие дополнительные факторы:
- астеническое телосложение;
- малоподвижный образ жизни;
- аллергические патологии;
- дисбактериоз.

Відкрити Згорнути
Клинические проявления дискинезии желчевыводящих путей
Признаки ДЖВП во многом определяются формой заболевания, а также зависят от сопутствующих патологий и выраженности нарушений в оттоке желчи.
Основной жалобой, с которой пациенты обращаются к врачу, является боль в правом подреберье:
- при гипотонической форме — характеризуется как ноющая, несильная и тупая, обычно присутствует постоянно, усиливается после еды и стихает во время ночного сна;
- при гипертонической форме — болевые ощущения оцениваются как спазмирующие и достаточно сильные, длятся около получаса, отдают в правую лопатку и руку, часто провоцируются приемом жирной или острой пищи, стрессом или физической нагрузкой, вне приступа у больного присутствуют дискомфортные ощущения и тяжесть в правом подреберье.
При прощупывании желчного пузыря часто появляются боли.
Появление других симптомов дискинезии желчевыводящих путей во многом определяется тяжестью заболевания.
Тошнота и рвота
Эти симптомы всегда вызываются дополнительными факторами. Обычно они появляются после приема жирной, жареной или острой пищи. Могут возникать после слишком быстрой еды. Рвота возникает на пике болевого синдрома и сопровождается выделением масс с непереваренной пищей и горьким привкусом желчи.
Горький привкус
Этот симптом более характерен для гипотонической дискинезии, но может возникать и при гипертонической. Горечь обычно ощущается после сна, нагрузки или приема еды. Иногда она ощущается постоянно. Нередко сопровождается появлением бело-желтого налета на языке.
Нарушения пищеварения
При дискинезии желчевыводящих путей нормальное поступление желчи в двенадцатиперстную кишку всегда нарушено. Этот факт негативно отражается на всем процессе пищеварения.
При гипотонической форме желчь выделяется в недостаточном объеме. В итоге моторика кишечника нарушается, ухудшается переваривание жиров и замедляется прохождение пищевых масс по пищеварительному тракту.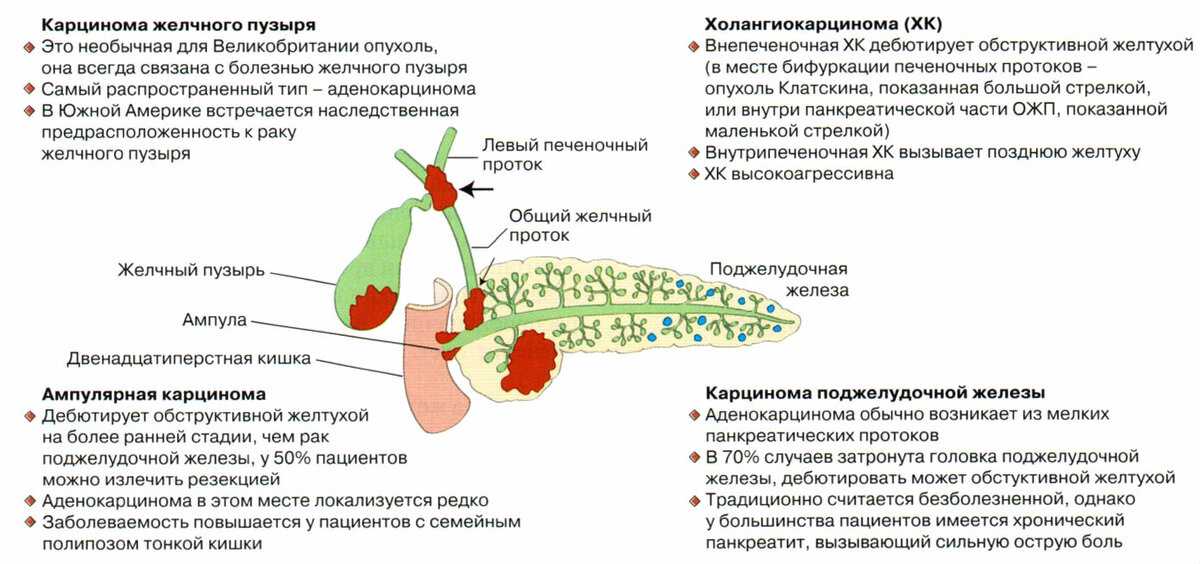 Эти нарушения провоцируют метеоризм и частые запоры.
Эти нарушения провоцируют метеоризм и частые запоры.
При гипертонической форме объем желчи достаточный, но он выбрасывается не только во время приема еды, но и в пустой кишечник. Нередко это происходит после болевого приступа. Заброс желчи приводит к усилению перистальтики кишечника, замедлению всасывания воды и развитию диареи.
Снижение веса
Любая форма дискинезии желчевыводящих путей приводит к снижению аппетита, нарушениям пищеварения и всасывания питательных компонентов, особенно жиров. Все эти изменения при длительном течении заболевания вызывают постепенную и прогрессирующую утрату веса.
Дополнительные симптомы
Нарушения в выделении желчи могут приводить к возникновению ряда других симптомов:
- светлой окраски каловых масс;
- желтому оттенку слизистых оболочек и кожи;
- увеличению размеров печени;
- сухости во рту.
Кроме различных проявлений, которые вызваны нарушением оттока желчи, симптомы дискинезии желчевыводящих путей часто дополняются признаками сопутствующих патологий. Это могут быть проявления неврозов, заболеваний ЖКТ и пр.
Это могут быть проявления неврозов, заболеваний ЖКТ и пр.
Відкрити Згорнути
Особенности течения дискинезии желчевыводящих путей при беременности
Беременность может способствовать развитию или обострению ДЖВП, поскольку изменения в организме женщины на разных сроках гестации повышают риск развития нарушений в работе желчевыделительной системы.
На ранних сроках мощная гормональная перестройка приводит к выработке больших объемов прогестерона, и его повышенный уровень сохраняется до родов. Этот гормон вызывает расслабление многих гладких мышц и может приводить к расслаблению мускулатуры желчевыводящих путей.
Вторая причина развития ДЖВП во время гестации появляется на ее поздних сроках и связана с увеличением размеров матки, которая начинает сдавливать желчевыводящие пути и мешает нормальному оттоку желчи. Эти нарушения обычно возникают в III триместре и могут сохраняться в первое время после родов.
Помимо вышеописанных физиологических изменений дискинезия во время гестации может провоцироваться обычными причинами.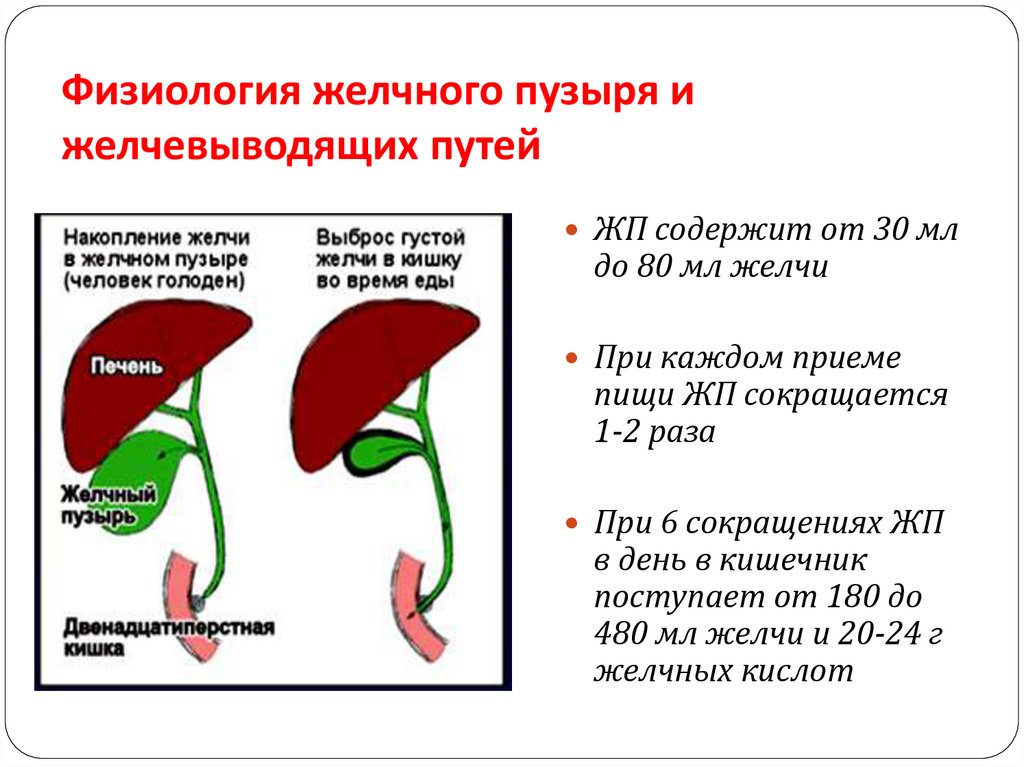 Это могут быть погрешности в диете, излишняя нервозность, стрессы и другие характерные для ДЖВП факторы.
Это могут быть погрешности в диете, излишняя нервозность, стрессы и другие характерные для ДЖВП факторы.
Развитие дискинезии на фоне беременности может не сопровождаться выраженными симптомами, ее можно устранить при помощи диеты. В тяжелых случаях нарушение оттока желчи усугубляет течение токсикоза. В итоге у беременной усиливается тошнота, чаще возникают приступы рвоты, ухудшается аппетит, снижается вес на протяжении всего I триместра. Это состояние может продолжаться до 16 недели гестации и дольше. Нередко тяжелый токсикоз приходится лечить в условиях стационара.
В большинстве случаев ДЖВП не оказывает выраженного отрицательного влияния на течение беременности и развитие плода. Однако при появлении дискинезии женщине рекомендуется обязательное лечение с учетом срока гестации. В легких случаях проявления ДЖВП легко устраняются правильной организацией питания и диеты. При необходимости беременной назначают безопасные для плода желчегонные средства, успокоительные препараты и упражнения ЛФК.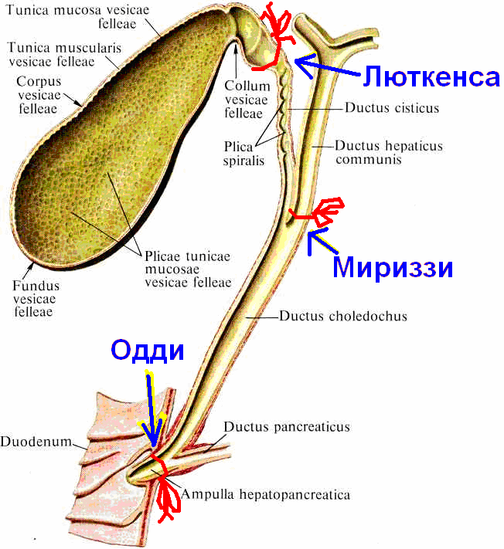
Відкрити Згорнути
Особенности дискинезии желчевыводящих путей у детей
Необходимость лечения дискинезии желчевыводящих путей у детей возникает достаточно часто и это заболевание выявляется примерно у 70–90 % пациентов гастроэнтеролога. Причины его развития обычно зависят от возраста ребенка.
У детей грудного возраста ДЖВП часто становится следствием врожденных аномалий желчных путей или поражений ЦНС: асфиксии, гипоксии, родовых травм и пр. В младшем возрасте это заболевание нередко является последствием кишечных инфекций, гепатита А, гельминтозов (аскаридоза, лямблиоза) или хронических заболеваний. У более старших детей повышается вероятность развития дискинезии под воздействием неврозов, вегетососудистых проявлений, психоэмоциональной нестабильности, гиподинамии, неправильного питания и хронических патологий ЖКТ.
Відкрити Згорнути
Осложнения дискинезии желчевыводящих путей
Отсутствие лечения может вызывать различные осложнения дискинезии желчевыводящих путей:
- Холецистит
- Холангит
- Билиарный панкреатит
- Желчекаменная болезнь
- Синдром мальабсорбции
- Синдром мальдигестии
- Синдром механической желтухи (вплоть до печеночной энцефалопатии)
Відкрити Згорнути
Диагностика дискинезии желчевыводящих путей
При появлении симптомов ДЖВП необходимо обратиться к гастроэнтерологу. Основная цель диагностики дискинезии желчевыводящих путей направлена на определение ее формы и выявление заболеваний, которые способствовали развитию дисфункций.
Основная цель диагностики дискинезии желчевыводящих путей направлена на определение ее формы и выявление заболеваний, которые способствовали развитию дисфункций.
После изучения жалоб и осмотра пациенту назначается ряд лабораторных и инструментальных исследований:
- УЗИ органов брюшной полости;
- эзофагогастродуоденоскопия
- биохимия крови;
- общий анализ крови;
- дуоденальное зондирование с анализом дуоденального содержимого;
- анализ кала на яйца глистов и дисбактериоз;
- копрограмма.
Відкрити Згорнути
При необходимости диагностика дискинезии желчевыводящих путей дополняется холецисто- и холангиографией, холесцинтиграфией, МРТ печени и желчевыводящих путей, манометрией сфинктера Одди.
Для определения первопричин ДЖВП пациенту назначают консультации невролога, психотерапевта, эндокринолога, аллерголога и инфекциониста.
Лечение дискинезии желчевыводящих путей
Лечение дискинезии желчевыводящих путей всегда комплексное и направляется на устранение первопричин и последствий выявленных нарушений. После назначения курса лечения основной причины ДЖВП больному всегда рекомендуется диета, нормализация режима и характера питания, прием препаратов для устранения нарушений в работе желчевыводящей системы.
После назначения курса лечения основной причины ДЖВП больному всегда рекомендуется диета, нормализация режима и характера питания, прием препаратов для устранения нарушений в работе желчевыводящей системы.
Диета при дискинезии желчевыводящих путей
Во время обострения большинству пациентов назначается диета № 5. Из рациона полностью исключается жирная, жареная, острая, соленая и кислая пища, молоко, алкоголь и другие продукты, которые вызывают выраженное стимулирующее действие на процессы пищеварения. При гиперкинетической форме ДЖВП исключаются свежие фрукты и ягоды.
Прием пищи проводится небольшими порциями 5–6 раз в день. В первые дни заболевания рекомендуется приготовление еды на пару и ее дополнительное измельчение. Соблюдение диеты № 5 рекомендуется и на протяжении нескольких месяцев после устранения симптомов.
Во время ремиссии заболевания диета может быть не такой строгой, но злоупотребление жареными, острыми и жирными блюдами все же не допускается. Большинство гастроэнтерологов рекомендуют соблюдать диету постоянно при любых патологиях желчевыделительной системы.
Медикаментозная терапия
Кроме приема лекарств, для лечения основного заболевания (успокоительных, антигистаминных, противопаразитарных и других средств) пациенту рекомендуется прием препаратов для нормализации работы желчевыводящих путей. При их выборе обязательно учитывается не только форма ДЖВП, но и присутствие различных противопоказаний, например, желчекаменной болезни.
При гипотонической форме пациентам рекомендуются холекинетики, которые улучшают отток желчи. По рекомендации врача могут применяться некоторые рецепты народной медицины: отвар плодов шиповника, зверобоя, цветов бессмертника, травы душицы, листьев крапивы и пр. Стимулировать работу желчевыделения могут экстракты элеутерококка, женьшеня и китайского лимонника.
Для устранения проявлений гиперкинетической ДЖВП используются спазмолитики и холеретики. Основная терапия по рекомендации врача дополняется приемом отваров корня солодки, мяты, ромашки и плодов фенхеля.
Відкрити Згорнути
Физиотерапия и дополнительные методы
Улучшают результаты медикаментозной терапии физиотерапевтические процедуры и прием минеральных вод.
При гипотонической форме ДЖВП также рекомендовано:
- «слепое» зондирование;
- ЛФК для стимуляции общего тонуса;
- стимулирующие водные процедуры;
- лекарственный электрофорез;
- диадинамотерапия;
- импульсные токи низкой частоты;
- ультразвук низкой интенсивности.
При гипертонической форме ДЖВП лечение дополняется другими процедурами:
- иглоукалыванием;
- электрофорезом;
- диатермией;
- точечным массажем;
- гирудотерапией;
- индуктотермией;
- массажем шейно-воротниковой зоны.
Відкрити Згорнути
В период ремиссии всем пациентам рекомендуется ежегодное санаторно-курортное лечение дискинезии желчевыводящих путей на бальнеологических курортах.
Хирургическое лечение
Необходимость проведения операции при ДЖВП возникает редко. Хирургическое лечение дискинезии желчевыводящих путей назначается при выявлении некоторых врожденных аномалий или осложненном течении дискинезии желчного пузыря.
Профилактика дискинезии желчевыводящих путей
Для предупреждения развития ДЖВП рекомендуется:
- своевременно выявлять и лечить затрудняющие отток желчи заболевания;
- соблюдать принципы правильного питания;
- избегать стрессов;
- отказаться от вредных привычек;
- бороться с гиподинамией;
- поддерживать нормальную массу тела.
Відкрити Згорнути
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Відкрити Згорнути
Автор статьи:
Зарицкая Юлия Михайловна
Врач-гастроэнтеролог высшей категории
Эксперт по направлению:
Васкес Абанто Анна Эстуардовна
Врач-терапевт, гастроэнтеролог
Какой врач лечит дискинезию желчевыводящих путей?
Узнать, какой врач лечит дискинезию желчевыводящих путей в клинике МЕДИКОМ в подразделениях на Печерске и Оболони, помогут операторы колл-центра. Провести лечение дискинезии желчевыводящих путей в Киеве можно при помощи профессионалов. В нашей клинике созданы все условия для эффективной диагностики и лечения, детей принимает детский гастроэнтеролог. Обращайтесь к нам — и мы поможем найти путь для эффективного устранения неприятных симптомов этого заболевания.
Провести лечение дискинезии желчевыводящих путей в Киеве можно при помощи профессионалов. В нашей клинике созданы все условия для эффективной диагностики и лечения, детей принимает детский гастроэнтеролог. Обращайтесь к нам — и мы поможем найти путь для эффективного устранения неприятных симптомов этого заболевания.
Показать еще
Сертификаты
Отзывы
05.05.2022 23:36
Мирослава
Подробно, все по теме. Очень нравиться ваш сайт.
15.04.2022 12:25
Глеб Сергеевич
Не раз обращаюсь на ваш сайт, благодарен за то, что всегда можно найти нужную информацию, или проконсультироваться как лично, так и онлайн.
20.03.2022 19:55
Киримов
Доволен сервисом, уже был на консультации.
08.02.2022 10:05
Арина
Хорошая статья, теперь понятно почему у меня кружится голова и проблемы со стулом, а мне то голову, то желудок лечат.
24.12.2021 20:18
Альбина
Статья очень хорошая, хотелось бы больше информации, как предупредить дискинезию ЖВП.
30.10.2021 15:42
Виталий
Информативный сайт, всегда все правильно написано.
Показать еще 3
Всего 6 отзывов
оставить отзыв
Лечение дискинезии желчевыводящих путей – Отделение хирургии
Дискинезия желчевыводящих путей – загадочное, но важное состояние, которое следует учитывать при обследовании пациентов с болью в правом подреберье. Необходимы тщательный сбор анамнеза, обследование и обследование, так как этот диагноз в первую очередь является диагнозом исключения. Правильный отбор пациентов для холецистэктомии имеет важное значение, чтобы избежать ненужного оперативного вмешательства.
Что такое дискинезия желчевыводящих путей?
Дискинезия желчевыводящих путей — симптоматическое функциональное расстройство желчного пузыря, точная этиология которого неизвестна. Это может быть связано с метаболическими нарушениями, влияющими на моторику желудочно-кишечного тракта, включая желчный пузырь, или с первичным изменением моторики самого желчного пузыря. Дискинезия желчевыводящих путей проявляется симптомокомплексом, сходным с симптомокомплексом желчной колики.
Дискинезия желчевыводящих путей проявляется симптомокомплексом, сходным с симптомокомплексом желчной колики.
Каковы симптомы?
Дискинезия желчевыводящих путей проявляется симптомокомплексом, сходным с симптомокомплексом желчной колики.
- Эпизоды боли в правом подреберье
- Сильная боль, ограничивающая повседневную активность
- Тошнота, связанная с приступами боли
Как это диагностируется?
Для диагностики дискинезии желчевыводящих путей у пациента должны быть боли в правом подреберье, сходные с желчной коликой, но нормальное ультразвуковое исследование желчного пузыря (отсутствие камней, сладжа, микролитиаза, утолщения стенки желчного пузыря или расширения холедоха). Для пациентов с подозрением на дискинезию желчевыводящих путей следует учитывать диагностические критерии Rome III для функциональных нарушений желчного пузыря.
К ним относятся:
- Приступы боли, длящиеся более 30 минут
- Рецидивирующие симптомы, возникающие с переменными интервалами
- Боль, достаточно сильная, чтобы прервать повседневную деятельность или привести к посещению скорой помощи
- Боль, которая нарастает до устойчивого уровня
- Боль, которая не уменьшается после дефекации, изменения положения тела или приема антацидов
- Исключение других структурных болезней, которые могли бы объяснить симптомы
- Другие вспомогательные критерии включают: связь боли с тошнотой и рвотой, иррадиацию боли в подлопаточную область и боль, которая будит пациента посреди ночи.

- Нормальные ферменты печени, конъюгированный билирубин и амилаза/липаза.
Когда и как следует получать сканирование HIDA?
Если пациент соответствует этим критериям и имеет нормальное ультразвуковое исследование, следует рассмотреть возможность сканирования HIDA. Для определения фракции выброса желчного пузыря следует использовать недавно обновленные критерии выполнения гепатобилиарной сцинтиграфии. В этих рекомендациях рекомендуется визуализация и инфузия CCK с медленной и постоянной скоростью (0,02 мкг/кг) в течение 60 минут. Также включены важные клинические соображения перед тестированием.
- Проведение теста только в амбулаторных условиях
- Статус НКО за 4-6 часов до тестирования
- Никаких опиатов в течение 4 периодов полувыведения препарата или 6 часов до исследования
- Отказ от других препаратов, влияющих на моторику желчного пузыря, включая:
- Блокаторы кальциевых каналов
- Октреотид
- Прогестерон
- Индометацин
- Теофиллин
- Бензодиазепины
- Блокаторы h3
Кому показана холецистэктомия?
Пациенты с эпизодами боли билиарного типа в правом верхнем квадранте без структурных аномалий по данным УЗИ и аномального HIDA-сканирования должны быть рассмотрены для холецистэктомии. Аномальная фракция выброса считается менее 38%, когда тест проводится в соответствии с рекомендациями, описанными выше. Некоторые авторы и эксперты рекомендуют, чтобы симптомокомплекс также имел достаточную продолжительность (т. е. не менее трех месяцев), прежде чем рассматривать холецистэктомию.
Аномальная фракция выброса считается менее 38%, когда тест проводится в соответствии с рекомендациями, описанными выше. Некоторые авторы и эксперты рекомендуют, чтобы симптомокомплекс также имел достаточную продолжительность (т. е. не менее трех месяцев), прежде чем рассматривать холецистэктомию.
Распространенные ошибки при диагностике дискинезии желчевыводящих путей
Проведение HIDA-сканирования при отсутствии симптомокомплекса, описанного выше (Римские критерии III)
- Пациенты с атипичными симптомами, у которых есть аномальное HIDA-сканирование, не обязательно получат пользу от холецистэктомии поскольку другие этиологии (например, СРК, ГЭРБ, функциональные расстройства кишечника и перистальтики) более вероятны.
Неспособность адекватно исключить другие структурные заболевания, которые могли бы объяснить симптомы
- Несмотря на противоречивые мнения, большинство экспертов рекомендуют выполнение эндоскопии верхних отделов ЖКТ перед холецистэктомией по поводу дискинезии желчевыводящих путей, чтобы исключить другие структурные нарушения верхних отделов желудочно-кишечного тракта (стриктуры пищевода, язвы желудка и двенадцатиперстной кишки, H.
 pylori и т. д.).
pylori и т. д.).
Выполнение HIDA-сканирования, когда пациент остро болен или принимает лекарства, подавляющие функцию желчного пузыря выше.
Отсутствие полных лабораторных исследований (ферменты печени, конъюгированный билирубин, амилаза/липаза)
- Для исключения других заболеваний печени и поджелудочной железы все пациенты должны пройти нормальные лабораторные исследования перед постановкой диагноза дискинезии желчевыводящих путей.
Варианты лечения
Холецистэктомия — единственный известный эффективный метод лечения дискинезии желчевыводящих путей. Тем не менее, период наблюдения может и должен быть предложен, если симптомокомплекс был непродолжительным или сохраняется подозрение, что другие этиологии могут быть основным фактором, влияющим на симптомы пациента. Тем, у кого есть подозрения на функциональные проблемы с перистальтикой кишечника, следует рассмотреть пробную медикаментозную терапию и/или диетические манипуляции.
Насколько эффективна холецистэктомия при дискинезии желчевыводящих путей?
Хотя первоначальные исследования, проведенные в начале 1990-х годов, показали, что у 80-90% пациентов после холецистэктомии исчезают симптомы, это не подтвердилось в клинической практике. Вероятность облегчения симптомов через год после холецистэктомии вариабельна и сильно зависит от выбора пациента, но колеблется в пределах 50-70%.
Для получения дополнительной информации
Для получения дополнительной информации о хирургическом лечении дискинезии желчевыводящих путей в UW Health посетите нашу программу лечения печени и поджелудочной железы.
Получайте последние клинические обновления от отделения хирургии Университета Висконсина
Подпишитесь на нашу рассылку, чтобы получать последнюю клиническую информацию, бесплатное интерактивное CME и многое другое.
Узнайте больше о Хирургическом отделении Университета Висконсина
Мы обеспечиваем уход за пациентами мирового класса, продвигаем хирургию вперед с помощью инновационных исследований и обучаем новое поколение хирургов.
Учитесь вместе с нами на одном из наших предстоящих образовательных мероприятий или направляйте своих пациентов к нашим хирургам.
Ссылки 1. Функциональное заболевание гепатобилиарной системы: хронический бескаменный желчный пузырь и хроническое бескаменное заболевание желчных путей. Циссман, Х.А. Семин Нукл Мед. 2006 г.; 36:119-132.
2. Строгость диагностики и потребности в медицинской помощи у пациентов с дискинезией желчевыводящих путей. Aggarwal, N., Bielfeldt, K. Dig Dis Sci. 2013 Октябрь; 58(10):2799-808.
3. Использование холецистокинина холесцинтиграфии в клинической практике. Ричмонд и др. J Am Coll Surg. 2013 авг; 217(2):317-23.
4. Функциональные расстройства желчного пузыря и сфинктера Одди. Бехар и др. Гастроэнтерология. 2006 г., апрель; 130 (5): 1498-509.
Дискинезия желчевыводящих путей | Эндокринология | Mercy Health
Что такое дискинезия желчевыводящих путей?
Дискинезия желчевыводящих путей — малоизвестное, но распространенное заболевание. Он воздействует на орган в вашем теле, называемый желчным пузырем. Это то, что перемещает вашу пищеварительную жидкость или желчь из печени в кишечник. Чтобы попасть туда, желчь проходит через небольшие каналы, называемые желчными протоками. Ваш желчный пузырь и желчные протоки работают вместе, чтобы помочь вашему телу перерабатывать пищу. Употребление жирной пищи может заставить их работать больше. Проблемы с этим маленьким органом могут вызвать сильную боль. Это состояние может быть вызвано проблемами с желчным пузырем или мышцами, которые регулируют поток желчи.
Он воздействует на орган в вашем теле, называемый желчным пузырем. Это то, что перемещает вашу пищеварительную жидкость или желчь из печени в кишечник. Чтобы попасть туда, желчь проходит через небольшие каналы, называемые желчными протоками. Ваш желчный пузырь и желчные протоки работают вместе, чтобы помочь вашему телу перерабатывать пищу. Употребление жирной пищи может заставить их работать больше. Проблемы с этим маленьким органом могут вызвать сильную боль. Это состояние может быть вызвано проблемами с желчным пузырем или мышцами, которые регулируют поток желчи.
Причины дискинезии желчевыводящих путей
Ученые и врачи до сих пор не уверены, что вызывает это состояние. Они думают, что это может быть связано с тем, как ваше тело использует энергию для перемещения пищи по пищеварительному тракту. Поскольку причины неизвестны, врачам трудно понять, что может повысить вероятность развития этого состояния у кого-либо.
Факторы риска дискинезии желчевыводящих путей
Врачи не располагают достаточным количеством информации о том, у кого повышен риск развития этого заболевания. Это не связано с желчными камнями, которые образуются в желчном пузыре. Может существовать связь между дискинезией желчевыводящих путей и другим расстройством, влияющим на вашу способность перерабатывать пищу. У людей с панкреатитом также может развиться это состояние. Панкреатит возникает, когда воспаляется поджелудочная железа — еще один орган, который помогает переваривать пищу.
Это не связано с желчными камнями, которые образуются в желчном пузыре. Может существовать связь между дискинезией желчевыводящих путей и другим расстройством, влияющим на вашу способность перерабатывать пищу. У людей с панкреатитом также может развиться это состояние. Панкреатит возникает, когда воспаляется поджелудочная железа — еще один орган, который помогает переваривать пищу.
Симптомы дискинезии желчевыводящих путей
Симптомы дискинезии желчевыводящих путей почти идентичны таковым при камнях в желчном пузыре. Наиболее очевидным симптомом является внезапная острая боль в верхней правой части живота. Вы можете почувствовать это после обильного приема пищи. Иногда боль может распространяться на спину или бок.
Другие симптомы дискинезии желчевыводящих путей включают:
- Сильная боль, длящаяся более 30 минут
- Рвота
- Вздутие живота
- Тошнота
Диагностика дискинезии желчевыводящих путей
Если у вас возникает боль после приема пищи с высоким содержанием жиров, ваш врач может сначала заподозрить камни в желчном пузыре. Скорее всего, они проведут полный медицинский осмотр, чтобы проверить ваше тело на наличие симптомов. Врач может также заказать лабораторные анализы. Это помогает врачу исключить любые другие состояния. Затем врач, скорее всего, проведет УЗИ. Это тест, чтобы показать изображение ваших органов, не разрезая вас, чтобы посмотреть на них. Он может показать, есть ли у вас камни в желчном пузыре. Если вы этого не сделаете, следующим шагом в диагностике будет проверка того, как ваш организм перерабатывает пищу. Вы можете получить инъекцию, которая вызовет такую же естественную реакцию, как прием жирной пищи. Ваша желчь может не течь должным образом. Затем ваш врач может сказать, есть ли у вас дискинезия желчевыводящих путей.
Скорее всего, они проведут полный медицинский осмотр, чтобы проверить ваше тело на наличие симптомов. Врач может также заказать лабораторные анализы. Это помогает врачу исключить любые другие состояния. Затем врач, скорее всего, проведет УЗИ. Это тест, чтобы показать изображение ваших органов, не разрезая вас, чтобы посмотреть на них. Он может показать, есть ли у вас камни в желчном пузыре. Если вы этого не сделаете, следующим шагом в диагностике будет проверка того, как ваш организм перерабатывает пищу. Вы можете получить инъекцию, которая вызовет такую же естественную реакцию, как прием жирной пищи. Ваша желчь может не течь должным образом. Затем ваш врач может сказать, есть ли у вас дискинезия желчевыводящих путей.
Лечение дискинезии желчевыводящих путей
Единственным методом лечения дискинезии желчевыводящих путей является удаление желчного пузыря. Этот орган не является необходимым для здорового образа жизни. Эта обычная процедура помогает 90% людей, страдающих этим заболеванием.
Иногда симптомы возвращаются даже после удаления желчного пузыря. Это происходит потому, что в ваших желчных протоках есть мышцы, которые могут вызвать это состояние. Затем хирургическое лечение заключается в разрезании этих мышц, чтобы остановить спазмы. Это помогает 80% людей, у которых симптомы возвращаются.
Удаление желчного пузыря может вызвать некоторый дискомфорт. Обычно это не слишком болезненно. Ваш врач может дать вам лекарство, которое уменьшит вашу боль. Во время выздоровления вам могут понадобиться смягчители стула или слабительное. С ними легче ходить в туалет.
Восстановление после дискинезии желчевыводящих путей
В целом лечение дискинезии желчевыводящих путей проходит очень успешно. Это может помочь вам вернуться к вашей обычной деятельности. Тем не менее, вы также должны внести некоторые изменения, чтобы оставаться здоровым. Попробуйте придерживаться диеты с высоким содержанием клетчатки и низким содержанием жиров и находите время для регулярных физических упражнений.
