Содержание
Лекарства и кормление грудью | Medela
Кормящие мамы могут без опасений использовать большинство назначаемых лекарств. Общеизвестно, что большая часть лекарственных препаратов переходит в молоко, однако, как правило, речь идет о столь малых количествах, что они не представляют опасности для ребенка. Тем не менее следует предупреждать докторов и фармацевтов о том, что женщина кормит грудью, прежде чем будет назначен какой-либо препарат.
Поделиться этой информацией
Лекарства могут переходить в молоко, если они достигают высокой концентрации в плазме крови мамы, обладают низкой молекулярной массой (< 800 Да), незначительно связываются с белками и легко поступают в головной мозг. Также очень важны и другие факторы, такие как биодоступность препарата для ребенка при пероральном введении. Многие лекарства, например, могут уничтожаться в кишечнике ребенка или накапливаться в печени мамы и никогда не попадают в плазму ее крови.
Лекарства могут попасть в молоко путем пассивного переноса из плазмы крови мамы. Обычно лекарства переходят из материнской плазмы крови в лактоциты, но для того, чтобы попасть в молоко, им необходимо пройти через обе двуслойные липидные мембраны лактоцитов. Однако в первые три дня после родов плотные соединения между лактоцитами могут быть открыты, что позволяет лекарству легче проникать в молоко.
Лекарства, угнетающие выработку молока
Угнетение выработки молока из-за приема лекарств может быть обусловлено подавлением выработки пролактина в гипофизе, затруднением выброса окситоцина и непосредственным влиянием на лактоциты. Полный список лекарств и препаратов, которые могут угнетать выработку молока, можно найти по ссылке http://toxnet.nlm.nih.gov/newtoxnet/lactmed.htm.
Общие рекомендации в отношении приема большинства лекарств и препаратов при грудном вскармливании
- Избегайте приема лекарств, в том числе препаратов на травах, если в этом нет необходимости.
- Большинство лекарств можно применять, если относительная доза для ребенка составляет менее 10 процентов, однако рекомендуется все равно обратиться за консультацией к врачу.
- Безопасные для грудного вскармливания лекарства обычно имеют короткий период полувыведения, хорошо связываются с белками, отличаются низкой биодоступностью для ребенка при пероральном введении и большой молекулярной массой.
- Прежде чем назначать новый лекарственный препарат кормящей маме, врач должен свериться с обновленной базой, в которой указаны возможные взаимодействия препаратов в период лактации.
Литература
Hale, T., Hartmann, P.E., editors. Hale and Hartmann’s textbook of human lactation. Amarillo, Tx: Hale Publishing; 2007. — Хейл Т.У. и Хартманн П.И., «Учебник человеческой лактации» (издательство Hale Publishing, Амарилло, Техас, 2007).
Hale T., and Rowe, H.E., Medications in Mother’s Milk. 16ed. Amarillo, Tx: Hale Publishing 2014. — Хейл Т. и Роу Х.И., «Лекарственные препараты в материнском молоке». 16-е издание. Амарилло, Техас, издательство Hale Publishing 2014).
и Роу Х.И., «Лекарственные препараты в материнском молоке». 16-е издание. Амарилло, Техас, издательство Hale Publishing 2014).
Правила сдачи анализов
1. БАКТЕРИОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ
ВНИМАНИЕ! Сбор биоматериала на бактериологические исследования проводится да начала антибиотикотерапии или через 10-14 дней после окончания приема антибиотиков.
1.1 ОТДЕЛЯЕМОЕ УРЕТРЫ (МУЖЧИНЫ):
Материал собирают не ранее, чем через 2 часа после мочеиспускания.
ОТДЕЛЯЕМОЕ УРЕТРЫ (ЖЕНЩИНЫ):
Материал собирают не ранее, чем через 1 час после мочеиспускания
1.2 ОТДЕЛЯЕМОЕ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ. ЗЕВ.
Подготовка пациента:
натощак или через 2-3 часа после еды.
1.3 ОТДЕЛЯЕМОЕ ЗЕВА И НОСА НА ДИФТЕРИЮ
Подготовка пациента: натощак или через 2-3 часа после еды.
1.4 МОЧА
Исследованию подлежит утренняя моча.
Особенности взятия:
1. Тщательно вымыть руки и гениталии, чтобы в мочу не попали выделения из них. Во время менструации необходимо закрыть отверстие влагалища ватно-марлевым тампоном. Туалет наружных половых органов (подмывание) следует проводить теплой водой с мылом в направлении от уретры к промежности с последующим подсушиванием салфеткой в том же направлении.
2. Насухо вытереть руки чистым полотенцем. Снять крышку с контейнера для мочи, повернув ее
против часовой стрелки.
Женщины: небольшую первую порцию утренней мочи спустить в унитаз, наполнить мочой контейнер.
Мужчины: Отвести крайнюю плоть и выпустить небольшое количество мочи в унитаз. Не прекращая мочеиспускание, удерживая крайнюю плоть в отведенном состоянии, наполнить мочой контейнер.
1.5 ЭЯКУЛЯТ
Половое воздержание в течение 3 дней.
Тщательно вымыть руки и гениталии. Насухо вытереть чистым полотенцем. Собрать эякулят в стерильный контейнер.
Хранить и транспортировать при t°+ 2+ 8 °С не более 5-6 часов.
Недопустимо длительное (более двух часов) хранение или транспортировка при комнатной температуре.
1.6 БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ КРОВИ
Кровь берут натощак, во время подъема температуры, до назначения антибактериальной терапии. Если антибиотики уже назначены, кровь берут непосредственно перед очередным введением антибиотика.
1.7 БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ГРУДНОГО МОЛОКА
Сбор производится в стерильный контейнер.
Отбор грудного молока производить в день сдачи анализа, только до кормления ребенка или через два часа после его кормления грудью.
Обмыть молочные железы теплой водой с мылом, вытереть каждую отдельной стерильной салфеткой или чистым
полотенцем, предварительно проглаженным утюгом. Тщательно обработать соски и около сосковую область молочных
желез отдельными ватными тампонами, смоченными 70% этиловым спиртом. Первые 5-10 мл сцеженного молока
вылить, последующие 3-4 мл сцедить в отдельные стерильные контейнеры. Контейнеры подписать, обозначив правую
и левую грудь.
Первые 5-10 мл сцеженного молока
вылить, последующие 3-4 мл сцедить в отдельные стерильные контейнеры. Контейнеры подписать, обозначив правую
и левую грудь.
Недопустимо длительное (более двух часов) хранение или транспортировка грудного молока при комнатной температуре.
Написать на этикетке контейнеров фамилию, имя, отчество (полностью). Приложить направление с указанием диагноза и даты последнего приема антибиотиков.
ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ СОСКОБОВ ШЕЙКИ МАТКИ И ЦЕРВИКАЛЬНОГО КАНАЛА НА ОНКОЦИТОЛОГИЮ
Желательно сдавать мазки не ранее чем на 5-й день менструального цикла и не позднее, чем за 5 дней до
предполагаемого начала менструации. Нельзя сдавать мазки в течение 24 часов после полового сношения,
использования тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов,
в том числе кремов для выполнения ультразвукового исследования.
Сдать лабораторные анализы в клинике Скандинавия.
Как вернуть молоко после приема антибиотиков
Это автоматически переведенная статья.
Заболевание при грудном вскармливании неизбежно. Однако, если вы беспокоитесь о потере молока из-за приема лекарств, ознакомьтесь с концом следующей статьи, чтобы узнать, как восстановить молоко после приема антибиотиков.
1. Вызывают ли антибиотики потерю молока?
У многих матерей пропало молоко после родов, такая ситуация может быть на короткое время, а потом улучшиться, или совсем исчезнуть. Причина потери молока может быть связана с пищевыми, психологическими или лекарственными побочными эффектами…
Большинство антибиотиков, используемых матерями, при попадании в организм вызывают те или иные побочные эффекты для здоровья. здоровье матери и ребенка. Антибиотики могут ингибировать гормон лактации и влиять на активность лактации у матери.
На самом деле, есть много матерей, которые все еще производят молоко после приема антибиотиков, но есть также много матерей, которые чувствуют, что их молока стало меньше, и вынуждены применять способы, чтобы вернуть молоко после приема антибиотиков. В некоторых случаях молоко полностью пропадает после приема антибиотиков.
2. Как вернуть молоко после приема антибиотиков
«Как вернуть молоко после приема антибиотиков?» или «Как вернуть молоко, если молоко пропало?» Это вопросы, которые интересуют многих матерей. По мнению специалистов, в зависимости от степени потери молока у матери после приема антибиотиков могут быть разные способы призыва молока, а именно:
2.1 Способ вернуть молоко после приема антибиотиков: кормить ребенка грудью. Это факт, что многие матери, использующие антибиотики, меньше кормят грудью или вообще прекращают грудное вскармливание, опасаясь, что лекарство попадет в молоко и повлияет на здоровье ребенка. Это привело к поражению молочных желез, даже если грудное молоко было полным раньше, но ребенок сосет меньше, это также приведет к уменьшению количества молока и уменьшению его количества. Если это состояние сохраняется, мать полностью теряет молоко.
Если это состояние сохраняется, мать полностью теряет молоко.
Таким образом, чтобы восстановить молоко при его потере, необходимо регулярно кормить грудью. Вы должны каждый раз сосать грудь, чтобы молочные железы работали более эффективно.
2.2 Чтобы заказать молоко после приема антибиотиков, нужно пить много воды. Если вы потеряли молоко и хотите вернуть молоко после приема антибиотиков, пейте много воды. Лучше всего негазированная теплая вода или молочные напитки. Этот метод прост, но очень эффективен, попробуйте его прямо сейчас.
2.3 Возврат молока при употреблении достаточного количества питательных веществ За исключением продуктов, которых следует избегать, чтобы не повлиять на действие лекарства, мать после родов не должна слишком сильно воздерживаться. Самый быстрый и эффективный способ восстановить молоко после приема антибиотиков — употреблять достаточное количество питательных веществ. Матери должны употреблять в пищу различные группы крахмалов, жиров, белков, сахаров. ..
..
Достаточное количество еды сделает вас психологически комфортным, так что ваши молочные железы также будут работать эффективно. чем.
3. Некоторые антибиотики могут вызывать потерю молока
Антибиотики убивают бактерии и вирусы, вызывающие заболевания. Однако есть ряд антибиотиков, которые вообще не показаны беременным и кормящим женщинам. Если мать после родов использует эти антибиотики, это может сказаться на здоровье ребенка или даже вызвать полную потерю молока. Основные антибиотики:
Группа антибиотиков метронидазола: этот тип антибиотиков эффективен при лечении бактериального вагиноза. После родов прием антибиотика Метронидазол может вызвать появление у молока неприятного запаха, изменение цвета, отказ ребенка от груди или жидкий стул. Нитрофурантоиновые антибиотики: хотя этот антибиотик не заставляет мать пытаться получить молоко после приема антибиотиков, он может вызвать анемию у ребенка. Поэтому нужно быть осторожным при его использовании. Антибиотики группы хлорамфеникола: эффективны при лечении тяжелых анаэробных инфекций. Побочные эффекты хлорамфеникола могут вызывать остеомаляцию и синдром Грея, что может привести к детской смерти. Мамы после родов категорически не используют этот антибиотик при грудном вскармливании. Антибиотики тетрациклинового ряда: эффективны при лечении кишечных заболеваний. При кратковременном лечении антибиотик тетрациклин может образовывать комплексы с кальцием в молоке и не влияет на ребенка. Однако в долгосрочной перспективе врачи советуют матерям не использовать этот антибиотик. Пенициллины, цефалоспорины, макролиды и аминогликозиды противопоказаны кормящим матерям, поскольку они могут вызвать временную легкую диарею у ребенка. Антибиотики Вибрамицин, Миноцин: Если матери после родов используют эти антибиотики, они могут вызвать отравление, замедлить рост костей и повлиять на цвет зубов ребенка.
Антибиотики группы хлорамфеникола: эффективны при лечении тяжелых анаэробных инфекций. Побочные эффекты хлорамфеникола могут вызывать остеомаляцию и синдром Грея, что может привести к детской смерти. Мамы после родов категорически не используют этот антибиотик при грудном вскармливании. Антибиотики тетрациклинового ряда: эффективны при лечении кишечных заболеваний. При кратковременном лечении антибиотик тетрациклин может образовывать комплексы с кальцием в молоке и не влияет на ребенка. Однако в долгосрочной перспективе врачи советуют матерям не использовать этот антибиотик. Пенициллины, цефалоспорины, макролиды и аминогликозиды противопоказаны кормящим матерям, поскольку они могут вызвать временную легкую диарею у ребенка. Антибиотики Вибрамицин, Миноцин: Если матери после родов используют эти антибиотики, они могут вызвать отравление, замедлить рост костей и повлиять на цвет зубов ребенка.
4. Какой антибиотик можно принимать матери после родов?
Большинство антибиотиков не рекомендуется применять беременным и кормящим женщинам.
Антибиотики Пенициллины эффективны при лечении бактериальных инфекций; Цефалоспориновые антибиотики используются для лечения инфекций легких, ушей, кожи, мочевыводящих путей, горла и костей; Антибиотик Флуконазол оказывает противогрибковое действие; Антибиотик Миконазол эффективен при лечении дрожжевых инфекций; Антибиотик Клотримазол эффективен при лечении дрожжевых и грибковых инфекций; Антибиотики ацикловир и валацикловир эффективны при лечении инфекций, вызванных герпесом; Эритромицин — антибиотик, используемый для лечения инфекций кожи и дыхательных путей. Кроме того, чтобы свести к минимуму влияние антибиотиков на секрецию грудного молока, необходимо обратить внимание на следующее:
Принимать антибиотики правильного типа и в дозе, назначенной врачом; Ешьте здоровую, научную пищу, пейте много воды; Достаточно отдыхайте и избегайте стрессов.
 Во время курса приема антибиотиков ребенка следует по-прежнему регулярно кормить грудью. Короче говоря, в случае необходимости маме все же нужно принимать антибиотики. Если вы, к сожалению, потеряли молоко, есть способ восстановить его после приема антибиотиков, поэтому вам не нужно слишком беспокоиться. Однако при любых обстоятельствах необходимо тщательно взвесить перед применением антибиотиков и неукоснительно следовать указаниям врача.
Во время курса приема антибиотиков ребенка следует по-прежнему регулярно кормить грудью. Короче говоря, в случае необходимости маме все же нужно принимать антибиотики. Если вы, к сожалению, потеряли молоко, есть способ восстановить его после приема антибиотиков, поэтому вам не нужно слишком беспокоиться. Однако при любых обстоятельствах необходимо тщательно взвесить перед применением антибиотиков и неукоснительно следовать указаниям врача.Пожалуйста, наберите ГОРЯЧАЯ ЛИНИЯ для получения дополнительной информации или регистрации на прием
XEM ТЕМ:
- Может ли стресс вызвать потерю грудного молока?
- Ешьте горькую дыню потерять молоко?
- Можно ли кормить грудью во время беременности?
Метки: Mất sữa sau sinh Туок Кханг Шин Туок Кханг Шин Эритромицин Mất sữa Туок Кханг Шин Флуконазолек Cách gọi sữa về
Лекарства для кормящих матерей
ДЖАННА П. СПЕНСЕР, доктор медицины, ЛУИС С. ГОНСАЛЕС, III, PHARM.D., И ДОННА Дж. БАРНХАРТ, PHARM.D.
СПЕНСЕР, доктор медицины, ЛУИС С. ГОНСАЛЕС, III, PHARM.D., И ДОННА Дж. БАРНХАРТ, PHARM.D.
Назначение лекарств для кормящей матери требует взвешивания преимуществ использования лекарств для матери по сравнению с риском отказа от грудного вскармливания ребенка или потенциальным риском воздействия лекарств на ребенка. Лекарство, безопасное для использования во время беременности, может быть небезопасным для грудного ребенка. Переход лекарств в грудное молоко зависит от градиента концентрации, который обеспечивает пассивную диффузию неионизированных, несвязанных с белками лекарств. Воздействие лекарств на младенца можно ограничить, прописывая кормящей матери лекарства, которые плохо усваиваются перорально, избегая грудного вскармливания в периоды пиковой концентрации лекарств в материнской сыворотке и назначая местную терапию, когда это возможно. Матерям недоношенных детей или младенцев с другими нарушениями может потребоваться изменение дозировки, чтобы избежать накопления препарата и токсичности у этих детей. Следует использовать самые точные и актуальные источники информации, в том числе интернет-ресурсы и телефонные консультации.
Следует использовать самые точные и актуальные источники информации, в том числе интернет-ресурсы и телефонные консультации.
Врачи мало осведомлены о грудном вскармливании и еще меньше о влиянии материнских лекарств на грудного ребенка. 1 Тем не менее, обеспокоенность по поводу потенциального вреда для грудного ребенка лекарствами для матери часто приводится в качестве причины, по которой рекомендуется прекратить грудное вскармливание. Неопровержимые доказательства демонстрируют преимущества грудного вскармливания и вредные последствия, которые могут возникнуть в результате преждевременного отлучения от груди. 2 В этой статье содержится информация, облегчающая использование лекарств кормящими матерями.
Перенос лекарственных препаратов в грудное молоко
Ткань молочной железы состоит из скоплений альвеолярных клеток, вырабатывающих молоко, окружающих центральный просвет. Поступление лекарств в грудное молоко происходит главным образом за счет градиента концентрации, который обеспечивает пассивную диффузию неионизированных и свободных (не связанных с белками) лекарств. 3
Поступление лекарств в грудное молоко происходит главным образом за счет градиента концентрации, который обеспечивает пассивную диффузию неионизированных и свободных (не связанных с белками) лекарств. 3
Концентрация препарата в грудном молоке во многом определяется концентрацией препарата в материнской сыворотке. Эта концентрация в сыворотке, как правило, ниже у препаратов с большим объемом распределения и больше колеблется у препаратов с коротким периодом полураспада. Ретроградная диффузия лекарства из грудного молока в плазму может удалить лекарство из молока, даже если мать не опорожнила грудь. 3 Лекарства, сильно связывающиеся с белками, имеющие большую молекулярную массу или плохо растворимые в липидах, как правило, не попадают в грудное молоко в клинически значимых количествах.
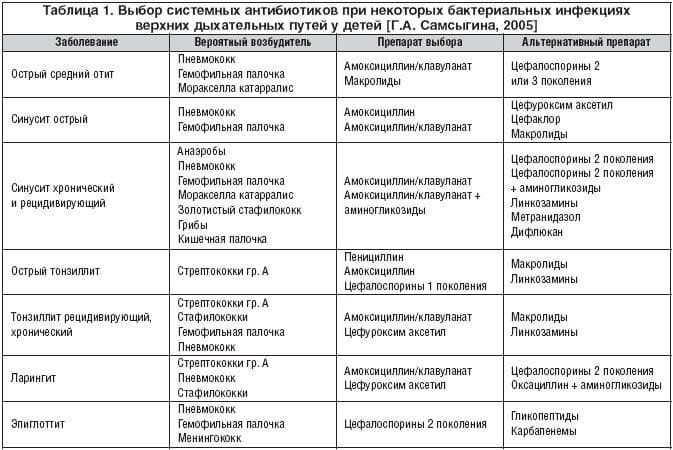
В раннем послеродовом периоде большие промежутки между альвеолярными клетками молочных желез позволяют многим лекарствам проходить через это молоко, которые могут не попасть в зрелое молоко. Эти промежутки закрываются ко второй неделе лактации. 3 Воздействие препарата на грудного ребенка зависит от концентрации препарата в грудном молоке и количества грудного молока, выпитого младенцем. 4,5 Фармакологическая активность препарата зависит от его всасывания, распределения, метаболизма и выведения младенцем. В таблице 1 2,3 перечислены способы сведения к минимуму риска токсического воздействия на младенцев лекарств, принимаемых матерью.
Эти промежутки закрываются ко второй неделе лактации. 3 Воздействие препарата на грудного ребенка зависит от концентрации препарата в грудном молоке и количества грудного молока, выпитого младенцем. 4,5 Фармакологическая активность препарата зависит от его всасывания, распределения, метаболизма и выведения младенцем. В таблице 1 2,3 перечислены способы сведения к минимуму риска токсического воздействия на младенцев лекарств, принимаемых матерью.
Общие рекомендации и ресурсы
Конкретная информация, полученная в результате высококачественных исследований отдельных лекарственных препаратов при лактации, доступна редко, а дезинформация имеется в изобилии. Безопасность лекарства во время беременности не обязательно означает безопасность во время грудного вскармливания, потому что грудной ребенок должен самостоятельно метаболизировать и выводить лекарство. Кроме того, информация в 9Справочник врача 0003 относительно грудного вскармливания часто неточен. 2,3
2,3
| Общие соображения |
| По возможности избегайте лекарственной терапии. |
| По возможности используйте местную терапию. |
| Лекарства, безопасные для непосредственного применения у младенцев грудного возраста, как правило, безопасны и для кормящей матери. |
| Лекарства, безопасные для беременных, не всегда безопасны для кормящих матерей. |
| Используйте надежные ссылки для получения информации о лекарствах в грудном молоке. |
| Выбор лекарств |
| Выбирайте препараты с самым коротким периодом полувыведения и самой высокой способностью связывания с белками. |
| Выбирайте препараты, которые хорошо изучены у младенцев. |
Выбирайте лекарства с наихудшей оральной абсорбцией. |
| Выбирайте препараты с наименьшей растворимостью в липидах. |
| Дозировка лекарств |
| Вводите однократную суточную дозу лекарств непосредственно перед самым продолжительным интервалом сна младенца, обычно после кормления перед сном. |
| Вскармливайте младенца грудью непосредственно перед дозой лекарства, если требуется несколько ежедневных доз. |
Американская академия педиатрии (ААП) периодически публикует отчеты о попадании лекарств в грудное молоко. Эти заявления классифицируют многие лекарства, используемые кормящими женщинами, на основе их безопасности для грудных детей. Большинство перечисленных лекарств относятся к самой безопасной категории — лекарства для матери, обычно совместимые с грудным вскармливанием. 6 Ограничения этой работы включают нечастые обновления (примерно каждые пять лет), мало подробностей о лекарствах и пропуск многих лекарств. В таблице 2 перечислены ресурсы, содержащие более полную информацию. Лекарства и материнское молоко может быть особенно полезен в условиях офиса, потому что он недорог, ежегодно обновляется и детализирует теоретические и задокументированные эффекты материнских лекарств на младенца, находящегося на грудном вскармливании.
В таблице 2 перечислены ресурсы, содержащие более полную информацию. Лекарства и материнское молоко может быть особенно полезен в условиях офиса, потому что он недорог, ежегодно обновляется и детализирует теоретические и задокументированные эффекты материнских лекарств на младенца, находящегося на грудном вскармливании.
К счастью, при некоторых распространенных состояниях можно дать общие рекомендации относительно использования лекарств при лечении кормящих матерей. Рекомендуется с большей осторожностью назначать лекарства матерям недоношенных или иным образом скомпрометированных младенцев или новорожденных в первую неделю жизни, чем взрослым здоровым младенцам.
Особые состояния
АЛЛЕРГИЧЕСКИЙ РИНИТ
Псевдоэфедрин (судафед) выделяется с грудным молоком в небольших количествах. Согласно AAP, его использование совместимо с грудным вскармливанием, хотя может привести к снижению выработки молока. 6,7 Дифенгидрамин (Бенадрил), который часто назначают детям, также в небольших количествах выделяется с грудным молоком. Любой из этих препаратов может вызвать вялость или раздражительность у младенцев. Чтобы снизить риск для младенца, мать может принимать эти лекарства сразу после грудного вскармливания. Новые неседативные антигистаминные препараты недостаточно изучены при грудном вскармливании и не оцениваются AAP. Поскольку они меньше влияют на центральную нервную систему и безопасны для детей, эти антигистаминные препараты предпочтительны для краткосрочного применения у кормящих женщин. 7 Для длительного лечения назальные стероиды или кромолин (Intal) являются более безопасными альтернативами. 7,8
Любой из этих препаратов может вызвать вялость или раздражительность у младенцев. Чтобы снизить риск для младенца, мать может принимать эти лекарства сразу после грудного вскармливания. Новые неседативные антигистаминные препараты недостаточно изучены при грудном вскармливании и не оцениваются AAP. Поскольку они меньше влияют на центральную нервную систему и безопасны для детей, эти антигистаминные препараты предпочтительны для краткосрочного применения у кормящих женщин. 7 Для длительного лечения назальные стероиды или кромолин (Intal) являются более безопасными альтернативами. 7,8
АСТМА
Ингаляционные стероиды для лечения астмы достигают очень низких уровней в материнской плазме и не вызывают беспокойства у кормящей матери. Флутиказон (Фловент) имеет самый низкий уровень в сыворотке ингаляционных стероидов. Пероральные стероиды, такие как преднизолон (Дельтазон) и преднизолон (Дельта-Кортеф), плохо проникают в грудное молоко и безопасны при кратковременном применении. Когда суточная доза превышает 20 мг, преднизолон может быть предпочтительнее преднизолона, поскольку он имеет только один пик активности, в то время как преднизолон имеет два пика активности — один для пролекарства (преднизолон) и другой для лекарства (преднизолон). 8 Воздействие на младенцев можно свести к минимуму, воздерживаясь от кормления грудью в течение четырех часов после приема лекарства. 3,7
Когда суточная доза превышает 20 мг, преднизолон может быть предпочтительнее преднизолона, поскольку он имеет только один пик активности, в то время как преднизолон имеет два пика активности — один для пролекарства (преднизолон) и другой для лекарства (преднизолон). 8 Воздействие на младенцев можно свести к минимуму, воздерживаясь от кормления грудью в течение четырех часов после приема лекарства. 3,7
СЕРДЕЧНО-СОСУДИСТЫЕ
Диуретики и бета-блокаторы, обычно предпочитаемые антигипертензивные средства, безопасны для кормящих женщин при соблюдении некоторых мер предосторожности. В общем, предпочтительно избегать высоких доз любого лекарства, либо заменяя лекарства, либо добавляя дополнительный агент. 9
Низкие дозы тиазидных диуретиков (например, гидрохлоротиазид [Эзидрикс] 25 мг в день или менее) выделяются в небольших количествах с грудным молоком, но не подавляют лактацию и, следовательно, совместимы с кормлением грудью. 6,9 Бета-блокаторы сильно различаются по количеству, выделяемому в грудное молоко. Пропранолол (анадерал), метопролол (лопрессор) и лабеталол (нормодин) выводятся из организма в небольших количествах и совместимы с грудным вскармливанием даже у младенцев с нарушениями. Атенолол (Тенормин), надолол (Коргард) и соталол (Бетапейс) выводятся из организма в больших количествах, что может привести к артериальной гипотензии, брадикардии и тахипноэ у младенцев. 9
Пропранолол (анадерал), метопролол (лопрессор) и лабеталол (нормодин) выводятся из организма в небольших количествах и совместимы с грудным вскармливанием даже у младенцев с нарушениями. Атенолол (Тенормин), надолол (Коргард) и соталол (Бетапейс) выводятся из организма в больших количествах, что может привести к артериальной гипотензии, брадикардии и тахипноэ у младенцев. 9
| Книги | |||
| Джеральд Г. Бриггс. Лекарственные препараты при беременности и лактации: Справочное руководство по рискам для плода и новорожденного . 5-е изд. Балтимор: Williams & Wilkins, 1998. | |||
| Томас В. Хейл. Лекарства и материнское молоко . 8-е изд. Амарилло, Техас: Pharmasoft Medical Publishing, 1999. | |||
Томас В. Хейл. Клиническая терапия у кормящих грудью пациенток . Амарилло, Техас: Pharmasoft Medical Publishing, 1999. | |||
| Рут Лоуренс. Грудное вскармливание: руководство для медицинских работников. 5-е изд. . Сент-Луис: Мосби, 1999. | |||
| Джек Ньюман, Тереза Питман. Руководство доктора Джека Ньюмана по грудному вскармливанию . Toronto: Harper Collins Publishing, 2000. | |||
| Консультации по телефону | |||
| Центр молока Йельского Хейвена.0043 | |||
| Страница фармакологии грудного вскармливания доктора Хейла (http://www.neonatal.ttuhsc.edu/lact) | |||
| Университет Case Western Reserve (http://www.breastfeedingbasics.org) |
| Condition | Recommended agents | Alternative agents | Use with caution |
|---|---|---|---|
| Allergic rhinitis | Beclomethasone (Beconase) Fluticasone (Flonase) Cromolyn (Nasalcrom) | Цетиризин (Зиртек) Лоратадин (Кларитин) Седативные антигистаминные препараты Деконгестанты | |
| Cardiovascular | Hydrochlorothiazide (Esidrix) Metoprolol tartrate (Lopressor) Propranolol (Inderal) Labetalol (Normodyne) | Nifedipine (Procardia XL) Verapamil (Calan SR) Hydralazine (Apresoline) Captopril (Capoten) Эналаприл (Вазотек) | Атенолол (Тенормин) Надолол (Коргард) Соталол (Бетапейс) Дилтиазем (Кардизем CD) |
| Депрессия | (Золофт) Сертралайн0007 Paroxetine (Paxil) | Nortriptyline (Pamelor) Desipramine (Norpramin) | Fluoxetine (Prozac) |
| Diabetes | Insulin Glyburide (Micronase) Glipizide (Glucotrol) Tolbutamide (Orinase) | Acarbose (Precose | Метформин (Глюкофаж) Тиазолиндионы |
| Эпилепсия | Фенитоин (Дилантин) Карбамазепин (Тегретол) | 0108 | Phenobarbital |
| Pain | Ibuprofen (Motrin) Morphine Acetaminophen (Tylenol) | Naproxen (Naprosyn) Meperidine (Demerol) | |
| Asthma | Cromolyn (Intal) Nedocromil (Tilade) | Флутиказон (Фловент) Беклометазон (Бекловент) | |
| Контрацепция | Барьерные методы | Чисто прогестиновые средства | Эстрогенсодержащие контрацептивы |
АНАЛЬГЕТИКИ
Из нестероидных противовоспалительных препаратов (НПВП) предпочтительным выбором является ибупрофен (мотрин), поскольку он плохо проникает в молоко и хорошо изучен у детей. НПВП с длительным периодом полувыведения, такие как напроксен (напросин), сулиндак (клинорил) и пироксикам (фелден), могут накапливаться у младенцев при длительном применении. 7
НПВП с длительным периодом полувыведения, такие как напроксен (напросин), сулиндак (клинорил) и пироксикам (фелден), могут накапливаться у младенцев при длительном применении. 7
Эпидуральное применение бупивакаина (маркаина), лидокаина (ксилокаина), морфина, фентанила (сублимаза) и суфентанила (суфента) обычно безопасно для кормящих матерей. 8,15,16 Морфин, кодеин и гидрокодон считаются совместимыми с грудным вскармливанием согласно AAP. 6
Меперидин (демерол) не является предпочтительным анальгетиком для кормящих женщин из-за длительного периода полувыведения его метаболита у младенцев. Многократное воздействие анальгетиков, особенно меперидина, может привести к кумуляции препарата и токсическим эффектам у детей младшего возраста или младенцев с ослабленным здоровьем из-за недоразвитой печеночной конъюгации. 16 Когда это возможно, матери должны кормить своих детей грудью перед приемом лекарства, и следует использовать низкие и умеренные дозы. 3,7,17
3,7,17
КОНТРАЦЕПТИВНЫЕ СРЕДСТВА
Гормоны, содержащиеся в комбинированных оральных противозачаточных таблетках (ОКП), не вредны для младенцев, но, поскольку эстроген снижает выработку материнского молока, кормящим матерям следует по возможности избегать применения этих продуктов. , особенно в первые два месяца грудного вскармливания. Предпочтение отдается противозачаточным средствам, содержащим только прогестин, хотя они также могут снижать выработку молока. Откладывание приема оральных контрацептивов, включая мини-таблетки, содержащие только прогестин, до шести недель после начала грудного вскармливания, а затем использование мини-таблеток, содержащих только прогестин (например, Микронор), позволит матери оценить влияние препарата на ее молоко. поставлять. Если лекарство хорошо переносится, можно использовать репозиторий медроксипрогестерона (Депо-Провера). При необходимости использование внутриматочного противозачаточного средства или другого барьерного метода контрацепции является идеальным. 7
7
АНЕСТЕЗИОННЫЕ СРЕДСТВА
Хотя имеется ограниченная информация об анестезирующих средствах и их совместимости с грудным вскармливанием, использование пропофола (диприван), тиопентала натрия (пентотал) и энфлурана (этран) должно приводить к незначительному количеству препарата воздействия на грудного ребенка. 16,18 В целом, здоровый доношенный ребенок может безопасно сосать грудь сразу же после операции, когда мать бодрствует и находится в сознании. 7
Таблица 3 3,6–12,15–18 обобщает применение лекарств кормящими матерями с распространенными материнскими заболеваниями. Таблица 4 5,6 перечислены лекарства, которые не рекомендуются для кормящих матерей.
| Противоопухолевые агенты | Эрготамин -тартрат (эргомар) |
| Бромокриптин (Parlodel) | Lithium |
| CICLOPOSPAMIDE (CYLOXAN) | |
. |
