Содержание
Диатез — ПроМедицина Уфа
Начиная с возраста в 3 месяца, на щеках ребенка могут появиться ограниченные яркие красные пятна, которые впоследствии покрываются тонкой корочкой. В этих местах ощущаются зуд и болезненность. Это так называемые молочные корки или молочный струп — одно из характерных проявлений неправильного обмена веществ — экссудативного диатеза. Его еще называют аллергическим диатезом.
Первые признаки диатеза могли проявляться у ребенка и раньше в виде упорных опрелостей (не проходящих даже при тщательном уходе), обильной потницы (даже при легком перегревании) и, наконец, в виде серо-желтых сальных корочек на волосистой части головы и бровях.
При диатезе у ребенка развивается повышенная чувствительность к некоторым пищевым и лекарственным веществам. Поэтому обычные уход и кормление для такого ребенка недостаточны, необходимо внести в них соответствующие коррективы.
Причины и симптомы
Выделить какую-то одну причину диатеза сложно – как правило, развивается он при совокупном воздействии нескольких причин, важнейшей из которых является наследственная предрасположенность, а также: нерациональное питание женщины в период вынашивания.
У маленьких детей чаще всего возникает пищевая аллергия и аллергия на внешние раздражители (сухой воздух, шерсть, пыль и т.д.). Организм отвечает изменениями в работе желудочно-кишечного тракта, слизистых органов и органов дыхания, кожного покрова.
Наиболее частое проявление – высыпания на коже. В большинстве случаев они возникают после поступления в организм аллергена. Пищевая аллергия проявляется зачастую у малышей, пищеварительная система которых несовершенна и не может усвоить продукты, провоцирующие аллергию. Обычно такие симптомы проявляются до трех лет – потом аллергия либо проходит самостоятельно, либо переходит в хроническую фазу.
Внешне высыпания представляют собой покраснения, небольшие корочки белого цвета и струпья, которые появляются после расчесывания зудящих мест. Поскольку зуд очень силен, то дети не могут удержаться от расчесывания пораженных мест, а это в свою очередь приводит к длительно не заживающим ранкам. Наиболее частые места, которые поражаются диатезом, — локтевые и подколенные сгибы, шея, щеки, кисти рук.
Диагностика
Поскольку диатез не является самостоятельным заболеванием и диагнозом, дети с различными проявлениями аномалий конституции могут являться пациентами педиатра, детского дерматолога, детского эндокринолога, детского нефролога, детского аллерголога-иммунолога, детского ревматолога, детского невролога, детского отоларинголога, детского гомеопата и др.
Из методов лабораторной диагностики при диатезах используются общий анализ мочи и крови; биохимический анализ мочи; определение в крови уровня глюкозы, холестерина, фосфолипидов, мочевой кислоты, катехоламинов; иммунологические исследования, исследование кала на дисбактериоз и др.
При лимфатико-гипопластическом диатезе возникает необходимость проведения УЗИ вилочковой железы, лимфатических узлов, печени, селезенки, надпочечников,рентгенографии органов грудной клетки.
Лечение
Поскольку аллергены в подавляющем большинстве имеют пищевое происхождение, то лечение диатеза у малышей начинают с налаживания рационального питания.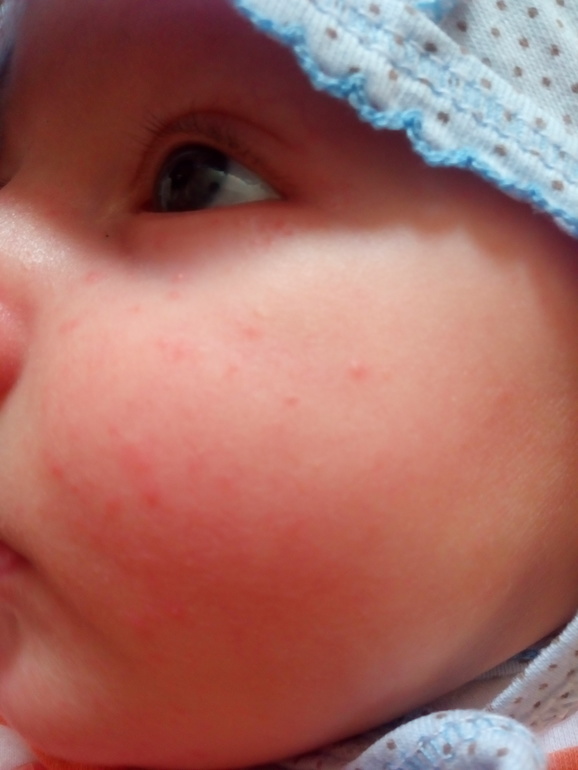 Здесь уместно подчеркнуть, насколько важно для крохи грудное вскармливание. Во-первых, белки женского молока на 100% лишены аллергических свойств, они легко расщепляются ферментами малыша; во-вторых, грудное молоко содержит много секреторного иммуноглобулина А, защищающего слизистую кишечника от крупных молекул аллергенов; в-третьих, молоко имеет в своем составе ферменты для переваривания собственных компонентов и, наконец, это лучшая профилактика дисбактериоза.
Здесь уместно подчеркнуть, насколько важно для крохи грудное вскармливание. Во-первых, белки женского молока на 100% лишены аллергических свойств, они легко расщепляются ферментами малыша; во-вторых, грудное молоко содержит много секреторного иммуноглобулина А, защищающего слизистую кишечника от крупных молекул аллергенов; в-третьих, молоко имеет в своем составе ферменты для переваривания собственных компонентов и, наконец, это лучшая профилактика дисбактериоза.
Детям, находящимся на смешанном и искусственном вскармливании, следует максимально сократить поступление белка коровьего молока. Необходимо следить, чтобы используемые смеси были адаптированными, до 1/3 -1/2 суточного рациона могут составлять кисломолочные смеси. Если же даже такое вскармливание вызывает аллергические реакции, следует перевести ребенка на смеси, приготовленные на основе сои.
Далее, при введении каш и овощного пюре, их следует готовить не на молоке, а на основе подходящей малышу смеси или овощного отвара, а для питья использовать кефир (с 7 месяцев), йогурт (с 8 месяцев), другие кисломолочные продукты.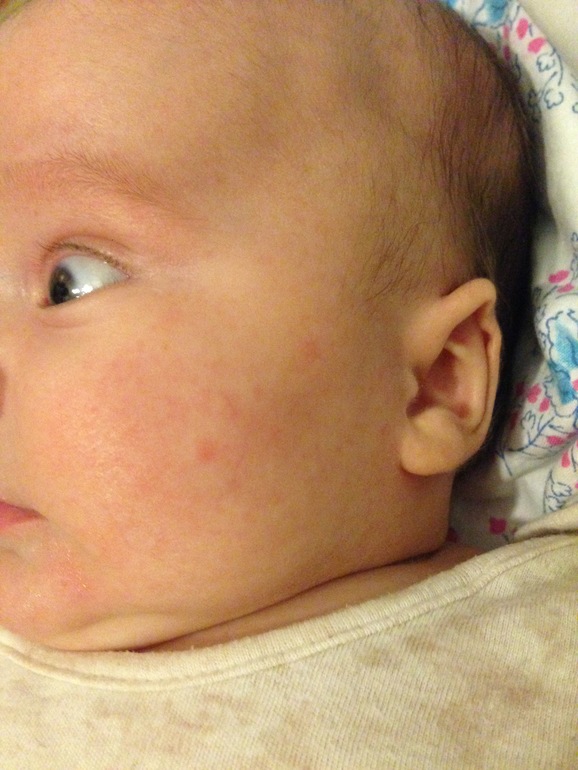
Из диеты малыша и кормящей матери исключаются продукты, индивидуально вызывающие аллергические реакции (кроме того, кормящим мамам не следует перегружать свой рацион продуктами из свежего молока — лучше заменить их кисломолочными).
Доказано, что состояние детей с аллергическим диатезом ухудшается при избыточном употреблении углеводов. Сахар в питании следует заменять фруктозой (в соотношении 1 к 0,3, так как фруктоза слаще).
Иногда детям с пищевой аллергией назначаются медикаментозные препараты. Это, прежде всего, касается витаминотерапии. В период обострения аллергических реакций проводят короткие курсы различных антигистаминных препаратов. Хочется напомнить, что назначать лечение должен врач, наблюдающий ребенка и знающий динамику его заболевания.
Очень важен правильный уход за пораженной кожей. При сухости кожи хороший эффект дают ванны с пшеничными отрубями, средства детской лечебной косметики (молочко, крем) с увлажняющими кожу компонентами. Опрелости смазывают специальными кремами с высоким содержанием окиси цинка или противовоспалительных веществ. При выраженном мокнутии в ванну можно добавлять отвар дубовой коры.
При выраженном мокнутии в ванну можно добавлять отвар дубовой коры.
Сыпь у детей | Nestlé Health Science
- Nestlé Health Science
- Забота о здоровье
- Сыпь
Сыпь очень распространена и совершенно нормальна для младенцев. Она может развиваться уже через несколько дней после рождения, и, как правило, является результатом чувствительной кожи ребенка, адаптирующегося к новой и совершенно иной среде. Большая часть кожной сыпи безвредна и, как правило, проходит сама по себе.
Наиболее распространенными формами сыпи у младенца являются сыпь новорожденного, угревая сыпь, себорейный дерматит, потница, блокирование сальных желез, экзема (см. Экзема) и крапивница (см. Крапивница).
Почему у моего ребенка появляется сыпь?
Пищевые аллергены, такие как Аллергия к Белкам Коровьего Молока (АБКМ)

Другие распространенные причины сыпи включают в себя бактериальные, грибковые или вирусные инфекции.
Анализ симптомов
Может ли это быть следствием АБКМ?
Сыпь является типичным симптомом для младенцев с АБКМ.
У детей с АБКМ обычно бывает более одного симптома, и эти симптомы могут сильно отличаться друг от друга.
Если вы считаете, что у ребенка сыпь, это может быть АБКМ.
Возможно, вы заметили другие симптомы (кроме сыпи), которые могут затронуть другие части тела ребенка.
В качестве простого и легкого способа проверить типичные симптомы, связанные с АБКМ, вы можете использовать нашу
Проверку симптомов.
В любом случае, если у вас есть какие-либо сомнения или опасения по поводу здоровья ребенка, необходимо проконсультироваться с медицинским работником как можно скорее.
Другие симптомы проявления аллергии на белок коровьего молока
АНАФИЛАКТИЧЕСКИЙ ШОК
View product
ПЛАЧ И КОЛИКИ
View product
ЗАПОР
View product
КАШЕЛЬ
View product
ДИАРЕЯ
View product
ЭКЗЕМА
View product
НАРУШЕНИЕ РОСТА
View product
КРАПИВНИЦА
View product
ОТКАЗ ОТ ЕДЫ
View product
РЕФЛЮКС И ОТРЫЖКА
View product
НАСМОРК И ЧИХАНИЕ
View product
ОТЕК
View product
РВОТА
View product
ХРИП
View product
ВАЖНОЕ ПРИМЕЧАНИЕ: : Сохранение грудного вскармливания возможно и при аллергии на белок коровьего молока у младенца. Для этого маме необходима специальная диета с исключением всех источников белка коровьего молока. Только если эти меры не приносят желаемого эффекта, врач рекомендует использовать специальную лечебную смесь, предназначенную для детей от 0 до 1 года.
Важно соблюдать правильные методы приготовления смеси: использование кипяченной воды, стерилизованных бутылочек и соблюдение правил разведения смеси. Лечебные смеси, предназначенные для диетотерапии АБКМ, должны использоваться под наблюдением врача.
Для этого маме необходима специальная диета с исключением всех источников белка коровьего молока. Только если эти меры не приносят желаемого эффекта, врач рекомендует использовать специальную лечебную смесь, предназначенную для детей от 0 до 1 года.
Важно соблюдать правильные методы приготовления смеси: использование кипяченной воды, стерилизованных бутылочек и соблюдение правил разведения смеси. Лечебные смеси, предназначенные для диетотерапии АБКМ, должны использоваться под наблюдением врача.
Сыпь на лице у ребенка: фотографии, причины и методы лечения
У детей большинство лицевых высыпаний безвредны и обычно проходят без лечения. Причины могут включать экзему, акне и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Способность различать различные виды сыпи может помочь родителю или опекуну понять, когда следует обратиться за профессиональной консультацией.
В этой статье мы описываем распространенные высыпания на лице у младенцев, методы лечения и когда обращаться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у детей младшего возраста, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети вырастают из своей экземы.
По данным Национальной ассоциации экземы в США, если экзема развивается в течение первых 6 месяцев жизни, она имеет тенденцию появляться на щеках, подбородке, лбу или волосистой части головы. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться на других частях тела. Локти и колени особенно уязвимы, когда дети начинают ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты полагают, что определенную роль могут играть как генетические факторы, так и факторы окружающей среды.
Некоторые триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может помочь ведение дневника симптомов и потенциальных триггеров.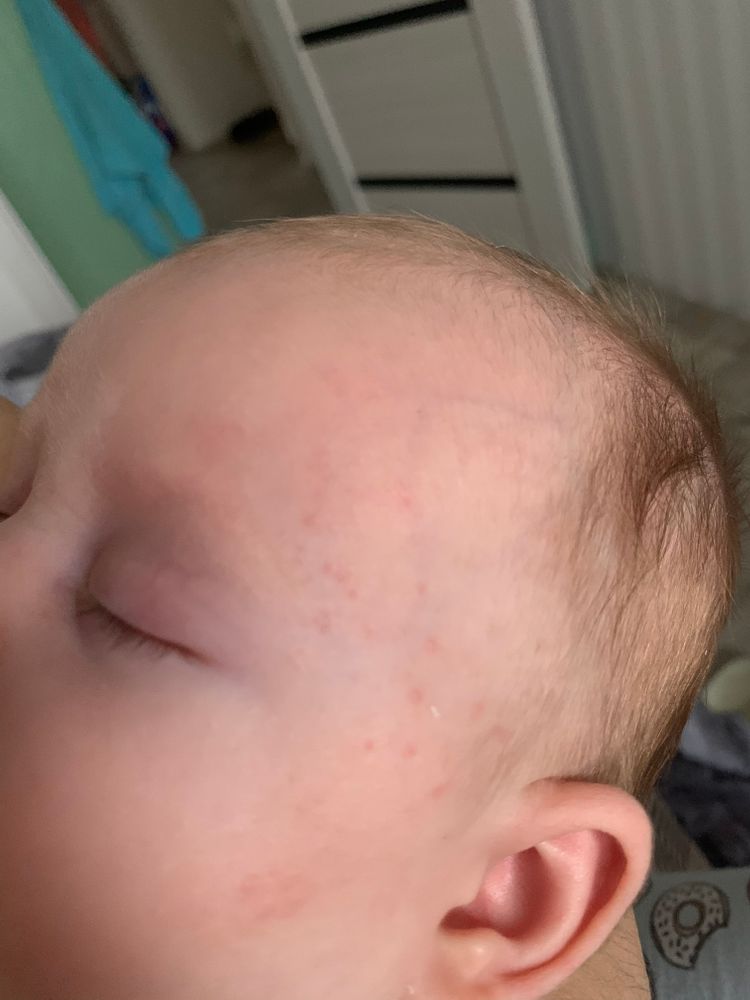 Избегая этих триггеров, можно предотвратить обострение симптомов.
Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные провоцирующие факторы экземы у детей:
- жара и потливость
- сухость кожи
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Средства для лечения экземы включают:
- отпускаемые без рецепта увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения. Они также могут посоветовать о триггерах и о том, как их избежать.
Убедитесь, что безрецептурные препараты подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже головы, и люди обычно называют ее колыбельной. Однако колыбельный дерматит также может поражать щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или сальный вид
- белые или желтые шелушащиеся или покрытые коркой пятна
Лечение
Колпачки колыбели обычно безвредны и обычно исчезают между 1 и 1 месячного возраста.
Если ребенок не испытывает никакого дискомфорта, лечение может не потребоваться.
При легких симптомах безрецептурные препараты, такие как противогрибковые кремы и лечебные шампуни, могут облегчить дискомфорт и ускорить заживление. Тем не менее, поговорите с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более тяжелыми симптомами врач может назначить местные стероиды для уменьшения воспаления.
Особо тяжелая форма колыбели может увеличить риск инфицирования. Немедленно обратитесь к врачу, если кожа ребенка:
- горячая
- выделяется жидкость
- издает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных развиваются милиумы, представляющие собой крошечные белые или желтые шишки размером около 1–3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Бугорки могут появляться в большом количестве, и обычно примерно одинаковое количество формируется на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название – жемчуг Эпштейна.
Лечение
Милиа обычно проходит сама по себе в течение нескольких недель, как только открываются поры.
Лечение обычно не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к большему количеству милиумов.
Акне новорожденных или новорожденных вызывает появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые дети рождаются с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев в связи с детскими угрями, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыки имеют тенденцию развиваться на щеках и носу ребенка, но прорывы также могут появиться на:
- лба
- Чистика
- Кольца
- Шея
- Грудь
- Верхняя задница
Обработка
9
Обработка
2
Обработка
2 Верхняя задница. Акне новорожденных не является поводом для беспокойства. Маловероятно, что он вызовет рубцевание и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- аккуратно промыть кожу ребенка теплой водой
- избегайте скрабирования пораженных участков
- избегайте маслянистых или жирных средств по уходу за кожей
- проконсультируйтесь с врачом ребенка, прежде чем использовать лекарства от прыщей или очищающие средства
Детское акне развивается у детей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем прыщи новорожденных. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед лечением детских акне важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские акне обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может дать рекомендации по лечению акне и предотвращению образования рубцов. Если они подозревают, что акне является результатом основного заболевания, они могут обратиться к специалисту.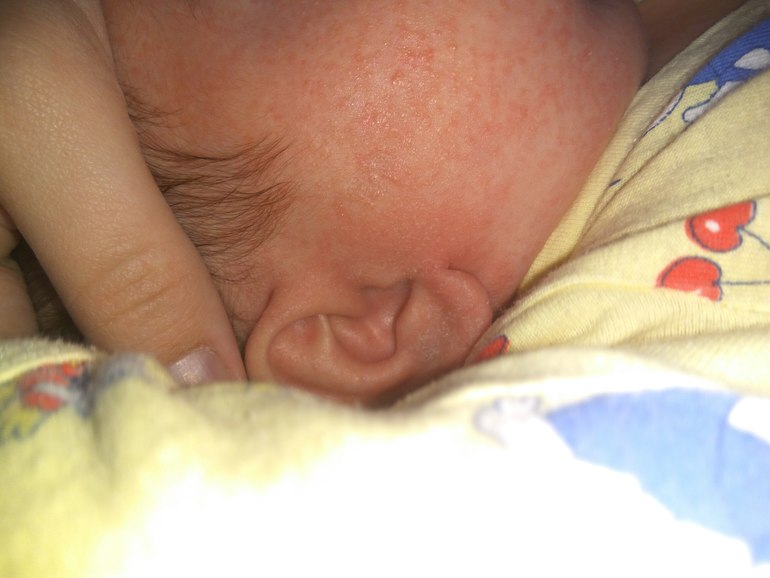
Врач может диагностировать причину сыпи.
Синдром пощечины — это вирусная инфекция. Им может заболеть любой, но чаще всего он развивается у детей школьного возраста.
Другие названия синдрома включают пятую болезнь и инфекционную эритему. Возникает в результате заражения парвовирусом В19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках. Сыпь обычно не болезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает через несколько дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно длится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Он может быть зудящим, но обычно не болезненным.
Синдром пощечины также может вызывать следующие симптомы:
- лихорадка 38°C или выше
- головная боль
- насморк
- боль в горле
Сначала дети могут передавать инфекцию другим детям, но обычно он перестает быть заразным, как только появляется сыпь.
Лечение
Симптомы синдрома пощечины обычно слабо выражены, а основная инфекция обычно проходит без лечения.
Лекарства, отпускаемые без рецепта, такие как ацетаминофен и ибупрофен, могут облегчить любой дискомфорт. Тем не менее, поговорите с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте ребенку аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на лицах младенцев безвредны. Обычно они проходят самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь сильная или у ребенка:
- fluid-filled blisters
- a fever
- a loss of appetite
- red streaks extending from the rash
- tiny red or purple spots that do not fade when someone applies pressure
- swollen lymph nodes
- lethargy
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.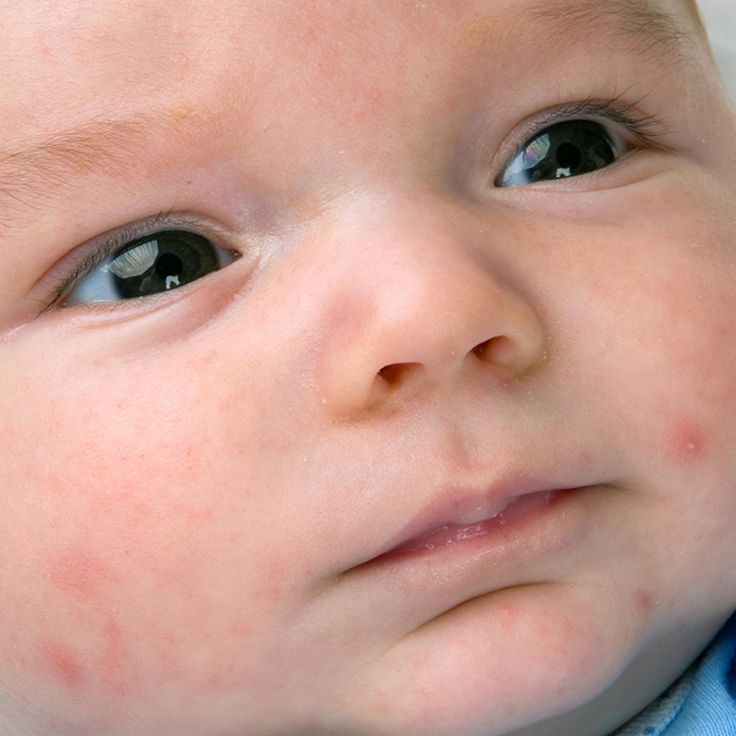 Многие возможные причины включают экзему, акне и инфекцию.
Многие возможные причины включают экзему, акне и инфекцию.
Большинство высыпаний проходит без лечения. Тем не менее, обратитесь к врачу, если сыпь сильная или непрекращающаяся, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь и кожные заболевания у новорожденных
Автор: Стивен Джером Паркер, доктор медицинских наук Месяцы жизни ребенка
Кожа новорожденного подвержена всевозможным высыпаниям. К счастью, большинство из этих высыпаний безвредны и проходят сами по себе.
Обычная сыпь у новорожденных
- Розовые прыщи («неонатальные прыщи») иногда считаются вызванными воздействием материнских гормонов в утробе матери. Никакого лечения не требуется, только время. Они могут держаться в течение нескольких недель или даже месяцев на коже ребенка.
- Токсическая эритема — еще одна распространенная сыпь у новорожденных.
 Он выглядит как красные пятна с нечеткими границами, которые слегка приподняты и могут иметь небольшую белую или желтую точку в центре. Его причина неизвестна, и он проходит без лечения через несколько дней или недель.
Он выглядит как красные пятна с нечеткими границами, которые слегка приподняты и могут иметь небольшую белую или желтую точку в центре. Его причина неизвестна, и он проходит без лечения через несколько дней или недель. - Сухая, шелушащаяся кожа наблюдается почти у всех нормальных детей, но особенно это заметно у детей, рожденных с небольшим опозданием. Кожа под ним совершенно нормальная, мягкая и влажная.
- Маленькие белые бугорки на носу и лице (милиумы) вызваны закупоркой сальных желез. Когда сальные железы ребенка увеличиваются и открываются через несколько дней или недель, белые прыщики исчезают.
- Пятна лосося (называемые «укусом аиста» на задней части шеи или «поцелуем ангела» между глазами) представляют собой простые гнезда кровеносных сосудов (вероятно, вызванные материнскими гормонами), которые исчезают на коже. через несколько недель или месяцев. Иногда укусы аистов никогда не исчезают.
- Желтуха — желтое окрашивание кожи и глаз ребенка.
 Это вызвано избытком билирубина (продукт распада эритроцитов). Если уровень билирубина становится достаточно высоким, синий или белый свет может быть сфокусирован на коже ребенка, чтобы снизить уровень, потому что избыток билирубина иногда может представлять опасность для здоровья.
Это вызвано избытком билирубина (продукт распада эритроцитов). Если уровень билирубина становится достаточно высоким, синий или белый свет может быть сфокусирован на коже ребенка, чтобы снизить уровень, потому что избыток билирубина иногда может представлять опасность для здоровья. - Врожденный меланоцитоз, , ранее называвшийся монгольскими пятнами, очень часто встречается в любой части тела темнокожих детей. Они плоские, серо-голубого цвета (почти похожи на синяк), могут быть маленькими или большими. Они вызваны некоторым пигментом, который не попал в верхний слой, когда формировалась кожа ребенка. Они безвредны и обычно исчезают к школьному возрасту.
Новые высыпания могут появиться у младенцев через несколько дней, недель или даже месяцев.
Распространенные высыпания в первые месяцы жизни ребенка
- Молочница (себорея) часто проявляется в возрасте 1-2 месяцев. На коже головы появляются жирные желтоватые корочки, которые могут включать красную раздражающую сыпь на лице, за ушами, на шее и даже в подмышечных впадинах.
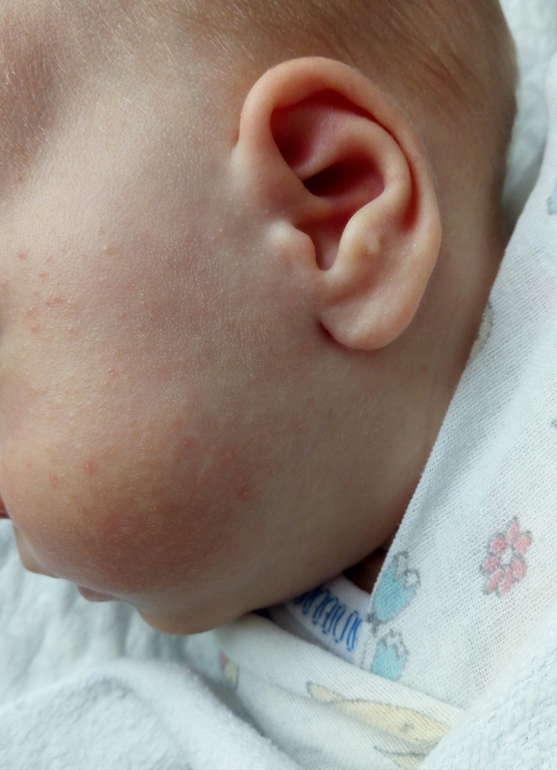 Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка.
Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка. - Экзема — это красные зудящие пятна на коже, которые часто можно увидеть на груди, руках, ногах, лице, локтях и под коленями ребенка. Это вызвано сухой, чувствительной кожей, а иногда и аллергией (хотя в этом возрасте может быть трудно понять, что может быть спусковым крючком). Ваш врач может определить, похожа ли сыпь на экзему, и назначить соответствующее лечение. Как правило, обработка состоит из:
- Использование очень мягкого мыла
- Использование мягкого моющего средства и без кондиционера для белья для детского белья
- Использование увлажняющих средств для кожи
- Нанесение стероидного крема (например, гидрокортизона или даже более сильного), если экзема не проходит
- Потница склонны к перегреву и поту, например, шея, область подгузника и подмышки. Лечение заключается в том, чтобы попытаться сохранить область сухой и избежать перегрева, одевая их в свободную одежду.
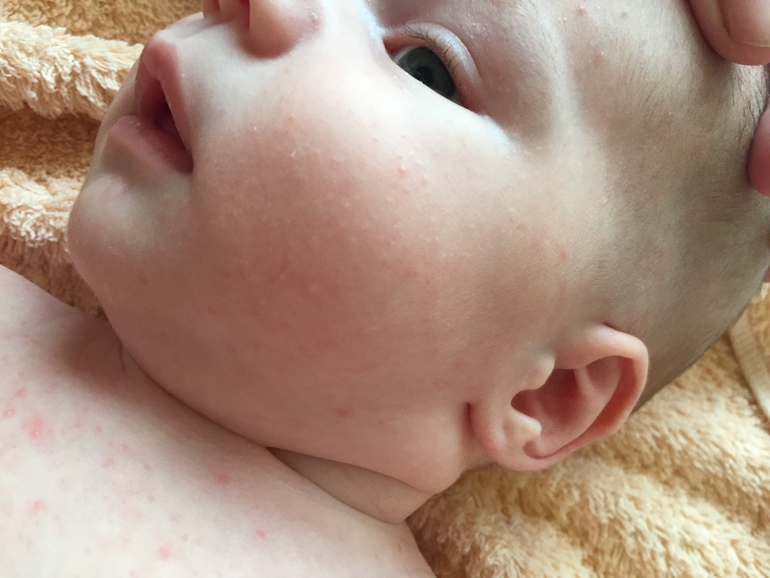
- Грибковая инфекция (кандидоз) может проявляться у вашего ребенка по-разному. На языке она называется молочницей и выглядит как засохшее молоко, которое, в отличие от молока, невозможно соскоблить. В области подгузника кандидоз выглядит как интенсивная красная сыпь, часто с более мелкими бугорками по краям. Грибковая инфекция любит влажные, темные участки, поэтому вы обнаружите покраснение из-за нее в складках бедер. Кандидоз лечится противогрибковым гелем для перорального применения или жидким лекарством (при молочнице полости рта), противогрибковым кремом (для области под подгузником) или и тем, и другим.
Советы обеспокоенным родителям
В первые несколько месяцев жизни ребенка любая сыпь, связанная с другими симптомами (такими как лихорадка, плохой аппетит, вялость или кашель), должна быть осмотрена врачом как можно скорее.
Когда следует беспокоиться о сыпи у ребенка
Хотя большинство высыпаний не являются серьезными, некоторые из них требуют особого внимания:
- Волдыри, заполненные жидкостью (особенно с непрозрачной желтоватой жидкостью), могут указывать на серьезную инфекцию, например бактериальную инфекцию.

