Содержание
Холестаз беременных. Что такое Холестаз беременных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
МКБ-10
O26. 6 Поражения печени во время беременности, родов и в послеродовом периоде
6 Поражения печени во время беременности, родов и в послеродовом периоде
- Причины
- Патогенез
- Классификация
- Симптомы холестаза беременных
- Осложнения
- Диагностика
- Дифференциальная диагностика.
- Лечение холестаза беременных
- Медикаментозная терапия
- Диета
- Родоразрешение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями.
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается.
 Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности. - Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко.
 Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать. - Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов.
 Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы. - Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики.
 Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении холестаза беременных.
Источники
- Холестатический гепатоз беременных: патогенез, клиника, лечение/ Дерябина Н.В., Айламазян Э.К., Воинов В.А.// Журнал акушерства и женских болезней. – 2003.
- Клинико-диагностические критерии оценки степени тяжести холестатического гепатоза беременных/ Жесткова Н.В., Радченко В.Г., Тумасова Ж.Н.// Журнал акушерства и женских болезней. – 2015.
- Заболевания печени у беременных, принципы лечения/ Ибадильдин А.С., Шарунов Г.И., Буираев К.М.// Вестник Казахского Национального медицинского университета. – 2013.
- Эфферентная терапия холестатического гепатоза беременных: Автореферат диссертации/ Жесткова Н.В. – 2007.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отзывы | ЦПСиР
|
|
Беременность на 36 неделе | Беременность Роды и ребенок
Беременность на 36 неделе | Беременность Рождение и ребенок начало содержания4-минутное чтение
Слушать
Ваш ребенок
Ваш ребенок свернулся клубочком внутри матки. Они весят около 2,5 кг и имеют размер около 34 см от головы до низа.
Их легкие и пищеварительная система полностью сформированы, а это означает, что они могли бы дышать и питаться самостоятельно, если бы родились сейчас. Всего через неделю ваш ребенок будет считаться доношенным.
Примерно в это время большинство младенцев «занимаются». Это означает, что головка опускается в таз, готовая к родам. Но не волнуйтесь, если ваш ребенок еще не занимался — некоторые дети не делают этого до тех пор, пока не начнутся роды.
Ваш ребенок в 36 недель
| Длина: | 34 см (голова внизу) |
| Вес: | 2,5 кг |
. Ваше тело. Вы также можете чувствовать давление внизу живота или на шейке матки, и вам, вероятно, придется чаще ходить в туалет.
На последнем месяце беременности вы можете ощущать одышку, когда ребенок давит на вашу диафрагму. Это должно ослабнуть, когда ребенок опустится в таз.
О чем следует помнить
На этой неделе некоторым женщинам будет проведено тестирование на стрептококк группы B («СГБ» или «стрептококк группы B»). Это распространенная бактерия, которая живет во влагалище 1 из 20 женщин, но не имеет симптомов.
Если при рождении ребенка у вас во влагалище обнаружен стрептококк группы В, существует небольшая вероятность того, что у ребенка разовьется тяжелая инфекция. Чтобы этого не произошло, женщинам со стрептококком группы В во время родов назначают антибиотики.
Ваш врач или акушерка могут проверить наличие стрептококка группы B, взяв мазок из влагалища в 36 недель. Некоторые больницы не берут мазок, но назначают антибиотики женщинам с определенными факторами риска стрептококка группы В, такими как преждевременные роды или отхождение вод более 18 часов.
Если у вас есть какие-либо вопросы о стрептококке группы B, задайте их своему врачу или акушерке во время вашего следующего визита.
Читать далее
Ваша беременность в 37 недель
Узнайте о своем путешествии во время беременности и о том, что происходит с вами и вашим ребенком.
Поговорите с медсестрой по охране здоровья матери и ребенка
Позвоните в отдел беременности, родов и ребенка, чтобы поговорить с медсестрой по охране здоровья матери и ребенка по телефону 1800 882 436 или по видеосвязи. Доступно с 7 утра до полуночи (AET), 7 дней в неделю.
Источники:
Сеть «Воспитание детей» (Беременность по неделям) , Здоровье Нового Южного Уэльса (Рождение ребенка) , РАНЦКОГ (Стрептококк группы В) Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: август 2020 г.
Наверх
Нужна дополнительная информация?
36 недель беременности | Сеть «Воспитание детей»
36 недель беременности? В этом руководстве по беременности по неделям узнайте, как растет ваш ребенок, как меняется ваше тело и как ухаживать за собой.
Подробнее на сайте raisingchildren.net.au
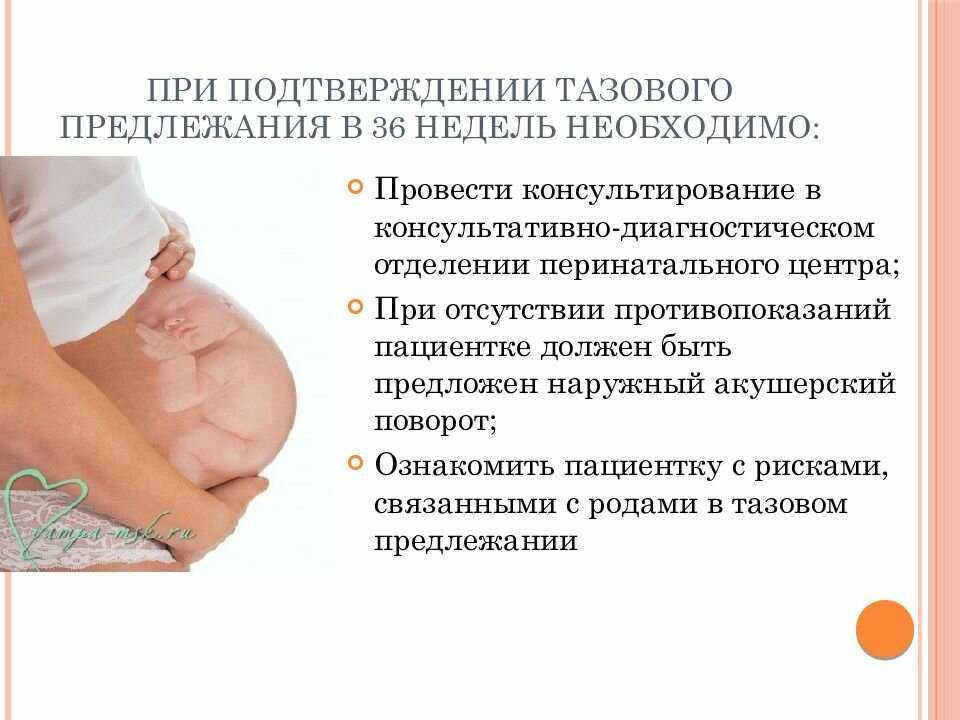
Ягодичное предлежание
Когда на поздних сроках беременности ребенок располагается снизу вниз, это называется тазовым предлежанием. Узнайте о 3 основных типах и безопасных вариантах родов.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность на 35 неделе
Вероятно, к настоящему времени у вас будет много схваток Брэкстона-Хикса. Это способ вашего тела подготовиться к родам. Они должны останавливаться, если вы меняете позицию.
Это способ вашего тела подготовиться к родам. Они должны останавливаться, если вы меняете позицию.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность и дородовые консультации | Сеть «Воспитание детей»
Во время дородовых приемов ваш врач или акушерка следят за вашим здоровьем и здоровьем вашего ребенка во время беременности. Вы можете задавать вопросы и получать поддержку.
Подробнее на сайте raisingchildren.net.au
Увеличение веса при беременности
Прибавка в весе при беременности обычно составляет 11,5–16 кг. Прибавка в весе во время беременности вредна для здоровья. Беременные с избыточным весом и ожирением должны набирать всего 5-9кг.
Подробнее на сайте Parenthub
Беременность на 28 неделе
Сейчас вы находитесь в третьем триместре, и вы, вероятно, почувствуете многие распространенные недомогания во время беременности, такие как боль в спине, отек, изжога или судороги.
Узнайте больше на веб-сайте Беременность, роды и младенец
Третий триместр
Третий триместр — это последние 3 месяца беременности — волнующее время, но с некоторыми неудобствами. Узнайте больше о том, чего ожидать до родов.
Узнайте больше на веб-сайте Беременность, роды и младенец
Ветряная оспа и беременность
Ветряная оспа у взрослых – серьезное заболевание, особенно у беременных. Узнайте, как защитить себя и что делать, если вы думаете, что у вас может быть ветрянка.
Узнайте больше на веб-сайте Беременность, роды и младенец
Беременность и работа: права и права | Сеть «Воспитание детей»
Беременна и работает? Прочтите эту статью, чтобы получить важную информацию о беременности и работе, правах на рабочем месте, трудовых обязанностях, отпуске по уходу за ребенком и отпуске по беременности и родам.
Подробнее на сайте raisingchildren.net.au
Анализы крови при беременности
Узнайте больше об анализах крови, которые вам предложат во время беременности. на что они проверяют и когда вам их предложат.
Узнайте больше на веб-сайте Беременность, роды и младенец
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
ОКНужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Подписаться на рассылку новостей
- Войти
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Программа Pregnancy, Birth and Baby финансируется правительством Австралии и управляется Healthdirect. Австралия.
Австралия.
Информация и советы по беременности, родам и ребенку разрабатываются и управляются в рамках строгого рамки клинического управления.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Healthdirect Australia признает традиционных владельцев страны по всей Австралии и их постоянные связь с сушей, морем и обществом. Мы отдаем дань уважения традиционным владельцам и старейшинам, как прошлым, так и подарок.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не следует использовать для диагностики, лечения, излечения или предотвращения каких-либо заболеваний, а также для терапевтических целей. целей.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы
профессиональное здравоохранение. Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
Если у вас есть конкретная медицинская проблема, обратитесь к врачу.
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут быть воспроизведены, изменены, адаптированы, сохранены и/или распространены в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Австралия.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Safari от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Чего ожидать, если у вас поздно родится недоношенный ребенок
Фото: iStockphoto
«Еще слишком рано». Три слова. Это все, что я смогла связать воедино, пока я в шоке смотрела на лужу амниотической жидкости на полу в ванной. Для рождения моего ребенка было слишком рано; Мне было всего 35 недель и четыре дня, и я все еще не дотянул до 37-недельного рубежа полного срока. Но моего маленького парня не волновала дата в календаре. Он был в пути.
Согласно последним данным Канадского фонда помощи недоношенным детям, уровень преждевременных родов в Канаде составляет восемь процентов. Из этих преждевременных родов 85 процентов классифицируются как «поздние преждевременные роды», происходящие между 34 и концом 36 недель беременности.
В большинстве случаев неизвестно, почему у мамы рано начинаются роды , — говорит Деб Фрейзер, доцент факультета медицинских дисциплин Университета Атабаски в Альберте и медсестра-практик в отделении интенсивной терапии новорожденных (NICU) в Больница Святого Бонифация в Виннипеге. «Это не тот случай, когда родители сделали что-то, чего им не следовало делать, что привело к тому, что их ребенок родился раньше срока», — говорит она. «Я думаю, что во многих случаях дети, которые рождаются поздними недоношенными, рождаются из-за того, что мы смогли помочь маме дольше удерживать этого ребенка в утробе матери. Так что семьи действительно нужно поздравить с тем, что они выдержали беременность и смогли продержать ребенка дома даже несколько дополнительных дней, потому что это может быть действительно важно».
«Это не тот случай, когда родители сделали что-то, чего им не следовало делать, что привело к тому, что их ребенок родился раньше срока», — говорит она. «Я думаю, что во многих случаях дети, которые рождаются поздними недоношенными, рождаются из-за того, что мы смогли помочь маме дольше удерживать этого ребенка в утробе матери. Так что семьи действительно нужно поздравить с тем, что они выдержали беременность и смогли продержать ребенка дома даже несколько дополнительных дней, потому что это может быть действительно важно».
Встреча с малышом раньше, чем ожидалось, может быть, мягко говоря, ошеломляющей. Вот несколько ключевых фактов, которые помогут вам подготовиться к предстоящему пути.
Рождение позднего недоношенного ребенка
Несмотря на то, что размер и вес часто соответствуют доношенным новорожденным, эти младенцы могут подвергаться более высокому риску проблем со здоровьем. «Многие дети при рождении достаточно здоровы, чтобы оставаться с мамой кожей к коже, и нам не нужно ничего делать дополнительно», — объясняет Фрейзер. «Но для других, особенно если у них есть проблемы с дыханием, им может потребоваться дополнительная помощь в самом начале. Если ребенка переводят в наблюдательное или понижающее отделение или в отделение интенсивной терапии новорожденных, это действительно необходимо для дополнительного наблюдения и поддержки, чтобы убедиться, что с ребенком все в порядке».
«Но для других, особенно если у них есть проблемы с дыханием, им может потребоваться дополнительная помощь в самом начале. Если ребенка переводят в наблюдательное или понижающее отделение или в отделение интенсивной терапии новорожденных, это действительно необходимо для дополнительного наблюдения и поддержки, чтобы убедиться, что с ребенком все в порядке».
Проблемы, с которыми может столкнуться ваш недоношенный ребенок
«Одна из самых важных вещей, которую должны понять семьи, это то, что их ребенок может быть почти таким же большим, как доношенный ребенок, но еще не обязательно созревшим», — говорит Фрейзер. «Я всегда говорю мамам, что у ребенка есть несколько дел, прежде чем он будет готов вернуться домой. У одного стабильная температура. Другой — это не с желтухой и не нуждающийся в фототерапии. И третье — это возможность хорошо поесть. Именно правильное питание часто удерживает детей в больнице немного дольше». У поздних недоношенных детей могут возникать проблемы в следующих областях:
Затрудненное дыхание:
Новорожденные, появившиеся на свет в период между 34 и 36 неделями беременности, могут столкнуться с затруднениями дыхания из-за незрелой функции легких. «Поздно недоношенные дети более склонны испытывать дискомфорт при рождении, связанный с их дыханием», — говорит Фрейзер, добавляя, что им может потребоваться дополнительный кислород или другая помощь.
«Поздно недоношенные дети более склонны испытывать дискомфорт при рождении, связанный с их дыханием», — говорит Фрейзер, добавляя, что им может потребоваться дополнительный кислород или другая помощь.
Нестабильность температуры:
Жировые запасы, необходимые для теплоизоляции и выработки тепла, не полностью развиты ко времени рождения поздних недоношенных детей, что означает, что они не могут поддерживать тепло так же, как дети, рожденные в срок, и более возможны колебания температуры тела. Контакт кожа к коже может помочь регулировать температуру вашего ребенка — еще одна причина, почему это так важно.
Желтуха:
По оценкам Канадского педиатрического общества, у 60 процентов доношенных новорожденных развивается желтуха, состояние, вызванное накоплением билирубина, желтого вещества, которое образуется при разрушении эритроцитов. Но у поздних недоношенных детей признаки желтухи могут проявиться не сразу. «У недоношенных детей пик желтухи проявляется немного позже, чем у детей, рожденных в срок», — объясняет Фрейзер. Это связано с тем, что поздние недоношенные дети начинают кормить с задержкой и могут потреблять меньшее количество молока, что увеличивает риск развития желтухи. Их печень, предназначенная для фильтрации билирубина из кровотока, также может быть менее зрелой. Большинству младенцев не потребуется лечение, кроме усиленного кормления грудью, но некоторым может потребоваться фототерапия (световая) для расщепления избыточного билирубина.
«У недоношенных детей пик желтухи проявляется немного позже, чем у детей, рожденных в срок», — объясняет Фрейзер. Это связано с тем, что поздние недоношенные дети начинают кормить с задержкой и могут потреблять меньшее количество молока, что увеличивает риск развития желтухи. Их печень, предназначенная для фильтрации билирубина из кровотока, также может быть менее зрелой. Большинству младенцев не потребуется лечение, кроме усиленного кормления грудью, но некоторым может потребоваться фототерапия (световая) для расщепления избыточного билирубина.
Проблемы с кормлением и низкий уровень сахара в крови:
Ваш ребенок может быть крупным, здоровым и энергичным, но при этом сонливым и плохо ест, говорит Фрейзер, «и семьям может быть непросто понять это. ” Когда дети плохо питаются, у них может падать уровень глюкозы, вызывая вялость, нервозность и даже дополнительные проблемы с кормлением. В некоторых случаях детям могут потребоваться дополнительные калории, чтобы помочь им расти. Мам могут попросить сцедить молоко и кормить своих малышей через трубку, пока они не станут достаточно сильными, чтобы есть. У некоторых детей также может отсутствовать способность координировать рефлексы сосания и глотания, необходимые для кормления. Если у вашего ребенка возникли проблемы, попросите поддержки у консультанта по грудному вскармливанию в больнице или по месту жительства или у медсестры общественного здравоохранения.
Мам могут попросить сцедить молоко и кормить своих малышей через трубку, пока они не станут достаточно сильными, чтобы есть. У некоторых детей также может отсутствовать способность координировать рефлексы сосания и глотания, необходимые для кормления. Если у вашего ребенка возникли проблемы, попросите поддержки у консультанта по грудному вскармливанию в больнице или по месту жительства или у медсестры общественного здравоохранения.
Принесение ребенка домой
«До того, как ваш ребенок достигнет отметки в 36 недель или дольше, поздние недоношенные дети будут готовы к выписке», — говорит Фрейзер. Как родитель позднего недоношенного ребенка, вам необходимо выполнить важную работу по подготовке к возвращению ребенка домой, поскольку вам нужно научиться удовлетворять особые потребности вашего ребенка. Вопросы, которые вы можете задать, включают: -Что мне делать, если у моего ребенка желтуха? — Как узнать, достаточно ли ест мой ребенок? — Как мне одеть ребенка, чтобы температура его тела была комфортной? — Должен ли я беспокоиться о том, чтобы взять ребенка с собой или быть в большом скоплении людей?
Несмотря на то, что в первое время после того, как вы принесли ребенка домой, все может продолжать казаться ошеломляющим, Фрейзер подчеркивает, что главное дать ему время.




