Содержание
Оценка факторов риска развития задержки роста плода
HEALTH OF WOMAN. 2020.9-10(155-156): 50-53; doi 10.15574/HW.2020.155-156.50
Алирзаева Х.
Азербайджанский государственный институт усовершенствования врачей им. А. Алиева, г. Баку
Цель исследования: установление факторов риска развития задержки роста плода (ЗРП) у беременных с преэклампсией и анемией.
Материалы и методы. Под наблюдением находились 97 беременных с преэклампсией, протекающей на фоне железодефицитной анемии. В первую группу вошли 46 беременных с диагностированной ЗРП, во вторую группу – 51 беременная, родившие детей с нормальной массой тела. Критериями ЗРП были: снижение массы тела и длины новорожденного при рождении (менее 10-го перцентиля оценочных таблиц в сравнении с должными для данного срока гестации), морфологический индекс зрелости (отставание на 2 недели и более от истинного гестационного возраста), диспропорциональное телосложение, наличие признаков гипотрофии и трофических нарушений кожи и слизистых оболочек.
Результаты. Проводили поэтапное исключение факторов, вклад которых был наименьшим в развитии ЗРП при сочетании преэклампсии и анемии. Результаты многофакторного анализа показали, что в целом наиболее сильное влияние на развитие ЗРП при преэклампсии и анемии оказали следующие факторы: артериальная гипертензия (RR= 2,055; 95% CI: 1,31–3,20), избыточная масса тела/ожирение (RR=1,646; 95% CI: 1,03–2,62), анемия в анамнезе (RR=2,591; 95% CI: 1,56–4,28),осложненные роды в анамнезе (RR=1,886; 95% CI: 1,29–2,74]), привычное невынашивание (RR=1,850; 95% CI: 1,21–2,82), преэклампсия в анамнезе (RR= 1,922; 95% CI: 1,31–2,80]), ЗРП в анамнезе (RR=3,502; 95% CI: 2,37–5,16).
Заключение. Наиболее значимыми клинико-анамнестическими факторами риска развития ЗРП являются: артериальная гипертензия, избыточная масса тела/ожирение, анемия в анамнезе, преэклампсия в анамнезе, осложненные роды в анамнезе, привычное невынашивание, ЗРП в анамнезе.
Ключевые слова: беременность, преэклампсия, анемия, задержка роста плода, факторы риска.
СПИСОК ЛИТЕРАТУРЫ
1. Бикметова Е.С., Артымук Н.В. Информативность клинических и функциональных методов диагностики задержки роста плода. Мать и дитя в Кузбассе. 2014; 1 (56): 12-18.
2. Ганичкина М.Б., Мантрова Д.А., Кан Н.Е. Ведение беременности при задержке роста плода. Акушерство и гинекология. 2017; 10: 5-10. https://doi.org/10.18565/aig.2017.10.5-11
3. Дегтярева Е.А., Захарова О.А., Куфа М.А., Кантемирова М.Г. Эффективность прогнозирования и ранней диагностики задержки роста плода. Российский вестник перинатологии и педиатрии. 2018; 63 (6): 37-45. https://doi.org/10.21508/1027-4065-2018-63-5-37-45
4. Ивих К.А., Коростелева Е.С. Клинико-анамнестическая характеристика женщин с синдромом задержки роста плода. Innova. 2017; 3 (8): 28-30.
5. Казанцева Е.В., Долгушина Н.В. Современные аспекты патогенеза, диагностики и тактики ведения беременных с синдромом задержки роста плода. Забайкальский медицинский вестник. 2012; 2: 170-177.
6. Ковалев Е.В., Занько Ю.В., Трубкина Т.Ю. Факторы риска задержки роста плода, связанные с состоянием здоровья и образом жизни беременной женщины. Мать и дитя в Кузбассе. 2014; 4 (59): 24-28.
7. Плюснина Н.Н., Захарова С.Ю., Павличенко М.В. Анализ состояния здоровья детей раннего возраста, рожденных с задержкой внутриутробного роста плода. Вестник Уральской медицинской академической науки. 2011; 4 (37): 59-62.
8. Belbasis L, Savvidou MD, Kanu C. 2016. Birth weight in relation to health and disease in later life: an umbrella review of systematic reviews and meta-analyses. BMC Medicine 14(1):147. https://doi.org/10.1186/s12916-016-0692-5; PMid:27677312 PMCid:PMC5039803
9. Unterscheider J, O’ Donoghue Keelin, Malone FD. 2015. Guidelines of fetal growth restriction: A comparison of recent national publications. American Journal Perinatology 32(4):307-315. https://doi.org/10.1055/s-0034-1387927; PMid:25217738
10. Vijgen S. M., Boers K.E., Opmeer B.C., Bijlenga D. Economic analysis comparing induction of labour and expectant management for intrauterine growth restriction at term (DIGITAT trial). Eur J. Obstet Gynecol Reprod Biol. 2013; 170(2): 358-363.
M., Boers K.E., Opmeer B.C., Bijlenga D. Economic analysis comparing induction of labour and expectant management for intrauterine growth restriction at term (DIGITAT trial). Eur J. Obstet Gynecol Reprod Biol. 2013; 170(2): 358-363.
Батинская Н.П. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
Диагноз задержки внутриутробного развития плода (ЗВРП) является одним из самых сложных в акушерстве. По данным литературы почти 60% случаев ЗВРП клиническими методами не выявляется. С внедрением в акушерскую практику современных методов оценки развития и состояния плода, таких как эхография, допплерография фетоплацентарной системы, кардиотокография (КТГ), диагностика ЗВРП значительно улучшилась [1].
Эхографическое исследование позволяет не только исключить большинство структурных аномалий, но и судить о физическом развитии плода по соответствию фетометрических данных гестационному сроку. Кроме того, важное значение в оценке фетоплацентарной системы имеют данные о структуре и степени зрелости плаценты, а также о количестве вод. С помощью КТГ можно получить сведения о функциональном состоянии плода и его компенсаторных возможностях. Допплерография позволяет оценить плодово-маточно-плацентарный кровоток, степень тяжести его нарушения и прогнозировать ЗВРП.
С помощью КТГ можно получить сведения о функциональном состоянии плода и его компенсаторных возможностях. Допплерография позволяет оценить плодово-маточно-плацентарный кровоток, степень тяжести его нарушения и прогнозировать ЗВРП.
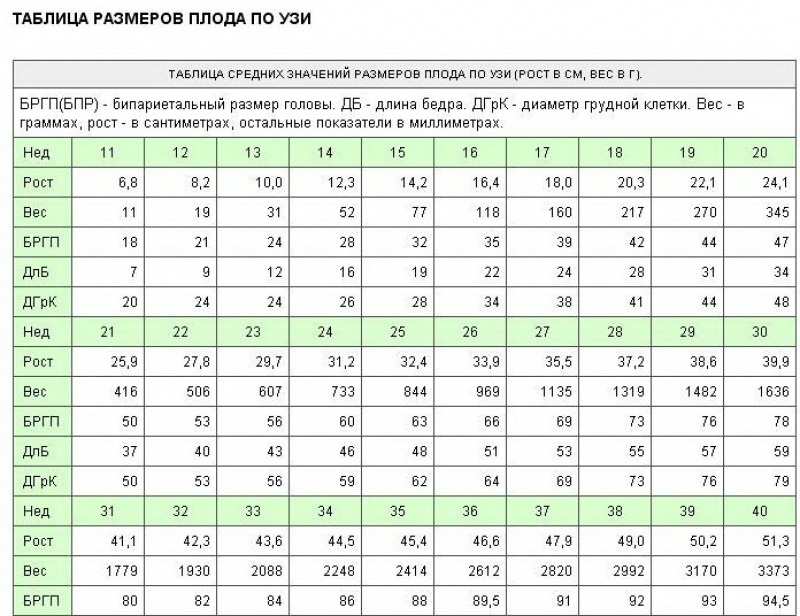
Следует помнить, что по акушерским правилам срок беременности у женщин с регулярным менструальным циклом отсчитывается от первого дня последней менструации. В первом и втором триместрах у женщин с регулярным менструальным циклом при нормально развивающейся беременности менструальный срок, как правило, совпадает с данными фетометрии, поскольку конституциональные особенности (формирование крупного плода или плода с небольшой массой) еще не проявляются в полной мере. Несовпадение этих данных — серьезный повод к детальному УЗИ для исключения ранней формы ЗВРП, структурных аномалий и другой возможной патологии. У женщин с нерегулярным циклом наибольшее практическое значение имеет копчико-теменной размер эмбриона, а после 12-13 недель — бипариетальный размер головки и длина бедренной кости плода.
В клинической практике большое значение имеет выделение двух форм ЗВРП: симметричной и асимметричной, поскольку они отличаются этиологическими факторами, сроками возникновения, степенью тяжести внутриутробного страдания плода и перинатальными исходами.
Для симметричной формы ЗВРП, которая проявляется уже в конце первого и во втором триместрах, характерно равномерное отставание фетометрических показателей. Следует отметить, что отношения окружности головки к окружности живота и длины бедра к окружности живота чаще всего остаются в пределах индивидуальных колебаний. Это свидетельствует о пропорциональном отставании размеров головки и живота плода. У такого плода задержка развития может быть вызвана хромосомными аномалиями, инфекционными заболеваниями или алиментарной недостаточностью у матери.
Существенные трудности возникают при дифференциальной диагностике симметричной формы ЗВРП и конституциональных особенностей плода.
Асимметричная форма ЗВРП чаще встречается в акушерской практике и проявляется преимущественно в начале третьего триместра беременности. Для этой формы ЗВРП характерно преимущественное отставание размеров внутренних органов брюшной полости плода, особенно печени, поэтому отмечается несоответствие размеров живота плода сроку беременности. При асимметричной форме отмечается достоверное повышение отношений окружности головки к окружности живота и длины бедренной кости к окружности живота плода.
При диагностике асимметричной формы ЗВРП надо учитывать возможность скачкообразного темпа роста плода, особенно в конце второго и начале третьего триместров беременности. В этом случае отсутствие признаков внутриутробного страдания плода при допплерографическом и КТГ- исследованиях играет важную роль в дифференциальной диагностике между асимметричной формой ЗВРП и «физиологическим» отставанием размеров живота при неравномерном росте плода.
Ультразвуковая плацентография является обязательной составляющей при обследовании плода. При неосложненной беременности плацента последовательно проходит стадии созревания от 0 до III. К эхографическим критериям преждевременного «созревания» плаценты относятся обнаружение стадии II до 32 недель и стадии III до 36 недель беременности.
Наряду с ультразвуковой фетометрией и плацентографией немаловажное значение при ЗВРП имеет оценка объема околоплодных вод. При этом маловодие, по данным М.В.Медведева и Е.В.Юдиной, наблюдается в 42,3% случаев ЗВРП [2]. С уменьшением объема околоплодных вод возрастает не только частота ЗВРП, но частота врожденных пороков развития и, прежде всего, пороков мочевыделительной системы. Выраженное маловодие является неблагоприятным прогностическим признаком, особенно при его обнаружении во втором триместре беременности. Эта особенность существенно влияет на частоту перинатальной и ранней неонатальной смертности.
Многоводие и ЗВРП является более редким сочетанием. Оно возникает при инфекционных поражениях, при некоторых пороках развития плода (например, при пороках невральной трубки), при хромосомных аномалиях.
Патология пуповины также может приводить к ЗВРП. Наиболее часто при этом отмечается единственная артерия пуповины, частота которой составляет в среднем 0,2-1,0%. Частота ЗВРП ниже у плодов с изолированной единственной артерией пуповины. По данным V. Catanzaritt и соавт., E.Jauniaux и соавт., при изолированной единственной артерии пуповины ЗВРП отмечается в 15-18% случаев, а при сочетании с другими пороками – в 26-28% наблюдений [3].
Одним из основных условий, обеспечивающих нормальное течение беременности, является стабильность гемодинамических процессов в единой функциональной системе мать-плацента-плод. Нарушения маточно-плацентарного и плодового кровотока играют основную роль в патогенезе ЗВРП. Для комплексной оценки состояния фетоплацентарной системы при подозрении на ЗВРП во всех случаях необходимо проводить допплерографию. Допплерографическое исследование в акушерстве целесообразно проводить не ранее 16-18 недель. Характерными признаками нарушения кровотока в маточных артериях является снижение диастолического компонента и повышение индексов периферического сопротивления. Появление дикротической выемки свидетельствует о более выраженном нарушении маточно-плацентарного кровообращения. При нарушении кровотока в одной маточной артерии ЗВРП выявляется в 13%, а в обеих — в 40%. При этом интервал между регистрацией изменений кривой скоростей кровотока (КСК) в маточных артериях и появлением клинических симптомов ЗВРП или гестоза может составлять от 4 до 16 недель. При нарушении кровотока в маточных артериях в III триместре беременности отмечаются худшие перинатальные исходы, низкая масса новорожденных, высокая частота ЗВРП и досрочного родоразрешения. По данным A.Pogere и соавт. при нормальных КСК в маточных артериях при осложненном течении беременности родоразрешение проводится в среднем на сроке 37,6 недель, а при нарушении – в 31,1недели [1].
Появление дикротической выемки свидетельствует о более выраженном нарушении маточно-плацентарного кровообращения. При нарушении кровотока в одной маточной артерии ЗВРП выявляется в 13%, а в обеих — в 40%. При этом интервал между регистрацией изменений кривой скоростей кровотока (КСК) в маточных артериях и появлением клинических симптомов ЗВРП или гестоза может составлять от 4 до 16 недель. При нарушении кровотока в маточных артериях в III триместре беременности отмечаются худшие перинатальные исходы, низкая масса новорожденных, высокая частота ЗВРП и досрочного родоразрешения. По данным A.Pogere и соавт. при нормальных КСК в маточных артериях при осложненном течении беременности родоразрешение проводится в среднем на сроке 37,6 недель, а при нарушении – в 31,1недели [1].
Кроме этого, необходимо проводить допплеровское исследование кровотока в артерии пуповины, так как частота ЗВРП достоверно выше при нарушении плодово-плацентарного кровообращения (55 и 15% соответственно). Повышенный интерес к артерии пуповины обусловлен тем, что ее единственным периферическим руслом является микроваскулярная сеть плодовой части плаценты. КСК в этом сосуде представляет информацию о состоянии сосудистого сопротивления плаценты. При поражении микрососудов ворсин и снижении их васкуляризации кровоснабжение плода ухудшается и часто развивается ЗВРП. При допплерографии в этих случаях регистрируется снижение диастолического компонента, что означает повышение периферического сосудистого сопротивления плодовой части плаценты. При этом численные значения индексов сосудистой резистентности увеличиваются. В клинической практике особого внимания заслуживает критическое состояние плодово-плацентарного кровотока, что встречается при тяжелых формах ЗВРП. При этом обнаруживается нулевой или ретроградный (реверсный) кровоток в артерии пуповины. Регистрация критических КСК в артериях пуповины означает выраженное внутриутробное страдание плода. При этом в микрорусле плаценты движение крови по артериям пуповины в фазу диастолы резко замедляется или прекращается, при реверсном кровотоке – кровь во время диастолы направляется в обратную сторону, то есть к сердцу плода, а через аорту попадает в область низкой резистентности — мозговые сосуды плода.
КСК в этом сосуде представляет информацию о состоянии сосудистого сопротивления плаценты. При поражении микрососудов ворсин и снижении их васкуляризации кровоснабжение плода ухудшается и часто развивается ЗВРП. При допплерографии в этих случаях регистрируется снижение диастолического компонента, что означает повышение периферического сосудистого сопротивления плодовой части плаценты. При этом численные значения индексов сосудистой резистентности увеличиваются. В клинической практике особого внимания заслуживает критическое состояние плодово-плацентарного кровотока, что встречается при тяжелых формах ЗВРП. При этом обнаруживается нулевой или ретроградный (реверсный) кровоток в артерии пуповины. Регистрация критических КСК в артериях пуповины означает выраженное внутриутробное страдание плода. При этом в микрорусле плаценты движение крови по артериям пуповины в фазу диастолы резко замедляется или прекращается, при реверсном кровотоке – кровь во время диастолы направляется в обратную сторону, то есть к сердцу плода, а через аорту попадает в область низкой резистентности — мозговые сосуды плода. По данным М.В.Медведева и Е.В.Юдиной, от момента регистрации постоянного реверсного диастолического кровотока в артериях пуповины в конце II и в III триместре беременности обычно проходит не более 48-72 часов до внутриутробной гибели плода [2].
По данным М.В.Медведева и Е.В.Юдиной, от момента регистрации постоянного реверсного диастолического кровотока в артериях пуповины в конце II и в III триместре беременности обычно проходит не более 48-72 часов до внутриутробной гибели плода [2].
В последние годы все больший интерес вызывает исследование кровотока в средней мозговой артерии плода. Патологические КСК в мозговых сосудах плода, в отличие от артерии пуповины, характеризуются не снижением, а повышением диастолической скорости кровотока. Поэтому при страдании плода отмечается снижение индексов сосудистого сопротивления в мозговых сосудах. Увеличение мозгового кровотока является проявлением компенсаторной централизации плодового кровообращения при ЗВРП и внутриутробной гипоксии в условиях сниженной плацентарной перфузии и заключается в перераспределении крови с преимущественным кровоснабжением жизненно важных органов (полушария мозга, миокард) [2].
Таким образом, с внедрением в акушерскую практику современных методов оценки развития и состояния плода диагностика ЗВРП значительно улучшилась. Однако следует помнить, что ни один инструментальный метод не сможет заменить клинический опыт врача и исключить применение рутинных методов исследования.
Однако следует помнить, что ни один инструментальный метод не сможет заменить клинический опыт врача и исключить применение рутинных методов исследования.
Список литературы
- Медведев М.В. Допплеровское исследование маточно-плацентарного и плодового кровотока // Клиническое руководство по ультразвуковой диагностике / под ред. Митькова В.В., Медведева М.В. — М.: Видар, 1996. — Т. II. — С. 256-279.
- Медведев М.В., Юдина Е.В. Задержка внутриутробного развития плода. — 2-е изд. — М.: РАВУЗДПГ, 1998. — 208 с.
- Стыгар А.М., Медведев М.В. Ультразвуковое исследование плаценты, пуповины и околоплодных вод // Клиническое руководство по ультразвуковой диагностике / под ред. Митькова В.В., Медведева М.В. — М.: Видар, 1996. — Т. II. — С. 52-77.
Задержка внутриутробного развития | ААФП
РОБЕРТ К. ВАНДЕНБОШ, доктор медицинских наук, и ДЖЕФФРИ Т. КИРШНЕР, Д.О.
ВАНДЕНБОШ, доктор медицинских наук, и ДЖЕФФРИ Т. КИРШНЕР, Д.О.
Семейный врач. 1998;58(6):1384-1390
См. соответствующий информационный материал для пациентов о задержке внутриутробного развития, написанный авторами этой статьи.
Задержка внутриутробного развития плода (ЗВУР), которая определяется как менее 10 процентов от прогнозируемого веса плода для гестационного возраста, может привести к значительной заболеваемости и смертности плода, если не будет должным образом диагностирована. Это состояние чаще всего вызвано неадекватным кровообращением между матерью и плодом, что приводит к замедлению роста плода. Менее распространенные причины включают внутриутробные инфекции, такие как цитомегаловирус и краснуха, и врожденные аномалии, такие как трисомия 21 и трисомия 18. Когда ЗВУР распознается, важно попытаться устранить обратимые причины, хотя многие из состояний, ответственных за ЗВУР, не поддаются лечению. антенатальная терапия. Обычно рекомендуется тщательное наблюдение за плодом при родах до 38 недель беременности. У некоторых младенцев, рожденных с ЗВУР, есть когнитивные и медицинские проблемы, хотя для большинства младенцев долгосрочный прогноз благоприятен.
антенатальная терапия. Обычно рекомендуется тщательное наблюдение за плодом при родах до 38 недель беременности. У некоторых младенцев, рожденных с ЗВУР, есть когнитивные и медицинские проблемы, хотя для большинства младенцев долгосрочный прогноз благоприятен.
Упоминания в медицинской литературе о младенцах с недостаточным весом относятся к 1919 году, когда было предложено 1 классифицировать всех новорожденных с массой тела менее 2500 г (5 фунтов 8 унций) как «недоношенных». В 1961 году Всемирная организация здравоохранения (ВОЗ) признала, что многие младенцы, определенные как «недоношенные», не родились преждевременно, а просто имели «низкий вес при рождении». 2 Текущий критерий ВОЗ для низкой массы тела при рождении — это масса тела менее 2500 г (5 фунтов 8 унций) или ниже 10-го процентиля для гестационного возраста.
Низкая масса тела при рождении включает два патологических состояния и одно нормальное состояние.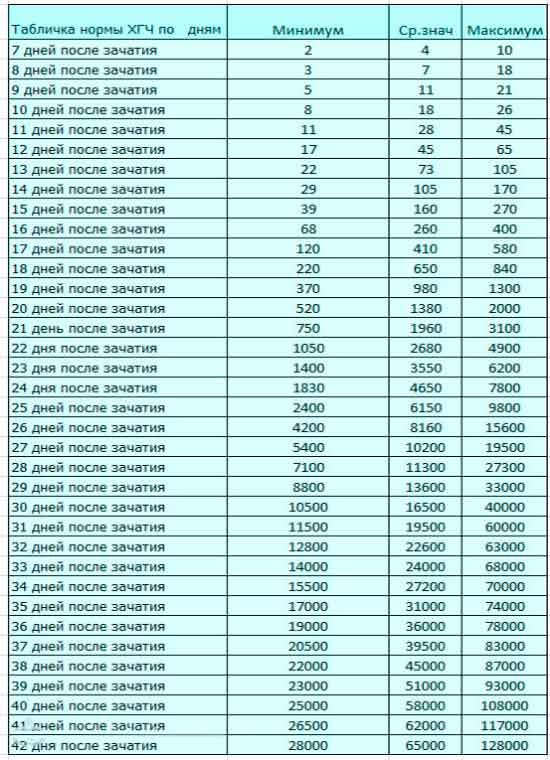 Нормальное состояние относится к здоровому, но конституционно маленькому ребенку. Патологические состояния включают преждевременные роды и задержку внутриутробного развития (ЗВУР). Синонимические термины, встречающиеся в литературе для описания младенцев с ЗВУР, включают задержку внутриутробного развития и задержку роста плода. В Соединенных Штатах ЗВУР связан с увеличением перинатальной смертности в 6–10 раз. 1,3
Нормальное состояние относится к здоровому, но конституционно маленькому ребенку. Патологические состояния включают преждевременные роды и задержку внутриутробного развития (ЗВУР). Синонимические термины, встречающиеся в литературе для описания младенцев с ЗВУР, включают задержку внутриутробного развития и задержку роста плода. В Соединенных Штатах ЗВУР связан с увеличением перинатальной смертности в 6–10 раз. 1,3
Эпидемиология
В соответствии с общепринятым определением ЗВУР как массы тела при рождении ниже 10-го процентиля ожидаемая частота ЗВУР должна составлять 10 процентов. Однако фактическая заболеваемость составляет всего около 4–7 процентов. Около четверти младенцев, находящихся ниже 10-го процентиля, имеют нормализованную массу тела при рождении, если она скорректирована на низкий вес матери, фенотип отца или проживание на больших высотах. 4 В США и Канаде могут существовать некоторые региональные различия в массе тела при рождении.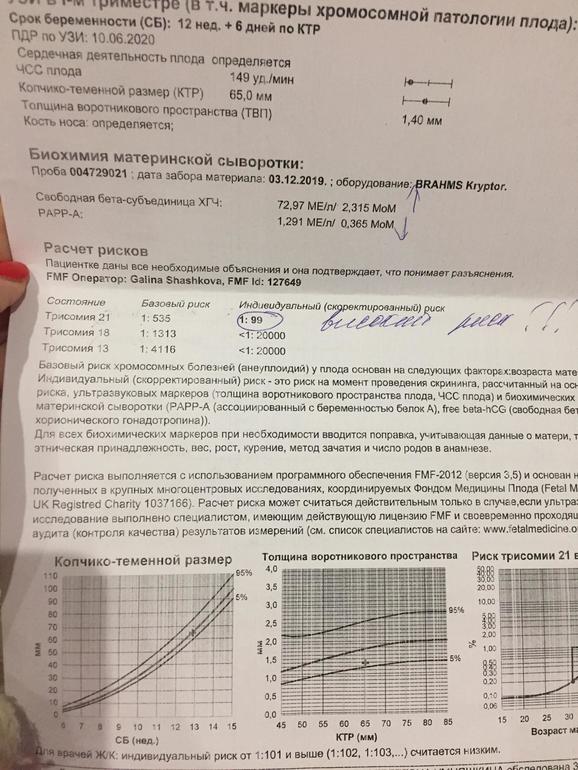 Ранее опубликованные стандарты обнаружили отклонения от 100 до 200 г (от 3,5 до 7 унций) при сравнении 10-го процентиля младенцев того же гестационного возраста, которые родились в Канаде, с младенцами, родившимися в Денвере или Калифорнии. 3
Ранее опубликованные стандарты обнаружили отклонения от 100 до 200 г (от 3,5 до 7 унций) при сравнении 10-го процентиля младенцев того же гестационного возраста, которые родились в Канаде, с младенцами, родившимися в Денвере или Калифорнии. 3
Приблизительно 3,5 миллиона рождений в год в Соединенных Штатах означают, что около 350 000 младенцев рождаются с весом менее 2 500 г (5 фунтов 8 унций). 1 Приблизительно у одной трети этих новорожденных (около 100 000) имеется истинная ЗВУР, а оставшиеся две трети (около 250 000) имеют малый вес по конституции. 3 Некоторые авторы применяют термин «маленький для гестационного возраста» к последней группе младенцев.
Большинство авторитетных источников предпочитают придерживаться строгого и более всеобъемлющего определения ЗВУР как менее 10 процентов от прогнозируемого веса плода для гестационного возраста. Использование 10-го процентиля в качестве стандарта приводит к гипердиагностике ЗВУР. Другие авторы, однако, предложили использовать 5-й процентиль для определения IUGR младенцев. 1 Контраргументом в пользу строгого определения является то, что масса тела при рождении, вероятно, является единственным наиболее важным фактором, влияющим на неонатальную заболеваемость и смертность, и на него следует проводить тщательный скрининг. 5 Отсутствие консенсуса среди перинатологов затрудняет полное определение степени ЗВУР и последующей эффективности вмешательств.
1 Контраргументом в пользу строгого определения является то, что масса тела при рождении, вероятно, является единственным наиболее важным фактором, влияющим на неонатальную заболеваемость и смертность, и на него следует проводить тщательный скрининг. 5 Отсутствие консенсуса среди перинатологов затрудняет полное определение степени ЗВУР и последующей эффективности вмешательств.
Этиология
Многие различные факторы вызывают ЗВУР, но их можно разделить на две большие категории в зависимости от этиологии. Эти категории включают фетоплацентарные факторы и материнские факторы. В категории материнских и фетоплацентарных факторов существует множество специфических причин (Таблица 1) .
| Medical |
| Chronic hypertension |
| Preeclampsia early in gestation |
| Diabetes mellitus |
| Systemic lupus erythematosus |
| Chronic renal disease |
| Inflammatory bowel disease |
| Тяжелая гипоксическая болезнь легких |
| Матери |
| Smoking |
| Alcohol use |
| Cocaine use |
| Warfarin (Coumadin, Panwarfin) |
| Phenytoin (Dilantin) |
| Malnutrition |
| Prior history of pregnancy with задержка внутриутробного развития |
| Проживание на высоте более 5000 футов |
| Инфекционный |
| Сифилис |
| Cytomegalovirus |
| Toxoplasmosis |
| Rubella |
| Hepatitis B |
| HSV-1 or HSV-2 |
| HIV-1 |
| Congenital |
| Трисомия 21 |
| Трисомия 18 |
| Трисомия 13 |
| Синдром Тернера |
Исторически ЗВУР подразделялась на симметричную и асимметричную. Симметричный ЗВУР относится к плодам с одинаково низкой скоростью роста головы, живота и длинных костей. Асимметричный ЗВУР относится к младенцам, у которых голова и длинные кости сохранены по сравнению с их брюшной полостью и внутренностями. В настоящее время считается, что большая часть IUGR представляет собой континуум от асимметрии (ранние стадии) до симметрии (поздние стадии).
Симметричный ЗВУР относится к плодам с одинаково низкой скоростью роста головы, живота и длинных костей. Асимметричный ЗВУР относится к младенцам, у которых голова и длинные кости сохранены по сравнению с их брюшной полостью и внутренностями. В настоящее время считается, что большая часть IUGR представляет собой континуум от асимметрии (ранние стадии) до симметрии (поздние стадии).
Материнские причины ЗВУР составляют большинство маточно-плацентарных случаев. Хроническая артериальная гипертензия является наиболее частой причиной ЗВУР. При этом у детей от матерей с гипертензией перинатальная смертность увеличивается в 3 раза по сравнению с детьми с ЗВУР, рожденными от матерей с нормальным артериальным давлением. Из-за их значительного риска один автор 6 рекомендует рожать этих детей до 37 недель гестационного возраста.
Преэклампсия вызывает повреждение плаценты, что приводит к маточно-плацентарной недостаточности. Предполагается, что патогенетический механизм заключается в отсутствии инвазии трофобласта спиральными артериолами матери к 20–22 неделям беременности. 1 Эта недостаточность вызывает сужение просвета и медиальную дегенерацию, что приводит к уменьшению притока крови к развивающемуся ребенку. Следовательно, эти младенцы не могут нормально расти.
1 Эта недостаточность вызывает сужение просвета и медиальную дегенерацию, что приводит к уменьшению притока крови к развивающемуся ребенку. Следовательно, эти младенцы не могут нормально расти.
Инфекционные причины задержки роста плода составляют около 10 процентов всех случаев ЗВУР. Эти причины включают группу «TORCH»: Toxoplasma gondii , краснуху, цитомегаловирус и вирус простого герпеса типов 1 и 2. Другие потенциальные возбудители включают гепатиты А и гепатиты В, парвовирусы В19., вирус иммунодефицита человека (ВИЧ) и Treponema pallidum (сифилис).
Масса тела матери до беременности и увеличение массы тела во время беременности считаются надежными показателями массы тела при рождении. 7 Во время Второй мировой войны у ленинградских женщин, страдающих от длительного недоедания, рождались дети со средней массой тела при рождении от 400 до 600 г (от 14 до 21 унции) меньше, чем ожидалось. 5 В более позднем исследовании гватемальских индейцев 8 было обнаружено, что белковая недостаточность, возникающая до 26 недель беременности, приводит к ЗВУР.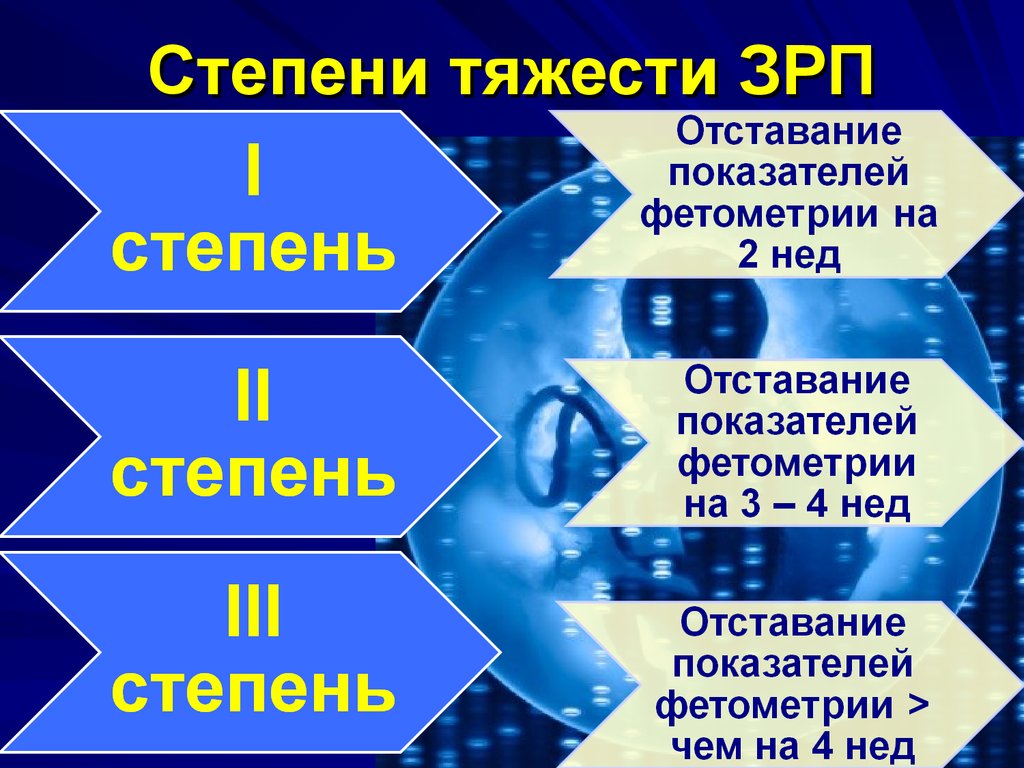 Текущий консенсус заключается в том, что прибавка в весе матери менее 10 кг (22 фунта) к 40 неделе беременности явно является фактором риска ЗВУР. 3
Текущий консенсус заключается в том, что прибавка в весе матери менее 10 кг (22 фунта) к 40 неделе беременности явно является фактором риска ЗВУР. 3
Курение матери может быть причиной от 30 до 40 процентов случаев ЗВУР в США. Одно исследование 9 выявило дозозависимое снижение веса плода при увеличении количества выкуриваемых сигарет в день (снижение на 7,4 г [0,26 унции] на каждую выкуриваемую сигарету в день). Другое исследование 10 показало, что у женщин, которые выкуривали 11 или более сигарет в день, дети рождались с весом на 330 г (11,5 унций) меньше, чем прогнозировалось, и ростом на 1,2 см ниже, чем у контрольной группы.
Раннее употребление алкоголя беременной матерью может привести к алкогольному синдрому плода, а употребление алкоголя во втором или третьем триместре беременности может привести к ЗВУР. Было показано, что всего одна-две порции алкоголя в день приводят к задержке роста ребенка. 11 Неудивительно, что употребление кокаина матерями было связано с ЗВУР, а также с уменьшением окружности головы.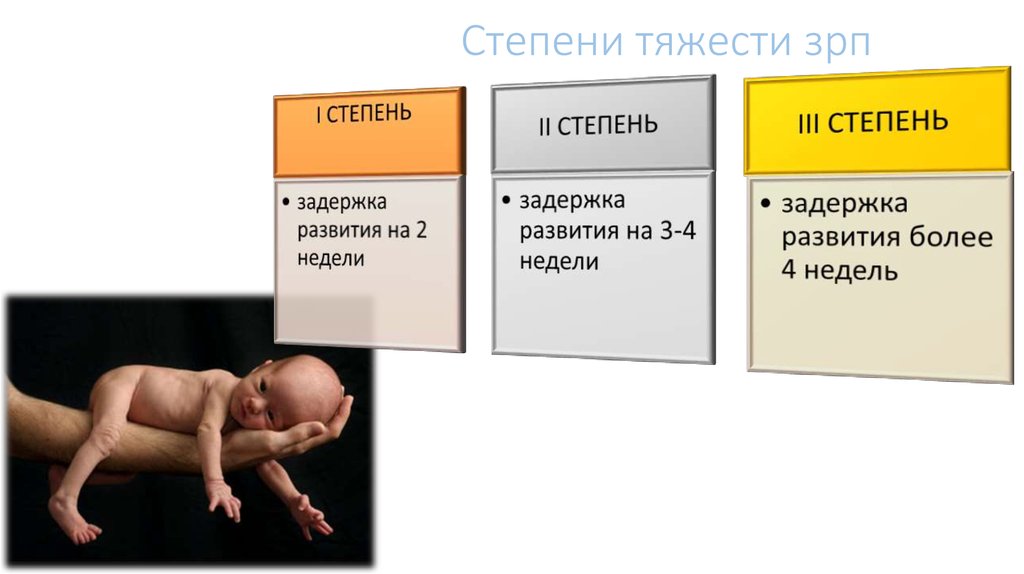 Другие препараты, связанные с ЗВУР, включают стероиды, варфарин (кумадин, панварфин) и фенитоин (дилантин).
Другие препараты, связанные с ЗВУР, включают стероиды, варфарин (кумадин, панварфин) и фенитоин (дилантин).
Задержка внутриутробного развития плода встречается в 10 раз чаще при рождении близнецов, чем при одноплодной беременности. Частота ЗВУР у близнецов составляет от 15 до 25 процентов. 5 Снижение массы тела при рождении является второй после респираторного дистресс-синдрома причиной младенческой смертности близнецов. Причины ЗВУР при беременности двойней включают плохую имплантацию плаценты, скученность плаценты и переливание крови от близнеца к плоду.
Диагностика
До проведения УЗИ на задержку роста плода указывали низкая прибавка в весе матери, маневры Леопольда и измерение высоты дна плода. В настоящее время ЗВУР все еще часто подозревают на основании измерений высоты дна. Значительное отставание в высоте дна матки составляет 4 см или больше, чем ожидается для гестационного возраста. Однако даже тщательно выполненные измерения высоты дна имеют чувствительность только от 26 до 76 процентов при прогнозировании ЗВУР.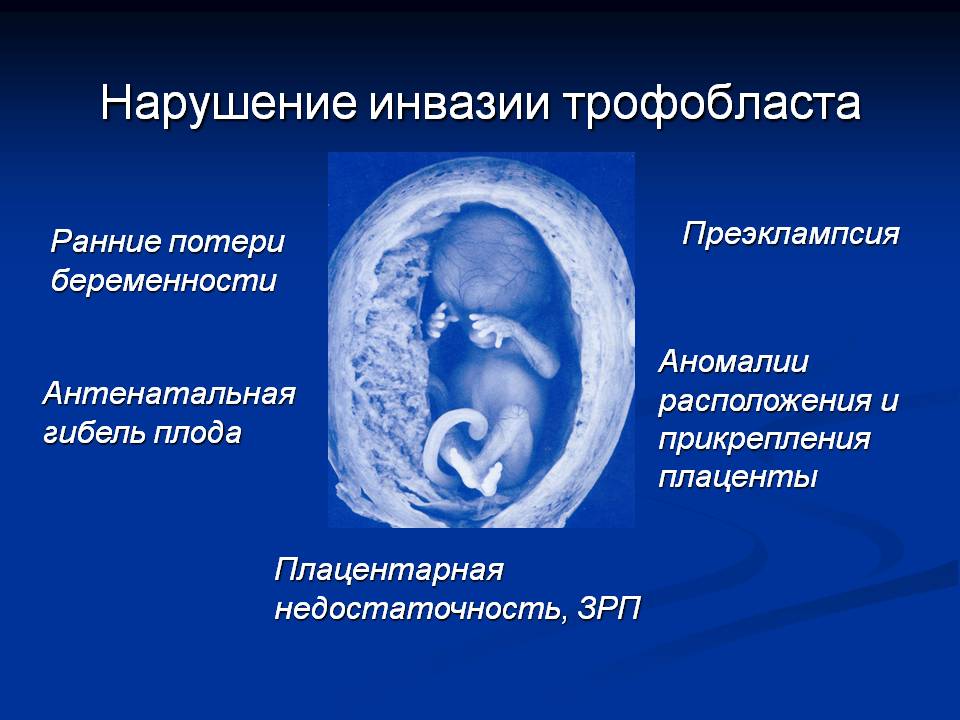 12 ЗВУР часто выявляют при беременности с меньшей, чем ожидалось, прибавкой веса в третьем триместре (от 100 до 200 г [от 3,5 до 7 унций] в неделю) или как случайную находку при ультразвуковом исследовании, когда размеры плода меньше ожидается для гестационного возраста.
12 ЗВУР часто выявляют при беременности с меньшей, чем ожидалось, прибавкой веса в третьем триместре (от 100 до 200 г [от 3,5 до 7 унций] в неделю) или как случайную находку при ультразвуковом исследовании, когда размеры плода меньше ожидается для гестационного возраста.
Основным условием определения ЗВУР является точная датировка. Самый точный метод датирования использует ультразвуковое исследование в возрасте от восьми до 13 недель. Более поздние ультразвуковые исследования полезны, но предел погрешности увеличивается. Дата последней менструации, ранний размер матки и определение тонов сердца плода являются полезными способами точного определения даты беременности. Большинство случаев ЗВУР проявляются в третьем триместре, что затрудняет точную диагностику. Это особенно верно, если пациентка обратилась за дородовой помощью на поздней стадии. Врач должен определить, является ли датирование неправильным и размер плода действительно нормальным, или действительно ли мать нуждается в дальнейшем обследовании на ЗВУР.
При сильном подозрении на ЗВУР следует провести полную оценку материнских факторов риска. Это включает в себя прошлый медицинский и акушерский анамнез, прием лекарств, недавние инфекции, профессиональные или токсические воздействия, а также историю употребления табака, алкоголя или запрещенных наркотиков.
Ультрасонография обычно является первым исследованием, проводимым для оценки ЗВУР. Этот тест теряет свою точность по мере развития беременности, но чувствительность и положительная прогностическая ценность могут быть улучшены, если объединить несколько переменных. 13 Эти переменные включают расчетную массу плода, окружность головы и окружность живота.
Расчетный вес плода является наиболее распространенным скринингом. Он основан на измерениях окружности головы, окружности живота и длины бедренной кости. Эти измерения наносятся на уже существующую стандартную диаграмму. Приблизительно в 95% случаев ультразвуковое исследование позволяет оценить массу плода с отклонением от 15 до 18%. 13 Расчетная масса плода менее шестого процентиля сильно коррелирует с задержкой роста, а предполагаемая масса плода более 20-го процентиля практически исключает ЗВУР. Предполагаемая масса плода на уровне 15-го процентиля или ниже или снижение расчетной массы плода по результатам серийного ультразвукового исследования свидетельствует о ЗВУР.
13 Расчетная масса плода менее шестого процентиля сильно коррелирует с задержкой роста, а предполагаемая масса плода более 20-го процентиля практически исключает ЗВУР. Предполагаемая масса плода на уровне 15-го процентиля или ниже или снижение расчетной массы плода по результатам серийного ультразвукового исследования свидетельствует о ЗВУР.
У всех плодов с задержкой роста окружность живота является первым изменяющимся биометрическим показателем. Это приводит к увеличению отношения окружности головы к окружности живота. Отношение окружности головы к окружности живота обычно равно единице в возрасте от 32 до 34 недель и падает ниже единицы после 34 недель. Соотношение больше единицы обнаруживается примерно у 85 процентов плодов с задержкой роста. 14
Первым рентгенологическим признаком ЗВУР может быть уменьшение объема амниотической жидкости. Около 85 процентов детей с ЗВУР имеют маловодие. 15 Это состояние возникает из-за того, что кровоток от периферических органов (почек) направляется в мозг. Почечная перфузия и скорость потока мочи обычно снижены у детей с ЗВУР. 16 Индекс амниотической жидкости менее 5 см увеличивает риск ЗВУР. Вертикальный карман амниотической жидкости менее 1 см независимо от срока беременности обнаруживается примерно в 39 процентах случаев ЗВУР. 14
Почечная перфузия и скорость потока мочи обычно снижены у детей с ЗВУР. 16 Индекс амниотической жидкости менее 5 см увеличивает риск ЗВУР. Вертикальный карман амниотической жидкости менее 1 см независимо от срока беременности обнаруживается примерно в 39 процентах случаев ЗВУР. 14
Кровоток в артериальной пуповине матери увеличивается с 50 мл в минуту в начале беременности до примерно 700 мл в минуту в сроке. Увеличение является вторичным по отношению к постепенному снижению сопротивления сосудов кровотоку на протяжении всей беременности. Доплеровская велосиметрия использует ультразвук для измерения пикового систолического и конечного диастолического кровотока через пупочную артерию. Три измерения усредняются как систолическое/диастолическое отношение. По мере развития беременности диастолический поток увеличивается, а отношение систолического/диастолического давления должно постепенно снижаться. При большом количестве беременностей с ЗВУР происходит изменение плацентарного кровотока. В результате исследователи связали повышенное систолическое/диастолическое соотношение с ЗВУР. Соотношение повышено примерно в 80 процентах случаев ЗВУР, диагностированных при ультразвуковом исследовании. 17 Среднее систолическое/диастолическое отношение более трех на сроке беременности 30 и более недель имеет чувствительность 78 процентов и специфичность 85 процентов при прогнозировании ЗВУР. 18
В результате исследователи связали повышенное систолическое/диастолическое соотношение с ЗВУР. Соотношение повышено примерно в 80 процентах случаев ЗВУР, диагностированных при ультразвуковом исследовании. 17 Среднее систолическое/диастолическое отношение более трех на сроке беременности 30 и более недель имеет чувствительность 78 процентов и специфичность 85 процентов при прогнозировании ЗВУР. 18
Ультрасонографическая классификация плаценты изучалась в отношении ЗВУР. Обычно плацента 3 степени или зрелая плацента не обнаруживается до 36 недель беременности. Наличие плаценты 3-й степени тяжести до 36 недель, а также предполагаемая масса плода менее 2700 г (5 фунтов, 14 унций) несут четырехкратный риск ЗВУР. 19
Антенатальное наблюдение
Когда диагноз ЗВУР установлен, полезно определить конкретную этиологию. Терапия может быть неспецифической, но она должна быть направлена на устранение основной причины. Многие младенцы, считающиеся задержкой роста, в ретроспективе оказываются маленькими по конституции. Ключевыми вопросами ведения являются гестационный возраст беременности на момент постановки диагноза и срочность срочных родов. Большинство внутриутробных смертей, связанных с ЗВУР, происходит после 36 недель беременности и до начала родов. 1 Врач должен сбалансировать риск рождения недоношенного ребенка с возможностью внутриутробной смерти.
Ключевыми вопросами ведения являются гестационный возраст беременности на момент постановки диагноза и срочность срочных родов. Большинство внутриутробных смертей, связанных с ЗВУР, происходит после 36 недель беременности и до начала родов. 1 Врач должен сбалансировать риск рождения недоношенного ребенка с возможностью внутриутробной смерти.
Ультрасонография с интервалом в три-четыре недели рекомендуется для оценки роста плода. 1,5 Важно, чтобы врач связался с врачом УЗИ, указав, что подозрение на ЗВУР является причиной для повторных обследований. Соответствующее внимание должно быть уделено предполагаемой массе плода, бипариетальному диаметру, окружности головы, окружности живота и объему амниотической жидкости. Прибавка веса плода в третьем триместре должна составлять от 100 до 200 г (3 фунта, от 8 унций до 7 фунтов) в неделю. Окружность головы, которая не меняется в течение четырех недель, вызывает беспокойство и может быть показанием к скорейшим родам. 1
1
Нестрессовые тесты (НСТ) два раза в неделю являются подходящим методом наблюдения за плодом с ЗВУР. Было показано, что реактивный NST (два учащения сердцебиения плода более чем на 15 ударов в минуту продолжительностью более 15 секунд в течение 20 минут) коррелирует с благополучием плода. 1 Спонтанное вариабельное замедление частоты сердечных сокращений плода по данным NST может указывать на маловодие и повышенный риск перинатальной смертности. 20 Нереактивный NST указывает на возможную гипоксемию плода и должен сопровождаться стресс-тестом сокращения или биофизическим профилем. Биофизический профиль включает NST, дыхательные движения плода, грубые движения тела, тонус плода и индекс амниотической жидкости. Два больших исследования 21,22 обнаружили, что биофизический профиль предсказывает благополучие плода, дистресс плода и окончательную перинатальную смертность. Рекомендации по дородовому ведению основаны на оценке биофизического профиля (, таблица 2, ).
| BPP <2 |
| BPP = 4 в >32 недель |
| BPP = 4 <32 недель; повторить в тот же день; индуцировать, если <6 |
| BPP = 6 с нормальным AFI, >36 недель с благоприятным состоянием шейки матки |
| BPP = 8 с маловодием |
| BPP = 6 в <36 недель и состояние шейки матки неблагоприятное; повторить через 24 часа; индуцировать, если <6; следуйте, если >6 |
Доплеровская велосиметрия, ранее обсуждавшаяся как метод диагностики ЗВУР, не нашла применения в рутинном антенатальном наблюдении. Это помогло врачам понять патофизиологию ЗВУР в отношении снижения кровотока. Результаты этой процедуры коррелируют с повышенной заболеваемостью и смертностью плода: отсутствие или обратное конечно-диастолическое течение пуповины является зловещим признаком и требует агрессивного вмешательства. Однако в качестве скринингового теста эта процедура, по-видимому, не приносит пользы; некоторые исследования 23 показали, что от 40 до 60 процентов детей с ЗВУР имели нормальные результаты допплеровской велосиметрии непосредственно перед рождением. В настоящее время Американский колледж акушерства и гинекологии 24 классифицирует допплеровские исследования плода как исследовательские. В таблице 3 обобщаются диагностические исследования, использованные для оценки ЗВУР.
Однако в качестве скринингового теста эта процедура, по-видимому, не приносит пользы; некоторые исследования 23 показали, что от 40 до 60 процентов детей с ЗВУР имели нормальные результаты допплеровской велосиметрии непосредственно перед рождением. В настоящее время Американский колледж акушерства и гинекологии 24 классифицирует допплеровские исследования плода как исследовательские. В таблице 3 обобщаются диагностические исследования, использованные для оценки ЗВУР.
| Панель биохимии |
| Общий анализ крови |
| Титры материнских антител («TORCH» титры — IgM, IgG) |
| Ультразвуковое обследование |
| Биофизический профиль |
| VOPPLER Velocimetry |
АМНИОКЕНТЕС (чтобы проверить голубу -погребитель Плата.Лечение Лечение матери и плода с задержкой роста по возможности определяется этиологией состояния. Пренатальное ведениеГипероксигенация матери оценивалась в нескольких исследованиях, но только ограниченные данные доказывают ее эффективность. В одном исследовании назальный кислород 25 со скоростью 2,5 л в минуту, вводимый матерям на сроке от 27 до 28 недель беременности, улучшал показатели газов крови новорожденных, но приводил к увеличению частоты гипогликемии и тромбоцитопении у младенцев. В одном отчете 1 предполагается, что дополнительный кислород может играть роль в краткосрочном продлении беременности, в то время как стероиды можно вводить для ускорения созревания легких плода. Низкие дозы аспирина (150 мг в день) для лечения ЗВУР изучались в течение последних нескольких лет. Одно исследование 26 показало, что при назначении аспирина женщинам в третьем триместре с аномальными показателями пупочной допплерографии параметры массы плода и окружности головы улучшались по сравнению с группой плацебо. Организация родов и родоразрешения Приблизительно половина новорожденных с ЗВУР имеют интранатальную асфиксию и более низкую оценку по шкале Апгар, чем контрольная группа. У этих детей также была отмечена более высокая частота аспирации мекония. Поэтому в случаях ЗВУР рекомендуется непрерывный мониторинг частоты сердечных сокращений плода во время родов. 1,3 Амниоинфузия также может иметь значение в этих случаях, особенно при маловодии. Неонатальные исходы В большинстве случаев новорожденные с ЗВУР в конечном итоге имеют хорошие исходы, при этом сообщаемый уровень смертности составляет всего от 0,2 до 1 процента. 1 Эти младенцы часто демонстрируют быстрый догоняющий рост в первые три месяца жизни и достигают нормальных кривых роста к одному году жизни. Некоторые ранние исследования 28,29 выявили ряд долгосрочных осложнений у младенцев с ЗВУР. В недавнем британском исследовании были изучены 32 записи 1576 мужчин и женщин, родившихся между 1920 и 1943 годами, у которых масса тела при рождении и антропоморфные параметры были подробно зарегистрированы после рождения. Определенной связи между когнитивной функцией (коэффициент интеллекта и словарный запас) и массой тела при рождении, окружностью головы или отношением окружности головы к окружности живота обнаружено не было. В совокупности исследования развития показывают, что на окончательное интеллектуальное развитие младенцев с ЗВУР влияют многие факторы, включая массу тела при рождении, время начала ЗВУР, окружность головы, гестационный возраст при родах, этиологию ЗВУР и послеродовую среду. Задержка роста плода — familydoctor.orgЧто такое задержка роста плода (ЗРП)?Ограничение роста плода (ЗРП), ранее называвшееся задержкой внутриутробного развития, — это термин, описывающий нерожденного ребенка, который не растет с нормальной скоростью внутри матки. Эти дети обычно имеют низкий вес при рождении. Симптомы ЗРПНекоторые дети рождаются меньше, чем обычно. Однако только около трети этих детей страдали задержкой роста во время беременности. Маленькие дети, как правило, живут в семьях. Родители или другие дети в семье, возможно, тоже были маленькими, когда родились. Младенцы с ЗРП с большей вероятностью будут иметь определенные проблемы со здоровьем (как во время беременности, так и после рождения), в том числе: Что вызывает ЗРП? Наиболее распространенной причиной ЗВР является проблема до рождения в плаценте (ткань, которая переносит кислород, пищу и кровь к ребенку). У ребенка также может развиться ЗРП, если мать:
Иногда прописанное лекарство, которое принимает мать, вызывает ЗРП. Дети с генетическими заболеваниями, такими как синдром Дауна, также более склонны к ЗРП. Как диагностируется ЗРП?Во время беременности ваш врач проведет анализы, чтобы выяснить, нормально ли растет ваш ребенок. Основным тестом для проверки роста ребенка в матке является УЗИ. Ультразвуковое исследование позволяет вашему врачу увидеть вашего ребенка в матке с помощью инструмента, который перемещается по внешней стороне живота. Во время УЗИ врач измерит размер головы, живота и ножек вашего ребенка. Еще одним тестом для проверки состояния матки является мониторинг плода. Устройства для мониторинга привязывают к матке, когда вы ложитесь примерно на 30 минут. Устройства записывают сердцебиение вашего ребенка. Ваш врач может просмотреть запись и убедиться, что сердцебиение вашего ребенка в норме. Ваш врач может также назначить амниоцентез. Во время этого теста иглу вводят через кожу в матку. В иглу набирается несколько чайных ложек амниотической жидкости. Жидкость проверяется, чтобы увидеть, показывает ли она причину FGR. Амниотическая жидкость может выявить инфекцию и некоторые хромосомные аномалии, которые могут вызвать генетические проблемы. Можно ли предотвратить ЗРП или избежать его?Если вы курите сигареты, употребляете алкоголь или наркотики, немедленно прекратите это делать. Эти вещи могут вызвать FGR. Наличие ЗРП во время одной беременности не означает, что это произойдет и в следующий раз. Если у вас действительно была другая беременность, затронутая FGR, у вас может быть заболевание, такое как гипертония. Хороший контроль заболеваний до и во время беременности снижает риск ЗРП. Лечение ЗРПЛучший способ помочь ребенку – это посещать врача во время всех пренатальных визитов. Вы также должны следить за тем, как часто ваш ребенок двигается и пинается. Ребенок, который часто двигается, обычно здоров. Ребенок, который не очень часто двигается или перестает двигаться, может быть болен. Если вы заметили, что ваш ребенок не так много двигается, немедленно позвоните своему врачу. Еще один способ помочь ребенку — заботиться о своем теле. Ешьте здоровую пищу и убедитесь, что вы потребляете рекомендуемое количество калорий для беременной женщины. Жизнь с ЗРПЕсли у вашего ребенка ЗРП, вы можете родить раньше срока. Время родов зависит от того, насколько хорошо ваш ребенок чувствует себя. Иногда дети с ЗРП кажутся маленькими, но здоровыми. Если тестирование показывает, что беременность развивается плохо, ваш врач может решить, что ранние роды могут помочь. В этом случае ваш врач может захотеть вызвать роды. Мы будем внимательно следить за частотой сердечных сокращений и движениями вашего ребенка, чтобы помочь вам и вашему врачу принять это решение. Если нет признаков проблем с ребенком во время родов, естественные роды допустимы. Если у вашего ребенка проблемы во время родов, кесарево сечение (также называемое кесаревым сечением) может быть более безопасным. Ребенку, родившемуся с ЗРП, обычно требуется дольше оставаться в больнице после рождения. |

 Как отмечалось ранее, многие состояния, ответственные за ЗВУР, не поддаются антенатальной терапии.
Как отмечалось ранее, многие состояния, ответственные за ЗВУР, не поддаются антенатальной терапии. Во втором испытании 27 аспирин, назначаемый в дозе 150 мг в день с дипиридамолом в дозе 225 мг в день и назначаемый на 15–18 неделе беременности у пациенток с высоким риском, приводил к снижению частоты мертворождение, отслойка плаценты и ЗВУР. Масса тела при рождении улучшилась, и не возникло никаких побочных эффектов, связанных с приемом аспирина у матери или плода. Было бы целесообразно рассмотреть возможность терапии низкими дозами аспирина у отдельных пациентов с факторами риска ЗВУР (9).0005 Таблица 1 ).
Во втором испытании 27 аспирин, назначаемый в дозе 150 мг в день с дипиридамолом в дозе 225 мг в день и назначаемый на 15–18 неделе беременности у пациенток с высоким риском, приводил к снижению частоты мертворождение, отслойка плаценты и ЗВУР. Масса тела при рождении улучшилась, и не возникло никаких побочных эффектов, связанных с приемом аспирина у матери или плода. Было бы целесообразно рассмотреть возможность терапии низкими дозами аспирина у отдельных пациентов с факторами риска ЗВУР (9).0005 Таблица 1 ). Поздние децелерации более предсказуемы для гипоксии плода и, как следствие, неблагоприятного исхода в этой группе новорожденных с высоким риском. Поэтому рекомендуется более низкий порог для выбора кесарева сечения. Неонатальная реанимация и последующий уход за младенцем с задержкой роста должны проводиться так же, как и с другими новорожденными. Проблемы, за которыми следует внимательно следить у новорожденных с ЗВУР, включают гипогликемию, гипокальциемию, полицитемию, вторичную по отношению к внутриутробной гипоксии, и гипотермию из-за уменьшения жировых отложений. 1,5
Поздние децелерации более предсказуемы для гипоксии плода и, как следствие, неблагоприятного исхода в этой группе новорожденных с высоким риском. Поэтому рекомендуется более низкий порог для выбора кесарева сечения. Неонатальная реанимация и последующий уход за младенцем с задержкой роста должны проводиться так же, как и с другими новорожденными. Проблемы, за которыми следует внимательно следить у новорожденных с ЗВУР, включают гипогликемию, гипокальциемию, полицитемию, вторичную по отношению к внутриутробной гипоксии, и гипотермию из-за уменьшения жировых отложений. 1,5  Эти осложнения включают гиперактивность, неуклюжесть и плохую концентрацию. Другие исследования 30,31 обнаружили у младенцев с задержкой роста повышенный риск развития гипертензии, абдоминального ожирения и диабета 2 типа (инсулинозависимого) во взрослом возрасте.
Эти осложнения включают гиперактивность, неуклюжесть и плохую концентрацию. Другие исследования 30,31 обнаружили у младенцев с задержкой роста повышенный риск развития гипертензии, абдоминального ожирения и диабета 2 типа (инсулинозависимого) во взрослом возрасте. Большинство детей с ЗВУР имеют отличный долгосрочный прогноз.
Большинство детей с ЗВУР имеют отличный долгосрочный прогноз.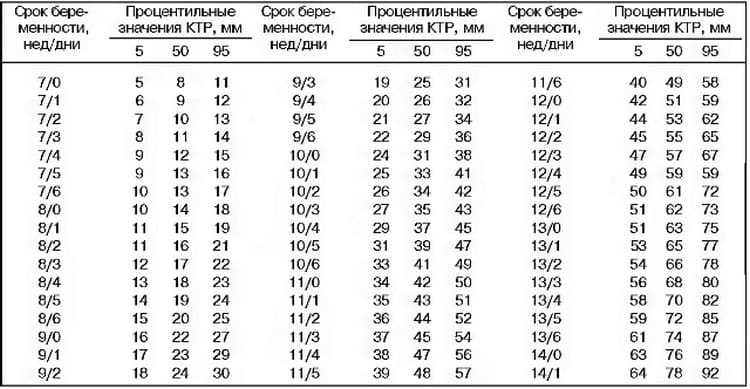 Врожденные дефекты и генетические нарушения также могут вызывать ЗРП.
Врожденные дефекты и генетические нарушения также могут вызывать ЗРП. Эти измерения подскажут ему или ей, нормально ли растет ваш ребенок. Ваш врач также сможет увидеть количество амниотической жидкости в матке. У некоторых детей с ЗРП количество амниотической жидкости низкое. Если ваш ребенок маленький, вам могут потребоваться более частые ультразвуковые исследования, чтобы проверить здоровье вашего ребенка.
Эти измерения подскажут ему или ей, нормально ли растет ваш ребенок. Ваш врач также сможет увидеть количество амниотической жидкости в матке. У некоторых детей с ЗРП количество амниотической жидкости низкое. Если ваш ребенок маленький, вам могут потребоваться более частые ультразвуковые исследования, чтобы проверить здоровье вашего ребенка.
 Старайтесь спать 8 часов (или больше) каждую ночь. Час или 2 отдыха во второй половине дня также полезны для вас. Отдых не только поможет вам чувствовать себя лучше, он может даже помочь вашему ребенку расти.
Старайтесь спать 8 часов (или больше) каждую ночь. Час или 2 отдыха во второй половине дня также полезны для вас. Отдых не только поможет вам чувствовать себя лучше, он может даже помочь вашему ребенку расти.