Содержание
симптомы и причины, диагностика, субклинический, врожденный, первичный и вторичный, диета и клинические рекомендации
Мэл Чикалов
живет с гипотиреозом
Профиль автора
Однажды я начал уставать так, что не помогали даже восемь часов сна.
А еще стал рассеянным и забывчивым: мог семь раз подряд сходить на кухню за кофе, потому что приходил и забывал, что мне нужно.
Я пробовал брать дополнительные выходные и принимать витамины, но это оказалось бесполезно. Тогда решил проконсультироваться у эндокринолога, у которого наблюдался по поводу другого заболевания. Врач назначила дополнительные анализы, и выяснилось, что у меня снижен уровень гормонов щитовидной железы. Такое состояние называют гипотиреозом — расскажу, как его лечат и сколько это стоит.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Причины и виды гипотиреоза
Гипотиреоз — недостаток гормонов щитовидной железы. Обычно это связано с тем, что орган не может их вырабатывать по какой-либо причине.
Гипотиреоз — Американская ассоциация заболеваний щитовидной железы
Первичный гипотиреоз. Он связан с проблемами в самой щитовидной железе, встречается чаще всего — в 95% случаев. Самые распространенные причины:
- удаление или повреждение щитовидной железы. Такое может быть, например, из-за онкологических заболеваний, когда железу приходится удалять вместе с опухолью. Еще орган повреждает лучевая терапия;
- аутоиммунный тиреоидит, или тиреоидит Хашимото, — когда собственная иммунная система человека начинает разрушать щитовидную железу.
Заболевания, вызывающие гипотиреоз — Uptodate
Первичный гипотиреоз может быть из-за дефицита или избытка йода в рационе, приема некоторых лекарств, например лития, на фоне некоторых системных аутоиммунных заболеваний.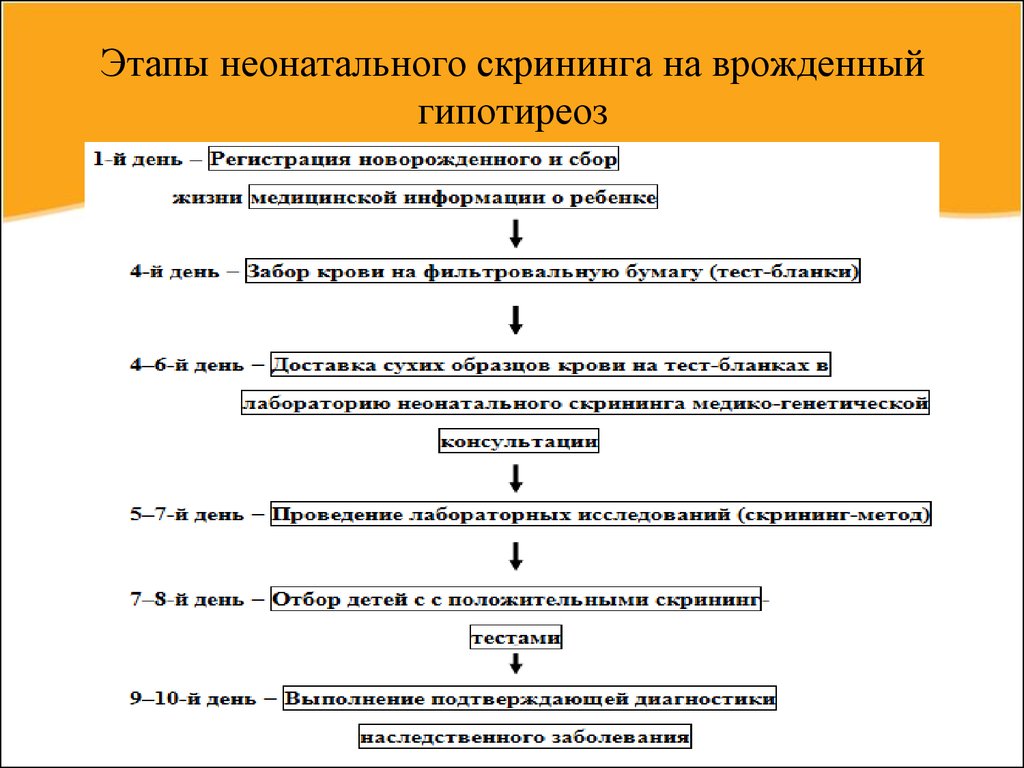
Центральный — вторичный и третичный — гипотиреоз. Он связан с нарушением работы гипофиза или гипоталамуса — желез, находящихся в головном мозге и управляющих эндокринными железами организма, в том числе щитовидной.
Центральный гипотиреоз — Uptodate
У гипоталамуса и гипофиза есть свои гормоны, прямо или косвенно воздействующие на щитовидную железу и заставляющие ее работать. Если их не хватает, щитовидка не будет получать нужных сигналов, а значит, и вырабатывать гормоны, даже когда она сама совершенно здорова.
Встречается центральный гипотиреоз редко — примерно у 5% всех людей с этим состоянием. Чаще всего он бывает при опухолях гипофиза и после черепно-мозговых травм. В таких случаях часто бывают проблемы и с другими гормонами.
/shitovidka/
Как лечить заболевания щитовидной железы и сколько это стоит
По какой причине заболевание развилось у меня — точно сказать нельзя. В то время я уже обследовался у врача по поводу проблем с недостатком тестостерона — мужского полового гормона.
Врач, который ставил диагноз, предположил, что негативное воздействие на эндокринную систему мог оказать долгий прием глюкокортикоидных гормонов, которые я пил в прошлом из-за другого заболевания.
Врожденный и приобретенный гипотиреоз. В большинстве случаев гипотиреоз — приобретенное заболевание, то есть оно возникает в течение жизни по какой-либо причине.
Но некоторые люди рождаются с гипотиреозом. Такое может быть из-за нарушений развития щитовидной железы, генетических заболеваний, дефицита йода в рационе матери и по другим причинам.
Врожденный гипотиреоз — статья для пациентов на Uptodate
Это состояние нужно лечить, иначе ребенок не будет нормально развиваться. Всех новорожденных в роддоме проверяют на врожденный гипотиреоз с помощью анализа крови.
Особенности гипотиреоза у женщин. Гипотиреоз одинаково проявляется у женщин и мужчин, но у женщин встречается намного чаще — в 5—8 раз. Также чаще он встречается у женщин, у которых при рождении и в детстве был небольшой вес и рост.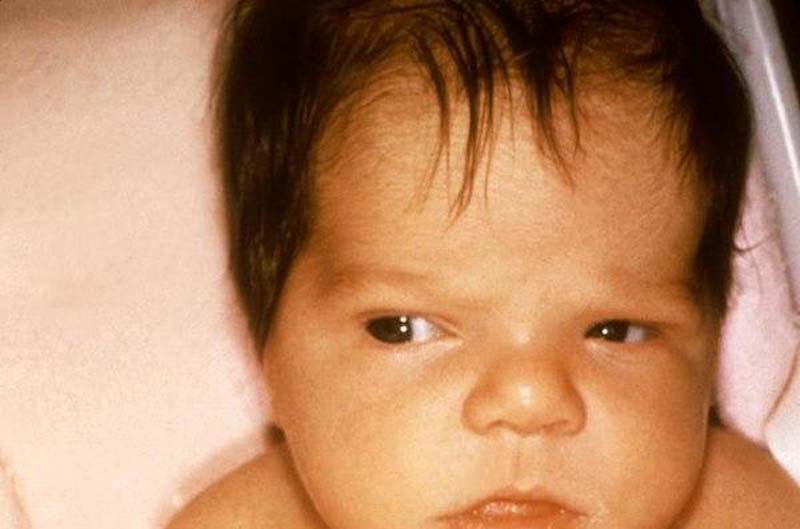
Кроме того, у женщин растет потребность в гормонах щитовидной железы во время беременности. Гипотиреоз часто впервые выявляют в период вынашивания ребенка. Без лечения он может приводить к нарушению течения беременности и развития плода.
Гипотиреоз при беременности — Uptodate
Гипоталамус и гипофиз вырабатывают гормоны, регулирующие работу щитовидной железы. При этом уровень гормонов щитовидной железы в крови также влияет на работу гипофиза и гипоталамуса: в норме, если он высокий, гипоталамус и гипофиз уменьшают выработку своих гормонов и наоборот Гипоталамус и гипофиз вырабатывают гормоны, регулирующие работу щитовидной железы. При этом уровень гормонов щитовидной железы в крови также влияет на работу гипофиза и гипоталамуса: в норме, если он высокий, гипоталамус и гипофиз уменьшают выработку своих гормонов и наоборотПочему развивается центральный гипотиреоз
Юрий Потешкин
нейроэндокринолог, председатель Научного совета сети клиник «Атлас», кандидат медицинских наук
Чаще всего вторичный гипотиреоз развивается из-за повреждений гипофиза. Например, из-за доброкачественной опухоли, которая на него давит. Еще одна причина — последствия лечения опухоли гипофиза лучевой терапией, в частности протонотерапией, которая сейчас не используется, или гамма-ножом. После протонотерапии, как правило, нарушались все функции гипофиза, после терапии гамма-ножом такое происходит редко.
Например, из-за доброкачественной опухоли, которая на него давит. Еще одна причина — последствия лечения опухоли гипофиза лучевой терапией, в частности протонотерапией, которая сейчас не используется, или гамма-ножом. После протонотерапии, как правило, нарушались все функции гипофиза, после терапии гамма-ножом такое происходит редко.
Существуют некоторые генетические синдромы, связанные с нарушением синтеза гормона гипофиза, влияющего на щитовидную железу. Как правило, это проявляется еще в детском возрасте, но диагностировать могут и позже. Еще гипотиреоз бывает при дистопии гипофиза — его неправильном расположении. Такое встречается редко.
Симптомы гипотиреоза
Гипотиреоз сопровождается симптомами, которые могут напоминать другие заболевания. Так, к примеру, сниженное настроение и апатию часто связывают с депрессией, невозможность восстановиться после трудового дня — с хронической усталостью, запоры — с болезнями желудочно-кишечного тракта.
Симптомы гипотиреоза — Uptodate
Зачастую пациенты с симптомами гипотиреоза долго наблюдаются с ВСД — вегетососудистой дистонией. Такого диагноза нет в современной медицине, но его по-прежнему часто ставят российские врачи.
Такого диагноза нет в современной медицине, но его по-прежнему часто ставят российские врачи.
Симптомы гипотиреоза связаны с замедлением общего обмена веществ, то есть всех процессов в организме. Сердце бьется медленнее, кишечник работает хуже, нервная система заторможена.
/vsd/
Что такое вегетососудистая дистония и почему такого диагноза не существует
Первые признаки болезни обычно такие: человек постоянно мерзнет, быстро устает, кожа становится сухой и холодной, настроение — подавленным, появляется забывчивость, снижается аппетит, развивается запор.
Только симптомы еще не означают того, что есть гипотиреоз, — как я уже говорил, такие проявления могут быть у многих других заболеваний. Единственный способ узнать, есть гипотиреоз или нет, — сдать анализ крови и посмотреть уровень нужных гормонов.
Чем гипотиреоз отличается от гипертиреоза
Гипотиреоз — это недостаток гормонов щитовидной железы, а гипертиреоз — это их избыток. Он проявляется беспокойством, дрожанием рук, слабостью, одышкой, потерей веса, диареей, бессонницей. Чаще всего причиной развития гипертиреоза будет аутоиммунное заболевание — болезнь Грейвса. Реже это может быть связано с образованием сверхактивных узлов в щитовидной железе или приемом некоторых лекарств.
Он проявляется беспокойством, дрожанием рук, слабостью, одышкой, потерей веса, диареей, бессонницей. Чаще всего причиной развития гипертиреоза будет аутоиммунное заболевание — болезнь Грейвса. Реже это может быть связано с образованием сверхактивных узлов в щитовидной железе или приемом некоторых лекарств.
Гипертиреоз — опасное состояние, которое в тяжелых случаях может привести к тиреотоксическому кризу, сердечной недостаточности и другим осложнениям.
Диагностика гипотиреоза
Какие анализы нужно сдавать при подозрении на гипотиреоз. Для диагностики сдают анализ крови на гормоны.
Диагностика гипотиреоза — Uptodate
Обычно сначала назначают анализ на ТТГ — тиреотропный гормон гипофиза, отвечающий за работу щитовидной железы. Если он в норме, значит, скорее всего, гипотиреоза нет.
Если с ТТГ что-то не так или есть подозрение на проблемы с работой гипофиза, также проверяют один из гормонов щитовидной железы — свободный Т4.
Сообщество 10. 08.21
08.21
Какие анализы сдать, чтобы проверить щитовидную железу?
Иногда врач может дополнительно назначить анализ на еще один гормон щитовидки — свободный Т3. Такое также бывает при центральном гипотиреозе и в некоторых других случаях.
Первичный гипотиреоз. В этом случае гормоны щитовидной железы будут снижены, а ТТГ повышен. Так происходит, потому что гипофиз пытается заставить орган работать, активно выделяя свой гормон. Щитовидная железа же не реагирует — значит, проблема в ней.
Центральный гипотиреоз. В этом случае могут быть снижены все гормоны: и самой щитовидной железы, и гипофиза. Иногда гормоны гипофиза остаются в норме или слегка повышены — неадекватно тому, насколько мало в крови гормонов щитовидки.
В таких случаях проблема лежит выше щитовидной железы. Она выделяет мало гормонов, а гипофиз на это не реагирует или реагирует плохо, не выделяет нужное количество ТТГ.
Субклинический гипотиреоз — Uptodate
Субклинический гипотиреоз. Это состояние, когда гормоны щитовидной железы в норме, а уровень ТТГ повышен. То есть у щитовидки еще есть ресурс, чтобы вырабатывать гормоны, но для этого уже нужна активная работа гипофиза.
Это состояние, когда гормоны щитовидной железы в норме, а уровень ТТГ повышен. То есть у щитовидки еще есть ресурс, чтобы вырабатывать гормоны, но для этого уже нужна активная работа гипофиза.
В этом случае никаких симптомов, как правило, не бывает — проблема видна только по анализам. Но у значительной части людей с субклиническим гипотиреозом он разовьется до манифестного — уровень гормонов щитовидной железы опустится ниже нормы. Лечение здесь зависит от возраста человека и других факторов — тактику определяет врач.
Мне доктор назначил анализ крови на ТТГ и оба гормона щитовидной железы. Стоимость таких анализов в частных лабораториях около 1300 Р.
В итоге у меня оказались снижены все гормоны — значит, проблема не в самой щитовидке. В чем точно причина, я так и не выяснил: на МРТ области гипофиза никаких отклонений не было — ни опухолей, ни повреждений.
Расстройствами щитовидной железы в поликлинике занимается эндокринолог. Но если его нет, можно попросить направление на анализы у своего терапевта. В платной клинике можно прийти с результатами анализов на прием к любому эндокринологу.
В платной клинике можно прийти с результатами анализов на прием к любому эндокринологу.
Я пошел к врачу, у которого наблюдался с другими проблемами. В первый прием у меня собрали анамнез, дали список анализов. Их я сделал в ближайшей частной лаборатории, чтобы натощак не путешествовать в другую часть города. С готовыми результатами на втором приеме получил диагноз. За каждый прием заплатил по 3500 Р.
/list/endocrinologia/
10 важных вопросов эндокринологу Юрию Потешкину
Анализы, по которым мне поставили диагнозКакие дополнительные обследования нужны при центральном гипотиреозе
Юрий Потешкин
нейроэндокринолог, председатель Научного совета сети клиник «Атлас», кандидат медицинских наук
В первую очередь нужно пересдать ТТГ и свободный Т4 в другой лаборатории. Если результат анализов подтверждается, надо сделать МРТ гипофиза с контрастированием — без контрастирования можно не увидеть опухоль. Она может быть маленькой, но расположенной именно в том месте, которое отвечает за выработку ТТГ.
Стоит упомянуть, что вторичный гипотиреоз, как правило, сочетается с состояниями, связанными с другими гормонами гипофиза, например вторичной надпочечниковой недостаточностью. Из-за этого лучше проверить все гормоны гипофиза. Минимум: лютеинизирующий гормон — ЛГ, фолликулостимулирующий гормон — ФСГ, пролактин, инсулиноподобный фактор роста 1 — ИФР 1, гормон роста — СТГ.
В большинстве случаев нарушаются все функции гипофиза, то есть нарушения должны прослеживаться не только по анализу ТТГ. Если же изменен только уровень ТТГ, а изменений в гипофизе нет, ставят диагноз «изолированный дефицит ТТГ», или «изолированный вторичный гипотиреоз». Такое бывает редко.
Лечение гипотиреоза
Гормоны щитовидной железы. Основа лечения при любом гипотиреозе — компенсация недостатка гормонов щитовидной железы.
Гипотиреоз — статья для пациентов на Uptodate
Для этого назначают препараты с действующим веществом левотироксином натрия. Например, «Эутирокс» или «L-тироксин».
Эти препараты выпускают по 50 и 100 таблеток в пачке. Стоят они до 200 Р. Их дефицита в аптеках я не заметил. Принимают раз в день утром. Моя рабочая дозировка — 150 мг в сутки. Я принимаю «L-тироксин» или «Эутирокс» — что есть в аптеке.
До начала лечения у меня было головокружение, апатия. Сейчас моя работоспособность выше. По утрам вставать сложно, но после таблетки появляется бодрость и готовность к новым объемам информации. Я стал продуктивнее и в работе, и на тренировках.
Лечение первичного гипотиреоза — Uptodate
Препарат «Эутирокс» Препарат «L-тироксин»Контроль анализов. Точную дозировку препаратов мне подобрали за три месяца, замеряя уровень гормонов щитовидной железы каждый месяц. Первое время сдавал анализы до приема таблеток утром, потом с разрешения врача — с приемом лекарства.
Лечение гипотиреоза — статья для пациентов на Uptodate
После подбора терапии уровень гормонов нужно контролировать раз в год, если не меняется самочувствие.
Передозировка «Эутироксом» или «L-тироксином» при гипотиреозе. При лечении гипотиреоза важно добиться нормального уровня гормонов, при этом не допустить развития гипертиреоза на фоне приема препаратов.
Такое может быть при неверном подборе дозы или случайной передозировке лекарствами. При подозрении на развитие гипертиреоза нужно пересдать анализы и скорректировать дозировку вместе с врачом.
/l-thyroxine/
Говорят, что L-тироксин пропал в России. Правда?
Результаты анализов при подобранной терапииКак правильно контролировать терапию при лечении гипотиреоза
Юрий Потешкин
нейроэндокринолог, председатель Научного совета сети клиник «Атлас», кандидат медицинских наук
Для правильного контроля нужно сдавать свободный Т4 утром, натощак. Препараты следует принимать после анализа. Терапия эффективна, если уровень гормона находится в верхней половине референсного диапазона.
При подборе дозы лекарства анализ можно сдавать каждые две недели. После подбора постоянной дозировки его сдают через три месяца, далее через шесть месяцев, потом раз в год. При изменении массы тела нужно обратиться к врачу для изменения дозировки, потому что доза тироксина зависит от веса.
После подбора постоянной дозировки его сдают через три месяца, далее через шесть месяцев, потом раз в год. При изменении массы тела нужно обратиться к врачу для изменения дозировки, потому что доза тироксина зависит от веса.
Препарат левотироксина натрия можно выбрать любой. Бренды потом можно менять, но это равнозначно изменению дозы, поэтому далее нужен контроль эффективности терапии — надо сдать анализы через три месяца.
Диета при гипотиреозе
Существует заблуждение, что гипотиреоз сильно влияет на вес тела, вызывая ожирение. На самом деле недостаток гормонов щитовидной железы ответственен максимум за 5% лишнего веса. После начала терапии лишний вес, вызванный гипотиреозом, уходит, так как он в основном связан с отеками.
Специальной диеты при гипотиреозе не нужно. Рекомендации остаются такими же, как и для здоровых людей: нужно придерживаться сбалансированного разнообразного рациона.
/thyroid-node/
Узел в щитовидной железе: что делать
Последствия и осложнения гипотиреоза
Если принимать препараты, уровень гормонов приходит в норму и человек с гипотиреозом не отличается от здорового.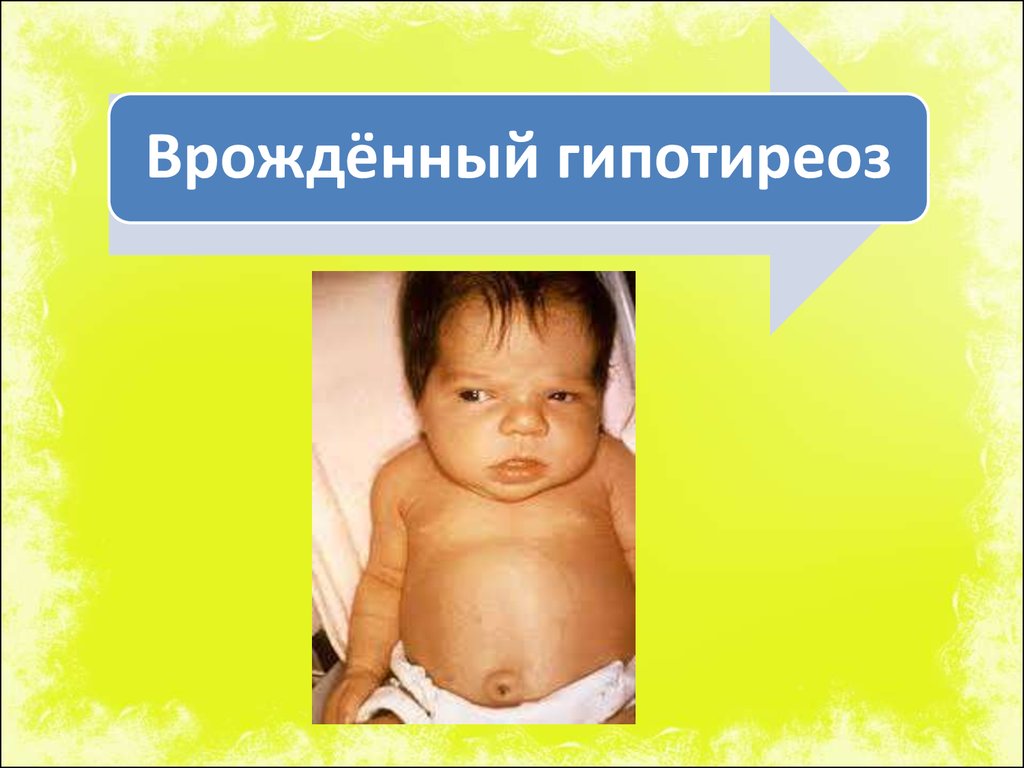
Микседематозная кома — Uptodate
Но если гипотиреоз вовремя не диагностировать, состояние может ухудшиться. Нарушается работа сердца, может развиться анемия, тяжелые отеки. Часто повышается давление, в крови может быть повышен уровень холестерина, что увеличивает риск атеросклероза. Из-за слабости дыхательной мускулатуры развивается недостаток кислорода, люди с гипотиреозом плохо переносят физические нагрузки.
Самое страшное осложнение — гипотиреоидная, или микседематозная кома. Она обычно развивается на фоне тяжелого гипотиреоза после травм, инфекций, переохлаждения и воздействия других неблагоприятных факторов.
Можно ли вылечить гипотиреоз навсегда
Лекарства от гипотиреоза не существует, у большинства людей он остается на всю жизнь. В некоторых редких случаях функция щитовидной железы может возвратиться к норме. Такое, например, случается при некоторых вирусных заболеваниях или нарушениях функции железы после беременности. Это называют транзиторным гипотиреозом.
Со временем гипотиреоз может стать более или менее тяжелым, тогда придется изменить дозировку препаратов.
Конечно, пить каждый день лекарства не слишком удобно, но при гипотиреозе это режим на всю жизнь. Если принимать таблетки каждый день в правильной дозировке, заболевание можно контролировать: симптомы исчезнут, а недостаток гормонов никак не будет сказываться на качестве жизни.
Сколько стоит лечение гипотиреоза
Мои затраты на лекарства в месяц составляют менее 80 Р. Упаковка лекарства на 100 таблеток обходится в 200 Р, хватает ее примерно на три месяца, если пить по одной в день.
Сдача анализов для оценки функции щитовидной железы раз в год — 1330 Р, прием эндокринолога — 3500 Р. Всего в год уходит около 6000 Р. Если бы я лечился по ОМС, то платить нужно было бы только за лекарство.
В год на лечение гипотиреоза уходит 5630 Р
| Прием эндокринолога | 3500 Р |
| Анализы | 1330 Р |
| Препараты, 4 упаковки в год | 800 Р |
Прием эндокринолога
3500 Р
Анализы
1330 Р
Препараты, 4 упаковки в год
800 Р
Запомнить
- Гипотиреозом называют снижение уровня гормонов щитовидной железы.
 Такое может быть по разным причинам, но чаще связано с проблемами в самой щитовидной железе.
Такое может быть по разным причинам, но чаще связано с проблемами в самой щитовидной железе. - У гипотиреоза много разных симптомов, связанных со снижением обмена веществ: запоры, сухость кожи, усталость, апатия и другие.
- Выявить гипотиреоз можно только по анализам крови на гормоны — тиреотропный гормон гипофиза и Т4 свободный.
- Для коррекции гипотиреоза придется всю жизнь принимать таблетки. Зато в этом случае состояние никак не сказывается на уровне жизни.
- Без лечения гипотиреоз может привести к серьезным осложнениям, в том числе гипотиреотоксической коме.
У вас тоже была болезнь, которая повлияла на образ жизни или отношение к ней? Поделитесь своей историей.
Рассказать
Аутоиммунный тиреоидит: симптомы, лечение | Клиника Эксперт
Когда иммунная система «ополчается» против нормальных органов, тканей организма, говорят об аутоиммунном заболевании. Одной из таких патологий является аутоиммунный тиреоидит. О нём мы побеседовали с врачом-эндокринологом «Клиника Эксперт» Ростов-на-Дону Аидой Низамовной Гюльмагомедовой.
О нём мы побеседовали с врачом-эндокринологом «Клиника Эксперт» Ростов-на-Дону Аидой Низамовной Гюльмагомедовой.
Когда иммунная система «ополчается» против нормальных органов, тканей организма, говорят об аутоиммунном заболевании. Одной из таких патологий является аутоиммунный тиреоидит. О нём мы побеседовали с врачом-эндокринологом «Клиника Эксперт» Ростов-на-Дону Аидой Низамовной Гюльмагомедовой.
— Аида Низамовна, что такое аутоиммунный тиреоидит?
— Это специфическое воспаление щитовидной железы. При этом заболевании в организме обнаруживаются антитела к железе. Приведу некоторые сведения о ней.
Сама по себе щитовидная железа невелика, но при этом представляет собой самую крупную эндокринную железу нашего организма. Она состоит из двух долей и перешейка и по форме напоминает бабочку. Правда, иногда встречается дополнительная, пирамидальная, доля. Размер каждой из долей примерно с ногтевую фалангу большого пальца человека. В среднем объём щитовидной железы у женщин не превышает 18 миллилитров, у мужчин — не более 25. Важно отметить, что нижней границы её размера на сегодняшний день не существует: она может быть совсем небольшой, но при этом исправно выполнять свои функции — в достаточном количестве вырабатывать гормоны.
Важно отметить, что нижней границы её размера на сегодняшний день не существует: она может быть совсем небольшой, но при этом исправно выполнять свои функции — в достаточном количестве вырабатывать гормоны.
Аутоиммунный тиреоидит был впервые описан японским врачом Хашимото в 1912 году, поэтому у болезни есть ещё и другое название — тиреоидит Хашимото.
При аутоиммунном тиреоидите в организме обнаруживаются антитела к щитовидной железе.
— Как часто встречается аутоиммунный тиреоидит у россиян и в мире?
— Распространённость носительства антител к щитовидной железе достигает до 26 % у женщин и 9 % у мужчин. Что, однако, не означает, что все эти люди больны аутоиммунным тиреоидитом. В Великобритании было проведено исследование, в котором приняли участие около трёх тысяч человек, и вот что выяснилось. Например, у женщин риск развития заболевания составил всего 2 %. То есть из 100 носительниц повышенного содержания антител к щитовидной железе нарушение её функции развивалось только у двух.
— Каковы причины аутоиммунного тиреоидита? Почему он возникает?
— Это достаточно сложное заболевание. По каким-то до сих пор не вполне понятным причинам наша иммунная система начинает воспринимать щитовидную железу как чужеродный орган и вырабатывает к ней антитела. Они повреждают клетки, образующие тиреоидные гормоны. В результате количество гормонов уменьшается и развивается состояние, которое называют «гипотиреоз» (простыми словами — снижение функции щитовидной железы).
Подробнее о гипотиреозе можно прочитать в нашей статье
— Каковы симптомы аутоиммунного тиреоидита?
— Их выраженность может варьировать от полного отсутствия жалоб до тяжёлых последствий, опасных для жизни пациента. При снижении функции щитовидной железы страдают практически все органы. Наиболее типичными проявлениями болезни можно считать наличие таких симптомов:
- общая слабость;
- утомляемость;
- прибавка веса;
- ощущение холода без видимых причин;
- снижение аппетита;
- отёчность;
- появление хриплости голоса;
- сухость кожи;
- повышенная ломкость и выпадение волос;
- ломкость ногтей.
Со стороны нервной системы это такие жалобы, как сонливость, ухудшение памяти, концентрации внимания, невозможность сосредоточиться, в отдельных случаях депрессия.
Что касается сердечно-сосудистой системы: может быть замедленный пульс, повышение диастолического (нижнего) артериального давления.
Желудочно-кишечный тракт: имеется склонность к хроническим запорам.
Половая система: у женщин отмечается нарушение менструального цикла, бесплодие, в отдельных случаях возможно прерывание беременности; у мужчин — нарушение эрекции.
Уровень холестерина в крови может быть повышенным.
Читайте материалы по теме:
Запоры у взрослых: ищем причины и избавляемся
Мужчины, выход есть! Как вернуть былую силу?
Анализ крови на холестерин: часто задаваемые вопросы
— Как проводится диагностика этого заболевания? Есть ли какие-то анализы, которые помогут выявить аутоиммунный тиреоидит?
— Подтвердить или опровергнуть диагноз достаточно просто. Для этого надо определить уровень тиреотропного гормона (ТТГ) — это самый важный и необходимый тест при любых нарушениях функции щитовидной железы, а также антитела к ТПО (тиреоидной пероксидазе). При нормальных показателях ТТГ можно практически полностью исключить патологию этого органа. При гипотиреозе на фоне аутоиммунного тиреоидита уровень ТТГ будет повышенным, а свободный тироксин (гормон щитовидной железы) снижен, по принципу обратной связи. Так работает у нас в организме большая часть гормонов. Что это значит? Когда количество тиреоидных гормонов в крови уменьшается, гипофиз, в определённых клетках которого образуется ТТГ, «узнаёт» об этом в первую очередь. «Уловив» снижение уровня гормонов, клетки гипофиза начинают в большем количестве вырабатывать ТТГ, чтобы «подстегнуть», простимулировать работу щитовидной железы. Поэтому, если в этот период взять кровь и измерить уровень ТТГ, он будет повышен.
Для этого надо определить уровень тиреотропного гормона (ТТГ) — это самый важный и необходимый тест при любых нарушениях функции щитовидной железы, а также антитела к ТПО (тиреоидной пероксидазе). При нормальных показателях ТТГ можно практически полностью исключить патологию этого органа. При гипотиреозе на фоне аутоиммунного тиреоидита уровень ТТГ будет повышенным, а свободный тироксин (гормон щитовидной железы) снижен, по принципу обратной связи. Так работает у нас в организме большая часть гормонов. Что это значит? Когда количество тиреоидных гормонов в крови уменьшается, гипофиз, в определённых клетках которого образуется ТТГ, «узнаёт» об этом в первую очередь. «Уловив» снижение уровня гормонов, клетки гипофиза начинают в большем количестве вырабатывать ТТГ, чтобы «подстегнуть», простимулировать работу щитовидной железы. Поэтому, если в этот период взять кровь и измерить уровень ТТГ, он будет повышен.
Анализ выглядит достаточно привычно для всех — это сдача крови из вены натощак.
— Может ли быть поставлен диагноз «аутоиммунный тиреоидит» при нормальных гормонах?
— В настоящее время этот диагноз при нормальном значении гормонов не правомочен.
— А если при этом был также сделан анализ и на антитела к щитовидной железе, и они были выявлены?
— Далеко не всегда обнаружение этих антител свидетельствует о наличии аутоиммунного тиреоидита. Само по себе их носительство не является заболеванием. Практически у 20 % здоровых людей в крови могут обнаруживаться антитела к щитовидной железе. К примеру, в зарубежной научной литературе аутоиммунный тиреоидит как самостоятельная клиническая проблема практически не рассматривается. Лечить это нужно только в случае развития гипотиреоза, то есть снижения функции щитовидной железы.
— Как проводится лечение аутоиммунного тиреоидита?
— Лечение заключается в возмещении недостатка тиреоидных гормонов в организме. Это называется заместительной терапией. Человеку надо дать то, чего ему не хватает — в данном случае недостающий тироксин (основная форма тиреоидных гормонов щитовидной железы). Пациент ежедневно должен принимать современные препараты на основе тироксина. По своей структуре они совершенно не отличаются от нашего собственного гормона, который при нормальных условиях производит щитовидная железа. Правильно подобранная дозировка этих препаратов предотвращает все возможные неблагоприятные последствия дефицита гормонов. Госпитализация при этом не требуется. Но заместительная терапия в случаях заболевания проводится пожизненно, поскольку сама по себе нормальная работа щитовидной железы восстановиться не может.
Человеку надо дать то, чего ему не хватает — в данном случае недостающий тироксин (основная форма тиреоидных гормонов щитовидной железы). Пациент ежедневно должен принимать современные препараты на основе тироксина. По своей структуре они совершенно не отличаются от нашего собственного гормона, который при нормальных условиях производит щитовидная железа. Правильно подобранная дозировка этих препаратов предотвращает все возможные неблагоприятные последствия дефицита гормонов. Госпитализация при этом не требуется. Но заместительная терапия в случаях заболевания проводится пожизненно, поскольку сама по себе нормальная работа щитовидной железы восстановиться не может.
— Насколько эффективно применение БАДов при аутоиммунном тиреоидите?
— При лечении не только этого, но и других заболеваний места БАДам нет. Любой добросовестный современный врач должен придерживаться принципов доказательной медицины. Иными словами, подход к профилактике, диагностике и лечению заболеваний щитовидной железы применяется, исходя из имеющихся доказательств эффективности и безопасности препаратов.
БАДы для лечения аутоиммунного тиреоидита применяться не могут
— Если этот недуг обнаружен у женщины репродуктивного возраста, которая планирует беременность, возникает вопрос: а можно ли забеременеть при аутоиммунном тиреоидите?
— Напомню: носительство антител — это не заболевание и, соответственно, не выступает в роли препятствия для наступления беременности. Однако если у женщины, которая хочет родить ребёнка, выявлено нарушение функции щитовидной железы, то оно может помешать наступлению беременности и вынашиванию плода. Если женщина страдает гипотиреозом, то ребёнок при рождении может иметь различные отклонения и дефекты (это и нарушение умственного развития, и проблемы роста). В том числе у ребёнка может быть и врождённый гипотиреоз. Поэтому крайне важно выявление и лечение болезни заранее.
Записаться на приём к врачу-эндокринологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует
Мифы и правда о заболеваниях щитовидной железы
Узелок завяжется, узелок развяжется. Насколько опасны узлы щитовидной железы?
Насколько опасны узлы щитовидной железы?
Если щитовидная железа «разбушевалась»: что такое гипертиреоз?
Как определить, что организму не хватает йода?
Когда УЗИ щитовидной железы — необходимость?
Для справки
Гюльмагомедова Аида Низамовна
Врач-эндокринолог, диетолог.
Член Российской Ассоциации эндокринологов, член Ассоциации эндокринологов Ростовской области.
Общий стаж работы более 10 лет.
Опыт ведения «Школы диабета 1 и 2 типа».
Опыт ведения Школы «Правильного питания и снижения веса».
Автор около 20 печатных работ в научных журналах.
Принимает по адресу: г. Ростов-на-Дону, ул. Красноармейская, 262.
Врожденный гипотиреоз: влияние прекращения лечения в возрасте 3 лет | JAMA Pediatrics
Врожденный гипотиреоз: влияние прекращения лечения в возрасте 3 лет | ДЖАМА Педиатрия | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Эл.
 адрес
LinkedIn
адрес
LinkedIn- Процитировать это
- Разрешения
Артикул
Октябрь 1985 г.
Тилль Дэви, доктор медицины, FRCP(C) ; Денис Данеман, МБ, БЧ, FRCP(C) ; Пол Г. Уолфиш, доктор медицинских наук, FACP, FRCP(C) ; и другие Роберт М. Эрлих, доктор медицины, FRCP(C)
Принадлежности авторов
Педиатрические отделения Детской больницы Торонто и Медицинский факультет Университета Торонто.
Am J Dis Чайлд. 1985;139(10):1028-1030. дои: 10.1001/archpedi.1985.02140120074031
Полный текст
Абстрактный
• Пятьдесят шесть детей с врожденным гипотиреозом, диагностированным при неонатальном скрининге, были обследованы в возрасте 3 лет и старше. Наличие или отсутствие щитовидной железы определяли радионуклидным сканированием до начала лечения в период новорожденности. Терапия тироксином была прекращена у тех детей, у которых не было анатомических дефектов или вторичного повышения уровня тиреотропина (тиреотропного гормона [ТТГ]) после его подавления тиреоидными гормонами. У шестнадцати из 17 детей развился низкий уровень тироксина и повышенный уровень ТТГ в течение трех-шести недель. Один ребенок не получал тироксин в течение девяти месяцев и был клинически и биохимически эутиреоидным. Мы пришли к выводу, что (1) сканирование щитовидной железы новорожденных полезно для определения причины гипотиреоза, (2) вторичное повышение уровня ТТГ указывает на постоянный гипотиреоз, (3) только около одной трети младенцев, состояние которых диагностировано при скрининге новорожденных, соответствует критериям для пробного прекращения терапии в возрасте 3 лет, (4) только от 1% до 2% младенцев, состояние которых диагностировано при скрининге новорожденных, имеют транзиторный гипотиреоз и (5) трехнедельный период отмены гормонов после 3-летнего возраста.
Наличие или отсутствие щитовидной железы определяли радионуклидным сканированием до начала лечения в период новорожденности. Терапия тироксином была прекращена у тех детей, у которых не было анатомических дефектов или вторичного повышения уровня тиреотропина (тиреотропного гормона [ТТГ]) после его подавления тиреоидными гормонами. У шестнадцати из 17 детей развился низкий уровень тироксина и повышенный уровень ТТГ в течение трех-шести недель. Один ребенок не получал тироксин в течение девяти месяцев и был клинически и биохимически эутиреоидным. Мы пришли к выводу, что (1) сканирование щитовидной железы новорожденных полезно для определения причины гипотиреоза, (2) вторичное повышение уровня ТТГ указывает на постоянный гипотиреоз, (3) только около одной трети младенцев, состояние которых диагностировано при скрининге новорожденных, соответствует критериям для пробного прекращения терапии в возрасте 3 лет, (4) только от 1% до 2% младенцев, состояние которых диагностировано при скрининге новорожденных, имеют транзиторный гипотиреоз и (5) трехнедельный период отмены гормонов после 3-летнего возраста. лет кажется достаточным и безопасным для подтверждения перманентного гипотиреоза.
лет кажется достаточным и безопасным для подтверждения перманентного гипотиреоза.
( AJDC 1985;139:1028-1030)
Полный текст
Добавить или изменить учреждение
- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянты
- Искусство и образы в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетентность
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разнообразие, равенство и инклюзивность
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Рекомендации
- Заболевания волос
- Модели медицинского обслуживания
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врача
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научное открытие и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургический жемчуг
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и травмы
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, лечение
Сохранить настройки
Политика конфиденциальности | Условия использования
Врожденный гипотиреоз с железой in situ встречается чаще, чем считалось ранее
Врожденный гипотиреоз (ВГ) является наиболее распространенным врожденным эндокринным заболеванием и предотвратимой причиной тяжелой умственной отсталости. L -Добавка тироксина, начатая в возрасте 2–3 недель, может предотвратить тяжелые неврологические нарушения. Таким образом, программы неонатального скрининга были введены для раннего выявления ВГ и начала терапии и до сих пор представляют собой одно из основных достижений профилактической медицины.
L -Добавка тироксина, начатая в возрасте 2–3 недель, может предотвратить тяжелые неврологические нарушения. Таким образом, программы неонатального скрининга были введены для раннего выявления ВГ и начала терапии и до сих пор представляют собой одно из основных достижений профилактической медицины.
Использование различных стратегий позволило раннее выявление большего числа случаев ВГ с зарегистрированной заболеваемостью 1:3 000–4 000 новорожденных в последние десятилетия двадцатого века (Dussault, 19).99; Ван Влит и Чернихов, 2004 г.; Роуз и др., 2006; Rastogi and LaFranchi, 2010). Удивительно, но в более поздних обсервационных исследованиях сообщается о заболеваемости, достигающей примерно 1:1500 живых новорожденных (Harris and Pass, 2007; Corbetta et al., 2009; Rastogi and LaFranchi, 2010). Эти исследования были первоначально проведены в штате Нью-Йорк и в Ломбардии (Италия) с использованием двух разных стратегий скрининга: определение Т4 или ТТГ в сухой капле крови (dbs) соответственно.
Эти эпидемиологические изменения также сопровождаются модификацией обычных признаков ВГ. Морфогенетические дефекты (атиреоз, эктопия, гемиагенез или гипоплазия) действительно считались причиной около 75% от общего числа случаев, в то время как у остальных имелась щитовидная железа in situ (GIS), связанный либо с преходящими, либо с постоянными функциональными дефектами (Dussault, 1999; Gruters et al., 2004; Van Vliet and Czernichow, 2004; Park and Chatterjee, 2005; Rose et al., 2006; Rastogi and LaFranchi , 2010; Де Феличе и Ди Лауро, 2011). Эта классификация почти полностью опровергается недавними отчетами, так как рост заболеваемости ВГ в основном связан с увеличением выявления новорожденных с гипотиреозом и ГИС, на долю которых в Ломбардии приходилось около 2/3 обследованной популяции ВГ (Corbetta et al., 2009).; Фигура 1).
Рис. 1. Классификация врожденного гипотиреоза (ВГ) в соответствии с различными пороговыми значениями dbs–ТТГ в Греции и Ломбардии . Наблюдайте распространенность дисгенетического СН, используя пороговое значение dbs-TSH 20 мЕд/л, и сдвиг в сторону более высокой распространенности дефектов ГИС в той же популяции новорожденных при снижении порогового значения dbs-TSH на уровне 10 мЕд/л.
Наблюдайте распространенность дисгенетического СН, используя пороговое значение dbs-TSH 20 мЕд/л, и сдвиг в сторону более высокой распространенности дефектов ГИС в той же популяции новорожденных при снижении порогового значения dbs-TSH на уровне 10 мЕд/л.
Возможных объяснений этих выводов действительно множество (Harris and Pass, 2007; Corbetta et al., 2009).; ЛаФранчи, 2010 г.; Растоги и ЛаФранки, 2010 г.; Таблица 1). В нашем случае более низкий порог для скрининга dbs-ТТГ (10 мЕд/л, что эквивалентно примерно 20 мЕд/л в сыворотке) привел к впечатляющей модификации эпидемиологии СН (Corbetta et al., 2009). За последние 2 года опыт с более низким пороговым значением ТТГ был воспроизведен в нескольких странах, включая Грецию и Уэльс (Korada et al., 2010; Mengreli et al., 2010), что подтвердило наличие многочисленных ложноотрицательных результатов при использовании ТТГ. порог для отзыва новорожденных 20 мЕд/л в dbs. Эти результаты являются первым подтверждением рекомендации Национальной академии клинической биохимии (NACB) использовать более низкие пороговые значения ТТГ для скрининга СН (Baloch et al. , 2003). Выполнению рекомендации NACB препятствовали в основном опасения неоправданного увеличения стоимости программ скрининга и перегрузки педиатрических справочных центров. Мы подсчитали, что снижение порогового уровня dbs-ТТГ в 19 лет99–2005 вызвало увеличение числа тестов на одного новорожденного в год на 22% (Corbetta et al., 2009). Это увеличение было единственной значимой дополнительной стоимостью, связанной с новой стратегией скрининга. Поэтому мы и другие считаем, что эти усилия могут быть оправданы, поскольку при рождении было обнаружено ранее не подозревавшееся количество новорожденных с постоянным «истинным» ВГ (Corbetta et al., 2009; Korada et al., 2010; Mengreli et al., 2010). ). Кроме того, возможность более тщательного определения статуса щитовидной железы у новорожденных с умеренным риском ВГ была, по нашему опыту, хорошо воспринята большинством родителей.
, 2003). Выполнению рекомендации NACB препятствовали в основном опасения неоправданного увеличения стоимости программ скрининга и перегрузки педиатрических справочных центров. Мы подсчитали, что снижение порогового уровня dbs-ТТГ в 19 лет99–2005 вызвало увеличение числа тестов на одного новорожденного в год на 22% (Corbetta et al., 2009). Это увеличение было единственной значимой дополнительной стоимостью, связанной с новой стратегией скрининга. Поэтому мы и другие считаем, что эти усилия могут быть оправданы, поскольку при рождении было обнаружено ранее не подозревавшееся количество новорожденных с постоянным «истинным» ВГ (Corbetta et al., 2009; Korada et al., 2010; Mengreli et al., 2010). ). Кроме того, возможность более тщательного определения статуса щитовидной железы у новорожденных с умеренным риском ВГ была, по нашему опыту, хорошо воспринята большинством родителей.
Таблица 1 . Возможные объяснения повышенной заболеваемости ВГ новорожденных .
Тем не менее, в США при скрининге СН с определением dbs-T4 сообщалось о заболеваемости, сходной с наблюдаемой в Италии и Греции (Harris and Pass, 2007). Поэтому вполне вероятно, что и другие факторы могут способствовать увеличению частоты функциональных дефектов щитовидной железы среди новорожденных. Определенно, этническая принадлежность может иметь значение, так как в США СН наиболее и наименее часто встречается у азиатов (около 1:1000) и чернокожих (1:1,9).00) соответственно (Harris, Pass, 2007; Rastogi, LaFranchi, 2010). Таким образом, изменения в этническом распределении новорожденных могут способствовать наблюдаемому росту заболеваемости ВГ в разных странах.
Дефицит йодидов является экологическим фактором, наиболее широко связанным с повышенной распространенностью СН. Анализ распространенности значений dbs-ТТГ выше 5 мЕд/л (Zimmermann et al., 2005) неожиданно показал, что один из самых богатых регионов Европы, такой как Ломбардия, по-прежнему характеризуется погранично-легким дефицитом йода во время последние 10 лет (5,4–6,3%; оптимальное обеспечение йодидом <3%; Corbetta et al. , 2009). Снижение запасов йода, возможно, связанное с различными привычками питания и образом жизни иммигрантов, также было высказано предположением, что это связано с выводами штата Нью-Йорк (Harris and Pass, 2007). Повышенная нагрузка йодидом, наблюдаемая при перинатальной дезинфекции, также может привести к более высоким значениям dbs-TSH и транзиторному СН. Однако в настоящее время при акушерских процедурах обычно избегают загрязнения йодом, и в большинстве случаев значения dbs-TSH в диапазоне 10–20 мЕд/л кажутся постоянными (Corbetta et al., 2009).; Менгрели и др., 2010).
, 2009). Снижение запасов йода, возможно, связанное с различными привычками питания и образом жизни иммигрантов, также было высказано предположением, что это связано с выводами штата Нью-Йорк (Harris and Pass, 2007). Повышенная нагрузка йодидом, наблюдаемая при перинатальной дезинфекции, также может привести к более высоким значениям dbs-TSH и транзиторному СН. Однако в настоящее время при акушерских процедурах обычно избегают загрязнения йодом, и в большинстве случаев значения dbs-TSH в диапазоне 10–20 мЕд/л кажутся постоянными (Corbetta et al., 2009).; Менгрели и др., 2010).
Другие механизмы, которые могут способствовать высокой частоте функциональных дефектов, включают химические вещества, разрушающие щитовидную железу, и преждевременные роды. Интересно, что более высокие значения неонатального ТТГ были зарегистрированы у детей, рожденных в Ломбардии от матерей, которые за 25 лет до этого подверглись воздействию диоксинов во время аварии ICMESA в Севесо в 1976 году (Baccarelli et al. , 2008), что позволяет предположить, что загрязняющие вещества могли внести свой вклад в наши выводы.
, 2008), что позволяет предположить, что загрязняющие вещества могли внести свой вклад в наши выводы.
Наши данные выявили частую связь ВГ с преждевременными родами, что представляет собой состояние с трех-пятикратным увеличением риска ВГ при ГИС (Corbetta et al., 2009).). Сообщалось, что недоношенные дети предрасположены к неаутоиммунной дисфункции щитовидной железы как вероятное следствие дефектного созревания гипоталамо-гипофизарно-щитовидной оси (Radetti et al., 2007). Следовательно, гипотиреоз должен быть включен в число частых последствий преждевременных родов и может способствовать дефектам развития у недоношенных детей (van Wasseraer et al., 1997; Stoelhorst et al., 2005; LaHood and Bryant, 2007). В силу ряда факторов, в том числе увеличения числа многоплодных беременностей, число недоношенных детей в последние годы диффузно растет, а выживаемость глубоко недоношенных детей в настоящее время становится все более частой (Stoelhorst et al., 2005).
Поскольку основным последствием нелеченной СН является дефект неврологического развития (LaFranchi, 2010; Rastogi and LaFranchi, 2010), L -тироксин с осторожностью вводили всем новорожденным с подтвержденным гипотиреозом. Показания к как можно более раннему лечению этих позитивных младенцев подчеркиваются наблюдениями нарушений психоневрологического исхода и незначительных когнитивных нарушений в популяции пациентов с ВГ по сравнению со здоровыми братьями и сестрами (Salerno et al., 1999; Rovet, 2005; Selva et al., 2005; Oerbeck et al., 2007) и нарушениями интеллектуального развития, описанными при преходящем неонатальном гипотиреозе и гипертиреотропинемии (Calaciura et al., 19).95; Азизи и др., 2001). На этом основании можно предположить, что значительное число поведенческих/неврологических расстройств (например, синдром дефицита внимания), которые в настоящее время распознаются в более позднем возрасте, могут быть связаны с пропущенными формами неонатальной СН. Поскольку в настоящее время нет доказательств, подтверждающих эту точку зрения, другие авторы считают в настоящее время необоснованными дополнительные усилия по диагностике и лечению более легких форм СН, связанных с dbs-TSH в диапазоне 10–20 мЕд/л (Krude and Blankenstein, 2011).
Показания к как можно более раннему лечению этих позитивных младенцев подчеркиваются наблюдениями нарушений психоневрологического исхода и незначительных когнитивных нарушений в популяции пациентов с ВГ по сравнению со здоровыми братьями и сестрами (Salerno et al., 1999; Rovet, 2005; Selva et al., 2005; Oerbeck et al., 2007) и нарушениями интеллектуального развития, описанными при преходящем неонатальном гипотиреозе и гипертиреотропинемии (Calaciura et al., 19).95; Азизи и др., 2001). На этом основании можно предположить, что значительное число поведенческих/неврологических расстройств (например, синдром дефицита внимания), которые в настоящее время распознаются в более позднем возрасте, могут быть связаны с пропущенными формами неонатальной СН. Поскольку в настоящее время нет доказательств, подтверждающих эту точку зрения, другие авторы считают в настоящее время необоснованными дополнительные усилия по диагностике и лечению более легких форм СН, связанных с dbs-TSH в диапазоне 10–20 мЕд/л (Krude and Blankenstein, 2011).
В заключение, использование низкого порогового значения dbs-TSH для неонатального скрининга связано с увеличением заболеваемости СН почти в два раза, чем считалось ранее. В основном это связано с выявлением у новорожденных гипотиреоза с ГИС, в дальнейшем переходящей в постоянную легкую дисфункцию щитовидной железы. Однако другие факторы (этнические изменения в скрининговом населении, различия в обеспеченности йодидом, EDC, многоплодная беременность и преждевременные роды) способствуют такому увеличению заболеваемости ВГ в последние годы. Действительно, преждевременные роды представляют собой состояние высокого риска для этого типа ВГ. В отличие от того, что известно в настоящее время, врожденные функциональные дефекты заметно преобладают над дисгенетическими формами в самой последней популяции ВГ. Необходимы дальнейшие исследования для определения надлежащей стратегии лечения и последующего наблюдения для большой группы детей с ВГ, у которых в более позднем возрасте развивается легкая дисфункция щитовидной железы.
Азизи Ф., Афхами М., Саршар А. и Нафарабади М. (2001). Влияние транзиторной неонатальной гипертиреотропинемии на интеллектуальный фактор и психомоторную деятельность. Междунар. Дж. Витам. Нутр. Рез. 71, 70–73.
Опубликован Аннотация | Опубликован полный текст | CrossRef Full Text
Баккарелли, А., Джакомини, С. М., Корбетта, К., Ланди, М. Т., Бонзини, М., Консонни, Д., Грилло, П., Паттерсон, Д. Г., Песатори, А. С., и Бертацци, П. А. (2008). Неонатальная функция щитовидной железы в Севесо через 25 лет после воздействия диоксина на мать. ПЛОС Мед. 5, е161. doi: 10.1371/journal.pmed.0050161
Pubmed Abstract | Опубликован полный текст | CrossRef Full Text
Baloch, Z., Carayon, P., Conte-Devolx, B., Demers, L.M., Feldt-Rasmussen, U., Henry, JF, LiVolsi, V.A., Niccoli-Sire, P., John, Р., Руф Дж., Смит П.П., Спенсер К.А. и Стокигт Дж.Р. (2003). Руководство по лабораторной медицине. Лабораторная поддержка диагностики и мониторинга заболеваний щитовидной железы. Щитовидная железа 13, 3–126.
Щитовидная железа 13, 3–126.
Опубликовано Резюме | Опубликован полный текст | CrossRef Full Text
Calaciura, F., Mendorla, G., Distefano, M., Castorina, S., Fazio, T., Motta, R.M., Sava, L., Delange, F. и Vigneri, R. ( 1995). Измерение IQ в детстве у детей с транзиторным врожденным гипотиреозом. клин. Эндокринол. (Оксф.) 43, 473–477.
Опубликован Аннотация | Опубликован полный текст | CrossRef Полный текст
Корбетта, К., Вебер, Г., Кортиновис, Ф., Калебиро, Д., Пассони, А., Вигоне, М.С., Бек-Пеккос, П., Кьюмелло, Г., и Персани, Л. (2009 г.). 7-летний опыт работы с низким пороговым уровнем ТТГ в крови для неонатального скрининга выявил неожиданную частоту врожденного гипотиреоза (ВГ). клин. Эндокринол. 71, 739–745.
Полный текст CrossRef
Де Феличе, М., и Ди Лауро, Р. (2011). Миниобзор: внутренние и внешние факторы развития щитовидной железы: обновление. Эндокринология 152, 2948–2956.
Опубликован Аннотация | Опубликован полный текст | CrossRef Полный текст
Dussault, JH (1999). Неподтвержденная история скрининга на врожденный гипотиреоз. Дж. Клин. Эндокринол. Метаб . 84, 4332–4334.
Неподтвержденная история скрининга на врожденный гипотиреоз. Дж. Клин. Эндокринол. Метаб . 84, 4332–4334.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Грутерс, А., Круде, Х., и Биберманн, Х. (2004). Молекулярно-генетические дефекты при врожденном гипотиреозе. евро. Дж. Эндокринол. 151, U39–U44.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Харрис, К.Б., и Пасс, К.А. (2007). Рост врожденного гипотиреоза в штате Нью-Йорк и в США. Мол. Жене. Метаб. 91, 268–277.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Корада С. М., Пирс М., Уорд Платт М. П., Авис Э., Тернер С., Уастелл Х. и Читам Т. (2010). Трудности выбора соответствующего порога скрининга неонатального тиреотропного гормона (ТТГ). Арх. Дис. Ребенок. 95, 169–173.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Круде, Х., и Бланкенштейн, О. (2011). Лечение пациентов, а не количество: польза и бремя снижения пороговых значений скрининга новорожденных на ТТГ. Арх. Дис. Ребенок. 96, 121–122.
(2011). Лечение пациентов, а не количество: польза и бремя снижения пороговых значений скрининга новорожденных на ТТГ. Арх. Дис. Ребенок. 96, 121–122.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
LaFranchi, SH (2010). Стратегии скрининга новорожденных на врожденный гипотиреоз: обновление. Дж. Наследовать. Метаб. Дис. 33(Прил. 2), С225–С233.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
ЛаХуд, А., и Брайант, К.А. (2007). Амбулаторное ведение недоношенного ребенка. утра. фам. Врач 76, 1159–1164.
Опубликовано Резюме | Pubmed Full Text
Менгрели, К., Канака-Гантенбейн, К., Гиргинудис, П., Магиаку, М. А., Кристакопулу, И., Джаннулия-Карантана, А., Хрусос, Г. П., и Даку-Вутетакис, К. ( 2010). Скрининг на врожденный гипотиреоз: значение порогового значения ложноотрицательных результатов. Дж. Клин. Эндокринол. Метаб. 95, 4283–4290.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Эрбек, Б. , Рейнванг, И., Сундет, К., и Хейердал, С. (2007). Молодые люди с тяжелым врожденным гипотиреозом: потенциалы, связанные с когнитивными событиями (ERP), и значение раннего начала лечения тироксином. Скан. Дж. Психол. 48, 61–67.
, Рейнванг, И., Сундет, К., и Хейердал, С. (2007). Молодые люди с тяжелым врожденным гипотиреозом: потенциалы, связанные с когнитивными событиями (ERP), и значение раннего начала лечения тироксином. Скан. Дж. Психол. 48, 61–67.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Парк, С.М., и Чаттерджи, В.К. (2005). Генетика врожденного гипотиреоза. J. Med. Жене. 42, 379–389.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Радетти Г., Фанолла А., Паппалардо Л. и Готтарди Э. (2007). Недоношенность может быть фактором риска дисфункции щитовидной железы в детском возрасте. Дж. Клин. Эндокринол. Метаб. 92, 155–159.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Растоги, М.В., и ЛаФранчи, С.Х. (2010). Врожденный гипотиреоз. Сирота. Дж. Редкий Дис. 5, 17.
Опубликовано Аннотация | Опубликован полный текст | Полный текст CrossRef
Роуз, С. Р., Браун, Р.С., Фоли, Т., Капловиц, П.Б., Кайе, К.И., Сундарараджан, С., и Варма, С.К. (2006). Обновление скрининга новорожденных и терапии врожденного гипотиреоза. Педиатрия 117, 2290–2303.
Р., Браун, Р.С., Фоли, Т., Капловиц, П.Б., Кайе, К.И., Сундарараджан, С., и Варма, С.К. (2006). Обновление скрининга новорожденных и терапии врожденного гипотиреоза. Педиатрия 117, 2290–2303.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Rovet, JF (2005). Дети с врожденным гипотиреозом и их братья и сестры: действительно ли они отличаются? Педиатрия 115, e52–e57.
Опубликован Аннотация | Полный текст в публикации
Салерно, М., Милитерни, Р., Ди Майо, С., Браваччо, К., Гаспарини, Н., и Теноре, А. (1999). Интеллектуальный исход в 12 лет при врожденном гипотиреозе. евро. Дж. Эндокринол. 141, 105–110.
Опубликовано Резюме | Опубликован полный текст | Полный текст CrossRef
Сельва, К. А., Харпер, А., Даунс, А., Бласко, П. А., и Лафранчи, С. Х. (2005). Исходы развития нервной системы при врожденном гипотиреозе: сравнение начальной дозы Т4 и времени достижения целевых уровней Т4 и ТТГ. Ж. Педиатр. 147, 775–780.
Педиатр. 147, 775–780.
Опубликован Аннотация | Опубликован полный текст | CrossRef Full Text
Stoelhorst, G.M., Rijken, M., Martens, S.E., Brand, R., den Ouden, A.L., Wit, J.M., Veen, S., и от имени Лейденского проекта по недоношенности ( 2005). Изменения в неонатологии: сравнение двух когорт глубоко недоношенных детей (гестационный возраст <32 недель): проект «Недоношенные и маловесные дети для гестационного возраста» 1983 и Лейденский последующий проект по недоношенности, 1996–1997 гг. Педиатрия 115, 396–405.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
Ван Влит, Г., и Чернихов, П. (2004). Скрининг неонатальных эндокринопатий: обоснование, методы и результаты. Семин. Неонатол. 9, 75–85.
Опубликован Аннотация | Опубликован полный текст | Полный текст CrossRef
van Wassenaer, A.G., Kok, J.H., Dekker, F.W., and deVijlder, JJ (1997). Функция щитовидной железы у глубоко недоношенных детей: влияние гестационного возраста и заболевания.
