Содержание
Высокая температура у ребенка: 39,6 °С
Среднее время прочтения: 6 минут
Дата публикации: 23 августа 2022
Содержание:
- Почему у ребенка температура 39,6°С?
- Опасна ли температура 39,6°C для ребенка?
- Как правильно сбивать температуру 39,6°C у ребенка?
- Профилактика гриппа и ОРВИ у ребенка
Каждый родитель хочет, чтобы его ребенок был здоровым, не болел и рос счастливым. Поэтому совершенно понятно беспокойство мам и пап, если градусник показывает, что у ребенка температура 39,6°C. И, хотя отношение к лихорадке у родителей традиционно негативное, врачи относятся к ней иначе. Эжен Дюбуа, знаменитый американский терапевт, говорил так: «Лихорадка является только симптомом, и мы не уверены в том, что она враг. Возможно, она друг»1,2. И действительно, высокая температура тела становится помощником в борьбе с инфекцией.
Как же понять, когда пора сбивать температуру 39,6°C у ребенка? Что можно и что нельзя делать при простуде у детей? Ответим на эти вопросы в статье.
Почему у ребенка температура 39,6°С?
Иммунная система чутко реагирует на вторжение чужеродных веществ: в ответ на проникновение возбудителей инфекции защитные клетки организма выделяют особые «несущие жар» белки — пирогены1. Пирогены действуют на центр терморегуляции в гипоталамусе, перестраивая его работу так, что нормальная температура ощущается им как пониженная4. Гипоталамус увеличивает теплопродукцию и сокращает потери тепла через кожу, сужая сосуды5. Пока температура тела растет, чтобы соответствовать новой установочной точке, ребенок чувствует холод и дрожит4. Поэтому в народе говорят: «Он простыл».
Простуда в медицине имеет свое название — острое респираторное заболевание (ОРЗ). ОРЗ могут вызвать разные возбудители, но самые частые «виновники» — вирусы. Если простуду у ребенка запустили вирусы, врачи говорят об ОРВИ — острой респираторной вирусной инфекции6.
ОРЗ могут вызвать разные возбудители, но самые частые «виновники» — вирусы. Если простуду у ребенка запустили вирусы, врачи говорят об ОРВИ — острой респираторной вирусной инфекции6.
Не все вирусные инфекции у ребенка протекают с температурой 39,6°C. Такая выраженная лихорадка типична для гриппа и инфекций, вызванных аденовирусами, энтеровирусами и ротавирусами7,8,9.
Грипп
Про грипп часто говорят, имея в виду насморк. В действительности «настоящий» сильный насморк (чихание и выделения из носа) при гриппе бывает редко. Истинные «черты» гриппозной инфекции — это заложенность носа, головная боль, сухой кашель, озноб и высокая температура у ребенка, например 39,6°C
Вероятность, что малыш заразился вирусами гриппа, высока с ноября по март11.
Без лечения грипп длится 7 дней, с лечением — неделю?
Наверняка и вы слышали это утверждение от своих знакомых. Частично оно правдиво, поскольку лихорадка при гриппозной инфекции обычно длится 5-7 дней7,12. Но иммунитет может справляться с вирусами гриппа быстрее, если вы уделяете должное внимание укреплению защитных сил организма12.
Частично оно правдиво, поскольку лихорадка при гриппозной инфекции обычно длится 5-7 дней7,12. Но иммунитет может справляться с вирусами гриппа быстрее, если вы уделяете должное внимание укреплению защитных сил организма12.
Аденовирусы
Если малыш чихает, жалуется на заложенность носа, боль в горле и глазах, можно заподозрить аденовирусную инфекцию11. Аденовирусы — «зимне-весенние» возбудители ОРВИ 11. Они предпочитают вызывать воспаление полости носа, глотки, небных миндалин и слизистой оболочки глаз. У совсем маленьких детей аденовирусы становятся причиной диареи10. В отличие от гриппа, при аденовирусной инфекции температура 39,6°C у ребенка может регистрироваться лишь на 2-3 сутки10.
Ротавирусы
Ротавирусы не боятся морозов. Как только температура воздуха опускается до 5°C, возникают единичные случаи ротавирусной инфекции. Их становится еще больше, если на улице ниже нуля9.
Можно предположить заражение ротавирусом, если у ребенка9:
- температура 39,6°C или выше;
- рвота;
- боль в животе;
- сильный понос.
Выздоровление обычно наступает через 5-12 дней. Но до 20 дня болезни многие дети еще заразны
Ребенок старше 5 лет может не иметь явных симптомов заболевания, даже если он контактировал с носителем ротавируса. Но при этом он сам выделяет ротавирусы в окружающую среду и может заразить остальных членов семьи, в том числе младших детей9.
Энтеровирусы
Энтеровирусы часто вызывают температуру 39,6°C у ребенка летом и осенью. Энтеровирусная инфекция может проявляться герпангиной — болью в горле из-за появления мелких болезненных пузырьков на миндалинах и глотке. В других случаях у ребенка развивается лихорадка и появляется схваткообразная боль в области желудка. Нередко жар исчезает через несколько дней, а боль в животе сохраняется еще примерно неделю 8.
В других случаях у ребенка развивается лихорадка и появляется схваткообразная боль в области желудка. Нередко жар исчезает через несколько дней, а боль в животе сохраняется еще примерно неделю 8.
Наверх к содержанию
Опасна ли температура 39,6°C для ребенка?
Врачи не спешат сбивать температуру по одной простой причине — лихорадка помогает организму бороться с инфекцией. При инфекционном заболевании максимальные значения градусника устанавливаются в пределах 39,5-40°C — это не считается опасным для здоровья детей старше 2-3 месяцев13.
Педиатры рекомендуют ориентироваться не столько на показания градусника, сколько на форму лихорадки. Когда кожа ребенка румяная и теплая на ощупь, а сам он хорошо переносит жар, говорят о «розовой» форме. Она указывает на благоприятное течение болезни. Но если кожа становится бледной, сухой и холодной, появляется озноб — это «бледная» форма лихорадки. Она требует безотлагательной помощи педиатра13.
Как правильно сбивать температуру 39,6°C у ребенка?
В острый период простуды дети должны находиться на постельном режиме. Обильное питье помогает избежать обезвоживания, которое всегда сопутствует лихорадке
Чтобы сбить температуру 39,6°C у ребенка, нужно усилить теплоотдачу и уменьшить теплопродукцию. При «розовой лихорадке» для улучшения теплоотдачи ребенка необходимо раздеть. Обтирание тела способствует отдаче тепла, но проводить его следует водой комнатной температуры — холодная вода лишь усилит спазм кожных сосудов13.
Уменьшения теплопродукции достигают применением жаропонижающих препаратов. Врач может назначить лекарство в форме сиропа, таблеток или ректальных свечей. Жаропонижающие используют, чтобы уменьшить дискомфорт, сопутствующий лихорадке. Для улучшения самочувствия малыша достаточно сбить температуру на 1–1,5°С13.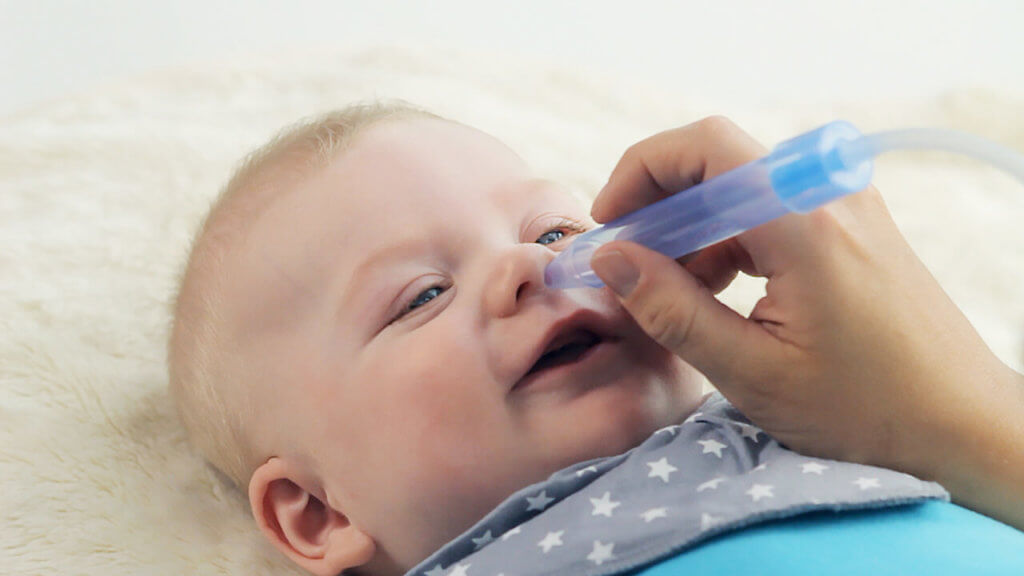
При развитии «бледной» лихорадки со спазмом кожных сосудов необходимо срочно вызвать врача, до его прихода дать ребенку жаропонижающий препарат и энергично растирать его кожу до покраснения13.
Профилактика гриппа и ОРВИ у ребенка
Как избежать простуды? Ответ прост – нужно укреплять иммунную систему. Обеспечьте малышу высококалорийное здоровое питание, обучите закаливанию, следите за режимом дня и поощряйте регулярные занятия физкультурой14. Однако часто этих мер бывает недостаточно, поэтому верным решением в этой ситуации будет прием иммуномодулирующих препаратов.
Анаферон® детский в форме таблеток для рассасывания рекомендован для профилактики гриппа и острых респираторных вирусных инфекций у детей в возрасте от 1 месяца до 18 лет. Препарат стимулирует разные звенья иммунной системы: повышает продукцию антител (включая секреторный IgA), активизирует функции иммунных клеток, повышает их функциональный резерв и нормализует их соотношение.
Наверх к содержанию
Список литературы:
- Захарова И.Н., Заплатников А.Л., Творогова Т.М., Мачнева Е.Б. Педиатру — о лихорадочных состояниях у детей: что нужно знать и уметь. Медицинский совет. 2016; 1; 140-147.
- Юджин Флойд Дюбуа URL: https://www.whonamedit.com/doctor.cfm/305.html (дата обращения: 09.08.2022, режим доступа – свободный).
- Юлиш Е.И., Талалаенко А. Лихорадки у детей: тактика педиатра. Здоровье ребенка. 2014; 1(52): 88-94.
- Таточенко В.К. Ребенок с лихорадкой. Лечащий врач. 2005; 1: 16-20.
- Довнар-Запольская О.Н. Синдром лихорадки у детей.
 Mинск: БГМУ, 2020. 42с.
Mинск: БГМУ, 2020. 42с. - Григорьев К.И. Острые респираторные заболевания у детей. Медицинская сестра. 2009; 3: 17-23.
- Проект клинических рекомендаций. ОРВИ у детей. 35с. URL: https://www.pediatr-russia.ru/information/klin-rek/proekty-klinicheskikh-rekomendatsiy/ОРВИ%20дети%2… (дата обращения: 09.08.2022, режим доступа — свободный).
- Алачева З.А., Рыбалка О.Б., Куличенко Т.В. Всем спасаться от Коксаки?! или у страха глаза велики. Вопросы современной педиатрии. 2017; 16 (4): 286-290.
- Манкевич Р.Н., Галькевич Н.В., Матуш Л.И. Вирусные диареи у детей. Минск: БГМУ, 2021. 31с.
- Решетник Л.А., Спасова Ю.С. Острые респираторные инфекции у детей. Иркутск: ИГМУ, 2017. 26с.
- Ларина В. Н. Поликлиническая терапия. М.: ГЭОТАР-Медиа, 2022. 648с.
- 12 мифов и фактов о гриппе. URL: https://www.rospotrebnadzor.ru/about/info/news/news_details.php?ELEMENT_ID=19621 (дата обращения: 09.08.2022, режим доступа – свободный).

- Баранов А.А., Таточенко В.К., Бакрадзе М.Д. Лихорадящий ребенок. Протоколы диагностики и лечения. 2015. 288с.
- О профилактике гриппа и ОРВИ. https://www.rospotrebnadzor.ru/about/info/news/news_details.php?ELEMENT_ID=11125 (дата обращения: 09.08.2022, режим доступа — свободный).
- Государственный реестр лекарственных средств: Инструкция по медицинскому применению лекарственного препарата Анаферон детский (таблетки для рассасывания). URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t= (дата обращения: 09.08.2022, режим доступа – свободный).
Родителям – доступно об иммунитете и вакцинации – Краевой клинический кожно-венерологический диспансер
Инфекции – войны человека с микробами.
Насморк, кашель, боль в горле, плохое самочувствие… Эти симптомы известны каждому. Нет на Земле человека, который бы никогда в жизни не болел. Мы появляемся на свет из стерильной среды, и с самого момента рождения нас непрерывно атакуют миллиарды микроорганизмов (бактерий, вирусов). Со многими из них мы научились мирно уживаться. Но есть и такие, которые, попадая в наш организм, разрушают его, вызывая инфекционные болезни.
Со многими из них мы научились мирно уживаться. Но есть и такие, которые, попадая в наш организм, разрушают его, вызывая инфекционные болезни.
Календарь вакцинации
Разные инфекции по-разному распространены в разных странах. В каждом государстве принято защищать население от наиболее распространенных инфекций, и для этого практически во всех странах мира существует обязательная вакцинация. Какие прививки в каком порядке делать – на эти вопросы отвечают Национальные календари вакцинации. В России последняя редакция государственного Национального календаря действует с 1 апреля 2014 года. На сегодня обязательны прививки от: туберкулеза, гепатита В, дифтерии, столбняка, коклюша, полиомиелита, кори, краснухи, паротита, гемофильной инфекции, пневмококковой инфекции, гриппа. Вакцинация от некоторых других инфекций (например, ветряной оспы, гепатита А, клещевого энцефалита, ротавирусной инфекции, менингококковой инфекции и других) – обязательна для групп риска и при угрозе эпидемии, а также по желанию.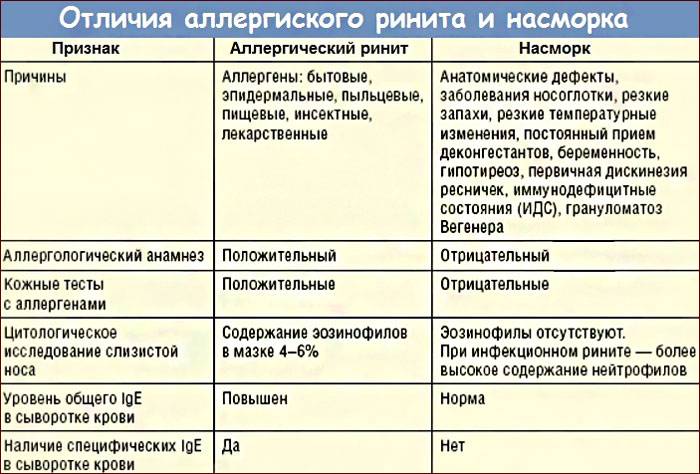
Реакции на прививку
Каждый ребенок – особенный. И у каждого – свой собственный способ бороться с болезнями. У кого-то при каждой банальной простуде всегда высокая температура, а у другого – любая ОРВИ вызывает приступ удушья. А кто-то, например, может вообще не замечать никаких болезней, спокойно перенося их на ногах. А иногда организм преподносит сюрпризы в виде непредсказуемых аллергий, которые могут возникнуть и у совершенно здорового человека. Так и реакция на прививку – индивидуальна, и предсказать ее невозможно.
В большинстве случаев реакция ограничивается небольшим нарушением cамочувствия, или же обходится без этого.
Осмотр врача перед прививкой
Перед проведением прививки необходимо:
Во-первых, разобраться, какую прививку делать. Сведения о прививках с рождения вносятся в несколько медицинских документов (прививочная карта, амбулаторная карта, прививочный сертификат). Задача врача – разобраться с этими сведениями. Для этого мы просим приносить на прием перед прививкой все официальные медицинские документы.
Для этого мы просим приносить на прием перед прививкой все официальные медицинские документы.
Во-вторых, убедиться, что ребенок здоров. Врач осматривает ребенка, изучает его анамнез, результаты анализов, измеряет температуру тела. Если будут найдены противопоказания к вакцинации — прививку можно отложить на некоторое время (это называется медицинский отвод).
В-третьих, врач объясняет родителям, как себя вести после прививки, на какие симптомы обращать внимание, как можно помочь ребенку при нарушении cамочувствия и когда обращаться за срочной помощью.
В-четвертых, родители в обязательном порядке заполняют добровольное информированное согласие на проведение прививки.
Наши советы помогут разобраться в порядке действий после прививки:
В первые 30 минут после прививки
Не забудьте и не стесняйтесь задать ваши вопросы врачу. Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во-вторых – позволит быстро оказать помощь в случае возникновения непредсказуемых немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным
сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
Если у ребенка поднялась температура выше 38,5 С вызовите врача.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины возникают в первые сутки-двое после прививки.
Ни в коем случае не пользуйтесь аспирином! Его применение у детей младшего возраста чревато тяжелыми осложнениями. Анальгин – препарат, который детям может вводиться только под контролем врача или бригад скорой медицинской помощи.
Первые два дня после прививки (все вакцины)
Не вводите новых продуктов в рацион ребенка (и в свой рацион, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
Принимайте те препараты для профилактики аллергии, которые назначил врач.
Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5 С (в подмышечной впадине). Если температура остается повышенной, продолжайте принимать жаропонижающие согласно инструкции к препаратам.
У части детей на фоне повышения температуры возможно появление так называемых фебрильных судорог. В этом случае необходимо, чтобы ребенка осмотрел врач.
С ребенком можно гулять (по самочувствию), можно купать его под душем.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела (ничем не заклеивайте место пробы).
При появлении сильных реакций в месте укола (припухлость, уплотнение, Покраснение нужно использовать только рекомендованные врачом мази.
После прививки – не всегда означает «вследствие прививки»
Если возникла какая-либо нежелательная реакция после 48 часов после прививки инактивированной вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
В любом случае, сохраняющаяся дольше 3 дней после прививки температурная реакция требует осмотра ребенка врачом.
Через 5-12 дней после прививки (живые вакцины)
В случае прививки живыми вакцинами побочные реакции обычно возникают на 5-12 сутки после прививки.
Коревая вакцина иногда вызывает температурную реакцию, насморк, боль в горле, подкашливание, конъюнктивит, иногда небольшую сыпь, похожую на коревую. Все эти симптомы проходят за 2-3 дня, сами по себе.
Все эти симптомы проходят за 2-3 дня, сами по себе.
Краснушная вакцина нередко сопровождается кратковременной сыпью, похожей на саму краснуху. Лечения такая сыпь не требует, она не опасна и проходит сама за 1-2 суток, без следа.
Паротитная вакцина также иногда дает температурные реакции и небольшое увеличение околоушных слюнных желез.
В случае вакцинации живой полиомиелитной вакциной побочных реакций практически не бывает, но после прививки необходимо соблюдать правила личной гигиены (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и изоляция привитого ребенка в семье от больных иммунодефицитом).
Если после прочтения данной статьи у Вас остались какие-либо вопросы по вакцинации, обратитесь к лечащему врачу.
Лихорадка | Бульвар Педиатрия | Encino California
Нормальная внутренняя температура тела (та, которую наиболее точно измеряют ректально) составляет 98,6 °F, но на нормальную температуру тела могут влиять различные факторы (включая возраст и общее состояние здоровья). Часто бывает, что утром температура немного ниже, а ближе к вечеру поднимается. Интенсивные упражнения также часто немного повышают внутреннюю температуру тела. Но когда внутренняя температура тела превышает 100,4 ° F, возникает лихорадка. Однако более низкие значения могут указывать на лихорадку, в зависимости от ребенка.
Часто бывает, что утром температура немного ниже, а ближе к вечеру поднимается. Интенсивные упражнения также часто немного повышают внутреннюю температуру тела. Но когда внутренняя температура тела превышает 100,4 ° F, возникает лихорадка. Однако более низкие значения могут указывать на лихорадку, в зависимости от ребенка.
Когда у вашего ребенка возникает лихорадка в ответ на болезнь, ее появление на самом деле полезно, так как именно в этот период происходит увеличение количества лейкоцитов, антител и других агентов (например, цитокинов), которые борются с инфекции и вызывают повышение внутренней температуры тела. Поэтому, пожалуйста, имейте в виду, что когда возникает лихорадка, это способ вашего ребенка избавить организм от болезни или инфекции, с которой он столкнулся, что, опять же, хорошо. Следовательно, не всегда необходимо лечить лихорадку, если ваш ребенок игривый и в хорошем настроении, но, пожалуйста, читайте дальше, чтобы узнать больше о том, что именно делать, поскольку это связано с возрастом вашего ребенка и фактической температурой.
Что касается наилучшего способа измерения температуры у вашего ребенка, мы хотели бы поделиться с вами пятью различными методами:
- Ректально: до 3-месячного возраста это самый точный способ измерения температуры вашего ребенка. . Кроме того, это то, что вы увидите, как делают наши сотрудники, когда младшие дети посещают больные.
- Перорально: лучше всего использовать не ранее 4-5 лет.
- Ухо: Часто используется для наших старших младенцев и детей. Она имеет тенденцию быть немного ниже, чем ректальная температура, но может дать нам хорошее представление о том, как обстоят дела.
- Подмышечный: Нормальный метод для детей старше 3 месяцев, однако он не такой точный, как ректальное измерение.
- Височные: Измерение поперек лба; то, что мы используем в нашем офисе, пока младенцы старше 3-месячного возраста.
Что делать и чего ожидать, если у вашего ребенка повышена температура, давайте разобьем ее по возрастным группам:
- Возраст 0–4 недели: если ректально температура выше 100,4 °F, требуется немедленная оценка.
 , будь то в наш офис или в нерабочее время, в отделение неотложной помощи или отделение неотложной помощи. В конечном счете, ожидайте госпитализации для оценки крови, мочи и спинномозговой жидкости (ликвор — полученный с помощью люмбальной пункции для выявления менингита).
, будь то в наш офис или в нерабочее время, в отделение неотложной помощи или отделение неотложной помощи. В конечном счете, ожидайте госпитализации для оценки крови, мочи и спинномозговой жидкости (ликвор — полученный с помощью люмбальной пункции для выявления менингита). - Возраст от 4 недель до 3 месяцев: при температуре выше 100,4 °F опять же требуется немедленная оценка, но дальнейшее лечение зависит от оценки и любых проведенных диагностических тестов.
- Возраст от 3 до 6 месяцев: Немедленно оцените любую лихорадку выше 102 °F, любую лихорадку, продолжающуюся более трех дней или раньше, если ваш ребенок беспокоен/раздражителен, лихорадку, появляющуюся в конце болезни, или любую сыпь, отмечается до начала лихорадки.
- От 6 месяцев до 2 лет: приходите на осмотр, если температура выше 104 °F, если лихорадка длится более трех дней, если лихорадка следует за болезнью или когда не отмечается вирусных симптомов (т. е. нет насморка, без кашля, рвоты и диареи).

Помните, что у детей старшего возраста (даже в возрасте 1–2 лет) лихорадку лечить не обязательно. Если ваш ребенок в хорошем настроении, игривый и поддерживает хорошую гидратацию (пьет много жидкости и много мочится), лечение лихорадки не является абсолютно необходимым. Но если у вашего ребенка жар (независимо от числа) и он просто плохо себя чувствует, можно предпринять необходимые шаги для снижения лихорадки с целью приблизить температуру к диапазону 100-101 °F.
Некоторые немедикаментозные меры по снижению температуры включают снятие лишней одежды, прохладные компрессы на лоб, подмышки и/или область паха, а также теплые ванны. Что касается лекарств (также известных как жаропонижающие), к ним относятся ацетаминофен (тайленол) и ибупрофен (адвил/мотрин). Некоторые моменты, о которых следует помнить, включают: Тайленол можно давать каждые четыре часа, но не более пяти доз в течение 24 часов (и никогда не давать детям младше 3 месяцев, если только один из нас не дал указаний). Advil/Motrin можно давать каждые шесть часов (но никогда детям младше 6 месяцев и чаще ближе к одному году). Мы также предпочитаем, чтобы вы не меняли местами два лекарства, но если одно кажется неэффективным, можно использовать другое.
Advil/Motrin можно давать каждые шесть часов (но никогда детям младше 6 месяцев и чаще ближе к одному году). Мы также предпочитаем, чтобы вы не меняли местами два лекарства, но если одно кажется неэффективным, можно использовать другое.
И никогда не используйте аспирин для контроля температуры у детей. Во-вторых, из-за его связи с синдромом Рея, который является состоянием, которое может повлиять на детей с вирусной инфекцией, аспирин может привести к печеночной недостаточности и даже к смерти.
Простуда | Служба здравоохранения Альберты
- Дом
- Информация для
- Родители
- HEAL — Санитарное просвещение и обучение
- Простуда
Простуда
Распечатать / скачать Раздаточный материал: Английский | французский | арабский | Панджаби
Ключевые моменты- Простуда вызывается многими различными вирусами и часто встречается у детей
- Простуда вызывает насморк, чихание, кашель и лихорадку
- Простуда проходит сама по себе – обеспечьте комфорт и гидратацию вашего ребенка
- Если у вашего ребенка высокая температура в течение 5 дней или ему не становится лучше, возможно, у него бактериальное осложнение, и ему следует обратиться к врачу
«Простуда» — это вирусная инфекция носа и горла. Это также известно как инфекция верхних дыхательных путей. Существует более 200 различных вирусов, вызывающих простуду. Для детей нормально иметь в среднем от 6 до 8 простуд в год. Более частое простудное заболевание не является признаком слабого иммунитета. Дети развивают свою иммунную систему, подвергаясь воздействию многих вирусов на протяжении многих лет. Чем старше становятся дети, тем реже они болеют.
Это также известно как инфекция верхних дыхательных путей. Существует более 200 различных вирусов, вызывающих простуду. Для детей нормально иметь в среднем от 6 до 8 простуд в год. Более частое простудное заболевание не является признаком слабого иммунитета. Дети развивают свою иммунную систему, подвергаясь воздействию многих вирусов на протяжении многих лет. Чем старше становятся дети, тем реже они болеют.
Под «гриппом» понимается специфическая вирусная инфекция, вызываемая вирусом гриппа. Этот вирус может сильно заболеть у людей, особенно у маленьких детей и пожилых людей. У больных гриппом больше затруднений дыхания и высокая температура.
СимптомыУ детей с простудой обычно наблюдаются:
- Заложенность носа, насморк
- Чихание
- Кашель
- Лихорадка
- Боль в горле
- Снижение аппетита
Симптомы простуды обычно длятся от 3 до 7 дней. Часто такие симптомы, как кашель или насморк, могут сохраняться до двух-трех недель.
Лихорадка обычно возникает в первые несколько дней болезни ребенка. Лихорадка от простуды должна пройти в течение 3-5 дней.
Есть ли осложнения от простуды?
Большинство простудных заболеваний протекают в легкой форме, и дети выздоравливают самостоятельно примерно в течение одной недели. Около 5-10% детей могут заболеть бактериальной инфекцией из-за простуды. Общие бактериальные инфекции после простуды включают: инфекции уха, носовых пазух или грудной клетки.
Признаками того, что у вашего ребенка может быть бактериальная инфекция, являются лихорадка, продолжающаяся более 4–5 дней, или отсутствие улучшения самочувствия после первых 3–5 дней простуды. Ваш ребенок должен быть осмотрен врачом, если ему не станет лучше после первых нескольких дней болезни.
У детей с астмой или проблемами с легкими может быть больше проблем с дыханием, когда они простужены.
Когда мой ребенок должен обратиться к врачу?
Несмотря на то, что у большинства детей симптомы проявляются в легкой форме, и через несколько дней им становится лучше, подумайте о том, чтобы вашего ребенка осмотрел врач, если они:
- Младше 3 месяцев
- Проблемы с кормлением грудью/из бутылочки из-за заложенного носа
- Лихорадка более 5 дней
- Наличие насморка, который не проходит через 10 дней
- Жалобы на боль в ухе или выделение жидкости из уха
Не существует лекарств для лечения простуды или ускорения ее выздоровления. Организм вашего ребенка позаботится о вирусе. Лучше всего сделать так, чтобы ваш ребенок чувствовал себя комфортно, пока он болен.
Организм вашего ребенка позаботится о вирусе. Лучше всего сделать так, чтобы ваш ребенок чувствовал себя комфортно, пока он болен.
- Насморк:
- Промывание носа вашего ребенка может облегчить его дыхание — очищайте нос перед сном и так часто, как это необходимо в течение дня
- Используйте безрецептурный спрей для носа с соленой водой (например, Hydrasense™). Распылите или закапайте соленую воду в каждую ноздрю и отсосите слизь. Избегайте самостоятельного приготовления растворов соленой воды в домашних условиях
- Для детей, которые все еще находятся на искусственном или грудном вскармливании, старайтесь очищать нос перед каждым кормлением
- Влажность может способствовать разжижению слизи в носу и груди вашего ребенка. Вы можете попробовать теплую ванну или использовать прохладный увлажнитель воздуха в их комнате. Пожалуйста, используйте увлажнители воздуха в соответствии с указаниями и держите их в недоступном для детей месте
- Лихорадка и дискомфорт:
- Вы можете дать ацетаминофен (Tylenol® или Tempra®) или ибупрофен (Advil® или Motrin®), чтобы ребенку было комфортно.
 Используйте в соответствии с указаниями на упаковке или по указанию поставщика медицинских услуг
Используйте в соответствии с указаниями на упаковке или по указанию поставщика медицинских услуг
- Вы можете дать ацетаминофен (Tylenol® или Tempra®) или ибупрофен (Advil® или Motrin®), чтобы ребенку было комфортно.
- Кашель
- Кашель является обычным симптомом простуды, и не существует лекарства, которое бы ускорило его исчезновение. Кашель пройдет по мере улучшения самочувствия вашего ребенка
- Держите ребенка сидя или вертикально, потому что в этом положении ему легче дышать
- Лекарства от кашля, отпускаемые без рецепта, могут иметь вредные побочные эффекты у детей. Они НЕ рекомендуются детям младше 6 лет
- Антибиотики
- Простуда — это вирусная инфекция, и антибиотики не действуют на вирусы
- Если у вашего ребенка разовьется бактериальное осложнение, ему могут потребоваться антибиотики для лечения этой инфекции
- Ваш врач может осмотреть вашего ребенка, чтобы определить, нужны ли ему антибиотики
Как я могу предотвратить его распространение?
Простуда очень заразна. Они распространяются через тесный контакт с кем-то, кто болен и кашляет или чихает рядом с вами. Прикосновение к игрушкам или совместное использование еды с больным человеком может привести к распространению вируса. Дети не простужаются от холодного воздуха или сквозняков.
Они распространяются через тесный контакт с кем-то, кто болен и кашляет или чихает рядом с вами. Прикосновение к игрушкам или совместное использование еды с больным человеком может привести к распространению вируса. Дети не простужаются от холодного воздуха или сквозняков.
Дети с простудой заразны в течение пяти дней после того, как они впервые заболели. Вы должны оставить ребенка дома, если у него жар или сильный кашель.
Другие советы по предотвращению распространения вируса:
- Держите ребенка подальше от маленьких детей (младше 3 месяцев) как можно дольше, пока они больны
- Мытье рук важно для предотвращения распространения инфекций. Научите детей мыть руки до и после еды, кашля или чихания
- Плановые прививки не защищают детей от простуды, но могут предотвратить серьезные бактериальные осложнения
- Ежегодная вакцинация против гриппа помогает защитить детей от тяжелого течения гриппа
Обратите внимание
Содержимое, представленное на этих страницах, не предназначено для замены медицинской консультации. Если у вас есть
опасения по поводу здоровья вашего ребенка, обратитесь непосредственно к своему лечащему врачу. Если ваш ребенок
возникла неотложная помощь, обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 911. Служба здравоохранения Альберты и
Project HEAL стремится к тому, чтобы все материалы были правильными, но не несет ответственности за ошибки или ошибки.
неполная информация, содержащаяся на этих страницах.
Если у вас есть
опасения по поводу здоровья вашего ребенка, обратитесь непосредственно к своему лечащему врачу. Если ваш ребенок
возникла неотложная помощь, обратитесь в ближайшее отделение неотложной помощи или позвоните по номеру 911. Служба здравоохранения Альберты и
Project HEAL стремится к тому, чтобы все материалы были правильными, но не несет ответственности за ошибки или ошибки.
неполная информация, содержащаяся на этих страницах.
- У вашего ребенка проблемы с дыханием
- Губы вашего ребенка синеют
- Ваш ребенок жалуется на боль или скованность в шее
- Ваш ребенок вялый (очень сонный)
- У вашего ребенка обезвоживание (сухость во рту, отсутствие слез, отсутствие мочи)
Знай свои варианты
Когда ваш ребенок болен, может быть страшно. Но в большинстве случаев вам не нужно ехать в скорую
отделение.
