Содержание
Аллергическая сыпь — крапивница | Симптомы
Лекарственные препараты, контрастные агенты (используются при визуализирующих исследованиях, таких как компьютерная томография)
Признаки: Аллергическая сыпь, которая начинается в течение 48 часов после использования препарата.
Эмоциональные и физические стимулы (стресс и тревога, холод, физическая нагрузка, давление на кожу, тепло, солнечный свет, потливость)
Признаки: Аллергическая сыпь, которая обычно начинается в течение нескольких секунд или минут после контакта с раздражителем; аллергическая сыпь, которая начинается в течение 4–6 часов и влияет только на участок кожи, где было оказано давление, или аллергическая сыпь, которая поражает только участок кожи, подвергнутый воздействию солнечного света.
Продукты питания (пищевые аллергены)
Признаки: Аллергическая сыпь, которая начинается в течение нескольких минут или часов после употребления.
Инфекции (бактериальные, паразитарные, вирусные)
Признаки: Лихорадка, озноб и усталость.Симптомы конкретной инфекции, в частности, для паразитарных инфекций, недавняя поездка в развивающуюся страну.
Укусы насекомых или ожоги
Признаки: Аллергическая сыпь, которая начинается в течение нескольких секунд или минут после укуса насекомого или ожога.
Сывороточная болезнь
Признаки: Аллергическая сыпь, которая начинается в течение 7–10 дней после инъекции препарата крови (как при переливании), лекарственного препарата, получаемого из крови животных (используется для лечения укусов ядовитых змеи и пауков). Может сопровождаться лихорадкой, болью в суставах, увеличением лимфатических узлов, а также болью в животе.
Контактные аллергены (латекс, слюна или перхоть животного, пыль, пыльца или плесень)
Признаки: Аллергическая сыпь, которая начинается в течение нескольких минут или часов после контакта.
Трансфузионные реакции
Признаки: Аллергическая сыпь, которая обычно начинается в течение нескольких минут после переливания препарата крови.
Системная красная волчанка
Признаки: Различные симптомы в зависимости от аутоиммунного заболевания. При системной красной волчанке симптомы могут включать лихорадку, усталость, головную боль, боль в суставах и опухание суставов, боль во время дыхания и язвы в полости рта.
Синдром Шегрена
Признаки: Сухость глаз и сухость во рту.
Уртикарный васкулит
Признаки: Аллергическая сыпь, которая может быть болезненной, но не сопровождаться зудом. Обычно длится более 24 часов. Не белеет (светлеет), когда прикладывается давление. Может сопровождаться образованием мелких волдырей и красно-фиолетовых пятен (пурпура).
Онкологическое заболевание
Признаки: Потеря веса, ночная потливость, боль в животе, кашель (иногда с кровью), желтуха, увеличение лимфатических узлов или комбинация этих симптомов.
Хроническая идиопатическая аллергическая сыпь
Признаки: Аллергическая сыпь, которая возникает практически ежедневно и зуд, который длится в течение 6 недель, без очевидной причины.
Эндокринные нарушения (заболевание щитовидной железы или повышенный уровень прогестерона)
Признаки: Для заболеваний щитовидной железы: трудности при перенесении тепла или холода, медленный или быстрый сердечный ритм и дрожь (тремор) или медлительность. Возникает у женщин, которые принимают противозачаточные таблетки, проходят гормональную терапию или у которых аллергическая сыпь появляется перед началом менструального периода и исчезает после его окончания.
Мастоцитоз
Признаки: Небольшие красные пупырышки, которые при прикосновении превращаются в аллергическую сыпь. Иногда боль в животе, легкие приливы и повторяющиеся головные боли.
Краснуха: Причины, симптомы, диагностика и лечение
Краснуха – это острая «детская» инфекционная болезнь, которая распространяется воздушно-капельно и характеризуется явлениями умеренной интоксикации, повышением температуры до 38 градусов, появлением мелкой пятнистой сыпи с одновременным увеличением определенных групп лимфатических узлов, в основном заднешейных и затылочных.
Причины
Краснуха вызывается РНК-содержащим вирусом. Источником заражения служит больной человек (независимо от того, стертая или клинически выраженная у него форма заболевания) или вирусоноситель. Заразный период достаточно длительный: последняя неделя скрытого (инкубационного) периода и еще на протяжении 2-3 недель от начала заболевания. При заражении беременной в первом триместре риск заражения для плода равен 90 %, во втором – 50 %, в третьем – 100 %. Вирус может проникать в организм плода через плаценту или через кровь.
Симптомы
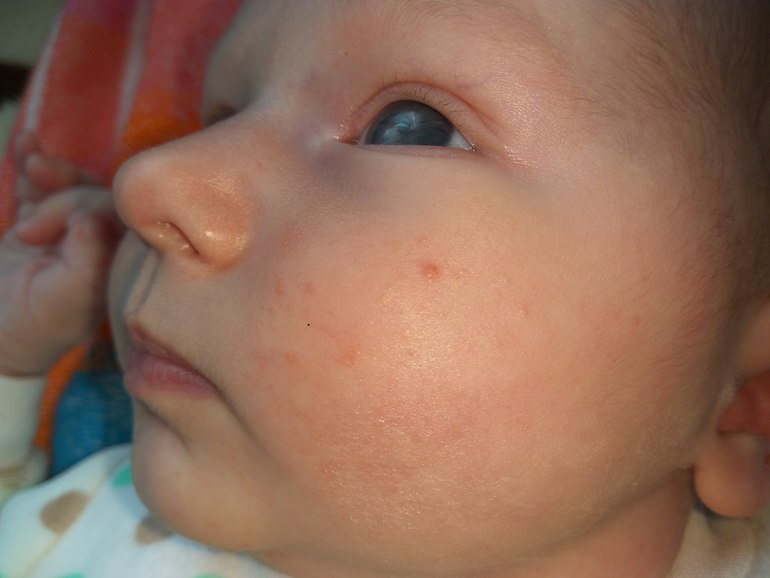
О наличии заболевания у ребенка вы узнаете, внимательно взглянув на кожный покров. При краснухе на теле появляется мелкая сыпь характерного цвета. Сама сыпь выглядит как маленькие пятнышки, не выступающие на поверхности кожных покровов. В редких случаях сыпь приобретает форму круглых или овальных папул.
Они не расплывчатые, а имеют четкий контур, могут быт красного или розового цвета.
При краснухе у детей важно знать, что после инфицирования болезнь начинает распространяться с затылка, лица и шеи малыша, а уже потом переходит на все тело.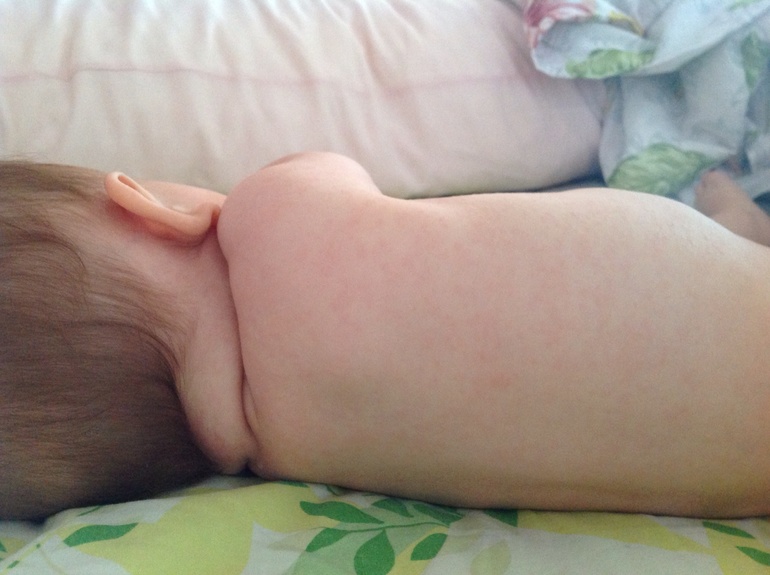 При этом самые активные высыпания располагаются на спине, ягодицах и на внутренней поверхности суставов рук и ног.
При этом самые активные высыпания располагаются на спине, ягодицах и на внутренней поверхности суставов рук и ног.
Краснуха сопровождается повышением температуры тела: оно наблюдается одновременно с сыпью и находится в пределах до 38ºC. Малыш становится капризным, сонливым и вялым, родители могут заметить у ребенка слезотечение.
Отмечается увеличение и уплотнение лимфатических узлов — наибольшее воздействие вирус оказывает на затылочные, заушные и шейные узлы.
Также симптомами могут быть катаральные проявления, связанные с воспалением дыхательных путей: покраснение и воспаление слизистой рта, першение в горле, легкий насморк, сухой кашель.
Диагностика
Диагностика включает в себя, прежде всего, осмотр врача. Доктор заметит на коже ребенка характерную сыпь при краснухе, которая практически одномоментно распространяется по всему телу, увеличенные лимфоузлы и катаральные явления.
Лабораторные исследования заключаются: в анализе мочи (в нем наблюдается большое количество лейкоцитов), анализе крови (при краснухе отмечается поднятие СОЭ, уровня моноцитов и лейкоцитов, иногда возможно появление плазматических клеток), иммуноферментном анализе (его задача определить стадию краснухи и наличие антител в крови к ней).
Лечение
В большинстве случаев лечение краснухи у ребенка проходит дома. Специалисты рекомендуют в данный период давать малышу витамины B и C, а также никотиновую кислоту. При жалобах на боли в суставах назначается прием ацетилсалициловой кислоты, амидопирина или анальгина с антигистаминным средством. При развитии осложнений заболевания целесообразно отправить ребенка на стационарное лечение, которое проводится под контролем различных специалистов.
Практически у всех детей краснуха протекает благоприятно, но в редких случаях возможно появление таких осложнений, как ангина, воспаление среднего уха, фарингит или ларингит. В некоторых случаях могут поражаться суставы или может развиться артрит, который сопровождается повторным повышением температуры, болью и отеками. К особо тяжелым осложнениям краснухи можно отнести энцефалиты, менингиты и менингоэнцефалиты. Однако стоит заметить, что данные явления больше свойственны взрослым, чем детям.
Картинки, причины, лечение и когда обращаться за помощью
Человек может заметить красные точки на коже по ряду причин, начиная от аллергических реакций и заканчивая воздействием тепла.
Многие причины появления красных точек на коже безвредны и проходят сами по себе. Другим может потребоваться лечение на дому или без рецепта.
В этой статье мы обсудим некоторые возможные причины появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Кожная сыпь бывает разных размеров, цветов и текстур.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, люди должны немедленно обратиться за медицинской помощью, если у них есть сыпь и они замечают любой из следующих симптомов:
- сыпь, покрывающая все тело
- лихорадка
- волдыри или открытые раны
- затрудненное дыхание, речь или глотание
- отек лица, глаз или губ
- ригидность затылочных мышц
- чувствительность к свету
- судороги
- сонливость или потеря сознания
Людям также следует немедленно обращаться за медицинской помощью при возникновении любых новых болезненных высыпаний, поражающих глаза, ротовую полость или гениталии.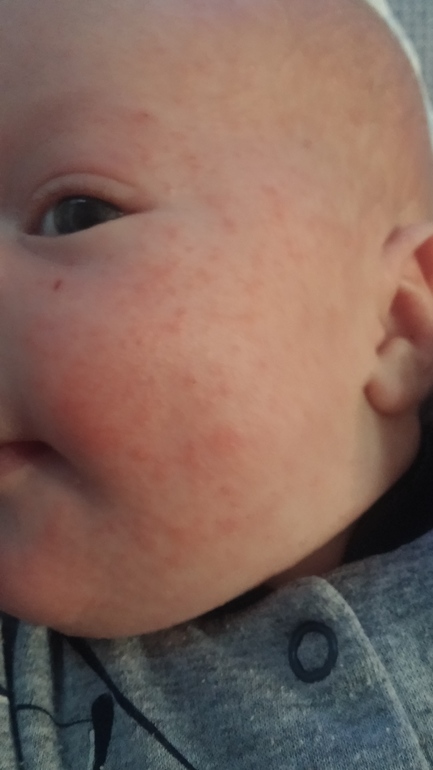
В случае сомнений человеку следует обратиться за мнением к поставщику первичной медико-санитарной помощи или сертифицированному дерматологу.
Тепловая сыпь, или потница, возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя потница может быть у любого человека, это состояние чаще всего встречается у младенцев и детей младшего возраста с незрелыми потовыми железами.
Симптомами потницы являются:
- скопления маленьких красных бугорков, называемых папулами
- твердые бугорки телесного цвета
- ощущение зуда или покалывания
- легкая потливость или отсутствие потоотделения в пораженной области
- тошнота
Лечение
Потница обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения потницы здесь.
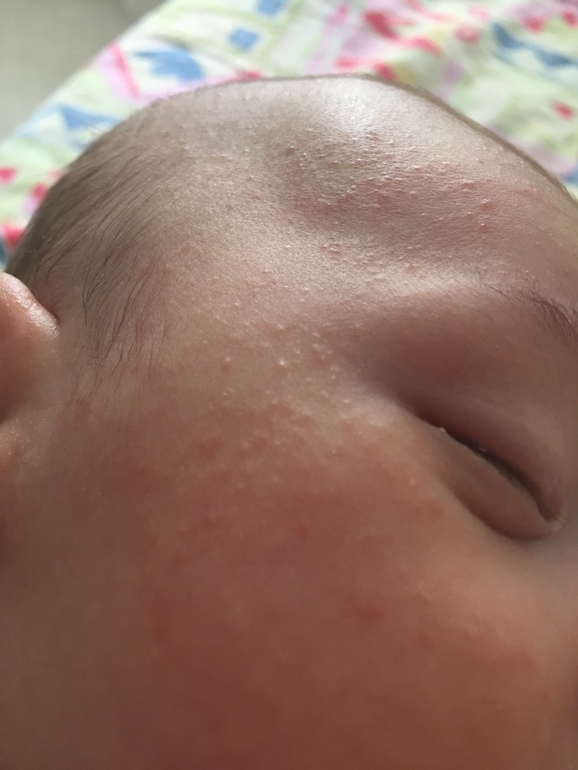
Волосяной кератоз (КП) — это распространенное кожное заболевание, при котором на коже появляются крошечные красные, белые или телесного цвета бугорки.
Чаще всего поражает внешние части плеч. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
К симптомам КП относятся:
- кожа грубая или сухая
- patches of small, painless bumps on the skin
- itching
Treatment
People can treat the symptoms of KP with:
- moisturizers containing urea or lactic acid
- alpha hydroxy acid
- glycolic acid
- lactic кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Узнайте больше о домашнем лечении КП здесь.
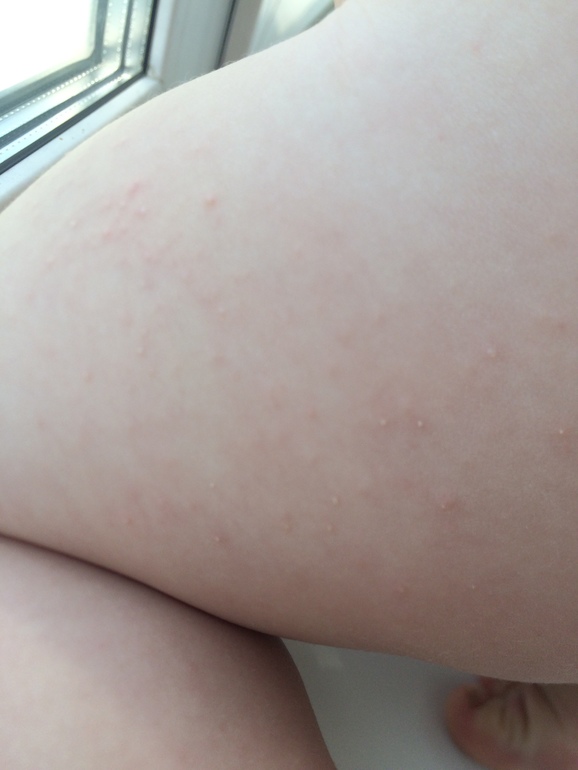
Контактный дерматит возникает, когда человек вступает в контакт с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита варьируются в зависимости от триггера и тяжести реакции.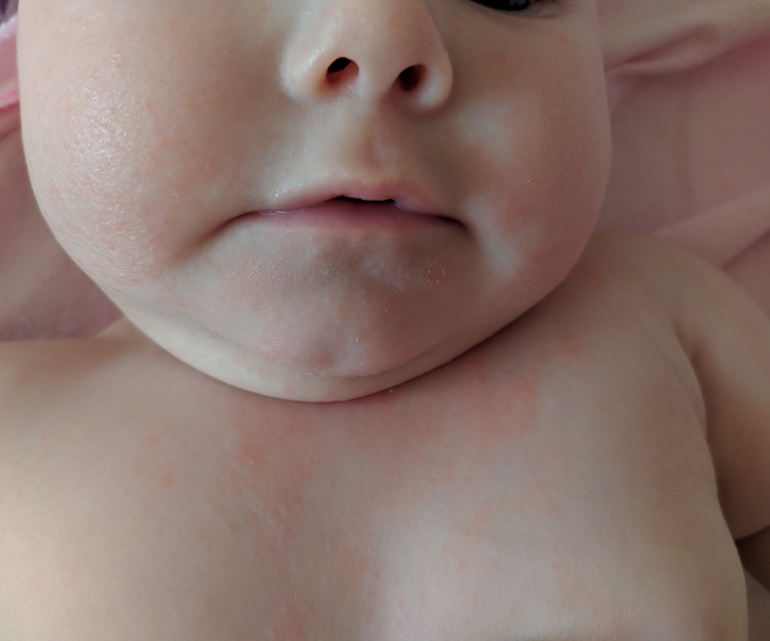
Симптомы контактного дерматита включают:
- сыпь в виде геометрических узоров или форм
- сухая кожа, которая шелушится и трескается
- яркая покрасневшая кожная сыпь
- скопления мелких красных точек на коже 9,0013 крапивница или очень зудящие рубцы на коже
- сильный зуд, ощущение стянутости или жжения
- заполненные жидкостью волдыри, которые сочатся и покрываются коркой
- темная, утолщенная кожа
- чувствительность к солнечному свету
Узнайте больше о контактном дерматите здесь.
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов у человека.
Симптомы от легкой до умеренной уменьшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности людям следует:
- избегать средств по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать никелированных или позолоченных украшений
- избегайте продуктов или лекарств, вызывающих аллергические реакции
- носите защитную одежду на рабочем месте или в местах с ядовитыми растениями
Если дерматит ограничен небольшой площадью, человек может нанести 1% крем гидрокортизона.
Врач может назначить более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует множество различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.
- Папулезная экзема: Проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызывать:
- сильный кожный зуд
- повышение температуры и отек кожи
- сухую, шелушащуюся кожу и корочка более
Лечение
Люди могут справиться с симптомами атопического дерматита и даже предотвратить обострения с помощью следующих методов лечения:
- прием рецептурных лекарств, таких как стероиды и антигистаминные препараты
- фототерапия или светотерапия
- нанесение увлажняющего крема для лечения , растрескивание кожи
- использование неароматизированного стирального порошка, не вызывающего раздражения
- избегание провоцирующих факторов, таких как сухой воздух, стресс и аллергены
дерматолог.
Также может помочь принятие отбеливающих ванн, для которых требуется полстакана отбеливателя на 40-галлонную ванну, 1–2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — кожное заболевание, вызывающее раздражение кожи, покраснение и появление мелких прыщей.
Хотя розацеа может развиться у любого человека в любой момент жизни, это состояние чаще всего встречается у взрослых в возрасте 30–60 лет, у людей со светлой кожей и в период менопаузы.
Симптомы розацеа включают:
- раздражение или покраснение кожи на лбу, носу, щеках и подбородке
- кровеносные сосуды, видимые под кожей
- скопления небольших бугорков или прыщей
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- затуманенное зрение
Лечение
Розацеа можно лечить с помощью различных стратегий и лекарств. Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегать провоцирующих факторов, таких как ультрафиолетовое излучение, алкоголь и агрессивные химикаты
- умывать лицо очищающими средствами со сбалансированным pH
- часто использовать увлажняющие средства
- носить солнцезащитный крем широкого спектра действия с SPF 30 или выше
Люди также должны избегайте продуктов с кофеином и острой пищи, так как они также могут спровоцировать розацеа.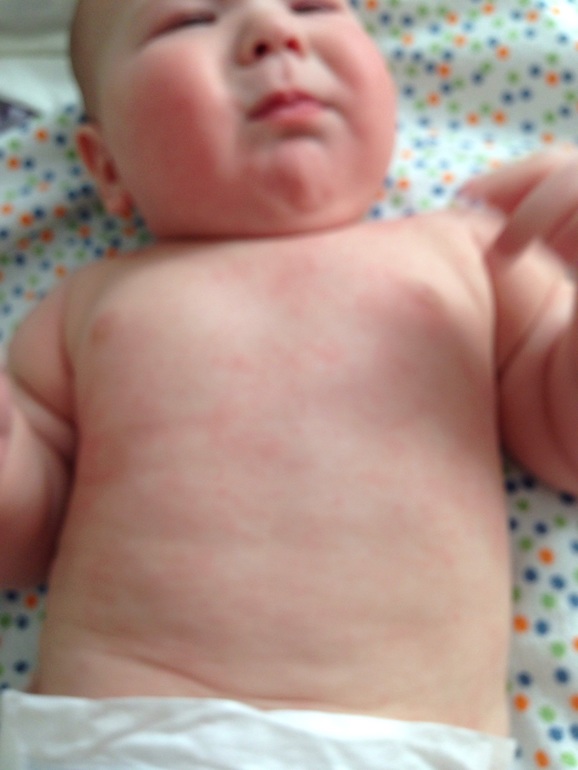
Медикаментозное лечение розацеа включает:
- бримонидина тартрат
- азелаиновая кислота
- метронидазол
- электрохирургия
- световая терапия
- местный ивермектин
- пероральные тетрациклины
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут приводить к появлению красных точек на коже.
При подозрении на кожную инфекцию следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, при которых образуются красные, зудящие, наполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и детей младшего возраста. Однако подростки и взрослые также могут заболеть ветряной оспой.
Опоясывающий лишай встречается у взрослых, уже переболевших ветряной оспой. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта заразная вирусная инфекция вызывает характерную сыпь в виде мелких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают лихорадку, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR. Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадка
- ригидность затылочных мышц
- головная боль
- тошнота
- чувствительность к свету
- спутанность сознания
- рвота
Сыпь появляется не всегда. Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Однако, если это произойдет, человек может заметить маленькие розовые, красные, коричневые или пурпурные уколы на коже. Кроме того, он не выцветает, когда человек катит по нему стакан.
Инфекция MRSA (стафилококк)
CDC определяет устойчивый к метициллину Staphylococcus aureus (MRSA) как «тип бактерий, устойчивых к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные воспаленные участки кожи. Люди также могут испытывать выделение гноя из пораженной кожи и лихорадку.
Другие бактериальные кожные инфекции также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом обитают в носу и горле. Они вызывают красную сыпь на шее, под мышками и в паху. Сыпь состоит из мелких красных точек, шершавых на ощупь.
Если человек подозревает инфекцию кожи, он должен всегда обращаться к врачу.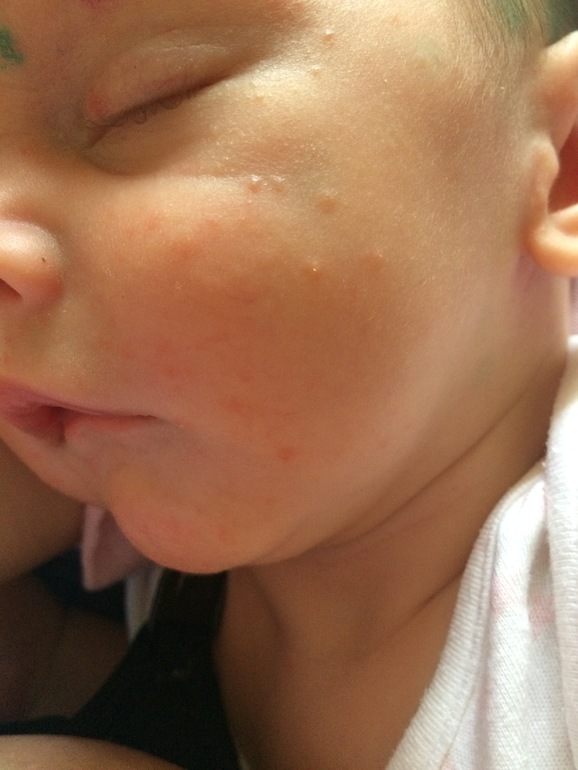
Людям также следует обратиться к врачу, если их сыпь не проходит, несмотря на использование безрецептурных препаратов или лечение в домашних условиях.
Люди также должны обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
- лихорадка
- сильная боль в голове или шее
- боль или скованность в суставах
- затрудненное дыхание
- частая рвота или диарея
- спутанность сознания
- головокружение
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пытаться использовать какие-либо домашние средства.
Для облегчения кожной сыпи и лечения кожной сыпи можно попробовать следующие домашние процедуры:
- использование мягкого мыла без запаха, гелей для душа и очищающих средств
- отказ от купания или душа в горячей воде
- поддержание пораженной кожи в сухости и чистоте
- носить свободную воздухопроницаемую одежду
- избегать растирания или расчесывания кожной сыпи
- накладывать холодный компресс для снятия отека и боли
- наносить алоэ вера на пораженную кожу для уменьшения отека и снятия боли
- использовать увлажняющие средства для увлажнения сухой, шелушащейся кожи
есть несколько возможных причин появления красных точек на коже, включая потницу, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут возникать из-за более серьезных состояний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопутствующие им симптомы можно лечить с помощью домашних средств и безрецептурных препаратов. К ним относятся избегание источника раздражения и использование безрецептурных противозудных мазей.
Люди могут обратиться к врачу или дерматологу, если их симптомы сохраняются, несмотря на использование домашних или безрецептурных препаратов. Врач или дерматолог может диагностировать основную причину и дать соответствующие рекомендации по лечению.
Прочитайте эту статью на испанском языке.
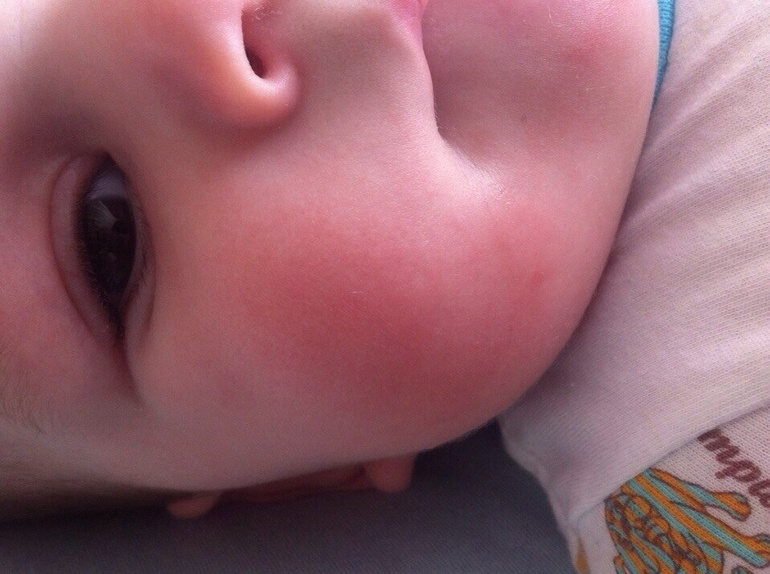
Инфекционная эритема, синдром пощечины или пятая болезнь
Инфекционная эритема вызывается парвовирусом В19. Он включает субфебрилитет, утомляемость и сыпь по всему телу и особенно на щеках.
Иногда его называют «синдромом пощечины», потому что сыпь покрывает щеки, или «пятой болезнью», так как раньше она занимала 5-е место среди общей группы детских болезней с похожими высыпаниями. Это были корь, краснуха (краснуха), скарлатина и болезнь Герцога.
Вирус может поражать любой возраст, но в основном он возникает в возрасте от 5 до 14 лет, особенно у детей от 5 до 7 лет. Большинство людей подхватывают его только один раз, и тогда у них появляется иммунитет. Весной чаще бывает.
Инфекционная эритема поражает только людей. Некоторые типы парвовируса могут поражать животных, но люди и животные не могут заразиться парвовирусом В19 друг от друга.
Последствия обычно легкие, но могут возникнуть опасные для жизни осложнения. Американский остеопатический колледж дерматологии (AOCD) описывает его как «относительно распространенное и слабо заразное».
Поделиться на PinterestИнфекционную эритему иногда называют синдромом пощечины, потому что сыпь делает щеки красными.
Симптомы, как правило, легкие. Они требуют незначительного лечения или вообще не требуют его.
Примерно у каждого третьего пациента симптомы не проявляются. Ребенок может заразиться, не заметив этого.
Инкубационный период составляет от 13 до 18 дней. В это время заболевание заразно.
Симптомы обычно не проявляются на этой стадии, поэтому вирус может распространяться, когда люди не знают, что он у него есть. Как только появляется сыпь, больной перестает быть заразным.
Возможные ранние симптомы
Около 10 процентов людей будут иметь симптомы простуды в течение 5-10 дней на ранних стадиях.
Возможные симптомы включают:
- небольшое повышение температуры
- усталость
- зуд
- расстройство желудка
- боль в горле
- головная боль
- реже 14 раздражительность 900 900
Основные симптомы
По мере развития вируса возможны следующие признаки и симптомы:
- небольшое повышение температуры тела
- гриппоподобные симптомы
- насморк
- заложенность носа
- утомляемость
- боль в горле
Сыпь проявляется в три стадии.

На щеках может появиться пятнистая красная сыпь. Появляются красные папулы. Они группируются в течение нескольких часов, образуя красные, слегка опухшие теплые бляшки. Они не влияют на нос или рот.
Примерно через 4 дня на руках и туловище может появиться сеть красных отметин. Они образуют кружевной узор.
Третья стадия рецидивирующая. Он невидим, но воздействие солнечного света или тепла может вызвать его появление. Примерно через 3 недели сыпь обычно исчезает, но может длиться от 1 до 6 недель.
Сыпь может быть зудящей, но редко болезненной. Поскольку она имеет тенденцию появляться ближе к концу болезни, ее можно принять за сыпь, связанную с приемом лекарств, или за другое заболевание.
Менее распространенные симптомы:
- тошнота, диарея или и то, и другое
- боль в животе
- артралгия или боль в суставах, обычно только у взрослых
Взрослые могут испытывать боль и болезненность в суставах, особенно в кистях, запястьях, коленях и лодыжках.
 Боль в суставах может длиться от 2 недель до года.
Боль в суставах может длиться от 2 недель до года.В редких случаях у взрослых могут возникнуть неврологические или сердечно-сосудистые проблемы.
Парвовирус B19 представляет собой одноцепочечный вирус, поражающий эритроциты в костном мозге.
Вирус распространяется между людьми воздушно-капельным путем, со слюной или в результате тесного контакта.
Наиболее распространенной формой передачи является чихание или кашель, а иногда и контакт с руками.
Он может быстро распространяться в местах скопления большого количества людей, таких как школы, детские сады и детские сады. В редких случаях передача может происходить через продукты крови.
Существуют собачьи и кошачьи версии вируса, называемые собачьим парвовирусом и кошачьим вирусом панлейкопении, но парвовирус B19 заражает только людей. Человек не может заразиться пятой болезнью от животного, а животное не может заразиться от человека.
После появления сыпи человек перестает быть заразным.
 Они могут проводить время с другими людьми и не передают болезнь.
Они могут проводить время с другими людьми и не передают болезнь.Хотя парвовирус чаще всего поражает школьников начальных классов в зимние и весенние месяцы, им могут быть поражены люди любого возраста.
Признаки и симптомы инфекционной эритемы, как правило, легко обнаружить, поэтому диагностика обычно проста. Иногда ее путают со скарлатиной, но сыпь отличается.
Тесты для подтверждения наличия вируса обычно не заказываются.
Около 50 процентов всех взрослых невосприимчивы к парвовирусным инфекциям, вероятно, потому, что они перенесли инфекцию в детстве, даже если она осталась незамеченной.
Анализы крови
Иногда врач может порекомендовать сдать анализ крови на наличие антител.
Поделиться на PinterestАнализ крови может потребоваться тем, у кого есть риск осложнений.
Это может произойти, если пациент:
- беременна
- имеет ослабленную иммунную систему, например, из-за ВИЧ или СПИДа
- имеет хроническое заболевание эритроцитов, такое как серповидноклеточная анемия
В зависимости от результата, следующие действия возможно:
Результаты показывают, что пациент невосприимчив : дальнейших действий не требуется, так как повторное заражение невозможно.
Результаты показывают, что беременная женщина инфицирована : дополнительные анализы, в том числе ультразвуковое сканирование и дальнейшие анализы крови, позволят контролировать развивающийся плод на наличие осложнений
В большинстве случаев лечение не требуется, но лекарства могут помочь уменьшить симптомы.
Сыпь : лечение обычно не требуется.
Зуд : при сильном зуде кожи могут помочь антигистаминные препараты.
Головная боль, лихорадка и простудные симптомы : врач может предложить Тайленол (парацетамол) или ибупрофен. Детям младшего возраста можно принимать обезболивающие в жидкой форме. Важно уточнить дозировку и частоту использования у квалифицированного фармацевта, врача или прочитать информационный листок (PIL) на упаковке.
Боли в суставах и припухлость : врач может порекомендовать отдых и прописать противовоспалительный препарат, например ибупрофен. В большинстве случаев долгосрочных последствий нет, и боль проходит в течение нескольких дней или недель.
Пейте и отдыхайте : употребление большого количества жидкости, особенно воды, и достаточный отдых могут облегчить симптомы и ускорить выздоровление.
Тяжелая анемия : может потребоваться госпитализация и переливание крови.
Ослабленная иммунная система : пациенты могут быть госпитализированы, а антитела могут быть получены путем переливания крови.
Беременность : врач будет внимательно следить за плодом. При наличии признаков анемии, сердечной недостаточности или отеков может быть назначено переливание крови. Это уменьшит риск выкидыша.
У большинства людей не возникает осложнений. Однако парвовирус B19 может вызвать проблемы с образованием эритроцитов, и это может повлиять на некоторых пациентов.
Поделиться на PinterestМытье рук может помочь предотвратить распространение пятой болезни.
Беременность : плод может подвергаться риску, если у беременной женщины пятое заболевание.
Если беременная женщина заразится, существует небольшой риск того, что это может повлиять на развивающийся плод, и небольшой риск выкидыша. Риск гибели плода составляет от 2 до 6 процентов.
Однако риск заражения во время беременности очень мал, а риск осложнений для плода еще меньше.
Вероятность того, что женщина заразится пятой болезнью во время беременности, составляет 1 из 3, а вероятность осложнений у плода среди тех, кто ею заболевает, составляет 3 процента.
Одним из возможных осложнений является водянка плода, которая может привести к застойной сердечной недостаточности (ЗСН) и тяжелой форме отеков вследствие тяжелой анемии.
Аномалии крови, такие как серповидноклеточная анемия : заражение парвовирусом В19 может привести к острой, тяжелой анемии у детей с наследственной анемией.