Содержание
Боль в первом триместре у беременных
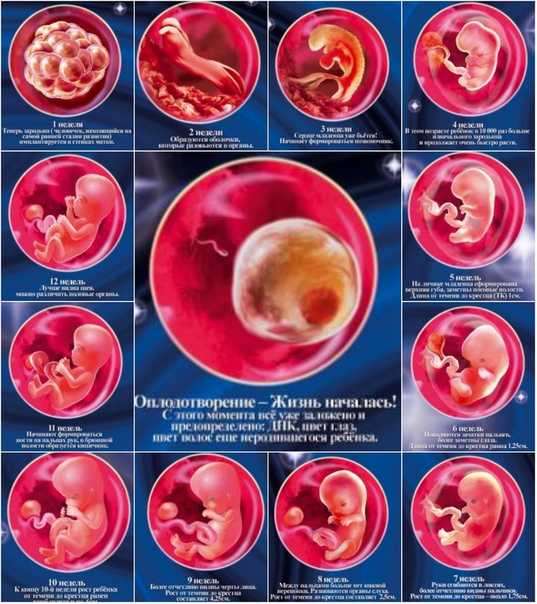
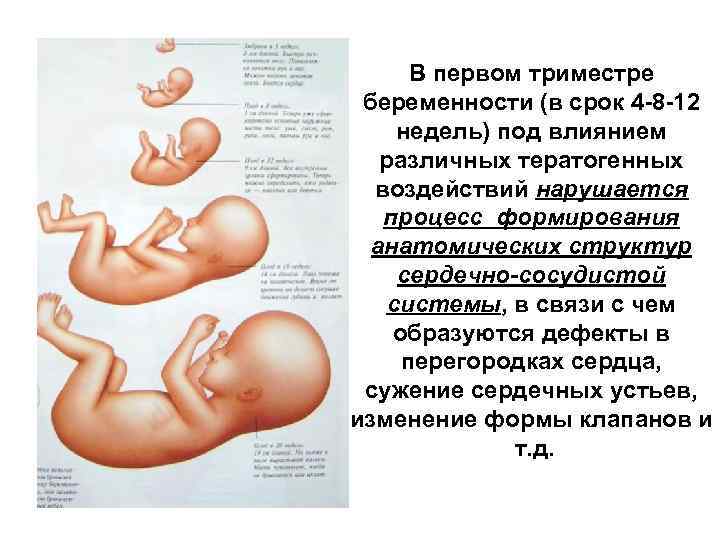
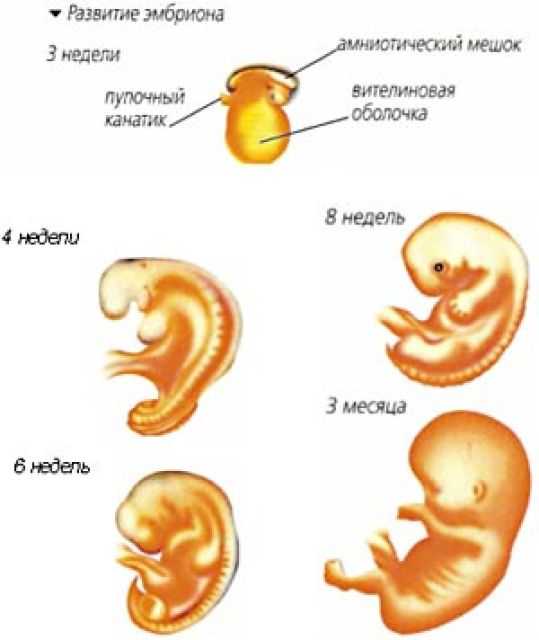
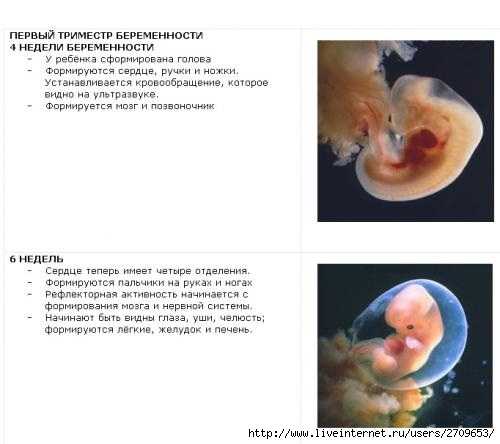
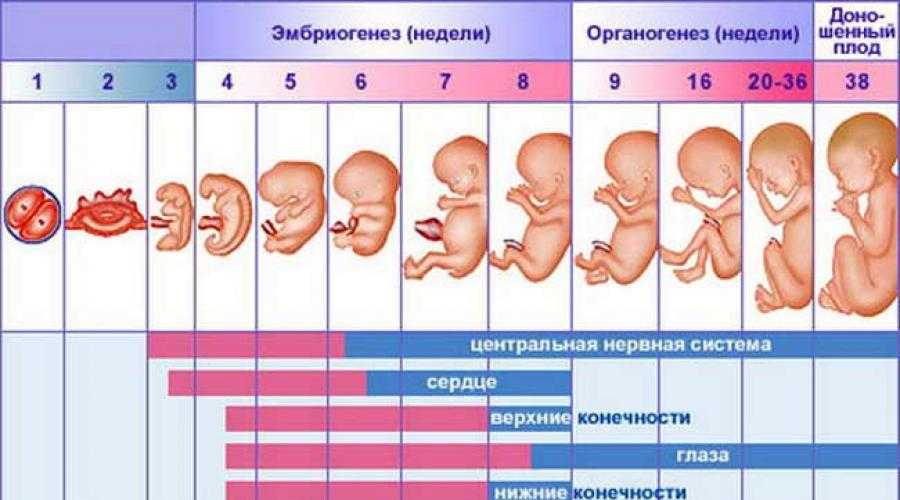
Общие сведенияПервым триместром беременности называется промежуток времени от зачатия до конца 12 недели беременности. Во время 1-го триместра беременности оплодотворенная яйцеклетка становится эмбрионом, а эмбрион – плодом.
Первый триместр это важное время, будущей матери нужно быть особенно осторожными и внимательными к себе. Ведь здоровье ребенка будет зависить от питания матери, ее эмоционального и физического состояния.
За первые двенадцать недель у будущего ребенка формируются практически все жизненно важные органы, а организм будущей матери привыкает к своей беременности и начиная работать на ребенка.
Боль в первом триместре у беременныхФизиологически боли и симптомы в первом триместре, не требующие лечения:
- Предположительно в связи с изменениями гормонального фона, наблюдаемыми во время беременности, многие женщины (особенно на сроке 1-2 недели) ощущают во рту металлический привкус.

- Происходит набухание и боль в грудях.
- Скопление крови в органах малого таза делает цвет вульвы синеватым или фиолетовым, а также может вызвать учащенное мочеиспускание.
- Беременная женщина чувствует, что она начала уставать быстрее, чем обычно; у нее могут появиться головокружения, тошнота, рвота (особенно по утрам, но бывает и в течение всего дня).
- Обоняние становится очень острым; так, некоторые сильные или резкие запахи (табака, жареной еды, алкоголя) могут вызвать тошноту.
На 6 неделе многие беременные женщины начинают страдать от запоров и периодических болей в животе. Это легко исправить, если пить достаточное количество воды (до 2 л в день), а также включать в рацион пищу, богатую клетчаткой и волокнами, много овощей и фруктов.
На 7-й неделе размеры матки составляют около 8-10 см в диаметре. Грудь продолжает набухать, соски могут изменить цвет на более темный.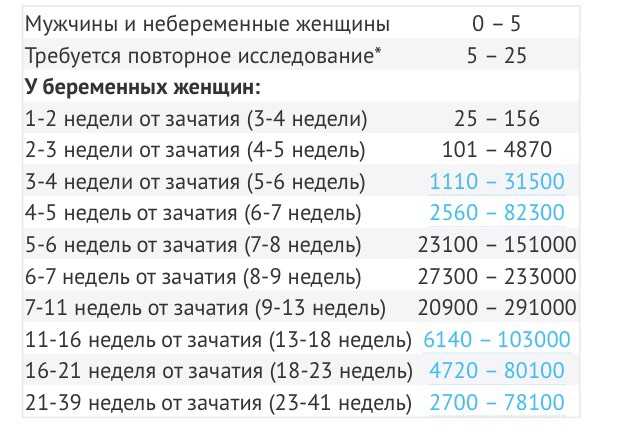 Растущая матка создает постоянное давление на мочевой пузырь, сдавливая его, что приводит боли внизу живота и к учащенному мочеиспусканию.
Растущая матка создает постоянное давление на мочевой пузырь, сдавливая его, что приводит боли внизу живота и к учащенному мочеиспусканию.
На 12 неделе женщина может почувствовать слабую боль внизу живота, которая обусловлена натяжением связок, поддерживающих растущую матку.
В первом триместре беременности женщины, обычно, страдают от болезненных ощущений в области поясницы. Однако эта боль абсолютно может исчезнуть после двадцатой недели беременности.
Большинство женщин страдает от боли в пояснице в первом триместре из-за смягчения поддерживающих связок и дисков и из-за увеличения гормона прогестерона. Если во время беременности женщина заболела какой-либо инфекционной болезнью мочевого пузыря, то это также может быть причиной боли в пояснице. Постоянная боль в пояснице у беременных женщин происходит из-за того, что меняется центр тяжести живота, в котором растет и развивается ребенок.
В том случае, если во время первого триместра что-то идет не так, возможны два основных сценария: невынашивание или внематочная беременность. Если вы обнаружите у себя один из тех симптомов, о которых речь пойдет ниже, немедленно позвоните своему гинекологу, а еще лучше вызовите скорую помощь.
Если вы обнаружите у себя один из тех симптомов, о которых речь пойдет ниже, немедленно позвоните своему гинекологу, а еще лучше вызовите скорую помощь.
Невынашивание может быть вызвано разными причинами. Некоторые исследования свидетельствуют о том, что около 60% всех выкидышей во время первого триместра связаны с генетическими отклонениями. Более 90% женщин, перенесших единичный выкидыш, в дальнейшем благополучно рожают. Однако, перед новой попыткой забеременеть стоит подождать от трех до шести месяцев.
Риск невынашивания увеличивается с возрастом. У женщин до 30 лет он составляет 10%, после 45 — возрастает до 50%. После двух выкидышей лучше приостановить попытки забеременеть и пройти диагностические тесты, чтобы понять, с чем связано невынашивание беременности. Среди возможных причин невынашивания на этом этапе:
- гормональная недостаточность, препятствующая развитию плода;
- аномалии в строении матки;
- генетические сбои;
- резус-конфликт.

Впрочем, причины нередко так и остаются неизвестными, а женщина благополучно вынашивает третью беременность. После двух выкидышей остается 70% вероятность того, что третья беременность пройдет без патологий.
Очень важно, чтобы женщины знали о достаточно высокой вероятности выкидыша в первом триместре беременности, были к нему готовы и не впадали в панику. Выкидыши повторяются лишь у незначительного числа женщин; если у вас был один выкидыш, вероятность того, что следующая беременность окажется успешной, очень велика.
Главный симптом угрозы прерывания — кровотечение. Однако важно помнить, что не всякое кровотечение свидетельствует об угрозе выкидыша. Тем не менее, хотя некоторые кровянистые выделения на раннем сроке беременности встречаются довольно часто, их все-таки нельзя отнести к норме. О сильном кровотечении, требующем частой смены прокладок для обильных выделений, нужно немедленно сообщить врачу. Кровотечение, как правило, сопровождается и другими симптомами: коликами, болью внизу животе, повышением температуры, слабостью, порой рвотой.
- коричневые одномоментные или непрерывные выделения из влагалища;
- незначительные кровотечения, сопровождающиеся резкой болью в животе или плечах.
Если незначительное кровотечение не прекращается более трех дней, это плохой симптом.
Сильное кровотечение и колики между концом второго и концом третьего месяца: классические симптомы угрозы прерывания беременности. Резкая боль внизу животе, не сопровождающаяся кровотечением, тоже тревожный сигнал. Кровотечение может достигать такой интенсивности, что приходится менять несколько прокладок в течение часа, а может быть «терпимым» — как во время обильного менструального кровотечения. Могут появиться густые выделения: темно-красные сгустки, похожие на маленькие кусочки сырой говяжьей печени.
Иногда бывают серые или розовые выделения. В первом триместре об угрозе невынашивания может свидетельствовать и постоянное незначительное кровотечение или не очень сильная боль в животе. В больнице врач сможет сказать, действительно ли речь идет об угрозе невынашивания, и если это так, то как далеко зашел процесс. Он произведет осторожное обследование органов брюшной полости, может назначить УЗИ.
В больнице врач сможет сказать, действительно ли речь идет об угрозе невынашивания, и если это так, то как далеко зашел процесс. Он произведет осторожное обследование органов брюшной полости, может назначить УЗИ.
Внематочная беременность
Внематочная беременность наступает, когда плод не имплантируется в полость матки, а начинает развиваться в фаллопиевой трубе. Это очень опасно. В случае разрыва трубы может возникнуть угроза жизни. Классические симптомы
Боль может начаться как тупая и становиться все сильнее. Часто встречается также боль в шее и плечах. Наряду с болью у вас может быть также кровотечение менструального типа, но боль является основным симптомом.
Проблема внематочной беременности состоит в том, что женщины часто не осознают, что беременны, до появления этих симптомов. Так что если вы стремитесь забеременеть или просто не предохраняетесь, при появлении непонятной боли в животе как можно скорее обратитесь к специалисту.
Беременность – пренатальный скрининг трисомий II триместра беременности: исследования в лаборатории KDLmed
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врожденных аномалий плода.
Синонимы русские
Тройной тест второго триместра беременности.
Синонимы английские
Maternal Screen, Second Trimester; Prenatal Screening II; PRISCA II (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ, конкурентный твердофазный хемилюминесцентный иммуноферментный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр), нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до анализа.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа.
- Не курить в течение 30 минут до анализа.
Общая информация об исследовании
Пренатальный скрининг трисомий II триместра беременности выполняется для оценки вероятности наиболее распространенных аномалий плода – трисомии 21 (синдрома Дауна), трисомии 18 (синдрома Эдвардса) и дефекта нервной трубки на сроке между 14 и 22 неделями беременности. К факторам риска развития таких аномалий относятся роды в возрасте старше 35 лет, многоплодная беременность, наличие в акушерском анамнезе плодов с хромосомными аномалиями (трисомии 21, 13 или 18), сопутствующая ВИЧ-инфекция, беременность, наступившая в результате ЭКО, курение и сахарный диабет.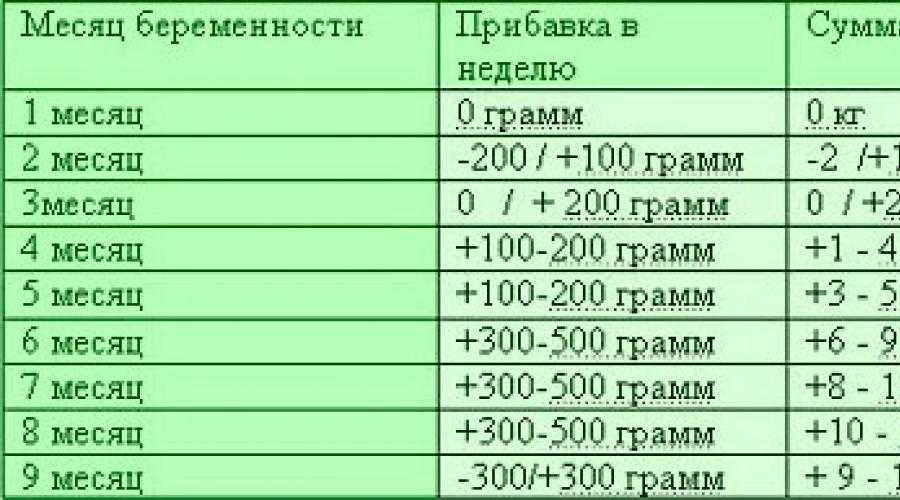
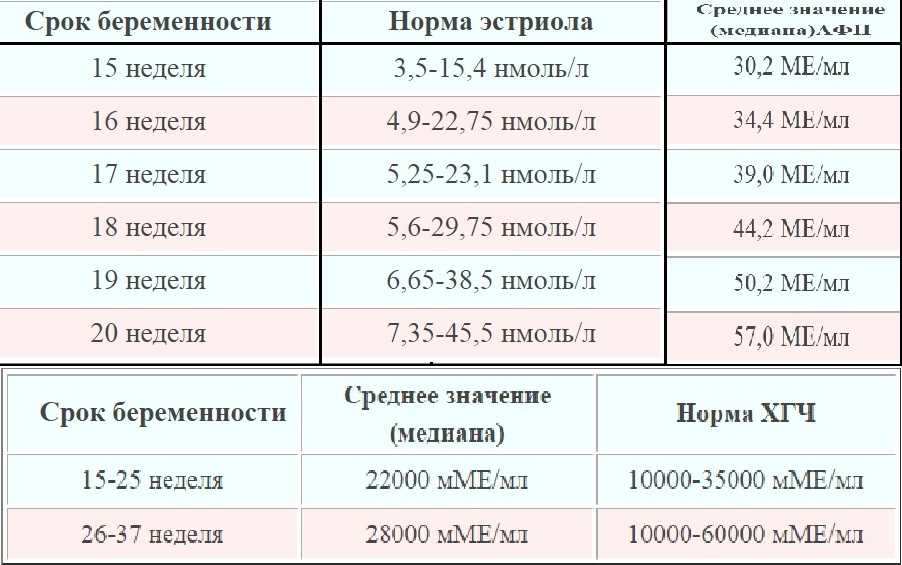
Определение АФП совместно с хорионическим гонадотропином и эстриолом (так называемый тройной тест) на 15-20 неделях беременности используют для скрининга дефектов развития плода и хромосомных аномалий. Данный скрининговый анализ позволяет оценить вероятность наличия генетических заболеваний и пороков развития, однако его результат не является абсолютным показателем патологии или нормального развития плода.
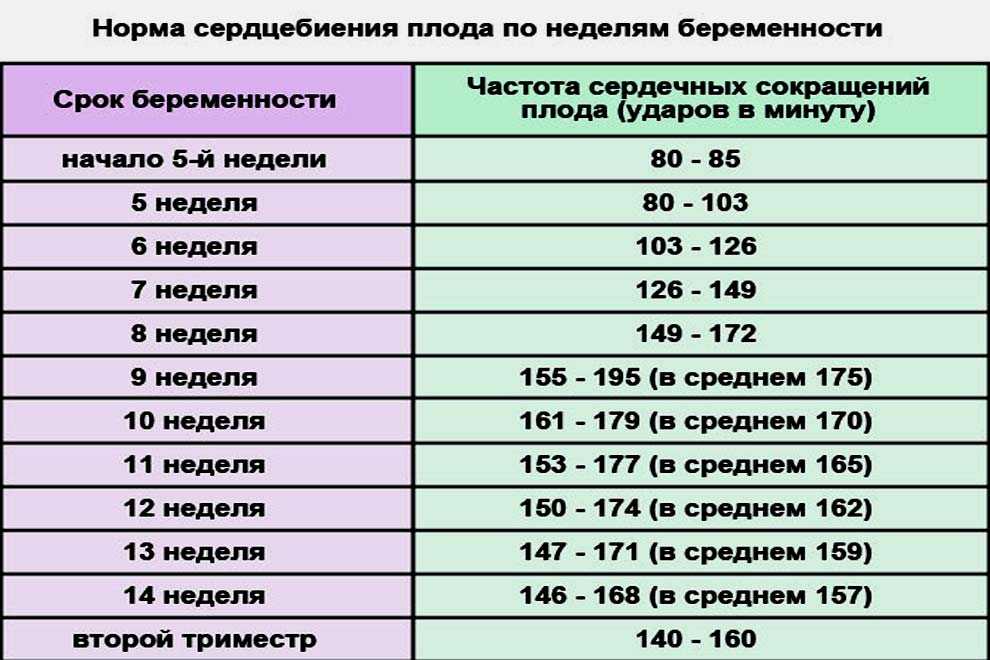
Хорионический гонадотропин человека (ХГЧ) вырабатывается в плодной оболочке человеческого эмбриона. Он является важным показателем развития беременности и её отклонений. Максимума уровень ХГЧ достигает на 10-11-ю неделю, а затем постепенно снижается. По этому показателю можно судить о благополучном течении беременности и выявлять нарушения развития плода.
Альфа-фетопротеин вырабатывается в эмбриональном желточном мешке, печени и эпителии кишечника плода, его уровень зависит от состояния желудочно-кишечного тракта, почек плода и плацентарного барьера.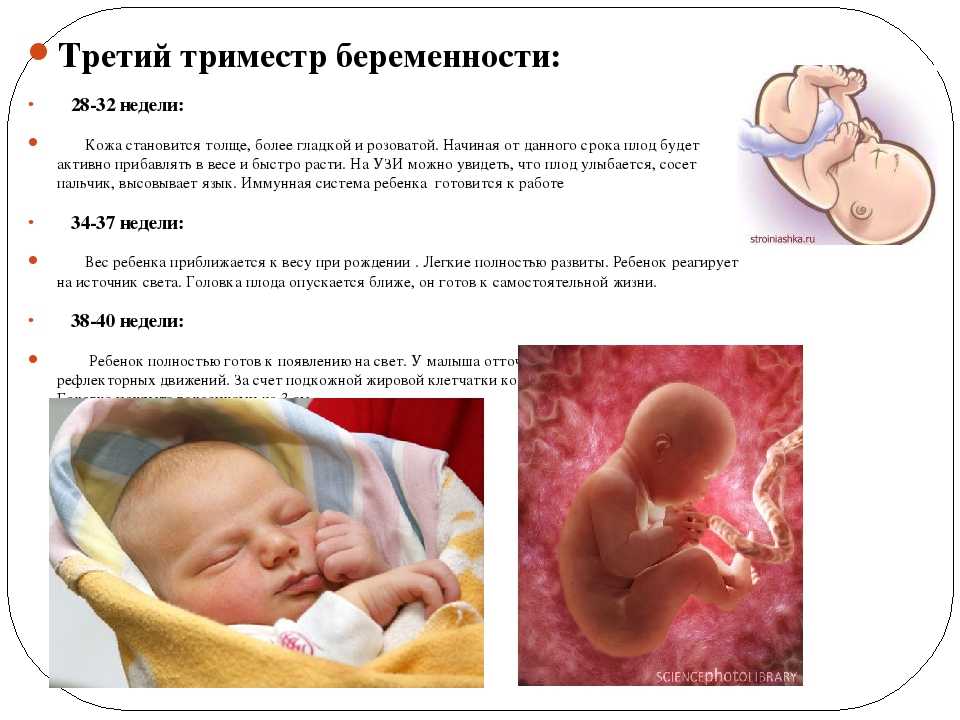 Он принимает активное участие в полноценном развитии плода. В крови матери его концентрация постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32 неделях. В связи с этим АФП используется как неспецифический маркер состояния плода и наличия акушерской патологии.
Он принимает активное участие в полноценном развитии плода. В крови матери его концентрация постепенно увеличивается с 10-й недели беременности и достигает максимума на 30-32 неделях. В связи с этим АФП используется как неспецифический маркер состояния плода и наличия акушерской патологии.
Эстриол свободный является главным эстрогеном беременности и имеет большое значение для нормального развития и функционирования фетоплацентарного комплекса. Его концентрация повышается с момента формирования плаценты и прогрессивно растет с течением беременности. Низкая концентрация свободного эстриола в сочетании с высокими показателями бета-ХГЧ и альфа-ФП связана с повышенным риском задержки внутриутробного развития плода и осложнений третьего триместра беременности (преждевременной отслойки плаценты и преэклампсии).
Очень важно точно знать гестационный возраст плода, так как уровни АФП, ХГЧ и свободного эстриола в крови отличаются на разных неделях беременности.
При данном скрининговом исследовании риск патологий рассчитывается с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и неконъюгированного (свободного) эстриола в крови беременной.
Для исследования определяется содержание хорионического гонадотропина (ХГЧ), альфа-фетопротеина (АФП) и неконъюгированного (свободного) эстриола в крови беременной.
Обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты). Если выполнено УЗИ, срок беременности определяется по его результатам, а не по дате последней менструации.
После исследования и расчета риска патологий беременной назначается консультация у врача акушера-гинеколога.
Результаты скрининга не могут служить критериями постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о том, целесообразно ли применять инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе кордоцентез, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), синдрома Эдвардса (трисомии 18), дефекта нервной трубки.
Когда назначается исследование?
- При обследовании беременных во втором триместре (анализ рекомендован на сроке 14 недель 3 дня – 22 недели), особенно при наличии факторов риска развития патологии:
- возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врожденные пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом (могут стать причиной врожденных пороков и аномалий плода).
Что означают результаты?
Референсные значения
- Альфа-фетопротеин (альфа-ФП)
Пол | Возраст | Неделя беременности | Референсные значения |
Мужской | Меньше 1 месяца | — | 0,5 -13600 МЕ/мл |
1 месяц – 1 год | — | 0,5 — 23,5 МЕ/мл | |
Больше 1 года | — | 0,9 — 6,67 МЕ/мл | |
Женский | Меньше 1 месяца | — | 0,5 -15740 МЕ/мл |
1 месяц – 1 год | — | 0,5 — 64,3 МЕ/мл | |
Больше 1 года | Не беременные | 0,9 — 6,67 МЕ/мл | |
1-12-я | 0,5 — 15 МЕ/мл | ||
12-15-я | 15 — 60 МЕ/мл | ||
15-19-я | 15 — 95 МЕ/мл | ||
19-24-я | 27 — 125 МЕ/мл | ||
24-28-я | 52 -140 МЕ/мл | ||
28-30-я | 67 -150 МЕ/мл | ||
30-32-я | 100 -250 МЕ/мл |
- Бета-субъединица хорионического гонадотропина человека (бета-ХГЧ)
Пол | Неделя беременности | Референсные значения |
Женский | — | Менее 5 МЕ/л |
1-2 недели | 25 — 300 МЕ/л | |
3-4 недели | 1500 — 5000 МЕ/л | |
4-5 недель | 10000 — 30000 МЕ/л | |
5-6 недель | 20000 — 100000 МЕ/л | |
6-7 недель | 50000 — 200000 МЕ/л | |
7-8 недель | 20000 — 200000 МЕ/л | |
8-9 недель | 20000 — 100000 МЕ/л | |
9-11 недель | 20000 — 95000 МЕ/л | |
11-12 недель | 20000 — 90000 МЕ/л | |
13-14 недель | 15000 — 60000 МЕ/л | |
15-25 недель | 10000 — 35000 МЕ/л | |
26-37 недель | 10000 — 60000 МЕ/л | |
Мужской |
| Менее 5 МЕ/л |
- Эстриол свободный
Для женщин
Неделя беременности | Референсные значения |
15-я | 0,17 — 1,29 нг/мл |
16-я | 0,28 — 1,48 нг/мл |
17-я | 0,34 — 2,2 нг/мл |
18-я | 0,47 — 2,6 нг/мл |
19-я | 0,4 — 3,39 нг/мл |
27-я | 2,3 — 6,4 нг/мл |
28-я | 2,3 — 7 нг/мл |
29-я | 2,3 — 7,7 нг/мл |
30-я | 2,4 — 8,6 нг/мл |
31-я | 2,6 — 9,9 нг/мл |
32-я | 2,8 — 11,4 нг/мл |
33-я | Более 3,0 нг/мл |
34-я | Более 3,3 нг/мл |
35-я | Более 3,9 нг/мл |
36-я | Более 4,7 нг/мл |
37-я | Более 5,6 нг/мл |
38-я | Более 6,6 нг/мл |
39-я | Более 7,3 нг/мл |
40-я | Более 7,6 нг/мл |
Для мужчин
Менее 0,07 нг/мл.
По данным исследования, программа PRISCA рассчитывает вероятность возникновения во время беременности пороков развития и представляет результаты. Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными показателями рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
Точность предоставленных данных и заключений ультразвуковой диагностики.
Важные замечания
- Лаборатория должна иметь точные данные о сроке беременности и обо всех факторах, необходимых для расчета показателей. Предоставленные неполные или неточные данные могут быть источником серьезных ошибок в расчете рисков.
- Применение инвазивных методов диагностики (биопсия хориона, амниоцентез, кордоцентез) не рекомендовано при нормальных показателях скрининговых тестов и отсутствии изменений на УЗИ.
- Результаты пренатального скрининга даже при высоком расчетном риске не могут служить основанием для искусственного прерывания беременности.

Также рекомендуется
- Беременность – II триместр
- Ассоциированный с беременностью протеин-А плазмы (PAPP-A)
- Эстриол свободный
- Плацентарный лактоген
- Прогестерон
- Цитологическое исследование гормонального фона (при угрозе прерывания беременности, нарушениях цикла)
Кто назначает исследование?
Акушер-гинеколог, медицинский генетик.
Литература
- Durkovic J., Andelic L., Mandic B., Lazar D. False Positive Values of Biomarkers of Prenatal Screening on Chromosomopathy as Indicators of a Risky Pregnancy. // Journal of Medical Biochemistry. – Volume 30, Issue 2, Pages 126–130.
- Gabant P, Forrester L, Nichols J, and others. Alpha-fetoprotein, the major fetal serum protein, is not essential for embryonic development but is required for female fertility. Proc Natl Acad Sci U S A. 2002 Oct 1;99(20):12865-70. Epub 2002 Sep 24. PMID: 12297623.
- Muller F.
 , Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
, Aegerter P., et al. Software for Prenatal Down Syndrome Risk Calculation: A Comparative Study of Six Software Packages. // Clinical Chemistry – August 1999 vol. 45 no. 8. – 1278-1280.
Pregnancy — StatPearls — NCBI Bookshelf
Непрерывное образование
Каждый год во всем мире происходит более 200 миллионов беременностей. Из этих беременностей более 40% являются незапланированными. Непреднамеренное не означает нежелательное. Каждая пара должна иметь возможность планировать беременность и выбирать, когда они будут готовы к беременности. Из 40 процентов незапланированных беременностей ранняя дородовая помощь важна для предотвращения неблагоприятных перинатальных исходов и осложнений. Возможности для диагностики беременности и предотвращения нежелательной и незапланированной беременности существуют во время плановых посещений, спортивных осмотров, осмотров женщин, неотложных состояний и во время неотложных посещений. Использование этих возможностей для проведения теста на беременность может сыграть важную роль в привлечении женщин к дородовому наблюдению на раннем этапе. Ключевыми факторами, определяющими здоровую беременность и репродуктивную жизнь, являются межпрофессиональная команда, которая занимается профилактикой, выявлением и решением проблем со здоровьем до зачатия, готовностью к беременности, ранним дородовым уходом и минимизацией рисков в перинатальный период и в период между зачатием.
Ключевыми факторами, определяющими здоровую беременность и репродуктивную жизнь, являются межпрофессиональная команда, которая занимается профилактикой, выявлением и решением проблем со здоровьем до зачатия, готовностью к беременности, ранним дородовым уходом и минимизацией рисков в перинатальный период и в период между зачатием.
Цели:
Рассмотрите важность клинической значимости готовности к беременности, включая варианты, раскрытие рисков и преимуществ, а также последствия беременности с коротким интервалом.
Обобщите оценку во время беременности в каждом триместре и после 40 недель беременности.
Ознакомьтесь с научно обоснованными рекомендациями Рабочей группы по профилактике заболеваний США по уходу во время беременности.
Объясните важность скоординированного ухода и сотрудничества при уходе за беременными женщинами независимо от основного поставщика медицинских услуг для улучшения результатов лечения пациентов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Во всем мире ежегодно происходит более 200 миллионов беременностей. Из этих беременностей более 40% являются незапланированными. Непреднамеренное не означает нежелательное. Каждая пара должна иметь возможность планировать беременность и выбирать, когда они будут готовы к беременности. Из 40% незапланированных беременностей ранняя дородовая помощь важна для предотвращения неблагоприятных перинатальных исходов и осложнений. Возможности для диагностики беременности и предотвращения нежелательной и незапланированной беременности существуют во время плановых посещений, спортивных осмотров, осмотров женщин, неотложных состояний и во время неотложных посещений. Использование этих возможностей для проведения теста на беременность может сыграть важную роль в привлечении женщин к дородовому наблюдению на раннем этапе. Все женщины репродуктивного возраста должны получать фолиевую кислоту в дозе от 400 мкг до 800 мкг, чтобы предотвратить дефекты нервной трубки. Это рекомендация класса А Целевой группы по профилактике США (USPTF) и Американского колледжа акушерства и гинекологии (ACOG), поскольку большинство женщин обращаются после критической части органогенеза. Ключевыми факторами, определяющими здоровую беременность и репродуктивную жизнь, являются предотвращение, выявление и решение проблем со здоровьем до зачатия, готовность к беременности, ранний дородовой уход и минимизация рисков в перинатальный период и период между зачатием.[2][3]
Это рекомендация класса А Целевой группы по профилактике США (USPTF) и Американского колледжа акушерства и гинекологии (ACOG), поскольку большинство женщин обращаются после критической части органогенеза. Ключевыми факторами, определяющими здоровую беременность и репродуктивную жизнь, являются предотвращение, выявление и решение проблем со здоровьем до зачатия, готовность к беременности, ранний дородовой уход и минимизация рисков в перинатальный период и период между зачатием.[2][3]
Проблемы, вызывающие озабоченность
Пренатальная диагностика
Многие женщины приходят на временные визиты с жалобами на боли в животе, аномальные маточные кровотечения и нерегулярные менструации. Женщины с функционирующей репродуктивной системой должны пройти тест на беременность, чтобы исключить беременность. Золотым стандартом тестирования на беременность является количественный радиоиммуноанализ бета-ХГЧ. Большинство поставщиков услуг неотложной, амбулаторной или эпизодической помощи используют анализы мочи на ХГЧ для начального скрининга. Количественный анализ ХГЧ обычно проводится в сочетании с обследованием и ультразвуковым исследованием, чтобы подтвердить нормальную беременность по сравнению с аномальной, сопоставить гестационный возраст с последним нормальным менструальным периодом или помочь в лечении потенциального выкидыша. Как только у женщины будет подтверждена беременность, ей следует назначить первое дородовое посещение, которое включает полный обзор соответствующего анамнеза.
Количественный анализ ХГЧ обычно проводится в сочетании с обследованием и ультразвуковым исследованием, чтобы подтвердить нормальную беременность по сравнению с аномальной, сопоставить гестационный возраст с последним нормальным менструальным периодом или помочь в лечении потенциального выкидыша. Как только у женщины будет подтверждена беременность, ей следует назначить первое дородовое посещение, которое включает полный обзор соответствующего анамнеза.
Пренатальный прием должен включать тщательный сбор анамнеза и медицинский осмотр для выявления потенциальных рисков и помощи в направлении в соответствующие службы. Компоненты включают:
Медицинский анамнез
Хирургический анамнез (особенно истории любых разрезов матки или брюшной полости, сальпингэктомий и кесарева сечения)
Семейный анамнез (особенно диабет, генетические нарушения и гемоглобинопатии) 5
5
Акушерский анамнез, включая последний нормальный менструальный цикл, предшествующие осложнения беременности, преждевременные роды и предыдущие потери беременности
Гинекологический анамнез
Анамнез психического здоровья
Оценка рисков
Диабет (Оценка для недиагностированного диабета 2 типа с использованием критериев фактора риска в соответствии с Американской диабетической ассоциацией)
Инфекция
Генетический
Употребление психоактивных веществ и наркотиков
Употребление табака
Финансы
Питание
Другие риски, которые могут повлиять на беременность и известные тератогены, такие как лекарства, воздействия.
Клиническое значение
Каждая пара должна иметь возможность оценить и принять решение о своей готовности стать родителями. Необходимо обсудить варианты планирования семьи, включая воздержание, естественное планирование семьи, оральные контрацептивы, презервативы, имплантаты, инъекции, внутриматочные спирали и варианты стерилизации. Обучение и консультирование по вопросам планирования семьи не должны носить принудительного характера, включая полное раскрытие рисков и преимуществ. Для пар, которые недавно завершили беременность, обучение должно включать в себя риски, связанные с беременностью с коротким интервалом. Пары должны получить информацию о вариантах контрацепции до, во время и после беременности.
Тестирование и обучение в первом триместре
Тестирование в первом триместре включает следующее:
Общий анализ крови
Скрининг гемоглобинопатии у групп риска.
Афроамериканцы и женщины африканского происхождения подвержены риску развития серповидно-клеточной анемии, т. е. АС или СШ и гемоглобина С. Женщины юго-восточного азиатского происхождения подвержены риску заболевания гемоглобином Е, обычно связанного с легкой гемолитической анемией. Гемоглобин E-бета-талассемия связана с более тяжелым течением заболевания. Женщины средиземноморского происхождения подвержены риску серповидно-бета-талассемии. Тяжесть заболевания варьирует в зависимости от количества присутствующего гемоглобина А.
е. АС или СШ и гемоглобина С. Женщины юго-восточного азиатского происхождения подвержены риску заболевания гемоглобином Е, обычно связанного с легкой гемолитической анемией. Гемоглобин E-бета-талассемия связана с более тяжелым течением заболевания. Женщины средиземноморского происхождения подвержены риску серповидно-бета-талассемии. Тяжесть заболевания варьирует в зависимости от количества присутствующего гемоглобина А.
Скрининг на туберкулез у женщин из группы риска
Группа крови и резус-фактор со скринингом на антитела ( Класс A Рекомендация , USPTF)
Поверхностный антиген гепатита B ( Класс A, рекомендация , USPTF)
Женщины с высоким риском заражения гепатитом B должны пройти вакцинацию против гепатита B. Факторы риска гепатита включают незащищенный секс с несколькими половыми партнерами с известным риском заражения гепатитом В, проживание с больным гепатитом В, половые контакты мужчин с мужчинами, внутривенное (в/в) употребление наркотиков, рождение младенца от матери с гепатитом В, работу.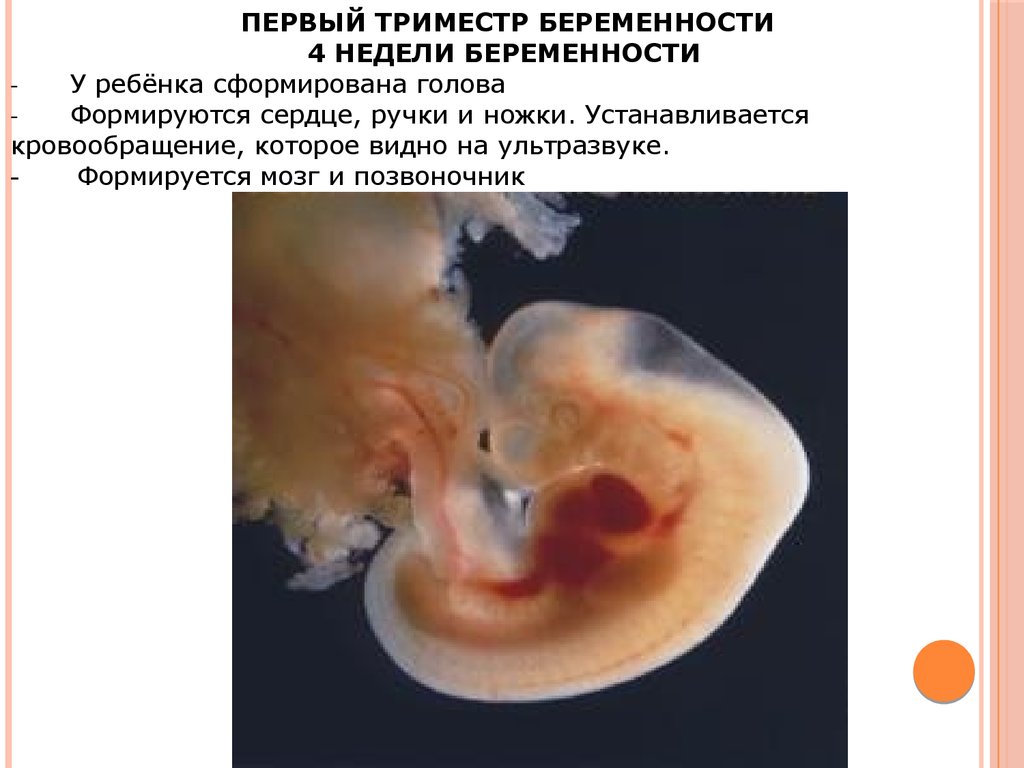 в медицинских учреждениях с контактом с биологическими жидкостями и поездками в страны с высоким риском заражения гепатитом B.[5][6]
в медицинских учреждениях с контактом с биологическими жидкостями и поездками в страны с высоким риском заражения гепатитом B.[5][6]
Скрининг на ВИЧ с использованием подхода отказа (, рекомендация класса A , USPTF).
Женщины, инфицированные ВИЧ, должны обратиться за дородовой помощью на раннем этапе. Лечение и контроль ВИЧ-инфекции во время беременности и родов снижают передачу заболевания от матери к новорожденному.
Скрининг на другие инфекционные заболевания, такие как хламидиоз, гонорея и сифилис (Рекомендация класса A , USPTF).
USPTF не рекомендует проводить скрининг бессимптомных беременных женщин из группы низкого риска на бактериальный вагиноз. USPTF сообщает о недостаточных доказательствах для скрининга бессимптомных женщин с высоким риском преждевременных родов на бактериальный вагиноз.
ТТГ для женщин с известным заболеванием щитовидной железы . Женщины с признаками серповидно-клеточной анемии подвержены повышенному риску бессимптомной бактериурии.
 Им следует проводить посев мочи при поступлении и в каждом триместре до родов.
Им следует проводить посев мочи при поступлении и в каждом триместре до родов.Титр ветряной оспы
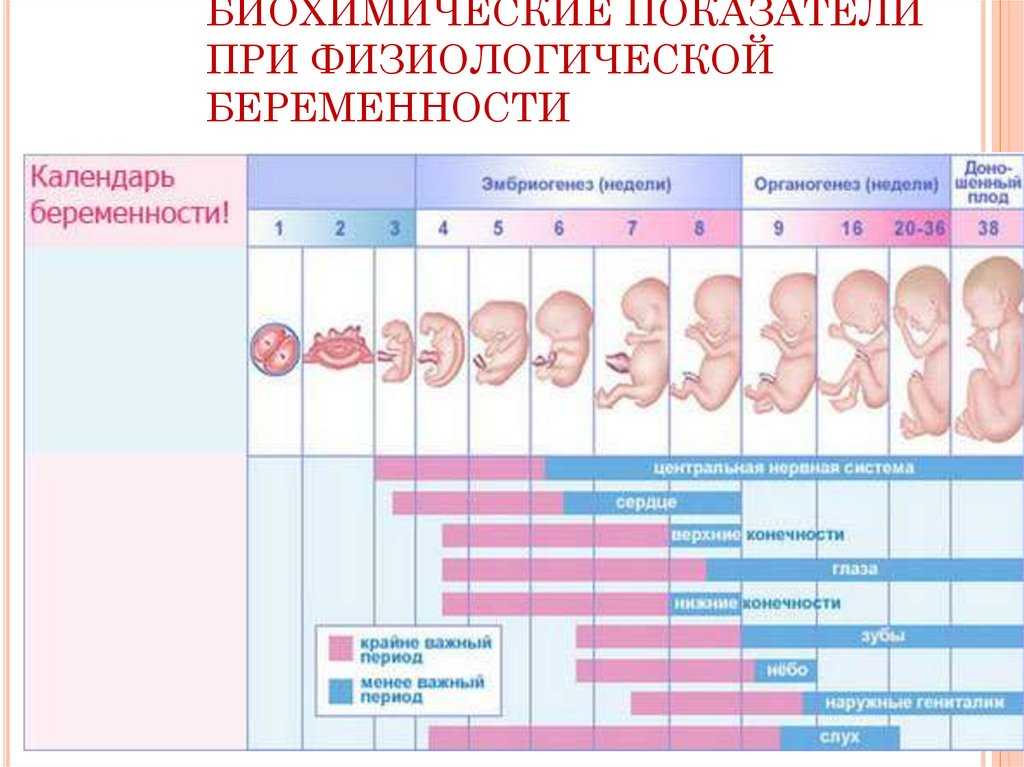
Генетический скрининг первого триместра беременности на хромосомные аномалии, проводимый между 10 и 13 неделями (бесклеточный анализ ДНК, определяющий риск анеуплоидии) и ультразвуковое исследование воротниковой складки плода. Для женщин с высоким риском биопсия ворсин хориона является диагностическим тестом, который может подтвердить генетические нарушения до рождения. Женщины преклонного материнского возраста, старше 35 лет и имеющие в анамнезе предыдущего ребенка с генетическим заболеванием, могут рассмотреть этот скрининг и диагностические тесты для оценки генетических рисков. Медицинские работники должны обсудить тестирование и риски с женщинами в течение соответствующего периода.[7]
При первом посещении уточняется информация о других предметах поддержания здоровья, таких как вакцина против гепатита В для женщин из групп риска и вакцина против столбняка.
 Женщины старше 21 года, которым необходимо сдать мазок Папаниколау, должны пройти его при первом посещении наряду с другими скринингами на инфекции, передающиеся половым путем, как указано выше для групп высокого риска.
Женщины старше 21 года, которым необходимо сдать мазок Папаниколау, должны пройти его при первом посещении наряду с другими скринингами на инфекции, передающиеся половым путем, как указано выше для групп высокого риска.
Обучение в первом триместре включает общую информацию о повышенной рвоте, запорах, ранних неприятных ощущениях, таких как усталость и головокружение, и эмоциональных стрессах. Посещения в первом триместре обычно проводятся каждые четыре недели для женщин с низким уровнем риска. Однако женщинам из группы высокого риска могут потребоваться дополнительные посещения основного акушера, специалистов группы высокого риска, социальных служб и кураторов. Первый визит должен включать планы посещений, обзор рутинных анализов, информацию о безопасности лекарств во время беременности и ожидаемую прибавку в весе.
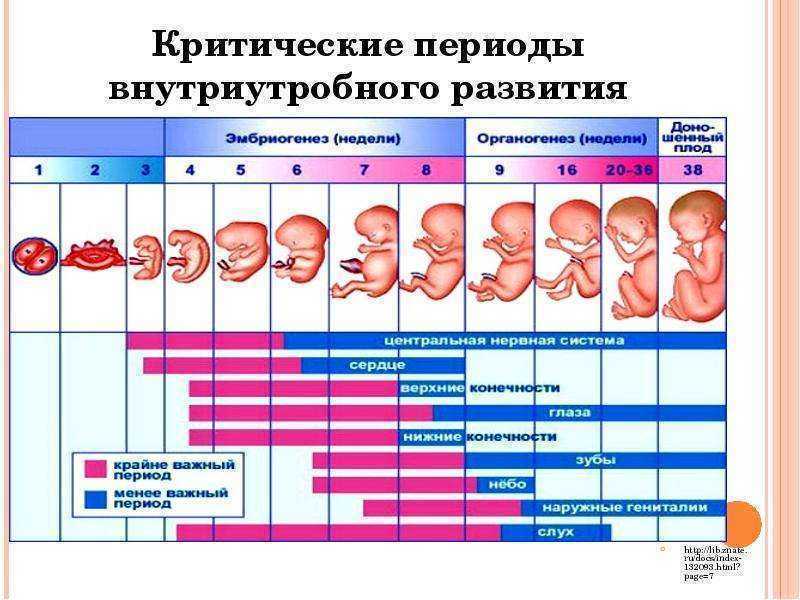
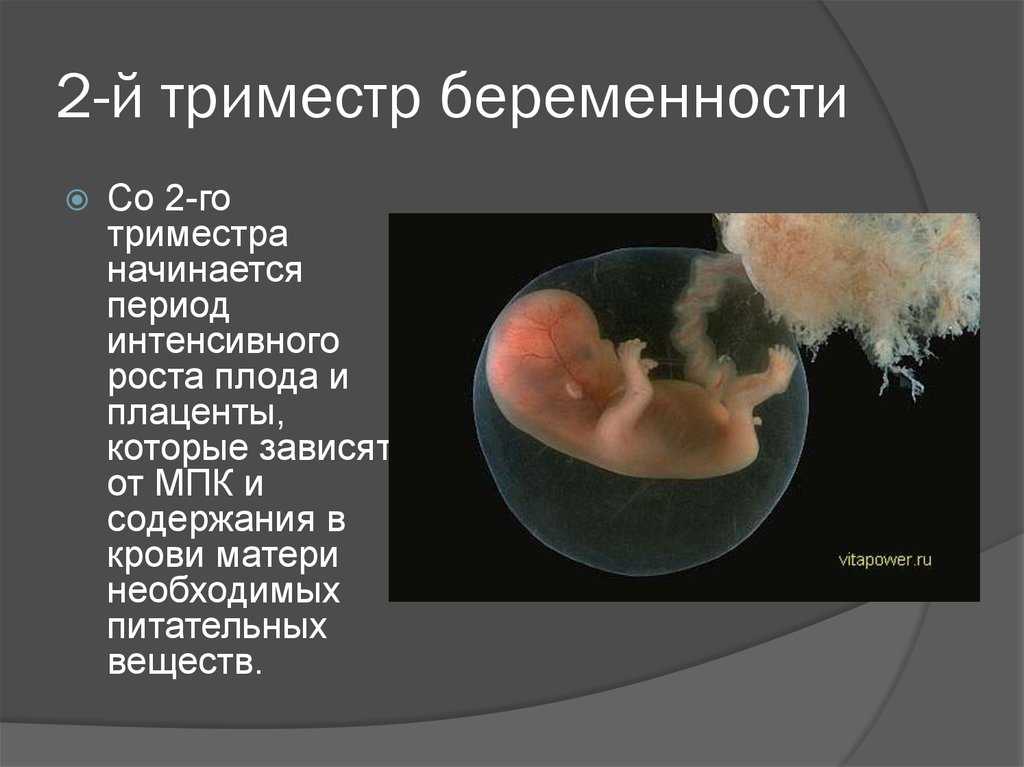
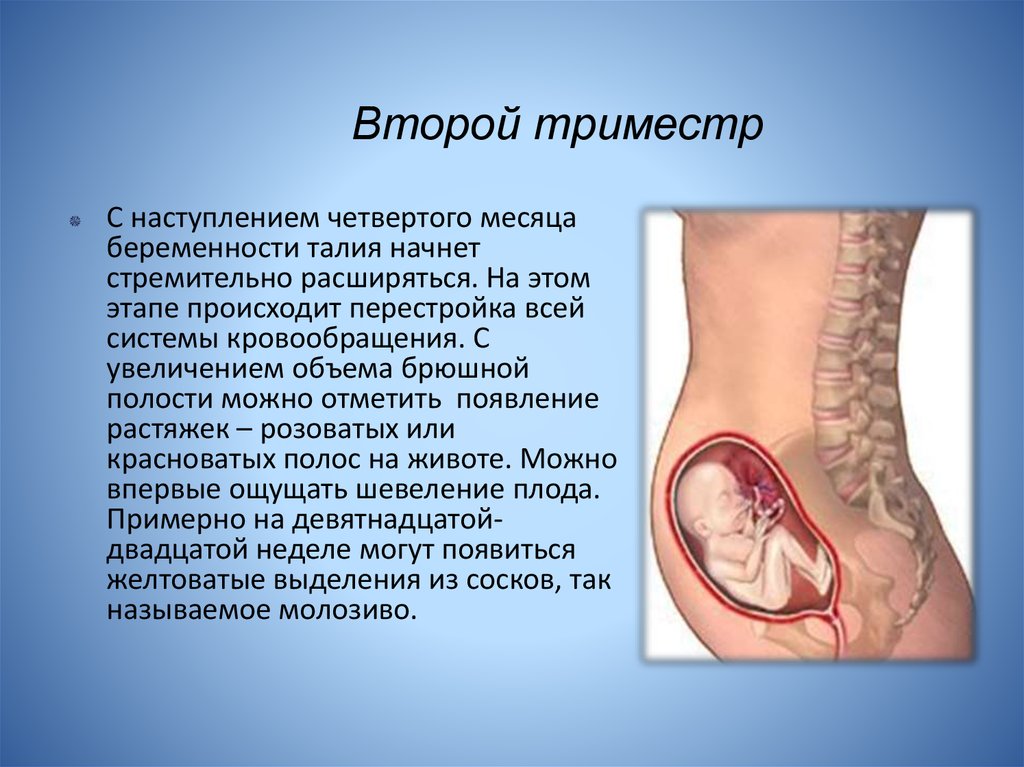
Второй триместр: оценка, тестирование и обучение
Пренатальные визиты во втором триместре включают целевое обследование и ограниченное тестирование.
 Во время каждого визита врач дородовой помощи оценивает историю и обновляет записи о любых проблемах, возникших с момента последнего визита. Обследование включает рутинные жизненно важные функции, оценку состояния матери и роста плода, тонов сердца плода и целенаправленные вопросы об изменениях и симптомах, характерных для второго триместра. УЗИ проводится между 16 и 20 неделями для определения анатомии плода и определения возраста. Во втором триместре женщинам предлагается дополнительный генетический скрининг (квадратный скрининг) и амниоцентез, если он предлагается женщинам старше 35 лет и женщинам, у которых в анамнезе был ребенок с врожденным дефектом. Полный анализ крови может быть повторен для женщин с анемией в анамнезе или с риском развития анемии. Женщин направляют на посещение социальных служб и специалистов на основании факторов риска, выявленных в течение первого триместра.
Во время каждого визита врач дородовой помощи оценивает историю и обновляет записи о любых проблемах, возникших с момента последнего визита. Обследование включает рутинные жизненно важные функции, оценку состояния матери и роста плода, тонов сердца плода и целенаправленные вопросы об изменениях и симптомах, характерных для второго триместра. УЗИ проводится между 16 и 20 неделями для определения анатомии плода и определения возраста. Во втором триместре женщинам предлагается дополнительный генетический скрининг (квадратный скрининг) и амниоцентез, если он предлагается женщинам старше 35 лет и женщинам, у которых в анамнезе был ребенок с врожденным дефектом. Полный анализ крови может быть повторен для женщин с анемией в анамнезе или с риском развития анемии. Женщин направляют на посещение социальных служб и специалистов на основании факторов риска, выявленных в течение первого триместра.Женщины, подверженные риску гепатита В, получают вторую дозу вакцины против гепатита В. Вакцинация против гриппа рекомендуется в сезон гриппа.

Обучение во втором триместре включает обсуждение учащения беременности, которое происходит примерно на 21 неделе беременности. Общее образование включает обсуждение физиологических изменений во время беременности, изжоги, изменений кожи, кровоточивости десен, носовых кровотечений, грудного вскармливания, отеков и роста плода.
Низкие дозы аспирина рекомендуются женщинам с риском преэклампсии после 12 недель беременности. ( Рекомендация класса B , USPTF)
Третий триместр: оценка, тестирование и обучение
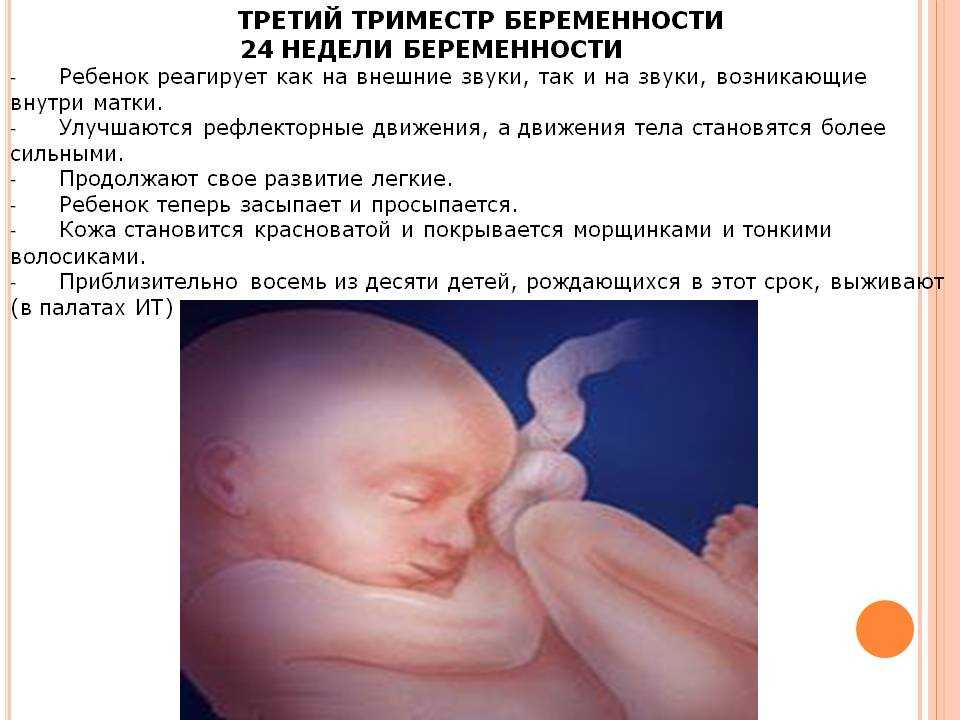
Пренатальные визиты в третьем триместре включают целевое обследование и специальный скрининг в третьем триместре. Во время каждого визита врач будет спрашивать о распространенных жалобах во время беременности, таких как тошнота и рвота, судороги, схватки, кровотечение, головные боли, боли в спине, выделения из влагалища, отек, геморрой, увеличение веса и симптомы мочеиспускания. В течение третьего триместра, с 24-й по 28-ю неделю, женщинам предлагается пройти скрининг на диабет.
 Этот скрининг полезен как для групп населения с низкими, так и с высокими ресурсами. [8] Целевая группа по профилактике США рекомендует проводить скрининг беременных женщин без симптомов после 24 недель беременности. ( рекомендация степени B, USPTF) Американская диабетическая ассоциация рекомендовала первоначальный скрининг с использованием двухчасового теста на толерантность к 75 г глюкозы (одноэтапный тест) или одночасового перорального теста на 50 г глюкозы с последующим тестом на толерантность к 100 г глюкозы для выявления отклонений от нормы. значения (более 140 мг/дл) на начальном скрининге (двухэтапный тест). Подтверждением диагноза с помощью одноэтапного тестирования является уровень глюкозы натощак более 92 мг/дл, через один час более 180 мг/дл и через два часа более 153 мг/дл. Подтверждением диагноза на втором этапе двухэтапного тестирования является уровень глюкозы натощак выше 95 мг/дл или 105 мг/дл, один час более 180 мг/дл или 190 мг/дл и двухчасовой более 155 мг/дл или 165 мг/дл или трехчасовой более 140 мг/дл или 145 мг/дл.
Этот скрининг полезен как для групп населения с низкими, так и с высокими ресурсами. [8] Целевая группа по профилактике США рекомендует проводить скрининг беременных женщин без симптомов после 24 недель беременности. ( рекомендация степени B, USPTF) Американская диабетическая ассоциация рекомендовала первоначальный скрининг с использованием двухчасового теста на толерантность к 75 г глюкозы (одноэтапный тест) или одночасового перорального теста на 50 г глюкозы с последующим тестом на толерантность к 100 г глюкозы для выявления отклонений от нормы. значения (более 140 мг/дл) на начальном скрининге (двухэтапный тест). Подтверждением диагноза с помощью одноэтапного тестирования является уровень глюкозы натощак более 92 мг/дл, через один час более 180 мг/дл и через два часа более 153 мг/дл. Подтверждением диагноза на втором этапе двухэтапного тестирования является уровень глюкозы натощак выше 95 мг/дл или 105 мг/дл, один час более 180 мг/дл или 190 мг/дл и двухчасовой более 155 мг/дл или 165 мг/дл или трехчасовой более 140 мг/дл или 145 мг/дл. Женщин с диагнозом гестационного диабета следует направить к диетологу и в соответствующие службы поддержки и специализированные службы. Недавняя литература предлагает инсулин в качестве терапии первой линии, но не исключает сульфонилмочевины и метформина в качестве вариантов лечения.[9] Дополнительное тестирование в третьем триместре включает повторный скрининг на сифилис и другие инфекции, передающиеся половым путем, для женщин из группы высокого риска. Женщины с отрицательным резус-фактором должны пройти повторное тестирование на антитела к резус-фактору между 24 и 28 неделями беременности. ( рекомендация степени B, USPTF) Скрининг на стрептококки группы B рекомендуется между 35 и 37 неделями беременности. Женщинам с положительным результатом назначают интранатальную профилактическую антибиотикотерапию. Антибиотик выбора — пенициллин для предотвращения ранней инфекции новорожденных. Альтернативным лечением женщин с аллергией на пенициллин является эритромицин или ванкомицин.
Женщин с диагнозом гестационного диабета следует направить к диетологу и в соответствующие службы поддержки и специализированные службы. Недавняя литература предлагает инсулин в качестве терапии первой линии, но не исключает сульфонилмочевины и метформина в качестве вариантов лечения.[9] Дополнительное тестирование в третьем триместре включает повторный скрининг на сифилис и другие инфекции, передающиеся половым путем, для женщин из группы высокого риска. Женщины с отрицательным резус-фактором должны пройти повторное тестирование на антитела к резус-фактору между 24 и 28 неделями беременности. ( рекомендация степени B, USPTF) Скрининг на стрептококки группы B рекомендуется между 35 и 37 неделями беременности. Женщинам с положительным результатом назначают интранатальную профилактическую антибиотикотерапию. Антибиотик выбора — пенициллин для предотвращения ранней инфекции новорожденных. Альтернативным лечением женщин с аллергией на пенициллин является эритромицин или ванкомицин.
Женщины с отрицательной группой крови должны получить иммуноглобулин Rho(D) в третьем триместре. Вакцинация в третьем триместре включает вакцинацию против гриппа во время сезона гриппа для женщин, которые ранее не получали вакцину, третью дозу вакцины против гепатита В и вакцинацию Tdap для предотвращения коклюша у новорожденных.
Обучение в третьем триместре включает информацию, помогающую женщине отличить дискомфорт во время беременности от таких проблем, как внутриутробная гибель плода, преждевременные роды и преэклампсия. Общие обсуждения во время посещения включают признаки и симптомы преждевременных родов (менее 37 недель) и родов (более 37 недель), подсчет ударов, планирование семьи, занятия по родам, грудное вскармливание, обезболивание во время родов и родоразрешения, ожидания в родах и родах. , послеродовой уход и уход за новорожденными. Дополнительное обучение должно включать плановое дородовое тестирование для беременностей, которые продолжаются после ожидаемого срока родов.
Предродовой уход после 40 недель
Перинатальные осложнения и смертность увеличиваются по мере приближения срока беременности к 42 неделям. Частота мертворождений и неонатальной смертности удваивается. В Соединенных Штатах женщины, которые не рожают в 40 недель, скорее всего, рожают до 42 недель беременности. Родовозбуждение в 41 неделю рекомендуется для уменьшения перинатальных осложнений. (Рекомендация класса А ). На 41 неделе беременности врачи назначают нестрессовый тест и проверяют индекс амниотической жидкости для оценки состояния плода. Во время пренатального визита врач должен рассмотреть планы индукции и показания, включая назначение даты. Женщины старше 35 лет имеют более высокий риск мертворождения после 41 недели беременности.
Дородовой уход необходим для улучшения перинатальных исходов. Общие сведения о содержании и графиках посещений являются стандартными рекомендациями, основанными на данных Профилактической целевой группы США, Американского колледжа акушерства и гинекологии и основанных на фактических данных практиках.
 Общая цель дородового ухода состоит в том, чтобы обеспечить доступ к качественному уходу на основе рекомендуемых стандартов во время беременности, чтобы обеспечить хорошие результаты для матери и новорожденного.
Общая цель дородового ухода состоит в том, чтобы обеспечить доступ к качественному уходу на основе рекомендуемых стандартов во время беременности, чтобы обеспечить хорошие результаты для матери и новорожденного.Улучшение результатов работы команды здравоохранения
Рекомендации по дородовому уходу хорошо известны. Рутинный дородовой уход осуществляется семейными врачами, акушерками и акушерами. Каждый клиницист предоставляет уникальную помощь, которую пациентка и ее партнер запрашивают или предпочитают (например, доулы, групповые посещения, ограниченное вмешательство в роды и т. д.). Необходим командный подход для оценки женщин с предзачаточными состояниями высокого риска во время предзачатия. период или на приеме в каждом центре. Медсестры, педагоги и клиницисты должны быть осведомлены о справочных службах как в сообществе, так и в клинической базе. Центр или система здравоохранения должны иметь стандартизированные руководства и протоколы по основным требованиям к обучению, лечению и ведению дородового ухода и во время беременности.
 Семейная медицина и акушерки должны иметь четкие каналы связи с поставщиками услуг высокого риска для пациенток высокого риска во время беременности. Совместный подход улучшает общение с врачом и увеличивает вероятность выявления рисков во время беременности.[10]
Семейная медицина и акушерки должны иметь четкие каналы связи с поставщиками услуг высокого риска для пациенток высокого риска во время беременности. Совместный подход улучшает общение с врачом и увеличивает вероятность выявления рисков во время беременности.[10]Ссылки
- 1.
Американское общество репродуктивной медицины; Комитет по гинекологической практике Американского колледжа акушеров и гинекологов. Консультирование перед беременностью: мнение комитета № 762. Fertil Steril. 2019 Январь; 111 (1): 32-42. [PubMed: 30611411]
- 2.
Берглунд А., Линдмарк Г. Здоровье и помощь до зачатия (PHC) – стратегия улучшения здоровья матери и ребенка. Ups J Med Sci. 2016 ноябрь; 121(4):216-221. [Бесплатная статья PMC: PMC5098484] [PubMed: 27320774]
- 3.
Аннадураи К., Мани Г., Данасекаран Р. Уход до зачатия: прагматичный подход к запланированной беременности. J Res Med Sci. 2017;22:26. [Бесплатная статья PMC: PMC5377963] [PubMed: 28413423]
- 4.

McClatchey T, Lay E, Strassberg M, Van den Veyver IB. Упущенные возможности: неустановленные генетические факторы риска в дородовой помощи. Пренат Диагн. 2018 Январь; 38(1):75-79. [PubMed: 28384392]
- 5.
Ko SC, Fan L, Smith EA, Fenlon N, Koneru AK, Murphy TV. Оценочные ежегодные перинатальные вирусные инфекции гепатита В в США, 2000–2009 гг. J Pediatric Infect Dis Soc. 2016 июнь;5(2):114-21. [PubMed: 26407247]
- 6.
Томе Р.А., Андре-Альбот Дж., Техада-Строп А., Ши Р., Бонси Дж., Франсуа Дж., Домеркант Дж.В., Грисволд М., Ипполит Э., Адриен П., Камили С. Вирусная инфекция гепатита В среди беременных женщин на Гаити: поперечное серологическое исследование. Джей Клин Вирол. 2016 март; 76:66-71. [Бесплатная статья PMC: PMC5802338] [PubMed: 26851543]
- 7.
Каган К.О., Сонек Дж., Вагнер П., Хоопманн М. Принципы скрининга первого триместра в возрасте неинвазивной пренатальной диагностики: скрининг хромосомных аномалий.
 Arch Gynecol Obstet. 2017 Октябрь; 296 (4): 645-651. [PubMed: 28702698]
Arch Gynecol Obstet. 2017 Октябрь; 296 (4): 645-651. [PubMed: 28702698]- 8.
Бхавадхарини Б., Ума Р., Сараванан П., Мохан В. Скрининг и диагностика гестационного сахарного диабета – актуальность для стран с низким и средним уровнем дохода. Клин Диабет Эндокринол. 2016;2:13. [Бесплатная статья PMC: PMC5471706] [PubMed: 28702247]
- 9.
Практический бюллетень ACOG № 190 Резюме: Гестационный сахарный диабет. Акушерство Гинекол. 2018 фев; 131 (2): 406-408. [PubMed: 29370044]
- 10.
Rule T, Beckmann M. Представляем новую модель совместной дородовой клиники. Int J Gynaecol Obstet. 2019 март; 144(3):248-251. [PubMed: 30582765]
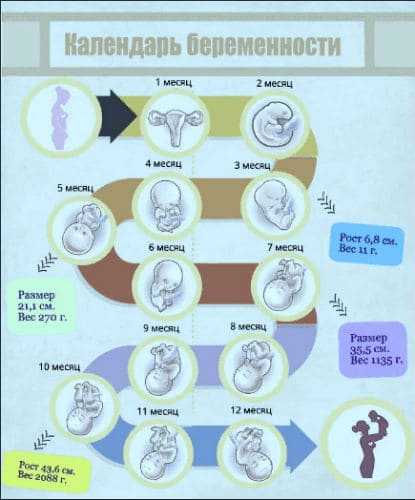
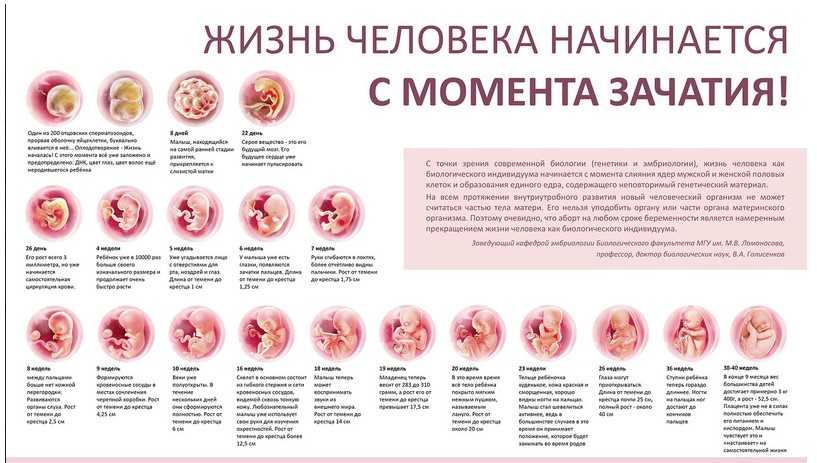
Хронология беременности по триместрам – Руководство по неделям | Условия, лечение и особенности
- Первый триместр
- Второй триместр
- Третий триместр
Это первая неделя вашей беременности, но на самом деле вы не беременны! Правильно — ваш врач отслеживает вашу беременность и дату родов с первого дня последней менструации.
 Так, что происходит? Ваше тело готовится к тому моменту, когда вы забеременеете – ваша матка утолщается и готовится к прибытию оплодотворенной яйцеклетки. Вы можете даже заметить увеличение цервикальной слизи, когда приближаетесь к зачатию. Убедитесь, что вы начинаете получать по крайней мере 400 мкг фолиевой кислоты в день — это необходимо для развития головного и спинного мозга ребенка!
Так, что происходит? Ваше тело готовится к тому моменту, когда вы забеременеете – ваша матка утолщается и готовится к прибытию оплодотворенной яйцеклетки. Вы можете даже заметить увеличение цервикальной слизи, когда приближаетесь к зачатию. Убедитесь, что вы начинаете получать по крайней мере 400 мкг фолиевой кислоты в день — это необходимо для развития головного и спинного мозга ребенка!Вторая неделя, овуляция. Если сперматозоид встретится с яйцеклеткой в фаллопиевой трубе, вы забеременеете! В это время вы можете заметить небольшое пятно. Это не ваши месячные — это признак того, что оплодотворенная яйцеклетка прикрепилась к стенке вашей матки!
Поздравляю, мама — ты беременна (но пока этого не чувствуешь)! Сперматозоид и яйцеклетка слились в единую клетку, называемую зиготой, и внутри этой крошечной клетки происходит очень многое! Ваши хромосомы и хромосомы вашего партнера объединяются, чтобы определить пол ребенка, цвет волос и глаз. Когда зигота начинает свое путешествие из фаллопиевых труб в матку, она делится на несколько клеток, которые впоследствии станут каждым органом в теле вашего ребенка.
 Довольно круто, да?
Довольно круто, да?Настоящая работа началась! Ваш эмбрион прикрепился к стенке матки и имеет размер макового зернышка. Клетки продолжают делиться, чтобы создать органы вашего ребенка, и формируется ваш амниотический мешок, который окружает и защищает вашего ребенка по мере его роста. Также к амниотическому мешку прикреплен желточный мешок, который будет кормить вашего ребенка в первые недели. Вы пропустите менструацию, но можете заметить кровянистые выделения — это называется имплантационным кровотечением, и это нормально. Если вы сделали тест, и он отрицательный, не беспокойтесь — может пройти неделя или больше после задержки менструации, прежде чем гормоны беременности (ХГЧ) будут обнаружены в тесте.
Ваши гормоны беременности достаточно высоки, чтобы показать положительный тест на беременность! Ваш маленький эмбрион может напоминать головастика, но ненадолго! Прямо сейчас ваш эмбрион начинает выглядеть как плод с нервной трубкой (образование спинного и головного мозга), идущей от головы к ягодицам.
 Другая трубка развивает сердце вашего ребенка, а крошечные почки вырастут в руки и ноги. На 5-й неделе вы можете начать ощущать ранние признаки беременности – истощение, болезненность молочных желез и приступы тошноты.
Другая трубка развивает сердце вашего ребенка, а крошечные почки вырастут в руки и ноги. На 5-й неделе вы можете начать ощущать ранние признаки беременности – истощение, болезненность молочных желез и приступы тошноты.Когда у вас будет положительный тест на беременность, пора записаться на первую дородовую консультацию. Найдите подходящего вам акушера-гинеколога или акушерку.
Ваш ребенок размером с сладкую горошину. Возможно, вы этого не слышите, но маленькое сердечко вашего малыша начало биться! Он или она все еще выглядит как крошечный головастик, но их лицо начинает обретать форму. Ваше тело не сильно изменилось, но вы, возможно, заметили усиление позывов к мочеиспусканию, болезненность молочных желез, тошноту и вздутие живота. Сейчас самое время начать подготовку к вашему первому пренатальному посещению – будьте готовы к множеству тестов и вопросов!
Ваш ребенок размером с ягоду черники, и у него уже развиваются все органы, которые ему или ей понадобятся! Формируются сердце ребенка, почки, печень, легкие, кишечник, руки и ноги.
 Теперь ваш ребенок привязан к вам пуповиной, так что вы можете кормить его и отфильтровывать отходы. Возможно, вы справляетесь с тошнотой, тягой к еде и отвращением к ней, а также с очень опухшими и чувствительными молочными железами. Сейчас самое время инвестировать в хороший бюстгальтер для беременных!
Теперь ваш ребенок привязан к вам пуповиной, так что вы можете кормить его и отфильтровывать отходы. Возможно, вы справляетесь с тошнотой, тягой к еде и отвращением к ней, а также с очень опухшими и чувствительными молочными железами. Сейчас самое время инвестировать в хороший бюстгальтер для беременных!Ваш ребенок размером с малину, а на его руках и ногах прорастают перепонки на пальцах рук и ног! Вы можете не выглядеть беременной, но вы, вероятно, чувствуете это. Внутри вашей матки ваш ребенок быстро растет — фактически, он или она официально перешли от эмбриона к плоду. Теперь у вашего малыша есть губы, нос и очень тонкие веки! Возможно, вы думаете о пренатальных тестах в первом триместре — ваш акушер-гинеколог или акушерка могут помочь вам решить, что подходит именно вам.
Ваш ребенок теперь размером с вишню, и он или она больше похож на крошечного человека — этот хвост, похожий на головастика, почти исчез! Репродуктивные органы вашего ребенка формируются, но еще слишком рано знать, будет ли у вас мальчик или девочка.
 Вы, вероятно, чувствуете сильную усталость от беременности — держитесь, мама! Уровень вашей энергии повысится, когда вы войдете во второй триместр. Постарайтесь немного поспать и вздремнуть на левом боку. Это способствует лучшему притоку крови к ребенку.
Вы, вероятно, чувствуете сильную усталость от беременности — держитесь, мама! Уровень вашей энергии повысится, когда вы войдете во второй триместр. Постарайтесь немного поспать и вздремнуть на левом боку. Это способствует лучшему притоку крови к ребенку.Ваш ребенок размером с клубнику, и у него начинают развиваться крошечные ногти. Возможно, вы еще этого не чувствуете, но ваш ребенок поднимает бурю и сгибает свои крошечные ручки. На следующем предродовом приеме вы даже сможете услышать сердцебиение вашего ребенка! Чувствуете себя немного отсталым? Запор является распространенным симптомом первого триместра. Попробуйте добавить в свой рацион больше клетчатки — и не забудьте запить ее большим количеством воды!
Сейчас ваш ребенок размером с лайм, он растет и двигается, но вы не почувствуете этих движений еще месяц или два. На 11 неделе у вашего ребенка есть отчетливые человеческие черты — руки и ноги, уши и даже носовые ходы на его или ее крошечном носу.
 Возможно, вы тоже заметите некоторые изменения. Очень газированный и раздутый? Спасибо гормону беременности прогестерону. Старайтесь есть меньше – не забывайте о клетчатке!
Возможно, вы тоже заметите некоторые изменения. Очень газированный и раздутый? Спасибо гормону беременности прогестерону. Старайтесь есть меньше – не забывайте о клетчатке!Ваш малыш размером со сливу может открывать и закрывать ручки и сгибать свои крошечные пальчики! Вы, вероятно, почти ничего не показываете, но ваш ребенок увеличился более чем вдвое за последние три недели. Большинство систем вашего ребенка полностью сформированы, но еще многое предстоит сделать! Ваши ранние симптомы беременности начинают ослабевать, но вы можете начать чувствовать головокружение (еще раз спасибо, прогестерон). Если вы чувствуете головокружение, сядьте или лягте, глубоко вдохните и ослабьте тесную одежду. Как только вы почувствуете себя лучше, возьмите что-нибудь поесть и выпить.
Поздравляю, мама, ты пережила свой первый триместр! Ваш ребенок теперь размером с лимон, и его или ее тело начинает выглядеть более пропорциональным. На крошечных кончиках пальцев вашего ребенка начинают формироваться отпечатки пальцев, и если у вас будет девочка, ее яичники заполнены более чем двумя миллионами яйцеклеток! Также на этой неделе развиваются голосовые связки вашего ребенка.
 Ваш второй триместр должен принести некоторое сладкое облегчение от ваших ранних симптомов беременности. Однако вы, возможно, заметили увеличение выделений из влагалища, называемых белями. Если вам так удобнее, наденьте ежедневные прокладки, чтобы оставаться сухими.
Ваш второй триместр должен принести некоторое сладкое облегчение от ваших ранних симптомов беременности. Однако вы, возможно, заметили увеличение выделений из влагалища, называемых белями. Если вам так удобнее, наденьте ежедневные прокладки, чтобы оставаться сухими.Ваш ребенок размером с персик или кубик Рубика, длиной около 3,42 дюйма. В этот момент он или она может сосать палец! Лицо вашего малыша имеет все свои черты, и он начинает реагировать на внешние шумы и движения. В это время вы также можете заметить запор. Умеренные физические нагрузки, употребление большого количества жидкости, фрукты и овощи могут облегчить запор.
Ваш ребенок размером с яблоко или бейсбольный мяч, около 3,98 дюймов. У них формируются вкусовые рецепторы, а их скелет окостеневает, официально превращаясь в кость. Чтобы улучшить кровообращение, вы можете начать спать на левом боку с помощью подушки, если это необходимо. На этом этапе вы можете пройти пренатальные тесты, которые могут выявить у вашего ребенка такие расстройства, как синдром Дауна.
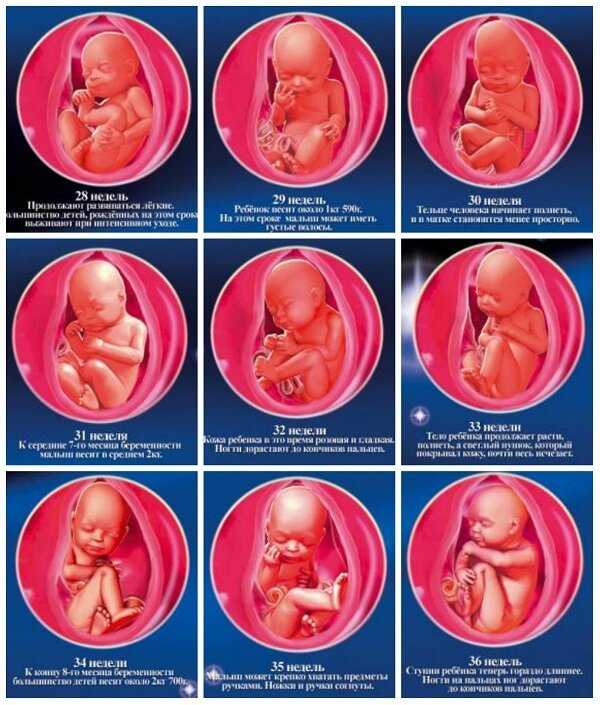
Ваш ребенок теперь размером с авокадо или лампочку в 4,57 дюйма! Теперь вы можете слышать сердцебиение вашего ребенка во время визитов к врачу. Объем крови в вашем теле увеличился, чтобы помочь поддерживать вашего ребенка, и вы можете заметить, что вены на ногах стали более заметными. Попросите своего врача носить поддерживающие чулки и выполнять легкие упражнения, чтобы улучшить кровоток.
Ваш ребенок размером с грушу или мяч для софтбола и составляет около 5,12 дюйма. Вы можете начать ощущать, как ребенок начинает икать, а за последние две недели он или она удвоились в весе. Ваш аппетит вырос, и теперь у вашего ребенка есть немного жира, чтобы помочь с тепловой защитой и его метаболизмом. В это время вы можете почувствовать головокружение или слабость. Двигайтесь медленно, чтобы помочь с этим, особенно при переходе из положения лежа.
Ваш ребенок размером с сладкий картофель, размером около 5,59 дюйма.дюймы. На этом этапе вы, возможно, сможете узнать пол вашего ребенка! Между настоящим моментом и 22-й неделей вам сделают УЗИ в середине беременности, чтобы проверить развитие ребенка и уточнить дату родов.
 В этот момент ваше сердце работает на 50% интенсивнее, чтобы поддерживать беременность. Насколько это удивительно?
В этот момент ваше сердце работает на 50% интенсивнее, чтобы поддерживать беременность. Насколько это удивительно?Ваш малыш размером с манго, размером около 6,02 дюйма. Ваш ребенок начинает шевелиться, и теперь вы действительно это чувствуете! Если нет, ничего страшного — женщины чувствуют это в разное время беременности. Эти движения крошечные, и они могут ощущаться как трепетание или даже газы. Они будут продолжать укрепляться на протяжении всего второго триместра.
В середине беременности ваш ребенок теперь размером с банан — 10,08 дюйма. Заметили большой скачок в этом измерении? Теперь вашего ребенка измеряют с головы до ног, а не от макушки до крупа. Сейчас самое время записаться на занятия по подготовке к родам. Кроме того, следите за своей осанкой, чтобы облегчить боль в спине, которую вы чувствуете.
Ваш малыш размером с морковь в 10,51 дюйма. Его веки полностью сформированы, и скорость их роста начинает замедляться.
 У малыша даже начали формироваться зачатки постоянных зубов. Вы, вероятно, действительно начинаете проявлять себя сейчас!
У малыша даже начали формироваться зачатки постоянных зубов. Вы, вероятно, действительно начинаете проявлять себя сейчас!Ваш ребенок размером с небольшую тыкву-спагетти ростом 10,94 дюйма. С бровями и более сильными мышцами ваш малыш в этот момент много двигается. Вы можете почувствовать усиление судорог и опухание стоп и лодыжек. Ешьте больше кальция и калия, чтобы бороться с спазмами!
Ваш ребенок имеет длину баклажана, около 11,38 дюйма. Тонкие волосы, называемые лануго, покрывающие тело ребенка, могут стать темнее. Ваша кожа может быть зудящей, поскольку она растягивается, чтобы приспособиться к растущему ребенку. Использование лосьонов поможет облегчить зуд — просто обязательно спросите своего врача о любых кремах, которые вы планируете использовать!
Ваш ребенок длиной с початок кукурузы, около 11,81 дюйма. Малыш может «открыть» ноздри, чтобы попрактиковаться в дыхании, и его мозг начинает быстро развиваться. После этого момента вы начнете прибавлять около одного фунта в неделю и будете проверены на гестационный диабет (связанное с беременностью состояние с высоким уровнем сахара в крови) в период с настоящего момента до 28-й недели.
 Если у вас положительный результат, не беспокойтесь! Это не является постоянным, и ваш врач поможет вам сориентироваться в остальной части вашей беременности.
Если у вас положительный результат, не беспокойтесь! Это не является постоянным, и ваш врач поможет вам сориентироваться в остальной части вашей беременности.Ваш ребенок размером с брюкву, размером около 13,62 дюйма. Вы можете почувствовать, как он или она пинают вас по ребрам (это случайность!), и они могут высунуть язык. Благодаря дополнительным гормонам ваши волосы будут казаться более густыми, но вы можете испытывать проблемы с пищеварением, изжогой или геморроем. Какие бы процедуры вы ни использовали, избегайте слабительных и минерального масла.
Ваш ребенок сейчас длиной с зеленый лук, около 14,02 дюйма. Нервы в ушах развиваются, поэтому ребенок может реагировать на ваш голос и даже «танцевать» под музыку! Они начинают дышать, выдыхая амниотическую жидкость и готовя свою иммунную систему, впитывая ваши антитела. В этот момент, особенно если вы беременны двойней, у вас могут начаться схватки Брекстона-Хикса, но не беспокойтесь. Это просто ваше тело тренируется для родов.
 Обязательно сообщите своему врачу, являются ли они серьезными или постоянными.
Обязательно сообщите своему врачу, являются ли они серьезными или постоянными.Ваш ребенок размером с цветную капусту, ростом 14,41 дюйма. Он или она может различать ваш голос и голос вашего партнера! В этот момент у них также начинает проявляться мозговая активность. Вы можете начать замечать растяжки и проблемы с балансом. Будьте осторожны при занятиях спортом и поговорите со своим врачом о любых кремах, которые вы хотите использовать от растяжек. Также пришло время подумать о плане родов — как весело!
Ваш ребенок размером со среднюю тыкву, длиной около 14,8 дюймов! Мозг ребенка начинает формировать борозды по мере того, как он превращается в более сложный орган — ваш малыш может даже начать мечтать! Веки ребенка сейчас открываются, и легкие формируют бронхи, крошечные трубчатые ответвления, которые несут воздух через легкие. Мама, если у тебя отрицательный резус-фактор, тебе сделают прививку на этой неделе, чтобы обезопасить ребенка (если ты еще ее не сделала).

Ваш ребенок такой же большой, как большая тыква, длиной около 15,2 дюйма! Мышцы ребенка созревают, как и все остальные части тела ребенка, включая мозг и легкие. Малыш также может обнаруживать свет внутри вашего живота! У вас могут возникнуть схватки Брэкстона-Хикса. Не паникуйте, мама — это обычно называют тренировочными схватками, и они могут длиться от 30 секунд до двух минут. Однако, если схватки становятся более короткими или более болезненными, или если у вас происходит утечка жидкости, позвоните своему лечащему врачу или отправляйтесь в ближайшую больницу, чтобы убедиться, что у вас не начнутся преждевременные роды.
Ваш ребенок размером с кочан капусты, длиной около 15,71 дюйма! Брови и ресницы ребенка полностью сформированы, как и его крошечные ручки (с еще более крошечными ногтями, которые начинают расти). Из-за того, что в вашем животе меньше места, ребенок становится уютнее и спит 30-90-минутными перерывами. Но это не значит, что мама.
 Хотя в эти дни вы, вероятно, чувствуете себя очень сонливым, получить хороший ночной отдых может стать труднее. Попробуйте поэкспериментировать с разными позициями для сна или поговорите со своим лечащим врачом. Сейчас самое время записаться на занятия по подготовке к родам, если вы еще этого не сделали.
Хотя в эти дни вы, вероятно, чувствуете себя очень сонливым, получить хороший ночной отдых может стать труднее. Попробуйте поэкспериментировать с разными позициями для сна или поговорите со своим лечащим врачом. Сейчас самое время записаться на занятия по подготовке к родам, если вы еще этого не сделали.Ваш ребенок размером с кокосовый орех, около 16,18 дюймов в длину! Малыш становится пухлее, так как под кожей начинает образовываться дополнительный слой жира. Теперь ваш малыш может различать отдельные звуки, такие как голоса и музыку. Мама, ты можешь начать замечать пятна на своей рубашке или то, что из твоей груди вытекает кремообразное желтоватое вещество, называемое молозивом. Это первая стадия образования грудного молока.
Ваш ребенок размером с капусту Напа, около 16,69.дюймов в длину! Ребенок начинает дышать, а легкие продолжают созревать, но еще не совсем готовы. Если бы вы родили сейчас, ребенок должен был бы находиться на искусственной вентиляции легких.
 Сейчас самое время выбрать педиатра для новорожденного, если вы еще этого не сделали. Найдите педиатра рядом с вами.
Сейчас самое время выбрать педиатра для новорожденного, если вы еще этого не сделали. Найдите педиатра рядом с вами.Ваш ребенок размером с большой ананас, около 17,2 дюймов в длину! Тонкий слой волос на теле, покрывающий ребенка, называемый лануго, отпадает, оставляя волосы только там, где они должны быть – на голове ребенка, бровях и ресницах. Сейчас самое время подумать о том, какую форму контроля над рождаемостью, если таковая имеется, вы планируете использовать после родов — да, забеременеть можно всего через несколько недель после появления на свет вашего малыша!
Ваш ребенок размером с дыню, около 17,72 дюйма в длину! Кости ребенка сейчас полностью развиты, так что не удивляйтесь, если почувствуете несколько дополнительных толчков и ударов ногой в животе. Хотя у вас еще есть несколько недель до большого приезда, сейчас самое время собрать чемодан в больницу.
Ваш ребенок размером с дыню, длиной около 18,19 дюймов! К настоящему времени ребенок, вероятно, повернулся вниз и стал лицом вниз, что называется макушка.
 Ваш малыш все еще наполняется жировыми отложениями под кожей, чтобы подготовиться к выходу из матки. Ваш акушер-гинеколог или акушерка могут направить вас на анализ на стрептококк группы B (GBS), чтобы проверить наличие бактерий GBS. Если у вас положительный результат, не паникуйте — мы просто попросим вас прийти в больницу, как только начнутся роды, чтобы вы начали принимать антибиотики, защищающие ребенка.
Ваш малыш все еще наполняется жировыми отложениями под кожей, чтобы подготовиться к выходу из матки. Ваш акушер-гинеколог или акушерка могут направить вас на анализ на стрептококк группы B (GBS), чтобы проверить наличие бактерий GBS. Если у вас положительный результат, не паникуйте — мы просто попросим вас прийти в больницу, как только начнутся роды, чтобы вы начали принимать антибиотики, защищающие ребенка.Ваш ребенок размером с канарейку, около 18,66 дюймов в длину! Ребенок толстеет, развивается больше жира. Кожа становится более гладкой и менее морщинистой, готовой к множеству объятий. К настоящему времени легкие ребенка полностью созрели. Мама, твоя спина может болеть сильнее, и ты можешь чувствовать тяжесть в нижней части тела, когда ребенок опускается ниже в твой живот. Мы будем видеться с вами каждую неделю, чтобы следить за вашим прогрессом и рассказывать вам о признаках родов и о том, когда пора ехать в больницу.
Ваш ребенок такой же длинный, как пучок швейцарского мангольда, около 19,13 дюйма в длину! Вы находитесь на финишной прямой, и пространство в вашем животе становится все теснее, а это означает, что у ребенка остается меньше места для пинков.
 Вы почувствуете больше покачиваний и растяжений. Мы будем продолжать видеть вас каждую неделю и будем контролировать ваше кровяное давление, чтобы следить за преэклампсией, высоким кровяным давлением, вызванным беременностью.
Вы почувствуете больше покачиваний и растяжений. Мы будем продолжать видеть вас каждую неделю и будем контролировать ваше кровяное давление, чтобы следить за преэклампсией, высоким кровяным давлением, вызванным беременностью.Ваш ребенок такой же длинный, как стебель ревеня, около 19,61 дюйма в длину! Малыш еще набирает вес (в основном жир, чтобы согреться), но все органы должны полноценно функционировать. Рефлексы и сейчас работают, и мозг готов к жизни вне утробы. Ваши ноги могут больше опухать, что является нормальной частью беременности. Однако, если вы испытываете внезапный или сильный отек рук, ног, лодыжек или лица, позвоните своему лечащему врачу, так как это может быть признаком преэклампсии.
Ваш ребенок размером с мини-арбуз, длиной около 19,96 дюйма! Вы почти на финишной прямой, и грандиозный выход малыша может состояться в любой день! Ребенок опустился к вам в таз, что может принести некоторое облегчение. Ваши схватки Брэкстона-Хикса могут усилиться.
 Следите за своим телом, но не становитесь навязчивым. Если схватки становятся более частыми и интенсивными, пришло время позвонить своему акушеру-гинекологу или акушерке.
Следите за своим телом, но не становитесь навязчивым. Если схватки становятся более частыми и интенсивными, пришло время позвонить своему акушеру-гинекологу или акушерке.Ваш ребенок размером с арбуз, весом от 6,5 до 8 фунтов. и размером около 20,16 дюймов в длину — в натуральную величину! Несмотря на то, что вы со дня на день встретитесь со своим комочком радости, младенцы любят устанавливать свое собственное расписание. Постарайтесь отдохнуть и расслабиться как можно лучше. Если вы просрочили свой срок, поговорите со своей командой по уходу о том, будете ли вы стимулированы к родам. Держитесь — вы почти у цели!
Позвоните 800-275-6401 и скажите «услуги для женщин».
Запись на прием
2023 Здоровье Гейзингера
- Разработчик
- Положения и условия
- HIPAA (новый)
- Политика конфиденциальности
- Уведомление о недискриминации
- Правила использования социальных сетей
- Корпоративная отчетность о соответствии
- Сообщить о мошенничестве
- Логин сотрудника
- Ресурсы провайдера
- Фирменные магазины Geisinger
План медицинского обслуживания Geisinger может совместно относиться к Плану медицинского страхования Geisinger, Geisinger Quality Options Inc.