Содержание
Температура при беременности, повышение на ранних сроках
Пожаловаться
Обновлено
Температура при беременности может повышаться как от внутренних факторов, так и от внешних. В период беременности женщине следует относиться к своему самочувствию с особым вниманием. Теперь она несет ответственность не только за состояние своего здоровья, но и за жизнь будущего ребенка. Если раньше к незначительному повышению температуры относились не столь серьезно и справлялись с ним в домашних условиях, то в новом состоянии это непозволительно. Причинами гипертермии могут быть как внутренние процессы (патологические или физиологические), так и внешние факторы. Снижение температурных значений у будущих мам отмечается реже.
Содержание:
Естественное повышение температуры тела
Патологическая гипертермия
Опасность повышения температуры во время беременности
Что делать при повышении температуры?
Пониженная температура тела
Естественное повышение температуры тела
Во второй половине менструального цикла в организме женщины активно работает железа временной секреции. Она формируется после выхода яйцеклетки и располагается на яичнике. Данное образование называется желтым телом. Вырабатывая прогестерон, половые железы готовят организм женщины к беременности. При повышении данного гормона возникает расслабление мышечных тканей и естественный рост температуры тела. Никаких признаков болезни при этом нет. Зачастую женщины не замечают, повышения температуры во второй фазе цикла, так как не имеют причин для ее измерения.
Она формируется после выхода яйцеклетки и располагается на яичнике. Данное образование называется желтым телом. Вырабатывая прогестерон, половые железы готовят организм женщины к беременности. При повышении данного гормона возникает расслабление мышечных тканей и естественный рост температуры тела. Никаких признаков болезни при этом нет. Зачастую женщины не замечают, повышения температуры во второй фазе цикла, так как не имеют причин для ее измерения.
С наступлением беременности будущая мама начинает следить за своим самочувствием более внимательно. При случайном измерении температуры женщина обнаруживает завышенные показания. Данное состояние пугает и заставляет нервничать будущих мам, что не очень хорошо для нового положения.
Специалисты единогласно заверяют, что температура 37 на ранних сроках – естественный процесс, не несущий серьезной угрозы для плода. Однако это утверждение верно не во всех случаях.
После имплантации плодного яйца в слизистую матки организм женщины подвергается кардинальным изменениям.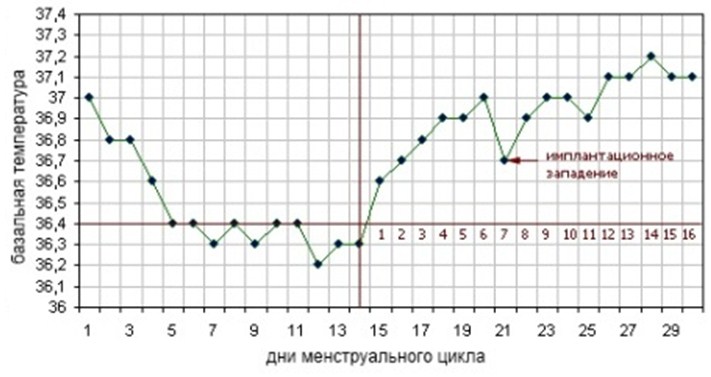 В этот период происходит повышение чувствительности по отношению ко всем окружающим факторам, поэтому будущая мама остро реагирует на температурные колебания, изменения условий окружающей среды, а также другие состояния. Терморегуляция организма беременной и обменные процессы в ее теле теперь будут происходить иначе. В начале гестации все системы подстраиваются под новое состояние, поэтому не могут работать в прежнем отлаженном режиме. Вызвать изменения способно все что угодно – от внутренних психологических переживаний до погодных условий. На любом сроке беременности не рекомендуется длительно пребывать под палящим солнцем или переохлаждаться, следует бережно относиться к себе и своему новому положению.
В этот период происходит повышение чувствительности по отношению ко всем окружающим факторам, поэтому будущая мама остро реагирует на температурные колебания, изменения условий окружающей среды, а также другие состояния. Терморегуляция организма беременной и обменные процессы в ее теле теперь будут происходить иначе. В начале гестации все системы подстраиваются под новое состояние, поэтому не могут работать в прежнем отлаженном режиме. Вызвать изменения способно все что угодно – от внутренних психологических переживаний до погодных условий. На любом сроке беременности не рекомендуется длительно пребывать под палящим солнцем или переохлаждаться, следует бережно относиться к себе и своему новому положению.
Патологическая гипертермия
С зарождением новой жизни в материнской утробе происходит снижение сопротивляемости организма. Как показывает медицинская практика, каждая вторая будущая мама сталкивается с признаками простуды в первые недели. У большинства представительниц слабого пола выздоровление наступает в течение недели без негативных последствий. Если температура тела превышает 37.4, то следует обязательно обратиться за медицинской помощью. Причиной гипертермии могут быть разные состояния, сопровождающиеся индивидуальными клиническими проявлениями:
У большинства представительниц слабого пола выздоровление наступает в течение недели без негативных последствий. Если температура тела превышает 37.4, то следует обязательно обратиться за медицинской помощью. Причиной гипертермии могут быть разные состояния, сопровождающиеся индивидуальными клиническими проявлениями:
- вирусная инфекция острого течения или простуда – насморк, першение в горле, кашель, недомогание;
- бактериальная инфекция дыхательных путей – кашель, боль в горле, головная боль, сонливость;
- кишечная инфекция – расстройство стула, тошнота, отсутствие аппетита, снижение массы тела;
- инфекция мочевыделительной сферы – дискомфорт при мочеиспускании, боль в животе, частые позывы в туалет, слизистые выделения из уретры.
Реже у будущих мам повышается температура тела при поражении паразитарными заболеваниями: токсоплазмоз, гельминтоз. Некоторые из них представляют серьезную опасность для такого положения. Также гипертермия отмечается при гепатитах, железодефицитной анемии, патологиях щитовидной железы и эндокринного аппарата в целом. Причиной роста показаний термометра могут быть онкологические заболевания, которые в период вынашивания способны войти в фазу активного роста.
Также гипертермия отмечается при гепатитах, железодефицитной анемии, патологиях щитовидной железы и эндокринного аппарата в целом. Причиной роста показаний термометра могут быть онкологические заболевания, которые в период вынашивания способны войти в фазу активного роста.
Для обеспечения собственной безопасности женщине необходимо выяснить причину повышенной температуры. Сделать это можно только при помощи комплексного обследования.
Читайте также:
Опасность повышения температуры во время беременности
Если на ранних сроках беременности показания термометра в норме могут достигать 37.4 градусов, то второй триместр уже не сопровождается подобными признаками. После 14–16 недель беременности терморегуляция организма женщины налаживается. В это время активность железы временной секреции угасает, а ее функцию на себя принимает плацента. Поэтому даже незначительное повышение температуры должно насторожить женщину и членов ее семьи.
Когда температура поднимается до 38, в организме создаются неблагоприятные условия для пребывания эмбриона. Торможение обменных процессов приводит к тому, что плод не получает достаточного количества кислорода.
В результате развивается гипоксия, при которой страдает не только мозг будущего малыша, но и все органы. Сохраняясь в течение продолжительного времени, это состояние приводит к необратимым последствиям для ребенка.
При интоксикации организма возникает риск отслоения плаценты и внутреннего кровотечения, а кульминацией данного состояния может стать летальный исход. Длительная гипертермия способна спровоцировать выкидыш или преждевременные роды. Если высокие показания термометра отмечаются в третьем триместре, когда до предполагаемой даты родов остается несколько дней, врачи могут принять решение о стимуляции. Данное назначение выносится комиссией, если плод доношен и полностью готов к жизни вне материнской утробы, а дальнейшее пребывание в организме матери создает для него угрозу.
Что делать при повышении температуры?
Когда термометр показывает 37 градусов, никаких действий предпринимать не надо. При отсутствии признаков болезни необходимо успокоиться и продолжать вести привычный образ жизни, но постоянно контролировать свое самочувствие. Если температура не превышает значения 37.4, повода для паники нет. При обнаружении на приборе отметки 37.5 и выше, необходимо начинать предпринимать действия, направленные на ее снижение.
Есть несколько способов понизить температуру при беременности безопасно и эффективно. Для большего эффекта можно использовать их в комплексе.
- Обтирание. Традиционные средства – уксус, спирт и водку – использовать будущим мамам нельзя. Токсичные вещества впитываются в сухую кожу и быстро проникают в кровоток. Подобная процедура может вызвать интоксикацию и навредить эмбриону, особенно в первые недели развития. Поэтому для обтирания необходимо использовать чистую воду, температура которой будет на несколько градусов ниже, чем показывает термометр.

- Обильное питье. Для снижения температуры тела организму нужна жидкость. Путем испарения влаги с кожи нормализуется терморегуляция. Если в организме недостаточно влаги, то ему нечего испарять. Следовательно, интоксикация растет, а показания термометра увеличиваются. Чтобы устранить гипертермию, необходимо пить воду. Хорошо воздействуют на организм напитки с большим количеством витамина С: различные ягодные морсы, липовый чай. С травяными отварами будущей маме необходимо быть осторожной и не принимать их без назначения врача.
Читайте также:
- Лекарства. Самостоятельно принимать медикаменты на любом сроке гестации не рекомендуется. Однако в критической ситуации, когда незамедлительное обращение к врачу невозможно, а температура перевалила за отметку 38, можно принять парацетамол или любой аналог на его основе. Разовая доза для будущей мамы не должна превышать 500 мг. Во втором триместре разрешено однократное употребление ибупрофена или любого структурного аналога, но не более 200 мг за раз.

Если гипертермия случилась в вечернее время или ночью, то лучше вызвать скорую. Бригада проведет необходимые мероприятия по снижению температуры и при необходимости доставит будущую маму в отделение ближайшей больницы.
Пониженная температура тела
Снижение температуры также может отмечаться на ранних и поздних сроках гестации. Если в начале беременности показания термометра ниже отметки 35.5, то это тревожный сигнал. В норме такого состояния быть не должно. Причиной снижения может стать недостаточное количество прогестерона. В таком случае будущей маме потребуется гормональная коррекция, которая поможет сохранить беременность.
Патологическое снижение температуры возможно при некоторых аутоиммунных заболеваниях. Женщине при постановке на учет по ведению беременности надо сообщить врачу обо всех имеющихся болезнях. Если гинеколог сочтет необходимым, он даст индивидуальные рекомендации по поддержанию хорошего самочувствия.
Снизиться температура тела может на раннем сроке при выраженном токсикозе. Как показывает статистика, каждая третья женщина сталкивается с тошнотой и утренней рвотой. При чрезмерной силе таких проявлений у женщины возникает риск обезвоживания. Поэтому внезапное понижение температуры является своеобразным сигналом, требующим помощи организму.
Незначительное понижение температуры может являться индивидуальной особенностью организма будущей мамы. В таком случае никаких мер принимать не надо.
Читайте также:
- Почему у новорожденных повышается температура
- 10 гаджетов, которые сделают жизнь мамы проще
- Опасен ли насморк во время беременности?
Фото: Depositphotos
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!РубрикаЗдоровье
Степени зрелости плаценты
Предлежание плаценты при беременности
Ищите что-то позитивное в каждом дне. Пусть это станет хорошей привычкой
Пусть это станет хорошей привычкой
Комментарии
Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Биострахование – ценнейший подарок к рождению ребенкаКакую детскую одежду вы покупаете?Covid-19 этой осеньюОцените состояние иммунитета вашего ребенкаОнлайн приёмная психолога — для мам часто болеющих детейПочему ребенок часто болеет?
Общие вопросы по беременности: страница 16
Это общий раздел интернет-консультаций по акушерству. Обсуждаем вопросы планирования и ведения беременности, правильное питание, что можно и нельзя делать при беременности и т.д. На вопросы пациентов отвечают врачи акушер-гинекологи центра женского здоровья «Арт-Мед».
Может ли подниматься температура на самом раннем сроке беременности?
Для ранних сроков беременности характерна повышенная температура (до 37,5). Это нормально при отсутствии признаков простудных и других воспалительных заболеваний. Для уточнения факта беременности сдайте анализ крови на ХГЧ.
Для уточнения факта беременности сдайте анализ крови на ХГЧ.
Существуют ли анализы крови на ретинол? Не зная о тератогенном воздействии витамина А, принимала его в высоких дозах. Доказано ли тератогенное воздействие на плод перелетов самолетом в первом триместре беременности?
Специальные анализы на содержание ретинола в широкой клинической практике не используются, но тератогенное воздействие на плод данного вещества доказано. Вы не указали, когда вы прекратили принимать данный препарат и по поводу какого заболевания проводилось такое интенсивное лечение. Убедительных данных о возможности тератогенного влияния на плод перелетов на самолете в ранние сроки беременности встречать не приходилось. Но следует понимать, что в первые три месяца беременности происходит активный естественный отбор и 10- 15% всех беременностей прекращают свое развитие в этот период по генетическим причинам. Длительные перелеты на самолете, смена климата и часового пояса могут спровоцировать гормональный сбой и угрозу прерывания беременности и не могут считаться благоприятным фоном при планировании беременности.
Прочитала, что нужно за 3-4 недели до предполагаемого срока родов смазывать область промежности и влагалище касторовым маслом. Таким образом снижается риск разрывов, так как масло способствует повышению эластичности тканей. Так ли это на самом деле и не повредит ли данная процедура ребенку?
Предлагаемая процедура ни коем образом не повредит малышу. Насколько она поможет Вам – неизвестно. Самая лучшая профилактика разрывов промежности в родах – отсутствие воспаления влагалища на момент родов и правильное поведение женщины во втором периоде родов.
Беременность 28-29 недель. Слышала, что когда съешь сладкого, малыш должен стучаться — у меня такого нет. Все ли нормально с моим малышом? На прием к врачу 31 мая.
Связи между съеденными сладостями и двигательной активностью плода нет.
Мне 37 лет, 35 неделя беременности, старшему сыну 16 лет. На УЗИ в 32 недели — двойное обвитие пуповины. Беременность протекает без осложнений. Есть ли надежда, что малыш распутается и можно будет рожать самой?
Беременность протекает без осложнений. Есть ли надежда, что малыш распутается и можно будет рожать самой?
Да, обвитие вполне может «уйти». Но даже если этого не произойдет, двукратное обвитие пуповиной — не повод отказываться от естественных родов.
Мне 24 года, планирую беременность. Сходила врачу, сдала все анализы — мазки, кровь, прошла все обследования — обнаружили только молочницу, все остальное в норме. Молочницу врач прописал лечить Ливаролом. Пролечила месяца два — не было молочницы, затем стала появляться с завидной регулярностью. Врач разрешила беременнеть после лечения ливаролом (после следующего цикла). Когда молочница появляется — не мешает ли она возможному зачатию? Чем можно лечить молочницу при планировании беременности?
Я бы рекомендовала Вам сдать бакпосев из влагалища, в том числе, на грибы, чтобы подобрать лечение. Вы, конечно, можете пытаться забеременеть и на фоне молочницы, но во время беременности ее все равно придется лечить, и лучше знать, чем именно, чтобы не экспериментировать.
Слышала, что в конце беременности появляются выделения из груди. У меня уже срок 37 недель, но никаких выделений нет. Неужели это означает, что у меня не будет молока?
Не волнуйтесь, молозиво не должно «течь», оно может появляться при нажатии на молочные железы «сцеживающими» движениями. Но даже если и тогда капельки не появятся – это не повод думать, что лактация будет нарушена после родов.
Возможно ли наступление беременности с 4 дня цикла, мой цикл 26-28 дней. Когда наступает овуляция в моем случае?
Овуляция обычно происходит за 10-14 дней до очередной менструации. Наступление беременности возможно при сексуальных контактах в течение недели до овуляции и суток после нее. Уточнить день овуляции можно, используя домашние тесты на овуляцию, измеряя базальную температуру или делая УЗИ в динамике менструального цикла.
На 18 день цикла увеличилась базальная температура до 37,5. Как меняется БТ после зачатия?
Как меняется БТ после зачатия?
Зачатие не влияет на уровень базальной температуры до задержки менструации. А вот затем плодное яйцо сохраняет базальную температуру повышенной.
Возможен ли приход месячных после зачатия? Последние месячные у меня были 13 декабря, а по УЗИ дата зачатия — 9 декабря, Как мне рассчитывать срок беременности?
Да, на фоне беременности иногда приходит менструация. В сроке беременности Вам нужно ориентироваться на данные УЗИ, начиная с самых ранних. Если к сроку беременности от предполагаемого дня зачатия прибавить две недели, получится акушерский срок беременности.
Беременна, 4-5 неделя. У меня есть одна плохая привычка — постоянно обдираю шкурку на верхней губе. Может это звучит смешно, но эта привычка у меня существует уже 27 лет (мне 30 лет). Получается, что у меня постоянно ободрана верхняя губа, врачи не знают — что это такое, прописывают различные мази, которые мне не помогают, на губе образуется грубая шкурка, которую я каждый день обдираю. Может это как то сказатся на моем будущем ребёнке? Не может ли у малыша развиться из-за моей привычки какой-нибудь синдром заячьей губы или что-то в этом роде? У меня таких синдромов нету, но самостоятельно я не могу избавиться от привычки, с которой живу всю свою жизнь…
Может это как то сказатся на моем будущем ребёнке? Не может ли у малыша развиться из-за моей привычки какой-нибудь синдром заячьей губы или что-то в этом роде? У меня таких синдромов нету, но самостоятельно я не могу избавиться от привычки, с которой живу всю свою жизнь…
У Вас, действительно, нехорошая привычка. На малыша она никак не повлияет, а вот у Вас повышается риск развития рака верхней губы. Попросите мужа (или других домашних) следить за Вами. И регулярно (каждые час-два) смазывайте губы гигиенической губной помадой и кремом, содержащим пантенол.
О чем говорит увеличенный показатель по анализу РАРР, учитывая что была угроза прерывания беременности и уже на протяжении 4 недель?
Мы неоднократно писали, что изменение уровня одного из гормонов само по себе ни о чем не говорит, необходимо оценивать всю клиническую информацию в целом – с учетом возраста. состояния здоровья, исходов предыдущий беременностей, семейно истории и пр. Рекомендую сделать в ближайшее время УЗИ и посоветоваться с врачом генетиком на очной консультации.
Какие могут быть причины остановившейся беременности на сроке 10-11 недель? Анализы все в норме. Мог ли на это повлиять прием успокоительного сбора? Примерно в это время перенесла ОРВИ.
Успокоительный сбор здесь ни при чем. Чаще всего причиной неразвивающейся беременности становятся хромосомные аномалии эмбриона (выявляются при цитогенетическом исследовании плодного яйца), инфекции, гормональные и аутоиммунные нарушения. Вам необходимо комплексное обследование для уточнения причины невынашивания беременности. Подробнее об этом читайте в разделе «Медицинские публикации».
У меня 5-й день задержки (цикл 26 дней). Беременность желаная. Сдала анализы: ХГ — 365,9; Прогестерон — 50,6; Эстрадиол-178,1; ДГАС — 3,8. Назначено: утрожестан по 1т. 2р. /д. ; прогинова — 1/4т. — 2р. /д. — 10 дней; 1/4т. — 1р. /д. ещё 10 дней; Магне Б 6 — по 1т. 1р. /д. Но я читала, что прогинову при беременности нельзя принимать. Подскажите, что делать?
Прогинову можно принимать во время беременности, если есть дефицит собственных эстрогенов.
Мне 27 лет, беременна 1-й раз, срок 8 недель. Могу ли я ходить плавать в бассейн на этом сроке — 2 раза в неделю. Я бывшая пловчика — 1 км для меня норма. Самочувствие хорошее, только легкая тошнота.
Если нет признаков угрозы прерывания беременности (боли, кровянистые выделения), то Вы можете плавать. На здоровье!
Последние месячные у меня были 17.09.2006г. Секс был 22,23,24. Срок по УЗИ ставят (на данный момент 21-я неделя) тоесть получается, что я забеременела 24-го. Можно ли забеременеть на третий день после менструации? Отчетливо шевеления почувствовала ровно в 19 недель. Как надо следить за шевелениями ребенка, чтобы знать, что с ним все впорядке? У меня сидячая работа за компьютером, можно ли находиться долго в сидячем положении и насколько вреден компьютер? На УЗИ в 19 недель поставили незначительное маловодие. С чем это связано и чем это грозит для ребенка и можно ли это как то исправить?
Сперматозоиды сохраняют свою активность в течение 7 дней в половых путях женщины, поэтому Вы забеременели не 24, но от полового акта, произошедшего 24 сентября.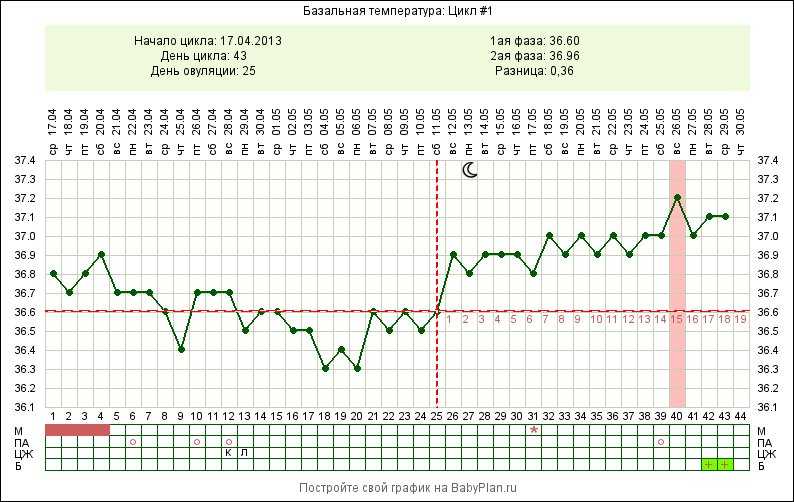 На данном этапе Вы должны ощущать шевеления малыша ежедневно. После 26 — 28 недель беременности Вы уловите его ритм сна и бодрствования со сменами фаз каждые 20-30 минут. Любые отклонения – повод для обращения к врачу. Компьютер сам по себе не вреден, вредно статичное положение, в котором Вы находитесь – нарушается кровоток в малом тазу, может развиться плацентарная недостаточность. Причины маловодия крайне разнообразны — инфекция, плацентарная недостаточность, пороки развития плода, а может это ошибка исследования – количество вод оценивается достаточно субъективно.
На данном этапе Вы должны ощущать шевеления малыша ежедневно. После 26 — 28 недель беременности Вы уловите его ритм сна и бодрствования со сменами фаз каждые 20-30 минут. Любые отклонения – повод для обращения к врачу. Компьютер сам по себе не вреден, вредно статичное положение, в котором Вы находитесь – нарушается кровоток в малом тазу, может развиться плацентарная недостаточность. Причины маловодия крайне разнообразны — инфекция, плацентарная недостаточность, пороки развития плода, а может это ошибка исследования – количество вод оценивается достаточно субъективно.
Что такое тест ДЭАС при беременности?
Этот тест свидетельствует об уровне мужских половых гормонов. Патологическое повышения уровня этих гормонов может быть обусловлено различными заболеваниями надпочечников, яичников, гипофиза. Избыточное содержание мужских половых гормонов при беременности может привести к ее прерыванию, а также неблагоприятно повлиять на развитие половых желез плода.
У меня срок 36 недель, УЗИ показывает бипариетальный размер головки 90 мм, окружность живота 299 мм, длина бедренной кости 71 мм. Ставят гипертрофию плода. Дали направление в стационар. Насколько серьзно несоответствие срока и размеров плода?
У Вашего малыша развилась гипотрофия, то есть он начал отставать в росте из-за того, что ему не хватает питательных веществ, необходимых для строительства его организма. Вам нужно стационарное лечение для коррекции плацентарной недостаточности.
У меня менструальный цикл длиться всего 15 дней. Могу ли я забеременеть?
Да, можете, если у Вас бывает овуляция. Но такая продолжительность менструального цикла не является нормальной. Поэтому Вам необходимо пройти обследование для уточнения причины нарушения менструального цикла у гинеколог-эндокринолога.
Срок беременности 17 недель, последние 8 дней ощутимая боль в правом боку — не постоянная, колющая, ноющая, могу нащупать очаг боли впереди под правой тазовой костью. Особенно болит по утрам, пью ношпу, на время помогает. Боль при ходьбе и движении, поворачивании во сне. Гинеколог при осмотре патологий по беременности не обнаружила, хирург подозрения на боли в кишечнике исключил и направил к урологу, сказав что очень похоже на пиелонефрит. У уролога прием только через 3 дня — но никаких других симптомов кроме боли в правом боку, указывающих на пиелонефрит, у меня нет. Мочеиспускание частое, но безболезненное, поясница не болит, боли при мочеиспускании нет, жажды тоже. Скажите, что это может быть и на что еще следует провериться? Боль не проходит, но не верю что это может быть как-то связано с почками. Единственная проблема с мочеполовой системой была цистит почти год назад.
Особенно болит по утрам, пью ношпу, на время помогает. Боль при ходьбе и движении, поворачивании во сне. Гинеколог при осмотре патологий по беременности не обнаружила, хирург подозрения на боли в кишечнике исключил и направил к урологу, сказав что очень похоже на пиелонефрит. У уролога прием только через 3 дня — но никаких других симптомов кроме боли в правом боку, указывающих на пиелонефрит, у меня нет. Мочеиспускание частое, но безболезненное, поясница не болит, боли при мочеиспускании нет, жажды тоже. Скажите, что это может быть и на что еще следует провериться? Боль не проходит, но не верю что это может быть как-то связано с почками. Единственная проблема с мочеполовой системой была цистит почти год назад.
Боли справа внизу живота могут быть обусловлены целым рядом причин, наиболее частыми из которых являются: аппендицит, холецистит, пиелонефрит, тромбоз вен таза, тромбоз сосудов яичника, прекрут ножки объемного образования яичника, натяжение правой круглой маточной связки, и ряд других. Для начала следует сделать общий анализ крови, общий анализ мочи и УЗИ, и обратиться для осмотра к квалифицированному специалисту. Врачи клиники «АРТ-МЕД» готовы Вам помочь.
Для начала следует сделать общий анализ крови, общий анализ мочи и УЗИ, и обратиться для осмотра к квалифицированному специалисту. Врачи клиники «АРТ-МЕД» готовы Вам помочь.
Менструальный срок беременности на момент УЗИ 16 недель и 2 дня. Поставили утолщение и структурные изменения плаценты (толщина 25 мм) и маловодие (ИАЖ 82 мм). Врач сказала, что пока ребёночек чувствует себя нормально. Какова норма на этом сроке, каковы могут быть причины?
Толщина плаценты в 16 недель в норме колеблется в пределах от 14 до 24 мм. Индекс амниотической жидкости, вообще не является объективным критерием количества околоплодных вод, и серьезные исследователи этот показатель давно уже не используют. Если все действительно так, как Вы описываете, то нельзя исключить, что у Вас имеет место фетоплацентарная недостаточность, которая могла возникнуть, в частности из-за инфекции. Это наиболее типичная причина. Однако существует и много других причин. Для их выяснения требуются проведение ряда комплексных исследований. Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
Все необходимые дополнительные консультации и обследования Вы можете получить в нашем медицинском центре.
Беременность 29 недель, с начала беременности у меня обнаружили нарушение ритма сердца (аритмия, тахикардия, очень большой пульс, ПМК), рожать сказали только в 67 роддоме (я туда ездила на консультацию). 28.12.2006 почувствовала себя очень плохо, пришла к терапевту для беременных, она хотела меня в больницу положить, но я отказалась и тогда она мне выписала больничный. Сказала, чтобы я пришла 03.01.2007 к дежурному терапевту продлить больничный, а 09.01.2007 уже прийти к ней. Так вот, я сегодня пошла в поликлинику и дежурный терапевт меня выписал, сказав, что нарушения ритма не основание для больничного, и что вообще давление у меня в норме, значит я здорова, кстати моей карты у этого врача не было. Очень грубо разговаривала и на все мои жалобы по поводу плохого самочувствия отвечала, что это мои проблемы. Мог меня врач выписать, не имея мою историю болезни? И кому мне можно пожаловаться на этого врача?
Вообще, врач, должен руководствоваться не только результатами собственного осмотра и субъективным анализом ситуации, но и основывать свои решения на результатах предыдущих наблюдений, которые отражены в карте пациента. Вы можете пожаловаться на врача его непосредственному начальнику — главному врачу поликлиники, или в вышестоящую инстанцию — в департамент здравоохранения того округа, в котором расположена поликлиника.
Вы можете пожаловаться на врача его непосредственному начальнику — главному врачу поликлиники, или в вышестоящую инстанцию — в департамент здравоохранения того округа, в котором расположена поликлиника.
Мне 20 лет. У меня девятая неделя беременности при хроническом пиелонифрите. Как отразится моя болезнь на ребенке?
Если пиелонефрит не будет обостряться, то опасности для малыша нет. При обострении необходимо лечение, поскольку оно может стать причиной внутриутробного инфицирования, а также целого ряда осложнений – гестоза, преждевременного прерывания беременности и т.д.
Беременность 32-33 недели, по результатам УЗИ врач выявил фетоплацентарную недостаточность и направил на дневной стационар ЖК. В первый день врач стационара назначил мне: канефрон, курантил и укол кокарбоксилазы, объяснив единственное, что канефрон — это мочегонный препарат. Принимать ли мне это все и колоть ли уколы, которых я старалась всю беременность избегать и нельзя ли заменить канефрон какими-то мочегонными травками типа почечного сбора? Читала и аннотации к препаратам и форумы, кто что говорит, не знаю что и делать. Возможно будут капать капельницы. Я все же хочу принятие лекарственных препаратов ограничить до минимума, ведь они могут повлиять на ребенка. Мое общее состояние нормальное отекают только пальцы рук, но я стараюсь пить меньше жидкости. Хотя в карте за каждое посещение врач пишет — угроза прерывания, лейкоплакия шейки матки (это есть, но специалист по патологии шейки матки решил, лечить будем после родов). Две недели назад были плохие анализы мочи — лейкоциты 10-12, следующие уже 2-4.
Возможно будут капать капельницы. Я все же хочу принятие лекарственных препаратов ограничить до минимума, ведь они могут повлиять на ребенка. Мое общее состояние нормальное отекают только пальцы рук, но я стараюсь пить меньше жидкости. Хотя в карте за каждое посещение врач пишет — угроза прерывания, лейкоплакия шейки матки (это есть, но специалист по патологии шейки матки решил, лечить будем после родов). Две недели назад были плохие анализы мочи — лейкоциты 10-12, следующие уже 2-4.
Плацентарная недостаточность – это серьезная угроза жизни и здоровью малыша. Поэтому от лекарств в Вашей ситуации отказываться нецелесообразно. Тем более что у Вас, похоже, развивается гестоз. Канефрон – экстракт из растений, но его пить проще и приятней, чем разные почечные чаи. К тому же он гораздо эффективнее их.
Может ли появиться подтекание вод в 15-16 недель, если на УЗИ в 10-11 недель — все в порядке, к тому же принимаю Дюфастон и Дексаметазон. Это как-то подстраховывает?
Прием этих препаратов от подтекания околоплодных вод не защищает. Эта ситуация может возникнуть несмотря на предшествовавшее нормальное течение беременности. Необходим осмотр акушером-гинекологом.
Эта ситуация может возникнуть несмотря на предшествовавшее нормальное течение беременности. Необходим осмотр акушером-гинекологом.
У меня 18 недель беременности, вчера появились боли внизу живота, при принятии горизонтального положения боль проходит. Лечусь «Клиндацидом», есть инфекции: уреаплазма и микоплазма. После введении мази «Клиндацид» обильные водянистые выделения. Что это всё может означать?
Похоже, у вас угроза прерывания беременности. Но с проводимым лечением она никак не связана. При использовании любых влагалищных форм лекарств должны быть достаточно обильные выделения – это нормально. Тем не менее, Вам необходимо записаться к акушер-гинекологу, доктор назначит лечение, направленное на сохранение беременности.
Беременность 36-37 недель. Для санации влагалища перед родами посоветовали свечи (Тержинан или Пимафуцин, Полижинакс и т.д.). Учитывая, что у меня Уреаплазмоз и Микоплазмоз врач выбрала свечи Тержинан. Я поставила 1 свечу, но затем пропустила два дня, затем курс возобновила. Что мне делать теперь? Правильно ли возобновлять курс после пропущенных двух раз? Или лекарство больше действовать не будет и придётся выбирать другое?
Я поставила 1 свечу, но затем пропустила два дня, затем курс возобновила. Что мне делать теперь? Правильно ли возобновлять курс после пропущенных двух раз? Или лекарство больше действовать не будет и придётся выбирать другое?
Вы можете продолжить начатое лечение, только больше не делайте пропусков.
Какой должна быть ректальная (базальная) температура при беременности в 20,5 недель? До 20-ой недели принимала Утрожестан и температура держалась 37,0-37,1, а после отмены упала до 36,7. Что это, угроза прерывания? Последнее УЗИ в 16,5 недель, все было в норме.
Базальная температура во время беременности информативна только до 12 недель, позже ее измерять не имеет смысла. А повторное УЗИ Вам уже пора сделать.
26 неделя беременности, 5 дней назад впервые ненадолго заболел низ живота. Характер боли как при месячных — ноющий, тупой. Но минут через 10 все прошло и я забыла. А два дня назад появилась снова боль, но ужу колющая и как бы приступами, также только внизу живота. Раза три нарастала и отпускала. И потом прошла. Я не очень понимаю, с чем это связано и следует ли переживать по этому поводу? Последний раз на приеме была в 23 недели, все было в порядке, ребенок в порядке и развит в соответствии со сроком.
Раза три нарастала и отпускала. И потом прошла. Я не очень понимаю, с чем это связано и следует ли переживать по этому поводу? Последний раз на приеме была в 23 недели, все было в порядке, ребенок в порядке и развит в соответствии со сроком.
У Вас повышался тонус матки. Это может быть как вариантом нормы, так и признаком угрозы прерывания беременности. Для уточнения диагноза Вам необходимо прийти на прием к лечащему врачу. При необходимости доктор назначит лечение.
3 месяца назад мне прервали беременность на сроке 14 недель (пороки развития, гибель плода). Врач сказал, что полгода нельзя беременеть. Я прошла обследования, никаких отклонений не обнаружено — сказали случайное событие. У меня уже есть двое здоровых детей. Несколько дней назад узнала, что беременна, т.е. на момент зачатия прошло около 2,5 месяцев. Чем грозит данная ситуация? При предыдущих беременностях осложнений, угрозы не было.
В Вашей ситуации могут возникнуть проблемы с прикреплением плаценты (предлежание, плотное прикрепление и т.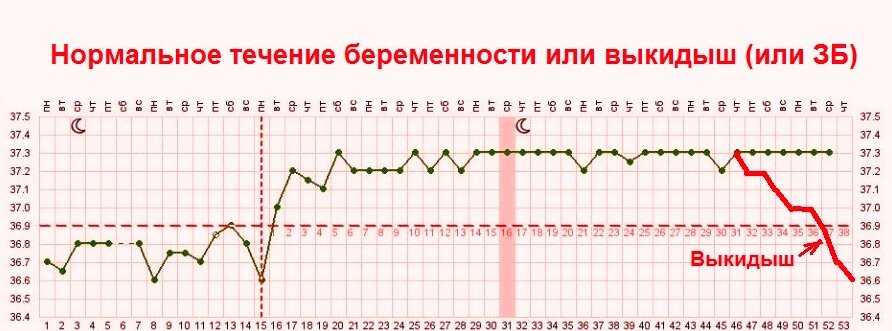 д.) и вынашиванием беременности.
д.) и вынашиванием беременности.
беременна лихорадкой? Вот почему и что делать дальше
Беременность, Блоги о беременностиРанняя беременность, беременность, Безопасность при беременности, Беременная лихорадкаСтефани Сето
Поделиться с:
Лихорадка встречается у всех, но она представляет больший риск, пока вы беременны.
На самом деле лихорадка является одной из наиболее частых причин обращения за неотложной помощью во время беременности. Поскольку они связаны с повышенным риском врожденных дефектов и аутизма, важно следить за температурой.
Некоторые врачи даже говорят, что риск лихорадки во время беременности требует большей осведомленности общественности.
В этом руководстве вы узнаете, почему у вас может быть лихорадка, и что вы должны делать для ее лечения.
Что такое беременная лихорадка? Лихорадка — это повышенная температура тела. Многие люди используют термин «лихорадка», чтобы описать, когда они чувствуют себя слишком горячими или потными. Но чтобы определить, есть ли у вас на самом деле лихорадка, вам нужно использовать термометр для измерения температуры.
Многие люди используют термин «лихорадка», чтобы описать, когда они чувствуют себя слишком горячими или потными. Но чтобы определить, есть ли у вас на самом деле лихорадка, вам нужно использовать термометр для измерения температуры.
Лихорадка не может быть постоянной температурой. Например, ваша температура может повышаться и возвращаться к норме, колеблясь взад и вперед (перемежающаяся лихорадка). Ваша лихорадка также может варьироваться в зависимости от повышения температуры в течение дня или в течение нескольких дней (перемежающаяся лихорадка).
Обычно лихорадка является признаком того, что ваш организм борется с инфекцией. Как правило, повышенная температура не является серьезной причиной для беспокойства, если только она не слишком высока или не сохраняется. Однако во время беременности лихорадка представляет больше рисков. Если вы беременны с лихорадкой, вы должны быть более осторожными и следить за своим состоянием. Лихорадка может длиться столько же, сколько болезнь или инфекция, вызвавшая ее.
К сожалению, во время беременности легче поднять температуру. По мере того, как ваше тело претерпевает изменения, ваша иммунная система ослабевает и становится более восприимчивой к болезням. Например, поскольку у вас больше шансов заболеть гриппом, у вас больше шансов получить от него лихорадку.
Симптомы лихорадки у беременныхИмейте в виду, что лихорадка является симптомом чего-то другого, например болезни или инфекции.
Единственный способ узнать, есть ли у вас лихорадка, — это измерить температуру термометром. Нормальные диапазоны зависят от того, на какой части тела вы используете термометр. Лихорадкой считается:
- 3F (37,4C) и выше, если взято из подмышки или лба
- 4F (38C) и выше, если принимать внутрь
- 101F (38,3C) при приеме через ухо или прямую кишку
- *Обратите внимание, что диапазоны температур для детей различны
Без термометра вы не можете точно определить, есть ли у вас лихорадка, но на это могут намекать другие признаки. К другим симптомам лихорадки беременных относятся:
К другим симптомам лихорадки беременных относятся:
- Лоб горячий на ощупь
- Потливость
- Озноб или озноб
- Слабость
- Головная боль
- Жесткая шейка
- Мышечные боли
- Потеря аппетита
- Обезвоживание
- Учащенное сердцебиение или дыхание
- Когнитивные изменения, такие как спутанность сознания
Первый шаг к измерению температуры — наличие надежного и точного термометра. Низкокачественное устройство может давать неточные и бесполезные показания, что может сказаться на вашем здоровье.
Для получения точных показаний мы рекомендуем использовать ушной и лобный термометр DuoSmart. Это устройство имеет бесконтактный режим, что делает его идеальным для суетливых детей, а также взрослых. 1-секундные показания обеспечивают быстрые результаты с проверенной точностью ±0,2 по Цельсию/±0,4 по Фаренгейту. Термометр DuoSmart, подходящий для домашнего или клинического использования, прост в использовании благодаря возможности сохранять данные в подключаемом приложении.
Вот как можно измерить температуру с помощью термометра DuoSmart:
- Снимите верхнюю крышку, чтобы измерить температуру на слух
- Нажмите кнопку включения
- Аккуратно поместите термометр в ухо
- Дождаться чтения
- Снимите термометр и считайте температуру
- Нажать кнопку выключения
- Очистите наконечник зонда и наденьте колпачок для следующего использования
Некоторые люди думают, что у них лихорадка на ранних сроках беременности, хотя на самом деле они просто чувствуют себя теплее из-за гормональных изменений. Например, приливы не обязательно означают, что у вас жар.
Если вы измерили температуру и подтвердили лихорадку на ранних сроках беременности, это может быть опасно для вашего ребенка, если ее не лечить. Лихорадка в первом триместре может повысить риск развития у вашего ребенка определенных дефектов, таких как врожденные пороки сердца, заячья губа и волчья пасть.
Однако прием фолиевой кислоты может смягчить этот эффект. Обратите внимание: лихорадка повышает риск дефектов нервной трубки. Но те, у кого была лихорадка на ранних сроках беременности и кто принимал 400 мкг фолиевой кислоты, не имели повышенного риска, по данным Центров по контролю и профилактике заболеваний (CDC).
В то время как лихорадка повышает риск дефектов, не паникуйте! Лихорадка распространена во время беременности и, как правило, ее можно контролировать.
Лихорадка беременных во втором и третьем триместре Лихорадка во втором или третьем триместре беременности также может представлять опасность. Одно исследование показало, что наличие одной лихорадки во втором триместре может увеличить риск аутизма на 40%. Хотя это вызывает беспокойство, имейте в виду, что общий риск невелик. Лихорадка распространена во время беременности, и большинство матерей, которые ее испытывают, рожают здоровых детей. Тем не менее, важно поговорить со своим врачом о любом случае повышенной температуры.
Если у вас жар во время беременности, знайте, что это симптом болезни или инфекции. Это может включать:
- Простуда
- Грипп
- Вирус COVID-19
- Инфекция мочевыводящих путей (ИМП)
- Почечная инфекция
- Инфекция горла
- Листериоз
- Токсоплазмоз
Если вы беременны с лихорадкой, вам следует обратиться к врачу. Во многих случаях субфебрилитета врач порекомендует вам следить за лихорадкой и может предложить:
- Прием ацетаминофена
- Положить на лоб холодное полотенце
- Поддержание водного баланса
Сильная лихорадка является более неотложной и может потребовать медицинской помощи.
В некоторых случаях беременности, например в случаях высокого риска, может потребоваться медицинское обследование, поэтому обязательно получите конкретные инструкции от своего врача. Будьте особенно осторожны, если у вас жар и:
Будьте особенно осторожны, если у вас жар и:
- У вас есть риск для здоровья или хроническое заболевание, такое как диабет
- Помимо лихорадки вы замечаете другие симптомы (например, почечную инфекцию)
- Вы обезвожены
- Лихорадка возвращается чаще, чем раз в 3 недели
- Вы также испытываете вагинальные изменения, такие как усиление выделений или запах
Сообщить врачу о вашей лихорадке важно по другой причине: вам может потребоваться лечение основного заболевания. В то время как такие болезни, как грипп, могут нуждаться в лечении, другие инфекции, вызывающие лихорадку, требуют медицинского лечения, например, антибиотиков.
Во время беременности вы, вероятно, боитесь принимать лекарства, отпускаемые без рецепта, и на то есть веские причины. Многие лекарства, которые вы можете использовать в повседневной жизни, могут представлять опасность во время беременности. Итак, что вы можете использовать, чтобы контролировать лихорадку во время беременности? Многие врачи рекомендуют принимать ацетаминофен (тайленол) для лечения повышенной температуры. Вам следует избегать приема других безрецептурных лекарств, таких как ибупрофен (Адвил), напроксен и аспирин. Вы также должны держаться подальше от растительных лекарственных средств, если только ваш врач не дал на это разрешение.
Вам следует избегать приема других безрецептурных лекарств, таких как ибупрофен (Адвил), напроксен и аспирин. Вы также должны держаться подальше от растительных лекарственных средств, если только ваш врач не дал на это разрешение.
Большинство женщин, страдающих лихорадкой во время беременности, рожают здоровых детей. Тем не менее, лихорадка представляет опасность для вашего ребенка.
По данным Центра по контролю и профилактике заболеваний (CDC), у женщин, сообщивших о лихорадке, чаще рождался ребенок с дефектом нервной трубки. Согласно исследованиям, это также повышает риск аутизма. Исследование 2021 года показало, что лихорадка во время беременности может быть фактором риска нарушений развития нервной системы.
Раньше исследователи не знали, что вызывает проблемы, связанные с лихорадкой. Лихорадка непосредственно вызывает дефекты? Или виновата болезнь, вызвавшая лихорадку? Однако совсем недавно исследователи смогли установить, что лихорадка сама по себе может быть причиной некоторых дефектов.
Например, врожденные пороки сердца встречаются у 1% новорожденных. Однако только 15% из них можно объяснить генетической мутацией. Так что же является причиной остальных 85% случаев? Часть может быть объяснена лихорадкой, что является хорошей новостью, поскольку дефекты, связанные с лихорадкой, можно предотвратить.
Профилактика лихорадки у беременныхЛучший способ предотвратить лихорадку у беременных — предотвратить инфекцию. Поскольку лихорадка может возникнуть, когда организм борется с болезнью, избегайте заболеваний — как от вирусных заболеваний (например, от обычной простуды), так и от других источников (например, пищевого отравления).
- Чаще мойте руки, особенно перед едой
- Протрите поверхности, к которым часто прикасаются, такие как телефоны, столы, пульты и т. д.
- Держитесь подальше от больных членов семьи
- Подумайте о том, чтобы сделать прививку от гриппа и вакцинацию против COVID-19, чтобы предотвратить серьезное заболевание
- Избегайте сырого мяса, включая рыбу
- Избегайте употребления в пищу мясных деликатесов для обеда (если только они не приготовлены в микроволновой печи — читайте: Мясо для обеда и беременность: безопасно ли это? Меры предосторожности + хитрости).

Беременность с лихорадкой — обычное дело. Хотя у большинства людей с лихорадкой рождаются здоровые дети, это все же вызывает беспокойство. Всегда обращайтесь к врачу по поводу лихорадки и следуйте его рекомендациям. Тайленол часто назначают для снижения температуры. Лихорадка, которая слишком высока, длится слишком долго или сопровождается другими симптомами, может потребовать медицинской помощи. Людям с беременностью высокого риска также может потребоваться дополнительный мониторинг. Поскольку лихорадка является симптомом болезни или инфекции, важно проконсультироваться с врачом.
P.S. Легко измеряйте температуру с помощью ушного и лобного термометра DuoSmart! Бесконтактный режим и возможности хранения данных делают его подходящим для всей семьи!
Попробуйте измерение температуры без суеты.
Получите недорогой Термометр DuoSmart Сегодня!Поделиться с:
Повлияет ли это на моего ребенка?
У вас лихорадка? Если это так, вы, естественно, будете беспокоиться, все ли с вашим ребенком в порядке.
Но прежде чем паниковать, сделайте глубокий вдох. Позвоните своему врачу и спросите, следует ли вам принимать ацетаминофен (тайленол) для снижения температуры.
Следующим важным шагом является выявление причины лихорадки. Лихорадка во время беременности часто является симптомом основного заболевания, которое потенциально может быть вредным для вашего растущего ребенка.
Если у будущей мамы температура тела повышается с 98,6 градусов до озноба, это признак того, что она борется с инфекцией. Вот почему важно немедленно обратиться за лечением.
Новое исследование, проведенное на эмбрионах животных, действительно показывает связь между лихорадкой на ранних сроках беременности и повышенным риском дефектов сердца и челюсти при рождении. Необходимы дальнейшие исследования, чтобы установить, увеличивает ли лихорадка сама по себе, а не вызывающая ее инфекция, риск врожденных дефектов у людей.
Если вы находитесь в первом триместре и у вас температура выше 102 градусов, обязательно немедленно обратитесь за медицинской помощью.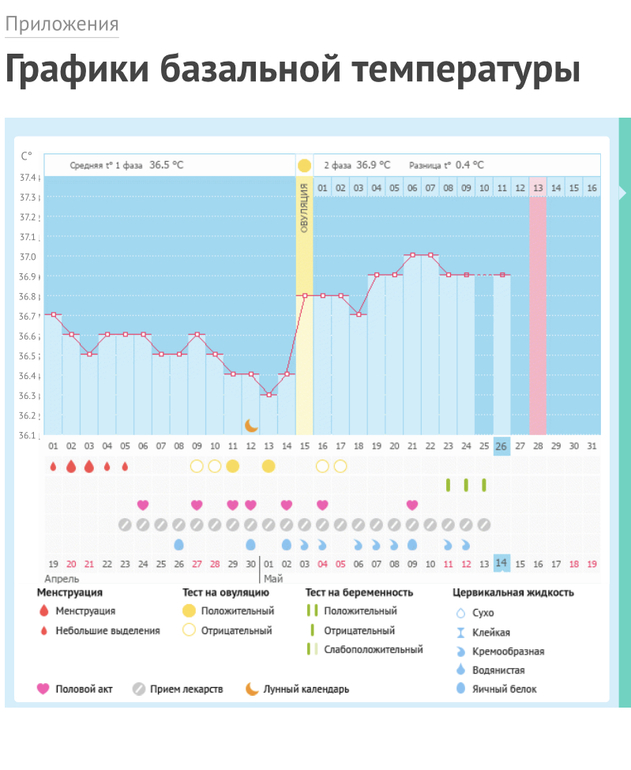 Это может помочь предотвратить краткосрочные и долгосрочные осложнения для вашего развивающегося ребенка.
Это может помочь предотвратить краткосрочные и долгосрочные осложнения для вашего развивающегося ребенка.
Лихорадка часто вызывается инфекциями мочевыводящих путей и респираторными вирусами, но могут быть виноваты и другие инфекции.
Обычные причины лихорадки во время беременности включают:
- гриппа
- Пневмония
- Тонсиллит
- Вирусной гастроэнтерит (Вирус желудка)
- Паянфрит (полюдно инфекция). ОБЩИЕ ВОЗМОЧКИ ОБЩЕСТВО ОБЩЕСТВО ОБЩЕСТВО ОБЩЕСТВО ОБЩЕСТВО ОБЩЕСТВО ДОБИРАТА . симптомы, сопровождающие лихорадку. К ним относятся:
- одышка
- боль в спине
- озноб
- боль в животе
- ригидность затылочных мышц
Пищевое отравление также может быть причиной лихорадки. Пищевое отравление обычно вызывается вирусами, реже бактериями (или их токсинами).
В этом случае вы, вероятно, также будете испытывать боль в животе, тошноту и рвоту. Диарея и рвота особенно опасны во время беременности, поскольку они могут вызвать обезвоживание, схватки и преждевременные роды.

Жизненно важные электролиты, потерянные из-за рвоты и диареи, должны быть восполнены. В некоторых случаях обезвоживание может быть настолько серьезным, что артериальное давление становится нестабильным и требуется госпитализация.
Если вы подозреваете, что у вас может быть пищевое отравление, обратитесь к врачу.
Даже если будущие мамы думают, что с ними все в порядке после того, как температура спадет, всегда лучше перестраховаться и все равно обратиться к врачу.
Лихорадка во время беременности никогда не бывает нормальной, поэтому всегда рекомендуется обследование. К счастью, если лихорадка была вызвана вирусным заболеванием, гидратации и Тайленола обычно достаточно для выздоровления.
Но если причина бактериальная, часто требуется антибиотик.
Беременным женщинам не следует принимать аспирин или ибупрофен.
Самое главное обратиться к врачу для получения надлежащего лечения.
Для взрослых температура тела выше 100,4 градусов по Фаренгейту считается лихорадкой.

