Содержание
32 неделя беременности — что происходит, УЗИ и развитие плода, вес ребенка и живот на тридцать второй неделе беременности
ЧТО ПРОИСХОДИТ
Иммунная система плода активно работает. У малыша образуются собственные антитела, которые будут защищать его после рождения. Хорошо функционирует нервная система, благодаря чему маленький человечек уже способен испытывать эмоции, чувствовать боль, слышать, видеть и ощущать вкусы.
На 32-й неделе беременности продолжается развитие скелета. Кости всего тела растут и укрепляются, а вот череп должен оставаться гибким, чтобы плоду было легче продвигаться по родовым путям.
Сейчас рост ребенка примерно 42,5 см, а вес — около 1700 г. К этому сроку матка стала слишком тесной для свободных движений, и вы еще отчетливее чувствуете шевеления крохи. Спровоцировать малыша на толчки может что угодно — от громких звуков до яркого света. Но чрезмерная активность ребенка в 31 – 32 недели иногда бывает обусловлена не только внешними раздражителями, но и недостатком кислорода, поэтому маме нужно отслеживать частоту и характер его движений.
ВАШЕ САМОЧУВСТВИЕ
На 31 – 32-й неделе беременности у будущих мам усиливается ощущение усталости. Из-за увеличения живота и смещения внутренних органов вам приходится испытывать многие неудобства. Для этого периода характерны боли в подреберье и пояснице, причем последние часто отдают в ягодицы и ноги. Вам тяжело ходить, практически невозможно выбрать удобную позу для сна, к тому же беспокоят частые позывы к мочеиспусканию. Смех, чихание и кашель иногда сопровождаются легким недержанием мочи. Избавиться от этой проблемы помогут упражнения, направленные на укрепление мышц таза.
Из-за сдавливания органов пищеварения в 32 недели беременности появляются горечь во рту, изжога, отрыжка и вздутие живота. Практически каждой беременной женщине знакомы запоры и геморрой. Еще одна проблема, с которой сталкиваются будущие мамы, — это затруднение дыхания. В сидячем положении давление матки на диафрагму и легкие усиливается, из-за чего вы можете испытывать чувство нехватки воздуха, рвотные позывы и головокружение.
Наверняка у вас уже появились отеки. На 31 – 32-й неделе беременности проблема может усугубиться. Если отечность незначительная, особого повода для волнения нет, достаточно лишь подкорректировать рацион — для этого надо уменьшить потребление соли и выпивать каждый день не менее 1,5 литров жидкости. Но если отеки долгое время не проходят, расскажите об этом своему лечащему врачу, так как они могут быть признаком гестоза, нарушения работы почек или повышенного давления.
ФАКТОРЫ РИСКА
Основными опасностями срока 32 недели беременности являются преждевременные роды, гестоз и отслойка плаценты.
Досрочные роды, как правило, начинаются внезапно. Неожиданная сильная диарея, водянистые выделения из влагалища (амниотическая жидкость может изливаться потоком или вытекать по каплям), опоясывающие боли в животе и учащающиеся схватки — верные признаки угрозы для беременности.
Вас должны насторожить и коричневые, кровянистые выделения. В сочетании с резкой или пульсирующей болью внизу живота они могут свидетельствовать об отслойке плаценты. В 32 недели беременности эта патология встречается у 0,5 – 1,5 % женщин. А ее возникновение может быть связано с физическим или эмоциональным перенапряжением, вредными привычками беременной и возрастом старше 40 лет, но чаще всего в третьем триместре это происходит из-за повышенного артериального давления. Если плацента отслоилась на 30 % и менее, то жизнедеятельности плода практически ничего не угрожает и в этом случае можно обойтись применением специальных медицинских препаратов; если на 50% — то у малыша возникает гипоксия и происходит задержка развития. При полной отслойке плаценты практически всегда наступает гибель плода.
В сочетании с резкой или пульсирующей болью внизу живота они могут свидетельствовать об отслойке плаценты. В 32 недели беременности эта патология встречается у 0,5 – 1,5 % женщин. А ее возникновение может быть связано с физическим или эмоциональным перенапряжением, вредными привычками беременной и возрастом старше 40 лет, но чаще всего в третьем триместре это происходит из-за повышенного артериального давления. Если плацента отслоилась на 30 % и менее, то жизнедеятельности плода практически ничего не угрожает и в этом случае можно обойтись применением специальных медицинских препаратов; если на 50% — то у малыша возникает гипоксия и происходит задержка развития. При полной отслойке плаценты практически всегда наступает гибель плода.
Как и на других сроках, на 32-й неделе беременности есть риск попадания в родовые пути инфекции. На это указывают гнойные, слизистые или необычные по цвету и запаху выделения. Если заболевание не вылечить, во время родов может заразиться малыш, что вызовет в будущем большие проблемы.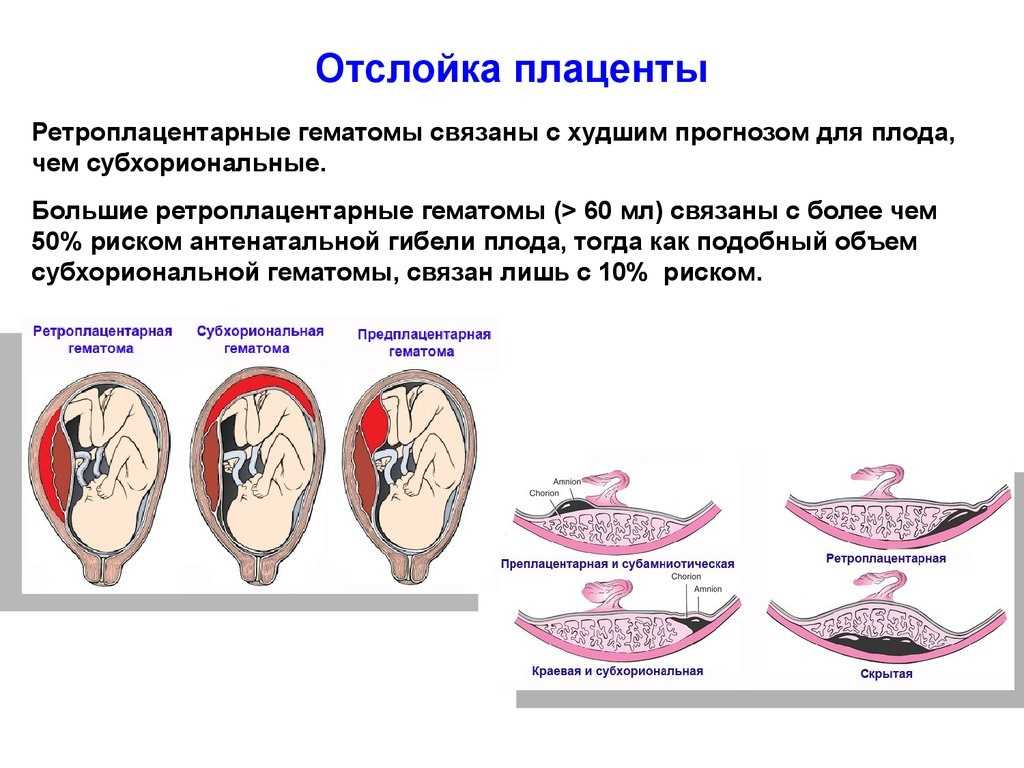
МЕДИЦИНСКОЕ НАБЛЮДЕНИЕ
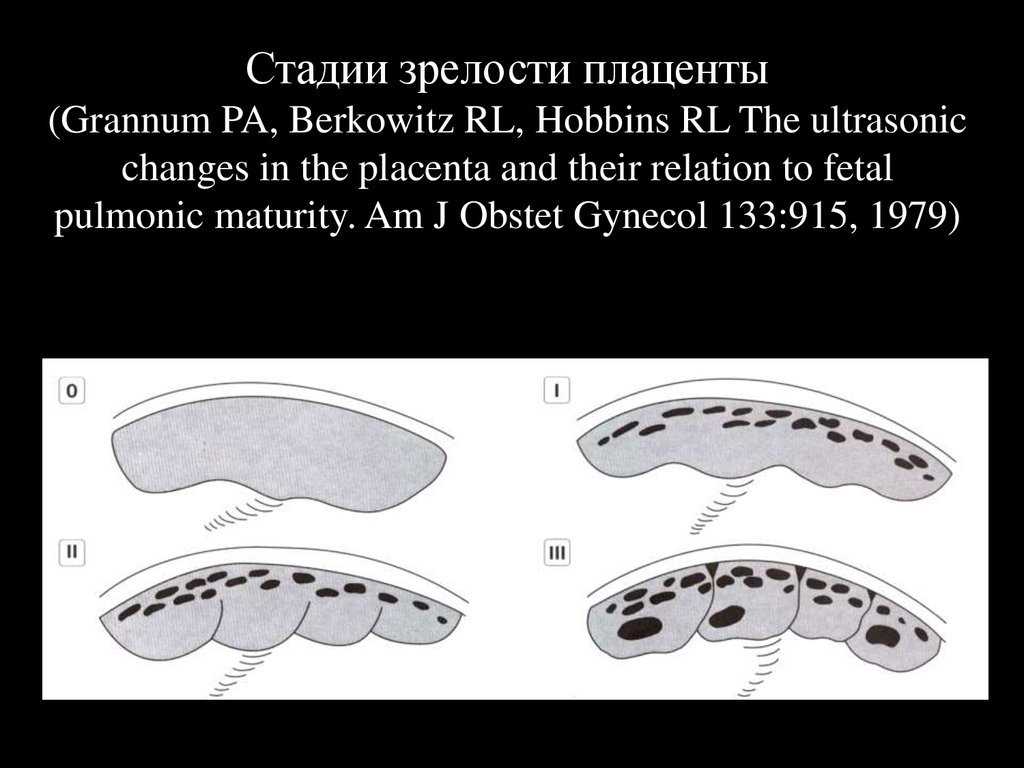
32-я неделя беременности — время, когда проводится третье плановое УЗИ. Не удивляйтесь, если на этот раз не увидите ребенка на экране во весь рост: он уже настолько большой, что рассмотреть его можно только фрагментарно.
Ультразвуковое исследование покажет, в каком состоянии находится плацента, какое положение принял ваш кроха, позволит определить его рост и вес. Кроме того, УЗИ выявит проблемы, которые могут повлиять на течение беременности:
ФЕТОПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ
Это структурные изменения плаценты, при которых нарушается ее функция. Такое состояние может стать причиной гипоксии плода, задержки его роста и развития. Кроме того, в этом случае ребенок сильно подвержен инфекции и воздействию вредных продуктов обмена. А при нарушении гормональной функции плаценты повышается риск досрочных родов и аномалий родовой деятельности.
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
В норме в 32 недели беременности плацента располагается на 7 см выше края внутреннего зева, однако бывает, что плодное яйцо прикрепляется ниже, чем надо, и тогда по мере роста плацента достигает зева или даже совсем его перекрывает. Это случается при многоплодной беременности, после кесарева сечения и у часто рожавших женщин. Причиной предлежания плаценты также могут быть аномалии рельефа матки и наличие заболеваний сердца и почек.
Это случается при многоплодной беременности, после кесарева сечения и у часто рожавших женщин. Причиной предлежания плаценты также могут быть аномалии рельефа матки и наличие заболеваний сердца и почек.
ТАЗОВОЕ ИЛИ БОКОВОЕ ПРЕДЛЕЖАНИЕ ПЛОДА
Неправильное положение ребенка вызывает затруднения в процессе родов, особенно у женщин, которые носят близнецов. И если у одного малыша после выполнения мамой определенных упражнений есть шанс перевернуться, то двойня останется в таком положении до родов. В связи с этим предлежание является частым показанием для кесарева сечения.
МНОГО- ИЛИ МАЛОВОДИЕ
В первом случае может возникнуть кислородное голодание и нарушение внутриутробного развития плода, второй вариант чреват опасностью отслойки плаценты, инфицированием родовых путей. И при том, и при другом сценарии есть риск преждевременных родов.
ПАТОЛОГИЯ ШЕЙКИ МАТКИ
На сроке 32 недели беременности шейка матки должна быть полностью закрыта.
ПАТОЛОГИЯ ПУПОВИНЫ
Могут быть выявлены ее недостаточная или, наоборот, чрезмерная длина, нарушение кровотока, обвитие плода пуповиной.Если во время ультразвуковой диагностики будет обнаружена какая-либо патология, помимо обычных анализов мочи и крови, врач назначает дополнительные исследования.
РЕКОМЕНДАЦИИ
На 32-й неделе беременности очень важно улучшить свое эмоциональное состояние. Постоянно общайтесь с ребенком. Не только маме, но и папе нужно разговаривать с малышом и гладить животик: голоса и прикосновения родителей различаются, и кроха по-разному на них реагирует.
Если вы испытываете страх перед родами, поговорите об этом с врачом. Специалист ответит на все вопросы, и вы сможете объективнее оценить ситуацию, не отдаваясь во власть разыгравшегося воображения. Чтобы сберечь нервы, старайтесь оградить себя от негативной информации, не общайтесь с излишне эмоциональными людьми и не смотрите устрашающих фильмов.
31 – 32 недели беременности — самое время, чтобы выбрать роддом (многие этого еще не сделали). Если вы собираетесь рожать по контракту, особенно важно найти хорошего врача. Почитайте отзывы, а еще лучше — пообщайтесь с женщинами, у которых принимал роды интересующий вас специалист. А выбрав учреждение, уточните, какие вещи нужно брать с собой. В каждом роддоме свой список, но, как правило, в нем присутствуют предметы гигиены и одежда для мамы и малыша, подгузники и многое другое. Также необходимо подготовить документы: направление или договор с роддомом, обменную карту, результаты анализов и УЗИ, паспорт и страховку.
Ребенок усиленно набирает вес, потому на этой неделе важно следить за питанием, чтобы его не «раскормить», иначе в процессе родов не избежать травм. Как бы вам ни хотелось вкусненького, откажитесь от употребления сладкого и мучного.
Начиная с этой недели отдыхайте на 2 – 3 часа больше, чем раньше. Избегайте инфекционных и простудных заболеваний, поскольку медикаментозное лечение в этот период нежелательно. Секс на сроке 31 – 32 недели беременности не запрещается и даже необходим (но только при отсутствии противопоказаний), ведь интимная близость — замечательный способ получить эмоциональную разрядку. Кроме того, во время оргазма матка сокращается, а значит, происходит своеобразная предродовая подготовка.
8-й месяц беременности
Вы узнаете несколько советов, облегчающих жизнь в последние недели беременности. Что такое тазовое предлежание?
Уход за новорожденным Приданное для новорожденного
Что необходимо иметь дома к выписке, какую коляску и кроватку выбрать, и какую технику приобрести?
Беременность и родыЧто взять с собой в роддом
Беременность и родыПсихология беременности и материнства
Позитивный настрой и преодоление страхов во время беременности, психологическая гигиена и самочувствие женщины.
Ведение беременности
Какие анализы сдавать при беременности, какие осмотры пройти, обследования и скрининги, посещение врачей.
Здоровье ребенкаНедоношенные новорожденные
Как недоношенным малышам развиваться и догнать сверстников, как маме восстановиться после преждевременных родов
Беременность и родыСекс во время беременности
Можно ли заниматься сексом во время беременности, что нужно учитывать, какие позы выбрать?
Грудное вскармливаниеВсе о грудном вскармливании
Давайте развеем самые популярные заблуждения, связанные с кормлением грудью.
Предлежание плаценты, приращение плаценты и предлежание сосудов
Что такое предлежание плаценты?
Плацента развивается вместе с ребенком в матке во время беременности. Он прикрепляется к стенке матки и обеспечивает связь между вами и вашим ребенком. Кислород и питательные вещества попадают из вашей крови через плаценту в кровь вашего ребенка. Плацента появляется вскоре после рождения ребенка, и ее иногда называют последом.
У некоторых женщин плацента прикрепляется к нижней части матки и может частично или полностью покрывать шейку матки (шейку матки). В большинстве случаев плацента перемещается вверх и в сторону по мере роста матки во время беременности. Однако у некоторых женщин плацента продолжает лежать в нижней части матки по мере продолжения беременности. Это состояние известно как низкое расположение плаценты, если плацента находится менее чем в 20 мм от шейки матки, или как предлежание плаценты, если плацента полностью покрывает шейку матки.
Предлежание плаценты чаще встречается, если у вас было одно или несколько предыдущих кесаревых сечений, если вы проходили лечение от бесплодия, чтобы забеременеть, или если вы курите.
| Нормальная плацента | Низко расположенная плацента (менее 20 мм от шейки матки) | Placenta praevia (полностью покрывающая шейку матки) |
Каковы риски для меня и моего ребенка?
Существует риск вагинального кровотечения, особенно к концу беременности, поскольку плацента расположена низко в матке. Кровотечение из-за предлежания плаценты может быть очень сильным, иногда подвергая риску как вас, так и жизнь вашего ребенка.
Вашему ребенку может потребоваться кесарево сечение, поскольку плацента может блокировать родовые пути, препятствуя вагинальным родам.
Как диагностируется предлежание плаценты?
Низкорасположенная плацента проверяется во время обычного 20-недельного ультразвукового исследования. У большинства женщин с низко расположенной плацентой на 20-й неделе беременности она не появится в более позднем периоде беременности: у 9 из 10 женщин с низко расположенной плацентой при сканировании на 20-й неделе больше не будет низколежащая плацента при последующем сканировании, и только у 1 из 200 женщин в целом будет предлежание плаценты в конце беременности. Если у вас ранее было кесарево сечение, плацента вряд ли поднимется вверх.
У большинства женщин с низко расположенной плацентой на 20-й неделе беременности она не появится в более позднем периоде беременности: у 9 из 10 женщин с низко расположенной плацентой при сканировании на 20-й неделе больше не будет низколежащая плацента при последующем сканировании, и только у 1 из 200 женщин в целом будет предлежание плаценты в конце беременности. Если у вас ранее было кесарево сечение, плацента вряд ли поднимется вверх.
Предлежание плаценты подтверждается трансвагинальным ультразвуковым сканированием (при котором датчик осторожно помещается во влагалище). Это безопасно как для вас, так и для вашего ребенка, и его можно использовать ближе к концу беременности, чтобы проверить, где именно находится ваша плацента.
Предлежание плаценты можно заподозрить, если у вас кровотечение во второй половине беременности. Кровотечение из предлежания плаценты обычно безболезненно и может возникнуть после полового акта.
Предлежание плаценты также можно заподозрить на более поздних сроках беременности, если обнаружится, что ребенок лежит в необычном положении, например, снизу вперед (ягодичное предлежание) или лежит поперек матки (поперечно).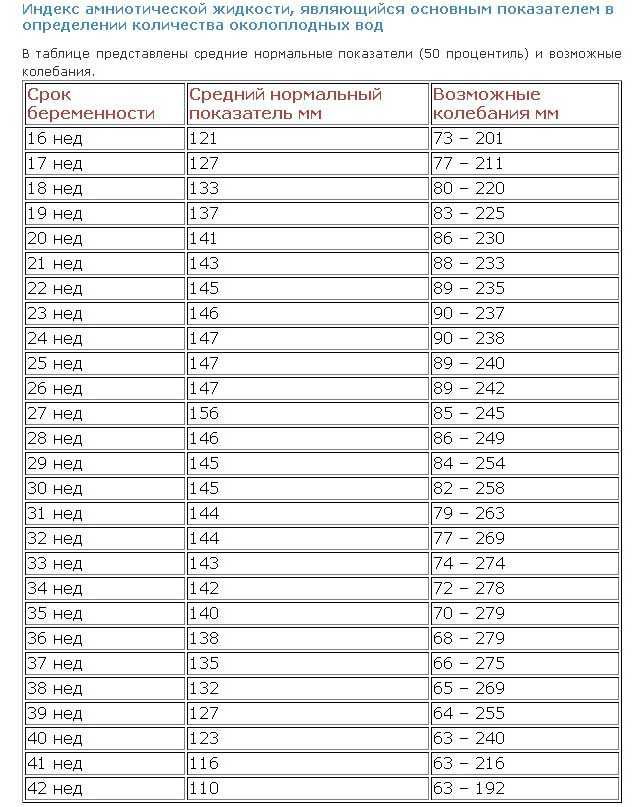
На какую дополнительную дородовую помощь я могу рассчитывать, если у меня низко расположенная плацента?
Если ваша плацента расположена низко на 20-й неделе беременности, вам будет предложено повторное сканирование на 32-й неделе беременности, чтобы увидеть, остается ли она низко расположенной. Это может включать трансвагинальное сканирование. Вам должны предложить повторное УЗИ в 36 недель, если ваша плацента все еще низко расположена.
Длина шейки матки может быть измерена во время 32-недельного сканирования, чтобы предсказать, будут ли у вас преждевременные роды и подвержены ли вы повышенному риску кровотечения.
Если у вас предлежание плаценты, у вас повышен риск преждевременных родов (менее 37 недель), и вам может быть предложен курс инъекций стероидов между 34 и 36 неделями беременности, чтобы помочь вашему ребенку стать более зрелым. См. информацию для пациентов RCOG. Кортикостероиды при беременности для уменьшения осложнений, связанных с преждевременными родами.
Если у вас преждевременные роды, вам могут предложить лекарство (известное как токолиз), которое дается, чтобы попытаться остановить схватки и позволить вам пройти курс стероидов.
Дополнительная помощь, в том числе необходимость госпитализации, зависит от ваших индивидуальных обстоятельств. Даже если раньше у вас не было никаких симптомов, существует небольшой риск внезапного и сильного кровотечения, что может означать необходимость экстренного кесарева сечения.
Если вы знаете, что у вас низко расположенная плацента, вам следует немедленно обратиться в больницу при появлении вагинального кровотечения, схваток или боли. Если у вас кровотечение, вашему врачу может потребоваться провести осмотр с помощью зеркала, чтобы проверить, сколько крови потеряно и откуда она идет. Это безопасное обследование, и вас попросят заранее дать согласие.
Вам следует стараться избегать анемии во время беременности, придерживаясь здоровой диеты и принимая препараты железа, если это рекомендовано вашим лечащим врачом. Уровень гемоглобина в крови (показатель того, страдаете ли вы анемией) будет регулярно проверяться во время беременности.
Уровень гемоглобина в крови (показатель того, страдаете ли вы анемией) будет регулярно проверяться во время беременности.
Как родится мой ребенок?
Ближе к концу беременности, как только будет подтверждено предлежание плаценты, у вас будет возможность обсудить варианты родов со своим лечащим врачом.
Ваша медицинская бригада обсудит с вами наиболее безопасный способ родов с учетом ваших индивидуальных обстоятельств.
Если край вашей плаценты находится менее чем на 20 мм от входа в шейку матки на сканограмме в 36 недель, кесарево сечение будет самым безопасным способом родов. Если плацента находится дальше 20 мм от шейки матки, вы можете выбрать вагинальные роды.
Если у вас нет сильного или рецидивирующего кровотечения, ваше кесарево сечение обычно проводится между 36 и 37 неделями. Если во время беременности у вас было вагинальное кровотечение, кесарево сечение может потребоваться раньше.
Если вам предстоит кесарево сечение, старший акушер и анестезиолог должны присутствовать во время родов, и вы должны рожать в больнице, где есть условия для ухода за вами в случае сильного кровотечения. Это особенно важно, если у вас уже было одно или несколько кесаревых сечений.
Это особенно важно, если у вас уже было одно или несколько кесаревых сечений.
Ваш анестезиолог обсудит варианты анестезии, если вам предстоит кесарево сечение.
Во время кесарева сечения у вас может быть более сильное, чем обычно, кровотечение. Врачи могут по-разному остановить кровотечение, но если оно продолжается и не может быть остановлено другими способами, может потребоваться гистерэктомия (удаление матки).
Если у вас сильное кровотечение до запланированной даты родов, вам может быть рекомендовано родить ребенка раньше, чем ожидалось.
Если у вас предлежание плаценты, вам, скорее всего, потребуется переливание крови, особенно если у вас очень сильное кровотечение. Во время планового кесарева сечения кровь должна быть доступна для вас, если это необходимо. Если вы чувствуете, что никогда не согласитесь на переливание крови, вы должны объяснить это своему медицинскому персоналу как можно раньше во время беременности. Это даст вам возможность задать вопросы и при необходимости обсудить альтернативные планы. Для получения дополнительной информации см. информацию для пациентов RCOG Переливание крови, беременность и роды.
Для получения дополнительной информации см. информацию для пациентов RCOG Переливание крови, беременность и роды.
Что такое приращение плаценты?
Placenta accreta — редкое (от 1 из 300 до 1 из 2000) осложнение беременности. Это когда плацента врастает в мышцу матки, что очень затрудняет родоразрешение во время родов.
Placenta accreta чаще встречается у женщин с предлежанием плаценты, у которых ранее было одно или несколько кесаревых сечений, но это также может произойти, если у вас была другая операция на матке или если у вас есть аномалия матки, такая как миома или двурогая матка. Это чаще встречается, если вы старше (старше 35 лет) или если вы проходили лечение от бесплодия, особенно экстракорпоральное оплодотворение (ЭКО).
Прирастание плаценты может быть заподозрено во время ультразвукового сканирования, которое вы будете делать во время беременности. Дополнительные тесты, такие как магнитно-резонансная томография (МРТ), могут помочь в постановке диагноза, но ваш врач сможет подтвердить, что у вас есть это заболевание, только во время кесарева сечения.
Если у вас есть приращение плаценты, возможно кровотечение при попытке родить плаценту после рождения ребенка. Кровотечение может быть сильным, и вам может потребоваться гистерэктомия, чтобы остановить кровотечение. Существует риск повреждения мочевого пузыря во время родов плаценты, что зависит от ваших индивидуальных обстоятельств.
Если подозрение на приращение плаценты возникнет до рождения ребенка, врач обсудит с вами возможные варианты и дополнительный уход, который вам потребуется во время родов. Вам может быть запланировано раннее рождение ребенка, между 35 и 37 неделями беременности, в зависимости от ваших индивидуальных обстоятельств. Вам нужно будет родить ребенка в больнице со специальным оборудованием и командой, имеющей опыт ухода за женщинами с этим заболеванием. Ваша команда может обсудить с вами вариант планового кесарева сечения гистерэктомии (удаление матки с плацентой сразу после рождения ребенка), если во время родов подтвердится приращение плаценты.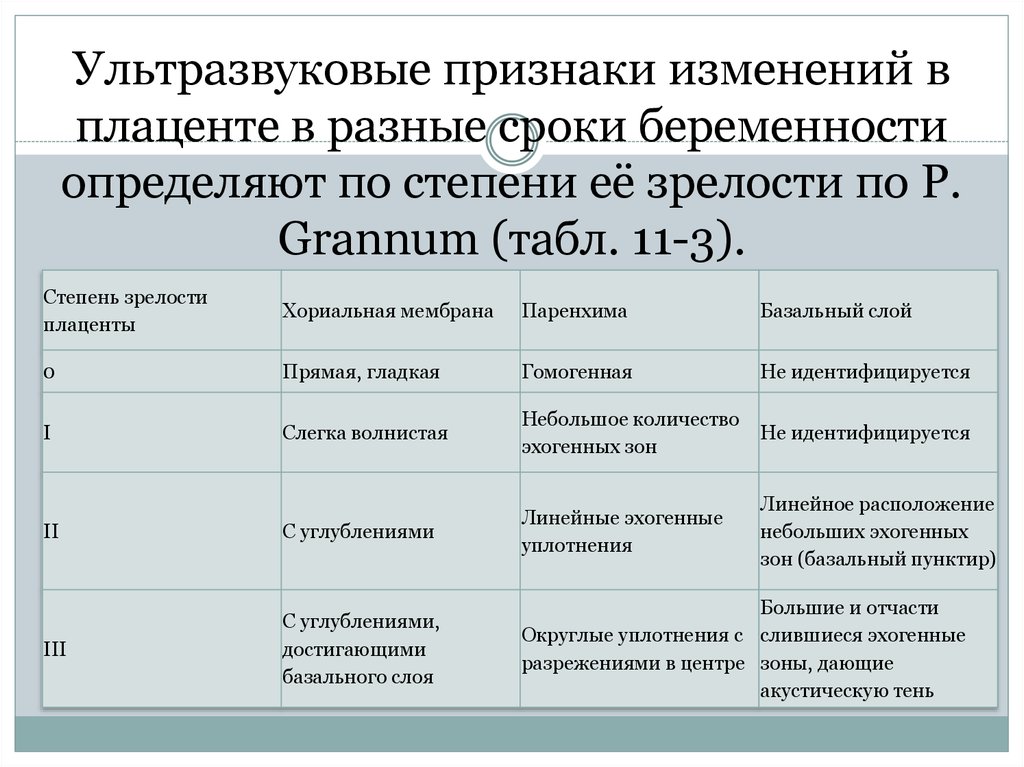
Возможно оставить плаценту на месте после рождения, чтобы она рассосалась в течение нескольких недель или месяцев. К сожалению, этот тип лечения часто не приносит успеха и может быть связан с очень серьезными осложнениями, такими как кровотечение и инфекция. Некоторым женщинам все равно потребуется гистерэктомия.
Ваша медицинская бригада обсудит с вами конкретный план лечения в зависимости от вашей индивидуальной ситуации.
Что такое vasa praevia?
Предлежание сосудов — очень редкое заболевание, поражающее от 1 из 1200 до 1 из 5000 беременностей. Это место, где кровеносные сосуды, идущие от вашего ребенка к плаценте, незащищенные плацентарной тканью или пуповиной, проходят рядом с шейкой матки. Эти кровеносные сосуды очень тонкие и могут порваться во время родов или при отходе вод. Это очень опасно, поскольку потерянная кровь исходит от вашего ребенка. У младенцев в организме лишь небольшое количество крови, поэтому им не нужно много терять, чтобы сильно заболеть или даже умереть. Если это произойдет, до 6 из 10 пораженных детей могут умереть.
Если это произойдет, до 6 из 10 пораженных детей могут умереть.
Если ваш лечащий врач подозревает, что у вас может быть предлежание сосудов, когда вы начинаете роды или когда у вас отходят воды, вашему ребенку необходимо срочно родить. Обычно рекомендуют экстренное кесарево сечение.
Если ваша плацента расположена низко, если вы вынашиваете более одного ребенка или если ваша плацента или пуповина развиваются необычным образом, у вас повышен риск предлежания сосудов. Вам может быть предложено дополнительное сканирование во время беременности, чтобы проверить, есть ли у вас это заболевание.
Если у вас будет обнаружено предлежание сосудов до начала родов, вам должно быть предложено плановое кесарево сечение примерно на 34–36 неделе беременности. Поскольку это будет означать, что ваш ребенок рождается недоношенным, вам будет предложен курс стероидов (две инъекции с интервалом 12–24 часа), чтобы помочь созреть легким и другим органам вашего ребенка. См. информацию для пациентов RCOG. Кортикостероиды при беременности для уменьшения осложнений, связанных с преждевременными родами.
Кортикостероиды при беременности для уменьшения осложнений, связанных с преждевременными родами.
тестов, которые вы можете пройти в 3-м триместре беременности
Автор: WebMD Editorial Contributors
Эти тесты являются обычными в третьем триместре беременности:
Кровь и анализы мочи: Ваш врач будет продолжать проверять вашу мочу на белок и сахар и любые признаки инфекции, сохраняя закрыть глаза на признаки преэклампсии, осложнения, которое чаще всего встречается на последних неделях беременности. Вам могут снова сдать анализы крови на анемию.
Другие измерения: Также продолжаются измерения веса, артериального давления и высоты дна. Сердцебиение вашего ребенка громкое и четкое!
Тазовые осмотры: В последние несколько недель беременности ваш врач снова начнет проводить гинекологические осмотры. Это делается для того, чтобы увидеть, начала ли шейка матки процесс созревания для родов. Созревание – это размягчение, истончение и раскрытие (расширение) шейки матки.
Созревание – это размягчение, истончение и раскрытие (расширение) шейки матки.
Эти изменения могут происходить медленно или быстро в течение недель, дней или часов до рождения. Таким образом, нередко за несколько недель до родов расширяются на несколько сантиметров, а затем прекращают расширение. Этот процесс несколько непредсказуем.
Скрининг на стрептококки группы В: Влагалищные и ректальные мазки берутся на сроке от 35 до 37 недель беременности для выявления стрептококков группы В. Хотя стрептококк группы В может присутствовать у 30% всех здоровых женщин, он является основной причиной опасных для жизни инфекций у новорожденных, а также может вызывать умственную отсталость, нарушение зрения и потерю слуха. Женщин с положительным результатом теста лечат антибиотиками во время родов, чтобы защитить ребенка от заражения инфекцией при рождении. В качестве альтернативы ваш врач или акушерка могут решить не проводить тест на стрептококк, а лечить вас во время родов, если разовьются определенные факторы риска.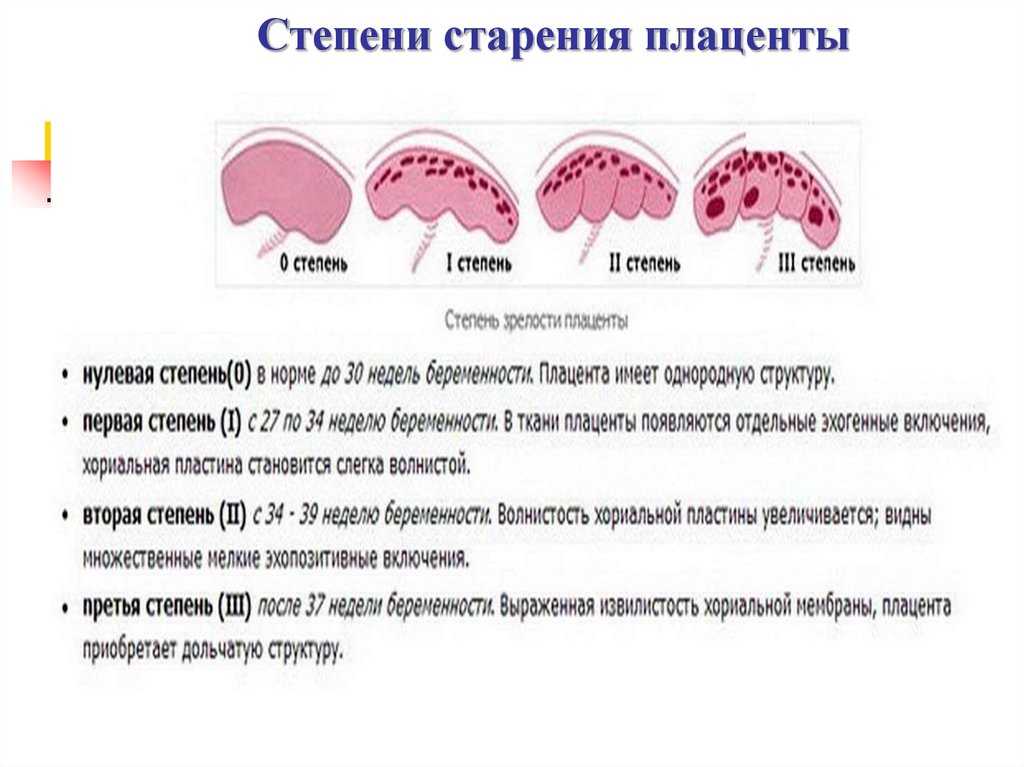
Электронный мониторинг сердца плода: Электронный мониторинг сердца плода проводится во время беременности, родов и родов для контроля частоты сердечных сокращений плода. Частота сердечных сокращений плода может указывать на то, чувствует ли себя плод хорошо или у него проблемы, и может быть проведена в любое время после 20 недель.
Нестрессовый тест: Проводится еженедельно при многих беременностях с высоким риском, например, в случаях, когда женщина вынашивает более одного плода, страдает диабетом или высоким кровяным давлением. Этот тест включает использование фетального монитора, закрепленного на животе матери. для измерения частоты сердечных сокращений ребенка, когда он двигается. Он также используется для мониторинга просроченных детей.
Стресс-тест на схватки: Монитор плода, который также проводится при беременностях с высоким риском, измеряет частоту сердечных сокращений ребенка в ответ на сокращения, стимулированные либо окситоцином (питоцином), либо стимуляцией сосков.