Содержание
Насморк с кровью у грудничка: что делать родителям?
Насморк с кровью у грудничка — однозначный повод показать ребенка педиатру. Как правило, данный симптом наблюдается у детей старшего возраста в ответ на сильные сморкания и ковыряние пальцем в носу. Поскольку грудные дети всего этого делать не умеют, то у них кровь в соплях может быть признаком серьезных заболеваний.
Причинами появления крови в слизи при насморке являются:
- Разрыв одного или нескольких капилляров в слизистой оболочке носоглотки;
- Появление ран, язв и трещин на слизистой.
Но эти причины уже являются вторичными. А вот что приводит к разрушению кровеносных сосудов или к появлению ран в носу, уже должен выяснить врач.
Что может означать насморк с кровью у грудничка
Самые опасные болезни, при которых у грудничка может постоянно наблюдаться данный симптом — различные нарушения свертываемости крови, в том числе и гемофилия. И хотя известно, что при этом заболевании кровоизлияния чаще всего происходят внутри организма, именно кровяные прожилки в слизи из носа у грудничка могут быть одними из первых признаков болезни.
Кроме того, данный симптом может быть вызван повышением внутричерепного давления. Если это так, то чем раньше врач установит такую связь, тем эффективнее будет дальнейшее лечение с целью нормализации этого давления.
Большое количество кровянистых выделений в соплях является признаком серьезных повреждений слизистой.
Ринит провоцирует повреждение сосудов. Кровь в небольших количествах и нечасто (раз в день) может присутствовать в соплях при сильном рините вирусной или бактериальной природы. Для устранения симптомов здесь требуется лечение инфекционного заболевания. Лечение назначается врачом.
Иногда причиной появления кровянистых выделений в соплях у грудничка может стать неправильное домашнее лечение вирусного или бактериального насморка. Например:
- При частом и долгом применении сосудосуживающих капель (даже специально адаптированных для грудных детей) слизистая носа пересыхает, параллельно будет развиваться медикаментозный ринит, что приведет к растрескиванию сухой слизи и появлению кровоточащих ранок;
- При закапывании ребенку в нос соков лука, чеснока, некоторых гормональных капель развиваются обширные язвы слизистой оболочки.
Авитаминоз, а именно недостаток в рационе витамина С, тоже может быть причиной ломкости капилляров в носу и как следствие кровянистых выделений из носа.
На заметку
Необходимо уметь отличать насморк с кровью от носового кровотечения. В первом случае симптом проявляется только при выделении соплей, а во втором случае — нет зависимости от продукции слизи и чихания.
Кровь без соплей — признак механического повреждения слизистой носа либо ломкости капилляров.
Полезное видео: причины носовых кровотечений
Кровь в соплях из носа: когда не требуется вызывать врача
Не всегда в этой ситуации следует вызывать врача. Это не требуется, если:
- Кровь появилась в соплях один или несколько раз в совсем небольших количествах — буквально в виде одной-двух прожилок. Это лишь случайные повреждения, которые могут быть вызваны плачем или манипуляциями с аспиратором.

- Симптом появился после высыхания слизи в носу у ребенка. Первоначальная вина за это лежит на родителях, которые не обеспечили должное увлажнение слизистой оболочки носа у младенца, а также воздуха в помещении. Сухие корки в носу грудного малыша легко трескаются и образуют кровоточащие ранки. Однако это продолжается недолго — от силы 15-20 минут, пока ранка не затянется. Родителям в этом случае нужно постоянно капать в нос ребенку физраствор для увлажнения слизистой оболочки носа, а на ночь смазывать корки в носу простыми маслами — вазелиновым, оливковым, персиковым.
При образовании корок в носу у ребенка и риске появления ран и трещин слизистую оболочку нужно постоянно увлажнять.
Еще раз отметим, что к врачу можно не обращаться если кровянистые выделения в носовой слизи появляется редко и их немного.
Отзыв
«У нас это целая напасть.
Весь первый год жизни что ни насморк, так кровь в соплях. Показывали Сашу врачу, сдавали анализы, ничего подозрительного. Лор подозревает просто ломкость сосудов, прописал комплексы с аскорбиновой кислотой. Но где-то к полутора годам все это прошло. Может, аскорбинка подействовала, может, просто носик окреп».
Ольга, Ессентуки
Что делать если у грудного ребенка появился насморк с кровянистыми выделениями
Если у грудничка появился данный симптом, то следует обратиться к врачу. Если у ребенка нет явной ОРВИ или бактериального ринита, а симптомы появляется постоянно, тем более — каждый день или при каждом сморкании, причину этого нужно выяснить обязательно.
Современная медицина обладает достаточным арсеналом средств, которые помогут даже ребенку с нарушениями кроветворения нормально себя чувствовать.
Врач после обследования пропишет средства для укрепления слизистой оболочки носа и препараты системного действия. Самостоятельно пытаться давать ребенку отвары трав, укрепляющие стенки сосудов, или тем более мазать ему нос мазями нельзя. Еще раз отметим, что не зная причин, нельзя проводить лечение, поскольку при этом существует риск развития осложнений.
Еще раз отметим, что не зная причин, нельзя проводить лечение, поскольку при этом существует риск развития осложнений.
Помните: грудной ребенок — это не объект для экспериментов и испытаний советов бабушек и неизвестных авторов на форумах. Только врач может оценить всю клиническую картину, выяснить причину и назначить адекватное лечение. Заочное лечение здесь недопустимо!
Носовые кровотечения у ребенка
Читайте также:
Сопли с кровью у ребенка и грудничка — причины и лечение 2022
Такое явление как сопли с кровью у ребенка часто вызывает панику у родителей. Но в большинстве случаев кровяные прожилки в слизистых выделениях из носовой полости не представляют серьезной опасности. Однако без внимания данный симптом оставлять также не следует.
Механизм возникновения кровянистых выделений из полости носа
Слизистая оболочка носовой полости состоит из множества капилляров. При нарушении их целостности кровь способна просачиваться наружу и смешиваться со слизью. Данное явление может наблюдаться даже у абсолютно здоровых детей.
При нарушении их целостности кровь способна просачиваться наружу и смешиваться со слизью. Данное явление может наблюдаться даже у абсолютно здоровых детей.
Сопли с кровью у грудничка и у ребенка постарше могут возникнуть по следующим причинам:
- механическое повреждение полости носа. Неаккуратное использование аспиратора или банальное ковыряние в носу может привести к повреждению капилляров и, как результат, появлению прожилок крови в слизи.
- повышенная сухость слизистой оболочки. Данное явление может возникнуть в результате чрезмерного использования сосудосуживающих препаратов, а также в результате недостаточной влажности воздуха в комнате. В такой ситуации кровянистые выделения из полости носа наблюдаются в утреннее время. На протяжении всего дня ребенок ведет себя активно, какие-либо признаки простудного заболевания отсутствуют, аппетит в норме.
- дефицит витамина С. При недостатке данного витамина в организме капилляры становятся ломкими и даже при незначительной нагрузке может произойти разрыв сосудов.

- вирусные инфекции. Проникновение вирусов в организм может спровоцировать возникновение желтых или зеленых слизистых выделений с прожилками крови. Патологический процесс ослабляет защитные силы организма, стенки капилляров становятся хрупкими и разрушение сосудов может происходить само собой.
- спазм сосудов. Кровянистые выделения из полости носа могут быть спровоцированы резкой переменой климата (смена уровня влажности или температуры воздуха). Также к спазму сосудов может привести интенсивная физическая активность.
- высокое давление. Возникновение прожилок крови в слизи может стать следствием повышенного внутричерепного давления. Однако в таком случае наблюдаются и другие симптомы — тошнота, головные боли, слабость. Данное состояние требует неотложного медицинского вмешательства.
Важно дифференцировать сопли с кровью и носовые кровотечения. В первом случае наблюдаются незначительные кровянистые слизистые выделения. Если же имеет место обильное кровотечение из полости носа, это говорит о повреждении более крупного сосуда. В таком случае ребенку следует оказать неотложную помощь и остановить кровотечение.
В таком случае ребенку следует оказать неотложную помощь и остановить кровотечение.
Лечебные мероприятия
При обнаружении прожилок крови в выделениях из носа ребенка рекомендуется проконсультироваться с педиатром, особенно это касается грудничков. Если подобное явление было однократным, то для беспокойства нет причин.
Если же кровянистые выделения из полости носа наблюдаются постоянно, специалист может назначить прием витамина С и препаратов, укрепляющих иммунитет.
Также полезны промывания носовых ходов отварами лекарственных трав — ромашки, календулы. Такие растения оказывают ранозаживляющее действие и способствуют устранению отечности слизистой.
Для того, чтобы предупредить возникновение такого нежелательного явления в дальнейшем, следует придерживаться следующих рекомендаций:
- своевременно лечить воспалительные процессы в полости носа, помогут в этом физиотерапевтические процедуры;
- ребенка более старшего возраста необходимо научить правильно сморкаться, родители должны объяснить и, при необходимости, показать, как правильно высмаркивать нос — поочередно каждую ноздрю, не прилагая к данному процессу особых усилий;
- поддерживать оптимальную температуру воздуха в детской комнате, регулярно проветривать помещение и проводить влажную уборку;
- контролировать влажность воздуха в жилище, приобрести специальный увлажнитель;
- при простудных заболеваниях обеспечить достаточное поступление жидкости в организм ребенка, это позволит предотвратить потерю влаги и, как следствие, высыхание слизистой;
- укреплять защитные силы организма — совершать ежедневные прогулки на свежем воздухе, правильно и полноценно питаться, соблюдать правила личной гигиены.
Если у ребенка возникли сопли с прожилками крови, не нужно интенсивно использовать аспиратор для устранения такого явления или заставлять ребенка сильно сморкаться. В таком случае нужно чаще менять носовые платки или пользоваться одноразовыми салфетками, так как кровянистые выделения могут привести к самозаражению.
Использование любых медикаментозных средств для лечения ребенка, особенно в период новорожденности, следует в обязательном порядке согласовывать с педиатром.
Причины, диагностика и необходимость обращения к врачу
Кровохарканье – это наличие крови в мокроте или слизи при кашле или срыгивании. Небольшое количество крови в мокроте обычно не является поводом для беспокойства, но иногда может указывать на более серьезное состояние.
Кровь в мокроте является обычным явлением при многих легких респираторных заболеваниях, включая инфекции верхних дыхательных путей и астму. Однако иногда это может быть признаком более серьезной проблемы, такой как бронхит или рак легких. Примерно у половины всех людей, которые испытывают это, врачи не могут определить причину.
Однако иногда это может быть признаком более серьезной проблемы, такой как бронхит или рак легких. Примерно у половины всех людей, которые испытывают это, врачи не могут определить причину.
Врачи различают легкое и массивное кровохарканье. Легкое кровохарканье – это когда мокрота имеет оттенок крови. Обычно это не серьезно. Массивное кровохарканье — это когда у человека вырабатывается от 100 до 1000 миллилитров крови в течение 24 часов, что может быть опасным для жизни.
В этой статье мы обсудим причины и методы лечения крови в мокроте.
Ряд факторов может привести к появлению крови в мокроте.
Кровь обычно поступает из легких, но иногда она может поступать из желудка или пищеварительного тракта. Если кровь поступает из пищеварительного тракта, медицинский термин — кровавая рвота.
Если кровь ярко-красная, пенистая и иногда смешанная со слизью, она, вероятно, поступает из легких, как и при кровохарканье, и может быть следствием постоянного кашля или легочной инфекции.
Если кровь темная и содержит следы пищи, вероятно, она образовалась в желудке или в другом месте пищеварительного тракта, как при кровавой рвоте.
Вот некоторые возможные причины появления крови в мокроте:
- Бронхит включает постоянное или рецидивирующее воспаление дыхательных путей, кашель и выделение мокроты. Он может быть хроническим или острым, длительностью до 3 недель.
- Бронхоэктазы — это постоянное увеличение частей дыхательных путей. Это длительное состояние, которое также может вызывать одышку и свистящее дыхание.
- Сильный или хронический кашель может раздражать верхние дыхательные пути и повреждать кровеносные сосуды.
- Вдыхание кокаина или других рекреационных наркотиков может вызвать раздражение и повреждение верхних дыхательных путей.
- Антикоагулянты препятствуют свертыванию крови. Примеры включают варфарин, ривароксабан, дабигатран и апиксабан.
- Хроническая обструктивная болезнь легких (ХОБЛ) препятствует воздушному потоку в легких и обычно вызывает затрудненное дыхание, кашель, выделение мокроты и свистящее дыхание.

- Пневмония включает воспаление легочной ткани, обычно вызванное бактериальной инфекцией. Общие симптомы включают боль в груди при дыхании или кашле, усталость, лихорадку, потливость и озноб. Пожилые люди также могут испытывать спутанность сознания.
- Легочная эмболия относится к тромбу в артерии легкого. Обычно это вызывает боль в груди и внезапную одышку и является опасным для жизни состоянием.
- Отек легких – это когда жидкость находится в легких. Это чаще всего встречается у людей с заболеваниями сердца и вызывает розовую и пенистую мокроту, одышку и боль в груди.
- Рак легких чаще всего встречается у людей, куривших табак в анамнезе. Симптомы включают непрекращающийся кашель, одышку, боль в груди, а иногда и боль в костях или головную боль.
- Рак шеи обычно начинается в горле, гортани или трахее. Это может вызвать язву или опухоль, которые не заживают, постоянную боль в горле и красное или белое пятно во рту.
- Муковисцидоз — это наследственное заболевание, при котором повреждаются легкие.
 Обычно это вызывает затрудненное дыхание и постоянный кашель с густой мокротой.
Обычно это вызывает затрудненное дыхание и постоянный кашель с густой мокротой. - Гранулематоз с полиангиитом включает воспаление кровеносных сосудов в пазухах, легких и почках. Обычно это вызывает насморк, носовые кровотечения, одышку, свистящее дыхание и лихорадку.
- Туберкулез (ТБ) — это бактериальная инфекция, которая может привести к лихорадке, потливости, болям в груди, боли при дыхании или кашле и непрекращающемуся кашлю.
- Стеноз митрального клапана включает сужение митрального клапана сердца. Это может вызвать одышку, отек ступней или ног, учащенное сердцебиение и усталость, особенно при повышенной физической активности.
- Серьезная травма или травма грудной клетки может привести к появлению крови в мокроте.
Людям следует обратиться к врачу, если они заметят пятна или прожилки крови в мокроте.
Человек нуждается в неотложной помощи, когда:
- кашель с обильным кровотечением
- затрудненное дыхание
- боль в груди или верхней части спины
- учащенное сердцебиение
Чтобы выяснить, почему в мокроте присутствует кровь, врач обычно собирает анамнез и проводит медицинский осмотр .
Во время осмотра врач может:
- попросить человека покашлять
- проверить нос и рот на предмет кровотечения
- взять образцы мокроты и крови для исследования
В некоторых случаях необходимы дополнительные обследования, в том числе рентген грудной клетки, компьютерная томография или бронхоскопия.
Во время бронхоскопии врач вводит инструмент, называемый эндоскопом, в дыхательные пути через нос или рот. Эндоскоп имеет камеру на конце трубки, что позволяет врачу одновременно искать причину кровотечения и лечить ее.
Лечение направлено на остановку кровотечения и устранение основной причины.
В зависимости от индивидуальных потребностей существует широкий спектр вариантов. Тактика будет зависеть от тяжести кровотечения и основной причины.
Варианты лечения могут включать:
- врач прописывает стероиды для снятия воспаления или антибиотики для устранения бактериальной инфекции, такой как туберкулез
- использование инструментов для остановки кровотечения или удаления тромба во время бронхоскопии
- требуется диапазон методов лечения, включая химиотерапию и лучевую терапию, для людей с раком легких или шеи
Человеку с сильным кровотечением может потребоваться:
- Эмболизация бронхиальной артерии: Если кровь в мокроте является результатом повреждения бронхиальной артерии, врач порекомендует процедуру, называемую эмболизацией.
 Хирург вводит катетер в сосуд, определяет источник кровотечения и использует металлическую спираль, химическое вещество или фрагмент желатиновой губки, чтобы закрыть его.
Хирург вводит катетер в сосуд, определяет источник кровотечения и использует металлическую спираль, химическое вещество или фрагмент желатиновой губки, чтобы закрыть его. - Вазоконстрикторы: Лекарства, такие как вазопрессин, могут ограничить кровотечение за счет уменьшения размера кровеносных сосудов.
- Переливание продуктов крови: Если проблемы со свертываемостью крови приводят к появлению крови в мокроте, может потребоваться переливание элементов крови, таких как плазма, факторы свертывания крови или тромбоциты.
- Хирургия: Это может быть необходимо для удаления поврежденной или пораженной раком части дыхательных путей или пищеварительной системы. Это вариант, когда кровотечение сильное или постоянное.
Сильное кровотечение из дыхательных путей может затруднить дыхание. В этом случае человеку может потребоваться интубация и дополнительный кислород, чтобы помочь ему дышать.
Небольшое количество крови в мокроте обычно не вызывает беспокойства. У 90% людей с легким кровохарканьем основная причина появления крови в мокроте исчезает сама по себе.
У 90% людей с легким кровохарканьем основная причина появления крови в мокроте исчезает сама по себе.
Если крови много, прогноз может быть более серьезным, так как это может быть признаком серьезного повреждения дыхательных путей или пищеварительной системы. Без лечения уровень смертности может достигать 80%, поскольку это может повлиять на способность человека дышать. Человеку потребуется немедленная медицинская помощь.
В некоторых случаях у человека не выделяется много крови, но кровотечение продолжается. Кровотечение, продолжающееся в течение нескольких недель, может быть признаком рака легких или другого тяжелого заболевания. Людям, которые часто замечают кровь в мокроте, следует обратиться за медицинской помощью.
Вот несколько ответов на вопросы, которые люди задают о крови в мокроте.
Что означает кровь в мокроте?
Следы крови в мокроте могут быть признаком инфекции дыхательных путей или сильного кашля. Если кровотечение продолжается, это может указывать на основное заболевание, такое как туберкулез или бронхоэктатическая болезнь. Массивное кровотечение может быть признаком серьезного поражения легких или пищеварительной системы.
Массивное кровотечение может быть признаком серьезного поражения легких или пищеварительной системы.
Стоит ли беспокоиться о небольшом количестве крови в мокроте?
В большинстве случаев небольшое количество крови в мокроте не является поводом для беспокойства, но для уверенности лучше обратиться за консультацией. Это может быть связано с инфекцией или кашлем и обычно исчезает без вмешательства. Постоянное кровотечение, которое не прекращается, может указывать на более серьезное основное заболевание. Если крови много, срочно обратитесь за медицинской помощью.
Нередко в мокроте можно увидеть следы крови. Часто это происходит в результате инфекции дыхательных путей или другой проблемы, которая пройдет сама по себе. Тем не менее, стоит обратиться к врачу, если в мокроте появляется кровь.
Частые или непрекращающиеся кровотечения могут быть признаком более серьезных заболеваний, таких как рак легких или туберкулез (ТБ), поскольку они требуют лечения.
Если крови много, примите неотложную медицинскую помощь и обратитесь за неотложной медицинской помощью.
Прочтите статью на испанском языке.
Кашель с кровью (кровь в мокроте)
Кашель с кровью может вызывать тревогу, но не обязательно является признаком серьезной проблемы. Это более вероятно, будет причиной для беспокойства, чем старше вы, особенно если вы курите. Вам следует как можно скорее обратиться к врачу общей практики, если вы кашляете кровью.
О кашле с кровью
Почти в каждом пятом расследованном случае причина кашля с кровью не обнаруживается.
Если вы кашляете кровью, вы можете откашлять:
- небольшое количество ярко-красной крови
- пенистую мокроту с прожилками крови – мокрота представляет собой слюну (жидкость, выделяющуюся во рту) и мокроту (густую жидкость, выделяемую, особенно когда человек простужен)
Кровь обычно берется из легких. Часто это результат длительного кашля или инфекции грудной клетки.
Обычно, если вы кашляете кровью, кровотечение останавливается само по себе. Примерно у пяти процентов людей (которые впервые кашляют кровью) кровотечение будет сильным.
Примерно у пяти процентов людей (которые впервые кашляют кровью) кровотечение будет сильным.
Это кровотечение может быть опасным для жизни. Если это произойдет, позвоните по номеру 999.
Если кровь темная и содержит кусочки пищи или что-то похожее на кофейную гущу, возможно, кровь поступает из пищеварительной системы.
Это тоже может быть серьезной проблемой. Вам следует немедленно обратиться в больницу, если вас рвет кровью.
- Подробнее о рвоте с кровью
Что делать, если вы кашляете кровью
Как можно скорее обратитесь к врачу общей практики, если вы кашляете кровью. Особенно важно обратиться к своему терапевту, если:
- вы выкашливаете более нескольких чайных ложек крови
- у вас также есть боль в груди, головокружение, лихорадка, предобморочное состояние или усиливающаяся одышка
- у вас потеря аппетита или необъяснимая потеря веса
- также есть кровь в моче или крови в стуле
Ваш лечащий врач сможет оценить, есть ли у вас серьезное заболевание, требующее обследования и лечения.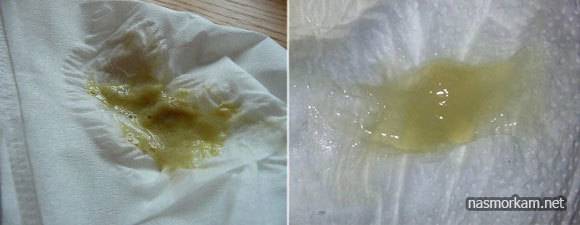 Если вы не видите своего врача общей практики, позвоните в службу поддержки в нерабочее время.
Если вы не видите своего врача общей практики, позвоните в службу поддержки в нерабочее время.
Позвоните по номеру 999, чтобы вызвать скорую помощь, или немедленно обратитесь в ближайшее отделение неотложной помощи, если вы кашляете значительным количеством крови или вам трудно дышать.
Анализы, которые могут потребоваться
Вас могут попросить сдать образец мокроты, чтобы проверить ее на наличие инфекции. Также могут потребоваться другие анализы, такие как анализы крови.
Ваш врач общей практики может принять решение направить вас к специалисту в местной больнице. Тесты, которые могут быть проведены, включают:
- рентген грудной клетки
- более подробное сканирование, например, компьютерная томография (КТ)
В некоторых случаях могут потребоваться дополнительные анализы, чтобы выяснить, откуда поступает кровь. Например, у вас может быть тест, называемый бронхоскопией. Здесь исследуются основные дыхательные пути ваших легких с помощью трубки с камерой на одном конце.
Распространенные причины кашля с кровью
Приведенная ниже информация поможет вам лучше понять, что может быть причиной кашля с кровью.
Не используйте его для самостоятельной диагностики — всегда доверяйте это врачу.
Наиболее распространенной причиной кашля с кровью является инфекция грудной клетки.
При обнаружении конкретной причины наиболее распространенными причинами являются:
- пневмония – отек (воспаление) ткани в одном или обоих легких, обычно вызванный инфекцией возбудителя (бактерии или вируса)
- бронхит — инфекция основных дыхательных путей легких (бронхов), вызывающая их раздражение и воспаление (может быть вызвана как вирусом, так и бактериями, хотя вирусный бронхит встречается гораздо чаще)
- туберкулез (ТБ) — тяжелая инфекция легких, связанная с лихорадкой и потливостью, которую можно лечить антибиотиками.
Менее распространенные причины кашля с кровью0021 легочная эмболия (сгусток крови в легких) — обычно вызывает внезапную одышку и боль в груди существующие проблемы с сердцем
- рак легких — это более вероятно, если вы старше 40 лет и курите
- рак горла или дыхательного горла
- принимаете антикоагулянты – лекарства, которые помогают остановить свертывание крови, такие как варфарин или другие пероральные антикоагулянты
Иногда, в 15-20% случаев, причину не удается найти, и это никогда не повторяется.
