Содержание
Резус-фактор крови: ключевой элемент здоровья матери и плода
Кровь — удивительная жидкость, которая течет по нашим венам и артериям, неся в себе множество тайн. Одна из них — резус-фактор, который играет crucial role в жизни каждого человека, особенно когда речь заходит о беременности. Что же такое этот загадочный резус-фактор, и почему он так важен для будущих мам? Давайте разберемся!
Резус-фактор — это особый белок, который находится на поверхности эритроцитов, красных кровяных телец. У большинства людей он есть, и их кровь называют резус-положительной. Но примерно у 15% населения этого белка нет, и их кровь — резус-отрицательная. Казалось бы, какая разница? Но когда дело доходит до беременности, эта разница может стать решающей.
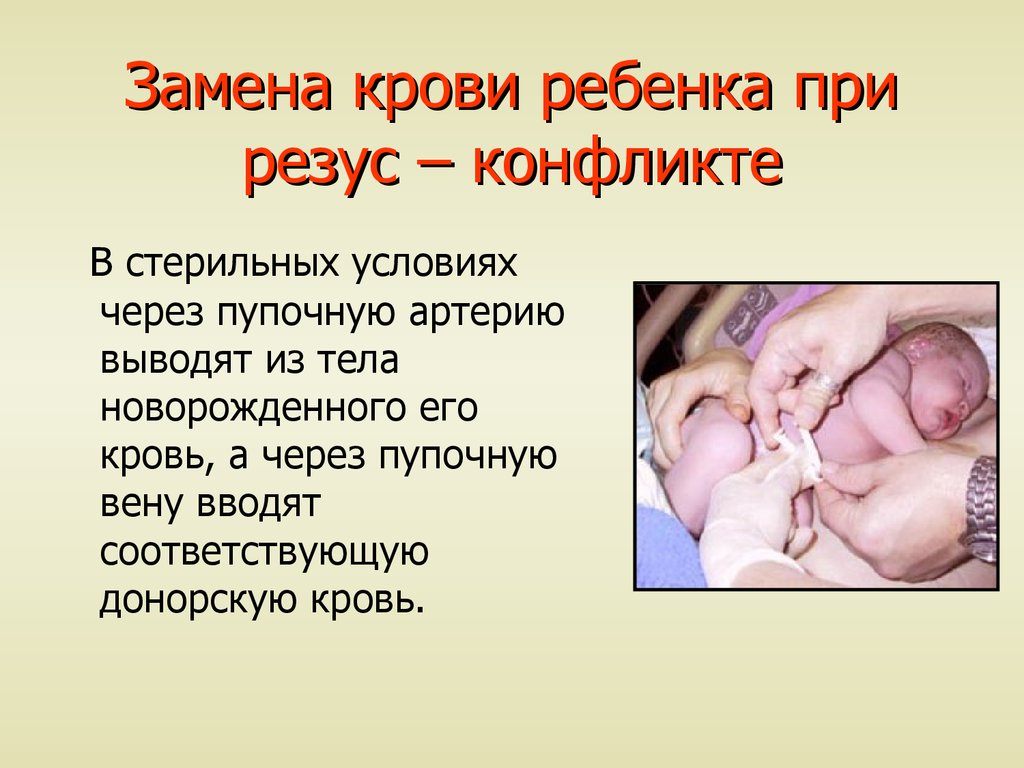
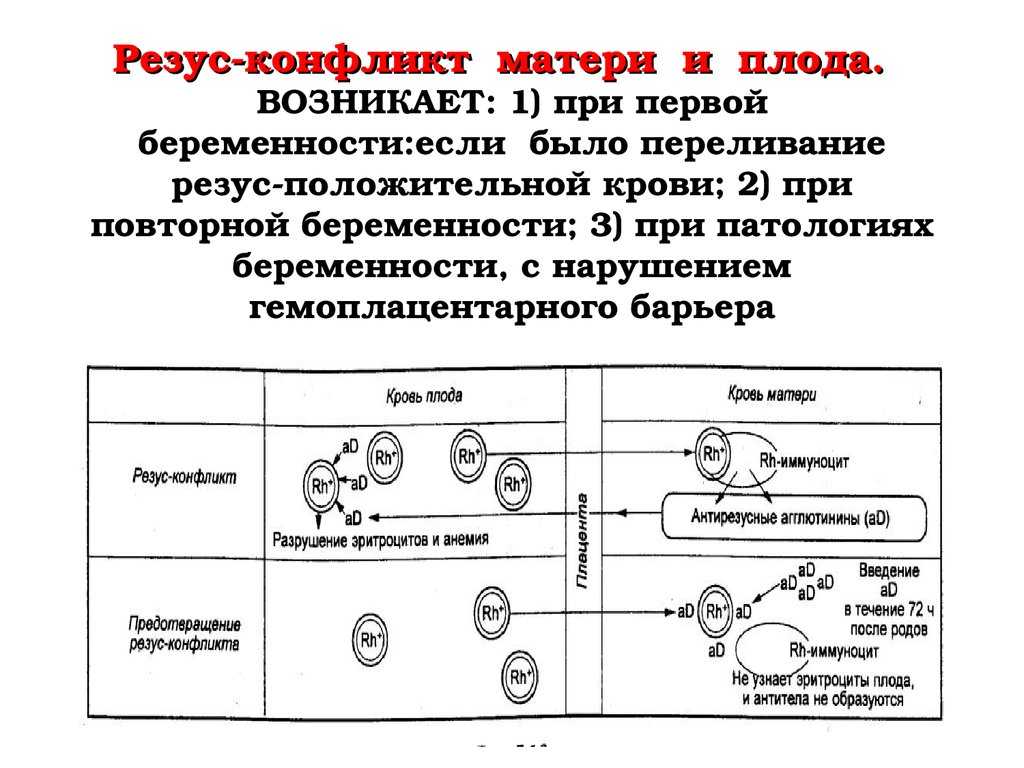
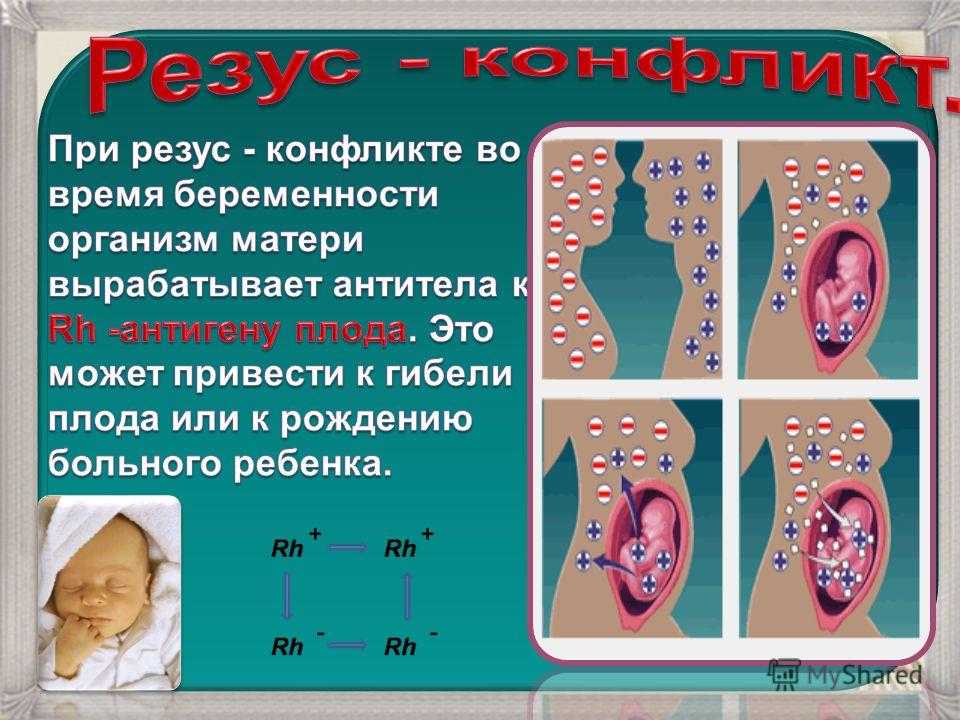
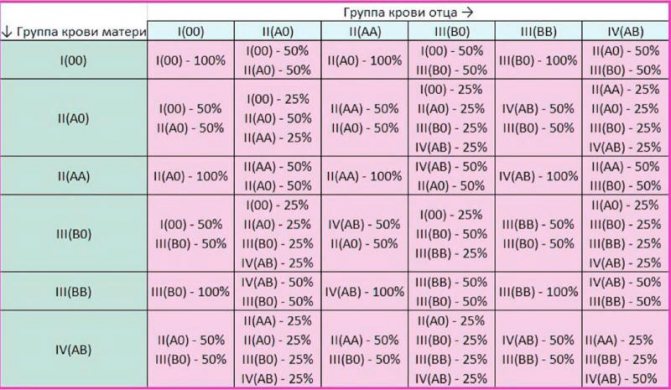
Представьте себе ситуацию: будущая мама имеет резус-отрицательную кровь, а ее малыш унаследовал от папы резус-положительную. Что тогда? Тогда может возникнуть резус-конфликт — ситуация, когда организм матери начинает воспринимать кровь плода как чужеродную и вырабатывать антитела против нее. Это может привести к серьезным последствиям для здоровья малыша.
Когда возникает резус-конфликт?
Резус конфликт когда возникает? Этот вопрос волнует многих будущих родителей. На самом деле, все не так страшно, как может показаться на первый взгляд. Резус-конфликт не возникает мгновенно при зачатии. Для его развития нужно время и определенные условия.
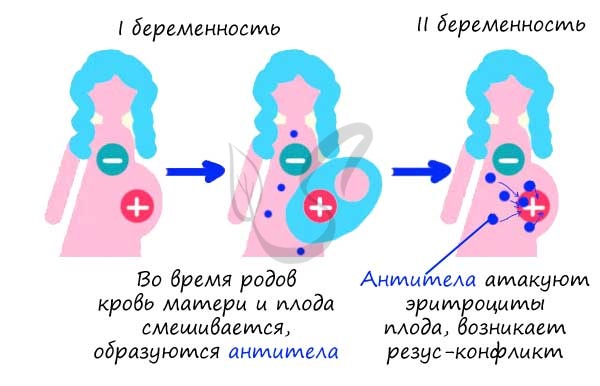
Обычно первая беременность проходит без осложнений, даже если у мамы и малыша разные резус-факторы. Почему? Потому что кровь матери и плода не смешивается во время беременности благодаря плаценте. Но иногда небольшое количество крови плода все же может попасть в кровоток матери. Это может произойти при травмах, падениях, во время родов или при прерывании беременности.
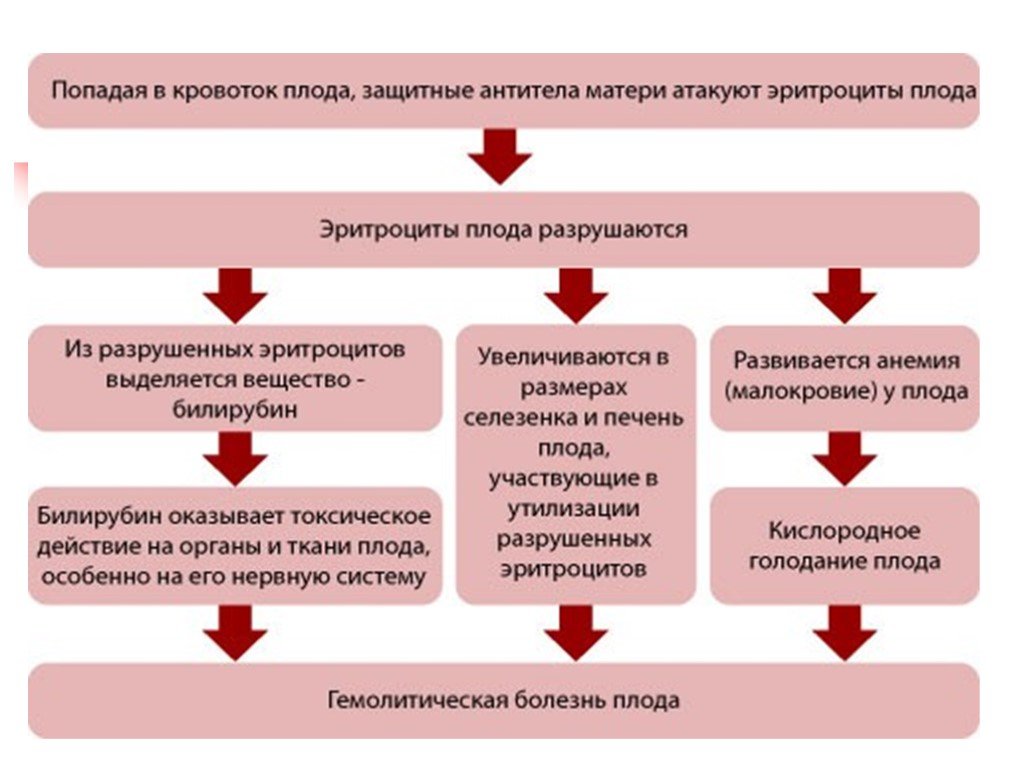
Если такой контакт произошел, организм матери начинает вырабатывать антитела к резус-фактору. И вот тут начинается самое интересное! При следующей беременности резус-положительным плодом эти антитела уже будут готовы к «бою». Они могут проникнуть через плаценту и атаковать эритроциты малыша, вызывая их разрушение. Это приводит к развитию гемолитической болезни плода — состояния, которое может быть очень опасным для здоровья и даже жизни будущего ребенка.

Как предотвратить резус-конфликт?
Звучит пугающе, не так ли? Но не стоит паниковать! Современная медицина разработала эффективные методы профилактики резус-конфликта. Главное — своевременное обращение к врачу и регулярное наблюдение во время беременности.
Первым делом, при планировании беременности или на ранних ее сроках, необходимо сдать анализ крови на резус-фактор обоим будущим родителям. Если у мамы резус-отрицательный, а у папы — положительный, врач будет внимательно следить за ситуацией.
Основной метод профилактики резус-конфликта — это введение специального препарата, анти-резус иммуноглобулина. Этот препарат содержит готовые антитела, которые «обманывают» иммунную систему матери, не давая ей вырабатывать собственные антитела против резус-фактора плода.
Когда же нужно вводить этот чудо-препарат? Обычно это делают на 28-32 неделе беременности, а также в течение 72 часов после родов, если ребенок родился с резус-положительной кровью. Кроме того, введение иммуноглобулина может потребоваться после прерывания беременности или других ситуаций, когда есть риск попадания крови плода в кровоток матери.
Жизнь с резус-отрицательной кровью
Если у вас резус-отрицательная кровь, не стоит воспринимать это как проблему или недостаток. Это просто особенность вашего организма, которая требует немного больше внимания при беременности. Многие известные люди, включая некоторых голливудских звезд, имеют резус-отрицательную кровь и при этом прекрасно себя чувствуют и рожают здоровых детей.
Важно помнить, что резус-фактор не влияет на ваше общее здоровье или способность забеременеть. Он становится значимым только в контексте беременности, и современная медицина прекрасно умеет справляться с этой ситуацией.
Мифы и факты о резус-факторе
Вокруг темы резус-фактора существует немало мифов. Давайте разберем некоторые из них:
- Миф: Резус-отрицательная кровь — это редкость и аномалия.
- Факт: Хотя резус-отрицательная кровь менее распространена, она вполне нормальна и встречается у 15% населения.
- Миф: Если у матери резус-отрицательная кровь, то у ребенка обязательно будет такая же.
- Факт: Резус-фактор наследуется от обоих родителей, поэтому у резус-отрицательной матери может родиться резус-положительный ребенок, если отец резус-положительный.
- Миф: Резус-конфликт всегда приводит к тяжелым последствиям для ребенка.
- Факт: При своевременной профилактике и правильном ведении беременности риски резус-конфликта можно свести к минимуму.

Исследования и новые подходы
Наука не стоит на месте, и ученые постоянно ищут новые способы предотвращения и лечения резус-конфликта. Одно из интересных направлений исследований — разработка методов определения резус-фактора плода по крови матери на ранних сроках беременности. Это позволило бы более точно оценивать риски и назначать профилактику только тем, кому она действительно необходима.
Другое перспективное направление — создание новых, более эффективных и безопасных препаратов для профилактики резус-конфликта. Некоторые исследователи работают над разработкой вакцины, которая могла бы предотвратить сенсибилизацию организма матери к резус-фактору плода.
Все эти исследования дают надежду на то, что в будущем проблема резус-конфликта станет еще менее актуальной, чем сейчас. Но уже сегодня, благодаря современным методам профилактики и лечения, резус-отрицательные женщины могут спокойно планировать беременность и рожать здоровых детей.
Практические советы для будущих мам
Если вы планируете беременность или уже ждете малыша, и у вас резус-отрицательная кровь, вот несколько полезных советов:
- Обязательно сообщите своему врачу о вашем резус-факторе.
- Регулярно посещайте врача и сдавайте все необходимые анализы.
- Не пропускайте введение анти-резус иммуноглобулина, если врач его назначил.
- Избегайте травм и падений во время беременности.
- Ведите здоровый образ жизни — это поможет укрепить ваш организм и организм малыша.
Помните, что резус-фактор — это всего лишь одна из многих особенностей вашего организма. С правильным подходом и заботой о своем здоровье вы сможете наслаждаться беременностью и с нетерпением ждать встречи со своим малышом, независимо от того, какой у вас резус-фактор.
Когда возникает резус-конфликт: признаки и симптомы
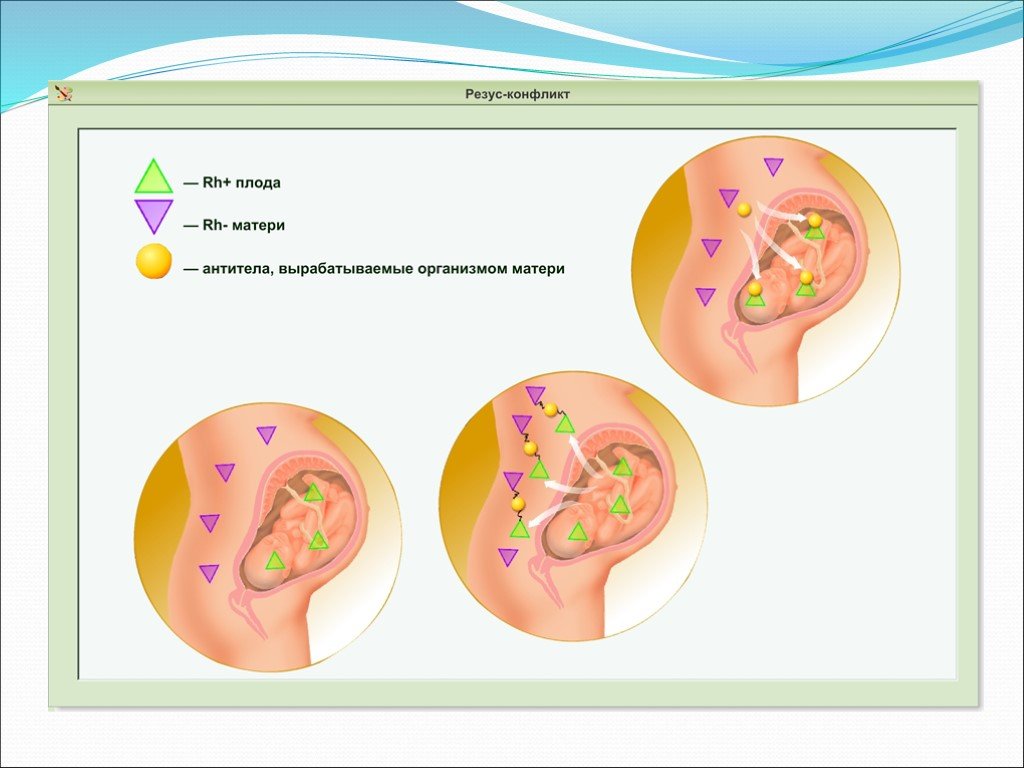
Резус конфликт когда возникает? Этот вопрос не дает покоя многим будущим мамам с отрицательным резус-фактором. Давайте разберемся в этом непростом, но крайне важном вопросе. Представьте себе, что ваш организм — это сверхсекретная лаборатория, а кровь — особый состав, который охраняется круглосуточно. И вот однажды в эту лабораторию попадает «шпион» — чужеродный белок с положительным резус-фактором. Что происходит дальше? Иммунная система бьет тревогу и начинает вырабатывать «спецагентов» — антитела, чтобы обезвредить незваного гостя.

Но когда же именно случается это «вторжение»? В большинстве случаев резус-конфликт не возникает при первой беременности. Почему? Да потому что природа мудра: плацента выступает в роли надежного барьера между кровью матери и плода. Однако в некоторых ситуациях этот барьер может быть нарушен. Например, при травмах живота, выкидышах, абортах или инвазивных процедурах во время беременности. В эти моменты небольшое количество крови плода может проникнуть в кровоток матери, запуская процесс выработки антител.
Первые звоночки: на что обратить внимание?
Как же понять, что резус-конфликт уже начался? К сожалению, на ранних стадиях беременности явных симптомов может и не быть. Вот почему так важно регулярно посещать врача и сдавать анализы. Но есть несколько признаков, которые могут насторожить:
- Необычная утомляемость и слабость
- Бледность кожных покровов
- Учащенное сердцебиение
- Одышка при небольших физических нагрузках
Диагностика: как распознать врага в лицо?
Чтобы выявить резус-конфликт на ранних стадиях, врачи используют целый арсенал диагностических методов. Основной из них — анализ крови на наличие антител к резус-фактору. Этот тест обычно проводят в начале беременности и повторяют каждые 4 недели у женщин с отрицательным резус-фактором.
Но одних анализов крови недостаточно. Современная медицина шагнула далеко вперед, и теперь у врачей есть возможность следить за состоянием плода с помощью ультразвуковых исследований. УЗИ позволяет оценить размеры плода, количество околоплодных вод и даже измерить скорость кровотока в сосудах малыша. Увеличение размеров печени и селезенки плода, отеки — все это может указывать на развитие гемолитической болезни, вызванной резус-конфликтом.
Когда бить тревогу: критические моменты
Резус конфликт когда возникает наиболее часто? Существует несколько критических периодов, когда риск развития резус-конфликта особенно высок:
- 16-18 неделя беременности — в это время начинается активное производство эритроцитов у плода
- 28-32 неделя — период интенсивного роста плода
- Во время родов — когда вероятность смешивания крови матери и ребенка наиболее высока

Мифы и реальность: развенчиваем заблуждения
Вокруг темы резус-конфликта ходит множество мифов. Давайте разберем некоторые из них:
- Миф: Резус-конфликт возникает только при первой беременности.
- Реальность: На самом деле, риск резус-конфликта выше при повторных беременностях, если первая закончилась выкидышем или родами резус-положительного ребенка.
- Миф: Если у отца отрицательный резус-фактор, то резус-конфликт невозможен.
- Реальность: Хотя риск действительно ниже, но нельзя исключать возможность ошибки в определении резус-фактора отца или наличие редких генетических вариантов.
- Миф: Резус-конфликт всегда приводит к тяжелым последствиям для ребенка.
- Реальность: При своевременной диагностике и правильном лечении большинство детей рождаются здоровыми.
Истории из жизни: когда опыт важнее теории
Марина, 32 года, мама двоих детей: «Когда я узнала о своем отрицательном резус-факторе во время первой беременности, я была в панике. Но мой врач все подробно объяснил и назначил необходимую профилактику. Оба мои ребенка родились здоровыми, несмотря на то, что у мужа положительный резус. Главное — не паниковать и следовать рекомендациям врача!»
Такие истории вселяют надежду и показывают, что при правильном подходе резус-конфликт — это не приговор, а всего лишь особенность, требующая внимания.
Новейшие исследования: что говорит наука?
Наука не стоит на месте, и ученые постоянно ищут новые способы диагностики и лечения резус-конфликта. Одно из перспективных направлений — неинвазивное определение резус-фактора плода по крови матери. Это позволило бы избежать ненужных инвазивных процедур и более точно определять группу риска.
Другое интересное исследование связано с разработкой новых методов внутриутробного лечения гемолитической болезни плода. Ученые работают над созданием препаратов, которые могли бы блокировать действие антител матери на эритроциты плода, не причиняя вреда ни матери, ни ребенку.
Практические советы: как действовать, если резус-конфликт все же возник?
Если, несмотря на все меры предосторожности, резус-конфликт все же развился, не стоит отчаиваться. Современная медицина имеет в своем арсенале эффективные методы лечения. Вот несколько советов, которые помогут вам справиться с ситуацией:
- Строго соблюдайте все рекомендации врача. Это может включать более частые визиты в клинику, дополнительные анализы и УЗИ.
- При необходимости будьте готовы к процедуре кордоцентеза — забора крови из пуповины для оценки состояния плода.
- В тяжелых случаях может потребоваться внутриутробное переливание крови плоду. Звучит страшно, но эта процедура уже спасла тысячи жизней.
- Поддерживайте свое здоровье: правильно питайтесь, избегайте стрессов, больше отдыхайте.
- Не стесняйтесь обращаться за психологической поддержкой. Стресс — последнее, что нужно вам и вашему малышу в этой ситуации.
Взгляд в будущее: что нас ждет?
Проблема резус-конфликта известна науке уже много десятилетий, и за это время медицина достигла огромных успехов в ее решении. Но останавливаться на достигнутом никто не собирается. Ученые всего мира продолжают исследования, направленные на разработку еще более эффективных и безопасных методов профилактики и лечения.
Возможно, в недалеком будущем появятся генетические методы коррекции, которые позволят предотвращать резус-конфликт еще до его возникновения. А может быть, будут созданы искусственные аналоги эритроцитов, которые смогут заменить переливание крови. Кто знает, какие еще чудеса принесет нам прогресс медицины?
Главное помнить: резус-конфликт — это не приговор и не повод отказываться от радости материнства. При внимательном отношении к своему здоровью, регулярном наблюдении у врача и своевременной профилактике шансы родить здорового малыша очень высоки. Так что не бойтесь мечтать о материнстве, даже если у вас отрицательный резус-фактор. Современная медицина на вашей стороне!
Диагностика несовместимости: современные методы выявления
В мире медицины диагностика — это как детективное расследование. Врачи, словно Шерлок Холмс, собирают улики, анализируют данные и ставят диагноз. Но когда речь заходит о резус-конфликте, ставки возрастают. Ведь на кону здоровье не только будущей мамы, но и её крохи. Так как же современная медицина выявляет этого коварного «преступника»?
Прежде всего, важно понимать: резус конфликт когда возникает? Этот процесс может начаться в любой момент беременности, но особенно опасен он становится после 16-й недели. Именно поэтому врачи начинают «расследование» с самых ранних сроков.
Анализ крови: первая линия обороны
Все начинается с простого анализа крови. Казалось бы, что может быть банальнее? Но этот тест — настоящий кладезь информации. Он не только определяет группу крови и резус-фактор мамы, но и выявляет наличие антител к резус-фактору. Это как проверка на детекторе лжи — если антитела есть, значит, иммунная система уже встречалась с «чужаком» и готова к обороне.
Но на этом история не заканчивается. Если у мамы отрицательный резус-фактор, анализ на антитела проводят регулярно — каждые 4 недели. Это как постоянное патрулирование — вдруг враг появится неожиданно?
УЗИ: заглянуть в мир малыша
Ультразвуковое исследование — это как магический кристалл, позволяющий заглянуть в таинственный мир будущего ребенка. При резус-конфликте УЗИ становится незаменимым инструментом. Оно позволяет оценить размеры плода, количество околоплодных вод, толщину плаценты. Если малыш растет слишком быстро или, наоборот, отстает в развитии, если околоплодных вод становится больше нормы — все это может быть признаками развивающегося резус-конфликта.
Но и это еще не все! Современные УЗИ-аппараты оснащены допплеровским датчиком, который позволяет измерить скорость кровотока в сосудах плода. Если кровь течет слишком быстро, особенно в средней мозговой артерии, это может указывать на развитие анемии у малыша — главного осложнения резус-конфликта.
Амниоцентез: погружение в околоплодные воды
Иногда, чтобы раскрыть тайну, детективу приходится идти на риск. В мире пренатальной диагностики таким рискованным, но иногда необходимым шагом является амниоцентез. Это процедура, при которой врач берет на анализ небольшое количество околоплодных вод. Звучит страшновато, не так ли? Но на самом деле, это очень информативный метод.
Анализ околоплодных вод позволяет определить уровень билирубина — продукта распада эритроцитов. Если его концентрация повышена, это верный признак того, что резус-конфликт уже начался, и эритроциты малыша разрушаются. Кроме того, амниоцентез позволяет определить группу крови и резус-фактор плода, что помогает точнее оценить риски.
Кордоцентез: прямой контакт
Если амниоцентез — это разведка, то кордоцентез — это уже прямой контакт с «противником». При этой процедуре врач берет кровь непосредственно из пуповины плода. Звучит как научная фантастика, не правда ли? Но для современной медицины это вполне реальная процедура.
Кордоцентез позволяет получить самую точную информацию о состоянии крови плода: уровень гемоглобина, количество эритроцитов, степень анемии. Это как прямой допрос главного свидетеля — такие данные не оставляют места для сомнений.
Неинвазивные методы: будущее уже здесь
Наука не стоит на месте, и сегодня появляются все более безопасные и точные методы диагностики. Одним из самых перспективных является неинвазивное определение резус-фактора плода по крови матери. Как это работает? В крови беременной женщины циркулирует небольшое количество ДНК плода. Используя современные методы генетического анализа, ученые научились выделять эту ДНК и определять по ней резус-фактор будущего ребенка.
Этот метод похож на работу суперсовременного детектива, который может раскрыть преступление, не выходя из лаборатории. Он позволяет уже на ранних сроках беременности определить, есть ли риск развития резус-конфликта, и начать профилактику, если она необходима.
МРТ плода: взгляд сквозь время и пространство
Магнитно-резонансная томография — это как машина времени, позволяющая заглянуть в будущее. При резус-конфликте МРТ используется для оценки степени поражения органов плода, особенно головного мозга. Это исследование позволяет увидеть даже мельчайшие изменения в структуре тканей, которые могут быть незаметны при УЗИ.
МРТ — это как супер-зрение для врача. Оно позволяет оценить состояние печени и селезенки плода (эти органы часто увеличиваются при гемолитической болезни), выявить признаки отека мозга или других осложнений. Эта информация бесценна для планирования дальнейшего лечения.
Генетическое тестирование: заглянуть в код жизни
Генетика — это как азбука жизни. И сегодня ученые научились читать эту азбуку все лучше и лучше. Генетическое тестирование позволяет не только определить резус-фактор плода, но и выявить редкие варианты генов, которые могут влиять на развитие резус-конфликта.
Например, существуют редкие варианты резус-фактора, которые могут «обмануть» стандартные тесты. Генетическое тестирование позволяет выявить эти варианты и предотвратить неожиданное развитие резус-конфликта. Это как иметь суперсовременный антивирус, который защищает от самых хитрых и редких «вирусов».
Мониторинг в реальном времени: 24/7 на страже здоровья
Современные технологии позволяют вести постоянный мониторинг состояния плода. Специальные датчики, которые будущая мама может носить дома, передают информацию о сердцебиении плода, его двигательной активности и других параметрах прямо на компьютер врача.
Это как иметь личного телохранителя для малыша, который круглосуточно следит за его состоянием. Такой мониторинг позволяет выявить малейшие отклонения и вовремя принять меры.
Искусственный интеллект: новый помощник врача
Искусственный интеллект все активнее внедряется в медицину, и диагностика резус-конфликта не исключение. Специальные программы анализируют результаты всех исследований, сопоставляют их с огромными базами данных и помогают врачу принять правильное решение.
Это как иметь в своем распоряжении опыт тысяч врачей со всего мира. ИИ может заметить тонкие закономерности, которые могут ускользнуть от человеческого глаза, и предложить оптимальную стратегию лечения.
В заключение хочется сказать: диагностика резус-конфликта — это сложный и многогранный процесс, требующий применения самых современных методов. Но благодаря усилиям ученых и врачей, сегодня мы имеем в своем распоряжении целый арсенал средств для выявления и предотвращения этой проблемы. Главное — не пренебрегать регулярными обследованиями и внимательно относиться к своему здоровью. Ведь когда речь идет о здоровье будущего ребенка, лучше перестраховаться, чем потом сожалеть о упущенных возможностях.
Профилактика резус-конфликта: эффективные меры предосторожности
Знаете, беременность — это как увлекательное путешествие в неизведанную страну. И, как в любом путешествии, здесь важно быть готовым ко всему. Особенно если у вас отрицательный резус-фактор. Ведь резус-конфликт — это как неожиданный шторм, который может нарушить ваше спокойное плавание. Но не паникуйте! У современной медицины есть целый арсенал средств, чтобы предотвратить эту бурю. Давайте разберемся, как же защитить себя и своего малыша от этой коварной напасти.
Когда начинать бить тревогу?
Резус конфликт когда возникает? Этот вопрос волнует многих будущих мам. На самом деле, риск его развития существует с самого начала беременности. Но особенно опасным становится период после 16-й недели, когда организм малыша начинает активно производить собственные эритроциты. Поэтому профилактику нужно начинать как можно раньше. Это как страховка — чем раньше вы ее оформите, тем спокойнее будете себя чувствовать.
Анти-D иммуноглобулин: ваш личный телохранитель
Главное оружие в борьбе с резус-конфликтом — это анти-D иммуноглобулин. Звучит как название какого-то супергероя, не правда ли? И это действительно так! Этот препарат — настоящий защитник для вашего малыша. Он работает как невидимый щит, блокируя выработку антител в организме мамы.
Как это работает? Представьте, что ваша иммунная система — это бдительный охранник. Анти-D иммуноглобулин как бы говорит этому охраннику: «Эй, приятель, расслабься! Эти чужие эритроциты — не враги, а друзья». И ваш организм перестает атаковать кровь малыша. Гениально, не правда ли?
Когда вводить анти-D иммуноглобулин?
Теперь давайте разберемся, когда же нужно использовать этот чудо-препарат. Обычно его вводят на 28-й неделе беременности. Почему именно тогда? Дело в том, что к этому сроку плацента становится более проницаемой, и риск попадания крови плода в кровоток матери возрастает.
Но это не единственный раз, когда может потребоваться введение анти-D иммуноглобулина. Его также вводят:
- После родов, если ребенок родился с положительным резус-фактором
- После любых инвазивных процедур во время беременности (амниоцентез, биопсия хориона)
- При травмах живота
- При угрозе выкидыша или преждевременных родов
Доза имеет значение
Вы когда-нибудь задумывались, почему лекарства нужно принимать строго по инструкции? С анти-D иммуноглобулином та же история. Доза препарата рассчитывается индивидуально, в зависимости от веса мамы и срока беременности. Обычно это 300 мкг, но в некоторых случаях может потребоваться и больше.
Представьте, что вы готовите сложное блюдо. Слишком мало соли — и оно будет пресным, слишком много — и его невозможно есть. Точно так же и с анти-D иммуноглобулином — важно соблюсти правильную «дозировку», чтобы защита была эффективной.
Побочные эффекты: стоит ли бояться?
Любое лекарство может иметь побочные эффекты, и анти-D иммуноглобулин не исключение. Но не спешите паниковать! Серьезные побочные эффекты встречаются крайне редко. Иногда может возникнуть небольшое повышение температуры или легкая болезненность в месте укола. Это как небольшая плата за спокойствие — согласитесь, оно того стоит!

Альтернативные методы: миф или реальность?
В век интернета нетрудно наткнуться на разные «народные» методы профилактики резус-конфликта. Травяные чаи, специальные диеты, даже заговоры — чего только не предлагают! Но давайте будем честными: ни один из этих методов не имеет научного обоснования. Это как пытаться остановить цунами с помощью зонтика — звучит забавно, но совершенно неэффективно.
Единственный проверенный и эффективный метод профилактики резус-конфликта — это своевременное введение анти-D иммуноглобулина под контролем врача. Все остальное — это как игра в русскую рулетку со здоровьем вашего малыша.
Планирование беременности: начните заранее
Знаете, как говорят: «Предупрежден — значит вооружен». Это особенно верно, когда речь идет о резус-конфликте. Если вы планируете беременность и знаете о своем отрицательном резус-факторе, начните подготовку заранее. Сдайте анализы, проконсультируйтесь с врачом, узнайте резус-фактор партнера.
Это как подготовка к важному экзамену — чем раньше вы начнете, тем спокойнее будете себя чувствовать. И помните: знание — сила! Чем больше вы знаете о резус-конфликте, тем лучше сможете защитить себя и своего малыша.
Мониторинг во время беременности: держите руку на пульсе
Регулярное наблюдение у врача — это ключ к успешной профилактике резус-конфликта. Не пропускайте визиты к гинекологу, сдавайте все необходимые анализы, проходите УЗИ. Это как регулярное техобслуживание автомобиля — чем чаще вы его проводите, тем меньше шансов, что машина сломается в самый неподходящий момент.
Особое внимание стоит уделить анализу на антитела. Его обычно проводят каждые 4 недели. Если титр антител начинает расти, это сигнал к тому, что нужно принимать дополнительные меры. Помните: раннее выявление проблемы — это половина успеха в ее решении!
Здоровый образ жизни: ваш personal contribution
Хотя здоровый образ жизни сам по себе не может предотвратить резус-конфликт, он может значительно снизить риски для вашего здоровья и здоровья малыша. Правильное питание, умеренные физические нагрузки, отказ от вредных привычек — все это как кирпичики, из которых складывается здоровье вашего будущего ребенка.
Представьте, что ваш организм — это крепость, которая защищает вашего малыша. Чем крепче будут стены этой крепости, тем лучше она справится с любыми «атаками», включая резус-конфликт.
Психологический настрой: не позволяйте страху взять верх
Знаете, что самое опасное в ситуации с резус-конфликтом? Нет, не сам конфликт, а страх перед ним. Стресс и тревога могут негативно влиять на течение беременности не меньше, чем медицинские проблемы. Поэтому важно сохранять позитивный настрой.
Помните: резус-конфликт — это не приговор. При правильной профилактике риски сводятся к минимуму. Это как страх полетов — статистика показывает, что самолеты — самый безопасный вид транспорта, но многие все равно боятся летать. Не позволяйте иррациональным страхам испортить вам радость от беременности!
Партнерская поддержка: вы не одна в этом путешествии
Беременность — это не только ответственность женщины. Важно, чтобы ваш партнер тоже был вовлечен в процесс профилактики резус-конфликта. Пусть он сопровождает вас на приемы к врачу, помогает следить за графиком анализов и процедур.
Это как танец танго — нужны двое, чтобы он получился красивым и гармоничным. Совместные усилия и взаимная поддержка помогут вам легче пройти этот путь и встретить вашего малыша во всеоружии.
В заключение хочется сказать: профилактика резус-конфликта — это не сложная наука, а просто ряд простых, но важных шагов. Следуйте рекомендациям врача, будьте внимательны к своему здоровью, и у вас все получится! Помните: ваше спокойствие и уверенность — лучший подарок для вашего будущего малыша.
Лечение и терапия: инновационные подходы в медицине
Представьте себе, что ваш организм — это сложная компьютерная система, а резус-конфликт — вирус, который пытается нарушить ее работу. Что делаем мы, когда наш компьютер атакован вирусом? Правильно, обращаемся к специалистам и используем самые современные антивирусные программы. Точно так же обстоит дело и с лечением резус-конфликта. Современная медицина предлагает целый арсенал инновационных методов, которые помогают справиться с этой проблемой.
Когда начинать бить тревогу?
Резус конфликт когда возникает? Это ключевой вопрос, который волнует многих будущих мам. На самом деле, этот процесс может начаться в любой момент беременности, но особенно опасен он становится после 16-й недели. Именно поэтому врачи начинают активную профилактику и мониторинг с самых ранних сроков. Это как с пожарной безопасностью — лучше установить датчики дыма заранее, чем потом бороться с разбушевавшимся пламенем.
Внутриутробное переливание крови: спасательный круг для малыша
Одним из самых эффективных методов лечения резус-конфликта является внутриутробное переливание крови. Звучит как сцена из фантастического фильма, не правда ли? Но это реальность современной медицины. Процедура проводится под контролем УЗИ, что позволяет врачам с ювелирной точностью ввести иглу в пуповину плода и перелить необходимое количество крови.
Это как если бы вы могли заменить разряженный аккумулятор в работающем устройстве, не выключая его. Сложно, рискованно, но крайне эффективно. Переливание помогает восстановить уровень эритроцитов у плода и предотвратить развитие анемии и других осложнений.
Плазмаферез: генеральная уборка крови
Еще один инновационный метод — плазмаферез. Это процедура, при которой кровь мамы очищается от антител, атакующих эритроциты плода. Представьте, что ваша кровь — это река, а антитела — загрязнения в ней. Плазмаферез работает как высокотехнологичный фильтр, очищая эту реку и делая ее безопасной для «обитателей» — в нашем случае, для малыша.
Процедура проводится несколько раз в течение беременности и помогает значительно снизить риск осложнений. Это как регулярная чистка компьютера от вирусов — чем чаще вы это делаете, тем стабильнее работает система.
Иммуносорбция: точечный удар по врагу
Иммуносорбция — это еще более точный метод очистки крови. Если плазмаферез можно сравнить с сетью, которая вылавливает всю рыбу из реки, то иммуносорбция — это удочка, которая вытаскивает только определенный вид рыбы, в нашем случае — антитела к резус-фактору.
Этот метод особенно эффективен при высоком титре антител и позволяет быстро снизить их уровень в крови мамы. Это как если бы вы могли точечно удалить вредоносную программу из компьютера, не затрагивая остальные файлы.
Генная терапия: будущее уже здесь
Ученые не стоят на месте и разрабатывают все новые методы лечения резус-конфликта. Одним из самых перспективных направлений является генная терапия. Представьте, что гены — это код программы, а резус-фактор — одна строчка в этом коде. Генная терапия позволяет «отредактировать» эту строчку, предотвращая развитие конфликта.
Хотя эти методы пока находятся на стадии экспериментов, они открывают захватывающие перспективы. Возможно, в будущем мы сможем полностью исключить проблему резус-конфликта, изменив генетический код еще до рождения ребенка.
Фотоферез: свет в конце тоннеля
Фотоферез — это инновационный метод лечения, который сочетает в себе элементы плазмафереза и светотерапии. Кровь пациента пропускается через специальное устройство, где она облучается ультрафиолетом. Это воздействие инактивирует антитела, делая их неспособными атаковать эритроциты плода.
Это похоже на то, как если бы вы могли «выключить» вредоносную программу в компьютере, не удаляя ее полностью. Фотоферез особенно эффективен в случаях, когда традиционные методы лечения не дают желаемого результата.
Таргетная терапия: снайперский выстрел по болезни
Таргетная терапия — это как высокоточное оружие в арсенале врачей. Вместо того чтобы воздействовать на весь организм, этот метод позволяет «нацелиться» конкретно на антитела, вызывающие резус-конфликт. Используются специальные препараты, которые блокируют работу этих антител, не затрагивая другие функции иммунной системы.
Это можно сравнить с работой антивируса, который находит и обезвреживает конкретный вирус, не мешая работе остальных программ на компьютере. Таргетная терапия особенно важна, когда нужно быстро снизить уровень антител без риска для общего здоровья мамы и малыша.
Мониторинг в режиме реального времени: держим руку на пульсе
Современные технологии позволяют врачам следить за состоянием плода практически непрерывно. Специальные датчики, которые будущая мама может носить дома, передают информацию о сердцебиении плода, его двигательной активности и других параметрах прямо на компьютер врача.

Это как если бы у вашего компьютера был постоянно включенный антивирус, который моментально реагирует на любую угрозу. Такой мониторинг позволяет вовремя заметить любые отклонения и немедленно принять меры.
Комбинированная терапия: атака по всем фронтам
В сложных случаях врачи могут применять комбинацию различных методов лечения. Это как если бы вы использовали сразу несколько антивирусных программ для защиты своего компьютера. Например, могут сочетаться внутриутробное переливание крови, плазмаферез и таргетная терапия.
Такой комплексный подход позволяет атаковать проблему с разных сторон и достичь максимального эффекта. Это особенно важно в случаях, когда резус-конфликт уже привел к серьезным осложнениям.
Психологическая поддержка: лечим не только тело, но и душу
Не стоит забывать и о психологическом аспекте лечения. Стресс и тревога могут негативно влиять на течение беременности не меньше, чем медицинские проблемы. Поэтому многие клиники предлагают комплексные программы, включающие работу с психологом.
Это как антивирус для вашего ментального здоровья. Психологическая поддержка помогает справиться со страхами, снизить уровень стресса и настроиться на позитивный исход. А позитивный настрой, как известно, творит чудеса!
Постнатальное лечение: забота продолжается и после родов
Лечение резус-конфликта не заканчивается с рождением малыша. В некоторых случаях новорожденному может потребоваться дополнительная терапия. Это может включать фототерапию для снижения уровня билирубина, переливание крови или даже замещение крови.
Это как финальное сканирование компьютера после удаления вируса — необходимая мера предосторожности, чтобы убедиться, что система полностью очищена и работает корректно.
В заключение хочется сказать: современная медицина предлагает множество эффективных методов лечения резус-конфликта. Главное — вовремя обратиться к специалистам и строго следовать их рекомендациям. Помните, что каждый случай уникален, и только врач может определить оптимальную стратегию лечения именно для вас. Не бойтесь задавать вопросы, уточнять детали и активно участвовать в процессе лечения. Ваше здоровье и здоровье вашего малыша стоит всех усилий!
Последствия для ребенка: как минимизировать риски
Резус-конфликт — это не просто медицинский термин, а настоящая головоломка для будущих родителей. Когда же он возникает? Резус конфликт когда возникает — вопрос, который волнует многих. Представьте себе, что кровь матери и ребенка — это два разных мира, которые вдруг столкнулись. Вот тут-то и начинается настоящее противостояние!
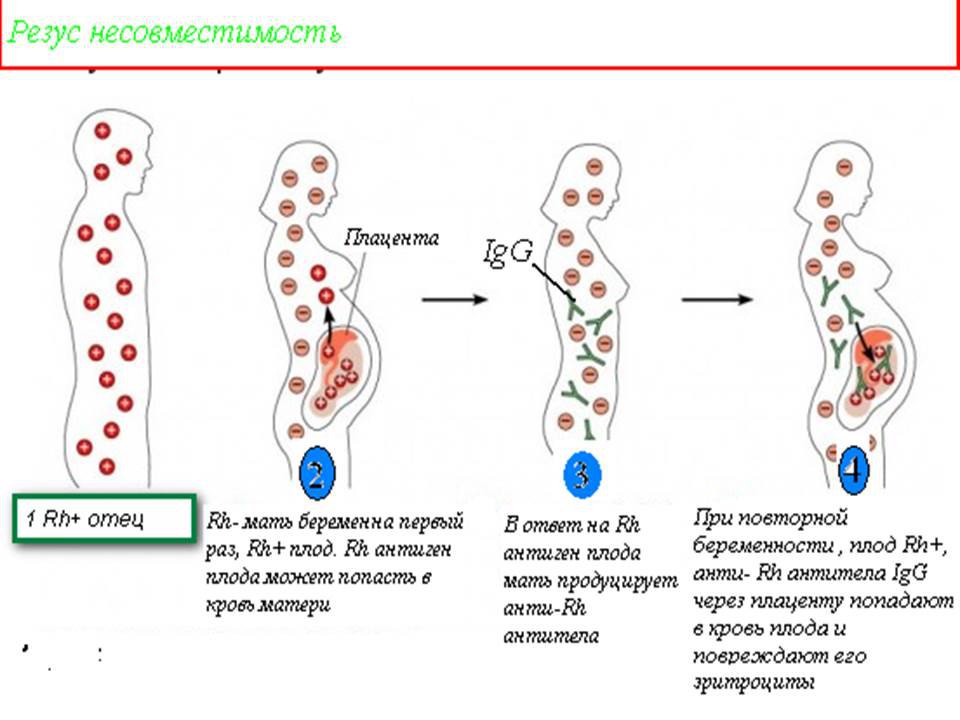
Все начинается с того момента, когда у матери с отрицательным резус-фактором зарождается малыш с положительным. Казалось бы, что тут такого? Но организм матери воспринимает этот факт как вторжение чужеродных клеток. И тут включается иммунная система — верный страж нашего здоровья. Она начинает вырабатывать антитела, которые атакуют эритроциты плода. Это похоже на то, как если бы вы пустили в свой дом незнакомца, а потом всеми силами пытались его выгнать.
Но почему же это не происходит при первой беременности? Дело в том, что организм матери «знакомится» с резус-положительной кровью ребенка только во время родов или при прерывании беременности. И вот тут-то он и запоминает этого «врага», чтобы при следующей беременности быть во всеоружии. Хитро, не правда ли?
Симптомы и диагностика: как распознать врага в лицо
Как же понять, что у вас развивается резус-конфликт? К сожалению, явных симптомов у матери может и не быть. Это как шпион, который проникает в ваш организм незаметно. Но есть способы его обнаружить! Современная медицина предлагает целый арсенал методов диагностики:
- Анализ крови на антитела — это как детектор лжи для вашего организма
- УЗИ плода — позволяет увидеть, нет ли у малыша отеков или других признаков анемии
- Допплерометрия — измеряет скорость кровотока в сосудах плода
- Амниоцентез — исследование околоплодных вод, которое может показать, есть ли у плода анемия
Чем раньше выявлен резус-конфликт, тем больше шансов на благополучное разрешение ситуации. Это как в шахматах — кто первый увидел угрозу, тот и выиграл партию.
Лечение: битва за здоровье малыша
Итак, резус-конфликт обнаружен. Что дальше? Не паникуйте! Современная медицина предлагает целый ряд методов лечения. Главное оружие в этой битве — это введение анти-резус иммуноглобулина. Это как если бы вы отправили в свой организм специальный отряд миротворцев, которые успокаивают разбушевавшуюся иммунную систему.
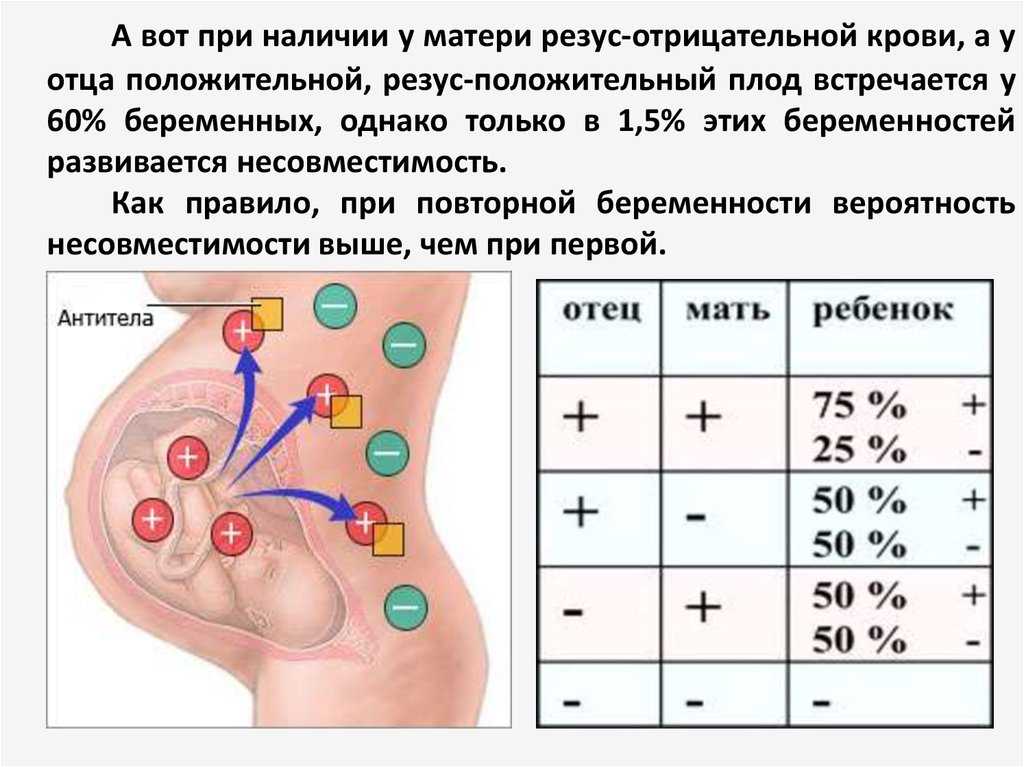
В тяжелых случаях может потребоваться внутриутробное переливание крови плоду. Звучит страшно, но на деле это высокотехнологичная процедура, которая может спасти жизнь малышу. Представьте, что вы даете своему ребенку глоток свежего воздуха, когда он уже начал задыхаться.
А что если резус-конфликт все-таки развился? Тут в ход идет целый арсенал средств: от кортикостероидов до плазмафереза. Это как если бы вы мобилизовали все силы для защиты своей крепости.
Профилактика: лучшая защита — это нападение
Но знаете что? Лучше предотвратить резус-конфликт, чем потом с ним бороться. И тут есть свои секреты. Главный из них — это введение анти-резус иммуноглобулина после каждой беременности, независимо от ее исхода. Это как если бы вы ставили защитный экран вокруг своего дома, чтобы никакой злоумышленник не смог проникнуть внутрь.
Еще один важный момент — это тщательное планирование беременности. Если вы знаете о своем отрицательном резус-факторе, обязательно сообщите об этом врачу. Он назначит вам регулярные анализы на антитела и при необходимости проведет профилактическое лечение.
А вы знали, что даже образ жизни может повлиять на развитие резус-конфликта? Правильное питание, отказ от вредных привычек, умеренные физические нагрузки — все это помогает укрепить иммунитет и снизить риск осложнений. Это как если бы вы тренировали свою армию, чтобы она была готова к любым неожиданностям.
Мифы и реальность: отделяем зерна от плевел
Вокруг темы резус-конфликта ходит много мифов. Например, некоторые считают, что если у женщины отрицательный резус-фактор, то у нее обязательно будут проблемы с беременностью. Это не так! Резус-конфликт возникает только если у плода положительный резус-фактор, а это происходит далеко не всегда.
Другой миф — что резус-конфликт всегда приводит к тяжелым последствиям для ребенка. На самом деле, при своевременной диагностике и правильном лечении большинство детей рождаются абсолютно здоровыми. Это как если бы вы думали, что каждая гроза обязательно приведет к наводнению, но на самом деле при правильной подготовке можно пережить любую непогоду.

Взгляд в будущее: что нас ждет?
Наука не стоит на месте, и в области изучения резус-конфликта постоянно появляются новые разработки. Например, сейчас ведутся исследования по созданию вакцины, которая могла бы предотвратить сенсибилизацию организма матери. Представьте, что вы могли бы научить свой организм не реагировать на «чужую» кровь еще до того, как он с ней столкнется!
Также разрабатываются новые методы неинвазивной диагностики резус-фактора плода. Это позволит определить риск развития конфликта еще на ранних сроках беременности, не подвергая плод дополнительному риску. Это как если бы вы могли заглянуть в будущее и увидеть все потенциальные проблемы еще до того, как они возникнут.
В заключение хочется сказать: резус-конфликт — это не приговор. Это сложная ситуация, но вполне решаемая при грамотном подходе. Главное — не паниковать, регулярно наблюдаться у врача и следовать всем его рекомендациям. И помните: ваш организм — это не враг вашему ребенку. Это любящая мать, которая просто нуждается в небольшой помощи, чтобы правильно заботиться о своем малыше. Так давайте же дадим ей эту помощь!
Планирование беременности: советы по подготовке при резус-отрицательном факторе
Итак, вы решили стать мамой, но у вас резус-отрицательный фактор крови? Не паникуйте! Это не приговор, а всего лишь особенность, которую нужно учитывать. Но когда же возникает пресловутый резус-конфликт? Резус конфликт когда возникает — вопрос, который волнует многих будущих мам. Давайте разберемся в этом вместе, шаг за шагом.
Представьте, что ваша кровь — это элитный клуб, куда пускают только «своих». А кровь вашего будущего малыша может оказаться «чужаком» с другим пропуском. Вот тут-то и начинается заварушка! Но не волнуйтесь, у нас есть план действий.
Шаг 1: Узнай врага в лицо
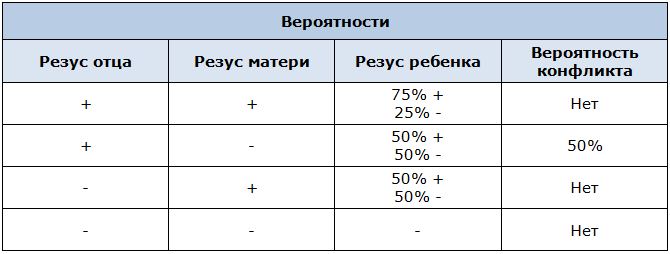
Первым делом нужно понять, с чем мы имеем дело. Резус-фактор — это особый белок на поверхности эритроцитов. У 85% людей он есть (резус-положительный), а у 15% — отсутствует (резус-отрицательный). Если у мамы резус отрицательный, а у папы положительный, то ребенок может унаследовать папин резус. И тут начинается самое интересное!
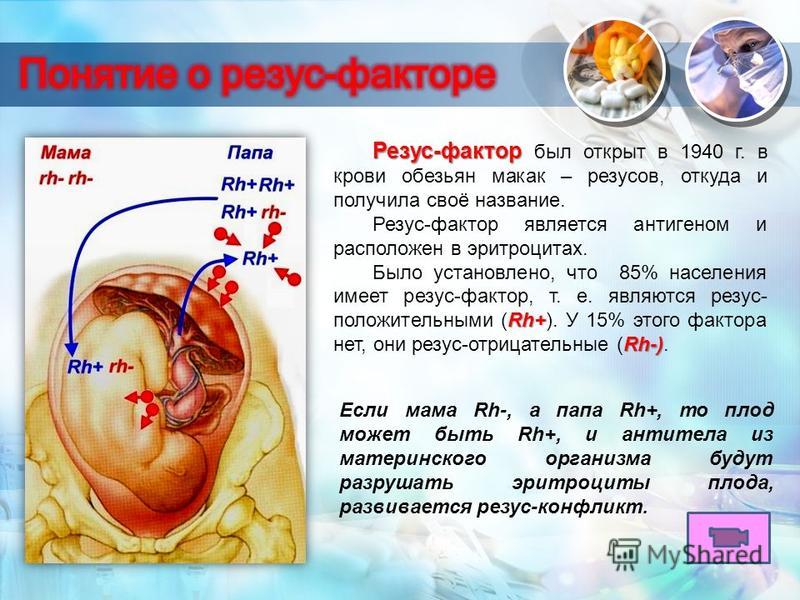
Организм мамы, встретившись с «чужой» кровью малыша, может начать вырабатывать антитела. Это как если бы ваша иммунная система вдруг решила, что ваш же ребенок — захватчик, и начала с ним бороться. Звучит как сюжет фантастического фильма, правда?
Шаг 2: Время — наш друг
Хорошая новость: резус-конфликт обычно не возникает при первой беременности. Почему? Потому что организму мамы нужно время, чтобы «познакомиться» с резус-положительной кровью малыша и начать вырабатывать антитела. Это происходит обычно во время родов или при прерывании беременности.
Но не расслабляйтесь! Если вы уже были беременны раньше (даже если беременность прервалась на ранних сроках), риск резус-конфликта возрастает. Ваш организм уже «знает врага в лицо» и готов к обороне.
Шаг 3: Вооружись знаниями
Что же делать? Прежде всего, вооружиться знаниями! Вот несколько ключевых моментов, которые нужно знать:
- Резус-конфликт возникает только если у мамы резус отрицательный, а у малыша — положительный
- Риск конфликта увеличивается с каждой последующей беременностью
- Без профилактики резус-конфликт может привести к гемолитической болезни новорожденного
- Современная медицина умеет эффективно предотвращать и лечить резус-конфликт
Шаг 4: План действий
Теперь, когда мы знаем врага в лицо, пора составить план действий. Вот что нужно сделать:
- Сдайте анализ на резус-фактор до беременности. Знание — сила!
- Если ваш резус отрицательный, узнайте резус-фактор партнера. Это как разведка перед важной операцией.
- Если у партнера резус положительный, обсудите ситуацию с врачом. Он станет вашим главным союзником в этой битве.
- Во время беременности регулярно сдавайте анализ на антитела. Это как система раннего оповещения.
- Будьте готовы к профилактическому введению анти-резус иммуноглобулина. Это ваше секретное оружие!
Шаг 5: Секретное оружие
Анти-резус иммуноглобулин — это настоящее чудо современной медицины. Как он работает? Представьте, что вы отправляете в свой организм специальный отряд миротворцев. Они находят все «чужие» клетки и нейтрализуют их прежде, чем ваша иммунная система успеет на них среагировать. Хитро, правда?
Иммуноглобулин вводят на 28-й неделе беременности, а также в течение 72 часов после родов или прерывания беременности. Это как превентивный удар, который не дает конфликту даже начаться.
Шаг 6: Мониторинг ситуации
Во время беременности вас ждет целая серия анализов и обследований. Не пугайтесь, это нормально! Врачи будут следить за уровнем антител в вашей крови и состоянием малыша. Это как если бы у вас была целая команда суперагентов, которые круглосуточно следят за ситуацией.
Если антитела все-таки появятся, не паникуйте! Современная медицина умеет справляться и с этой ситуацией. Возможно, потребуется более частое наблюдение, дополнительные обследования или даже внутриутробное переливание крови малышу. Звучит страшно, но на деле это высокотехнологичная и безопасная процедура.
Шаг 7: Здоровый образ жизни — ваш верный союзник
Знаете, что еще может помочь избежать резус-конфликта? Правильный образ жизни! Да-да, это не шутка. Здоровое питание, умеренные физические нагрузки, отказ от вредных привычек — все это укрепляет ваш иммунитет и снижает риск осложнений.
Представьте, что ваш организм — это крепость, а здоровый образ жизни — это крепкие стены и надежный гарнизон. Чем лучше вы подготовитесь, тем меньше шансов у «врага» прорваться внутрь.
Мифы и реальность
Теперь, когда мы вооружились знаниями, давайте развеем несколько мифов:
- Миф 1: Резус-отрицательным женщинам нельзя рожать. Чушь! При правильном ведении беременности все будет хорошо.
- Миф 2: Резус-конфликт всегда приводит к тяжелым последствиям. Неправда! Своевременная профилактика творит чудеса.
- Миф 3: Если у первого ребенка не было проблем, то и со вторым все будет ок. Опасное заблуждение! Риск растет с каждой беременностью.
Взгляд в будущее
Наука не стоит на месте, и в области изучения резус-конфликта постоянно появляются новые разработки. Например, сейчас ведутся исследования по созданию вакцины, которая могла бы предотвратить сенсибилизацию организма матери. Представьте, что вы могли бы раз и навсегда «подружить» свою иммунную систему с резус-положительной кровью!
Также разрабатываются новые методы неинвазивной диагностики резус-фактора плода. Это позволит определить риск развития конфликта еще на ранних сроках беременности, не подвергая плод дополнительному риску. Будущее уже здесь, и оно выглядит очень оптимистично!
В конце концов, резус-конфликт — это не приговор, а всего лишь особенность, с которой современная медицина прекрасно умеет работать. Главное — быть информированным, следовать рекомендациям врача и не забывать, что ваш организм — не враг вашему малышу. Это любящая мама, которая просто нуждается в небольшой помощи, чтобы правильно заботиться о своем ребенке. Так давайте же дадим ей эту помощь и встретим беременность во всеоружии!
