Содержание
Температура у ребенка – измеряем правильно | Мамоведия
Многих родителей очень сильно пугает любое изменение температуры тела ребенка. И это понятно, поскольку любое повышение температуры тела малыша может являться сигналом о негативных изменениях в организме.
Родителям необходимо знать, что в отличие от взрослых, у детей есть свои особенности температуры тела. Для того, чтобы понять от чего зависит температура тела ребенка и как ее правильно измерять, необходимо иметь представление о механизмах формирования и поддержания температуры тела.
Процесс поддержания температуры тела у ребенка происходит благодаря процессам теплопродукции и теплоотдачи. Для того, чтобы существовал баланс между теплопродукцией и теплоотдачей, в организме работает система терморегуляции, центр которой находится в головном мозге. Повышение температуры тела у ребенка вызывают такие вещества как пирогены, которые находятся в крови.
Новорожденный ребенок имеет незрелую нервную систему, что объясняет незрелость также и системы терморегуляции. До трехмесячного возраста малышу достаточно тяжело регулировать и поддерживать температуру тела, и она колеблется в зависимости от условий помещения и улицы.
До трехмесячного возраста малышу достаточно тяжело регулировать и поддерживать температуру тела, и она колеблется в зависимости от условий помещения и улицы.
У большинства новорожденных в первые дни может наблюдаться повышение температуры тела до 38-39 градусов. Это явление считается нормальным, поскольку, таким образом, у ребенка происходит адаптация организма к существованию во внешней среде.
К трем месяцам жизни малыша система терморегуляции постепенно налаживается. У ребенка максимальная температура тела наблюдается после полудня, пик ее достигает в 16-18 часов, а минимум наступает обычно ночью и утром.
Как правильно измерить температуру ребенку?
Во-первых, измерение температуры тела ребенку должно проводиться в спокойном состоянии, поэтому идеальным является состояние, когда ребенок спит. Грудничка стоит взять на руки, или если ребенок спит, то перевернуть на бок.
Далее очень важно правильно установить градусник. Для этого его необходимо разместить между рукой и телом ребенка на противоположном от мамы боку.
Для этого его необходимо разместить между рукой и телом ребенка на противоположном от мамы боку.
Также очень важную роль играет адекватная оценка температуры. Для того, чтобы правильно оценить состояние ребенка, необходимо иметь представление о том, какие показатели температуры тела малыша можно считать нормой.
Родителям следует помнить, что до семилетнего возраста нормальной считается температура тела в подмышечных впадинах — 36,4-37,2°С, ректальная — 36,9-37,5°С и оральная — 36,6-37,2°С.
Кроме этого, температура на разных участках тела ребенка может отличаться, так температура в подмышечных, паховых или локтевых складках всегда будет меньше, чем оральная и ректальная. Разница в показателях температуры в подмышечной впадине может составлять 0,2-0,3 градуса с оральной, и 0,3-0,6 градуса с ректальной.
Но, также стоит учитывать тот факт, что нормальная температура тела каждого ребенка будет индивидуальной. Поэтому, постарайтесь в течение недели примерно в одно и то же время, дважды в день измерить температуру здоровому ребенку. Рассчитав средние показатели градусника, Вы сможете определить, какая температура для Вашего малыша является нормальной.
Рассчитав средние показатели градусника, Вы сможете определить, какая температура для Вашего малыша является нормальной.
Сегодня в продаже для измерения температуры детям имеется огромное разнообразие термометров, в том числе ртутных, цифровых, инфракрасных моделей и термочувствительных индикаторов. Каждый из них имеет свои достоинства и недостатки, и каждая мама имеет право выбрать тот вид градусника, который для нее будет более оптимальным и удобным.
Однако, на сегодняшний день, самым точным и доступным считается все-таки обычный ртутный градусник. Безусловно, он является опасным в плане использования, но, тем не менее, имеет множество плюсов. Измерять температуру ртутным термометром можно только в подмышечной впадине.
Поскольку повышение температуры тела ребенка, в большинстве случаев, может являться сигналом болезни, то определить ее необходимо точно.
Поэтому, такой способ измерения температуры, как прикосновение рук или губ мамы ко лбу малыша, который является очень популярным, не должен применяться. Этот метод измерения температуры не сможет дать объективный результат, поэтому для измерения температуры тела ребенка необходимо использовать градусник.
Этот метод измерения температуры не сможет дать объективный результат, поэтому для измерения температуры тела ребенка необходимо использовать градусник.
Температура у детей. Что считать нормой? – Цитовир-3 для детей
Повышение температуры у детей является причиной 20% телефонных звонков педиатрам в нерабочее время. Конечно, любое повышение температуры необходимо воспринимать серьезно, особенно когда дело касается маленького ребенка. Но, как понять, насколько серьезна ситуация? Какую температуру можно назвать высокой? Постараемся разобраться в этом вопросе.
В зависимости от возраста малыша, способа измерения, времени суток и других факторов показатели «нормальной» температуры могут варьироваться весьма существенно. Чтобы правильно оценить состояние маленького пациента, необходимо прежде всего четко знать, какая температура является для него нормальной.
Нормальные значения температуры тела у детей, измеренной в подмышечной впадине/паховой складке
| Возраст | Температура телав градусах Цельсия |
|---|---|
| 3 месяца | 37.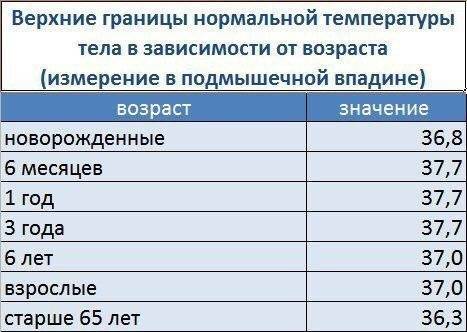 |
| 6 месяцев | 37.5°C |
| 1 год | 37.1°C |
| 3 года | 37.2°C |
| 5 лет | 37°C |
| 7 лет | 36.8°C |
| 9 лет | 36.7°C |
| 11 лет | 36.7°C |
| 13 лет | 36.6°C |
(Lowery, GH: Growth and development of children, 8th edition, 1986)
Есть несколько вариантов того, как можно измерить температуру у маленьких детей. В Европейском Союзе распространен ректальный способ, когда градусник вводят примерно на 2 см в прямую кишку, приподняв при этом ножки ребенка, как при подмывании. Ректальная температура человека примерно на 0,5-1°C выше, чем при измерении в привычной нам подмышечной впадине (аксиллярная температура). Результаты измерений в подмышечной впадине и паховой складке
, должны быть примерно одинаковыми. А вот оральная температура, то есть измеренная во рту, будет примерно на полградуса выше аксиллярной. Этот способ наиболее популярен в США, Британии и других англоязычных странах и считается вполне точным, однако имеет ряд противопоказаний. Педиатры не рекомендуют измерять температуру орально ребенку до 4-5 лет, а также детям склонным к повышенной возбудимости, психическим больным (все они могут случайно разбить или укусить термометр и нанести себе травму). Еще одно противопоказание – наличие у пациента заболеваний полости рта и/или расстройства носового дыхания.
А вот оральная температура, то есть измеренная во рту, будет примерно на полградуса выше аксиллярной. Этот способ наиболее популярен в США, Британии и других англоязычных странах и считается вполне точным, однако имеет ряд противопоказаний. Педиатры не рекомендуют измерять температуру орально ребенку до 4-5 лет, а также детям склонным к повышенной возбудимости, психическим больным (все они могут случайно разбить или укусить термометр и нанести себе травму). Еще одно противопоказание – наличие у пациента заболеваний полости рта и/или расстройства носового дыхания.Помните, что температура у детей колеблется в течение суток – повышаясь к вечеру на 0,5°, а у некоторых детей — на 1,0°, поэтому «контрольные» измерения лучше делать в течение нескольких дней в одно и то же время. Например, в 7-9 часов утра и в 17-19 часов вечера. Все манипуляции желательно проводить, когда малыш сыт и спокоен – не кричит и не играет. Рассчитав средний результат из нескольких замеров, можно узнать индивидуальную температурную норму ребенка для данного времени суток.
Важно помнить, что вне зависимости от возраста ребенка (даже в первые месяцы жизни) и способа измерения температуры, если у крохи к вечеру температура «подскакивает» до 37,3 — 37,5°C, для беспокойства особых причин нет. А вот если столбик термометра «перевалил» за 38,0°C – это повод задуматься и попытаться разобраться в причинах лихорадки.
10 практических советов по измерению точной температуры у детей
- Градусник ребенка должен быть индивидуальным. Промывайте его теплой водой с мылом или протирайте спиртом перед каждым применением.
- Оральная температура определяется только с помощью специальных термометров-пустышек . Для измерения температуры в подмышечной впадине, прямой кишке или паховой складке можно использовать любые градусники – электронные и ртутные.
- Наиболее точны показания ртутных термометров, погрешность их электронных аналогов существенно выше. Чтобы узнать ее размер, измерьте температуру тела у себя электронным и ртутным приборами и сравните результаты.
 Разница в показаниях и есть размер погрешности. Измерения лучше проводить последовательно, т.к. в левой подмышечной впадине температура чаще всего на 0,1-0,3°С выше, чем в правой.
Разница в показаниях и есть размер погрешности. Измерения лучше проводить последовательно, т.к. в левой подмышечной впадине температура чаще всего на 0,1-0,3°С выше, чем в правой. - Для более точного результата при определении аксиллярной температуры, необходимо, чтобы кожа в месте измерения была сухая.
- Для измерения температуры в паховой складке уложите ребенка на бок. Поставьте градусник так, чтобы его наконечник полностью уместился в складку кожи. Прижмите бедро ребенка к телу и держите в течение всей процедуры. Длительность измерения – 5 минут.
- Время измерения температуры тела в подмышечной впадине не зависит от модели термометра и составляет 5 минут. При использовании ректального и орального способа длительность процедуры зависит от выбранного типа градусника (электронный, ртутный) и составляет от 10 секунд до 2 минут в первом случае и от 10 секунд до 3 минут во втором.
- Измерение температуры орально (во рту) нужно проводиться за 1 час до или через 1 час после принятия пищи, т.
 к. еда и напитки, особенно горячие, могут изменить естественный температуру ротовой полости на 1-1,5°С.
к. еда и напитки, особенно горячие, могут изменить естественный температуру ротовой полости на 1-1,5°С. - Если у ребенка повышенная температура, убедитесь, что у него нет перегревания: проветрите комнату, если малыш закутан, разденьте и укройте тонкой пеленкой, а через 20-30 минут повторите процедуру.
- Если ребенок не здоров, необходим постоянный контроль температуры. Измерения нужно проводить минимум 3 раза в день: утром, днем и вечером.
- Измерение будет не точным, если ребенок плачет или излишне активен. Жара в помещении, купание в теплой воде также влияют на показания термометра, т.к. повышают температуру тела.
Как измерить температуру
Когда у вашего ребенка поднимается температура?
- Ректальная температура, температура лба или уха: 100,4° F (38,0° C) или выше
- Оральная (ротовая) температура: 100° F (37,8° C) или выше
- Температура под мышкой (подмышкой): 99° F (37,2° C) или выше
- Внимание: Ушная температура не является точной в возрасте до 6 месяцев
Где измерять температуру
- Ректальная температура является наиболее точной.
 Временные показатели лба являются следующими по точности. Устная и ушная температуры также точны, если все сделано правильно. Темпы, сделанные в подмышечной впадине, наименее точны. Временные подмышки полезны для скрининга в любом возрасте.
Временные показатели лба являются следующими по точности. Устная и ушная температуры также точны, если все сделано правильно. Темпы, сделанные в подмышечной впадине, наименее точны. Временные подмышки полезны для скрининга в любом возрасте. - Возраст до 3 месяцев (90 дней). Температура в подмышечной впадине наиболее безопасна и подходит для скрининга. Если температура подмышек выше 99° F (37,2° C), проверьте ее еще раз. Используйте ректальное чтение. Причина: Если у маленьких детей жар, им нужно немедленно обратиться к врачу. Новое исследование показывает, что температура лба также может быть точной в возрасте до 3 месяцев.
- Возраст от 3 месяцев до 4 лет. Ректальная или лобная температура верна. Ушной термометр можно использовать после 6 месяцев. Температура подмышек хороша для скрининга, если она сделана правильно.
- Возраст от 4 лет и старше.
Временный пероральный прием (через рот) безопасен. Также хороши ушные и лобные термометры.
- Цифровые (электронные) термометры легко найти в магазинах. Они не стоят очень дорого. Их можно использовать для ректальных, подмышечных и оральных темпов. Большинство из них дают точную температуру за 10 секунд или меньше. AAP предлагает вам заменить любой стеклянный термометр в доме одним из этих продуктов.
Ректальная температура: как принимать
- Возраст: от рождения до 4 лет
- Положите ребенка к себе на колени животом. Другой способ — на спине с подтянутыми к груди ногами.
- Нанесите немного вазелина на конец термометра и задний проход.
- Аккуратно вставьте термометр в задний проход не более чем на 1 дюйм. Если вашему ребенку меньше 6 месяцев, вставляйте его не более чем на ½ дюйма. Это означает, что вы больше не можете видеть серебряный наконечник.
- Будьте нежны. Не должно быть никакого сопротивления. Если есть, остановись.
- Держите ребенка неподвижно. Оставьте цифровой термометр, пока он не издаст звуковой сигнал (около 10 секунд).
- У вашего ребенка жар, если ректальная температура выше 100,4°F (38°C).
- Предупреждение: не измеряйте ректальную температуру у маленьких детей, больных лейкемией или другими видами рака. Также избегайте других детей со слабой иммунной системой, таких как пересадка органов, ВИЧ или серповидно-клеточная анемия.
Температура подмышек: как сдавать
- Возраст: любой возраст для скрининга
- Поместите наконечник термометра в подмышечную впадину. Убедитесь, что подмышка сухая.
- Закройте подмышку, прижав локоть к груди. Делайте это до тех пор, пока не раздастся звуковой сигнал (около 10 секунд). Кончик термометра должен оставаться закрытым кожей.
- У вашего ребенка лихорадка, если температура подмышек выше 99,0° F (37,2° C). Если у вас есть какие-либо сомнения, измерьте температуру вашего ребенка в прямой кишке или на лбу.
Оральная температура: как принимать
- Возраст: 4 года и старше
- Если ваш ребенок выпил холодного или горячего напитка, подождите 30 минут.
- Поместите термометр под одну сторону языка назад. Важно поставить наконечник в нужное место.
- Пусть ребенок держит термометр губами и пальцами. Не используйте зубы, чтобы оставаться на месте. Держите губы закрытыми, пока не раздастся звуковой сигнал (около 10 секунд).
- У вашего ребенка жар, если температура выше 100° F (37,8° C).
Цифровая соска Температура: как принимать
- Возраст: от рождения до 1 года. Подходит только для экранизации. Требуется, чтобы ребенок сосал его, что не всегда возможно.
- Попросите ребенка сосать соску, пока она не издаст звуковой сигнал (около 10 секунд).
- У вашего ребенка жар, если температура пустышки выше 100° F (37,8° C).
Ушная температура: как принимать
- Возраст: от 6 месяцев и старше (неточно до 6 месяцев)
- Этот термометр измеряет волны тепла, исходящие от барабанной перепонки.
- Правильная температура зависит от оттягивания уха назад.
 Потяните назад и вверх, если старше 1 года.
Потяните назад и вверх, если старше 1 года. - Затем направьте кончик ушного зонда между противоположным глазом и ухом.
- Родителям нравится этот термометр, потому что он измеряет менее 2 секунд. Также не требуется, чтобы ребенок сотрудничал. Никакого дискомфорта это не вызывает.
- Осторожно. Нахождение на улице в холодный день приведет к снижению показаний. Ваш ребенок должен находиться дома в течение 15 минут, прежде чем измерять темп. Ушная сера, ушные инфекции и ушные трубки не препятствуют получению правильных показаний.
Лоб (височная артерия) Температура: как измерять
- Возраст: любой
- Этот термометр измеряет волны тепла, исходящие от височной артерии. Этот кровеносный сосуд проходит через лоб прямо под кожей.
- Поместите головку датчика в центр лба.
- Медленно проведите термометром по лбу к верхней части уха. Держите его в контакте с кожей.
- Остановитесь, когда достигнете линии роста волос.

- Считайте температуру вашего ребенка на экране дисплея.
- Используется в большем количестве кабинетов врача, чем любой другой термометр.
- Родителям нравится этот термометр, потому что он измеряет менее 2 секунд. Также не требуется, чтобы ребенок сотрудничал. Никакого дискомфорта это не вызывает.
- Внимание! Температура лба должна быть цифровой. Полоски на лбу не точны.
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
- Бельвю
- Эверетт
- Федеральный путь
- Сиэтл
Последнее изменение: 15.
Последнее изменение: 13.01.2022
Copyright 2000-2022 Schmitt Pediatric Guidelines LLC.
Измерение температуры в педиатрии — ПМЦ
1. Мацковяк П.А., Вассерман С.С., Левин М.М. Критическая оценка 98,6 градусов по Фаренгейту, верхней границы нормальной температуры тела, и других наследий Карла Рейнгольда Августа Вундерлиха. ДЖАМА. 1992; 268:1578–80. [PubMed] [Google Scholar]
2. Herzog LW, Coyne LJ. Что такое лихорадка? Нормальная температура у детей до 3 месяцев. Клин Педиатр. 1993; 32: 142–6. [PubMed] [Академия Google]
3. Научите С.Дж., Флейшера Г.Р. Продолжительность лихорадки и ее связь с бактериемией у лихорадящих амбулаторных больных от 3 до 36 месяцев. Группа по изучению оккультной бактериемии. Педиатр Неотложная помощь. 1997; 13:317–319. [PubMed] [Google Scholar]
4. Гроссман М. Ведение лихорадящего больного. Педиатр Infect Dis. 1986; 5: 730–4. [PubMed] [Google Scholar]
5. McCarthy PL. Оценка и лечение детей с лихорадкой. Нью-Йорк: Appleton-Century-Crofts; 1988. [Google Scholar]
Нью-Йорк: Appleton-Century-Crofts; 1988. [Google Scholar]
6. Соман М. Диагностическое обследование лихорадящих детей в возрасте до 24 месяцев: клинический обзор. Уэст Дж. Мед. 1982; 137:1–12. [бесплатная статья PMC] [PubMed] [Google Scholar]
7. Баскин М.Н. Распространенность тяжелых бактериальных инфекций по возрасту у лихорадящих детей первых 3 мес жизни. Педиатр Энн. 1993; 22: 462–6. [PubMed] [Google Scholar]
8. Brik R, Hamissa R, Shehada N, et al. Обследование лихорадящих детей в возрасте до 3 месяцев: оправдана ли рутинная пункция поясницы? Isr J Med Sci. 1997;33:93–97. [PubMed] [Google Scholar]
9. Клейман МБ. Жалобы на постоянную лихорадку. Распознавание и лечение псевдолихорадки неизвестного происхождения. Педиатр Клин Норт Ам. 1982; 29: 201–8. [PubMed] [Google Scholar]
10. McClung HJ. Длительная лихорадка неясного генеза у детей. Am J Dis Чайлд. 1972; 124: 544–50. [PubMed] [Google Scholar]
11. Пиццо П.А., Лавджой Ф.Х., Смит Д. Х. Длительная лихорадка у детей: обзор 100 случаев. Педиатрия. 1975; 55: 468–73. [PubMed] [Академия Google]
Х. Длительная лихорадка у детей: обзор 100 случаев. Педиатрия. 1975; 55: 468–73. [PubMed] [Академия Google]
12. Лью Т.А., Баскин М.Н., Шварц Дж.С., Флейшер Г.Р. Клиническая и экономическая эффективность амбулаторных стратегий ведения новорожденных с лихорадкой. Педиатрия. 1992; 89: 1135–44. [PubMed] [Google Scholar]
13. McCarthy PL. Высокая температура. Pediatr Rev. 1998; 19: 401–7. [PubMed] [Google Scholar]
14. Браун ПиДжей, Кристмас БФ, Форд РП. Измерение температуры у младенца: подмышечным или ректальным термометром? NZ Med J. 1992;105:309–11. [PubMed] [Google Scholar]
15. Romano MJ, Fortenberry JD, Autrey E, et al. Инфракрасная тимпанальная термометрия в педиатрическом отделении интенсивной терапии. Крит Уход Мед. 1993;21:1181–5. [PubMed] [Google Scholar]
16. Chamberlain JM, Terndrup TE, Alexander DT, et al. Определение нормальной температуры уха с помощью инфракрасного эмиссионного термометра. Энн Эмерг Мед. 1995; 25:15–20. [PubMed] [Google Scholar]
17. Robinson JL, Seal RF, Spady DW, Joffres MR. Сравнение температуры пищевода, прямой кишки, подмышечной впадины, мочевого пузыря, барабанной перепонки и легочной артерии у детей. J Педиатр. 1998; 133: 553–6. [PubMed] [Google Scholar]
Robinson JL, Seal RF, Spady DW, Joffres MR. Сравнение температуры пищевода, прямой кишки, подмышечной впадины, мочевого пузыря, барабанной перепонки и легочной артерии у детей. J Педиатр. 1998; 133: 553–6. [PubMed] [Google Scholar]
18. Эриксон Р.С., Ву ТМ. Точность инфракрасной термометрии и традиционных температурных методов у детей раннего возраста. Сердце легкое. 1994;23:181–95. [PubMed] [Google Scholar]
19. Блейни К.Г. Выбор места для измерения температуры тела. Ам Дж Нурс. 1974; 74: 1859–61. [PubMed] [Google Scholar]
20. Kenney RD, Fortenberry JD, Surratt SS, Ribbeck BM, Thomas WJ. Оценка инфракрасного термометра барабанной перепонки у педиатрических пациентов. Педиатрия. 1990; 85: 854–8. [PubMed] [Google Scholar]
21. Jaffe DM. Что модно, а что нет: золотой стандарт термометрии в неотложной медицине. Энн Эмерг Мед. 1995;25:97–99. [PubMed] [Google Scholar]
22. Крещ М.Ю. Подмышечная температура как скрининговый тест на лихорадку у детей. J Педиатр. 1994; 104: 596–9. [PubMed] [Google Scholar]
1994; 104: 596–9. [PubMed] [Google Scholar]
23. Нажмите S, Quinn BJ. Термометр-пустышка: сравнение супралингвальной и ректальной температуры у младенцев и детей младшего возраста. Arch Pediatr Adolesc Med. 1997; 151: 551–4. [PubMed] [Google Scholar]
24. Benzinger M, Benzinger TH. Тимпаническая клиническая температура. В: Томас Х.П., Мюррей Т.П., Шепард Р.Л., редакторы. Пятый симпозиум по температуре. Вашингтон: Американский институт физики, Американское приборостроительное общество, Национальное бюро стандартов; 1972. стр. 2089–2102. [Google Scholar]
25. Terndrup TE, Crofton DJ, Mortelliti AJ, Kelley R, Rajk J. Оценка контактной температуры барабанной перепонки с помощью бесконтактного инфракрасного термометра. Энн Эмерг Мед. 1997; 30: 171–175. [PubMed] [Google Scholar]
26. Чайлдс С., Харрисон Р., Ходкинсон С. Температура барабанной перепонки как мера внутренней температуры. Арч Дис Чайлд. 1999; 80: 262–6. [PMC free article] [PubMed] [Google Scholar]
27.
