Содержание
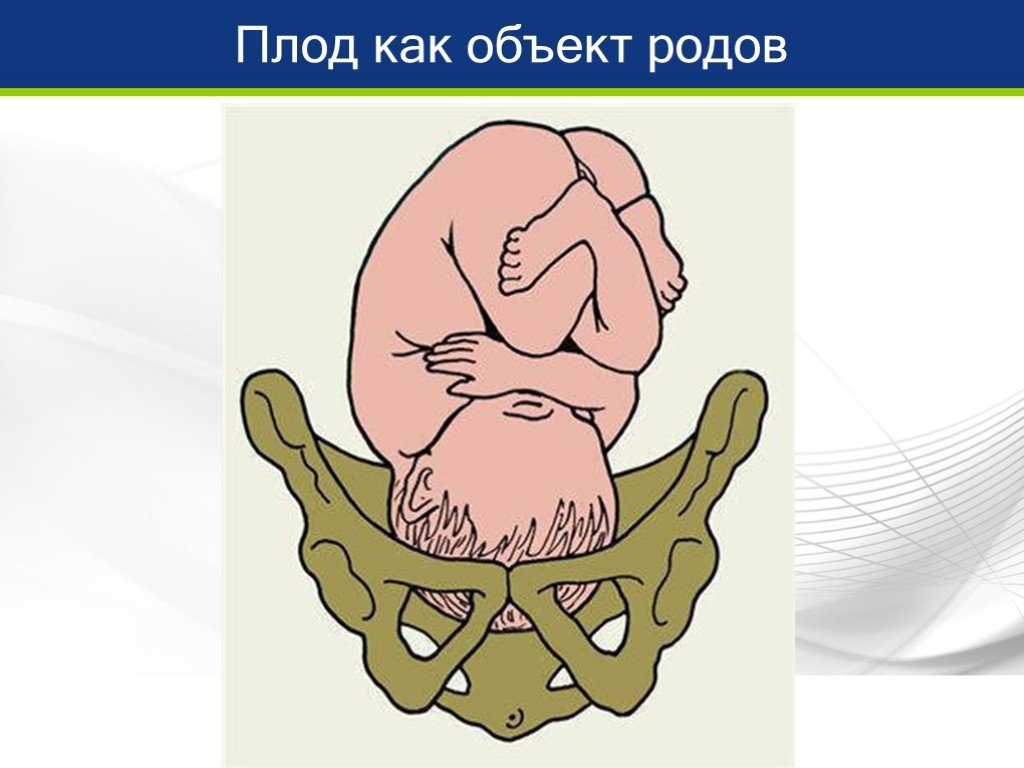
Размеры плода в акушерстве
Доброго дня и отличного здоровья всем читателям моего сайта. Мы уже начали изучать акушерство, и сегодня будет одна из самых важных тем этой прекрасной науки. В прошлой статье мы познакомились с родничками и швами на черепе новорождённого — обязательно посмотрите эту статью, потому что без этого вы не сможете понять и выучить сегодняшний материал.
Размеры плода — это критически важные данные, которые должен собрать врач-акушер. Размеры плода соотносятся с размерами таза — и это соотношение позволяет определить, смогут ли быть осуществлены роды естественным способом или же придётся прибегать к оперативному родоразрешению.
Размеры головки плода
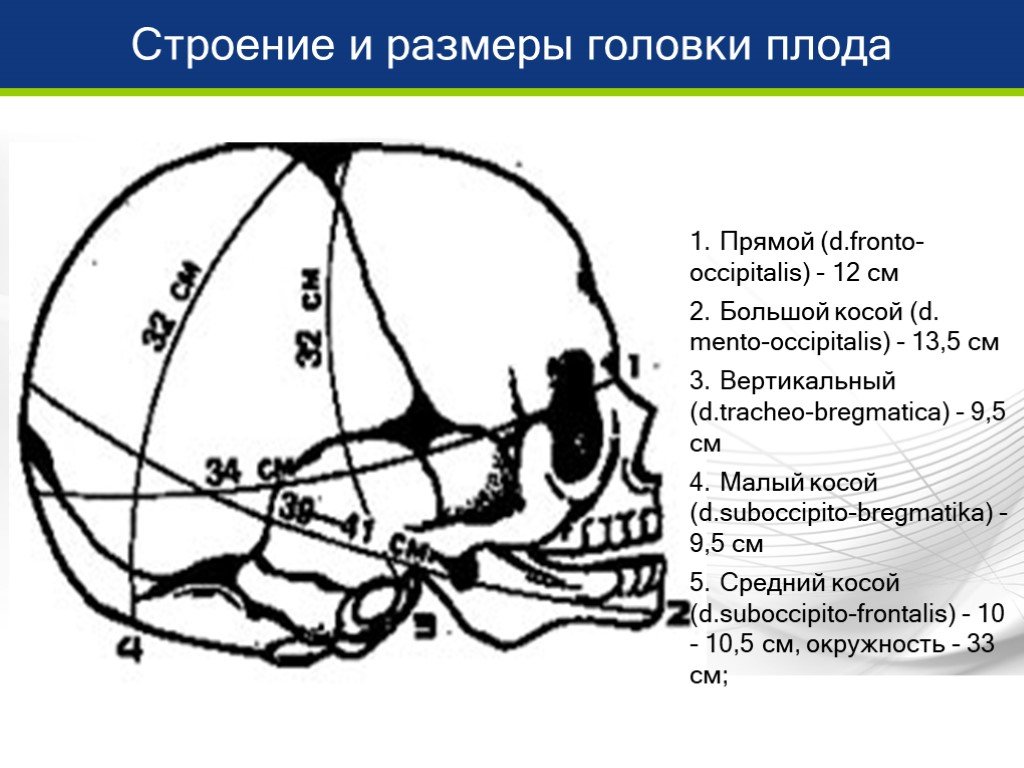
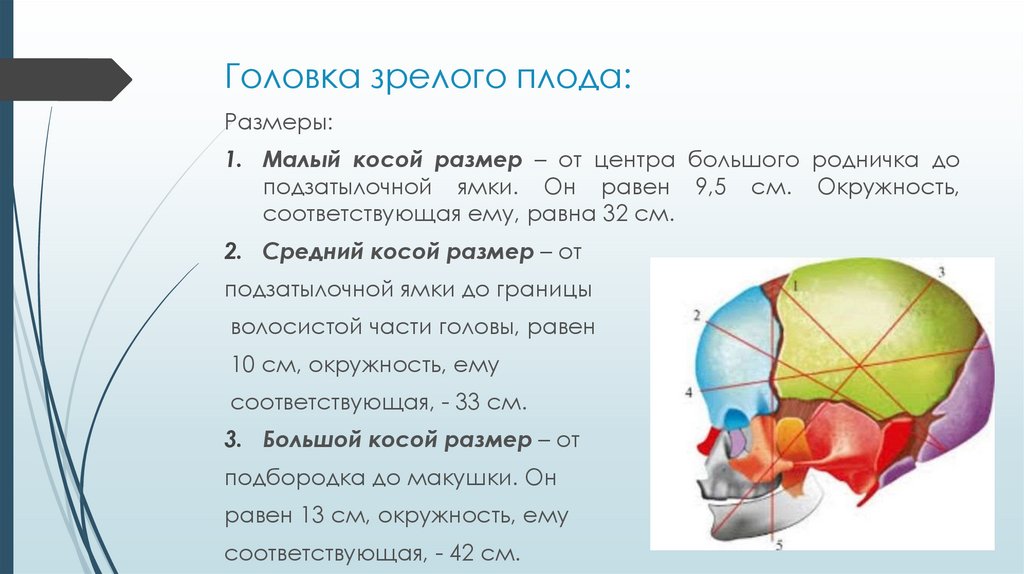
Большой косой размер
Это самый большой из всех размеров, который мы будем изучать. Чтобы провести этот размер, нам надобно соединить подбородок и наиболее отдалённую от него точку затылочной кости. В норме у новорождённого этот размер равняется 13.5 сантиметров. Если мы, проводя большой косой размер, перекинемся через затылок, чтобы обвести весь череп, мы получим окружность, равную 40 сантиметров. Это также самая большая окружность из всех, которые мы будем проходить.
Это также самая большая окружность из всех, которые мы будем проходить.
Малый косой размер
Это второй косой размер. Малый косой размер перекрещивается с большим размером. Чтобы провести малый косой размер, нам нужно соединить подзатылочную ямку и передний угол большого родничка. При отсутствии патологий малый косой размер равняется 9.2 сантиметрам, а окружность, проведённая по нему, равняется 32.5 сантиметрам.
Прямой размер
Этот размер проводится от glabella до большого затылочного бугра. Glabella — это участок лобной кости между надбровными дугами и лобными буграми. В норме этот размер равняется 12 сантиметрам. Окружность, проведённая по прямому размеру, равняется 34 сантиметрам.
Вертикальный размер
Этот размер описан в учебнике Савельевой как размер, который проводится «от верхушки темени до подъязычной кости». Довольно сложно проецировать подъязычную кость на череп (по крайней мере, мне), поэтому я решил максимально точно скопировать эту линию из учебника Савельевой:
Вертикальный размер также, как и малый косой размер, равняется в норме 9.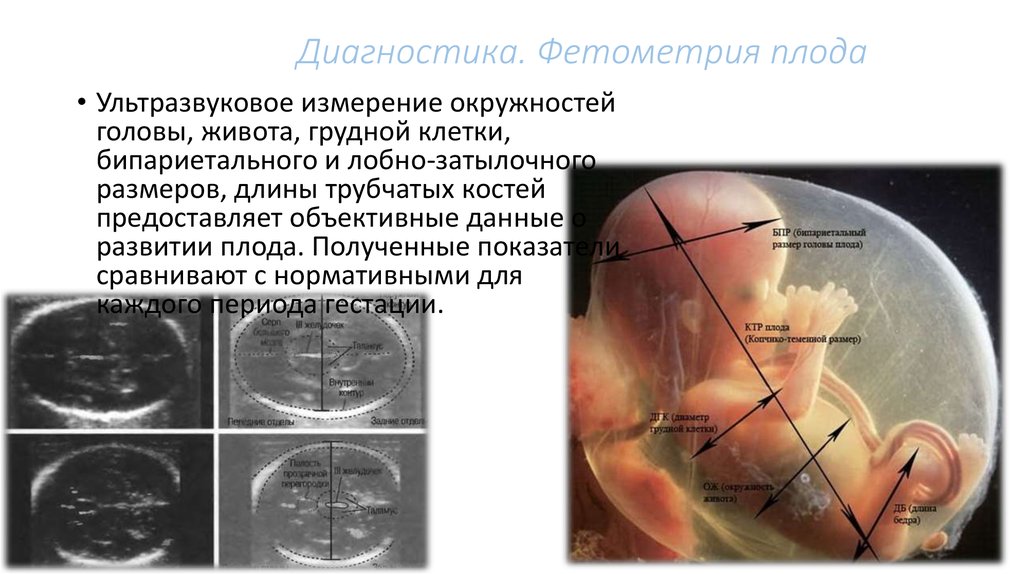 5 сантиметрам. Окружность, проведённая через этот размер, также равняется 32 сантиметрам.
5 сантиметрам. Окружность, проведённая через этот размер, также равняется 32 сантиметрам.
Мы изучили четыре размера. Чтобы выучить оставшиеся два, нам нужно посмотреть на череп новорождённого сверху.
Большой поперечный размер
Большой поперечный размер — наиболее удалённые друг от друга участки теменных бугров правой и левой височных костей. Он находится немного ближе к затылку, чем условный центр черепа. Большой поперечный размер равен 9.5 сантиметрам. Хорошая новость — окружности по большому поперечному размеру не проводят, её заучивать не придётся.
Малый поперечный размер
Этот размер мы можем увидеть, если соединим наиболее удалённые друг от друга точки венечного шва (смотрите предыдущий урок, если забыли). Малый поперечный размер равняется 8 сантиметрам, окружность головы также не проводится.
Размеры туловища плода
Поперечный размер плеч
Помимо размеров головки плода, акушеры измеряют ещё и поперечный размер плеч плода. В норме он равен 12 сантиметрам, а если мы попробуем обвести окружность плеч, мы получим 35 сантиметров. Давайте отметим этот размер на рисунке неподражаемого Да Винчи:
В норме он равен 12 сантиметрам, а если мы попробуем обвести окружность плеч, мы получим 35 сантиметров. Давайте отметим этот размер на рисунке неподражаемого Да Винчи:
Поперечый размер ягодиц
Последний размер, который мы будем сегодня учить. В норме он равен 9-9.5 сантиметрам, а окружность, проведённая через эту плоскость, равна 27-28 сантиметрам.
узи плода на 36 неделе
- Развитие плода по неделям
- Наша аппаратура
- другие виды…
- Ведение беременности
- Данные фетометрии в различных сроках
Стоимость узи при беременности в 3 триместре (с 27 по 40 неделю) составляет 650 гривен. Цена узи при беременности в 3 триместре включает в себя: биометрию плода (все измерения по протоколам), узи сердца плода, допплер артерий пуповины и маточных артерий, узи всех внутренних органов и структур головного мозга, 3D/4D визуализацию. Более высокая цена по сравнению с узи при беременности в первом и во втором триместре обусловлена тем, что к протоколу узи исследования в третьем триместре добавляется допплер сосудов плода, более детальная эхография седрца плода и структур головного мозга.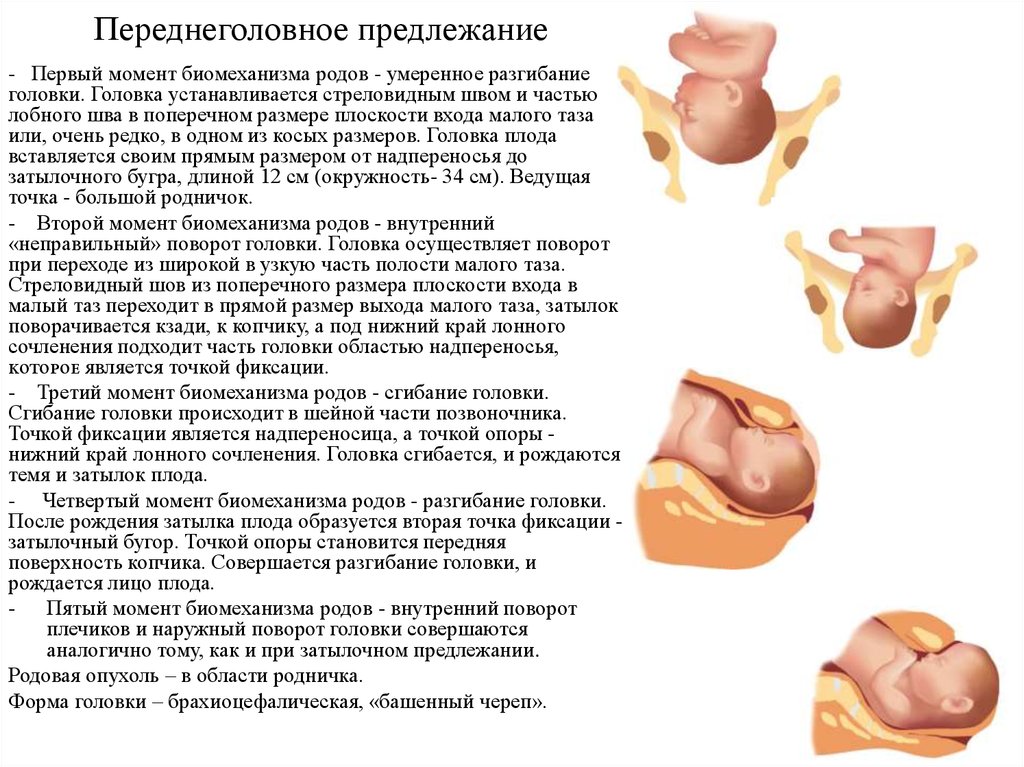 Также в третьем триместре более сложно провести качественную 3D/4D визуализацию из-за относительного уменьшения количества околоплодных вод. Эти особенности требуют большего времени для проведения узи исследования и большей квалификации врача. Поэтому цена узи в третьем триместре выше на 50 гривен.
Также в третьем триместре более сложно провести качественную 3D/4D визуализацию из-за относительного уменьшения количества околоплодных вод. Эти особенности требуют большего времени для проведения узи исследования и большей квалификации врача. Поэтому цена узи в третьем триместре выше на 50 гривен.
При УЗИ плода в 36 недель беременности вы заметите, что из крошечного создания (как было при более ранних УЗИ) ребенок превращается в достаточно крепкого, откормленного человечка. Появились милые щечки за счет накопления подкожного жира, прибавляют рельефности лицу сосательные мышцы. При УЗИ плода в 36 недель беременности можно наглядно оценить работу этих сосательных мышц — малыш вожделенно сосет палец.
Вес ребенка при УЗИ плода в 36 недель беременности составляет в среднем 2700г.
При УЗИ плода в 36 недель беременности оценивается положение головки ребенка, ее размеры. В большинстве случаев головка плода находится внизу. Такое положение (головное предлежание) более благоприятное для родов.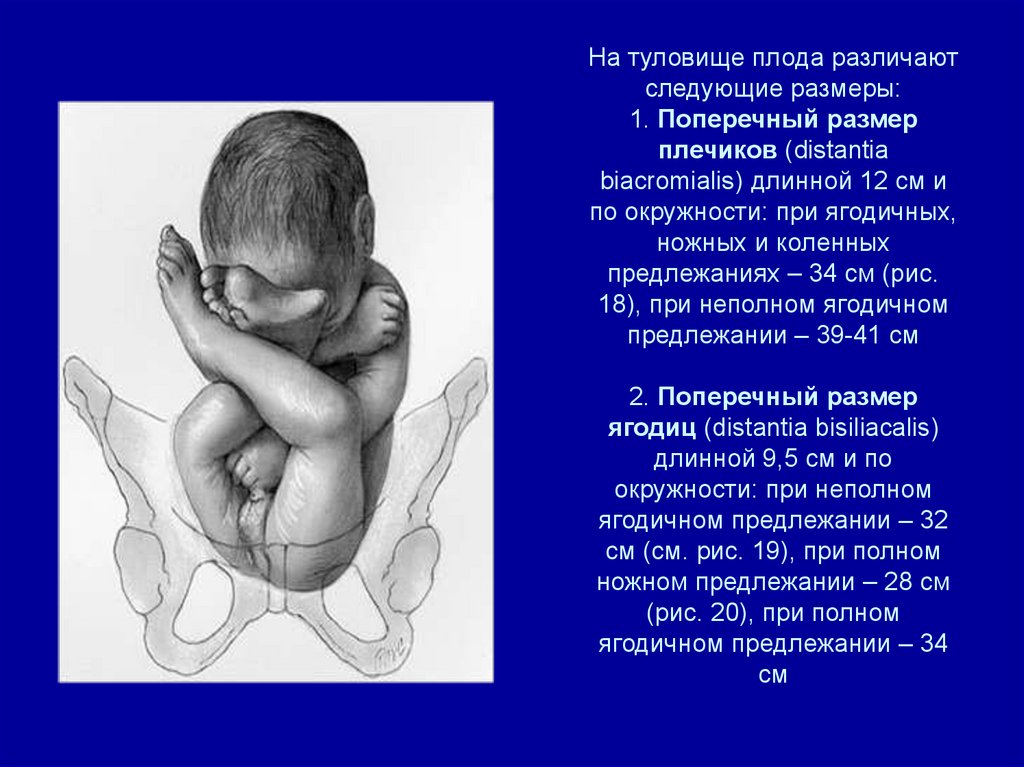
На Узи плода в 36 недель беременности головка имеет овальную или округлую форму. Не удивляйтесь, если после родов голова ребенка будет немного деформирована (чаще заостренной формы).
На маленьких ягодицах и плечах сейчас формируются ямочки, что иногда можно увидеть при 3D-4D УЗИ плода в 36 недель беременности.
Если вы носите двойню, будьте наготове! Большинство нормальных родов при двуплодной беременности происходят между 36 и 37 неделей гестации, то есть с дня на день!
Ребенку уже очень тесно, что нельзя не заметить при УЗИ плода в 36 недель беременности. Вы уже не ощущаете больших толчков, движения внутри вас больше похожи на перекатывание шариков из одной стороны в другую.
Практически все внутренние органы и системы органов зрелые и готовы к жизни вне уютного домика — матки.
Фетометрия (размеры плода) при УЗИ плода в 36 недель беременности в норм
е:- БПР (бипариетальный размер). При УЗИ плода в 36 недели беременности бипариетальный размер составляет 83-97мм.
- ЛЗ (лобно-затылочный размер). При УЗИ плода в 36 недель беременности 104-124мм.
- ОГ (окружность головки плода). При УЗИ плода в 36 недель беременности окружность головки соответствует 303-349 мм.
- ОЖ (окружность живота плода) — при УЗИ плода в 36 недель беременности составляет 292 -354 мм.
Нормальные размеры длинных костей при УЗИ плода в 36 недель беременности:
- Бедренная кость 64-74мм,
- Плечевая кость 57-67мм,
- Кости предплечья 50-58мм,
- Кости голени 58-66мм.
Начиная с этой недели вы встречаетесь с доктором, наблюдающим вашу беременность практически еженедельно. Так же часто сдаете анализы мочи, контролируете вес и артериальное давление, чтоб не пропустить первые проявления опасного осложнения — преэклампсии (позднего гестоза, токсикоза при беременности).
Если вы рожаете впервые, в 36 недель беременности вы можете почувствовать некоторое облегчение при дыхании, меньше тревожит изжога, зато усиливаются боли в пояснице и усиливается давление на мочевой пузырь.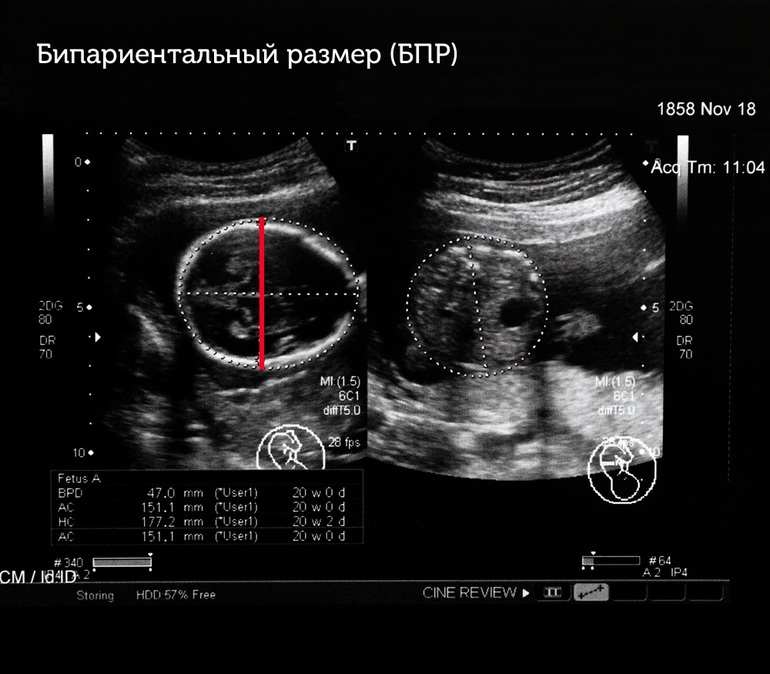 Акушер-гинеколог отметит,что ваш живот «опустился». Это значит, что головка плода начинает входить в малый таз, готовясь к родам, давит на шейку матки, способствуя ее сглаживанию и размягчению.
Акушер-гинеколог отметит,что ваш живот «опустился». Это значит, что головка плода начинает входить в малый таз, готовясь к родам, давит на шейку матки, способствуя ее сглаживанию и размягчению.
Ваша матка увеличилась в 1000 раз по сравнению с размерами ее вне беременности.
читайте далее: 37 неделя беременности
Мы вполняем все виды узи-диагностики:
- 3D и 4D узи при беременности
- Данные фетометрии в различных сроках
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
- Оценка правильного развития плода по УЗИ
Узи при беременности
- Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
- Трансвагинальное
- Яичников
- Матки
- Молочных желез
Женское УЗИ
- Дуплексное сканирование
- Сосудов головного мозга
- Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
- Вен нижних конечностей
УЗИ сосудов
- Трансректальное (трузи): предстательной железы
- Мошонки (яичек)
- Сосудов полового члена
Мужское УЗИ
- Аппендицит
- Брюшной полости
- Желчного пузыря
- Желудка
- Кишечника
- Мочевого пузыря
- Мягких тканей
- Поджелудочной железы
- Печени
- Почек
- Суставов
- Щитовидной железы
- Эхокардиография (узи сердца)
УЗИ органов
- Варикоз: УЗИ-диагностика варикозного расширения вен
- Гипертония: УЗИ-диагностика гипертонии
- Тромбоз: УЗИ-диагностика тромбоза вен
- Узи диагностика хронического панкреатита
- при камнях в почках
- при холецистите
УЗИ-диагностика заболеваний
- Тазобедренных суставов у новорожденных (при подозрении на дисплазию тазобедренного сустава)
Детское УЗИ
| babyMed.
 com
comПерейти к основному содержанию
Инструменты » Ультразвуковые инструменты
Этот калькулятор показывает, растет ли окружность головы вашего ребенка и прогрессирует с нормальной скоростью. Окружность головы обычно делается после 13 недель беременности.
Недель: 1415161718192021222324252627282930313233343536373839 Окружность головы (мм):
| Недель | Окружность головы (мм) |
|---|
Ссылка: Snijders & Nicolaides, Ultrasound Obstet Gynecol 1994;4:34–48
Автор:
Амос Грюнебаум
Обновлено 20 июня 15
Что такое УЗИ плода?
Ультразвуковое исследование плода может показать, как ребенок растет, и обнаружить отклонения. Во время беременности можно сделать множество различных ультразвуковых измерений. Ультразвуковые измерения плода могут включать в себя длину макушки-крестца (CRL), бипариетальный диаметр (BPD), длину бедренной кости (FL), окружность головы (HC), затылочно-лобный диаметр (OFD), окружность живота (AC) и длину плечевой кости (HL).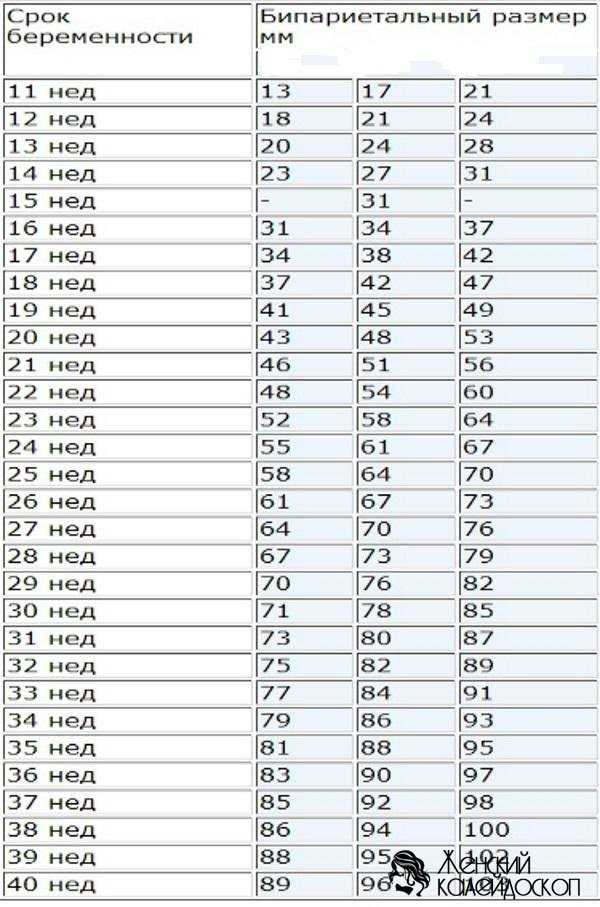 , а также расчет предполагаемой массы плода (EFW).
, а также расчет предполагаемой массы плода (EFW).
Следите за своей беременностью
Получите экспертное руководство и персонализированную информацию, чтобы оставаться здоровым на протяжении каждой недели беременности.
Получить приложение!
Большинство пациенток в США проходят по крайней мере базовую сонограмму примерно в 18-20 недель, хотя вас может удивить тот факт, что в настоящее время большинство медицинских ассоциаций не рекомендуют плановое УЗИ во время беременности. УЗИ уровня II занимает больше времени и является более обширным, чем УЗИ уровня I, но то, что именно делается, может варьироваться от одного учреждения к другому.
УЗИ во время беременности может быть проведено либо как «рутинное» УЗИ, анатомическая сонограмма, обычно между 18-20 неделями, либо по особым причинам, которые обычно зависят от срока беременности. Ультразвуковые измерения полезны на протяжении всей беременности, чтобы определить дату родов и выяснить, нормально ли растет плод.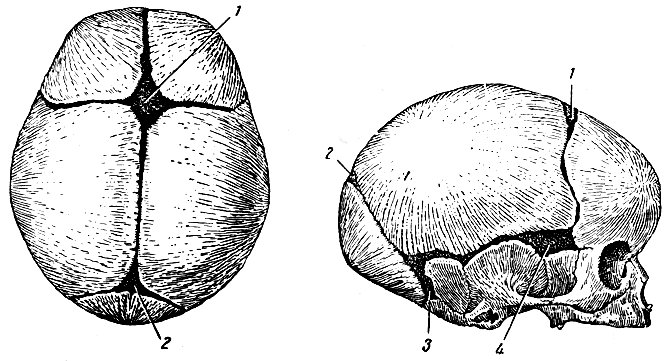
Что делать, если окружность головы моего ребенка не соответствует норме?
Существует очень широкий диапазон нормальных размеров головы плода. Измерение окружности головы плода может многое рассказать о здоровье ребенка. Одна из самых важных вещей, которую он делает, — это обнаружение врожденных дефектов, таких как микроцефалия.
Что такое микроцефалия?
Микроцефалия связана с ребенком, имеющим маленькую голову и мозг и, как правило, с серьезными умственными нарушениями и судорогами, а также с сокращением ожидаемой продолжительности жизни. Его обычная заболеваемость составляет примерно 1 случай на 7000 новорожденных, а в некоторых районах Бразилии она возрастает более чем в 20 раз. Это можно сравнить с другим состоянием, называемым «анэнцефалия», при котором мозга практически нет.
Как диагностируется микроцефалия?
Окружность головы плода измеряется во время беременности с помощью УЗИ, а затем сравнивается с некоторыми нормальными кривыми. Существует несколько способов точно определить аномальное измерение головы плода. Микроцефалия диагностируется, когда окружность головы падает ниже 2-3 и даже более стандартных отклонений от нормы.
Существует несколько способов точно определить аномальное измерение головы плода. Микроцефалия диагностируется, когда окружность головы падает ниже 2-3 и даже более стандартных отклонений от нормы.
Что вызывает микроцефалию?
Микроцефалия может возникать до рождения (врожденная) или после рождения (приобретенная). Врожденная микроцефалия может иметь множество различных причин, в том числе как часть определенных синдромов или генетических проблем. Приобретенная микроцефалия может быть вызвана инфекциями, инсультами или приемом некоторых лекарств.
Ультразвуковые приборы babyMed помогут вам лучше понять, что означают измерения и являются ли они нормальными или нет.
- Калькулятор ультразвукового исследования плода — вычисляет процентили для всех ультразвуковых измерений плода и взвешивает
- Калькулятор окружности живота. Рассчитайте и нарисуйте окружность живота плода и наблюдайте за ее изменением с течением времени. Нормально растет?
- Калькулятор бипариетального диаметра — интерактивно создайте кривую для наблюдения за ростом бипариетального диаметра БЛД плода
- Калькулятор длины бедренной кости — интерактивно создайте кривую, чтобы наблюдать за ростом длины бедренной кости плода в левой половине
Подробнее:
Десять советов по снижению риска врожденных дефектов
Трисомия 18: синдром Эдвардса
Рудиментарный хвост
Сонографическая оценка окружности головы плода: точность и факторы, влияющие на ошибку размер головы.
 Поскольку данных недостаточно, настоящее исследование должно было оценить точность ультразвуковой оценки НС плода и выявить факторы, влияющие на точность оценки НС плода.
Поскольку данных недостаточно, настоящее исследование должно было оценить точность ультразвуковой оценки НС плода и выявить факторы, влияющие на точность оценки НС плода.Материалы и методы
Проведено проспективное когортное обсервационное исследование в течение года. Была выполнена сонографическая биометрия плода, включая HC, а HC плода измерялась постнатально. Анализируются меры точности и различные факторы, влияющие на точность.
Результаты
Ультрасонография HC занижает фактическую постнатальную HC в 87,5% и завышает фактическую HC в 12,5%. Сонографическая недооценка HC сохранялась на протяжении всей беременности и становилась более выраженной по мере увеличения гестационного возраста. Ошибка в HC была статистически значимой у женщин с низким ликвором и передней плацентой и у тех, у кого было инструментальное родоразрешение. Паритет, предлежание плода и диабет матери не влияли на ошибку ультразвукового измерения окружности головы. Когда HC был выше 95-й центиль на УЗИ, ошибка, обнаруженная постнатально, была значимой (- 14 мм против - 8 мм), хотя и не статистически значимой (90 102 p 90 103, значение 0,82). Разница между сонографическим и постнатальным HC также была связана со способом родоразрешения с самой высокой ошибкой, наблюдаемой у тех, у кого были инструментальные вагинальные роды ( p значение 0,031).
Когда HC был выше 95-й центиль на УЗИ, ошибка, обнаруженная постнатально, была значимой (- 14 мм против - 8 мм), хотя и не статистически значимой (90 102 p 90 103, значение 0,82). Разница между сонографическим и постнатальным HC также была связана со способом родоразрешения с самой высокой ошибкой, наблюдаемой у тех, у кого были инструментальные вагинальные роды ( p значение 0,031).
Заключение
Ультразвуковая оценка HC плода связана со значительной недооценкой фактического HC, измеренного постнатально. Погрешность измерения ГЦ плода возрастала у женщин с поздним сроком гестации, низким ликвором и передним расположением плаценты, а также у женщин, перенесших инструментальные роды через естественные родовые пути. Ошибка измерения может иметь важные последствия в определенных клинических сценариях, таких как мониторинг беременности с задержкой роста плода, подозрение на аномалии роста головки плода и исход родов.
Введение
Оценка биометрии плода с помощью ультразвука является важной и универсальной частью антенатальной помощи, не только при ведении беременностей с высоким риском и мониторинге роста, но и имеет жизненно важное значение для исхода родов [1]. Сонографическое измерение окружности головы плода (ОГ) является важным параметром для оценки массы плода, а также в случаях аномального размера головы плода (т.е. микроцефалии/макроцефалии) [2, 3]. Исследования последних лет показали, что окружность головы плода имеет большее значение, чем масса плода, в исходе родов [4,5,6]. Следовательно, измерение окружности головы плода имеет первостепенное значение с точностью. Тем не менее, во время поиска литературы было найдено несколько исследований относительно точности сонографической оценки HC по сравнению с фактическим постнатальным HC. Некоторые исследования показали, что сонографическая окружность головы занижала фактическую HC, в то время как другие обнаружили, что разница была статистически незначимой [7]. Отсутствуют также данные о факторах, влияющих на точность ультразвуковой оценки ГЦ плода.
Сонографическое измерение окружности головы плода (ОГ) является важным параметром для оценки массы плода, а также в случаях аномального размера головы плода (т.е. микроцефалии/макроцефалии) [2, 3]. Исследования последних лет показали, что окружность головы плода имеет большее значение, чем масса плода, в исходе родов [4,5,6]. Следовательно, измерение окружности головы плода имеет первостепенное значение с точностью. Тем не менее, во время поиска литературы было найдено несколько исследований относительно точности сонографической оценки HC по сравнению с фактическим постнатальным HC. Некоторые исследования показали, что сонографическая окружность головы занижала фактическую HC, в то время как другие обнаружили, что разница была статистически незначимой [7]. Отсутствуют также данные о факторах, влияющих на точность ультразвуковой оценки ГЦ плода.
Целью нашего исследования было оценить точность ультразвуковой оценки НС плода в когорте женщин, прошедших сонографическое обследование в течение 5 дней до родов, а также выявить факторы, влияющие на точность ультразвуковой оценки НС плода.
Материалы и методы
Настоящее исследование представляло собой проспективное когортное обсервационное исследование, проводившееся в течение года в специализированной больнице третичного уровня. После информированного письменного согласия мы рассмотрели антенатальный анамнез, демографические характеристики, гестационный возраст на момент родов и способ родоразрешения. Некоторые факторы, которые могут повлиять на точность, такие как паритет, предлежание плода, расположение плаценты, индекс амниотической жидкости (ИАЖ), ультразвуковое исследование HC > 9Были проанализированы 5-й центиль и диабетический статус.
Критериями включения в исследование были все антенатальные женщины с одноплодной беременностью, родившие живых детей со сроком гестации более 28 недель. Мы исключили из исследования многоплодную беременность, случаи неопределенности в отношении гестационного возраста и аномальных детей.
Старший консультант отделения УЗИ отделения акушерства и гинекологии провел подробное сканирование роста в течение 5 дней после родов — биометрию плода, измеренную в соответствии с рекомендациями ISUOG [8]. HC измеряли как эллипс по периметру черепа плода в аксиальной плоскости, пересекающий таламус и полость прозрачной перегородки. Датчик должен быть перпендикулярен центральной оси головы, чтобы полушария и свод черепа выглядели симметрично. Полушария мозжечка не должны находиться в плоскости изображения. Эллипс прослеживается на внешней границе черепа (рис. 1).
HC измеряли как эллипс по периметру черепа плода в аксиальной плоскости, пересекающий таламус и полость прозрачной перегородки. Датчик должен быть перпендикулярен центральной оси головы, чтобы полушария и свод черепа выглядели симметрично. Полушария мозжечка не должны находиться в плоскости изображения. Эллипс прослеживается на внешней границе черепа (рис. 1).
Ультрасонографическое изображение измерения окружности головы плода
Изображение в натуральную величину
Фактическая послеродовая окружность головы была измерена обученным педиатром через 3 дня после родов с помощью измерительной ленты над надглазничным гребнем и затылочным выступом (рис. 2). Эта задержка на 3 дня свела к минимуму погрешность измерения, вызванную отеком скальпа, caput succedaneum. Сонографические оценки HC плода сравнивали с фактическим HC, измеренным постнатально, а затем рассчитывали показатели точности. Средняя простая ошибка представляет собой разницу между ультразвуковым HC и постнатальным HC. Исследование было одобрено институциональным советом по этике (IEC 514/2017).
Исследование было одобрено институциональным советом по этике (IEC 514/2017).
Измерение окружности головы новорожденного с помощью измерительной ленты
Изображение в натуральную величину
Статистический анализ
Мы провели анализ данных с использованием программного обеспечения SPSS 20. Один образец t используется для определения размера выборки. При сравнении мер точности для средней простой ошибки использовался однофакторный дисперсионный анализ. Однофакторный логистический регрессионный анализ был использован для анализа различных факторов, влияющих на ошибки измерения HC плода. Коэффициент корреляции Пирсона использовался для определения значимости в корреляции различных параметров с фактическим HC. 9Значение 0102 p было значимым, если различия были < 0,05.
Результаты
В общей сложности 242 женщины соответствовали критериям включения в исследование в течение периода исследования, из которых 216 (89,25%) были набраны для исследования и проанализированы. Остальные 26 (10,7%) не пожелали участвовать в исследовании или выбыли из-под наблюдения.
Остальные 26 (10,7%) не пожелали участвовать в исследовании или выбыли из-под наблюдения.
В таблице 1 представлены демографические характеристики исследуемой группы. Средний возраст антенатальных женщин составил 26,85 ± 3,7 года. Средний срок беременности в неделях составил 36,8 ± 2,8. Среднее ультразвуковое значение HC в миллиметрах (мм) составило 315,3 ± 19.1. Средний фактический постнатальный HC составил 323,7 ± 28,8 мм. Средняя расчетная масса плода по данным УЗИ составила 2711 ± 642 г. Средний фактический вес при рождении составил 2624 ± 595 г. У 15 (6,9%) женщин был сахарный диабет во время беременности.
Таблица 1 Демографические характеристики исследуемой популяции ( N = 216)Полная таблица
В целом средний сонографический HC плода был ниже, чем постнатальный HC (таблица 1). Тенденция к сонографической недооценке HC сохранялась на протяжении всей беременности и становилась более отчетливой по мере увеличения гестационного возраста, достигая средней разницы − 8,9. мм в гестационном возрасте после 37 недель (таблица 2). Ультрасонографический HC недооценил фактический постнатальный HC в 189 случаях (87,5%) и завысил фактический HC в 27 случаях (12,5%).
мм в гестационном возрасте после 37 недель (таблица 2). Ультрасонографический HC недооценил фактический постнатальный HC в 189 случаях (87,5%) и завысил фактический HC в 27 случаях (12,5%).
Полноразмерная таблица
. Ошибка измерения HC и степень недооценки были значительно выше при гестационном возрасте свыше 34 недель с ошибкой 8,1 мм между 34 и 36 9 годами.0168 +6 недель и 8,9 мм после 37 недель. Ошибка в HC была значительно больше у лиц с передним расположением плаценты (9,3 мм) по сравнению с задним (8,4 мм) и фундальным (4,2 мм) расположением плаценты.
У женщин с индексом амниотической жидкости менее 5 ошибка была значительно выше (- 12 мм, p значение 0,056) по сравнению с нормальным ликвором. Паритет, диабет матери и предлежание плода не влияли на ошибку ультразвукового измерения окружности головы.
Разница между сонографическим и постнатальным HC также была связана со способом родоразрешения, самая высокая ошибка у тех, у кого было инструментальное родоразрешение (- 13 мм). Также следует отметить, что когда HC превышал 95-й центиль на УЗИ, ошибка, обнаруженная постнатально, была значительной (- 14 мм против - 8 мм), хотя и не была статистически значимой (90 102 p 90 103 значение 0,82).
Также следует отметить, что когда HC превышал 95-й центиль на УЗИ, ошибка, обнаруженная постнатально, была значительной (- 14 мм против - 8 мм), хотя и не была статистически значимой (90 102 p 90 103 значение 0,82).
Обсуждение
В настоящем исследовании мы оценили точность измерения окружности головы плода на УЗИ, сравнив ее с окружностью головы, измеренной постнатально. Мы также рассмотрели факторы, влияющие на точность оценки сонографического HC.
Исследования показали, что точное измерение окружности головы плода и оценка веса плода с помощью ультразвука являются важными прогностическими параметрами для многих акушерских проблем, таких как оценка новорожденных с задержкой роста плода, аномалиями головы плода при ведении родов за счет снижения перинатальной заболеваемости и смертности, и полезный инструмент для определения дальнейшего акушерского ведения [1, 9, 10, 11].
В настоящем исследовании ультразвуковая окружность головы была измерена по затмению, которое было прослежено вокруг черепа плода в течение 5 дней до родов, и сравнивалось с фактическим HC, измеренным постнатально через 3 дня после родов. В целом средний сонографический HC был ниже, чем постнатальный HC (таблица 1). Сонографическая недооценка HC сохранялась на протяжении всей беременности и становилась более заметной по мере увеличения гестационного возраста, достигая средней разницы − 8,9.мм в гестационном возрасте после 37 недель (таблица 2). Ультрасонографический ГК занижал фактический постнатальный ГК в 189 случаях (87,5%). Ультразвуковая оценка HC завышала фактическую HC в 27 случаях (12,5%). В исследовании Меламеда и соавт. [7], ультразвуковые измерения HC плода, полученные в течение 3 дней после родов, сравнивали с фактическими измерениями окружности головы, сделанными постнатально в течение 2–6 часов после родов с помощью измерительной ленты. Текущее исследование показало значительную недооценку ультразвуковых измерений HC по сравнению с постнатальными измерениями HC. Как и в нашем исследовании, Melamed et al. [7] также отметили, что по мере увеличения гестационного возраста тенденция к недооценке возрастала.
В целом средний сонографический HC был ниже, чем постнатальный HC (таблица 1). Сонографическая недооценка HC сохранялась на протяжении всей беременности и становилась более заметной по мере увеличения гестационного возраста, достигая средней разницы − 8,9.мм в гестационном возрасте после 37 недель (таблица 2). Ультрасонографический ГК занижал фактический постнатальный ГК в 189 случаях (87,5%). Ультразвуковая оценка HC завышала фактическую HC в 27 случаях (12,5%). В исследовании Меламеда и соавт. [7], ультразвуковые измерения HC плода, полученные в течение 3 дней после родов, сравнивали с фактическими измерениями окружности головы, сделанными постнатально в течение 2–6 часов после родов с помощью измерительной ленты. Текущее исследование показало значительную недооценку ультразвуковых измерений HC по сравнению с постнатальными измерениями HC. Как и в нашем исследовании, Melamed et al. [7] также отметили, что по мере увеличения гестационного возраста тенденция к недооценке возрастала.
Мы также изучили факторы, влияющие на ошибку ультразвуковой оценки HC плода. Гестационный возраст, переднее расположение плаценты и низкий ликвор менее 5 имели статистически значимую ошибку в определении HC плода, тогда как паритет, диабет матери и предлежание плода не влияли на ошибку ультразвукового измерения окружности головы.
Гестационный возраст, переднее расположение плаценты и низкий ликвор менее 5 имели статистически значимую ошибку в определении HC плода, тогда как паритет, диабет матери и предлежание плода не влияли на ошибку ультразвукового измерения окружности головы.
Аналогичное исследование, проведенное Melamed et al. в 2011 г. [7] показали, что погрешность измерения ГЦ плода и степень недооценки были достоверно выше в случае гестационного возраста ≥ 34 нед, фундальной плаценты, высокого головного индекса и постнатальной ГЦ > 90-й центиль.
Wegrzyn et al. пришел к выводу, что влияние гестационного возраста на измерение HC может быть связано с более крупными детьми из-за увеличения подкожной клетчатки [9].
Вопреки нашим результатам, Huber et al. в своем систематическом обзоре факторов, влияющих на точность оценки веса плода (FWE) у недоношенных детей, сообщили, что индекс массы тела матери, гестационный возраст, индекс амниотической жидкости, предлежание плода, наличие нескольких плодов и расположение плаценты не кажутся повлиять на точность определения веса плода.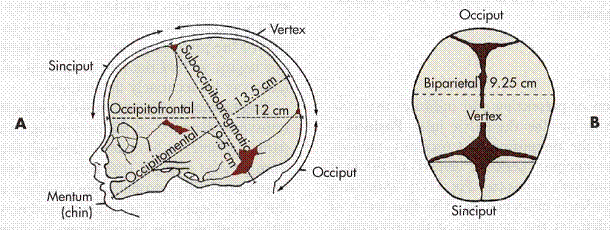 Влияние опыта сонологов и пола плода обсуждалось спорно. Временной интервал между оценкой HC плода и родами, а также различные формулы, используемые для расчета FWE, по-видимому, оказывают очевидное влияние на точность FWE [12].
Влияние опыта сонологов и пола плода обсуждалось спорно. Временной интервал между оценкой HC плода и родами, а также различные формулы, используемые для расчета FWE, по-видимому, оказывают очевидное влияние на точность FWE [12].
В настоящем исследовании разница между сонографическим и постнатальным HC также была связана со способом родоразрешения с наибольшей ошибкой после инструментальных вагинальных родов (- 13 мм). Также следует отметить, что когда HC превышал 95-й центиль на УЗИ, ошибка, обнаруженная постнатально, была значительной (- 14 мм против - 8 мм), хотя и не была статистически значимой (90 102 p 90 103 значение 0,82). В своем исследовании Меламед и соавт. [7] также заявили, что снижение точности ультразвукового исследования повлияло на доставку с помощью вакуумной экстракции. Wegrzyn et al. в своем исследовании заявили, что ошибка в HC зависит от способа родоразрешения. Ошибка была наименьшей при кесаревом сечении и возрастала при вагинальных родах и вакуум-экстракции [9].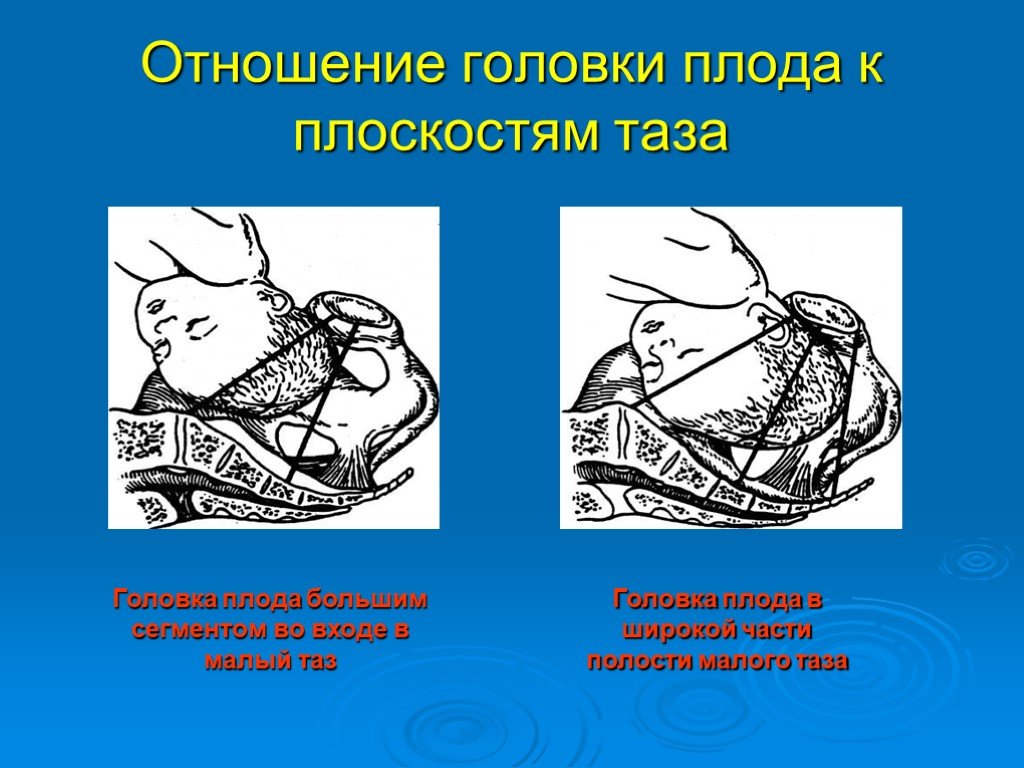 ].
].
Lipschuetz et al. [6] в своем обширном ретроспективном анализе 24 780 случаев изучали, может ли головка плода, которая взаимодействует с родовыми путями, влиять на акушерские исходы больше, чем масса тела при рождении. Они проанализировали риск незапланированного кесарева сечения или инструментального родоразрешения, материнских и перинатальных осложнений среди женщин с ГК или массой тела при рождении ≥ 95-го центиля. В исследовании сделан вывод о том, что большой HC более тесно связан с незапланированным кесаревым сечением и инструментальным родоразрешением, чем с высокой массой тела при рождении. Этот результат важен для улучшения предродового консультирования и клинического ведения матерей с крупными детьми. Следовательно, точное измерение окружности головы плода с помощью ультразвука более важно, чем масса тела при рождении, при оценке способа родоразрешения.
Lipschuetz et al. [13] в другом недавнем исследовании, опубликованном в 2018 году, проанализировали риск незапланированного кесарева сечения у женщин с большой окружностью головы плода.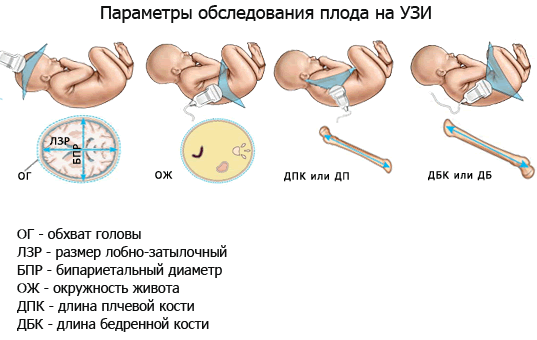 Он пришел к выводу, что сонографический HC плода > 35 см, измеренный в течение недели после родов, является независимым фактором риска незапланированного кесарева сечения, но не инструментального родоразрешения. Окружность головы плода ≥ 35 см и расчетная масса плода ≥ 3900 г значительно увеличивали риск затяжного второго периода родов.
Он пришел к выводу, что сонографический HC плода > 35 см, измеренный в течение недели после родов, является независимым фактором риска незапланированного кесарева сечения, но не инструментального родоразрешения. Окружность головы плода ≥ 35 см и расчетная масса плода ≥ 3900 г значительно увеличивали риск затяжного второго периода родов.
Сила и ограничения исследования: Это проспективное исследование. УЗИ проводил один старший консультант. Следовательно, межнаблюдательные ошибки при расчете HC плода сведены к минимуму. Однако, поскольку размер выборки был очень маленьким, для обобщения результатов нашего исследования необходимы дальнейшие исследования с большим размером выборки.
Заключение
Ультразвуковая оценка окружности головы плода связана со значительной недооценкой реальной окружности головы, измеренной постнатально. Ошибка в измерении HC плода увеличивается с увеличением гестационного возраста, низким ликвором и передним расположением плаценты. Точное измерение окружности головы плода имеет важное значение в конкретных клинических сценариях, таких как мониторинг беременности с задержкой роста плода, подозрение на аномалии роста головы плода, а также ведение родов и перинатальные исходы.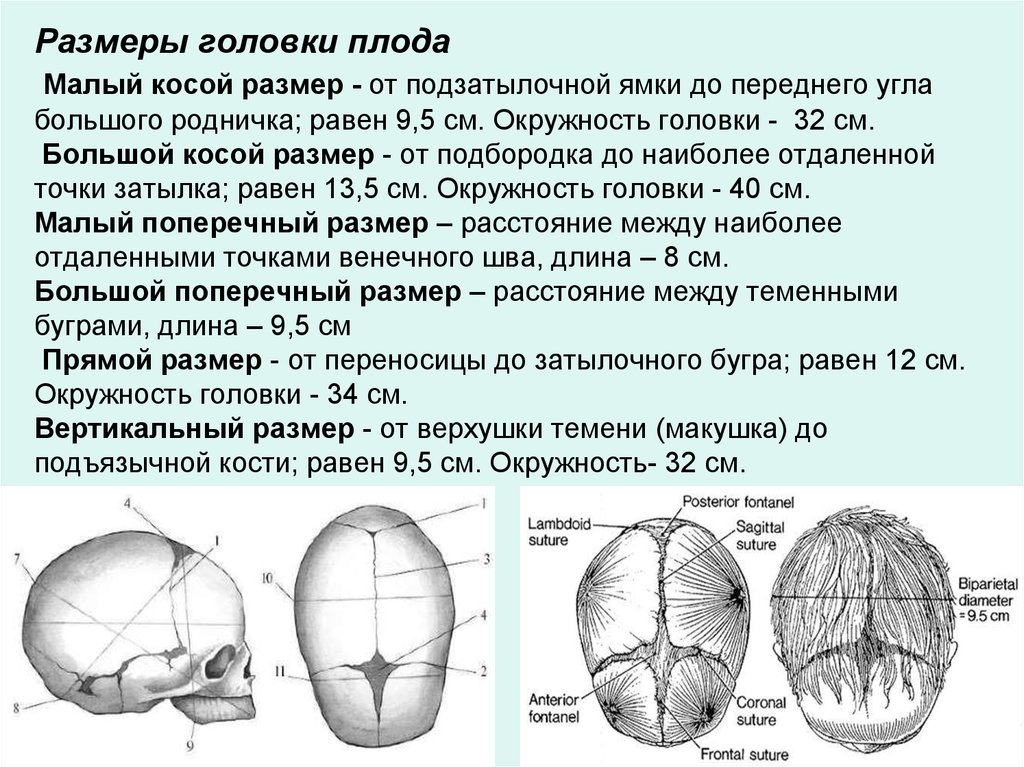 Ошибка в окружности головки плода была больше у тех, у кого были инструментальные роды через естественные родовые пути. Следовательно, точное измерение окружности головы плода в последние несколько дней перед родами может быть важным дополнением к оценке массы плода при ведении родов и перинатальных исходах.
Ошибка в окружности головки плода была больше у тех, у кого были инструментальные роды через естественные родовые пути. Следовательно, точное измерение окружности головы плода в последние несколько дней перед родами может быть важным дополнением к оценке массы плода при ведении родов и перинатальных исходах.
Ссылки
Ugwu EO, Udealor PC, Dim CC, et al. Точность клинической и ультразвуковой оценки массы плода при прогнозировании фактической массы тела при рождении в Энугу, юго-восточная Нигерия. Нигер J Clin Pract. 2014;17(3):270–5.
Артикул КАС Google ученый
Ян Л., Мин З.П., Го В.Т. и др. Влияние окружности головы в сочетании с линией профиля лица на ультразвуковую диагностику микроцефалии. J Matern Fetal Neonatal Med. 2020;33(14):2372–6. https://doi.org/10.1080/14767058.2018.1551349.
Артикул Google ученый
- «>
Малини Д., Флор М.М., Эрик С. и др. Врожденная микроцефалия: определение случая и рекомендации по сбору данных, анализу и представлению данных о безопасности после иммунизации матери. вакцина. 2017;35(48):6472–82. https://doi.org/10.1016/j.vaccine.2017.01.044.
Артикул Google ученый
Ларсон А., Мандельбаум Д.Е. Ассоциация окружности головы и плечевой дистоции у новорожденных с макросомией. Журнал «Здоровье матери и ребенка», 2013 г.; 17:501–4.
Артикул Google ученый
Муджугира А., Осоти А., Дейя Р. и др. Окружность головы плода, оперативное родоразрешение и исходы плода: многоэтническое когортное исследование. BMC Беременность Роды. 2013;13:106.
Артикул Google ученый
Lipschuetz M, Cohen SM, Ein-Mor E, et al. Большая окружность головы более тесно связана с незапланированным кесаревым сечением или инструментальными родами и неонатальными осложнениями, чем высокая масса тела при рождении.
 Am J Obstet Gynecol. 2015;213:833.e1-12.
Am J Obstet Gynecol. 2015;213:833.e1-12.Артикул Google ученый
Меламед Н., Йогев Ю., Данон Д. и др. Сонографическая оценка окружности головы плода: насколько мы точны? УЗИ Акушерство Гинекол. 2011;37:65–71.
Артикул КАС Google ученый
Практическое руководство ISUOG. Ультразвуковая оценка биометрии и роста плода. УЗИ Акушерство Гинекол. 2019;53:715–23.
Артикул Google ученый
Wegrzyn P, Borowski D, Bomba-Opon D, et al. Точность сонографической оценки окружности головы плода. УЗИ Акушерство Гинекол. 2011;37(6):743.
Артикул КАС Google ученый
Schmidt U, Temerinac D, Bildstein K, et al. Поиск наиболее точного метода измерения окружности головы для оценки веса плода.
 Eur J Obstet Gynecol Reprod Biol. 2014; 178:153–156. https://doi.org/10.1016/j.ejogrb.2014.03.047.
Eur J Obstet Gynecol Reprod Biol. 2014; 178:153–156. https://doi.org/10.1016/j.ejogrb.2014.03.047.Артикул пабмед Google ученый
Саид А.С., Манджи К.П. Факторы риска и исходы макросомии плода в третичном центре в Танзании: исследование случай-контроль. BMC Беременность Роды. 2016;16:243. https://doi.org/10.1186/s12884-016-1044-3.
Артикул пабмед ПабМед Центральный Google ученый
Uber C, Zdanowicz JA, Mueller M, et al. Факторы, влияющие на точность оценки веса плода с акцентом на преждевременные роды на границе жизнеспособности: систематический обзор литературы. Диагностика плода Тер. 2014; 36:1–8. https://doi.org/10.1159/000358518.
Артикул Google ученый
Lipschuetz M, Cohen SM, Israel A, et al. Сонографическая большая окружность головы плода и риск кесарева сечения.
 Am J Obstet Gynecol. 2018;218:339.e1-7.
Am J Obstet Gynecol. 2018;218:339.e1-7.Артикул Google ученый
Скачать ссылки
Финансирование
Финансирование открытого доступа предоставлено Академией высшего образования Манипала, Манипал. Нет финансирования.
Информация об авторе
Авторы и аффилированные лица
Кафедра акушерства и гинекологии, Медицинский колледж Кастурба, Манипал, Манипальская академия высшего образования (MAHE), Манипал, Карнатака, Индия
Видьяшри и Мюриш Ганеш Джаосе Пуджари, Pai
Авторы
- Видьяшри Ганеш Пуджари
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Академия
- Aiswarya Jose
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Муралидхар В. Пай
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
Видьяшри Ганеш Пуджари.
Декларации этики
Конфликт интересов
Видьяшри Ганеш Пуджари, Айсвария Хосе и Муралидхар В. Пай заявляют об отсутствии конфликта интересов.
Одобрение по этике
Получено разрешение Институционального комитета по этике (номер IEC-514/2017) от Медицинского колледжа Кастурба и больницы Кастурба, Манипал.
Информированное согласие
Информированное согласие было получено от всех пациентов для включения в исследование.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Видьяшри Ганеш Пуджари — доцент кафедры акушерства и гинекологии Медицинского колледжа Кастурба Манипальской академии высшего образования (MAHE), Манипал, Карнатака, Индия; Айсвария Хосе — младший резидент кафедры акушерства и гинекологии Медицинского колледжа Кастурба Манипальской академии высшего образования (MAHE), Манипал, Карнатака, Индия; Муралидхар В. Пай — профессор и руководитель отделения акушерства и гинекологии Медицинского колледжа Кастурба Манипальской академии высшего образования (MAHE), Манипал, Карнатака, Индия.
Пай — профессор и руководитель отделения акушерства и гинекологии Медицинского колледжа Кастурба Манипальской академии высшего образования (MAHE), Манипал, Карнатака, Индия.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя.
