Содержание
Онкологические риски при ЭКО: мифы и реальность
Экстракорпоральное оплодотворение (ЭКО) — это чудо современной медицины, подарившее надежду миллионам бесплодных пар. Но как и любая медицинская процедура, ЭКО окружено мифами и страхами. Один из самых тревожных — связь между ЭКО и раком. Действительно ли эта процедура повышает риск онкологических заболеваний? Давайте разберемся, где правда, а где вымысел в этом сложном вопросе.
Прежде всего, нужно понимать, что связь между раком и ЭКО — это не просто досужие домыслы. Ученые годами изучают этот вопрос, проводя масштабные исследования. И результаты, надо сказать, неоднозначны. С одной стороны, некоторые исследования действительно показывают небольшое повышение риска определенных видов рака у женщин, прошедших ЭКО. С другой — многие эксперты считают эту связь статистической погрешностью или результатом других факторов.
Так в чем же дело? Почему вокруг этой темы столько споров? Дело в том, что процедура ЭКО включает в себя стимуляцию яичников гормональными препаратами. А гормоны, как известно, могут влиять на рост некоторых видов опухолей. Особенно это касается гормонозависимых видов рака, таких как рак молочной железы или яичников. Но значит ли это, что ЭКО напрямую вызывает рак? Конечно, нет!
Рак яичников: главный страх или преувеличенная угроза?
Давайте рассмотрим конкретный пример — рак яичников. Это заболевание часто упоминается в контексте рисков ЭКО. И действительно, некоторые исследования показывают небольшое повышение риска этого вида рака у женщин, проходивших процедуру. Но давайте копнем глубже. Во-первых, повышение риска очень незначительное — речь идет о нескольких дополнительных случаях на тысячи женщин. Во-вторых, нельзя забывать о других факторах риска.
Женщины, прибегающие к ЭКО, часто имеют проблемы с фертильностью. А некоторые из этих проблем сами по себе являются факторами риска рака яичников. Например, эндометриоз или синдром поликистозных яичников. Так что вполне возможно, что повышенный риск связан не с самой процедурой ЭКО, а с исходным состоянием здоровья женщины.
Рак молочной железы: есть ли повод для беспокойства?
Другой вид рака, часто упоминаемый в связи с ЭКО — рак молочной железы. И снова результаты исследований неоднозначны. Некоторые ученые обнаружили небольшое повышение риска, другие не нашли никакой связи. Что же нам делать с этой информацией? Паниковать? Отказываться от ЭКО? Ни в коем случае! Важно помнить, что даже если риск и повышается, он остается очень низким. К тому же, существует множество других, гораздо более значимых факторов риска рака молочной железы — от генетики до образа жизни.
Интересно, что некоторые исследования даже показали снижение риска рака молочной железы у женщин, успешно забеременевших с помощью ЭКО. Как такое возможно? Дело в том, что беременность и грудное вскармливание сами по себе являются защитными факторами против этого вида рака. Так что успешное ЭКО может даже снизить онкологические риски в долгосрочной перспективе!
Что говорят эксперты?
Давайте обратимся к мнению экспертов. Большинство онкологов и репродуктологов сходятся во мнении, что риски ЭКО сильно преувеличены. Да, процедура не лишена недостатков и потенциальных осложнений. Но связь с раком, если она и есть, настолько незначительна, что не должна быть причиной отказа от лечения бесплодия.
Один из ведущих экспертов в этой области, доктор Ричард Андерсон из Эдинбургского университета, отмечает: «Мы не нашли убедительных доказательств того, что ЭКО повышает риск рака. Важно помнить, что бесплодие само по себе связано с повышенным риском некоторых видов рака. Поэтому женщины, проходящие ЭКО, могут иметь более высокий базовый риск».
Как снизить риски?
Несмотря на то, что связь между раком и ЭКО остается спорной, есть несколько вещей, которые можно сделать, чтобы минимизировать потенциальные риски:
- Тщательное обследование перед процедурой ЭКО. Это поможет выявить любые существующие проблемы со здоровьем.
- Использование минимально эффективной дозы гормональных препаратов. Опытный врач подберет оптимальный протокол стимуляции.
- Регулярные обследования после процедуры. Это касается не только беременности, но и долгосрочного наблюдения.
- Здоровый образ жизни. Правильное питание, физическая активность и отказ от вредных привычек помогут снизить риск рака независимо от ЭКО.
Важно помнить, что ЭКО — это не просто медицинская процедура. Для многих пар это единственный шанс стать родителями. И страх перед возможными рисками не должен лишать их этой возможности. Тем более, что риски эти, как мы выяснили, весьма сомнительны.

Вместо того чтобы бояться гипотетических опасностей, лучше сосредоточиться на реальных преимуществах ЭКО. Эта процедура помогла миллионам пар по всему миру осуществить свою мечту о ребенке. И с каждым годом технологии становятся все более совершенными, а риски — все меньше.
В конце концов, жизнь полна рисков. Мы рискуем каждый день, садясь за руль или переходя дорогу. Но мы не отказываемся от этого, потому что преимущества перевешивают потенциальные опасности. То же самое можно сказать и об ЭКО. Да, процедура не идеальна. Да, есть определенные риски. Но разве счастье стать родителем не стоит того, чтобы рискнуть?
Так что если вы задумываетесь об ЭКО, не позволяйте страхам и мифам остановить вас. Проконсультируйтесь с опытным специалистом, обсудите все за и против, и примите взвешенное решение. Помните, что современная медицина дает нам удивительные возможности. И было бы обидно упустить их из-за необоснованных страхов.
Влияние гормональной стимуляции на развитие новообразований
Гормональная стимуляция — краеугольный камень процедуры ЭКО. Но не таит ли она в себе скрытую угрозу? Многие задаются вопросом: может ли искусственное вмешательство в тонкий гормональный баланс организма спровоцировать рост злокачественных новообразований? Давайте разберемся в этом непростом вопросе, вооружившись фактами и последними научными данными.
Прежде всего, стоит понять, что такое гормональная стимуляция при ЭКО. Это не просто «накачка» организма гормонами, как многие ошибочно полагают. Это тщательно выверенный процесс, цель которого — получить максимальное количество качественных яйцеклеток за один цикл. Для этого используются препараты, содержащие фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ). Звучит страшновато, не так ли? Но давайте копнем глубже.
ФСГ и ЛГ: друзья или враги?
ФСГ и ЛГ — это не какие-то искусственные химикаты. Это естественные гормоны, которые вырабатываются в нашем организме. При ЭКО мы просто увеличиваем их концентрацию. Но может ли это быть опасным? Некоторые исследования показывают, что высокие уровни этих гормонов могут стимулировать рост определенных типов опухолей, особенно гормонозависимых. Но тут есть один нюанс — эти исследования в основном проводились на животных или в лабораторных условиях. А как обстоят дела в реальной жизни?
Крупномасштабное исследование, проведенное в Нидерландах, охватило более 25 000 женщин, прошедших ЭКО между 1980 и 1995 годами. Результаты? Никакого значительного увеличения риска рака по сравнению с общей популяцией. Да, были небольшие отклонения для некоторых редких видов рака, но они могли быть связаны с другими факторами, а не с самим ЭКО.
Рак яичников: главный подозреваемый?
Рак яичников часто упоминается в контексте рисков ЭКО. И это не удивительно — ведь именно на яичники направлено основное воздействие гормональной стимуляции. Но что говорят факты? Мета-анализ, опубликованный в журнале «Fertility and Sterility» в 2022 году, обобщил данные 11 исследований. Вывод? Риск рака яичников у женщин, прошедших ЭКО, лишь незначительно выше, чем у общей популяции. И этот риск может быть связан не с самой процедурой, а с факторами бесплодия.
Но почему тогда этот миф так живуч? Дело в том, что рак яичников — коварное заболевание. Оно часто диагностируется на поздних стадиях, когда шансы на выздоровление невелики. Поэтому любой, даже малейший риск, вызывает панику. Но давайте посмотрим на это с другой стороны. Регулярное наблюдение у врача во время и после ЭКО может помочь выявить проблему на ранней стадии, когда она еще хорошо поддается лечению.
Рак молочной железы: есть ли связь?
Другой «горячий» вопрос — связь между ЭКО и раком молочной железы. Ведь грудь тоже реагирует на гормональные изменения, не так ли? Да, это так. Но опять же, исследования не показывают значительного увеличения риска. Более того, некоторые данные говорят о том, что успешная беременность после ЭКО может даже снизить риск рака молочной железы в долгосрочной перспективе. Как такое возможно? Дело в том, что беременность и грудное вскармливание сами по себе являются защитными факторами против этого вида рака.
Но что, если у вас уже есть предрасположенность к раку молочной железы? Например, мутация гена BRCA1 или BRCA2? В этом случае действительно стоит быть осторожнее. Исследование, проведенное в Израиле, показало, что у женщин с этими мутациями риск может быть выше. Но это не значит, что ЭКО для них под запретом. Просто нужен более тщательный мониторинг и индивидуальный подход.
Долгосрочные последствия: что мы знаем?
Одна из главных проблем в изучении связи между раком и ЭКО — это время. Рак часто развивается годами, даже десятилетиями. А широкое применение ЭКО началось относительно недавно. Поэтому долгосрочные данные пока ограничены. Но те исследования, которые у нас есть, в целом обнадеживающие. Например, исследование, опубликованное в JAMA в 2023 году, отслеживало женщин, прошедших ЭКО, на протяжении 20 лет. Результат? Никакого значительного увеличения риска рака по сравнению с контрольной группой.
Но есть и другая сторона медали. Некоторые эксперты предполагают, что гормональная стимуляция может ускорить рост уже существующих, но пока не обнаруженных опухолей. Это не значит, что ЭКО вызывает рак. Но это подчеркивает важность тщательного обследования перед процедурой.
Индивидуальный подход: ключ к безопасности
Что же делать, если вы планируете ЭКО, но беспокоитесь о рисках? Ответ прост — индивидуальный подход. Каждый организм уникален, и то, что безопасно для одного, может быть рискованным для другого. Вот несколько советов:
- Пройдите тщательное обследование перед ЭКО. Это поможет выявить любые существующие проблемы.
- Обсудите с врачом все за и против. Не стесняйтесь задавать вопросы и высказывать свои опасения.
- Рассмотрите возможность использования более мягких протоколов стимуляции. Да, это может снизить шансы на успех за один цикл, но может быть безопаснее в долгосрочной перспективе.
- Следите за своим здоровьем после ЭКО. Регулярные обследования помогут выявить любые проблемы на ранней стадии.
Помните, что ЭКО — это не просто медицинская процедура. Это шанс стать родителями для тех, кто не может зачать ребенка естественным путем. И как любое важное решение в жизни, оно требует взвешенного подхода. Не позволяйте страхам лишить вас этой возможности, но и не игнорируйте потенциальные риски.
В конце концов, наука не стоит на месте. Каждый год появляются новые исследования, новые методики, новые протоколы. То, что казалось рискованным вчера, может оказаться безопасным сегодня. И наоборот. Поэтому так важно быть в курсе последних научных данных и доверять свое здоровье только опытным специалистам.

Рак и ЭКО — это сложная и многогранная тема. Нет простых ответов и универсальных решений. Но одно можно сказать точно — с каждым годом мы узнаем все больше и больше. И это знание дает нам силу делать осознанный выбор, взвешивая все за и против. Ведь в конечном счете, наше здоровье и наше будущее — в наших руках.
Генетический скрининг эмбрионов: защита от наследственных форм рака
Представьте себе, что вы можете заглянуть в будущее своего ребенка еще до его рождения. Звучит как научная фантастика? А вот и нет! Генетический скрининг эмбрионов при ЭКО — это реальность, которая может помочь предотвратить передачу наследственных форм рака будущим поколениям. Но как это работает? И действительно ли это панацея от генетически обусловленных онкологических заболеваний?
Для начала разберемся, что такое генетический скрининг эмбрионов. Это процедура, при которой у эмбриона, полученного в результате ЭКО, берется несколько клеток для анализа. Эти клетки проверяются на наличие генетических аномалий, включая мутации, связанные с повышенным риском развития рака. Звучит просто, но на деле это настоящее чудо современной науки!
BRCA1 и BRCA2: гены-предатели или ключ к профилактике?
Наверняка вы слышали о генах BRCA1 и BRCA2. Эти гены-супрессоры опухолей в норме защищают нас от рака, но их мутации могут значительно повысить риск развития рака молочной железы и яичников. Как же генетический скрининг может помочь в этом случае? Очень просто: он позволяет выбрать для имплантации эмбрионы без этих мутаций.
Но тут возникает этический вопрос: не является ли это своего рода «дизайнерскими детьми»? Не переходим ли мы опасную черту, пытаясь «улучшить» человеческую природу? Эти вопросы не имеют простых ответов. С одной стороны, мы даем шанс будущему ребенку жить без страха наследственного рака. С другой — мы вмешиваемся в естественный процесс эволюции. Что перевесит на весах морали?
Технические тонкости: как это работает на практике?
Процесс генетического скрининга эмбрионов — это настоящий технологический триумф. Он включает в себя несколько этапов:
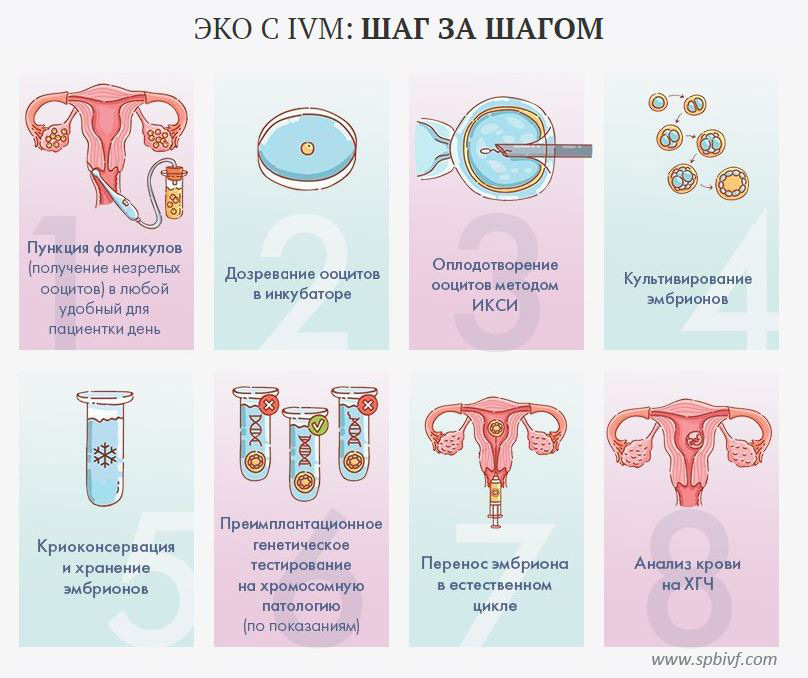
- Стимуляция яичников и забор яйцеклеток
- Оплодотворение in vitro
- Культивирование эмбрионов до стадии бластоцисты (обычно 5-6 день)
- Биопсия нескольких клеток трофэктодермы (внешнего слоя бластоцисты)
- Генетический анализ полученных клеток
- Выбор здоровых эмбрионов для переноса
Звучит как что-то из научно-фантастического фильма, не правда ли? Но это реальность, доступная уже сегодня. Однако есть и подводные камни. Например, процедура биопсии может повредить эмбрион. Кроме того, генетический анализ не дает 100% гарантии — он может пропустить некоторые мутации или дать ложноположительный результат.
Рак толстой кишки: невидимая угроза
Но BRCA — не единственные гены, связанные с наследственными формами рака. Возьмем, к примеру, синдром Линча — наследственное заболевание, значительно повышающее риск развития рака толстой кишки. Генетический скрининг может выявить мутации в генах, ответственных за этот синдром, таких как MLH1, MSH2, MSH6 и PMS2. Представьте, какое облегчение для семей с историей этого заболевания — знать, что их ребенок не унаследует эту генетическую «бомбу замедленного действия»!
Но опять же, не все так просто. Наличие мутации не гарантирует развитие рака, а ее отсутствие не дает 100% защиты. Мы имеем дело с вероятностями, а не с абсолютными величинами. И это создает новую этическую дилемму: стоит ли отбраковывать эмбрионы с повышенным, но не абсолютным риском развития рака?
Ретинобластома: спасти зрение, спасти жизнь
Еще один яркий пример — ретинобластома, редкая форма рака глаза, которая часто развивается у маленьких детей. Мутация в гене RB1 значительно повышает риск этого заболевания. Генетический скрининг эмбрионов может помочь избежать передачи этой мутации, потенциально спасая зрение и жизнь будущего ребенка. Разве это не чудо современной медицины?
Но и тут есть свои нюансы. Ретинобластома — редкое заболевание. Стоит ли проводить дорогостоящую и потенциально рискованную процедуру скрининга всем парам, проходящим ЭКО, или только тем, у кого есть семейная история этого заболевания? Где провести черту между разумной предосторожностью и чрезмерным вмешательством?
Ограничения и риски: о чем нужно помнить
Генетический скрининг эмбрионов — не волшебная палочка. У этой процедуры есть свои ограничения и риски:
- Возможность ложноположительных и ложноотрицательных результатов
- Риск повреждения эмбриона при биопсии
- Невозможность выявить все потенциальные генетические проблемы
- Этические вопросы, связанные с выбором эмбрионов
- Высокая стоимость процедуры
Кроме того, важно помнить, что большинство случаев рака не связаны с наследственными мутациями. Генетический скрининг не может защитить от спорадических форм рака или от влияния факторов окружающей среды.
Будущее генетического скрининга: что нас ждет?
Технологии не стоят на месте. Уже сегодня ученые работают над методами, которые позволят проводить полное секвенирование генома эмбриона, не повреждая его. Представьте себе: полная генетическая карта вашего будущего ребенка еще до его рождения! Это открывает невероятные возможности для профилактики не только рака, но и множества других заболеваний.
Но с великой силой приходит и великая ответственность. Сможем ли мы мудро распорядиться этими знаниями? Не приведет ли это к созданию общества «генетической элиты»? Эти вопросы уже сейчас активно обсуждаются в научном и этическом сообществах.
В конечном счете, генетический скрининг эмбрионов — это мощный инструмент в борьбе с наследственными формами рака. Но как и любой инструмент, он требует осторожного и ответственного использования. Это не панацея, но и не страшилка из антиутопий. Это реальность нашего времени, со всеми ее возможностями и вызовами.
Так что если вы задумываетесь об ЭКО и у вас есть семейная история рака, обсудите возможность генетического скрининга с вашим врачом. Кто знает, может быть, это решение изменит не только вашу жизнь, но и жизнь будущих поколений. Ведь в конце концов, что может быть важнее, чем дать своему ребенку лучший возможный старт в жизни?
Сохранение фертильности у онкопациентов: возможности криоконсервации
Рак — это слово, которое звучит как приговор. Но что, если я скажу вам, что даже в этой темной туче есть серебряная подкладка? Представьте себе: вы только что узнали о своем диагнозе, и первая мысль — «Я никогда не смогу иметь детей». Но не спешите с выводами! Современная медицина предлагает решение, которое звучит как научная фантастика, но является реальностью — криоконсервация. Это ваш билет в будущее, где мечта о родительстве может стать явью даже после борьбы с раком.

Но что такое криоконсервация? Если говорить простым языком, это процесс заморозки биологического материала при сверхнизких температурах. Звучит как что-то из фильмов про космос, не так ли? Но на самом деле, это технология, которая уже сегодня помогает тысячам онкопациентов сохранить надежду на продолжение рода.
Яйцеклетки: замороженные жемчужины надежды
Для женщин, столкнувшихся с раком, криоконсервация яйцеклеток — это как страховой полис на будущее материнство. Процесс начинается с гормональной стимуляции яичников — да-да, той самой, что используется при ЭКО. Затем яйцеклетки извлекаются и подвергаются витрификации — ультрабыстрой заморозке. Но не думайте, что это просто как положить яйцо в морозилку! Это сложный процесс, требующий высокой точности и специального оборудования.
Интересный факт: замороженные яйцеклетки могут храниться десятилетиями без потери качества. Представляете? Ваши 30-летние яйцеклетки могут дождаться, пока вам исполнится 50! Но есть и подводные камни. Процесс стимуляции и забора яйцеклеток может занять несколько недель, а это драгоценное время, когда речь идет о лечении рака. Как же быть?
Ткань яичника: революция в репродуктивной медицине
И тут на сцену выходит новый герой — криоконсервация ткани яичника. Этот метод особенно ценен для женщин, которым нужно срочно начать лечение рака, или для молодых девушек, у которых еще нет зрелых яйцеклеток. Процедура проста: хирургическим путем удаляется небольшой кусочек ткани яичника, который затем замораживается. После выздоровления эту ткань можно разморозить и пересадить обратно.
Звучит как чудо? Так оно и есть! В мире уже родилось более 130 детей после трансплантации размороженной ткани яичника. Но и у этого метода есть свои минусы. Главный из них — риск повторного введения раковых клеток при трансплантации. Ученые работают над решением этой проблемы, но пока она остается актуальной.
Сперма: замороженное будущее отцовства
А как же мужчины? Для них криоконсервация спермы — это спасательный круг в море неопределенности. Процедура проста и быстра: достаточно сдать образец спермы, который затем замораживается в жидком азоте при температуре -196°C. Прямо как в фильме «Назад в будущее», только вместо машины времени — криохранилище!

Но и тут не все так гладко. Некоторые виды рака и методы лечения могут повлиять на качество спермы еще до ее заморозки. Поэтому врачи рекомендуют сдать несколько образцов до начала лечения. А что, если пациент — совсем молодой мужчина или даже мальчик? В этом случае может помочь криоконсервация ткани яичка, хотя эта технология пока находится на экспериментальной стадии.
Эмбрионы: замороженное начало жизни
Для пар, которые уже планировали детей до постановки диагноза, криоконсервация эмбрионов может стать идеальным решением. Процесс похож на обычное ЭКО: яйцеклетки оплодотворяются спермой партнера, а полученные эмбрионы замораживаются. Это как положить «заготовку» будущего ребенка в морозилку времени!
Преимущество этого метода в том, что успешность имплантации размороженных эмбрионов достаточно высока. Но есть и этические вопросы. Что делать с «лишними» эмбрионами? Что если пара расстанется? Эти вопросы требуют серьезного обсуждения до начала процедуры.
Риски и ограничения: о чем нужно знать
Криоконсервация — не волшебная палочка. У этой технологии есть свои ограничения и риски:
- Возможность повреждения биоматериала при заморозке или разморозке
- Риск повторного введения раковых клеток при использовании замороженной ткани
- Ограниченное время для принятия решения перед началом лечения рака
- Высокая стоимость процедуры и хранения материала
- Этические вопросы, особенно при криоконсервации эмбрионов
Кроме того, важно помнить, что криоконсервация не гарантирует успешную беременность в будущем. Это лишь шанс, но шанс, который стоит использовать.
Психологический аспект: надежда в банке с жидким азотом
Нельзя недооценивать психологическое значение криоконсервации для онкопациентов. Представьте: вы только что узнали о своем диагнозе, весь мир рушится вокруг вас, а тут врач говорит: «У вас все еще может быть будущее, и вот как мы его сохраним». Это как луч света в темном царстве, якорь надежды в бушующем море неопределенности.
Исследования показывают, что пациенты, которые воспользовались возможностью криоконсервации, лучше справляются с психологическими трудностями лечения. Ведь теперь у них есть конкретная цель на будущее, причина бороться и выздоравливать. Это уже не просто борьба с болезнью, это борьба за будущую жизнь, за будущих детей.

Будущее криоконсервации: что нас ждет?
Технологии не стоят на месте. Уже сегодня ученые работают над методами, которые сделают криоконсервацию еще более эффективной и доступной. Представьте себе: искусственные яичники, выращенные из стволовых клеток, или сперматозоиды, созданные в лаборатории из кожных клеток. Звучит как научная фантастика? Но именно над этим работают исследователи по всему миру.
Еще одно перспективное направление — создание искусственной матки. Это могло бы решить проблему для женщин, которым пришлось удалить матку из-за рака. Представьте: ваш ребенок растет в лаборатории, пока вы завершаете лечение. Фантастика? Возможно, но наука движется именно в этом направлении.
В конечном счете, криоконсервация — это мост между настоящим и будущим для онкопациентов. Это технология, которая позволяет сохранить надежду на продолжение рода даже в самые трудные времена. Да, у нее есть свои ограничения и риски. Да, она не дает 100% гарантии. Но разве не стоит попробовать? Ведь в конце концов, что может быть важнее, чем возможность подарить жизнь, особенно когда ваша собственная жизнь под угрозой?
Так что если вы или кто-то из ваших близких столкнулся с диагнозом рак, не забудьте обсудить с врачом возможности сохранения фертильности. Кто знает, может быть, именно эта замороженная надежда станет вашим билетом в счастливое будущее после победы над болезнью. Ведь в конце концов, жизнь находит путь, даже если этот путь лежит через жидкий азот!
Особенности проведения ЭКО после лечения онкологических заболеваний
Представьте себе: вы только что одержали победу над раком. Битва была жестокой, но вы выстояли. И теперь, когда жизнь вновь обретает краски, вы задумываетесь о том, чтобы подарить жизнь. Но можно ли делать ЭКО после онкологии? Этот вопрос звучит в кабинетах врачей все чаще, и ответ на него не так прост, как хотелось бы.
ЭКО после рака — это как попытка пройти по канату над пропастью. С одной стороны — желание стать родителем, с другой — страх рецидива. Но не спешите отчаиваться! Современная медицина творит чудеса, и ЭКО после онкологии — одно из них. Однако, как и любое чудо, оно требует особого подхода и тщательной подготовки.

Время — ключевой фактор
Первый вопрос, который возникает: когда можно начинать? И тут мы сталкиваемся с дилеммой. С одной стороны, хочется поскорее осуществить мечту о ребенке. С другой — необходимо убедиться, что организм полностью восстановился после лечения. Так сколько же нужно ждать?
Универсального ответа нет. Все зависит от типа рака, стадии заболевания и методов лечения. Например, после химиотерапии обычно рекомендуют подождать минимум 6 месяцев. А вот после лучевой терапии малого таза этот срок может увеличиться до 1-2 лет. Почему так долго? Дело в том, что организму нужно время, чтобы избавиться от токсинов и восстановить нормальную работу репродуктивной системы.
Но не думайте, что это время потеряно впустую! Используйте его для укрепления здоровья. Правильное питание, умеренные физические нагрузки, отказ от вредных привычек — все это поможет подготовить ваш организм к будущей беременности.
Гормональная стимуляция: быть или не быть?
Вот мы и подошли к самому спорному вопросу: безопасна ли гормональная стимуляция для бывших онкопациентов? Этот вопрос заставляет многих врачей почесать затылок. С одной стороны, гормональная стимуляция — ключевой этап ЭКО. С другой — некоторые виды рака чувствительны к гормонам.
Что же делать? Отказываться от стимуляции? Не спешите с выводами! Современная репродуктология предлагает альтернативные протоколы ЭКО с минимальной стимуляцией или вовсе без нее. Да, эффективность таких протоколов ниже, но зато и риски меньше. Как говорится, тише едешь — дальше будешь.
Интересный факт: некоторые исследования показывают, что кратковременная гормональная стимуляция может быть безопасной даже для пациенток с гормонозависимыми опухолями. Но, конечно, каждый случай уникален и требует индивидуального подхода.
Генетический скрининг: перестраховка или необходимость?
А теперь представьте: вы прошли через все круги ада лечения рака, решились на ЭКО, и вдруг врач предлагает провести генетический скрининг эмбрионов. Зачем? Разве мало испытаний?

Но не спешите отказываться! Генетический скрининг — это как страховой полис для вашего будущего ребенка. Он позволяет выбрать эмбрионы без генетических аномалий, которые могут повысить риск развития рака. Особенно это актуально для пациентов с наследственными формами рака, такими как синдром Линча или мутации генов BRCA.
Да, процедура не из дешевых, и она удлиняет процесс ЭКО. Но разве можно экономить на здоровье будущего ребенка? К тому же, для многих онкопациентов это единственный шанс стать родителями здорового малыша.
Криоконсервация: замороженная надежда
А что делать, если вы не успели сохранить яйцеклетки или сперму до начала лечения рака? Неужели шанс на родительство потерян? Не торопитесь отчаиваться! На помощь приходит современная технология криоконсервации тканей яичника или яичка.
Звучит как научная фантастика? А между тем, это уже реальность. Небольшой кусочек ткани яичника или яичка замораживается до начала лечения. После выздоровления его можно разморозить и пересадить обратно. И вуаля — ваши собственные гаметы снова в игре!
Конечно, эта технология пока находится на экспериментальной стадии. Но уже есть успешные случаи рождения детей после трансплантации размороженной ткани яичника. Кто знает, может быть именно ваш случай станет следующим успехом медицины?
Риски и осложнения: темная сторона луны
Было бы нечестно говорить об ЭКО после рака, не упомянув о рисках. Да, они есть, и их нельзя игнорировать. Вот лишь некоторые из них:
- Повышенный риск рецидива рака, особенно при гормонозависимых опухолях
- Сниженная эффективность ЭКО из-за последствий противоопухолевого лечения
- Риск передачи генетической предрасположенности к раку будущему ребенку
- Повышенный риск осложнений беременности
Звучит пугающе? Не спешите паниковать! Помните, что каждый случай уникален, и ваш врач поможет оценить индивидуальные риски и выбрать оптимальную стратегию.
Психологический аспект: невидимый, но важный
Знаете, что часто упускают из виду, говоря об ЭКО после рака? Психологический аспект. А ведь он не менее важен, чем медицинский! Представьте: вы только что пережили изнурительное лечение, и вот снова приходится проходить через сложную медицинскую процедуру. Это как снова сесть на американские горки, только что сойдя с них.
Но есть и другая сторона медали. Для многих пациентов возможность стать родителями после рака — это как свет в конце туннеля. Это дает силы бороться, мотивацию жить дальше. Поэтому так важно не пренебрегать психологической поддержкой во время ЭКО. Помните, что ваше ментальное здоровье не менее важно, чем физическое!
Альтернативные пути: когда ЭКО не вариант
А что если ЭКО все-таки невозможно? Неужели мечта о родительстве должна умереть? Ни в коем случае! Существует множество альтернативных путей:
- Усыновление: шанс подарить любовь ребенку, который в ней нуждается
- Суррогатное материнство: возможность иметь генетически родного ребенка, даже если вы сами не можете выносить беременность
- Донорство яйцеклеток или спермы: шанс испытать радость беременности и родов
Каждый из этих путей имеет свои особенности и сложности. Но разве путь к родительству когда-нибудь был легким?
Будущее ЭКО после рака: свет в конце туннеля
Наука не стоит на месте, и каждый день приносит новые открытия в области репродуктивной медицины. Уже сегодня ученые работают над созданием искусственных яичников из стволовых клеток. Представляете, что это может значить для женщин, потерявших фертильность из-за рака?
Другое перспективное направление — разработка более щадящих протоколов стимуляции для онкопациентов. Возможно, в будущем мы сможем получать качественные яйцеклетки без риска рецидива рака.
ЭКО после рака — это сложный путь, полный препятствий и неопределенности. Но это также путь надежды, путь к новой жизни — в прямом и переносном смысле. И кто знает, может быть именно ваша история станет следующим чудом медицины, которое вдохновит других не сдаваться и бороться за свою мечту о родительстве!
Психологические аспекты ЭКО для пациентов с онкологическим анамнезом
Представьте себе: вы только что прошли через ад онкологического лечения. Изнурительная химиотерапия, бесконечные обследования, постоянный страх — все это осталось позади. И вот, когда, казалось бы, жизнь начинает налаживаться, вы стоите перед новым вызовом — ЭКО. Как справиться с этим эмоциональным американскими горками? Давайте разберемся в психологических аспектах ЭКО для бывших онкопациентов.

Прежде всего, нужно понимать, что решение пройти ЭКО после рака — это уже победа. Победа над страхом, над неуверенностью, над «а вдруг?». Это как прыжок с парашютом после авиакатастрофы — требуется немалое мужество. Но вместе с тем, это и огромный стресс. Ведь ЭКО само по себе — процедура не из легких, а тут еще и онкологический анамнез добавляет перца.
Страх рецидива: дамоклов меч над головой
Первое, с чем сталкиваются пациенты — это страх рецидива. «А вдруг гормональная стимуляция спровоцирует возвращение рака?» — этот вопрос не дает покоя многим. И это нормально! Ваш организм только-только справился с серьезным испытанием, и вот снова нужно идти на риск. Как с этим справиться?
Во-первых, важно помнить, что современные протоколы ЭКО для онкопациентов разрабатываются с учетом всех рисков. Врачи не будут рекомендовать процедуру, если риски перевешивают потенциальную пользу. Во-вторых, знание — сила. Чем больше вы знаете о своем состоянии и о процедуре ЭКО, тем меньше места остается для иррациональных страхов.
Один из пациентов, Алексей, рассказывает: «Когда мне предложили ЭКО после лечения рака яичка, я был в ужасе. Но потом я начал читать научные статьи, общаться с врачами, и понял, что мои страхи сильно преувеличены. Это помогло мне принять взвешенное решение».
Эмоциональные качели: от надежды к отчаянию и обратно
ЭКО — это всегда эмоциональные американские горки. Надежда сменяется разочарованием, радость — отчаянием. А для бывших онкопациентов эти качели еще круче. Ведь ставки выше — для многих это единственный шанс стать родителями после болезни.
Как справиться с этим эмоциональным вихрем? Психологи рекомендуют несколько стратегий:
- Практика осознанности: научитесь жить здесь и сейчас, не зацикливаясь на возможных неудачах
- Техники релаксации: медитация, йога, дыхательные упражнения помогут снизить уровень стресса
- Поиск поддержки: не стесняйтесь обращаться за помощью к близким или профессиональным психологам
Марина, прошедшая через ЭКО после рака молочной железы, делится: «Я завела дневник, куда записывала все свои мысли и чувства. Это помогло мне не сойти с ума во время всего процесса. Когда становилось совсем тяжело, я перечитывала свои записи и видела, как много я уже преодолела».

Чувство вины: непрошеный гость
Странно, но многие пациенты испытывают чувство вины. Вины за то, что выжили, когда другие не смогли. Вины за то, что «тратят» ресурсы здравоохранения на ЭКО, когда есть более «достойные» пациенты. Вины за то, что подвергают будущего ребенка риску наследственного рака.
Как избавиться от этого токсичного чувства? Важно помнить, что ваше желание стать родителем — естественно и прекрасно. Вы не отнимаете ничего у других, а лишь боретесь за свое право на счастье. А что касается рисков для будущего ребенка — современные методы генетического скрининга позволяют минимизировать эти риски.
Психолог Елена Васильева отмечает: «Чувство вины — это часто непродуктивная эмоция. Вместо того чтобы винить себя, лучше направить эту энергию на подготовку к будущему родительству».
Страх неудачи: старый знакомый
ЭКО не дает 100% гарантии успеха. И это пугает. А если учесть, что организм после онкологического лечения может быть ослаблен, страх неудачи становится еще сильнее. Как с этим бороться?
Во-первых, важно реалистично оценивать свои шансы. Поговорите с врачом, узнайте статистику для вашего конкретного случая. Во-вторых, помните, что неудача — это не конец пути. Многие пары проходят через несколько циклов ЭКО, прежде чем добиваются успеха.
Андрей, отец двойняшек, родившихся после третьей попытки ЭКО, рассказывает: «После каждой неудачной попытки мы с женой давали себе время на скорбь. А потом собирались с силами и шли дальше. Главное — не сдаваться».
Изменение образа тела: незваный гость
Онкологическое лечение часто меняет тело. Шрамы, потеря волос, изменение веса — все это влияет на самовосприятие. А тут еще и ЭКО со своими гормональными «качелями». Как принять свое новое тело?
Психологи рекомендуют практику бодипозитива. Это не значит, что нужно игнорировать проблемы со здоровьем. Это значит научиться ценить свое тело за то, что оно выдержало, за его силу и стойкость.
Татьяна, мама годовалой дочки, вспоминает: «После мастэктомии я не могла смотреть на себя в зеркало. Но потом я начала благодарить свое тело каждый день за то, что оно борется, что оно дает мне шанс стать мамой. Это изменило мое отношение к себе».

Страх за здоровье будущего ребенка: тень прошлого
Многие бывшие онкопациенты боятся, что их ребенок унаследует предрасположенность к раку. Этот страх может омрачать радость от беременности и родительства. Как с этим справиться?
Во-первых, помните о возможностях современной генетики. Преимплантационная генетическая диагностика позволяет выбрать эмбрионы без известных генетических мутаций, связанных с раком. Во-вторых, даже если есть генетическая предрасположенность, это не приговор. Современная медицина шагнула далеко вперед в профилактике и лечении рака.
Онкогенетик Мария Смирнова поясняет: «Наличие генетической мутации не означает, что человек обязательно заболеет раком. Это лишь повышенный риск, с которым можно и нужно работать».
Синдром выжившего: непрошеный гость
Многие бывшие онкопациенты сталкиваются с так называемым «синдромом выжившего». Они чувствуют вину за то, что выжили, когда другие умерли. Им кажется, что они не заслуживают счастья, не имеют права на нормальную жизнь и детей.
Как справиться с этим? Психологи рекомендуют работу с благодарностью. Будьте благодарны за свою жизнь, за возможность стать родителем. Используйте свой опыт, чтобы помогать другим, поддерживать тех, кто сейчас проходит через то же, что и вы.
Ольга, мама двухлетнего сына, делится: «Я долго не могла избавиться от чувства вины. Но потом я начала волонтерить в онкологическом центре, помогать другим пациентам. Это дало мне ощущение, что я не зря выжила, что мой опыт может быть полезен другим».
Страх перед будущим: старый знакомый в новом обличье
Рак учит жить одним днем. Но планирование беременности и родительство требуют долгосрочного планирования. Как совместить эти противоречивые установки?
Психологи советуют практиковать «гибкое планирование». Ставьте цели, но будьте готовы корректировать их в зависимости от обстоятельств. Помните, что неопределенность — это часть жизни, и научитесь находить в этом свои плюсы.
Психолог Анна Ковалева отмечает: «Умение жить в настоящем, которому научил рак, может стать отличным ресурсом в родительстве. Ведь дети лучше всех умеют наслаждаться моментом».
В конечном счете, решение пройти ЭКО после онкологического заболевания — это акт невероятной храбрости и оптимизма. Это выбор в пользу жизни, в пользу будущего. И хотя этот путь не прост, он может привести к самой большой радости в жизни — радости родительства. Помните, что вы не одни на этом пути. Врачи, психологи, группы поддержки — все они готовы помочь вам справиться с эмоциональными и психологическими трудностями этого непростого, но такого важного journey.
Инновационные методы ЭКО для минимизации рисков развития рака
Экстракорпоральное оплодотворение (ЭКО) — это настоящее чудо современной медицины, дарящее надежду многим бесплодным парам. Но как и любое серьезное медицинское вмешательство, оно несет определенные риски. Один из самых тревожных вопросов, который волнует многих пациентов — существует ли связь между ЭКО и раком? Давайте разберемся в этом непростом вопросе, вооружившись последними научными данными и экспертными мнениями.
Прежде всего, нужно понимать, что прямой причинно-следственной связи между ЭКО и раком не установлено. Однако некоторые исследования указывают на возможное повышение риска определенных видов рака у женщин, проходивших процедуру ЭКО. Почему так происходит? Дело в том, что во время стимуляции яичников, которая является неотъемлемой частью протокола ЭКО, организм женщины подвергается воздействию высоких доз гормонов. А мы знаем, что гормональный дисбаланс может быть одним из факторов, провоцирующих развитие злокачественных новообразований.
Но не спешите паниковать! Современная репродуктивная медицина не стоит на месте. Врачи и ученые постоянно работают над тем, чтобы сделать процедуру ЭКО максимально безопасной. Какие же инновационные методы применяются сегодня для минимизации рисков?
Персонализированный подход к стимуляции яичников
Одно из главных направлений — это разработка индивидуальных протоколов стимуляции яичников. Вместо того чтобы использовать стандартные схемы, врачи теперь учитывают множество факторов: возраст пациентки, ее гормональный статус, наличие сопутствующих заболеваний и даже генетические особенности. Это позволяет подобрать оптимальную дозировку гормональных препаратов, снижая риск гиперстимуляции яичников и минимизируя побочные эффекты.
Например, в одной из клиник Израиля разработали алгоритм, который на основе анализа крови и УЗИ-мониторинга в режиме реального времени корректирует дозу гормонов. Результаты впечатляют: частота синдрома гиперстимуляции яичников снизилась на 40%, а эффективность процедуры ЭКО повысилась на 15%.
Криоконсервация ооцитов и эмбрионов
Еще один метод, который помогает снизить риски — это замораживание яйцеклеток или эмбрионов. Такой подход позволяет провести стимуляцию яичников один раз, а затем использовать полученный биоматериал для нескольких попыток ЭКО. Это особенно актуально для женщин с высоким риском развития гормонозависимых опухолей.
Интересный факт: технологии криоконсервации настолько продвинулись, что выживаемость яйцеклеток после разморозки достигает 90%! А вероятность наступления беременности при использовании размороженных эмбрионов практически не отличается от показателей при «свежем» переносе.
Генетическое тестирование
Предимплантационное генетическое тестирование (ПГТ) — это настоящий прорыв в области ЭКО. Оно позволяет выявить эмбрионы с хромосомными аномалиями еще до их переноса в матку. Но какое отношение это имеет к профилактике рака? Самое прямое! Дело в том, что некоторые генетические мутации, связанные с повышенным риском развития рака (например, BRCA1 и BRCA2), можно обнаружить уже на стадии эмбриона.
Представьте себе: женщина с наследственной предрасположенностью к раку молочной железы может выбрать для переноса эмбрион без этой мутации. Это не только снижает риск развития рака у будущего ребенка, но и прерывает цепочку передачи опасного гена следующим поколениям.
Минимальная стимуляция и естественный цикл
В последние годы набирает популярность так называемое «мягкое» ЭКО. При этом подходе используются минимальные дозы гормональных препаратов или вообще проводится процедура в естественном цикле. Конечно, в этом случае удается получить меньше яйцеклеток, но зато снижается нагрузка на организм женщины.
Исследования показывают, что такой подход особенно эффективен для женщин старшего репродуктивного возраста и пациенток с низким овариальным резервом. А что касается рисков? Они действительно ниже. По данным одного японского исследования, частота побочных эффектов при минимальной стимуляции в 3 раза ниже, чем при стандартном протоколе.
Иммунотерапия в протоколах ЭКО
Новое и очень перспективное направление — использование методов иммунотерапии в программах ЭКО. Ученые обнаружили, что некоторые иммуномодулирующие препараты не только повышают шансы на успешную имплантацию эмбриона, но и обладают противоопухолевым эффектом.
Например, препарат гранулоцитарный колониестимулирующий фактор (G-CSF) используется для улучшения рецептивности эндометрия. Но помимо этого, он активирует естественные клетки-киллеры организма, которые играют важную роль в борьбе с раковыми клетками. Получается эффект «два в одном» — повышение эффективности ЭКО и дополнительная защита от рака.
Подводя итоги, можно сказать, что связь между ЭКО и раком — тема сложная и неоднозначная. Да, определенные риски существуют, но современная медицина предлагает множество способов их минимизировать. Главное — подходить к вопросу комплексно, выбирать опытную клинику и квалифицированных специалистов.
И помните: стресс и постоянное беспокойство о возможных рисках могут нанести здоровью больше вреда, чем сама процедура ЭКО. Поэтому дышите глубже, доверяйте своему врачу и верьте в лучшее. В конце концов, ЭКО — это путь к самому большому чуду в жизни — рождению долгожданного малыша.
