Содержание
Анатомия пупочной области: особенности строения у новорожденных
Рождение ребенка — это чудо природы, которое приносит родителям огромную радость и множество новых забот. Одна из таких забот — состояние пупочной области малыша. Что делать, если пупок у новорожденного выпирает наружу? Этот вопрос волнует многих родителей, и сегодня мы разберемся в этой теме подробно.
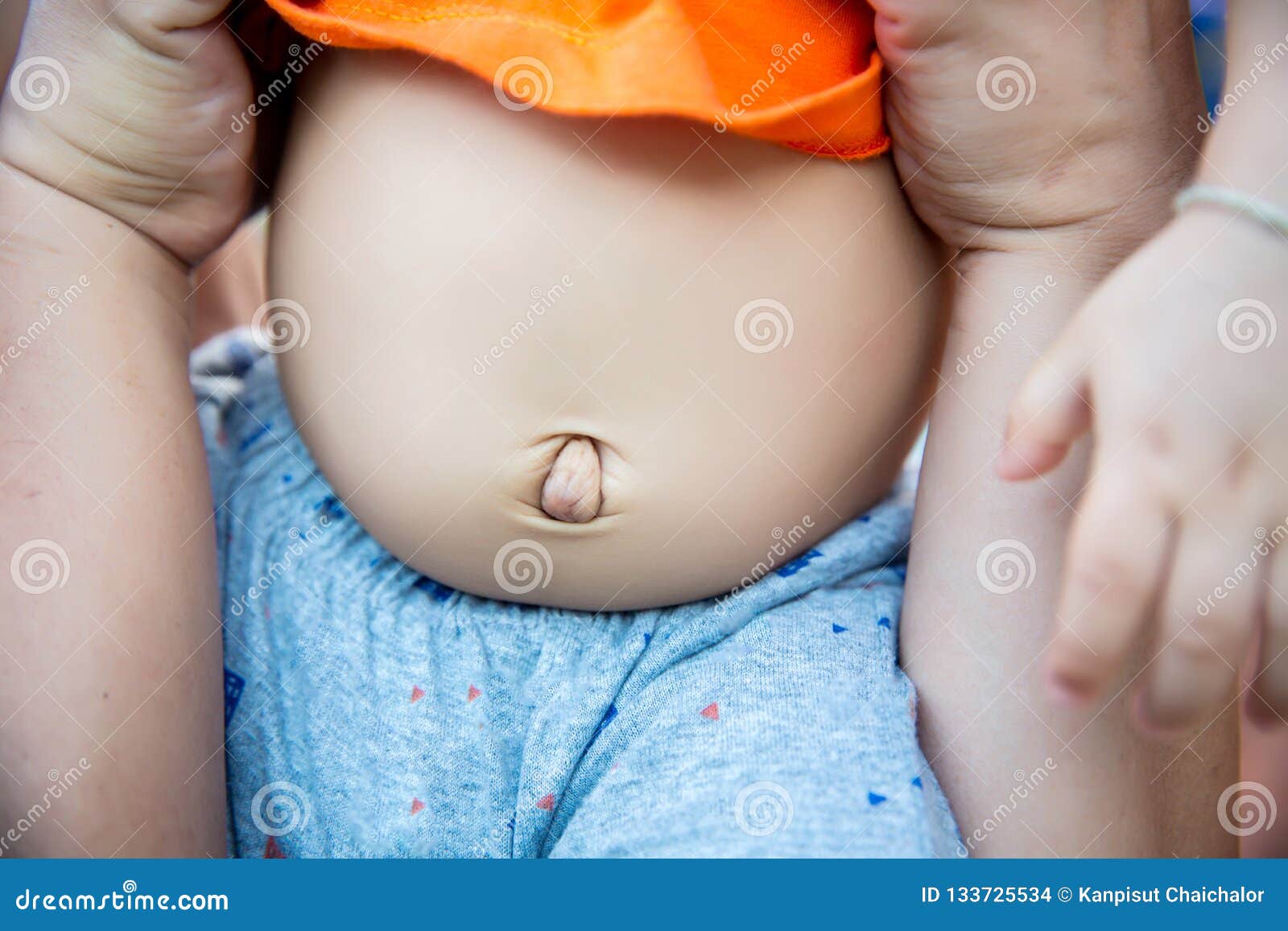
Пупок — это не просто милая ямочка на животике. Это важная анатомическая структура, которая формируется после отпадения пуповины. Но иногда этот процесс идет не так гладко, как хотелось бы. Вы когда-нибудь задумывались, почему у некоторых малышей пупок выглядит как маленькая «кнопочка», а у других — как настоящая «башенка»? Давайте копнем глубже!
Почему пупок может выпирать?
Представьте себе воздушный шарик с узелком. Если вы надуваете шарик слишком сильно, узелок начинает выпирать. Примерно то же самое происходит и с пупком новорожденного. Когда внутрибрюшное давление повышается (например, при плаче или натуживании), пупочное кольцо, которое еще не успело полностью закрыться, может пропустить через себя часть внутренних органов или жировой ткани. Это и есть то самое выпирание, которое так беспокоит родителей.
Но не спешите паниковать! В большинстве случаев это абсолютно нормальное явление, которое проходит само по себе по мере укрепления мышц живота малыша. Однако иногда ситуация может требовать медицинского вмешательства. Как же отличить норму от патологии?
Когда бить тревогу?
- Пупок выпирает более чем на 1-1,5 см
- Выпирание сопровождается болью или дискомфортом у ребенка
- Кожа вокруг пупка покраснела или воспалилась
- Выпирание не уменьшается, когда ребенок спокоен
Если вы заметили хотя бы один из этих признаков, лучше показать малыша педиатру. Лучше перестраховаться, чем упустить что-то важное, верно?
Что делать родителям?
Итак, вы заметили, что пупок у новорожденного наружу. Что дальше? Первое и самое главное — не паникуйте! Помните, что в большинстве случаев это нормальное явление. Вот несколько советов, которые помогут вам справиться с ситуацией:

- Наблюдайте за пупком. Отмечайте, когда он выпирает сильнее, а когда меньше.
- Поддерживайте чистоту пупочной области. Аккуратно протирайте ее стерильным ватным тампоном, смоченным в кипяченой воде или слабом растворе антисептика.
- Избегайте тугого пеленания. Дайте животику малыша свободно дышать!
- Выполняйте легкий массаж живота по часовой стрелке. Это поможет укрепить мышцы брюшной стенки.
- Используйте специальный бандаж или пупочный пластырь только по рекомендации врача.
А теперь давайте поговорим о том, чего делать категорически нельзя. Не пытайтесь «вправить» пупок самостоятельно! Это может навредить малышу. Не прикладывайте к пупку монеты, пуговицы или другие предметы — это бабушкины сказки, которые не имеют под собой научного обоснования.
Немного науки
Знаете ли вы, что пупочная грыжа встречается примерно у 20% новорожденных? При этом у недоношенных детей этот показатель может достигать 50%! Интересно, правда? А вот еще один факт: у девочек пупочные грыжи встречаются чаще, чем у мальчиков. Почему так происходит? Ученые связывают это с различиями в строении брюшной стенки у разных полов.
Исследования показывают, что в 90% случаев пупочная грыжа проходит самостоятельно к 4-5 годам. Но это не значит, что нужно сидеть сложа руки и просто ждать. Активные упражнения, правильное питание и регулярные осмотры у педиатра — вот ключ к здоровому пупочку!
Мифы и реальность
Вокруг темы выпирающего пупка у новорожденных ходит множество мифов. Давайте развеем некоторые из них:
- Миф: Выпирающий пупок — это всегда патология. Реальность: В большинстве случаев это нормальное явление, которое проходит само.
- Миф: Нужно постоянно давить на пупок, чтобы он «встал на место». Реальность: Это может навредить ребенку. Пупок сам примет правильное положение со временем.
- Миф: Если не лечить, ребенок вырастет с «пупком-башней». Реальность: Большинство пупочных грыж проходят самостоятельно к школьному возрасту.
Помните, что каждый ребенок уникален. То, что работает для одного малыша, может не подойти другому. Поэтому всегда консультируйтесь с врачом, прежде чем предпринимать какие-либо действия.
Взгляд в будущее
Представьте себе, что пройдет несколько лет, и ваш малыш подрастет. Вы будете вспоминать эти тревожные дни с улыбкой, глядя на идеально ровный пупочек своего ребенка. А может быть, небольшая особенность останется, делая вашего малыша еще более уникальным и особенным?
Главное — помнить, что любовь и забота родителей творят чудеса. Ваше спокойствие и уверенность передаются ребенку, помогая ему расти здоровым и счастливым. Так что не зацикливайтесь на маленьких несовершенствах, а наслаждайтесь каждым моментом родительства!
Причины выпирания пупка: от физиологической нормы до патологии
Когда речь заходит о здоровье новорожденных, родители часто сталкиваются с ситуациями, которые могут вызвать тревогу. Одна из таких ситуаций — когда пупок у новорожденного наружу. Это явление может быть как абсолютно нормальным, так и сигналом о необходимости медицинского вмешательства. Но как отличить одно от другого? Давайте разберемся в этом вопросе подробнее.
Физиологическая норма или повод для беспокойства?
Представьте себе пупок как маленькую дверцу, которая не до конца закрылась после рождения. Иногда через эту «дверцу» могут проглядывать внутренние ткани, особенно когда малыш плачет или напрягается. Это явление называется пупочной грыжей, и в большинстве случаев оно абсолютно безобидно. Но как понять, когда это норма, а когда нужно бить тревогу?
Ключевой момент здесь — размер выпирания. Если пупок выступает менее чем на 1,5 см и легко вправляется обратно, когда ребенок спокоен, то это, скорее всего, физиологическая норма. Однако если выпирание больше или сохраняется постоянно, стоит обратиться к педиатру.
Почему это происходит?
Чтобы понять причины выпирания пупка, давайте совершим небольшое путешествие в мир эмбриологии. Во время внутриутробного развития через пупочное кольцо проходит пуповина — жизненно важная связь между матерью и плодом. После рождения пуповину перерезают, но пупочное кольцо не закрывается мгновенно. Это как дверь, которая осталась приоткрытой после того, как кто-то вышел из комнаты.

У некоторых малышей эта «дверь» закрывается быстро и плотно, у других процесс может затянуться. Факторы, влияющие на скорость закрытия пупочного кольца, включают:
- Генетическую предрасположенность
- Степень развития мышц брюшной стенки
- Особенности строения пупочного кольца
- Наличие повышенного внутрибрюшного давления
Интересный факт: исследования показывают, что у недоношенных детей пупочные грыжи встречаются чаще. Почему? Да просто потому, что их мышцы живота еще не успели достаточно окрепнуть к моменту рождения.
Когда пупок у новорожденного наружу: что делать родителям?
Итак, вы заметили, что пупок вашего малыша выпирает. Что дальше? Первое и самое главное — не паникуйте! Помните, что в большинстве случаев это нормальное явление, которое проходит само по себе. Вот несколько советов, которые помогут вам справиться с ситуацией:
- Наблюдайте за пупком. Отмечайте, когда он выпирает сильнее, а когда меньше.
- Поддерживайте чистоту пупочной области. Аккуратно протирайте ее стерильным ватным тампоном, смоченным в кипяченой воде или слабом растворе антисептика.
- Избегайте тугого пеленания. Дайте животику малыша свободно дышать!
- Выполняйте легкий массаж живота по часовой стрелке. Это поможет укрепить мышцы брюшной стенки.
- Проконсультируйтесь с педиатром. Только врач может определить, нужно ли дополнительное лечение.
Мифы и реальность о выпирающем пупке
Вокруг темы выпирающего пупка у новорожденных ходит множество мифов. Давайте развеем некоторые из них:
- Миф: Выпирающий пупок — это всегда патология. Реальность: В большинстве случаев это нормальное явление, которое проходит само.
- Миф: Нужно постоянно давить на пупок, чтобы он «встал на место». Реальность: Это может навредить ребенку. Пупок сам примет правильное положение со временем.
- Миф: Если не лечить, ребенок вырастет с «пупком-башней». Реальность: Большинство пупочных грыж проходят самостоятельно к школьному возрасту.
Помните, что каждый ребенок уникален. То, что работает для одного малыша, может не подойти другому. Поэтому всегда консультируйтесь с врачом, прежде чем предпринимать какие-либо действия.

Когда действительно стоит беспокоиться?
Несмотря на то, что выпирающий пупок чаще всего безобиден, есть ситуации, когда необходимо срочно обратиться к врачу. Вот несколько тревожных признаков:
- Пупок выпирает более чем на 1,5-2 см
- Кожа вокруг пупка покраснела, отекла или стала горячей на ощупь
- Ребенок плачет или проявляет беспокойство при прикосновении к пупку
- Выпирание не уменьшается, даже когда ребенок спокоен
- Из пупка выделяется жидкость или гной
Если вы заметили хотя бы один из этих признаков, не медлите с визитом к педиатру. Лучше перестраховаться, чем упустить что-то важное, верно?
Современные методы лечения
В большинстве случаев выпирающий пупок не требует специального лечения и проходит сам по мере роста и развития ребенка. Однако в некоторых ситуациях может потребоваться медицинское вмешательство. Какие же методы лечения предлагает современная медицина?
1. Консервативное лечение: Это первый шаг, который обычно рекомендуют врачи. Он включает в себя специальный массаж, упражнения для укрепления мышц живота и, в некоторых случаях, использование специальных бандажей или пластырей.
2. Хирургическое вмешательство: К этому методу прибегают только в крайних случаях, когда консервативное лечение не дает результатов или есть риск ущемления грыжи. Операция обычно проводится после 3-5 лет, если грыжа не прошла самостоятельно.
Интересный факт: согласно статистике, только около 10% пупочных грыж требуют хирургического вмешательства. Остальные 90% проходят сами по себе к 4-5 годам жизни ребенка. Впечатляет, правда?
Профилактика: лучше предупредить, чем лечить
- Правильный уход за пупочной ранкой в первые дни после рождения
- Регулярные упражнения для укрепления мышц живота (конечно, соответствующие возрасту ребенка)
- Сбалансированное питание матери во время беременности и кормления грудью
- Избегание чрезмерного напряжения живота ребенка (например, при запорах)
Помните, что ваше спокойствие и уверенность — лучшее лекарство для малыша. Ведь дети, как губки, впитывают эмоции родителей. Так что улыбайтесь чаще, и пусть ваш малыш растет здоровым и счастливым!

Диагностика пупочной грыжи: когда обращаться к педиатру
Когда пупок у новорожденного наружу, это может вызвать тревогу у родителей. Но как понять, действительно ли есть повод для беспокойства? Диагностика пупочной грыжи — это не просто взгляд на живот малыша. Это целый комплекс наблюдений и исследований, который поможет определить, нужно ли вмешательство врача или природа сама все исправит.
Первичный осмотр: что может увидеть родитель?
Представьте, что вы смотрите на пупок своего малыша как детектив на место преступления. Что вы видите? Небольшое выпячивание, которое увеличивается, когда ребенок плачет или напрягается? Это может быть первым признаком пупочной грыжи. Но не спешите паниковать! Давайте разберемся подробнее.
- Размер выпячивания: Если оно меньше 1-1,5 см, это обычно не вызывает опасений.
- Цвет кожи: Нормальный цвет кожи вокруг пупка — хороший знак.
- Болезненность: Если малыш не проявляет беспокойства при прикосновении к пупку, это тоже плюс.
- Вправимость: Попробуйте легонько надавить на выпячивание, когда ребенок спокоен. Если оно легко уходит внутрь, это хороший признак.
Но помните, вы не доктор Хаус, и ваша задача — не ставить диагноз, а вовремя заметить тревожные сигналы и обратиться к специалисту.
Когда бить тревогу?
Итак, пупок у новорожденного наружу. Когда же это действительно повод для беспокойства? Вот несколько красных флажков, которые должны заставить вас немедленно связаться с педиатром:
- Выпячивание больше 2 см в диаметре
- Пупок не вправляется или вправляется с трудом
- Кожа вокруг пупка красная, отечная или горячая на ощупь
- Ребенок плачет или проявляет беспокойство при прикосновении к пупку
- Из пупка выделяется жидкость или гной
- У ребенка поднялась температура
Если вы заметили хотя бы один из этих признаков, не играйте в домашнего доктора. Лучше перестраховаться и показать малыша специалисту.
Что будет делать педиатр?
Итак, вы пришли на прием к педиатру. Что дальше? Врач проведет комплексное обследование, которое может включать:
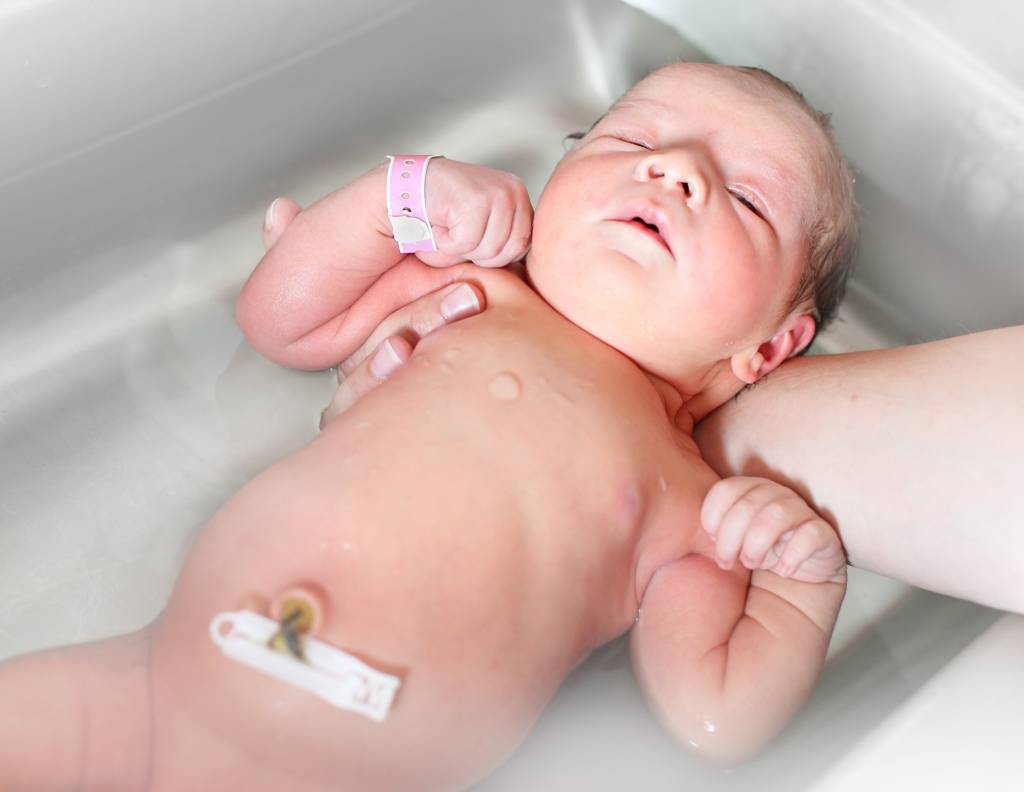
- Визуальный осмотр: Доктор оценит размер и форму выпячивания.
- Пальпация: Врач попробует вправить грыжу и оценит состояние пупочного кольца.
- Измерение: С помощью специальных инструментов педиатр точно измерит размер грыжевого выпячивания.
- УЗИ: В некоторых случаях может потребоваться ультразвуковое исследование для оценки состояния внутренних органов.
Помните, что диагностика — это не приговор, а начало пути к здоровью вашего малыша. Не бойтесь задавать врачу вопросы и уточнять все, что вам непонятно.
Что если это действительно грыжа?
Допустим, педиатр подтвердил диагноз пупочной грыжи. Что теперь? Паниковать рано! В большинстве случаев пупочная грыжа у новорожденных проходит сама по себе к 3-5 годам. Но что если ваш случай не попадает в это «большинство»?
Врач может предложить несколько вариантов лечения:
- Наблюдение: Самый частый подход. Регулярные осмотры помогут следить за динамикой.
- Консервативное лечение: Специальный массаж и упражнения для укрепления мышц живота.
- Использование бандажа: В некоторых случаях может помочь специальный пояс.
- Хирургическое вмешательство: Крайняя мера, к которой прибегают, если грыжа не проходит сама или есть риск осложнений.
Важно помнить, что каждый случай уникален, и только врач может определить оптимальную тактику лечения для вашего малыша.
Мифы и реальность: развенчиваем заблуждения
Вокруг темы пупочных грыж у новорожденных ходит много мифов. Давайте разберем некоторые из них:
- Миф: Пупочную грыжу можно вылечить, приклеив монетку к пупку. Реальность: Это не только не поможет, но может вызвать раздражение кожи и инфекцию.
- Миф: Если не лечить грыжу, она останется на всю жизнь. Реальность: Большинство пупочных грыж у детей проходят самостоятельно к школьному возрасту.
- Миф: Пупочная грыжа влияет на умственное развитие ребенка. Реальность: Нет никакой связи между наличием пупочной грыжи и интеллектуальным развитием.
Помните, что доверять нужно не слухам и советам «бывалых» родителей, а профессиональному мнению врача.
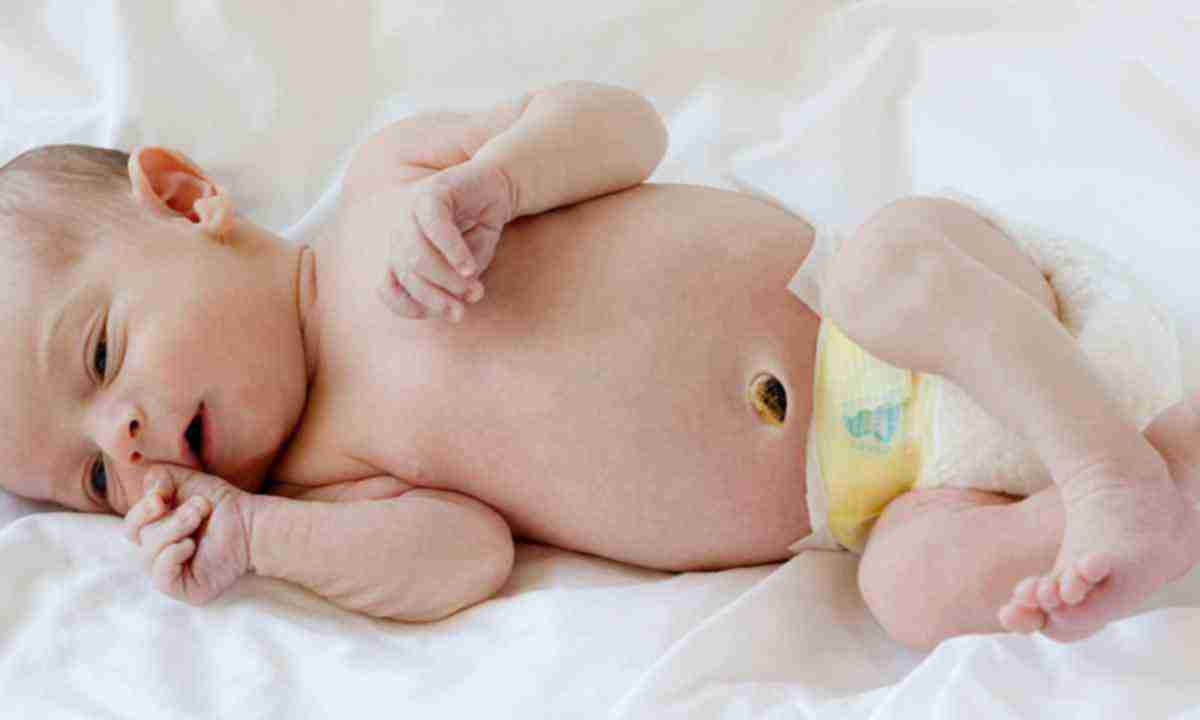
Профилактика: как предотвратить проблему?
Можно ли предотвратить появление пупочной грыжи у новорожденного? Увы, волшебной таблетки не существует. Но есть несколько мер, которые могут снизить риск:
- Правильный уход за пуповинным остатком в первые дни жизни малыша
- Избегание чрезмерного напряжения живота (например, при запорах)
- Регулярные упражнения для укрепления мышц живота (соответствующие возрасту ребенка)
- Сбалансированное питание матери во время беременности и кормления грудью
Помните, что ваше спокойствие и позитивный настрой — лучшее лекарство для малыша. Стресс родителей передается ребенку, поэтому старайтесь сохранять оптимизм и веру в лучшее!
Истории из жизни: опыт других родителей
Иногда лучше всего помогает опыт тех, кто уже прошел через подобную ситуацию. Вот несколько реальных историй от родителей:
«У нашего Пети пупок выпирал с рождения. Мы очень переживали, но педиатр успокоила нас, сказав, что это нормально. К трем годам все прошло само собой, и сейчас у нас идеальный пупок!» — Мария, мама 5-летнего Пети.
«Когда я увидела, что у дочки пупок наружу, чуть в обморок не упала. Оказалось, зря паниковала. Немного массажа, специальные упражнения — и к году все нормализовалось.» — Анна, мама 2-летней Софии.
Эти истории показывают, что в большинстве случаев выпирающий пупок у новорожденного — это не приговор, а временное явление, которое проходит само или с минимальным вмешательством.
Заключительные мысли
Диагностика пупочной грыжи у новорожденных — это не просто медицинская процедура, а целый путь, который проходят родители вместе со своим малышом. Помните, что ваша задача — не паниковать, а внимательно наблюдать за ребенком и вовремя обращаться к специалистам. Пупочная грыжа — это не конец света, а всего лишь небольшое препятствие на пути роста и развития вашего малыша. С правильным подходом и заботой вы легко преодолеете это препятствие!
Методы лечения выпирающего пупка: консервативный подход vs хирургическое вмешательство
Когда пупок у новорожденного наружу, родители часто оказываются на распутье: ждать, пока все пройдет само, или бежать к хирургу? Правда, как обычно, где-то посередине. Давайте разберемся, какие методы лечения существуют и когда они применяются.

Консервативное лечение: терпение и труд все перетрут
Представьте, что выпирающий пупок — это непослушный ученик в классе. Иногда достаточно немного внимания и правильного подхода, чтобы он встал на путь истинный. Так и с пупочной грыжей у малышей — в большинстве случаев она проходит сама, нужно только немного помочь природе.
- Наблюдение: Самый распространенный подход. Врач регулярно осматривает малыша, следя за динамикой.
- Массаж: Легкие круговые движения вокруг пупка могут помочь укрепить мышцы живота.
- Гимнастика: Специальные упражнения для новорожденных укрепляют брюшную стенку.
- Правильное пеленание: Избегайте тугого пеленания, которое может усилить давление на пупок.
Но насколько эффективен этот метод? Исследования показывают, что у 90% детей пупочная грыжа проходит самостоятельно к 4-5 годам. Впечатляет, не правда ли?
Бандаж: за и против
А как насчет специальных приспособлений? Некоторые врачи рекомендуют использовать бандаж — своего рода «корсет» для пупка. Но тут мнения расходятся. Одни считают его панацеей, другие — пустой тратой денег.
Плюсы использования бандажа:
- Поддерживает брюшную стенку
- Может ускорить процесс заживления
- Дает родителям чувство, что они «что-то делают»
Минусы:
- Может вызвать раздражение кожи
- Иногда затрудняет движения ребенка
- Нет убедительных доказательств его эффективности
Так что же делать? Решение об использовании бандажа должно приниматься индивидуально, после консультации с врачом.
Хирургическое вмешательство: когда консерватизм бессилен
Иногда выпирающий пупок — как заноза, которую не вытащить пальцами. Тут уже без скальпеля не обойтись. Но когда же врачи решаются на операцию?
- Размер грыжи более 1,5-2 см
- Грыжа не уменьшается к 4-5 годам
- Есть риск ущемления (когда часть кишечника застревает в грыжевом мешке)
- Грыжа вызывает боль или дискомфорт у ребенка
Операция по устранению пупочной грыжи обычно занимает не более часа и проводится под общим наркозом. Хирург делает небольшой разрез вокруг пупка, вправляет грыжевое выпячивание и укрепляет пупочное кольцо. Звучит страшно? На самом деле, это рутинная процедура, которую опытные хирурги выполняют «с закрытыми глазами».

После операции: что ждет маленького пациента?
Представьте, что ваш малыш — супергерой, который только что прошел важное испытание. Что ждет его дальше?
- Первые сутки: ребенок находится под наблюдением в больнице
- Первая неделя: ограничение физической активности
- 2-3 недели: заживление раны
- 1-2 месяца: полное восстановление
Звучит не так уж и страшно, правда? Большинство детей быстро восстанавливаются и вскоре забывают о перенесенной операции.
Выбор метода: как принять правильное решение?
Итак, пупок у новорожденного наружу. Что делать? Ждать или действовать? Вот несколько факторов, которые помогут вам принять решение:
- Возраст ребенка: чем младше малыш, тем выше шанс самостоятельного заживления
- Размер грыжи: маленькие грыжи (до 1 см) часто проходят сами
- Наличие осложнений: боль, воспаление — повод для более активных действий
- Мнение врача: доверьтесь опыту специалиста
- Ваши ощущения: интуиция родителей тоже имеет значение
Помните, что нет универсального решения. Каждый случай уникален, как отпечаток пальца вашего малыша.
Мифы и реальность: развенчиваем заблуждения
Вокруг лечения пупочных грыж у новорожденных ходит немало мифов. Давайте разберем некоторые из них:
- Миф: Пупочную грыжу можно вылечить, приклеив монетку. Реальность: Это не только не поможет, но может вызвать раздражение и инфекцию.
- Миф: После операции у ребенка не будет пупка. Реальность: Современные методики позволяют сохранить естественный вид пупка.
- Миф: Грыжу нужно обязательно оперировать, иначе будут осложнения. Реальность: Большинство пупочных грыж проходят сами без каких-либо последствий.
Не верьте всему, что говорят «бывалые» родители. Доверяйте фактам и мнению специалистов.
Профилактика: как предотвратить проблему?
Можно ли предотвратить появление пупочной грыжи? Увы, волшебной таблетки не существует. Но есть несколько мер, которые могут снизить риск:
- Правильный уход за пуповинным остатком в первые дни жизни
- Избегание чрезмерного напряжения живота (например, при запорах)
- Регулярные упражнения для укрепления мышц живота
- Сбалансированное питание матери во время беременности и кормления грудью
Помните, что ваше спокойствие и позитивный настрой — лучшее лекарство для малыша. Стресс родителей передается ребенку, поэтому старайтесь сохранять оптимизм и веру в лучшее!
Истории из жизни: опыт других родителей
Иногда лучше всего помогает опыт тех, кто уже прошел через подобную ситуацию. Вот несколько реальных историй от родителей:
«У нашего Миши пупок выпирал с рождения. Мы очень переживали, но педиатр успокоила нас, сказав, что это нормально. К трем годам все прошло само собой, и сейчас у нас идеальный пупок!» — Елена, мама 5-летнего Миши.
«Когда я увидела, что у дочки пупок наружу, чуть в обморок не упала. Оказалось, зря паниковала. Немного массажа, специальные упражнения — и к году все нормализовалось.» — Ольга, мама 2-летней Ани.
«Нам пришлось делать операцию, потому что грыжа была большая и не проходила. Я очень боялась, но все прошло отлично. Сейчас нашему сыну 7 лет, и никто даже не догадывается, что у него была операция.» — Ирина, мама 7-летнего Кости.
Эти истории показывают, что каждый случай уникален, и нет универсального решения. Главное — внимательно наблюдать за ребенком и вовремя обращаться к врачу.
Уход за пупочной областью новорожденного: правила гигиены и профилактика осложнений
Когда пупок у новорожденного наружу, это может вызвать панику у молодых родителей. Но не спешите бить тревогу! Правильный уход за пупочной областью — это ключ к здоровью малыша и вашему спокойствию. Давайте разберемся, как же ухаживать за этим маленьким, но важным участком тела вашего крохи.
Первые дни: особое внимание
Представьте, что пупок новорожденного — это маленькая строительная площадка. Здесь идет важная работа по заживлению, и ваша задача — обеспечить «рабочим» (то есть клеткам) чистоту и безопасность. Как это сделать?
- Чистота прежде всего: обрабатывайте пупочную ранку 3-4 раза в день
- Используйте стерильные ватные палочки или диски
- Антисептик — ваш лучший друг: перекись водорода или зеленка подойдут идеально
- Движения должны быть нежными, как крылья бабочки
Помните, что в первые дни после рождения пупочный остаток может выглядеть не очень эстетично. Это нормально! Природа знает, что делает.
Купание: плавать или не плавать?
Вопрос, который мучает многих родителей: можно ли купать малыша, если пупок еще не зажил? Ответ не так прост, как кажется. С одной стороны, вода — источник жизни и чистоты. С другой — рассадник бактерий. Как быть?
Вот несколько правил, которые помогут вам избежать проблем:
- Дождитесь полного отпадения пуповинного остатка
- Используйте чистую, кипяченую воду для купания
- Температура воды должна быть комфортной — около 37 градусов
- После купания тщательно просушите пупочную область
- Не забудьте обработать пупок антисептиком после водных процедур
Помните, что каждый малыш уникален. То, что подходит одному, может не подойти другому. Внимательно следите за реакцией вашего ребенка и консультируйтесь с педиатром.
Признаки тревоги: когда бить в колокола?
Итак, вы ухаживаете за пупком как заправский медик. Но как понять, что что-то пошло не так? Вот несколько сигналов, которые должны заставить вас насторожиться:
- Покраснение вокруг пупка, особенно если оно распространяется
- Неприятный запах из пупочной ранки
- Гнойные выделения
- Повышение температуры у малыша
- Кровотечение из пупка
Если вы заметили хотя бы один из этих признаков, не медлите! Срочно свяжитесь с вашим педиатром. Лучше перестраховаться, чем упустить начало серьезной проблемы.
Пупочная грыжа: друг или враг?
Когда пупок у новорожденного наружу, это может быть признаком пупочной грыжи. Звучит страшно, но на самом деле это довольно распространенное явление. Что нужно знать о пупочной грыже?
Во-первых, не паникуйте! Большинство пупочных грыж проходят самостоятельно к 3-5 годам. Во-вторых, правильный уход может ускорить процесс заживления:
- Легкий массаж вокруг пупка по часовой стрелке
- Специальные упражнения для укрепления мышц живота
- Избегайте тугого пеленания
- Следите за стулом малыша, не допускайте запоров
Помните, что каждый случай индивидуален. То, что помогло соседскому малышу, может не подойти вашему. Всегда консультируйтесь с врачом!
Мифы и реальность: развенчиваем заблуждения
Вокруг ухода за пупком новорожденного ходит множество мифов. Давайте разберем некоторые из них:
- Миф: Пупок нужно туго перевязывать бинтом. Реальность: Это может нарушить кровообращение и замедлить заживление.
- Миф: Чем больше антисептика, тем лучше. Реальность: Избыток антисептика может пересушить кожу и вызвать раздражение.
- Миф: Если пупок выпирает, нужно постоянно его вправлять. Реальность: Это может навредить малышу. Пупочная грыжа обычно проходит сама.
Не верьте всему, что говорят «опытные» мамы и бабушки. Доверяйте фактам и рекомендациям современной медицины.
Профилактика: лучше предупредить, чем лечить
Как говорится, лучшая защита — это нападение. В нашем случае, лучшее лечение — это профилактика. Вот несколько советов, которые помогут вам избежать проблем с пупком новорожденного:
- Соблюдайте чистоту: мойте руки перед каждым контактом с пупочной областью
- Используйте только чистые, проглаженные пеленки и одежду
- Следите за тем, чтобы подгузник не натирал пупок
- Не допускайте попадания мочи и кала на пупочную ранку
- Регулярно показывайте малыша педиатру
Помните, что ваша бдительность и забота — лучшая защита для вашего малыша!
Народные методы: стоит ли доверять?
В нашей стране народная медицина имеет глубокие корни. Но стоит ли применять бабушкины рецепты, когда речь идет о таком нежном органе, как пупок новорожденного? Давайте разберемся.
Некоторые народные методы действительно могут быть полезны:
- Воздушные ванны: дайте пупку «подышать», это ускорит заживление
- Отвар ромашки: обладает противовоспалительным действием
- Масло облепихи: ускоряет регенерацию тканей
Но есть и опасные «рецепты», которых стоит избегать:
- Прикладывание монет или пуговиц к пупку
- Использование неразбавленного спирта
- Применение травяных компрессов без консультации с врачом
Помните, что любые народные методы нужно обсуждать с педиатром. Здоровье вашего малыша слишком ценно, чтобы рисковать!
Психологический аспект: спокойствие, только спокойствие!
Уход за пупком новорожденного — это не только медицинский, но и психологический процесс. Ваше спокойствие и уверенность передаются малышу. Как сохранять хладнокровие, когда пупок у новорожденного наружу?
- Помните, что большинство проблем с пупком решаются сами собой
- Доверяйте своей интуиции, но не забывайте консультироваться с врачом
- Делитесь своими переживаниями с партнером или близкими
- Не сравнивайте своего малыша с другими детьми — каждый ребенок уникален
- Если чувствуете, что не справляетесь, не стесняйтесь обратиться за психологической помощью
Помните, что ваше психологическое состояние напрямую влияет на здоровье и благополучие вашего малыша. Берегите себя!
Влияние питания матери на состояние пупка младенца: мифы и реальность
Когда речь заходит о здоровье новорожденного, многие родители готовы на все, чтобы обеспечить своему малышу наилучший старт в жизни. Особенно это касается ситуаций, когда пупок у новорожденного наружу. Но может ли питание матери действительно повлиять на состояние пупка младенца? Давайте разберемся в этом вопросе, отделив зерна от плевел.
Связь между питанием матери и здоровьем малыша: что говорит наука?
Прежде всего, стоит отметить, что прямой связи между тем, что ест мама, и тем, как выглядит пупок новорожденного, нет. Однако, питание матери может косвенно влиять на общее состояние здоровья малыша, включая процессы заживления и регенерации тканей. Как это работает?
- Белки: необходимы для формирования новых клеток и тканей
- Витамин C: участвует в синтезе коллагена, важного для заживления ран
- Цинк: способствует регенерации тканей и укреплению иммунитета
- Омега-3 жирные кислоты: обладают противовоспалительным действием
Таким образом, сбалансированное питание матери может создать благоприятные условия для быстрого заживления пупочной ранки и укрепления тканей вокруг пупка.
Мифы о питании и пупке новорожденного: разоблачаем заблуждения
В народе бытует множество мифов о том, как питание матери влияет на пупок младенца. Давайте разберем некоторые из них:
- Миф: Употребление острой пищи вызывает воспаление пупка у ребенка. Реальность: Острая пища не проникает напрямую в грудное молоко и не влияет на состояние пупка.
- Миф: Если мама ест много сладкого, у ребенка будет пупочная грыжа. Реальность: Нет научных доказательств связи между употреблением сахара и формированием пупочной грыжи.
- Миф: Употребление молочных продуктов ускоряет заживление пупка. Реальность: Хотя кальций важен для здоровья, нет прямой связи между молочными продуктами и скоростью заживления пупка.
Важно помнить, что эти мифы не имеют под собой научной основы и могут привести к ненужным ограничениям в питании кормящей матери.
Что действительно стоит включить в рацион?
Если вы хотите поддержать здоровье своего малыша и способствовать быстрому заживлению пупка, обратите внимание на следующие продукты:
- Нежирное мясо и рыба: источники белка и цинка
- Яйца: содержат витамины группы B, важные для обмена веществ
- Овощи и фрукты: богаты витамином C и антиоксидантами
- Орехи и семена: источники омега-3 жирных кислот
- Цельнозерновые продукты: обеспечивают организм энергией и клетчаткой
Помните, что разнообразное и сбалансированное питание — ключ к здоровью и вашему, и малыша.
Особые случаи: когда питание действительно имеет значение
Существуют ситуации, когда питание матери может играть более значимую роль в здоровье новорожденного, включая состояние его пупка. Например:
- Сахарный диабет у матери: может повлиять на заживление ран у ребенка
- Дефицит витаминов и минералов: может замедлить процессы регенерации
- Аллергии: некоторые продукты могут вызывать аллергические реакции у младенца
В таких случаях особенно важно консультироваться с врачом и следовать индивидуальным рекомендациям по питанию.
Практические советы: как оптимизировать свой рацион
Если вы хотите поддержать здоровье своего малыша через правильное питание, вот несколько практических советов:
- Планируйте меню заранее, чтобы обеспечить разнообразие в рационе
- Готовьте пищу на пару или запекайте, избегая жарки
- Пейте достаточно воды — не менее 2 литров в день
- Избегайте фастфуда и полуфабрикатов
- Включайте в рацион продукты разных цветов для обеспечения организма различными питательными веществами
Помните, что здоровое питание — это не кратковременная диета, а образ жизни.
Психологический аспект: спокойствие матери — залог здоровья ребенка
Интересно, что психологическое состояние матери может оказывать не меньшее влияние на здоровье ребенка, чем ее питание. Стресс и тревога могут негативно сказаться на качестве грудного молока и общем состоянии малыша. Поэтому важно:
- Не зацикливаться на строгих диетах и ограничениях
- Наслаждаться процессом кормления и общения с ребенком
- Доверять своему организму и интуиции
- Не сравнивать себя с другими мамами
- Обращаться за поддержкой к близким и специалистам при необходимости
Помните, что ваше спокойствие и уверенность передаются малышу, способствуя его здоровью и благополучию.
Исследования и статистика: что говорят ученые?
Хотя прямых исследований о влиянии питания матери на состояние пупка новорожденного не проводилось, существует ряд научных работ, косвенно подтверждающих важность сбалансированного питания для здоровья ребенка:
- Исследование 2018 года показало, что дети матерей, придерживавшихся средиземноморской диеты во время беременности и кормления, имели лучшие показатели иммунитета.
- Согласно данным ВОЗ, адекватное поступление витамина A с молоком матери снижает риск инфекционных заболеваний у младенцев на 15-20%.
- Мета-анализ 2020 года выявил связь между употреблением омега-3 жирных кислот кормящими матерями и снижением риска аллергических реакций у детей.
Эти данные подчеркивают важность здорового питания матери для общего благополучия ребенка, включая процессы заживления и регенерации тканей.
Альтернативные точки зрения: что говорят сторонники натуропатии?
Несмотря на отсутствие научных доказательств прямого влияния питания матери на состояние пупка новорожденного, некоторые сторонники натуропатии предлагают свой взгляд на проблему:
- Употребление продуктов с высоким содержанием хлорофилла (например, зеленых листовых овощей) может способствовать очищению крови и, как следствие, улучшению процессов заживления.
- Исключение из рациона продуктов, вызывающих воспаление (например, рафинированного сахара и трансжиров), может косвенно влиять на состояние тканей ребенка.
- Употребление ферментированных продуктов (йогурт, кефир, квашеная капуста) может улучшить микрофлору кишечника матери и, через грудное молоко, поддержать иммунитет ребенка.
Хотя эти идеи не имеют строгих научных доказательств, они не противоречат принципам здорового питания и могут быть включены в рацион по желанию матери.
В заключение стоит отметить, что хотя питание матери играет важную роль в здоровье новорожденного, оно не является единственным фактором, влияющим на состояние пупка. Правильный уход, гигиена и своевременное обращение к врачу при необходимости — вот ключевые моменты, о которых стоит помнить, когда пупок у новорожденного наружу. Питание — это лишь один из инструментов поддержания общего здоровья, который следует использовать в комплексе с другими мерами заботы о малыше.
Психологический аспект: как справиться с тревогой родителей о здоровье малыша
Родительство — это настоящие американские горки эмоций, особенно когда речь идет о здоровье новорожденного. Знаете, как бывает: только что вы радовались первой улыбке крохи, а через минуту уже паникуете из-за странного бугорка на его животике. «Пупок у новорожденного наружу» — фраза, способная вызвать мурашки у любого свежеиспеченного родителя. Но давайте-ка разберемся, что это за зверь такой и стоит ли действительно бить тревогу?
Итак, представьте: вы меняете подгузник своему сокровищу и вдруг замечаете, что его пупок выглядит как-то… необычно. Он словно выпирает наружу, будто маленький холмик на гладкой равнине животика. Сердце начинает колотиться как безумное, в голове проносится миллион мыслей. «Что это? Опасно ли это? Нужно срочно везти малыша к врачу!» Знакомо, не правда ли?
Но прежде чем впадать в панику, давайте-ка сделаем глубокий вдох и разберемся в ситуации. Выпирающий пупок у новорожденного — явление не такое уж редкое и, в большинстве случаев, абсолютно безобидное. Но чтобы понять, почему это происходит, нам нужно совершить небольшое путешествие в прошлое — в те времена, когда ваш малыш еще плавал в уютном «бассейне» маминого животика.
Откуда берется выпирающий пупок?
В утробе матери пуповина — это жизненно важная связь между малышом и плацентой. Через нее кроха получает все необходимое для роста и развития. После рождения эта связь обрывается, пуповину перерезают, оставляя небольшой остаток, который со временем отпадает, образуя пупок. Но иногда этот процесс идет не совсем гладко.
Представьте, что пупок — это как дверь в животик малыша. Обычно эта дверь плотно закрыта. Но иногда она остается слегка приоткрытой, позволяя небольшой части того, что находится за ней, выглядывать наружу. Это и есть пупочная грыжа — основная причина выпирающего пупка у новорожденных.
Звучит страшно? На самом деле, нет. Пупочная грыжа — это не болезнь, а скорее особенность развития. Она встречается примерно у 20% новорожденных. И знаете что? В большинстве случаев она проходит сама по себе, без какого-либо вмешательства. Природа мудра, не так ли?
Когда стоит беспокоиться?
Но, конечно, как у любого правила, здесь есть свои исключения. Иногда выпирающий пупок может сигнализировать о проблеме, требующей внимания врача. Как же отличить норму от патологии?
- Размер имеет значение. Если выпуклость больше 1,5 см в диаметре, это повод показать малыша педиатру.
- Цвет также важен. Нормальный пупок должен быть телесного цвета. Если он покраснел, посинел или появились выделения — это сигнал тревоги.
- Обратите внимание на поведение малыша. Если кроха плачет или кричит при прикосновении к пупку, возможно, он испытывает боль.
- Если выпуклость не уменьшается, когда ребенок лежит или расслаблен, это тоже повод для консультации с врачом.
Помните, что ваша интуиция — мощный инструмент. Если что-то кажется вам неправильным, не стесняйтесь обратиться к специалисту. Лучше перестраховаться, чем упустить что-то важное, верно?
Как помочь малышу?
Итак, вы заметили, что пупок у новорожденного выпирает наружу. Что делать? Первое и самое главное — не паниковать. Помните, что в большинстве случаев это абсолютно нормальное явление, которое пройдет само собой.
Но есть несколько вещей, которые вы можете сделать, чтобы помочь процессу:
- Держите пупок чистым и сухим. Это поможет предотвратить инфекции.
- Избегайте тугого пеленания. Дайте животику малыша свободно дышать.
- Не используйте бандажи или пластыри. Они могут навредить нежной коже малыша.
- Мягкий массаж животика может помочь укрепить мышцы и ускорить заживление.
А как насчет народных средств? Знаете, бабушкины советы иногда творят чудеса. Но в случае с пупком новорожденного лучше воздержаться от экспериментов. Никаких монеток, примотанных к животу, никаких компрессов и мазей без назначения врача. Здоровье малыша — это не та область, где стоит рисковать.
Психологический аспект: как не сойти с ума от беспокойства?
Ох уж эти родительские тревоги! Они способны превратить самого уравновешенного человека в комок нервов. Как же справиться с этим цунами эмоций?
Во-первых, помните: ваши чувства нормальны. Беспокойство о здоровье ребенка — это не признак слабости, а проявление любви и заботы. Не корите себя за то, что волнуетесь.
Во-вторых, информация — ваш лучший друг. Чем больше вы знаете о развитии новорожденных, тем спокойнее будете реагировать на различные изменения. Читайте, спрашивайте, консультируйтесь с врачами.
В-третьих, не забывайте о себе. Да-да, именно о себе! Помните анекдот про инструкцию в самолете? Сначала наденьте кислородную маску на себя, а потом помогайте ребенку. Так и в жизни: чтобы заботиться о малыше, вы должны быть в порядке сами. Высыпайтесь (насколько это возможно с новорожденным), правильно питайтесь, находите время на отдых.
И наконец, не стесняйтесь просить о помощи. Привлекайте партнера, родственников, друзей. Разделите заботу о малыше. Помните, что вы не одни в этом увлекательном, но порой пугающем путешествии под названием «родительство».
Выпирающий пупок у новорожденного может показаться серьезной проблемой. Но на самом деле это лишь один из многих этапов развития вашего малыша. Как первая улыбка, первый зуб или первый шаг. И пройдет время, вы оглянетесь назад и подумаете: «А ведь я справился! Мы прошли через это вместе». И эта мысль наполнит вас гордостью и уверенностью в своих силах. Ведь быть родителем — это не только ответственность, но и невероятное приключение, полное открытий, радостей и, да, иногда тревог. Но поверьте, оно того стоит!
