Содержание
Уход за пупком новорожденного — mama.ru
Подписаться на эту тему
#как_правильно
На протяжении всей беременности ребенок связан с мамой тонким «канатиком» – пуповиной. Через нее малыш получает кислород и питательные вещества. После рождения крохи остаток пуповины постепенно засыхает, и через пару недель отпадает. На его месте образуется открытая ранка, которая через 10-14 дней затягивается, а окончательно заживает к концу первого месяца жизни малыша.
Для того чтобы пупочная ранка затянулась быстро и без осложнений, необходимо придерживаться несложных правил
- Заживление пупка не должно стать причиной отказа от купания малыша Водные процедуры необходимо проводить с первых дней жизни крохи. Они не рекомендуются.только в тот день, когда отпадает пупочный остаток. Купание
можно возобновить на следующий день.
Применение раствора марганцовки в уходе за ребенком не рекомендуется, так как его использование может привести к повышенной сухости и ожогам нежной кожи малыша.
- Устраивайте малышу воздушные ванны. Дети по-разному реагируют на изменение температуры окружающей среды, поэтому время процедуры индивидуально.
В первый раз можно оставить кроху раздетым на 2-3 минуты. По истечении этого времени необходимо проверить, насколько остыли ручки, ножки, нос, затем одеть малыша.
Чтобы избежать появления опрелостей в области пупка, воздушные ванны рекомендуется повторять 3-4 раза в день.
В дальнейшем продолжительность воздушной ванны может быть постепенно увеличена до 15-20 минут. - Если после отпадания пупочного остатка образовалась корочка, следует приложить к ранке бинт, смоченный трехпроцентным раствором перекиси водорода, затем аккуратно промокнуть сухим ватным тампоном и обработать зеленкой. Эту процедуру необходимо проводить каждый раз после смены подгузника и вечернего купания.
Помните, если корочки нет, то пупочная ранка не требует специальной обработки. После водных процедур следует лишь просушить ее ватным
тампоном.
- Чтобы подгузник не натирал малышу в области пупка, зафиксируйте застежку под ним. Удобны модели с многоразовыми липучками, так как они позволяют закреплять их несколько раз, регулируя прилегание.
- Выбирая одежду для крохи, отдавайте предпочтение натуральным материалам. Они не вызывают раздражения кожи и позволяют ей «дышать». Любые синтетические ткани создают на теле ребенка парниковый эффект, что может привести к образованию опрелостей. При выборе штанишек, помните, что они должны быть без тугих резинок, поскольку это увеличивает давление на пупочную ранку.
- Если Вы заметили, что в области пупка малыша появились покраснение, отечность или выделения, обязательно проконсультируйтесь с педиатром.
Анна Леонидовна Караваева, врач-педиатр, член экспертного совета Johnson’s Baby
Поделиться
Твитнуть
Класс
Поделиться
Мы в соцсетях
Новорожденный
Выбор редакции
Детское воровство: причины и решения
Три профессии, которые сделают вас экспертом благодаря вашему ребенку
Если ребенок не играет один
Между сном и укачиваниями: как молодой маме успевать заботиться о коже лица
Скакалка – эффективное средство для похудения
Как вводить прикорм, чтобы ребенок правильно развивался и рос — инструкция для мам
Как защитить кожу от солнца — советы дерматолога
Сон новорожденного: что нужно знать маме?
Неонатологическое отделение
Неонатологическое отделение рассчитано на 95 коек совместного пребывания матери и ребенка.
Заведующий отделением:
Луговая Светлана Валентиновна
Врач — неонатолог высшей квалификационной категории, врач-педиатр.
Основные задачи отделения – формирование здоровой микробиоты у ребенка, успешное грудное вскармливание, ранняя выписка.
Работа строится на принципах доброжелательного отношения к матери и ребенку. Мать обучают правильному прикладыванию к груди, основным правилам ухода за новорожденным ребенком ,консультируют по всем возникающим вопросам.
В отделении осуществляется круглосуточное наблюдение за детьми, уход, оказание необходимой помощи, вакцинация. Ежедневно врач-неонатолог осматривает каждого ребенка. Все медицинские манипуляции проводятся только в присутствии матери.
Высокий профессионализм врачей и среднего медицинского персонала позволяет осуществить все необходимое для оптимизации процессов постнатальной адаптации младенцев к внеутробной жизни, обуславливающей качество дальнейшей жизни наших пациентов.
Наши специалисты ответят на все волнующие вас вопросы, дадут необходимые рекомендации по уходу за ребенком дома, чтобы к радостному дню выписки вы чувствовали себя опытной мамой.
Уход за пуповинным остатком
С 1998 года ВОЗ рекомендует «сухой» способ ведения пуповинного остатка, то есть без использования антисептиков. При правильном уходе пуповинный остаток мумифицируется и отпадает, а пупочная ранка заживает в течение первых двух недель.
Применение антисептиков не уменьшает частоту инфицирования, но способствует задержке спонтанного отпадения пуповинного остатка. Достаточно содержать его сухим и чистым, не подвергать излишнему трению. При пользовании подгузником, подворачивать его ниже скобки. В случае загрязнения промыть водой и осушить тщательно мягкой тканью . Во время купания пуповинный остаток промывается водой, может быть использовано мягкое очищающее средство 1-2 раза в неделю.
Роддом при ГКБ №29 — мы ответим на Ваши вопросы!
Роды:
- Как улучшить условия?
- Как родить спокойно?
- Будет мой врач?
Беременность:
- Как избежать очередей?
- Как наблюдаться индивидуально?
- Все будет в порядке?
Узнайте ответ по телефону прямо сейчас!
Позвоните нам:
Запись на прием в роддом
+7 (495) 360-01-70
Платные услуги роддома
+7 (495) 360-40-93
Контракт на роды
+7 (966) 039-07-70
+7 (985) 032-50-89
Консультация по платным услугам роддома
+7 (495) 360-40-93+7 (966) 039-07-70+7 (985) 032-50-89
запись с 9. 00 до 17.00
00 до 17.00
Отделения роддома 29
Центр для женщин с эндокринной патологией
Отделение патологии новорожденных и недоношенных детей
Неонатологическое отделение
Аномалии Урахала | Отделение урологии UCSF
Что такое мочевой пузырь?
Урахус представляет собой остаток канала между мочевым пузырем и пупком (пупком), по которому моча первоначально стекает в плод в течение 1 -го -го триместра беременности. Канал урахуса обычно закрывается и облитерируется примерно на 129007-й -й неделе беременности, и все, что остается, — это небольшой фиброзный тяж между мочевым пузырем и пупком, называемый срединной пупочной связкой.
Каковы заболевания урахуса и симптомы?
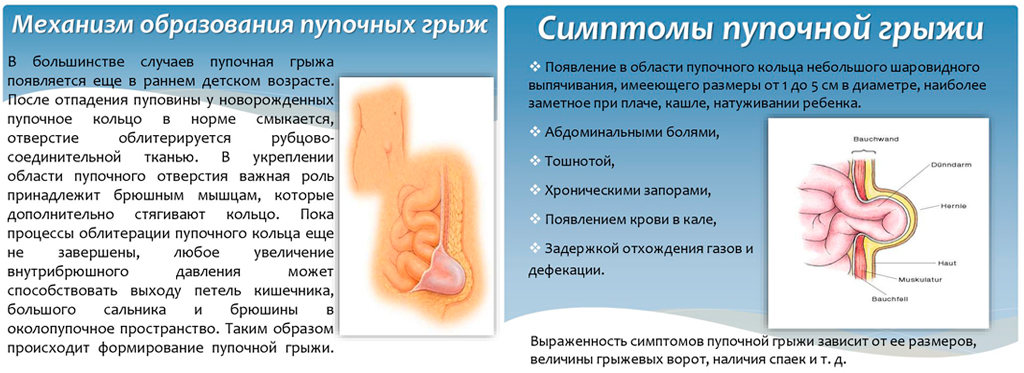
Заболевания урахуса возникают при аномалиях с пломбированием канала во время внутриутробного развития. Наблюдается как минимум 4 типа аномалий мочевого пузыря (рис. 1).
Рисунок 1: Типы аномалий Ураха
Это происходит, когда участок ураха не запечатывал, но не существует связи между Bladder и Umbilicus. Часто это протекает бессимптомно и выявляется только при проведении УЗИ по другим причинам. Иногда урахальные кисты могут инфицироваться и вызывать боль в животе или могут начать выделять мутную или кровянистую жидкость из пупка. Средний возраст, когда урахальные кисты проявляются инфекцией, составляет 2-4 года.
Часто это протекает бессимптомно и выявляется только при проведении УЗИ по другим причинам. Иногда урахальные кисты могут инфицироваться и вызывать боль в животе или могут начать выделять мутную или кровянистую жидкость из пупка. Средний возраст, когда урахальные кисты проявляются инфекцией, составляет 2-4 года.
Патентный мочевой пузырь
Это происходит, когда мочеиспускательный канал не закрыт и есть соединение между мочевым пузырем и пупком. Открытый мочевой пузырь может вызвать различное количество прозрачной мочи, вытекающей из пупка.
Урахальный синус
Это происходит, когда мочевой пузырь не закрывается близко к пупку, и ведет к слепому выходу из пупка в мочевой пузырь, который называется синусом. Они могут протекать бессимптомно или проявляться инфекцией с болью в животе и выделением жидкости.
Дивертикул
Это происходит, когда мочеиспускательный канал не спаивается близко к мочевому пузырю и приводит к слепому выходу из мочевого пузыря в мочевой пузырь, который называется дивертикулом. Они также могут протекать бессимптомно или сопровождаться инфекцией мочевыводящих путей.
Они также могут протекать бессимптомно или сопровождаться инфекцией мочевыводящих путей.
Как диагностируются заболевания мочевого пузыря?
Урахальные заболевания обычно диагностируются при наличии таких симптомов, как выделения из пупка, покраснение вокруг пупка, боль в животе или инфекция мочевыводящих путей. Ультразвук часто может обнаружить аномалии мочевого пузыря, но иногда необходимы другие тесты. Синограмма или синография — это тест, при котором контраст вводят в пупок, чтобы увидеть, есть ли открытый урахус или урахальный синус. Другой тест, называемый VCUG (см. цистоуретрограмму мочеиспускания), также иногда проводится при наличии инфекции мочевыводящих путей или для обеспечения правильного опорожнения мочевого пузыря. В редких случаях для диагностики необходимы такие тесты, как компьютерная томография или МРТ.
Как лечат заболевания мочевого пузыря?
Если заболевание мочевого пузыря проявляется инфекцией, сначала лечат инфекцию.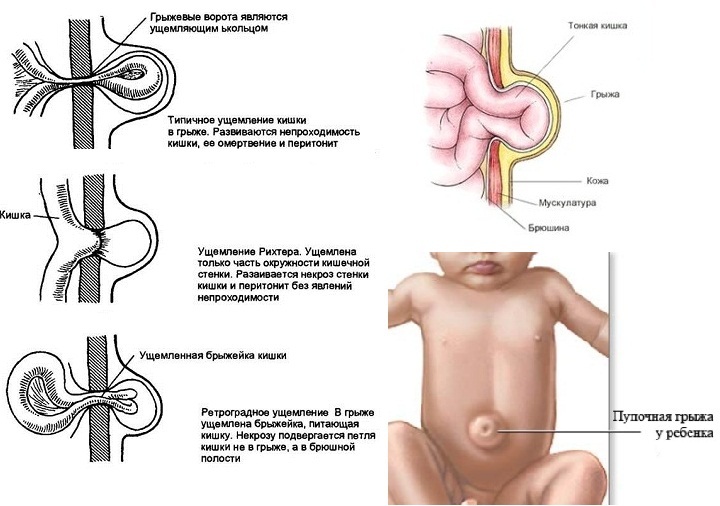 Это требует антибиотиков, возможного госпитализации для внутривенного введения антибиотиков и периодического хирургического дренирования любой инфицированной кисты или плохо дренируемой полости. Как только инфекция находится под контролем, обычно выполняется иссечение урахуса. Обычно это можно сделать лапароскопически или с помощью небольшого разреза в нижней части живота. Пациенты обычно остаются в стационаре 1-2 дня после операции. Урахус может быть иссечен, поскольку при нормальном развитии он обычно стирается. Пупок не удаляют.
Это требует антибиотиков, возможного госпитализации для внутривенного введения антибиотиков и периодического хирургического дренирования любой инфицированной кисты или плохо дренируемой полости. Как только инфекция находится под контролем, обычно выполняется иссечение урахуса. Обычно это можно сделать лапароскопически или с помощью небольшого разреза в нижней части живота. Пациенты обычно остаются в стационаре 1-2 дня после операции. Урахус может быть иссечен, поскольку при нормальном развитии он обычно стирается. Пупок не удаляют.
Для чего лечат заболевания мочевого пузыря?
Основными причинами лечения аномалий мочевого пузыря являются такие симптомы, как выделения, раздражение или инфекция.
Что происходит после лечения?
После контроля любой инфекции и хирургического удаления аномалии урахуса можно ожидать, что у вашего ребенка больше не будет проблем с урахусом. Существует небольшой риск локализованной инфекции (< 10%) после удаления урахуса, но обычно это лечится только антибиотиками.
Посетите веб-сайт Urology Care Foundation для получения дополнительной информации:
Аномалии мочевого пузыря
Восстановление мочевого пузыря: Медицинская энциклопедия MedlinePlus
Восстановление мочевого пузыря — это операция по устранению дефекта мочевого пузыря. При открытом (или незаращенном) мочеиспускательном канале имеется отверстие между мочевым пузырем и пупком (пупком). Урахус представляет собой трубку между мочевым пузырем и пупком, которая присутствует до рождения. В большинстве случаев он закрывается по всей своей длине еще до рождения ребенка. Открытый мочевой пузырь встречается в основном у младенцев.
Детям, которым предстоит эта операция, будет проведена общая анестезия (во сне и без боли).
Хирург сделает разрез в нижней части живота ребенка. Далее хирург найдет урехальную трубку и удалит ее. Отверстие мочевого пузыря будет восстановлено, а разрез закрыт.
Операция также может быть выполнена с помощью лапароскопа.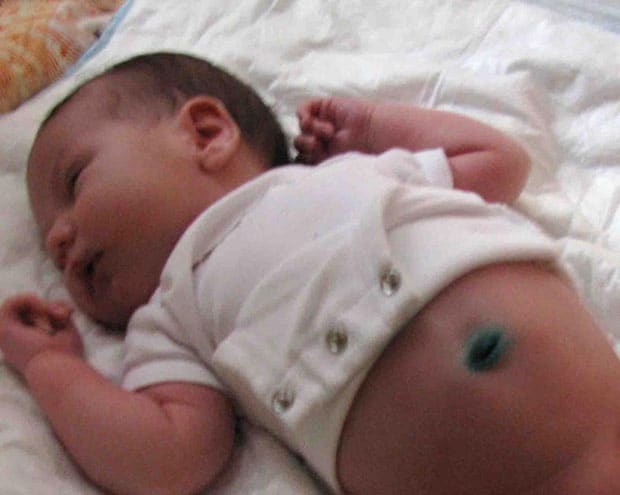 Это инструмент с крошечной камерой и светом на конце.
Это инструмент с крошечной камерой и светом на конце.
- Хирург сделает 3 небольших разреза в животе ребенка. Хирург вводит лапароскоп через один из этих разрезов и другие инструменты через другие разрезы.
- Хирург использует инструменты для удаления урехальной трубки и закрытия мочевого пузыря и области, где трубка соединяется с пупком (пупок).
Эту операцию можно проводить детям в возрасте от 6 месяцев.
Операция рекомендуется при незаращении мочевого пузыря после рождения. Проблемы, которые могут возникнуть, если незаращенная урахальная труба не восстановлена, включают:
- Более высокий риск инфекций мочевыводящих путей
- Более высокий риск развития рака урахальной трубы в более позднем возрасте
- Continued leakage of urine from the urachus
Risks for any anesthesia are:
- Reactions to medicines
- Breathing problems
Risks for any surgery are:
- Bleeding
- Infection
- Blood clots in the ноги, которые могут попасть в легкие
Дополнительные риски для этой операции:
- Инфекция мочевого пузыря.
- Свищ мочевого пузыря (соединение между мочевым пузырем и кожей) — в этом случае в мочевой пузырь вводится катетер (тонкая трубка) для оттока мочи. Его оставляют на месте до тех пор, пока мочевой пузырь не заживет, или может потребоваться дополнительная операция.
Хирург может попросить вашего ребенка предоставить:
- Полную историю болезни и медицинский осмотр.
- УЗИ почек.
- Синограмма мочевого пузыря. В ходе этой процедуры в отверстие мочевого пузыря вводят рентгеноконтрастный краситель, называемый контрастом, и делают рентгеновские снимки.
- УЗИ мочевого пузыря.
- VCUG (цистоуретрограмма мочеиспускания), специальный рентген для проверки работы мочевого пузыря.
- КТ или МРТ.
Всегда сообщайте лечащему врачу вашего ребенка:
- Какие лекарства принимает ваш ребенок. Включите лекарства, травы, витамины или любые другие добавки, которые вы купили без рецепта.
- О возможных аллергиях вашего ребенка на лекарства, латекс, пластырь или средства для чистки кожи.

За несколько дней до операции:
- Примерно за 10 дней до операции вас могут попросить прекратить давать ребенку аспирин, ибупрофен (Адвил, Мотрин), напроксен (Алив, Напросин), варфарин (Кумадин), и любые другие препараты, препятствующие свертыванию крови.
- Спросите, какие лекарства ваш ребенок должен принимать в день операции.
В день операции:
- Ваш ребенок, вероятно, не сможет ничего пить или есть в течение 4–8 часов до операции.
- Дайте ребенку любые лекарства, которые, как вам сказали, он должен принимать, запивая небольшим глотком воды.
- Врач вашего ребенка сообщит вам, когда прибыть в больницу.
- Медицинский работник перед операцией должен убедиться, что у вашего ребенка нет признаков болезни. Если ваш ребенок болен, операция может быть отложена.
Большинство детей остаются в больнице всего несколько дней после этой операции. Большинство быстро выздоравливают. Дети могут есть свою обычную пищу, как только они снова начнут есть.
Перед выпиской из больницы вы узнаете, как ухаживать за раной или ранами. Если для закрытия раны использовались Steri-Strips, их следует оставить на месте до тех пор, пока они не отпадут сами по себе примерно через неделю.
Вы можете получить рецепт на антибиотики для предотвращения инфекций и безопасное лекарство от боли.
Исход чаще всего отличный.
Патентный ремонт урахальной трубки
- Хирургическая обработка ран — открытая
- Патент Урахус
- Патентный ремонт урахуса — серия
Кац А., Ричардсон В. Хирургия. В: Zitelli BJ, McIntire SC, Nowalk AJ, ред. Атлас детской физической диагностики Зителли и Дэвиса . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 18.
Мартин А.Д., Рот CC. Аномалии мочевого пузыря у детей. В: Партин А.В., Домоховски Р.Р., Кавусси Л.Р., Петерс К.А., ред. Кэмпбелл-Уолш-Вейн Урология . 12-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 30.

