Содержание
Головное предлежание плода. Что такое Головное предлежание плода?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Головное предлежание плода – продольное положение плода с обращенной ко входу в малый таз головкой. В зависимости от предлежащей части головки плода различают затылочное, переднеголовное, лобное и лицевое расположение. Определение предлежания плода в акушерстве имеет значение для прогнозирования родов. Предлежание плода выясняется в ходе обследования с помощью специальных акушерских приемов и УЗИ. Головное предлежание является наиболее распространенным и желательным для самостоятельных родов. Однако в некоторых случаях (при лобном предлежании, заднем виде лицевого предлежания и др. ) может быть показано хирургическое родоразрешение или наложение акушерских щипцов.
) может быть показано хирургическое родоразрешение или наложение акушерских щипцов.
- Варианты головного предлежания плода
- Диагностика головного предлежания
- Тактика родов при головном предлежании
- Профилактика осложнений в родах
- Цены на лечение
Общие сведения
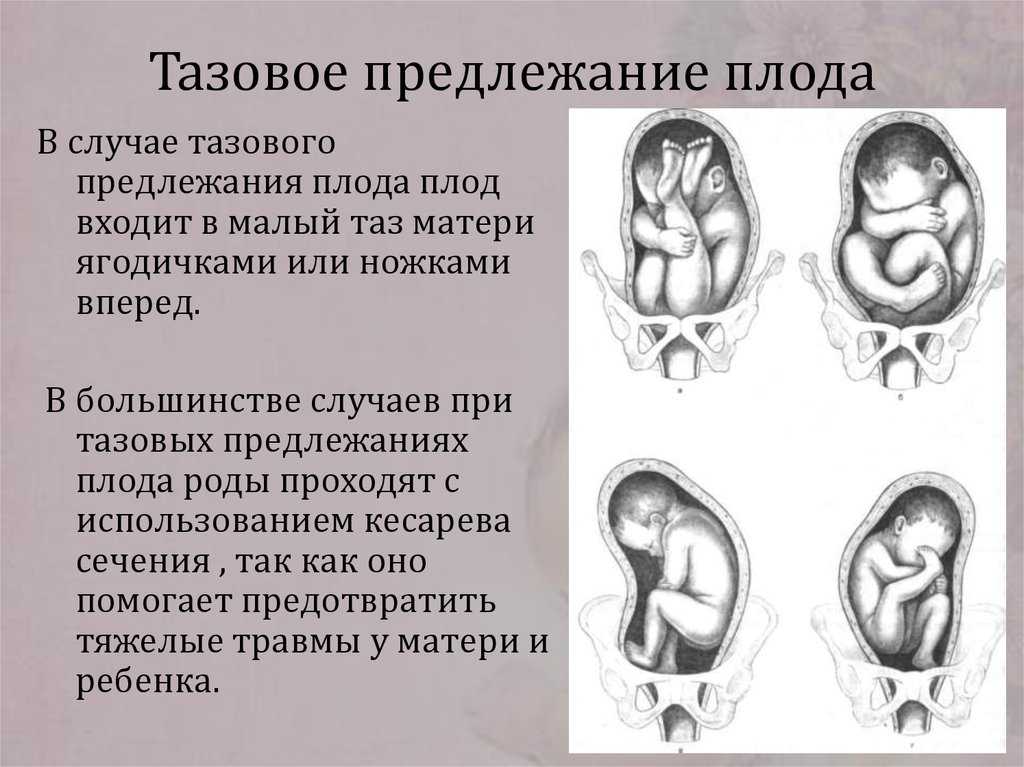
Головное предлежание плода характеризуется обращенностью головки ребенка к внутреннему зеву шейки матки. При головном предлежании плода самая крупная часть тела ребенка – головка, первой продвигается по родовым путям, позволяя быстро и без особых затруднений вслед за ней родиться плечикам, туловищу и ножкам. До 28-30 недель беременности предлежащая часть плода может меняться, однако ближе к сроку родов (к 32-35 нед.) у большей части женщин плод принимает головное предлежание. В акушерстве различают головное, тазовое и поперечное предлежание плода. Среди них головное предлежание встречается чаще всего (в 90% случаев), и абсолютное большинство естественных родов протекает именно при таком расположении плода.
Головное предлежание плода
Варианты головного предлежания плода
При головном предлежании плода возможно несколько вариантов расположения головки: затылочное, переднеголовное, лобное и лицевое. Среди них наиболее оптимальным акушерство и гинекология считает сгибательное затылочное предлежание. Ведущей точкой продвижения по родовому каналу служит малый родничок.
При затылочном варианте головного предлежания плода во время прохождении по родовым путям шейка ребенка оказывается согнутой таким образом, что при рождении первым появляется обращенный вперед затылок. Таким образом протекает 90-95% всех родов. Однако при головном предлежании плода встречаются варианты разгибательного вставления головки, различающиеся между собой.
- I степень разгибания головки – переднеголовное (переднетеменное) предлежание. В случае переднеголовного предлежания плода проводной точкой в период изгнания становится большой родничок.

- II степень разгибания головки — лобное предлежание. Лобное головное предлежание также характеризуется вхождением в малый таз головки плода своим максимальным размером. Проводной точкой через родовой канал служит лоб, опущенный ниже других частей головки. При этом варианте естественные роды невозможны, в связи с чем показано оперативное родоразрешение.
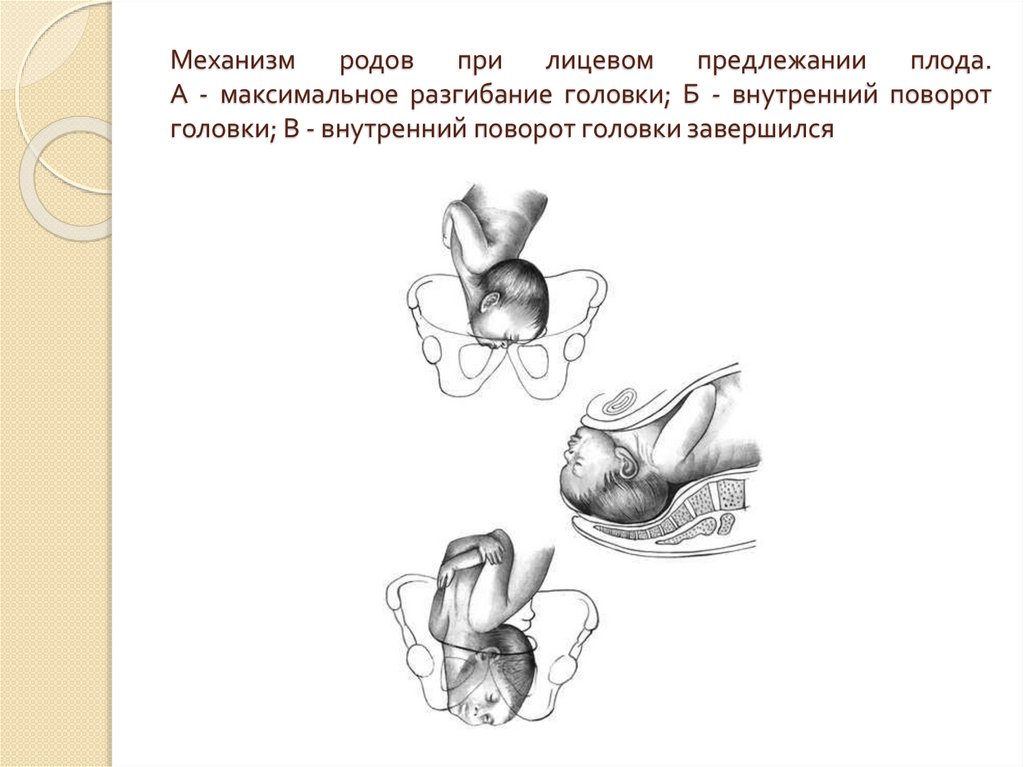
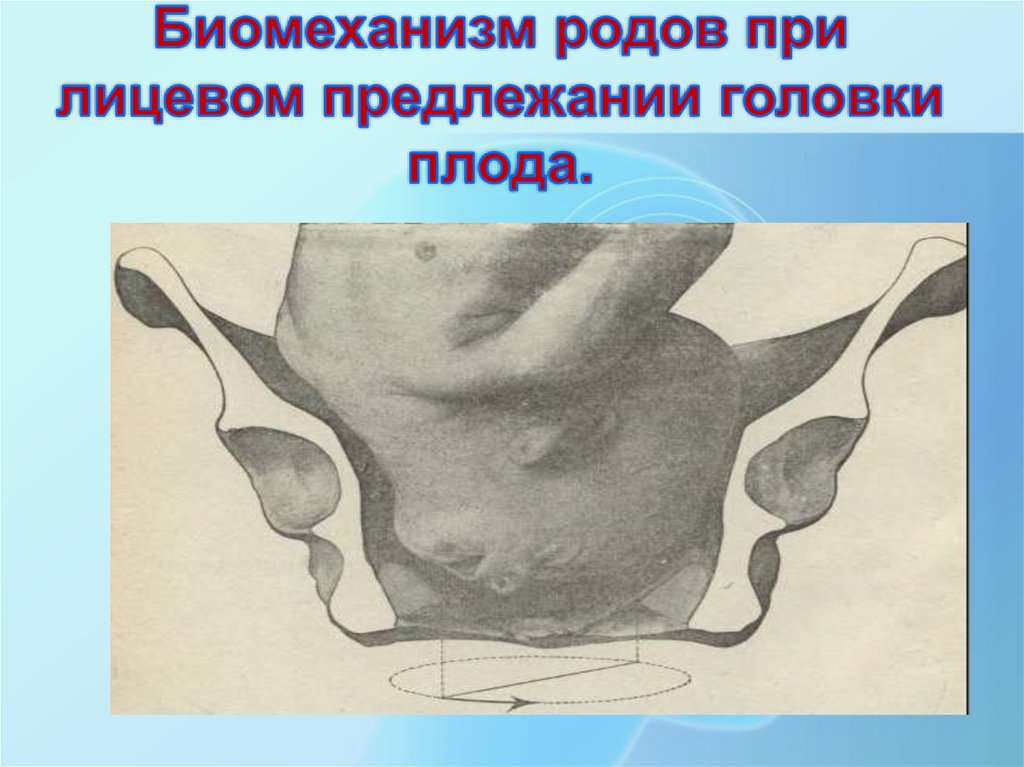
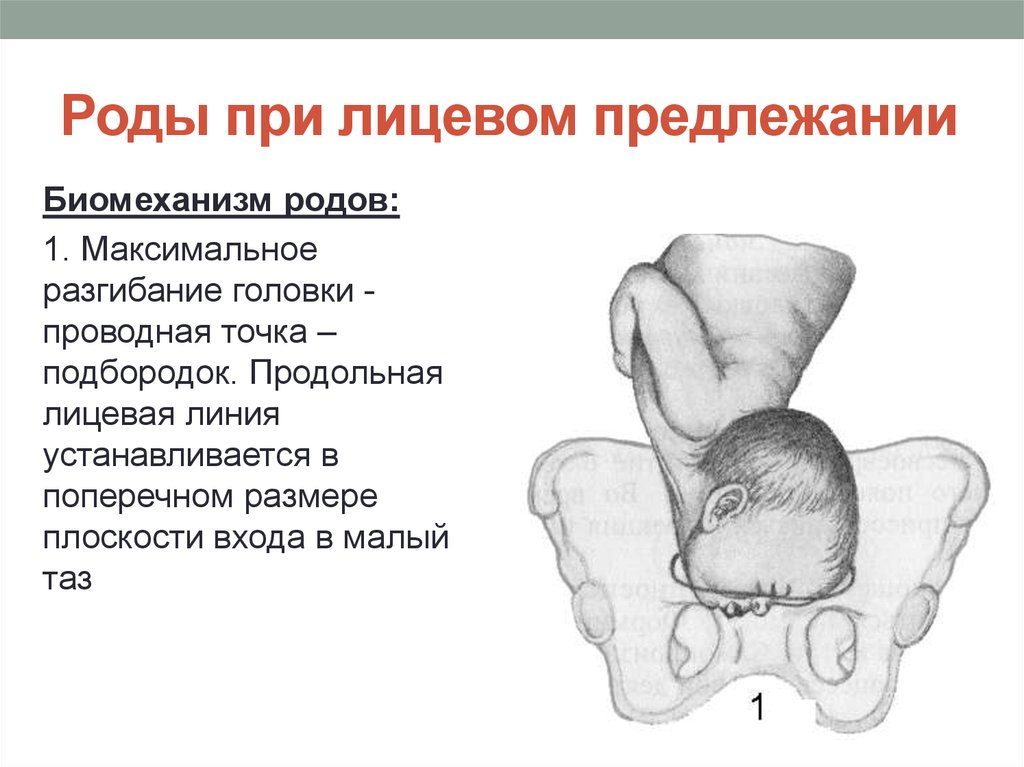
- III степень разгибания головки — лицевое предлежание. Крайней степенью разгибания головки служит лицевой вариант головного предлежания плода. При таком варианте ведущей точкой является подбородок; головка выходит из родового канала назад затылком. В этом случае возможность самостоятельных родов не исключается при условии достаточного размера таза женщины или небольшого плода.
 Тем не менее, лицевое предлежание в большинстве случаев рассматривается как показание к кесареву сечению.
Тем не менее, лицевое предлежание в большинстве случаев рассматривается как показание к кесареву сечению.
Разгибательные варианты головного предлежания плода составляют около 1 % от всех случаев продольных положений. Причинами различных нестандартных положений и предлежаний плода могут служить наличие у беременной узкого таза; аномалий строения матки, миомы матки, которые ограничивают доступное для ребенка пространство; предлежания плаценты, многоводия; дряблой брюшной стенки; наследственности и др. факторов.
Диагностика головного предлежания
Предлежание плода определяется акушером-гинекологом, начиная с 28 недели беременности с помощью приемов наружного акушерского исследования. Для этого врач располагает раскрытую ладонь правой руки над симфизом и охватывает предлежащую часть плода. При головном предлежании плода над входом в малый таз определяется головка, которая пальпируется как плотная округлая часть. Для головного предлежания плода характерно баллотирование (подвижность) головки в околоплодных водах.
Данные наружного обследования уточняются при влагалищном гинекологическом исследовании. Сердцебиение при головном предлежании плода выслушивается под пупком женщины. При помощи акушерского УЗИ уточняется положение, членорасположение, предлежание, позиция плода и ее вид.
Тактика родов при головном предлежании
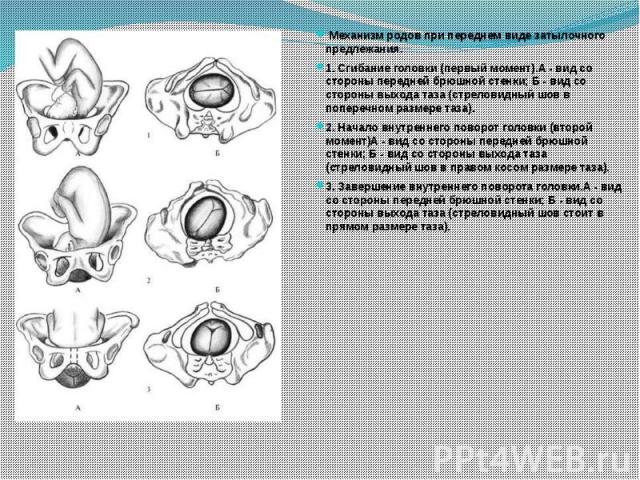
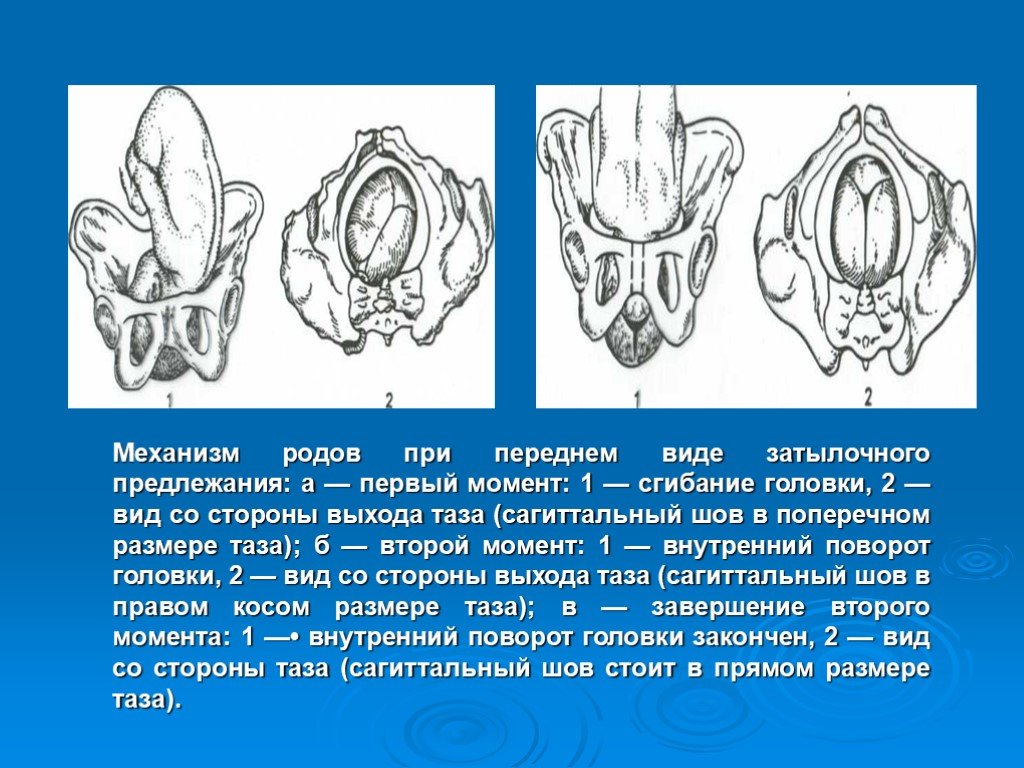
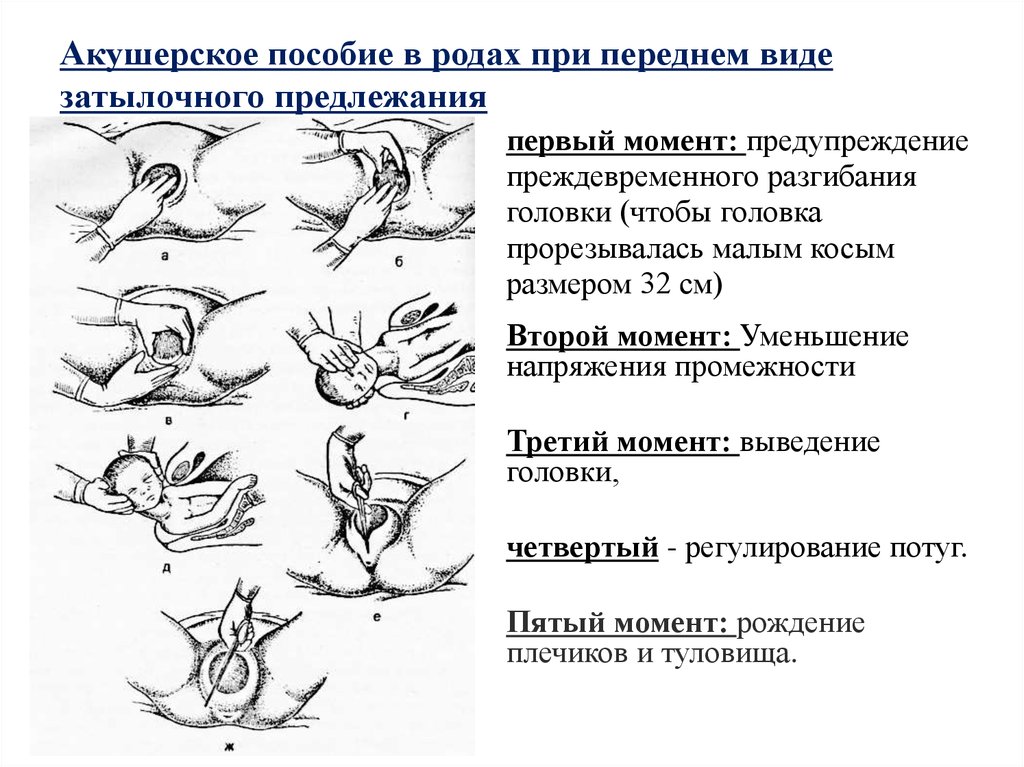
Правильными и прогностически благоприятными в акушерстве считаются роды, протекающие при переднем виде затылочного головного предлежания плода (затылок обращен кпереди), что способствует созданию оптимальных взаимоотношений между размерами и формой головки, а также таза роженицы.
В этом случае при входе в малый таз головка плода сгибается, подбородок оказывается приближенным к грудной клетке. При продвижении через родовый канал малый родничок является ведущей проводной точкой. Сгибание головки несколько уменьшает предлежащую части плода, поэтому через малый таз головка проходит своим меньшим размером. Одновременно с продвижением вперед головка совершает внутренний поворот, в результате которого затылок оказывается обращенным к лонному сочленению (кпереди), а личико – к крестцу (кзади). При прорезывании головки совершается ее разгибание, затем происходит внутренний разворот плечиков и наружный разворот головки таким образом, что личико ребенка оказывается повернутым к бедру матери. Вслед за рождением плечевого пояса без труда появляются туловище и ножки ребенка.
Одновременно с продвижением вперед головка совершает внутренний поворот, в результате которого затылок оказывается обращенным к лонному сочленению (кпереди), а личико – к крестцу (кзади). При прорезывании головки совершается ее разгибание, затем происходит внутренний разворот плечиков и наружный разворот головки таким образом, что личико ребенка оказывается повернутым к бедру матери. Вслед за рождением плечевого пояса без труда появляются туловище и ножки ребенка.
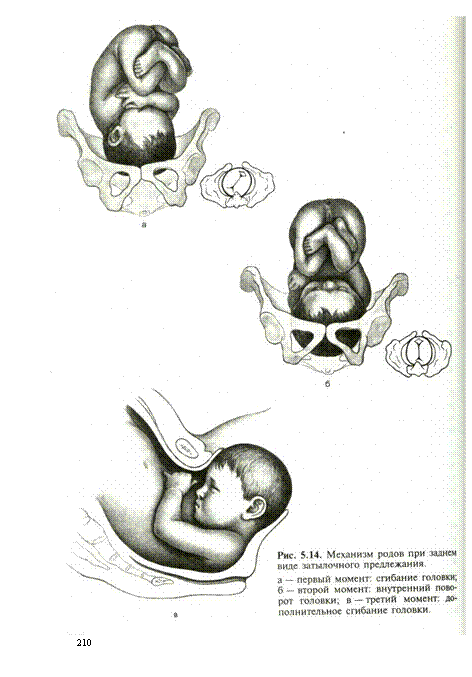
В случае течения родов в заднем виде головного затылочного предлежания плода затылок разворачивается к крестцовой впадине, т. е. кзади. Поступательное продвижение головки при задне-затылочном головном предлежании плода затягивается, в связи с чем существует вероятность развития вторичной слабости родовой деятельности или асфиксии плода. Такие роды ведутся выжидательно; в случае слабой родовой деятельности производится стимуляция, при развитии асфиксии накладываются акушерские щипцы.
Механизм родов при переднем головном предлежании плода в основных моментах совпадает с предыдущим вариантом.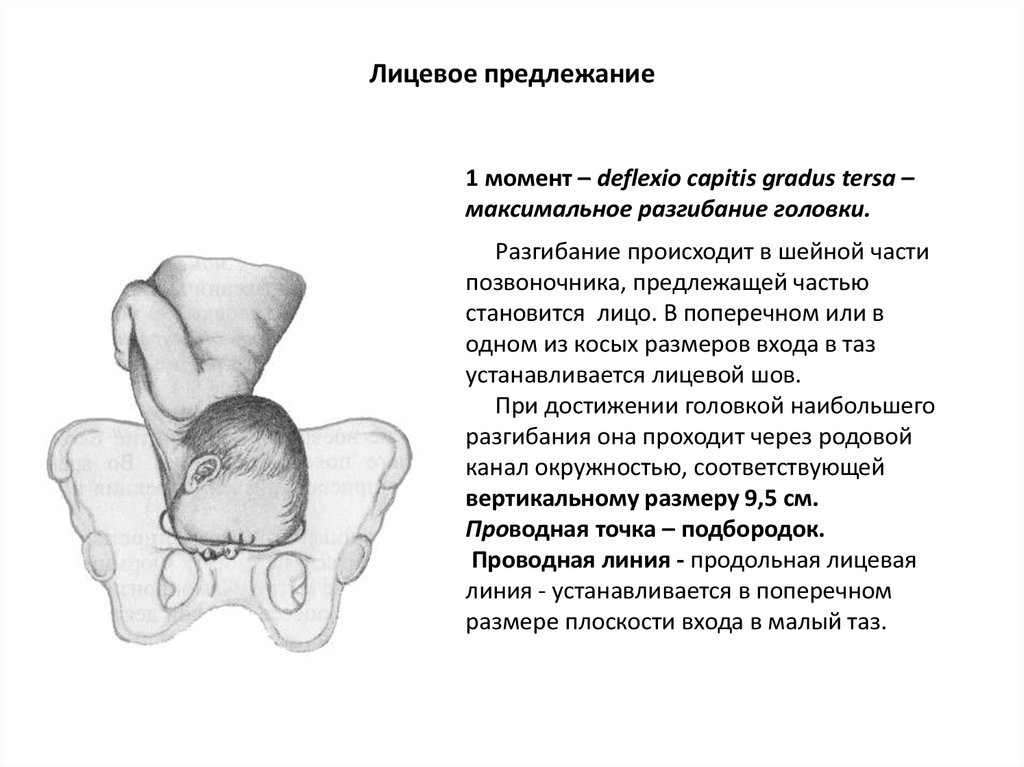 Проводная точка при таком предлежании головки – большой родничок. Тактика родов носит выжидательный характер; оперативное родоразрешение предпринимается в случае угрозы здоровью матери или плода.
Проводная точка при таком предлежании головки – большой родничок. Тактика родов носит выжидательный характер; оперативное родоразрешение предпринимается в случае угрозы здоровью матери или плода.
При лобном головном предлежании плода самостоятельные роды встречаются крайне редко, протекают длительно с затяжным периодом изгнания. При самостоятельных родах прогноз чаще неблагоприятный: нередки осложнения в виде глубоких разрывов промежности, разрывов матки, образования влагалищно-пузырных свищей, асфиксии и гибели плода. При подозрении или определении лобного головного предлежания еще до вставления головки может быть произведен поворот плода. В случае отсутствия возможности поворота показано кесарево сечение. При осложненном течении самостоятельных родов производится краниотомия.
Условиями благополучного самостоятельного родоразрешения при лицевом головном предлежании плода служат нормальные размеры таза роженицы, активная родовая деятельность, некрупный плод, передний вид лицевого предлежания (обращенность подбородка кпереди).
Профилактика осложнений в родах
Ведение беременности у женщин групп риска сопряжено с аномальным течением родов. Такие женщины должны госпитализироваться в родильный дом заранее для определения оптимальной тактики родов. При своевременной диагностике неправильного положения или предлежания плода наиболее благоприятна для матери и ребенка операция кесарева сечения.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении головного предлежания плода.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения.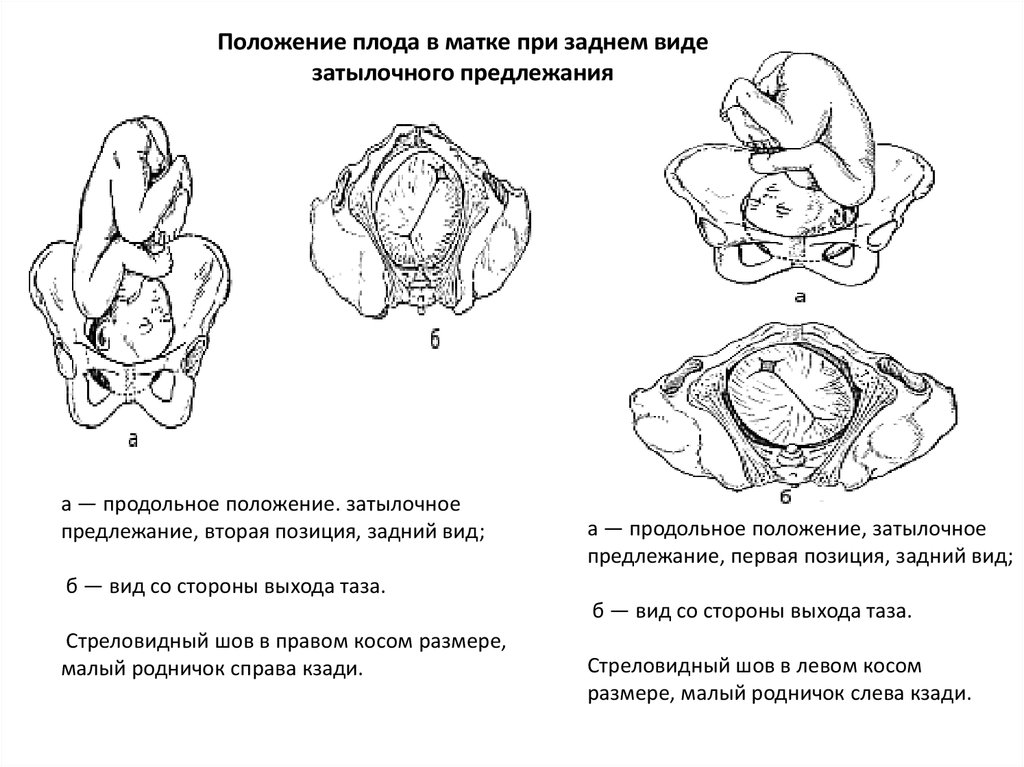 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
|
Заглавная страница
КАТЕГОРИИ: Археология История Логика Маркетинг Математика Менеджмент Механика Педагогика Религия Социология Технологии Физика Философия Финансы Химия Экология ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрации Техника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ? Влияние общества на человека Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. |
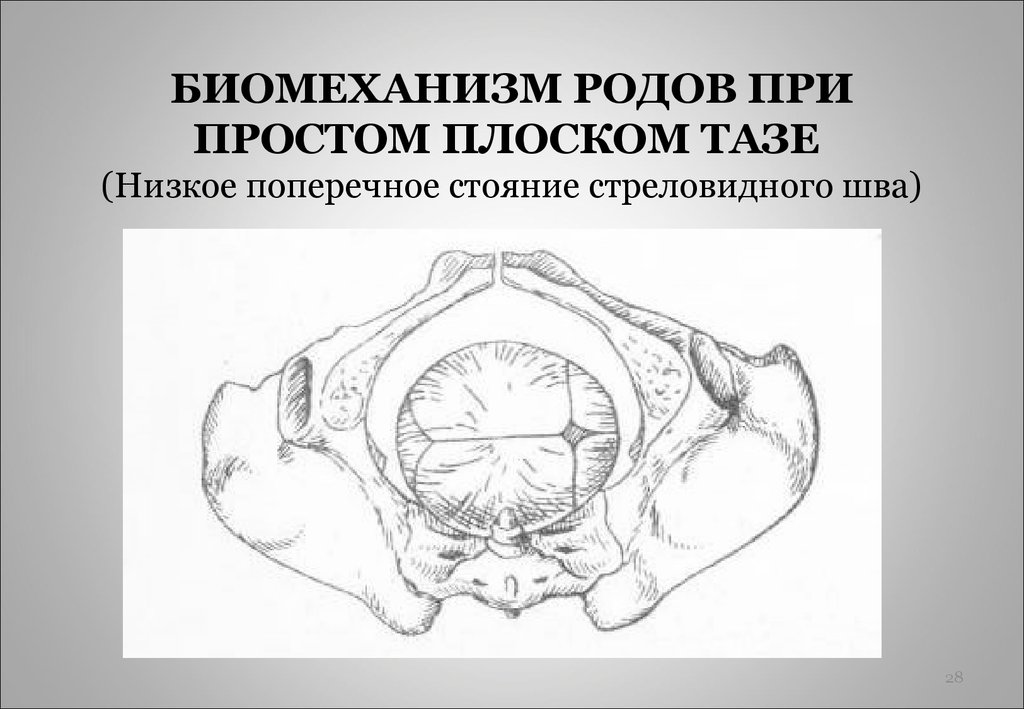
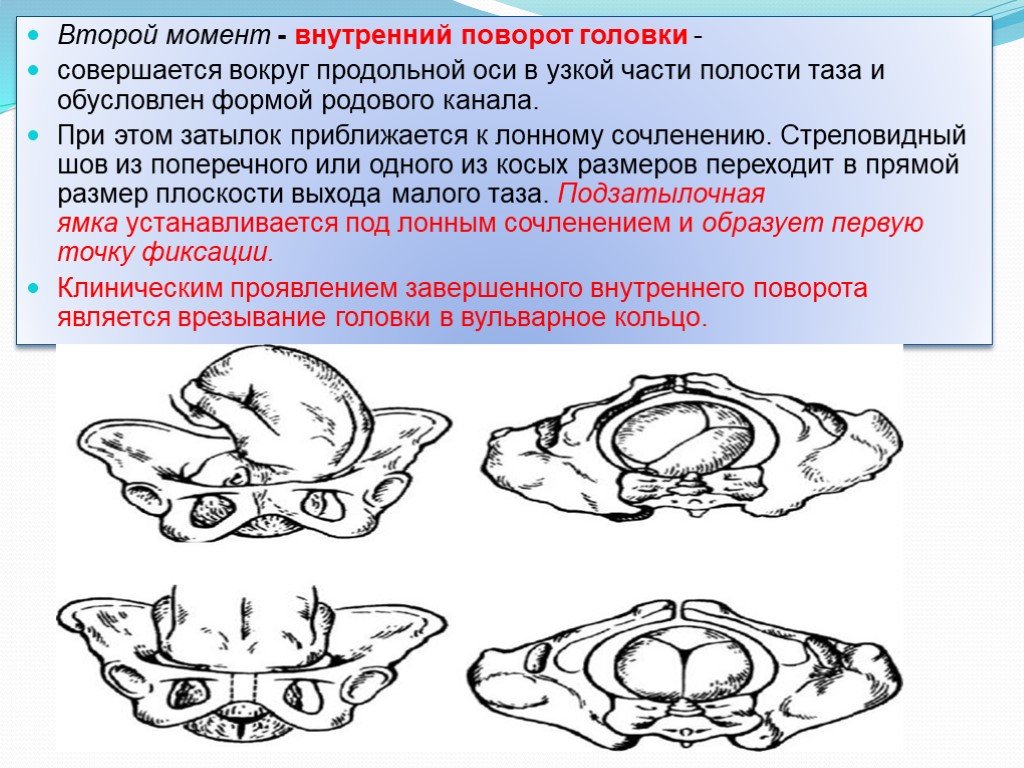
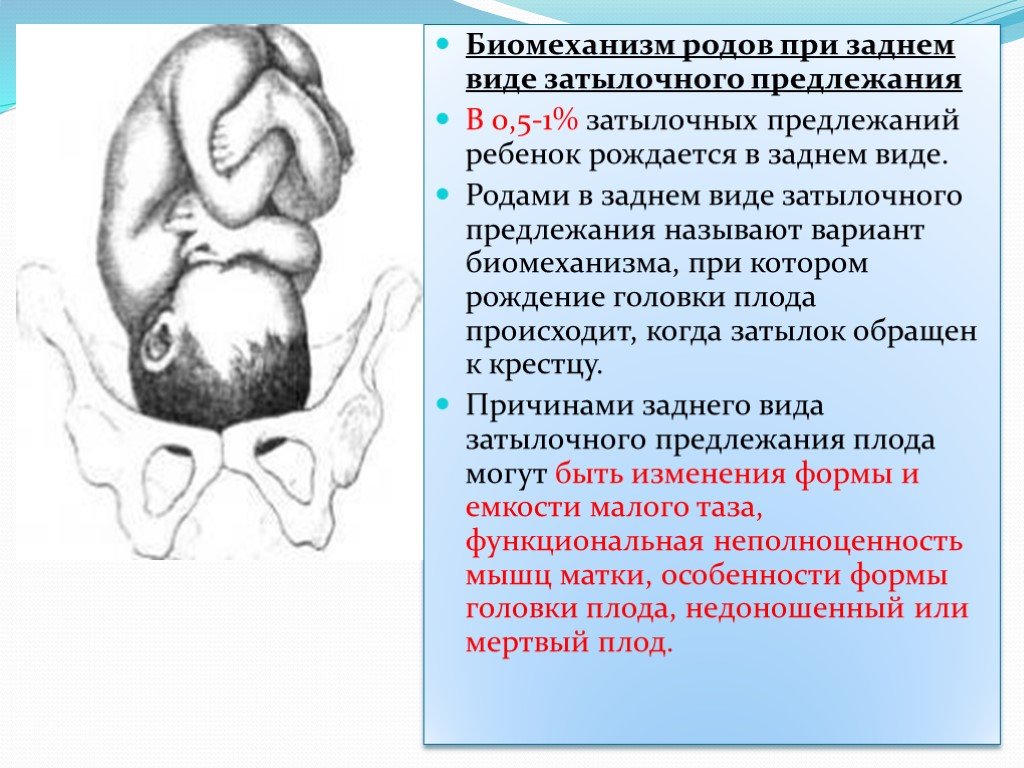
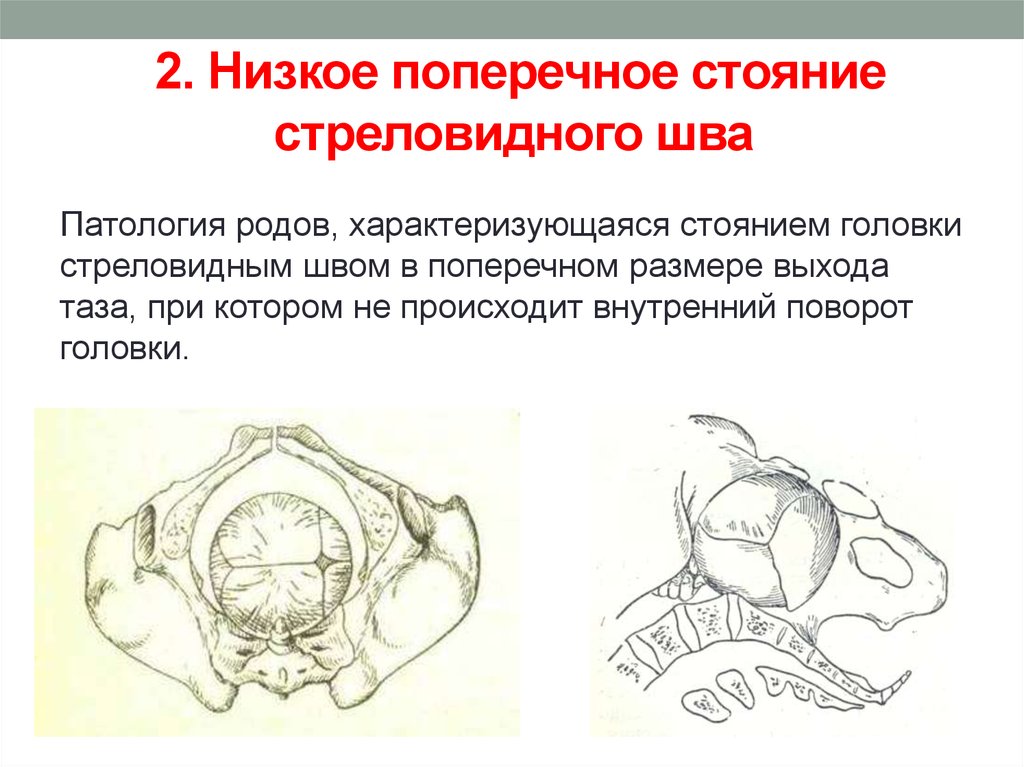
⇐ ПредыдущаяСтр 10 из 30Следующая ⇒ ЗАТЫЛОЧНОГО ПРЕДЛЕЖАНИЯ При переднем виде затылочного предлежания весь биомеханизм родов делят на четыре основных момента (деление на четыре момента условное, в некоторых зарубежных и отечественных руководствах приводится другое количество моментов). Первый момент – сгибание головки. Шейная часть позвоночника сгибается, подбородок приближается к грудной клетке, затылок опускается вниз, а лоб задерживается над входом в малый таз. По мере опускания затылка малый родничок устанавливается ниже большого, таким образом, что ведущей точкой (самая низко расположенная точка на головке, которая находится на проводной серединной линии таза) становится точка на стреловидном шве ближе к малому родничку. При переднем виде затылочного предлежания головка сгибается до малого косого размера и проходит им во вход в малый таз и в широкую часть полости малого таза. Второй момент – внутренний поворот головки. Головка плода, продолжая свое поступательное движение в полости таза (descent), встречает противодействие дальнейшему продвижению и начинает поворачиваться вокруг своей продольной оси: она как бы ввинчивается в таз. Поворот головки начинается при ее переходе из широкой в узкую часть полости малого таза. При этом затылок, скользя по боковой стенке таза, приближается к лонному сочленению, передний же отдел головки отходит к крестцу. Стреловидный шов из поперечного или одного из косых размеров в дальнейшем переходит в прямой размер выхода из малого таза, а подзатылочная ямка устанавливается под лонным сочленением, т.е. образуется точка фиксации и точка опоры. Третий момент – разгибание головки. Головка плода продолжает продвигаться по родовому каналу. Четвертый момент – внутренний поворот плечиков и наружный поворот головки плода. Во время разгибания головки плечики плода уже вставились в поперечный размер входа в малый таз или в один из косых его размеров. По мере прохождения головки по родовому каналу плечики винтообразно продвигаются вслед за головкой. При этом они своим поперечным размером (distantia biacromialis) переходят из косого в прямой размер плоскости выхода малого таза. Этот поворот происходит при переходе туловища плода через плоскость узкой части полости малого таза и передается родившейся головке. При этом затылок плода поворачивается в сторону позиции плода: к левому (при первой позиции) или правому (при второй позиции) бедру матери. После рождения плечиков остальная часть туловища, благодаря хорошей подготовленности родовых путей родившейся головкой, легко освобождается. Головка плода, родившегося в переднем виде затылочного предлежания, имеет долихоцефалическую форму за счет конфигурации и родовой опухоли. БИОМЕХАНИЗМ РОДОВ ПРИ ЗАДНЕМ ВИДЕ ЗАТЫЛОЧНОГО ПРЕДЛЕЖАНИЯ При затылочном предлежании независимо от того, обращен ли затылок в начале родов кпереди, к лону или кзади, к крестцу, к концу периода изгнания он обычно устанавливается под лонным сочленением и плод рождается в 96 % в переднем виде. И только в 1% всех затылочных предлежаний ребенок рождается в заднем виде. Родами в заднем виде затылочного предлежания называют вариант биомеханизма, при котором рождение головки плода происходит, когда затылок обращен к крестцу. Причинами образования заднего вида затылочного предлежания плода могут быть изменения формы и емкости малого таза, функциональная неполноценность мышц матки, особенности формы головки плода, недоношенный или мертвый плод. При влагалищном исследовании определяют малый родничок у крестца, а большой – у лона. Биомеханизм родов при заднем виде слагается из пяти моментов. Первый момент – сгибание головки плода. При заднем виде затылочного предлежания стреловидный шов устанавливается в одном из косых размеров таза, в левом (первая позиция) или в правом (вторая позиция), а малый родничок обращен влево и кзади, к крестцу (первая позиция) или вправо и кзади, к крестцу (вторая позиция). Сгибание головки происходит таким образом, что она проходит через плоскость входа и широкую часть полости малого таза своим средним косым размером (10 см). Второй момент – внутренний неправильный поворот головки. Поворот происходит так, что малый родничок оказывается сзади у крестца, а большой – спереди у лона. Внутренний поворот происходит при переходе через плоскость узкой части малого таза и заканчивается в плоскости выхода малого таза, когда стреловидный шов устанавливается в прямом размере. Третий момент – дальнейшее (максимальное) сгибание головки. Когда головка подходит границей волосистой части лба (точка фиксации) под нижний край лонного сочленения (точка опоры), происходит ее фиксация, и головка делает дальнейшее максимальное сгибание, в результате чего рождается ее затылок до подзатылочной ямки. Четвертый момент – разгибание головки. Образовались точка опоры (передняя поверхность копчика) и точка фиксации (подзатылочная ямка). Пятый момент – наружный поворот головки, внутренний поворот плечиков.
Вследствие того, что в биомеханизм родов при заднем виде затылочного предлежания включается дополнительный и очень трудный момент – максимальное сгибание головки – период изгнания затягивается. Это требует дополнительной работы мышц матки и брюшного пресса. Мягкие ткани тазового дна и промежности подвергаются сильному растяжению и часто травмируются. Длительные роды и повышенное давление со стороны родовых путей, которое испытывает головка при максимальном ее сгибании, нередко приводят к асфиксии плода, главным образом, вследствие нарушающегося при этом мозгового кровообращения. В целом биомеханизм родов при заднем виде затылочного предлежания приближается к биомеханизму родов при переднеголовном предлежании, которое является патологическим. Контрольные вопросы: 1. Плоскости малого таза, их размеры. 2. Размеры головки плода. 3. Проводная линия таза. 4. Проводная, или ведущая, точка. 5. Определение биомеханизма родов. 6. Биомеханизм родов при переднем виде затылочного предлежания. 7. Биомеханизм родов при заднем виде затылочного предлежания. 8. Отличия биомеханизма родов при переднем и заднем видах затылочного предлежания. 9. Какие моменты биомеханизма родов при переднем и заднем видах затылочного предлежания схожи. 10. Осложнения, возникающие в родах при заднем виде затылочного предлежания. Задача № 1. Головка плода малым сегментом во входе в малый таз, стреловидный шов в правом косом размере, малый родничок спереди слева, большой — сзади справа выше малого. Положение, позиция, вид и предлежание плода? Задача № 2. Головка плода малым сегментом во входе в малый таз, стреловидный шов в левом косом размере таза, большой родничок спереди справа, малый родничок сзади слева ниже большого. Положение, позиция, вид и предлежание плода?
атки. Серотонин синтезируется из триптофа
Продолжительность занятия – 180 минут. Цель занятия: изучить течение и ведение физиологических родов. Студент должен знать: современные теории причин наступления родов, определения предвестников родов, прелиминарного периода, родов, продолжительность родов (общую и по периодам), клиническое течение и ведение периодов родов, особенности сглаживания шейки матки и раскрытия маточного зева у перво- и повторнородящих, определения преждевременного, своевременного и запоздалого излития околоплодных вод, ручное пособие при затылочном предлежании («защита промежности»), признаки отделения плаценты и методы выделения последа, первый туалет новорожденного. Студент должен уметь: оценивать характер схваток (продолжительность, частоту, силу, болезненность), выслушивать и оценивать сердцебиение плода во время схваток и после них, характер вставления головки плода, определять признаки отделения плаценты, осмотреть послед, определить кровопотерю в родах. Место занятия: учебная комната, предродовая и родильная комнаты. Оснащение: скелет женского таза, куклы, таблицы трех периодов родов, акушерский стетоскоп, сантиметровая лента, тазомер, партограммы, кардиомонитор, видеофильмы периодов родов.Компъютер. План и организация занятия: Организационные вопросы и обсуждение темы занятия – 10 минут. Контроль знаний студентов по данной теме – 40 минут. Теоретическое занятие и клинический разбор течения и ведения родов у 2-3 рожениц. Освоение практических навыков студентами. Разбор и составление партограмм – 120 минут. Итоговое занятие, домашнее задание – 10 минут. Содержание занятия Родами (partus) называют сложный биологический процесс, в результате которого происходит изгнание плодного яйца из матки через естественные родовые пути после достижения плодом жизнеспособности. Роды считают своевременными (partus maturus normalis) при сроке беременности 37-42 недели, преждевременными (partus prematurus) – при сроке беременности 22-36 недель и запоздалыми (partus seretinus) – при сроке беременности свыше 42 недель. Прерывание беременности до 22-й недели называют абортом. ПРИЧИНЫ НАСТУПЛЕНИЯ РОДОВ
Роды – это безусловный рефлекторный акт. Причины наступления родов до сих пор недостаточно изучены. Для объяснения причин начала родовой деятельности было выдвинуто немало теорий (теория инородного тела, механическая, иммунная, плацентарная и др.). В 50-е годы прошлого столетия A. Csapo объяснял начало родов снятием «прогестеронового блока». В настоящее время генетическая детерминированность индукции родового акта сомнений не вызывает. Начало родов – это генетический сигнал, реализуемый на уровне лимбических структур, в результате которого начинается каскад реакций, вызывающий выброс утеротонических соединений перед родами и обеспечивающий пульсирующий их синтез во время родов, от которого зависит регулярный характер сократительной деятельности матки (СДМ). Все отделы матки имеют двойную вегетативную иннервацию. В мышце матки существует несколько групп рецепторов. В теле матки преобладают α- и β-адренорецепторы (продольные мышечные волокна), в нижнем сегменте – М-холино и D-серотонино-рецепторы (циркулярные мышечные волокна), в шейке матки – хемо-, механо- и барорецепторы. Активация миометрия происходит при воздействии на α1-адренорецепторы, тормозное влияние реализуется через β2-адренорецепторы. Миоциты матки содержат потенциал чувствительные ионные каналы. Регенеративные каналы генерируют потенциал действия: кальциевые, натриевые и калиевые. Потоки в клетки по соответствующим каналам натрия и кальция обеспечивают деполяризацию мембраны, а выход калия – реполяризацию. Миоциты содержат ионные насосы: натрий-калиевый и кальциевые. Кальциевый внутриклеточный (создание внутриклеточных депо Са) — при его стимуляции интенсивность выхода из депо Са уменьшается, и плазматический (выход Са в межклеточные пространства) — обеспечивает процессы релаксации. Активность насосов регулируется при участии цАМФ (циклический аденозинмонофосфат). Основу автоматии миометрия составляет способность миоцитов матки спонтанно генерировать медленную волну деполяризации. Решающую роль играют ионы Са, входящие в миоцит через потенциалчувствительные каналы, и ионы К, покидающие миоцит через калиевые нерегенеративные каналы. Регуляция СДМ осуществляется тремя системами: активации, ингибирования сократительной активности миоцитов и модуляции свойств миоцитов. Система активации СДМ – это увеличение сократительной активности миоцитов за счет повышения в них концентрации свободных ионов Са в межфибриллярном пространстве. Это достигается путем увеличения входа ионов Са в миоцит за счет открытия кальциевых каналов или снижения работы кальциевых насосов миоцитов, которые откачивают ионы Са во внутриклеточные депо и в межклеточное пространство. Основным в системе активации СДМ является пейсмекерный механизм – автоматическое повышение проницаемости мембраны миоцитов для ионов Са, создание или раскрытие так называемого «кальциевого канала», вследствие чего на фоне определенного тонического сокращения генерируется очередное фазное сокращение, в результате которого повышается внутриматочное давление. Система ингибирования – это механизмы, которые оказывают прямое, срочное тормозное влияние на спонтанную или вызванную СДМ путем снижения концентрации свободных ионов Са в межфибриллярном пространстве за счет уменьшения проницаемости плазматической мембраны миоцита для Са и\или повышения работы кальциевых насосов. Эффективность этого механизма регулируют факторы, влияющие на синтез адренорецепторов (половые гормоны), и адреномодуляторы, которые в считанные секунды меняют чувствительность миоцита к адреналину и норадреналину (блок синтеза простагландинов, прогестерон, метилксантины). В последние годы ключевую роль в индукции родов отдают ПГ, синтез которых значительно повышается накануне родов. Причины роста ПГ – причины индукции родов. Видимо, главный фактор индукции исходит от плода. Окситоцин продуцируют гипоталамус, яичники, желтое тело беременности, с 8 недель – плод. Выделение окситоцина из гипофиза происходит рефлекторно (импульсы от влагалища, шейки матки, молочной железы) и под воздействием ПГ. Тормозит его выделение этиловый спирт. Окситоцин повышает СДМ за счет прямого действия на окситоцинорецепторы миоцитов, возбуждает α-адренорецепторы, угнетает β-адренорецепторы. Действие его на рецепторы плодных оболочек и децидуальной ткани стимулирует выработку ПГ. Меланотонин, вырабатывемый эпифизом, влияет на продукцию окситоцина и серотонина. Меланотонин образуется путем ацетилирования серотонина. Его низкий уровень способствует повышению синтеза окситоцина и серотонина. Катехоламины повышают активность α-адренорецепторов и тормозят β-адренорецепторы. Окситоцин, ПГ, адреналин, норадреналин, кинины стимулируют α-адренорецепторы и угнетают β-адренорцепторы. Серотонин, АХ, гистамин возбуждают серотонино-, М-холино- и гистаминорецепторы. Большая роль в развитии родовой деятельности принадлежит фетоплацентарному комплексу.Вследствие активации гипоталамо-гипофизарной системы плода и надпочечников плода повышается выделение АКТГ и кортизола, которые поступают по сосудам пуповины в плаценту и там превращаются в эстрогены (эстриол). Эстрогены непосредственно синтезируются в печени и надпочечниках плода. При этом в надпочечниках они синтезируются в 2 раза большем количестве, чем в плаценте. В конце беременности окситоцин плода выделяется в большом количестве и действует подобно окситоцину матери. В результате изменений в нервной и гуморальной регуляции, а также в самой матке, формируется попеременное возбуждение центров симпатической и парасимпатической иннервации, обеспечивающих СДМ. Наступлению родов предшествуют предвестники родов и прелиминарный период. Предвестники родов – это комплекс признаков, появление которых за один месяц или две недели до родов указывает на готовность организма беременной к родам. К ним относят: перемещение центра тяжести тела беременной кпереди, плечи и голова отводятся назад, опущение дна матки вследствие прижатия предлежащей части плода к входу в малый таз (у первородящих это происходит за месяц до родов), уменьшение объема околоплодных вод; отхождение «слизистой» пробки из канала шейки матки; отсутствие прибавки массы тела последние две недели или уменьшение массы тела на 800 г; повышение тонуса матки или появление нерегулярных схваткообразных ощущений внизу живота и др. Методы диагностики готовности организма беременной к родам: определение «зрелости» шейки матки (см. тема 4), окситоциновый тест, маммарный тест, кольпоцитологическое исследование. Прелиминарный период продолжается не более 6-8 часов (до 12 часов). Он непосредственно предшествует началу родовой деятельности и выражается в нерегулярных безболезненных сокращениях матки, которые постепенно становятся более сильными и продолжительными и, наконец, переходят в схватки (тал. Прелиминарный период соответствует времени формирования родовой доминанты в коре головного мозга, водителя ритма в матке и сопровождается биологическим «дозреванием» шейки матки. В матке функцию водителя ритма выполняет группа клеток нервных ганглиев, которая чаще всего располагается ближе к правому трубному углу матки. Шейка матки размягчается, занимает центральное положение по проводной оси таза и резко укорачивается до 2-3 см. Зрелость шейки матки определяют по пяти признакам. При влагалищном исследовании определяют консистенцию шейки матки, ее длину, проходимость цервикального канала и расположение шейки матки по отношению к проводной оси таза. Каждый признак оценивают от 0 до 2 баллов. Суммарная оценка отражает степень «зрелости» шейки матки. Так, при оценке 0-2 балла шейку матки следует считать «незрелой», 3-4 баллов — «недостаточно зрелой», 5-8 баллов — «зрелой» (табл. Таблица 6.1 ⇐ Предыдущая567891011121314Следующая ⇒ Читайте также: Техника нижней прямой подачи мяча Комплекс физических упражнений для развития мышц плечевого пояса Стандарт Порядок надевания противочумного костюма Общеразвивающие упражнения без предметов |
||
|
Последнее изменение этой страницы: 2017-02-05; просмотров: 5748; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. |
Причины заднего положения затылка и советы по лечению
Форма таза является основным фактором, способствующим этому заболеванию.
Подтверждено исследованиями
MomJunction считает, что предоставляет вам достоверную информацию, подкрепленную исследованиями. В соответствии с нашими строгими требованиями редакционной политики мы основываем наши статьи о здоровье на ссылках (цитатах), взятых с авторитетных сайтов, международных журналов и научных исследований. Однако, если вы обнаружите какие-либо несоответствия, не стесняйтесь писать нам.
Изображение: Shutterstock
Заднее затылочное положение — это когда ребенок находится в затылочном положении (головой вниз), когда его голова обращена к передней стороне матери в утробе матери. Младенцы также могут находиться в различных положениях, например, головой вверх, вниз или лицом назад. Хотя вагинальные роды в заднем затылочном положении безопасны, детям может быть труднее пройти через родовые пути. Кроме того, некоторые младенцы перед родами могут повернуться в другое положение.
Кроме того, некоторые младенцы перед родами могут повернуться в другое положение.
Читайте дальше, чтобы узнать больше о заднем положении затылка, причинах и возможных осложнениях во время родов.
Что означает заднее положение затылка?
Положение ребенка головой вниз лицом к животу (а не спиной) называется задним затылочным положением (OP).
Вертикальное предлежание, при котором затылок (затылок ребенка) расположен кпереди (вперед), называется передним затылком и считается оптимальным положением для родов (1).
Существует два положения OP:
Правый затылок сзади : ROP спина ребенка обращена к правой стороне матери, а затылок обращен к спине матери.
Задний левый затылок : В LOP спина ребенка обращена к левой стороне матери, а затылок обращен к спине матери (1).
Ребенок также может находиться в прямом положении OP :
OP возникает в силу определенных физических причин и причин образа жизни.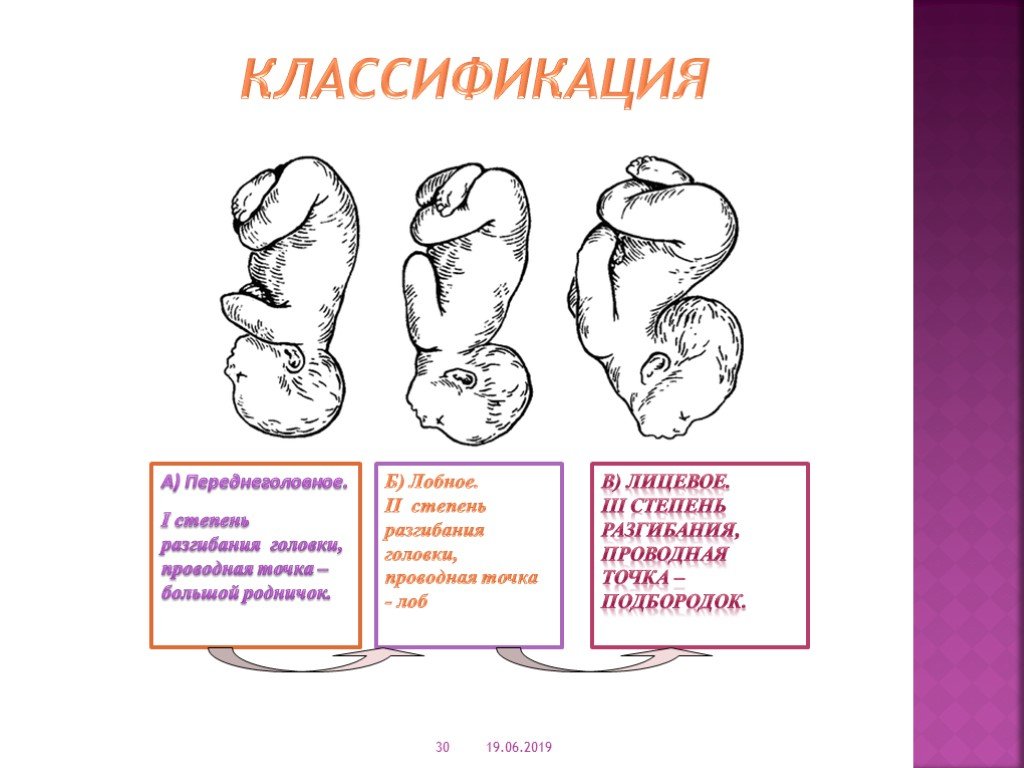
Может ли положение OP повлиять на труд?
Вот что может произойти в случае родов в заднем отделе:
- Большинство детей, находящихся в заднем затылочном положении до родов, имеют тенденцию поворачиваться в переднее затылочное положение (OA) после начала родов.
- Некоторые дети в заднем родоразрешении могут родиться без какого-либо замедления родов, в то время как для некоторых может потребоваться время, но без акушерских вмешательств .
- Если задний ребенок не может перевернуться или вероятность вагинальных родов мала, матери может потребоваться кесарево сечение.
- Роды с младенцами в положении OP обычно требуют вспомогательных методов, таких как кесарево сечение или использование вакуума и щипцов.
В некоторых случаях дети могут не поворачиваться, что может затруднить роды (2).
По теме: 3 жизненно важных этапа родов: что в них происходит и что делать
Какие могут быть осложнения послеродовых родов?
Возможные осложнения для матери и ребенка в случае родов в заднем проходе (3) (4):
- Возможный риск послеродового кровотечения (кровопотеря более 500 мл) и инфекции
- Роды при использовании щипцов и вакуума могут возникнуть разрывы промежности третьей и четвертой степени
- Более продолжительный предродовой период (первый и второй период) с болью в спине
- Требуется частая индукция для начала родов, а его неудача может потребовать кесарева сечения.
- Хориоамнионит, также называемый интраамниотической инфекцией (ИАИ), представляет собой воспаление плодной оболочки, вызванное бактериальной инфекцией
- чем 7), окрашенные меконием околоплодные воды, родовая травма с аспирацией мекония, госпитализация в отделение интенсивной терапии и более длительное пребывание в неонатальном периоде (5)
Эти осложнения могут затруднить роды при ОП. Некоторым женщинам, вероятно, придется труднее, чем другим.
Роды в заднем отделе, вероятно, будут менее трудными, если:
- Ребенок меньшего или среднего размера
- Ребенок в заднем отделе во время родов задействуется.
Ваш акушер-гинеколог сделает все возможное, чтобы управлять положением OP и избежать каких-либо осложнений.
Связанный: 7 ранних признаков родовой боли и когда идти в больницу
Что заставляет ребенка принимать затылочное положение?
Некоторые факторы, которые могут привести к затылочно-заднему развитию ребенка: (6):
- Форма таза : Таз антропоидной и андроидной формы может привести к ОП.
 Женщины с сердцевидным тазом (андроид) могут рожать ребенка в таком положении из-за более узкого переднего отдела.
Женщины с сердцевидным тазом (андроид) могут рожать ребенка в таком положении из-за более узкого переднего отдела.
Таз с входом овальной формы, большим передне-задним диаметром (антропоидный) и узкой полостью таза также может привести к ОП.
- Кифоз матери : Кифоз или горбатость матери (чрезмерное искривление спинного мозга) может привести к тому, что спина плода впишется в изгиб . Многоплодная беременность (двойней и более) также может быть причиной такой позиции. Эти причины могут увеличить шансы OP во время родов, если вы принадлежите к группе высокого риска.
Факторы риска, которые могут повысить вероятность ОП
Вот факторы, которые могут повлиять на ваши шансы на ОП во время родов (7).
- Ваш возраст превышает 35 лет
- Nulliparity-вы не родили до
- Предыдущая доставка OP
- Ожирение
- DEDPLED PAL PAL PAL PAL PAL PAT PAL PAP PAT PAL PAP PAL PAP PAL PAL PAP PLAPET PAPLITE
- Масса тела при рождении более 4000 г
- Гестационный возраст более 41 недели
- Оперативного вагинального родоразрешения
- Кесарева сечения
- Позы : Избегайте положения лежа и сидите с наклоненным тазом. Вы можете использовать мяч для рождения, чтобы поддерживать эту позу. Спите на левом боку, держа левую ногу прямо, а правую под углом 90 градусов, опираясь на подушки между ногами.
- Упражнения : Вы можете выполнять упражнения, включающие раскачивание таза, ходьбу и плавание. Вот что вы можете сделать:
- Терапия : Методы хиропрактики и акупунктуры могут помочь исправить неправильное выравнивание вашего тела и повернуть ребенка в положение ОА.
- Вы также можете попробовать дыхательные техники.
- Попробуйте наклониться вперед во время родов, так как это в некоторой степени помогает облегчить боль в спине.
- Используйте горячий или холодный компресс.
- Сделайте массаж поясницы.
- Рецензент
- Автор
- Цели
- Подготовка к вагинальному исследованию в родах
- Процедура осмотра
- Вульва и влагалище
- Шейка матки
- Мембраны и ликвор
- Предъявляющая часть
- Молдинг
- Проводить полное вагинальное исследование во время родов.
- Оценить состояние шейки матки.
- Оцените презентационную часть.
- Оценить размеры таза.
- Тампоны.
- Водопроводная вода для тампона.
- Стерильные перчатки.
- Подходящий инструмент для разрыва плодных оболочек.
- Антисептический вагинальный крем или стерильная смазка.
- Объясните пациенту, какое обследование необходимо провести и почему оно будет проводиться.
- Женщина должна знать, что осмотр будет неприятным, а иногда даже немного болезненным.
- Пациент должен лежать на спине, ноги согнуты, колени разведены.
 Не подвергайте пациентку воздействию, пока не будете готовы ее осмотреть. Иногда необходимо осмотреть больного в литотомическом положении.
Не подвергайте пациентку воздействию, пока не будете готовы ее осмотреть. Иногда необходимо осмотреть больного в литотомическом положении. - Вульва и промежность пациентки смазываются водопроводной водой. Это делается путем сначала мазка больших половых губ и паха с обеих сторон, а затем мазка входа, удерживая большие половые губы на расстоянии друг от друга большим и указательным пальцами.
- Лицо, проводящее вагинальное исследование, должно тщательно вымыть руки и запястья.
- Необходимо носить стерильные перчатки.
- Исследователь должен подумать о полученных данных и их значении для пациентки и ведения ее родов.
- Вульва и влагалище.
- Шейка матки.
- Мембраны.
- Ликер.

- Представляющая часть.
- Таз.
- При осмотре вульвы следует обращать внимание на изъязвления, кондиломы, варикозно расширенные вен и любые рубцы или ригидность промежности.
- При осмотре влагалища следует отметить наличие или отсутствие следующих признаков:
- Выделения из влагалища.
- Полная прямая кишка.
- Стриктура или перегородка влагалища.
- Предлежание или выпадение пуповины.
- Осмотр в зеркалах, , а не , необходимо провести пальцевое исследование, если предполагается, что у пациентки преждевременный или дородовой разрыв плодных оболочек.
- Длина.
- Дилатация.
- Если шейка очень тонкая, ее трудно прощупать, и можно сказать, что пациентка полностью раскрыта, хотя на самом деле она не раскрыта.
 .
. - При ощупывании края шейки легко растянуть его или провести пальцами по шейке матки и ощутить край шейки боковой стороной пальцев. Оба этих метода приводят к тому, что запись дилатации оказывается больше, чем она есть на самом деле. Правильный метод заключается в том, чтобы поместить кончики пальцев на края шейки матки.
- Следует ли разрывать плодные оболочки?
- В большинстве случаев, если пациентка находится в активной фазе родов, следует разорвать плодные оболочки.
- При высоком расположении предлежащей части всегда существует опасность выпадения пуповины. Однако лучше, чтобы пуповина выпадала, пока рука исследователя находится во влагалище, когда это можно сразу обнаружить, чем иметь выпадение пуповины со спонтанным разрывом плодных оболочек, когда пациентка находится без присмотра.
- Женщинам, живущим с ВИЧ, за исключением случаев, когда их вирусная нагрузка ниже определяемой, а также женщинам с преждевременными родами не следует разрывать плодные оболочки, за исключением случаев плохого течения родов.
В каком состоянии находится ликвор при разрыве плодных оболочек?
Присутствие мекония может изменить тактику ведения пациентки, поскольку указывает на то, что дистресс плода был и может все еще присутствовать.

- Что представляет собой предлежащая часть, например. голова, казенная часть или плечо?
- Если предлежит голова, каково предлежание, т.е. затылочное, бровное или лицевое предлежание?
- Каково положение предлежащей части по отношению к тазу матери?
- Если предлежание затылочное, сводчатое или надбровное, присутствует ли слепок?
- Особенности затылочного предлежания .
 Задний родничок обычно прощупывается. Это небольшое треугольное пространство. Напротив, передний родничок имеет форму ромба. Если голова хорошо согнута, передний родничок не прощупывается. Если передний родничок легко прощупывается, голова согнута, а предлежащая часть свода.
Задний родничок обычно прощупывается. Это небольшое треугольное пространство. Напротив, передний родничок имеет форму ромба. Если голова хорошо согнута, передний родничок не прощупывается. Если передний родничок легко прощупывается, голова согнута, а предлежащая часть свода. - Особенности представления лица . При абдоминальном исследовании предлежащей частью является голова, которая еще не зафиксировалась. Однако при влагалищном исследовании:
- Вместо твердого черепа предлежащая часть мягкая.
- Края десны отличают рот от ануса.
- Скулы и рот образуют треугольник.
- Можно прощупать орбитальные валики над глазами.
- Можно прощупать уши.
- Особенности оформления бровей . Представленная часть высокая. Передний родничок прощупывается с одной стороны таза, корень носа — с другой, а латерально — глазничные валики.
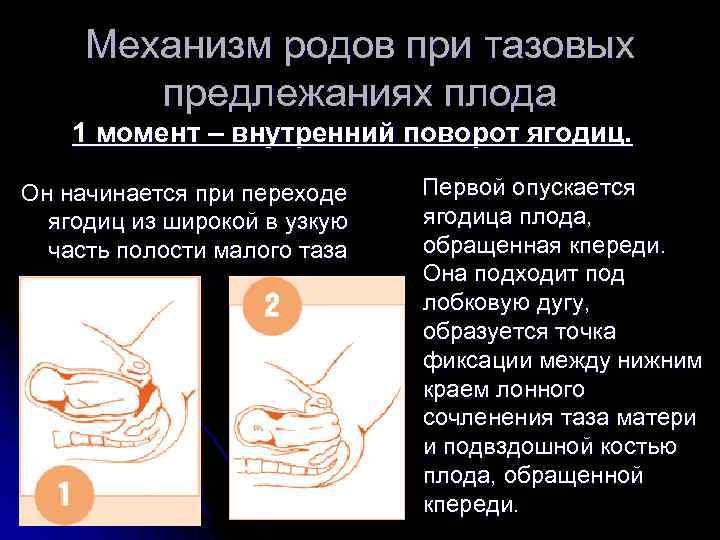
- Особенности казенного предлежания .
 При абдоминальном осмотре предлежащей частью является предлежащее предлежание (мягкое и треугольное), а головка плода баллотируется на дне. При влагалищном исследовании:
При абдоминальном осмотре предлежащей частью является предлежащее предлежание (мягкое и треугольное), а головка плода баллотируется на дне. При влагалищном исследовании:- Вместо твердого черепа предлежащая часть мягкая.
- Анус не имеет десневых краев.
- Анус и седалищные бугры образуют прямую линию.
- Особенности плечевого предлежания . При осмотре брюшной полости положение будет поперечным или косым. Особенности плечевого предлежания при влагалищном исследовании будут достаточно легкими при выпадении руки. Плечо не всегда так легко идентифицировать, если не прощупывается рука. Предлежащая часть обычно высокая.
- При представлении макушки точкой отсчета является задний родничок (т.е. затылок).
- При представлении лица точкой отсчета является подбородок (т.е. ментум).
- При тазовом предлежании точкой отсчета является крестец плода.
- Для оценки размера входа в таз пальпируются мыс крестца и позадилобковая область.
- Для оценки размеров средней части таза пальпируют изгиб крестца, крестцово-остистые связки и седалищные ости.
- Для оценки размеров выхода таза определяют подлобковый угол, межбугорковый диаметр и подвижность копчика.
Шаг 1. Крестец
Начните с мыса крестца и следуйте по изгибу крестца вниз по средней линии.
- Адекватный таз: мыс трудно пропальпировать, крестец хорошо изогнут, копчик не прощупывается.
- Малый таз: мыс легко пальпируется и выступает, крестец прямой, копчик выступает и/или фиксирован.
Этап 2. Седалищные ости и крестцово-остистые связки
Латеральнее середины крестца можно прощупать крестцово-остистые связки. Если проследить эти связки латерально, можно пропальпировать седалищные ости.
- Адекватный таз: на крестцово-остистые связки можно положить 2 пальца (т. е. они имеют длину 3 см и более), а ости маленькие и круглые.
- Малый таз: Связки вмещают менее 2 пальцев, шипы выступающие и острые.
Этап 3. Залобковая зона
Поместите 2 диагностических пальца ладонью вверх за лобковым симфизом, а затем переместите их латерально в обе стороны:
- Адекватный таз: Залобковая область плоская.
- Адекватный таз: Залобковая область плоская.
- .
 этническая принадлежность
этническая принадлежностьОпорное положение может осложнить роды, продлив их. Своевременная диагностика и лечение могут помочь свести к минимуму последствия.
Диагностика и лечение заднего положения затылка
Заднее положение можно диагностировать с помощью ультразвукового сканирования, и его лечение проводится только в том случае, если частота сердечных сокращений плода удовлетворительная.
Операция может проводиться с помощью:
Связано: Кесарево сечение против родов. Нормальные роды: чем они отличаются
Оперативные вагинальные роды из ОП-позиции : Это возможно, если между затылком и крестцом имеется достаточно места, позволяющее ребенку повернуться. Для извлечения ребенка можно использовать щипцы или вакуум-экстрактор (8).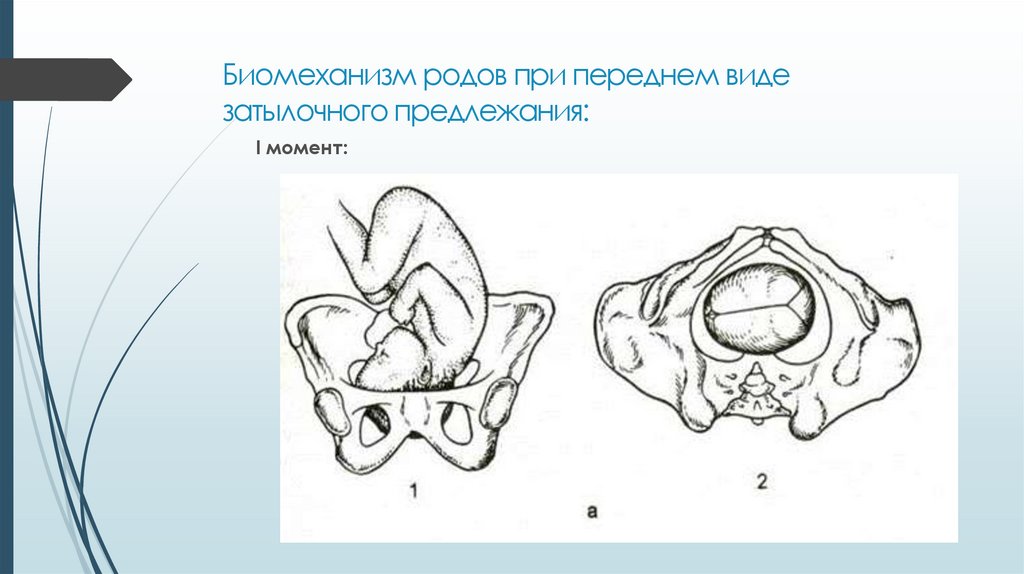
Кесарево сечение : Это делается, когда вышеуказанные методы не помогают родить ребенка через влагалище.
Задний затылок может быть не таким серьезным, как тазовое предлежание, но и не таким легким, как передний затылок. Таким образом, вы можете попытаться предотвратить ОП и перевести ребенка в более легкое положение ОП.
Как предотвратить заднее положение затылка?
Выполнение следующих поз и упражнений может помочь удержать плод в правильном положении и облегчить роды (9).
i. Перед родами : Покачивание тазом по десять раз 2-5 раз в день, вероятно, поможет вращать бедрами круговыми движениями. Встаньте на руки и колени и наклонитесь вперед так сильно, как вам удобно. Повторяйте это на ранних стадиях родов.
Встаньте на руки и колени и наклонитесь вперед так сильно, как вам удобно. Повторяйте это на ранних стадиях родов.
Изображение: Shutterstock
ii. Ближе к концу первого периода родов : Если ребенок движется в сторону ОА, то приседание может помочь расслабить мышцы тазового дна, создавая больше места для вращения ребенка.
Изображение: Shutterstock
iii. Во время фазы потуг : Двойное сжатие бедра во время схваток может помочь тазу расправиться, предоставляя ребенку больше места, чтобы вернуться в правильное положение.
Примечание. Убедитесь, что упражнения и методы лечения, которые вы рассматриваете, одобрены вашим врачом.
1. Как бороться с заднепроходными болями?
Во время родов в последующем процесс может затянуться, вызывая чувство усталости. В таком случае вы можете пойти на эпидуральную анестезию, чтобы облегчить боль. Однако эпидуральная анестезия может снизить вероятность поворота вашего ребенка в переднее положение. Это, в свою очередь, может продлить второй период родов или увеличить шансы на наложение щипцов.
В таком случае вы можете пойти на эпидуральную анестезию, чтобы облегчить боль. Однако эпидуральная анестезия может снизить вероятность поворота вашего ребенка в переднее положение. Это, в свою очередь, может продлить второй период родов или увеличить шансы на наложение щипцов.
2. Если мой ребенок во время родов находится в заднем положении, значит ли это, что у меня будут роды в обратном направлении?
Не обязательно, но есть большая вероятность. Исследование показало, что у каждой четвертой женщины были роды на спине, но не у всех из них был задний ребенок (10).
3. Какова частота оперативного кесарева сечения?
Рандомизированное контролируемое исследование показало, что около 18% случаев ОП приводят к экстренному кесареву сечению или вспомогательным родам (4).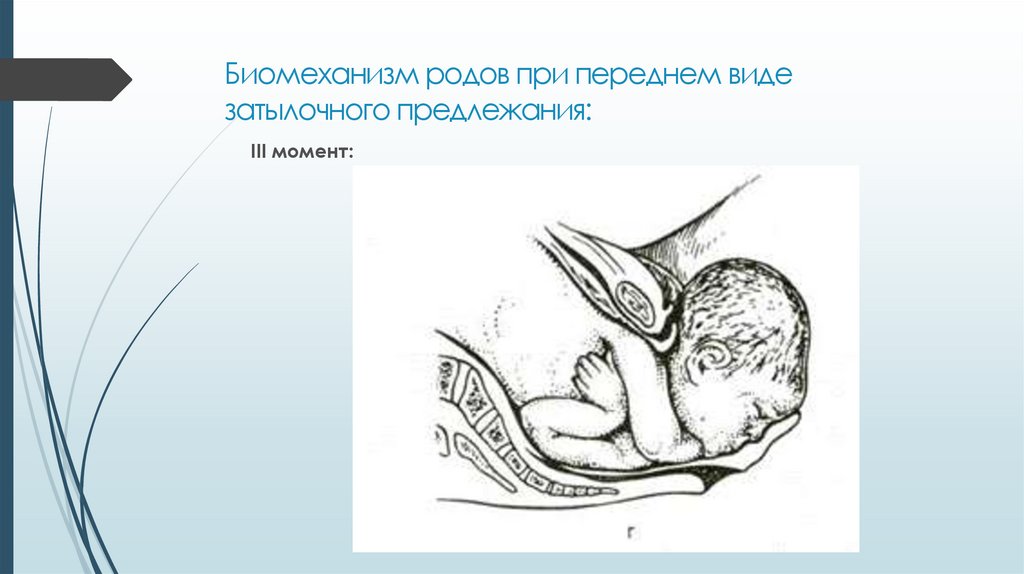
Заднее затылочное положение — это положение, когда ребенок до рождения лежит головой вниз лицом к животу матери. Это может продлить роды и процесс доставки, требующий медицинской помощи, такой как кесарево сечение или вакуум и щипцы. Кроме того, задние роды могут увеличить риск послеродового кровотечения, а внутриамниотическая инфекция матери и ребенка может потребовать более длительного неонатального ухода. Такие факторы, как преклонный возраст матери, отсутствие родов, ожирение, более длительная беременность, могут увеличить риск наличия OP-позиции. Его можно предотвратить, поддерживая хорошую осанку, занимаясь хиропрактикой и другими альтернативными методами лечения.
Ссылки:
Статьи MomJunction написаны на основе анализа исследовательских работ авторов-экспертов и учреждений. Наши ссылки состоят из ресурсов, установленных властями в соответствующих областях. Вы можете узнать больше о достоверности информации, которую мы представляем в нашей редакционной политике.
1. Положение плода; OB-GYN 101: Введение в акушерство и гинекологию; Отдел медицинского образования, Brookside Associates, Ltd.
2. Доставка презентаций; Национальные институты здравоохранения Министерства здравоохранения и социальных служб США (2019 г.)
3. Senécal J et al.; Влияние положения плода на продолжительность второго периода и исход родов; Obstet Gynecol (2005)
4. Hala Phipps et al.; Стойкое заднее положение затылка – РЕЗУЛЬТАТЫ после ручного вращения (POP-OUT): протокол исследования для рандомизированного контролируемого исследования; Trials (2015)
5. Cheng YW et al.; Связь между постоянным задним положением затылка и неонатальными исходами; Акушерство Гинекол (2006)
6. Диаа М. Э.И.-Мовафи; неправильное положение и неправильное представление; Женевский фонд медицинского образования и исследований (2019)
7. Cheng YW et al.; Сопутствующие факторы и результаты стойкого заднего положения затылка: ретроспективное когортное исследование с 1976 по 2001 год; Рождение (2010)
8. Pearl M et al.; Вагинальные роды из упорного заднего положения затылка. Влияние на материнскую и неонатальную заболеваемость; J Reprod Med (1993)
Pearl M et al.; Вагинальные роды из упорного заднего положения затылка. Влияние на материнскую и неонатальную заболеваемость; J Reprod Med (1993)
9. задние младенцы; The Midwifery Group, Vancouver
10. Back Labor; Женский центр родовспоможения и здоровья, Северная Каролина
Следующие две вкладки изменяют содержимое ниже.
Шриджа имеет аспирантуру по химии и диплом по вопросам регулирования лекарственных средств Университета Мумбаи. До прихода в MomJunction она работала аналитиком-исследователем в ведущей транснациональной фармацевтической компании. Ее интерес к области медицинских исследований развил ее страсть к написанию статей, основанных на исследованиях. Как писатель, она стремится создавать информативные статьи о здоровье…
Просмотр профиля ›
Доктор Сангита Агравал работала в больницах Royal London, St. Bartholomew’s, North Middlesex и Barnet General в Лондоне. В настоящее время она руководит собственной клиникой в Мумбаи. Она также прикреплена к больнице Бхатия, больнице Брич Кэнди, больнице Вокхардт и глобальной больнице. Ее области знаний включают акушерство и гинекологию, уход за подростками, дородовой, интранатальный, послеродовой уход, безболезненные роды, контроль фертильности, менопаузу…
В настоящее время она руководит собственной клиникой в Мумбаи. Она также прикреплена к больнице Бхатия, больнице Брич Кэнди, больнице Вокхардт и глобальной больнице. Ее области знаний включают акушерство и гинекологию, уход за подростками, дородовой, интранатальный, послеродовой уход, безболезненные роды, контроль фертильности, менопаузу…
Просмотр профиля ›
3Б. Влагалищное исследование в родах
Содержание
Задачи
После завершения этой главы о навыках вы сможете:
Подготовка к вагинальному исследованию в родах
A.
 Оборудование, которое должно быть в наличии для стерильного вагинального исследования
Оборудование, которое должно быть в наличии для стерильного вагинального исследованияВагинальное исследование в родах является стерильной процедурой, если плодные оболочки разорвались или будут разрываться во время исследования. Поэтому необходим стерильный лоток. Основные потребности:
Можно использовать обычную хирургическую перчатку, и пациенту не нужно брать мазок, если мембраны еще не разорвались и не будут разрываться во время осмотра.
B. Подготовка пациентки к стерильному вагинальному исследованию
C. Подготовка, необходимая исследователю
Процедура обследования
Вагинальное исследование в родах является систематическим обследованием, при котором необходимо оценить следующее:
Всегда осматривайте брюшную полость перед выполнением вагинального исследования в родах.
Перед вагинальным исследованием всегда следует проводить абдоминальное исследование.
Вульва и влагалище
D. Важные аспекты обследования вульвы и влагалища
Это обследование особенно важно при первом поступлении пациента:
Шейка матки
При осмотре шейки матки необходимо учитывать:
E. Измерение длины шейки матки
В начале родов шейка матки постепенно укорачивается. Длина шейки матки измеряется путем оценки длины эндоцервикального канала. Это расстояние между внутренним зевом и наружным зевом при пальцевом исследовании. Эндоцервикальный канал нестертой шейки матки имеет длину примерно 3 см, но когда шейка матки полностью сглажена, эндоцервикального канала не будет, а будет только кольцо тонкой шейки. Длина шейки матки измеряется в сантиметрах и миллиметрах. В прошлом использовался термин «сглаживание шейки матки», и это измерялось в процентах.
F. Дилатация
Дилатацию следует оценивать в сантиметрах, и ее лучше всего измерять путем сравнения степени разделения пальцев при влагалищном исследовании с набором кружков в родильном отделении. При оценке раскрытия шейки легко сделать две ошибки:
Рисунок 3B-1: Правильный метод измерения раскрытия шейки матки
Оболочки и ликвор
G. Оценка плодных оболочек
Разрыв плодных оболочек может быть очевиден, если есть выделение ликвора. Однако всегда следует нащупывать мембраны, лежащие над предлежащей частью. Если предлежащая часть расположена высоко, обычно достаточно легко прощупать неповрежденные мембраны. Может быть трудно прощупать плодные оболочки, если предлежащая часть хорошо прилегает к шейке матки. В этом случае следует дождаться схватки, когда перед предлежащей частью часто выступает некоторое количество ликвора, позволяющее прощупать плодные оболочки.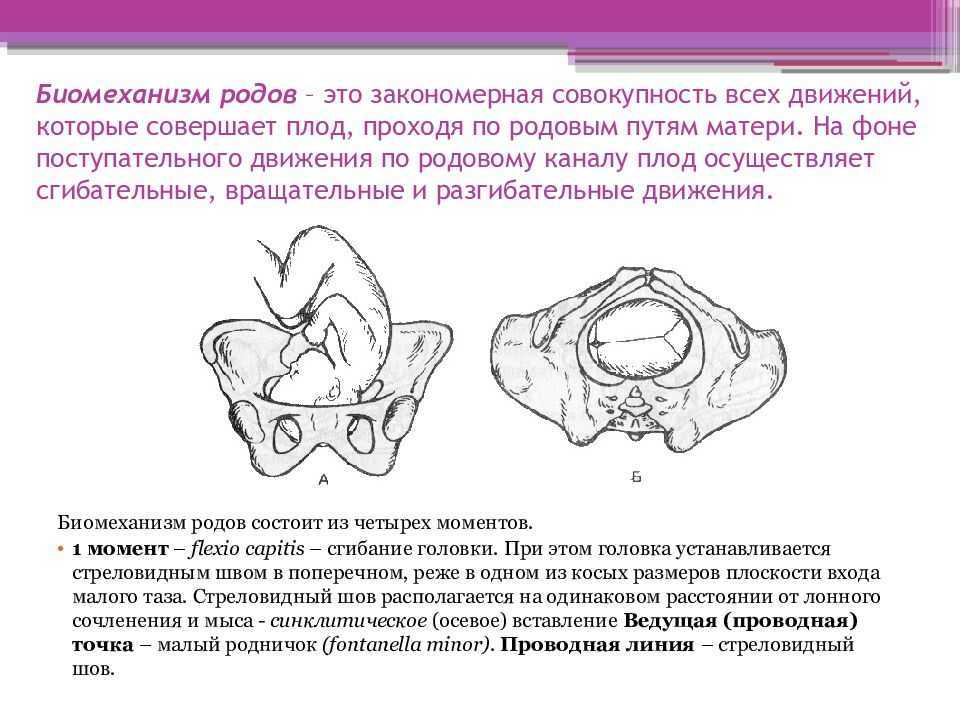 Иногда пуповину можно прощупать впереди предлежащей части (предлежание пуповины).
Иногда пуповину можно прощупать впереди предлежащей части (предлежание пуповины).
Если плодные оболочки целы, следует задать следующие два вопроса:
Презентационная часть
Перед вагинальным исследованием необходимо провести абдоминальное исследование для определения положения плода и предлежащей части. Если предлежащей частью является головка плода, то сначала необходимо определить число пятых, пальпируемых над краем таза.
При пальпации предлежащей части во время вагинального исследования необходимо задать себе четыре важных вопроса:
H. Оценка предлежащей части
Предлежащей частью обычно является голова, но может быть и ягодица, рука или плечо.
Рисунок 3B-2: Особенности затылочного предлежания
Рисунок 3B-3: Особенности изображения лица
Рисунок 3B-4: Особенности презентации бровей
Рисунок 3B-5: Особенности казенного предлежания
I.
 Определение положения предлежащей части
Определение положения предлежащей частиПоложение означает отношение фиксированной точки предлежащей части (т. е. точки отсчета или знаменателя) к лобковому симфизу таза матери. Положение определяется при влагалищном исследовании.
Рисунок 3B-6: Примеры положения предлежащей части, когда пациент лежит на спине
J. Определение опускания и зацепления головки
Опускание и зацепление головки оценивают при абдоминальном, а не при влагалищном исследовании.
Формование
Формование – это перекрытие костей черепа плода по стреловидному шву, которое может произойти во время родов из-за сдавливания головки при прохождении через таз матери.
K. Диагностика плесени
При головном предлежании плесени диагностируют, ощупывая перекрытие сагиттального шва черепа при влагалищном исследовании и оценивая, можно ли уменьшить (исправить) перекрытие с помощью слегка нажимая исследуемым пальцем.
Присутствие головки предков также может ощущаться как мягкая, вязкая припухлость, которая может затруднить четкое определение предлежащей части головки плода. При тяжелом капуте швы невозможно прощупать.
L. Оценка степени деформации
Пальпируется сагиттальный шов и оценивается соотношение или близость двух соседних костей.
Степень сформованности оценивают по следующей шкале:
0 = нормальное разделение костей с открытыми швами.
1+ = Кости касаются друг друга.
2+ = Кости накладываются друг на друга, но могут быть разделены легким надавливанием пальцев.
3+ = Кости накладываются друг на друга, но не могут быть разделены легким надавливанием пальцев. (3+ считается тяжелой формовкой.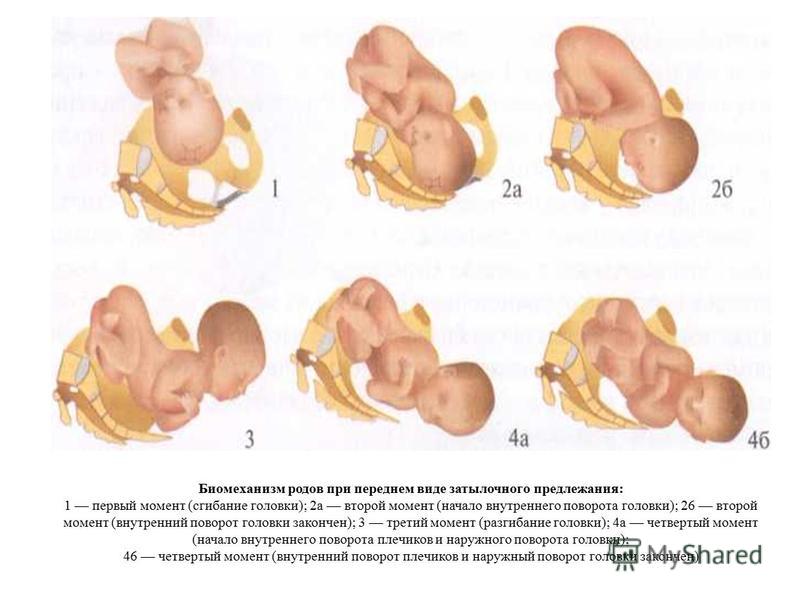 )
)
M. Оценка таза
При оценке таза необходимо определить размер и форму входа в таз, средней части таза и выхода из таза.
Для оценки таза важно использовать пошаговый метод.
Рисунок 3B-7: Боковой вид таза, показывающий, что исследующие пальцы едва достигают мыса крестца
Рисунок 3B-8: Край таза
Рисунок 3B-9: выходное отверстие таза


 Определение реакций опор и моментов защемления
Определение реакций опор и моментов защемления
 Следовательно, головка плода вставляется во вход в малый таз в состоянии умеренного сгибания в поперечном или в одном из косых размеров.
Следовательно, головка плода вставляется во вход в малый таз в состоянии умеренного сгибания в поперечном или в одном из косых размеров.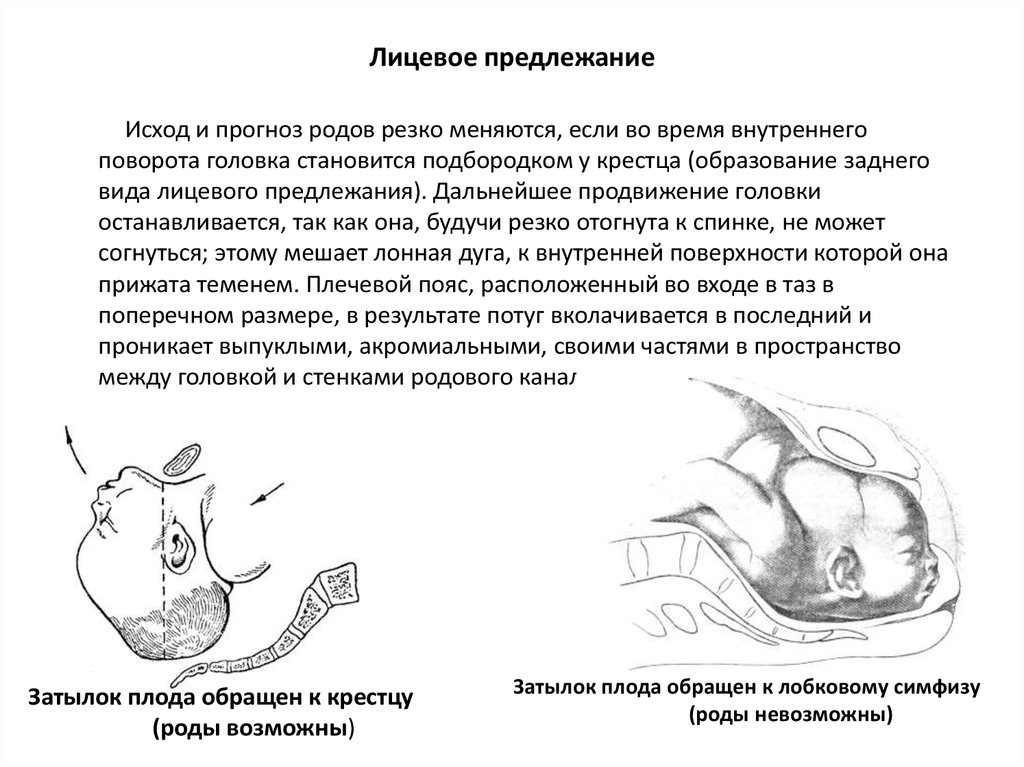 Разгибание при физиологических родах происходит в выходе таза. Подзатылочная ямка (точка фиксации) упирается в нижний край лонного сочленения (точка опоры), и в течение нескольких потуг головка полностью разгибается. Рождение головки через вульварное кольцо происходит малым косым ее размером (9,5 см). Последовательно рождаются затылок, темя, лоб, лицо и подбородок.
Разгибание при физиологических родах происходит в выходе таза. Подзатылочная ямка (точка фиксации) упирается в нижний край лонного сочленения (точка опоры), и в течение нескольких потуг головка полностью разгибается. Рождение головки через вульварное кольцо происходит малым косым ее размером (9,5 см). Последовательно рождаются затылок, темя, лоб, лицо и подбородок. Переднее плечико вступает теперь под лонную дугу. Между передним плечиком в месте прикрепления дельтовидной мышцы и нижним краем симфиза образуется вторая точка фиксации и опоры, затем заднее плечико, выпячивая промежность, рождается над задней спайкой за счет бокового сгибания туловища. После чего из-под лонной дуги рождается переднее плечико.
Переднее плечико вступает теперь под лонную дугу. Между передним плечиком в месте прикрепления дельтовидной мышцы и нижним краем симфиза образуется вторая точка фиксации и опоры, затем заднее плечико, выпячивая промежность, рождается над задней спайкой за счет бокового сгибания туловища. После чего из-под лонной дуги рождается переднее плечико.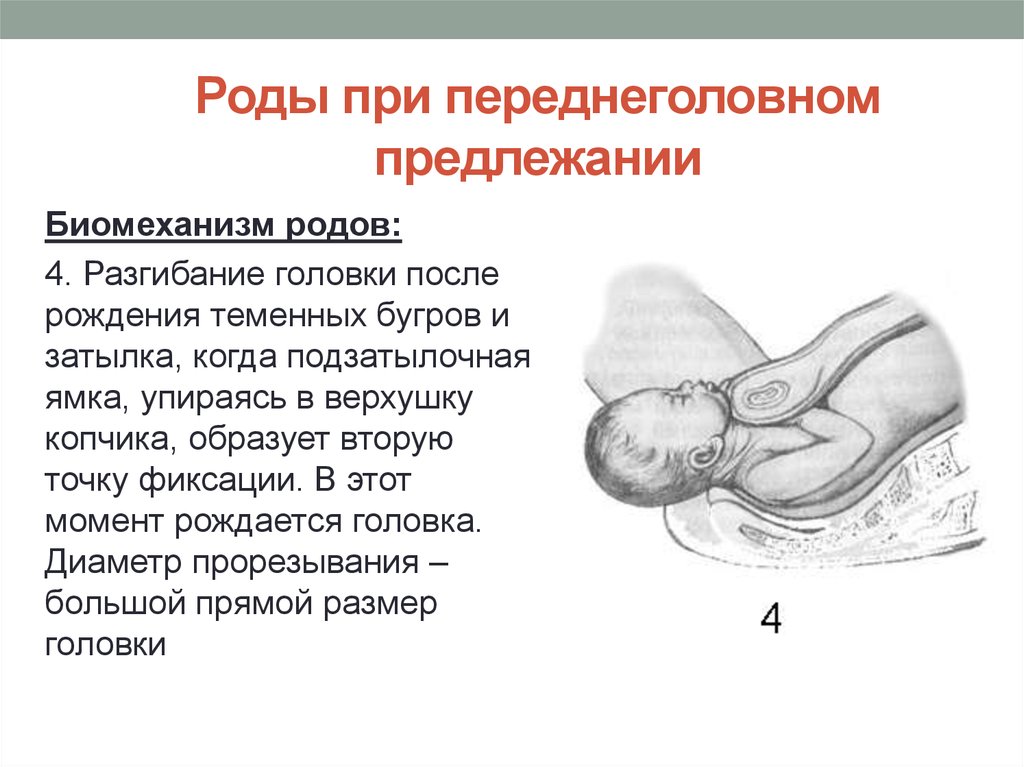
 Ведущей точкой является точка на стреловидном шве, расположенная ближе к большому родничку.
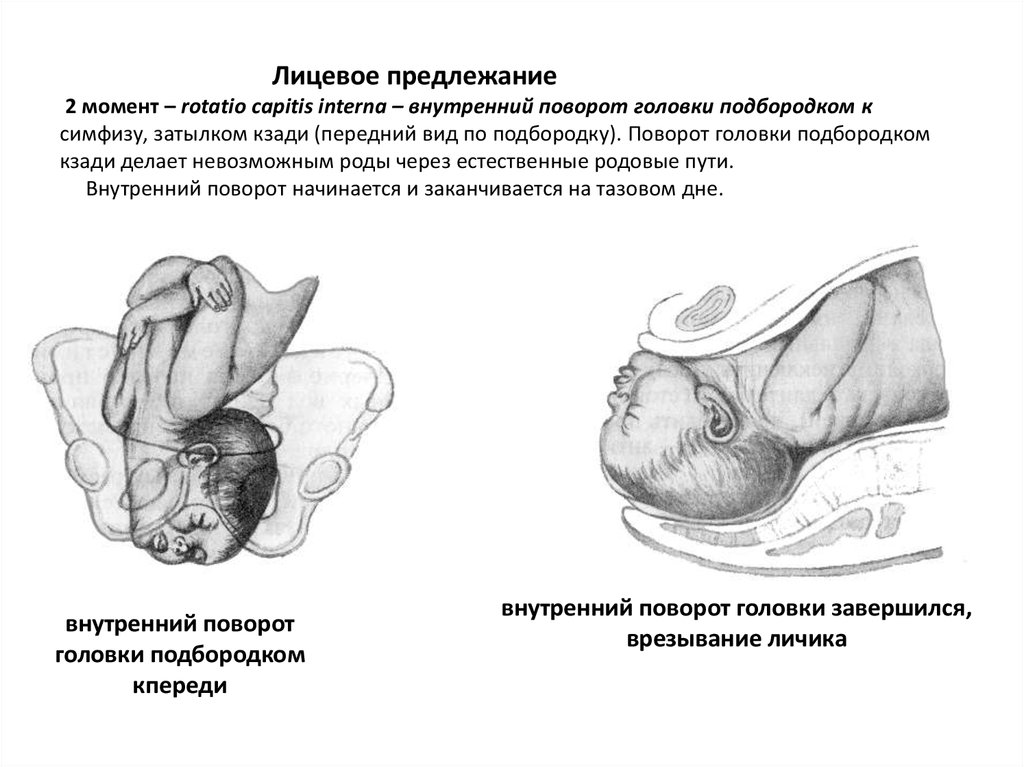
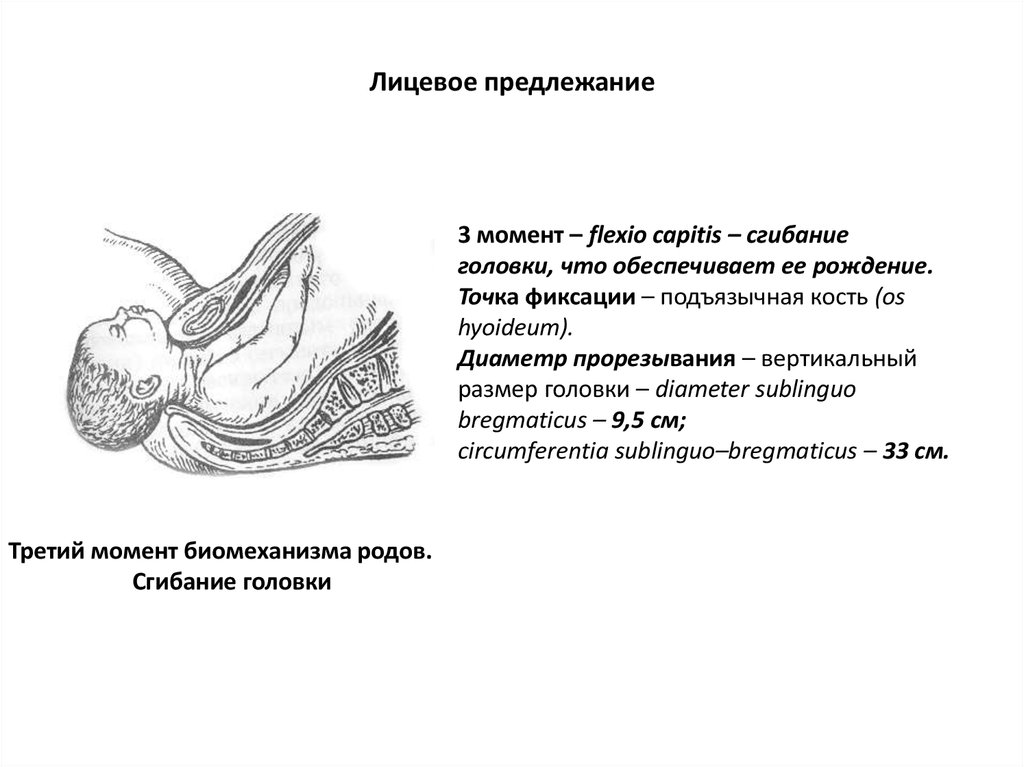
Ведущей точкой является точка на стреловидном шве, расположенная ближе к большому родничку. Под действием родовых сил головка плода делает разгибание, и из-под лона появляется сначала лоб, а затем лицо, обращенное к лону. В дальнейшем биомеханизм родов совершается так же, как и при переднем виде затылочного предлежания.
Под действием родовых сил головка плода делает разгибание, и из-под лона появляется сначала лоб, а затем лицо, обращенное к лону. В дальнейшем биомеханизм родов совершается так же, как и при переднем виде затылочного предлежания.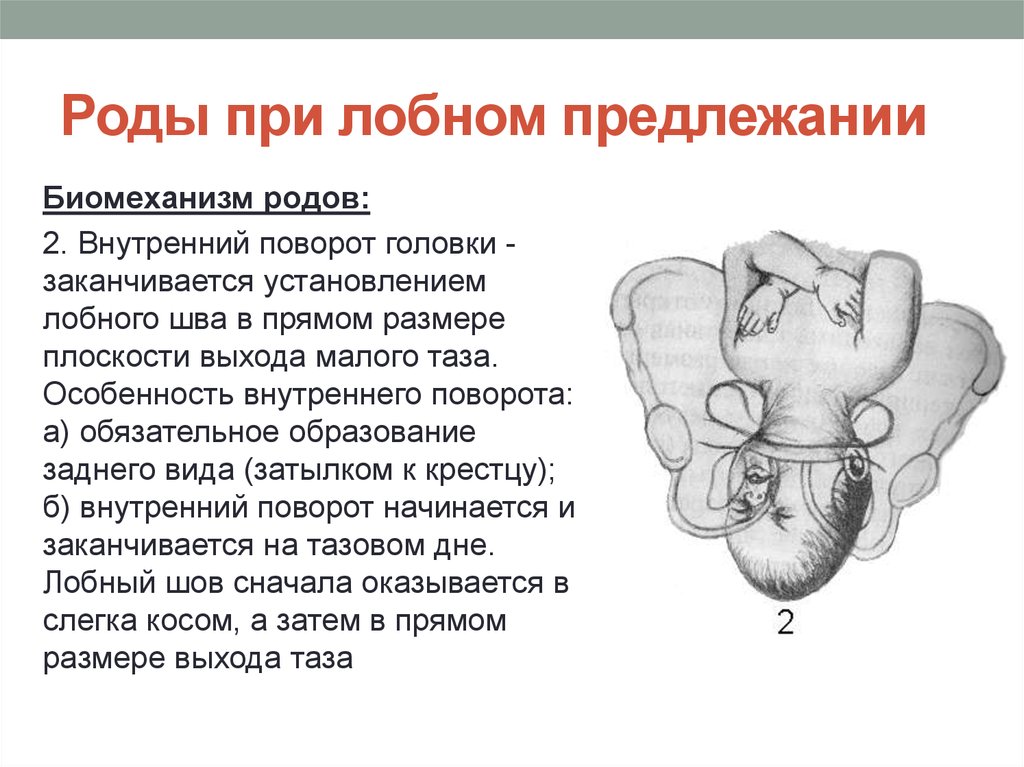 Несмотря на то, что имеются совпадения в этиологии, в клинике родов и характере осложнений, традиционно считается, что задний вид в родах – это физиологический вид предлежания и биомеханизм родов в этом случае – физиологический процесс.
Несмотря на то, что имеются совпадения в этиологии, в клинике родов и характере осложнений, традиционно считается, что задний вид в родах – это физиологический вид предлежания и биомеханизм родов в этом случае – физиологический процесс.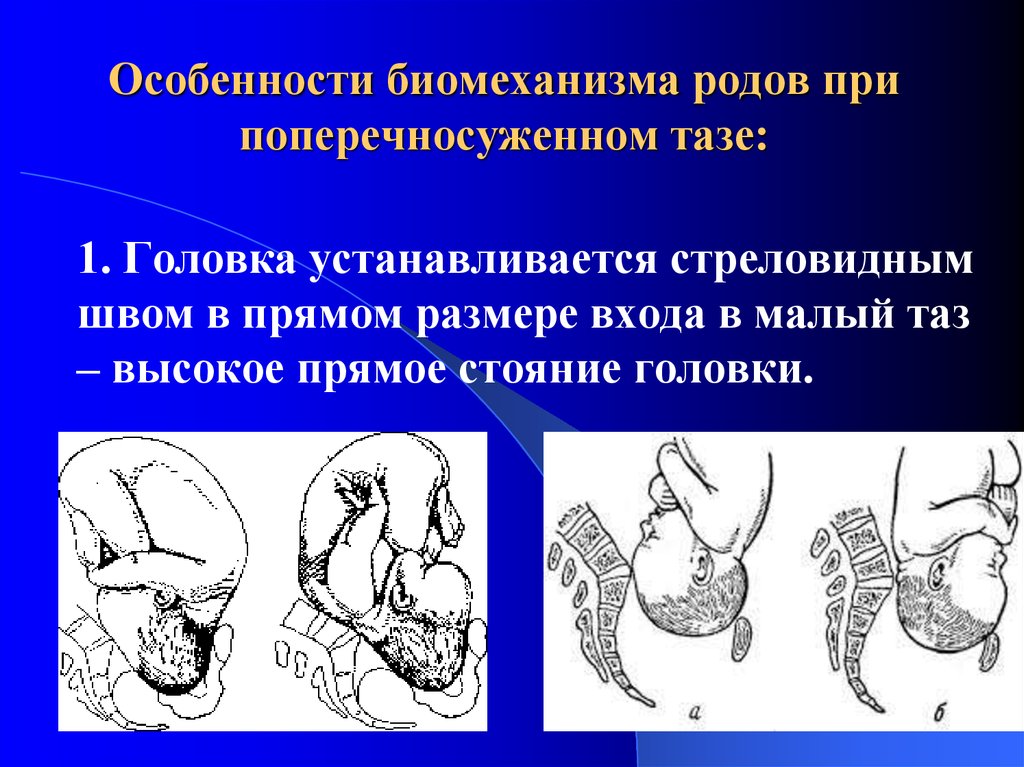

 Потоки ионов, идущих по нерегенеративным потенциалчувствительным ионным каналам (Na, Ca, K), регулируют уровень СДМ между фазными сокращениями. Миометрий имеет рецепторо управляемые ионные каналы, проницаемость которых меняется не под влиянием мембранного потенциала, а при прямом воздействии вещества с его специфическими рецепторами, расположенными на поверхности миоцита (окситоциновые, М-холинорецепторы). Каналы такого типа позволяют веществам-стимуляторам или ингибиторам влиять на СДМ.
Потоки ионов, идущих по нерегенеративным потенциалчувствительным ионным каналам (Na, Ca, K), регулируют уровень СДМ между фазными сокращениями. Миометрий имеет рецепторо управляемые ионные каналы, проницаемость которых меняется не под влиянием мембранного потенциала, а при прямом воздействии вещества с его специфическими рецепторами, расположенными на поверхности миоцита (окситоциновые, М-холинорецепторы). Каналы такого типа позволяют веществам-стимуляторам или ингибиторам влиять на СДМ.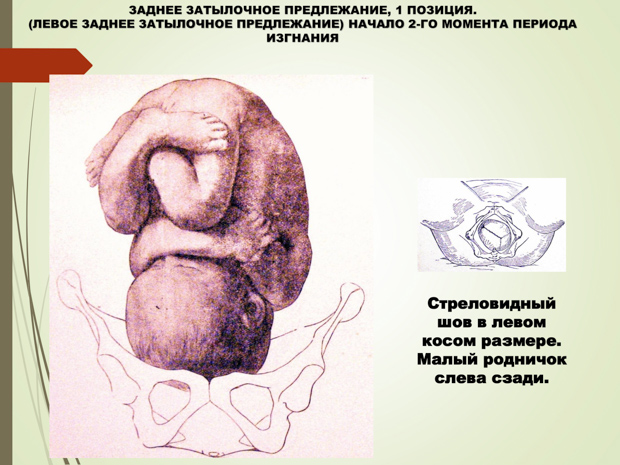 Потоки кальция и калия генерируют медленную волну деполяризации. В матке, как в мышечном органе, существует одна зона (2-3 мм), где зарождается спонтанная волна сокращения (пейсмекер), откуда сокращение распространяется на другие регионы. Расположение пейсмекера зависит от функционального состояния миоцитов. Распространение возбуждения идет за счет электрических процессов.
Потоки кальция и калия генерируют медленную волну деполяризации. В матке, как в мышечном органе, существует одна зона (2-3 мм), где зарождается спонтанная волна сокращения (пейсмекер), откуда сокращение распространяется на другие регионы. Расположение пейсмекера зависит от функционального состояния миоцитов. Распространение возбуждения идет за счет электрических процессов.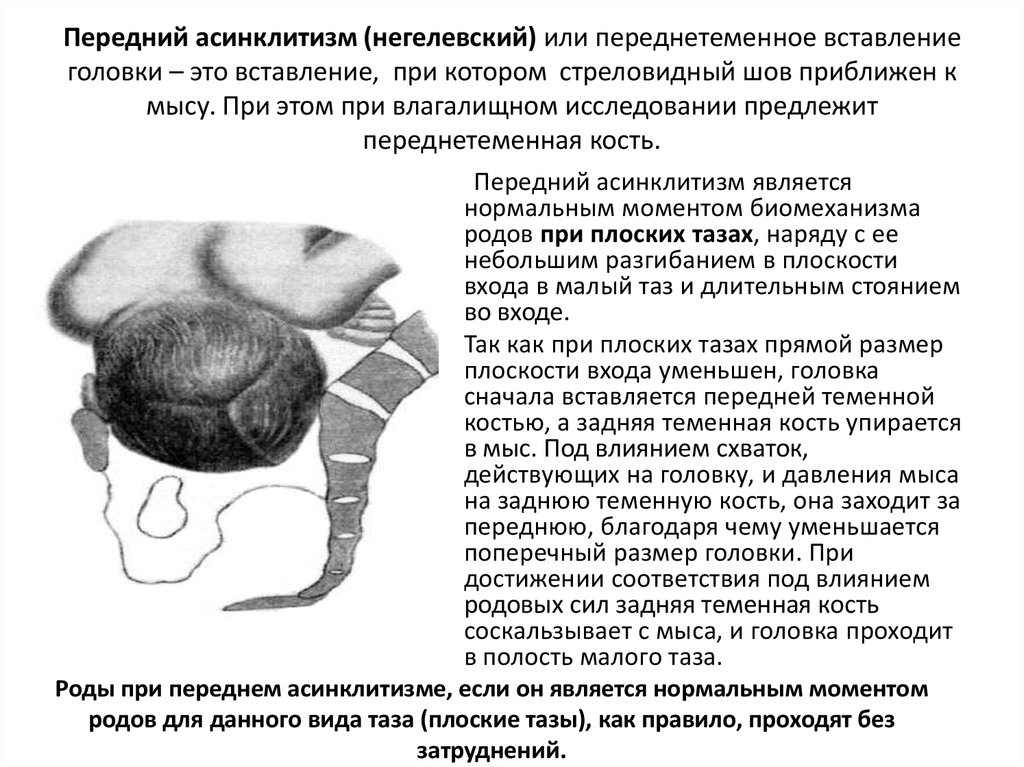 Механизмы, повышающие внутриклеточную концентрацию ионов Са, действуют при активации хеморецепторов на поверхности мембран миоцитов (окситоцин-, серотонин- и гистамин-, холин- и адренергические механизмы, простагландины).
Механизмы, повышающие внутриклеточную концентрацию ионов Са, действуют при активации хеморецепторов на поверхности мембран миоцитов (окситоцин-, серотонин- и гистамин-, холин- и адренергические механизмы, простагландины).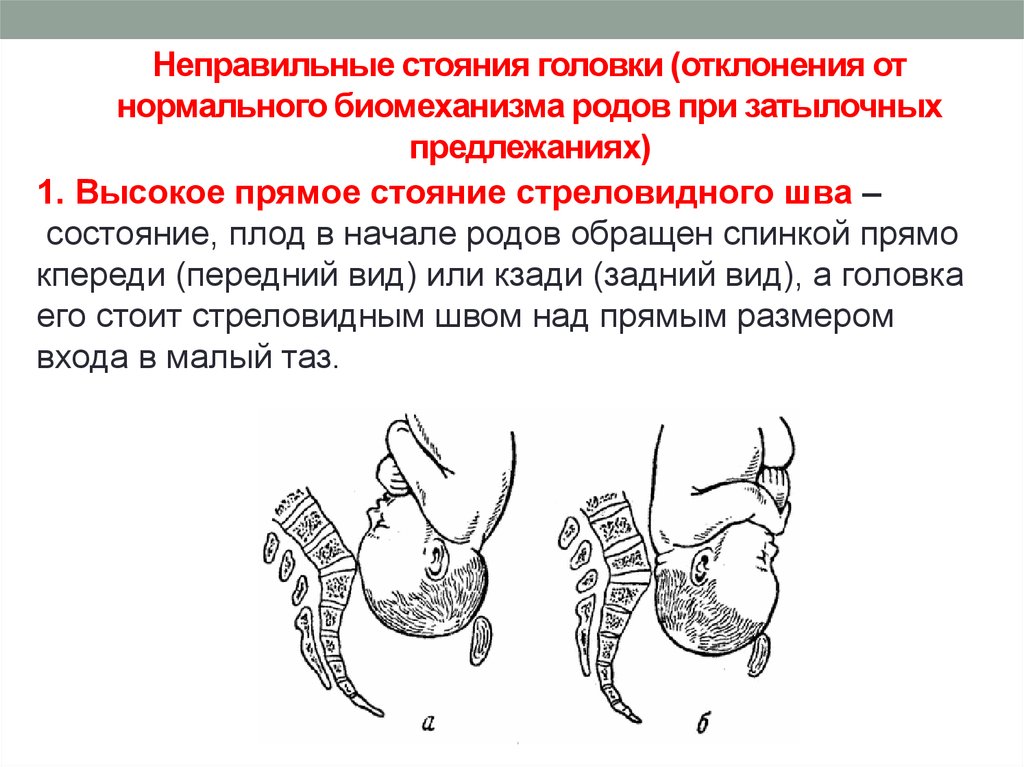 Он – неизвестен. Им может быть гипоксия. ПГ вырабатываются тканями матки, шейки матки, амнионом, хорионом, децидуальной тканью. Синтез ПГ зависит от активности лизосомальной фосфолипазы А2, которая выходит из лизосом при их разрушении (амниотомия, введение гипертонических растворов, окситоцин, дофамин, адреналин, норадреналин, вазопрессин, кортизол, гистамин, воспаление плодных оболочек). Механизм действия ПГ – опосредованный (снижают β-адренореактивность миоцитов, увеличивают выброс окситоцина нейрогипофизом, выработку серотонина, гистамина, тормозят образование прогестерона).
Он – неизвестен. Им может быть гипоксия. ПГ вырабатываются тканями матки, шейки матки, амнионом, хорионом, децидуальной тканью. Синтез ПГ зависит от активности лизосомальной фосфолипазы А2, которая выходит из лизосом при их разрушении (амниотомия, введение гипертонических растворов, окситоцин, дофамин, адреналин, норадреналин, вазопрессин, кортизол, гистамин, воспаление плодных оболочек). Механизм действия ПГ – опосредованный (снижают β-адренореактивность миоцитов, увеличивают выброс окситоцина нейрогипофизом, выработку серотонина, гистамина, тормозят образование прогестерона).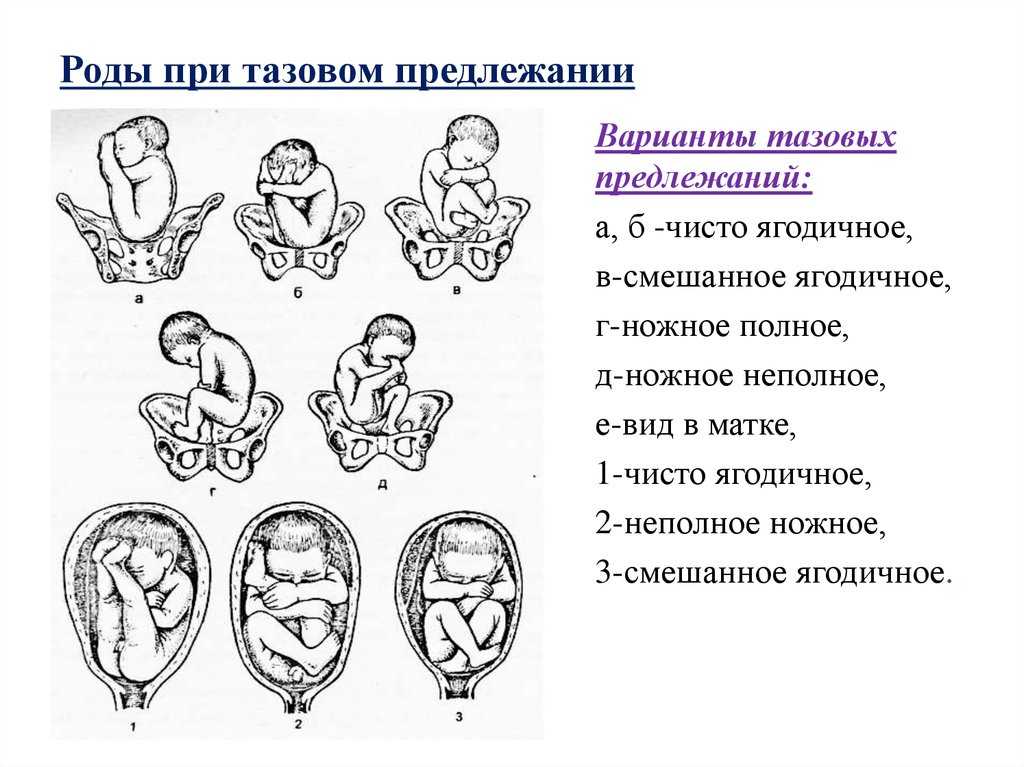 Считается, что выделение окситоцина плодом способствует индукции родов, а окситоцин матери поддерживает течение родов. Окситоцин и ацетилхолин (АХ), потенцируя друг друга через антихолинэстеразу, вызывают фазовые сокращения м на в желудочно-кишечном тракте, эпителии бронхов, гипоталамусе, эпифизе, тромбоцитах, тучных клетках, эндотелии сосудов, плаценте. Серотонин обеспечивает проницаемость миоцитов для Са, вызывает деполяризацию клеточных мембран. Не зная этого, акушеры еще в ХУ111веке стимулировали СДМ касторовым маслом м «встречной очистительной клизмой». Это было мудро: содержащиеся в касторовом масле предшественники ПГ и вырабатываемый при дефекации из обкладочных клеток кишечника серотонин «раскрывали кальциевый канал» и индуцировали СДМ.
Считается, что выделение окситоцина плодом способствует индукции родов, а окситоцин матери поддерживает течение родов. Окситоцин и ацетилхолин (АХ), потенцируя друг друга через антихолинэстеразу, вызывают фазовые сокращения м на в желудочно-кишечном тракте, эпителии бронхов, гипоталамусе, эпифизе, тромбоцитах, тучных клетках, эндотелии сосудов, плаценте. Серотонин обеспечивает проницаемость миоцитов для Са, вызывает деполяризацию клеточных мембран. Не зная этого, акушеры еще в ХУ111веке стимулировали СДМ касторовым маслом м «встречной очистительной клизмой». Это было мудро: содержащиеся в касторовом масле предшественники ПГ и вырабатываемый при дефекации из обкладочных клеток кишечника серотонин «раскрывали кальциевый канал» и индуцировали СДМ.

 6.1). Прелиминарные боли протекают для беременной почти незаметно, они не должны препятствовать естественным процессам жизнедеятельности (сну, питанию, активности).
6.1). Прелиминарные боли протекают для беременной почти незаметно, они не должны препятствовать естественным процессам жизнедеятельности (сну, питанию, активности).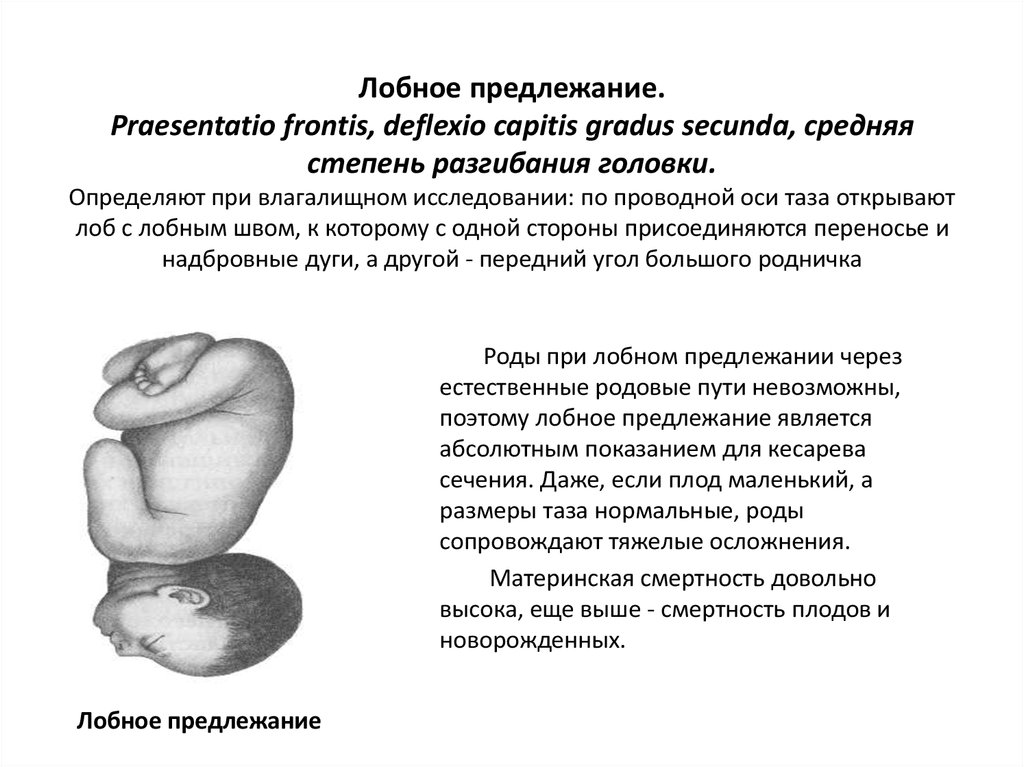 6.2).
6.2).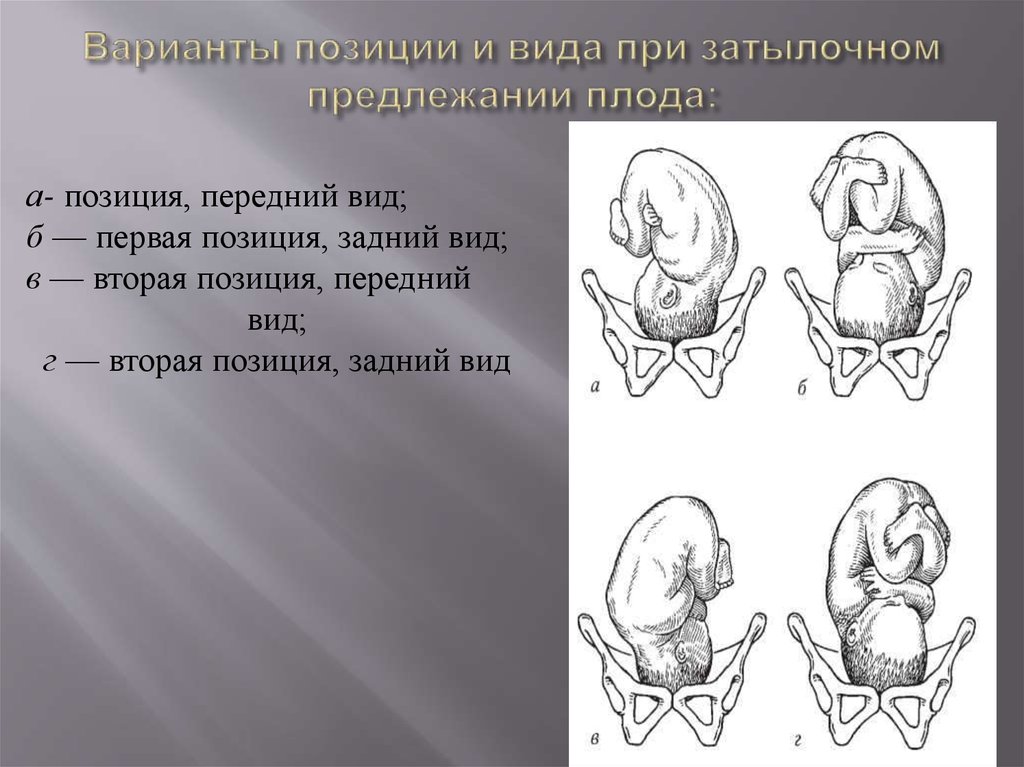 Обратная связь — 161.97.168.212 (0.013 с.)
Обратная связь — 161.97.168.212 (0.013 с.)