Содержание
Симптомы низкой плацентации: Как распознать тревожные сигналы
Низкая плацентация — это состояние, которое может вызвать немало беспокойства у будущих мам. Но что же делать, если вам поставили такой диагноз? Давайте разберемся, как обеспечить безопасность и комфорт во время беременности с этим непростым состоянием.
Прежде всего, важно понимать, что низкая плацентация — это не приговор. В большинстве случаев плацента «мигрирует» вверх по мере роста матки. Но пока этого не произошло, нужно быть начеку и соблюдать определенные правила.
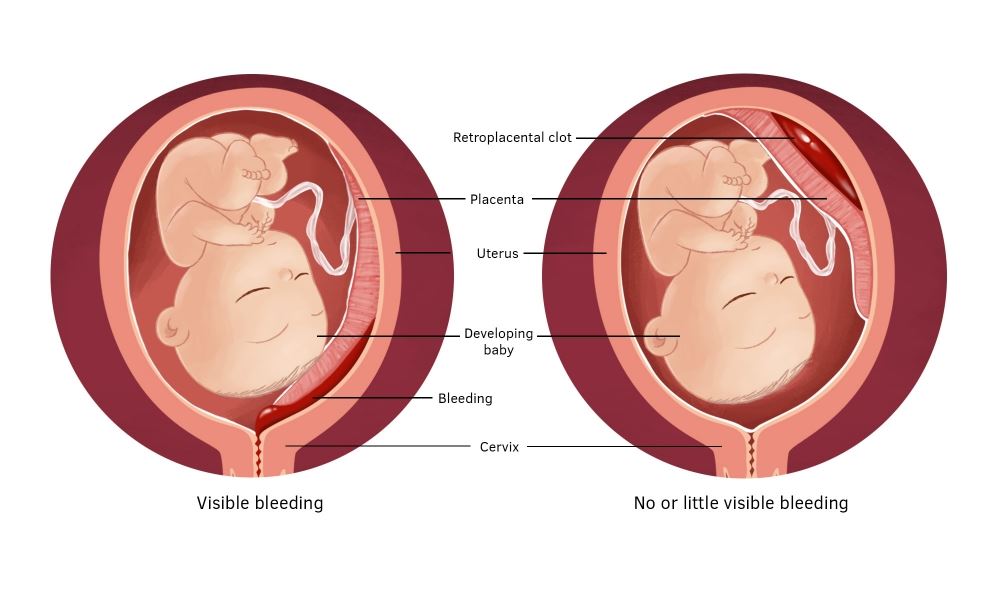
Одним из ключевых моментов при низкой плацентации являются выделения. При низкой плацентации выделения могут быть тревожным сигналом. Если вы заметили кровянистые выделения, даже незначительные, немедленно обратитесь к врачу. Это может быть признаком частичной отслойки плаценты — состояния, требующего немедленного медицинского вмешательства.
Но не паникуйте раньше времени! Многие женщины с низкой плацентацией проходят через беременность без каких-либо осложнений. Ваша задача — быть внимательной к своему телу и следовать рекомендациям врача.
Режим дня и физическая активность
При низкой плацентации врачи часто рекомендуют ограничить физическую активность. Но это не значит, что вы должны лежать пластом 24/7! Умеренная активность полезна для вас и малыша. Попробуйте легкую йогу для беременных или пренатальную гимнастику. Только обязательно согласуйте программу занятий с вашим врачом.
А как насчет секса? Тут все индивидуально. В некоторых случаях врачи рекомендуют воздержаться от половой жизни, особенно в первом и втором триместрах. Но не стесняйтесь обсудить этот вопрос с вашим доктором — он подскажет, что безопасно именно в вашем случае.
Питание и образ жизни
Правильное питание — ключ к здоровой беременности, особенно при низкой плацентации. Включите в свой рацион продукты, богатые железом и фолиевой кислотой. Эти вещества критически важны для формирования плаценты и предотвращения анемии.
Откажитесь от вредных привычек, если они у вас есть. Курение и алкоголь категорически противопоказаны при беременности, а при низкой плацентации они особенно опасны. Они могут спровоцировать преждевременные роды или отслойку плаценты.
Стресс — ваш враг
Стресс — это то, чего стоит избегать любой беременной женщине, но при низкой плацентации это особенно важно. Хронический стресс может привести к повышению уровня кортизола в крови, что негативно влияет на плаценту и может спровоцировать преждевременные роды.
Как же справиться со стрессом? Попробуйте медитацию или дыхательные упражнения. Многие будущие мамы находят утешение в общении с другими женщинами, проходящими через похожие трудности. Присоединитесь к группе поддержки для беременных или найдите онлайн-сообщество.
Медицинское наблюдение
При низкой плацентации вам, вероятно, придется чаще посещать врача и проходить УЗИ. Не пропускайте эти визиты! Регулярное наблюдение позволит вовремя заметить любые изменения и принять необходимые меры.
Кстати, об УЗИ. Современные аппараты позволяют с высокой точностью определить расположение плаценты. Не бойтесь задавать вопросы во время процедуры — понимание того, что происходит, поможет вам чувствовать себя увереннее.
Подготовка к родам
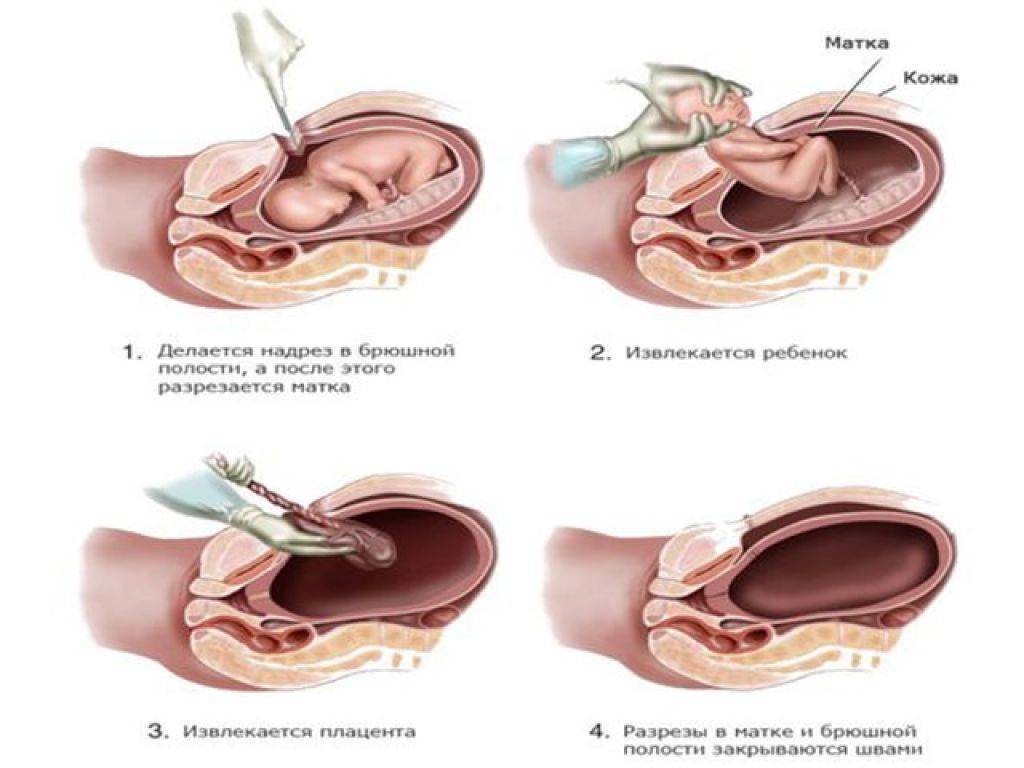
Если к концу беременности плацента все еще остается низко расположенной, врачи могут рекомендовать кесарево сечение. Не пугайтесь — современные методы делают эту операцию безопасной как для мамы, так и для малыша.
Подготовьтесь к возможности кесарева заранее. Узнайте о процедуре, задайте все интересующие вас вопросы врачу. Помните, что главное — это здоровье ваше и вашего малыша, а способ родоразрешения — вторично.
Эмоциональное здоровье
Беременность — это не только физическое, но и эмоциональное путешествие. При низкой плацентации вы можете испытывать дополнительную тревогу и страх. Не держите эти чувства в себе! Поговорите с партнером, друзьями или психологом. Иногда простой разговор может снять огромный груз с души.
Попробуйте вести дневник беременности. Записывайте свои мысли, чувства, вопросы к врачу. Это не только поможет вам разобраться в своих эмоциях, но и станет прекрасным воспоминанием о времени ожидания малыша.

Послеродовой период
После родов, независимо от их способа, вам потребуется особый уход. Если роды были через кесарево сечение, восстановление займет больше времени. Не стесняйтесь просить о помощи — это нормально!
Обратите внимание на свое эмоциональное состояние после родов. Послеродовая депрессия — не редкость, особенно после сложной беременности. Если вы чувствуете, что не справляетесь с эмоциями, обратитесь к специалисту.
В заключение
Помните, что низкая плацентация — это не приговор. Множество женщин проходят через это испытание и рожают здоровых малышей. Ваша задача — заботиться о себе, следовать рекомендациям врача и верить в лучшее.
Будьте внимательны к своему телу, не игнорируйте тревожные симптомы, но и не паникуйте по каждому поводу. Ваше спокойствие и позитивный настрой — лучший подарок для вашего будущего малыша. Удачи вам и легких родов!
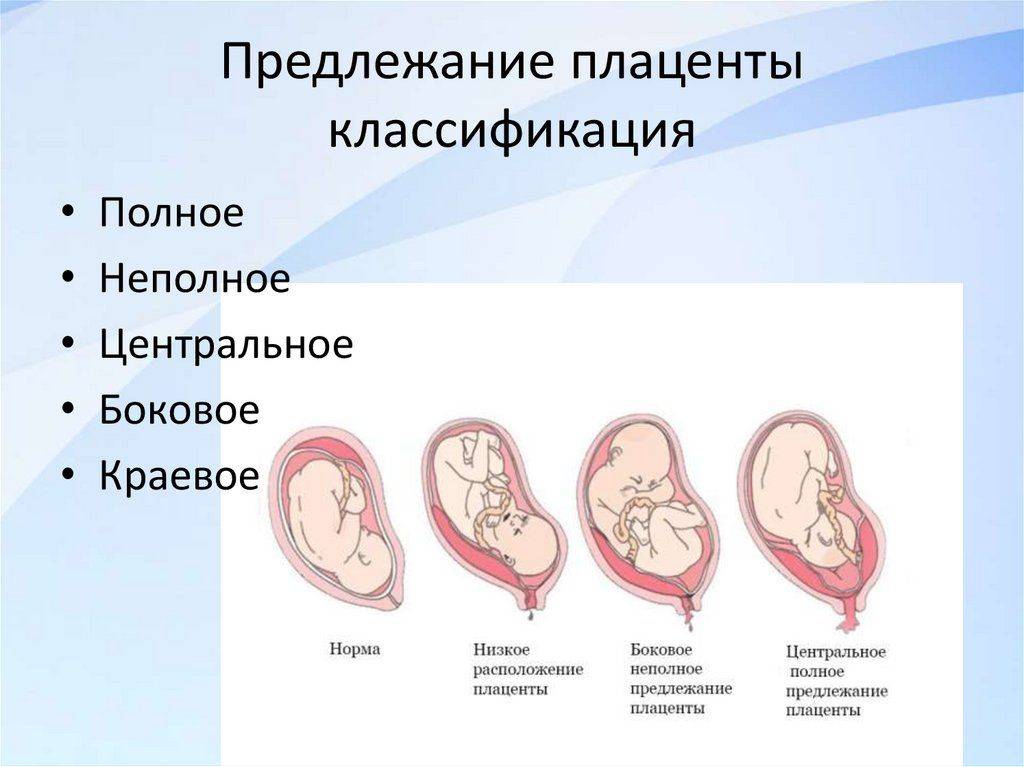
Диагностика предлежания плаценты: Методы и точность определения
Когда речь заходит о диагностике предлежания плаценты, точность — это не просто слово, а ключевой фактор в обеспечении здоровья матери и ребенка. Но как же врачи определяют это состояние? Давайте нырнем в мир современной медицины и разберемся, какие методы используются для выявления этой непростой ситуации.
УЗИ: Окно в мир внутриутробного развития
Ультразвуковое исследование (УЗИ) — это, пожалуй, самый распространенный и доступный метод диагностики предлежания плаценты. Представьте себе, что УЗИ — это своего рода подводная камера, которая позволяет нам заглянуть в таинственный мир, скрытый от глаз. С помощью этого метода врачи могут не только определить расположение плаценты, но и оценить ее состояние, размеры и даже кровоток.
Интересно, что точность УЗИ в диагностике предлежания плаценты зависит от срока беременности. В первом триместре она может быть не очень высокой, так как матка еще относительно небольшая. Но уже к 20-й неделе точность значительно повышается. А знаете ли вы, что некоторые современные УЗИ-аппараты способны создавать трехмерные изображения? Это позволяет получить еще более детальную картину расположения плаценты.
МРТ: Когда нужна дополнительная ясность
Иногда УЗИ может быть недостаточно, особенно если плацента расположена на задней стенке матки. В таких случаях на помощь приходит магнитно-резонансная томография (МРТ). Это как если бы мы перешли от подводной камеры к высокотехнологичному подводному дрону с HD-камерой. МРТ дает более четкое и детальное изображение, позволяя врачам увидеть даже самые мелкие детали.
МРТ особенно полезна в случаях, когда есть подозрение на врастание плаценты в стенку матки (placenta accreta). Это серьезное осложнение, которое может возникнуть при предлежании плаценты, особенно у женщин, перенесших кесарево сечение в прошлом. МРТ помогает оценить глубину врастания и спланировать дальнейшую тактику ведения беременности и родов.
Допплерометрия: Слушаем кровоток
А теперь представьте, что вы можете не только увидеть, но и услышать, как кровь течет через плаценту. Именно это позволяет сделать допплерометрия. Этот метод основан на эффекте Допплера и позволяет оценить скорость и характер кровотока в сосудах плаценты и пуповины.
При предлежании плаценты допплерометрия особенно важна, так как помогает выявить нарушения кровоснабжения, которые могут негативно сказаться на развитии плода. Кстати, знаете ли вы, что некоторые аппараты УЗИ совмещают в себе функции обычного ультразвука и допплерометрии? Это позволяет получить комплексную картину состояния плаценты за одно исследование.
Трансвагинальное УЗИ: Когда нужен более близкий взгляд
Иногда, чтобы получить более четкую картину, врачам нужно подобраться поближе. Здесь на сцену выходит трансвагинальное УЗИ. Этот метод особенно эффективен на ранних сроках беременности или когда нужно более детально рассмотреть нижний сегмент матки.
Трансвагинальное УЗИ может показаться немного некомфортным, но оно абсолютно безопасно как для матери, так и для плода. Оно позволяет получить изображение высокого разрешения и более точно оценить расстояние между плацентой и внутренним зевом шейки матки. Это критически важно для определения степени предлежания плаценты.
Клинические признаки: Что может подсказать ваше тело
Хотя современные методы визуализации играют ключевую роль в диагностике предлежания плаценты, не стоит забывать и о клинических признаках. При низкой плацентации выделения могут быть первым сигналом тревоги. Кровянистые выделения, особенно во втором или третьем триместре, могут указывать на предлежание плаценты.
Однако важно помнить, что не все случаи предлежания плаценты сопровождаются кровотечением. Некоторые женщины могут не иметь никаких симптомов, и предлежание обнаруживается только при плановом УЗИ. Вот почему так важно регулярно посещать врача и проходить все назначенные обследования.
Точность диагностики: Насколько мы можем доверять результатам?
Вопрос точности диагностики предлежания плаценты — это не просто академический интерес. От правильного диагноза зависит тактика ведения беременности и родов, а в конечном итоге — здоровье и жизнь матери и ребенка. Так насколько же точны современные методы диагностики?
Исследования показывают, что точность УЗИ в диагностике предлежания плаценты во втором и третьем триместрах достигает 95-98%. Однако важно помнить, что эта цифра может варьироваться в зависимости от опыта врача, качества оборудования и индивидуальных особенностей пациентки.
МРТ показывает еще более высокую точность, особенно в случаях подозрения на врастание плаценты. Некоторые исследования демонстрируют чувствительность и специфичность МРТ в диагностике placenta accreta на уровне 88-100%.
Ложноположительные и ложноотрицательные результаты: Реальность, с которой нужно считаться
Несмотря на высокую точность современных методов диагностики, ложноположительные и ложноотрицательные результаты все еще возможны. Ложноположительный результат может привести к ненужному беспокойству и, возможно, к неоправданному кесареву сечению. С другой стороны, ложноотрицательный результат может подвергнуть женщину риску неожиданного кровотечения во время родов.
Вот почему многие врачи рекомендуют повторные УЗИ, особенно если первоначальный диагноз был поставлен на ранних сроках беременности. По мере роста матки положение плаценты может измениться, и то, что выглядело как предлежание на 20-й неделе, может разрешиться к 32-й неделе.
Будущее диагностики: Что нас ждет?
Мир медицинской диагностики не стоит на месте. Уже сегодня ведутся разработки новых методов, которые могут сделать диагностику предлежания плаценты еще более точной и информативной. Например, исследователи изучают возможность использования искусственного интеллекта для анализа УЗИ-изображений. Это может помочь минимизировать человеческий фактор и повысить точность диагностики.
Другое перспективное направление — использование контрастных веществ при МРТ для еще более детальной визуализации плаценты и ее кровоснабжения. Хотя эти методы пока находятся на стадии исследований, они открывают захватывающие перспективы для будущего акушерской диагностики.
В заключение хотелось бы отметить, что диагностика предлежания плаценты — это комплексный процесс, требующий не только современного оборудования, но и опыта врача, а также внимательного отношения самой беременной женщины к своему состоянию. Регулярное наблюдение, своевременная диагностика и правильная интерпретация результатов — вот ключ к успешному ведению беременности при предлежании плаценты.
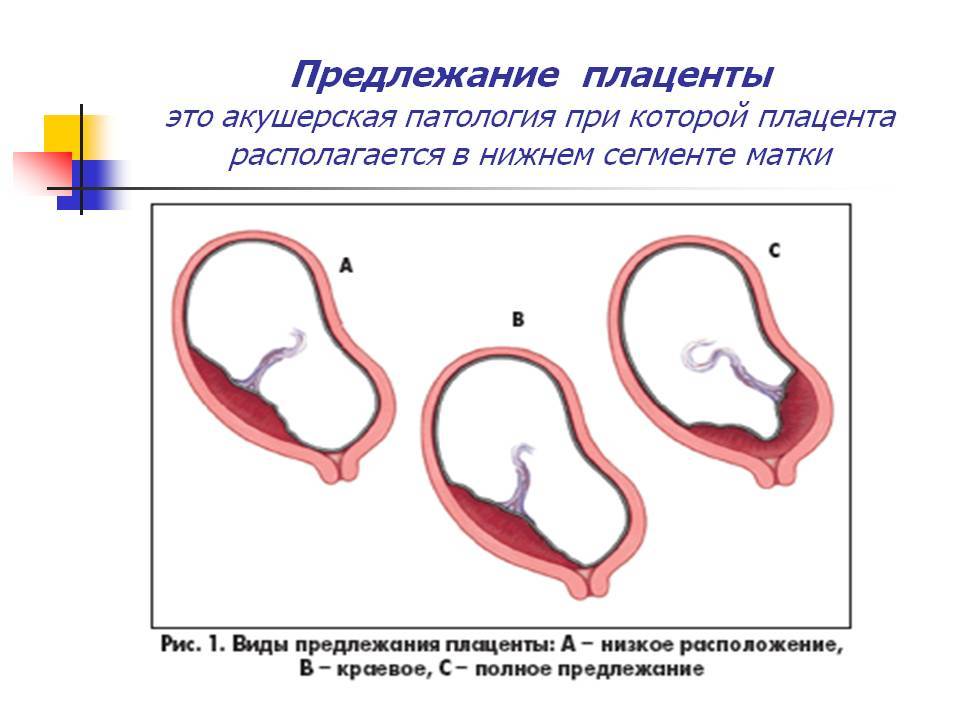
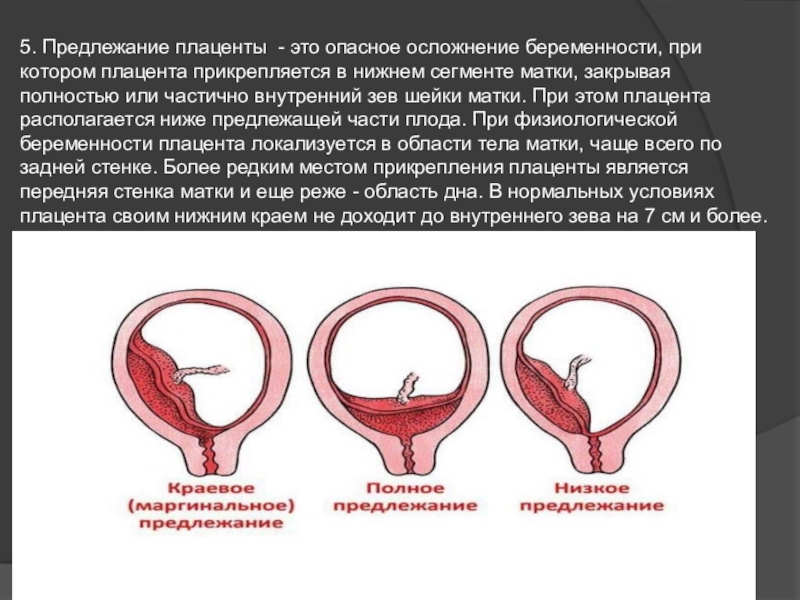
Выделения при низком расположении плаценты: Норма и отклонения
Беременность — это удивительное путешествие, полное неожиданностей и новых ощущений. Но когда речь заходит о низком расположении плаценты, каждое необычное ощущение может вызвать тревогу. Особенно это касается выделений. При низкой плацентации выделения могут стать настоящим источником беспокойства для будущей мамы. Так как же отличить норму от тревожного сигнала?
Нормальные выделения: Что считать обычным?
Давайте начнем с хороших новостей: не все выделения при низкой плацентации являются поводом для паники. В большинстве случаев, умеренные прозрачные или белесые выделения без запаха — это совершенно нормальное явление. Они могут быть более обильными, чем до беременности, что связано с повышенным уровнем эстрогенов и усиленным кровоснабжением половых органов.
Представьте себе, что ваше тело — это сложный механизм, который постоянно настраивается и подготавливается к предстоящим родам. Увеличение количества выделений — это своего рода смазка для этого механизма, помогающая поддерживать здоровую микрофлору влагалища и защищать от инфекций.

Тревожные сигналы: Когда бить в колокола?
Однако при низкой плацентации есть ряд симптомов, игнорировать которые нельзя ни в коем случае. Кровянистые выделения — это тот самый красный флаг, который требует немедленного внимания. Они могут варьироваться от легкого розового оттенка до ярко-красного цвета и могут быть как незначительными, так и обильными.
Важно понимать, что кровотечение при низкой плацентации может начаться внезапно, без каких-либо предшествующих симптомов или болевых ощущений. Это как если бы вы ехали по гладкой дороге, и вдруг, без предупреждения, попали на участок с ямами и выбоинами. Именно поэтому так важно быть начеку и обращать внимание на любые необычные изменения.
Цвет имеет значение: Радуга выделений
Выделения при беременности могут быть самых разных цветов, и каждый оттенок может что-то сказать о вашем состоянии. Давайте разберем эту палитру подробнее:
- Прозрачные или белесые выделения: Как правило, это норма. Они могут быть жидкими или слегка густыми.
- Желтоватые или зеленоватые выделения: Могут указывать на инфекцию. При низкой плацентации риск инфекций повышен, поэтому такие выделения требуют консультации врача.
- Коричневые выделения: Могут быть признаком старых кровянистых выделений. Хотя они менее тревожны, чем ярко-красные, все равно требуют внимания.
- Розовые или красные выделения: Наиболее тревожный сигнал при низкой плацентации. Требуют немедленного обращения к врачу.
Помните, что ваше тело — уникально, и то, что нормально для одной женщины, может быть отклонением для другой. Поэтому так важно регулярно посещать врача и обсуждать с ним все изменения.
Количество и консистенция: Когда много — это слишком?
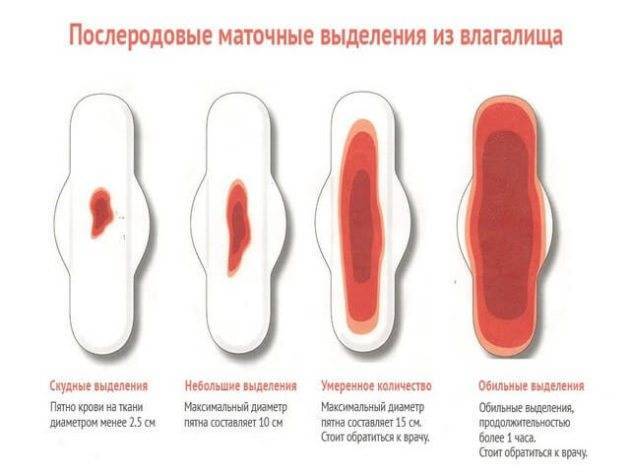
Не только цвет, но и количество выделений может быть информативным. При низкой плацентации выделения могут стать более обильными, но есть грань, за которой «норма» переходит в «отклонение».
Если вы замечаете, что прокладки промокают за час-два, это может быть признаком кровотечения, даже если выделения не ярко-красные. Представьте, что ваше тело — это сосуд с водой. Небольшое просачивание — это одно, но если вода льется потоком, это явный сигнал, что что-то не так.
Что касается консистенции, нормальные выделения обычно жидкие или слегка густые. Если вы заметили, что выделения стали водянистыми, это может быть признаком подтекания околоплодных вод, что особенно опасно при низкой плацентации.
Запах: Невидимый, но важный индикатор
Нормальные выделения при беременности обычно не имеют сильного запаха. Появление неприятного или рыбного запаха может указывать на развитие инфекции. При низкой плацентации риск инфекционных осложнений повышен, поэтому любые изменения запаха выделений должны стать поводом для обращения к врачу.
Представьте, что ваше тело — это сложная экосистема. Любое нарушение баланса в этой системе может привести к появлению «незваных гостей» — бактерий или грибков, которые и вызывают неприятный запах.
Сопутствующие симптомы: На что еще обратить внимание?
При низкой плацентации выделения редко бывают единственным симптомом. Обратите внимание на следующие сопутствующие признаки:
- Боль или дискомфорт в нижней части живота
- Ощущение давления в области таза
- Частые позывы к мочеиспусканию
- Общая слабость или головокружение
Эти симптомы, особенно в сочетании с необычными выделениями, могут указывать на осложнения, связанные с низким расположением плаценты.
Мониторинг выделений: Ваш личный дневник беременности
Ведение дневника выделений может стать вашим верным помощником при низкой плацентации. Записывайте количество, цвет, консистенцию и запах выделений ежедневно. Это поможет вам заметить даже небольшие изменения и предоставить врачу более точную информацию.
Представьте, что вы — детектив, расследующий самое важное дело в вашей жизни. Каждая деталь, каждое наблюдение может оказаться ключом к разгадке. Ваш дневник — это ваши улики, которые помогут врачу составить полную картину вашего состояния.
Гигиена: Ваш щит от осложнений
При низкой плацентации правильная гигиена становится не просто рутиной, а важным элементом профилактики осложнений. Используйте только мягкое, гипоаллергенное мыло для интимной гигиены. Избегайте спринцеваний и использования тампонов — они могут повысить риск инфекции.

Выбирайте дышащее хлопковое белье и меняйте его чаще обычного. Помните, что ваше тело сейчас как никогда нуждается в «дыхании». Представьте, что ваша кожа — это лес, которому нужен свежий воздух для здорового роста. Синтетическое белье в этом случае — как смог, который мешает этому естественному процессу.
Когда обращаться к врачу: Лучше перестраховаться
При низкой плацентации лучше перестраховаться, чем рисковать. Немедленно обратитесь к врачу, если заметили:
- Любые кровянистые выделения, даже если они незначительные
- Резкое увеличение количества выделений
- Появление неприятного запаха
- Изменение цвета выделений на желтый, зеленый или серый
- Боль или спазмы в нижней части живота
Помните, что ваш врач — ваш союзник в этом путешествии. Не стесняйтесь задавать вопросы и делиться своими беспокойствами. Лучше лишний раз проконсультироваться, чем пропустить важный симптом.
В заключение хочется сказать, что хотя низкая плацентация может вызывать тревогу, помните, что большинство женщин с этим диагнозом успешно вынашивают и рожают здоровых малышей. Ваша внимательность к своему телу, регулярное наблюдение у врача и правильный уход за собой — это ключ к благополучному течению беременности. Берегите себя и помните, что каждый день приближает вас к встрече с вашим малышом!
Образ жизни будущей мамы: Рекомендации по питанию и активности
Беременность с низкой плацентацией — это не приговор к девяти месяцам лежания на диване. Напротив, правильно подобранный образ жизни может существенно улучшить ваше состояние и снизить риски осложнений. Но как найти золотую середину между активностью и осторожностью? Давайте разберемся, что можно, а что нельзя будущей маме с этим непростым диагнозом.
Питание: Ешь за двоих, но не вдвое больше
Старая поговорка «есть за двоих» при беременности давно потеряла актуальность. При низкой плацентации правильное питание становится не просто рекомендацией, а необходимостью. Ваш рацион должен быть сбалансированным и богатым питательными веществами, но без лишних калорий.

Представьте, что ваше тело — это строительная площадка, где возводится самое важное здание в вашей жизни. Каждый продукт, который вы употребляете, — это строительный материал. Хотите ли вы, чтобы ваш малыш был построен из фастфуда и газировки? Думаю, нет. Поэтому выбирайте качественные «стройматериалы»:
- Белки: нежирное мясо, рыба, яйца, бобовые
- Сложные углеводы: цельнозерновые продукты, овощи
- Полезные жиры: авокадо, орехи, оливковое масло
- Витамины и минералы: свежие фрукты и овощи
Особое внимание стоит уделить продуктам, богатым железом и фолиевой кислотой. Эти вещества критически важны для формирования плаценты и предотвращения анемии, которая часто сопутствует низкой плацентации. Темно-зеленые листовые овощи, красное мясо, печень (в умеренных количествах) — вот ваши лучшие друзья в этот период.
Гидратация: Пей, но не заливайся
Достаточное потребление жидкости критически важно при беременности, особенно при низкой плацентации. Однако не стоит впадать в крайности. Чрезмерное употребление воды может привести к отекам и дополнительной нагрузке на почки.
Как определить оптимальное количество жидкости? Простое правило: ваша моча должна быть светло-желтого цвета. Если она темная — пейте больше, если почти прозрачная — немного сократите потребление жидкости.
Помните, что при низкой плацентации выделения могут быть более обильными, поэтому важно восполнять потерю жидкости. Но не забывайте, что соки и чай тоже считаются! Попробуйте травяные чаи, которые не только утолят жажду, но и принесут дополнительную пользу. Например, чай с малиновым листом может помочь укрепить матку.
Физическая активность: Двигайся с умом
При низкой плацентации многие женщины боятся лишний раз пошевелиться. Но полный отказ от физической активности может принести больше вреда, чем пользы. Умеренные упражнения помогают улучшить кровообращение, снизить риск тромбозов и поддержать мышечный тонус.
Какие же виды активности безопасны? Представьте, что ваше тело — это хрупкий антикварный предмет. Вы ведь не станете его трясти или подбрасывать, верно? Но это не значит, что его нельзя осторожно перемещать. Вот несколько безопасных вариантов:
- Ходьба: легкие прогулки на свежем воздухе
- Плавание: отличный вариант для разгрузки суставов
- Йога для беременных: под руководством опытного инструктора
- Легкая гимнастика: специальные упражнения для беременных
Главное правило: слушайте свое тело. Если чувствуете дискомфорт или усталость — прекращайте упражнения. И обязательно согласуйте программу активности с вашим врачом!
Сон и отдых: Найди свою позу
Полноценный отдых критически важен при низкой плацентации. Но как найти удобное положение, когда живот растет, а привычные позы уже не подходят?
Лучшая поза для сна при беременности — на левом боку. Это улучшает кровоток к плаценте и снижает нагрузку на нижние отделы живота. Представьте, что ваше тело — это река, а левый бок — это самое широкое и спокойное русло, по которому кровь легко течет к вашему малышу.
Используйте подушки для поддержки живота и спины. Специальная U-образная подушка для беременных может стать вашим лучшим другом на ближайшие месяцы. Она поможет снять напряжение с поясницы и обеспечит комфортный сон.
Стресс-менеджмент: Спокойствие, только спокойствие
Стресс — это враг любой беременности, но при низкой плацентации он особенно опасен. Хронический стресс может привести к повышению уровня кортизола в крови, что негативно влияет на плаценту и может спровоцировать преждевременные роды.
Как же справиться со стрессом, когда кажется, что весь мир против вас? Вот несколько проверенных методов:
- Медитация: даже 10 минут в день могут творить чудеса
- Дыхательные упражнения: глубокое дыхание помогает успокоиться
- Арт-терапия: рисование или лепка помогут выразить эмоции
- Общение с близкими: не держите переживания в себе
Помните, что ваше эмоциональное состояние напрямую влияет на малыша. Представьте, что вы — радиостанция, а ваш ребенок — самый внимательный слушатель. Какую «музыку» вы хотите для него транслировать?
Интимная жизнь: Можно ли и как?
Вопрос интимной жизни при низкой плацентации часто вызывает смущение и неловкость. Но давайте посмотрим правде в глаза: это важная часть жизни многих пар, и игнорировать ее нельзя.
В большинстве случаев при неосложненной низкой плацентации половая жизнь не противопоказана. Однако есть несколько важных «но»:
- Всегда консультируйтесь с врачом перед возобновлением интимной жизни
- Избегайте глубокого проникновения
- Прекратите, если чувствуете дискомфорт или появились выделения
- Выбирайте позы, которые не создают давления на живот
Помните, что интимность — это не только секс. Объятия, поцелуи, массаж — все это способы проявить любовь и заботу без риска для здоровья.
Работа и быт: Золотая середина
Многие женщины с низкой плацентацией задаются вопросом: можно ли продолжать работать? Ответ зависит от характера вашей работы и рекомендаций врача. Сидячая работа обычно не противопоказана, но важно делать регулярные перерывы для ходьбы и растяжки.
Если ваша работа связана с физическими нагрузками или стрессом, возможно, стоит подумать о смене обязанностей или досрочном выходе в декретный отпуск. Помните, что здоровье важнее карьеры, и сейчас самое время позаботиться о себе.
В быту старайтесь избегать тяжелых нагрузок. Забудьте о генеральных уборках и перестановках мебели. Попросите помощи у близких или наймите помощницу по дому. Сейчас ваша главная работа — растить здорового малыша.
Путешествия: Планировать или отложить?
Путешествия при низкой плацентации — тема спорная. С одной стороны, смена обстановки может положительно сказаться на вашем эмоциональном состоянии. С другой — длительные переезды и перелеты могут быть рискованными.
Если вы все же решили путешествовать, соблюдайте следующие правила:
- Получите разрешение врача и справку о возможности путешествовать
- Выбирайте направления с хорошим медицинским обслуживанием
- При авиаперелетах выбирайте место у прохода и часто вставайте
- Всегда берите с собой медицинскую документацию
Помните, что ваше здоровье и спокойствие важнее любых красот мира. Может быть, сейчас самое время устроить уютный «отпуск» дома?
Подготовка к родам: Знание — сила
Подготовка к родам при низкой плацентации имеет свои особенности. Во-первых, будьте готовы к тому, что вам могут рекомендовать кесарево сечение. Это не повод для паники — современные методы делают эту операцию безопасной и эффективной.
Посещайте курсы подготовки к родам, но выбирайте те, которые учитывают особенности вашего состояния. Изучите техники релаксации и дыхания — они пригодятся вам независимо от способа родоразрешения.
Подготовьте сумку в роддом заранее, включив в нее все необходимое как для естественных родов, так и для кесарева сечения. Будьте готовы к любому развитию событий, но настраивайтесь на лучшее.
В заключение хочется сказать: низкая плацентация — это не приговор, а всего лишь особенность вашей беременности. При правильном подходе и заботе о себе вы сможете пройти этот путь с минимальным риском и максимальным комфортом. Помните, что каждый день приближает вас к встрече с вашим малышом, и это главная награда за все ваши усилия и терпение.
Медицинское наблюдение: Частота визитов и необходимые обследования
Когда речь заходит о низкой плацентации, медицинское наблюдение становится не просто рутинной процедурой, а настоящим спасательным кругом для будущей мамы и малыша. Но как часто нужно посещать врача? Какие обследования необходимы? Давайте разберемся в этом медицинском лабиринте и найдем оптимальный путь.
Частота визитов: Золотая середина
При низкой плацентации стандартный график посещений врача может быть скорректирован. Обычно рекомендуется посещать гинеколога чаще, чем при нормальном течении беременности. Как правило, это раз в 2-3 недели во втором триместре и еженедельно в третьем. Однако каждый случай индивидуален, и ваш врач может предложить другой график.
Представьте, что ваша беременность — это сложный механизм, а врач — опытный часовщик. Чем чаще он проверяет и настраивает этот механизм, тем точнее и безопаснее он работает. Но не стоит впадать в крайности — слишком частые визиты могут вызвать лишний стресс и тревогу.
УЗИ: Окно в мир вашего малыша
Ультразвуковое исследование при низкой плацентации становится настоящим «реалити-шоу» вашей беременности. Обычно УЗИ проводится чаще, чем при нормальном течении беременности. Врач может назначить его каждые 2-4 недели, особенно в третьем триместре.
Что же показывает УЗИ? Во-первых, положение плаценты. Помните, что в большинстве случаев низкая плацентация «разрешается» сама собой по мере роста матки. УЗИ позволяет отслеживать этот процесс. Во-вторых, состояние плода — его рост, развитие, количество околоплодных вод. В-третьих, кровоток в плаценте и пуповине.
Интересный факт: современные УЗИ-аппараты настолько точны, что могут показать даже мимику малыша! Так что каждое УЗИ — это не только важное медицинское обследование, но и волшебное знакомство с вашим будущим ребенком.
Допплерометрия: Слушаем ритм жизни
Допплерометрия — это особый вид УЗИ, который позволяет оценить кровоток в сосудах матки, плаценты и пуповины. При низкой плацентации это исследование приобретает особое значение. Оно помогает выявить нарушения кровоснабжения, которые могут привести к задержке развития плода или другим осложнениям.
Представьте, что сосуды вашего малыша и плаценты — это сложная система рек и каналов. Допплерометрия позволяет «измерить» скорость и объем «воды» (крови) в этой системе. Если где-то образовался «затор» или «мель», врач сможет это увидеть и принять меры.
Анализы крови: Химия вашего организма
При низкой плацентации анализы крови могут назначаться чаще обычного. Особое внимание уделяется уровню гемоглобина и ферритина, так как анемия часто сопутствует этому состоянию. Также важно следить за уровнем Д-димера — маркера тромбообразования.
Кроме того, врач может назначить анализ на хорионический гонадотропин человека (ХГЧ) и плацентарный лактоген. Эти гормоны помогают оценить функцию плаценты. Представьте, что эти анализы — это своего рода «отчет о производительности» вашей плаценты. Они показывают, насколько хорошо она справляется со своей работой.
Кардиотокография (КТГ): Сердечный монитор вашего малыша
КТГ — это исследование, которое позволяет оценить сердечную деятельность плода и тонус матки. При низкой плацентации оно может проводиться чаще, особенно в третьем триместре. КТГ помогает выявить признаки внутриутробного страдания плода на ранних стадиях.
Это исследование можно сравнить с прослушиванием симфонии. Сердцебиение малыша — это основная мелодия, а сокращения матки — аккомпанемент. Врач, как опытный дирижер, слушает эту симфонию и может заметить даже малейшую фальшивую ноту.
Мониторинг выделений: Ваш домашний дозор
При низкой плацентации выделения требуют особого внимания. Врач обязательно проинструктирует вас, на что обращать внимание. Любые кровянистые выделения, даже незначительные, должны стать поводом для немедленного обращения к врачу.
Ведение дневника выделений может стать полезной практикой. Записывайте их характер, количество, цвет. Эта информация может оказаться бесценной для врача при оценке вашего состояния. Представьте, что вы — детектив, а ваши выделения — улики. Чем больше «улик» вы соберете, тем легче будет «раскрыть дело» вашему врачу.
Измерение артериального давления: Под контролем
Контроль артериального давления при низкой плацентации приобретает особое значение. Высокое давление может негативно влиять на кровоток в плаценте. Врач может рекомендовать вам измерять давление дома и вести дневник измерений.
Представьте, что ваша сердечно-сосудистая система — это сложная система водоснабжения. Давление в этой системе должно быть оптимальным: не слишком высоким, чтобы не повредить «трубы», и не слишком низким, чтобы «вода» (кровь) доходила до всех «потребителей» (органов и тканей).
Оценка роста плода: Следим за развитием
При низкой плацентации особое внимание уделяется оценке роста плода. Это связано с тем, что нарушения кровоснабжения плаценты могут привести к задержке внутриутробного развития. Врач будет регулярно измерять высоту дна матки и сравнивать полученные данные с нормативами.
Кроме того, на УЗИ будут измеряться различные параметры плода: размер головки, окружность живота, длина бедренной кости. Эти измерения помогают оценить, соответствует ли развитие малыша сроку беременности.
Консультации смежных специалистов: Командная работа
При низкой плацентации, помимо акушера-гинеколога, вам могут понадобиться консультации других специалистов. Например, эндокринолога для контроля гормонального фона, гематолога при проблемах с свертываемостью крови, кардиолога при сердечно-сосудистых заболеваниях.
Представьте, что ваша беременность — это сложный проект, а врачи — команда специалистов, работающих над его успешной реализацией. Каждый эксперт вносит свой вклад, чтобы в итоге «проект» был завершен успешно — рождением здорового малыша.
Психологическая поддержка: Не забываем о душевном здоровье
Хотя это не медицинское обследование в прямом смысле, психологическая поддержка при низкой плацентации может быть не менее важна. Постоянное напряжение и тревога могут негативно влиять на течение беременности. Не стесняйтесь обращаться к психологу или психотерапевту, если чувствуете, что нуждаетесь в поддержке.
Помните, что ваше эмоциональное состояние напрямую влияет на малыша. Вы — его первая «линия обороны» от стресса. Поэтому забота о вашем психологическом комфорте — это забота о здоровье вашего будущего ребенка.
Подготовка к родам: Планируем финишную прямую
По мере приближения срока родов медицинское наблюдение становится еще более интенсивным. Врач будет оценивать готовность организма к родам, состояние шейки матки, положение плода. Если плацента остается низко расположенной, может быть принято решение о плановом кесаревом сечении.
В этот период важно обсудить с врачом план родов, возможные сценарии и ваши предпочтения. Помните, что при низкой плацентации план может измениться в последний момент, поэтому будьте готовы к различным вариантам развития событий.
Медицинское наблюдение при низкой плацентации может показаться сложным и утомительным процессом. Но помните, что каждое обследование, каждый визит к врачу — это шаг к безопасным родам и здоровью вашего малыша. Это ваше путешествие, и хотя оно может быть непростым, результат стоит всех усилий. Будьте внимательны к себе, следуйте рекомендациям врача и верьте в лучшее. Ваш малыш уже ждет встречи с вами!
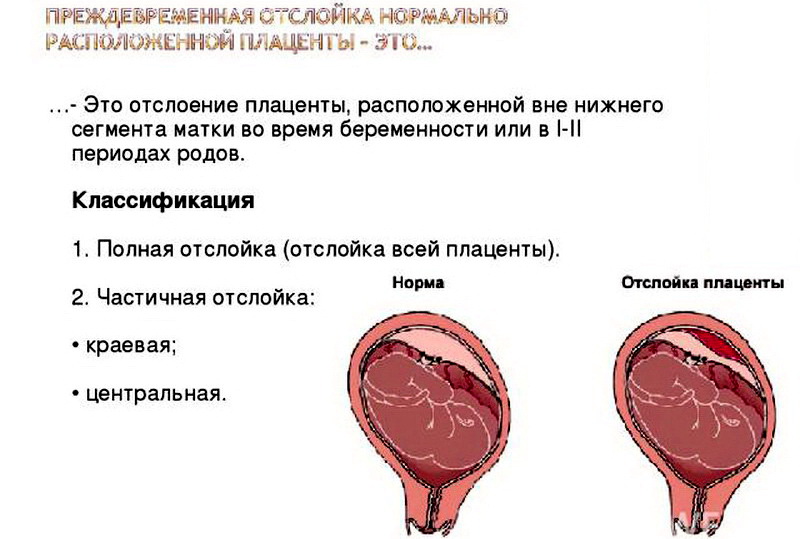
Возможные осложнения: Профилактика и своевременное реагирование
Низкая плацентация — это ситуация, которая может вызвать немало тревоги у будущих мам. Но паниковать не стоит! Давайте разберемся, что это такое и как с этим жить. Представьте, что плацента — это космическая станция, которая обеспечивает вашего маленького астронавта всем необходимым. Обычно она пришвартовывается в верхней части «космического корабля» — матки. Но иногда она выбирает место поближе к выходу. Вот это и называется низкой плацентацией.
Что же делать, если вам поставили такой диагноз? Прежде всего, выдохните. В большинстве случаев плацента сама поднимается выше по мере роста матки. Это как если бы космическая станция постепенно дрейфовала вверх. Но пока этого не произошло, нужно быть начеку. При низкой плацентации выделения могут стать вашим сигналом тревоги. Любое кровотечение — это повод немедленно связаться с врачом. Даже если это всего лишь розоватые следы на белье, лучше перестраховаться.
А теперь давайте поговорим о том, как сделать вашу жизнь максимально комфортной в этот период. Первое правило — никакого экстрима! Забудьте про американские горки и прыжки с парашютом (хотя, уверен, вы и не планировали). Даже обычные упражнения стоит обсудить с врачом. Может, пора освоить йогу для беременных или плавание? Это как космическая гимнастика для вашего растущего животика.
Питание играет огромную роль. Ваш рацион должен быть богат железом и фолиевой кислотой. Представьте, что вы собираете космический корабль — каждая деталь важна! Темно-зеленые овощи, бобовые, орехи — вот ваши лучшие друзья. А вот от кофе и алкоголя лучше отказаться совсем. Это как отключить турбонаддув — может, не так весело, но гораздо безопаснее.
Интимная жизнь: табу или можно?
Вопрос, который волнует многих: а как же интимная жизнь? Тут все индивидуально. В некоторых случаях врачи рекомендуют воздержаться, особенно если есть риск кровотечения. Но часто при стабильном состоянии интимная близость разрешается. Главное — нежность и осторожность. Представьте, что вы танцуете медленный танец на космической станции — каждое движение плавное и продуманное.
Стресс — ваш главный враг. Он может вызвать спазмы и ухудшить состояние. Найдите способы расслабляться. Медитация, спокойная музыка, чтение книг — выберите то, что подходит именно вам. Можно представить, что вы в невесомости, где все проблемы становятся легче и уплывают прочь.
Регулярные визиты к врачу — это не просто рутина, а ваша страховка. Современные методы диагностики позволяют следить за состоянием плаценты с ювелирной точностью. УЗИ, допплерография — это как космическая навигация, которая помогает вашему доктору держать курс на благополучные роды.
Что делать, если начались выделения?
При низкой плацентации выделения могут стать причиной паники. Но давайте разберемся, что к чему. Незначительные выделения без крови — это нормально. Организм готовится к родам, и шейка матки может немного размягчаться. Но если вы заметили кровь или выделения стали обильными — это сигнал SOS. Немедленно свяжитесь с врачом или отправляйтесь в больницу. Лучше лишний раз проверится, чем рисковать.
А что если выделения сопровождаются болью? Это может быть признаком начавшихся преждевременных родов. Не пытайтесь быть героем — вызывайте скорую. Помните, что ваша задача — обеспечить безопасность маленького космонавта, а не поставить рекорд по стойкости.
Подготовка к родам: особенности при низкой плацентации
Когда дело идет к родам, ваш врач может предложить кесарево сечение. Не пугайтесь — это обычная практика при низком расположении плаценты. Представьте, что вы выбираете не обычный выход, а запасной люк космического корабля. Главное — безопасность экипажа, верно? Если же плацента поднялась достаточно высоко, возможны и естественные роды. Но будьте готовы к тому, что в родзале будет больше врачей, чем обычно. Это как дополнительная команда поддержки при важном запуске.
Подготовьте сумку в роддом заранее. Положите туда не только необходимые вещи, но и что-нибудь, что поднимет вам настроение. Любимая книга, фото близких, может, даже маленький талисман. В конце концов, даже космонавты берут с собой личные вещи на орбиту!
Не забывайте о психологической подготовке. Страх перед родами естественен, а при низкой плацентации он может быть еще сильнее. Поговорите с психологом, посетите курсы для беременных. Знания — это ваш скафандр, который защитит от страха неизвестности.
После родов: восстановление и наблюдение
Ура, ваш маленький космонавт благополучно прибыл на Землю! Но расслабляться рано. После родов при низкой плацентации врачи будут внимательно следить за вашим состоянием. Возможно, вам назначат дополнительные обследования или лекарства для профилактики кровотечений. Не пренебрегайте этими рекомендациями — это как проверка систем после приземления.
Восстановление может занять больше времени, особенно если были осложнения или проводилось кесарево сечение. Не торопитесь возвращаться к активной жизни. Дайте своему телу время прийти в норму. Это как адаптация после длительного космического полета — каждому нужно свое время.
Помните, что каждая беременность уникальна, как и каждый космический полет. То, что работало для других, может не подойти вам. Прислушивайтесь к своему телу, доверяйте врачам, но не бойтесь задавать вопросы. Ваше здоровье и здоровье вашего малыша — это самая важная миссия в вашей жизни. И вы с ней обязательно справитесь!
Роды при низкой плацентации: Особенности и подготовка
Низкая плацентация — это не приговор, а скорее вызов, который бросает нам природа. Представьте, что ваша матка — это уютный домик для малыша, а плацента — это система жизнеобеспечения, которая почему-то решила расположиться ближе к выходу. Звучит тревожно? Не спешите паниковать. В большинстве случаев эта ситуация разрешается сама собой по мере роста матки. Но что же делать, если до родов осталось совсем немного, а плацента все еще «тусуется» внизу?
Прежде всего, держите руку на пульсе. При низкой плацентации выделения могут стать вашим личным сигналом тревоги. Заметили что-то необычное? Не играйте в героя — сразу звоните врачу. Лучше перестраховаться, чем потом кусать локти. И помните: ваш организм — не молчаливый сфинкс, он обязательно даст знать, если что-то пойдет не так.
Теперь о подготовке к родам. Если плацента все-таки не поднялась достаточно высоко, вам, скорее всего, предложат кесарево сечение. Не пугайтесь — это не конец света, а просто другой способ познакомиться с вашим малышом. Представьте, что вы не идете через парадный вход, а пробираетесь через секретный туннель — звучит даже интереснее, правда? Но даже если врачи дают добро на естественные роды, будьте готовы к тому, что за вами будут следить, как за звездой на красной дорожке — пристально и внимательно.
Психологическая подготовка: ваш секретный козырь
Страх перед родами — это нормально. А когда к обычным переживаниям добавляется еще и низкая плацентация, тревога может зашкаливать. Как с этим справиться? Во-первых, информация — ваше оружие. Читайте, спрашивайте, посещайте курсы для беременных. Знание — сила, которая превращает страшного монстра в обычную тень от вешалки.
Во-вторых, найдите способ расслабиться. Медитация, йога, рисование — выберите то, что подходит именно вам. Помните: спокойная мама — спокойный малыш. Это как в самолете — сначала наденьте кислородную маску на себя, а потом уже помогайте другим.
И не забывайте о поддержке близких. Расскажите партнеру о своих переживаниях. Пусть он станет вашим личным супергероем, готовым в любой момент примчаться на помощь. Вместе вы — сила!
Физическая подготовка: тонкая настройка организма
При низкой плацентации особенно важно держать свое тело в тонусе. Но не спешите записываться в спортзал — экстремальные нагрузки сейчас ни к чему. Вместо этого обратите внимание на специальные упражнения для беременных. Плавание, например, — отличный выбор. Вода поддерживает ваш растущий живот, снимая нагрузку с позвоночника. Это как невесомость, только лучше — вы чувствуете себя легкой и грациозной, как русалка.
А как насчет питания? Ваш рацион сейчас должен быть богат железом и фолиевой кислотой. Представьте, что вы строите космический корабль для вашего малыша — каждая деталь важна! Темно-зеленые овощи, бобовые, нежирное мясо — вот ваши лучшие друзья. И не забывайте о воде — пейте столько, сколько хочется. Ваш организм сейчас знает, что делает.
Когда пора бить тревогу?
При низкой плацентации выделения могут стать причиной для беспокойства. Но как понять, когда действительно пора паниковать? Небольшие прозрачные или белесые выделения — это нормально. Организм готовится к родам, и шейка матки может немного размягчаться. Но если вы заметили кровь или выделения стали обильными — это повод немедленно связаться с врачом. Лучше перестраховаться, чем потом жалеть.
А что если выделения сопровождаются болью? Это может быть признаком начавшихся преждевременных родов. Не пытайтесь быть героем — вызывайте скорую. Помните: ваша задача — обеспечить безопасность малыша, а не поставить рекорд по стойкости.
День Х: что ожидать в родзале?
Итак, день Х настал. Что вас ждет? Если вам предстоит кесарево сечение, процедура будет примерно такой же, как и при обычных показаниях. Разница лишь в том, что врачи будут еще более внимательны к расположению плаценты. Представьте, что вы — важный груз, который нужно доставить максимально аккуратно.
Если же вам дали добро на естественные роды, будьте готовы к тому, что вокруг вас будет больше врачей, чем обычно. Это не потому, что они сомневаются в ваших силах — просто хотят быть уверены, что все пройдет гладко. Считайте, что у вас персональная команда поддержки!
И помните: каждые роды уникальны. То, что работало для вашей подруги или сестры, может не подойти вам. Доверяйте своему телу и прислушивайтесь к рекомендациям врачей. Они на вашей стороне!
После родов: особенности восстановления
Ура! Ваш малыш наконец-то у вас на руках. Но расслабляться рано. После родов при низкой плацентации врачи будут внимательно следить за вашим состоянием. Возможно, вам назначат дополнительные обследования или лекарства для профилактики кровотечений. Не пренебрегайте этими рекомендациями — это как техосмотр после долгого путешествия.
Восстановление может занять больше времени, особенно если были осложнения или проводилось кесарево сечение. Не торопитесь возвращаться к активной жизни. Дайте своему телу время прийти в норму. Это как адаптация после длительного космического полета — каждому нужно свое время.
И не забывайте о психологическом аспекте. Послеродовая депрессия — это реальность, с которой сталкиваются многие женщины. Если чувствуете, что вам тяжело справиться с эмоциями — не стесняйтесь обратиться за помощью. Это не делает вас слабой — наоборот, осознание своих чувств и готовность работать с ними — признак силы.
Жизнь после низкой плацентации: что дальше?
Многих женщин волнует вопрос: повлияет ли низкая плацентация на возможность будущих беременностей? Спешу вас успокоить: в большинстве случаев — нет. Каждая беременность уникальна, и то, что произошло в этот раз, совсем не обязательно повторится в следующий. Но всё же, планируя следующую беременность, обязательно сообщите врачу о своем опыте. Это поможет более тщательно следить за расположением плаценты с самых ранних сроков.
И помните: вы прошли через сложное испытание и справились с ним. Это делает вас сильнее и мудрее. Используйте этот опыт как трамплин для новых достижений. Ведь материнство — это не финишная прямая, а увлекательное путешествие, полное открытий и приключений!
