Содержание
Лечение панкреатита во время беременности
09.10.2021
Хронический панкреатит — это довольно распространенное заболевание органов пищеварения. Это заболевание характеризуется воспалением тканей поджелудочной железы. А это проводит к нарушениям в пищеварении. Хронический панкреатит при беременности необходимо обязательно лечить, так как он может привести к осложнениям во время беременности.
Диагностировать панкреатит при беременности довольно сложно, потому что существует множество других заболеваний, у которых сходные симптомы. Однако компетентный врач сможет без труда понять, с каким заболеванием он имеет дело.
Каковы же причины возникновения панкреатита?
Во время беременности панкреатит может начаться из-за того, что беременная матка давит на поджелудочную железу, заставляя ее сжиматься. Это становится причиной застоя пищеварительных ферментов, которые действуют разрушающее на поджелудочную железу. Еще одной причиной возникновения панкреатита врачи называют снижение пищеварительного тонуса под воздействием гормонов беременности.
Это становится причиной застоя пищеварительных ферментов, которые действуют разрушающее на поджелудочную железу. Еще одной причиной возникновения панкреатита врачи называют снижение пищеварительного тонуса под воздействием гормонов беременности.
Немаловажную роль в возникновении панкреатита играют и вирусы. А еще некоторые врачи говорят, что чрезмерный прием лекарственных препаратов во время беременности может стать толчком к возникновению хронического панкреатита. Сюда специалисты относят и прием витаминных комплексов, которые могут отрицательно сказываться на поджелудочной железе.
Симптомы панкреатита
Это боли в животе, нарушения пищеварения, дерматологические проблемы. Вообще симптомы сильно зависят от стадии заболевания.
Различают такие стадии:
- Диспепсическая
- Болезненная
- Асимптоматическая
При беременности может быть любая из этих форм, но чаще всего бывает комбинация диспепсической и болезненной стадий. Лечить панкреатит во время беременности довольно сложно, однако есть определенные медицинские методики и рекомендации, которые применяют в этом случае.
Лечить панкреатит во время беременности довольно сложно, однако есть определенные медицинские методики и рекомендации, которые применяют в этом случае.
1) Очень важный момент касается ограничения количества лекарств, включая и синтетические витамины. Каждый препарат беременная должна обсудить со своим лечащим врачом и понять целесообразность его приема. Сократите список принимаемых медикаментов до минимума.
2) Займитесь своим питанием. И, в первую очередь, исключите все продукты, которые раздражают поджелудочную железу. Это:
- Приправы в большом количестве
- Соленая и острая еда
- Шоколад
- Кофе
- Большое количество съеденных за раз сырых овощей и фруктов
- Жирная еда
- Жаренная и копченая пища
Есть необходимо пять-шесть раз в день небольшими порциями.
3) Обсудите со своим врачом прием таких препаратов, как Мезим, Креон и Панкреатин, которые содержат пищеварительные ферменты. Пить любой из этих препаратов необходимо с последней порцией еды и записать стаканом щелочной минеральной воды без газа;
Пить любой из этих препаратов необходимо с последней порцией еды и записать стаканом щелочной минеральной воды без газа;
4) Также врачи прописывают беременным специальные препараты для снижения кислотности желудка и для ускорения выведения желчи, которые можно применять во время беременности;
5) Если беременная страдает дисбактериозом кишечника, то ей показано применение пробиотиков и пребиотиков.
Назначать медикаменты должен только врач, который знаком с историей болезни беременной женщины. Самолечение в этом случае недопустимо, так как это опасно и для матери, и для плода.
Опубликовано в Беременность и ведение беременности Премиум Клиник
симптомы, причины, признаки и методы лечения у взрослых в «СМ-Клиника»
Лечением данного заболевания занимается Гастроэнтеролог
Записаться онлайн Заказать звонок
- Что такое панкреатит?
- О заболевании
- Симптомы панкреатита
- Причины панкреатита
- Диагностика панкреатита
- Лечение
- Мнение эксперта
- Профилактика
- Реабилитация
- Вопросы и ответы
- Врачи
О заболевании
За последние тридцать лет отмечен более чем двукратный рост числа панкреатитов.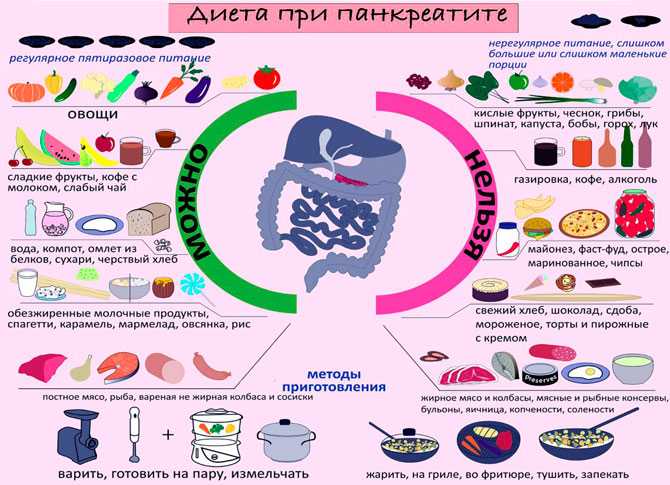 Истинные цифры заболеваемости назвать трудно, и частота хронического панкреатита среди населения различных стран варьирует от 0,2 до 0,68%. Заболевание диагностируется у 6-8% гастроэнтерологических больных.
Истинные цифры заболеваемости назвать трудно, и частота хронического панкреатита среди населения различных стран варьирует от 0,2 до 0,68%. Заболевание диагностируется у 6-8% гастроэнтерологических больных.
В развитых странах хронический панкреатит заметно «помолодел»: средний возраст пациентов, у которых устанавливают этот диагноз, снизился с 50 до 39 лет, среди больных на 30% увеличилась доля женщин. Доля алкогольного панкреатита возросла с 40 до 75%.
Регистрируется также рост заболеваемости раком поджелудочной железы, который развивается на фоне хронического панкреатита. В России наблюдается еще более драматичный рост заболеваемости: так, распространенность хронического панкреатита среди детей составляет 9-25 случаев, а среди взрослых – 27-50 случаев на 100 000 населения.
Виды панкреатита
В зависимости от особенностей течения выделяют острую и хроническую формы. Острый панкреатит – острое заболевание, в основе которого лежит деструктивный процесс в поджелудочной железе (разрушение ее ткани). Это крайне тяжелое состояние, требующее стационарного лечения в условиях хирургического отделения.
Это крайне тяжелое состояние, требующее стационарного лечения в условиях хирургического отделения.
Хронический панкреатит – диффузное воспалительное непрерывно прогрессирующее заболевание поджелудочной железы с развитием необратимых структурных изменений ее ткани и протоков (происходит замещение нормально функционирующей ткани более плотной и нефункционирующей тканью – соединительной) и развитием нарушений ее функции. Пациенты с хроническим панкреатитом могут лечиться амбулаторно под активным наблюдением терапевтов и хирургов, в ряде случаев требуется стационарное лечение.
В зависимости от причины выделяют следующие виды панкреатита:
- алкогольный;
- билиарнозависимый;
- инфекционный;
- лекарственный;
- аутоиммунный;
- дисметаболический;
- идиопатический и т.п.
Симптомы панкреатита
Признаки заболевания зависят от формы воспалительного процесса. Острый панкреатит проявляется интенсивным болевым ощущением в левом подреберье и верхней части живота (под грудиной).
Другие симптомы и признаки:
- тошнота и рвота;
- увеличение температуры тела;
- вздутие живота;
- диарея или задержка стула;
- пожелтение кожных покровов и склер;
- учащенное сердцебиение;
- необъяснимое уменьшение массы тела.
Иногда боль является важным признаком, позволяющим определить форму болезни. При остром воспалении поджелудочной железы интенсивная боль в левом подреберье обычно возникает внезапно и не проходит без лечения. Напротив, при хроническом панкреатите чаще наблюдается приступообразная боль, усиливающаяся после приема пищи.
Причины панкреатита
Главным механизмом формирования панкреатита является преждевременная активация пищеварительных ферментов. В норме эти вещества транспортируются в кишечник в неактивном виде, однако при патологических состояниях ферменты начинают разрушать поджелудочную железу.
Факторы, обуславливающие воспаление поджелудочной железы:
- злоупотребление алкогольными напитками;
- желчнокаменная болезнь;
- неконтролируемый прием лекарственных средств;
- вирусные и бактериальные инфекции;
- курение;
- высокая концентрация триглицеридов и кальция в крови;
- нарушение функций иммунной системы;
- анатомические дефекты, при которых происходит задержка ферментов в органе;
- воспаление кишечника и желчных протоков;
- травма живота;
- злокачественная опухоль поджелудочной железы.
Причины острого и хронического панкреатита могут различаться, однако к главным негативным факторам, влияющим на орган, гастроэнтерологи всегда относят алкоголизм и болезни желчных путей.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика панкреатита
При появлении симптомов панкреатита необходимо обратиться к врачу. Гастроэнтерологи проводят первичный осмотр и быстро выявляют основные признаки заболевания. После обнаружения объективных симптомов специалист нашей клиники назначает инструментальные и лабораторные обследования для постановки окончательного диагноза и выбора метода лечения.
- Общий и биохимический анализ мочи. Специалисты нашей клиники производят забор венозной крови для обнаружения основных признаков болезни. Повышенная активность поджелудочных ферментов и высокий уровень лейкоцитов указывают на воспалительный процесс в органе;
- Анализ мочи и кала – дополнительные лабораторные исследования, позволяющие обнаружить клинические признаки панкреатита. При хроническом воспалении поджелудочной железы копрограмма нередко выявляет избыточное содержание жиров в стуле;
- Эндосонография – передовой способ исследования, объединяющий достоинства УЗИ и эндоскопии. Для более точного осмотра тканей поджелудочной железы врач вводит в желудочно-кишечный тракт пациента гибкую трубку, оснащенную специальным датчиком;
- Компьютерная или магнитно-резонансная томография – методы эффективной визуальной диагностики.
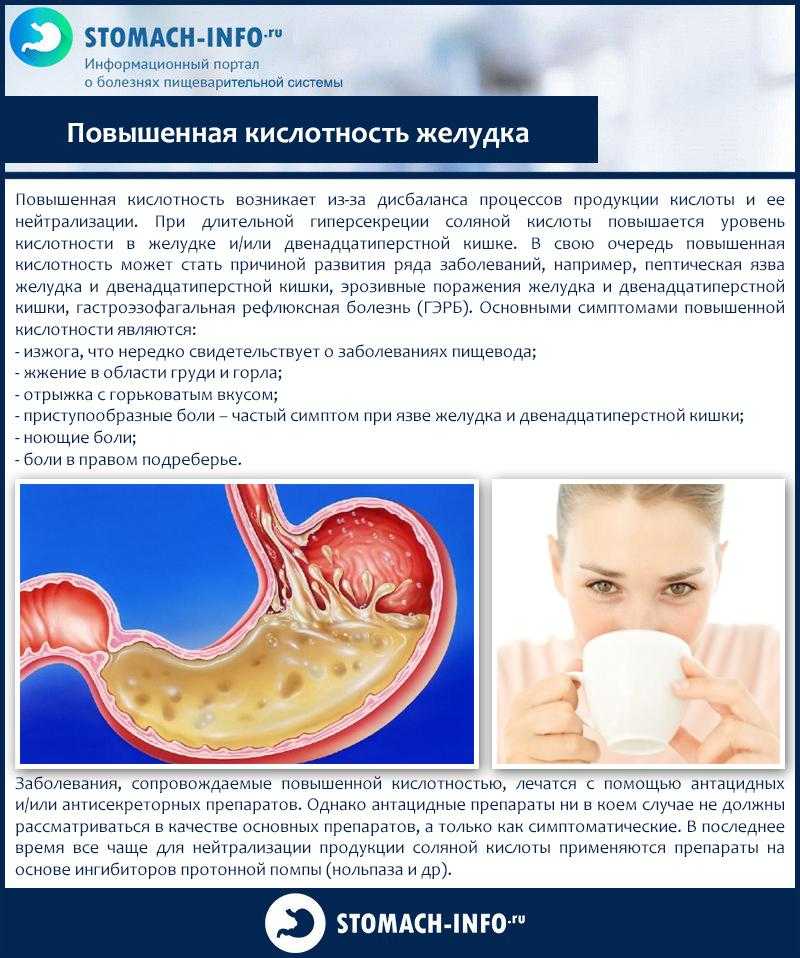 Послойные изображения, получаемые с помощью КТ или МРТ, необходимы для более точного диагностического поиска;
Послойные изображения, получаемые с помощью КТ или МРТ, необходимы для более точного диагностического поиска; - Рентгеноконтрастная визуализация протоков поджелудочной железы, применяемая для определения первопричины воспаления органа.
Мнение эксперта
Панкреатит – это опасное состояние, которое может стать причиной инвалидизации пациента и даже летального исхода. При отсутствии своевременной помощи у человека может развиться флегмона забрюшинного пространства, перитонит, а также полиорганная недостаточность. Хронические процессы нередко становятся причиной вторичного сахарного диабета. Чтобы избежать таких осложнений, необходимо соблюдать все меры профилактики, а также обращаться к врачу при любых признаках воспаления поджелудочной железы. Выполнение рекомендаций значительно снижает риск развития осложнений.
Бутенко Елена Владимировна
Врач-гепатолог, врач-гастроэнтеролог, к.м.н.
Лечение
Консервативное лечение панкреатита
Для улучшения самочувствия пациента и предотвращения развития опасных осложнений необходимо устранить воспалительный процесс в поджелудочной железе.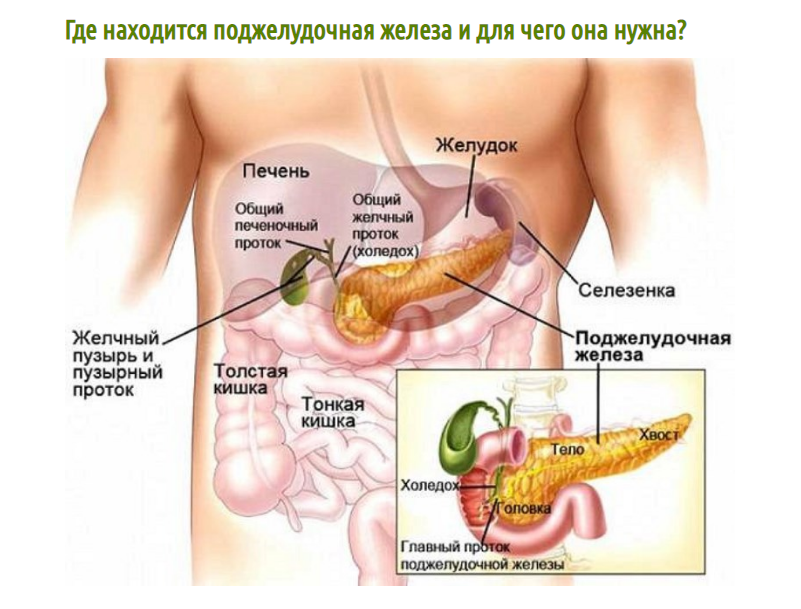
Терапия острого панкреатита включает следующие мероприятия:
- внутривенное введение противомикробных препаратов широкого спектра действия; это важный этап лечения, позволяющий предотвратить развитие инфекции или устранить уже имеющиеся в органе патогенные бактерии;
- восстановление баланса жидкости и питательных веществ в организме с помощью внутривенного введения специальных растворов; такая процедура также способствует выведению токсинов из организма;
- средства для очищения организма от токсинов;
- обезболивающие препараты и спазмолитики для облегчения состояния пациента.
В первые дни лечения требуется воздержание от самостоятельного приема пищи для восстановления поджелудочной железы.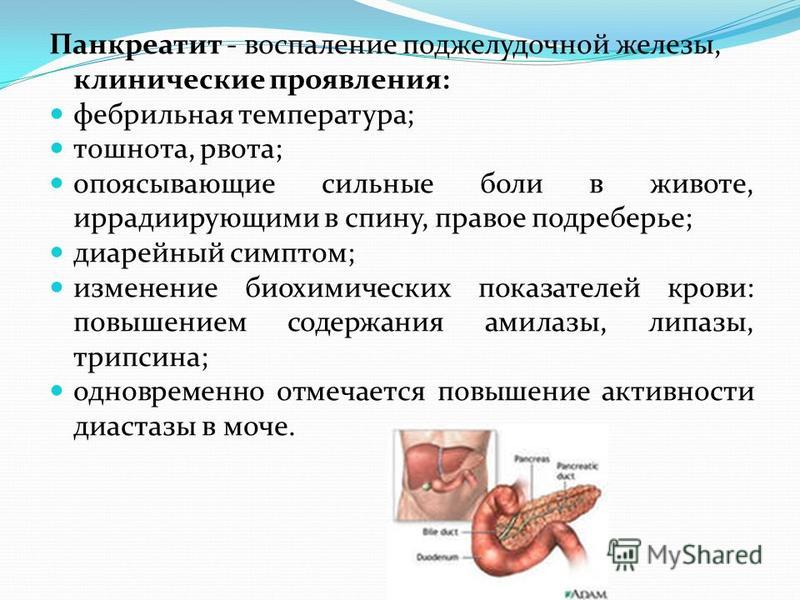
Терапия хронического панкреатита включает лечебную диету и ферментные препараты.
Важно понимать, что правильное питание играет ключевую роль в терапии болезни, поэтому строгое соблюдение рекомендаций врачей нашей клиники позволяет достичь положительных результатов.
Хирургическое лечение панкреатита
При гнойных процессах, закупорке протоков железы, некрозе органа и других тяжелых осложнениях проводится оперативное вмешательство.
В зависимости от диагностических показаний назначаются следующие варианты лечения:
- вскрытие очагов нагноения и удаление нежизнеспособных тканей; после удаления мертвых тканей врач устанавливает дренаж для последующего выведения гноя;
- удаление желчного пузыря при остром панкреатите, обусловленном желчнокаменной болезнью;
- дренирование кисты органа: проводится удаление жидкостного образования поджелудочной железы;
- частичное или полное удаление поджелудочной железы при обширном поражении тканей органа;
- удаление конкрементов из протоков поджелудочной железы;
- создание искусственного сообщения (анастомоза) между главным протоком органа и просветом двенадцатиперстной кишки;
- рассечение большого сосочка двенадцатиперстной кишки при сужении сфинктера Одди; эта операция восстанавливает выведение желчи и поджелудочного сока в кишечник.
Основные хирургические методы лечения болезни направлены на улучшение оттока поджелудочного сока и желчи.
Профилактика
Профилактика панкреатита включает:
- отказ от алкогольных напитков; этиловый спирт оказывает токсическое воздействие на ткани поджелудочной железы;
- соблюдение диеты: отказ от жирной, жареной, пряной пищи;
- отказ от курения и необоснованного приема медикаментов, включая гормональные препараты, диуретики и кортикостероиды;
- своевременное лечение заболеваний органов брюшной полости.
Реабилитация
После перенесенного панкреатита пациенту необходимо соблюдать строгую диету. Расширение рациона происходит постепенно, а жирная, жареная и тяжелая пища остаются под запретом практически пожизненно. После операции требуется также ограничение физической нагрузки, тепловых процедур, а также прием препаратов в соответствии с рекомендациями врача. Длительность восстановительного периода зависит от вида оперативного вмешательства и состояния пациента, в целом.
Вопросы и ответы
Попытка справиться с воспалительным процессом с помощью народных средств неизбежно приведет к ухудшению состояния. Лучше не терять время и обратиться к специалисту.
Нет, тепловые процедуры, наоборот, способствуют усилению воспалительных процессов.
Назыров Ф.Г. Феруз Гафурович Острый панкреатит // Вестник экстренной медицины. 2010. №4.
Васильев Ю. В. Идиопатический панкреатит // ЭиКГ. 2011. №7.
Гаврилина Н. С., Седова Г. А., Косюра С. Д., Фёдоров И. Г., Ильченко Л. Ю., Сторожаков Г. И. Аутоиммунный панкреатит // Архивъ внутренней медицины. 2014. №3.
Салихов И. Г. Алкогольный панкреатит // ПМ. 2003. №4.
Ряскин А.Н., Петров В.Н. ХРОНИЧЕСКИЙ ПАНКРЕАТИТ // Медицинская сестра. 2010. №4.
>
Заболевания по направлению Гастроэнтеролог
Авитаминоз Аскаридоз Атрофический гастрит Ахалазия Балантидиаз Болезнь Крона Вирусный гепатит Гастрит Гастроптоз Гастроэнтерит Гастроэнтероколит Гельминтоз Гемангиома печени Гепатит A Гепатит B Гепатит D Гепатит Е Гепатит С Гепатомегалия Грыжа пищеводного отверстия диафрагмы Диарея Диарея при беременности Диарея путешественников Дивертикулез кишечника Дисбактериоз Диспепсия Доброкачественные новообразования пищевода Дуоденит Желтуха Желчнокаменная болезнь Жировая болезнь печени Жировой гепатоз Запор Изжога Кандидоз кишечника Киста печени Киста поджелудочной железы Кишечная колика Колит Кровь в кале Метеоризм Механическая желтуха Отравление пищевое Пневматоз кишечника Полипы желудка Полипы желчного пузыря Полипы кишечника Постхолецистэктомический синдром Рефлюкс-эзофагит (ГЭРБ) Синдром Жильбера Спазм пищевода Токсический гепатит Хеликобактериоз Холангит Холестаз Холецистит Хронический гастрит Хронический холецистит Целиакия Цирроз печени Энтерит Энтероколит Эрозивный гастрит Язва пищевода Язвенная болезнь желудка и двенадцатиперстной кишки Язвенный колит
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
м. Молодёжная
м. Текстильщики
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
м. Сухаревская
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Хронический панкреатит
Что такое хронический панкреатит?
Поджелудочная железа — это орган, выполняющий множество важных функций. Он вырабатывает ферменты, помогающие переваривать пищу. Он также вырабатывает инсулин, чтобы держать уровень сахара в крови под контролем.
Краткосрочный (острый) панкреатит — это внезапное воспаление поджелудочной железы. Это может быть очень болезненно. У вас может быть тошнота, рвота и лихорадка. Если ваш острый панкреатит не улучшается и медленно ухудшается, у вас может быть хронический панкреатит.
Это может быть очень болезненно. У вас может быть тошнота, рвота и лихорадка. Если ваш острый панкреатит не улучшается и медленно ухудшается, у вас может быть хронический панкреатит.
Что вызывает хронический панкреатит?
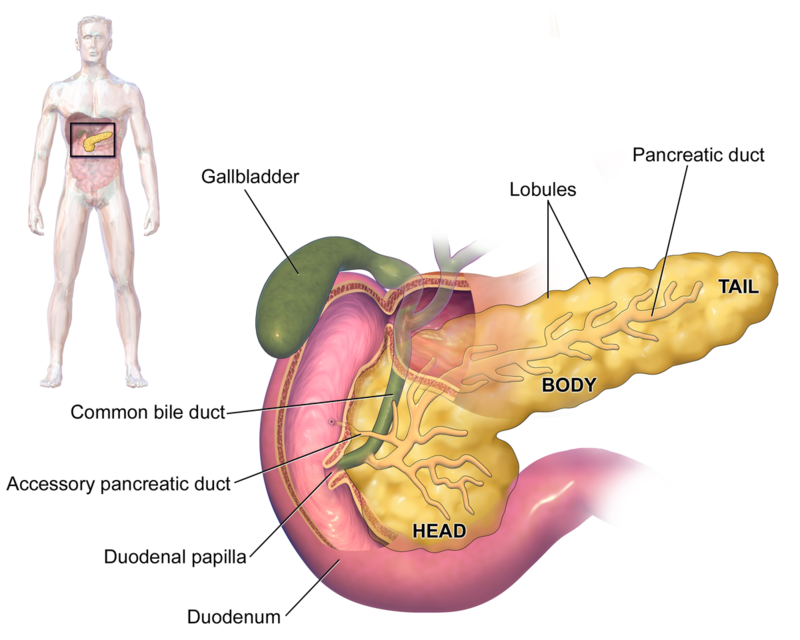
Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно перемещаются по трубкам внутри поджелудочной железы и выходят в верхний отдел кишечника, задерживаются внутри поджелудочной железы. Это вызывает боль и рубцевание. Захваченные ферменты медленно вызывают серьезные повреждения поджелудочной железы.
Наиболее распространенной причиной хронического панкреатита является употребление большого количества алкоголя в течение длительного периода времени. Другие причины включают:
Приступ острого панкреатита с повреждением протоков поджелудочной железы
Закупорка главного протока поджелудочной железы, вызванная раком
Определенные аутоиммунные заболевания
Муковисцидоз
Наследственные болезни поджелудочной железы
Курение
Неизвестная причина в некоторых случаях
Каковы симптомы хронического панкреатита?
Ранние симптомы хронического панкреатита сходны с острым панкреатитом. Симптомы возникают редко и включают:
Симптомы возникают редко и включают:
Боль в верхней части живота, отдающая в спину
Боль в животе, которая усиливается, когда вы едите или пьете алкоголь
Диарея или маслянистый стул с необычно неприятным запахом и светлым цветом
Тошнота и рвота
Сильная боль в животе (абдоминальная), которая может быть постоянной или рецидивирующей
Потеря веса
Хронический панкреатит вызывает серьезное повреждение поджелудочной железы. Это означает, что ваше тело не сможет производить необходимые ферменты и гормоны. Это может привести к недоеданию, потому что вы не сможете переваривать пищу. Хронический панкреатит также может вызывать диабет. Это происходит потому, что ваша поджелудочная железа не может вырабатывать инсулин. Инсулин контролирует уровень сахара в крови.
Инсулин контролирует уровень сахара в крови.
Как диагностируется хронический панкреатит?
Ваш лечащий врач поставит вам диагноз хронический панкреатит, если:
Ваш лечащий врач осмотрит ваш живот. Вас также спросят о вашей истории употребления алкоголя и любой семейной истории заболевания поджелудочной железы или кистозного фиброза. Анализы крови и визуализирующие исследования являются важной частью вашего диагноза. Они могут включать:
Анализы крови. Они будут искать высокий уровень двух ферментов поджелудочной железы, амилазы и липазы. Они могут попасть в вашу кровь. Другие тесты могут показать закупорку или повреждение желчного пузыря. Их также можно использовать для проверки определенных наследственных состояний. Вам могут понадобиться уровни витаминов и другие лабораторные тесты.
Компьютерная томография. Этот тест создает трехмерное изображение вашей поджелудочной железы с помощью рентгеновских лучей и компьютера.

УЗИ брюшной полости. В этом тесте используются звуковые волны для создания изображения поджелудочной железы.
Эндоскопическое УЗИ. В этом тесте используется длинная тонкая трубка (эндоскоп), которую вводят через рот в желудок и верхнюю часть кишечника. УЗИ на эндоскопе делает изображения протоков поджелудочной железы и желчного пузыря.
ЭРХПГ. В этом тесте используется длинная тонкая трубка (эндоскоп), которую вводят в область дренирования поджелудочной железы, если необходимо провести лечение.
Магнитно-резонансная холангиопанкреатография. В этом тесте создаются изображения с использованием радиоволн, сильного магнита и компьютера. В некоторых МРТ-тестах вам потребуется ввести краситель, чтобы получить более детальное изображение вашей поджелудочной железы и протоков желчного пузыря.
Как лечится хронический панкреатит?
Ежедневное лечение включает:
Обезболивающее
Добавки ферментов поджелудочной железы при каждом приеме пищи
Инсулин, если у вас развился диабет
Витаминные добавки, при необходимости
При остром панкреатите или обострении вам может потребоваться остаться в больнице для лечения. Ваше точное лечение будет зависеть от причины вашего хронического панкреатита, тяжести симптомов и вашего физического состояния. Лечение неотложных состояний может включать:
Каковы возможные осложнения хронического панкреатита?
Хронический панкреатит повреждает инсулинпродуцирующие клетки поджелудочной железы. Это может привести к следующим осложнениям:
Кальциноз поджелудочной железы. Это означает, что ткань поджелудочной железы затвердевает из-за отложений солей кальция.
Длительная (хроническая) боль
Диабет
Камни в желчном пузыре
Почечная недостаточность
Скопление жидкости и остатков тканей (псевдокисты)
Рак поджелудочной железы
Острые обострения, которые продолжают повторяться
Как предотвратить хронический панкреатит?
Лучший способ предотвратить хронический панкреатит — пить в умеренных количествах или вообще не пить. Умеренным употреблением алкоголя считается не более 1 порции в день для женщин и 2 порций в день для мужчин. Отказ от курения также очень полезен. Это облегчает боль и отек.
Жизнь с хроническим панкреатитом
Если у вас диагностирован хронический панкреатит, ваш лечащий врач может предложить следующие изменения образа жизни:
Не пейте алкогольные напитки.

Пейте много воды.
Не кури.
Держитесь подальше от кофеина.
Придерживайтесь здоровой диеты с низким содержанием жиров и белков.
Ешьте чаще и меньшими порциями.
Когда мне следует позвонить своему лечащему врачу?
Позвоните своему лечащему врачу, когда у вас появятся кратковременные (острые) симптомы, в том числе:
Основные сведения о хроническом панкреатите
Острый панкреатит — это внезапное воспаление поджелудочной железы. Если ваш острый панкреатит не улучшается и медленно ухудшается, у вас хронический панкреатит.
Если у вас хронический панкреатит, пищеварительные ферменты, которые обычно перемещаются по трубкам внутри поджелудочной железы и попадают в верхний отдел кишечника, задерживаются внутри поджелудочной железы.

Ваш лечащий врач осмотрит ваш живот. Вас спросят о вашем алкоголизме и любой семейной истории болезни поджелудочной железы или кистозного фиброза.
Ежедневное лечение включает в себя обезболивающие препараты, добавки ферментов поджелудочной железы при каждом приеме пищи, инсулин, если у вас развивается диабет, и витаминные добавки, если это необходимо.
Если у вас диагностирован хронический панкреатит, ваш лечащий врач может предложить изменить образ жизни.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от визита к врачу:
Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
Перед посещением запишите вопросы, на которые вы хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш лечащий врач.

При посещении запишите название нового диагноза и любых новых лекарств, методов лечения или тестов. Также запишите все новые инструкции, которые дает вам ваш лечащий врач.
Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи.
Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.

Медицинский обозреватель онлайн: Джен Лерер, доктор медицины
Медицинский обозреватель онлайн: Рэймонд Терли-младший PA-C
Медицинский обозреватель онлайн: Тара Новик BSN MSN
Дата последней проверки: 01.01.2023
© 2000-2023 ООО «Компания СтейВелл». Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Свяжитесь с нашими специалистами в области здравоохранения
Найти доктора Запросить встречу Места Услуги
Подписывайтесь на нас
Рак поджелудочной железы обнаружен во время беременности | UCI Health
25 февраля 2020 г. | UCI Здоровье
| UCI Здоровье«Я не знаю, что бы я делала без UCI», — говорит Каралайн Маглинте, спортивная прическа в знак солидарности с PurpleStride (которая повышает осведомленность о раке поджелудочной железы), со своим мужем Деннисом и их детьми (слева) Ианом, 12 лет, Эмли, 5 лет, и Исаак, 7 лет. Фото: Стив Зилиус / UCI
Пятилетняя Эмли высоко прыгает, быстро бегает и любит пируэты по гостиной в своих балетках.
Ее мама, Каралайн Маглинте, называет ее чудом. Действительно, Эмли — одна из причин, по которой Маглинте жив сегодня.
Еще одна причина: Врачи-специалисты по беременным с высоким риском и специалисты по онкологическим заболеваниям UCI Health смогли помочь женщине из Фонтаны, когда никто другой не смог.
Рак во время беременности является редким явлением, происходящим примерно один раз на 1000 беременностей ежегодно, согласно Всемирному журналу онкологии Национального института здравоохранения.
Зуд сигнализирует о проблеме
История Каралейн и Эмли Маглинте началась в 2013 году, когда Маглинте была на 15-й неделе беременности. Ей было 36 лет, и дома у нее было двое мальчиков: Йен, 6 лет, и Исаак, 18 месяцев.
«Поскольку я была беременна, я гораздо лучше осознавала сигналы своего тела о том, что что-то не так, и реагировала быстрее, чем могла бы, — говорит Маглинте.
«Руки и ноги чесались — так чесались, что хотелось их оторвать». Она консультировалась с «Dr. Google» и прочитал ее симптомы, предположившие, что это может быть проблема с печенью.
«Сначала я подумал, что, может быть, это потому, что я беременна девочкой, а двое других были мальчиками, — вспоминает Маглинте. «Но это стало настолько интенсивным, что я начал беспокоиться. Я не хотел подвергать ее опасности».
Зуд начался в пятницу. К понедельнику она была убеждена, что ей нужно позвонить своему врачу.
Ухудшение симптомов рака
За этим последовала тяжелая череда тестов, визитов к врачам и госпитализаций, поскольку несколько врачей Внутренней Империи безуспешно пытались диагностировать и лечить Маглинте.
Помимо зуда у нее появилась желтуха. После четырех дней в общественной больнице ее среди ночи доставили на машине скорой помощи в медицинский центр UCI в Ориндже.
Быстро собралась команда, включающая эксперта по охране здоровья матери и плода доктора Джулианну Тухи, специалиста по желудочно-кишечной эндоскопии доктора Джона Ли и хирургов по лечению рака поджелудочной железы под руководством доктора Дэвида Имагавы.
Они смогли предоставить специализированную диагностику и уход, доступный только в академическом медицинском центре и единственном комплексном онкологическом центре округа Ориндж, назначенном Национальным институтом рака.
Ранняя диагностика агрессивного рака поджелудочной железы
Ли – авторитет в области заболеваний печени, поджелудочной железы, желчных протоков и желчного пузыря – исследовал Маглинте с помощью эндоскопического ультразвука. Его выводы привели к биопсии ее поджелудочной железы.
Он также имплантировал стент желчного протока, чтобы облегчить ее желтуху. Несмотря на сложность, каждая процедура была минимально инвазивной и безопасной для ребенка.
Несмотря на сложность, каждая процедура была минимально инвазивной и безопасной для ребенка.
Но диагноз был пугающим: у Маглинте была ранняя, но агрессивная форма рака поджелудочной железы. «Странно, что у нее был рак в таком возрасте, — отмечает Ли.
По статистике, почти все пациенты с раком поджелудочной железы старше 45 лет, при этом средний возраст на момент постановки диагноза составлял 70 лет. Маглинте было вдвое меньше.
Она была опустошена. «Я все ходила по коридорам родильного дома и говорила: «Какого черта я сюда попала? Это безумие.'»
На кону две жизни
Вариантов было немного. Ранние роды «означали, что ребенок не выжил бы, поскольку я была только на 19 неделе беременности», — объясняет Маглинте.
Но у нее дома было двое детей, о которых нужно было подумать. Она и ее муж Деннис обсудили это.
«Он сказал, что это мой выбор, — рассказывает Маглинте. «Я хотел бороться за нее, но мне также нужно было бороться за себя».
Решение принято, врачи UCI работали не покладая рук, чтобы спасти и мать, и ребенка.
«Уход за онкологическим пациентом из группы высокого риска требует тщательного общения со всей командой и, конечно же, с пациентом, — говорит Тухи. «Каралейн принимала активное участие в принятии решений».
Рискованная операция Уиппла
Через одиннадцать дней после биопсии и постановки диагноза Маглинте перенесли длительную операцию Уиппла, или панкреатодуоденэктомию, для удаления части поджелудочной железы, где росла опухоль. Хирурги также удалили несколько других структур, переплетенных с поджелудочной железой.
Маглинте ушел домой через неделю после операции. Но ей не потребовалась химиотерапия, которая поставила бы под угрозу выживание Эмли.
«Мы наблюдали за ростом ребенка и в итоге роды были запланированы на 39 неделе», — вспоминает Тухи. «Это довольно необычно для больных раком — мы обычно рожаем на несколько недель раньше, чтобы химиотерапия или другое лечение началось как можно скорее».
К счастью, Эмли весом 7 фунтов и весом 1 унция родилась без осложнений.
‘Маленький спасатель’
Ее мама называет ее «маленькой спасительницей», потому что только 20% случаев рака поджелудочной железы диагностируются на ранней стадии, главным образом потому, что симптомы — боль в животе или в средней части спины, желтуха, потеря веса и расстройство желудка — могут совпадать с симптомами других состояний.
«Без Эмли я, вероятно, не реагировал бы на свои симптомы так, как раньше, — говорит Маглинте.
На сегодняшний день она не больна раком, но требует периодических обследований на предмет рецидива заболевания. «Это не что иное, как чудо», — говорит Ли.
Что касается Маглинте: «Я не знаю, что бы я делал без UCI. Мы оказались в нужном месте в нужное время с нужными командами. Просто все встало на свои места. Все, что нам было нужно, были там».
Статьи по теме
- Лечение рака молочной железы во время беременности ›
- Перед лицом проблемы выживания рака ›
- Новый взгляд на мир рака ›
Теги рак поджелудочная железа истории пациентов беременность
Оставить комментарий
Имя:
Имя: должно содержать не менее 0 и не более 256 символов.
