|
||||
Плодоразрушающие операции в акушерстве: показания
Такие операции проводят только на мертвом плоде либо на плоде с пороками, несовместимыми с жизнью.
Существуют и особые случаи: иногда выполняют дренирование головки плода с гидроцефалией, но этот метод в современном акушерстве не используют в странах с развитым здравоохранением. Однако в регионах с плохо развитой системой оказания медицинской помощи плодоразрушающие операции, как и симфизиотомия, могут быть необходимы для спасения жизни матери. В тех ситуациях, когда для проведения кесарева сечения нет необходимого персонала с соответствующими навыками или оборудования либо эта операция небезопасна, плодоразрушающие операции помогают завершить роды, сохранив жизнь матери. При этом роды завершают без рубца на матке, что важно для женщин, которые в последующих родах по разным причинам не смогут находиться в соответствующим образом оснащенном медицинском учреждении.
Даже в развивающихся странах частота проведения плодоразрушающих операций снижается и обычно составляет менее 1%. Приблизительно в 80% случаев показанием к проведению плодоразрушающеи операции является клинически узкий таз, приводящий к интранатальной гибели плода.
Выбор в пользу плодоразрушающих операций зависит от клинической ситуации, а также от возможностей стационара, в особенности от наличия условий для безопасного проведения кесарева сечения. При поперечном положении и живом плоде также более безопасно для матери и плода выполнить кесарево сечение, чем внутренний акушерский поворот и экстракцию плода за тазовый конец. Однако, если плод мертв, а возможности безопасно провести кесарево сечение ограничены или отсутствуют, при клинически узком тазе следует выполнить краниотомию, а при поперечном положении — декапитацию. К тому же иногда культурные и социальные предпосылки могут заставить женщину отказаться от кесарева сечения.
Основные принципы
В большинстве случаев при родах, сопровождающихся формированием клинически узкого таза, роженица подвергается длительным болезненным и мучительным испытаниям.
- Первая помощь в таких ситуациях заключается в реанимационных мероприятиях, включающих внутривенное введение растворов кристаллоидов, катетеризацию мочевого пузыря для контроля диуреза.
- Если возможно, следует сделать развернутый клинический анализ крови, анализ крови на группу и резус-фактор, а также коагулограмму. Обычно эти пациентки анемизированы, у них высок риск возникновения атонического КПП.
- Достаточно высока вероятность инфицирования, поэтому в профилактических целях следует начать внутривенное введение антибактериальных препаратов широкого спектра действия.
- Пациентка часто настолько морально истощена, что не может адекватно оценивать ситуацию. Она также может не осознавать, что плод уже мертв. После проведения первичных реанимационных мероприятий следует применить обезболивание, а также объяснить ситуацию и обсудить план ведения родов с мужем или, если этого требует ситуация, с кем-то из старших родственников пациентки.
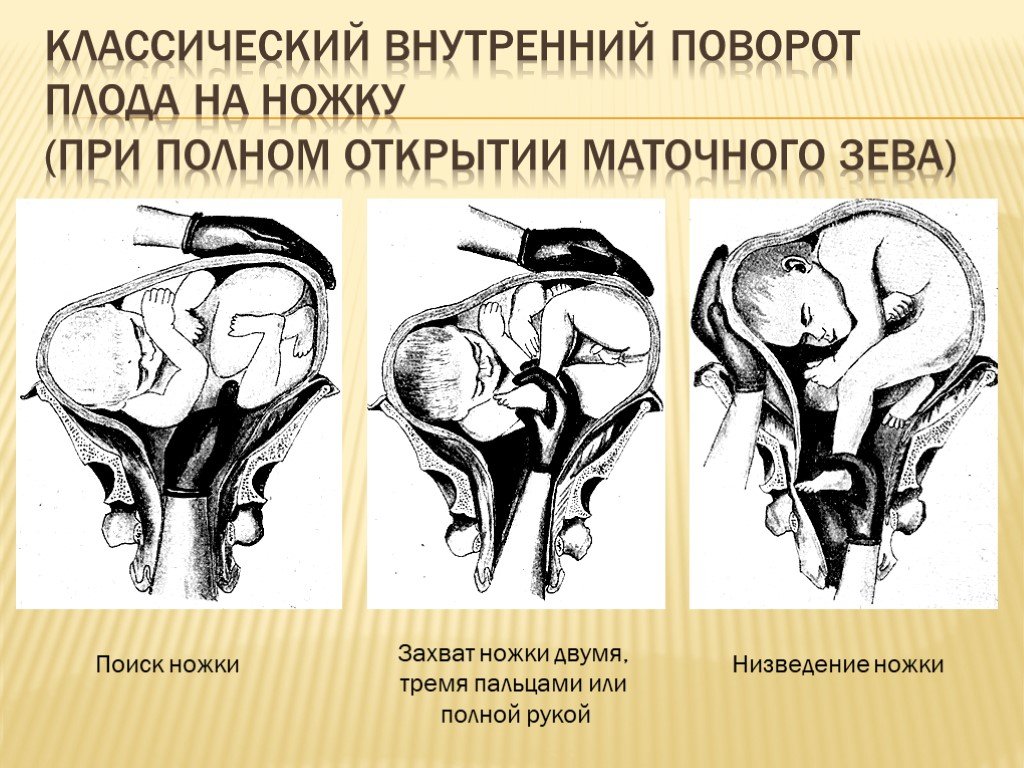
- Выбор метода обезболивания зависит от состояния пациентки и возможностей стационара. Наркоз имеет свои преимущества как для пациентки, так и для хирурга в этих тяжелых обстоятельствах. Однако регионарная анестезия в сочетании с седативной терапией более безопасна. Если указанные способы обезболивания недоступны, следует провести пудендальную и парацервикальную блокаду в сочетании с введением седативных препаратов.
- Идеальное условие для проведения подобных операций — полное раскрытие шейки матки, однако опытный хирург может работать и при раскрытии 7 см. Истинная конъюгата должна быть не менее 8 см.
- Во всех случаях длительных осложненных родов перед выполнением плодоразрушающей операции следует трезво оценить риск разрыва матки.
Методика выполнения
Краниотомия
Степень простоты и безопасности выполнения этой операции определяется степенью несоответствия таза и головки, размерами головки плода, а также опытом хирурга.
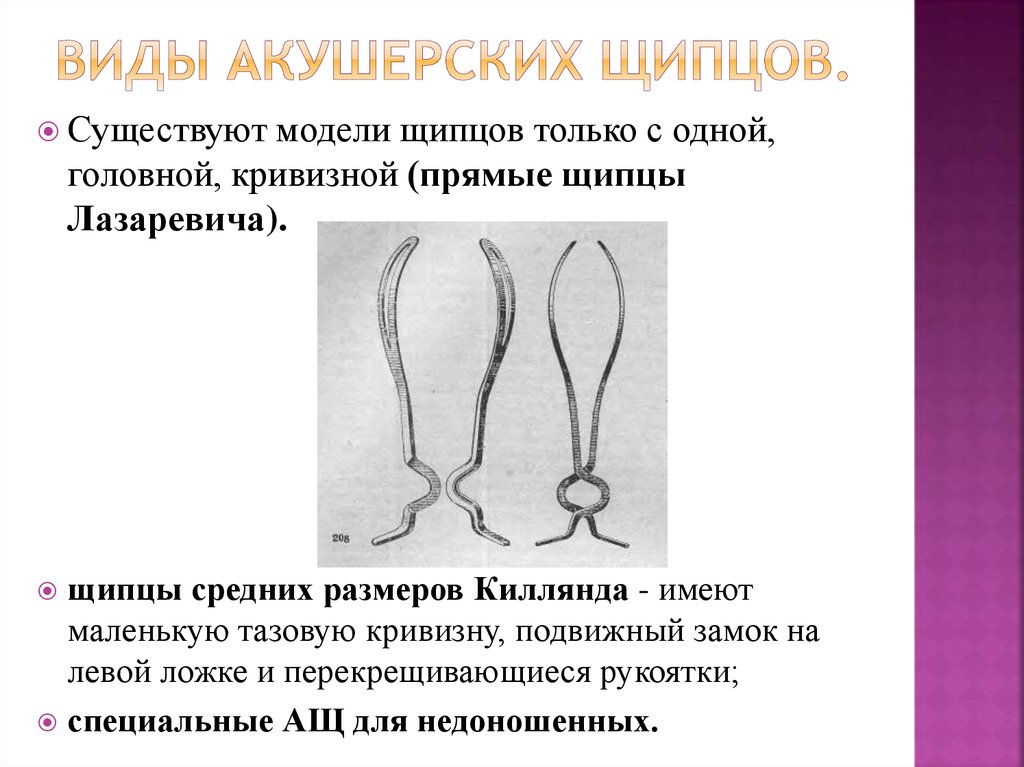
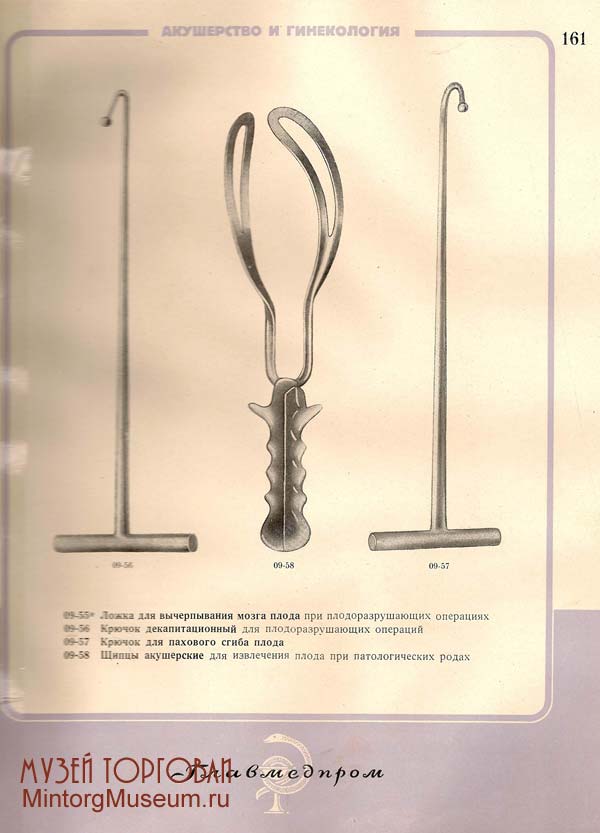
Для проведения операции необходимо адекватное обезболивание, катетеризация мочевого пузыря катетером Фолея. Наиболее удобным инструментом для перфорации головки является перфоратор Симпсона. Режущие лезвия ограничены выступами инструмента под ними. Ручки скреплены на шарнирах так, что они широко разведены при сомкнутых режущих поверхностях. При нажатии на ручки и сведении их вместе режущие поверхности разводятся. Головку плода фиксирует ассистент через переднюю брюшную стенку. Хирург пальцами одной руки, предохраняя ткани матери от повреждения, проводит наконечник перфоратора к большому или малому родничку головки плода, в зависимости от того, какой из них более доступен. Перфоратор помещают под прямым углом к черепу, инструмент вводят на глубину лезвия в родничок головки плода, затем раздвигают лезвия перфоратора и делают продольный разрез кожи и подлежащих костей черепа. Расположение продольного разреза кожи обычно совпадает с костными швами на головке плода. Затем лезвия смыкают и разворачивают перфоратор на 90°, повторяют все перечисленные действия, выполняя крестообразный разрез черепа плода.
Режущие поверхности перфоратора, находящиеся внутри черепа, размыкают и смыкают в разных плоскостях, разрушая ткань головного мозга. Контроль пальцами другой руки глубины введения перфоратора до ограничительных выступов снижает риск травматизации мягких тканей матери. Затем перфоратор извлекают, контролируя этот процесс другой рукой. Вещество мозга обычно начинает вытекать через отверстие в черепе плода, эвакуацию вещества можно контролировать пальцами.
Если перфоратор Симпсона недоступен, для проведения крестообразного разреза можно использовать ножницы Мэйо или другие похожие ножницы. Инструмент вводят в череп плода через наиболее доступный родничок или костный шов, удерживают внутри головки, открывают и закрывают несколько раз для облегчения эвакуации вещества мозга.
После того как произошло уменьшение объема головки плода, роды можно ускорить тракциями за кости черепа, зафиксировав их зажимом Кохера или зубчатым зажимом. Если к этому моменту еще нет полного раскрытия шейки матки, можно привязать к ручкам зажима груз, чтобы ускорить раскрытие шейки и рождение головки. Если несоответствие размеров таза и головки было незначительное, а головка плода располагалась низко в полости малого таза, для рождения головки можно наложить обычные акушерские щипцы Симпсона или Невилля-Барна. В случае лицевого предлежания наиболее подходящим местом для перфорации является нёбо.
Если несоответствие размеров таза и головки было незначительное, а головка плода располагалась низко в полости малого таза, для рождения головки можно наложить обычные акушерские щипцы Симпсона или Невилля-Барна. В случае лицевого предлежания наиболее подходящим местом для перфорации является нёбо.
Краниотомия при тазовом предлежании
Эта операция может потребоваться во время родов мертвым плодом при тазовом предлежании и затруднении рождения головки. Ручки плода располагают вдоль туловища (ассистент должен убедиться, что спинка плода находится кпереди) и начинают тракции за ножки так, чтобы обеспечить более удобный доступ к затылочной области плода. Предохраняя одной рукой ткани матери от повреждений, другой рукой подводят перфоратор Симпсона к области малого родничка. В некоторых случаях при выраженном несоответствии размеров головки и таза бывает трудно достичь малого родничка, поэтому затылочную кость перфорируют по срединной линии. Манипуляции для облегчения эвакуации вещества мозга описаны ранее. После уменьшения объема головки плода можно применить прием Морисо—Смелли-Вейта для ее рождения или наложить щипцы.
После уменьшения объема головки плода можно применить прием Морисо—Смелли-Вейта для ее рождения или наложить щипцы.
Краниоцентез
При невыраженной гидроцефалии плода, диагностированной антенатально с помощью УЗИ, благоприятном прогнозе для жизни и развития ребенка родоразрешение целесообразно проводить путем кесарева сечения. Из всех операций, описанных в этом разделе, краниоцентез (дренирование для эвакуации спинномозговой жидкости) — самая простая. Почти всегда плод с такой патологией находится в головном или тазовом предлежании, поперечное положение или предлежание плечика встречается очень редко.
Если предлежит головка, спинномозговую жидкость можно эвакуировать трансабдоминально с помощью иглы для люмбальной пункции, желательно под контролем УЗИ. При прогрессировании родов, возможно, появится необходимость в дополнительном трансвагинальном дренировании. Во втором периоде родов можно выполнить краниоцентез трансвагинально с помощью иглы для люмбальной пункции или иглы для пудендальной блокады. Преимущество последней — наличие проводника, с помощью которого иглу вводят во влагалище и шейку матки и подводят к головке плода. При мертвом плоде или тяжелых пороках развития дренировать головку можно с помощью катетера Дрю—Смита, перфоратора Симпсона или острых ножниц. При использовании этих инструментов исходом является интранатальная гибель плода.
Преимущество последней — наличие проводника, с помощью которого иглу вводят во влагалище и шейку матки и подводят к головке плода. При мертвом плоде или тяжелых пороках развития дренировать головку можно с помощью катетера Дрю—Смита, перфоратора Симпсона или острых ножниц. При использовании этих инструментов исходом является интранатальная гибель плода.
При тазовом предлежании следует использовать выжидательную тактику вплоть до рождения туловища плода. Если (как бывает часто) гидроцефалия сочетается с spina bifida, катетер для эвакуации спинномозговой жидкости легко проводят в спинной мозг до черепа. Если spina bifida нет, можно рассечь грудной отдел позвоночника (спондилотомия), ввести катетер в спинномозговой канал и провести его до уровня головного мозга для эвакуации спинномозговой жидкости. В качестве альтернативы в основание черепа плода можно ввести перфоратор Симпсона, как при краниотомии. После проведения таких операций головка плода обычно рождается самопроизвольно и дополнительные вмешательства не требуются.
Декапитация
Из всех описанных в данном разделе операций декапитация — наиболее сложная для всех участников. Показание к ее проведению — запущенное поперечное положение плода, сопровождающееся выпадением ручки или предлежанием плечика. В такой ситуации можно выполнить внутренний акушерский поворот, а затем экстракцию плода за тазовый конец, но эта манипуляция сопровождается высоким риском разрыва матки, поэтому ее проведение противопоказано. Наиболее безопасно и просто провести декапитацию с помощью пилы Блонда-Хейдлера. Хирург помещает наконечник на большой палец и закрепляет пилу в петле наконечника. При выпадении ручки для обеспечения доступа к шее ее отводят в сторону. Большой палец с наконечником помещают кпереди от шеи плода, остальные пальцы — кзади от нее. Средним пальцем нащупывают металлическую петлю, высвобождают ее из наконечника, удерживая петлю, пропускают ее так, чтобы проволока обернулась вокруг шеи плода.
Петля с обеих сторон оканчивается ручками. Потягивая за эти ручки, осуществляют пилящие движения, пересекая шею плода.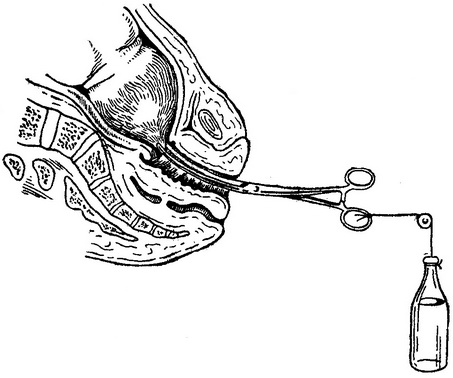 Такая методика более безопасна, проста и потенциально менее травматична для тканей матери, чем ранее проводимые процедуры с использованием декапитационных крючков. После отделения головки туловище извлекают потягиванием за ручку плода. Следует осторожно извлекать головку, т.к. острые выступающие шейные позвонки могут повредить ткани матери.
Такая методика более безопасна, проста и потенциально менее травматична для тканей матери, чем ранее проводимые процедуры с использованием декапитационных крючков. После отделения головки туловище извлекают потягиванием за ручку плода. Следует осторожно извлекать головку, т.к. острые выступающие шейные позвонки могут повредить ткани матери.
Эвисцерация
Операция заключается в удалении органов брюшной и/или грудной полости, что уменьшает объем тела плода и облегчает его рождение. Обычно эвисцерацию выполняют, когда живот или грудная клетка плода перерастянуты вследствие скопления жидкости или наличия опухоли. В зависимости от доступности грудную клетку или брюшную полость вскрывают с помощью ножниц для эмбриотомии или перфоратора. Органы извлекают руками или с помощью абортцанга. Доступ к грудной полости через брюшную полость или наоборот обеспечивают через диафрагму.
Парацентез
При тазовом предлежании и родившемся тазовом конце можно эвакуировать жидкость с помощью иглы для проводниковой анестезии трасвагинальным доступом. При необходимости можно использовать ножницы, перфоратор или катетер Дрю-Смита.
При необходимости можно использовать ножницы, перфоратор или катетер Дрю-Смита.
Клейдотомия
Операцию выполняют на мертвом плоде, когда головка уже родилась, а широкие плечики препятствуют рождению плечевого пояса. Если плечики не рождаются несмотря на применение всех классических пособий при дистоции, выполняют клейдотомию — нарушение целостности одной или обеих ключиц для уменьшения ширины плечевого пояса. Одну руку помещают во влагалище со стороны грудной клетки плода, защищая ткани матери от повреждений, ключицу перерезают прямыми ножницами для эмбриотомии. Лучше всего сначала вскрыть кожу над ключицей, затем приступить к рассечению кости. Для нарушения целостности ключицы необходимо приложить силу посередине.
Ведение послеродового периода
- Рекомендуется активное ведение третьего периода родов, внутривенное введение окситоцина в течение 6-8 ч, т.к. высок риск развития атонического КПП после длительных родов, сопровождавшихся формированием клинически узкого таза.

- Необходимо провести тщательный осмотр родовых путей.
- Часто в таких ситуациях мочевой пузырь бывает перерастянут в течение длительного времени, поэтому следует оставить мочевой катетер на 5—7 сут, до достижения мочевым пузырем прежнего тонуса.
- Необходимо провести антибактериальную терапию.
- Целесообразно также проводить профилактику тромбообразования.
- Наиболее опытный медицинский работник должен обсудить с женщиной создавшуюся ситуацию, ее последствия, а также перспективы последующей беременности.
Необходимо еще раз отметить, что каждый раз, анализируя целесообразность выполнения плодоразрушающей операции, нужно тщательно взвесить возможность и преимущества проведения кесарева сечения даже при мертвом плоде, включая наличие условий для безопасного выполнения операции, навыки и опыт хирурга, а также другие клинические, культурные и социальные аспекты. Роженицу следует также информировать о возможных осложнениях со стороны рубца на матке во время последующих беременностей.
Другие материалы в этой категории: « Выворот шейки матки при родах: лечение, причины, симптомы, признаки, последствия Симфизиотомия в родах »
Поражения влагалища и шейки матки: процедуры разрушения или иссечения
Понимание основ процедур удаления поражений шейки матки и влагалища
- Дом
- Центр знаний акушеров-гинекологов
- Разрушение/эксцизия поражений влагалища и шейки матки
Поражения, если их не трогать, могут вызвать заболевания или другие медицинские осложнения в организме, особенно у пожилых женщин. По этой причине ваш акушер-гинеколог может порекомендовать удаление поражений в качестве профилактической меры.
Однако, когда вы слышите термин «разрушение очагов поражения», это может показаться пугающей процедурой. Наверняка у вас будет много вопросов. Наши эксперты из All About Women помогут вам успокоиться и шаг за шагом проведут вас через эту распространенную процедуру.
Что такое поражения?
Поражение — это общий термин, относящийся к аномальной ткани. Термин может относиться к абсцессу, полипу, опухоли, ране или язве, которая развивается в шейке матки или во влагалище.
В чем разница между деструкцией и иссечением очагов поражения?
Поражения шейки матки или влагалища могут быть удалены путем иссечения или деструкции. Иссечение включает в себя удаление аномальной ткани от здоровой ткани. Разрушение требует выполнения одной из различных процедур, предназначенных для разрушения очага поражения на месте, что в процессе разрушает клетки. Деструкцию выполняют, когда биопсия не нужна для идентификации ткани.
Разрушение тканей может быть предпочтительным методом, если не предполагается, что поражения влагалища или шейки матки являются злокачественными. Предраковые поражения, или дисплазия шейки матки также может быть устранена таким образом, если будет установлено, что клетки не метастазируют (распространяются) в другие области репродуктивной системы или где-либо еще в организме.
Предраковые поражения, или дисплазия шейки матки также может быть устранена таким образом, если будет установлено, что клетки не метастазируют (распространяются) в другие области репродуктивной системы или где-либо еще в организме.
Как уничтожаются поражения?
Наиболее распространенные методы, используемые для разрушения поражений, включают химиохирургию, электрохирургию или лазерную хирургию.
- Химиохирургия . Соединение, известное как 5-фторурацил , часто используется для этой процедуры. Соединение наносится непосредственно на очаг поражения, что вызывает некроз (или гибель клеток) доброкачественных, злокачественных или предраковых клеток. Затем с помощью скальпеля удаляют омертвевшие ткани и накладывают швы.
- Электрохирургия . Этот метод может быть выбран для удаления поражений шейки матки, когда пораженный участок небольшой. Процесс включает в себя наложение небольшой хирургической проволоки в форме петли вокруг поражения.
 Затем электрический ток передается через петлю для контакта с участком. Ток прижигает кровеносные сосуды, разрушает клетки в основании поражения и срезает ткани. Затем сайт зашивают.
Затем электрический ток передается через петлю для контакта с участком. Ток прижигает кровеносные сосуды, разрушает клетки в основании поражения и срезает ткани. Затем сайт зашивают. - Лазерная хирургия . Во время этой процедуры на поверхность поражения направляется небольшой лазер, который мгновенно испаряет аномальные клетки. Как только хирург определяет, что все поражение было обработано, участок очищается физиологическим раствором и оставляется для заживления без швов.
Для чего проводится удаление новообразований и зачем оно нужно?
Женщинам с бородавками часто рекомендуется удаление очагов поражения. Врачи также могут порекомендовать процедуру для доброкачественных новообразований, известных как грануляционная ткань, после операции.
Чего ожидать от этой процедуры?
По прибытии на прием медсестра или хирургический техник выдаст вам простыню и попросит снять всю одежду ниже пояса. Вы ляжете на смотровой стол, ноги в стременах. Процедура может проводиться с использованием оральной или инъекционной анестезии.
Процедура может проводиться с использованием оральной или инъекционной анестезии.
Для доступа к участку во влагалище можно ввести зеркало. Затем будет проведена необходимая деструктивная процедура. Как только вы сможете, вас отпустят с послеоперационными инструкциями.
Как мне подготовиться к иссечению или деструкции пораженного участка?
Большинство процедур не требуют предварительной подготовки. Пациентам обычно рекомендуется продолжать нормально есть и пить. Следует избегать половых контактов за 24 часа до процедуры. Вам может быть разрешено принимать ибупрофен или другие лекарства перед процедурой, но вы должны спросить своего врача.
Есть ли боль или дискомфорт?
При введении местного анестетика вы можете почувствовать пощипывание. Во время разрушения ткани боль обычно слабая или отсутствует.
После процедуры в первые пару дней у женщин могут возникать спазмы или боли внизу живота. Может быть отек и небольшие выделения вместе с пощипыванием или стеснением. Женщинам могут посоветовать принимать ибупрофен от боли или получить рецепт.
Женщинам могут посоветовать принимать ибупрофен от боли или получить рецепт.
Каковы возможные риски и осложнения?
Лазерная хирургия связана с риском кровотечения или повреждения близлежащих здоровых тканей. В месте может развиться инфекция. Другие редкие, но потенциальные осложнения процедур иссечения или деструкции поражений включают:
- Инфекции мочевыводящих путей
- Перфорированная матка
- Инфекция области хирургического вмешательства
- Временно затрудненное мочеиспускание или дефекация
- Развитие тромба
- Послеоперационная тошнота и рвота
Каково время восстановления для этой процедуры?
Для заживления большинства процедур обычно требуется 1–3 недели. Женщины получат послеоперационные инструкции, чтобы помочь в процессе заживления.
Вам следует обратиться к врачу за дополнительным медицинским вмешательством, если:
- У вас температура 100 градусов по Фаренгейту или выше, которая держится более 24 часов.
- Постоянный отек, повышение температуры и болезненность.
- Вы испытываете боль, не поддающуюся лечению.
- Обильное кровотечение или стойкие пахучие выделения.
- У вас проблемы с дыханием.
Знающие специалисты акушерства и гинекологии штата Флорида в отделении акушерства и гинекологии All About Women в Гейнсвилле и Лейк-Сити предлагают самое сострадательное и всестороннее медицинское обслуживание женщинам всех возрастов по всей Северной Флориде.
Если у вас есть какие-либо вопросы о процедуре удаления новообразований или других проблемах женского здоровья, не стесняйтесь записаться на прием к одному из наших специалистов.
Экономия запасов средств индивидуальной защиты — призыв к идеям | Инфекционные болезни | JAMA
Экономия запасов средств индивидуальной защиты — призыв к идеям | Инфекционные болезни | ДЖАМА | Сеть ДЖАМА [Перейти к навигации]- Академическая медицина
- Кислотно-основное, электролиты, жидкости
- Аллергия и клиническая иммунология
- Анестезиология
- Антикоагулянт
- Искусство и изображения в психиатрии
- Кровотечение и переливание
- Кардиология
- Уход за тяжелобольным пациентом
- Проблемы клинической электрокардиографии
- Клиническая задача
- Поддержка принятия клинических решений
- Клинические последствия базовой нейронауки
- Клиническая фармация и фармакология
- Дополнительная и альтернативная медицина
- Заявления о консенсусе
- Коронавирус (COVID-19)
- Медицина интенсивной терапии
- Культурная компетенция
- Стоматология
- Дерматология
- Диабет и эндокринология
- Интерпретация диагностических тестов
- Разработка лекарств
- Электронные медицинские карты
- Скорая помощь
- Конец жизни
- Гигиена окружающей среды
- Справедливость, разнообразие и инклюзивность
- Этика
- Пластическая хирургия лица
- Гастроэнтерология и гепатология
- Генетика и геномика
- Геномика и точное здоровье
- Гериатрия
- Глобальное здравоохранение
- Руководство по статистике и методам
- Руководство
- Заболевания волос
- Модели оказания медицинской помощи
- Экономика здравоохранения, страхование, оплата
- Качество медицинской помощи
- Реформа здравоохранения
- Медицинская безопасность
- Медицинские работники
- Различия в состоянии здоровья
- Несправедливость в отношении здоровья
- Информатика здравоохранения
- Политика здравоохранения
- Гематология
- История медицины
- Гуманитарные науки
- Гипертония
- Изображения в неврологии
- Наука внедрения
- Инфекционные болезни
- Инновации в оказании медицинской помощи
- Инфографика JAMA
- Право и медицина
- Ведущее изменение
- Меньше значит больше
- ЛГБТК-медицина
- Образ жизни
- Медицинский код
- Медицинские приборы и оборудование
- Медицинское образование
- Медицинское образование и обучение
- Медицинские журналы и публикации
- Меланома
- Мобильное здравоохранение и телемедицина
- Нарративная медицина
- Нефрология
- Неврология
- Неврология и психиатрия
- Примечательные примечания
- Сестринское дело
- Питание
- Питание, Ожирение, Упражнения
- Ожирение
- Акушерство и гинекология
- Гигиена труда
- Онкология
- Офтальмологические изображения
- Офтальмология
- Ортопедия
- Отоларингология
- Лекарство от боли
- Патология и лабораторная медицина
- Уход за пациентами
- Информация для пациентов
- Педиатрия
- Повышение производительности
- Показатели эффективности
- Периоперационный уход и консультации
- Фармакоэкономика
- Фармакоэпидемиология
- Фармакогенетика
- Фармация и клиническая фармакология
- Физическая медицина и реабилитация
- Физиотерапия
- Руководство врачей
- Поэзия
- Здоровье населения
- Профилактическая медицина
- Профессиональное благополучие
- Профессионализм
- Психиатрия и поведенческое здоровье
- Общественное здравоохранение
- Легочная медицина
- Радиология
- Регулирующие органы
- Исследования, методы, статистика
- Реанимация
- Ревматология
- Управление рисками
- Научные открытия и будущее медицины
- Совместное принятие решений и общение
- Медицина сна
- Спортивная медицина
- Трансплантация стволовых клеток
- Наркомания и наркология
- Хирургия
- Хирургические инновации
- Хирургические жемчужины
- Обучаемый момент
- Технологии и финансы
- Искусство JAMA
- Искусство и медицина
- Рациональное клиническое обследование
- Табак и электронные сигареты
- Токсикология
- Травмы и повреждения
- Приверженность лечению
- УЗИ
- Урология
- Руководство пользователя по медицинской литературе
- Вакцинация
- Венозная тромбоэмболия
- Здоровье ветеранов
- Насилие
- Женское здоровье
- Рабочий процесс и процесс
- Уход за ранами, инфекция, заживление
Сохранить настройки
Политика конфиденциальности | Условия использования
Эта проблема
Просмотр показателей
- Скачать PDF
Поделиться
Твиттер Фейсбук Эл.
 адрес
LinkedIn
адрес
LinkedIn- Процитировать это
- Разрешения
Редакция
20 марта 2020 г.
Ховард Баухнер, врач 1 ; Фил Б. Фонтанароса, доктор медицины, MBA 1 ; Эдвард Х. Ливингстон, MD 1
Информация об авторах Информация о статье
1 Д-р Баухнер — главный редактор, д-р Фонтанароса — ответственный редактор, д-р Ливингстон — заместитель редактора, JAMA
ДЖАМА. 2020;323(19):1911. doi:10.1001/jama.2020.4770
Редакторы JAMA осознают проблемы, опасения и разочарование по поводу нехватки средств индивидуальной защиты (СИЗ), которые влияют на уход за пациентами и безопасность медицинских работников в США и во всем мире.
