Содержание
Признаки отставания плода в развитии: на что обратить внимание
Беременность — удивительное время, полное надежд и ожиданий. Но иногда возникают ситуации, которые могут вызвать тревогу у будущих родителей. Одна из таких ситуаций — когда плод отстает в развитии на 3 недели или больше. Что это значит? Как это определить? И главное — что можно сделать, чтобы помочь малышу догнать сверстников?
Представьте, что ваш малыш — это маленький космонавт, путешествующий в невесомости материнской утробы. Как и любой исследователь далеких планет, он должен расти и развиваться по определенному графику. Но что если его «космический корабль» начинает отставать от намеченного курса?
Что такое задержка внутриутробного развития?
Задержка внутриутробного развития (ЗВР) — это состояние, при котором плод растет медленнее, чем должен. Это как если бы ваш малыш был марафонцем, который вдруг начал отставать от остальных бегунов. Но в отличие от марафона, здесь нет финишной черты — каждый день роста и развития важен для будущего здоровья ребенка.
Когда говорят, что плод отстает в развитии на 3 недели, это означает, что по своим размерам и весу он соответствует плоду, который на 3 недели младше. Например, если срок беременности 30 недель, а плод по размерам соответствует 27-недельному, это повод для беспокойства.
Причины замедления роста плода
Причин, по которым плод может отставать в развитии, множество. Это как сложный пазл, где каждый кусочек может повлиять на общую картину. Вот некоторые из них:
- Недостаточное питание матери
- Курение, алкоголь или наркотики
- Высокое кровяное давление
- Инфекции
- Генетические факторы
- Проблемы с плацентой
Каждая из этих причин может стать тем камнем преткновения, который замедляет рост вашего маленького космонавта. Но не стоит паниковать! Современная медицина вооружена знаниями и технологиями, способными помочь даже в самых сложных случаях.
Как определить, что плод отстает в развитии?
Определить задержку роста плода можно несколькими способами. Это как детективное расследование, где каждая улика важна:
- Измерение высоты дна матки
- УЗИ и допплерометрия
- Анализ крови на специфические маркеры
- Амниоцентез (в редких случаях)
Регулярные осмотры у врача — это ваш главный инструмент в этом расследовании. Не пропускайте их, даже если чувствуете себя прекрасно!
Стратегии для будущих мам: как помочь малышу расти
Если выяснилось, что ваш плод отстает в развитии на 3 недели, не отчаивайтесь! Есть много способов помочь вашему маленькому космонавту набрать скорость. Вот несколько эффективных стратегий:
1. Питание — ваше супероружие. Представьте, что ваш организм — это космическая станция, снабжающая вашего малыша всем необходимым. Что нужно делать? Заправляться правильным топливом! Ешьте больше белка, железа, фолиевой кислоты. Морепродукты, зеленые листовые овощи, бобовые — вот ваши лучшие друзья. А как насчет того, чтобы приготовить себе «космический коктейль» из шпината, киви и греческого йогурта?
2. Движение — это жизнь. Да-да, даже когда речь идет о беременности! Умеренные физические нагрузки улучшают кровообращение, а значит, и питание плода. Попробуйте йогу для беременных или просто прогулки на свежем воздухе. Представьте, что каждый ваш шаг — это небольшой прыжок для вашего малыша в невесомости.
3. Стресс — главный враг. Знаете, что общего между космонавтом и беременной женщиной? Оба должны уметь справляться со стрессом! Медитация, глубокое дыхание, расслабляющая музыка — все это поможет вам оставаться спокойной, а вашему малышу — расти в комфортных условиях.
4. Сон — время для роста. Во время сна ваш организм восстанавливается и производит гормоны роста. То же самое происходит и с вашим малышом. Постарайтесь спать не менее 8 часов в сутки. Создайте себе «космическую капсулу» для сна — темную, прохладную и тихую.
5. Витамины и добавки — ваши помощники. Но помните, что самолечение здесь неуместно. Консультируйтесь с врачом о том, какие витамины и в каких дозах вам нужны. Это как навигационная система для вашего космического корабля — без нее можно сбиться с курса.
Медицинские меры: когда нужна помощь профессионалов
Иногда, несмотря на все усилия, плод продолжает отставать в развитии. В таких случаях врачи могут предложить дополнительные меры:
- Госпитализация для постоянного наблюдения
- Введение стероидов для ускорения созревания легких плода
- В крайних случаях — досрочное родоразрешение
Не бойтесь задавать вопросы своему врачу. Помните, вы и ваш доктор — команда, работающая на благо вашего малыша.
Психологический аспект: как справиться с тревогой
Узнав, что плод отстает в развитии на 3 недели, многие мамы испытывают тревогу и чувство вины. Это нормально, но не позволяйте этим чувствам взять верх! Вот несколько советов:
- Общайтесь с другими мамами, оказавшимися в похожей ситуации
- Ведите дневник своих чувств и мыслей
- Займитесь творчеством — рисуйте, вяжите, лепите
- Не стесняйтесь обратиться к психологу
Помните, ваше эмоциональное состояние напрямую влияет на малыша. Представьте, что вы — капитан космического корабля. Ваша задача — сохранять спокойствие даже в самых сложных ситуациях.
Жизнь после родов: особенности ухода за малышом
Если ваш малыш родился с задержкой роста, не переживайте! Многие дети быстро догоняют сверстников в первые месяцы жизни. Вот что может помочь:
- Грудное вскармливание — лучшее питание для догоняющего роста
- Массаж и гимнастика для стимуляции роста и развития
- Создание спокойной, любящей атмосферы дома
- Регулярные осмотры у педиатра
Помните, каждый ребенок уникален и развивается в своем темпе. Ваша любовь и забота — лучшее, что вы можете дать своему малышу.
Итак, если ваш плод отстает в развитии на 3 недели, не паникуйте. У вас есть множество инструментов, чтобы помочь вашему маленькому космонавту набрать скорость и благополучно приземлиться в этом удивительном мире. Помните, что каждая беременность уникальна, и то, что работает для одной мамы, может не подойти другой. Прислушивайтесь к своему телу, доверяйте интуиции и всегда консультируйтесь с врачом. Вместе вы сможете преодолеть любые препятствия на пути к рождению здорового малыша!
Причины задержки внутриутробного роста: факторы риска и их влияние
Когда плод отстает в развитии на 3 недели, это не просто цифры на бумаге — это сигнал тревоги, который заставляет будущих родителей и врачей действовать быстро и решительно. Но прежде чем мы нырнем в пучину возможных причин, давайте представим, что утроба матери — это уникальная экосистема, а малыш — редкий вид, который нуждается в идеальных условиях для процветания. Что же может нарушить этот хрупкий баланс?
Материнские факторы: когда здоровье мамы на первом плане
- Хронические заболевания: диабет, гипертония, анемия
- Инфекции: токсоплазмоз, краснуха, цитомегаловирус
- Нутритивный статус: недостаточное или несбалансированное питание
- Вредные привычки: курение, алкоголь, наркотики
Каждый из этих факторов может стать той самой соломинкой, которая переломит спину верблюду. Например, курение — это как если бы вы поливали свой сад не чистой водой, а токсичными отходами. Неудивительно, что в таких условиях плод может отставать в развитии на 3 недели или даже больше.
Плацентарные проблемы: когда мост между мамой и малышом дает трещину
Плацента — это удивительный орган, настоящий мост между двумя мирами: миром мамы и миром малыша. Но что если этот мост начинает разрушаться? Плацентарная недостаточность может возникнуть по разным причинам:
- Аномалии развития плаценты
- Инфаркты плаценты
- Нарушения кровотока
- Отслойка плаценты
Представьте, что плацента — это система доставки Amazon для вашего малыша. Если в этой системе происходят сбои, посылки с необходимыми питательными веществами и кислородом не доходят до адресата в полном объеме. Результат? Плод отстает в развитии на 3 недели, а то и больше.
Генетические факторы: когда природа вносит свои коррективы
Иногда причина задержки роста кроется в самом генетическом коде малыша. Это как если бы вы посадили семена карликовой яблони, ожидая вырастить высокое дерево. Генетические аномалии могут включать:
- Хромосомные нарушения (например, синдром Дауна)
- Моногенные заболевания
- Врожденные пороки развития
В таких случаях, даже если все остальные условия идеальны, плод может отставать в развитии. Это не вина родителей, а скорее, игра генетической рулетки.
Многоплодная беременность: когда в животике тесновато
Двойня или тройня — это двойная или тройная радость, но и двойной или тройной риск задержки роста. Представьте, что вы пытаетесь вырастить два или три растения в горшке, рассчитанном на одно. Неудивительно, что им может не хватать ресурсов для полноценного развития.

При многоплодной беременности риск того, что плод отстает в развитии на 3 недели, значительно выше. Это связано с:
- Конкуренцией за питательные вещества
- Ограниченным пространством для роста
- Возможными осложнениями (например, синдром фето-фетальной трансфузии)
Внешние факторы: когда окружающая среда играет против нас
Мы живем в мире, где экология не всегда на нашей стороне. Внешние факторы могут оказывать существенное влияние на развитие плода:
- Загрязнение воздуха
- Радиация
- Химические вещества в пище и воде
- Стресс
Представьте, что ваш малыш — это нежный цветок, а современный мир — это теплица с не самым чистым воздухом. Неудивительно, что в таких условиях рост может замедлиться.
Возраст матери: когда время играет свою роль
Возраст матери — это фактор, о котором часто забывают, но который может играть существенную роль в развитии плода. Женщины старше 35 лет имеют повышенный риск родить малыша с задержкой роста. Почему? Это как старый автомобиль — он все еще может ездить, но уже не так эффективно, как новый.
С возрастом повышается риск:
- Хромосомных аномалий
- Осложнений беременности
- Хронических заболеваний, влияющих на развитие плода
Социально-экономические факторы: когда бедность становится диагнозом
Как ни печально это признавать, но социально-экономический статус семьи может существенно влиять на развитие плода. Бедность — это не просто отсутствие денег, это целый комплекс факторов, которые могут привести к тому, что плод отстает в развитии на 3 недели:
- Недостаточное питание матери
- Отсутствие доступа к качественной медицинской помощи
- Стресс и депрессия
- Вредные условия труда
Это как пытаться вырастить орхидею в пустыне — теоретически возможно, но крайне сложно.
Медикаменты: когда лекарство становится ядом
Некоторые лекарства, которые мама принимает во время беременности, могут оказывать негативное влияние на развитие плода. Это как если бы вы поливали растение не чистой водой, а раствором с примесями. Какие же медикаменты могут быть опасны?
- Некоторые антибиотики
- Противоэпилептические препараты
- Антидепрессанты
- Противоопухолевые средства
Важно помнить, что самолечение во время беременности — это русская рулетка, где на кону здоровье вашего малыша.
Инфекции: невидимые враги
Инфекции во время беременности могут быть особенно коварны. Они как невидимые диверсанты, которые проникают через все защитные барьеры и атакуют самое дорогое — вашего малыша. Какие же инфекции особенно опасны?
- TORCH-инфекции (токсоплазмоз, краснуха, цитомегаловирус, герпес)
- Зика-вирус
- ВИЧ
- Малярия
Эти инфекции могут не только привести к тому, что плод отстает в развитии на 3 недели, но и вызвать серьезные врожденные дефекты.
Аномалии пуповины: когда линия жизни дает сбой
Пуповина — это настоящая линия жизни для плода. Но что если эта линия дает сбой? Аномалии пуповины могут серьезно нарушить питание плода:
- Узлы пуповины
- Обвитие пуповины вокруг шеи плода
- Аномальное прикрепление пуповины к плаценте
Это как если бы шланг, по которому вы поливаете свой сад, вдруг перекрутился или засорился. Результат? Ваш «сад» не получает достаточно влаги и питательных веществ.
Стресс: тихий убийца развития
Стресс во время беременности — это не просто неприятное состояние, это фактор риска для развития плода. Хронический стресс может привести к повышению уровня кортизола, который проникает через плаценту и влияет на развитие малыша. Это как если бы вы постоянно поливали растение слишком горячей или слишком холодной водой — оно выживет, но будет расти медленнее и слабее.
Исследования показывают, что стресс может привести к:
- Преждевременным родам
- Низкому весу при рождении
- Задержке когнитивного развития
Поэтому так важно найти способы расслабляться и снимать стресс во время беременности. Медитация, йога, прогулки на природе — все это может стать вашим спасательным кругом в море стресса.
Итак, мы рассмотрели основные причины, по которым плод может отставать в развитии на 3 недели. Понимание этих факторов — первый шаг к предотвращению проблемы. Помните, что беременность — это не болезнь, а естественное состояние. Но как и любой сложный процесс, она требует внимания, заботы и профессионального наблюдения. Слушайте свое тело, прислушивайтесь к советам врачей и не забывайте о силе позитивного мышления. Ваш малыш — это чудо, и вместе вы сможете преодолеть любые препятствия на пути к его рождению!
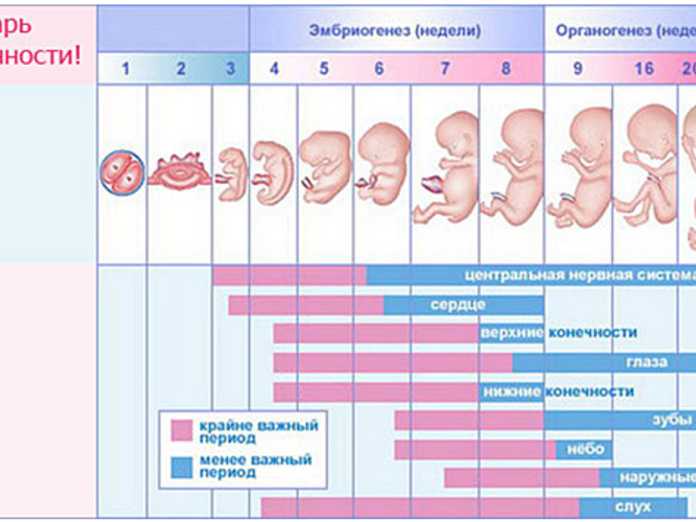
Диагностика задержки развития плода: современные методы обследования
Когда речь заходит о том, что плод отстает в развитии на 3 недели, первое, что приходит на ум — как это определить? В мире современной медицины диагностика задержки развития плода напоминает детективное расследование, где каждая улика может оказаться решающей. Давайте же нырнем в этот захватывающий мир медицинских технологий и разберемся, какие инструменты есть в арсенале врачей для выявления этой коварной проблемы.
Ультразвуковое исследование: окно в мир нерожденного ребенка
УЗИ — это как подводная камера, позволяющая заглянуть в таинственный мир материнской утробы. Но что конкретно ищут врачи, когда водят датчиком по животу будущей мамы? Основные параметры, на которые обращают внимание — это бипариетальный размер головки (БПР), окружность живота (ОЖ) и длина бедренной кости (ДБК). Если эти показатели отстают от нормы на 2 недели и более, это может указывать на то, что плод отстает в развитии на 3 недели или даже больше.
Но УЗИ — это не просто измерение размеров. Современные аппараты позволяют оценить количество околоплодных вод, структуру плаценты и даже понаблюдать за поведением малыша. Активный плод, который «танцует» в животе у мамы — это хороший знак. А вот если малыш слишком спокоен, это может насторожить врача.
Допплерометрия: слушаем музыку кровотока
Допплерометрия — это как стетоскоп XXI века. Этот метод позволяет оценить кровоток в сосудах плода, пуповине и маточных артериях. Представьте, что сосудистая система плода — это сложная система трубопроводов. Если где-то возникает «затор», это может привести к тому, что плод отстает в развитии на 3 недели. Допплерометрия помогает выявить такие «заторы» на ранних стадиях.
Особое внимание уделяется кровотоку в артерии пуповины. Если здесь обнаруживаются нарушения, это может указывать на плацентарную недостаточность — одну из основных причин задержки роста плода. Также оценивается кровоток в средней мозговой артерии плода — это помогает выявить возможную гипоксию.
Кардиотокография (КТГ): слушаем сердцебиение будущей звезды
КТГ — это как прослушивание демо-записи будущей рок-звезды. Этот метод позволяет оценить частоту сердечных сокращений плода и его реакцию на шевеления или сокращения матки. Если плод отстает в развитии на 3 недели, его сердцебиение может быть менее вариабельным, а реакция на стимулы — замедленной.
Современные аппараты КТГ не просто записывают сердцебиение, но и анализируют его, выдавая заключение о состоянии плода. Однако последнее слово всегда остается за врачом, который интерпретирует результаты с учетом всей клинической картины.
Биохимические маркеры: читаем биохимический код
Анализ крови матери может рассказать о состоянии плода не меньше, чем УЗИ. Это как если бы вы пытались понять, что происходит в соседней комнате, анализируя запахи и звуки. Какие же маркеры могут указывать на то, что плод отстает в развитии на 3 недели?
- Альфа-фетопротеин (АФП)
- Хорионический гонадотропин человека (ХГЧ)
- Плацентарный лактоген
- Эстриол
Отклонения в уровнях этих веществ могут сигнализировать о проблемах с развитием плода или функцией плаценты. Например, повышенный уровень АФП может указывать на дефекты нервной трубки, а сниженный — на хромосомные аномалии.
Амниоцентез: погружение в околоплодные воды
Амниоцентез — это как взятие пробы воды из аквариума для анализа. Этот метод позволяет получить образец околоплодных вод и исследовать клетки плода. Хотя амниоцентез редко используется только для диагностики задержки роста, он может быть назначен, если есть подозрение на генетические аномалии, которые могут быть причиной отставания в развитии.
Процедура проводится под контролем УЗИ и позволяет не только выявить хромосомные нарушения, но и оценить зрелость легких плода. Это особенно важно, если врачи рассматривают возможность досрочного родоразрешения.
Магнитно-резонансная томография (МРТ): взгляд сквозь ткани
МРТ — это как рентген, только лучше. Этот метод позволяет получить детальное изображение органов и тканей плода без использования ионизирующего излучения. МРТ особенно полезна для оценки развития мозга плода, что критически важно, если есть подозрение на задержку роста.
Хотя МРТ редко используется в рутинной диагностике, она может быть назначена, если другие методы дают противоречивые результаты или если необходима более детальная оценка состояния плода.
3D и 4D УЗИ: кино из жизни малыша
3D и 4D УЗИ — это как если бы вы смотрели фильм о жизни вашего малыша еще до его рождения. Эти технологии позволяют получить объемное изображение плода и даже наблюдать за его движениями в режиме реального времени.
Хотя эти методы часто используются для получения памятных снимков, они также могут быть полезны для диагностики. Например, 3D УЗИ позволяет детально оценить лицевые структуры плода, что может быть важно при подозрении на некоторые генетические синдромы, которые могут быть причиной задержки роста.
Измерение высоты дна матки: простой, но эффективный метод
Иногда самые простые методы оказываются самыми эффективными. Измерение высоты дна матки — это как если бы вы измеряли рост ребенка, отмечая его на дверном косяке. Этот метод позволяет оценить рост плода на каждом визите к врачу.
Если высота дна матки отстает от нормы на 3-4 см, это может указывать на то, что плод отстает в развитии на 3 недели. Однако этот метод не является точным и всегда должен дополняться другими методами диагностики.
Биофизический профиль плода: комплексная оценка
Биофизический профиль — это как многоборье в спорте. Этот метод включает в себя оценку нескольких параметров:
- Дыхательные движения плода
- Двигательная активность
- Мышечный тонус
- Количество околоплодных вод
- Результаты нестрессового теста (КТГ)
Каждый параметр оценивается по 2-балльной шкале, а затем баллы суммируются. Общая оценка 8-10 баллов считается нормальной, 6-8 баллов — сомнительной, а 4 балла и ниже — патологической. Этот метод позволяет комплексно оценить состояние плода и выявить признаки страдания даже на ранних стадиях.
Итак, мы рассмотрели основные методы диагностики задержки развития плода. Каждый из них, как кусочек пазла, вносит свой вклад в общую картину. Но помните, что ни один метод не является абсолютно точным, и только комплексный подход позволяет поставить правильный диагноз. Если вы беспокоитесь, что ваш плод отстает в развитии на 3 недели, не стесняйтесь обсудить это с вашим врачом и попросить провести дополнительные обследования. В конце концов, лучше перестраховаться, чем пропустить важные симптомы. Ваш малыш заслуживает самого лучшего старта в жизни, и современная медицина дает нам все инструменты для этого!
Питание беременной при отставании плода: ключевые нутриенты для роста
Когда плод отстает в развитии на 3 недели, каждый кусочек пищи, который попадает в рот будущей мамы, становится на вес золота. Питание в этот период — это не просто процесс утоления голода, а настоящее искусство, сравнимое с ювелирной работой. Каждый нутриент играет свою уникальную роль в сложном механизме роста и развития малыша. Так какие же питательные вещества становятся настоящими супергероями в борьбе за здоровье и нормальное развитие плода?
Белок: строительный материал для маленького человечка
Белок — это как кирпичики, из которых строится дом вашего малыша. Когда плод отстает в развитии на 3 недели, потребность в этом строительном материале возрастает многократно. Но не всякий белок одинаково полезен. Лучшие источники — это нежирное мясо, рыба, яйца и бобовые. А вот от переработанных мясных продуктов лучше отказаться — они как некачественный кирпич, который может подвести в самый ответственный момент.
Исследования показывают, что увеличение потребления белка до 1,5 г на кг веса тела может значительно улучшить рост плода. Это как если бы вы наняли дополнительную бригаду строителей для ускорения строительства дома.
Железо: кислородный насос для растущего организма
Железо — это тот самый элемент, который превращает кровь вашего малыша в настоящий кислородный коктейль. Когда плод отстает в развитии на 3 недели, каждая молекула кислорода на счету. Где же искать этот драгоценный металл? В красном мясе, шпинате, чечевице и даже в темном шоколаде (вот вам и приятное с полезным!).
Но есть нюанс: железо из растительных источников усваивается хуже. Поэтому старайтесь сочетать растительные источники железа с продуктами, богатыми витамином C — это как ключ, открывающий замок для лучшего усвоения.
Фолиевая кислота: архитектор нервной системы
Фолиевая кислота — это как главный архитектор в строительстве нервной системы вашего малыша. Если плод отстает в развитии на 3 недели, то этот архитектор должен работать сверхурочно. Где же найти этого трудоголика? В темно-зеленых листовых овощах, брокколи, апельсинах и обогащенных зерновых продуктах.
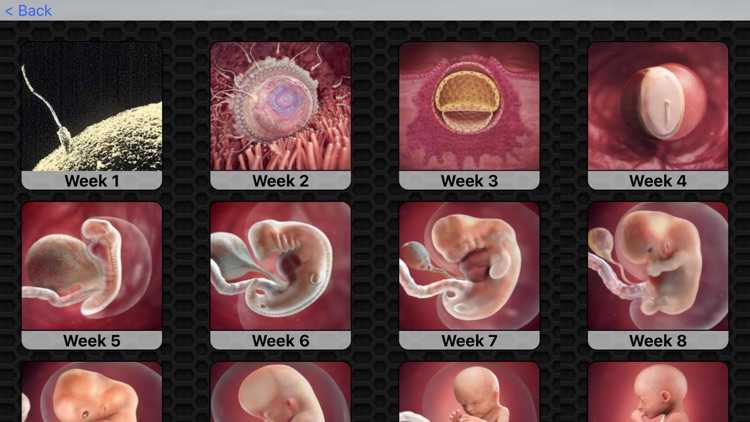
Исследования показывают, что прием фолиевой кислоты не только снижает риск дефектов нервной трубки, но и может улучшить общий рост плода. Это как если бы вы наняли супер-архитектора, который не только рисует планы, но и помогает со строительством.
Омега-3 жирные кислоты: смазка для мозговых шестеренок
Омега-3 — это как высококачественное масло для двигателя развивающегося мозга вашего малыша. Когда плод отстает в развитии на 3 недели, каждая нейронная связь на вес золота. Где искать этот чудо-нутриент? В жирной рыбе (лосось, сардины, скумбрия), льняном семени и грецких орехах.
Исследования показывают, что достаточное потребление омега-3 может улучшить не только рост плода, но и его когнитивное развитие в будущем. Это как инвестиция в будущее образование вашего ребенка, только начинаете вы ее еще до его рождения.
Кальций: крепкий фундамент для маленького строения
Кальций — это фундамент, на котором строится весь организм вашего малыша. Когда плод отстает в развитии на 3 недели, этот фундамент должен быть особенно прочным. Где искать строительный материал для этого фундамента? В молочных продуктах, зеленых листовых овощах и обогащенных соевых продуктах.
Но помните: кальций — капризный нутриент. Он плохо усваивается без витамина D. Поэтому не забывайте о солнечных ваннах (в разумных пределах, конечно) и продуктах, богатых витамином D, таких как яичные желтки и жирная рыба.
Цинк: дирижер клеточного оркестра
Цинк — это как дирижер, который руководит оркестром клеточного деления в организме вашего малыша. Когда плод отстает в развитии на 3 недели, этот дирижер должен работать без перерыва. Где найти этого трудоголика? В мясе, морепродуктах, бобовых и цельнозерновых продуктах.
Исследования показывают, что дефицит цинка может привести к задержке роста плода. Поэтому убедитесь, что в вашем рационе достаточно этого важного микроэлемента. Это как обеспечить оркестр лучшими инструментами для идеального звучания.
Витамин D: солнечный витамин для темного царства
Витамин D — это как луч солнца, проникающий в темное царство материнской утробы. Он помогает усваивать кальций и регулирует множество важных процессов в организме. Когда плод отстает в развитии на 3 недели, этот солнечный витамин становится еще важнее.

Где найти этот солнечный эликсир? В жирной рыбе, яичных желтках и обогащенных молочных продуктах. Но самый лучший источник — это само солнце. 15-20 минут на солнце (без солнцезащитного крема) несколько раз в неделю могут творить чудеса. Только не переусердствуйте — избыток солнца может быть вреден.
Йод: регулятор метаболизма
Йод — это как регулятор скорости метаболизма вашего малыша. Когда плод отстает в развитии на 3 недели, правильная настройка этого регулятора становится критически важной. Где искать этот важный элемент? В морепродуктах, йодированной соли и молочных продуктах.
Но будьте осторожны: избыток йода может быть так же вреден, как и его недостаток. Это как настройка часов — чуть-чуть перекрутил, и время уже неправильное.
Витамин B12: катализатор энергетического обмена
Витамин B12 — это как катализатор, ускоряющий все процессы энергетического обмена в организме вашего малыша. Когда плод отстает в развитии на 3 недели, этот катализатор становится незаменимым помощником. Где его найти? В продуктах животного происхождения: мясе, рыбе, яйцах и молочных продуктах.
Если вы вегетарианка или веганка, обязательно проконсультируйтесь с врачом о приеме добавок B12. Это как заправка автомобиля — без правильного топлива далеко не уедешь.
Вода: универсальный растворитель жизни
И наконец, не забывайте о самом простом, но от этого не менее важном нутриенте — воде. Вода — это универсальный растворитель, в котором происходят все жизненные процессы. Когда плод отстает в развитии на 3 недели, правильная гидратация становится еще важнее.
Старайтесь выпивать не менее 8-10 стаканов воды в день. Это как смазка для всех механизмов в вашем организме и организме вашего малыша.
Помните, что питание — это не просто набор продуктов, а целая наука. Когда плод отстает в развитии на 3 недели, эта наука становится искусством балансирования на грани. Но с правильным подходом и под наблюдением врача вы сможете дать вашему малышу все необходимое для здорового роста и развития. Ведь в конце концов, нет ничего важнее, чем здоровье вашего будущего ребенка!

Физическая активность и режим дня: поддержка развития малыша
Когда речь заходит о здоровье будущего ребенка, каждая мама готова горы свернуть. Но что делать, если врач огорошил новостью: «Плод отстает в развитии на 3 недели»? Не паникуйте! Это не приговор, а сигнал к действию. Давайте разберемся, как можно повлиять на ситуацию и помочь крохе догнать сверстников еще до рождения.
Прежде всего, нужно понять, что замедление роста плода — это не редкость. По статистике, около 10% беременностей сопровождаются этой проблемой. Причин может быть масса: от генетических факторов до образа жизни мамы. Но не будем углубляться в дебри медицины, а лучше сосредоточимся на том, что в наших силах изменить.
Питание — ключ к успеху
Вы когда-нибудь задумывались, насколько важно то, что мы едим? Для будущей мамы это вопрос номер один! Представьте, что ваш организм — это строительная площадка, а еда — стройматериалы. Чем качественнее «кирпичики», тем крепче будет «здание». Поэтому первым делом пересмотрите свой рацион. Включите в него больше белка — это основной строительный материал для растущего организма. Яйца, нежирное мясо, рыба, бобовые — вот ваши лучшие друзья на ближайшие месяцы.
Не забывайте и о сложных углеводах. Они дают энергию и вам, и малышу. Цельнозерновой хлеб, крупы, овощи и фрукты должны быть на вашем столе каждый день. А вот от простых сахаров лучше отказаться. Да, это непросто, особенно когда так хочется сладенького. Но поверьте, ваш малыш скажет вам спасибо!
Движение — жизнь
Кто сказал, что беременность — это время лежать на диване? Физическая активность может творить чудеса! Конечно, речь не идет о марафонах или тяжелой атлетике. Но регулярные прогулки на свежем воздухе, плавание или специальная гимнастика для беременных могут значительно улучшить кровоснабжение плаценты. А это значит, что малыш будет получать больше кислорода и питательных веществ.
Помните эксперимент, когда растениям включали классическую музыку, и они росли быстрее? С нашими малышами работает тот же принцип. Регулярные занятия йогой или танцами не только поднимут вам настроение, но и стимулируют развитие плода. Только не забудьте проконсультироваться с врачом перед началом любых физических нагрузок!
Сон — лучшее лекарство
В погоне за здоровьем малыша легко забыть о собственном отдыхе. А зря! Недосып — это стресс для организма, а значит, и для плода. Постарайтесь выделять на сон не менее 8 часов в сутки. Причем важно не только количество, но и качество. Спальня должна быть хорошо проветрена, а матрас — удобным. Если мучает бессонница, попробуйте теплое молоко с медом перед сном или расслабляющую ванну. Только не увлекайтесь ароматерапией — некоторые эфирные масла могут быть небезопасны во время беременности.
Стресс — главный враг
Знаете, что общего между мамой и малышом? Они оба чувствуют стресс! Когда вы нервничаете, в кровь выбрасывается кортизол — гормон стресса. Он проникает через плаценту и может негативно влиять на развитие плода. Поэтому научитесь расслабляться. Медитация, дыхательные упражнения, любимое хобби — выберите то, что подходит именно вам. И помните: позитивный настрой творит чудеса!
Витамины и добавки — под контролем врача
Казалось бы, чего проще — пойти в аптеку и купить витамины для беременных? Но не спешите! Каждая беременность индивидуальна, и то, что подходит одной женщине, может быть бесполезно или даже вредно для другой. Особенно это касается случаев, когда плод отстает в развитии на 3 недели. Возможно, вам потребуются специальные добавки или повышенные дозы некоторых витаминов. Но определить это может только врач после тщательного обследования.
Вредные привычки — долой!
Это может показаться очевидным, но давайте будем честными: иногда мы закрываем глаза на «маленькие слабости». Бокал вина на ужин, сигарета для снятия стресса… Стоп! Когда речь идет о здоровье малыша, компромиссов быть не может. Алкоголь, курение, даже пассивное, кофеин в больших количествах — все это может серьезно замедлить рост плода. Так что если вы еще не распрощались с вредными привычками, самое время это сделать.
Медицинский контроль — ваш надежный помощник
Регулярные визиты к врачу — это не просто формальность. Это возможность отслеживать динамику развития плода и вовремя корректировать лечение. Не пропускайте УЗИ и анализы, даже если чувствуете себя прекрасно. Помните: лучше перестраховаться, чем упустить важный момент.
В конце концов, отставание плода в развитии на 3 недели — это не конец света, а всего лишь вызов, который можно и нужно преодолеть. С правильным подходом, заботой о себе и поддержкой врачей вы сможете помочь своему малышу наверстать упущенное. И кто знает, может быть, через несколько месяцев вы будете держать на руках крепкого и здорового карапуза, который своим первым криком скажет вам: «Мама, у нас получилось!»
Медикаментозная терапия: когда необходимо вмешательство специалистов
Когда будущая мама узнает, что плод отстает в развитии на 3 недели, это может вызвать настоящую бурю эмоций. Однако паника — не лучший советчик. В некоторых случаях, помимо изменения образа жизни и питания, может потребоваться медикаментозная терапия. Но как понять, когда пора бить в колокола и обращаться за помощью к специалистам?
Прежде всего, важно помнить, что каждая беременность уникальна, как отпечаток пальца. То, что подходит одной женщине, может быть совершенно неэффективно для другой. Поэтому первый шаг — это тщательное обследование у врача. Только после комплексной диагностики можно говорить о необходимости медикаментозного вмешательства.
Когда время не ждет
Представьте себе, что ваш малыш — это крошечный космонавт, а ваш организм — его космический корабль. Если в системах корабля происходит сбой, космонавту может не хватать ресурсов для нормального развития. В таких случаях медикаментозная терапия становится тем самым спасательным модулем, который поможет выровнять курс.
Но когда же наступает этот критический момент? Обычно врачи рассматривают возможность назначения лекарств, если отставание в развитии плода сохраняется несмотря на все предпринятые меры по изменению образа жизни. Это может быть ситуация, когда плод отстает в развитии на 3 недели или более, и эта разница не сокращается со временем.
Какие препараты могут назначить?
Арсенал современной медицины богат и разнообразен. Но не спешите бежать в аптеку и скупать все подряд! Каждый препарат должен быть тщательно подобран специалистом с учетом индивидуальных особенностей вашего организма и состояния плода.
- Витаминно-минеральные комплексы: Это не просто модная прихоть, а необходимость. Особенно важны фолиевая кислота, железо, кальций и витамин D. Они помогают предотвратить дефектные состояния и стимулируют рост плода.
- Препараты для улучшения маточно-плацентарного кровотока: Они помогают увеличить приток крови к плаценте, обеспечивая малыша необходимыми питательными веществами и кислородом.
- Гормональные препараты: В некоторых случаях может потребоваться коррекция гормонального фона. Но помните, что такие лекарства назначаются только после тщательного обследования и под строгим контролем врача.
- Антикоагулянты: Если причиной задержки роста плода являются проблемы с свертываемостью крови, могут быть назначены препараты, разжижающие кровь.
Риски и побочные эффекты: что нужно знать?
Любое лекарство — это палка о двух концах. С одной стороны, оно может помочь вашему малышу догнать сверстников в развитии. С другой — любой препарат имеет свои побочные эффекты. Поэтому перед началом приема обязательно обсудите с врачом все возможные риски.
Например, некоторые антикоагулянты могут повысить риск кровотечений. Гормональные препараты иногда вызывают перепады настроения или задержку жидкости в организме. А высокие дозы витаминов и минералов в редких случаях могут привести к аллергическим реакциям.
Но не стоит пугаться! Современная медицина шагнула далеко вперед, и большинство препаратов, используемых во время беременности, хорошо изучены и безопасны при правильном применении. Главное — строго следовать рекомендациям врача и не заниматься самолечением.
Альтернативные методы: есть ли они?
В эпоху интернета легко наткнуться на множество «чудодейственных» рецептов и методов, обещающих решить проблему отставания плода в развитии без медикаментов. Но стоит ли им доверять?
С одной стороны, некоторые альтернативные методы действительно могут быть полезны. Например, акупунктура или определенные виды массажа могут улучшить кровообращение и снять стресс. Но! И это большое «но» — все эти методы должны применяться только как дополнение к основной терапии, назначенной врачом, а не вместо нее.
Помните историю про то, как лечили насморк? Если лечить — пройдет за неделю, а если не лечить — за семь дней. С задержкой развития плода такие шутки не проходят. Здесь каждый день на счету, и рисковать здоровьем малыша, полагаясь только на народные средства, — непозволительная роскошь.
Мониторинг и корректировка лечения
Назначение лекарств — это не финальная точка, а начало нового этапа. Представьте, что вы капитан корабля, который прокладывает курс через бурное море. Вам постоянно нужно следить за приборами, корректировать курс, учитывать погодные условия. Так же и с медикаментозной терапией при отставании плода в развитии.
Регулярные осмотры, УЗИ, анализы — все это необходимо для того, чтобы оценить эффективность лечения и вовремя внести коррективы. Возможно, дозировку препаратов придется изменить или добавить новые лекарства. А может быть, наоборот, некоторые медикаменты можно будет отменить, если состояние плода улучшится.
Психологический аспект: как справиться со стрессом?
Когда речь заходит о медикаментозном лечении, многие будущие мамы испытывают тревогу и страх. «А вдруг лекарства навредят малышу?», «Что, если они не помогут?», «Может, я делаю что-то не так?» — эти мысли могут крутиться в голове, как белка в колесе.
Но помните: стресс — худший враг беременности. Он может усугубить ситуацию и свести на нет все усилия врачей. Поэтому наряду с медикаментозной терапией не забывайте о психологической поддержке. Это может быть консультация у психолога, занятия йогой для беременных или просто разговор с близкими людьми.
Некоторые женщины находят утешение в группах поддержки, где можно поделиться своими переживаниями с теми, кто прошел через подобный опыт. Помните: вы не одиноки в этой ситуации, и нет ничего постыдного в том, чтобы просить о помощи и поддержке.
Жизнь после терапии: что дальше?
Допустим, медикаментозная терапия помогла, и ваш малыш догнал сверстников в развитии. Ура! Но не спешите выбрасывать все таблетки и забывать дорогу к врачу. Период после успешного лечения не менее важен, чем сама терапия.
Во-первых, отмена некоторых препаратов должна происходить постепенно, под наблюдением специалиста. Резкое прекращение приема лекарств может вызвать «эффект отмены» и свести на нет все достигнутые результаты.
Во-вторых, даже после нормализации показателей роста плода важно продолжать вести здоровый образ жизни и регулярно посещать врача. Это поможет закрепить достигнутый эффект и обеспечить малышу наилучший старт в жизни.
Помните: ваше здоровье и здоровье вашего малыша — это не спринт, а марафон. И медикаментозная терапия — лишь один из этапов этого длинного, но увлекательного пути. Главное — не опускать руки и верить в лучшее. Ведь чудеса случаются, особенно когда им немного помогаешь!
Профилактика отставания плода: рекомендации для здоровой беременности
Беременность — это удивительное путешествие, полное открытий и неожиданностей. Но что делать, если на горизонте замаячила угроза отставания плода в развитии? Как предотвратить ситуацию, когда плод отстает в развитии на 3 недели? Давайте разберемся, какие профилактические меры могут помочь будущим мамам избежать этой проблемы и обеспечить своему малышу наилучший старт в жизни.
Питание: фундамент здорового развития
Представьте, что ваш организм — это строительная площадка, а еда — строительные материалы. Качество «стройматериалов» напрямую влияет на «качество постройки». Поэтому первое, на что стоит обратить внимание — это ваш рацион. Но не спешите хвататься за первую попавшуюся диету для беременных! Каждый организм уникален, и то, что подходит одной женщине, может быть совершенно неэффективно для другой.
Ключевой момент — баланс. Ваш рацион должен включать достаточное количество белка (рыба, нежирное мясо, бобовые), сложных углеводов (цельнозерновые продукты, овощи), полезных жиров (авокадо, орехи, оливковое масло) и, конечно же, витаминов и минералов. Особое внимание стоит уделить фолиевой кислоте, железу и кальцию — эти элементы играют критическую роль в развитии плода.
Но как понять, достаточно ли вы получаете всех необходимых веществ? Ответ прост — регулярные анализы крови помогут выявить любые дефициты и вовремя их скорректировать. Не стесняйтесь обсуждать результаты анализов с вашим врачом и просить рекомендации по коррекции рациона.
Физическая активность: движение — это жизнь
Многие будущие мамы боятся физических нагрузок, опасаясь навредить малышу. Но давайте посмотрим правде в глаза: умеренная активность не только безопасна, но и крайне полезна для развития плода. Представьте, что ваш организм — это сложная система кровоснабжения. Физические упражнения — это как насос, который заставляет кровь циркулировать активнее, доставляя больше кислорода и питательных веществ к плаценте.
Какие же виды активности подойдут будущей маме? Плавание, йога для беременных, пилатес, ходьба — все это отличные варианты. Главное правило — слушайте свое тело и не перенапрягайтесь. Начните с малого: 15-20 минут легкой активности в день, постепенно увеличивая продолжительность до 30-40 минут.
Но помните: прежде чем начать любую программу физических упражнений, обязательно проконсультируйтесь с вашим врачом. Особенно это важно, если у вас есть какие-либо осложнения беременности или хронические заболевания.
Стресс: главный враг здоровой беременности
В современном мире стресс стал нашим постоянным спутником. Но знаете ли вы, что хронический стресс может стать причиной задержки развития плода? Когда вы нервничаете, ваш организм вырабатывает гормон стресса — кортизол. Этот гормон через плаценту попадает к малышу, влияя на его развитие.
Как же победить стресс? Универсального рецепта нет, но есть несколько проверенных методов:
- Медитация и дыхательные упражнения: они помогают успокоить нервную систему и снизить уровень стресса.
- Творчество: рисование, вязание, лепка — любое занятие, которое приносит вам удовольствие, может стать отличным антистрессовым средством.
- Общение с природой: прогулки в парке, уход за растениями — все это помогает расслабиться и «перезагрузиться».
- Позитивное мышление: фокусируйтесь на хорошем, ведите дневник благодарности. Это поможет изменить ваш взгляд на мир и снизить уровень тревожности.
Сон: время для восстановления и роста
Сколько часов вы спите? Если меньше 7-8 часов в сутки, то вы рискуете не только своим здоровьем, но и здоровьем малыша. Во время сна организм восстанавливается, а плод активно растет. Недостаток сна может привести к гормональным нарушениям, которые, в свою очередь, могут стать причиной задержки развития плода.
Как наладить здоровый сон? Вот несколько советов:
- Установите режим: ложитесь и вставайте в одно и то же время.
- Создайте комфортную обстановку: темная, прохладная и тихая спальня — идеальное место для сна.
- Откажитесь от гаджетов за час до сна: синий свет экранов может нарушить выработку мелатонина — гормона сна.
- Используйте расслабляющие техники: теплая ванна, чтение, легкая растяжка перед сном помогут вам быстрее заснуть.
Вредные привычки: время расставаться
Казалось бы, об этом и говорить не стоит — все знают, что курение и алкоголь вредны для плода. Но давайте копнем глубже. Даже если вы не курите, но регулярно находитесь в прокуренном помещении, вы подвергаете себя и малыша опасности пассивного курения. А как насчет «безобидного» бокала вина на праздник? Увы, безопасной дозы алкоголя для беременных не существует.
Но не только очевидные вредные привычки могут навредить развитию плода. Чрезмерное употребление кофеина, например, тоже может стать причиной задержки роста. Поэтому ограничьте потребление кофе до одной чашки в день или полностью замените его на травяные чаи.
Медицинский контроль: ваш надежный помощник
Регулярные визиты к врачу — это не просто формальность, а важнейший элемент профилактики задержки развития плода. Только специалист может вовремя заметить первые признаки отставания и принять необходимые меры. Не пропускайте плановые осмотры и УЗИ, даже если чувствуете себя прекрасно.
Что включает в себя полноценный медицинский контроль?
- Регулярные анализы крови и мочи: они помогут выявить скрытые инфекции, анемию и другие состояния, которые могут повлиять на развитие плода.
- УЗИ: позволяет оценить размеры плода, количество околоплодных вод, состояние плаценты.
- Допплерография: этот метод помогает оценить кровоток в сосудах матки и плода.
- Кардиотокография: оценивает сердцебиение плода и его реакцию на сокращения матки.
Помните: ранняя диагностика — ключ к успешному лечению. Если ваш врач заподозрит, что плод отстает в развитии на 3 недели, он сможет вовремя назначить необходимую терапию.
Экологический фактор: чистота вокруг нас
Мы часто недооцениваем влияние окружающей среды на наше здоровье и здоровье будущего ребенка. Но факт остается фактом: загрязнение воздуха, воды и почвы может негативно сказаться на развитии плода. Что же делать?
Во-первых, по возможности старайтесь проводить больше времени на природе, вдали от загазованных городских улиц. Если вы живете в городе, используйте очистители воздуха в квартире. Во-вторых, обратите внимание на качество воды, которую вы пьете. Установка фильтра для воды может стать хорошим решением. В-третьих, отдавайте предпочтение органическим продуктам, выращенным без использования пестицидов и химических удобрений.
Эмоциональный настрой: сила позитивного мышления
Возможно, вы удивитесь, но ваш эмоциональный настрой играет огромную роль в развитии плода. Исследования показывают, что позитивное мышление и хорошее настроение будущей мамы благотворно влияют на рост и развитие малыша. Как этого достичь?
Попробуйте медитацию или визуализацию. Представляйте, как ваш малыш растет здоровым и сильным. Разговаривайте с ним, пойте колыбельные. Это не только поможет вам наладить эмоциональную связь с ребенком, но и создаст позитивную атмосферу для его развития.
Помните: беременность — это не болезнь, а естественный процесс. Наслаждайтесь этим удивительным периодом, радуйтесь каждому дню. Ваш позитивный настрой — лучший подарок для растущего малыша.
