Содержание
Может ли плацента «ползать»? — Центр семейных родов «Радуга»
Этот термин называется «миграцией плаценты». К родам плацента может располагаться:
- В дне матки (сверху)
- По передней стенке
- По задней стенке
- Больше Слева
- Больше Справа.
УЗИ специалистами давно было замечено, что в процессе вынашивания место локализации плаценты может меняться. Плацента может подниматься при низкой плацентации и смещаться влево или вправо. Частично это связано с тем, что в 34-35 недель растягивается нижний маточный сегмент, меняется кровоток, и плацента поднимется наверх, в сторону наилучшего кровоснабжения. При низком расположении плаценты измеряют расстояние от нижнего края плаценты до внутреннего зева шейки матки в миллиметрах.
Еще у предшественника плаценты – хориона существуют 2 вида ворсин:
- свободные или питательные, омываемые материнской кровью
- якорные, фиксирующие хорион у стенки матки.
При росте малыша поток кислорода и питательных веществ в увеличивающейся матке меняется, и плацента может перемещаться (ползти) в сторону наиболее благоприятного расположения. При этом якорные ворсины меняют свое расположение, а питательные перемещаются вслед за ними. Вот почему при миграции хориона или плаценты бывают кровянистые выделения. При низкой плацентации это может быть положительным признаком того, что плацента поднимается. Часть кровянистых выделений не ранних сроках не является угрозой прерывания беременности, а сигнализирует об улучшении условий для вынашивания ребенка.
При этом якорные ворсины меняют свое расположение, а питательные перемещаются вслед за ними. Вот почему при миграции хориона или плаценты бывают кровянистые выделения. При низкой плацентации это может быть положительным признаком того, что плацента поднимается. Часть кровянистых выделений не ранних сроках не является угрозой прерывания беременности, а сигнализирует об улучшении условий для вынашивания ребенка.
Врастание плаценты в рубец на матке как раз и связано с тем, что якорные ворсины прикрепляются к рубцовой ткани, им труднее от нее отцепляться, чем от здорового эндометрия.
Чаще плацента располагается больше справа и это соответствует физиологическому течению беременности. Спинка плода при этом расположена слева. Это так называемая «первая позиция» плода, 70% детей при головном предлежании имеют 1 позицию. Иногда это связывают с тем, что матка развернута левым ребром вперед. Малыши стремятся лежать лицом к своей плаценте и даже могут ей улыбаться как своему другу и помощнику.
Интересно, что при этом расположение доминанты беременности- очага возбуждения в мозге, при физиологической беременности расположено слева. А при осложненной беременности гораздо чаще доминанта беременности расположена с той же стороны, что и плацента, при этом асимметрия полушарий мозга сглажена.
Среди рекомендаций по лечению нарушений работы плаценты есть и ношение компрессионного трикотажа. При расположении плаценты больше справа – чулок рекомендуется носить на правой ноге, при других вариантах – на обоих ногах.
Есть акушерское наблюдение, что при расположении плаценты по передней стенке, она поднимается быстрее, чем по задней и ко 2 скринингу уже ее нижний край выше 5-6 сантиметров от внутреннего зева.
Надо помнить про Триединство – Мама, ребенок, плацента. Они сами по себе не существуют. Хорошо видеть взаимодействие всех троих и доверие к тому, что природа найдет оптимальный выход в данной ситуации.
Что может помочь плаценте подниматься?
- Не поднимать тяжести, не бегать по лестнице – увеличение внутрибрюшного давления может несколько замедлить ее подъем,
- Нормализовать уровень железа для хорошего снабжения матки кислородом,
- Профилактика ГСД (диета и аэробные нагрузки).
 Крупные дети и многоводие повышают внутриматочное давление и мешают подъему плаценты,
Крупные дети и многоводие повышают внутриматочное давление и мешают подъему плаценты, - Использовать методики расслабления – дыхание, теплую ванну, медитации,
- Визуализировать желаемое,
- Качественно готовиться к родам.
После 36-37 недель обычно плацента не меняет свое расположение. Если низкая плацентация остается:
- Посоветуйтесь с врачом о тактике родов, будьте готовы к ранней амниотомии,
- ограничьте половую жизнь
- снижайте физические нагрузки
- рано ложитесь спать.
Всем успехов, любите свою плаценту, и она займет оптимальное для малыша положение.
Шендерова Лидия
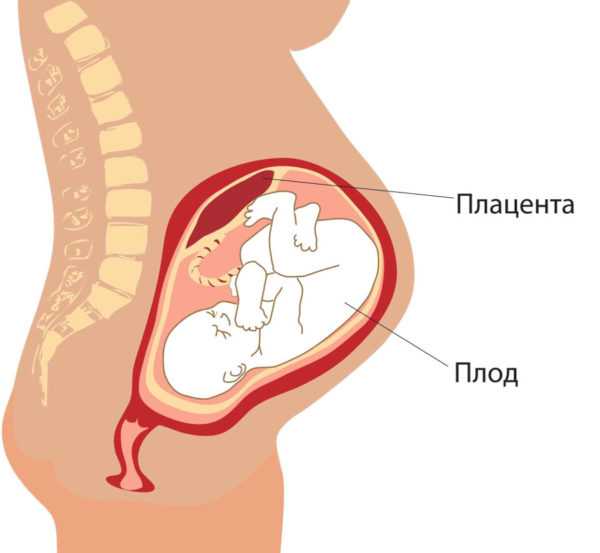
Предлежание плаценты. Низко расположенная плацента
Предлежание и низкое расположение плаценты, причины
Предлежание плаценты — патологическое состояние, при котором плацента расположена в нижнем сегменте матки. В норме прикрепление плаценты происходит в области дна или по задней или передней стенке матки.
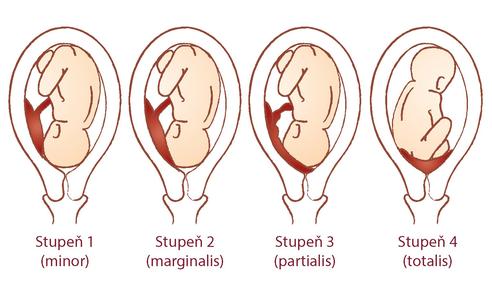
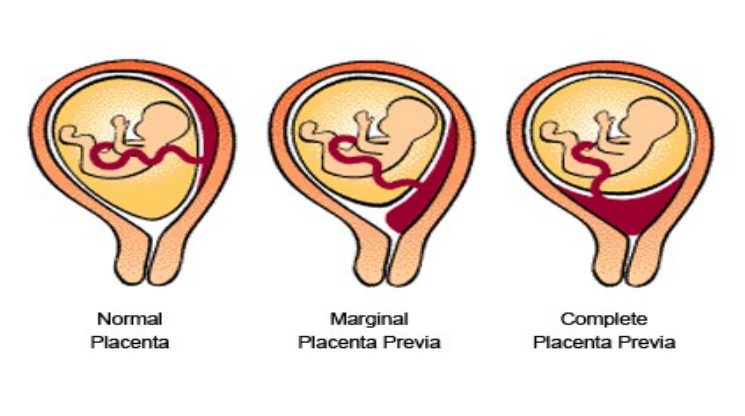
Различают 4 степени предлежания плаценты:
- Низко расположенная плацента: нижний край плаценты расположен в нижнем сегменте матки, в 2—3,5 сантиметрах от внутреннего зева шейки матки.

- Краевое предлежание: плацента расположена в 2 сантиметрах от внутреннего зева шейки матки.
- Частичное предлежание: плацента покрывает внутренний зев шейки матки без раскрытия канала шейки матки, но при полном раскрытии шейки матки смещается и не покрывает внутренний зев.
- Полное или центральное предлежание: при полном раскрытии канала шейки матки плацента покрывает внутренний зев шейки матки.
Оценка предлежания плаценты проводится во втором и третьем триместре. Состояние встречается в 5% случаев во втором триместре. К концу беременности в 90% случаев из-за роста матки и растяжения нижнего сегмента плацента может сместиться выше, поэтому предлежание выявляется только в 0,5% случаев.
К причинам низкой плацентации относят патологии, приводящие к образованию шрамов на матке.
Факторы риска: курение, гинекологические и акушерские вмешательства на шейке и теле матки (кесарево сечение, выскабливание полости матки), большое число беременностей, поздняя беременность, артериальная гипертензия.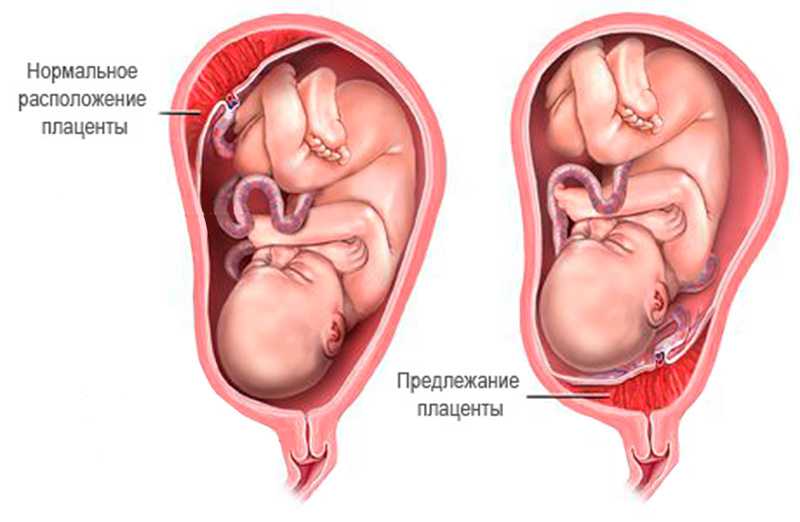
Предлежание плаценты и ее низкое расположение является провоцирующим фактором для задержки внутриутробного развития плода, приращения плаценты, тяжелого кровотечения в раннем послеродовом периоде, преждевременной отслойки плаценты.
Клинически это состояние проявляется безболезненным вагинальным кровотечением на 27–32 неделе беременности, обычно после сексуального контакта или сокращений матки.
Диагностика низко расположенной плаценты и ведение беременности при этом состоянии
Основным методом диагностики предлежания плаценты в настоящее время считается трансвагинальное ультразвуковое исследование. Во время этого исследования датчик вводится во влагалище, что повышает точность осмотра. Трансабдоминальное УЗИ (во
время которого врач водит датчиком по коже передней брюшной стенки) не имеет достаточной точности. В 1 из 4 случаев применение трансвагинального датчика позволяет исключить диагноз.
Если на 24 неделе беременности выявляется, что плацента покрывает внутренний зев шейки матки, то предлежание сохраняется до конца беременности и становится фактором риска.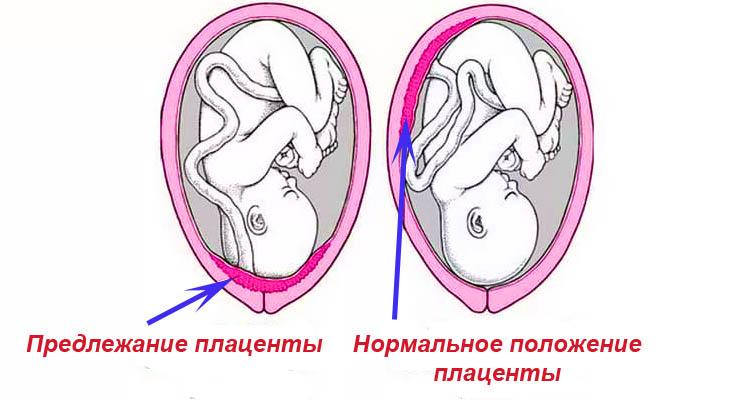 Если покрытие внутреннего зева шейки матки не превышает 1,5 сантиметра на 20 неделе беременности, на момент родов плацента обычно смещается выше и состояние разрешается самостоятельно.
Если покрытие внутреннего зева шейки матки не превышает 1,5 сантиметра на 20 неделе беременности, на момент родов плацента обычно смещается выше и состояние разрешается самостоятельно.
Тактика ведения беременности с предлежанием плаценты:
— Родоразрешение проводится путем операции кесарева сечения на 37 неделе беременности или ранее по показаниям (тяжелое кровотечение, гипоксия и дистресс плода, низкое артериальное давление).
— Если срок беременности менее 34 недель, назначают стероидные гормоны для стимуляции синтеза сурфактанта (вещества, которое находится в легких малыша и позволяет самостоятельно дышать). Это один из методов подготовки плода к преждевременным родам.
— Запрещается сексуальная активность, физические нагрузки, рекомендуется покой.
— УЗИ и анализы крови на гемоглобин проводятся каждые 4 недели.
— Запрещается проводить ручное вагинальное исследование из-за высокого риска тяжелого кровотечения.
— Краевое предлежание не является противопоказанием для родов через естественные родовые пути.
— При предлежании плаценты имеется высокий риск тяжелого жизнеугрожающего кровотечения, материнской и детской смерти, поэтому беременные с этим состоянием требуют особенно тщательного наблюдения. Медицинский персонал должен быть готов к переливанию крови, хирургической остановке кровотечения.
— Для обезболивания лучше применять спинальную анестезию.
— Профилактика преждевременных родов проводится с помощью магния сульфата (препарат расслабляет мышцы матки).
Поделиться
Твитнуть
Класс
Поделиться
Мы в соцсетях
Предлежание плаценты
Предлежание плаценты возникает, когда плацента закрывает отверстие шейки матки в последние месяцы беременности. Это состояние может вызвать сильное кровотечение до или во время родов.
Плацента развивается в матке беременной во время беременности. Этот мешкообразный орган обеспечивает развивающегося ребенка пищей и кислородом. Он также удаляет продукты жизнедеятельности из крови ребенка. Плаценту также называют «последом», потому что она выходит из организма после рождения ребенка.
Во время беременности матка растягивается и увеличивается. Низкое расположение плаценты в матке на ранних сроках беременности является нормальным явлением. По мере того как беременность продолжается и матка растягивается, часть матки, к которой прилипла плацента, перемещается, как правило, в сторону от отверстия шейки матки.
К третьему триместру плацента должна находиться в верхней части матки. Это положение позволяет шейке матки или входу в матку на дне матки расчищать путь для родов.
Если плацента вместо этого прикрепляется к нижней части матки, она может закрывать часть или все внутреннее отверстие или «зев» шейки матки. Когда плацента закрывает зев шейки матки в последние месяцы беременности, это состояние известно как предлежание плаценты.
Большинству беременных с предлежанием плаценты требуется тазовый покой. Обычно это включает воздержание от полового акта, ограничение любых процедур, таких как акушерская проверка на предмет расширения, и, возможно, ограничение любых упражнений, которые могут напрягать тазовое дно.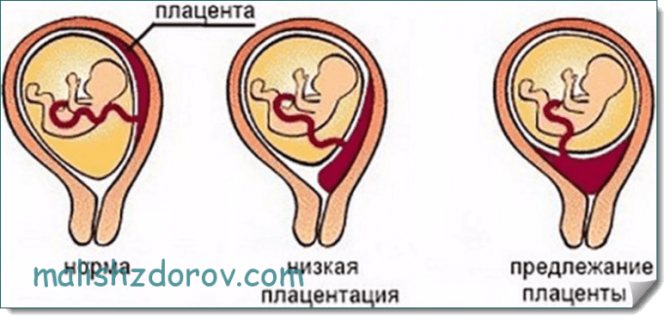
Основным симптомом предлежания плаценты является внезапное кровотечение из влагалища от легкого до сильного. Любое кровотечение может свидетельствовать о проблемах с плацентой и требует обследования у врача. Конкретные симптомы могут включать:
- судороги или острые боли
- кровотечение, которое начинается, останавливается и начинается снова через несколько дней или недель
- кровотечение после полового акта
- кровотечение во второй половине беременности
Факторы риска развития предлежания плаценты включают:
- необычное положение ребенка, в том числе тазовое предлежание (ягодицами вперед) или поперечное (лежит горизонтально поперек матки)
- предшествующие операции на матке: кесарево сечение, операции по удалению миомы матки, расширение и выскабливание (D&C)
- беременные двойней или другой двойней
- выкидыши в анамнезе
- большая плацента
- аномальная форма матки
- уже родившие одного ребенка
- предлежание плаценты в анамнезе 35 лет или лица азиатского происхождения также подвержены более высокому риску развития предлежания плаценты.
- Трансвагинальное УЗИ. Ваш врач помещает зонд во влагалище, чтобы получить внутренний вид вагинального канала и шейки матки. Это предпочтительный и наиболее точный метод определения предлежания плаценты.
- Трансабдоминальное УЗИ. Медицинский работник наносит гель на живот и перемещает портативный прибор, называемый датчиком, вокруг живота, чтобы осмотреть органы малого таза.
 Звуковые волны создают изображение на экране телевизора.
Звуковые волны создают изображение на экране телевизора. - МРТ (магнитно-резонансная томография). Эта визуализация поможет четко определить местонахождение плаценты.
- объема кровотечения
- месяца беременности
- здоровья ребенка
- положения плаценты и ребенка
- создание фотоальбома
- написание писем
- чтение информации о предстоящем изменении образа жизни
- покупка новой удобной пижамы
- чтение хорошей книги
- просмотр любимой телепередачи
- ведение дневника благодарности
- В прошлом вам делали кесарево сечение.
- Было проведено экстракорпоральное оплодотворение по поводу бесплодия.
- Курить сигареты.
- Употребляйте кокаин.
- 35 лет и старше.
- Были беременны раньше.
- Беременные двойней, тройней и более.
- У вас было предлежание плаценты во время предыдущей беременности.
- Вы перенесли операцию на внутренних репродуктивных органах, такую как миомэктомия или удаление ткани из слизистой оболочки матки (это также называется расширением и выскабливанием или D&C). Некоторые люди имеют D&C после выкидыша.
- Секс, ведущий к оргазму
- Вагинальное проникновение или вагинальные исследования
- Умеренные и напряженные упражнения
- Подъем более 20 фунтов
- Стоять более четырех часов
Обычно первые признаки предлежания плаценты обнаруживаются во время обычного 20-недельного УЗИ. Эти начальные признаки не обязательно являются поводом для беспокойства, так как плацента часто находится ниже в матке на ранних сроках беременности.
Плацента обычно вправляется сама. По данным Королевского колледжа акушеров и гинекологов, только у 10 процентов женщин с низко расположенной плацентой на 20-й неделе беременности она будет обнаружена при следующем УЗИ. Только у 0,5% будет предлежание плаценты в конце беременности.
Если у вас возникнет кровотечение во второй половине беременности, врачи будут контролировать положение плаценты одним из следующих предпочтительных методов:
Врачи решат, как лечить предлежание плаценты на основании:
В случаях предлежания плаценты с минимальным кровотечением или без кровотечения врач, скорее всего, предложит тазовый покой. Это означает воздержание от попадания чего-либо во влагалище во время беременности, чтобы предотвратить медицинские осложнения.
Вас также попросят воздержаться от секса и, возможно, от физических упражнений. Если в это время возникает кровотечение, следует как можно скорее обратиться за медицинской помощью.
В случае сильного кровотечения ваш врач порекомендует запланировать кесарево сечение, как только оно станет безопасным, предпочтительно после 36 недель. Если кесарево сечение необходимо назначить раньше, вашему ребенку могут сделать инъекции кортикостероидов, чтобы ускорить рост его легких.
Неконтролируемое кровотечениеВ случае неконтролируемого кровотечения необходимо экстренное кесарево сечение.
Во время родов шейка матки открывается, позволяя ребенку пройти во влагалище для родов. Если плацента находится перед шейкой матки, она начнет отделяться при раскрытии шейки матки, вызывая внутреннее кровотечение.
Это может потребовать экстренного кесарева сечения, даже если ребенок недоношен, так как беременная женщина может умереть от кровотечения, если не принять никаких мер. Вагинальные роды также представляют слишком много рисков для беременной женщины, у которой может возникнуть сильное кровотечение во время родов, родов или после первых нескольких часов родов.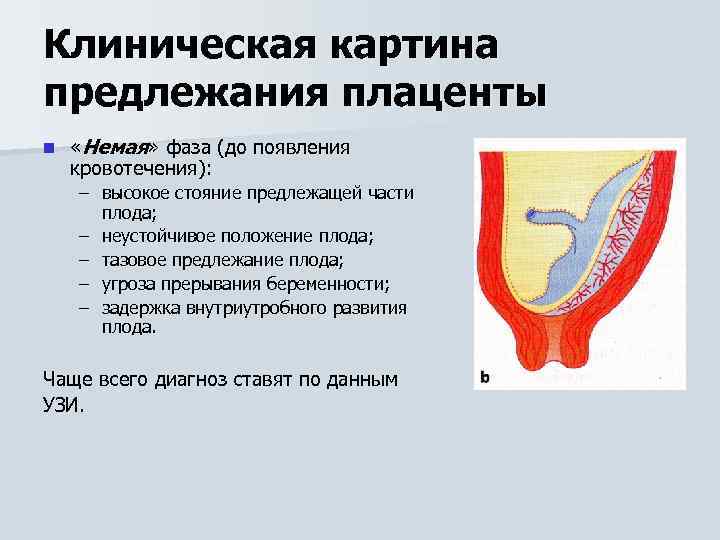
Диагноз предлежания плаценты может вызывать тревогу у женщин, ожидающих ребенка. Вот несколько идей о том, как справиться с вашим состоянием и как подготовиться к родам.
Получить образование. Чем больше вы знаете, тем больше вы будете знать, чего ожидать. Свяжитесь с другими людьми, у которых были роды с предлежанием плаценты.
Будьте готовы к кесареву сечению. В зависимости от типа предлежания плаценты у вас могут быть проблемы с вагинальными родами. Хорошо помнить о конечной цели — здоровье вас и вашего малыша.
Остальные. Во время этого состояния важен тазовый покой. Кроме того, вы не должны заниматься какой-либо напряженной деятельностью или подъемом тяжестей. Вы можете использовать это время с умом, занимаясь небольшими проектами, такими как:
Побалуйте себя.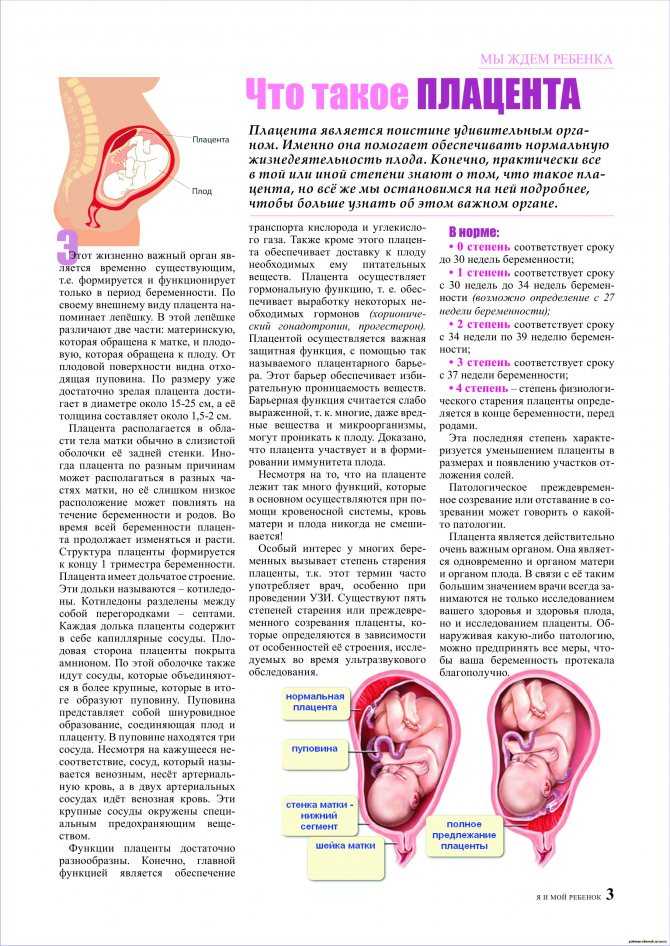 Побалуйте себя маленькими радостями, такими как:
Побалуйте себя маленькими радостями, такими как:
Обязательно полагайтесь на круг друзей и родственников для общения и поддержки.
Предлежание плаценты | March of Dimes
Предлежание плаценты возникает, когда плацента располагается низко в матке и полностью или частично закрывает вход во влагалище.
Если у вас развивается заболевание на ранних сроках беременности, обычно это не проблема, поскольку плацента растет вверх вместе с маткой во время беременности.
Если у вас разовьется заболевание на более поздних сроках беременности и родовые пути заблокированы, это может вызвать серьезное кровотечение и предотвратить вагинальные роды.
Поговорите со своими поставщиками медицинских услуг о способах борьбы с предлежанием плаценты, что может включать плановое кесарево сечение (кесарево сечение).
Плацента прикрепляется к стенке матки (матке) и снабжает ребенка пищей и кислородом через пуповину.
Предлежание плаценты — это состояние, при котором плацента располагается очень низко в матке и закрывает все или часть отверстия шейки матки, расположенного в верхней части влагалища.
Предлежание плаценты происходит примерно в 1 из 200 беременностей. Если у вас предлежание плаценты на ранних сроках беременности, обычно это не проблема, потому что оно может пройти по мере роста беременности. Однако, если он сохраняется, это может вызвать серьезное кровотечение и другие осложнения на более поздних сроках беременности.
В норме плацента врастает в верхнюю часть стенки матки, в сторону от шейки матки. Он остается там, пока ваш ребенок не родится. На последнем этапе родов, после рождения ребенка, плацента отделяется от стенки, и ваши сокращения помогают протолкнуть ее в родовой канал (влагалище). Это также называется послед.
Во время родов ваш ребенок проходит через шейку матки в родовые пути. Если у вас предлежание плаценты, когда шейка матки начинает истончаться (стираться) и открываться (расширяться), кровеносные сосуды, соединяющие плаценту с маткой, могут порваться. Это может вызвать сильное кровотечение во время родов и подвергнуть опасности вас и вашего ребенка.
Если у вас предлежание плаценты, когда шейка матки начинает истончаться (стираться) и открываться (расширяться), кровеносные сосуды, соединяющие плаценту с маткой, могут порваться. Это может вызвать сильное кровотечение во время родов и подвергнуть опасности вас и вашего ребенка.
Если при УЗИ определяется предлежание плаценты, которое блокирует шейку матки, вагинальные исследования не проводятся и планируется плановое кесарево сечение.
Что вызывает предлежание плаценты?
Никто не знает, что вызывает предлежание плаценты. Однако у вас может быть повышенный риск предлежания плаценты, если вы:
Если у вас уже было предлежание плаценты, каковы шансы, что оно повторится?
Если у вас было предлежание плаценты во время прошлой беременности, вероятность того, что оно возникнет снова, составляет от 2 до 3 из 100 (от 2 до 3 процентов).
Каковы симптомы предлежания плаценты?
В большинстве случаев предлежание плаценты протекает бессимптомно; это часто обнаруживается во время обычного ультразвукового исследования.
У тех, у кого есть симптомы, наиболее распространенным является безболезненное кровотечение из влагалища во второй половине беременности. У вас также могут быть схватки. Немедленно позвоните своему врачу, если во время беременности у вас возникнет вагинальное кровотечение. Если кровотечение сильное, обратитесь в больницу.
Если кровотечение сильное, обратитесь в больницу.
Не у всех с предлежанием плаценты возникают вагинальные кровотечения. Фактически, около трети людей с предлежанием плаценты не имеют этого симптома.
Как диагностируется предлежание плаценты?
Пренатальный тест, который использует звуковые волны, чтобы показать изображение вашего ребенка в утробе матери (ультразвук), обычно позволяет обнаружить предлежание плаценты и определить ее местонахождение. В некоторых случаях врач может вместо этого провести УЗИ через родовые пути (трансвагинальное УЗИ) или транслабиальное УЗИ. Там, где это возможно, можно использовать трехмерное УЗИ.
Даже если у вас нет вагинального кровотечения, плановое УЗИ во втором триместре может показать предлежание плаценты. Не слишком беспокойтесь, если это произойдет. Предлежание плаценты, обнаруженное во втором триместре, требует повторных последующих ультразвуковых исследований, чтобы убедиться, что шейка матки больше не заблокирована. Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Как лечить предлежание плаценты?
Лечение зависит от срока беременности, серьезности кровотечения и здоровья вас и вашего ребенка. Цель состоит в том, чтобы сохранить беременность как можно дольше. Ваш врач может порекомендовать не проводить вагинальные исследования или заниматься сексом, чтобы предотвратить повреждение плаценты и кровотечение. Врачи рекомендуют кесарево сечение почти всем с предлежанием плаценты, чтобы предотвратить сильное кровотечение.
Если вы беременны на ранних сроках и у вас нет симптомов, врач, вероятно, не порекомендует никакого лечения, но назначит повторные ультразвуковые исследования, чтобы убедиться, что все в порядке.
Если у вас кровотечение в результате предлежания плаценты, вы должны находиться под тщательным наблюдением в больнице. Если анализы показывают, что вы и ваш ребенок чувствуете себя хорошо, ваш врач может назначить вам лечение, чтобы попытаться сохранить вашу беременность как можно дольше.
Если у вас сильное кровотечение, вас могут лечить путем переливания новой крови (переливание крови). Ваш врач также может дать вам лекарства, называемые кортикостероидами, чтобы помочь ускорить развитие легких и других органов вашего ребенка в случае необходимости преждевременных родов.
Ваш врач может пожелать, чтобы вы оставались в больнице до родов. Если кровотечение остановится, вы сможете вернуться домой. Если у вас сильное кровотечение из-за предлежания плаценты на сроке от 34 до 36 недель беременности, врач может порекомендовать немедленное кесарево сечение.
На сроке от 36 до 37 недель ваш лечащий врач может предложить провести амниоцентез, чтобы проверить амниотическую жидкость вокруг вашего ребенка, чтобы увидеть, полностью ли развиты легкие. Если это так, ваш врач может порекомендовать немедленное кесарево сечение, чтобы избежать риска кровотечения в будущем. В настоящее время поставщики медицинских услуг могут использовать кортикостероиды, чтобы помочь развитию легких ребенка во время беременности и избежать немедленного кесарева сечения.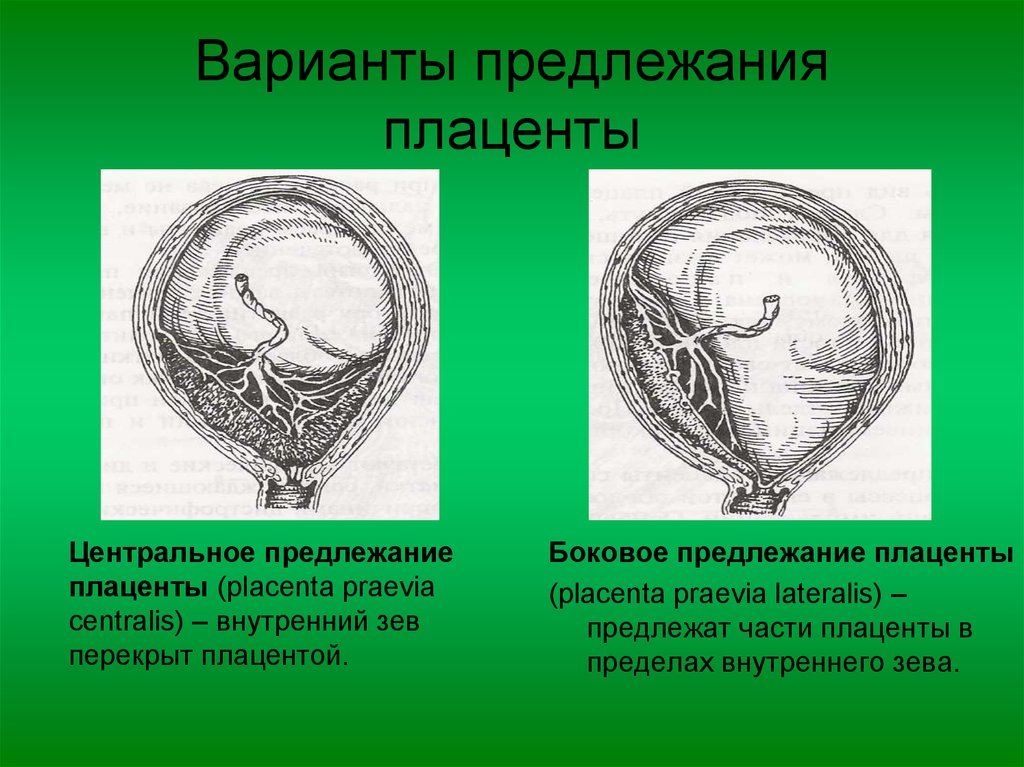
На любом сроке беременности может потребоваться экстренное кесарево сечение, если у вас опасно сильное кровотечение или если у вас и вашего ребенка возникли проблемы.
Чего следует избегать при предлежании плаценты?
Если у вас предлежание плаценты, которое не требует немедленного лечения, ваш врач может порекомендовать вам избегать следующих действий:
Все эти действия могут привести к схваткам, которые могут привести к кровотечению.
Как снизить риск осложнений при предлежании плаценты?
Сделайте УЗИ во втором триместре для определения расположения плаценты. Возможно, вам потребуется повторное УЗИ, чтобы спланировать безопасные роды и родоразрешение.
Следуйте инструкциям вашего врача по мерам предосторожности, чтобы предотвратить кровотечение или осложнения.
