Содержание
Инсеминация в Астрахани — цены в 3 клиниках
Инсеминация в Астрахани: 3 клиники, цена от 2880 до 14800 руб (в среднем 8560), запись на инсеминацию. Выберите недорогую клинику с услугой «Инсеминация» недалеко от Вас и с хорошими отзывами пациентов. все цены на гинекологические услуги
«Центр ЭКО»
Записаться
Медицинская организация «Центр ЭКО» дислоцируется в Кировском районе города Астрахани. Это профильная компания, которая специализируется на диагностике и лечении различных форм бесплодия, а также на восстановлении репродуктивной функции женского и му…
Инсеминация от 14 800 ₽
ЧУЗ «МСЧ»
История учреждения началась в 1982 г. На данный момент ЧУЗ «Медико-санитарная часть» является одним из наилучших медицинских учреждений Юга РФ. Учреждение состоит из консультативно-диагностической поликлиники на 515 посещений в день и стационара с мо…
Инсеминация от 2 880 ₽
Центр охраны семьи и репродукции
Центр охраны здоровья семьи и репродукции Астрахани функционирует с 1994 года для сохранения и укрепления репродуктивного здоровья населения. В настоящее время в структуре центра функционируют: отделение планирования семьи и репродукции, медико-гене…
Инсеминация от 8 000 ₽
Мы с мужем решили сделать инсеминацию. Решили обратиться в «Центр ЭКО» г. Астрахани. Попали мы к Челноковой Наталье Валериевне. У неё в кабинете очень спокойная и приятная обстановка.
«Центр ЭКО»
01 января 2020
Ужасно, это мягко сказано. Все наши лечения или мучения с мужем начались в 2013. Было сделано 3 инсеминации, 2 ЭКО. Все за свой счет. Это просто кошмар… Результата нет. Всего не расскажешь… Профес…
Центр охраны семьи и репродукции
25 февраля 2019
Сталкивалась с ней на инсеминации и ЭКО. К сожалению, всё неудачно. Но могу похвалить за её отношение к пациенту, всё объяснила, поддержала, когда не наступила беременность после инсеминации. Очень ве…
Эмбриолог
20 июля 2021
Замечательный доктор! После внутриматочной инсеминации, проведённой ею, я забеременела и родила ребёночка! До этого врачи говорили, что беременность возможна только с помощью ЭКО, и то шансы невелики,…
Эмбриолог
Рипп Светлана Владимировна
11 октября 2019
Это человек с большой буквы.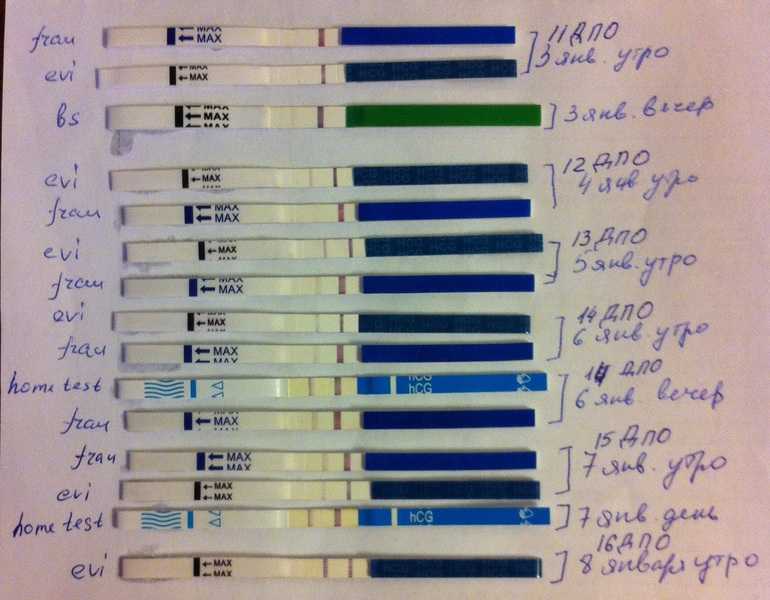 ❤️ Спасибо Вам за ваше человеческое отношение и за ту связь которую поддерживали на протяжение всего лечения, в 2014 году к вам обратилась с «кучей проблем» как описывали …
❤️ Спасибо Вам за ваше человеческое отношение и за ту связь которую поддерживали на протяжение всего лечения, в 2014 году к вам обратилась с «кучей проблем» как описывали …
Гинеколог
Синчихин Сергей Петрович
23 января 2019
Совершенно некомпетентный врач! У меня с собой было много результатов анализов, но она не могла на их основе разобраться в сути проблемы. Сказала, что кроме естественного способа забеременеть и ЭКО ни…
Гинеколог
Зайнатуллина Эльза Фатиховна
20 сентября 2018
Инсеминация в Омске — цены в 10 клиниках
Инсеминация
в Омске:
10 клиник,
цена от 14000 до
30000 руб
(в среднем 21520),
запись на инсеминацию.
Выберите недорогую клинику с услугой «Инсеминация» недалеко от Вас и с хорошими отзывами пациентов.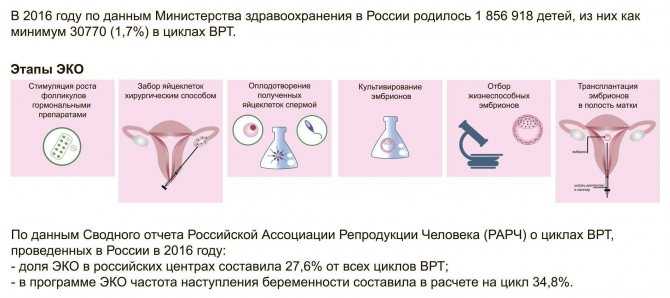 все цены на гинекологические услуги
все цены на гинекологические услуги
Клиника «Мать и дитя» (Омский центр репродуктивной медицины)
Записаться
Омский центр репродуктивной медицины открыл свои двери для пациентов в 2006 г., а в 2016 он вошёл в крупную сеть клиник «Мать и дитя». Сотрудники клиники — высококвалифицированные специалисты с большим опытом работы, регулярно проходящие обучение и у…
Инсеминация от 17 100 ₽
Клиника «Альфа-ЭмБио»
Записаться
Клиника «Альфа-ЭмБио» города Омска практикует комплексный подход к пациентам. Учреждение оборудовано аппаратурой экспертного и исследовательского классов. Доктора клиники «Альфа-ЭмБио» являются сертифицированными специалистами.
Инсеминация от 17 900 ₽
«Центр ЭКО»
Записаться
Центр ЭКО города Омска использует наиболее эффективные методы вспомогательных репродуктивных технологий, такие как донация гамет и эмбрионов, ЭКО, ИКСИ. Врачи используют индивидуальные схемы лечения в каждом конкретном случае и обеспечивают пациентам…
Инсеминация от 14 800 ₽
Железнодорожная больница
Инсеминация от 30 000 ₽
Клиника «Евромед» на Лукашевича
Клиника «Евромед» на Лукашевича осуществляет свою деятельность в Кировском округе города Омска.Своим пациентам она предлагает широкий спектр услуг, направленных на диагностику, профилактику и лечение различных форм патологий. Лицензия на осуществлен…
Инсеминация от 19 500 ₽
Роддом №1 (городской перинатальный центр)
Роддом №1 города Омска не имеет конкретной специализации, здесь оказываются бесплатные акушерские виды услуг женскому населению Центрального района Омска и платные услуги всем женщинам по желанию. Перед родами пациентки наблюдаются у врачей акушеро…
Инсеминация от 14 000 ₽
Клиника «Евромед» на «Зелёном острове»
Клиника «Евромед» на «Зелёном острове» дислоцируется в юго-восточной части Советского округа.Она позиционируется, как многопрофильный центр современной медицины, оказывающий профессиональные услуги лечебно-диагностического характера. Деятельность уч…
Инсеминация от 22 400 ₽
Клиника «Евромед» на Съездовской
Инсеминация от 19 500 ₽
Железнодорожная поликлиника №1
Инсеминация от 30 000 ₽
Железнодорожная поликлиника №2
Инсеминация от 30 000 ₽
Персонал, очень внимательный и доброжелательный! И Ольга Валерьевна очень милая женщина. Обратилась в эту клинику с проблемой, не получается забеременеть. Анализов назначали немного, все можно сдать в…
Клиника «Полимед»
03 июня 2019
Хочу сказать огромное спасибо умному, доброму, внимательному, профессиональному доктору — Дорошенко Анне Павловне! Мне 39 лет. Долгий период не могла забеременеть. Сколько врачей, анализов, времени бы…
Долгий период не могла забеременеть. Сколько врачей, анализов, времени бы…
Гинеколог
Дорошенко Анна Павловна
18 сентября 2019
Очень граммотный и внимательный специалист. С помощью нее обошлись без ЭКО, хотя прежде чем попасть к ней было пройдено немало врачей и клиник и практически все твердили, что в нашем случае поможет то…
Гинеколог
Русакова Татьяна Геннадьевна
28 июня 2019
Очень хороший врач! Наблюдаюсь уже больше года. Все по делу! Пыталась уйти в частную клинику, так как по работе не получалось попадать к ней на прием. И вернулась обратно, так как все, что было сказан…
Гинеколог
Бортник Наталья Олеговна
19 октября 2018
Если честно, впечатления о центре в целом, скорее негативные. Во-первых, приходится ждать приема по 1,5 часа.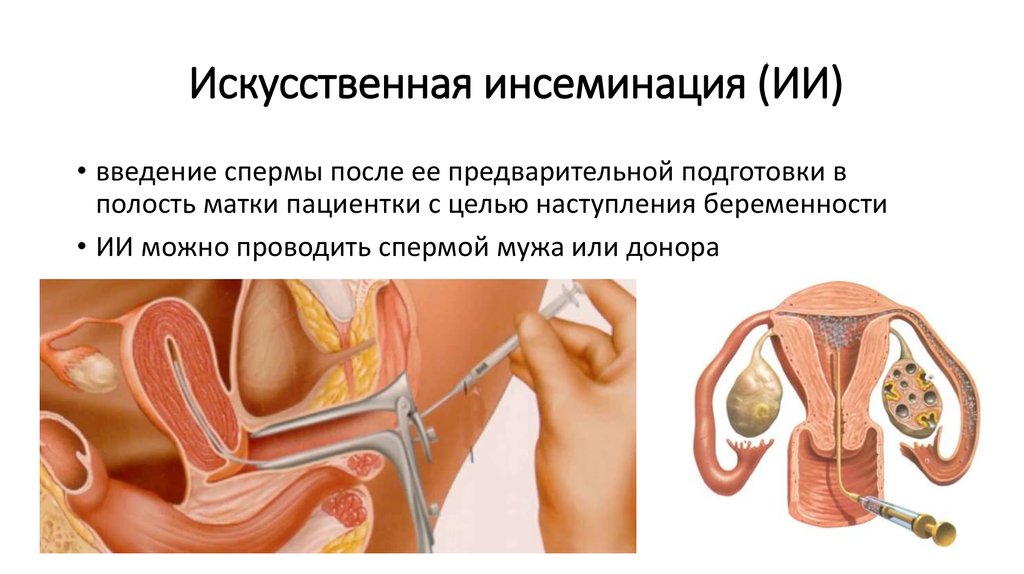 Во-вторых, такая организация процесса напоминает конвейер. Возможно, три года назад было л…
Во-вторых, такая организация процесса напоминает конвейер. Возможно, три года назад было л…
Гинеколог
Ковешникова Татьяна Владимировна
29 сентября 2016
. Макаркина человек настроения может с тобой сюсюкаться типа Олечка, Олесечка, а потом накричать не за что. Мое личное мнение о Макаркиной. Она конечно специалист хороший, кмн и тд. Но очень занятая….
Гинеколог
Макаркина Людмила Геннадьевна
20 ноября 2014
Донорская инсеминация и бесплодие: что нужно знать урологам общей практики
Введение
Терапевтическая донорская инсеминация (TDI), также известная как искусственная инсеминация донором, является одним из старейших методов лечения бесплодия, применявшимся еще в 18 веке век. 1 Сегодня TDI, по определению, относится к неполовому введению спермы во влагалище, матку или яйцевод пациентки от мужчины, не являющегося ее партнером. Хотя TDI иногда используется некоторыми авторами для описания использования in vitro оплодотворение (ЭКО) или интрацитоплазматическая инъекция сперматозоидов (ИКСИ) донорской спермой, в самом строгом традиционном смысле, ТДИ относится к внутриматочной инсеминации (ВМИ) или интрацервикальной инсеминации (ИСИ) донорской спермы.
Хотя TDI иногда используется некоторыми авторами для описания использования in vitro оплодотворение (ЭКО) или интрацитоплазматическая инъекция сперматозоидов (ИКСИ) донорской спермой, в самом строгом традиционном смысле, ТДИ относится к внутриматочной инсеминации (ВМИ) или интрацервикальной инсеминации (ИСИ) донорской спермы.
Примерно два десятилетия назад более 170 000 женщин ежегодно проходили лечение с помощью донорской инсеминации, в результате чего в 1990 г. в США родилось около 20 000 детей. донорских яйцеклеток в ЭКО, не существует национальной базы данных или организации с подробным описанием текущей распространенности донорской спермы или использования TDI в США. С появлением вспомогательных репродуктивных технологий в начале 19 в.В 80-х годах популярность и использование TDI снизились. Однако этот метод остается действенным средством лечения бесплодия. Данные из Великобритании демонстрируют двухлетний период (с начала 1999 г. по конец 2000 г.), когда около 1800 детей родились в результате инсеминации с помощью TDI. 3 Таким образом, TDI остается разумным вариантом лечения и должен быть включен в число различных методов лечения, обсуждаемых у пациентов с бесплодием.
3 Таким образом, TDI остается разумным вариантом лечения и должен быть включен в число различных методов лечения, обсуждаемых у пациентов с бесплодием.
Показания
Самым серьезным показанием для ТДИ является мужское бесплодие, препятствующее зачатию. Даже по самым скромным оценкам, мужское бесплодие составляет примерно 30% всех случаев бесплодия среди пар в США. 4 При мужском бесплодии, возможно, наиболее частым показанием для TDI является азооспермия. Распространенность обструктивной азооспермии оценивается в 2–3%. 4 Для мужчин, отказывающихся от микрохирургической реконструкции системы выводных протоков, попытки извлечения сперматозоидов из придатка яичка или яичка для использования в ЭКО/ИКСИ также являются жизнеспособным терапевтическим вариантом. В условиях необструктивной азооспермии иногда невозможно получить сперму. Для других мужчин проблемы со страховкой могут помешать им вообще пройти процедуру извлечения спермы. В таких случаях TDI служит высокоэффективным вариантом лечения бесплодия. Кроме того, многие пары с азооспермией или другими факторами, связанными со сперматозоидами, яйцеклетками или комбинированными факторами, не могут забеременеть даже после нескольких циклов ЭКО с ИКСИ или без него. Для пациентов с таким клиническим течением ТДИ следует представить как альтернативную форму терапии.
Кроме того, многие пары с азооспермией или другими факторами, связанными со сперматозоидами, яйцеклетками или комбинированными факторами, не могут забеременеть даже после нескольких циклов ЭКО с ИКСИ или без него. Для пациентов с таким клиническим течением ТДИ следует представить как альтернативную форму терапии.
Хотя TDI остается отличным вариантом для пациентов с азооспермией и тяжелой олигоспермией, его также следует рассматривать при мужском бесплодии, вызванном многими другими причинами. Если у партнера-мужчины есть серьезные генетические дефекты или если пары произвели потомство с врожденными заболеваниями без известного статуса носителя, TDI является подходящим вариантом. Примерно 10–15% мужского бесплодия можно отнести к выявленным генетическим причинам. 5,6 Другие показания для TDI включают наличие у партнера-мужчины заболевания, передающегося половым путем, которое невозможно устранить (включая примерно 0,9% бесплодных мужчин) 5 или нарушения эякуляции. 7
7
Помимо мужского бесплодия, ТДИ можно использовать и в других ситуациях: у резус-отрицательных женщин с тяжелой резус-изоиммунизацией и резус-положительными партнерами; для мужчин или женщин с высокой концентрацией антител к сперматозоидам; или для женщин, желающих зачать ребенка, но у которых нет партнера-мужчины. 7 Другое показание для TDI существует среди пациентов с денежными ограничениями, препятствующими использованию ЭКО, вопрос, который будет обсуждаться более подробно позже.
Противопоказания
Тщательный скрининг донора имеет решающее значение перед использованием TDI. В дополнение к полному анамнезу и медицинскому осмотру, FDA требует, чтобы все анонимные доноры прошли тщательный скрининг на инфекционные заболевания, который включает тестирование на ВИЧ (типы 1 и 2), гепатит B и C, Neisseria gonorrhoeae , Chlamydia trachomatis , сифилис , цитомегаловирус, Т-клеточный лимфотропный вирус человека (типы I и II) и трансмиссивные губчатые энцефалопатии. 8 Однако FDA не требует такой оценки для направленных известных доноров. В своих руководствах Американское общество репродуктивной медицины настоятельно рекомендует проводить скрининг на ряд других инфекционных заболеваний, в частности вирус Западного Нила, вирус оспы и тяжелый острый респираторный синдром, в дополнение к тем, которые требуются FDA. 7 Американское общество репродуктивной медицины также рекомендует проводить оценку рисков воздействия инфекционных заболеваний, таких как рискованное сексуальное поведение, предшествующее переливание крови или использование продуктов крови, ксенотрансплантатов или аллотрансплантатов, лишение свободы в прошлом или предшествующее внутривенное употребление наркотиков. К противопоказаниям относятся любые положительные результаты скрининга на вышеуказанные заболевания. Протокол скрининга FDA также требует, чтобы анонимные образцы спермы помещались на карантин как минимум на 6 месяцев и чтобы донор прошел повторный скрининг, чтобы убедиться, что сероконверсия не произошла.
8 Однако FDA не требует такой оценки для направленных известных доноров. В своих руководствах Американское общество репродуктивной медицины настоятельно рекомендует проводить скрининг на ряд других инфекционных заболеваний, в частности вирус Западного Нила, вирус оспы и тяжелый острый респираторный синдром, в дополнение к тем, которые требуются FDA. 7 Американское общество репродуктивной медицины также рекомендует проводить оценку рисков воздействия инфекционных заболеваний, таких как рискованное сексуальное поведение, предшествующее переливание крови или использование продуктов крови, ксенотрансплантатов или аллотрансплантатов, лишение свободы в прошлом или предшествующее внутривенное употребление наркотиков. К противопоказаниям относятся любые положительные результаты скрининга на вышеуказанные заболевания. Протокол скрининга FDA также требует, чтобы анонимные образцы спермы помещались на карантин как минимум на 6 месяцев и чтобы донор прошел повторный скрининг, чтобы убедиться, что сероконверсия не произошла.
Генетический скрининг распространенных наследственных заболеваний, таких как муковисцидоз у белых мужчин, серповидно-клеточная анемия у афроамериканцев и болезнь Тея-Сакса у доноров еврейского происхождения, также должен быть частью стандартного скрининга. 7 Любые положительные результаты генетических тестов для потенциальных доноров будут являться противопоказанием для TDI.
Донорская сперма также должна быть проверена на минимальные стандарты нормального качества спермы. В частности, согласно ВОЗ, подвижность сперматозоидов должна быть выше 50%, нормальная морфология сперматозоидов лучше 30%, а концентрация спермы выше 20 миллионов сперматозоидов/мл. 9 Сперма доноров, не соответствующих этим стандартам, не должна использоваться для ТДИ.
Другой важной особенностью скрининга доноров является тщательная психологическая оценка потенциальных доноров и реципиентов, особенно в случаях направленного известного донорства. Эта оценка должна включать консультирование потенциальных доноров и реципиентов, оценку влияния донорства на отношения между донором и реципиентом, а также оценку принуждения донора (финансового или эмоционального)9. 0005 10 , что является противопоказанием к TDI.
0005 10 , что является противопоказанием к TDI.
Другие противопоказания к TDI связаны с женскими факторами недостаточной фертильности или бесплодия. Женщины с трубными факторами, пороками развития матки, активными инфекциями матки или ановуляцией не должны проходить процедуру.
Методы инсеминации
Для бесплодных пар, проходящих лечение с помощью TDI, следует принимать во внимание несколько прогностических и технических факторов. Характеристики спермы, используемой для осеменения, включая общее количество подвижных сперматозоидов и морфологию сперматозоидов, будут влиять на прогноз успеха лечения. Как правило, для донорской спермы эти параметры являются нормальными и надежными, что соответствует минимальным стандартам ВОЗ, изложенным выше. Следует также принимать во внимание женские факторы, включая возраст матери, овуляторную функцию и анатомические факторы матки/труб.
Искусственное осеменение можно проводить путем введения спермы в цервикальный канал (ICI) или путем введения спермы непосредственно в матку (IUI).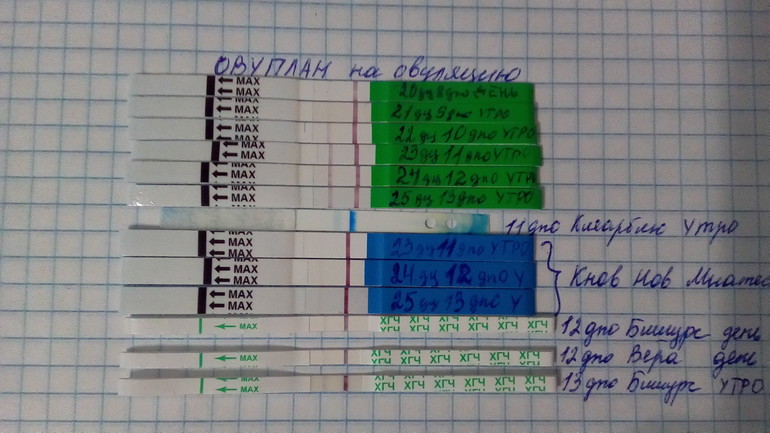 ICI может выполняться как с немытой, так и с промытой спермой (то есть без семенной плазмы), в то время как при IUI используется только промытая сперма. 11 По разным причинам, но, что наиболее важно, из-за заметно более высоких показателей успеха, ВМИ в настоящее время является предпочтительным методом искусственного осеменения. 12
ICI может выполняться как с немытой, так и с промытой спермой (то есть без семенной плазмы), в то время как при IUI используется только промытая сперма. 11 По разным причинам, но, что наиболее важно, из-за заметно более высоких показателей успеха, ВМИ в настоящее время является предпочтительным методом искусственного осеменения. 12
Для подготовки и промывания спермы можно использовать несколько общепринятых методов, включая обычное промывание спермы, так называемую процедуру всплытия и центрифугирование в градиенте плотности. Более подробную информацию об этих методах можно найти в описаниях Спероффа и Шпица. 12
Вопрос о стимуляции яичников также следует решать парам, проходящим ТДИ. Исследования показали, что TDI со стимуляцией яичников, достигаемой с помощью цитрата кломифена, дает частоту наступления беременности, аналогичную таковой при TDI в естественном цикле. 13 Напротив, было показано, что TDI со стимуляцией яичников с помощью гонадотропных гормонов приводит к двукратному увеличению частоты наступления беременности по сравнению с таковой у женщин, получающих цитрат кломифена или не получающих стимуляцию, хотя за счет более высокого риска осложнения.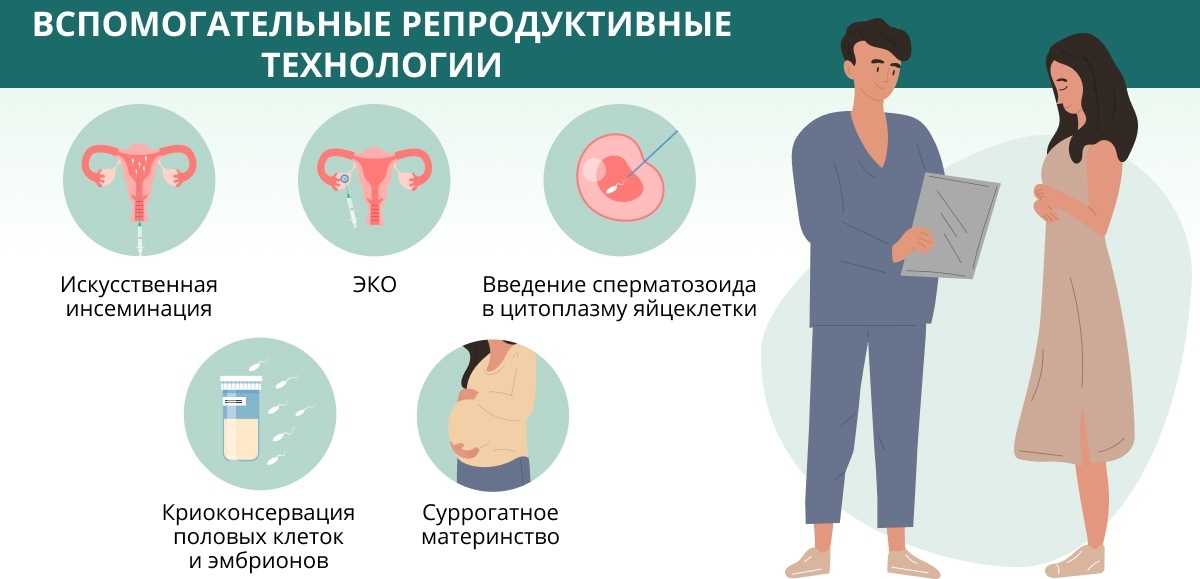 13
13
Результаты и эффективность
Доказано, что TDI является эффективным методом лечения бесплодия. В рандомизированном исследовании фертильных женщин, перенесших IUI или ICI с замороженной донорской спермой, исследователи обнаружили, что общая частота наступления беременности составляет 37%. 14 Исследование также продемонстрировало ежемесячные показатели оплодотворяемости 15% и 9% при ВМИ и ИКИ соответственно. Другие исследования показали аналогичные результаты с TDI. В одном рандомизированном исследовании, посвященном ТДИ с использованием замороженной донорской спермы, было продемонстрировано 19Частота клинической беременности 0,4% за цикл ВМИ и кумулятивная частота наступления беременности 75,4% после шести циклов. 15 В другом исследовании пациенток, перенесших TDI с использованием замороженной донорской спермы, частота клинической беременности составила 22,3% на цикл, а частота рождаемости на пару составила 61,1% после в среднем 3,2 циклов лечения. 16
16
В то время как TDI имеет хорошие показатели успеха, число пар, бесплодных из-за мужского фактора бесплодия, которые получают генетически родственное потомство, возросло с использованием методов извлечения спермы в сочетании с ЭКО/ИКСИ. Исследования продемонстрировали многообещающие результаты применения этих методов у бесплодных пар, особенно у мужчин с азооспермией. В исследовании, посвященном микрохирургической аспирации сперматозоидов из придатка яичка, чрескожной аспирации сперматозоидов из придатка яичка и извлечению сперматозоидов из яичек с помощью ЭКО/ИКСИ у мужчин с обструктивной азооспермией, исследователи сообщили о совокупной частоте клинической беременности в 33% и частоте успеха в 25,6% за цикл лечения. 17 Результаты исследования Палермо и др. . 18 являются более впечатляющими: частота клинической беременности составляет 56,1% среди мужчин с обструктивной азооспермией и 49,1% среди мужчин с необструктивной азооспермией после использования либо микрохирургической аспирации сперматозоидов из придатка яичка, либо извлечения спермы из яичек плюс ЭКО/ИКСИ. 18 В этом исследовании частота продолжающейся беременности и родов составила 50,6% в группе с обструктивной азооспермией и 39,6% в группе с необструктивной азооспермией. В целом, другие исследования, изучающие методы извлечения сперматозоидов в сочетании с ЭКО/ИКСИ, демонстрируют показатель успешности беременности около 30%, что выгодно отличается от национальных результатов ЭКО/ИКСИ, опубликованных Американским обществом репродуктивной медицины и Обществом вспомогательных репродуктивных технологий. 19,20,21
18 В этом исследовании частота продолжающейся беременности и родов составила 50,6% в группе с обструктивной азооспермией и 39,6% в группе с необструктивной азооспермией. В целом, другие исследования, изучающие методы извлечения сперматозоидов в сочетании с ЭКО/ИКСИ, демонстрируют показатель успешности беременности около 30%, что выгодно отличается от национальных результатов ЭКО/ИКСИ, опубликованных Американским обществом репродуктивной медицины и Обществом вспомогательных репродуктивных технологий. 19,20,21
Несмотря на результаты исследований, демонстрирующие, что забор сперматозоидов в сочетании с ЭКО/ИКСИ явно является отличным вариантом лечения мужского бесплодия, вызванного как обструктивной, так и необструктивной азооспермией, показатель успеха не составляет 100% даже при повторном ЭКО/ИКСИ циклы. В исследовании пар с исходной неудачей оплодотворения после ЭКО/ИКСИ повторное ЭКО/ИКСИ продемонстрировало частоту клинической беременности 45,4% и частоту родов 36,3%. 22 В другом исследовании повторных циклов ЭКО/ИКСИ Westlander и др. . 23 сообщили о продолжающихся беременностях и родах в группе с обструктивной азооспермией: 18,2% при первом цикле, 52,4% при втором и 25,0% при третьем. В группе без азооспермии частота продолжающейся беременности или родов составила 8,3% в первом цикле, 17,6% во втором и 7,1% в третьем. Несмотря на успешные показатели ЭКО/ИКСИ с использованием собственной спермы пациента, ТДИ потенциально может сыграть важную роль в лечении бесплодия по мужскому фактору, что было продемонстрировано в одном исследовании пар с тяжелой формой бесплодия по мужскому фактору, которым не удалось зачать ребенка с ЭКО/ИКСИ. 24 Авторы обнаружили кумулятивную частоту наступления беременности 84% в течение семи циклов с использованием ВМИ с замороженной донорской спермой, с частотой наступления беременности на цикл 27,9% и коэффициентом живорождения 24,6% на цикл.
22 В другом исследовании повторных циклов ЭКО/ИКСИ Westlander и др. . 23 сообщили о продолжающихся беременностях и родах в группе с обструктивной азооспермией: 18,2% при первом цикле, 52,4% при втором и 25,0% при третьем. В группе без азооспермии частота продолжающейся беременности или родов составила 8,3% в первом цикле, 17,6% во втором и 7,1% в третьем. Несмотря на успешные показатели ЭКО/ИКСИ с использованием собственной спермы пациента, ТДИ потенциально может сыграть важную роль в лечении бесплодия по мужскому фактору, что было продемонстрировано в одном исследовании пар с тяжелой формой бесплодия по мужскому фактору, которым не удалось зачать ребенка с ЭКО/ИКСИ. 24 Авторы обнаружили кумулятивную частоту наступления беременности 84% в течение семи циклов с использованием ВМИ с замороженной донорской спермой, с частотой наступления беременности на цикл 27,9% и коэффициентом живорождения 24,6% на цикл.
Было показано, что для пациентов, выбравших ТДИ, ВМИ примерно в два раза эффективнее ИКИ у женщин детородного возраста, как обсуждалось выше. 14 ВМИ со стимуляцией яичников гонадотропинами также приводит к более высокой частоте наступления беременности (23,9%), чем при естественном цикле (12,5%) и стимуляции яичников цитратом кломифена (13,1%). 13 Исследования показали худшие результаты ВМИ у женщин старше 35 лет, чем у более молодых женщин, как со стимуляцией яичников, так и без нее. 25,26 Кроме того, недавняя статья предполагает, что для женщин старше 37 лет ВМИ в естественном цикле может быть более эффективным, чем ВМИ со стимуляцией яичников. 27 Таким образом, парам с пожилым партнером следует тщательно рассмотреть вопрос об использовании стимуляции яичников, учитывая ее результаты и связанные с этим риски, включая гиперстимуляцию яичников и многоплодную беременность.
14 ВМИ со стимуляцией яичников гонадотропинами также приводит к более высокой частоте наступления беременности (23,9%), чем при естественном цикле (12,5%) и стимуляции яичников цитратом кломифена (13,1%). 13 Исследования показали худшие результаты ВМИ у женщин старше 35 лет, чем у более молодых женщин, как со стимуляцией яичников, так и без нее. 25,26 Кроме того, недавняя статья предполагает, что для женщин старше 37 лет ВМИ в естественном цикле может быть более эффективным, чем ВМИ со стимуляцией яичников. 27 Таким образом, парам с пожилым партнером следует тщательно рассмотреть вопрос об использовании стимуляции яичников, учитывая ее результаты и связанные с этим риски, включая гиперстимуляцию яичников и многоплодную беременность.
Анализ затрат
Хотя методы извлечения сперматозоидов и технология ИКСИ произвели революцию в лечении мужского бесплодия, эти методы терапии не лишены недостатков. Пожалуй, главными среди них являются вопросы стоимости и отсутствия страхового покрытия лечения.
IUI, со стимуляцией женских гормонов или без нее, имеет стоимость от 7 800 до 10 300 долларов США за роды. 28,29 Стоимость одного родоразрешения с методами извлечения сперматозоидов и ЭКО/ИКСИ варьируется от 63 357 до 81 685 долларов США, при этом средняя стоимость составляет 73 146 долларов США в сочетании с методами извлечения сперматозоидов из яичек и в среднем составляет 71,89 долларов США.6, когда одновременно выполняется забор эпидидимальных сперматозоидов. 30 В исследовании экономической эффективности ЭКО/ИКСИ компания Schlegel 31 обнаружила, что средняя стоимость родов составляет 89 091 долл. США, при этом в лучшем случае стоимость составляет 62 263 долл. США, исходя из самых высоких опубликованных показателей успешности ЭКО/ИКСИ. В эти анализы затрат на IUI и IVF/ICSI были включены такие факторы, как пропущенная работа, потеря заработной платы и осложнения. Однако, несмотря на то, что затраты на ВМИ хорошо известны, конечную стоимость донорской спермы для использования в ВМИ трудно оценить из-за большой разницы в цене за образец донорской спермы и отсутствия регулирования цен. Существует мало опубликованных данных о стоимости флакона донорской спермы. В целом розничная стоимость варьируется от 200 до 400 долларов, но может достигать нескольких тысяч долларов в зависимости от характеристик донора. 32 Таким образом, общая стоимость TDI, вероятно, будет составлять от нескольких сотен до нескольких тысяч долларов больше, чем вышеупомянутые затраты на роды для IUI с недонорской спермой.
Существует мало опубликованных данных о стоимости флакона донорской спермы. В целом розничная стоимость варьируется от 200 до 400 долларов, но может достигать нескольких тысяч долларов в зависимости от характеристик донора. 32 Таким образом, общая стоимость TDI, вероятно, будет составлять от нескольких сотен до нескольких тысяч долларов больше, чем вышеупомянутые затраты на роды для IUI с недонорской спермой.
В то время как затраты на TDI в США точно не установлены, шведское исследование напрямую сравнило затраты на донорскую инсеминацию и ЭКО/ИКСИ. Общие затраты на роды составили 88 900 шведских крон и 174 900 шведских крон на донорскую инсеминацию и ЭКО/ИКСИ соответственно. 33 На момент проведения исследования 100 шведских крон конвертировались примерно в 15 долларов США. 34 Таким образом, экономия при использовании TDI составляет около 50% по сравнению со стоимостью ЭКО/ИКСИ.
В связанном исследовании, изучающем экономическую эффективность ЭКО в целом, авторы подсчитали, что стоимость родов обычно колеблется от 66 667 долларов США для пар, которым требуется один цикл, до 114 286 долларов США для пар, которым требуется шесть циклов. 35 Авторы также рассчитали затраты на ЭКО для пар с пониженными шансами на успех, определяемых как пары с диагнозом мужского бесплодия и партнером-женщиной старше 40 лет. Для этой подгруппы они определили стоимость в диапазоне от 160 000 долларов США за совокупную помощь до первого цикла включительно до 800 000 долларов США за совокупную помощь до шестого цикла включительно. Это исследование является необычным, поскольку анализ затрат включал вероятность успеха на цикл и оценки затрат на последующие циклы лечения после неудачного цикла, в дополнение к обычным экономическим затратам в виде потери заработной платы, пропусков работы, многоплодной беременности и осложнений. Эти вопросы неудачных циклов, дополнительных затрат и вероятности последующего успеха не затрагивались в упомянутом выше анализе затрат, в котором частота наступления беременности для каждого цикла лечения рассчитывалась независимо. Однако предполагаемые затраты в этом исследовании были определены с использованием гораздо более низких вероятностей успеха на цикл ЭКО и, следовательно, должны считаться очень устаревшими.
35 Авторы также рассчитали затраты на ЭКО для пар с пониженными шансами на успех, определяемых как пары с диагнозом мужского бесплодия и партнером-женщиной старше 40 лет. Для этой подгруппы они определили стоимость в диапазоне от 160 000 долларов США за совокупную помощь до первого цикла включительно до 800 000 долларов США за совокупную помощь до шестого цикла включительно. Это исследование является необычным, поскольку анализ затрат включал вероятность успеха на цикл и оценки затрат на последующие циклы лечения после неудачного цикла, в дополнение к обычным экономическим затратам в виде потери заработной платы, пропусков работы, многоплодной беременности и осложнений. Эти вопросы неудачных циклов, дополнительных затрат и вероятности последующего успеха не затрагивались в упомянутом выше анализе затрат, в котором частота наступления беременности для каждого цикла лечения рассчитывалась независимо. Однако предполагаемые затраты в этом исследовании были определены с использованием гораздо более низких вероятностей успеха на цикл ЭКО и, следовательно, должны считаться очень устаревшими. Тем не менее, у пар, у которых несколько циклов ЭКО/ИКСИ не увенчались успехом, общая стоимость лечения, вероятно, выше, чем считалось ранее.
Тем не менее, у пар, у которых несколько циклов ЭКО/ИКСИ не увенчались успехом, общая стоимость лечения, вероятно, выше, чем считалось ранее.
Хотя расчетные затраты на ТДИ и ЭКО/ИКСИ существенно различаются, денежные вопросы также следует учитывать в контексте страхового покрытия. Согласно данным, опубликованным в 2002 г., только в четырех штатах США в то время (Иллинойс, Массачусетс, Нью-Джерси и Род-Айленд) действовали законы, требующие от организаций управления здравоохранением и страховых компаний полного покрытия расходов на диагностику и лечение бесплодия. 36 В пяти штатах (AR, HI, MD, OH и WV) действуют законы, требующие частичного покрытия, определяемого как максимальное пожизненное покрытие до 15 000 долларов США, покрытие только части расходов или, в частности, предоставление Управляющая организация. В то время оставшиеся 42 штата и округа не предоставляли страховки, а некоторые вообще не предлагали лечение бесплодия.
Несмотря на то, что с момента публикации этого исследования прошло некоторое время, текущий страховой климат аналогичен описанному. Таким образом, поскольку примерно 10–15% населения считаются бесплодными, подавляющее большинство пациентов, использующих лечение бесплодия, сегодня делают это без страхового покрытия. Таким образом, большинство пациентов получают доступ к лечению бесплодия, включая TDI, через многочисленные частные клиники по лечению бесплодия и банки спермы, и оплачивают эти услуги лично. В этом контексте разница в стоимости между ТДИ и ЭКО/ИКСИ становится еще более заметной. В то же время ценность наличия генетически родственного потомства не может быть обоснованно рассчитана для многих пар, что делает вопрос денежных затрат для них неактуальным.
Таким образом, поскольку примерно 10–15% населения считаются бесплодными, подавляющее большинство пациентов, использующих лечение бесплодия, сегодня делают это без страхового покрытия. Таким образом, большинство пациентов получают доступ к лечению бесплодия, включая TDI, через многочисленные частные клиники по лечению бесплодия и банки спермы, и оплачивают эти услуги лично. В этом контексте разница в стоимости между ТДИ и ЭКО/ИКСИ становится еще более заметной. В то же время ценность наличия генетически родственного потомства не может быть обоснованно рассчитана для многих пар, что делает вопрос денежных затрат для них неактуальным.
Юридические, этические и психосоциальные проблемы
Несмотря на то, что TDI был доступен в течение десятилетий в качестве действенного средства для лечения бесплодия, существует множество юридических, этических и психосоциальных проблем, связанных с его использованием. В США не существует национальных законов, регулирующих практику TDI. Напротив, в Великобритании национальный регулирующий орган, Управление по оплодотворению и эмбриологии человека, регулирует и регулирует практику TDI.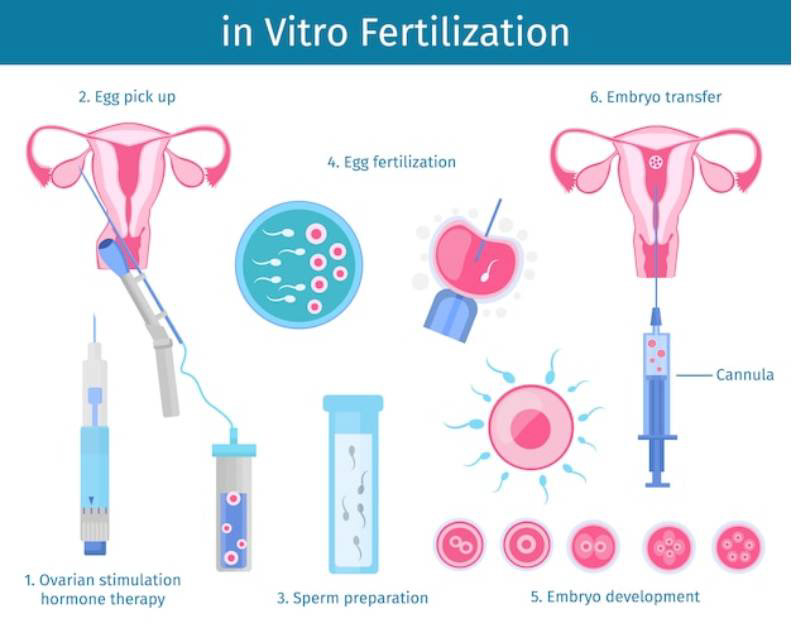 Подобные организации существуют и в других европейских странах. В США Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разработало руководящие принципы, устанавливающие минимальные стандарты для скрининга и тестирования донорской спермы, но практика TDI обычно регулируется на уровне штата и муниципалитета.
Подобные организации существуют и в других европейских странах. В США Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) разработало руководящие принципы, устанавливающие минимальные стандарты для скрининга и тестирования донорской спермы, но практика TDI обычно регулируется на уровне штата и муниципалитета.
В большинстве штатов действуют законы, устанавливающие права родителей-реципиентов детей, рожденных путем искусственного оплодотворения, и лишающие родительские права донора. Однако несколько штатов еще не приняли такие законы. В большинстве штатов анонимные доноры спермы не имеют законных прав или обязанностей в отношении детей с TDI, и никакие правовые постановления еще не означают иного. Однако известные доноры спермы могут считаться законными родителями ребенка с TDI и иметь те же права и обязанности, что и родитель-реципиент. В двух недавних решениях в Пенсильвании Фергюсон против МакКирнана 37 и Шульц-Джейкоб против Джейкоба и Фрэмптона, 38 суды определили, что в случаях известных доноров донор спермы несет те же обязанности и ответственность, что и родители-реципиенты. В этих двух случаях известный донор спермы был привлечен к ответственности за выплату алиментов своему донорскому биологическому ребенку. Важно отметить, что решения обоих судов в первую очередь защищали права и благополучие ребенка. Таким образом, пациентам, подвергающимся донорской инсеминации от известного донора, следует рекомендовать обратиться за консультацией к юристу, чтобы получить конкретную информацию о законах их штата.
В этих двух случаях известный донор спермы был привлечен к ответственности за выплату алиментов своему донорскому биологическому ребенку. Важно отметить, что решения обоих судов в первую очередь защищали права и благополучие ребенка. Таким образом, пациентам, подвергающимся донорской инсеминации от известного донора, следует рекомендовать обратиться за консультацией к юристу, чтобы получить конкретную информацию о законах их штата.
В дополнение к текущим юридическим дебатам важными источниками споров остаются опасения по поводу секретности, конфиденциальности и раскрытия информации. В последние несколько лет вопросы анонимности и раскрытия информации о донорах выдвинулись на передний план этих дебатов. Несколько европейских стран приняли законы, запрещающие анонимное донорство спермы. Такие страны, как Великобритания, Нидерланды, Норвегия, Швейцария и Австрия, присоединились к Швеции и Италии в качестве европейских стран, где анонимное донорство спермы запрещено. 39 Сторонники анонимного донорства спермы осудили эти изменения и предсказали существенное снижение донорства спермы в этих странах, 40 сославшись на 85-процентное снижение донорства в Швеции после введения там запрета в 1985 году. 41 На с другой стороны, предварительные данные Управления по оплодотворению и эмбриологии человека, хотя и ограниченные, не подтверждают эти опасения в Великобритании. 42 Тем не менее, по всей Европе наблюдается рост так называемого медицинского туризма или индустрии туризма для лечения бесплодия. Большое количество пациентов из таких стран, как Швеция, которым требуется сперма, отправились в Данию, Францию и другие страны, где нет недостатка в анонимных донорах спермы. 43
41 На с другой стороны, предварительные данные Управления по оплодотворению и эмбриологии человека, хотя и ограниченные, не подтверждают эти опасения в Великобритании. 42 Тем не менее, по всей Европе наблюдается рост так называемого медицинского туризма или индустрии туризма для лечения бесплодия. Большое количество пациентов из таких стран, как Швеция, которым требуется сперма, отправились в Данию, Францию и другие страны, где нет недостатка в анонимных донорах спермы. 43
Большинство родителей детей, рожденных в результате искусственного оплодотворения, не сообщают ребенку о зачатии донора. 44 Эта секретность и отсутствие раскрытия информации были названы возможным ущербом для ребенка и отношений между родителями и детьми. 45 Было проведено несколько исследований для изучения возможных последствий раскрытия информации для благополучия ребенка, отношений между ребенком и родителями и отношений между самими родителями.
В одном из исследований авторы обнаружили, что матери, которые сообщали своим детям о донорском статусе, сообщали о меньшем количестве конфликтов между родителями и детьми, считали себя более компетентными родителями и ощущали меньше проблем с поведением своих детей, чем матери, которые не сообщали. 46 С другой стороны, не было никакой разницы в этих самооценках результатов для отцов, которые раскрыли статус донора, или для учителей детей, которым был раскрыт статус детей. В целом показатели адаптации детей, супружеских отношений и отношений между родителями и детьми были одинаковыми у разглашающих и неразглашающих сведений в исследовании. Эти результаты подтверждаются другими исследованиями, посвященными раскрытию информации. Авторы одного исследования обнаружили, что решение о раскрытии информации не повлияло на родительскую привязанность или отношения между ребенком и родителями, и пришли к выводу, что раскрытие информации или ее отсутствие не нанесет ущерба отношениям в семьях с детьми с TDI. 47 В другом исследовании авторы исследовали подростков, рожденных с помощью TDI, которые уже знали о своем статусе зачатия. Исследователи обнаружили, что многие молодые люди (80%) сообщили, что чувствуют себя комфортно, узнав об этом, и заявили, что раскрытие информации оказало нейтральное или положительное влияние на их семейные отношения. 48 В связанном исследовании, посвященном оценке родителей детей, для которых донор хотел быть известным, почти все родители рано рассказали своим детям об обстоятельствах их зачатия и испытали нейтральное или положительное влияние раскрытия информации. 49
47 В другом исследовании авторы исследовали подростков, рожденных с помощью TDI, которые уже знали о своем статусе зачатия. Исследователи обнаружили, что многие молодые люди (80%) сообщили, что чувствуют себя комфортно, узнав об этом, и заявили, что раскрытие информации оказало нейтральное или положительное влияние на их семейные отношения. 48 В связанном исследовании, посвященном оценке родителей детей, для которых донор хотел быть известным, почти все родители рано рассказали своим детям об обстоятельствах их зачатия и испытали нейтральное или положительное влияние раскрытия информации. 49
Помимо вопросов раскрытия информации и ее влияния на семьи, исследования показали, что в целом дети, рожденные в результате донорской инсеминации, хорошо приспособлены и имеют хорошие отношения со своими родителями. Кроме того, у этих детей наблюдается нормальное интеллектуальное, психомоторное и речевое развитие по сравнению с детьми, зачатыми естественным путем. 50,51,52,53 В одном исследовании 12-летних детей и их семей авторы обнаружили, что у детей и матерей TDI значительно увеличилось чувство тепла и близости, а также уменьшилось чувство агрессии и контроля во время дисциплинарных взысканий. взаимодействия по сравнению с матерями и детьми, зачатыми естественным путем. 54 В этом исследовании детские психологи, не знакомые с методом зачатия, также независимо оценивали детей, оценивая их социально-эмоциональное благополучие. Было обнаружено, что дети в группе TDI демонстрируют меньше проблем с поведением, чем дети в группе естественного зачатия; не было обнаружено никаких различий в школьной успеваемости или отношениях со сверстниками. Исследование также не выявило различий в супружеских отношениях между родителями в обеих группах, что подтверждает результаты предыдущих исследований, в которых изучались пары, перенесшие ТДИ. 44
50,51,52,53 В одном исследовании 12-летних детей и их семей авторы обнаружили, что у детей и матерей TDI значительно увеличилось чувство тепла и близости, а также уменьшилось чувство агрессии и контроля во время дисциплинарных взысканий. взаимодействия по сравнению с матерями и детьми, зачатыми естественным путем. 54 В этом исследовании детские психологи, не знакомые с методом зачатия, также независимо оценивали детей, оценивая их социально-эмоциональное благополучие. Было обнаружено, что дети в группе TDI демонстрируют меньше проблем с поведением, чем дети в группе естественного зачатия; не было обнаружено никаких различий в школьной успеваемости или отношениях со сверстниками. Исследование также не выявило различий в супружеских отношениях между родителями в обеих группах, что подтверждает результаты предыдущих исследований, в которых изучались пары, перенесшие ТДИ. 44
Ситуации с известным или родственным донорским осеменением представляют дополнительные этические, юридические и психосоциальные дилеммы. В таких обстоятельствах могут возникнуть финансовые стимулы, эмоциональное принуждение или нездоровая семейная динамика, что ставит под угрозу целостность практики донорского осеменения. В исследовании родственных доноров Marshall 10 исследует некоторые из различных возможных сценариев внутрисемейного донорства спермы, включая донорство между поколениями и между братьями и сестрами. Некоторые связанные пожертвования возникают из-за желания предотвратить передачу известных родительских генетических заболеваний или признаков. Однако использование родственной донорской спермы не всегда оправдано с медицинской точки зрения; все же следует проводить комплексное генетическое консультирование родственников. Кроме того, эмоциональные риски, связанные с родственным донорством, особенно в отношении потенциального воздействия на отношения между донором, реципиентом и ребенком, следует устранять с помощью психологического скрининга и консультирования. Кроме того, как обсуждалось выше, юридические вопросы, касающиеся раскрытия информации, а также родительских прав и обязанностей, также должны быть изучены с помощью юрисконсульта.
В таких обстоятельствах могут возникнуть финансовые стимулы, эмоциональное принуждение или нездоровая семейная динамика, что ставит под угрозу целостность практики донорского осеменения. В исследовании родственных доноров Marshall 10 исследует некоторые из различных возможных сценариев внутрисемейного донорства спермы, включая донорство между поколениями и между братьями и сестрами. Некоторые связанные пожертвования возникают из-за желания предотвратить передачу известных родительских генетических заболеваний или признаков. Однако использование родственной донорской спермы не всегда оправдано с медицинской точки зрения; все же следует проводить комплексное генетическое консультирование родственников. Кроме того, эмоциональные риски, связанные с родственным донорством, особенно в отношении потенциального воздействия на отношения между донором, реципиентом и ребенком, следует устранять с помощью психологического скрининга и консультирования. Кроме того, как обсуждалось выше, юридические вопросы, касающиеся раскрытия информации, а также родительских прав и обязанностей, также должны быть изучены с помощью юрисконсульта. Если возникают какие-либо опасения, следует рекомендовать альтернативные варианты, такие как анонимный TDI.
Если возникают какие-либо опасения, следует рекомендовать альтернативные варианты, такие как анонимный TDI.
Еще одна область этических и юридических проблем, связанных с TDI, связана с вопросом о максимальном количестве рождений на одного донора спермы. В нескольких исследованиях этот вопрос изучался с использованием математических вероятностей для оценки количества кровнородственных пар детей TDI. Оценки варьируются от одного спаривания в столетие до одного спаривания в 19 лет. 55,56 Аналогичные математические модели использовались для определения максимально допустимых пределов использования донорской спермы. Исходя из этого, в Нидерландах 25 — это максимальное количество потомков на одного донора спермы, разрешенное законом; в Великобритании 10 — это законный предел. 57,58,59,60 Напротив, в США нет законов, ограничивающих количество использований донорской спермы. Предполагаемое число 292 было рассчитано 56 , но ни одно зарегистрированное использование не привело к тому, чтобы один донор превышал 50 потомков. 56 Поскольку число потомков остается источником возможного беспокойства в США, потенциальные реципиенты должны позаботиться о получении донорской спермы в авторитетных клиниках по лечению бесплодия и банках спермы, где ведутся полные записи.
56 Поскольку число потомков остается источником возможного беспокойства в США, потенциальные реципиенты должны позаботиться о получении донорской спермы в авторитетных клиниках по лечению бесплодия и банках спермы, где ведутся полные записи.
В связи с проблемой максимального использования донорской спермы также существуют опасения по поводу передачи и наследственности генетических заболеваний. В течение последних нескольких десятилетий было зарегистрировано несколько случаев доноров спермы, у которых в более позднем возрасте были обнаружены наследственные заболевания или у которых могли быть трансмиссивные генетические заболевания, замаскированные мозаицизмом. 61,62,63,64 Однако некоторые из этих историй болезни были опубликованы в то время, когда генетический скрининг проводился редко, и многие из этих заболеваний теперь включены в тщательный генетический скрининг. Также важно отметить, что ЭКО/ИКСИ, но не ВМИ, связаны со значительно более высоким риском врожденных пороков развития и врожденных дефектов, чем естественное зачатие. 65,66,67 Таким образом, пациенты должны тщательно обсуждать и учитывать потенциальные риски любого лечения бесплодия.
65,66,67 Таким образом, пациенты должны тщательно обсуждать и учитывать потенциальные риски любого лечения бесплодия.
Выводы
Несмотря на отличные результаты при использовании TDI, благоприятные результаты, наблюдаемые при использовании вспомогательных репродуктивных технологий, в сочетании с сильным желанием иметь генетически родственное потомство представляют собой очевидный выбор для многих бесплодных пар с мужским фактором бесплодия. Несмотря на существенные различия в стоимости, многие пары даже с самой тяжелой формой бесплодия по мужскому фактору, необструктивной азооспермией, первоначально пытаются зачать ребенка с помощью извлечения спермы и ЭКО/ИКСИ. Однако неспособность забеременеть с помощью таких методов остается вероятностью для многих пар. Хотя такой прогноз неэффективности лечения беспокоит как супружескую пару, так и уролога, урологи должны не забывать предлагать TDI в качестве возможного варианта.
Из-за нехватки информации о пациентах, которым не удалось получить сперму и ЭКО/ИКСИ, необходимы дальнейшие исследования, чтобы лучше выяснить их количество и изучить их последующие показатели успеха с помощью TDI.
Критерии обзора
Поиски в PubMed и OVID MEDLINE проводились с использованием ключевых слов «искусственная инсеминация донором», «терапевтическая донорская инсеминация», «донорская инсеминация», «экономическая эффективность», «психосоциальные аспекты» и «правовые вопросы». . Соответствующие статьи были выбраны из этих поисков, и ссылки из выявленных статей были проверены на наличие дополнительных источников.
Внутриматочная инсеминация (IUI) в Атланте, Джорджия
При внутриматочной инсеминации (ВМИ) или искусственной инсеминации (ИИ) млн.
сперматозоиды помещаются непосредственно в матку, когда женщина наиболее фертильна,
непосредственно перед и во время овуляции. Специалисты по бесплодию в нашей
клиники искусственного оплодотворения в Атланте направляют пациентов, которым может быть полезна
IUI через процесс. Обсуждая с вами возможность,
мы всесторонне рассмотрим показатели успеха ВМИ, ВМИ донора, как проходит ВМИ
выполненных работ, а также другие темы, кратко изложенные ниже.
Обзор IUI
Сперматозоиды помещаются в специальный раствор, поддерживающий их здоровье. и облегчает отделение нормальной спермы от вялой и неподвижные сперматозоиды. Затем подвижные сперматозоиды концентрируются в небольшой объема и помещают высоко в полость матки с помощью специального катетера. которая проводится через шейку матки (так называемая внутриматочная инсеминация, или ИУИ). Это повышает шансы на зачатие. ВМИ может быть выполнено с использованием или без использования женщиной препаратов для лечения бесплодия.
Люди, получающие пользу от ВМИ, включают:
- Пары с неизвестной причиной бесплодия
- Пары, в которых у мужчин наблюдается снижение качества спермы от легкой до умеренной степени
- Женщины с нарушениями овуляции, которые хорошо реагируют на лекарства от бесплодия
- Женщины с легким эндометриозом
- Женщины, использующие донорскую сперму
- Пары, имеющие нечастые половые контакты
ВМИ донора
Если у пациентки нет партнера-мужчины или у ее партнера-мужчины
аномалии спермы, инсеминация с использованием донорской спермы может быть вариантом. Донорская сперма может быть получена от кого-то, кого пациент знает или, что более важно,
обычно из банка донорской спермы. Мы работаем со многими качественными донорами
банки спермы.
Донорская сперма может быть получена от кого-то, кого пациент знает или, что более важно,
обычно из банка донорской спермы. Мы работаем со многими качественными донорами
банки спермы.
ACRM уделяет первостепенное внимание безопасности пациентов для циклов ВМИ. По этой причине мы рекомендуем доноры проходят скрининг на инфекционные заболевания, включая ВИЧ, при депозит спермы. Образец помещают на карантин на 180 дней, чтобы можно было провести повторное тестирование. донора на инфекционные заболевания (включая ВИЧ). образец спермы выпускается для IUI. Это обеспечивает безопасность пациента, т. соответствии с федеральными инструкциями. Банки донорской спермы должны следовать этому протокол тоже.
Как проводится ВМИ
Во время ВМИ женщины могут ожидать:
- Возможное использование препаратов от бесплодия для стимуляции овуляции более чем один ооцит
- Мониторинг овуляции в сочетании с домашними приборами (предиктор овуляции в домашних условиях)
наборы) и клинические (УЗИ, анализы крови) методики.


 На данный момент ЧУЗ «Медико-санитарная часть» является одним из наилучших медицинских учреждений Юга РФ. Учреждение состоит из консультативно-диагностической поликлиники на 515 посещений в день и стационара с мо…
На данный момент ЧУЗ «Медико-санитарная часть» является одним из наилучших медицинских учреждений Юга РФ. Учреждение состоит из консультативно-диагностической поликлиники на 515 посещений в день и стационара с мо…
