Содержание
Изменения в организме: Что происходит с телом на 26 неделе
Ну что, дорогие читательницы, добрались мы с вами до 26-й недели беременности! Это уже настоящий рубеж, когда малыш вовсю толкается, а животик становится предметом всеобщего внимания. Но давайте-ка копнем глубже и разберемся, что же на самом деле творится с нашим организмом в этот период. Готовы к откровенному разговору?
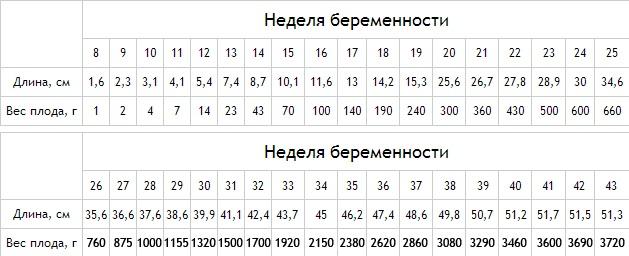
Начнем с того, что на 26-й неделе ваш кроха уже весит около 760 граммов и достигает длины примерно 35 сантиметров. Представляете? Это уже настоящий человечек! Но что происходит с вашим телом, пока этот маленький акробат устраивает представления у вас внутри?
Гормональные американские горки
Одна из моих подруг как-то сказала: «На 26-й неделе я чувствовала себя как на гормональных американских горках!» И знаете что? Она была чертовски права! В этот период уровень прогестерона и эстрогена достигает своего пика, что может вызывать настоящие эмоциональные качели. Вы можете смеяться над какой-нибудь ерундой, а через минуту рыдать над рекламой корма для кошек. Нормально ли это? Абсолютно! Ваш организм сейчас работает на полную катушку, обеспечивая малыша всем необходимым.
Битва с отеками
А теперь давайте поговорим о том, о чем многие стесняются упоминать — отеках. На 26-й неделе они могут стать вашим постоянным спутником. Одна будущая мама поделилась: «Мои ноги выглядели как у слоненка! Я даже не могла надеть свои любимые туфли». Звучит знакомо? Не переживайте, это абсолютно нормально. Ваш организм сейчас удерживает больше жидкости, чтобы обеспечить правильное кровообращение для вас и малыша. Попробуйте поднимать ноги выше, когда отдыхаете, и избегайте длительного стояния.
Изжога: неожиданный гость
Еще один «приятный» сюрприз 26-й недели — изжога. Ваша матка теперь занимает столько места, что буквально выталкивает желудок вверх. Результат? Огненное ощущение в груди после каждого приема пищи. Одна из мам рассказала: «Я чувствовала себя как дракон, готовый выдохнуть пламя после каждого обеда!» Смешно? Возможно. Но не очень приятно. Попробуйте есть меньшими порциями и избегать острой и жирной пищи.

Внезапная забывчивость
Знаете ли вы, что на 26-й неделе объем вашего мозга фактически уменьшается? Да-да, вы не ослышались! Это явление называется «материнская амнезия», и оно абсолютно нормально. Одна будущая мама поделилась: «Я забыла, как меня зовут, когда регистрировалась на приеме у врача. Это было так неловко!» Не волнуйтесь, ваш мозг просто перестраивается, готовясь к новой роли. К тому же, после родов все вернется на свои места.
Кожные метаморфозы
А теперь поговорим о коже. На 26-й неделе она может преподнести вам несколько сюрпризов. Во-первых, это пресловутая линия негра — темная полоса, появляющаяся от пупка до лобка. Во-вторых, возможно появление пигментных пятен на лице, так называемой «маски беременности». Одна из мам рассказала: «Я выглядела как далматинец! Пятна были везде!» Не переживайте, это временное явление, вызванное повышенным уровнем меланина в организме.
Движения малыша: от нежных толчков до акробатических трюков
На 26-й неделе движения вашего крохи становятся более ощутимыми и частыми. Одна будущая мама поделилась: «Иногда мне казалось, что у меня в животе боксерский ринг!» И это неудивительно. Ваш малыш уже достаточно большой, чтобы его движения были заметны не только вам, но и окружающим. Некоторые мамы даже могут увидеть, как по животу «прокатывается» локоть или пяточка. Удивительное зрелище, не правда ли?
Бессонница: нежеланный гость
Многие будущие мамы на 26-й неделе сталкиваются с проблемами сна. И дело не только в растущем животе, который мешает найти удобное положение. Ваш организм сейчас работает на износ, производя гормоны, увеличивая объем крови и готовясь к предстоящим родам. Одна из мам рассказала: «Я чувствовала себя как вампир — не могла спать ночью, зато днем готова была отключиться в любой момент». Попробуйте использовать специальную подушку для беременных и создать расслабляющую атмосферу перед сном.
Частые позывы в туалет: неизбежная реальность
Еще один «бонус» 26-й недели — частые походы в туалет. Ваша растущая матка давит на мочевой пузырь, заставляя вас бегать в уборную каждые полчаса. Одна будущая мама пошутила: «Я знала наизусть расположение всех туалетов в радиусе километра от дома!» Это может быть утомительно, но помните — это временно. К тому же, частое мочеиспускание помогает избежать инфекций мочевыводящих путей, которые могут быть опасны во время беременности.

Отзывы 26 недель беременности: реальные истории
А теперь давайте послушаем, что говорят сами будущие мамы о своем опыте на 26-й неделе беременности. Мария, 28 лет, делится: «Это была неделя открытий. Я впервые увидела, как по моему животу перекатывается локоть малыша. Это было и жутковато, и восхитительно одновременно!» А вот что рассказывает Анна, 32 года: «На 26-й неделе я почувствовала прилив энергии. Хотелось все переделать, перестирать, перегладить. Муж шутил, что у меня включился режим наседки».
Интересно, что многие женщины отмечают изменения в своих вкусовых предпочтениях именно на этом сроке. Елена, 30 лет, признается: «Я вдруг начала обожать соленые огурцы, хотя раньше терпеть их не могла. А вот от любимого кофе пришлось отказаться — даже запах вызывал тошноту». Такие изменения вполне нормальны и связаны с гормональными перестройками в организме.
Однако не все отзывы 26 недель беременности исключительно позитивные. Некоторые женщины отмечают усиление тревожности на этом сроке. Ольга, 35 лет, рассказывает: «Меня вдруг охватил страх. А вдруг я не справлюсь? А вдруг что-то пойдет не так? Пришлось даже обратиться к психологу». Важно помнить, что такие чувства нормальны, но если они начинают мешать повседневной жизни, стоит обратиться за помощью к специалисту.
В целом, 26-я неделя беременности — это период, когда будущие мамы начинают по-настоящему ощущать связь с малышом. Многие отмечают, что именно в это время они начали разговаривать с ребенком, петь ему песни или читать сказки. Татьяна, 29 лет, делится: «Я заметила, что малыш реагирует на музыку. Когда играл Моцарт, он начинал активно шевелиться. Это было какое-то магическое ощущение единства».
Развитие плода: Удивительные факты о росте малыша в этот период
На 26-й неделе беременности ваш кроха уже вовсю готовится к большому выходу в свет. Но что же происходит там, в уютном мире материнской утробы? Держитесь крепче, сейчас мы отправимся в увлекательное путешествие по удивительному миру внутриутробного развития!

Размеры: от горошины до кабачка
Помните, как еще недавно ваш малыш был размером с горошину? Теперь же он уверенно догоняет размеры небольшого кабачка! На 26-й неделе длина плода составляет около 35 см, а вес – примерно 760 граммов. Впечатляет, не правда ли? Одна будущая мама поделилась: «Когда врач сказал мне размеры малыша, я не могла поверить. Казалось, что в животе у меня целый арбуз, а не кабачок!»
Мозговой штурм: нейронные связи в действии
А вы знали, что именно на 26-й неделе мозг вашего малыша начинает работать на полную катушку? В этот период формируются важнейшие нейронные связи, которые будут отвечать за память, мышление и восприятие. Ваш кроха уже может различать голоса и реагировать на громкие звуки. Кстати, исследования показывают, что дети, которым читали сказки во время беременности, после рождения быстрее успокаиваются, услышав знакомые истории. Так что самое время начать читать вслух «Колобка» или «Курочку Рябу»!
Легкие: подготовка к первому вдоху
На 26-й неделе легкие вашего малыша продолжают усиленно развиваться. Они уже начали вырабатывать сурфактант – особое вещество, которое поможет легким расправиться при первом вдохе. Интересный факт: если бы ребенок родился на этом сроке, у него были бы шансы выжить при должном медицинском уходе. Конечно, мы не торопим события, но знать это приятно, правда?
Кожа: от прозрачной до румяной
Помните, как еще недавно кожа малыша была почти прозрачной? Теперь она постепенно приобретает более привычный нам вид. На 26-й неделе под кожей начинает накапливаться жировая прослойка, которая придаст малышу такие очаровательные щечки и складочки. Одна мама поделилась забавным наблюдением: «На УЗИ мне показалось, что у малыша уже появились щечки. Я пошутила, что он, наверное, объелся околоплодными водами!»
Глаза: мир в новом свете
А вы знали, что на 26-й неделе глаза вашего малыша уже полностью сформированы? Более того, он может их открывать и закрывать! Правда, видеть пока особо нечего – в животе довольно темно. Но некоторые исследования показывают, что плод может реагировать на яркий свет, направленный на живот мамы. Одна будущая мама рассказала: «Я светила фонариком на живот, и малыш начинал активно шевелиться. Казалось, что мы играем в прятки!»
Слух: первые уроки музыки
На 26-й неделе слух вашего крохи развит настолько, что он может различать разные звуки и голоса. Причем, исследования показывают, что дети отдают предпочтение высоким звукам – возможно, поэтому мы инстинктивно повышаем голос, разговаривая с малышами. Интересно, что многие будущие мамы отмечают особую реакцию плода на музыку. «Когда я включала классику, малыш словно затихал и прислушивался. А вот от рока начинал активно пинаться – видимо, пытался танцевать!», – поделилась одна из мам.
Вкусовые рецепторы: гурман в утробе
Удивительно, но на 26-й неделе у вашего малыша уже полностью сформированы вкусовые рецепторы! Он может различать вкусы через околоплодные воды. Причем, предпочтения в еде могут формироваться уже сейчас. Исследования показывают, что дети, чьи мамы употребляли во время беременности определенные продукты, после рождения более охотно их пробуют. Так что если хотите, чтобы ваш малыш любил брокколи – самое время налегать на этот полезный овощ!
Отзывы 26 недель беременности: эмоции и ощущения
А теперь давайте послушаем, что говорят сами будущие мамы о своих ощущениях на 26-й неделе. Марина, 31 год, делится: «Это была неделя открытий. Я впервые увидела на УЗИ, как мой малыш сосет палец. Это было так трогательно, что я расплакалась прямо в кабинете врача!» А вот что рассказывает Екатерина, 28 лет: «На 26-й неделе я наконец-то почувствовала, как малыш реагирует на голос мужа. Стоило ему заговорить, как в животе начинался настоящий танец!»
Многие женщины отмечают, что именно на этом сроке движения малыша становятся не только ощутимыми, но и видимыми. Ольга, 33 года, рассказывает: «Я могла лежать часами и наблюдать, как по животу перекатываются маленькие бугорки – то локоток, то пяточка. Это было похоже на какой-то инопланетный пейзаж!» А Анна, 29 лет, добавляет с юмором: «Мой живот на 26-й неделе напоминал стиральную машину в режиме отжима – малыш крутился там без остановки!»
Интересно, что многие будущие мамы на этом сроке отмечают изменения в своем эмоциональном состоянии. Татьяна, 34 года, признается: «Меня накрыла какая-то невероятная нежность. Я могла расплакаться от умиления, глядя на детскую одежду в магазине или на коляски на улице». А вот Светлана, 27 лет, рассказывает о другом опыте: «На 26-й неделе меня вдруг охватил страх. Я постоянно думала: а вдруг что-то пойдет не так? Пришлось даже обратиться к психологу для беременных».

Физические изменения: тело в новой реальности
Конечно, 26-я неделя – это не только эмоции, но и вполне ощутимые физические изменения. Мария, 30 лет, делится: «Мой центр тяжести сместился настолько, что я начала ходить, слегка откинувшись назад – настоящая королевская осанка!» А Ирина, 32 года, рассказывает о менее приятном опыте: «Отеки! Боже мой, эти отеки! К вечеру мои ноги напоминали слоновьи – никакая обувь не налезала».
Многие женщины отмечают, что на 26-й неделе начинают испытывать проблемы со сном. Алиса, 29 лет, рассказывает: «Я никак не могла найти удобное положение. Живот мешал спать на боку, на спине лежать нельзя. В итоге я обложилась подушками, как в крепости, и только так смогла нормально выспаться». А вот Наталья, 35 лет, нашла в этом плюсы: «Бессонница заставила меня пересмотреть режим дня. Я стала раньше ложиться и раньше вставать – оказалось, что так гораздо проще справляться с делами!»
Интересно, что многие будущие мамы на 26-й неделе отмечают усиление аппетита. Елена, 31 год, шутит: «Я стала есть за троих – за себя, за малыша и, кажется, за всех его будущих одноклассников!» А вот Ольга, 33 года, напротив, столкнулась с неожиданной проблемой: «Из-за того, что малыш занимал так много места, я могла съесть совсем немного за один присест. Пришлось перейти на дробное питание – 5-6 раз в день маленькими порциями».
В целом, отзывы 26 недель беременности показывают, что этот период – время удивительных открытий и новых ощущений. Несмотря на некоторые неудобства, большинство женщин вспоминают этот срок с теплотой и нежностью. Как сказала одна из мам: «26-я неделя – это когда ты уже не можешь дождаться встречи с малышом, но в то же время хочешь, чтобы эти волшебные моменты близости длились вечно».
Эмоциональное состояние: Как справиться с перепадами настроения
26-я неделя беременности – это настоящие эмоциональные американские горки. Вы можете чувствовать себя на седьмом небе от счастья, а через минуту расплакаться из-за рекламы корма для котят. Что же происходит с вашими чувствами, и как с этим справиться? Давайте разберемся вместе!

Гормональная буря: причина ваших слез и смеха
На 26-й неделе уровень гормонов в вашем организме достигает своего пика. Эстроген и прогестерон буквально пляшут джигу в вашем кровотоке, вызывая самые неожиданные реакции. Одна будущая мама поделилась: «Я могла расхохотаться над абсолютно несмешной шуткой, а потом разрыдаться, увидев милого щенка на улице. Я чувствовала себя как эмоциональный йо-йо!» Звучит знакомо? Не волнуйтесь, вы не одиноки в этом опыте.
Страхи и тревоги: нормальное явление или повод для беспокойства?
Многие женщины на 26-й неделе отмечают усиление тревожности. Вас может беспокоить все: от предстоящих родов до того, какой цвет выбрать для детской комнаты. Анна, 30 лет, рассказывает: «Я просыпалась среди ночи с паническими мыслями: а вдруг я не смогу быть хорошей мамой? А вдруг я что-то делаю не так?» Важно помнить, что некоторый уровень тревоги – это нормально. Однако если ваши страхи начинают мешать повседневной жизни, стоит обратиться за помощью к специалисту.
Эйфория и радость: когда счастье переполняет
Но не все так мрачно! Многие будущие мамы на 26-й неделе испытывают невероятный прилив счастья и эйфории. Ваш малыш уже достаточно большой, чтобы его движения были отчетливо ощутимы, и это может вызывать настоящий восторг. Елена, 28 лет, делится: «Когда я чувствовала, как малыш толкается, меня переполняла такая радость, что хотелось обнять весь мир!» Наслаждайтесь этими моментами – они прекрасны и неповторимы.
Раздражительность: когда все бесит
А вот и обратная сторона медали – раздражительность. На 26-й неделе вы можете обнаружить, что вас выводит из себя буквально все: от громко тикающих часов до неправильно загруженной посудомоечной машины. Марина, 32 года, признается: «Я могла взорваться из-за того, что муж не так поставил молоко в холодильник. А потом чувствовала себя ужасно виноватой». Помните, что это временное явление, и постарайтесь быть снисходительнее к себе и окружающим.
Как справиться с эмоциональными качелями?
Теперь, когда мы разобрались с причинами ваших эмоциональных взлетов и падений, давайте поговорим о том, как с этим справиться. Вот несколько советов от опытных мам и психологов:
- Примите свои чувства. Не пытайтесь подавлять эмоции – это только усугубит ситуацию.
- Поделитесь переживаниями с близкими. Разговор по душам может творить чудеса.
- Занимайтесь физической активностью. Легкая гимнастика или йога для беременных поможет снять напряжение.
- Практикуйте техники релаксации. Медитация или дыхательные упражнения могут помочь успокоиться.
- Не забывайте о здоровом питании и полноценном отдыхе. Усталость и голод только усиливают эмоциональные перепады.
Отзывы 26 недель беременности: реальные истории
А теперь давайте послушаем, что говорят сами будущие мамы о своем эмоциональном состоянии на 26-й неделе. Ольга, 29 лет, рассказывает: «Я чувствовала себя как на качелях. Утром могла плакать над сериалом, днем смеяться над глупой шуткой, а вечером ругаться с мужем из-за немытой чашки. Это было сумасшедшее время!» А вот что делится Наталья, 34 года: «На 26-й неделе меня накрыла такая волна нежности, что я могла часами гладить свой живот и разговаривать с малышом. Это было удивительное чувство связи с ребенком».
Интересно, что многие женщины отмечают изменения в своем отношении к окружающему миру. Анастасия, 31 год, признается: «Я вдруг стала очень чувствительной к новостям. Любая информация о несчастьях или катастрофах вызывала у меня слезы. Пришлось на время отказаться от просмотра новостей». А вот Екатерина, 27 лет, наоборот, рассказывает о позитивных изменениях: «На 26-й неделе я словно заново влюбилась в мир. Каждый рассвет казался мне чудом, каждый цветок – произведением искусства. Я чувствовала себя как героиня романтического фильма!»
Партнерские отношения: испытание на прочность
Эмоциональные перепады на 26-й неделе могут стать настоящим испытанием для ваших отношений с партнером. Мария, 33 года, делится: «Я могла накричать на мужа из-за пустяка, а через минуту рыдать у него на плече, умоляя о прощении. Бедняга не знал, чего от меня ожидать!» Важно помнить, что ваш партнер тоже может испытывать стресс и тревогу в связи с предстоящим отцовством. Постарайтесь быть терпеливыми друг к другу и больше общаться.
Работа и беременность: как найти баланс?
Многие женщины на 26-й неделе сталкиваются с трудностями на работе из-за своего эмоционального состояния. Алина, 30 лет, рассказывает: «Я работаю в офисе, и были дни, когда я едва сдерживала слезы на важных совещаниях. А однажды я расплакалась прямо перед боссом из-за его вполне безобидного замечания». Если вы столкнулись с подобной ситуацией, не стесняйтесь поговорить с руководством о возможности более гибкого графика или дополнительных перерывов.
Когда стоит обратиться за помощью?
Хотя эмоциональные перепады на 26-й неделе беременности – явление нормальное, иногда они могут быть признаком более серьезных проблем. Если вы заметили у себя следующие симптомы, стоит обратиться к специалисту:
- Постоянное чувство тревоги или паники
- Длительные периоды подавленного настроения
- Мысли о причинении вреда себе или ребенку
- Потеря интереса к вещам, которые раньше приносили удовольствие
- Проблемы со сном, не связанные с физическим дискомфортом
Помните, что забота о вашем эмоциональном здоровье так же важна, как и забота о физическом состоянии.
Позитивный настрой: ключ к гармонии
Несмотря на все трудности, многие женщины вспоминают 26-ю неделю беременности как время удивительных открытий и глубоких чувств. Татьяна, 35 лет, делится: «Да, были моменты, когда я чувствовала себя эмоционально нестабильной. Но также были моменты невероятного счастья и единения с малышом. Я научилась ценить каждое мгновение этого удивительного путешествия».
В конце концов, помните, что ваши эмоции – это часть прекрасного процесса создания новой жизни. Примите их, прислушайтесь к себе, и не бойтесь просить о поддержке, когда она вам нужна. Ведь совсем скоро вы будете держать в руках самое драгоценное, что есть в мире – вашего малыша. И поверьте, эти эмоциональные американские горки того стоят!
Питание и образ жизни: Советы по поддержанию здоровья во втором триместре
26-я неделя беременности – это время, когда ваш организм работает на полную катушку, обеспечивая растущего малыша всем необходимым. Но как же позаботиться о себе в этот период? Какие продукты выбрать, чтобы и ребенок был доволен, и вы чувствовали себя на все сто? Давайте разберемся вместе, опираясь на реальные отзывы будущих мам и рекомендации экспертов.
Еда как топливо: что выбрать для оптимального роста?
На 26-й неделе ваш малыш растет как на дрожжах, и ему нужно качественное «топливо». Но это не значит, что нужно есть за двоих! Ирина, 29 лет, делится: «Я думала, что беременность – это лицензия на поедание всего подряд. Но на 26-й неделе поняла, что чувствую себя намного лучше, когда ем часто, но небольшими порциями». И она права! Исследования показывают, что дробное питание помогает избежать изжоги и поддерживает стабильный уровень сахара в крови.
Белковая загадка: сколько нужно будущей маме?
Белок – это строительный материал для растущего организма вашего малыша. Но сколько его нужно? Марина, 32 года, рассказывает: «На 26-й неделе я стала настоящим белковым маньяком. Яйца, творог, рыба – я готова была есть это круглосуточно!» И она не так уж далека от истины. Эксперты рекомендуют увеличить потребление белка на 25 граммов в день во время беременности. Это примерно дополнительная порция куриной грудки или большая горсть орехов.
Железный аргумент: почему этот элемент так важен?
Железо – настоящий супергерой для беременных. Оно помогает доставлять кислород к растущему малышу и поддерживает вашу энергию на должном уровне. Анна, 30 лет, делится: «На 26-й неделе я почувствовала сильную усталость. Врач посоветовал увеличить потребление железа, и это было как волшебство!» Темно-зеленые листовые овощи, красное мясо, бобовые – вот ваши лучшие друзья в этот период. А если добавить к ним продукты, богатые витамином С, то усвоение железа улучшится еще больше.
Жидкий вопрос: сколько пить во время беременности?
Вода – источник жизни, и это особенно верно для беременных. Но сколько нужно пить? Елена, 28 лет, рассказывает: «На 26-й неделе я постоянно хотела пить. Носила с собой бутылку воды везде, даже в туалет!» И она поступала правильно. Эксперты рекомендуют выпивать около 2-2,5 литров жидкости в день. Это поможет предотвратить отеки и поддержит работу почек.
Движение – жизнь: какие упражнения безопасны на 26-й неделе?
Физическая активность во время беременности – это не просто полезно, это необходимо! Но какие упражнения выбрать? Ольга, 31 год, делится опытом: «На 26-й неделе я открыла для себя йогу для беременных. Это было потрясающе – я чувствовала, как растягиваются мышцы, как расслабляется тело. После занятий я словно летала!» Йога, плавание, ходьба – вот отличные варианты для поддержания формы на этом сроке. Главное – не перенапрягаться и слушать свое тело.

Сон и отдых: как найти комфортное положение?
С растущим животиком найти удобную позу для сна может быть настоящим квестом. Татьяна, 33 года, рассказывает: «На 26-й неделе я чувствовала себя как принцесса на горошине – никак не могла устроиться. Спасением стала специальная подушка для беременных». И действительно, такие подушки помогают распределить вес тела и снять нагрузку с поясницы. Эксперты рекомендуют спать на левом боку – это улучшает кровоток к плаценте.
Стресс и релаксация: как сохранить спокойствие?
Стресс – частый гость во время беременности, особенно на 26-й неделе, когда до родов уже рукой подать. Мария, 29 лет, делится: «Я начала практиковать медитацию. Это было непросто поначалу, но потом я почувствовала, как уходит напряжение, как я становлюсь спокойнее». Медитация, глубокое дыхание, прогулки на природе – все это поможет снизить уровень стресса и улучшить общее самочувствие.
Витаминная поддержка: что нужно знать?
Пренатальные витамины – важная часть заботы о здоровье во время беременности. Но как выбрать правильные? Алена, 34 года, рассказывает: «На 26-й неделе мой врач скорректировал состав витаминов, увеличив дозу кальция и витамина D. Оказывается, в этот период активно формируется скелет малыша!» И это верно – потребность в некоторых микроэлементах меняется по мере развития беременности. Всегда консультируйтесь с врачом перед изменением схемы приема витаминов.
Отзывы 26 недель беременности: реальный опыт
А теперь давайте послушаем, что говорят сами будущие мамы о своем образе жизни на 26-й неделе. Екатерина, 30 лет, делится: «Я стала настоящим экспертом по здоровому питанию! Научилась готовить смузи с шпинатом и ягодами – это и вкусно, и полезно». А вот что рассказывает Наталья, 32 года: «На 26-й неделе я открыла для себя аквааэробику для беременных. Это было потрясающе – в воде я чувствовала себя легкой и грациозной, несмотря на растущий живот».
Интересно, что многие женщины отмечают изменение вкусовых предпочтений именно на этом сроке. Светлана, 28 лет, признается: «Я вдруг полюбила кислые яблоки и соленые огурцы. Могла есть их на завтрак, обед и ужин!» А вот Анна, 35 лет, наоборот, рассказывает о неожиданном отвращении к некоторым продуктам: «Не могла смотреть на кофе, хотя раньше была настоящим кофеманом. Организм сам знал, что ему нужно».

Работа и беременность: как найти баланс?
Многие женщины на 26-й неделе продолжают работать, и это может быть настоящим вызовом. Ольга, 31 год, рассказывает: «Я работаю в офисе, и к концу дня спина просто отваливалась. Спасением стала большая гимнастическая мяч вместо стула – это улучшило осанку и снизило нагрузку на позвоночник». Если у вас сидячая работа, старайтесь каждый час вставать и немного двигаться. А если работа связана с физическими нагрузками, обязательно консультируйтесь с врачом о допустимых пределах.
Уход за кожей: как предотвратить растяжки?
На 26-й неделе кожа живота начинает особенно сильно растягиваться, и многие будущие мамы беспокоятся о появлении растяжек. Марина, 29 лет, делится своим опытом: «Я начала использовать специальное масло для беременных два раза в день. Не знаю, помогло ли оно предотвратить растяжки, но массаж живота стал моим любимым ритуалом – это время единения с малышом». Увлажнение кожи действительно может помочь сохранить ее эластичность, но генетика тоже играет свою роль. Главное – принимать изменения своего тела с любовью.
Подготовка к родам: время начинать?
26-я неделя – это уже второй триместр, и многие женщины начинают задумываться о подготовке к родам. Елена, 33 года, рассказывает: «Я записалась на курсы для будущих мам. Это было не только информативно, но и помогло снизить тревожность – я поняла, что не одна со своими страхами и сомнениями». Действительно, подготовка к родам может включать не только физические аспекты, но и психологические. Дыхательные техники, позы для облегчения боли, информация о процессе родов – все это поможет вам чувствовать себя более уверенно.
В заключение хочется сказать, что 26-я неделя беременности – это удивительное время. Ваш малыш растет и развивается, а вы учитесь прислушиваться к своему телу и его потребностям. Помните, что каждая беременность уникальна, и то, что подходит одной женщине, может не подойти другой. Главное – слушать себя, консультироваться с врачом и наслаждаться этим удивительным путешествием к материнству. Ведь совсем скоро вы будете держать в руках самое драгоценное сокровище – вашего малыша!

Подготовка к родам: Ключевые моменты, на которые стоит обратить внимание
26-я неделя беременности – это время, когда многие будущие мамы начинают всерьез задумываться о предстоящих родах. И хотя до знаменательного дня еще есть время, подготовка к этому важнейшему событию уже должна идти полным ходом. Но с чего начать? Какие аспекты требуют особого внимания? Давайте разберемся вместе, опираясь на реальные отзывы женщин, прошедших через этот опыт.
Выбор роддома: где появится на свет ваш малыш?
Первое, о чем стоит задуматься на 26-й неделе – это выбор роддома. Анна, 32 года, делится: «Я начала обходить роддомы, как только живот стал заметен. К 26-й неделе у меня уже был четкий фаворит – с отличными отзывами и современным оборудованием». И она права – чем раньше вы определитесь с местом родов, тем спокойнее будете себя чувствовать. Обратите внимание на статистику кесаревых сечений, наличие реанимации для новорожденных и возможность партнерских родов.
План родов: инструкция для идеального дня
Многие женщины на 26-й неделе начинают составлять план родов. Это документ, в котором вы описываете свои пожелания относительно процесса родов. Марина, 29 лет, рассказывает: «Я думала, что план родов – это какая-то блажь. Но когда начала его составлять, поняла, сколько важных моментов нужно учесть!» В плане родов можно указать предпочтительные позы для родов, желание иметь партнера рядом, использование обезболивания и многое другое.
Курсы для беременных: знание – сила
26-я неделя – отличное время для записи на курсы подготовки к родам. Елена, 34 года, делится опытом: «Я пошла на курсы, думая, что это пустая трата времени. Но уже после первого занятия поняла, насколько я была не права! Информация о процессе родов, дыхательные техники, упражнения для облегчения схваток – все это оказалось бесценным». Курсы помогают не только получить знания, но и снизить тревожность перед родами.
Физическая подготовка: тренируем тело к подвигу
Роды – это серьезная физическая нагрузка, и к ней нужно готовиться. Ольга, 30 лет, рассказывает: «На 26-й неделе я начала делать специальные упражнения для укрепления мышц тазового дна. Это было непривычно, но во время родов я оценила их пользу!» Кегелевы упражнения, йога для беременных, плавание – все это поможет вам подготовить тело к родам.

Партнерские роды: вместе или врозь?
Многие пары на 26-й неделе начинают обсуждать возможность партнерских родов. Татьяна, 31 год, делится: «Мы с мужем долго спорили об этом. В итоге решили, что он будет присутствовать. И знаете что? Это было лучшее решение!» Партнерские роды могут стать прекрасным опытом для пары, но важно, чтобы оба были к этому готовы.
Обезболивание: за и против
Вопрос обезболивания во время родов часто встает перед будущими мамами на 26-й неделе. Алиса, 28 лет, рассказывает: «Я была уверена, что буду рожать только естественным путем, без всякого обезболивания. Но после разговора с анестезиологом поняла, что эпидуральная анестезия – не враг, а помощник». Важно изучить все варианты обезболивания и их возможные последствия, чтобы принять взвешенное решение.
Сумка в роддом: что взять с собой?
Хотя до родов еще есть время, многие женщины на 26-й неделе начинают собирать сумку в роддом. Мария, 33 года, делится опытом: «Я начала составлять список необходимых вещей, и он оказался длиннее, чем я ожидала! Пеленки, подгузники, одежда для меня и малыша, средства гигиены – столько всего нужно учесть». Заранее подготовленная сумка поможет избежать стресса в последний момент.
Документы: бюрократия на страже здоровья
26-я неделя – хорошее время для того, чтобы начать собирать необходимые документы. Екатерина, 35 лет, рассказывает: «Я была удивлена, сколько бумаг нужно для родов! Обменная карта, паспорт, полис ОМС – и это только начало списка». Заранее подготовленные документы помогут избежать лишних хлопот перед родами.
Питание перед родами: что есть, чтобы родить?
Многие будущие мамы на 26-й неделе начинают задумываться о специальном питании для подготовки к родам. Анна, 30 лет, делится: «Я начала есть больше продуктов, богатых железом и кальцием. Врач сказал, что это поможет мне быть в форме во время родов». Сбалансированное питание действительно может помочь подготовить организм к родам и ускорить восстановление после них.
Психологическая подготовка: укрощение страхов
26-я неделя – это время, когда многие женщины начинают испытывать страх перед родами. Ольга, 32 года, рассказывает: «Я начала практиковать медитацию и визуализацию. Представляла, как легко и быстро рожаю. Это помогло мне справиться со страхом». Психологическая подготовка может включать в себя работу с психологом, медитации, аффирмации и другие техники релаксации.

Отзывы 26 недель беременности: реальный опыт подготовки к родам
А теперь давайте послушаем, что говорят сами будущие мамы о своей подготовке к родам на 26-й неделе. Светлана, 29 лет, делится: «Я начала читать книги о естественных родах и была поражена, насколько это интересно и познавательно. Теперь чувствую себя гораздо увереннее». А вот что рассказывает Наталья, 34 года: «На 26-й неделе мы с мужем записались на курсы партнерских родов. Это сблизило нас и помогло лучше понять, что нас ждет».
Интересно, что многие женщины отмечают изменение своего отношения к родам именно на этом сроке. Марина, 31 год, признается: «Раньше я боялась родов как огня. Но на 26-й неделе что-то щелкнуло в голове, и я поняла – это же самое естественное, что может быть! Страх ушел, осталось только волнение и предвкушение». А вот Елена, 27 лет, наоборот, рассказывает о внезапно нахлынувшей тревоге: «Меня вдруг охватил ужас – а вдруг я не справлюсь? Пришлось обратиться к психологу, и это очень помогло».
Альтернативные методы подготовки: йога, гипнороды и другие
Некоторые женщины на 26-й неделе начинают интересоваться альтернативными методами подготовки к родам. Анастасия, 33 года, рассказывает: «Я открыла для себя гипнороды. Это техника, которая использует самогипноз для облегчения родов. Звучит странно, но мне это очень помогло расслабиться и настроиться на позитив». Другие популярные методы включают в себя аквааэробику для беременных, танцы для подготовки к родам и даже пение – оно помогает правильно дышать во время схваток.
Выбор акушерки: ваш проводник в мир материнства
Многие женщины на 26-й неделе задумываются о выборе акушерки. Ольга, 35 лет, делится: «Я долго выбирала акушерку, встречалась с несколькими. В итоге нашла ту, с которой чувствую себя спокойно и уверенно. Это так важно – иметь рядом человека, которому доверяешь в такой ответственный момент!» Акушерка может стать вашим главным помощником и поддержкой во время родов, поэтому к ее выбору стоит подойти ответственно.
В заключение хочется сказать, что подготовка к родам на 26-й неделе беременности – это не только про физические аспекты, но и про эмоциональную готовность к встрече с вашим малышом. Это время, когда вы можете глубже познакомиться с собой, своим телом и своими желаниями. Помните, что каждые роды уникальны, и нет единственно правильного способа подготовки к ним. Главное – прислушиваться к себе, своему телу и своей интуиции. Ведь именно вы – главная героиня этой удивительной истории под названием «роды»!
Общение с малышом: Способы установления связи с будущим ребенком
А вы знали, что на 26 неделе беременности ваш кроха уже вовсю реагирует на внешние звуки и прикосновения? Это просто поразительно! Давайте-ка нырнем в удивительный мир будущих мам и их малышей, которые вот-вот появятся на свет. Отзывы 26 недель беременности — это настоящая сокровищница информации для тех, кто хочет знать, чего же ожидать на этом этапе.
Итак, что же происходит с будущими мамочками на 26 неделе? Ох, тут целый калейдоскоп ощущений и переживаний! Одна из моих подруг, Маша, недавно поделилась своими впечатлениями: «Представляешь, я чувствую, как мой малыш отвечает на мой голос! Это какое-то волшебство». И действительно, многие женщины отмечают, что именно в этот период связь с ребенком становится особенно ощутимой.
Но давайте копнем глубже. Что же конкретно происходит с малышом на этом сроке? Ученые утверждают, что к 26 неделе у ребенка уже полностью сформированы органы слуха. Это значит, что он не только слышит голос мамы, но и реагирует на внешние звуки. Вот вам и повод устроить домашний концерт! Многие будущие мамы отмечают, что их животики начинают «танцевать» под любимые мелодии.
Физические изменения: что говорят мамы?
А теперь давайте поговорим о физических изменениях. Ох, тут есть о чем рассказать! Лена, моя коллега, недавно поделилась: «Знаешь, я чувствую себя как воздушный шарик. Живот растет не по дням, а по часам!». И это не преувеличение. На 26 неделе многие женщины отмечают значительное увеличение живота. Но это не единственное изменение.
Отзывы 26 недель беременности часто включают упоминания о следующих симптомах:
- Изжога (да-да, этот «огненный» друг становится постоянным спутником многих будущих мам)
- Отеки ног и рук (особенно к вечеру)
- Боли в спине (спасибо растущему животику!)
- Частые позывы к мочеиспусканию (малыш любит играть в футбол с маминым мочевым пузырем)
Но не все так плохо! Многие женщины отмечают, что именно на этом сроке они начинают чувствовать настоящий прилив энергии. Как говорит моя подруга Ира: «Я словно батарейка Energizer — могу горы свернуть!»

Эмоциональные американские горки
А что насчет эмоционального состояния? Ох, тут настоящие американские горки! Отзывы 26 недель беременности часто пестрят упоминаниями о резких перепадах настроения. Одна минута ты на седьмом небе от счастья, а в следующую — готова расплакаться из-за рекламы корма для котиков. Знакомо, правда?
Многие женщины отмечают, что именно в этот период они начинают испытывать так называемую «гнездовую лихорадку». Внезапно возникает непреодолимое желание все помыть, почистить, расставить по местам. Как будто внутренний будильник сработал: «Пора готовиться к прибытию малыша!»
Сон и отдых: миссия невыполнима?
А теперь давайте поговорим о сне. Ох, эта тема вызывает бурные обсуждения среди будущих мам! Многие жалуются на трудности с засыпанием и частые пробуждения ночью. Как говорит моя знакомая Катя: «Я чувствую себя как йо-йо: то ложусь, то встаю». И действительно, найти удобное положение для сна с растущим животиком становится настоящим квестом.
Но есть и хорошие новости! Многие женщины отмечают, что именно в этот период они начинают видеть яркие, красочные сны. Некоторые даже утверждают, что видят своего будущего малыша! Как тут не поверить в чудеса?
Питание: что на меню?
Теперь давайте поговорим о еде. О, это отдельная песня! Отзывы 26 недель беременности часто содержат упоминания о странных пищевых пристрастиях. Кто-то не может жить без соленых огурчиков, а кто-то готов отдать полцарства за кусочек шоколада. Но врачи напоминают: важно соблюдать баланс и не забывать о здоровом питании.
Многие будущие мамы отмечают, что именно на этом сроке у них просыпается «волчий» аппетит. Как говорит моя подруга Оля: «Я как будто ем за троих!». И это нормально, ведь малыш активно растет и развивается.
Движения малыша: танцы в животике
А теперь о самом приятном — движениях малыша. На 26 неделе они становятся особенно заметными и частыми. Многие женщины описывают их как «бабочки в животе», «пузырьки» или даже «футбольный матч». Одна моя знакомая, Наташа, сказала: «Я чувствую, как мой малыш делает сальто! Настоящий акробат растет».

Интересно, что некоторые будущие мамы даже ведут «дневник движений», отмечая, когда малыш наиболее активен. Это не только помогает лучше понять ритмы ребенка, но и становится прекрасным воспоминанием о беременности.
Подготовка к родам: страхи и надежды
На 26 неделе многие женщины начинают всерьез задумываться о предстоящих родах. И тут спектр эмоций самый широкий: от страха до нетерпения. Как сказала моя коллега Вика: «Я как будто стою перед прыжком с парашютом — страшно, но очень хочется попробовать».
Многие будущие мамы отмечают, что именно в этот период они начинают активно готовиться к родам: читают книги, смотрят видео, посещают курсы для беременных. И это правильно! Ведь чем больше информации, тем меньше страхов.
Отношения с партнером: новый уровень близости
Интересно, что многие женщины отмечают изменения в отношениях с партнером на 26 неделе беременности. Кто-то говорит о новом уровне близости и понимания, а кто-то — о временных трудностях. Как сказала моя подруга Аня: «Мой муж стал таким заботливым, что иногда это даже раздражает. Но в целом, я чувствую, что мы стали ближе друг к другу».
Многие пары отмечают, что именно в этот период они начинают активно готовиться к появлению малыша вместе: выбирают имя, обустраивают детскую, планируют будущее. И это прекрасно! Ведь ребенок — это плод любви двоих.
В заключение хочется сказать: 26 неделя беременности — это удивительное время. Время надежд, ожиданий и новых открытий. Каждая женщина проживает этот период по-своему, но одно остается неизменным — это волшебное чувство единения со своим малышом. И пусть иногда бывает нелегко, но каждое мгновение этого путешествия бесценно. Так что наслаждайтесь каждым моментом, будущие мамочки!
Опыт других мам: Реальные истории и полезные лайфхаки для 26 недели
Ну что, дорогие будущие мамочки, готовы окунуться в мир реальных историй и супер-полезных лайфхаков? Отзывы 26 недель беременности — это настоящая золотая жила информации, и я просто обязана поделиться с вами самыми сочными кусочками! Итак, поехали!
Знаете, что меня всегда поражает? Насколько разным может быть опыт беременности у разных женщин. Вот, например, моя подруга Света на 26 неделе чувствовала себя как рыба в воде. «Я прям летаю!», — говорила она, сияя как новенький пятак. А вот Марина, моя коллега, в это же время готова была лезть на стенку от изжоги. «Как будто дракон поселился в желудке!», — жаловалась она. И знаете что? Обе эти реакции абсолютно нормальны!
Битва с отеками: креативные решения
Отеки на 26 неделе — это, похоже, всеобщая головная боль. Но наши находчивые мамочки не сдаются! Вот какие лайфхаки они предлагают:
- Холодный душ для ног перед сном (бррр, но работает!)
- Массаж стоп с эфирными маслами (пахнет вкусно и помогает)
- Специальные компрессионные колготки (не самые сексуальные, зато эффективные)
А вот Катя, моя соседка, нашла совсем нестандартное решение. «Я стала спать с приподнятыми ногами. Муж смеется, говорит, что я похожа на йога, но зато отеки как рукой сняло!» Что ж, если работает — почему бы и нет?
Сон: миссия выполнима?
Ох уж этот сон… На 26 неделе он становится настоящим квестом. Отзывы 26 недель беременности пестрят жалобами на бессонницу. Но и тут наши мамочки нашли выход!
Оля, например, обнаружила, что ей лучше всего спится в позе «креветки» — на боку с подушкой между ног. «Я как будто в коконе, — говорит она, — Уютно и спине легче». А вот Наташа пошла другим путем: «Я купила специальную подушку для беременных. Дорого, зато сплю как младенец!»
Кстати, многие мамы отмечают, что им помогает легкая растяжка перед сном и теплое молоко с медом. Звучит как рецепт идеального вечера, не правда ли?
Еда: странные желания и неожиданные открытия
Ну а теперь давайте поговорим о еде. О, это отдельная песня! Отзывы 26 недель беременности просто пестрят рассказами о странных пищевых пристрастиях. Вот, например, история Иры: «Я вдруг поняла, что не могу жить без соленых огурцов. Причем именно бочковых! Муж уже шутит, что я сама скоро превращусь в огурец».
А вот Лена неожиданно для себя открыла мир острой пищи: «Раньше я даже перец боялась в еду добавлять. А тут вдруг как прорвало — чем острее, тем лучше!» Правда, врачи напоминают, что с острым все-таки нужно быть осторожнее, особенно если появилась изжога.

Кстати, о полезной еде. Многие мамочки отмечают, что именно на 26 неделе у них просыпается тяга к фруктам и овощам. «Я как будто превратилась в кролика, — смеется Аня, — Морковку грызу пучками!» Что ж, организм знает, что ему нужно!
Движения малыша: танцы в животе
А теперь о самом волшебном — о движениях малыша. На 26 неделе они становятся такими активными, что некоторые мамы даже шутят о «внутреннем футболисте». Вот что рассказывает Маша: «Мой малыш, кажется, решил стать акробатом. Особенно любит устраивать представления, когда я пытаюсь уснуть!»
Интересно, что многие мамы отмечают связь между своим настроением и активностью малыша. «Когда я нервничаю, он начинает активно пинаться, — говорит Света, — Как будто говорит: ‘Мам, расслабься!'» Удивительная связь, не правда ли?
Красота и уход: новые вызовы
26 неделя — это еще и время, когда многие женщины начинают замечать изменения в своей коже и волосах. Кто-то сияет, как звезда на небосводе, а кто-то борется с внезапно появившимися прыщиками. Но наши мамочки и тут нашли выход!
Вот, например, Юля делится своим секретом борьбы с растяжками: «Я делаю маску из кокосового масла и какао. Пахну как конфетка, зато кожа шелковая!» А Таня нашла способ справиться с выпадением волос: «Стала делать маски из репейного масла. Запах, конечно, специфический, но результат того стоит!»
Эмоциональные американские горки
Ох уж эти гормоны! На 26 неделе они порой выделывают такие кульбиты, что хоть стой, хоть падай. Вот что рассказывает Вика: «Я могу расплакаться из-за рекламы корма для кошек, а через минуту хохотать над глупым анекдотом. Муж уже не знает, чего от меня ожидать!»
Многие женщины отмечают, что именно в этот период они начинают испытывать так называемую «гнездовую лихорадку». Внезапно возникает непреодолимое желание все помыть, почистить, расставить по местам. Как говорит Оля: «Я даже шкафы перебрала. Все, что не пригодилось за последние пять лет — на свалку истории!»
Подготовка к родам: страхи и надежды
На 26 неделе многие будущие мамы начинают всерьез задумываться о предстоящих родах. И тут спектр эмоций самый широкий: от страха до нетерпения. Вот что говорит Наташа: «Я как будто стою перед прыжком с парашютом — страшно, но очень хочется попробовать».
Многие женщины отмечают, что именно в этот период они начинают активно готовиться к родам: читают книги, смотрят видео, посещают курсы для беременных. «Я даже медитировать начала, — рассказывает Лена, — Представляю, как легко и быстро рожаю. Не знаю, поможет ли, но чувствую себя увереннее!»
Отношения с партнером: новый уровень близости
Интересно, что многие женщины отмечают изменения в отношениях с партнером на 26 неделе беременности. Кто-то говорит о новом уровне близости и понимания, а кто-то — о временных трудностях. Вот что рассказывает Аня: «Мой муж стал таким заботливым, что иногда это даже раздражает. Но в целом, я чувствую, что мы стали ближе друг к другу».
А вот история Кати заставляет улыбнуться: «Мой благоверный вдруг решил, что должен прочувствовать мое состояние. Надел на живот подушку и ходил так целый день. К вечеру сдался и признал, что я — настоящий герой!»
Что ж, 26 неделя беременности — это время открытий, новых ощущений и, порой, неожиданных вызовов. Но, как показывают отзывы 26 недель беременности, с юмором, поддержкой близких и парочкой хороших лайфхаков можно преодолеть любые трудности. Главное — помнить, что каждый день приближает вас к встрече с вашим малышом. И это ли не чудо?
