Содержание
Батинская Н.П. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ЗАДЕРЖКИ ВНУТРИУТРОБНОГО РАЗВИТИЯ ПЛОДА
Диагноз задержки внутриутробного развития плода (ЗВРП) является одним из самых сложных в акушерстве. По данным литературы почти 60% случаев ЗВРП клиническими методами не выявляется. С внедрением в акушерскую практику современных методов оценки развития и состояния плода, таких как эхография, допплерография фетоплацентарной системы, кардиотокография (КТГ), диагностика ЗВРП значительно улучшилась [1].
Эхографическое исследование позволяет не только исключить большинство структурных аномалий, но и судить о физическом развитии плода по соответствию фетометрических данных гестационному сроку. Кроме того, важное значение в оценке фетоплацентарной системы имеют данные о структуре и степени зрелости плаценты, а также о количестве вод. С помощью КТГ можно получить сведения о функциональном состоянии плода и его компенсаторных возможностях. Допплерография позволяет оценить плодово-маточно-плацентарный кровоток, степень тяжести его нарушения и прогнозировать ЗВРП.
Следует помнить, что по акушерским правилам срок беременности у женщин с регулярным менструальным циклом отсчитывается от первого дня последней менструации. В первом и втором триместрах у женщин с регулярным менструальным циклом при нормально развивающейся беременности менструальный срок, как правило, совпадает с данными фетометрии, поскольку конституциональные особенности (формирование крупного плода или плода с небольшой массой) еще не проявляются в полной мере. Несовпадение этих данных — серьезный повод к детальному УЗИ для исключения ранней формы ЗВРП, структурных аномалий и другой возможной патологии. У женщин с нерегулярным циклом наибольшее практическое значение имеет копчико-теменной размер эмбриона, а после 12-13 недель — бипариетальный размер головки и длина бедренной кости плода. Минимальный обязательный объем фетометрии включает определение бипариетального размера головки, длины бедренной кости и окружности живота.
В клинической практике большое значение имеет выделение двух форм ЗВРП: симметричной и асимметричной, поскольку они отличаются этиологическими факторами, сроками возникновения, степенью тяжести внутриутробного страдания плода и перинатальными исходами.
Для симметричной формы ЗВРП, которая проявляется уже в конце первого и во втором триместрах, характерно равномерное отставание фетометрических показателей. Следует отметить, что отношения окружности головки к окружности живота и длины бедра к окружности живота чаще всего остаются в пределах индивидуальных колебаний. Это свидетельствует о пропорциональном отставании размеров головки и живота плода. У такого плода задержка развития может быть вызвана хромосомными аномалиями, инфекционными заболеваниями или алиментарной недостаточностью у матери.
Существенные трудности возникают при дифференциальной диагностике симметричной формы ЗВРП и конституциональных особенностей плода. По данным зарубежных исследователей до 40% новорожденных с малой массой для срока беременности не имеют признаков ЗВРП [1]. Для разграничения этих состояний необходимо проводить динамическое УЗИ для оценки темпов роста фетометрических показателей. Если темпы роста нормальные и нет признаков нарушения допплерографических показателей, нет признаков дистресса плода по данным КТГ — это свидетельствует о конституциональных особенностях.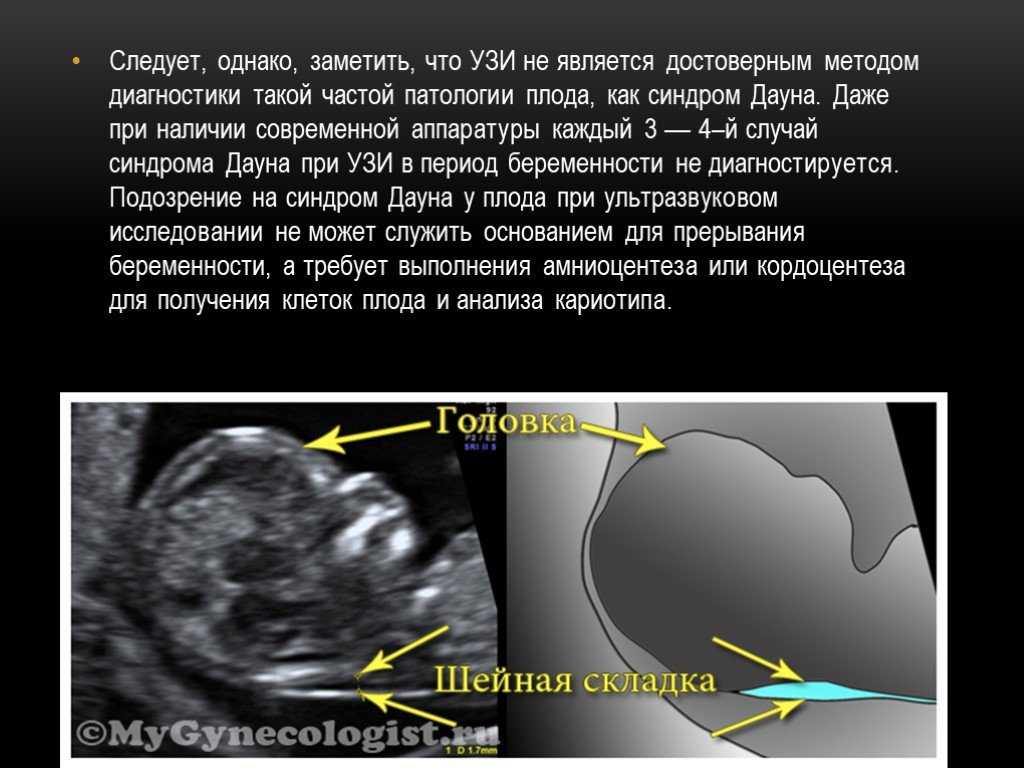
Асимметричная форма ЗВРП чаще встречается в акушерской практике и проявляется преимущественно в начале третьего триместра беременности. Для этой формы ЗВРП характерно преимущественное отставание размеров внутренних органов брюшной полости плода, особенно печени, поэтому отмечается несоответствие размеров живота плода сроку беременности. При асимметричной форме отмечается достоверное повышение отношений окружности головки к окружности живота и длины бедренной кости к окружности живота плода. Подобная форма ЗВРП имеет место при недостаточности плацентарного кровообращения у беременных с преэклампсией, отеками, протеинурией, гипертензией и прогноз беременности будет зависеть от адекватного лечения матери.
При диагностике асимметричной формы ЗВРП надо учитывать возможность скачкообразного темпа роста плода, особенно в конце второго и начале третьего триместров беременности.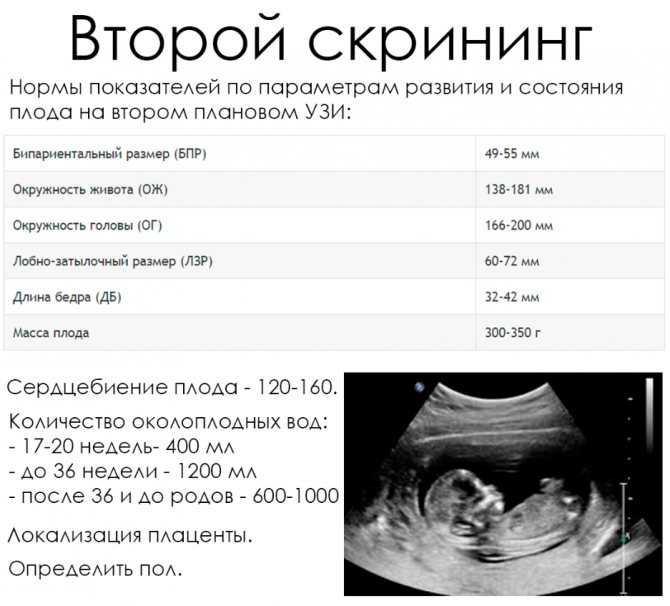 В этом случае отсутствие признаков внутриутробного страдания плода при допплерографическом и КТГ- исследованиях играет важную роль в дифференциальной диагностике между асимметричной формой ЗВРП и «физиологическим» отставанием размеров живота при неравномерном росте плода.
В этом случае отсутствие признаков внутриутробного страдания плода при допплерографическом и КТГ- исследованиях играет важную роль в дифференциальной диагностике между асимметричной формой ЗВРП и «физиологическим» отставанием размеров живота при неравномерном росте плода.
Ультразвуковая плацентография является обязательной составляющей при обследовании плода. При неосложненной беременности плацента последовательно проходит стадии созревания от 0 до III. К эхографическим критериям преждевременного «созревания» плаценты относятся обнаружение стадии II до 32 недель и стадии III до 36 недель беременности. Наличие этого признака следует интерпретировать как фактор риска возникновения ЗВРП и как обязательное показание к динамическому наблюдению с использованием эхографии, допплерографии и КТГ [3].
Наряду с ультразвуковой фетометрией и плацентографией немаловажное значение при ЗВРП имеет оценка объема околоплодных вод. При этом маловодие, по данным М.В.Медведева и Е.В.Юдиной, наблюдается в 42,3% случаев ЗВРП [2]. С уменьшением объема околоплодных вод возрастает не только частота ЗВРП, но частота врожденных пороков развития и, прежде всего, пороков мочевыделительной системы. Выраженное маловодие является неблагоприятным прогностическим признаком, особенно при его обнаружении во втором триместре беременности. Эта особенность существенно влияет на частоту перинатальной и ранней неонатальной смертности.
С уменьшением объема околоплодных вод возрастает не только частота ЗВРП, но частота врожденных пороков развития и, прежде всего, пороков мочевыделительной системы. Выраженное маловодие является неблагоприятным прогностическим признаком, особенно при его обнаружении во втором триместре беременности. Эта особенность существенно влияет на частоту перинатальной и ранней неонатальной смертности.
Многоводие и ЗВРП является более редким сочетанием. Оно возникает при инфекционных поражениях, при некоторых пороках развития плода (например, при пороках невральной трубки), при хромосомных аномалиях.
Патология пуповины также может приводить к ЗВРП. Наиболее часто при этом отмечается единственная артерия пуповины, частота которой составляет в среднем 0,2-1,0%. Частота ЗВРП ниже у плодов с изолированной единственной артерией пуповины. По данным V. Catanzaritt и соавт., E.Jauniaux и соавт., при изолированной единственной артерии пуповины ЗВРП отмечается в 15-18% случаев, а при сочетании с другими пороками – в 26-28% наблюдений [3].
Одним из основных условий, обеспечивающих нормальное течение беременности, является стабильность гемодинамических процессов в единой функциональной системе мать-плацента-плод. Нарушения маточно-плацентарного и плодового кровотока играют основную роль в патогенезе ЗВРП. Для комплексной оценки состояния фетоплацентарной системы при подозрении на ЗВРП во всех случаях необходимо проводить допплерографию. Допплерографическое исследование в акушерстве целесообразно проводить не ранее 16-18 недель. Характерными признаками нарушения кровотока в маточных артериях является снижение диастолического компонента и повышение индексов периферического сопротивления. Появление дикротической выемки свидетельствует о более выраженном нарушении маточно-плацентарного кровообращения. При нарушении кровотока в одной маточной артерии ЗВРП выявляется в 13%, а в обеих — в 40%. При этом интервал между регистрацией изменений кривой скоростей кровотока (КСК) в маточных артериях и появлением клинических симптомов ЗВРП или гестоза может составлять от 4 до 16 недель.
Кроме этого, необходимо проводить допплеровское исследование кровотока в артерии пуповины, так как частота ЗВРП достоверно выше при нарушении плодово-плацентарного кровообращения (55 и 15% соответственно). Повышенный интерес к артерии пуповины обусловлен тем, что ее единственным периферическим руслом является микроваскулярная сеть плодовой части плаценты. КСК в этом сосуде представляет информацию о состоянии сосудистого сопротивления плаценты. При поражении микрососудов ворсин и снижении их васкуляризации кровоснабжение плода ухудшается и часто развивается ЗВРП. При допплерографии в этих случаях регистрируется снижение диастолического компонента, что означает повышение периферического сосудистого сопротивления плодовой части плаценты.
В последние годы все больший интерес вызывает исследование кровотока в средней мозговой артерии плода. Патологические КСК в мозговых сосудах плода, в отличие от артерии пуповины, характеризуются не снижением, а повышением диастолической скорости кровотока. Поэтому при страдании плода отмечается снижение индексов сосудистого сопротивления в мозговых сосудах. Увеличение мозгового кровотока является проявлением компенсаторной централизации плодового кровообращения при ЗВРП и внутриутробной гипоксии в условиях сниженной плацентарной перфузии и заключается в перераспределении крови с преимущественным кровоснабжением жизненно важных органов (полушария мозга, миокард) [2].
Патологические КСК в мозговых сосудах плода, в отличие от артерии пуповины, характеризуются не снижением, а повышением диастолической скорости кровотока. Поэтому при страдании плода отмечается снижение индексов сосудистого сопротивления в мозговых сосудах. Увеличение мозгового кровотока является проявлением компенсаторной централизации плодового кровообращения при ЗВРП и внутриутробной гипоксии в условиях сниженной плацентарной перфузии и заключается в перераспределении крови с преимущественным кровоснабжением жизненно важных органов (полушария мозга, миокард) [2].
Таким образом, с внедрением в акушерскую практику современных методов оценки развития и состояния плода диагностика ЗВРП значительно улучшилась. Однако следует помнить, что ни один инструментальный метод не сможет заменить клинический опыт врача и исключить применение рутинных методов исследования.
Список литературы
- Медведев М.В. Допплеровское исследование маточно-плацентарного и плодового кровотока // Клиническое руководство по ультразвуковой диагностике / под ред.
 Митькова В.В., Медведева М.В. — М.: Видар, 1996. — Т. II. — С. 256-279.
Митькова В.В., Медведева М.В. — М.: Видар, 1996. — Т. II. — С. 256-279. - Медведев М.В., Юдина Е.В. Задержка внутриутробного развития плода. — 2-е изд. — М.: РАВУЗДПГ, 1998. — 208 с.
- Стыгар А.М., Медведев М.В. Ультразвуковое исследование плаценты, пуповины и околоплодных вод // Клиническое руководство по ультразвуковой диагностике / под ред. Митькова В.В., Медведева М.В. — М.: Видар, 1996. — Т. II. — С. 52-77.
Как выявить задержку роста и внутриутробного развития плода
Получить результаты анализов
- Главная
- Как распознать болезнь
- Беременность и роды
- Задержка внутриутробного развития плода
Подробнее о враче
Задержка внутриутробного развития (ЗВУР, гипотрофия) – отставание плода в физическом развитии. Это ситуация, когда фетометрические показатели не соответствуют конкретному сроку гестации. Чаще всего отклонения возникают в третьем триместре беременности и могут привести к гипоксии плода, порокам внутренних органов и даже его гибели.
Это ситуация, когда фетометрические показатели не соответствуют конкретному сроку гестации. Чаще всего отклонения возникают в третьем триместре беременности и могут привести к гипоксии плода, порокам внутренних органов и даже его гибели.
Причины и патогенез
Основная причина – нарушение поступления питательных веществ и кислорода в организм малыша. Вызвать ухудшение трофики и оксигенации могут различные патологии.
- Соматические и инфекционные болезни матери. Это могут быть патологии крови, заболевания, сопровождающиеся спазмом сосудов, гинекологические проблемы, острые инфекции и эндокринопатии.
- Врожденные аномалии плода. Некоторые генетически обусловленные пороки не позволяют ребенку в полном объеме усваивать питательные вещества.
- Внутриутробная инфекция. Вирусы (краснухи, герпеса, ВИЧ и др.) и внутриклеточные паразиты (токсоплазма, микоплазма) становятся причиной врожденных аномалий и задержки внутриутробного развития.

- Патологии плаценты и оболочек. Инфаркт плаценты, ее преждевременная отслойка и инволюция приводят к фетоплацентарной недостаточности и становятся причиной кислородного голодания плода. Кроме того, задержку внутриутробного развития могут спровоцировать патологии пуповины, маловодие, амниотические перетяжки и др.
- Резус-конфликт и другие проблемы в системе «мать-ребенок». Несовместимость крови матери и плода по резус-фактору или по группе приводит к гемолизу эритроцитов, в результате чего образуется токсичный непрямой билирубин. Чаще всего при этом страдают транспортная функция крови и способность тканей усваивать питательные вещества.
- Погрешности питания беременной. Недостаток витаминов, минералов, а также дисбаланс в соотношении белков, жиров и углеводов плохо сказываются на состоянии плода.
- Негативное внешнее воздействие. Сюда можно отнести профвредности, неблагоприятную экологическую обстановку, вредные привычки, прием некоторых лекарственных препаратов, стрессы.
- Отягощенный акушерско-гинекологический анамнез. Нарушение менструального цикла, выкидыши, преждевременные роды и даже бесплодие в прошлом могут стать причиной гипотрофии плода. Кроме того, проблемы с внутриутробным развитием могут возникнуть при многоплодной беременности, когда появляется фетоплацентарная недостаточность.
По данным статистики задержку внутриутробного развития регистрируют при каждой десятой беременности.
Симптомы задержки роста и развития плода
Выявить гипотрофию можно при прохождении планового УЗИ. Ярких клинических симптомов у патологии нет. Заподозрить задержку внутриутробного развития можно по медленной прибавке в весе будущей мамы и незначительному увеличению окружности живота.
В случае развития фитоплацентарной недостаточности и выраженной гипоксии снижается двигательная активность плода, что также является неблагоприятным признаком.
Диагностика задержки роста плода
Первые подозрения появляются уже на этапе акушерского осмотра, включающего измерение окружность живота и высоту стояния дна матки. При отставании показателей на 2 см можно говорить о гипотрофии. Далее беременной необходимо пройти:
При отставании показателей на 2 см можно говорить о гипотрофии. Далее беременной необходимо пройти:
- УЗИ плаценты. Исследование помогает определить ее степень зрелости, размеры, структуру, местоположение и выявить повреждения. Специалисты рекомендуют дополнительно при этом сделать допплерографию маточно-плацентарного кровотока для обнаружения очагов инфаркта и патологий сосудистого русла.
- Фетометрия плода. Измерение размеров плода (окружности головы, груди, живота, длины конечностей и пр.) во время сонографии. Полученные данные сравнивают с нормой и делают соответствующее заключение.
- Кардиотокография и фонокардиография. Исследование сердцебиения плода. При ЗВУР на кардиотокограмме будут видны нарушения ритма и учащенное сердцебиение, что свидетельствует о фетоплацентарной недостаточности.
Достоверными лабораторными показателями, подтверждающими задержку внутриутробного развития, являются:
- накопление ингибиторов клеточного роста в плаценте — соединений, которые угнетают факторы роста, отвечающие за формирование плаценты;
- снижение концентрации инсулиноподобного фактора роста (ИФР) – вещества, участвующего в гормональной регуляции процессов роста и развития плода;
- повышение уровня сосудисто-эндотелиального фактора роста (СЭФР) – компенсаторного механизма, благодаря которому при развивающейся гипоксии плода активизируется процесс образования новых кровеносных сосудов в плаценте.
Все эти данные можно получить только при кордоцентезе – заборе крови из сосудов пуповины во время беременности. Но поскольку эта процедура является инвазивной и может привести к серьезным осложнениям, ее практически не проводят в ходе скрининга. Выполняют данный анализ только после рождения ребенка, извлекая все факторы непосредственно из плаценты.
Лечение
Выбор врачебной тактики зависит от степени гипотрофии плода и выраженности фетоплацентарной недостаточности. Лечение проходит под контролем УЗИ. При этом обязательно делают фетометрию плода, допплерографию плацентарного кровотока и кардиотокографию. Беременной назначают:
- Средства, улучшающие кровоснабжение плода. Сюда входят ангиопротекторы, препараты, влияющие на реологические свойства крови и токолитики, снимающие тонус матки.
- Противогипоксические и мембраностабилизирующие лекарства. Эта группа состоит из препаратов, улучшающих трофику, кровообращение и метаболизм, а также антиоксидантов и общеукрепляющих средств.

Если благодаря лечению удается стабилизировать состояние плода, беременность пролонгируют до 37 недель. В случае неэффективности проводимой терапии или при ухудшении общего состояния ребенка проводят досрочное родоразрешение путем кесарева сечения.
Ранние осложнения беременности | Гинекологический центр УЗИ
Ранние осложнения беременности
Основной причиной проведения УЗИ на ранних сроках беременности является подтверждение нормального развития беременности и исключение выкидыша. Выкидыш является наиболее частым из осложнений беременности на ранних сроках, от него страдает примерно каждая шестая беременность на раннем сроке. Тем не менее, не все женщины, которые испытывают боль и кровотечение, страдают выкидышем, и УЗИ необходимо, чтобы увидеть, нормально ли развивается беременность, несмотря на наличие у женщин симптомов. Другие ранние осложнения беременности включают внематочную беременность, когда беременность развивается вне полости матки (матки). Внематочная беременность относительно редка по сравнению с выкидышем, но она потенциально более опасна для здоровья женщины, и ее важно диагностировать как можно раньше. Ультразвук также можно использовать для определения срока беременности, если женщина не уверена в своей последней менструации или имеет нерегулярный цикл. Точность УЗИ в определении срока беременности на ранних сроках составляет +/- пять дней.
Внематочная беременность относительно редка по сравнению с выкидышем, но она потенциально более опасна для здоровья женщины, и ее важно диагностировать как можно раньше. Ультразвук также можно использовать для определения срока беременности, если женщина не уверена в своей последней менструации или имеет нерегулярный цикл. Точность УЗИ в определении срока беременности на ранних сроках составляет +/- пять дней.
На каком сроке УЗИ можно увидеть здоровую беременность?
Самое раннее УЗИ, позволяющее выявить здоровую беременность в полости матки, — это 17 дней после выхода яйцеклетки из яичника (овуляция). Это примерно через три дня после задержки менструации. Тесты на беременность более чувствительны, и они становятся положительными за несколько дней до задержки менструации, поэтому между самым ранним положительным тестом мочи на беременность и самым ранним моментом, когда беременность становится видимой при сканировании, существует промежуток около недели.
Как выглядит ранняя беременность на УЗИ?
В течение первых двух недель после задержки менструации ранняя беременность проявляется на сканограмме в виде небольшого пузырька, наполненного жидкостью, поскольку эмбрион (будущий ребенок) еще слишком мал, чтобы его можно было увидеть.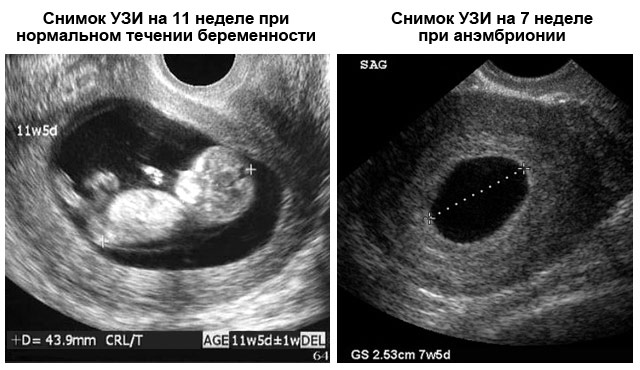 Эмбрион с его сердцебиением впервые виден через 12-17 дней после задержки менструации (т. е. примерно через шесть недель беременности, считая с первого дня последней менструации). Наличие сердцебиения является очень обнадеживающим признаком, указывающим на низкий риск невынашивания беременности. С этого момента эмбрион растет очень быстро, и через три недели после задержки менструации на сканограмме можно увидеть головку и тело. Через четыре недели после задержки менструации можно увидеть множество мелких деталей эмбриона, включая мозг, позвоночник, руки и ноги. Частота сердечных сокращений также быстро увеличивается и достигает пика через четыре-пять недель после задержки менструации (8-9).недели беременности).
Эмбрион с его сердцебиением впервые виден через 12-17 дней после задержки менструации (т. е. примерно через шесть недель беременности, считая с первого дня последней менструации). Наличие сердцебиения является очень обнадеживающим признаком, указывающим на низкий риск невынашивания беременности. С этого момента эмбрион растет очень быстро, и через три недели после задержки менструации на сканограмме можно увидеть головку и тело. Через четыре недели после задержки менструации можно увидеть множество мелких деталей эмбриона, включая мозг, позвоночник, руки и ноги. Частота сердечных сокращений также быстро увеличивается и достигает пика через четыре-пять недель после задержки менструации (8-9).недели беременности).
Когда лучше всего проходить сканирование на ранних сроках беременности?
Женщины с положительным тестом мочи на беременность, которые испытывают вагинальное кровотечение или боль внизу живота, должны без промедления пройти обследование на ранних сроках беременности, независимо от того, сколько недель они беременны.
Здоровые женщины, у которых во время предыдущей беременности случился выкидыш, должны пройти сканирование через три недели после задержки менструации (на седьмой неделе беременности), когда можно четко увидеть эмбрион и сердцебиение.
Женщины, у которых в анамнезе была внематочная беременность, должны пройти сканирование через одну-две недели после задержки менструации (пять-шесть недель беременности), чтобы определить местонахождение беременности.
Выкидыш
Выкидыш диагностируется на УЗИ, когда виден плодный полюс (эмбрион), но сердце не бьется. Когда выкидыш происходит на очень раннем сроке беременности, до развития эмбриона, диагностика выкидыша не всегда проста, и иногда необходимы повторные сканирования, прежде чем можно будет поставить диагноз.
Во многих случаях выкидыша беременность переходит естественным путем из матки в результате сильных сокращений и кровотечения. Ультразвук может быть полезен, чтобы определить, завершился ли естественный процесс выкидыша или может потребоваться хирургическое вмешательство или медицинское вмешательство для ускорения выздоровления.
Внематочная беременность
Ранние осложнения беременности, расположенные вне полости матки, описываются как внематочная беременность. Они относительно редки и встречаются в 1-2% всех беременностей. Наиболее частая локализация внематочной беременности — фаллопиевы трубы, но они могут возникать в любом месте таза. Факторами риска трубной внематочной беременности являются инфекции органов малого таза в анамнезе, бесплодие в анамнезе и возраст матери. Женщины, забеременевшие во время использования спирали для контрацепции, и те, у кого в прошлом была внематочная беременность, подвергаются особенно высокому риску внематочной беременности.
УЗИ является единственным методом, который обеспечивает надежную диагностику внематочной беременности до операции. Все наши консультанты являются специалистами в области ультразвуковой диагностики внематочной беременности. В некоторых случаях внематочная беременность может привести к серьезному внутреннему кровотечению, а своевременная и точная диагностика помогает избежать задержек с направлением женщины на экстренную операцию. Большинство женщин с внематочной беременностью имеют легкие симптомы, не требующие немедленной операции. В этих случаях УЗИ помогает выявить тех женщин, у которых внематочная беременность может разрешиться естественным путем, не причиняя вреда. Наши консультанты много лет находятся в авангарде исследований в области ведения внематочной беременности и разработали диагностический подход, который помогает более чем трети женщин с внематочной беременностью преодолеть это состояние без хирургического вмешательства или медикаментозного лечения.
Большинство женщин с внематочной беременностью имеют легкие симптомы, не требующие немедленной операции. В этих случаях УЗИ помогает выявить тех женщин, у которых внематочная беременность может разрешиться естественным путем, не причиняя вреда. Наши консультанты много лет находятся в авангарде исследований в области ведения внематочной беременности и разработали диагностический подход, который помогает более чем трети женщин с внематочной беременностью преодолеть это состояние без хирургического вмешательства или медикаментозного лечения.
Беременность с рубцом от кесарева сечения
Этот тип внематочной беременности возникает, когда беременность внедряется в отверстие в мышце матки, вызванное плохим заживлением после предыдущего кесарева сечения. Женщины, у которых было два или более кесаревых сечений, особенно подвержены риску развития этих ранних осложнений беременности. Диагностика беременности с рубцом от кесарева сечения не всегда проста и требует высокого уровня ультразвукового мастерства.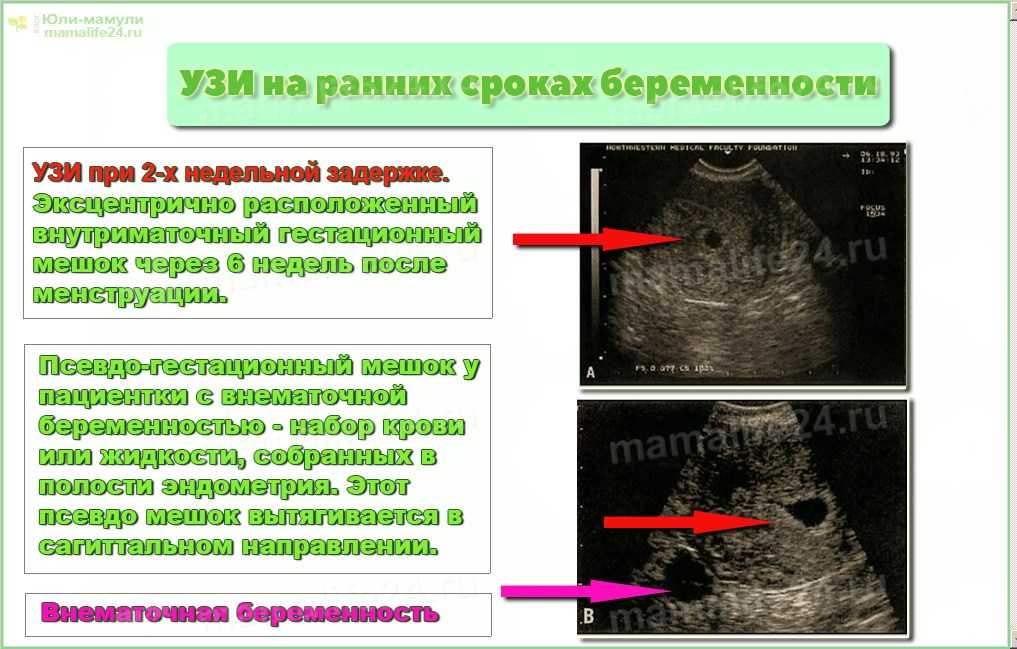 Основным риском беременности с рубцом кесарева сечения является сильное кровотечение из матки, которое может произойти даже при очень ранней беременности и может привести к гистерэктомии и потере фертильности женщины.
Основным риском беременности с рубцом кесарева сечения является сильное кровотечение из матки, которое может произойти даже при очень ранней беременности и может привести к гистерэктомии и потере фертильности женщины.
Мы также проявляем особый интерес к диагностике и лечению беременности с рубцом кесарева сечения и других редких внематочных беременностей, таких как цервикальная, интерстициальная и интрамуральная беременность. Наша команда особенно хорошо известна своим опытом в диагностике и лечении внематочной беременности с рубцом кесарева сечения, и мы регулярно видим женщин с этим заболеванием, которых направляют к нам из всех частей Великобритании и многих европейских стран.
Беременность неизвестного происхождения
Иногда беременность не может быть обнаружена при сканировании, хотя тест мочи на беременность положительный. Это описывается как беременность неизвестного местоположения (PUL). В большинстве случаев это связано с тем, что выкидыш произошел до того, как женщина пришла на сканирование. Обычно гормоны беременности выводятся из организма после выкидыша в течение нескольких недель, что объясняет, почему тест на беременность все еще положительный. Некоторые женщины не уверены, когда они могли забеременеть, и они могут прийти на сканирование до того, как беременность станет достаточно большой, чтобы ее можно было увидеть на УЗИ. У небольшой части женщин с PUL диагностируется внематочная беременность при последующем сканировании.
Обычно гормоны беременности выводятся из организма после выкидыша в течение нескольких недель, что объясняет, почему тест на беременность все еще положительный. Некоторые женщины не уверены, когда они могли забеременеть, и они могут прийти на сканирование до того, как беременность станет достаточно большой, чтобы ее можно было увидеть на УЗИ. У небольшой части женщин с PUL диагностируется внематочная беременность при последующем сканировании.
Мы разработали собственный высокоэффективный метод оценки состояния женщин с PUL. Мы проводим анализ крови для измерения гормонов ß-ХГЧ и прогестерона. В сочетании показания уровня гормонов в крови помогают нам определить, произошел ли уже выкидыш или беременность все еще развивается, и необходимы дальнейшие последующие сканирования. Это позволяет нам поставить большинству женщин окончательный диагноз в один и тот же день и избежать ненужных повторных посещений и стресса, вызванного длительной неопределенностью диагноза.
Услуги
Ультразвуковое сканирование
Лабораторные исследования
Общие гинекологические консультации
Амбулаторные процедуры
Задержка роста (задержка роста)
Задержка роста не происходит при нормальном развитии плода. Это широко известно как задержка внутриутробного развития (ЗВУР). Также используется термин «задержка внутриутробного развития».
Это широко известно как задержка внутриутробного развития (ЗВУР). Также используется термин «задержка внутриутробного развития».
Плоды с ЗВУР намного меньше, чем другие плоды того же гестационного возраста. Этот термин также используется для доношенных детей, которые при рождении весят менее 5 фунтов 8 унций.
Различают две формы задержки роста: симметричную и асимметричную. Дети с симметричной ЗВУР имеют нормальные пропорции тела, они просто меньше, чем большинство детей их гестационного возраста. У детей с асимметричной ЗВУР голова нормального размера. Однако их тело намного меньше, чем должно быть. На УЗИ их голова кажется намного больше тела.
Вы можете не заметить никаких признаков задержки роста вашего плода. Большинство женщин не подозревают об этом заболевании, пока им не сообщат об этом во время УЗИ. Некоторые узнают об этом только после родов.
Дети, рожденные с ЗВУР, подвержены более высокому риску нескольких осложнений, в том числе:
- низкий уровень кислорода
- низкий уровень сахара в крови
- слишком много эритроцитов
- неспособность поддерживать нормальную температуру тела
- низкая оценка по шкале Апгар, которая является мерой их здоровья
при рождении - проблемы с кормлением
- неврологические проблемы
ЗВУР возникает по ряду причин. Ваш ребенок может иметь наследственную аномалию в клетках или тканях. Они могут страдать от недоедания или низкого потребления кислорода. У вас или биологической матери вашего ребенка могут быть проблемы со здоровьем, которые приводят к ЗВУР.
Ваш ребенок может иметь наследственную аномалию в клетках или тканях. Они могут страдать от недоедания или низкого потребления кислорода. У вас или биологической матери вашего ребенка могут быть проблемы со здоровьем, которые приводят к ЗВУР.
ЗВУР может начаться на любом сроке беременности. Ряд факторов увеличивает риск ЗВУР вашего ребенка. Эти факторы делятся на три категории: материнские факторы, факторы плода и маточные/плацентарные факторы. Маточные/плацентарные факторы также называют внутриматочными факторами.
Материнские факторы
Материнские факторы — это состояния здоровья, которые могут возникнуть у вас или биологической матери вашего ребенка и которые повышают риск ЗВУР. К ним относятся:
- хронические заболевания, такие как хроническая почечная недостаточность
болезни, диабет, болезни сердца и респираторные заболевания - высокое кровяное давление
- недоедание
- анемия
- некоторые инфекции
- злоупотребление психоактивными веществами
- курение
факторы здоровья плода 900 которые повышают риск ЗВУР.
 К ним относятся:
К ним относятся:- инфекции
- врожденные дефекты
- хромосомные аномалии
- многоплодная беременность
Внутриматочные факторы
Внутриматочные факторы — это состояния, которые могут развиваться в матке и повышать риск ЗВУР, в том числе:
- снижение маточного кровотока
- снижение кровотока в плаценте
- инфекции в тканях вокруг плода
Состояние, известное как предлежание плаценты, также может вызывать ЗВУР. Предлежание плаценты возникает, когда плацента прикрепляется слишком низко к матке.
ЗВУР обычно диагностируется во время стандартного скринингового УЗИ. Ультразвук использует звуковые волны для проверки развития плода и матки. Если ваш плод меньше, чем обычно, ваш врач может заподозрить ЗВУР.
Плод меньшего размера, чем нормальный, может не вызывать беспокойства на ранних сроках беременности. Многие женщины не уверены в своей последней менструации. Поэтому срок беременности вашего плода может быть неточным. Плод может казаться маленьким, хотя на самом деле он правильного размера.
Плод может казаться маленьким, хотя на самом деле он правильного размера.
При подозрении на ЗВУР на ранних сроках беременности врач будет контролировать рост вашего плода с помощью регулярных ультразвуковых исследований. Если ваш ребенок не растет должным образом, врач может поставить диагноз ЗВУР.
Анализ амниоцентеза может быть предложен, если ваш врач подозревает ЗВУР. Для этого теста врач введет длинную полую иглу через брюшную полость в амниотический мешок. Затем врач возьмет образец жидкости. Этот образец проверяется на признаки аномалий.
В зависимости от причины ЗВУР может быть обратимым.
Прежде чем предложить лечение, ваш врач может контролировать ваш плод с помощью:
- УЗИ, чтобы увидеть, как развиваются его органы
и проверить нормальные движения - мониторинг частоты сердечных сокращений, чтобы убедиться, что частота его
сердечных сокращений увеличивается по мере перемещается - Доплеровское исследование кровотока , , чтобы убедиться
в правильном кровотоке
Лечение будет сосредоточено на устранении основной причины ЗВУР. В зависимости от причины может быть полезен один из следующих вариантов лечения:
В зависимости от причины может быть полезен один из следующих вариантов лечения:
Увеличение потребления питательных веществ
Это гарантирует, что ваш плод получает достаточно пищи. Если вы едите недостаточно, вашему ребенку может не хватать питательных веществ для роста.
Постельный режим
Вам может быть назначен постельный режим, чтобы улучшить кровообращение плода.
Индуцированные роды
В тяжелых случаях могут потребоваться досрочные роды. Это позволяет вашему врачу вмешаться до того, как повреждение, вызванное IUGR, усугубится. Индуцированные роды обычно необходимы только в том случае, если ваш плод полностью перестал расти или у него серьезные проблемы со здоровьем. В общем, ваш врач, вероятно, предпочтет дать ему расти как можно дольше до родов.
Дети с тяжелой формой ЗВУР могут умереть в утробе матери или во время родов. У детей с менее тяжелой формой ЗВУР также могут быть осложнения.
Дети с низкой массой тела при рождении имеют повышенный риск:
- нарушения обучаемости
- задержки двигательного и социального развития
- инфекций
Нет известных способов предотвращения ЗВУР.
