Содержание
Карта сайта
Государственное автономное профессиональное
образовательное учреждение
Республики Башкортостан
«Салаватский медицинский колледж»
453261 Республика Башкортостан
г.Салават, ул. Фурманова, д. 4
Телефон/факс: (3476)-38-78-83
e-mail: [email protected]
- Сведения о колледже
- Основные сведения
- Структура и органы управления колледжем
- Документы
- Образование
- Образовательные стандарты и требования
- Руководство. Педагогический состав
- Материально-техническое обеспечение и оснащенность образовательного процесса
- Стипендии и иные виды материальной поддержки
- Платные образовательные услуги
- Финансово-хозяйственная деятельность
- Численность обучающихся
- Вакантные места для приема (перевода)
- Обработка персональных данных
- Противодействие коррупции
- Правовые основы противодействия экстремизму и терроризму
- Вакантные должности
- Информационная безопасность
- Олимпиада
- Наставничество
- Доступная среда
- Международное сотрудничество
- Трудоустройство выпускников
- Абитуриенту
- Абитуриенту
- Контрольные цифры приема граждан
- Правила приема
- Положение об индивидуальных достижениях
- Локальные нормативные акты
- Перечень специальностей
- График приема документов
- Информация о необходимости прохождения поступающими обязательного предварительного медицинского осмотра (обследования)
- Примерные тесты вступительных испытаний
- Особенности проведения вступительных испытаний для инвалидов и лиц с ограниченными возможностями здоровья
- Информация о возможности подачи документов по почте
- Подача документов по электронной почте
- Перечень и сроки подачи документов
- Информация о наличии общежития и количестве мест в общежитиях, выделяемых для иногороднх поступающих
- Приказы о зачислении
- Количество поданных заявлений
- Подача и рассмотрение апелляций
- Заявление на поступление в колледж
- Обращение граждан по вопросам приёма
- Целевое обучение
- Согласие на обработку персональных данных
- Вступительные испытания
- Рейтинг абитуриентов
- Студенту
- Основные положения
- Культура и спорт
- Общежитие
- Студенческий совет
- Безопасность жизнедеятельности
- Учебно-методические материалы
- Аккредитация выпускников
- Страница педагог-психолога
- Студенческий профсоюз
- Стипендия Главы Республики Башкортостан
- Преподавателю
- Справочная информация
- Учебно-методическая работа
- Дополнительное образование
- Республиканские информационно-обучающие педагогические семинары
- Контакты
- Горячая линия
- Обратная связь
- Контакты контролирующих организаций
Такой страницы не существует.
|
Недонашивание беременности.
 Преждевременные роды : Farmf
Преждевременные роды : FarmfНЕДОНАШИВАНИЕ БЕРЕМЕННОСТИ. ПРЕЖДЕВРЕМЕННЫЕ РОДЫ
Недонашиванием беременности считают самопроизвольное ее прерывание в сроке от 22 до 37 недель Прерывание беременности до 16 недель — это ранние самопроизвольные выкидыши, от 16 недель до 28 недель — поздние самопроизвольные выкидыши, от 28 недель до 37 недель — преждевременные роды.
ЭТИОЛОГИЯ
Этиологические факторы недонашивания беременности сложны и многообразны. Это создает значительные трудности в диагностике, выборе методов лечения и профилактике недонашивания беременности. Под термином «привычный выкидыш» многие акушеры-гинекологи понимают прерывание беременности 2 и более раз.
Основные причины прерывания беременности:
- Генетические.
- Нейро-эндокринные (гиперандрогения надпочечникового генеза, гиперандрогения яичникового генеза, нарушения функции щитовидной железы и др.
 ).
). - Инфекционные заболевания женских половых органов, общие инфекционные заболевания.
- Аномалии развития женских половых органов.
- Генитальный инфантилизм.
- Миома матки.
- Экстрагенитальные неинфекционные заболевания матки.
- Осложненное течение беременности.
- Истмико-цервикальная недостаточность.
Генетические заболевания. Важную роль в этиологии самопроизвольных выкидышей в ранние сроки беременности играют хромосомные нарушения, приводящие к гибели эмбриона. Так до 6 недель беременности частота хромосомных нарушений составляет 70%, в 6 — 10 недель — 45% и до 20 недель — 20%. При цитологическом исследовании выявляют различные варианты хромосомных аберраций (трисомия, моносомия, транслокация и др.). Большинство хромосомных нарушений наследственно не обусловлены и возникают в гаметогенезе родителей или на ранних стадиях деления зиготы.
Нейро-эндокринные заболевания. В случае развития гиперплазии сетчатой зоны коры надпочечников или образования в ней опухоли, которая ведет к атрофии других слоев надпочечников, адреногенитальный синдром может сочетаться с болезнью Аддисона. При гиперплазии сетчатой и пучковой зоны коры надпочечников развиваются адреногенитальный синдром и синдром Кушинга. Такие тяжелые поражения коры надпочечника для недонашивания не характерны.
При гиперплазии сетчатой и пучковой зоны коры надпочечников развиваются адреногенитальный синдром и синдром Кушинга. Такие тяжелые поражения коры надпочечника для недонашивания не характерны.
Стертые формы синдрома Кушинга могут быть причиной недонашивания беременности. Синдром Кушинга развивается, как следствие гиперплазии пучковой зоны коры надпочечников и, так же как адреногенитальный синдром, может быть обусловлен гиперплазией или опухолью. При недостаточности надпочечников (болезнь Аддисона) также отмечают высокую частоту ранних и поздних выкидышей.
Из всех заболеваний, которые сопровождаются гиперандрогенией яичникового генеза, наибольшее значение в проблеме недонашивания имеет синдром Штейна-Левенталя, который имеет несколько форм. Благодаря успехам терапии женщины, страдающие этим заболеванием, могут иметь беременность, которая часто протекает с явлениями угрозы прерывания. При этом наблюдается высокая частота самопроизвольного выкидыша. В основе синдрома Штейна-Левенталя лежит нарушение стероидогенеза в яичниках.
При выраженной гипофункции щитовидной железы, как правило, возникает бесплодие, а при легких формах — невынашивание беременности. При гиперфункции щитовидной железы невынашивание встречается не чаще, чем в популяции. При тяжелой форме гипертиреоза беременность противопоказана.
Инфекционные заболевания женских половых органов, общие инфекционные заболевания. Одной из частых причин недонашивания беременности являются инфекционные заболевания латентно протекающие, такие, как хронический тонзиллит, микоплазменная инфекция, хронические воспалительные заболевания женских половых органов, хламидиоз, вирусные заболевания.
Аномалии развития матки в последние годы выявляют несколько чаще благодаря совершенствованию методов исследования (гистеросальпингография, ультразвуковое сканирование). Среди женщин, страдающих недонашиванием беременности, пороки развития матки отмечены в 10,8%-14,3% наблюдений. Причины нарушения репродуктивной функции большинство исследователей видят в анатомо-физиологической неполноценности матки, сопутствующей ей истмико-цервикальной недостаточности и гипофункции яичников.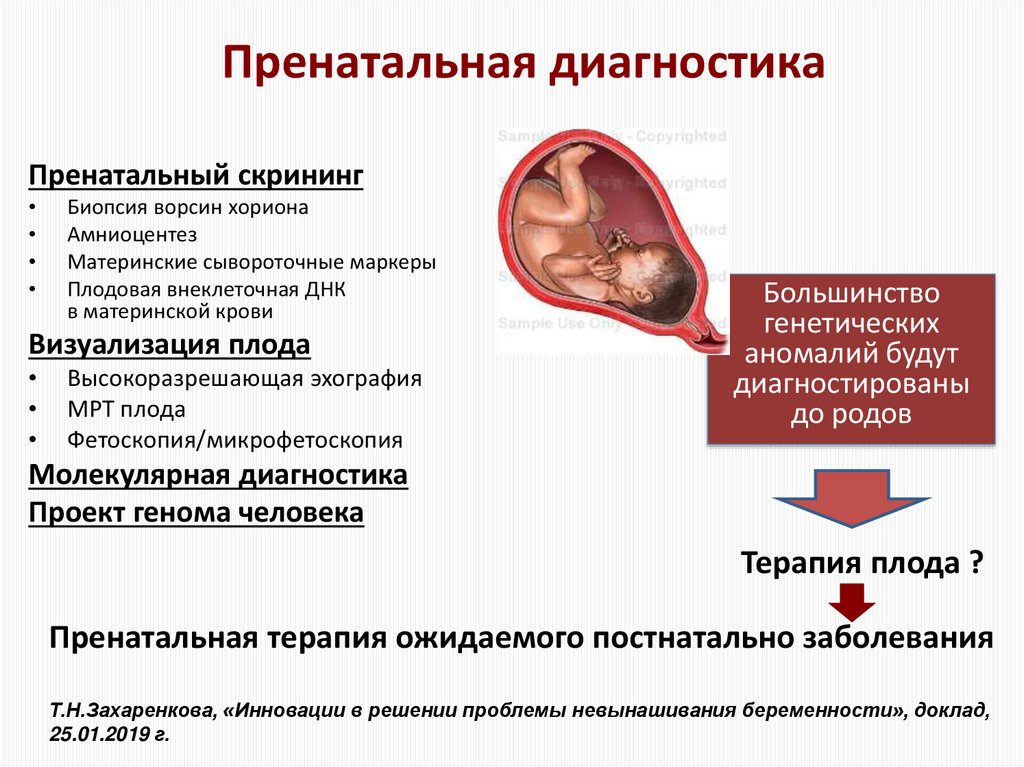
Пороки развития женских половых органов нередко сочетаются с аномалиями развития мочевыводящей системы, так как эти системы характеризуются общностью онтогенеза. При невынашивании беременности наиболее часто встречают следующие виды аномалий развития матки: внутриматочная перегородка (чаще неполная), двурогая, седловидная, однорогая и очень редко двойная матка.
Механизм прерывания беременности при некоторых пороках развития матки связан не только с гипофункцией яичников, но и с нарушением процесса имплантации плодного яйца, недостаточным развитием эндометрия, вследствие неполноценной васкуляризации органа, тесными пространственными взаимоотношениями, функциональными особенностями миометрия.
Генитальный инфантилизм характеризуют недоразвитие женских половых органов и различные нарушения в системе гипоталамус-гипофиз-яичники-матка. Определение уровня рецепции в эндометрии дало возможность подтвердить предположение, что в организме женщины имеется неадекватная тканевая реакция на гормоны яичников.
Миома матки — одна из причин прерывания беременности. По данным Е. М. Вихляевой и Л. Н. Василевской (1981 г), у каждой 4-5-ой больной с миомой матки беременность осложнена угрозой прерывания, а самопроизвольные выкидыши наблюдали у 5-6% больных. Преждевременное прерывание беременности при миоме матки может быть обусловлено высокой биоэлектрической активностью миометрия и усилением ферментативной активности сократительного комплекса матки. Иногда угроза прерывания беременности обусловлена нарушением питания в узлах или их некрозом.
Экстрагенитальные заболевания матери являются одной из частых причин прерывания беременности (сердечно-сосудистые заболевания, гипертоническая болезнь, хронические заболевания легких, почек, печени и др.).
Осложненное течение беременности. Среди факторов прерывания беременности большое значение имеет ее осложненное течение. Токсикозы, в особенности тяжелые формы как ранние, так и поздние приводят к прерыванию беременности. Сюда же можно отнести неправильные положения плода, аномалии прикрепления плаценты, отслойку нормально расположенной плаценты, многоплодие, многоводие, маловодие.
Сюда же можно отнести неправильные положения плода, аномалии прикрепления плаценты, отслойку нормально расположенной плаценты, многоплодие, многоводие, маловодие.
Истмико-цервикальная недостаточность встречается от 20% до 34% случаев и может быть травматической (анатомической) и гормональной. В первом случае недостаточность шейки матки обусловлена травмой шейки матки в области внутреннего зева, во втором — гормональной недостаточностью (недостаточность продукции прогестерона).
ОБСЛЕДОВАНИЕ ЖЕНЩИН, СТРАДАЮЩИХ НЕДОНАШИВАНИЕМ БЕРЕМЕННОСТИ
Обследование женщин, страдающих недонашиванием беременности целесообразно начинать, когда больная находится вне беременности. В этом периоде имеют значительно больше возможностей для диагностики истмико-цервикальной недостаточности, пороков развития половых органов, внутриматочных сращений, генитального инфантилизма, а также для изучения особенностей эндокринных органов. При таком обследовании определяют фон, на котором происходит выкидыш или преждевременные роды, и создают предпосылки для применения соответствующей терапии с целью профилактики недонашивания беременности.
КЛИНИКА
На Хельсинской конвенции Россия подписала соглашения, в которых среди других были рекомендации считать преждевременными роды от 22 недель до 37 недель беременности, когда рождается ребенок с массой тела от 500 г до 2500 г, длиной 35-45-47 см, с признаками незрелости, недоношенности.
По клинике надо различать: угрожающие преждевременные роды, начинающиеся и начавшиеся.
Угрожающие преждевременные роды характеризуют боли в поясничной области и нижней части живота. Возбудимость и тонус матки повышены, что может быть подтверждено данными гисперографии и тонусометрии. При влагалищном исследовании шейка матка сохранена, наружный зев шейки матки закрыт. У повторнородящих он может пропускать кончик пальца. Повышенная активность плода. Предлежащая часть плода прижата ко входу в малый таз.
При начинающихся преждевременных родах — выраженные схваткообразные боли внизу живота или регулярные схватки, что подтверждают данные гистерографии.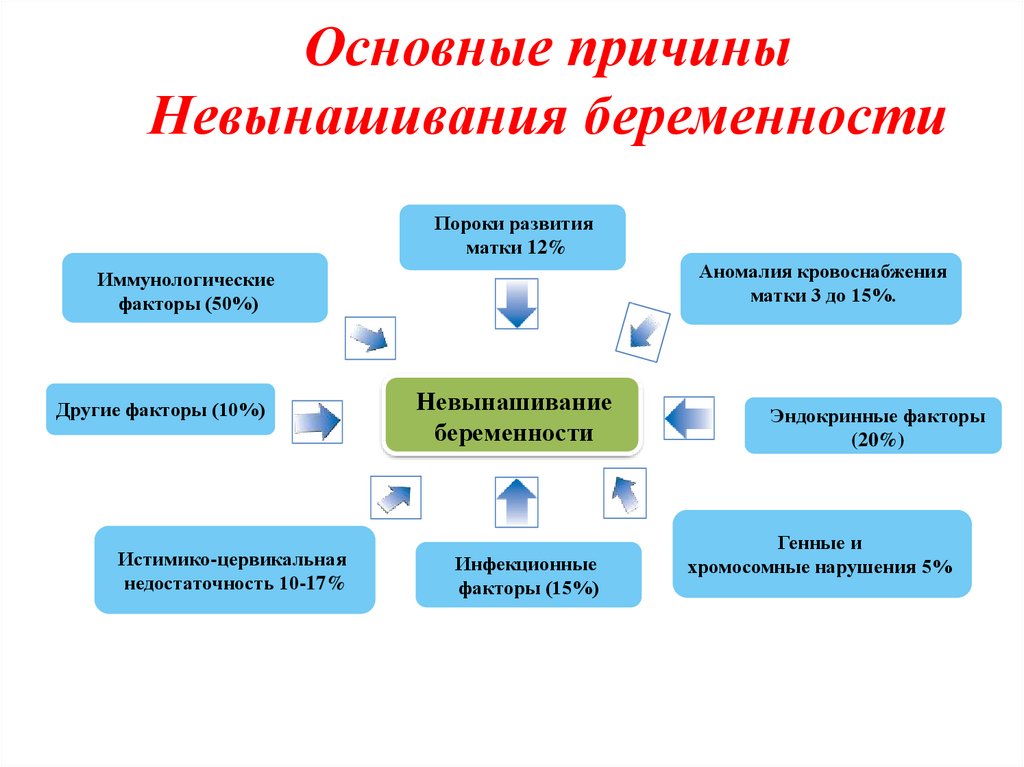 При влагалищном исследовании отмечают развертывание нижнего сегмента матки, укорочение шейки матки, нередко ее сглаживание.
При влагалищном исследовании отмечают развертывание нижнего сегмента матки, укорочение шейки матки, нередко ее сглаживание.
Для начавшихся преждевременных родов характерны регулярная родовая деятельность и динамика раскрытия шейки матки (более 3-4 см), что свидетельствует о далеко зашедшем патологическом процессе и его необратимости.
Течение преждевременных родов имеет ряд особенностей. К ним относят частое преждевременное излитие околоплодных вод (40%), аномалии родовой деятельности (слабость, дискоординация), быстрые или стремительные роды при истмико-цервикальной недостаточности или затяжные, вследствие незрелой шейки матки, неподготовленности систем нейрогуморальных и нейроэндокринных механизмов регуляции, гипоксию плода. Возможны кровотечения в последовом и раннем послеродовом периодах, вследствие нарушения механизмов отслойки плаценты и задержки частей плаценты, инфекционные осложнения в родах (хориоамнионит) и послеродовом периоде (эндометрит, флебиты и др. ).
).
ДИАГНОСТИКА
Диагностика угрожающих и начинающихся преждевременных родов нередко представляет определенные трудности. При обследовании беременной необходимо выяснить: причину преждевременных родов; определить срок беременности и предполагаемую массу плода, его положение, предлежание, сердцебиение, характер выделений из влагалища (воды, кровянистые выделения), состояние шейки матки и плодного пузыря, наличие или отсутствие признаков инфекции, стадию развития преждевременных родов (угрожающие, начинающиеся, начавшиеся), ибо терапия должна быть строго дифференцированной.
С целью более объективной оценки акушерской ситуации при преждевременных родах можно использовать индекс токолиза, предложенный К. Баумгартеном в 1974 г. (Таблица 1). Сумма баллов дает представление об индексе токолиза: чем она меньше, тем более успешной может быть терапия. Чем она больше, тем больше вероятность того, что роды вступили в активную фазу и терапия по сохранению беременности будет безуспешной.
АКУШЕРСКАЯ ТАКТИКА
В зависимости от ситуации придерживаются консервативно-выжидательной (пролонгирование беременности) или активной тактики ведения при недоношенной беременности.
ИНДЕКС ТОКОЛИЗА ПО БАУМГАРТЕНУ
| Параметр | Оценка параметров | ||||
| 0 баллов | 1 балл | 2 балла | 3 балла | 4 балла | |
| Схватки | — | Нерегулярные | Регулярные | Регулярные | Регулярные |
| Разрыв оболочек | — | — | Высокий боковой разрыв | Высокий разрыв | Низкий разрыв оболочек |
| Кровотечение | — | Следы крови | Следы крови | Следы крови | Следы крови |
| Открытие шейки матки (см) | 1 | 1 | 2 | 3 | 4 и более |
Консервативно-выжидательная тактика показана при угрожающих и начинающихся преждевременных родах. При этом лечение должно быть комплексным и направленным на снижение возбудимости матки, повышение жизнеспособности плода, лечение патологических состояний, являющихся причиной преждевременных родов (грипп, нарушение кровообращения и др.)
При этом лечение должно быть комплексным и направленным на снижение возбудимости матки, повышение жизнеспособности плода, лечение патологических состояний, являющихся причиной преждевременных родов (грипп, нарушение кровообращения и др.)
Комплексное лечение угрожающих и начинающихся родов
Постельный режим.
Психотерапия, гипноз, применение седативных средств: отвар (15:200) или настойка (по 30 капель 3 раза в сутки) пустырника, отвар валерианы (20:200 по 1 ст. ложке 3 раза в сутки). Могут быть использованы седативные препараты: триоксазин по 0,3 г 2-3 раза в сутки, тазепам, нозепам по 0,01 г 2-3 раза в сутки, седуксен по 0,005 г 1-2 раза в сутки.
Спазмолитические препараты: метацин 1 мл, 0,1% раствора внутримышечно, баралгин (2 мл), НО-ШПА (2 мл 2% раствора внутримышечно 2-4 раза в сутки), папаверин гидрохлорид (2 мл 2% раствора внутримышечно 2-3 раза в сутки).
Токолитики: сульфат магния (10-12 г в/в в 5 % р-ре глюкозы), -миметики: (алупент, партусистен, бриканил, ритодрин и др. ), этанол (10% этиловый спирт в/в капельно), антогонисты кальция (изоптин, нифедипин), ингибиторы простагландинов (индометацин, напроксен), 0,25% раствор новокаина (50-100 мл внутривенно капельно под контролем показателей АД).
), этанол (10% этиловый спирт в/в капельно), антогонисты кальция (изоптин, нифедипин), ингибиторы простагландинов (индометацин, напроксен), 0,25% раствор новокаина (50-100 мл внутривенно капельно под контролем показателей АД).
Немедикаментозные средства для снижения сократительной деятельности матки: электрорелаксация, чрескожная электростимуляция, электроанальгезия, иглорефлексотерапия.
Физиотерапия: электрофорез магния синусоидальным модулированным током (СМТ).
Острый токолиз осуществляют путем в/в введения -миметиков, которые действуют на -рецепторы и вызывают релаксацию матки. Токолитики назначают при угрозе преждевременного прерывания беременности в сроке от 28 до 37 недель и при необходимости регуляции сократительной деятельности матки в период раскрытия и изгнания (частые, чрезмерно сильные, дискоординированные сокращения матки, гипертонус, тетанус матки).
Условия применения токолитиков: наличие живого плода, целый плодный пузырь (либо незначительное подтекание вод), необходимость профилактики дистресс-синдрома, открытие шейки матки не более 2-4 см.
Противопоказания к применению токолитиков — тиреотоксикоз, глаукома, сахарный диабет, сердечно-сосудистые заболевания (стеноз устья аорты, идиопатическая тахикардия, нарушение сердечного ритма, врожденные и приобретенные пороки сердца), внутриматочная инфекция или подозрение на нее, многоводие, кровяные выделения при предлежании плаценты, преждевременная отслойка нормально расположенной плаценты, нарушение сердечного ритма плода, уродства плода, подозрение на несостоятельность рубца на матке.
Применение альфа-миметиков – партусистена, бриканила, ритодрина для подавления сократительной деятельности матки заключается в следующем: 0,5 мг партусистена или 0,5 мг бриканила разводят в 250-400 мл изотонического раствора натрия хлорида и вводят внутривенно капельно, начиная с 5-8 капель в 1 мин и постепенно увеличивают дозу до прекращения сократительной активности матки. Средняя скорость введения раствора 15-20 капель в минуту в течение 4-12 час. В случае положительного эффекта, за 15-20 мин до окончания внутривенного введения препарата, его начинают давать внутрь. Партусистен и бриканил — в дозе 0,5 мг 4-6 раз в сутки или по 0,25 мг через 2-3 ч. Через 2-3 дня в случае отсутствия сократительной деятельности матки дозу токолитиков начинают уменьшать и постепенно снижают в течение 8-10 дней.
Партусистен и бриканил — в дозе 0,5 мг 4-6 раз в сутки или по 0,25 мг через 2-3 ч. Через 2-3 дня в случае отсутствия сократительной деятельности матки дозу токолитиков начинают уменьшать и постепенно снижают в течение 8-10 дней.
Минитоколиз осуществляют с 13-14 недель беременности. -миметики дают в микро дозах в таблетках (по 1 табл. в сутки, разовая доза 1/2, 1/3 табл.).
При угрозе преждевременных родов неотъемлемой частью терапии должна быть профилактика дистресс-синдрома у новорожденного путем назначения беременной глюкокортикоидных препаратов, которые способствуют синтезу сурфактанта и более быстрому созреванию легких плода. Беременным на курс лечения назначают 8-12 мг дексаметазона (по 4 мг в/м 2-3 дня или в таблетках по 3 мг 4 раза в сутки в 1 день, по 2 мг 3 раза на 2-ой день, по 2 мг 2 раза на 3-й день)
При преждевременном излитии околоплодных вод и отсутствии родовой деятельности при сроке беременности 28-34 недели, хорошем состоянии матери и плода, отсутствии инфекции и тяжелой акушерской и экстрагенитальной патологии следует придерживаться консервативно-выжидательной тактики. Основными недостатками подобной тактики ведения является возрастание опасности хориоамнионита во время беременности и эндометрита в послеродовом периоде, а также гнойно-септических заболеваний у недоношенных детей.
Основными недостатками подобной тактики ведения является возрастание опасности хориоамнионита во время беременности и эндометрита в послеродовом периоде, а также гнойно-септических заболеваний у недоношенных детей.
К выбору метода ведения родов необходимо подходить дифференцировано. Консервативное ведение требует соблюдать следующие условия:
- беременных с преждевременным излитием околоплодных вод госпитализировать в специальную палату, обрабатываемую по таким же правилам, как помещение родильного блока;
- смену белья проводить ежедневно, а замену стерильных подкладных пеленок 3-4 раза в день;
- следить за состоянием матери и плода, ежедневно измерять окружность живота, высоту стояния дна матки, определять количество и характер изливающихся вод, каждые 3 часа измерять температуру и др.;
- контролировать состав крови, мочи, мазков, 1 раз в 5 дней делать посев из шейки матки на микрофлору;
- с профилактической целью – санация влагалища.
- Показания к родоразрешению при длительном подтекании околоплодных вод:
- продление беременности до 36-37 недель, рост массы плода до 2500 г;
- появление скрытых ( лейкоцитоз и сдвиг влево, микрофлора в канале шейки матки и др.
 ) или явных (повышение температуры, мутные воды с запахом из влагалища) признаков инфекции;
) или явных (повышение температуры, мутные воды с запахом из влагалища) признаков инфекции; - признаки страдания плода (тахи- или брадикардия, усиленное шевеление плода).
Ведение преждевременных родов
Вопрос о ведении родов должны решать индивидуально в зависимости от причин, ведущих к преждевременным родам, и сложившейся акушерской ситуации. При ведении родов необходимо тщательно следить за раскрытием шейки матки, характером родовой деятельности, вставлением головки. Необходимо широко применять спазмолитические препараты и бережно обезболивать с учетом недоношенности плода. При обезболивании в первом периоде следует избегать применения промедола, влияющего на дыхательный центр плода. Целесообразно использовать анальгин, баралгин, электроанальгезию, акупунктуру, закись азота. Во втором периоде родов проводят пудендальную анестезию и перинеотомию. Преждевременные роды проводят под кардиомониторным наблюдением с профилактикой гипоксии плода каждые 2 часа. Во II периоде родов проводят профилактику кровотечения путем внутривенного введения окситоцина. Отделять ребенка от матери целесообразно в течение 1-ой минуты после рождения, после чего, если необходимо, приступать к реанимации новорожденного. На родах должен присутствовать педиатр. Лечение недоношенных детей следует проводить в кювезе.
Во II периоде родов проводят профилактику кровотечения путем внутривенного введения окситоцина. Отделять ребенка от матери целесообразно в течение 1-ой минуты после рождения, после чего, если необходимо, приступать к реанимации новорожденного. На родах должен присутствовать педиатр. Лечение недоношенных детей следует проводить в кювезе.
Ребенок, рожденный преждевременно, имеет признаки незрелости: масса тела менее 2500 г, рост 45 см, на коже — много сыровидной смазки, подкожная клетчатка недостаточно развита, все тело покрыто пушком, волосы на голове небольшой длины, ушные и носовые хрящи мягкие. Ногти не заходят за кончики пальцев, пупочное кольцо расположено ближе к лону. У мальчиков яички не опущены в мошонку, у девочек клитор и малые половые губы не прикрыты большими половыми губами. Крик — тонкий (писклявый).
Оценку зрелости плода можно проводить по специальным шкалам (шкала ВОЗ, 1976). Для оценки функции дыхания у новорожденного широко используют шкалу Сильвермана.
У недоношенных детей часто наблюдают приступы асфиксии, нередко развивается дыхательная недостаточность, болезнь гиалиновых мембран, нарушение терморегуляции, конъюгация билирубина, что сопровождается желтухой. Дети склонны к инфекционным заболеваниям. Недоношенных детей относят к группе высокого риска. Они нуждаются в специализированной помощи и уходе.
Дети склонны к инфекционным заболеваниям. Недоношенных детей относят к группе высокого риска. Они нуждаются в специализированной помощи и уходе.
Причины, симптомы, риски, лечение и профилактика
Обзор
Что такое выкидыш?
Выкидыш (также называемый самопроизвольным абортом) — это неожиданное прерывание беременности в первые 20 недель беременности. То, что это называется «выкидыш», не означает, что вы сделали что-то не так, вынашивая беременность. Большинство выкидышей находятся вне вашего контроля и происходят из-за того, что плод перестает расти.
Типы выкидыша
Ваш лечащий врач может диагностировать у вас следующие типы выкидыша:
- Замершая беременность: Вы потеряли беременность, но не знаете, что это произошло. Симптомов выкидыша нет, но УЗИ подтверждает, что у плода нет сердцебиения.
- Полный выкидыш: Вы потеряли беременность, и ваша матка пуста. Вы испытали кровотечение и вышли ткани плода.
 Ваш врач может подтвердить полный выкидыш с помощью УЗИ.
Ваш врач может подтвердить полный выкидыш с помощью УЗИ. - Привычный выкидыш: Три выкидыша подряд. Это затрагивает около 1% пар.
- Угроза выкидыша: Шейка матки остается закрытой, но у вас кровотечение и тазовые спазмы. Беременность обычно продолжается без дальнейших проблем. Ваш лечащий врач может более внимательно следить за вами до конца беременности.
- Неизбежный выкидыш: У вас кровотечение, спазмы и шейка матки начала открываться (расширяться). У вас может подтекать амниотическая жидкость. Вероятен полный выкидыш.
Как узнать, что у меня выкидыш?
Вы можете не знать, что у вас выкидыш. У людей с симптомами выкидыша наиболее распространенными признаками являются:
- Кровотечение, которое прогрессирует от легкого до сильного. Вы также можете пройти сероватые ткани или сгустки крови.
- Спазмы и боли в животе (обычно хуже, чем менструальные спазмы).
- Боль в пояснице, которая может варьироваться от легкой до сильной.

- Уменьшение симптомов беременности.
Немедленно свяжитесь со своим лечащим врачом, если вы испытываете какие-либо из этих симптомов. Они скажут вам прийти в офис или обратиться в отделение неотложной помощи.
Симптомы и причины
Что вызывает выкидыш?
Хромосомные аномалии вызывают около 50% всех выкидышей в первом триместре (до 13 недель) беременности. Хромосомы — это крошечные структуры внутри клеток вашего тела, которые несут ваши гены. Гены определяют все физические атрибуты человека, такие как назначенный пол, цвет волос и глаз и группа крови.
Во время оплодотворения, когда соединяются яйцеклетка и сперматозоид, два набора хромосом соединяются. Если в яйцеклетке или сперматозоиде больше или меньше хромосом, чем обычно, у плода будет аномальное число. По мере того, как оплодотворенная яйцеклетка превращается в плод, ее клетки делятся и размножаются несколько раз. Нарушения во время этого процесса также приводят к выкидышу.
Большинство хромосомных проблем возникают случайно. Не совсем известно, почему это происходит.
Несколько факторов могут вызвать выкидыш:
- Инфекция.
- Воздействие TORCH-заболеваний.
- Гормональный дисбаланс.
- Неправильная имплантация оплодотворенной яйцеклетки в слизистую оболочку матки.
- Сколько вам лет.
- Аномалии матки.
- Несостоятельность шейки матки (ваша шейка матки начинает открываться слишком рано во время беременности).
- Факторы образа жизни, такие как курение, употребление алкоголя или наркотиков.
- Заболевания иммунной системы, такие как волчанка.
- Тяжелое заболевание почек.
- Врожденный порок сердца.
- Неизлечимый диабет.
- Заболевания щитовидной железы.
- Радиация.
- Некоторые лекарства, такие как изотретиноин от прыщей (Accutane®).
- Тяжелое недоедание.
Нет никаких научных доказательств того, что стресс, физические нагрузки, сексуальная активность или длительный прием противозачаточных таблеток вызывают выкидыш. Какой бы ни была ваша ситуация, важно не винить себя за выкидыш. Большинство выкидышей не имеют ничего общего с тем, что вы сделали или не сделали.
Какой бы ни была ваша ситуация, важно не винить себя за выкидыш. Большинство выкидышей не имеют ничего общего с тем, что вы сделали или не сделали.
Насколько болезненным является выкидыш?
Выкидыши у всех разные. У некоторых людей возникают болезненные спазмы, в то время как у других спазмы напоминают менструальный период. Тип выкидыша также может повлиять на уровень боли. Например, если у вас дома случился полный выкидыш, у вас может быть больше боли, чем у человека, у которого случился замерший выкидыш и которому сделали хирургическую операцию по удалению беременности.
Что происходит первым во время выкидыша?
Трудно сказать, что происходит первым во время выкидыша, потому что симптомы у всех разные. Иногда признаков выкидыша нет, а на пренатальном УЗИ обнаруживают, что беременность замерла. Большинство людей будут испытывать некоторую степень спазмов и кровотечения, но то, что происходит сначала, может быть разным.
Сколько времени длится выкидыш?
Это зависит. У некоторых людей болезненные спазмы и сильное кровотечение наблюдаются дольше, чем у других. Ваш лечащий врач может рассказать вам, чего ожидать, и дать совет, как справиться с болью и спазмами во время выкидыша.
У некоторых людей болезненные спазмы и сильное кровотечение наблюдаются дольше, чем у других. Ваш лечащий врач может рассказать вам, чего ожидать, и дать совет, как справиться с болью и спазмами во время выкидыша.
Каковы факторы риска выкидыша?
Фактор риска — это черта характера или поведение, которое повышает вероятность развития у человека заболевания или состояния. Факторы риска выкидыша включают:
- Ваш возраст : Исследования показывают, что риск выкидыша составляет от 12% до 15% для женщин в возрасте 20 лет и возрастает примерно до 25% для людей в возрасте 40 лет. Большинство выкидышей происходит в связи с возрастом из-за хромосомной аномалии (у плода отсутствуют или лишние хромосомы).
- Предыдущий выкидыш : Вероятность повторного выкидыша составляет 25% (лишь немного выше, чем у тех, у кого не было выкидыша), если он уже был.
- Состояние здоровья : Определенные состояния здоровья, такие как неконтролируемый диабет, инфекции или проблемы с маткой или шейкой матки, повышают вероятность выкидыша.

Поговорите со своим лечащим врачом о факторах риска выкидыша. Они могут обсудить ваш риск после того, как изучат вашу историю болезни.
У скольких людей случаются выкидыши?
От 10% до 20% всех известных беременностей заканчиваются выкидышем. Большинство выкидышей (80%) происходит в течение первых трех месяцев беременности (до 13 недель беременности). Менее 5% выкидышей происходят после 20 недель беременности. Частота выкидышей может быть выше, если учитывать выкидыши, которые происходят вскоре после имплантации. Женщина может не осознавать, что беременна, потому что кровотечение происходит во время менструального цикла. Это называется химической беременностью.
Каков риск выкидыша по неделям?
Риск прерывания беременности снижается каждую неделю беременности. Около 15% беременностей заканчиваются выкидышем. Риск выкидыша во втором триместре (с 13 до 19 недель) составляет от 1% до 5%. На риск выкидыша влияют многие факторы, такие как возраст и состояние здоровья. Однако риск выкидыша у всех снижается с каждой неделей беременности, если у беременной женщины нет других заболеваний.
Однако риск выкидыша у всех снижается с каждой неделей беременности, если у беременной женщины нет других заболеваний.
Диагностика и тесты
Как диагностируется выкидыш?
Ваш лечащий врач проведет ультразвуковое исследование для подтверждения выкидыша. Эти тесты проверяют сердцебиение плода или наличие желточного мешка (одна из первых структур плода, которую врач может увидеть на УЗИ).
Вам также может быть назначен анализ крови для измерения хорионического гонадотропина человека (ХГЧ) — гормона, вырабатываемого плацентой. Низкий уровень ХГЧ может подтвердить выкидыш.
Наконец, ваш врач может провести гинекологический осмотр, чтобы проверить, открылась ли шейка матки.
Управление и лечение
Какие существуют методы лечения выкидыша?
В случае прерывания беременности плод должен быть извлечен из матки. Если какие-либо части плода останутся внутри вашего тела, вы можете столкнуться с инфекцией, кровотечением или другими осложнениями.
Если выкидыш завершен и матка изгоняет все ткани плода, то дальнейшее лечение обычно не требуется. Ваш лечащий врач проведет УЗИ, чтобы убедиться, что в матке ничего не осталось.
Если ваше тело не удаляет всю ткань самостоятельно или у вас не началось кровотечение, ваш лечащий врач порекомендует удалить ткань с помощью лекарств или хирургического вмешательства.
Нехирургическое лечение
Ваш лечащий врач может порекомендовать вам подождать, чтобы увидеть, пройдет ли беременность самостоятельно. Это может иметь место, если у вас замершая беременность. Ожидание начала выкидыша может занять несколько дней. Если ожидание прохождения ткани небезопасно или вы хотите удалить ткань как можно скорее, они могут порекомендовать принять лекарство, которое поможет матке перенести беременность. Эти варианты обычно доступны только в том случае, если у вас случился выкидыш до 10 недель беременности.
Если выкидыш не подтвердился, но у вас были симптомы выкидыша, врач может назначить постельный режим на несколько дней. Вас могут госпитализировать на ночь для наблюдения. Когда кровотечение остановится, вы сможете продолжить свою обычную деятельность. Если шейка матки расширена, вам могут поставить диагноз несостоятельности шейки матки и провести процедуру закрытия шейки матки (цервикальный серкляж).
Вас могут госпитализировать на ночь для наблюдения. Когда кровотечение остановится, вы сможете продолжить свою обычную деятельность. Если шейка матки расширена, вам могут поставить диагноз несостоятельности шейки матки и провести процедуру закрытия шейки матки (цервикальный серкляж).
Хирургическое лечение
Ваш лечащий врач может выполнить дилатацию и выскабливание (D&C) или дилатацию и эвакуацию (D&E), если ваша матка не прошла беременность или если у вас сильное кровотечение. Хирургия также может быть единственным вариантом, если срок вашей беременности превышает 10 недель. Во время этих процедур шейка матки расширяется, а любая оставшаяся ткань, связанная с беременностью, аккуратно выскабливается или отсасывается из матки. Ваш провайдер проводит эти операции в больнице, и вы будете под наркозом.
Какие симптомы могут быть после выкидыша?
Пятнистые выделения и легкий дискомфорт являются распространенными симптомами после выкидыша.
Немедленно свяжитесь со своим лечащим врачом, если у вас есть какие-либо из этих симптомов, поскольку они могут быть признаками инфекции:
- Сильное кровотечение или усиление кровотечения.

- Лихорадка.
- Озноб.
- Сильная боль.
Ничего не вводите во влагалище в течение как минимум двух недель после выкидыша. Это включает в себя тампоны, половой акт и пальцы или секс-игрушки. Ваш врач назначит вам последующую встречу, чтобы обсудить ваше выздоровление и любые осложнения.
Какие анализы следует сдавать после повторных выкидышей?
Анализы крови или генетические тесты могут потребоваться, если у вас было более трех выкидышей подряд (так называемый повторный выкидыш). К ним относятся:
- Генетические тесты : Вы и ваш партнер можете пройти анализы крови, такие как кариотипирование, для проверки хромосомных аномалий. Если имеется ткань после выкидыша, врач может проверить ее на хромосомные аномалии.
- Анализы крови 900:15: Вам может быть назначен анализ крови на наличие аутоиммунных или гормональных заболеваний, которые могут вызывать выкидыши.
Ваш врач может также осмотреть вашу матку с помощью одной из следующих процедур:
- Гистеросальпингограмма (рентгеновское исследование матки и маточных труб).

- Гистероскопия (обследование, во время которого врач осматривает внутреннюю часть матки с помощью тонкого устройства, похожего на телескоп).
- Лапароскопия (процедура, во время которой врач осматривает органы малого таза с помощью устройства с подсветкой).
Профилактика
Как предотвратить повторный выкидыш?
Выкидыш обычно невозможно предотвратить. Если у вас случился выкидыш, это не потому, что вы что-то сделали, чтобы его вызвать. Забота о своем теле – лучшее, что вы можете сделать. Некоторые примеры способов ухода за собой включают:
- Посещение всех приемов дородового ухода.
- Поддержание здорового для вас веса.
- Избегайте факторов риска выкидыша, таких как употребление алкоголя и курение сигарет.
- Прием витаминов для беременных.
- Регулярные физические упражнения и правильное питание.
Перспективы/прогноз
Могу ли я забеременеть после выкидыша?
Да. Большинство людей (87%), у которых были выкидыши, имеют последующие нормальные беременности и роды. Выкидыш не обязательно означает, что у вас проблемы с фертильностью. Помните, что большинство выкидышей происходит из-за хромосомной аномалии, а не из-за того, что вы сделали.
Большинство людей (87%), у которых были выкидыши, имеют последующие нормальные беременности и роды. Выкидыш не обязательно означает, что у вас проблемы с фертильностью. Помните, что большинство выкидышей происходит из-за хромосомной аномалии, а не из-за того, что вы сделали.
Как скоро можно забеременеть после выкидыша?
Решение о том, когда вам следует снова пытаться забеременеть, принимаете вы и ваш лечащий врач. Большинство людей могут снова забеременеть после одного «нормального» менструального цикла.
Очень важно найти время для физического и эмоционального восстановления после выкидыша. Консультации доступны, чтобы помочь вам справиться с вашей потерей. Группа поддержки потери беременности также может быть ценным ресурсом для вас и вашего партнера. Попросите вашего поставщика медицинских услуг получить дополнительную информацию о консультациях и группах поддержки. Прежде всего, не вините себя за выкидыш. Потратьте время, необходимое для скорби.
Если у вас было три выкидыша подряд, попросите своего врача провести анализы, чтобы выяснить основную причину. Вы должны использовать противозачаточные средства, пока не получите результаты. После того, как ваш врач просмотрит результаты теста, он может предложить отказаться от противозачаточных средств и снова попытаться забеременеть.
Вы должны использовать противозачаточные средства, пока не получите результаты. После того, как ваш врач просмотрит результаты теста, он может предложить отказаться от противозачаточных средств и снова попытаться забеременеть.
Жить с
Как справиться с выкидышем?
Потеря беременности может быть разрушительной и оставить вас с целым рядом эмоций и множеством вопросов. Эмоциональное исцеление от выкидыша часто сложнее и дольше, чем физическое исцеление. Найдите время, которое вам нужно, чтобы оплакать свою потерю. Поговорите со своим партнером, друзьями и семьей о своих чувствах или найдите онлайн-группу поддержки при невынашивании беременности. Окружите себя поддерживающими людьми или обратитесь за профессиональной консультацией, которая поможет вам справиться с потерей.
Записка из клиники Кливленда
Выкидыш — очень эмоциональный момент для будущих родителей, и вполне естественно оплакивать потерю. Помните, что выкидыш нельзя предотвратить, и он не вызван чем-то, что вы сделали неправильно. Это не означает, что вы не можете иметь детей или что у вас будет еще один выкидыш. Если вы планируете забеременеть, обратитесь к своему лечащему врачу, чтобы обсудить сроки вашей следующей беременности и задать любые вопросы, которые у вас есть. Это нормально быть грустным. Найдите поддержку у семьи, друзей в онлайн-группах поддержки или у лицензированного консультанта.
Это не означает, что вы не можете иметь детей или что у вас будет еще один выкидыш. Если вы планируете забеременеть, обратитесь к своему лечащему врачу, чтобы обсудить сроки вашей следующей беременности и задать любые вопросы, которые у вас есть. Это нормально быть грустным. Найдите поддержку у семьи, друзей в онлайн-группах поддержки или у лицензированного консультанта.
Выкидыш | Беременность Роды и ребенок
Потеря ребенка в результате выкидыша может быть очень огорчительной. Выкидыш обычно происходит по причинам, не зависящим от вас, и ничего нельзя сделать, чтобы предотвратить или остановить его. У большинства женщин, у которых был выкидыш, в будущем будет здоровая беременность.
Что такое выкидыш?
Выкидыш — это потеря ребенка до 20 недель беременности. Потеря ребенка после 20 недель называется мертворождением.
До 1 из 5 подтвержденных беременностей заканчивается выкидышем до 20 недель, но у многих других женщин происходит выкидыш, даже не осознавая, что они беременны.
Общие признаки выкидыша включают:
- спастические боли в животе, похожие на менструальные боли
- вагинальное кровотечение
Если вы считаете, что у вас выкидыш, обратитесь к врачу или в местное отделение неотложной помощи.
У многих женщин появляются кровянистые выделения из влагалища в первом триместре беременности, которые не приводят к прерыванию беременности.
Какие бывают виды выкидышей?
Выкидыш бывает нескольких видов — угрожающий, неизбежный, полный, неполный или замерший.
Другие типы невынашивания беременности включают внематочную беременность, пузырный занос и повреждение яйцеклетки.
Угроза выкидыша
Когда в организме появляются признаки возможного выкидыша, это называется «угроза выкидыша». У вас может быть легкое вагинальное кровотечение или боль внизу живота. Это может длиться несколько дней или недель, а шейка матки все еще закрыта.
Боль и кровотечение могут пройти, и вы сможете забеременеть и родить ребенка. Или ситуация может ухудшиться, и у вас может случиться выкидыш.
Или ситуация может ухудшиться, и у вас может случиться выкидыш.
Врач, акушер или вы редко можете что-либо сделать для предотвращения выкидыша. В прошлом рекомендовался постельный режим, но нет научных доказательств того, что это помогает на данном этапе.
Неизбежный выкидыш
Неизбежный выкидыш может произойти после угрозы выкидыша или без предупреждения. Обычно бывает намного больше вагинальных кровотечений и сильных спазмов внизу живота. Во время выкидыша шейка матки открывается, и развивающийся плод выходит наружу с кровотечением.
Полный выкидыш
Полный выкидыш произошел, когда вся ткань беременности покинула матку. Вагинальное кровотечение может продолжаться несколько дней. Схваткообразная боль, очень похожая на родовую или сильную менструальную боль, является обычным явлением — это сокращение матки до опорожнения.
Если у вас случился выкидыш дома или в другом месте без присутствия медицинских работников, вам следует пройти обследование у врача или акушерки, чтобы убедиться, что выкидыш завершен.
Неполный выкидыш
Иногда в матке остается некоторое количество беременной ткани. Вагинальное кровотечение и спазмы внизу живота могут продолжаться, поскольку матка продолжает пытаться опорожнить себя. Это известно как «неполный выкидыш».
Ваш врач или акушер должны оценить, необходима ли короткая процедура, называемая «расширение шейки матки и выскабливание матки» (часто называемая «D&C»), для удаления оставшейся ткани беременной. Это важная медицинская процедура, проводимая в операционной.
Замершая беременность
Иногда плод погибает, но остается в матке. Это известно как «замершая беременность».
Если у вас произошла замершая беременность, у вас могут быть коричневатые выделения. Некоторые из симптомов беременности, такие как тошнота и усталость, могут исчезнуть. Возможно, вы не заметили ничего необычного. Вы можете быть шокированы, когда обнаружите, что плод умер.
В этом случае вам следует обсудить варианты лечения и поддержки со своим врачом.
Привычный выкидыш
Повторные выкидыши случаются у небольшого числа женщин. Если это ваш третий или более выкидыш подряд, лучше обсудить это со своим врачом, который, возможно, сможет выяснить причины и направить вас к специалисту.
Выкидыш может произойти внезапно или в течение нескольких недель. Симптомы обычно включают вагинальное кровотечение и боль внизу живота. Важно обратиться к врачу или обратиться в отделение неотложной помощи, если у вас есть признаки выкидыша.
Наиболее частым признаком выкидыша является вагинальное кровотечение, которое может варьироваться от светло-красных или коричневых пятен до сильного кровотечения. Если это очень ранняя беременность, вы можете подумать, что у вас менструация.
Другие признаки могут включать:
- схваткообразные боли в нижней части живота, которые могут варьироваться от менструальных болей до сильных родовых схваток
- выделение жидкости из влагалища
- выделение из влагалища сгустков крови или тканей плода
Что на самом деле происходит во время выкидыша?
ПРЕДУПРЕЖДЕНИЕ. Эта статья содержит некоторые графические описания того, что вы можете увидеть во время выкидыша.
Эта статья содержит некоторые графические описания того, что вы можете увидеть во время выкидыша.
Что делать, если мне кажется, что у меня выкидыш?
Если вас беспокоит выкидыш, позвоните своему врачу или акушерке за советом и поддержкой.
Имейте в виду, что у многих женщин появляются кровянистые выделения из влагалища в первом триместре беременности, которые не приводят к выкидышу.
Если вы одиноки, подумайте о том, чтобы позвонить своему партнеру или другу за помощью и поддержкой.
Если у вас сильное кровотечение, сильная боль или плохое самочувствие, позвоните по номеру три нуля (000) или попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи.
Как лечить выкидыш?
К сожалению, ничто не может предотвратить выкидыш, если он уже начался. То, что происходит сейчас, зависит от вашего собственного здоровья и того, что происходит с вами.
Каждый подход имеет свои преимущества и риски. Вы должны обсудить это со своим врачом.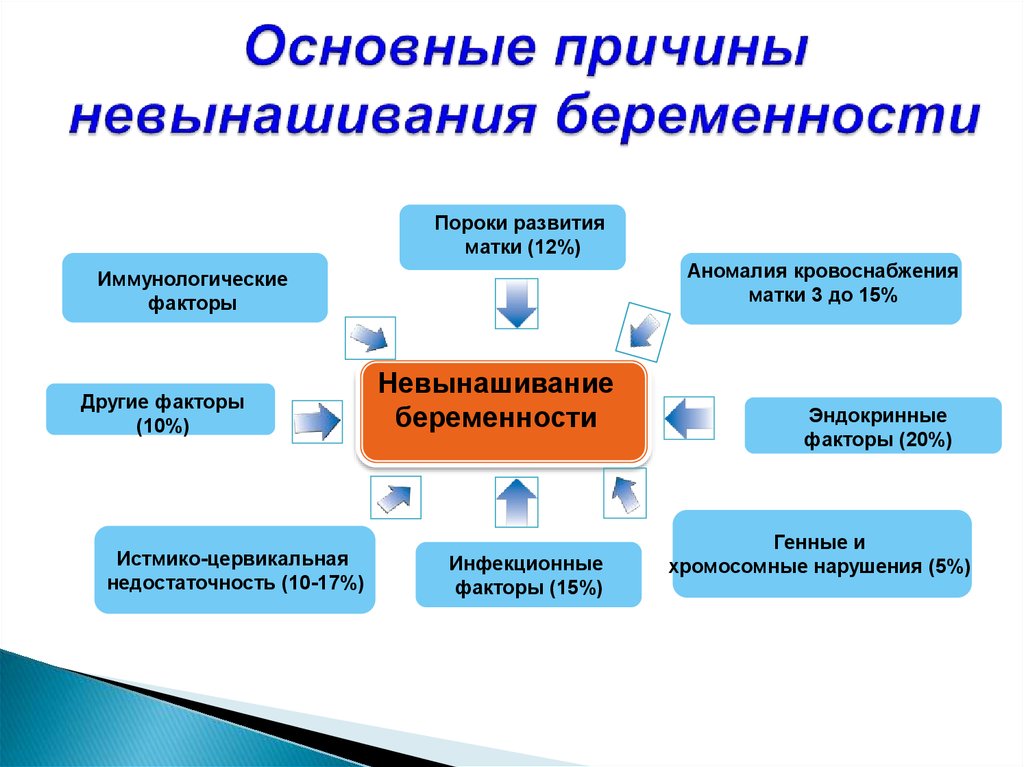
Выжидательная тактика или естественное ведение
Выжидательная тактика, также называемая «наблюдай и жди», может быть рекомендована на ранних сроках беременности. Это включает в себя возвращение домой и ожидание, пока ткань беременности не выйдет из матки сама по себе. Это может произойти быстро, а может занять несколько недель.
Медицинское обслуживание
Вам могут предложить лекарство, которое ускоряет отхождение ткани беременной. Вас могут попросить остаться в больнице до тех пор, пока ткань не отойдет, или вам могут посоветовать вернуться домой.
Хирургическое лечение
Вам могут порекомендовать небольшую операцию, называемую «расширение и выскабливание» (также называемую D&C или кюреткой). Эта процедура часто рекомендуется, если у вас сильное кровотечение, сильная боль или признаки инфекции. Это также может быть рекомендовано, если выжидательная или медикаментозная тактика не дала результатов. Вы также можете решить, что предпочитаете этот вариант.
Эта процедура проводится под общей анестезией в операционной. Это занимает 5-10 минут, когда вы спите. Врач открывает шейку матки и удаляет оставшуюся беременную ткань.
Как лечить выкидыш?
После подтверждения выкидыша ваш врач может предложить или порекомендовать лечение. Есть много вариантов. У всех есть преимущества и риски — обсудите их со своим врачом.
Если выкидыш полный
Если кажется, что выкидыш полный, вам все равно следует обратиться к врачу для осмотра. Вам могут порекомендовать пройти УЗИ, чтобы убедиться, что матка пуста.
Если вы идете в больницу
Если вы отправитесь в отделение неотложной помощи вашей больницы, вас сначала осмотрит медсестра сортировки, которая оценит, насколько срочно вам необходимо обратиться к врачу. В зависимости от ваших симптомов вас либо немедленно отвезут к врачу, либо вас попросят подождать.
Если вы ожидаете осмотра и ваши симптомы ухудшаются или вы чувствуете, что вам нужно в туалет, немедленно сообщите об этом персоналу.
Что произойдет, если у меня дома случится выкидыш?
У некоторых женщин выкидыш происходит дома до того, как они успевают обратиться к врачу или попасть в больницу.
Если это произойдет, то:
- используйте прокладки для остановки кровотечения
- Если можете, сохраните любую ткань беременности, которую вы передаете, так как ваш врач может порекомендовать ее проверить, чтобы выяснить, почему произошел выкидыш
- принимайте лекарства, такие как парацетамол, если у вас есть боль
- остальное
- позвоните своему врачу или акушерке
Есть шанс, что вы увидите своего ребенка в ткани, которую вы проходите, но часто ребенок слишком мал, чтобы его распознать, или может вообще не быть найден. Это нормально — хотеть посмотреть на останки, но вы можете решить, что не хотите. Нет правильного или неправильного поступка.
У некоторых женщин случается выкидыш в туалете. Это также может произойти, если вы находитесь вне дома или в больнице. Нет правильного или неправильного способа справиться с этим.
Нет правильного или неправильного способа справиться с этим.
Почему случаются выкидыши?
Многие женщины задаются вопросом, был ли выкидыш по их вине. В большинстве случаев выкидыш никак не связан с тем, что вы сделали или чего не сделали. Нет никаких доказательств того, что физические упражнения, стресс, работа или секс вызывают выкидыш.
Большинство родителей никогда не узнают точную причину. Однако известно, что выкидыши часто случаются из-за того, что ребенок не развивается должным образом, обычно из-за хромосомной аномалии, которая была спонтанной, а не наследственной.
Иногда причиной невынашивания беременности являются:
- гормональные нарушения
- проблемы с иммунной системой и свертываемостью крови
- медицинские состояния, такие как проблемы с щитовидной железой или диабет
- тяжелые инфекции, вызывающие высокую температуру (не простуду)
- физические проблемы с маткой или шейкой матки
Каковы факторы риска выкидыша?
У женщин выше вероятность выкидыша, если они:
- старше
- дым
- употреблять алкоголь в первом триместре
- употребление слишком большого количества кофеина в кофе, чае или энергетических напитках
- имели несколько предыдущих выкидышей
Можно ли предотвратить выкидыш?
Здоровый образ жизни — отказ от сигарет, алкоголя и практически полное отсутствие кофеина — может снизить риск выкидыша.
