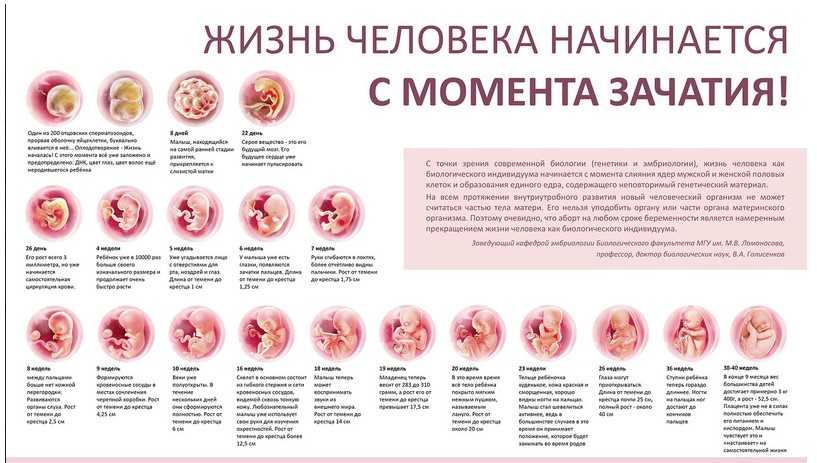
Содержание
Замершая беременность на раннем сроке
Наиболее часто возникает замершая беременность на раннем сроке развития плода, хотя встречается и в более поздний период. Определить патологию самостоятельно не всегда легко. Беременность внешне может протекать по традиционной схеме – имплантация оплодотворенной яйцеклетки в матку, прекращение менструации, увеличение молочных желез и иные признаки, сигнализирующие о произошедшем зачатии. Плод развивается до определенного момента, затем он погибает. Согласно исследованиям ученых, замершая беременность может возникнуть у каждой женщины. С возрастом риск появления этого состояния возрастает.
Как диагностировать патологию
Чаще всего проявляется подобное невынашивание плода на ранних сроках, реже во втором и третьем триместре. Эмбрион в большинстве случаев погибает без каких-либо явных внешних проявлений в самочувствии будущей матери. Плод может умереть, но его изгнания из матки может не произойти. Поэтому относиться к беременности следует внимательно. Важно своевременно посещать гинеколога для проведения соответствующих осмотров и обследований. Не стоит пугаться, что однажды проявившаяся
Поэтому относиться к беременности следует внимательно. Важно своевременно посещать гинеколога для проведения соответствующих осмотров и обследований. Не стоит пугаться, что однажды проявившаяся
Диагностировать неразвивающуюся беременность можно при помощи:
- осмотра гинеколога, когда при прощупывании ощущается несоответствие размера матки установленному сроку жизни эмбриона;
- УЗИ, во время которого не прослушивается биение сердца плода, наблюдается анэмбриония;
- анализов крови на состояние гормонального фона, в данных которых отмечается остановка динамики гормона беременности, ХГЧ.
При подозрении на замершую беременность на раннем или позднем сроке врач направляет беременную на комплексное обследование, по результатам которого можно сделать соответствующий вывод.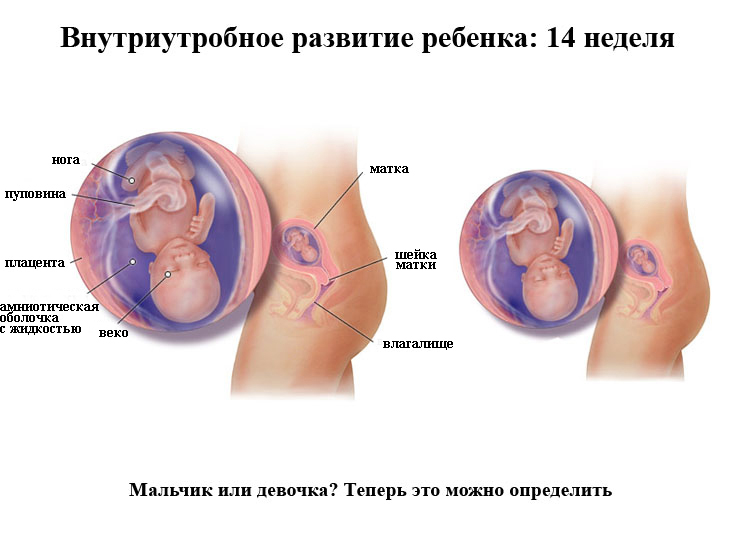
- внезапное повышение температуры или, напротив, понижение базальной температуры тела;
- ухудшение самочувствия;
- слабость и озноб;
- прекращение болей в молочных железах;
- исчезновение присущего ранее токсикоза;
- болевые ощущения внизу живота;
- открывшееся кровотечение или появление мажущих кровянистых выделений из влагалища преимущественно темных тонов.
Если речь ведется о позднем сроке беременности, должно насторожить отсутствие реакций шевеления плода. Заметив у себя эти проявления, женщина должна незамедлительно обратиться за консультацией к наблюдающему ее врачу.
Причины замирания беременности на раннем сроке – основные факторы
Несмотря на стремительное развитие медицинской практики и появление совершенного по многим параметрам оборудования, врачи не всегда могут с точностью определить причины, повлекшие за собой гибель эмбриона внутри матери. Однако основные факторы, способные вызвать замершую беременность на раннем сроке, специалисты называют. В их числе:
Однако основные факторы, способные вызвать замершую беременность на раннем сроке, специалисты называют. В их числе:
Генетика – эмбрион изначально может обладать несовместимыми с жизнью хромосомными аномалиями и генетическими патологиями в виде пороков жизненно важных систем организма и органов. Это может стать следствием несовместимой комбинации генов родителей, хотя у каждого из них набор хромосом может быть в норме. Нежизнеспособность плода на ранних сроках врачи относят к фактору естественного отбора, когда сильный организм развивается и растет, а слабый погибает. Паре, планирующей стать родителями, необходимо обратиться к генетику, если:
- женщина перешагнула порог в 35 лет;
- у нее были выкидыши или дети с врожденными пороками;
- если у обоих родителей есть родственники с генетическими заболеваниями, болезнями гомеостаза;
- при наличии близкородственных браков по одной из линий семьи.
Игнорировать подобный анамнез нельзя, лучше довериться специалисту и пройти рекомендованные им обследования еще до момента зачатия.
Воспалительные процессы и инфекционные болезни – болезнетворные бактерии становятся провоцирующим фактором в остановке развития эмбриона. К наиболее распространенным возбудителям можно отнести стрептококки, вирус краснухи, стафилококки, кишечную палочку, вирус герпеса, хламидии, грибы молочницы и другие патогенные микроорганизмы. Инфекционный фактор становится причиной развития серьезных болезней плода, которые не всегда приводят к фатальному исходу. Многое зависит от:
- степени активности возбудителя инфекции;
- общего количества вредоносных микроорганизмов;
- пути проникновения инфекции;
- защитных возможностей организма матери и эмбриона.
Инфекция попадает к плоду разными путями, но одним из наиболее распространенных являются органы репродуктивной системы.
Гормональный дисбаланс – может стать причиной низкой выработки прогестерона, что скажется на нарушении маточно-плацентарной циркуляции крови.
Иммунологические болезни – если мать перенесла иммунологическое заболевание или наблюдается иммунная несовместимость супругов, планирующих беременность, то велика вероятность, что плод не доживет до 12 недель срока.
Не менее важным фактором, способным повлиять на замирание беременности на раннем сроке, является образ жизни будущей матери. На проявление патологии влияют:
- курение, алкогольная зависимость, тяга к наркотическим препаратам;
- проживание в экологически неблагоприятном районе;
- работа на вредном производстве;
- негармоничный режим сна и отдыха;
- множественные аборты в прошлом.

Следует понимать, что чувствительность эмбриона выше на более ранних стадиях его развития, когда происходит закладка основных систем и органов жизнедеятельности ребенка. Принято обозначать основные периоды, во время которых матери следует проявлять особую бдительность по отношению к своему здоровью и самочувствию плода. К ним относятся:
- 7-12 день от момента зачатия;
- 3-8 неделя развития плода;
- 11-12 неделя, когда плацента заканчивает период своего формирования;
- 20-24 недели, когда идет формирование функциональных систем эмбриона.
Наиболее опасным для возникновения риска гибели плода внутри матери считается период 8-ми недель. Если замершая беременность на раннем сроке проявилась у женщины один раз, вероятность повторения клинической картины составляет 8%, три раза – 40%, четыре — 60%. Об этом свидетельствуют данные зарубежной литературы. Необходимо отметить, что хромосомные патологии практически неизлечимы, в то время, как генетический дисбаланс в большинстве случаев поддается профилактическому лечению.
Последствия неразвивающейся беременности
Наиболее распространенным последствием несвоевременного обращения женщины к врачу после смерти плода в утробе становится инфицирование несостоявшейся матери. Умерший в матке плод начинает стремительно разлагаться, затрагивая гнилостными процессами окружающие ткани. В организме начинается асептическое воспаление, отягощенное попаданием в очаг его локализации инфекции.
Разлагающийся эмбрион становится источником развития патологической микрофлоры и губительных токсинов, проникающих в кровь женщины. В случае такого развития событий велика вероятность появления сепсиса или ДВС-синдрома, что может стать причиной летального исхода матери.
Кроме этого, женщина подвергается состоянию стресса. Она может перестать есть, пить, следить за собой, общаться с окружающими людьми. Избавиться от затяжного пагубного состояния опустошенности сложно, в этом поможет только хороший специалист. Особенно, если речь идет о женщине, не обладающей силой характера и внутренним стержнем.
Избавиться от затяжного пагубного состояния опустошенности сложно, в этом поможет только хороший специалист. Особенно, если речь идет о женщине, не обладающей силой характера и внутренним стержнем.
Еще одним вариантом развития событий становится мумификация плода. Особенно актуально это в ситуациях, когда беременность многоплодная, и один из эмбрионов погибает в то время, как второй нормально развивается дальше. Медики называют мумификацию превращением плода в «бумажный» эмбрион.
Наиболее редким осложнением замершей беременности на раннем сроке является окаменение плода или литопедионизация. Окаменелость погибший эмбрион получает из-за воздействия на него солей кальция. Под их влиянием он превращается в камень, который может храниться в организме женщины длительный срок. Известно не более 300 случаев окаменелости плода по всему миру. Бывает, что женщина не подозревает о своей беременности и ее замирании. Открывается ситуация при дальнейших обследованиях под контролем врачей.
Лечение замершей беременности – методы и технологии
Когда беременность прервалась самопроизвольно с изгнанием из организма плодного яйца, риск развития дальнейшего воспаления минимален. Если этого не произошло, необходима помощь квалифицированных врачей и специалистов. При минимальном сроке беременности (до 8 недель) доктор может обойтись назначением профильных лекарственных препаратов, провоцирующих выкидыш.
В более поздний период используется вакуум-аспиративное удаление плода или выскабливание. Проводятся обе процедуры с применением общего наркоза. Затягивать с неприятным процессом нельзя, иначе возрастает возможность распространения инфекции и токсического отравления организма матери продуктами распада.
Перед изгнанием плодного яйца из маточной полости женщине необходимо пройти обследование, сдать назначенные врачом анализы, исследовать степень чистоты влагалища, улучшив ее при необходимости. В числе обязательных процедур значатся общие анализы крови и мочи, забор крови из вены на ВИЧ и другие инфекции, мазок на чистоту и гемастизиограмма.
Как планировать беременность после гибели плода
Из практики известно, что пережившие замершую беременность на раннем сроке семейные пары стремятся к новому зачатию, не откладывая важное дело на долгий срок. Однако делать это необходимо с большой ответственностью и осторожностью, чтобы максимально снизить риски повторения негативного сценария. Первое, что необходимо осуществить несостоявшимся родителям – пройти полное комплексное обследование. Сдать цитогенетический анализ крови и пройти исследование на скрытые в организме инфекции.
Обязательно посещение генетика и акушера-гинеколога. После изучения ситуации, проведения полного обследования и получения результатов, врач разработает программу коррекции, где будут отмечены необходимые терапевтические процедуры и лекарственные препараты, указаны сроки, когда следует планировать повторное зачатие. Вся подготовка может занять длительный период. Иногда она достигает года. Этот срок оправдан, поэтому его соблюдение носит обязательный характер.
Выбирая медицинский центр после замершей беременности на раннем сроке, уделяйте внимание профессионализму и компетентности персонала, уровню оснащения клиники и использованию в ней передовых технологий профилактики и лечения болезней. Не пропускайте назначенные вам процедуры и не игнорируйте советы специалистов. Соблюдение рекомендаций создаст хорошую базу в планировании новой беременности.
Восстановление организма после неразвивающейся беременности
Аномальное прекращение развития эмбриона редкая патология, которая наблюдается лишь у каждой 176-ой беременной. Коварно тем, что может возникнуть у женщин любого возраста. Отклонение возможно на всех сроках беременности, преимущественно характерно для первого триместра.
Прекращение развития плода всегда тяжело сказывается на состоянии беременной. Кроме неприятных ощущений в мышцах и суставах, возникают «внутренние» конфликты и напряжения. Женщина боится следующей беременности, оказаться бездетной. Замирание эмбриона не приговор, и после реабилитации она вынашивает здорового ребенка, становится счастливой мамочкой.
Замирание эмбриона не приговор, и после реабилитации она вынашивает здорового ребенка, становится счастливой мамочкой.
Когда погибает плод: примерные сроки
Специалисты по женской репродуктивной системе давно заметили, что за весь период беременности существуют определенные сроки повышенной угрозы потери ребенка. При совпадении опасных периодов и патологических состояний, нарушающих естественное состояние гестации, плод погибает.
Самопроизвольное прерывание беременности аборт угрожает женщине в первом триместре. На ранних гестационных сроках, которые длятся 13 недель, эмбрион может перестать развиваться, но будет оставаться в маточной полости до четырех недель. Во время активного роста плода с 13-ой по 27-ю неделю из-за гиповитаминоза или малоподвижного образа жизни могут возникнуть судороги, отеки, эклампсия.
Возникший гестоз может привести к неразвивающейся замершей беременности. Самый опасный период второго триместра – с восемнадцатой по двадцать первую неделю. В это время может случиться самопроизвольное прерывание беременности и отхождение амниотической жидкости. Самый опасный период – 21-я-22-я неделя, неразвивающаяся беременность после этого срока большая редкость.
В это время может случиться самопроизвольное прерывание беременности и отхождение амниотической жидкости. Самый опасный период – 21-я-22-я неделя, неразвивающаяся беременность после этого срока большая редкость.
Главная угроза третьего триместра — родоразрешение на сроке гестации от 28-ми до 37-ми недель. Родившись в этот срок, ребенок может быть не готов к появлению на свет. У него может быть маленькая масса тела или недостаточная степень зрелости легочной ткани. Эти две причины способствуют остановке развития недоношенного эмбриона или неонатальной гибели малыша.
Связь аборта с замиранием плода
Искусственное прерывание физиологического процесса, при котором в матке женщины развивается новый человеческий организм, противоречит самой природе человека. Женский организм не может определить, желательна ли или нежелательна беременность. Последствия аборта приводят к формированию неполноценного слоя, выстилающего внутреннюю полость матки во время второй фазы выделения менструаций. Это вызывает беременность, при которой имплантация оплодотворённой яйцеклетки происходит не в полости матки.
Это вызывает беременность, при которой имплантация оплодотворённой яйцеклетки происходит не в полости матки.
Даже в случае удачного размещения желточного мешка, качество мукозного слоя матки не будет выполнять все потребности плода в подаче питательных веществ и кислорода. Отклонение может стать причиной неразвивающейся беременности или гибели эмбриона.
Что делать в период восстановления
Собственноручно определить то, что плод замер сложно, симптоматика практически не прослеживается. При подозрении на замершую беременность, женщине проводят узи и лабораторный анализ, в ходе которого в сыворотке крови или моче определяется концентрация хорионического гонадотропина. После подтверждения неразвивающейся беременности, врач проводит процедуры по извлечению мертвого ребенка из утробы матери.
Далее ведущий гинеколог назначает пациентке комплекс исследований состояния её здоровья. После получения результатов и устранения факторов, которые могут пагубно отразиться на следующей беременности, врачом назначается перерыв в ее планировании. Чтобы восстановление организма прошло быстрее, рекомендованную паузу нужно грамотно использовать:
Чтобы восстановление организма прошло быстрее, рекомендованную паузу нужно грамотно использовать:
· пересмотреть количественную и качественную характеристику питания;
· заняться посильными физическими тренировками;
· отказаться от приема алкоголя и сигарет;
· укрепить иммунную систему, подобрав подходящий витаминный комплекс;
· проверить уровень гормонов;
Весь период восстановления использовать надежные методы контрацепции, сберегать позитивный настрой.
Обследование для клинической картины
Чтобы избежать осложнения в гестационный период и предотвратить неразвивающуюся замершую беременность, на ранних сроках врач назначает обследования:
· осмотр состояния органов репродуктивной системы на признаки инфекций и воспалений;
· визуализирующий метод диагностики, использующий ультразвуковые волны высокой частоты для получения изображения матки, труб и яичников;
· исследование крови на железосодержащий белок и противовирусные антитела;
· днк-исследование.
Отталкиваясь от полученных результатов, будущей матери во избежание развития неразвивающейся беременности, назначается профилактическое или комплексное лечение. Лечебные процедуры подбираются гинекологом индивидуально. Могут быть назначены антибактериальные, гормональные, обезболивающие средства и физиотерапевтические мероприятия. Все методы будут направлены на то, чтобы купировать воспаление и ускорить процесс регенерации полости матки.
При выявлении замершей беременности проводится комплекс мероприятий для устранения мертвого эмбриона и оболочек. Плод, который значительно отстает в развитии или вовсе замер, подвергается принудительной эвакуации из матки. Все этапы процедуры проходят под общим наркозом, применение антибиотиков и обезболивающих средств делает ее относительно безопасной.
Для того, чтобы предотвратить трагедию, будущей маме нужно планировать беременность заранее. Подготовить себя к вынашиванию ребенка, вести здоровый образ жизни, избегать стрессов, настраиваться только на позитив.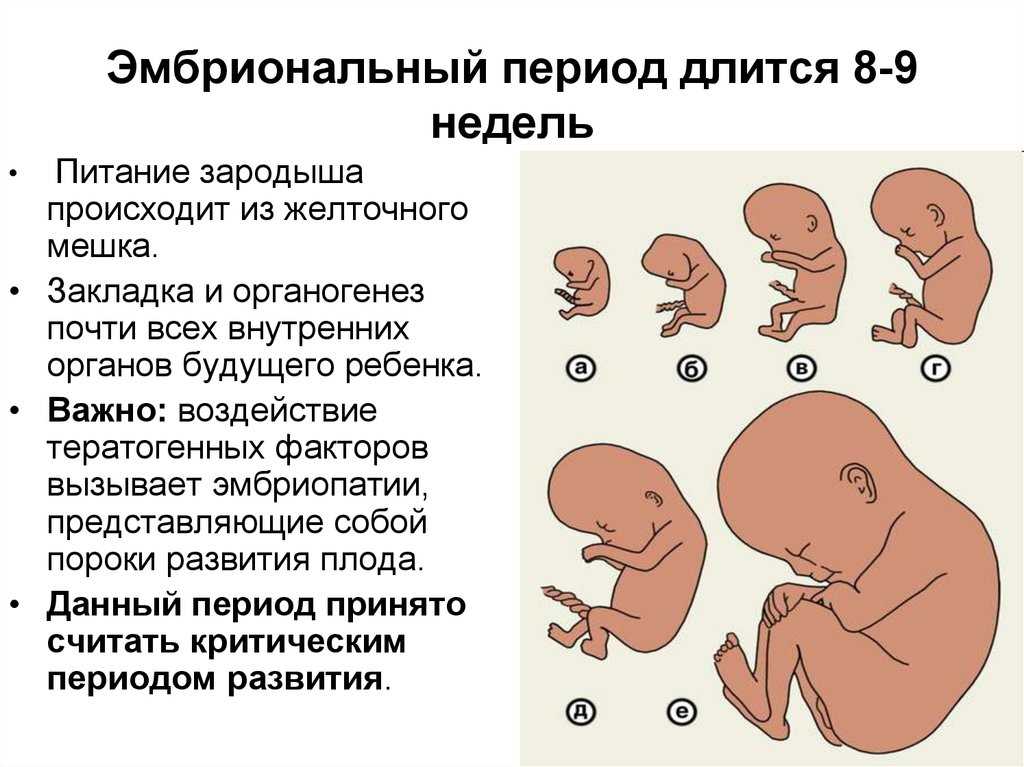
Поражение яйцеклетки (анембриональная беременность): причины и симптомы
Обзор
Пораженная яйцеклетка — это пустое плодное яйцо, в котором находится эмбрион.Что такое поврежденная яйцеклетка?
Поражение яйцеклетки (также называемое анэмбриональной беременностью) — это тип раннего выкидыша, который происходит, когда оплодотворенная яйцеклетка имплантируется в матку, но не развивается в эмбрион. Эмбрион перестанет расти, но гестационный мешок (где должен развиваться эмбрион) продолжит расти. Плацента и пустой гестационный мешок высвобождают гормоны беременности — даже без присутствия эмбриона. Это приводит к тому, что у вас появляются ранние симптомы беременности или даже положительный тест на беременность. Иногда это происходит так рано во время беременности, что вы не знаете, что беременны.
Когда происходит поражение яйцеклетки?
Пораженная яйцеклетка вызывает ранний выкидыш в первом триместре беременности. Во время внутриутробного развития оплодотворенная яйцеклетка превращается в бластоцит.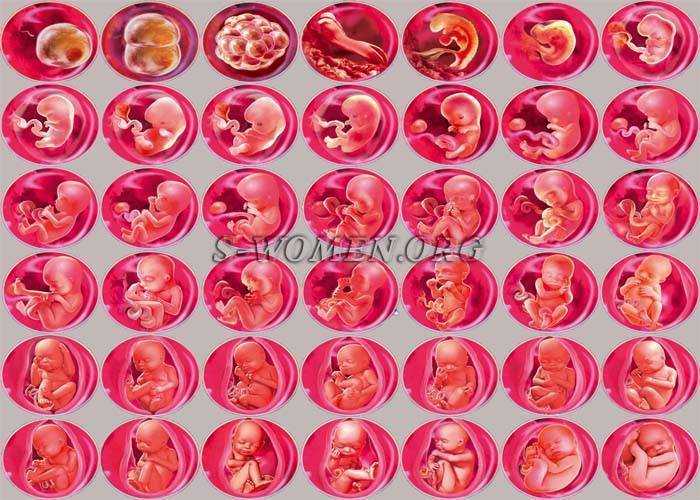 Примерно на четвертой неделе беременности этот бластоцит имплантируется в стенку матки и развивается в эмбрион. Когда у вас поврежденная яйцеклетка, гестационный мешок, в котором находится эмбрион, продолжает расти даже без эмбриона. Может произойти следующее:
Примерно на четвертой неделе беременности этот бластоцит имплантируется в стенку матки и развивается в эмбрион. Когда у вас поврежденная яйцеклетка, гестационный мешок, в котором находится эмбрион, продолжает расти даже без эмбриона. Может произойти следующее:
- Поражение яйцеклетки происходит на таком раннем сроке беременности, что вы никогда не осознаете, что беременны.
- У вас положительный тест на беременность и признаки беременности, но вы обнаружили пораженную яйцеклетку на первом УЗИ.
- У вас положительный тест на беременность и признаки беременности, но затем произошел выкидыш.
Насколько распространена беременность с поврежденной яйцеклеткой?
Пораженная яйцеклетка является причиной номер один выкидышей в первом триместре.
Симптомы и причины
Каковы симптомы поражения яйцеклетки?
Поражение яйцеклетки может произойти на таком раннем сроке беременности, что вы даже не подозреваете, что беременны. В других случаях у вас могут появиться признаки беременности, такие как отсутствие менструального цикла или положительный тест на беременность. У вас могут быть симптомы ранней беременности, такие как болезненность молочных желез и утреннее недомогание.
В других случаях у вас могут появиться признаки беременности, такие как отсутствие менструального цикла или положительный тест на беременность. У вас могут быть симптомы ранней беременности, такие как болезненность молочных желез и утреннее недомогание.
В других случаях ваши симптомы будут напоминать симптомы выкидыша:
- Вагинальное кровотечение : Пятнистость (легкое кровотечение), кровотечение или выделение светло-серой ткани или сгустков крови.
- Спазмы: Спазмы в области таза и живота от легкой до умеренной степени.
Единственный способ подтвердить поражение яйцеклетки — это УЗИ. Он покажет гестационный мешок, внутри которого отсутствует эмбрион.
Что вызывает повреждение яйцеклетки?
Поражение яйцеклетки обычно вызывается хромосомными или генетическими проблемами во время клеточного деления. Во время зачатия яйцеклетка начинает делиться вскоре после оплодотворения спермой. Примерно через десять дней клетки сформировали эмбрион. При повреждении яйцеклетки эмбрион никогда не формируется или перестает расти после того, как он сформировался.
Примерно через десять дней клетки сформировали эмбрион. При повреждении яйцеклетки эмбрион никогда не формируется или перестает расти после того, как он сформировался.
Как начинается выкидыш при поражении яйцеклетки?
Выкидыш яйцеклетки с гнилью вызывает вагинальное кровотечение и спазмы в животе. Выкидыш обычно ощущается более интенсивно, чем ваш обычный менструальный цикл. Вы можете принять безрецептурное лекарство, такое как ацетаминофен, чтобы облегчить спазмы. Избегайте подъема чего-либо тяжелого или любых напряженных упражнений, так как это может усилить кровотечение. Вы можете испытывать кровянистые выделения в течение нескольких недель после выкидыша.
Диагностика и тесты
Как диагностируется поражение яйцеклетки?
Ваш лечащий врач проведет диагностику пораженной яйцеклетки с помощью трансвагинального УЗИ. Это происходит в первом триместре, обычно между 7 и 9 неделями беременности. Эмбрион должен быть виден на этом сроке беременности. При поражении яйцеклетки плодное яйцо будет пустым.
При поражении яйцеклетки плодное яйцо будет пустым.
- Вы ляжете на стол для осмотра и поставите ноги в стремена, как при гинекологическом осмотре. Ваш лечащий врач введет ультразвуковой зонд во влагалище, чтобы увидеть содержимое матки.
- Пораженная яйцеклетка выглядит как пустой мешок — почти как пузырь.
Пораженная яйцеклетка – это пустое плодное яйцо, в котором находится эмбрион.
Люди часто не подозревают, что у них повреждена яйцеклетка. Это потому, что ваша плацента продолжает выделять гормоны, заставляя ваше тело думать, что вы беременны. Вот почему у вас все еще могут быть симптомы беременности, в том числе положительный тест на беременность.
Если у вас уже было кровотечение или признаки выкидыша, ваш лечащий врач проведет ультразвуковое исследование содержимого матки для диагностики поврежденной яйцеклетки.
Некоторые поставщики медицинских услуг возьмут серию образцов крови для проверки уровня ХГЧ (хорионического гонадотропина человека) в вашем организме.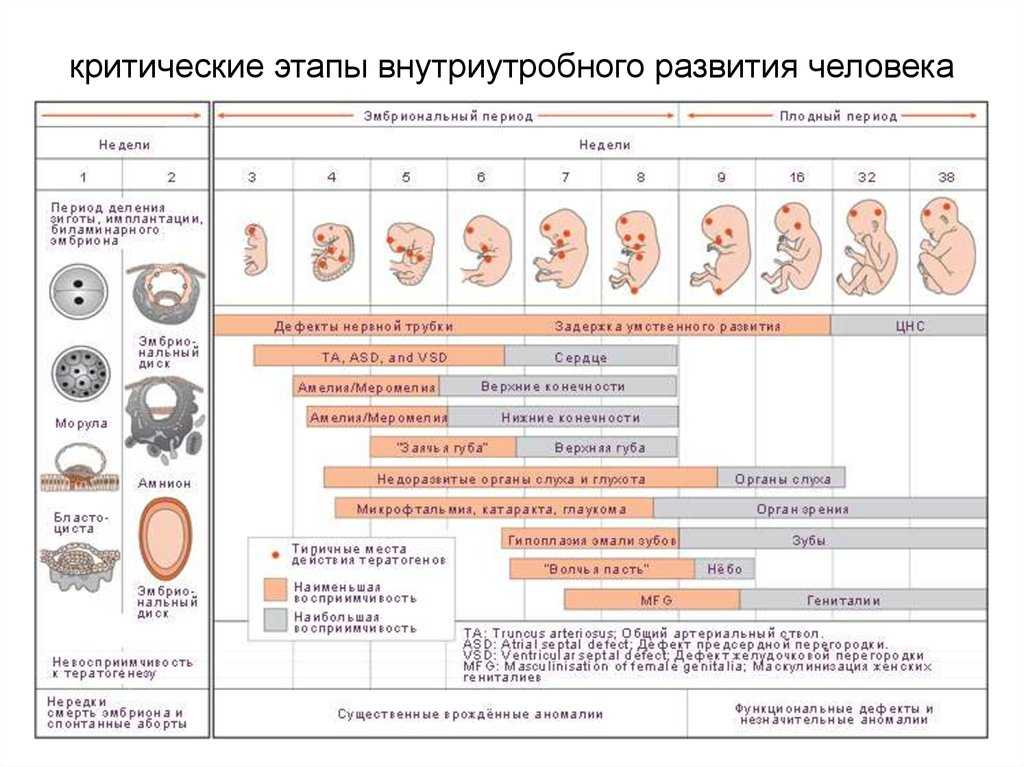 ХГЧ известен как гормон беременности, потому что он вырабатывается только во время беременности. Уровень ХГЧ в крови быстро увеличивается на ранних сроках беременности и достигает пика на восьмой-десятой неделе беременности. Если она не растет быстро, это может указывать на выкидыш или другое осложнение. Ваш врач может принять решение проверить уровень ХГЧ в течение нескольких дней, чтобы оценить, как повышается уровень ХГЧ. Это может быть эффективным инструментом для диагностики поврежденной яйцеклетки.
ХГЧ известен как гормон беременности, потому что он вырабатывается только во время беременности. Уровень ХГЧ в крови быстро увеличивается на ранних сроках беременности и достигает пика на восьмой-десятой неделе беременности. Если она не растет быстро, это может указывать на выкидыш или другое осложнение. Ваш врач может принять решение проверить уровень ХГЧ в течение нескольких дней, чтобы оценить, как повышается уровень ХГЧ. Это может быть эффективным инструментом для диагностики поврежденной яйцеклетки.
Управление и лечение
Как лечить поврежденную яйцеклетку?
Некоторым людям лечение может не понадобиться, поскольку эмбрион проходит через влагалище (выкидыш). Если в вашем организме не происходит выкидыша эмбриона, существуют другие варианты удаления содержимого матки. Ваш лечащий врач расскажет вам о возможных методах лечения:
- Дилатация и кюретаж (D&C) : Это хирургическая процедура по удалению содержимого матки.
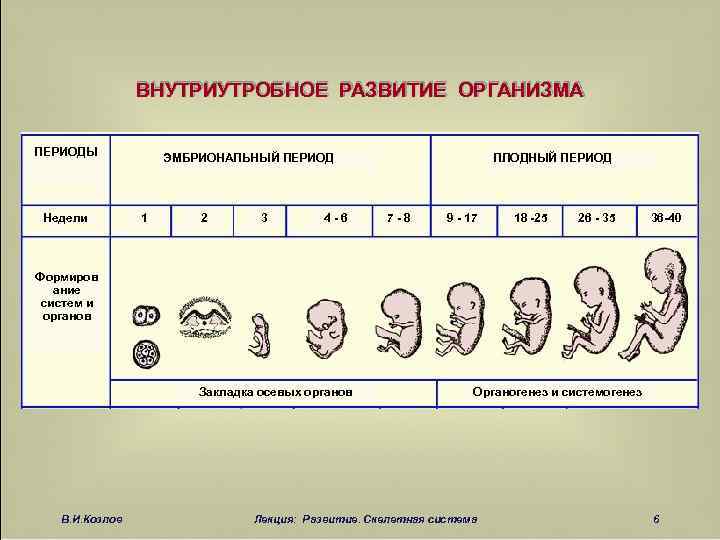 Ваш лечащий врач расширит или откроет шейку матки и использует медицинские инструменты и отсос для удаления тканей беременности из матки. Это делается под седацией или общей анестезией.
Ваш лечащий врач расширит или откроет шейку матки и использует медицинские инструменты и отсос для удаления тканей беременности из матки. Это делается под седацией или общей анестезией. - Естественный выкидыш: Если это безопасно, вы можете наблюдать и ждать, чтобы увидеть, высвобождает ли ваше тело ткани беременности. Иногда это может занять несколько дней или недель, прежде чем это начнется. Ваш лечащий врач сообщит вам, подходит ли вам этот вариант. После начала выкидыша вы почувствуете спазмы, боль в животе и кровотечение.
- Медикаментозный выкидыш : Вам могут дать лекарство под названием мизопростол, чтобы спровоцировать выкидыш. Это продвигает процесс вперед и устраняет время ожидания выкидыша, чтобы начаться сам по себе. У вас будут спазмы, боль в животе и кровотечение в течение от 30 минут до десяти часов после приема лекарства.
Последующее посещение обычно назначается через четыре-шесть недель после выкидыша или D&C. Вам может быть назначено еще одно УЗИ, чтобы подтвердить, что матка пуста. Ваш лечащий врач проверит наличие признаков инфекции и удостоверится в отсутствии осложнений.
Вам может быть назначено еще одно УЗИ, чтобы подтвердить, что матка пуста. Ваш лечащий врач проверит наличие признаков инфекции и удостоверится в отсутствии осложнений.
Каковы осложнения пораженной яйцеклетки?
Осложнения пораженной яйцеклетки встречаются редко, но возможные осложнения могут включать:
- Чрезмерное кровотечение или кровоизлияние.
- Инфекция.
- Рубцевание (из процедуры D&C).
- Разрывы матки (из процедуры D&C).
Сколько времени требуется, чтобы оправиться от поврежденной яйцеклетки?
Восстановление после выкидыша с поврежденной яйцеклеткой или D&C может длиться от одной или двух недель до месяца. Спазмы обычно длятся до недели, но кровотечение может длиться несколько недель. Ваше кровотечение должно стать легче, пока оно полностью не остановится.
Вы можете возобновить нормальную деятельность, когда почувствуете себя комфортно. Кровотечение может усилиться при напряженной деятельности или физических упражнениях. Гормоны могут оставаться в организме и задерживать менструальный цикл. У большинства людей менструация начинается в течение четырех-шести недель после повреждения яйцеклетки.
Гормоны могут оставаться в организме и задерживать менструальный цикл. У большинства людей менструация начинается в течение четырех-шести недель после повреждения яйцеклетки.
Эмоциональное восстановление после выкидыша яйцеклетки может занять больше времени. Вы можете испытывать чувство печали, гнева или замешательства. Это нормально, что нужно время, чтобы горевать. Попросите друзей и семью о поддержке.
Профилактика
Можно ли предотвратить повреждение яйцеклетки?
Поражение яйцеклетки невозможно предотвратить. Некоторые пары могут захотеть провести генетическое тестирование тканей внутри матки. Это позволяет выявить первопричины вашего выкидыша и может быть полезно для пар, переживших многократные потери беременности.
Перспективы/прогноз
Как скоро после повреждения яйцеклетки я могу снова забеременеть?
Большинство поставщиков медицинских услуг рекомендуют иметь один или два регулярных менструальных цикла, прежде чем пытаться снова забеременеть после любого типа выкидыша.
Каковы мои шансы получить еще одну поврежденную яйцеклетку?
Вероятность того, что у вас появится еще одна зараженная яйцеклетка, мала. У большинства людей наступает здоровая доношенная беременность. Если у вас более одной поврежденной яйцеклетки, ваш лечащий врач может предложить пройти обследование, чтобы определить, есть ли основная причина.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно позвоните своему поставщику медицинских услуг, если у вас есть какие-либо из этих симптомов:
- Обильное кровотечение из влагалища.
- Головокружение или обморок.
- Лихорадка, которая не проходит.
- Симптомы, которые со временем ухудшаются.
- Сильная боль, при которой не помогают обезболивающие.
Когда мне следует обратиться в отделение неотложной помощи?
Обратитесь в ближайшее отделение неотложной помощи Если у вас сильное вагинальное кровотечение — более двух прокладок в час в течение двух часов подряд — или у вас есть симптомы анемии, такие как головокружение, учащенное сердцебиение или бледность.
Какие вопросы я должен задать своему врачу?
Потеря беременности расстраивает и сбивает с толку. Не стесняйтесь задавать любые вопросы, которые у вас есть. Совершенно нормально задавать вопросы и испытывать эмоции в это время. Вот некоторые вопросы, которые вы можете задать:
- Могу ли я допустить выкидыш или мне следует принимать лекарства, вызывающие выкидыш?
- Каковы риски выкидыша?
- Должен ли я проходить D&C?
- Каковы риски D&C?
- Как долго я могу ожидать кровотечения или спазмов?
- Есть ли признаки того, что это произойдет снова?
- Когда я смогу начать попытки забеременеть?
- Нужно ли мне приходить на повторное УЗИ?
Часто задаваемые вопросы
Считается ли повреждение яйцеклетки выкидышем?
Да, поврежденная яйцеклетка — это выкидыш. Выкидыш – это потеря беременности до 20 недель. Поражение яйцеклетки считается ранним выкидышем, поскольку оно происходит до 13 недель беременности.
Как долго вы можете носить поврежденную яйцеклетку?
Время, в течение которого вы можете носить поврежденную яйцеклетку, варьируется. Ваша плацента будет продолжать расти и выделять гормоны без эмбриона. У некоторых людей выкидыш может произойти в течение нескольких дней или недель. Другие могут все еще полагать, что они беременны, только для того, чтобы обнаружить поврежденную яйцеклетку на своем первом УЗИ.
Может ли поврежденная яйцеклетка превратиться в ребенка?
Нет, пустая яйцеклетка не превратится в эмбрион. Формирование эмбриона происходит в течение двух недель после зачатия. К моменту образования плодного яйца клетки уже должны были сформировать зародыш. Ваш лечащий врач сможет осмотреть ваш гестационный мешок, чтобы убедиться, что эмбрион не развился.
Повышается ли уровень ХГЧ при поражении яйцеклетки?
Да, в большинстве случаев уровень ХГЧ повышается, что дает положительный результат теста на беременность и симптомы беременности. Это связано с тем, что плацента продолжает выделять ХГЧ, даже если эмбриона нет. Гормон ХГЧ иногда называют гормоном беременности, потому что он вырабатывается только во время беременности.
Это связано с тем, что плацента продолжает выделять ХГЧ, даже если эмбриона нет. Гормон ХГЧ иногда называют гормоном беременности, потому что он вырабатывается только во время беременности.
Пораженная яйцеклетка чаще встречается при ЭКО?
Поражение яйцеклетки не чаще встречается при ЭКО (экстракорпоральном оплодотворении). Ваши шансы получить поврежденную яйцеклетку при лечении ЭКО примерно такие же, как и при естественном зачатии.
Записка из клиники Кливленда
Терять беременность тяжело. Если вы испытываете трудности после выкидыша, поговорите со своим лечащим врачом, чтобы он мог порекомендовать группы поддержки или консультантов. Поиск поддержки может помочь вам пережить это трудное время. У большинства женщин, у которых была поврежденная яйцеклетка, беременность протекает нормально.
Поражение яйцеклетки (анэмбриональная беременность): причины и симптомы
Обзор
Пораженная яйцеклетка — это пустое плодное яйцо, в котором находится эмбрион.
Что такое поврежденная яйцеклетка?
Поражение яйцеклетки (также называемое анэмбриональной беременностью) — это тип раннего выкидыша, который происходит, когда оплодотворенная яйцеклетка имплантируется в матку, но не развивается в эмбрион. Эмбрион перестанет расти, но гестационный мешок (где должен развиваться эмбрион) продолжит расти. Плацента и пустой гестационный мешок высвобождают гормоны беременности — даже без присутствия эмбриона. Это приводит к тому, что у вас появляются ранние симптомы беременности или даже положительный тест на беременность. Иногда это происходит так рано во время беременности, что вы не знаете, что беременны.
Когда происходит поражение яйцеклетки?
Пораженная яйцеклетка вызывает ранний выкидыш в первом триместре беременности. Во время внутриутробного развития оплодотворенная яйцеклетка превращается в бластоцит. Примерно на четвертой неделе беременности этот бластоцит имплантируется в стенку матки и развивается в эмбрион. Когда у вас поврежденная яйцеклетка, гестационный мешок, в котором находится эмбрион, продолжает расти даже без эмбриона. Может произойти следующее:
Может произойти следующее:
- Поражение яйцеклетки происходит на таком раннем сроке беременности, что вы никогда не осознаете, что беременны.
- У вас положительный тест на беременность и признаки беременности, но вы обнаружили пораженную яйцеклетку на первом УЗИ.
- У вас положительный тест на беременность и признаки беременности, но затем произошел выкидыш.
Насколько распространена беременность с поврежденной яйцеклеткой?
Пораженная яйцеклетка является причиной номер один выкидышей в первом триместре.
Симптомы и причины
Каковы симптомы поражения яйцеклетки?
Поражение яйцеклетки может произойти на таком раннем сроке беременности, что вы даже не подозреваете, что беременны. В других случаях у вас могут появиться признаки беременности, такие как отсутствие менструального цикла или положительный тест на беременность. У вас могут быть симптомы ранней беременности, такие как болезненность молочных желез и утреннее недомогание.
В других случаях ваши симптомы будут напоминать симптомы выкидыша:
- Вагинальное кровотечение : Пятнистость (легкое кровотечение), кровотечение или выделение светло-серой ткани или сгустков крови.
- Спазмы: Спазмы в области таза и живота от легкой до умеренной степени.
Единственный способ подтвердить поражение яйцеклетки — это УЗИ. Он покажет гестационный мешок, внутри которого отсутствует эмбрион.
Что вызывает повреждение яйцеклетки?
Поражение яйцеклетки обычно вызывается хромосомными или генетическими проблемами во время клеточного деления. Во время зачатия яйцеклетка начинает делиться вскоре после оплодотворения спермой. Примерно через десять дней клетки сформировали эмбрион. При повреждении яйцеклетки эмбрион никогда не формируется или перестает расти после того, как он сформировался.
Как начинается выкидыш при поражении яйцеклетки?
Выкидыш яйцеклетки с гнилью вызывает вагинальное кровотечение и спазмы в животе.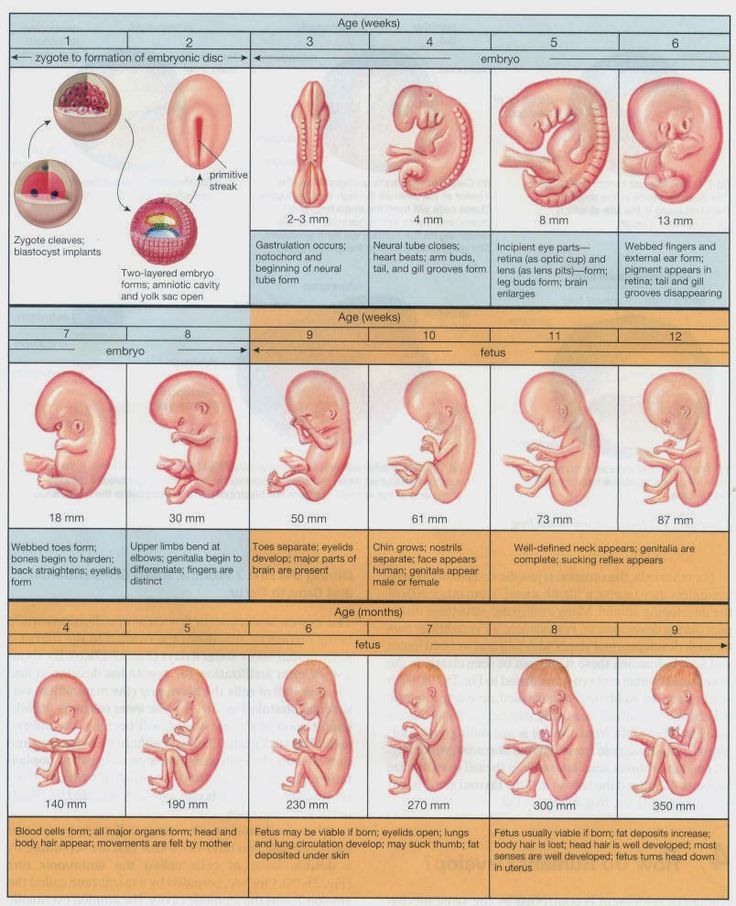 Выкидыш обычно ощущается более интенсивно, чем ваш обычный менструальный цикл. Вы можете принять безрецептурное лекарство, такое как ацетаминофен, чтобы облегчить спазмы. Избегайте подъема чего-либо тяжелого или любых напряженных упражнений, так как это может усилить кровотечение. Вы можете испытывать кровянистые выделения в течение нескольких недель после выкидыша.
Выкидыш обычно ощущается более интенсивно, чем ваш обычный менструальный цикл. Вы можете принять безрецептурное лекарство, такое как ацетаминофен, чтобы облегчить спазмы. Избегайте подъема чего-либо тяжелого или любых напряженных упражнений, так как это может усилить кровотечение. Вы можете испытывать кровянистые выделения в течение нескольких недель после выкидыша.
Диагностика и тесты
Как диагностируется поражение яйцеклетки?
Ваш лечащий врач проведет диагностику пораженной яйцеклетки с помощью трансвагинального УЗИ. Это происходит в первом триместре, обычно между 7 и 9 неделями беременности. Эмбрион должен быть виден на этом сроке беременности. При поражении яйцеклетки плодное яйцо будет пустым.
- Вы ляжете на стол для осмотра и поставите ноги в стремена, как при гинекологическом осмотре. Ваш лечащий врач введет ультразвуковой зонд во влагалище, чтобы увидеть содержимое матки.
- Пораженная яйцеклетка выглядит как пустой мешок — почти как пузырь.
Пораженная яйцеклетка – это пустое плодное яйцо, в котором находится эмбрион.
Люди часто не подозревают, что у них повреждена яйцеклетка. Это потому, что ваша плацента продолжает выделять гормоны, заставляя ваше тело думать, что вы беременны. Вот почему у вас все еще могут быть симптомы беременности, в том числе положительный тест на беременность.
Если у вас уже было кровотечение или признаки выкидыша, ваш лечащий врач проведет ультразвуковое исследование содержимого матки для диагностики поврежденной яйцеклетки.
Некоторые поставщики медицинских услуг возьмут серию образцов крови для проверки уровня ХГЧ (хорионического гонадотропина человека) в вашем организме. ХГЧ известен как гормон беременности, потому что он вырабатывается только во время беременности. Уровень ХГЧ в крови быстро увеличивается на ранних сроках беременности и достигает пика на восьмой-десятой неделе беременности. Если она не растет быстро, это может указывать на выкидыш или другое осложнение. Ваш врач может принять решение проверить уровень ХГЧ в течение нескольких дней, чтобы оценить, как повышается уровень ХГЧ. Это может быть эффективным инструментом для диагностики поврежденной яйцеклетки.
Ваш врач может принять решение проверить уровень ХГЧ в течение нескольких дней, чтобы оценить, как повышается уровень ХГЧ. Это может быть эффективным инструментом для диагностики поврежденной яйцеклетки.
Управление и лечение
Как лечить поврежденную яйцеклетку?
Некоторым людям лечение может не понадобиться, поскольку эмбрион проходит через влагалище (выкидыш). Если в вашем организме не происходит выкидыша эмбриона, существуют другие варианты удаления содержимого матки. Ваш лечащий врач расскажет вам о возможных методах лечения:
- Дилатация и кюретаж (D&C) : Это хирургическая процедура по удалению содержимого матки. Ваш лечащий врач расширит или откроет шейку матки и использует медицинские инструменты и отсос для удаления тканей беременности из матки. Это делается под седацией или общей анестезией.
- Естественный выкидыш: Если это безопасно, вы можете наблюдать и ждать, чтобы увидеть, высвобождает ли ваше тело ткани беременности.
 Иногда это может занять несколько дней или недель, прежде чем это начнется. Ваш лечащий врач сообщит вам, подходит ли вам этот вариант. После начала выкидыша вы почувствуете спазмы, боль в животе и кровотечение.
Иногда это может занять несколько дней или недель, прежде чем это начнется. Ваш лечащий врач сообщит вам, подходит ли вам этот вариант. После начала выкидыша вы почувствуете спазмы, боль в животе и кровотечение. - Медикаментозный выкидыш : Вам могут дать лекарство под названием мизопростол, чтобы спровоцировать выкидыш. Это продвигает процесс вперед и устраняет время ожидания выкидыша, чтобы начаться сам по себе. У вас будут спазмы, боль в животе и кровотечение в течение от 30 минут до десяти часов после приема лекарства.
Последующее посещение обычно назначается через четыре-шесть недель после выкидыша или D&C. Вам может быть назначено еще одно УЗИ, чтобы подтвердить, что матка пуста. Ваш лечащий врач проверит наличие признаков инфекции и удостоверится в отсутствии осложнений.
Каковы осложнения пораженной яйцеклетки?
Осложнения пораженной яйцеклетки встречаются редко, но возможные осложнения могут включать:
- Чрезмерное кровотечение или кровоизлияние.

- Инфекция.
- Рубцевание (из процедуры D&C).
- Разрывы матки (из процедуры D&C).
Сколько времени требуется, чтобы оправиться от поврежденной яйцеклетки?
Восстановление после выкидыша с поврежденной яйцеклеткой или D&C может длиться от одной или двух недель до месяца. Спазмы обычно длятся до недели, но кровотечение может длиться несколько недель. Ваше кровотечение должно стать легче, пока оно полностью не остановится.
Вы можете возобновить нормальную деятельность, когда почувствуете себя комфортно. Кровотечение может усилиться при напряженной деятельности или физических упражнениях. Гормоны могут оставаться в организме и задерживать менструальный цикл. У большинства людей менструация начинается в течение четырех-шести недель после повреждения яйцеклетки.
Эмоциональное восстановление после выкидыша яйцеклетки может занять больше времени. Вы можете испытывать чувство печали, гнева или замешательства. Это нормально, что нужно время, чтобы горевать. Попросите друзей и семью о поддержке.
Попросите друзей и семью о поддержке.
Профилактика
Можно ли предотвратить повреждение яйцеклетки?
Поражение яйцеклетки невозможно предотвратить. Некоторые пары могут захотеть провести генетическое тестирование тканей внутри матки. Это позволяет выявить первопричины вашего выкидыша и может быть полезно для пар, переживших многократные потери беременности.
Перспективы/прогноз
Как скоро после повреждения яйцеклетки я могу снова забеременеть?
Большинство поставщиков медицинских услуг рекомендуют иметь один или два регулярных менструальных цикла, прежде чем пытаться снова забеременеть после любого типа выкидыша.
Каковы мои шансы получить еще одну поврежденную яйцеклетку?
Вероятность того, что у вас появится еще одна зараженная яйцеклетка, мала. У большинства людей наступает здоровая доношенная беременность. Если у вас более одной поврежденной яйцеклетки, ваш лечащий врач может предложить пройти обследование, чтобы определить, есть ли основная причина.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Немедленно позвоните своему поставщику медицинских услуг, если у вас есть какие-либо из этих симптомов:
- Обильное кровотечение из влагалища.
- Головокружение или обморок.
- Лихорадка, которая не проходит.
- Симптомы, которые со временем ухудшаются.
- Сильная боль, при которой не помогают обезболивающие.
Когда мне следует обратиться в отделение неотложной помощи?
Обратитесь в ближайшее отделение неотложной помощи Если у вас сильное вагинальное кровотечение — более двух прокладок в час в течение двух часов подряд — или у вас есть симптомы анемии, такие как головокружение, учащенное сердцебиение или бледность.
Какие вопросы я должен задать своему врачу?
Потеря беременности расстраивает и сбивает с толку. Не стесняйтесь задавать любые вопросы, которые у вас есть. Совершенно нормально задавать вопросы и испытывать эмоции в это время. Вот некоторые вопросы, которые вы можете задать:
Вот некоторые вопросы, которые вы можете задать:
- Могу ли я допустить выкидыш или мне следует принимать лекарства, вызывающие выкидыш?
- Каковы риски выкидыша?
- Должен ли я проходить D&C?
- Каковы риски D&C?
- Как долго я могу ожидать кровотечения или спазмов?
- Есть ли признаки того, что это произойдет снова?
- Когда я смогу начать попытки забеременеть?
- Нужно ли мне приходить на повторное УЗИ?
Часто задаваемые вопросы
Считается ли повреждение яйцеклетки выкидышем?
Да, поврежденная яйцеклетка — это выкидыш. Выкидыш – это потеря беременности до 20 недель. Поражение яйцеклетки считается ранним выкидышем, поскольку оно происходит до 13 недель беременности.
Как долго вы можете носить поврежденную яйцеклетку?
Время, в течение которого вы можете носить поврежденную яйцеклетку, варьируется. Ваша плацента будет продолжать расти и выделять гормоны без эмбриона.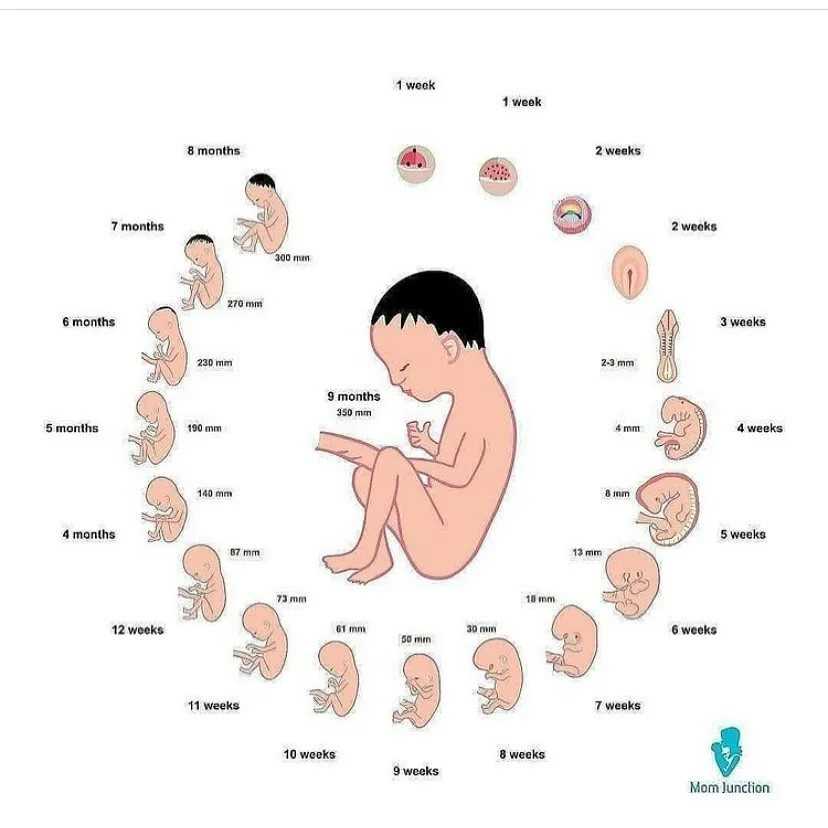 У некоторых людей выкидыш может произойти в течение нескольких дней или недель. Другие могут все еще полагать, что они беременны, только для того, чтобы обнаружить поврежденную яйцеклетку на своем первом УЗИ.
У некоторых людей выкидыш может произойти в течение нескольких дней или недель. Другие могут все еще полагать, что они беременны, только для того, чтобы обнаружить поврежденную яйцеклетку на своем первом УЗИ.
Может ли поврежденная яйцеклетка превратиться в ребенка?
Нет, пустая яйцеклетка не превратится в эмбрион. Формирование эмбриона происходит в течение двух недель после зачатия. К моменту образования плодного яйца клетки уже должны были сформировать зародыш. Ваш лечащий врач сможет осмотреть ваш гестационный мешок, чтобы убедиться, что эмбрион не развился.
Повышается ли уровень ХГЧ при поражении яйцеклетки?
Да, в большинстве случаев уровень ХГЧ повышается, что дает положительный результат теста на беременность и симптомы беременности. Это связано с тем, что плацента продолжает выделять ХГЧ, даже если эмбриона нет. Гормон ХГЧ иногда называют гормоном беременности, потому что он вырабатывается только во время беременности.
Пораженная яйцеклетка чаще встречается при ЭКО?
Поражение яйцеклетки не чаще встречается при ЭКО (экстракорпоральном оплодотворении).