Содержание
Миома матки при беременности
Это означает, что женщина подвержена более высокому риску беременности. Беременная женщина, у которой есть миома, чаще посещает гинеколога. Во время гинекологического обследования и УЗИ (они проводятся столько раз, сколько необходимо), врач контролирует, правильно ли развивается ребенок, и проверяет, как ведут себя миомы, чтобы в случае необходимости они могли быстро принять меры.
Миома матки: доброкачественные опухоли
Миомы образуются из мышечной ткани матки, отсюда и их название. Они могут встречаться по отдельности или несколько в группе. Чаще всего они размером с горошину, но иногда они достигают размера апельсина. Они развиваются в матке, которая увеличивается равномерно. Когда в матке много миом, она теряет свою физиологическую форму.
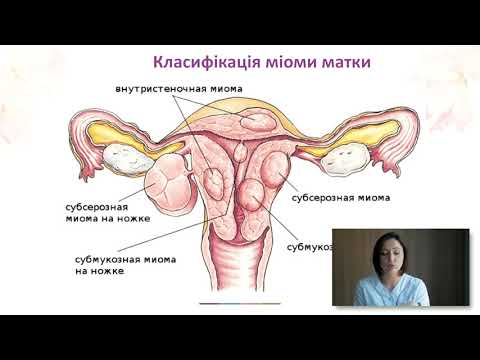
В зависимости от местоположения, миомы различаются:
- Субсерозные — они расположены вне матки и растут в направлении серозы, которая покрывает матку из брюшной полости.

- Интрамуральные — развиваются в стенке матки.
- Подслизистая оболочка — они образуются внутри матки и растут по направлению к слизистой оболочке, которая выстилает полость матки.
- На ножке — связаны с маткой с помощью соединительной ткани (они похожи на воздушный шарик на веревочке), они могут развиваться снаружи и в направлении полости матки.
Симптомы миомы матки при беременности
Небольшие миомы обычно не вызывают дискомфорта. Часто даже крупные опухоли не проявляются. Вот почему многие женщины узнают о миомах случайно. Небольшие узелки, которые не вызывают дискомфорта, обычно не требуют лечения. Однако нужно следить, быстро ли они растут.
Когда миома увеличивается и вызывает легкий дискомфорт, назначается лечение. Если опухоли большие, быстро растут или имеют постоянные симптомы, требуется операция. Метод операции зависит от возраста, состояния здоровья женщины и размера миомы. Но во время беременности миомы не излечиваются.
Миома матки и планирование беременности
Если узелки небольшие, не вызывают дискомфорта, их расположение не угрожает беременности, можно проконсультироваться с врачом, стоит ли забеременеть вне зависимости от миомы. Чаще всего, вы должны сначала избавиться от них. Если женщина хочет иметь детей (независимо от того, родила она или нет), выполняется щадящая операция, то есть миома энуклеируется, поддерживая всю матку.
После этой процедуры рекомендуется забеременеть как можно скорее, чтобы избежать повторного возникновения заболевания. Если полость матки открывается, следует ввести внутриматочное устройство, которое действует как противозачаточное средство, ускоряет заживление оперируемой области и защищает от спаек. Через три месяца вставка удаляется, и можно забеременеть.
Миома матки при беременности: риск для матери и ребенка
Миома матки, к сожалению, имеет тенденцию к увеличению во время беременности. Но то, что они растут, не должно означать осложнений. Они часто растут вместе с ребенком и не мешают нормальному развитию или рождению плода. Тем не менее, они должны соблюдаться, потому что они опасны для матери и ребенка. Они могут препятствовать правильному развитию ребенка, вызывать преждевременные сокращения матки и предотвращать естественные роды.
Они часто растут вместе с ребенком и не мешают нормальному развитию или рождению плода. Тем не менее, они должны соблюдаться, потому что они опасны для матери и ребенка. Они могут препятствовать правильному развитию ребенка, вызывать преждевременные сокращения матки и предотвращать естественные роды.
Подслизистая миома наиболее проблематична. Увеличиваясь к полости матки, они деформируют ее и занимают место, предназначенное для ребенка. Малыш слишком тугой, поэтому он может расти медленнее и, как результат, рождаться меньше и слабее. Такие миомы иногда вызывают преждевременные сокращения матки, что может привести к выкидышу или преждевременным родам.
Подсубулярные миомы, которые врастают в брюшную полость и интрамурально, представляют меньшую угрозу для ребенка. Они не занимают места для ребенка, поэтому плод может расти правильно. Однако бывает, что миома, расположенная под сывороткой или стенкой матки во время беременности, меняет свое местоположение и появляется внутри матки.
Иногда большая подслизистая или интрамуральная миома, расположенная на задней стенке матки, давит на прямую кишку, вызывая боль. Когда вклинивается в кишечник, это затрудняет дефекацию. Это приводит к хроническим запорам, а в крайних случаях к кишечной непроходимости. Тогда единственный вариант — жидкая диета. Вы также должны пить как можно больше, чтобы пища могла свободно перемещаться по всему пищеварительному тракту.
Педункулатные миомы не влияют на развитие плода, но иногда являются препятствием для естественного родоразрешения.
Миома матки и беременность
Сочетание миомы матки с беременностью находится в пределах от 0,5% до 6%. В последние годы это сочетание встречается чаще. Безусловно, риск развития осложнений есть, но в целом существенный рост миомы во время вынашивания ребенка наблюдается редко и не осложняет течение беременности..
Миома матки: беременность и роды
В случае небольших миом, естественные роды возможны. Но если миома расположена низко, рядом с внутренним отверстием матки, они могут помешать естественным родам. Врач обычно решает сделать кесарево сечение.
Но если миома расположена низко, рядом с внутренним отверстием матки, они могут помешать естественным родам. Врач обычно решает сделать кесарево сечение.
Если миомы большие, независимо от того, где они находятся, нужно кесарева сечения. Лучше сразу принять решение об операции, чем подвергать ребенка и себя осложнениям, которые могут возникнуть во время родов.
Как правило, миома не удаляется путем кесарева сечения. Исключением являются узелки, которые лежат в линии разреза и мешают закрытию матки.
В других случаях операция по их удалению (лапароскопия или традиционная операция) может быть выполнена не ранее, чем через 6 недель после родов. Это не всегда необходимо, потому что после рождения ребенка миомы уменьшаются. Но если вы планируете другую беременность, вам придется избавиться от них.
Для грамотной консультации доктора-гинеколога при планировании беременности, во время беременности и для профилактики осложнений после родов обращайтесь в клинику «Томоград». Звоните: 8 (4852) 97-00-33 или оставляйте заявку на сайте
Миома матки и беременность — возможные осложнения
Миома — доброкачественное новообразование мышечного слоя матки. Обычно миоматозные узлы множественные, растут из незрелых миоцитов миометрия. Как правило, диагностирование лишь одного узла свидетельствует о минимальных размерах второго узла. Одиночные миомы являются редкостью, а после воспалительных процессов — это наиболее распространенное заболевание. У женщин детородного возраста частота патологии составляет 20-21%, она увеличивается с годами.
Обычно миоматозные узлы множественные, растут из незрелых миоцитов миометрия. Как правило, диагностирование лишь одного узла свидетельствует о минимальных размерах второго узла. Одиночные миомы являются редкостью, а после воспалительных процессов — это наиболее распространенное заболевание. У женщин детородного возраста частота патологии составляет 20-21%, она увеличивается с годами.
Причины возникновения
Наиболее распространенной данной причиной патологии считается нарушение гормонального фона, в частности увеличение количества эстрогенов. Способствует данной дисфункции нарушения в системе регуляции репродуктивных функций, начиная от головного мозга и заканчивая яичниками и маткой. Это могут быть как наследственные заболевания, так и воспалительные процессы половых органов, эндокринные болезни и сопутствующая патология.
На образование миоматозных узлов влияет и состояние рецепторного аппарата матки, которое ухудшается после абортов, послеродовых осложнений и хронической инфекции половой системы.
Миома матки во время беременности
Женщины с подобной патологией способны к зачатию и развитию беременности. Исключением являются случаи, когда миома растет в полость матки, тем самым уменьшая ее просвет, деформирует матку и препятствует прикреплению оплодотворенной яйцеклетки к стенке матки. Миома и беременность – несопоставимые явления при росте миоматозного узла в сторону брюшной полости, который пережимает маточные трубы и не дает сперматозоидам передвигаться к яйцеклетке.
Во время беременности данная патология может протекать бессимптомно. Женщина в положении не догадывается о наличии таких узлов и узнает о них только после проведения первого УЗИ.
Проявления миомы матки во время беременности
В данном случае симптомы зависят от размеров узлов, их количества, характера роста и наличия сопутствующей патологии со стороны яичников или же других органов.
Многие женщины, имеющие межмышечные узлы размером до 4 см, которые находятся в теле матки и не деформируют ее полость, успешно вынашивают ребенка и не имеют осложнений при родах.
Несмотря на такие случаи, миоматозные узлы влияют на состояние беременной матки, а именно на количество поступления эстрогенов к матке, тем самым способствуя увеличению размеров миомы. Приток прогестерона при этом значительно уменьшается. Объясняется такое явление нарушением рецепторного аппарата матки, который становится более чувствительным к эстрогенам. Чем длительнее течение заболевания, тем значительнее ухудшается кровоток в матке, происходит увеличение ее объема за счет миоматозного узла, а также увеличивается риск осложнений при беременности.
Осложнения беременности при миоме
Беременные женщины с таким заболеванием на любом сроке имеют высокий риск развития осложнений: угроза прерывания, нарушение трофики миоматозного узла, которое может привести к его отмиранию и распаду тканей, повышение тонуса матки.
Угроза прерывания на ранних сроках и повышение тонуса матки во втором и третьем семестре возможна из-за снижения эластичности матки, низкой способности мышечного слоя к растяжению, при этом также наблюдается уменьшение кровотока в миоматозном узле и развитие воспалительного процесса в нем.
Во время беременности данная патология приводит к фетоплацентарной недостаточности (невозможность плаценты обеспечить плод необходимым количеством кислорода и питательных веществ), гестозу во второй половине беременности, который проявляется отеками, повышенным артериальным давлением, снижением функции почек и гипоксией плода. Женщины, планирующие обзавестись ребенком при данной патологии, должны помнить о частых случаях неправильного положения плода (косое, поперечное), тазовом предлежании, а также о полном или частичном предлежании плаценты. Наиболее распространенной причиной таких патологий является миома, которая растет в полость матки и деформирует ее, что не дает возможности для плода разместиться головкой вниз и продольно. Плацента также располагается в той части, где имеется свободное место (как правило, плацента должна находиться на задней стенке матки).
Крупные миоматозные узлы нарушают маточно-плацентарное кровообращение в случае их расположения в месте крепления плаценты к стенке матки, что приводит к внутриутробной задержке развитии плода и хронической гипоксии.
У будущих мам при миоме очень часто наблюдаются такие осложнения, как: ускорение роста новообразования, причины чего еще полностью неизвестны, преждевременная отслойка плаценты, нарушение «миграции» плаценты (с увеличением срока беременности растет и миома, которая препятствует нормальному движению плаценты от зева ко дну матки, и вызывает ее отслоение).
Беременность и миома больших размеров – несопоставимые явления. В таких случаях рекомендуют прерывание до 12 недель, чтобы избежать жизнеугрожающих осложнений для женщины. Среди возможных – самопроизвольные выкидыши, которые вызывают обильные кровотечения, так как матка не способна сокращаться, из-за больших узлов миомы; некроз миоматозных узлов, который вызывает распад тканей; развитие тяжелой фетоплацентарной недостаточности грозит врожденными пороками плода и его нервной системы.
Как беременность влияет на миому матки
В первом триместре из-за гормональных изменений в организме происходит увеличение кровоснабжения матки, соответственно и миомы, что приводит к увеличению ее размеров. Но, к счастью, такая тенденция наблюдается нечасто. Бывает и так, что новообразование во время вынашивания ребенка не растет. Из-за увеличения матки и растяжения стенок миоматозные узлы меняют свое месторасположение, а если узел крепится к стенке матки с помощью тонкой ножки, то возможен ее перекрут, который приводит к некротизации узла. Перекрут ножки миоматозного узла проявляется симптомами «острого живота»: сильная острая боль внизу живота, повышение температуры тела, симптомы общей интоксикации, а также изменение показателей общего анализа крови. Данное осложнение требует немедленной госпитализации в стационар и хирургического лечения.
Но, к счастью, такая тенденция наблюдается нечасто. Бывает и так, что новообразование во время вынашивания ребенка не растет. Из-за увеличения матки и растяжения стенок миоматозные узлы меняют свое месторасположение, а если узел крепится к стенке матки с помощью тонкой ножки, то возможен ее перекрут, который приводит к некротизации узла. Перекрут ножки миоматозного узла проявляется симптомами «острого живота»: сильная острая боль внизу живота, повышение температуры тела, симптомы общей интоксикации, а также изменение показателей общего анализа крови. Данное осложнение требует немедленной госпитализации в стационар и хирургического лечения.
Во втором и третьем триместре беременности также возможно развитие процессов, которые нарушают питание миомы: отек, некроз, нарушение кровообращения и лимфооттока, которые также проявляются симптомами «острого живота».
Диагностика
Обследование будущей мамы при миоме требует тщательного подхода и проводится в следующие сроки:
- І триместр – обследование необходимо провести в термине 7-10 недель;
- ІІ триместр – 14-16 и 22-24 недели;
- ІІІ триместр – 32-34 и 38-39 недели.

При обследовании проводится оценка развития плода, исключение внутриутробной задержки развития плода и нарушения питания в миоматозных узлах, оценивается кровообращение в плаценте, матке и плоде. На последнем осмотре уточняется локализация миомы и плаценты, положение и предлежание плода, чтобы решить вопрос о методе родоразрешения.
В первом триместре патологию можно пропальпировать через переднюю брюшную стенку при проведении вагинального обследования. Для подтверждения диагноза используют ультразвуковые методы диагностики. Более того, с помощью УЗИ можно диагностировать миоматозные узлы небольших размеров на ранних этапах их развития, а также проводить контроль лечения и динамику роста миомы. УЗИ при беременности помогает оценить структуру, размеры и количество миоматозных узлов, их локализацию относительно плаценты, а также степень деформации полости матки, кровоснабжение миоматозного узла. Параллельно проводится измерение анатомических структур плода, чтобы исключить задержку внутриутробного развития, оцениваются дыхательные параметры, степень зрелости плаценты и кровообращение в плодово-маточном комплексе.
Для оценивания сердечной деятельности и двигательной активности плода с 32 недели беременности целесообразно проводить кардиотокографию до начала родов. Миома и беременность требуют проведения КТГ каждые 5 дней в последние недели.
Лечение
Во время беременности не проводятся радикальные мероприятия по лечению миомы. В основном оно направлено на избежание осложнений миомы в этот период.
Целью лечения является снижение тонуса матки, продление беременности для рождения доношенного плода, избежание преждевременных родов и появление здорового малыша.
Так как миома ухудшает кровоснабжение фетоплацентарного комплекса, то выбор медикаментозной терапии падает на препараты, способствующие улучшению кровотока в сосудах и предупреждению гипоксии плода.
Лечение миомы проводят после рождения ребенка, но при острых состояниях может потребоваться не только консервативная терапия, но и хирургическое вмешательство.
В клинике «Центр ЭКО» г. Калининград возможно проведение консервативной миомэктомии – удаление новообразования с сохранением матки. Беременность после данного удаления миомы возможна, а также если миомэктомию проводят во время гравидарного периода, то удается сохранить плод.
Беременность после данного удаления миомы возможна, а также если миомэктомию проводят во время гравидарного периода, то удается сохранить плод.
Сроки и метод родоразрешения
За неделю до предполагаемой даты родов беременная должна быть госпитализирована в родильное отделение, чтобы акушеры-гинекологи смогли спланировать и выбрать метод родоразрешения. Беременные с низким риском осложнений могут родить через естественные родовые пути, но с использованием адекватного метода обезболивания для избегания спазма сосудов, так как это может привести к гипоксии плода.
Осложнения беременности с миомой:
- ранее отхождение околоплодных вод вследствие повышенного тонуса матки или патологического расположения плода;
- кровотечение в послеродовой период из-за сниженной сократительной способности матки в области миомы;
- преждевременная отслойка плаценты.
При осложненной беременности роды проводят путем операции кесарева сечения и с удалением миомы.
Миома и послеродовой период
Ранний послеродовой период может осложниться кровотечением за счет низкого тонуса матки, а поздний – медленной инволюцией матки, так как миома препятствует нормальному сокращению стенок матки и уменьшению ее размеров. Грудное вскармливание положительно влияет на процесс лечения, так как снижается количество эстрогенов в крови и миома уменьшается в размерах.
Беременность после миомы: возможно ли
Зачастую, для того чтобы завести ребенка, необходимо провести консервативное лечение с удалением миоматозных узлов, при этом сохранив матку. Это органосохраняющая операция. Беременность после такого удаления миомы возможна, она протекает без осложнений, при условии отсутствия развития новых очагов опухоли. Ее ведение требует от врача пристального внимания, ведь во время гестации, из-за гормональных изменений возможно развитие рецидива.
Планировать беременность после миомы можно уже после 6-месячного курса реабилитации. Данный термин обусловлен особенностью заживления стенок матки, ведь только рассасывание швов происходит через три месяца.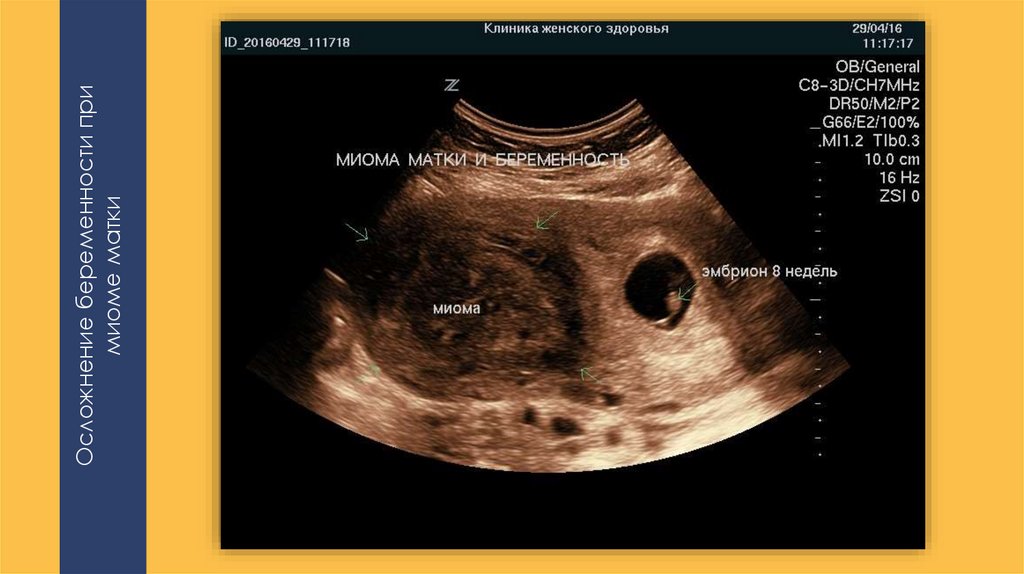
Возможно ли перепутать миому с беременностью
Многие женские сайты сообщают истории о том, как на УЗИ перепутали миому с беременностью. Действительно, на ранних сроках плодное яйцо по размерам напоминает миоматозный узел и есть риск перепутать заболевание с беременностью, если аппарат УЗИ старый, изображение некачественное, а сам врач некомпетентен. Но любой высококвалифицированный специалист не позволит себе перепутать миому с беременностью, ведь кроме УЗИ существуют и другие методы диагностики, которые позволяют определить точный диагноз.
- Диагностировать беременность можно и при обычном гинекологическом осмотре, по размерам и консистенции матки, а также по внешнему виду ее шейки.
- Кроме этого, гинеколог назначает анализ для определения уровня ХГЧ. Миома не влияет на количество данного гормона, а при беременности он будет повышен.
- Менструальный цикл при миоме сохраняется, что невозможно при беременности.
Запишитесь на прием по телефону
+7 (4012) 79-55-39
или
воспользуйтесь формой записи:
Редкий случай большой миомы матки у антенатальной женщины с Situs Inversus: клинический случай
1 Отделение акушерства и гинекологии, Институт медицинских наук и исследований им. Махариши Маркандешвара, Харьяна, Индия
Махариши Маркандешвара, Харьяна, Индия
2 Отделение акушерства и гинекологии, Всеиндийский институт медицинских наук, Андхра-Прадеш, Индия
Лейомиомы или миомы являются наиболее распространенными доброкачественными опухолями матки и часто увеличиваются в размерах во время беременности. Его частота при беременности составляет примерно 1,5-2% и связана с повышенным риском осложнений во время беременности, включая аборты, преждевременные роды, красную дегенерацию, аномалии предлежания, увеличение частоты кесарева сечения, послеродовые кровотечения. Настоящим мы обсуждаем случай крупной многодольчатой миомы матки, осложнившей течение второго триместра беременности. У нашей пациентки была обнаружена большая лейомиома размером примерно 28 × 30 см на сроке 28 недель беременности с острой красной дегенерацией миомы с внутрикапсульным и внутрибрюшинным кровотечением. Выполнена спасительная субтотальная гистерэктомия, из брюшной полости дренировано около 1,5-2 литров крови.
Миомы матки являются одной из наиболее распространенных доброкачественных гладкомышечных опухолей матки [1,2], с общей частотой встречаемости 40-60% у 35-летних женщин и 70-80% у женщин в возрасте 50 лет [3]. Они имеют как гладкомышечные, так и фибробластные компоненты со значительным количеством фиброзного внеклеточного матрикса, которые все ответственны за патогенетический процесс [1]. Точная этиология миомы матки до сих пор неясна, существует множество теорий ее происхождения [3]. Различные факторы, такие как генетическая предрасположенность, стероидные гормоны, факторы окружающей среды и др., играют важную роль в фиброзных процессах и ангиогенезе, что в конечном итоге приводит к образованию и росту миомы матки [4]. Следовательно, происхождение лейомиом может быть многофакторным [5]. Кроме того, миомы чрезвычайно гетерогенны по своей патофизиологии, локализации, размеру и клинической картине [1]. В антенатальном периоде диагностика миом становится еще более сложной задачей, так как способность УЗИ выявлять миомы во время беременности очень низкая (1,4%-2,7%), в основном из-за его сниженной эффективности для дифференциации миомы и нормального утолщения миометрия. Следовательно, сообщаемая распространенность лейомиом во время беременности недооценивается и занижается. Кроме того, до сих пор не известна точная связь между лейомиомой матки и неблагоприятным исходом беременности [3]. Различные исследования показали, что 60-70% миомы у антенатальных женщин не имеют изменений в объеме. Около 22-32% показывают увеличение объема, особенно в первом триместре, с очень минимальным изменением объема во втором и третьем триместрах [6].
В антенатальном периоде диагностика миом становится еще более сложной задачей, так как способность УЗИ выявлять миомы во время беременности очень низкая (1,4%-2,7%), в основном из-за его сниженной эффективности для дифференциации миомы и нормального утолщения миометрия. Следовательно, сообщаемая распространенность лейомиом во время беременности недооценивается и занижается. Кроме того, до сих пор не известна точная связь между лейомиомой матки и неблагоприятным исходом беременности [3]. Различные исследования показали, что 60-70% миомы у антенатальных женщин не имеют изменений в объеме. Около 22-32% показывают увеличение объема, особенно в первом триместре, с очень минимальным изменением объема во втором и третьем триместрах [6].
Большинство миом обычно остаются бессимптомными в антенатальном периоде, но у некоторых пациенток они могут проявляться острой болью в животе, которая является наиболее частым осложнением миомы во время беременности и возникает из-за красной дегенерации или перекрута или сдавления миомы на ножке [3]. Дегенерация миомы является распространенным процессом и обычно происходит, когда миома увеличивается в размерах, что приводит к снижению поступления крови, кислорода и питательных веществ. После гиалиновой дегенерации во время беременности обычно наблюдается красная дегенерация [7]. Это геморрагический инфаркт лейомиомы матки, осложняющий около 8% опухолей во время беременности, хотя распространенность составляет лишь 3% всех лейомиом матки [7,8]. Красная дегенерация обычно наблюдается у женщин с большими миомами размером более 5 см и обычно возникает в конце второго или начале третьего триместра беременности. Боль в основном возникает из-за перекручивания сосудов, приводящего к гипоксии, ишемии и некрозу тканей с выделением огромного количества простагландинов [3]. Здесь мы представляем редкий случай беременности во втором триместре с огромной миомой с красной дегенерацией с массивным внутрикапсульным и внутрибрюшинным кровотечением у пациентки с обратным расположением органов и декстрокардией.
Дегенерация миомы является распространенным процессом и обычно происходит, когда миома увеличивается в размерах, что приводит к снижению поступления крови, кислорода и питательных веществ. После гиалиновой дегенерации во время беременности обычно наблюдается красная дегенерация [7]. Это геморрагический инфаркт лейомиомы матки, осложняющий около 8% опухолей во время беременности, хотя распространенность составляет лишь 3% всех лейомиом матки [7,8]. Красная дегенерация обычно наблюдается у женщин с большими миомами размером более 5 см и обычно возникает в конце второго или начале третьего триместра беременности. Боль в основном возникает из-за перекручивания сосудов, приводящего к гипоксии, ишемии и некрозу тканей с выделением огромного количества простагландинов [3]. Здесь мы представляем редкий случай беременности во втором триместре с огромной миомой с красной дегенерацией с массивным внутрикапсульным и внутрибрюшинным кровотечением у пациентки с обратным расположением органов и декстрокардией.
34-летняя первобеременная пациентка обратилась в амбулаторное отделение акушерства и гинекологии сельского центра третичной медицинской помощи в Северной Индии с основными жалобами на аменорею с семи месяцев, вздутие живота с болью в животе с одного месяца и одышку с десяти лет. до пятнадцати дней. Она проходила предыдущее дородовое обследование в какой-то частной больнице, где ее УЗИ в первом триместре (УЗИ) выявило 12-недельный плод с большой массой матки 12 см. Повторное УЗИ с жалобами на боли в животе во втором триместре выявило матку 21 недели гестации с быстро увеличивающейся массой матки 20 см, сильно васкуляризированную, поэтому было сделано подозрение на гестационную трофобластическую неоплазию. Ей рекомендовали магнитно-резонансную томографию (МРТ) с последующей тонкоигольной аспирационной цитологией под контролем УЗИ (FNAC) массы, которая выявила типичный завитой рисунок, наводящий на мысль о миоме матки. В то время ей рекомендовали госпитализацию, но больная отказалась от госпитализации. Затем она обратилась в наш институт с болью в животе и усилением одышки с 10-15 дней, которая усиливалась по степени тяжести и интенсивности. Пациент поступил в отделение высокого риска. При общем осмотре больной выглядел больным, тахионической анемией (бледность 2+), артериальное давление 110/70 мм рт.ст., пульс 120/мин. У пациента была лихорадка с температурой 101 градус по Фаренгейту. Обследование сердечно-сосудистой и дыхательной систем выявило декстрокардию и снижение поступления воздуха в левую часть грудной клетки. При осмотре брюшной полости живот напряжен, болезненный на ощупь, вздут до мечевидного отростка. Части матки и плода оценить не удалось. Тоны сердца плода не выслушиваются стетоскопом. Было рекомендовано повторное УЗИ органов брюшной полости и грудной клетки, которое показало огромную фиброму размером 28 × 30 см с внутрикапсульным кровотечением объемом от половины до одного литра. Один живой внутриутробный плод в сроке гестации 27 нед. В дополнение к этому у пациента было перевернутое положение с декстрокардией.
Затем она обратилась в наш институт с болью в животе и усилением одышки с 10-15 дней, которая усиливалась по степени тяжести и интенсивности. Пациент поступил в отделение высокого риска. При общем осмотре больной выглядел больным, тахионической анемией (бледность 2+), артериальное давление 110/70 мм рт.ст., пульс 120/мин. У пациента была лихорадка с температурой 101 градус по Фаренгейту. Обследование сердечно-сосудистой и дыхательной систем выявило декстрокардию и снижение поступления воздуха в левую часть грудной клетки. При осмотре брюшной полости живот напряжен, болезненный на ощупь, вздут до мечевидного отростка. Части матки и плода оценить не удалось. Тоны сердца плода не выслушиваются стетоскопом. Было рекомендовано повторное УЗИ органов брюшной полости и грудной клетки, которое показало огромную фиброму размером 28 × 30 см с внутрикапсульным кровотечением объемом от половины до одного литра. Один живой внутриутробный плод в сроке гестации 27 нед. В дополнение к этому у пациента было перевернутое положение с декстрокардией. Таким образом, был поставлен предварительный диагноз: Первородящая со сроком гестации 27 недель с огромной миомой матки с красной дегенерацией, внутрикапсульным кровотечением с обратным расположением органов и декстрокардией. Больному назначены внутривенные антибиотики, жаропонижающие и анальгетики. Все исследования, включая общий анализ крови, тест функции печени, тест функции почек, были отправлены и были в пределах нормы с гемоглобином 90,2 г/дл и общее количество лейкоцитов 16 000/мкл. Кровь отправили на перекрестную совместимость. Пациентка и ее родственники были проинформированы о высоком риске для пациентки и плода. На вторые сутки у больного началось ухудшение состояния с падением артериального давления ниже 100/60 мм рт. произведена диагностическая лапаротомия, с объяснением высокого риска родственникам и согласием на гистерэктомию в случае необходимости. Интраоперационные находки включали гемоперитонеум (1-1,5 литра) с маткой размером 28 недель с большой многодольчатой миомой, отходящей от передней поверхности матки с большей долей размером 28 × 30 см, а другая доля была дегенерирована с внутрикапсульным кровотечением около 2 -3 литра и размером 15×20 см (рис.
Таким образом, был поставлен предварительный диагноз: Первородящая со сроком гестации 27 недель с огромной миомой матки с красной дегенерацией, внутрикапсульным кровотечением с обратным расположением органов и декстрокардией. Больному назначены внутривенные антибиотики, жаропонижающие и анальгетики. Все исследования, включая общий анализ крови, тест функции печени, тест функции почек, были отправлены и были в пределах нормы с гемоглобином 90,2 г/дл и общее количество лейкоцитов 16 000/мкл. Кровь отправили на перекрестную совместимость. Пациентка и ее родственники были проинформированы о высоком риске для пациентки и плода. На вторые сутки у больного началось ухудшение состояния с падением артериального давления ниже 100/60 мм рт. произведена диагностическая лапаротомия, с объяснением высокого риска родственникам и согласием на гистерэктомию в случае необходимости. Интраоперационные находки включали гемоперитонеум (1-1,5 литра) с маткой размером 28 недель с большой многодольчатой миомой, отходящей от передней поверхности матки с большей долей размером 28 × 30 см, а другая доля была дегенерирована с внутрикапсульным кровотечением около 2 -3 литра и размером 15×20 см (рис. 1). Обе доли получали обильное кровоснабжение из забрюшинного пространства, брыжейки кишки с плотными сращениями. Все спайки и запасы были тщательно пережаты и разрезаны для освобождения миомы. Была предпринята попытка сохранить матку, но в связи с ухудшением состояния матери (АД на операционном столе 60/40 мм рт.ст., ЧДД 140/мин) для извлечения плода и сохранения матки сначала была выполнена гистеротомия, но поскольку больная продолжала обильное кровотечение, поэтому было принято решение о гистерэктомии, и субтотальная гистерэктомия была выполнена как процедура спасения жизни (рис. 2). Двусторонний дренаж брюшной полости оставлен in situ и брюшная полость закрыта после достижения полного гемостаза. Во время операции было проведено шесть переливаний, включая три единицы эритроцитарной массы (PRBC) и три единицы свежезамороженной плазмы (FFP). В ближайшем послеоперационном периоде пациенту было назначено две единицы ПРБЦ, две единицы тромбоцитов и четыре единицы СЗП. Пациент начал поправляться и был экстубирован на второй день операции.
1). Обе доли получали обильное кровоснабжение из забрюшинного пространства, брыжейки кишки с плотными сращениями. Все спайки и запасы были тщательно пережаты и разрезаны для освобождения миомы. Была предпринята попытка сохранить матку, но в связи с ухудшением состояния матери (АД на операционном столе 60/40 мм рт.ст., ЧДД 140/мин) для извлечения плода и сохранения матки сначала была выполнена гистеротомия, но поскольку больная продолжала обильное кровотечение, поэтому было принято решение о гистерэктомии, и субтотальная гистерэктомия была выполнена как процедура спасения жизни (рис. 2). Двусторонний дренаж брюшной полости оставлен in situ и брюшная полость закрыта после достижения полного гемостаза. Во время операции было проведено шесть переливаний, включая три единицы эритроцитарной массы (PRBC) и три единицы свежезамороженной плазмы (FFP). В ближайшем послеоперационном периоде пациенту было назначено две единицы ПРБЦ, две единицы тромбоцитов и четыре единицы СЗП. Пациент начал поправляться и был экстубирован на второй день операции. Поскольку послеоперационный гемоглобин был меньше (5,5 г/дл), было перелито еще 3 единицы цельной крови. Ее гистопатологический отчет выявил двудольную фиброзную матку с геморрагическим инфарктом и кистозной дегенерацией (рис. 3).
Поскольку послеоперационный гемоглобин был меньше (5,5 г/дл), было перелито еще 3 единицы цельной крови. Ее гистопатологический отчет выявил двудольную фиброзную матку с геморрагическим инфарктом и кистозной дегенерацией (рис. 3).
Рисунок 1: Внешний вид беременной матки с многодольчатой миомой in situ . Посмотреть рисунок 1
Рисунок 2: Матка с многодольчатой миомой после удаления. Посмотреть рисунок 2
Рисунок 3: Микроскопические изображения, показывающие пучки гладких мышечных волокон с участками красной дегенерации. Посмотреть рисунок 3
Швы были сняты на девятый и десятый день после операции попеременно. Так, всего после 17 трансфузий больной оправился от кровопотери и был выписан на 11-е сутки послеоперационного периода в удовлетворительном состоянии с рекомендациями диспансерного наблюдения.
Лейомиома матки является одной из наиболее распространенных доброкачественных опухолей, проявляющихся во время беременности, с зарегистрированной частотой от 0,1 до 10,7% всех беременностей, и заболеваемость еще больше увеличивается с возрастом матери [9]. ]. Они редко показывают какие-либо изменения в размере во время беременности, но могут увеличиваться в размере и объеме в первом триместре и очень редко во втором и третьем триместре [6], но, в отличие от этого случая, миома быстро росла во втором триместре как в размере, так и в объеме [6]. ]. Точный патогенез этих гладкомышечных опухолей не ясен, но два основных стероидных гормона яичников; эстрадиол и прогестерон играют значительную роль в его росте. Действие этих гормонов, стимулирующее рост, в основном связано с локальной продукцией специфических факторов роста, что вызывает увеличение скорости митоза [10]. Другой теорией, объясняющей патогенез, является реакция на травму, особенно во время менструального цикла, при которой ишемическое повреждение приводит к высвобождению различных сосудосуживающих веществ, что вызывает реакцию гладкомышечных клеток миометрия и синтез внеклеточного волокнистого матрикса [11]. Кроме того, после повреждения сосудов наблюдается избыточная экспрессия основных факторов роста фибробластов в лейомиомах, что приводит к их росту [12,13].
]. Они редко показывают какие-либо изменения в размере во время беременности, но могут увеличиваться в размере и объеме в первом триместре и очень редко во втором и третьем триместре [6], но, в отличие от этого случая, миома быстро росла во втором триместре как в размере, так и в объеме [6]. ]. Точный патогенез этих гладкомышечных опухолей не ясен, но два основных стероидных гормона яичников; эстрадиол и прогестерон играют значительную роль в его росте. Действие этих гормонов, стимулирующее рост, в основном связано с локальной продукцией специфических факторов роста, что вызывает увеличение скорости митоза [10]. Другой теорией, объясняющей патогенез, является реакция на травму, особенно во время менструального цикла, при которой ишемическое повреждение приводит к высвобождению различных сосудосуживающих веществ, что вызывает реакцию гладкомышечных клеток миометрия и синтез внеклеточного волокнистого матрикса [11]. Кроме того, после повреждения сосудов наблюдается избыточная экспрессия основных факторов роста фибробластов в лейомиомах, что приводит к их росту [12,13]. Фибромы во время беременности могут осложниться из-за дегенерации, приводящей к боли в животе, которая может проявляться как легкая или острая брюшная полость [14]. Они могут вызывать осложнения в до-, интра- и послеродовом периодах беременности, которые включают самопроизвольные аборты, преждевременные роды, преждевременное излитие плодных оболочек, отслойку плаценты, предлежание/срастание плаценты, родовую дистоцию, красную дистрофию, неправильное предлежание, задержку внутриутробного развития, фето- диспропорция таза, задержка плаценты, послеродовое кровотечение и др. [15-17]. Около 10-40% всех дородовых осложнений во время беременности с миомой связаны с наличием самой миомы [18].
Фибромы во время беременности могут осложниться из-за дегенерации, приводящей к боли в животе, которая может проявляться как легкая или острая брюшная полость [14]. Они могут вызывать осложнения в до-, интра- и послеродовом периодах беременности, которые включают самопроизвольные аборты, преждевременные роды, преждевременное излитие плодных оболочек, отслойку плаценты, предлежание/срастание плаценты, родовую дистоцию, красную дистрофию, неправильное предлежание, задержку внутриутробного развития, фето- диспропорция таза, задержка плаценты, послеродовое кровотечение и др. [15-17]. Около 10-40% всех дородовых осложнений во время беременности с миомой связаны с наличием самой миомы [18].
Пациентки с миомой матки во время беременности обычно испытывают сильную боль в животе. В нашем случае у пациента также были острые боли в животе с вздутием живота. Различные факторы, такие как эпигенетический или генетический механизм, дезорганизация внеклеточного матрикса, факторы роста, показали взаимодействие с патогенезом роста миомы [15]. Что касается лечения, то консервативное лечение с противовоспалительной терапией считается золотым стандартом, а хирургического вмешательства во время беременности обычно избегают из-за риска гистерэктомии, связанного с тяжелым кровотечением, травмами беременных и невынашиванием беременности [3]. Основными состояниями, которые неизбежно вызывают хирургическое вмешательство, являются перекрут миомы на ножке или редкие случаи некроза с результирующей воспалительной перитонеальной реакцией, а также если симптомы сохраняются более 72 часов медикаментозной терапии. Поэтому диагноз требует особого внимания для выбора соответствующего лечения [3,15].
Что касается лечения, то консервативное лечение с противовоспалительной терапией считается золотым стандартом, а хирургического вмешательства во время беременности обычно избегают из-за риска гистерэктомии, связанного с тяжелым кровотечением, травмами беременных и невынашиванием беременности [3]. Основными состояниями, которые неизбежно вызывают хирургическое вмешательство, являются перекрут миомы на ножке или редкие случаи некроза с результирующей воспалительной перитонеальной реакцией, а также если симптомы сохраняются более 72 часов медикаментозной терапии. Поэтому диагноз требует особого внимания для выбора соответствующего лечения [3,15].
Хирургическое удаление миомы при беременности может быть выполнено лапаротомным или лапароскопическим методом с учетом объема и расположения узлов. Другой метод лечения, а именно эмболизация маточных артерий (двусторонняя), применялся интервенционными рентгенологами для контроля послеродового кровотечения и альтернативной процедуры лечения больших симптоматических миом у женщин, которые не беременны и не желают иметь фертильность в будущем [3].
Аналогичный случай был опубликован Йордановым и соавт. в котором сообщалось, что 34-летняя женщина, первородящая в 14 недель, обратилась с жалобами на острые боли в животе, при УЗИ у нее была обнаружена перекрученная субсерозная миома на ножке диаметром 20 см. Без осложнений выполнена срочная срединная лапаротомия с миомэктомией. На 38 9На 0003-й -й неделе беременности пациентка родила здорового доношенного ребенка массой 3400 г путем операции кесарева сечения [15].
Другой случай был описан Panchal, et al. в 2012 г., когда 35-летняя повторнородящая женщина с предшествующим кесаревым сечением с преэклампсией и миомой матки, получающая регулярное лечение, в срок была взята на плановое кесарево сечение и родила живого мальчика с хорошей оценкой по шкале APGAR [16]. Интраоперационно капсула миомы была вскрыта во время разреза матки, что привело к неконтролируемому кровотечению, поэтому тотальная акушерская гистерэктомия была выполнена в качестве операции по спасению жизни [19]. ]. В нашем случае пациентка поступила остро с одышкой и острым животом в конце второго триместра, поэтому нам не удалось спасти ее беременность и матку, но нам удалось спасти ее жизнь с помощью массивных переливаний крови. Таким образом, беременность с миомой считается состоянием высокого риска с повышенным риском осложнений для матери и новорожденного. В будущем мы можем подумать о проведении эмболизации маточных артерий сразу после извлечения ребенка, чтобы остановить кровотечение и избежать необходимости гистерэктомии.
]. В нашем случае пациентка поступила остро с одышкой и острым животом в конце второго триместра, поэтому нам не удалось спасти ее беременность и матку, но нам удалось спасти ее жизнь с помощью массивных переливаний крови. Таким образом, беременность с миомой считается состоянием высокого риска с повышенным риском осложнений для матери и новорожденного. В будущем мы можем подумать о проведении эмболизации маточных артерий сразу после извлечения ребенка, чтобы остановить кровотечение и избежать необходимости гистерэктомии.
- Стюарт Э.А., Лафлин Томмазо С.К., Катерино В.Х., Лалиткумар С., Гупта Д. и соавт. (2016) Миома матки. Nat Rev Dis Primers 2: 16043.
- Stewart EA (2015) Клиническая практика. Миома матки. N Engl J Med 372: 1646-1655.
- Хи Джун Ли, Эррол Р. Норвитц, Джулия Шоу (2010)Современное лечение миомы во время беременности. Преподобный Obstet Gynecol 3: 20-27.
- Stewart EA (2001)Миома матки. Ланцет 357: 293-298.
- Педдада С.Д., Лафлин С.
 К., Майнер К., Гайон Дж.П., Ханеке К. и др. (2008) Рост лейомиомы матки среди чернокожих и белых женщин в пременопаузе. Proc Natl Acad Sci USA 105: 19887-19892.
К., Майнер К., Гайон Дж.П., Ханеке К. и др. (2008) Рост лейомиомы матки среди чернокожих и белых женщин в пременопаузе. Proc Natl Acad Sci USA 105: 19887-19892. - Витаглиано А., Новента М., Ди Спьезио Сардо А., Сакконе Г., Гиццо С. и др. (2018)Изменения размера миомы матки во время беременности и послеродового периода: данные первого систематического обзора литературы. Arch Gynecol Obstet 297: 823-835.
- Хан С.К., Ким М.Д., Юнг Д.К., Ли М., Ли М.С. и др. (2013) Дегенерация лейомиомы у пациентов, направленных на эмболизацию миомы матки: заболеваемость, особенности визуализации и клинические характеристики. Йонсей Мед J 54: 215-219.
- Каваками С., Тогаси К., Кониси И., Кимура И., Фукуока М. и др. (1994) Красная дегенерация лейомиомы матки: внешний вид МРТ. J Comput Assist Tomogr 18: 925-928.
- Сомильяна Э., Верчеллини П., Дагуати Р., Пасин Р., Де Джорджи О. и др. (2007) Миомы и женская репродукция: критический анализ доказательств. Обновление Hum Reprod 13: 465-476.

- Новак Р.А. (1999) Фибромы: патофизиология и современное лечение. Baillieres Best Pract Res Clin Obstet Gynaecol 13: 223-238.
- Диксон Д., Флейк Г.П., Мур А.Б., Хе Х., Хасеман Дж.К. и др. (2002)Пролиферация клеток и апоптоз в лейомиомах матки и миометрии человека. Арка Вирхова 441: 53-62.
- Мангрулкар Р.С., Оно М., Исикава М., Такашима С., Клагсбрун М. и др. (1995)Выделение и характеристика гепарин-связывающих факторов роста в лейомиомах человека и нормальном миометрии. Биол Репрод 53: 636-646.
- Чиаваттини А., Ди Джузеппе Дж., Стортони П., Монтик Н., Джаннубило С.Р. и др. (2013)Миома матки: патогенез и взаимодействие с эндометрием и эндомиометриальным соединением. Obstet Gynecol Int 2013: 173184.
- Cook H, Ezzati M, Segars JH, McCarthy K (2010)Влияние лейомиомы матки на репродуктивные исходы. Минерва Гинеколь 62: 225-236.
- Йорданов А.Д., Желяскова К.З., Илиев И.И., Васильева В.В., Поповский Н.К., и соавт. (2017)Очень большая, быстрорастущая миома во втором триместре беременности — исход.
 J Gynecol Женское здоровье.
J Gynecol Женское здоровье. - Панчал Д.Н., Доши Х.У., Сингх П., Рохит П. (2012)Сосуществование большой миомы и беременности. Медицинский журнал Гуджрата 67: 110-112.
- Салех Х.С., Мовафи Х.Е., Хамид А.А.А.Э., Шериф Х.Е., Махфуз Э.М. (2018) Влияет ли миома матки отрицательно на акушерский исход беременности? Биомед Рез Инт 2018: 8367068.
- Eze CU, Odumeru EA, Ochie K, UI Nwadike, KK Agwuna (2013)Сонографическая оценка беременности, сосуществующей с лейомиомой матки, в Оверри, Нигерия. Afr Health Sci 13: 453-460.
- Poovathi M, Ramalingam R (2016)Исходы для матери и плода при беременности с миомой: проспективное исследование. Int J Sci Stud 3: 169-172.
Каур Х., Кумар Н. (2019) Редкий случай большой миомы матки у антенатальных женщин с Situs Inversus: клинический случай. Случаи акушерства и гинеколя Откр. 6:144. doi.org/10.23937/2377-9004/1410144
Клиника Майо Вопросы и ответы: Фибромы и беременность
Синтия Вайс
УВАЖАЕМАЯ КЛИНИКА MAYO: Мне 24 года, я не женат и с нетерпением жду момента, когда у меня появится семья. Недавно мне поставили диагноз миома. Какие варианты лечения позволят мне иметь ребенка в будущем?
ОТВЕТ: Миомы – это доброкачественные образования, состоящие из мышц, которые растут в матке.
Несмотря на то, что миомы распространены — , они присутствуют более чем у 75% женщин — у большинства людей нет симптомов или проблем с беременностью из-за миомы, и всем не требуется лечение.
Миомы подразделяются на три основные категории в зависимости от их расположения:
- Субсерозные миомы
Миомы растут на поверхности матки. Они с наименьшей вероятностью повлияют на вашу способность забеременеть, поскольку находятся вне матки или полости эндометрия. - Интрамуральные миомы
Эти миомы растут в стенке матки. Они могут затруднить беременность, но только в том случае, если они становятся большими и начинают продавливать или деформировать полость эндометрия.
- Подслизистые миомы
Эти миомы растут в полости эндометрия, где будет расти развивающийся ребенок. Исследования показывают, что эти миомы могут затруднять беременность и могут быть фактором риска выкидыша.
У некоторых людей миомы могут вызывать обильные или продолжительные менструации или объемные симптомы, если они большие. Основные симптомы включают тазовое давление или тяжесть, частое мочеиспускание, затруднение дефекации или постоянное ощущение сытости. Иногда миомы могут мешать забеременеть или оставаться беременными, а иногда миомы могут вызывать проблемы во время беременности или родов.
Было показано, что большое количество миом, более крупных миом и подслизистых миом имеют наибольшее влияние на женщин, пытающихся забеременеть. Наличие больших или многочисленных миом может вызвать проблемы во время беременности, такие как боль, чрезмерное кровотечение, преждевременные роды или необходимость кесарева сечения. Обращение к специалисту по миомам может помочь вам понять, будут ли ваши миомы проблемой при будущей беременности и какие варианты лечения доступны.
Варианты лечения миомы включают:
- Лекарства можно использовать для лечения обильных менструаций, вызванных миомой, и несколько лекарств могут временно уменьшить миому. Большинство этих лекарств предотвратят беременность, пока вы их принимаете, поэтому они не предназначены для людей, пытающихся забеременеть. Лекарства хороши, если у вас есть неприятные симптомы, и вы не хотите сразу забеременеть.
- Миомэктомия — это операция, при которой миомы удаляются из матки. Миомэктомия может быть выполнена через влагалище или брюшную полость либо лапароскопически (через небольшие разрезы шириной с кончик пальца), либо через разрез типа «бикини» или кесарева сечения. Операция, выполняемая вагинально или лапароскопически, безопаснее и менее инвазивна, чем операция через большой разрез, но способ операции зависит от размера, расположения и количества миомы. Результаты также лучше, когда операцию проводит специалист по миоме. Было показано, что миомэктомия безопасна и эффективна для женщин, которые хотят забеременеть в будущем, хотя некоторым людям потребуется кесарево сечение, если они забеременеют после операции.

- Эмболизация миомы матки, также известная как эмболизация маточной артерии, представляет собой небольшую процедуру, которая блокирует кровоснабжение миомы. Это делает миомы меньше и уменьшает менструальные кровотечения. Несмотря на то, что матку не удаляют, исследования показывают, что у женщин, которые забеременели после этой процедуры, возникает больше осложнений.
- Радиочастотная абляция миомы — это операция, при которой в фиброму вводится устройство для разрушения ткани с помощью тепла. Это может быть выполнено через влагалище или лапароскопически. Как и эмболизация, эта процедура может повлиять на будущую беременность. Хотя еще неизвестно, безопасно ли беременеть после удаления миомы, этот вопрос исследуется.
- Фокусированное ультразвуковое исследование под контролем МРТ использует энергию, проходящую через брюшную стенку, для термического разрушения миомы при сохранении матки. Поскольку только несколько центров в стране предлагают это лечение, оно недостаточно изучено.
 Поэтому неизвестно, насколько безопасно забеременеть после этой процедуры.
Поэтому неизвестно, насколько безопасно забеременеть после этой процедуры. - Абляция эндометрия — это небольшая процедура для уменьшения обильных менструальных кровотечений с использованием устройства, вводимого через влагалище, которое сжигает и разрушает слизистую оболочку матки. Беременность после этой процедуры не рекомендуется.
Все указанные выше методы лечения не удаляют матку, поэтому в будущем возможно появление новых миом. Для некоторых пациентов со значительной миомой наилучшим вариантом является гистерэктомия. В ходе этой операции удаляются как матка, так и миомы, чтобы предотвратить повторное появление миомы и навсегда устранить менструальные кровотечения. Хотя гистерэктомия не вызывает менопаузу, забеременеть после гистерэктомии невозможно, поскольку матка удаляется.
Хотя некоторые миомы могут повлиять на вашу способность забеременеть или вызвать проблемы во время беременности, специалисты по миомам могут помочь вам выбрать варианты лечения и помочь вам добиться здоровой беременности и долгосрочного качества жизни.