Содержание
Менингит у детей: симптомы и признаки, которые нельзя игнорировать
Менингит — это коварное заболевание, способное в считанные часы превратить веселого и активного ребенка в тяжелобольного пациента реанимации. Но что, если бы существовал способ предотвратить эту напасть? Хорошая новость — он есть! Давайте разберемся, как защитить наших детей от этой опасной инфекции.
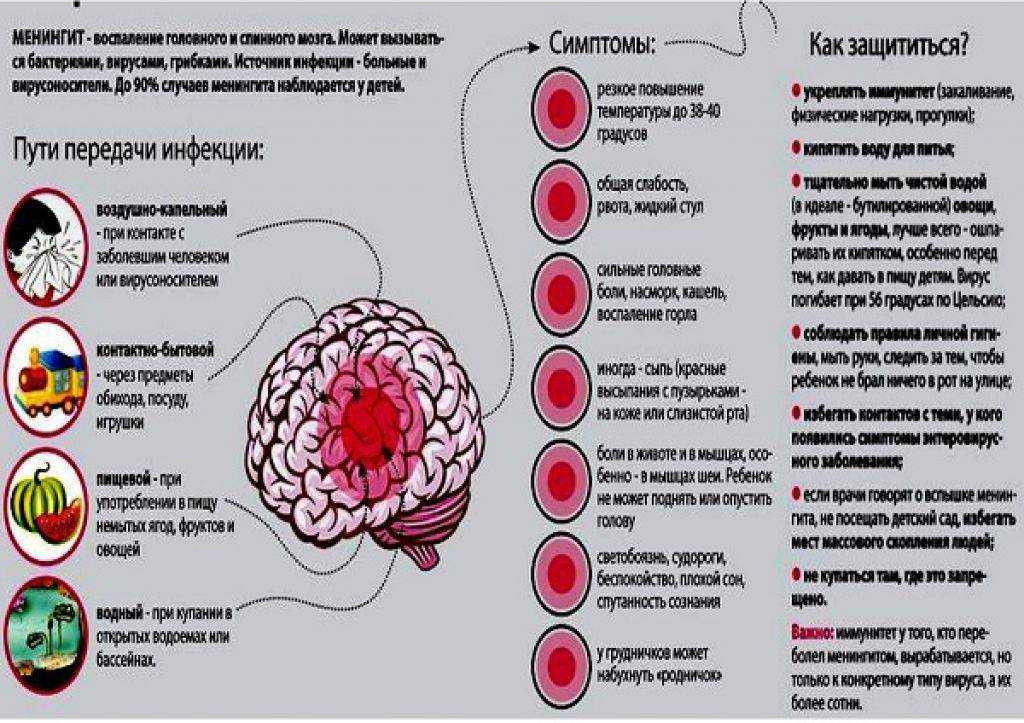
Менингит — это воспаление оболочек головного и спинного мозга, которое может быть вызвано вирусами, бактериями или грибками. Детский организм особенно уязвим перед этой болезнью из-за несовершенства иммунной системы. Вы когда-нибудь задумывались, почему малыши так часто болеют? Это как раз потому, что их иммунитет только учится бороться с различными патогенами.
Почему профилактика менингита так важна?
Представьте себе, что ваш ребенок — это маленькая крепость, а менингит — это армия захватчиков, пытающаяся пробраться внутрь. Без правильной защиты эта крепость может пасть. Вот почему менингит профилактика у детей — это не просто рекомендация, а жизненная необходимость.
Статистика говорит сама за себя: ежегодно в мире регистрируется около 1,2 миллиона случаев менингита, и большая часть из них приходится на детей до 5 лет. Это не просто цифры — за каждым случаем стоит судьба ребенка и его семьи. Поэтому наша задача как родителей — сделать все возможное, чтобы защитить наших малышей.
Ключевые методы профилактики
Итак, как же построить эту защитную стену вокруг нашей «детской крепости»? Вот несколько проверенных методов:
- Вакцинация — это ваш главный щит. Современные вакцины способны защитить от наиболее опасных возбудителей бактериального менингита. Это как обучить армию вашей крепости распознавать врага еще до его появления.
- Гигиена — простое, но мощное оружие. Научите ребенка правильно мыть руки, не делиться личными вещами с другими детьми. Это похоже на то, как если бы вы установили дополнительные барьеры вокруг крепости.
- Укрепление иммунитета — правильное питание, режим дня, физическая активность. Представьте, что вы усиливаете стены вашей крепости, делая их более прочными и устойчивыми к атакам.
- Избегание мест скопления людей во время вспышек заболевания. Это как если бы вы временно закрыли ворота крепости, чтобы не пустить врага внутрь.
Но давайте копнем глубже. Что конкретно нужно делать, чтобы эти методы работали эффективно?
Вакцинация — ваш главный союзник
Вакцинация — это не просто укол. Это результат многолетних исследований и разработок. Современные вакцины против менингита способны защитить от таких опасных возбудителей, как Haemophilus influenzae типа b, Streptococcus pneumoniae и Neisseria meningitidis. Звучит сложно? Представьте, что это имена главных злодеев в компьютерной игре, и вакцина — это код, который не дает им проникнуть на следующий уровень.
Важно соблюдать календарь прививок. Это как если бы вы обновляли антивирус на компьютере — пропустили обновление, и вот уже система уязвима. Не бойтесь задавать вопросы педиатру о вакцинации — чем больше вы знаете, тем увереннее сможете защитить своего ребенка.
Гигиена — простые правила, спасающие жизни
Мытье рук — это не просто родительская придирка, а реальный способ остановить распространение инфекции. Научите ребенка мыть руки правильно — с мылом, не менее 20 секунд, уделяя внимание всем участкам. Можете превратить это в игру — например, предложите малышу спеть любимую песенку, пока он моет руки.
Не менее важно научить ребенка не делиться личными вещами — расческами, полотенцами, зубными щетками. Да, щедрость — это хорошо, но не когда речь идет о здоровье. Объясните это ребенку на понятном ему языке. Например, скажите, что микробы любят путешествовать, и мы не хотим, чтобы они переезжали от одного человека к другому.
Укрепление иммунитета — ваша внутренняя армия
Иммунитет — это ваша личная армия защитников. И как любой армии, ей нужны ресурсы и тренировки. Обеспечьте ребенка полноценным питанием, богатым витаминами и минералами. Особенно важны витамины C и D, цинк, которые помогают иммунной системе работать эффективнее.
Физическая активность — еще один ключ к крепкому иммунитету. Это как тренировки для вашей армии защитников. Гуляйте с ребенком на свежем воздухе, играйте в подвижные игры. Это не только укрепит иммунитет, но и поможет снять стресс, который тоже может ослаблять защитные силы организма.
Не забывайте о режиме дня. Полноценный сон — это время, когда ваша «армия» восстанавливается и готовится к новым сражениям. Установите четкий режим сна и придерживайтесь его даже в выходные дни.

Бдительность во время вспышек заболевания
Иногда лучшая защита — это избегание опасности. Во время вспышек менингита или других инфекционных заболеваний старайтесь ограничить посещение мест большого скопления людей. Это может быть непросто, особенно если ребенок ходит в детский сад или школу. Но помните — временные ограничения могут предотвратить серьезные проблемы.
Если все-таки приходится бывать в людных местах, научите ребенка держать дистанцию от чихающих и кашляющих людей. Объясните, почему это важно, но делайте это без нагнетания страха. Можно сравнить это с игрой в салочки — нужно уворачиваться от «микробов», как от водящего в игре.
Знание — сила
Чем больше вы знаете о менингите и способах его профилактики, тем эффективнее сможете защитить своего ребенка. Не стесняйтесь задавать вопросы педиатру, читайте проверенные источники информации. Знание симптомов менингита может помочь вам вовремя распознать болезнь и обратиться за медицинской помощью.
Помните, что ваш спокойный и уверенный подход к профилактике передается и ребенку. Не нужно запугивать малыша страшными историями о болезнях. Вместо этого, превратите заботу о здоровье в увлекательное приключение. Например, можно создать красочный календарь, где ребенок будет отмечать дни, когда он съел полезный фрукт или сделал зарядку.
Профилактика менингита у детей — это не разовое действие, а образ жизни. Это как строительство и укрепление крепости — процесс постоянный и требующий внимания. Но результат стоит усилий — здоровый и счастливый ребенок, готовый к новым открытиям и приключениям.
И помните — вы не одни в этой борьбе. Врачи, ученые, другие родители — все мы вместе работаем над тем, чтобы сделать мир безопаснее для наших детей. Так давайте же объединим усилия и построим для наших малышей самую надежную защиту от менингита и других опасных заболеваний!
Вакцинация против менингита: ключевой метод защиты вашего ребенка
Когда речь заходит о менингите, родители часто ощущают холодок страха, пробегающий по спине. И неспроста! Это заболевание способно в считанные часы превратить здорового ребенка в тяжелобольного пациента реанимации. Но что если я скажу вам, что существует надежный способ значительно снизить риск этой опасной инфекции? Да, вы правильно догадались — речь идет о вакцинации.

Вакцинация против менингита — это не просто укол. Это как если бы вы установили в организме вашего ребенка высокотехнологичную систему безопасности, которая распознает и нейтрализует опасных захватчиков еще до того, как они успеют причинить вред. Звучит как научная фантастика? А ведь это реальность, доступная каждому!
Как работает вакцина против менингита?
Представьте, что организм вашего ребенка — это крепость, а иммунная система — ее защитники. Вакцина — это как учебное пособие для этих защитников. Она содержит безвредные частицы возбудителей менингита, которые не могут вызвать заболевание, но позволяют иммунной системе изучить врага и подготовиться к возможной атаке.
После вакцинации, если настоящий возбудитель попадет в организм, иммунная система мгновенно его распознает и уничтожит, не дав развиться заболеванию. Это как если бы охрана крепости заранее знала все уловки и маскировки потенциальных захватчиков — шансы на проникновение стремятся к нулю!
Какие вакцины доступны?
На сегодняшний день существует несколько типов вакцин, защищающих от различных возбудителей менингита:
- Вакцина против Haemophilus influenzae типа b (Hib)
- Пневмококковая вакцина
- Менингококковая вакцина
Каждая из этих вакцин нацелена на конкретного «злодея». Hib-вакцина, например, защищает от бактерии, которая раньше была главной причиной бактериального менингита у детей до 5 лет. Благодаря массовой вакцинации, случаи Hib-менингита стали редкостью. Это ли не доказательство эффективности?
Когда проводить вакцинацию?
Timing is everything, как говорят англичане. В случае с вакцинацией против менингита это особенно верно. Большинство вакцин вводятся в первые месяцы жизни ребенка, когда риск заболевания наиболее высок. Например, первую дозу Hib-вакцины обычно вводят в 2 месяца. Но не волнуйтесь, если вы пропустили этот срок — вакцинацию можно провести и позже, просто проконсультируйтесь с педиатром.
Важно помнить, что некоторые вакцины требуют нескольких доз для формирования стойкого иммунитета. Это как строительство той самой крепости — один кирпичик не создаст надежной защиты, нужно завершить все стены.

Безопасность вакцин: мифы и реальность
Я знаю, о чем вы сейчас думаете. «А безопасно ли это? Не навредит ли вакцина моему ребенку?» Эти вопросы естественны для любого заботливого родителя. Давайте разберемся с фактами.
Современные вакцины против менингита прошли множество клинических испытаний и доказали свою безопасность. Да, как и любое медицинское вмешательство, вакцинация может вызвать побочные эффекты. Но они, как правило, ограничиваются легким повышением температуры или болезненностью в месте укола и проходят в течение нескольких дней.
Сравните это с риском самого менингита, который может привести к необратимым последствиям, включая потерю слуха, проблемы с обучением, а в тяжелых случаях — даже к смерти. Выбор кажется очевидным, не так ли?
Исследования подтверждают эффективность
Скептики могут сказать: «Покажите мне доказательства!» И они есть. Многочисленные исследования подтверждают эффективность вакцинации в борьбе с менингитом. Например, исследование, опубликованное в журнале Pediatrics в 2019 году, показало, что введение менингококковой вакцины в национальный календарь прививок привело к снижению заболеваемости менингококковым менингитом на 80% среди вакцинированных групп.
А вот еще один впечатляющий факт: после введения Hib-вакцины в США в 1980-х годах, заболеваемость Hib-менингитом снизилась на 99%! Это не просто цифры — это тысячи спасенных детских жизней.
Возможные контраргументы
Конечно, у вакцинации есть и критики. Некоторые родители опасаются, что вакцины могут перегрузить иммунную систему ребенка. Но давайте посмотрим на это с другой стороны: каждый день иммунная система ребенка сталкивается с тысячами чужеродных антигенов в окружающей среде. По сравнению с этим, антигены в вакцинах — это капля в море.
Другие говорят о риске аутизма, но многочисленные исследования убедительно доказали, что связи между вакцинацией и аутизмом не существует. Это миф, который давно пора оставить в прошлом.
Индивидуальный подход
Важно помнить, что каждый ребенок уникален. В редких случаях могут быть противопоказания к вакцинации. Например, детям с серьезными аллергическими реакциями на компоненты вакцины или с ослабленной иммунной системой может потребоваться индивидуальный подход.

Именно поэтому так важно обсуждать вакцинацию с педиатром. Он учтет все особенности вашего ребенка и поможет составить оптимальный график прививок. Это как если бы вы консультировались с архитектором перед строительством дома — профессиональный совет поможет создать наиболее надежную защиту.
Менингит профилактика у детей: комплексный подход
Хотя вакцинация — это мощное оружие в борьбе с менингитом, не стоит забывать и о других методах профилактики. Это как если бы вы не только установили сигнализацию в доме, но и научили всех членов семьи правилам безопасности.
Что еще можно сделать для защиты ребенка от менингита?
- Соблюдение гигиены: частое мытье рук, использование индивидуальных предметов гигиены
- Укрепление иммунитета: правильное питание, достаточный сон, физическая активность
- Избегание мест большого скопления людей во время вспышек заболевания
- Своевременное лечение инфекций верхних дыхательных путей
Комбинируя вакцинацию с этими мерами, вы создаете многоуровневую защиту для вашего ребенка. Это как если бы вы не только построили прочные стены крепости, но и вырыли ров, установили сторожевые башни и обучили гарнизон. Впечатляюще, не правда ли?
Вакцинация — акт любви и заботы
В конечном счете, решение о вакцинации — это проявление родительской любви и заботы. Вы защищаете не только своего ребенка, но и других детей, с которыми он контактирует. Это вклад в коллективный иммунитет, который помогает защитить тех, кто по медицинским причинам не может быть вакцинирован.
Представьте, что каждая вакцинация — это кирпичик в стене, защищающей все общество от опасных заболеваний. Ваше решение вакцинировать ребенка — это ваш личный кирпичик в этой стене. Маленький шаг для одного родителя, но огромный шаг для всего человечества в борьбе с менингитом.
Гигиена и укрепление иммунитета: повседневные меры профилактики
Знаете, что общего между супергероем и родителем? И те, и другие стоят на страже безопасности, только родители защищают самое дорогое — здоровье своих детей. А когда речь идет о таком коварном враге, как менингит, нужно быть во всеоружии. Менингит профилактика у детей — это не просто медицинский термин, а целый арсенал ежедневных действий, которые могут стать решающими в борьбе с этим опасным заболеванием.

Представьте, что организм вашего ребенка — это неприступная крепость. Что нужно, чтобы сделать ее действительно неуязвимой? Правильно, нужна не только мощная оборона (вакцинация), но и постоянное укрепление стен (иммунитет) и чистота внутри и вокруг (гигиена). Давайте разберемся, как превратить эту метафору в реальность.
Гигиена: первая линия обороны
Помните старую поговорку «чистота — залог здоровья»? Так вот, в случае с менингитом это не просто слова. Правильная гигиена — это как невидимый щит, который отражает атаки микробов еще до того, как они успевают добраться до нашего организма.
Как же выковать этот щит? Вот несколько ключевых моментов:
- Мытье рук: это не просто ритуал перед едой, а настоящее искусство. Научите ребенка мыть руки тщательно, с мылом, не менее 20 секунд. Это время, за которое можно спеть «С днем рождения» дважды — превратите это в игру!
- Личные вещи: объясните ребенку, почему нельзя делиться зубными щетками, полотенцами, расческами. Это как секретное оружие — им нельзя делиться даже с лучшими друзьями.
- Чистота в доме: регулярная уборка, проветривание — это не прихоть чистюль, а необходимость. Представьте, что вы очищаете крепость от невидимых шпионов-микробов.
Но одной гигиены недостаточно. Нужно укреплять и саму «крепость» — иммунную систему ребенка.
Укрепление иммунитета: строим неприступные стены
Иммунитет — это как армия защитников внутри организма. Чем она сильнее и многочисленнее, тем лучше сможет противостоять атакам вирусов и бактерий. Как же усилить эту армию?
Во-первых, правильное питание. Это как снабжение армии всем необходимым. Обеспечьте ребенка разнообразным и сбалансированным рационом. Особое внимание уделите продуктам, богатым витамином C (цитрусовые, киви, болгарский перец), витамином D (жирная рыба, яйца), цинком (тыквенные семечки, орехи). Это как особое оружие для ваших защитников-иммуноцитов.
Во-вторых, физическая активность. Представьте, что это тренировки для вашей армии. Регулярные занятия спортом, подвижные игры на свежем воздухе не только укрепляют тело, но и повышают сопротивляемость организма к инфекциям. Исследования показывают, что дети, которые проводят на свежем воздухе хотя бы час в день, болеют реже.

В-третьих, здоровый сон. Это время, когда ваша армия восстанавливается и готовится к новым сражениям. Обеспечьте ребенку полноценный сон — не менее 9-11 часов для школьников и 12-14 часов для дошкольников. Установите четкий режим сна и придерживайтесь его даже в выходные.
Стресс — тайный союзник менингита
Знаете ли вы, что стресс может стать предателем, открывающим ворота крепости для врагов? Да-да, хронический стресс ослабляет иммунную систему, делая организм более уязвимым к инфекциям, в том числе и к менингиту.
Как же бороться с этим коварным союзником болезней? Вот несколько стратегий:
- Создайте спокойную атмосферу в доме. Это как тихая гавань, где ребенок может отдохнуть и набраться сил.
- Научите ребенка простым техникам релаксации. Глубокое дыхание, визуализация — это как секретное оружие против стресса.
- Обеспечьте достаточно времени для игр и отдыха. Помните, что игра для ребенка — это не просто развлечение, а важная работа по познанию мира и снятию напряжения.
Закаливание: тренировка для иммунитета
Закаливание — это как спартанская подготовка для вашей армии иммуноцитов. Оно делает организм более устойчивым к перепадам температур и, как следствие, менее восприимчивым к инфекциям.
Но внимание! Закаливание — это не про то, чтобы окунуть ребенка в прорубь или заставить его бегать босиком по снегу. Это постепенный и систематический процесс. Начните с простого — воздушных ванн, затем перейдите к обтиранию прохладной водой, постепенно снижая температуру. Это как тренировка для спецназа — начинают с простого и постепенно усложняют задачи.
Профилактика респираторных инфекций
Знаете ли вы, что многие случаи менингита начинаются как обычная простуда? Поэтому профилактика респираторных инфекций — это еще один важный фронт в борьбе с менингитом.
Что можно сделать?
- Научите ребенка правильно чихать и кашлять — в локоть или в салфетку, а не в ладошку.
- В сезон простуд ограничьте посещение мест большого скопления людей.
- Используйте увлажнители воздуха дома — сухой воздух делает слизистые более уязвимыми для инфекций.
Внимание к симптомам: раннее обнаружение — ключ к успеху
Несмотря на все меры профилактики, важно быть готовым к тому, что враг может проникнуть в крепость. Поэтому знание симптомов менингита и быстрая реакция на них — это ваш последний, но очень важный рубеж обороны.

Какие симптомы должны вас насторожить?
- Высокая температура, которая не сбивается обычными жаропонижающими
- Сильная головная боль
- Ригидность затылочных мышц (невозможность наклонить голову к груди)
- Светобоязнь
- Сыпь, которая не бледнеет при надавливании
Если вы заметили эти симптомы, немедленно обращайтесь к врачу. Помните, что при менингите счет идет на часы.
Альтернативные методы укрепления иммунитета: мифы и реальность
В погоне за здоровьем ребенка легко попасть в ловушку псевдонаучных методов. Давайте разберемся, что работает, а что — нет.
Фитотерапия: некоторые травы действительно могут поддержать иммунитет. Например, эхинацея показала свою эффективность в ряде исследований. Но помните, что даже натуральные средства могут иметь побочные эффекты. Всегда консультируйтесь с врачом!
БАДы: многие родители верят, что чем больше витаминов, тем лучше. Но это не так. Избыток витаминов может быть так же вреден, как и их недостаток. Сбалансированное питание обычно обеспечивает ребенка всем необходимым. Дополнительные добавки нужны только по рекомендации врача.
Гомеопатия: несмотря на популярность, научных доказательств эффективности гомеопатии в профилактике инфекционных заболеваний нет. Лучше потратить время и средства на проверенные методы укрепления здоровья.
Экологический подход: чистая среда для здорового ребенка
Мы часто забываем, что здоровье ребенка зависит не только от того, что происходит внутри организма, но и от окружающей среды. Представьте, что ваш дом — это биосфера, и вы — ее хранитель.
Что можно сделать для создания здоровой среды?
- Используйте экологичные чистящие средства. Агрессивная химия может раздражать дыхательные пути и ослаблять местный иммунитет.
- Следите за качеством воздуха. Регулярно проветривайте помещения, используйте очистители воздуха.
- Выбирайте натуральные материалы для одежды и постельного белья ребенка.
Помните, что создание здоровой среды — это инвестиция не только в здоровье вашего ребенка, но и в будущее планеты.
Детский сад и школа: как минимизировать риск заражения менингитом
Представьте себе детский сад или школу как маленький городок, где каждый день происходит множество встреч, обменов и контактов. Звучит весело, правда? Но в этом оживленном мирке таится и опасность – риск распространения различных инфекций, включая грозный менингит. Как же обеспечить безопасность наших маленьких «горожан», не лишая их радости общения и познания мира?

Менингит профилактика у детей в образовательных учреждениях – это целый комплекс мер, который требует участия не только медиков, но и педагогов, родителей и, конечно же, самих детей. Это как игра в команде, где каждый игрок важен для победы. Итак, давайте разберемся, какие «фишки» есть в нашем арсенале для защиты от этого коварного противника.
Гигиена на высоте: чистые руки – здоровые дети
Помните старый анекдот про то, как мама учила Вовочку мыть руки? Так вот, в случае с профилактикой менингита это не шутки. Правильное мытье рук – это как первая линия обороны в нашей битве с микробами. Но как сделать так, чтобы дети не просто «побрызгали водичкой», а действительно эффективно очистили руки?
- Превратите мытье рук в веселую игру. Например, предложите детям посчитать до 20, пока они намыливают ручки. Или пусть споют любимую песенку – это не только весело, но и помогает выдержать нужное время.
- Используйте наглядные пособия. Плакаты с пошаговой инструкцией по мытью рук, развешенные над раковинами, помогут детям не забыть ни одного важного этапа.
- Организуйте «патруль чистых рук». Пусть дети по очереди следят за тем, как их товарищи моют руки, и «награждают» самых чистоплотных специальными наклейками.
Исследования показывают, что регулярное мытье рук может снизить риск распространения респираторных инфекций на 16-21%. А ведь именно эти инфекции часто предшествуют развитию менингита. Неплохой результат для такой простой процедуры, не так ли?
Персональное пространство: учимся уважать границы
В детском коллективе довольно сложно соблюдать дистанцию – дети любят обниматься, играть в тесном контакте. Но в период повышенной заболеваемости важно научить их уважать личное пространство друг друга. Как это сделать, не травмируя детскую психику?
Придумайте альтернативные способы приветствия. Вместо объятий и рукопожатий предложите детям здороваться, прикасаясь локтями или делая забавные жесты. Превратите это в игру – кто придумает самое оригинальное бесконтактное приветствие?
Объясните детям концепцию «пузыря безопасности». Пусть представят, что вокруг каждого есть невидимый пузырь размером с вытянутые руки. Уважать чужой «пузырь» – значит заботиться о здоровье друга.
Организуйте игры, где нужно соблюдать дистанцию. Например, модифицированную версию «Море волнуется раз», где нельзя касаться друг друга.
Чистота – залог здоровья: уборка и дезинфекция
Представьте, что группа в детском саду или школьный класс – это поле боя, где наши бравые уборщицы сражаются с армией микробов. Звучит как сюжет для мультфильма, правда? Но в реальности это серьезное дело. Правильная уборка и дезинфекция помещений могут значительно снизить риск распространения инфекций, включая менингит.
Что нужно учесть?
- Частота уборки: в идеале, влажная уборка должна проводиться несколько раз в день, особенно в местах частого контакта (дверные ручки, выключатели, игрушки).
- Правильный выбор дезинфицирующих средств: они должны быть эффективными против широкого спектра микроорганизмов, но при этом безопасными для детей.
- Проветривание: свежий воздух – враг микробов. Регулярное проветривание помещений снижает концентрацию патогенов в воздухе.
Интересный факт: исследования показывают, что использование бактерицидных ламп может снизить количество микроорганизмов в воздухе на 95-99%. Но важно помнить, что использовать их можно только в отсутствие детей и строго по инструкции.
Иммунитет на страже: правильное питание в детском учреждении
Знаете, почему некоторые дети, попадая в детский сад, начинают болеть чаще? Дело не только в контактах с другими детьми, но и в стрессе, который ослабляет иммунитет. А что может помочь укрепить защитные силы организма? Правильное питание!
Меню в детском саду или школьной столовой должно быть не просто вкусным, но и полезным. Вот несколько ключевых моментов:
- Разнообразие: чем больше различных полезных продуктов в рационе, тем лучше организм обеспечен всеми необходимыми нутриентами.
- Сезонность: фрукты и овощи по сезону содержат максимум полезных веществ.
- Минимум обработки: чем меньше продукт подвергался термической обработке, тем больше в нем сохранилось витаминов.
Исследования показывают, что дети, получающие полноценное питание, богатое витаминами и минералами, реже болеют инфекционными заболеваниями. Например, достаточное потребление витамина D может снизить риск респираторных инфекций на 42%!

Вакцинация: щит коллективного иммунитета
Представьте, что каждый вакцинированный ребенок – это кирпичик в стене, защищающей все общество от опасных заболеваний. Чем больше таких кирпичиков, тем прочнее стена. Это и есть принцип коллективного иммунитета.
В контексте детского сада или школы вакцинация приобретает особое значение. Ведь здесь дети находятся в тесном контакте друг с другом, что повышает риск распространения инфекций. Какие вакцины особенно важны для профилактики менингита?
- Вакцина против Haemophilus influenzae типа b (Hib)
- Пневмококковая вакцина
- Менингококковая вакцина
Важно помнить, что решение о вакцинации принимают родители. Задача образовательного учреждения – предоставить полную и достоверную информацию о важности прививок и возможных рисках.
Раннее выявление: бдительность – наше все
Знаете, как работает система раннего оповещения о цунами? Она улавливает малейшие признаки надвигающейся опасности, чтобы люди успели подготовиться. В случае с менингитом роль такой системы выполняют внимательные педагоги и медработники.
Что должно насторожить?
- Необычное поведение ребенка: вялость, раздражительность
- Жалобы на головную боль, особенно в сочетании с рвотой
- Повышенная температура, которая плохо сбивается
- Светобоязнь
- Сыпь, которая не бледнеет при надавливании
При появлении этих симптомов нужно немедленно изолировать ребенка и вызвать медицинскую помощь. Помните, при менингите счет идет на часы!
Обучение – ключ к успеху
Знания – сила. Это особенно верно, когда речь идет о профилактике таких серьезных заболеваний, как менингит. Но как донести важную информацию до детей, не напугав их?
Используйте игровые формы обучения. Например, «Путешествие в страну Чистоты» для малышей или квест «Победи микробов» для школьников постарше. Привлеките родителей к созданию информационных материалов – плакатов, буклетов. Чем более вовлечены взрослые, тем серьезнее дети отнесутся к теме.
Проводите регулярные тренинги для персонала. Воспитатели и учителя должны уметь распознавать первые признаки заболевания и знать алгоритм действий в случае подозрения на менингит.

Помните, что профилактика менингита в детских учреждениях – это не разовая акция, а постоянный процесс. Это как уход за садом – нужно каждый день поливать, подрезать, удобрять, чтобы растения были здоровыми и крепкими. Так и здесь – ежедневная работа по созданию безопасной среды поможет вырастить здоровое поколение.
Питание и витамины: укрепляем защитные силы организма ребенка
Представьте, что иммунная система вашего ребенка — это армия, стоящая на страже его здоровья. Как и любой армии, ей нужно хорошее снабжение и экипировка. В нашем случае — это правильное питание и витамины. Но как обеспечить этой армии все необходимое, чтобы она могла эффективно бороться с такими грозными противниками, как менингит?
Менингит профилактика у детей через питание — это не просто модный тренд, а научно обоснованный подход. Исследования показывают, что дети, получающие сбалансированное питание, богатое необходимыми витаминами и минералами, реже болеют инфекционными заболеваниями. Но давайте копнем глубже и разберемся, какие именно продукты и нутриенты могут стать настоящим щитом для здоровья вашего ребенка.
Витамин С: универсальный солдат иммунитета
Витамин С — это как швейцарский нож в арсенале иммунной системы. Он участвует во множестве процессов, помогающих организму бороться с инфекциями. Но знаете ли вы, что человеческий организм не способен сам производить или запасать этот витамин? Поэтому нам нужно ежедневно пополнять его запасы.
Где искать витамин С?
- Цитрусовые: апельсины, лимоны, грейпфруты
- Киви — настоящая витаминная бомба
- Болгарский перец — особенно красный, он содержит даже больше витамина С, чем апельсины
- Брокколи — не самый любимый овощ у детей, но один из самых полезных
Интересный факт: термическая обработка разрушает витамин С, поэтому старайтесь включать в рацион ребенка больше свежих фруктов и овощей. А как сделать так, чтобы ребенок с удовольствием ел эти продукты? Превратите процесс в игру! Например, предложите малышу собрать «радугу» на тарелке из разноцветных фруктов и овощей.

Витамин D: солнечный защитник
Витамин D часто называют «солнечным витамином», потому что наш организм способен производить его под воздействием солнечных лучей. Но знаете ли вы, что дефицит этого витамина особенно распространен в регионах с длинной зимой? А ведь именно витамин D играет ключевую роль в работе иммунной системы.
Исследования показывают, что достаточный уровень витамина D может снизить риск респираторных инфекций на 42%! А ведь именно респираторные инфекции часто предшествуют развитию менингита. Где же искать этот чудо-витамин?
- Жирная рыба: лосось, сардины, тунец
- Яичные желтки
- Грибы
- Обогащенные продукты: некоторые виды молока, соков, хлопьев
Важно помнить, что витамин D жирорастворимый, поэтому для его лучшего усвоения нужны жиры. Так что салат из тунца с оливковым маслом — отличный вариант для укрепления иммунитета.
Цинк: минерал-телохранитель
Если витамины — это солдаты иммунной армии, то цинк — их командир. Этот минерал необходим для нормального функционирования иммунных клеток. Дефицит цинка может серьезно ослабить защитные силы организма, делая его уязвимым перед инфекциями, включая менингит.
Где найти цинк?
- Мясо: говядина, курица
- Морепродукты: устрицы — настоящие чемпионы по содержанию цинка
- Орехи и семечки: особенно тыквенные семечки
- Бобовые: фасоль, чечевица
Хитрость для родителей: добавьте тыквенные семечки в домашнее печенье или смузи — ребенок даже не заметит, как получит свою дозу цинка!
Пробиотики: добрые бактерии на страже здоровья
Знаете ли вы, что большая часть иммунной системы сосредоточена в кишечнике? Именно поэтому так важно поддерживать здоровье кишечной микрофлоры. И тут на помощь приходят пробиотики — живые микроорганизмы, которые помогают поддерживать баланс кишечной микрофлоры.
Исследования показывают, что регулярное потребление пробиотиков может снизить риск респираторных инфекций у детей на 16%. А где же искать эти полезные бактерии?
- Йогурт — классический источник пробиотиков
- Кефир — настоящий кладезь полезных бактерий
- Квашеная капуста — не самое любимое блюдо у детей, но очень полезное
- Мисо-суп — отличный способ познакомить ребенка с японской кухней и укрепить его иммунитет
Лайфхак: сделайте вместе с ребенком замороженный йогурт — это и вкусное лакомство, и источник пробиотиков.

Омега-3 жирные кислоты: жидкое золото для иммунитета
Омега-3 жирные кислоты часто называют «хорошим жиром». И не зря! Эти вещества играют важную роль в регуляции воспалительных процессов в организме, помогая иммунной системе работать более эффективно.
Где найти омега-3?
- Жирная рыба: лосось, сардины, скумбрия
- Льняное семя
- Грецкие орехи
- Рапсовое масло
Интересный факт: в Японии, где традиционно потребляют много рыбы, уровень заболеваемости менингитом значительно ниже, чем в странах с «западной» диетой. Совпадение? Не думаю!
Антиоксиданты: защитники клеток
Представьте, что ваш организм — это город, а антиоксиданты — его система противопожарной безопасности. Они защищают клетки от повреждений, вызванных свободными радикалами, тем самым поддерживая общее здоровье и иммунитет.
Где искать антиоксиданты?
- Ягоды: черника, клюква, малина
- Темный шоколад (с содержанием какао не менее 70%)
- Зеленый чай
- Орехи: особенно пекан и грецкие
Совет: сделайте вместе с ребенком «антиоксидантный коктейль» — смузи из разных ягод. Это не только вкусно, но и очень полезно!
Вода: основа всего
Казалось бы, при чем тут вода, когда речь идет о профилактике менингита? Но не спешите недооценивать этот простой элемент. Достаточное потребление воды необходимо для нормального функционирования всех систем организма, включая иммунную.
Обезвоживание может привести к сгущению крови, что затрудняет циркуляцию иммунных клеток по организму. Кроме того, вода помогает выводить токсины, поддерживая общее здоровье.
Как обеспечить достаточное потребление воды?
- Всегда держите бутылку воды в поле зрения ребенка
- Предлагайте воду вместо сладких напитков
- Включайте в рацион продукты с высоким содержанием воды: арбуз, огурцы, томаты
Лайфхак: сделайте «веселый» лед, заморозив в формочках воду с кусочками фруктов. Добавляйте такой лед в воду — это сделает питье более привлекательным для ребенка.
Сбалансированное питание: ключ к успеху
Помните, что ни один продукт или витамин сам по себе не является панацеей. Ключ к крепкому иммунитету — это сбалансированное питание, включающее все необходимые нутриенты. Представьте, что вы собираете пазл — каждый кусочек важен для создания полной картины здоровья вашего ребенка.

Вот несколько принципов, которые помогут вам составить правильный рацион:
- Разнообразие: включайте в меню продукты разных цветов и групп
- Минимум обработки: отдавайте предпочтение цельным продуктам
- Баланс: сочетайте белки, жиры и углеводы в каждом приеме пищи
- Регулярность: обеспечьте ребенку 3 основных приема пищи и 2-3 перекуса
Помните, что формирование правильных пищевых привычек — это процесс, требующий времени и терпения. Но результат стоит усилий — крепкий иммунитет и здоровый ребенок, готовый противостоять любым инфекциям, включая менингит.
Своевременная диагностика: когда необходимо обратиться к врачу
Менингит — это коварное заболевание, которое может настигнуть ребенка внезапно и развиваться молниеносно. Поэтому родителям крайне важно быть начеку и вовремя распознать тревожные симптомы. Но как же отличить обычную простуду от опасной инфекции? Давайте разберемся в этом вопросе подробнее.
Представьте себе, что организм вашего малыша — это неприступная крепость, а менингококк — коварный враг, пытающийся проникнуть внутрь. Первая линия обороны — это иммунная система ребенка. Но иногда даже самые надежные стены могут дать трещину. И тут-то начинается самое интересное!
Сперва могут появиться симптомы, похожие на обычную простуду: температура, головная боль, общее недомогание. Но вот незадача — обычные методы борьбы с простудой не помогают, а состояние ребенка ухудшается. Тут-то и пора бить во все колокола! Особенно если к этим симптомам добавляется рвота, светобоязнь или необычная сыпь, которая не бледнеет при надавливании.
Ключевые симптомы, требующие немедленного обращения к врачу:
- Сильная головная боль, не проходящая после приема обезболивающих
- Ригидность затылочных мышц (невозможность наклонить голову вперед)
- Высокая температура, не снижающаяся жаропонижающими средствами
- Рвота фонтаном, не связанная с приемом пищи
- Необычная сыпь в виде мелких красных или фиолетовых пятнышек
- Судороги или потеря сознания
Помните, что время в случае с менингитом играет crucial роль. Промедление может стоить жизни! Поэтому, если вы заметили хотя бы один из этих симптомов, не медлите ни секунды — срочно вызывайте скорую помощь или везите ребенка в больницу самостоятельно.

Но не стоит паниковать раньше времени. Лучше всего быть во всеоружии и знать, как предотвратить эту опасную инфекцию. И тут на сцену выходит наш главный герой — профилактика!
Менингит профилактика у детей: ваш щит и меч в борьбе с инфекцией
Итак, как же защитить своего ребенка от этого коварного врага? Давайте разберем основные методы профилактики, которые помогут вам спать спокойно.
Первым делом, конечно же, вакцинация. Это как если бы вы дали своему ребенку суперсовременный бронежилет, способный отразить большинство атак менингококка. В России доступны вакцины против наиболее распространенных серогрупп менингококка — A, C, W и Y. Прививки можно сделать как в рамках национального календаря профилактических прививок, так и дополнительно — по желанию родителей.
Но одной вакцинации недостаточно. Важно также укреплять иммунную систему ребенка. Это как тренировки для вашего маленького бойца. Правильное питание, богатое витаминами и микроэлементами, закаливание, регулярные прогулки на свежем воздухе — все это поможет организму малыша быть в отличной форме и готовым отразить любую атаку.
Не стоит забывать и о гигиене. Представьте, что ваши руки — это ворота, через которые враг может проникнуть в крепость. Поэтому так важно научить ребенка правильно мыть руки, особенно перед едой и после посещения общественных мест. А еще не стоит забывать про «золотое правило» — не трогать лицо грязными руками.
Отдельное внимание стоит уделить окружающей среде. Менингококк не любит чистоту и свежий воздух. Поэтому регулярно проветривайте помещение, делайте влажную уборку. Это как если бы вы регулярно очищали территорию вокруг своей крепости, не давая врагу возможности подобраться незаметно.
Особенности профилактики в различных возрастных группах
Давайте теперь рассмотрим, как меняется тактика защиты в зависимости от возраста ребенка. Ведь согласитесь, один подход для грудничка и совсем другой — для подростка.
Для малышей до года основная защита — это грудное вскармливание. Материнское молоко содержит антитела, которые помогают крохе бороться с различными инфекциями. Кроме того, важно ограничить контакты младенца с потенциальными носителями инфекции. Это не значит, что нужно запереться дома и никого не видеть. Просто будьте разумны: избегайте мест большого скопления людей, особенно в сезон простуд.
Для детей дошкольного возраста на первый план выходит обучение правилам гигиены. Превратите мытье рук в веселую игру! Например, предложите малышу намылить руки и спеть при этом его любимую песенку. Когда песенка закончится — руки можно споласкивать. Так процесс станет не только полезным, но и увлекательным.
Школьники и подростки уже вполне способны осознать важность профилактики. Расскажите им о менингите, объясните, почему так важно соблюдать меры предосторожности. Можно даже устроить семейный просмотр научно-популярного фильма о микробах и иммунитете. Знание — сила, особенно когда дело касается здоровья!
Мифы и реальность о менингите
К сожалению, вокруг менингита существует немало мифов, которые могут сбить с толку даже самых внимательных родителей. Давайте разберем некоторые из них.
- Миф: Менингитом можно заразиться через укус комара. Реальность: Менингококковая инфекция передается воздушно-капельным путем от человека к человеку. Комары тут ни при чем!
- Миф: Если ребенок привит, он точно не заболеет менингитом. Реальность: Вакцинация значительно снижает риск заболевания, но не дает 100% гарантии. Поэтому важно сочетать прививки с другими мерами профилактики.
- Миф: Менингит — это всегда смертельно опасно. Реальность: При своевременном обращении к врачу и правильном лечении большинство случаев менингита заканчиваются полным выздоровлением.
Знание этих фактов поможет вам трезво оценивать ситуацию и не поддаваться панике при малейшем чихе вашего ребенка.
Роль родителей в профилактике менингита
Вы — главный защитник здоровья вашего ребенка. И от ваших действий во многом зависит, насколько хорошо он будет защищен от менингита и других опасных инфекций.
Прежде всего, будьте примером для своего малыша. Дети учатся, глядя на нас. Если вы сами регулярно моете руки, ведете здоровый образ жизни, своевременно проходите медицинские осмотры — ваш ребенок с большой вероятностью будет следовать вашему примеру.
Создайте дома атмосферу, способствующую здоровью. Пусть в вашем холодильнике всегда будут свежие фрукты и овощи. Замените газировку на свежевыжатые соки или компоты. Устраивайте семейные прогулки на свежем воздухе вместо того, чтобы часами сидеть перед телевизором.
И самое главное — будьте внимательны к своему ребенку. Прислушивайтесь к его жалобам, наблюдайте за его состоянием. Ваша бдительность может сыграть решающую роль в своевременной диагностике и лечении не только менингита, но и многих других заболеваний.
Помните, что профилактика менингита — это не разовая акция, а образ жизни. Это как регулярные тренировки для спортсмена: чем больше вы уделяете этому внимания, тем лучше результат. И пусть ваш ребенок всегда будет здоров и счастлив!
Профилактика менингита в путешествиях: советы для безопасного отдыха с детьми
Путешествия с детьми — это всегда захватывающее приключение, но и немалый риск. Особенно когда речь идет о таком серьезном заболевании, как менингит. Как же обезопасить своего ребенка во время отпуска и не превратить долгожданную поездку в кошмар? Об этом мы сейчас и поговорим.
Представьте, что ваша семья — это маленькая армия, отправляющаяся в поход по незнакомой территории. А менингит — коварный противник, который может поджидать за каждым углом. Ваша задача — вооружиться до зубов и подготовиться к любым неожиданностям.
Подготовка к путешествию: ваш щит против менингита
Перво-наперво, за несколько недель до отъезда стоит посетить педиатра. Пусть доктор проверит общее состояние здоровья вашего чада и даст рекомендации по профилактике менингита с учетом места вашего путешествия. Это как если бы вы перед важной миссией получили инструктаж от опытного генерала.
Следующий шаг — вакцинация. Если вы еще не сделали прививку от менингококковой инфекции, самое время это исправить. Только учтите, что для формирования иммунитета нужно время, поэтому позаботьтесь об этом заранее. Это ваше секретное оружие в борьбе с менингитом.
Не забудьте про аптечку. В нее обязательно должны войти жаропонижающие средства, антисептики для обработки рук, средства от укачивания и расстройства желудка. А еще возьмите с собой термометр — он поможет вовремя заметить повышение температуры, один из первых симптомов менингита.
В дороге: как не дать менингиту шанса
Итак, чемоданы собраны, билеты куплены — пора в путь! Но расслабляться рано. В дороге, будь то самолет, поезд или автомобиль, риск подхватить инфекцию возрастает. Как же защититься?
- Почаще мойте руки. Если нет возможности добраться до раковины, используйте влажные салфетки или антисептический гель.
- Избегайте контакта с явно больными людьми. Если сосед по креслу чихает и кашляет, попросите стюардессу пересадить вас, если есть такая возможность.
- Не позволяйте ребенку пить воду из-под крана в общественных местах. Лучше всего иметь с собой запас бутилированной воды.
- Следите за тем, чтобы ребенок не тер глаза и нос грязными руками.
Помните, что менингит — не единственная опасность в путешествии. Но, следуя этим простым правилам, вы значительно снизите риск заболевания не только менингитом, но и другими инфекциями.
На месте: бдительность — ваш лучший друг
Ура, вы добрались до места назначения! Но расслабляться еще рано. Новая среда — новые риски. Как же обезопасить своего ребенка?
Во-первых, обратите внимание на питание. В незнакомых странах лучше избегать сырой воды, немытых фруктов и овощей, а также блюд, которые долго хранились при комнатной температуре. Помните, что ослабленный кишечными инфекциями организм более восприимчив к менингококку.
Во-вторых, не забывайте о гигиене. Научите ребенка пользоваться антисептическими гелями, особенно после посещения общественных мест. Это как если бы вы каждый раз надевали невидимые перчатки, защищающие от микробов.
В-третьих, следите за состоянием ребенка. Повышенная температура, головная боль, тошнота — эти симптомы могут быть первыми звоночками менингита. Не стесняйтесь обращаться к врачу даже при малейшем подозрении — лучше перестраховаться, чем упустить драгоценное время.
Особенности профилактики менингита в разных климатических зонах
Менингит — коварный враг, который может атаковать в любом уголке мира. Но в разных климатических зонах его тактика может отличаться. Давайте разберемся, как защититься от менингита в зависимости от места вашего отдыха.
В жарких странах основная опасность — перегрев и обезвоживание. Они могут ослабить иммунитет и сделать организм более уязвимым для инфекции. Поэтому следите, чтобы ребенок пил достаточно жидкости и не находился долго на солнце. Головной убор — обязателен!
В странах с влажным климатом высок риск распространения инфекций. Здесь особенно важно соблюдать правила гигиены и избегать контакта с потенциально зараженными предметами. Не позволяйте ребенку гулять босиком по влажной земле или траве.
В холодных регионах опасность представляет переохлаждение, которое тоже может снизить сопротивляемость организма. Одевайте ребенка по погоде и не позволяйте долго находиться на морозе.
Что делать, если вы подозреваете менингит у ребенка во время путешествия?
Представьте, что вы — капитан корабля, а ваш ребенок — самый ценный груз на борту. И вот вы заметили на горизонте признаки надвигающегося шторма. Ваши действия?
- Не паникуйте. Паника — плохой советчик, особенно когда речь идет о здоровье ребенка.
- Измерьте температуру. Если она высокая и не сбивается жаропонижающими — это повод для беспокойства.
- Обратите внимание на другие симптомы: головная боль, рвота, светобоязнь, ригидность затылочных мышц.
- Немедленно обратитесь к врачу. Не пытайтесь лечить ребенка самостоятельно — при подозрении на менингит счет идет на часы.
- Если вы находитесь в стране, где не говорят на вашем языке, воспользуйтесь услугами переводчика или специальными медицинскими приложениями для смартфона.
Помните, что своевременное обращение к врачу может спасти жизнь вашему ребенку. Не стесняйтесь «перестраховываться» — когда речь идет о менингите, лучше лишний раз проверить, чем пропустить опасное заболевание.
Постпутешествие: не расслабляйтесь раньше времени
Вы вернулись домой, полные впечатлений и сувениров. Но не спешите расслабляться! Инкубационный период менингита может длиться до 10 дней. Поэтому в течение этого времени продолжайте внимательно следить за состоянием ребенка.
Если в течение этого периода у ребенка появились симптомы, похожие на простуду или грипп, не спешите списывать их на акклиматизацию. Лучше перестраховаться и показать малыша врачу. Расскажите доктору о вашем недавнем путешествии — эта информация может быть крайне важной для постановки правильного диагноза.
А еще не забудьте поделиться своим опытом с друзьями и знакомыми. Ваши советы по профилактике менингита в путешествии могут оказаться бесценными для других родителей. Кто знает, может быть, именно ваш рассказ поможет кому-то избежать опасной ситуации в будущем?
Менингит профилактика у детей: подводим итоги
Итак, мы с вами совершили виртуальное путешествие, полное опасностей и приключений. Но главное, мы узнали, как защитить нашных детей от коварного менингита. Давайте еще раз пробежимся по основным пунктам:
- Вакцинация — ваш главный союзник в борьбе с менингитом
- Гигиена — мытье рук и использование антисептиков должно войти в привычку
- Бдительность — внимательно следите за состоянием ребенка
- Своевременное обращение к врачу — не медлите при подозрении на менингит
- Здоровый образ жизни — укрепляйте иммунитет ребенка правильным питанием и физической активностью
Помните, что профилактика менингита — это не разовая акция, а образ жизни. Это как тренировки для спортсмена: чем регулярнее вы уделяете этому внимание, тем лучше результат. И пусть ваши путешествия будут наполнены только приятными впечатлениями и яркими воспоминаниями!
