Содержание
Лактостаз
Понятие лактостаза
В период грудного вскармливания могут возникнуть осложнения с молоком и его застоем в груди. Это состояние получило название лактостаза. Когда в протоках не происходит освобождение от молока в течение длительного времени, это приводит к образованию молочной пробки. При долгом воспалительном заболевании может наступить гнойный мастит.
Болезнь начинается в острой форме через несколько суток после родов, зачастую у женщин, не кормящих грудью.
Симптомы
По состоянию женщины можно определить начало заболевания. Для этого выделяют признаки лактостаза у кормящей:
- молочная железа становится чувствительной, болит;
- в груди ощутимы уплотнения, которые в процессе сцеживания не уменьшаются;
- в местах уплотнений могут иметься покрасневшие участки кожи;
- во время или после освобождения груди от молока возникает дискомфорт или боль;
- может подниматься температура при лактостазе, возникать ощущение слабости и озноба.

Организм матери готовится к кормлению на протяжении всей беременности. Происходит постепенное развитие альвеолярных тканей, млечных протоков. Растут лактоциты — клетки, секретирующие молоко. Накапливается пролактин, отвечающий за процесс лактации.
Механизм кормления запускается лишь в тот момент, когда родился ребенок и отделился послед. Из-за того, что уровень прогестерона резко снижается и повышается пролактин, имеет место дисфункция молочных желез.
Важно! Своевременное прикладывание является очень ценным, оно помогает избегать проблем с набуханием молочных желез. Важно сразу после родов правильно начинать грудное вскармливание, поощрять требования ребенка дать грудь.
Нужно организовать правильную технику кормления. У матери должна быть удобная поза, ребенок должен прикасаться подбородком к ее груди, широко открыв рот и захватывая при этом большую часть ареолы. Неправильный захват может спровоцировать набухание молочных желез.
Причины лактостаза
Существует ряд анатомических причин, по которым может возникнуть лактостаз у кормящей мамы: например, плоские соски. Исключив анатомию, выделяют факторы, которые также могут способствовать развитию лактостаза:
Исключив анатомию, выделяют факторы, которые также могут способствовать развитию лактостаза:
- в результате физического пережимания. Может возникнуть во время сна на животе, ношения тесного бюстгальтера, придерживания пальцами груди во время кормления;
- при недостаточном освобождении молока из груди. Лактостаз у кормящей может случаться из-за неправильного захвата груди, нерегулярных прикладываний, провисания нижней части груди;
- из-за узких протоков в молочной железе;
- из-за чрезмерной выработки молока молочными железами;
- в результате обезвоживания организма;
- из-за усталости, стрессов, переутомлений;
- из-за ушибов или травм груди;
- в результате переохлаждения или пребывания на сквозняке.
Методы диагностики
Проверить состояние молочных желез можно путем инструментальной диагностики в нашей клинике. Для этого необходима сдача общего и биохимического анализа крови, анализа мочи и ультразвукового исследования. По результатам анализов врач даст оценку состоянию женщины и назначит необходимое лечение при лактостазе.
По результатам анализов врач даст оценку состоянию женщины и назначит необходимое лечение при лактостазе.
Лечение лактостаза
Анализируя традиционные методы купирования лактостаза, отмечают, что в большинстве своем они малоэффективны. Эффект от физиотерапии слабый, инъекции но-шпы и согревающие компрессы дают небольшой результат. Применение массажа и грубого сцеживания неопытными медицинскими работниками могут привести к еще большему нагрубанию молочных желез.
Квалифицированные врачи, работающие в нашей клинике, способны помочь при лактостазе качественными и действительно помогающими методами. С применением специальных препаратов облегчение наступает в короткие сроки. Когда боли уменьшатся, можно приступить к бережному сцеживанию. Через час можно будет снова прикладывать ребенка к груди. После кормления можно приложить аппликации с холодом, они приведут к уменьшению выработки молока.
Для удобного сцеживания следует использовать молокоотсос. Перед этим мягко промассажировать грудь и приступить к процессу. Известно, что тщательно сцедив молоко, можно стимулировать выработку еще большего количества. Именно поэтому при лактостазе вредно сцеживание до последней капли. Нужно освобождать грудь до комфортного состояния.
Известно, что тщательно сцедив молоко, можно стимулировать выработку еще большего количества. Именно поэтому при лактостазе вредно сцеживание до последней капли. Нужно освобождать грудь до комфортного состояния.
Важно! Если спустя некоторое время положительный эффект отсутствует, необходимо провести УЗИ молочных желез повторно. В некоторых случаях потребуется взять пункционную биопсию больного участка груди. Затем следует продолжать лечение лекарственными средствами, при особых показаниях кормлению грудью отменить.
Способы профилактики
Предотвращать появление лактостаза необходимо не только из-за дискомфорта, но и потому, что он может привести в дальнейшем к образованию мастита. Чтобы этого не произошло, нужно:
- сделать прикладывания к груди очень частыми, не ограничивать кормления и предлагать грудь, когда ребенок требует. Он должен проводить у груди столько времени, сколько он хочет. Если молока застоялось много, ему неудобно захватывать грудь;
- искать позы, комфортные для кормления, если необходимо, постоянно менять их.
 Младенцу должно быть доступно молоко из всех частей груди;
Младенцу должно быть доступно молоко из всех частей груди; - не нужно сильно сдавливать груди во время кормления, чтобы не произошло закупорки и уплотнений;
- стараться избегать сна на животе, спать желательно на боку или спине;
- важно корректно подобрать бюстгалтер, чтобы он не сдавливал грудь и не приносил дискомфорта;
- не допускать травм и переохлаждений груди.
Вышеперечисленные мероприятия помогут в профилактике лактостаза. Предотвратить болезнь куда лучше, чем в дальнейшем бороться с ней. Именно поэтому своевременное посещение врача крайне важно. Записаться на прием к нашим врачам можно в онлайн-режиме на сайте клиники. На нем указаны графики работы и адреса всех шести клиник. Среди них клиенту легко выбрать ту, в которую будет удобнее попасть. Для связи с представителями клиники существует единый номер +7 495 790-35-53. Обратившись по нему, можно задать свои вопросы.
Автор материала: врач маммолог клиники на Никулинской Ильин К. А.
А.
причины, симптомы и лечение в статье гинеколога Кондратенко Ю. Н.
Над статьей доктора Кондратенко Юлии Николаевны работали литературный редактор Юлия Липовская, научный редактор Светлана Симанина и шеф-редактор Лада Родчанина
Дата публикации 29 января 2021Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23]. Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17]:
В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17]:
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболеванияПричин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22].
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).

- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны. Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14].
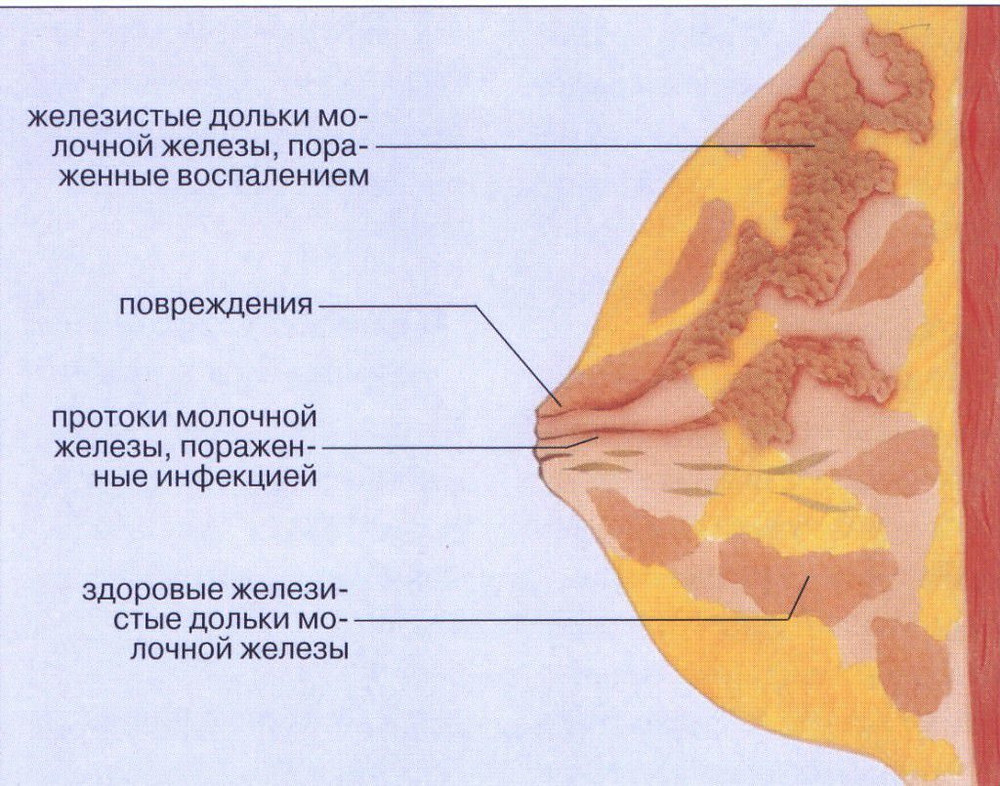
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7]. Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14]. Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.
Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7]. Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14]. Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C, при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6][18].
Патогенез лактостаза
Механизм лактации
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2]. Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции.
Но всегда лактостаз способствует усилению и распространению инфекции.
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4]. Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12].
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела.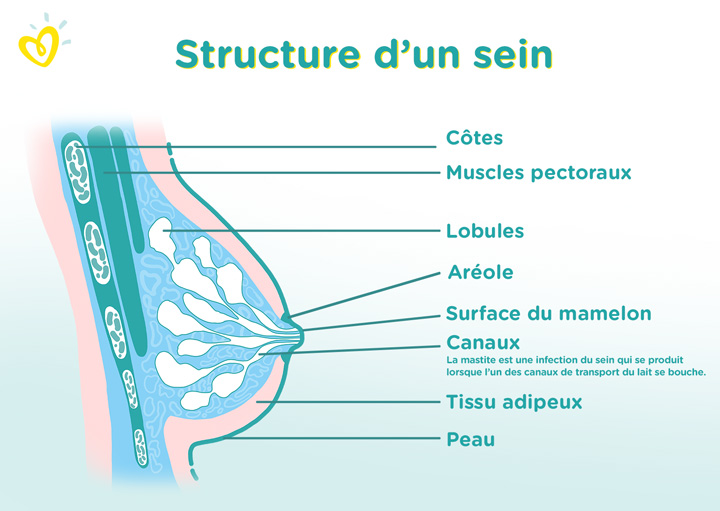 Границу между таким маститом и лактостазом иногда бывает сложно определить [10]. Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11].
Границу между таким маститом и лактостазом иногда бывает сложно определить [10]. Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11].
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21].
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
| Признак | Лактостаз | Мастит |
|---|---|---|
| Начало заболевания | Заболевание начинается остро, на 3-4 сутки после родов. Чаще развивается у женщин, которые не кормят грудью и не сцеживают молоко. | Заболевание начинается остро, на 5-8 сутки после родов на фоне выраженного лактостаза или на 2-4 неделе у кормящих женщин. |
| Клиника | — боль — чувство тяжести в молочных железах — уплотнение, покраснение и повышение температуры обеих молочных желез | — боль — уплотнение, покраснение и повышение — температуры в одной молочной железе |
| Особенности сцеживания молочных желёз | Затруднённое и резко болезненное сцеживание обеих молочных желёз | Затруднённое и болезненное сцеживание одной молочной железы |
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19]. Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13]. Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15].
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9].
Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9].
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9].
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
- Совместное пребывание матери и ребёнка после родов.
- Раннее прикладывание ребёнка к груди.
- Свободное вскармливание (вскармливание по требованию). В первые недели жизни ребёнка обычно прикладывают к груди каждые 2-3 часа [5].
- Ранняя выписка из родильного дома;
- Оптимальный режим труда и отдыха: женщине не следует подвергать себя большой физической нагрузке.
- Благоприятный эмоциональный фон: избегать стрессовых ситуаций;
- Соблюдение гигиены: следить за чистотой тела, рук, половых органов, молочных желёз.
- Ношение специализированного хлопчатобумажного нижнего белья, особенно стоит обратить внимание на бюстгальтеры для кормящих мам.
- Кормление ребёнка в разных позах: сидя, лежа, из-под руки [3].
Очень важно правильно прикладывать ребёнка к груди:
- Голова младенца должна быть немного откинута, шея разогнута, подбородок прижат к груди матери, чтобы сосок достигал нёба. Если шея будет согнута, грудь матери закроет ребёнку нос, а сосок упрётся в нижнюю челюсть и язык.
- Ребёнок должен лежать лицом и грудью к груди матери. При этом женщине нужно поддерживать спину младенца на уровне плеч. Не следует давить на затылок, чтобы голова оставалась запрокинутой [5].
Мастит | нидирект
Мастит вызывает болезненность и воспаление тканей груди женщины. Это чаще всего встречается у кормящих женщин, обычно в течение первых шести недель после родов.
Симптомы мастита
Мастит обычно поражает только одну грудь, и симптомы часто развиваются быстро.
Если мастит вызван грудным вскармливанием, врачи могут называть его лактационным маститом или послеродовым маститом. У женщин, которые не были беременны и кормили грудью (вырабатывая грудное молоко), будет тип, называемый перидуктальным маститом.
Симптомы мастита могут включать:
- красный опухший участок на груди, который может быть горячим и болезненным при прикосновении постоянно или может возникать только во время грудного вскармливания
- выделения из сосков, которые могут быть белыми или содержать прожилки крови
Вы также можете испытывать гриппоподобные симптомы, такие как: обратиться за медицинской помощью
Если вы подозреваете, что у вас может быть мастит, как можно скорее обратитесь к своему врачу общей практики. Возможно, вам будет полезно попробовать некоторые меры самопомощи перед визитом.
Возможно, вам будет полезно попробовать некоторые меры самопомощи перед визитом.
Очень важно как можно скорее обратиться к своему терапевту. Мастит может привести к болезненному скоплению гноя (абсцессу молочной железы), который может потребовать хирургического дренирования.
Причины мастита
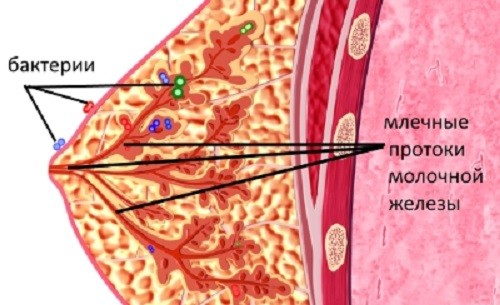
У кормящих женщин мастит часто вызывается скоплением молока в груди. Это известно как застой молока.
Застой молока может возникнуть по ряду причин, в том числе:
- ребенок неправильно прикладывает грудь к груди во время кормления
- ребенок испытывает проблемы со сосанием молоко также может заразиться бактериями. Это известно как инфекционный мастит.
У некормящих женщин мастит чаще всего возникает при инфицировании груди. Это может быть результатом повреждения соска, например, трещины или боли в соске, или пирсинга соска.
Однако это также может произойти, если у вас есть заболевание, которое влияет на иммунную систему вашего организма или его способность бороться с инфекцией.

Диагностика мастита
Врач общей практики часто может диагностировать мастит на основании ваших симптомов и осмотра груди.
Если вы кормите грудью, ваш врач общей практики расскажет вам о вашем самочувствии и поможет, если у вас возникнут вопросы о грудном вскармливании.
Ваш лечащий врач может запросить небольшой образец вашего грудного молока для анализа, если:
- у вас особенно тяжелые симптомы
- у вас были рецидивирующие эпизоды мастита
- вам давали антибиотики и ваше состояние не улучшилось
Это поможет выяснить, есть ли у вас бактериальная инфекция, и позволит вашему лечащему врачу выписать эффективный антибиотик.
Если у вас мастит и вы не кормите грудью, врач общей практики может направить вас в больницу для осмотра у специалиста и сканирования груди, чтобы исключить другие заболевания. Это обычное явление, особенно если ваши симптомы не улучшились после нескольких дней лечения.
Сканирование, которое вы можете пройти, включает ультразвуковое сканирование или маммографию (рентгеновский снимок молочной железы).
Лечение мастита
Мастит обычно легко поддается лечению, и большинство женщин очень быстро полностью выздоравливают.
Часто помогают меры самопомощи, такие как:
- достаточный отдых и достаточная гидратация
- использование безрецептурных обезболивающих, таких как -подгонка одежды (включая бюстгальтеры) до тех пор, пока ваши симптомы не улучшатся
- если вы кормите грудью, продолжайте кормить ребенка и следите за тем, чтобы он правильно прикладывался к груди
Грудное вскармливание вашего ребенка, если у вас мастит, даже если у вас есть инфекция, не причинит вреда вашему ребенку. Это также может помочь улучшить ваши симптомы.
Также может помочь:
- кормить чаще, чем обычно
- сцеживать оставшееся после кормления молоко
- сцеживать молоко между кормлениями
Обычно назначают курс антибиотиков в таблетках. Это нужно, чтобы взять инфекцию под контроль.
Профилактика мастита
Хотя мастит обычно легко поддается лечению, заболевание может повториться, если не устранить основную причину.

Если вы кормите грудью, вы можете снизить риск развития мастита, приняв меры, чтобы остановить накопление молока в груди, например:
- кормить грудью только около шести месяцев, если возможно кормите часто, особенно когда грудь кажется переполненной
- убедитесь, что ребенок хорошо приложен к груди во время кормления – попросите совета, если вы не уверены
- дайте ребенку закончить кормление — большинство младенцев отпускают грудь, когда они закончили сосать; старайтесь не отрывать ребенка от груди до тех пор, пока он не закончит
- избегайте резкого удлинения интервалов между кормлениями — по возможности сокращайте количество кормлений постепенно
- избегайте давления на грудь тесной одеждой, включая бюстгальтеры риск перидуктального мастита — типа, который поражает женщин, которые не были беременны и кормят грудью (вырабатывая грудное молоко).
Доступны бесплатные консультации специалистов, которые помогут вам бросить курить.
 Услуги поддержки отказа от курения через практикующих врачей общей практики и общественные аптеки доступны по всей Северной Ирландии.
Услуги поддержки отказа от курения через практикующих врачей общей практики и общественные аптеки доступны по всей Северной Ирландии.Ваш врач общей практики, акушерка или патронажная сестра могут посоветовать, как улучшить вашу технику грудного вскармливания. Вы также можете позвонить в Национальную горячую линию по грудному вскармливанию по номеру 0300 100 0212, чтобы получить консультацию.
- Узнайте больше о мастите на веб-сайте NHS
Другие полезные ссылки
- Как пользоваться услугами здравоохранения
- Грудное вскармливание
Помогите улучшить эту страницу — отправьте отзыв
Для использования этой формы у вас должен быть включен JavaScript.
Что ты хочешь делать?сообщить о проблеме
оставить отзыв
задать вопрос
Сообщить о проблемеКакую проблему вы нашли на этой странице? (Отметьте все подходящие варианты)
Ссылка, кнопка или видео не работают
Орфографическая ошибка
Информация отсутствует, устарела или неверна
Я не могу найти то, что ищу
Другая проблема
сообщения
Расскажите нам подробнее о проблеме с веб-сайтом nidirect.

Введите свой отзыв
О чем ваш вопрос?Выберите тему для своего вопроса: — Выберите -РыбалкаПреимуществаСвидетельства о рожденииСиний значокВакансииКомпенсация в связи с дорожной проблемойДетское содержаниеСвидетельства о гражданском партнерствеКоронавирус (COVID-19))Свидетельство о прививке от COVIDПроверки судимостей (AccessNI)Свидетельства о смертиПособие на содержание образованияПрава на трудоустройствоHigh Street Spend Local SchemeСвидетельства о бракеАвтотранспортные средствапрямой счетПаспортаУведомления о штрафных санкцияхПенсииPRONI — исторические записиЦены или оценка имуществаПроблемы с дорогами и улицамиSmartpassМой вопрос о чем-то другом
Что делать дальше
Мастит — La Leche League International
Боль в груди может быть болезненной и тревожной и может возникнуть, когда поток молока в вашей груди заблокирован. Ваша грудь может ощущаться нежной, может быть или не быть покраснения, уплотнения или воспаленной шишки в груди.
 Немедленно лечите любое нагрубание во избежание закупорки протоков или мастита.
Немедленно лечите любое нагрубание во избежание закупорки протоков или мастита.Независимо от того, есть ли у вас воспаленная грудь, закупорка протока или инфекция молочной железы, первоначальный уход одинаков: часто кормите грудью, отдыхайте и прикладывайте тепло к болезненной области .
Засоренные воздуховодыМолоко течет по системе протоков в вашей груди. Иногда часть протоков закупоривается, и молоко перестает течь. Часть вашей груди может быть или не быть более красной, чем обычно. Если у вас закупоренный проток, ваша грудь обычно болезненна, хотя боль будет локализована. Если закупорку не лечить, область может заразиться.
Вы также можете слышать, как люди ссылаются на забитые или закупоренные воздуховоды.
Лечение закупорки протоков аналогично лечению мастита. Попробуйте следующие идеи:
- Прикладывайте влажное или сухое тепло к пораженному участку и удаляйте засохшие молочные выделения с сосков, смоченных простой теплой водой.

- Наполните тазик теплой водой и наклонитесь, чтобы намочить грудь. Аккуратно помассируйте область, пока она теплая, а затем посмотрите, будет ли ваш ребенок сосать грудь.
- Нежный массаж груди на любых твердых бугорках во время кормления ребенка.
- Аккуратно помассируйте над закупоренным протоком, а затем сцедите рукой за соском.
- Старайтесь чаще кормить ребенка на пораженной стороне, меняя положение так, чтобы его подбородок и нос попеременно указывали в сторону закупоренного протока. Поэкспериментируйте с позициями, в том числе стоя на коленях на четвереньках и свесив грудь над ребенком, пока он лежит на полу.
- Если возможно, снимите стягивающую одежду или несколько дней ходите без бюстгальтера.
- Более необычный метод лечения, который помогает некоторым матерям, заключается в том, чтобы приложить плоский конец электрической зубной щетки к заблокированному каналу и использовать вибрацию, чтобы очистить его.

- Убедитесь, что ваша грудь мягкая и удобная в конце кормления, чтобы избежать дальнейшего нагрубания, которое может привести к закупорке протоков.
- Проверьте положение и крепление (защелку), чтобы обеспечить оптимальное опорожнение груди и предотвратить повторение проблемы.
- Прикладывание листьев капусты часто рекомендуется для лечения мастита, но не для лечения закупорки протоков.
Если у вас есть рецидивирующая закупорка протоков, которой не помогает регулировка положения и прикрепления (защелки), попробуйте уменьшить количество насыщенных жиров в своем рационе и принимайте одну столовую ложку лецитина в день. Вы также можете уменьшить потребление натрия (соли) (натрий может вызывать задержку жидкости, что делает женщин восприимчивыми к инфекциям любого рода, включая мастит).
Закупорка протоков может произойти, когда «расписание» вашего ребенка становится менее предсказуемым из-за болезни или изменений в жизни, что означает, что он не опорожняет вашу грудь так часто, как обычно.
 Если ваш ребенок в последнее время стал дольше спать по ночам или стал реже сосать грудь из-за прорезывания зубов, у вас также может быть чрезмерно полная грудь. В этом случае вы можете помочь, обеспечив себе небольшое количество кормления или сцеживания, чтобы избежать дальнейших проблем.
Если ваш ребенок в последнее время стал дольше спать по ночам или стал реже сосать грудь из-за прорезывания зубов, у вас также может быть чрезмерно полная грудь. В этом случае вы можете помочь, обеспечив себе небольшое количество кормления или сцеживания, чтобы избежать дальнейших проблем.Молочный пузырь (или пузырь) обычно представляет собой болезненную белую точку на соске или ареоле. Сгущенное молоко может блокировать поток молока возле отверстия соска, или иногда крошечный кусочек кожи зарастает отверстием молочного протока, и молоко застаивается, вызывая образование пузырей. Они могут быть связаны с маститом.
Волдырь на молоке — это не то же самое, что волдырь, вызванный трением из-за неправильного захвата груди, плохо подогнанной накладки на соску или фланца молокоотсоса. Молочные волдыри не всегда болят и могут пройти в течение нескольких недель без какого-либо лечения. Если у вас болезненный молочный пузырь:
- Прикладывайте влажное тепло с помощью теплых компрессов, а затем кормите ребенка — волдырь может открыться при сосании.
- Замочите соску в теплой воде.
- Наденьте ватный тампон, смоченный оливковым маслом, в бюстгальтер, чтобы смягчить кожу, а затем попытайтесь снять утолщенный слой кожи.
- Сожмите сосок за закупоркой, чтобы попытаться выдавить закупорку. Иногда удается сцедить густую струйку молока, что помогает открыть проток и сохранить его открытым. Двигайтесь назад от соска, чтобы убедиться, что дальше назад нет закупорки.
Если они не работают, обратитесь за помощью к своему лечащему врачу. Не вскрывайте блистер самостоятельно; это может принести облегчение, но также может привести к инфекции. После того, как волдырь вскрылся, помогите предотвратить инфекцию, промывая рану мягким непарфюмированным мылом и тщательно промывая ее один раз в день.
МаститМастит (воспаление молочной железы ) может возникнуть когда закупоренный проток не очищается, или, в более общем случае, когда скопление молока в молочных железах вызывает воспаление .
 Помимо болезненности груди, вы, вероятно, будете чувствовать боль, истощение и лихорадку; у вас могут быть гриппоподобные симптомы.
Помимо болезненности груди, вы, вероятно, будете чувствовать боль, истощение и лихорадку; у вас могут быть гриппоподобные симптомы.Мастит обычно вызывается скоплением молока в каком-либо отделе молочной железы. Это может перейти в инфекцию, если не лечить. Замедленное заживление ран на сосках, стресс, хроническое нагрубание и постоянная боль в груди повышают риск развития мастита. Области молочной железы, которые остаются не дренированными или имеют закупоренные протоки, могут быть очагами распространения бактерий и начала инфекционного процесса. Выработка молока может снизиться из пораженной груди на несколько дней во время наихудших симптомов, но важно, чтобы ребенок продолжал кормить грудью с этой стороны, чтобы предотвратить превращение инфекции в абсцесс. Молоко из пораженной груди не причинит вреда ребенку.
Если у вас мастит, вы можете попробовать все методы лечения, перечисленные в разделе о закупорке протоков, а также следующий план лечения.
План лечения маститаПризнаки, симптомы и лечение
Если вы:
- Можно увидеть красные/красноватые пятна на груди
- Может ощущаться твердая воспаленная опухоль в груди
- Почувствуйте боль и усталость
- Небольшая лихорадка (менее 38,4° C [101° F])
Затем:
- Отдыхай сколько можешь
- Продолжайте кормить ребенка 8–12 раз в сутки из обеих грудей
- Если ваш ребенок не опорожняет пораженную грудь, сцеживайте руками или сцеживайте эту сторону, чтобы полностью опорожнить ее
- Используйте попеременный массаж (массируйте и сжимайте грудь и твердую область каждый раз, когда ребенок делает паузу между сосаниями)
- Прикладывайте тепло перед кормлением, чтобы способствовать дренированию груди
- Спросите у своего врача или практикующей медсестры, можете ли вы использовать лекарство, такое как ибупрофен, для уменьшения воспаления
Если:
- Вы не видите результатов или не чувствуете себя лучше в течение 8-24 часов
- У вас по-прежнему высокая температура или внезапно поднялась высокая температура (38,4 ° C [101 ° F]) или выше
- Ваша грудь становится более красной, чем обычно, горячей и опухшей
- Вы видите гной или кровь в молоке
- Вы видите красные полосы на груди от ареолы до подмышек
- Треснувший сосок выглядит зараженным
- У вас озноб, и вы продолжаете чувствовать себя хуже
Тогда:
- Позвоните своему врачу
- Если прописано лекарство, пройдите полный курс
- Отдыхайте и пейте много жидкости
- Продолжайте часто сосать грудь с пораженной стороны (или сцеживать молоко, если ребенок не хочет или не может нормально сосать с этой стороны)
- Используйте чередующийся массаж пораженной стороны, чтобы улучшить дренирование
- Свяжитесь с вашим местным руководителем LLL или группой или найдите местную поддержку здесь, чтобы помочь вам выяснить, что вызывает мастит, чтобы он не повторился
Примечание:
Это миф о том, что грудное вскармливание вредно для здоровья вашего ребенка, когда у вас есть инфекция молочной железы – антибактериальные свойства грудного молока на самом деле защищают вашего ребенка от инфекции. Продолжение грудного вскармливания при воспалении груди, закупорке протока или инфекции молочной железы ускорит выздоровление.
Продолжение грудного вскармливания при воспалении груди, закупорке протока или инфекции молочной железы ускорит выздоровление.Уход часто помогает обеспечить комфорт, уменьшить воспаление и способствовать открытию заблокированной области. Многие матери считают, что различные положения для кормления грудью более эффективно истощают все участки груди. Например, если вы чаще всего используете колыбельную хватку, попробуйте хватку («футбол» или «регби») или лежа для кормления грудью.
Отдых является важным компонентом восстановления после болезненных ощущений в груди, закупорки протоков или инфекций молочной железы. Попробуйте отдохнуть в постели, прижав ребенка к себе. Ссылка на пост безопасного сна Держите под рукой такие предметы, как подгузники, игрушки, книги, телефон, стакан воды, чтобы свести к минимуму выпадение из постели.
Применение влажного или сухого тепла с помощью грелки или грелки и легкий массаж воспаленной области груди перед кормлением может способствовать ее дальнейшему опорожнению.
 Многие матери считают, что принятие душа или ванны и легкий массаж воспаленной груди теплой тканью помогают расслабиться в стрессовое время. Другой метод заключается в том, чтобы наклониться над тазом с теплой водой и вымачивать больную грудь в течение примерно 10 минут три раза в день. Это также удалит любые засохшие молочные выделения, которые могут блокировать отток молока из соска. Немедленно покормите грудью, пока грудь теплая, чтобы облегчить отсоединение закупоренного молочного протока.
Многие матери считают, что принятие душа или ванны и легкий массаж воспаленной груди теплой тканью помогают расслабиться в стрессовое время. Другой метод заключается в том, чтобы наклониться над тазом с теплой водой и вымачивать больную грудь в течение примерно 10 минут три раза в день. Это также удалит любые засохшие молочные выделения, которые могут блокировать отток молока из соска. Немедленно покормите грудью, пока грудь теплая, чтобы облегчить отсоединение закупоренного молочного протока.Иногда мастит является результатом неправильного положения груди и неправильного прикладывания, что означает, что ребенок не может эффективно высасывать молоко из груди. Лидер LLL может помочь вам изучить улучшения, которые вы можете внести, чтобы предотвратить повторение состояния. Получите местную поддержку.
Рецидивирующая закупорка протоков и/или маститЧтобы предотвратить будущие закупорки протоков или инфекции молочной железы, вам может быть полезно проявлять осторожность в случае внезапных длительных перерывов между кормлениями.
 Во время грудного вскармливания периодическое изменение положения ребенка, сохраняя при этом правильное положение, поможет опорожнить все протоки вокруг груди. Поддержание общего состояния здоровья с помощью диеты и дополнительного отдыха может помочь предотвратить повторное появление болей в груди.
Во время грудного вскармливания периодическое изменение положения ребенка, сохраняя при этом правильное положение, поможет опорожнить все протоки вокруг груди. Поддержание общего состояния здоровья с помощью диеты и дополнительного отдыха может помочь предотвратить повторное появление болей в груди.Мастит чаще всего рецидивирует, когда бактерии резистентны или нечувствительны к антибиотику, который вам прописали, когда прием антибиотиков продолжается недостаточно долго, когда назначается неправильный антибиотик, когда мать прекращает кормить грудью на пораженной стороне или когда первоначальный причина мастита не устранена (например, застой молока, т.е. молоко не удаляется из груди). Если мастит повторяется, попросите своего врача провести посев и тест на чувствительность вашего молока, чтобы точно определить, какой микроорганизм вовлечен и какой антибиотик его устранит. Многие микроорганизмы устойчивы к обычным антибиотикам, а повторное использование неэффективных лекарств увеличивает риск абсцесса.
Другие причины мастита Мастит, вызванный устойчивым к метициллину золотистым стафилококком (MRSA), становится все более распространенным. Повышенный риск внутрибольничного MRSA, вирулентной и трудно поддающейся лечению ситуации, наблюдается у матерей с кесаревым сечением, введением антибиотиков в послеродовой период, у матерей с многоплодной беременностью и у матерей, перенесших экстракорпоральное оплодотворение. Амбулаторное заражение MRSA также становится все более распространенным явлением.
Мастит, вызванный устойчивым к метициллину золотистым стафилококком (MRSA), становится все более распространенным. Повышенный риск внутрибольничного MRSA, вирулентной и трудно поддающейся лечению ситуации, наблюдается у матерей с кесаревым сечением, введением антибиотиков в послеродовой период, у матерей с многоплодной беременностью и у матерей, перенесших экстракорпоральное оплодотворение. Амбулаторное заражение MRSA также становится все более распространенным явлением.Если какой-либо из ваших сосков воспален, потрескался или кровоточит, это может быть точкой проникновения инфекции. Если воспаленные соски являются повторяющейся проблемой, будьте бдительны в отношении положения и фиксации (фиксации). Свяжитесь с вашим местным руководителем, чтобы обсудить, что может вызывать боль в сосках.
Накладки на соски могут замедлить выделение молока и способствовать инфицированию. Использование пустышек и искусственных сосков может повлиять на то, как ребенок сосет, и способствовать болезненности сосков и развитию мастита.

Некоторые младенцы отказываются от груди или отказываются от нее периодически, возможно, из-за чувствительности или других факторов. Нерегулярное грудное вскармливание может способствовать повторным инфекциям молочной железы. Ваш местный лидер может помочь вам устранить неполадки и определить возможные причины этого.
Убедитесь, что ваша одежда не слишком облегающая, уделяя особое внимание бюстгальтеру. Некоторые бюстгальтеры и купальные костюмы, особенно на косточках, могут слишком сильно давить на грудь. Даже тяжелая сумка через плечо или частое использование детской переноски могут вызвать проблемы. Может помочь частая смена сторон с сумками/кошельками или переносками.
Плечевой ремень безопасности также может вызывать боль в груди. Слишком тугой ремешок может оказывать давление на грудь. Кроме того, давление плечевого ремня при резкой остановке может вызвать боль в груди. Другие виды травм могут привести к болям в груди, например, удар ногой или ударом буйного малыша.


