Содержание
Температура 39.5°С у ребенка– причины и лечение.
Среднее время прочтения: 5 минут
Дата публикации: 02 июня 2022
Содержание:
- Причины температуры 39,5°C у детей
- Опасна ли температура 39,5°C у ребенка?
- Что делать, если у ребёнка температура 39,5°С?
Если при измерении температуры тела у ребенка градусник показывает 39 °C и более, педиатры называют такое состояние фебрильной лихорадкой. Сама по себе она редко приводит к неблагоприятным явлениям1, однако нужно помнить, что лихорадка — это симптом, и важно выяснить его причину.
Что может вызвать высокую температуру у ребенка и как помочь малышу – расскажем в статье.
Причины температуры 39,5°C у детей
Большинство случаев подъема температуры тела у детей связано с острыми респираторными вирусными инфекциями (ОРВИ)2,3 или воспалением, вызванным другими возбудителями Несмотря на то, что простуду могут провоцировать множество возбудителей, не все они приводят к фебрильной лихорадке2.
Несмотря на то, что простуду могут провоцировать множество возбудителей, не все они приводят к фебрильной лихорадке2.
Обсудим далее, для каких заболеваний характерна высокая температура тела у ребенка.
Грипп
Грипп обычно начинается с резкого повышения температуры до 39,5оС. При гриппозной инфекции лихорадка у ребёнка, как правило, сопровождается ознобом, болью в мышцах, головной болью и выраженной слабостью2. Если лихорадка сохраняется после перенесенного гриппа, возможно, это связано с бактериальными осложнениями, например, с инфицированием легких (пневмонией)1.
Острый тонзиллит (ангина)
При этом заболевании у детей возникает выраженная температурная реакция. Для ангины характерно воспаление небных миндалин и увеличение шейных лимфатических узлов. Основная жалоба – боль в горле, усиливающаяся при глотании 1.
Несмотря на то, что у многих ангина ассоциируется с бактериальным воспалением, вызванным бета-гемолитическим стрептококком группа А, причиной острых тонзиллитов в большинстве случаев является вирусная инфекция1. Так, чаще всего возбудителями острого тонзиллита становятся аденовирусы (одна из причин простуды), вирус Эпштейна-Барр или энтеровирус1. При этих инфекциях лихорадка может сохраняться от 5 до 7 дней1.
Так, чаще всего возбудителями острого тонзиллита становятся аденовирусы (одна из причин простуды), вирус Эпштейна-Барр или энтеровирус1. При этих инфекциях лихорадка может сохраняться от 5 до 7 дней1.
Острый риносинусит
При рините (воспалении полости носа) может развиваться синусит (воспаление околоносовых пазух). Это связано с тем, что слизистые оболочки полости носа и околоносовых пазух составляют единую систему. Поэтому врачи часто используют термин «риносинусит»1.
Для болезни характерны следующие симптомы
- заложенность носа;
- насморк;
- боль или чувство тяжести в области лба, верхней челюсти или затылка.
Острый риносинусит часто развивается на фоне вирусной инфекции, при этом характерные для болезни симптомы беспокоят до 10 дней1.
Риносинусит — коварная болезнь. Даже после перенесенной вирусной инфекции она может сохраняться, в таких случаях говорят о поствирусном риносинусите. Его развитие часто связывают с бактериальной инфекцией. Если вы заметили, что простуда длится более 10 дней, при этом состояние ребенка ухудшается, хотя ему недавно стало лучше, а градусник вдруг показывает температуру тела 39,5 °C, сразу обратитесь к педиатру1.
Его развитие часто связывают с бактериальной инфекцией. Если вы заметили, что простуда длится более 10 дней, при этом состояние ребенка ухудшается, хотя ему недавно стало лучше, а градусник вдруг показывает температуру тела 39,5 °C, сразу обратитесь к педиатру1.
Герпетическая инфекция
Некоторые герпесвирусы могут провоцировать у детей фебрильную лихорадку.
Вирус простого герпеса 1-го типа — сыпь на губах
При первичном инфицировании вирус простого герпеса 1-го типа вызывает у детей стоматит (воспаление слизистой оболочки полости рта). Со 2-3-го дня болезни на фоне очень высокой температуры тела во рту появляются пузырьки, расположенные группами. Они могут сливаться и разрываться, образуя болезненные язвочки. Из-за дискомфорта во рту дети могут плохо есть и пить1.
Вирус ветряной оспы — ветрянка
Диагноз ветряной оспы (ветрянки) вероятен при появлении у ребёнка во время фебрильной лихорадки характерной сыпи по всему телу. Высыпания изменяются в течение 2-4-х дней: сначала возникают пузырьки, позже на их месте образуются язвочки, а в фазу заживления – корочки1.
Высыпания изменяются в течение 2-4-х дней: сначала возникают пузырьки, позже на их месте образуются язвочки, а в фазу заживления – корочки1.
Вирус герпеса 6-го типа распространен повсеместно, и дети 5 лет довольно часто встречаются с этой инфекцией1. Её главный симптом – пятнистая яркая сыпь на коже лица, шеи и туловища1,5, которая появляется на 3-5-й день заболевания на фоне снижения раннее повышенной температуры тела. Врачи называют такую сыпь розеолой или внезапной экзантемой1. Она вызывает зуд, но не требует лечения и самостоятельно проходит через 3-4 дня1.
Интересно! Треть фебрильных (на фоне лихорадки) судорог у детей до 2 лет обусловлены вирусом герпеса 6-го типа1.
Ротавирусная инфекция
С увеличения температуры тела до фебрильных цифр может начинаться и ротавирусная инфекция.
Наверх к содержанию
Опасна ли температура 39,5°C у ребенка?
При лихорадке возбудители инфекции теряют способность к размножению, поэтому высокая температура считается защитной реакцией организма1. Однако подобная температурная реакция может иметь неблагоприятные последствия1.
Повышение температуры на каждый 1°С сопровождается увеличением расхода энергии и потерей воды с потом и дыханием на 10%, а также повышением потребления кислорода на 10-12%1.
Лихорадка сопровождается рядом субъективных ощущений: ознобом, головной болью, потерей аппетита, сонливостью, жаждой, уменьшением количества выделяемой мочи. Но у детей они обычно выражены слабо или отсутствуют1. Нередко появляется озноб (дрожь), который может указывать на гриппозную инфекцию1.
Но у детей они обычно выражены слабо или отсутствуют1. Нередко появляется озноб (дрожь), который может указывать на гриппозную инфекцию1.
Здоровый ребёнок обычно легко переносит лихорадочное состояние, хотя и испытывает дискомфорт. Однако у детей с хроническими заболеваниями фебрильная лихорадка может сильно ухудшать состояние1. Негативные эффекты лихорадки — обезвоживание или фебрильные судороги. Эти осложнения появляются, когда градусник показывает 41°C и более1.
Чтобы понять, опасна ли температура тела 39,5°С обратите внимание на цвет кожи ребенка. Если она розовая, горячая и влажная на ощупь, а ребёнок ведёт себя как обычно, такую лихорадку называют «розовой» 1. Поскольку при этом баланс между теплоотдачей и теплообразование сохранен, она не представляет опасности для ребенка1, если не переходит в «белую лихорадку».
При «белой лихорадке» на фоне высокой температуры кожа ребенка синюшная, на ней появляется мраморный рисунок или «гусиная кожа», а конечности становятся холодными, то это говорит о «белой» лихорадке. Такой тип температурной реакции может сопровождаться сильным учащением сердцебиения или фебрильными судорогами, что требует неотложной медицинской помощи1.
Такой тип температурной реакции может сопровождаться сильным учащением сердцебиения или фебрильными судорогами, что требует неотложной медицинской помощи1.
Что делать, если у ребёнка температура 39,5°С?
Самое главное, что нужно сделать во время лихорадки у ребенка, — обратиться к педиатру. Врач внимательно осмотрит малыша и проведет обследование, чтобы определить причину высокой температуры. Если необходимо, педиатр назначает жаропонижающие препараты
Помните, лихорадка – это защитная реакция организма, а не болезнь. Температуру до 39оС у ранее здоровых детей старше 3 месяцев можно не сбивать, особенно, если малыш такой же активный, как и до болезни. Но если значения на градуснике ползут вверх, а ребенок жалуется на головную или мышечную боли, то для улучшения его самочувствия следует дать жаропонижающее средство. Также рекомендовано давать жаропонижающие детям с заболеваниями сердца, легких или нервной системы уже при температуре тела выше 38,5оС1.
При большинстве простудных заболеваний лихорадка держится всего 2-3 дня, при бактериальных осложнениях – от 3 дней и более. Поэтому важно не принимать жаропонижающие препараты «курсом» и не стремиться предотвратить повторное повышение температуры тела у ребёнка. Так врач не пропустит важных клинических изменений в состоянии малыша и вовремя внесет изменения в план лечения 1.
Можно использовать немедикаментозные способы снижения температуры1:
- Разденьте ребенка и обеспечьте приток свежего воздуха в помещение, где он находится.
- Чаще предлагайте малышу пить.
- Оботрите тело водой комнатной температуры.
Чтобы реже сталкиваться с фебрильной лихорадкой в детском возрасте, нужно, прежде всего, активно заниматься профилактикой инфекционных болезней. Для этого иммунитет малыша следует укреплять с помощью закаливающих мероприятий, а также вакцинации против некоторых инфекций, например, гриппа и ротавируса. Также врач может рекомендовать применение иммуностимулирующих и противовирусных средств для повышения сопротивляемости организма ребенка к вирусным инфекциям6
Также врач может рекомендовать применение иммуностимулирующих и противовирусных средств для повышения сопротивляемости организма ребенка к вирусным инфекциям6
Одним из таких препаратов является Анаферон® детский в виде таблеток для рассасывания, предназначенный для профилактики ОРВИ и гриппа у детей в возрасте от 1 месяца до 18 лет7. Препарат содержит технологически обработанные аффинно очищенные антитела к гамма интерферону человека7. Препарат снижает концентрацию вируса в тканях, стимулирует работу иммунной системы и помогает защититься от вирусов7.
Детям от 1 месяца до 3 лет включительно для лечения острых респираторных инфекций верхних дыхательных путей показан Анаферон® детский в виде капель для приема внутрь8.
Наверх к содержанию
Источники:
- Баранов А.А., Таточенко В.К., Бакрадзе М.Д. Лихорадящий ребенок. Протоколы диагностики и лечения.
 М.:ПедиатрЪ, 2015. 288с.
М.:ПедиатрЪ, 2015. 288с. - Зайцев А.А. Грипп и острые респираторные вирусные инфекции: рациональная симптоматическая терапия. Лечебное дело. 2016; 3: 21-28. URL: https://cyberleninka.ru/article/n/gripp-i-ostrye-respiratornye-virusnye-infektsii-ratsionalnaya-simp… (дата обращения: 18.05.2022, режим доступа – свободный).
- Делягин В.М. Лихорадка (новые штрихи на древней картине). Педиатрия. Приложение к журналу Consilium Medicum. 2018; 2: 89–93. URL: https://cyberleninka.ru/article/n/lihoradka-novye-shtrihi-na-drevney-kartine (дата обращения: 18.05.2022, режим доступа – свободный)
- Хлынина Ю.О. Ротавирусная инфекция у детей. Лекарственный вестник. 2020; 2(78): 47–52.
- Исаков В. А., Рыбалкин С. Б., Романцов М. Г. Герпесвирусная инфекция: Рекомендации для врачей. СПб., 2006. 96с.
- Современные подходы к профилактике, лечению ОРВИ. Благовещенск, 2016. 96с.
- Государственный реестр лекарственных средств: Инструкция по медицинскому применению лекарственного препарата Анаферон детский (таблетки для рассасывания).
 URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t=
(дата обращения: 18.05.2022, режим доступа – свободный)
URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=2ba954e0-47b6-4d93-a96e-d03cc7695d2c&t=
(дата обращения: 18.05.2022, режим доступа – свободный) - Государственный реестр лекарственных средств: Инструкция по медицинскому применению лекарственного препарата Анаферон детский (капли для приема внутрь). URL: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=80ba9a81-d8e8-412e-b4da-a10b9985f3ab&t= (дата обращения: 18.05.2022, режим доступа – свободный)
Клинические рекоменд.ОРВИ
Клинические рекомендации:
«Острая респираторная вирусная инфекция (ОРВИ) у детей . МКБ 10: J00 / J02.9/ J04.0/ J04.1/J04.2/J06.0/J06.9
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Профессиональные ассоциации: Союз педиатров России
Утверждены : Союзом педиатров России
Приложение В. Информация для пациентов
ОРВИ (острая респираторная вирусная инфекция) – наиболее часто встречающееся заболевание у детей.
Причина заболевания – разнообразные вирусы. Заболевание чаще развивается осенью, зимой и ранней весной.
Как заражаются инфекцией, вызывающей ОРВИ: чаще всего путем попадания на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями (риновирус сохраняется на них до суток).
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Период от заражения до начала болезни: в большинстве случаев – от 2-х до 7 дней. Выделение вирусов больным (заразность для окружающих) максимально на 3-и сутки после заражения, резко снижается к 5-му дню; неинтенсивное выделение вируса может сохраняться до 2 недель.
Признаки ОРВИ: наиболее частым проявлением ОРВИ у детей является заложенность носа, а также выделения из носа: прозрачные и/или белого и/или желтого и/или зеленого цвета (появление выделений из носа желтого или зеленого цвета – не является признаком присоединения бактериальной инфекции!). Повышение температуры чаще длится не более 3 дней, затем температура тела снижается. При некоторых инфекциях (грипп и аденовирусная инфекция) температура выше 38ºC сохраняется более длительно (до 5-7 дней).
Повышение температуры чаще длится не более 3 дней, затем температура тела снижается. При некоторых инфекциях (грипп и аденовирусная инфекция) температура выше 38ºC сохраняется более длительно (до 5-7 дней).
При ОРВИ также могут быть: першение в горле, кашель, покраснение глаз, чихание.
Обследования: в большинстве случаев, дополнительных обследований ребенку с ОРВИ не требуется.
Лечение: ОРВИ, в большинстве случаев, носит доброкачественный характер, разрешается в течение 10 дней и не всегда требует назначения медикаментов.
Снижение температуры: лихорадящего ребенка следует раскрыть, обтереть водой Т° 25-30°С. С целью снижения температуры у детей допустимо применение только 2-х препаратов – парацетамола или ибупрофена. Жаропонижающие препараты у здоровых детей ≥3 месяцев оправданы при температуре выше 39 — 39,5°С. При менее выраженной лихорадке (38-38,5°С) средства, снижающие температуру, показаны детям до 3 месяцев, пациентам с хронической патологией, а также при связанном с температурой дискомфорте. Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры.
Регулярный (курсовой) прием жаропонижающих нежелателен, повторную дозу вводят только после нового повышения температуры.
Чередование этих двух препаратов или применение их в комбинации не приводит к усилению жаропонижающего эффекта.
У детей с жаропонижающей целью не применяют ацетилсалициловую кислоту и нимесулид. Крайне нежелательно использование метамизола у детей в связи с высоким риском развития агранулоцитоза. Во многих странах мира метамизол запрещен к применению уже более 50 лет назад.
Антибиотики – не действуют на вирусы (основную причину ОРВИ). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Как предупредить развитие ОРВИ:
Заболевшего ребенка следует оставить дома (не водить в детский сад или школу). Первостепенное значение имеют меры, препятствующие распространению вирусов: тщательное мытье рук после контакта с больным.
Важно также ношение масок, мытье поверхностей в окружении больного, соблюдение режима проветривания. Ежегодная вакцинация против гриппа с возраста 6 месяцев снижает риск этой инфекции. Доказано также, что вакцинация детей от гриппа и пневмококковой инфекции уменьшает вероятность развития острого среднего отита у детей и осложненного течения ОРВИ. Надежных свидетельств о снижении респираторной заболеваемости под влиянием различных иммуномодуляторов — нет. Не доказана также профилактическая эффективность растительных препаратов и витамина С, гомеопатических препаратов.
Обратитесь к специалисту если:
— ребенок длительное время отказывается от питья — вы видите изменения в поведении: раздражительность, необычная сонливость со снижением реакции на попытки контакта с ребенком
— у ребенка имеется затруднение дыхания, шумное дыхание, учащение дыхания, втяжение межреберных промежутков, яремной ямки (места, расположенного спереди между шеей и грудью)
— у ребенка судороги на фоне повышенной температуры — у ребенка бред на фоне повышенной температуры
— повышенная температура тела (более 38,4-38,5ºC) сохраняется более 3 дней
— заложенность носа сохраняется без улучшения более 10-14 дней, особенно если при этом вы видите «вторую волну» повышения температуры тела и/или ухудшение состояния ребенка
— у ребенка есть боль в ухе и/или выделения из уха — у ребенка кашель, длящийся более 10-14 дней без улучшения
Кашель без температуры у ребенка, Комаровский: чем лечить, видео
· Вам потребуется прочитать: 6 мин
Кашель без температуры у ребенка, по Комаровскому, свидетельствует в большинстве случаев о наличии аллергии или инфекция в дыхательных путях. Появление этого симптома у малыша очень беспокоит его родителей. Многих смущает тот факт, что появляется кашель без температуры, насморка или каких-либо других симптомов. Доктор Комаровский советует не ждать появления более тяжелых симптомов, а обратиться к врачу, который сможет выявить причину развития симптома.
Появление этого симптома у малыша очень беспокоит его родителей. Многих смущает тот факт, что появляется кашель без температуры, насморка или каких-либо других симптомов. Доктор Комаровский советует не ждать появления более тяжелых симптомов, а обратиться к врачу, который сможет выявить причину развития симптома.
Причины появления симптома
Причин появления сухого или влажного кашля у детей много:
- Сухой кашель у ребенка без температуры и соплей может говорить о наличии аллергии. Его провоцируют: пыльца, пыль, продукты питания, материал одежды и др. Причиной такого кашля может быть и слишком сухой воздух в помещении. Мало кто из родителей знает, какая у них влажность в квартире, и не заботятся о поддержании ее на оптимальном уровне.
- При острых респираторных вирусных инфекциях у ребенка часто отмечаются легкий кашель и сопли.
- Инфекции дыхательных путей в начальной стадии сопровождаются сухим кашлем и легким ринитом без температуры.
 Это может быть бронхит, фарингит, трахеит, ларингит.
Это может быть бронхит, фарингит, трахеит, ларингит. - Сухой кашель без температуры и насморка может быть вызван рефлюксной болезнью пищевода: желудочный сок забрасывается в органы дыхания и раздражает.
- Начальная стадия туберкулеза.
просмотрщик инстаграма
Первая помощь при сильном кашле
Для облегчения кашля у ребенка без температуры Комаровский рекомендует следующее:
- Проверить состояние крови по характеру слизистых выделений из носа: если они жидкие, кровь в норме, если сопли густые, то и консистенция крови гуще — значит надо ее разжижать. Это можно обеспечить обильным теплым питьем: компотами, молоком, морсами, чаями.
- Родителей интересует вопрос, можно ли гулять с ребенком при кашле. Доктор Комаровский всегда говорит, что если ребенок чувствует себя нормально и у него нет температуры, не ограничивайте прогулки на свежем воздухе, ведь это очень полезно для организма.
- Необходимо контролировать уровень влажности в помещении.
 Чтобы его увеличить, зимой возле батарей отопления можно поставить тазик с водой. Летом можно повесить мокрые полотенца и менять их по мере высыхания. Конечно, лучше всего обзавестись специальным увлажнителем воздуха, который быстро и без лишних манипуляций повысит влажность до оптимальных 45-70%.
Чтобы его увеличить, зимой возле батарей отопления можно поставить тазик с водой. Летом можно повесить мокрые полотенца и менять их по мере высыхания. Конечно, лучше всего обзавестись специальным увлажнителем воздуха, который быстро и без лишних манипуляций повысит влажность до оптимальных 45-70%. - Температура воздуха в доме не должна быть слишком низкой, чтобы малыш не замерз.
- Регулярно проводить влажную уборку и протирать мебель от пыли.
- Оберегайте ребенка от табачного дыма и посторонних химических запахов.
См. также: Синупорт от гайморита: инструкция по применению
Лекарства от кашля без назначения врача лучше не давать, иначе можно ухудшить состояние. Различные виды кашля требуют индивидуального лечения. Например, смешивать муколитические и отхаркивающие препараты ни в коем случае нельзя, иначе бронхи забьются слизью, которая не сможет отойти. При влажном кашле подавлять его не рекомендуется, мокрота должна беспрепятственно выходить из дыхательных путей.
Кашель у младенцев
Иногда кашель может появиться у новорожденных после пробуждения. Комаровский советует не придавать этому симптому большого значения – так легкие освобождаются от мокроты, скопившейся за ночь.
Следует соблюдать осторожность, если кашель носит регулярный характер, если он сильный или приступообразный.
Лающий кашель у ребенка без температуры иногда является признаком коклюша. Приложить ухо к груди ребенка и послушать, как он кашляет, если во время приступа появляется характерное гудение – это подтверждает заболевание. Но окончательный диагноз должен ставить только врач.
Также Комаровский говорит, что кашель у грудничка без температуры появляется часто из-за аллергической реакции. В этом случае важно быстро выявить аллерген и не допустить контакта с ним малыша.
Чаще, чем дети старшего возраста, малыши страдают рефлюксной болезнью пищевода, когда желудочный сок забрасывается в дыхательные пути и провоцирует симптом.
Причиной сухого кашля без других симптомов может быть пыль, наполнитель подушки, любимая мягкая игрушка или одеяло.
Лечение сухого кашля
После постановки диагноза врач назначает медикаментозное лечение. Для избавления от сухого кашля назначают отхаркивающие и противокашлевые средства. Отхаркивающие средства переводят малопродуктивный кашель во влажный и способствуют выходу слизи из бронхов. К ним относятся:
- Стоптуссин Фито,
- Лазолван,
- Амброксол.
Противокашлевые препараты нельзя принимать самостоятельно без разрешения врача. Эти препараты назначают только в крайнем случае при определенных диагнозах, например, при сильном лающем кашле, который вызван коклюшем, онкологией или аллергией. Заболевания, при которых мокрота скапливается в дыхательных путях, не лечат противокашлевыми препаратами, так как они будут препятствовать естественному выходу секрета, а это значительно ухудшит состояние ребенка.
Детям младше 2 лет Комаровский категорически не рекомендует давать противокашлевые средства, так как в этом возрасте они способны угнетать дыхательный центр.
Известный педиатр не рекомендует лечить кашляющего ребенка гомеопатическими препаратами, так как их эффективность не доказана.
Для лечения аллергического кашля у ребенка врачи всегда назначают антигистаминные препараты, например:
- Супрастин,
- Эдем,
- Лоратадин.
Для смягчения сухого кашля у детей Комаровский рекомендует следующие методы:
- теплое молоко с содой, медом или инжиром;
- чай некрепкий с малиной;
- ингаляциями с физиологическим раствором;
- с теплыми компрессами;
- путем прогревания грудной клетки и спины (при отсутствии температуры).
См. также: Меновазин при гайморите, лечение гайморита меновазином, как правильно применять?
При насморке и кашле часто раздражителем является слизь, которая у детей стекает в заднюю часть глотки. Особенно сильно эти проявления возникают ночью. Когда малыш лежит, слизь скапливается в носоглотке и раздражает горло. В результате кашель становится более частым и мешает ребенку спать. Поэтому важно перед сном хорошо очистить нос и закапать его рекомендованным препаратом.
В результате кашель становится более частым и мешает ребенку спать. Поэтому важно перед сном хорошо очистить нос и закапать его рекомендованным препаратом.
Многих родителей интересует, можно ли купать ребенка при насморке. Доктор Комаровский считает, что если малыш здоров, то можно. Главное, чтобы температура воды была комфортной – 30-33ºC.
Лечение влажного кашля
Причины влажного кашля без лихорадки могут включать:
- простуда;
- бронхит, фарингит, ларингит, трахеит;
- туберкулез.
По мнению Комаровского, влажный кашель у ребенка без температуры, в основном, не требует медикаментозного лечения. Если причиной является обычная простуда и других симптомов у малыша нет, то всю терапию можно свести к обильному питью и обеспечению оптимальной влажности воздуха.
Влажный кашель у ребенка известный педиатр категорически не рекомендует лечить отхаркивающими и противокашлевыми препаратами. Первые лишь увеличат количество отхаркиваемой мокроты и приведут к более быстрому откашливанию. Последнее будет способствовать тому, что слизь, представляющая собой массу мертвых и ослабленных бактерий, не будет отходить, и приведет к осложнениям.
Последнее будет способствовать тому, что слизь, представляющая собой массу мертвых и ослабленных бактерий, не будет отходить, и приведет к осложнениям.
При наличии у ребенка бронхита, фарингита, ларингита или других заболеваний органов дыхания, при влажном остаточном кашле назначают муколитические средства, ускоряющие разжижение и выведение мокроты. К ним относятся:
- Амброксол,
- Амбробене,
- Муколван,
- Бромгексин.
Бывает, что кашель долго не проходит, несмотря на то, что родители соблюдают все рекомендации врача. Если у ребенка затяжной кашель, то следует повторно обратиться в лечебное учреждение. Возможно, был поставлен неверный диагноз или назначенный препарат не дает должного эффекта, тогда врач заменит его на другой.
Для лечения кашля без температуры у ребенка Комаровский не советует сразу укутывать малыша, оберегать от прогулок и пичкать лекарствами. Для начала необходимо посетить врача и установить истинную причину симптома, а уже после проводить лечение на основании врачебных рекомендаций. Самостоятельно давать ребенку какие-либо препараты нельзя, это может нанести вред здоровью, особенно грудного возраста. Больного лучше обеспечить обильным питьем и создать ему в доме максимально благоприятные условия.
Самостоятельно давать ребенку какие-либо препараты нельзя, это может нанести вред здоровью, особенно грудного возраста. Больного лучше обеспечить обильным питьем и создать ему в доме максимально благоприятные условия.
Все советы доктора Комаровского по лечению кашля можно посмотреть на видео.
Источник
нужен ли суп в рационе, нет аппетита, сладкое
Известный педиатр считает вопросы питания детей очень важными и не приветствует никаких родительских экспериментов в этой области. Он говорит, что взрослый человек волен есть, как ему заблагорассудится, и неважно, что он для себя выберет — сыроедение, раздельное питание, вегетарианство, голодание или что-то другое. Однако эксперименты с едой над детьми Комаровский называет неэтичным и жестоким поведением. Давайте выясним отношение популярного доктора к другим проблемам питания детей старшего возраста и больных детей.
Отсутствие аппетита
В первую очередь при всех проблемах с питанием ребенка Комаровский советует не делать из еды культа. Родители не должны обращать внимание на вопрос «чем и чем кормить ребенка?» В смысл собственной жизни.
Родители не должны обращать внимание на вопрос «чем и чем кормить ребенка?» В смысл собственной жизни.
Известный доктор напрямую связывает проблему плохого аппетита с достатком семьи, а также с образом жизни семьи. Он напоминает, что аппетит приходит после того, как ребенок потратит достаточно энергии. Если малыш мало двигается (например, много времени проводит на уроках), тепло одет, мало ходит, то у него мало энергии, что проявляется снижением аппетита.
По собственному опыту Комаровский заметил, что дети, у которых нет аппетита, либо очень заняты, либо очень ленивы. Им легче начать уговаривать малыша, обещать ему подарки и пытаться кормить его по-другому, чем гулять и играть с малышом в подвижные игры. Вообще известный врач подчеркивает, что аппетит свидетельствует о готовности организма к перевариванию пищи, поэтому кормить детей без аппетита бессмысленно.
Диета
В основу рекомендаций кормить ребенка по режиму Комаровский называет учение Павлова, согласно которому при приеме пищи за один прием к нужному времени начинают вырабатываться пищеварительные соки, что улучшает пищеварение.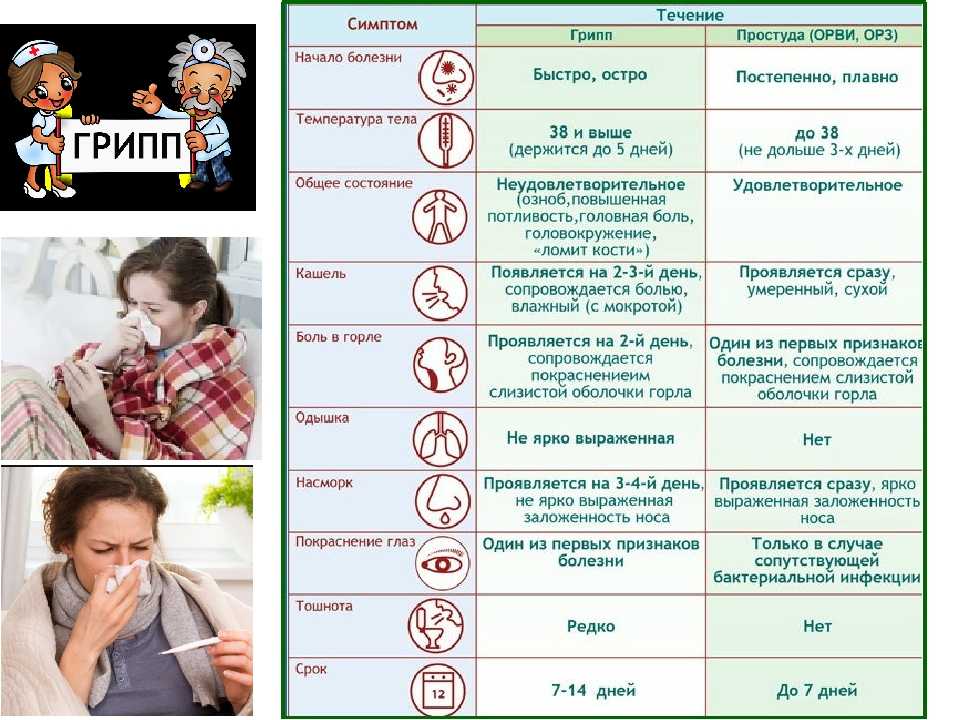 Однако это учение не учитывает, что не всегда можно давать ребенку пищу одновременно.
Однако это учение не учитывает, что не всегда можно давать ребенку пищу одновременно.
Кроме того, популярный врач напоминает, что Павлов использовал собак для экспериментов, и их образ жизни сильно отличается от детского, ведь на современных детей действует великое множество факторов, влияющих на аппетит (например, просмотр телевизора или получившаяся двойка). А потому, что Комаровский рекомендует кормить детей не по часам, а с учетом наличия аппетита и готовой пищи.
Отказ от еды
Среди причин отказа от еды известный педиатр называет:
- Заболевания полости рта, кишечника или дыхательной системы.
- Неподходящие физические характеристики пищи (очень горячая или холодная пища).
- Несоответствующий вкус пищи (горький, соленый, кислый).
Однако в большинстве случаев такое поведение Комаровский связывает с педагогическими и воспитательными проблемами, когда родители с раннего возраста потакают требованиям детей и готовы сдерживать себя в еде, но давать малышу самое вкусное и желанное.
Закуски
Комаровский называет это явление, когда родители в перерывах дают малышам сладости, фрукты, печенье и другую пищу, очень частым. Однако популярный врач считает перекусы приемлемыми, за исключением двух ситуаций:
- Если у ребенка проблемы с аппетитом.
- При наличии у ребенка хронической инфекции ротоглотки.
Сладкое
Комаровский называет сладкое источником быстро доступной энергии и удовольствия. А если есть ребенок, куда потратить эту легко полученную энергию, то никаких препятствий для того, чтобы подарить ребенку сладость, знаменитый педиатр не видит.
Однако он напоминает, что очень часто встречается аллергия на экзотические фрукты и шоколад, и если проблема появилась, то эти продукты не следует давать в малых количествах, а следует исключить из рациона как минимум на год.
Супы
По собственному опыту Комаровский знает, насколько популярно в нашей стране мнение о том, что ребенку необходима жидкая и горячая пища хотя бы раз в день. суп. При этом известный врач акцентирует внимание родителей на том, что борщи и супы едят не каждый день в десятках стран, а медицина не считает первые блюда обязательными в рационе. Есть супы или нет, зависит исключительно от ваших привычек и вкусов, а также от количества свободного времени родителей и их материального положения, так как выгодно и по финансам, и по времени приготовить первое блюдо за несколько дней.
суп. При этом известный врач акцентирует внимание родителей на том, что борщи и супы едят не каждый день в десятках стран, а медицина не считает первые блюда обязательными в рационе. Есть супы или нет, зависит исключительно от ваших привычек и вкусов, а также от количества свободного времени родителей и их материального положения, так как выгодно и по финансам, и по времени приготовить первое блюдо за несколько дней.
Питание при заболеваниях
Прежде чем решить, нужно ли больному ребенку питание, Комаровский обращает внимание на 2 момента:
- Существуют заболевания, при лечении которых важна определенная диета. Примером может служить диабет (ограничение сахара) или заболевание почек (ограничение соли). Также специальная диета необходима при воспалении кишечника, пищевых отравлениях, запорах, заболеваниях поджелудочной железы и других патологиях пищеварительной системы.
- При любом остром заболевании или обострении хронической патологии аппетит у большинства детей снижен.

