Содержание
Повторная операция кесарева сечения у женщин с двумя и более рубцами на матке | Яметова
Введение
Кесарево сечение – это хирургическая операция с большим объёмом повреждения тканей, сопряжённая с известными осложнениями как интраоперационно, так и в послеродовом периоде. Так же проблема «рубца на матке после кесарева сечения» в анамнезе значительно осложняет выбор тактики ведения последующих родов [1]. Абдоминальное родоразрешение должно выполняться по строгим показаниям [2][3][4]. Безусловно, рост числа оперативного родоразрешения обусловлен такими причинами, как увеличение среднего возраста первородящих, связанным с этим увеличением количества беременных с экстрагенитальными и генитальными заболеваниями, расширением показаний в «интересах плода», увеличением количества беременных после применения методов ВРТ при бесплодии. Но в последнее время лидирующую позицию в показаниях к абдоминальному родоразрешению занимает рубец на матке (РМ) [5]. Более того, отмечается тенденция к увеличению числа беременных с двумя и более РМ. В современной литературе нет единого мнения относительно тактики ведения родов и способа родоразрешения женщин с двумя и более РМ, поскольку отсутствуют доказательные исследования относительно риска материнской и перинатальной заболеваемости и смертности в зависимости от количества РМ и способа родоразрешения [6][7]. Поиск «золотой середины» относительно женщин с РМ продолжается, при этом очевидны риски возникновения осложнений при вагинальном родоразрешении как для новорождённого, так и для матери, тогда как оперативное родоразрешение представляется «операцией спасения» от этих осложнений.
В современной литературе нет единого мнения относительно тактики ведения родов и способа родоразрешения женщин с двумя и более РМ, поскольку отсутствуют доказательные исследования относительно риска материнской и перинатальной заболеваемости и смертности в зависимости от количества РМ и способа родоразрешения [6][7]. Поиск «золотой середины» относительно женщин с РМ продолжается, при этом очевидны риски возникновения осложнений при вагинальном родоразрешении как для новорождённого, так и для матери, тогда как оперативное родоразрешение представляется «операцией спасения» от этих осложнений.
Цель исследования – анализ исходов оперативного родоразрешения беременных с двумя и более РМ после операции кесарева сечения.
Материалы и методы
Проведено ретроспективное исследование на базе «Красноярского краевого клинического центра охраны материнства и детства» (КГБУЗ КККЦОМД). Выбраны все беременные, родоразрешённые кесаревым сечением, с двумя и более РМ за 2020 г. Проведён анализ историй родов, историй развития новорождённых. Критериями включения стали одноплодная беременность (22 недели и более), наличие двух и более РМ после операции кесарева сечения, критериями исключения – беременность менее 22-х недель, один РМ, РМ после других операций, многоплодная беременность. Статистические подсчёты производились ручным методом с помощью таблиц Excel, с определением t-критерия Стьюдента, критерия достоверности p.
Проведён анализ историй родов, историй развития новорождённых. Критериями включения стали одноплодная беременность (22 недели и более), наличие двух и более РМ после операции кесарева сечения, критериями исключения – беременность менее 22-х недель, один РМ, РМ после других операций, многоплодная беременность. Статистические подсчёты производились ручным методом с помощью таблиц Excel, с определением t-критерия Стьюдента, критерия достоверности p.
Результаты
В 2020 г. в КККЦОМД произошло 3071 родов, из них операцией кесарева сечения завершились 1875 родов. Количество беременных с двумя РМ после кесарева сечения – 146 человек, с тремя и более РМ – 30 человек. Группу сравнения составили 43 пациентки с одним РМ.
Беременные в группе с одним РМ и двумя РМ родоразрешены в плановом порядке в 58,14% и 60,96% случаев соответственно. В группе с тремя и более РМ плановое абдоминальное родоразрешение было в 43,33%, экстренное – в 56,67% (табл. 1). Основными показаниями к экстренному родоразрешению были признаки угрозы разрыва матки по рубцу (70,59%), начало родовой деятельности (29,41%), острая гипоксия плода (5,88%), начавшееся кровотечение при предлежании плаценты (11,76%).
Таблица / Table 1
Показание к операции
Indication for surgery
*РМ – рубец матки; *US – uterine scar
Как правило, повторные оперативные абдоминальные вмешательства сопряжены с увеличением длительности операции, что для операции кесарева сечения имеет немаловажное значение. Продолжительность операции в интервале 31 – 50 мин. составила в группе с двумя РМ 62,95%, в группе с тремя и более РМ – 50%, в контрольной группе – 62,78%. Продолжительность операции в интервале 51 – 60 мин. составила в группе с двумя РМ 18,49%, в группе с тремя и более РМ – 10%, 23,25% – в группе контроля. Самые продолжительные операции были в группе с тремя и более РМ (81 мин. и более) – 23,33% случаев. Среднее время операции составило кесарева сечения составило 66,9 мин., что существенно превышает общепринятые среднестатистические показатели (табл.2).
Таблица / Table 2
Длительность операции кесарева сечения в группах сравнения
Duration of CS surgery in the groups of comparison
Известно, что образование соединительнотканных тяжей между внутренними органами и брюшиной провоцируется предшествующими операциями. В исследуемых группах спаечный процесс III и IV степеней отмечалс: в группе с тремя и более РМ в 16,67% и 10% случаев, тогда как в группе с двумя РМ – в 8,22% и 5,48% случаев, а в группе контроля – в 6,98% и 2,33% случаев соответственно (табл. 3).
В исследуемых группах спаечный процесс III и IV степеней отмечалс: в группе с тремя и более РМ в 16,67% и 10% случаев, тогда как в группе с двумя РМ – в 8,22% и 5,48% случаев, а в группе контроля – в 6,98% и 2,33% случаев соответственно (табл. 3).
Таблица / Table 3
Выраженность спаечного процесса
The severity of the adhesive process
В связи с выраженным спаечным процессом и изменениями топографии матки и органов малого таза при повторном абдоминальном родоразрешении нижний сегмент матки обычно бывает труднодоступен, что приводит к удлинению времени от начала операции до извлечения плода. Время извлечения ребенка после 5 минуты от начала операции в группе с тремя и более РМ было в 54,34% случаев, тогда как в группе с двумя РМ – в 45,89%, в группе с одним РМ – в 13,95% случаев (табл. 4).
Таблица / Table 4
Время извлечения ребёнка
Time of delivery
Рубцово-спаечный процесс органов малого таза и брюшной полости, развивающийся после абдоминального родоразрешения, может значительно осложнять оператору вхождение в брюшную полость и стать причиной ранения органов, чаще всего мочевого пузыря и кишечника.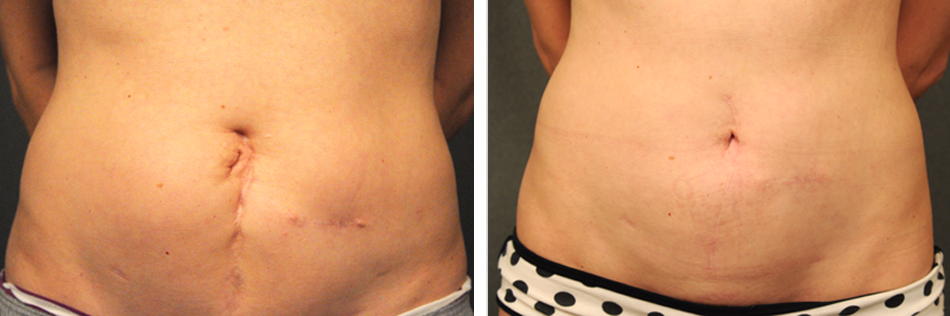 Ранение мочевого пузыря, пересечение мочеточников чаще встречались в группе с тремя и более РМ (2,17%), тогда как в группе с 2 РМ – в 0,63% случаев.
Ранение мочевого пузыря, пересечение мочеточников чаще встречались в группе с тремя и более РМ (2,17%), тогда как в группе с 2 РМ – в 0,63% случаев.
Массивная интраоперационная кровопотеря более 2000 мл отмечалась в 16,67% случаев в группе с тремя и более РМ, в 2,73% случаев – в группе с двумя РМ, в контрольной группе не была отмечена (табл. 6). Дополнительные методы гемостаза, такие как отдельные гемостатические швы на нижний маточный сегмент, на плацентарную площадку, гемостатические швы на матку по B-Lynch, перевязка маточных артерий и др., потребовались в группе с тремя и более РМ в 46,67% случаев, в группе с двумя РМ и одним РМ – в 4,4% и 2,08% операций соответственно. Гемотрансфузия во время операции не использовалась в группах с двумя РМ и одним РМ, тогда как в группе с тремя и более РМ и 10% потребовали введения свежезамороженной плазмы и эритроцитарной взвеси, а в 20% случаев была использована аутогемотрансфузия с использованием аппарата SellSaver.
В результате исследования было установлено, что в группе женщин с повторными операциями кесарева сечения чаще рождались дети в состоянии средней и тяжелой асфиксии. Достоверно чаще дети в состоянии асфиксии рождались в группе женщин с двумя и тремя РМ (по сравнению с группой женщин с одним РМ). При оценке новорождённых по шкале Апгар на 1 минуте 16,65% детей в асфиксии средней и тяжёлой степеней были в группе с тремя и более РМ, в группах с двумя РМ и одним РМ этот показатель был 4,65% и 3,42%, соответственно (табл. 5).
Достоверно чаще дети в состоянии асфиксии рождались в группе женщин с двумя и тремя РМ (по сравнению с группой женщин с одним РМ). При оценке новорождённых по шкале Апгар на 1 минуте 16,65% детей в асфиксии средней и тяжёлой степеней были в группе с тремя и более РМ, в группах с двумя РМ и одним РМ этот показатель был 4,65% и 3,42%, соответственно (табл. 5).
Таблица / Table 5
Оценка новорождённого по шкале Апгар на 1 мин.
Assessment of the newborn on the Apgar scale in 1 min after the birth.
Таблица / Table 6
Объём кровопотери во время операции
Blood loss during surgery
Обсуждение
Согласно данным последних исследований, операция кесарева сечения у женщин с рубцом на матке сопряжена с повышенным риском интра- и послеоперационных осложнений в сравнении с женщинами с одним рубцом, но точных данных относительно степени риска в зависимости от количества рубцов на матке нет. Чаще всего отмечаются такие осложнения как массивная интраоперационная кровопотеря, технические сложности при вхождении в брюшную полость и извлечении ребенка, обусловленные выраженным спаечным процессом, а также образованием маточной аневризмы. Плотное прикрепление или приращение плаценты в область рубца и подлежащие ткани может повлечь повреждение соседних органов, такое как ранение мочевого пузыря, мочеточников, ранение кишечника [1][2][3][7][8].
Чаще всего отмечаются такие осложнения как массивная интраоперационная кровопотеря, технические сложности при вхождении в брюшную полость и извлечении ребенка, обусловленные выраженным спаечным процессом, а также образованием маточной аневризмы. Плотное прикрепление или приращение плаценты в область рубца и подлежащие ткани может повлечь повреждение соседних органов, такое как ранение мочевого пузыря, мочеточников, ранение кишечника [1][2][3][7][8].
Согласно результатам проведённого исследования в группе с тремя и более РМ экстренные показания к оперативному родоразрешению превалируют над плановыми 56,67% и 43,33% соответственно, тогда как в группе с двумя РМ ситуация обратная: экстренные 39,04% и плановые 60,96% операций. Выраженность спаечного процесса обусловливает технические сложности при извлечении ребёнка. Спаечный процесс чаще отмечен в группе с тремя и более РМ – 46,67%, а в группе с двумя РМ – 20,55%, в группе с одним РМ – 18,61%. В связи с этим чаще отмечается асфиксия средней и тяжёлой степеней у новорождённых в группе с тремя и более РМ – 16,65% детей, а в группах с двумя РМ и одним РМ этот показатель был 4,65% и 3,42%. Также увеличивается длительность операции. В группе с тремя и более РМ среднее время операции составило 66,9 мин., интраоперационно отмечено увеличение объёма кровопотери. Так в группе с тремя и более РМ кровопотеря более 2000 мл отмечалась в 16,67% случаев, в 2,73% случаев – в группе с двумя РМ, в контрольной группе не была отмечена вовсе. Необходимость применения дополнительных методов гемостаза в группе с тремя и более РМ возникла в 46,67%, а в группе с двумя РМ – в 4,4% случаев. Гемотрансфузия и аутогемотрансфузия использовались только в группе женщин с тремя и более РМ в 10% и 20% соответственно.
Также увеличивается длительность операции. В группе с тремя и более РМ среднее время операции составило 66,9 мин., интраоперационно отмечено увеличение объёма кровопотери. Так в группе с тремя и более РМ кровопотеря более 2000 мл отмечалась в 16,67% случаев, в 2,73% случаев – в группе с двумя РМ, в контрольной группе не была отмечена вовсе. Необходимость применения дополнительных методов гемостаза в группе с тремя и более РМ возникла в 46,67%, а в группе с двумя РМ – в 4,4% случаев. Гемотрансфузия и аутогемотрансфузия использовались только в группе женщин с тремя и более РМ в 10% и 20% соответственно.
Заключение
Выраженность спаечного процесса в брюшной полости отмечена только у пациенток, имеющих три и более РМ.
Увеличение продолжительности операции кесарево сечение более 60 мин. отмечено в группе с тремя и более РМ (40%).
Низкий риск травм соседних органов, кишечника, мочеточников, мочевого пузыря был отмечен в группах пациенток как с двумя, так и с тремя рубцами на матке.
Чаще интраоперационная массивная кровопотеря отмечена в группе с тремя и более РМ (16,67%).
Асфиксия средней и тяжёлой степени у новорождённых регистрировалась в группе женщин с тремя и более РМ.
Наличие одного и/или двух рубцов на матке после операции кесарева сечения позволяет относить этих беременных к группе низкого риска.
Наличие трёх и более РМ после кесарева сечения позволяет относить этих беременных к группе высокого риска.
1. Wingert A, Hartling L, Sebastianski M, Johnson C, Featherstone R, et al. Clinical interventions that infl uence vaginal birth aft er cesarean delivery rates: Systematic Review & Meta-Analysis. BMC Pregnancy Childbirth. 2019;19(1):529. doi: 10.1186/s12884-019-2689-5
2. Gao Y, Xue Q, Chen G, Stone P, Zhao M, Chen Q. An analysis of the indications for cesarean section in a teaching hospital in China. Eur J ObstetGynecol Reprod Biol. 2013;170(2):414-8. doi 10.1016/j.ejogrb.2013.08.009
3. Panna LK, Mirza TT, Rahim R, Gush AK, Shikha SS, Sharmin T. Indications of Primary Caesarean Section: In A Medical College Hospital, Bangladesh. Mymensingh Med J. 2019;28(2):286-290. PMID: 31086139.
Indications of Primary Caesarean Section: In A Medical College Hospital, Bangladesh. Mymensingh Med J. 2019;28(2):286-290. PMID: 31086139.
4. Chen I, Opiyo N, Tavender E, Mortazhejri S, Rader T, at al. Non clinical interventions for reducing unnecessary caesarean section. Cochrane Database of Systematic Reviews 2018, Issue 9. DOI: 10.1002/14651858.CD005528.pub3
5. Tontus HO, Nebioglu S. Improving the Caesarean Decision by Robson Classifi cation: A Population-Based Study by 5,323,500 Livebirth Data. Ann Glob Health. 2020;86(1):101. DOI: 10.5334/aogh.2615
6. FishelBartal M, Sibai BM, Ilan H, Fried M, Rahav R. at al. Trial of labor aft er cesarean (TOLAC) in women with premature rupture of membranes. J Matern Fetal Neonatal Med. 2020;33(17):2976-2982. DOI: 10.1080/14767058.2019.1566312
7. Tanos V, Toney ZA. Uterine scar rupture – Prediction, prevention, diagnosis, and management. Best Pract Res ClinObstetGynaecol. 2019:115-131. DOI: 10.1016/j.bpobgyn.2019.01.009
8. Grabarz A, Ghesquière L, Debarge V, Ramdane N, Delporte V. at al. Cesarean section complications according to degree of emergency during labour. Eur J Obstet Gynecol Reprod Biol. 2021;256:320-325. DOI: 10.1016/j.ejogrb.2020.11.047
Grabarz A, Ghesquière L, Debarge V, Ramdane N, Delporte V. at al. Cesarean section complications according to degree of emergency during labour. Eur J Obstet Gynecol Reprod Biol. 2021;256:320-325. DOI: 10.1016/j.ejogrb.2020.11.047
Платное кесарево сечение в Краснодаре
Платное кесарево сечение в Краснодаре — Частный роддом Клиники ЕкатерининскаяКесарево сечение в нашей клинике применяется при наличии медицинских показаний в качестве одного из способов оперативного и бережного родоразрешения.
Показаниями к плановой операции обычно являются патологии матери или ребенка, которые могут привести к осложнениям при естественных родах, а к экстренному кесареву сечению – слабость начавшейся родовой деятельности и наличие опасности для жизни мамы и малыша.
Иногда женщину тревожит, что ее роды прошли не естественным образом, но важно понимать, что главная задача врачей – сохранение жизни и здоровья взрослых и маленьких пациентов.
Вопреки сомнениям, после такой операции последующие естественные роды возможны. Решение о проведения естественных родов с рубцом на матке принимает врач – акушер-гинеколог на основе детального изучения анамнеза пациентки.
Базовый контракт
Стоимость услуги:
150 000 ₽
Индивидуальный контракт
Стоимость услуги:
от 170 000 ₽
Проведение кесарева сечения в Клинике Екатерининская Что нужно отцу для присутствия на родах
- Максимальный контакт мамы и малыша от момента рождения в операционной, который продолжается в условиях реанимации;
- Возможность присутствия партнёра в операционной;
- 4-дневное наблюдение в стационаре;
- Многоразовое питание.
Сдать анализы
- КТ органов грудной клетки
- КСР
- Гепатит B HBsAg
- Гепатит C Anti-HCV
- Краснуха IgM
- Краснуха IgG
- Корь IgM
- Корь IgG
- ВИЧ
- Б/П на флору из зева на чувствительность к антибиотикам
- ПЦР-тест на COVID-19
- Экспресс-тест на COVID-19
Консультация специалистов:
- Консультация врача-оториноларинголога
Акушер-гинеколог / Гинеколог
Врач высшей категории
Кандидат медицинских наук
Стоимость приема
2500 ₽
Акушер-гинеколог
Врач высшей категории
Стоимость приема
уточняйте в Call-центре
Акушер-гинеколог
Врач высшей категории
Кандидат медицинских наук
Стоимость приема
уточняйте в Call-центре
Акушер-гинеколог
Врач первой категории
Стоимость приема
Сомневаетесь? Проконсультируйтесь с нашим специалистом.
Оставьте свой телефон и мы Вам перезвоним.
Телефон
Я соглашаюсь с политикой обработки персональных данных и пользовательским соглашением , а также даю согласие на обработку персональных данных .
Мобильное приложение клиники
Вы можете записаться к врачу, получить анализы
и многое другое…
Заполните форму для записи на прием или заказа обратного звонка
Я соглашаюсь с политикой обработки персональных данных и пользовательским соглашением , а также даю согласие на обработку персональных данных .
Запишись на консультацию
Я соглашаюсь с политикой обработки персональных данных и пользовательским соглашением , а также даю согласие на обработку персональных данных .
Продолжая использовать rd.clinic23.ru, вы соглашаетесь на использование файлов cookie. Как запретить использование определенных файлов cookie можно найти в Политике
Плановое кесарево сечение при беременности двойней
Частота рождения близнецов значительно различается в разных сообществах и семьях и в последнее время увеличилась из-за числа пожилых матерей и использования методов лечения бесплодия и искусственного зачатия. Младенцы от многоплодной беременности подвержены более высокому риску смерти во время рождения, чем дети от одноплодной беременности. Отчасти это связано с более высоким риском преждевременных родов. Второй близнец имеет повышенный риск неблагоприятного перинатального исхода по сравнению с первородным близнецом.
Младенцы от многоплодной беременности подвержены более высокому риску смерти во время рождения, чем дети от одноплодной беременности. Отчасти это связано с более высоким риском преждевременных родов. Второй близнец имеет повышенный риск неблагоприятного перинатального исхода по сравнению с первородным близнецом.
Политика плановых вагинальных родов у женщин с многоплодной беременностью в условиях стационара связана с частотой экстренного кесарева сечения от 30% до 40%. Когда первый близнец рождается естественным путем, все еще существует риск экстренного сечения для рождения второго близнеца. Вполне возможно, что некоторых неблагоприятных исходов можно избежать путем своевременного родоразрешения путем кесарева сечения, но необходимо учитывать риски кесарева сечения для матери при текущей и последующих беременностях.
В этот обзор мы включили два рандомизированных испытания, в которых сравнивали плановое кесарево сечение и плановые вагинальные роды при беременности двойней, в которых приняли участие 2864 женщины. В отношении важных исходов качество доказательств было оценено как умеренное.
В отношении важных исходов качество доказательств было оценено как умеренное.
Что касается материнской смертности, в одном испытании не было зарегистрировано ни одного случая смерти, а в другом — о двух случаях смерти (по одному в каждой группе). Не было четких доказательств различий между женщинами, рандомизированными в группу планового кесарева сечения или плановых вагинальных родов, на смерть или серьезное заболевание как у матерей, так и у детей. Ни в одном исследовании не сообщалось о детской инвалидности.
В обоих исследованиях сообщалось о числе женщин, перенесших кесарево сечение. Большинство женщин в группе планового кесарева сечения получили лечение в соответствии с планом (90,9%), тогда как в группе плановых вагинальных родов 42,9% было проведено кесарево сечение как минимум для одной двойни. Не было никаких существенных различий между группами по отказу от грудного вскармливания или послеродовой депрессии.
Очень мало четких научных данных, позволяющих дать рекомендации по методу родов при многоплодной беременности. Женщины должны быть осведомлены о преимуществах и рисках, включая краткосрочные и долгосрочные последствия как для матери, так и для ребенка. Будущие исследования должны быть направлены на внесение большей ясности в этот вопрос, поскольку медицинских вмешательств в процесс родов следует избегать, если нет разумной клинической уверенности в том, что они будут иметь долгосрочную пользу.
Женщины должны быть осведомлены о преимуществах и рисках, включая краткосрочные и долгосрочные последствия как для матери, так и для ребенка. Будущие исследования должны быть направлены на внесение большей ясности в этот вопрос, поскольку медицинских вмешательств в процесс родов следует избегать, если нет разумной клинической уверенности в том, что они будут иметь долгосрочную пользу.
Выводы авторов:
Данные в основном из одного крупного многоцентрового исследования не выявили четких доказательств пользы планового кесарева сечения при доношенной двойне с ведущим головным предлежанием. Ожидаются данные об отдаленных исходах у младенцев. Женщины должны быть проинформированы о возможных рисках и преимуществах родов и родов через естественные родовые пути в связи с их конкретной клинической картиной, а также о текущих и долгосрочных последствиях кесарева сечения как для матери, так и для ребенка. Недостаточно доказательств в поддержку рутинного использования планового кесарева сечения при доношенной многоплодной беременности с ведущим головным предлежанием, за исключением контекста дальнейших рандомизированных исследований.
Прочитать аннотацию полностью…
Справочная информация:
Многоплодная беременность связана с повышенной перинатальной смертностью, в основном связанной с недоношенностью, однако осложнения во время родов могут способствовать перинатальным потерям или заболеваемости. Поэтому необходимо рассмотреть вариант планового кесарева сечения, чтобы избежать таких осложнений. С другой стороны, рандомизированные исследования других клинических вмешательств в родовой процесс, чтобы избежать проблем, связанных с родами и родами (плановое кесарево сечение при тазовом предлежании и непрерывный электронный мониторинг ЧСС плода), показали неожиданное несоответствие между краткосрочной перинатальной заболеваемостью и долгосрочный неврологический исход. Необходимо также учитывать риски кесарева сечения для матери при текущей и последующих беременностях.
Цели:
Определить краткосрочные и долгосрочные последствия планового кесарева сечения при беременности двойней для матерей и их детей.
Стратегия поиска:
Мы провели поиск в Кокрановском регистре клинических испытаний группы по беременности и родам (18 ноября 2015 г.) и в справочных списках найденных исследований.
Критерии отбора:
Рандомизированные исследования, сравнивающие политику кесарева сечения с плановыми вагинальными родами у женщин с многоплодной беременностью.
Сбор и анализ данных:
Два автора обзора независимо друг от друга оценивали соответствие требованиям, качество и извлеченные данные. Данные были проверены на достоверность. Для важных исходов качество доказательств оценивалось с использованием подхода GRADE.
Основные результаты:
Мы включили два испытания, в которых сравнивали плановое кесарево сечение и плановые вагинальные роды при беременности двойней.
Большинство данных, включенных в обзор, были получены из многоцентрового исследования, в котором 2804 женщины были рандомизированы в 106 центрах в 25 странах. Во всех центрах имелось оборудование для экстренного кесарева сечения и имелся анестезиологический, акушерский и сестринский персонал, доступный в больнице во время плановых вагинальных родов. Во втором испытании, проведенном в Израиле, были рандомизированы 60 женщин. Мы оценили риск систематической ошибки как низкий для всех категорий, кроме производительности (9).0045 высокий ) и погрешность оценки результатов ( неясно ).
Во втором испытании, проведенном в Израиле, были рандомизированы 60 женщин. Мы оценили риск систематической ошибки как низкий для всех категорий, кроме производительности (9).0045 высокий ) и погрешность оценки результатов ( неясно ).
Не было четких доказательств различий между женщинами, рандомизированными для планового кесарева сечения или плановых вагинальных родов, по материнской смертности или серьезной заболеваемости (отношение рисков (ОР) 0,86, 95% доверительный интервал (ДИ) 0,67–1,11; 2844 женщины; два исследования ; доказательства среднего качества ). Существенных различий между группами по перинатальной или неонатальной смертности или тяжелой неонатальной заболеваемости не было (ОР 1,15, 95% ДИ от 0,80 до 1,67; данные о 5565 младенцах, одно исследование, доказательств среднего качества ). Ни в одном исследовании не сообщалось о детской инвалидности.
Что касается вторичных исходов, то не было четких доказательств различий между группами по перинатальной или неонатальной смертности (ОР 1,41, 95% ДИ от 0,76 до 2,62; 5685 детей; два исследования, доказательств среднего качества ), тяжелой неонатальной заболеваемости (ОР 1,03, 95% ДИ от 0,65 до 1,64; 5644 ребенка; два исследования, доказательств среднего качества ) или любой из других зарегистрированных неонатальных исходов.
В обоих исследованиях сообщалось о числе женщин, перенесших кесарево сечение. Большинство женщин в группе планового кесарева сечения получали лечение в соответствии с планом (90,9% было выполнено кесарево сечение), тогда как в группе плановых вагинальных родов 42,9% было проведено кесарево сечение по крайней мере для одной близнеца. по материнской смертности; ни о каких событиях не сообщалось в одном испытании и о двух случаях смерти (по одному в каждой группе) в другом. Не было значимых различий между группами по серьезной материнской заболеваемости в целом (ОР 0,86, 95% ДИ от 0,67 до 1,11; 2844 женщины; два исследования) или для разных видов кратковременной заболеваемости. Не было никаких существенных различий между группами в отношении отказа от грудного вскармливания (ОР 1,14, 95% ДИ от 0,95 до 1,38; 2570 женщин, одно исследование; доказательств среднего качества ) или числа женщин с баллами выше 12 по Эдинбургской шкале послеродовой депрессии. (ОР 0,95, 95% ДИ от 0,78 до 1,14; 2570 женщин, одно исследование; доказательств среднего качества ).
Что нужно знать, если вам предстоит кесарево сечение
Есть много причин, по которым ваш врач может рекомендовать кесарево сечение. Акушер доктор Крис Ганнелл объясняет некоторые вещи, которые вам необходимо знать перед операцией.
Что такое кесарево сечение?
Кесарево сечение — это операция, которая может быть использована для рождения ребенка, если вагинальные роды невозможны или небезопасны. Некоторые женщины выбирают это как вариант родов.
Обычно вам делают кесарево сечение под регионарной анестезией (обезболивание только определенной части тела), такой как спинальная или эпидуральная блокада. Однако в редких случаях может потребоваться общий наркоз.
Во время процедуры вы бодрствуете и бодрствуете, но не должны чувствовать боли. Обычно возникают некоторые ощущения толкания, вытягивания или растяжения.
Ваш анестезиолог общается с вами во время операции, чтобы убедиться, что вы чувствуете себя комфортно, и решить любые ваши проблемы.
Установлен экран, чтобы вы не могли наблюдать за процедурой. Однако вы можете попросить опустить экран на момент рождения.
Разрез обычно делается по «линии бикини». Обычно рождение ребенка занимает всего несколько минут, а восстановление всех слоев занимает до часа. Все внутренние швы рассасывающиеся. Ваш акушер может использовать рассасывающиеся швы или скобы для кожи.
Кесарево сечение считается серьезной операцией и поэтому сопряжено с определенными рисками. Ваш акушер обсудит эти риски с вами и вашим партнером.
Зачем мне плановое кесарево сечение?
Ваш акушер может порекомендовать вам плановое кесарево сечение по разным причинам. К ним относятся:
- , если ваша плацента расположена низко в матке и поэтому блокирует выход ребенка (предлежание плаценты)
- , если ваш ребенок находится в необычном положении, например, в тазовом предлежании
- , если у вас ранее было кесарево сечение (хотя повторное кесарево сечение требуется не всегда)
- , если есть какие-либо опасения по поводу размера вашего ребенка
- , если во время беременности возникли другие осложнения у вас или вашего ребенка.

Иногда кесарево сечение требуется в экстренном порядке после начала родов. Наиболее распространенными причинами этого являются затянувшиеся роды или стресс у ребенка.
Может ли мой партнер оставаться со мной во время кесарева сечения?
Как правило, да, ваш партнер или лицо, оказывающее поддержку, приветствуется в операционной во время кесарева сечения.
Однако, если требуется общий наркоз, вашего партнера могут попросить покинуть операционную до рождения ребенка.
Некоторые партнеры отказываются идти на кесарево сечение. Некоторые очень чувствительны к хирургическим процедурам и крови. Ваш партнер не может потерять сознание в операционной. Вместо этого вы можете взять с собой другого члена семьи или друга, но вам всегда будет помогать акушерка.
Ваш партнер должен будет одеться в хирургическую одежду, предоставленную в день, и носить закрытую обувь.
Ваш партнер может проживать с вами и вашим новорожденным ребенком в качестве пансионера во время вашего пребывания в родильных отделениях частных больниц St John of God Health Care.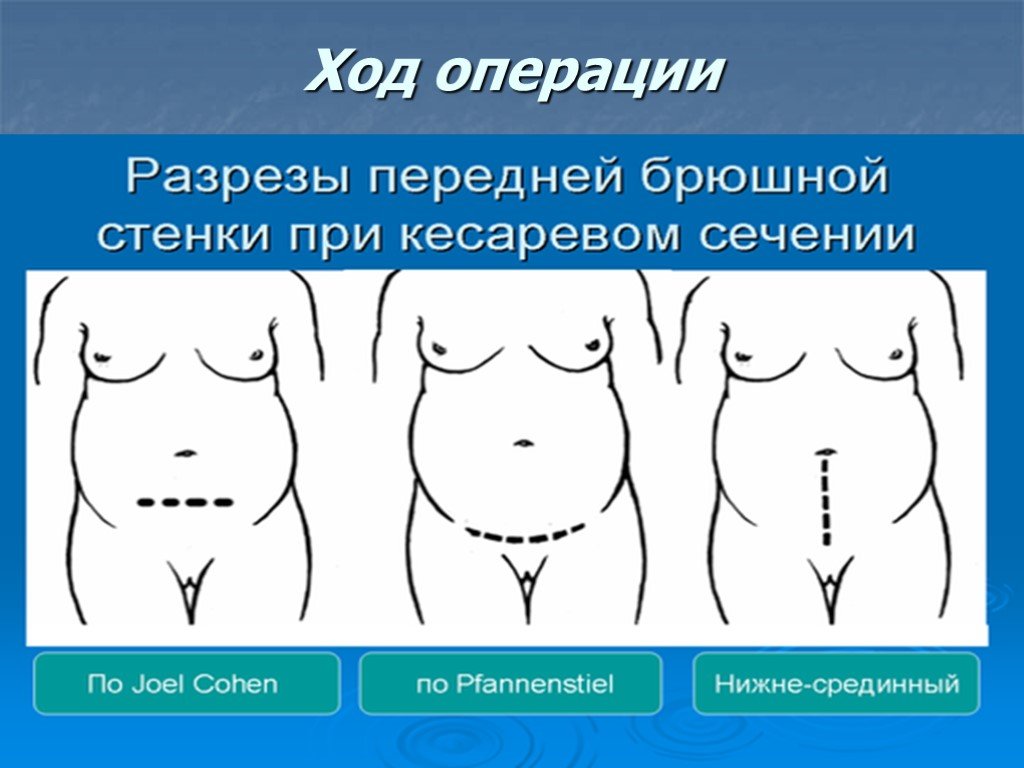
Риски кесарева сечения
Поскольку кесарево сечение является серьезной операцией, существуют некоторые сопутствующие риски. К ним относятся:
- кровотечение во время процедуры и небольшая вероятность необходимости переливания крови
- инфекция матки или кожная рана
- повреждение других органов вблизи матки, таких как мочевой пузырь и кишечник
- повышенный риск тромбоза глубоких вен (ТГВ), который минимизируется компрессионными чулками и ранней мобилизацией после операции
- рубцы на месте разреза кожи по линии бикини.
Ваш ребенок может родиться с жидкостью в легких, которая не успела выйти во время родов. Большинство младенцев быстро справятся с этой проблемой, но иногда могут возникать проблемы с дыханием, и может потребоваться госпитализация в отделение для новорожденных. Обычно это краткосрочная проблема.
Чего ожидать после операции?
Ваш анестезиолог и акушер обсудят и назначат вам обезболивающие препараты.
Вы почувствуете некоторый дискомфорт, но следует ожидать, что боль будет хорошо контролироваться.
Вам в мочевой пузырь введут трубку (катетер) на срок до 24 часов после кесарева сечения. Это не больно и легко удаляется на следующий день.
Мы рекомендуем вам начать двигаться как можно скорее после операции и принять душ в течение 24 часов. После удаления катетера вам нужно будет регулярно ходить в туалет. Ваша акушерка поможет вам в этом, а также поможет вам ухаживать за ребенком.
Грудное вскармливание поощряется и не должно нарушаться кесаревым сечением. Акушерка всегда готова прийти на помощь.
После кесарева сечения вы обычно остаетесь в больнице на срок от четырех до пяти ночей.
Поскольку выздоровление у всех происходит по-разному, ваш акушер и акушерка дадут вам необходимые инструкции по послеродовому уходу.
Важно избегать подъема тяжестей, но большинство повседневных занятий вполне допустимо.
Выбор планового кесарева сечения
Вокруг планового кесарева сечения существует множество заблуждений.