Содержание
лечение заболеваний уха, горла, носа у детей и взрослых
Редкий человек хотя бы раз в году не болел простудой. Этиологией заболевания (причиной) являются респираторные вирусы, такие как: аденовирус, вирус парагриппа, риновирус, респираторный синцитиальный вирус, энтеровирус, короновирус и прочие. Но большинство из нас твердо верит, что причиной простуды является банальное переохлаждение организма. Между тем простуда относится к тем патологическим состояниям, о происхождении и лечении которых сложились ошибочные представления. Дождь, снег, слякоть, сырость и мороз лишь повышают восприимчивость людей к разного рода инфекциям.
Эпидемиология (распространенность)
Простуда или ОРВИ — заболевание сезонное. В регионах с умеренным климатом Северного полушария частота респираторных инфекций возрастает осенью, оставаясь на высоком уровне в зимние месяцы, а затем снижается весной. В больших городах с высокими показателями загрязненности воздуха, таких, как Алматы, простудные заболевания фиксируются значительно чаще и встречаются в любое время календарного года, но пик, все же, приходится на зиму. Частота простудных заболеваний обратно пропорциональна возрасту. Например, у детей ежегодно регистрируется в среднем 6-8 эпизодов простуды, тогда как у взрослых не более 3-4. Существуют доказательства того, что психоэмоциональный стресс, физическое переутомление, неполноценное питание, снижая сопротивляемость организма могут способствовать простуде. Основная же передача вирусов-возбудителей болезни происходит воздушно-капельным путем.
Частота простудных заболеваний обратно пропорциональна возрасту. Например, у детей ежегодно регистрируется в среднем 6-8 эпизодов простуды, тогда как у взрослых не более 3-4. Существуют доказательства того, что психоэмоциональный стресс, физическое переутомление, неполноценное питание, снижая сопротивляемость организма могут способствовать простуде. Основная же передача вирусов-возбудителей болезни происходит воздушно-капельным путем.
Клиническая картина (симптомы заболевания)
Симптомы простуды проявляются примерно через 10 часов после попадания вируса в организм, нарастают через 2-3 дня и длятся до 7-10 дней, реже простудное заболевание затягивается на более длительное время. Для простуды характерно: першение и (или) боль в горле, чихание, кашель, слезотечение, головная боль, подъем температуры, заложенность носа и насморк, а также ощущение усталости, болезненности и «ломоты» в руках, ногах и спине, апатия. Симптомы простуды могут встречаться в различных сочетаниях и иметь разную степень выраженности.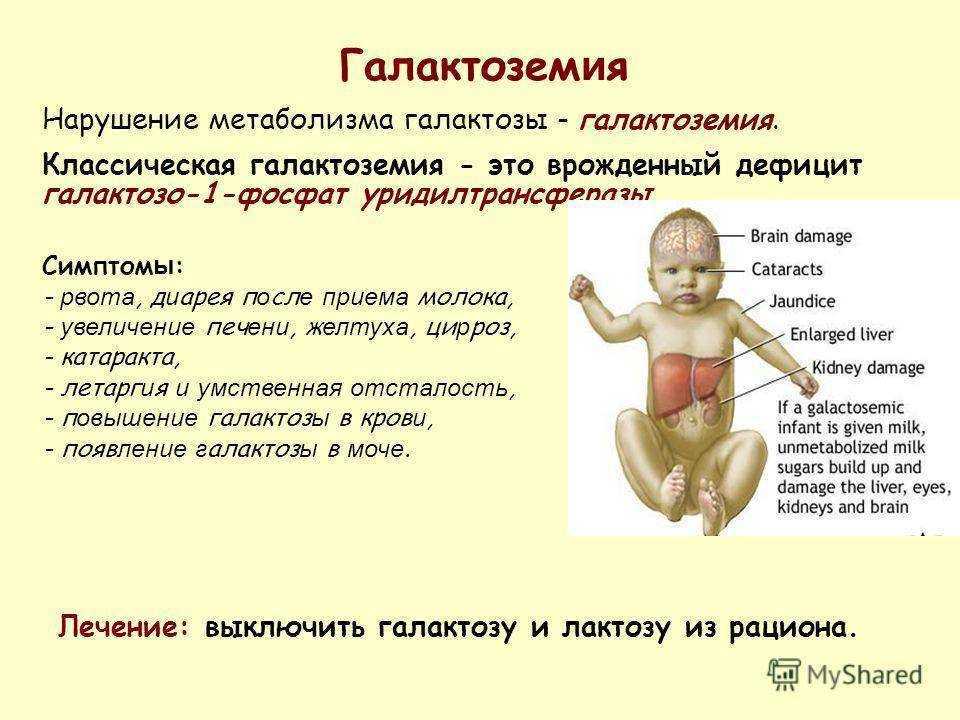 По мере развития недуга существует риск возникновения осложнений. К примеру, выделения из носа могут стать более вязкими и густыми, как и приобрести желтый, зеленый оттенок. Данные изменения могут указывать на присоединившуюся бактериальную инфекцию с возможным вовлечением в процесс околоносовых пазух, то есть развитием гайморита или синусита, а у детей младшего возраста – ткани аденоидов с развитием аденоидита. Но это, к слову, совершенно не обязательно должно быть именно осложнением ОРВИ. Диагноз может поставить только специалист.
По мере развития недуга существует риск возникновения осложнений. К примеру, выделения из носа могут стать более вязкими и густыми, как и приобрести желтый, зеленый оттенок. Данные изменения могут указывать на присоединившуюся бактериальную инфекцию с возможным вовлечением в процесс околоносовых пазух, то есть развитием гайморита или синусита, а у детей младшего возраста – ткани аденоидов с развитием аденоидита. Но это, к слову, совершенно не обязательно должно быть именно осложнением ОРВИ. Диагноз может поставить только специалист.
При наличии бронхиальной астмы и другой хронической патологии со стороны дыхательного тракта простуда может приводить к появлению из носа темной слизи, усилению и изменению характера кашля с отхождением мокроты и даже болевым ощущениям при дыхании. В этом случае существенно возрастает риск развития бронхитов и пневмоний (воспаление легких). Кроме того, простуда может спровоцировать обострение обструктивного бронхита, бронхиальной астмы, бронхоэктатической болезни и др.
Лечение
Считается, что многие люди, заболевшие простудой, выздоравливают без специальной медицинской помощи, прибегнув к народным методам (обильное теплое питьё, полоскание горла отварами трав, употребление мёда, «грудных» сборов, промывание носа солевыми растворами и т.п). Эти средства, бесспорно, помогают большинству заболевших, но некоторым пациентам необходимо сочетать это лечение с применением специальных медикаментов. Лечение простуды носит чисто симптоматический характер. То есть заложен нос – пользуемся сосудосуживающими спреями в нос, для улучшения носового дыхания. Болит горло – рассасываем леденцы или полощем горло. Пьем жаропонижающие препараты при температуре тела выше 38,3 или отхаркивающие препараты при кашле и так далее.
Профилактика
К сожалению, многообразие типов риновируса (основного возбудителя простуды) делает перспективу создания эффективной риновирусной вакцины маловероятной. В настоящее время доступна только гриппозная вакцина, вводимая внутримышечно, недавно разработаны и новые типы этой вакцины вводимые интраназально (т. е. в нос).
е. в нос).
Из противовирусных препаратов, используемых с профилактической целью, применяются только препараты, активные против вируса гриппа; они назначаются в рамках сезонной профилактики, а также для предотвращения новых случаев заболевания в семье болеющего.
В отличие от практически полного отсутствия лечебного действия закапываемого в нос интерферона его профилактический эффект весьма демонстративен. К сожалению, большое число нежелательных явлений, связанных с приемом препарата ограничивает его прием с целью профилактики.
Несмотря на едва ли не повсеместное использование витамина С и экстрактов эхинацеи с целью предотвращения простуды, убедительные доказательства эффективности подобных средств отсутствуют.
Пожалуй, самым эффективным методом профилактики простуды является полная изоляция болеющего.
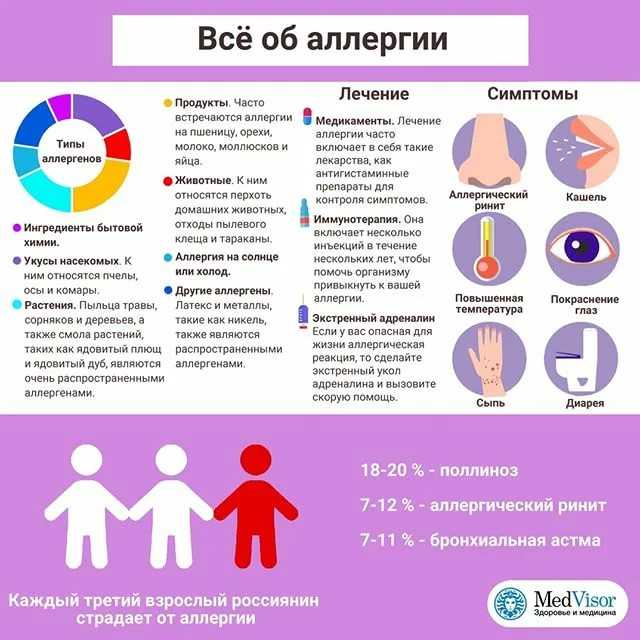
Как отличить простуду от аллергического ринита?
«Ох, лето красное! Любил бы я тебя…», — всем еще со школьной скамьи знакомы эти слова и, пожалуй, едва ли не каждый удивлялся, чем Александру Сергеевичу не угодило лето — это прекраснейшее время года. Однако прошли годы — и сегодня в полку тех, кому милее осень, прибыло. Их ряды пополнили пациенты с аллергическими заболеваниями. Ведь это, казалось бы, мрачное и сырое время года несет им освобождение: давно отцвели последние цветы, тополиного пуха и след простыл, а на лужайках уже пожухла трава. Вот, казалось бы, оно — счастье! Но нет, внезапно насморк возвращается, а с ним — чихание и плохое самочувствие. Что же это? Ответ приходит сам собой — новости пестрят сообщениями о надвигающейся эпидемии острых респираторных вирусных инфекций (ОРВИ). Однако как отличить простуду от аллергического ринита, и как подобрать оптимальное лечение для пациента с аллергией?
Однако прошли годы — и сегодня в полку тех, кому милее осень, прибыло. Их ряды пополнили пациенты с аллергическими заболеваниями. Ведь это, казалось бы, мрачное и сырое время года несет им освобождение: давно отцвели последние цветы, тополиного пуха и след простыл, а на лужайках уже пожухла трава. Вот, казалось бы, оно — счастье! Но нет, внезапно насморк возвращается, а с ним — чихание и плохое самочувствие. Что же это? Ответ приходит сам собой — новости пестрят сообщениями о надвигающейся эпидемии острых респираторных вирусных инфекций (ОРВИ). Однако как отличить простуду от аллергического ринита, и как подобрать оптимальное лечение для пациента с аллергией?
ОРВИ — едва ли не самое распространенное заболевание в мире — на его долю приходится порядка 90% всех инфекций. Но и аллергия отмечается все чаще — по различным оценкам, у 15–35% населения разных стран мира. Такое положение дел значительно повышает их шансы встретиться лицом к лицу в одном организме. Тем более, что пациенты с аллергией более уязвимы в отношении респираторных инфекций, которые в их случае возникают чаще и протекают тяжелее. Вот так и получается, что приблизительно у каждого 3–5 пациента, обратившегося к врачу по поводу ОРВИ, наряду с ним отмечают и симптомы аллергии. Тут несложно и запутаться, тем более что симптоматика респираторной аллергии и ОРВИ очень похожа. Причины этой схожести скрываются за завесой сложных молекулярных и биохимических реакций.
Вот так и получается, что приблизительно у каждого 3–5 пациента, обратившегося к врачу по поводу ОРВИ, наряду с ним отмечают и симптомы аллергии. Тут несложно и запутаться, тем более что симптоматика респираторной аллергии и ОРВИ очень похожа. Причины этой схожести скрываются за завесой сложных молекулярных и биохимических реакций.
Различные причины
vs общие последствияПри ОРВИ инфекционные агенты (вирусы), используя специфические механизмы, проникают внутрь клеток слизистой оболочки дыхательных путей, где начинают активно размножаться. С этого, собственно, и начинается заболевание.
Затем клетки, зараженные вирусами, высвобождают в кровоток токсические вещества, на которые организм реагирует, запуская аллергическую реакцию (Skoner D.P. et al., 2001). При этом такие симптомы, как заложенность носа, насморк, отек и зуд слизистых оболочек органов респираторного тракта как при ОРВИ, так и при аллергическом рините развиваются под действием медиаторов воспаления, в частности гистамина. Он регулирует жизненно важные функции организма, потому повышение его уровня играет важную роль в развитии некоторых заболеваний, в том числе аллергии. В частности, гистамин проявляет множество различных воздействий: усиливает спазм гладких мышц, приводит к снижению артериального давления, стимулирует выделение адреналина и повышение частоты сердечных сокращений, раздражение нервных окончаний, приводит к повышению проницаемости стенок капилляров, что обусловливает возникновение экссудации и отека.
Он регулирует жизненно важные функции организма, потому повышение его уровня играет важную роль в развитии некоторых заболеваний, в том числе аллергии. В частности, гистамин проявляет множество различных воздействий: усиливает спазм гладких мышц, приводит к снижению артериального давления, стимулирует выделение адреналина и повышение частоты сердечных сокращений, раздражение нервных окончаний, приводит к повышению проницаемости стенок капилляров, что обусловливает возникновение экссудации и отека.
Следует отметить, что ОРВИ, как и аллергические заболевания, сопровождается повышением уровня гистамина в организме. Очевидно, что у пациентов с ОРВИ на фоне аллергической реакции, уровень гистамина будет повышаться под воздействием обоих факторов. И именно по этой причине вирусные инфекции органов дыхания у пациентов с аллергией протекают тяжелее.
Важную роль в ухудшении состояния больного ОРВИ на фоне аллергии играет наличие минимального воспаления, отмечающегося при хронических аллергических заболеваниях. У пациентов с хроническими аллергическими заболеваниями даже при воздействии низких доз аллергенов и отсутствии выраженной симптоматики повышен уровень молекул межклеточной адгезии (Intercellular Adhesion Molecule-1 — ICAM-1) на поверхности клеток и активированы клетки воспаления. Основной функцией ICAM-1 является помощь в продвижении клеток иммунной системы в направлении очага воспаления. Но при этом ICAM-1 являются тем самым замочком, к которому с легкостью подбирает ключ большинство риновирусов, что позволяет им проникать внутрь клетки. И поскольку риновирусы используют ICAM-1 для проникновения в эпителиальные клетки, риск развития ОРВИ у пациентов с хронической аллергией гораздо выше. ОРВИ же, в свою очередь, повышает экспрессию ICAM-1, и получается замкнутый круг. Таким образом, бреши в иммунной защите пациентов с аллергическими заболеваниями становятся одной из причин частого развития у них ОРВИ (Зайцева О.В. 2006).
У пациентов с хроническими аллергическими заболеваниями даже при воздействии низких доз аллергенов и отсутствии выраженной симптоматики повышен уровень молекул межклеточной адгезии (Intercellular Adhesion Molecule-1 — ICAM-1) на поверхности клеток и активированы клетки воспаления. Основной функцией ICAM-1 является помощь в продвижении клеток иммунной системы в направлении очага воспаления. Но при этом ICAM-1 являются тем самым замочком, к которому с легкостью подбирает ключ большинство риновирусов, что позволяет им проникать внутрь клетки. И поскольку риновирусы используют ICAM-1 для проникновения в эпителиальные клетки, риск развития ОРВИ у пациентов с хронической аллергией гораздо выше. ОРВИ же, в свою очередь, повышает экспрессию ICAM-1, и получается замкнутый круг. Таким образом, бреши в иммунной защите пациентов с аллергическими заболеваниями становятся одной из причин частого развития у них ОРВИ (Зайцева О.В. 2006).
Но даже это еще не окончание истории. Частые инфекции органов дыхания повышают риск развития бронхиальной астмы у таких больных (Miyamoto T.
Аллергический ринит и ОРВИ — лечить все!
Аллергический ринит — одно из наиболее распространенных аллергических заболеваний, которое в некоторых странах диагностируют более чем у трети населения (Лусс Л.В., 2003). Но существенное количество пациентов с этой патологией не обращаются к врачу, а тем, кто все-таки решил прибегнуть к квалифицированной помощи, часто устанавливают неправильный диагноз. Так, согласно результатам исследований, только у 12% больных аллергическим ринитом его диагностируют в течение первого года развития заболевания, у 50% — в первые 5 лет, у остальных — через 9–30 и более лет после появления симптомов (Курбачева О.М., Ильина Н.И., 2006). Ни для кого не секрет, что отсутствие правильного диагноза (и в связи с этим — своевременного лечения) может привести к ухудшению состояния больного, а в некоторых случаях — даже к развитию осложнений.
Вот почему часто, когда пациент обращается к врачу по поводу ОРВИ, при этом и не подозревая, что является в придачу ко всему обладателем аллергического ринита, он получает лечение без учета особенностей своего состояния.
Итак, необходимо помнить, что воспалительные процессы в организме, связанные с аллергическими реакциями, приводят к развитию респираторных инфекций, которые, в свою очередь, усугубляют симптомы аллергии.
Лечение ОРВИ у пациентов с аллергией должно быть комплексным и направленным не только на устранение симптомов заболевания. В частности, очень важно исключить контакт с источниками аллергенов, а также ограничить влияние на организм потенциальных аллергических факторов, таких как пищевые продуты, подвергаемые ферментации в процессе обработки, например дрожжевые изделия, квас, пиво, сыр с плесенью, вино, шампанское и т.д. Это позволит снизить выраженность симптомов аллергии и тем самым облегчить течение ОРВИ.
Подбор лекарственных средств для терапии ОРВИ у пациентов с аллергией — сложный процесс. Для каждого больного он должен быть индивидуален и осуществляться с учетом множества факторов, в том числе особенностей течения хронического заболевания и аллергенов, вызывающих его обострение.
При выборе препаратов для данной категории больных необходимо помнить, что не все широко применяемые при ОРВИ лекарственные средства в этом случае проявят ожидаемый эффект. Так, например, применение препаратов на растительной основе, в том числе отхаркивающих и иммуномодуляторов, может привести к развитию аллергической реакции уже на компоненты лекарственного средства.
Зачем и когда следует применять антигистаминные препараты при ОРВИ?
При этом в качестве симптоматической терапии рекомендуется прием антигистаминных лекарственных средств. Они оказывают противоаллергическое и противовоспалительное действие (Зайцева О.В. 2006). Также антигистаминные препараты устраняют симптоматику, вызываемую гистамином, — заложенность носа, ринорею, чиханье и т.д. Сегодня среди них популярность завоевали Н 1-антигистаминные препараты I и IІ поколений. При выборе такового учитывают возраст пациента, степень тяжести аллергии, наличие сопутствующих заболеваний, а также индивидуальную непереносимость компонентов препарата. Следует отметить, что врачи рекомендуют отдать предпочтение лекарственным средствам II поколения, поскольку препараты I поколения оказывают седативное действие, проявляют негативное влияние на сердечно-сосудистую систему, желудочно-кишечный тракт и т.д. (Курбачева О.М., Ильина Н.И., 2006). Кроме того, при применении антигистаминных препаратов I поколения повышается сухость слизистых оболочек дыхательных путей, что при ОРВИ приводит к затруднению отхождения мокроты. Поэтому нежелательно принимать эти лекарственные средства у пациентов с ОРВИ.
Следует отметить, что врачи рекомендуют отдать предпочтение лекарственным средствам II поколения, поскольку препараты I поколения оказывают седативное действие, проявляют негативное влияние на сердечно-сосудистую систему, желудочно-кишечный тракт и т.д. (Курбачева О.М., Ильина Н.И., 2006). Кроме того, при применении антигистаминных препаратов I поколения повышается сухость слизистых оболочек дыхательных путей, что при ОРВИ приводит к затруднению отхождения мокроты. Поэтому нежелательно принимать эти лекарственные средства у пациентов с ОРВИ.
Одним из антигистаминных препаратов II поколения является ЦЕТРИН (цетиризин) производства компании «Dr. Reddy’s Laboratories Ltd.». Его рекомендуют применять при сезонном и круглогодичном аллергическом рините и конъюнктивите, хронической рецидивирующей крапивнице, аллергическом дерматозе и т.п.
Действующее вещество ЦЕТРИНА — цетиризин — является конкурентным антагонистом гистамина, который блокирует Н1-гистаминовые рецепторы, благодаря чему предупреждает возникновение и облегчает течение аллергических реакций. Кроме того, его применение позволяет замедлить развитие аллергической реакции на ранней стадии, а на более поздней — противостоять воспалению, благодаря снижению уровня гистамина в организме. Также очень важно, что цетиризин предупреждает развитие отека тканей и устраняет спазм гладких мышц. При этом он обладает противозудным и противоэкссудативным свойствами.
Кроме того, его применение позволяет замедлить развитие аллергической реакции на ранней стадии, а на более поздней — противостоять воспалению, благодаря снижению уровня гистамина в организме. Также очень важно, что цетиризин предупреждает развитие отека тканей и устраняет спазм гладких мышц. При этом он обладает противозудным и противоэкссудативным свойствами.
Очень важно, что в терапевтических дозах цетиризин практически не вызывает развития седативного эффекта. Антигистаминные препараты II поколения отличает продолжительность действия. Так, ЦЕТРИН начинает проявлять свои свойства уже через 20–60 мин после применения, а его действие сохраняется более 24 ч, что обусловливает режим применения препарата — 1 раз в сутки, а это, безусловно, удобнее многоразового приема. При применении лекарственного средства в течение длительного времени его действие сохраняется до 3 сут после прекращения курса лечения. Цетиризин, избирательно блокируя Н1-рецепторы, способствует уменьшению выраженности ринита, зуда и чихания.
Еще одним аргументом в пользу ЦЕТРИНА является отсутствие дополнительной нагрузки на печень, связанной с его применением, поскольку он выводится преимущественно почками в неизмененном виде.
Кроме того, лекарственное средство быстро всасывается в желудочно-кишечном тракте, употребление пищи не влияет на этот процесс, а риск развития лекарственных взаимодействий сравнительно невысок.
ЦЕТРИН ДЛЯ УСТРАНЕНИЯ РИНИТА У АЛЛЕРГИКОВ С ОРВИ
В случае медикаментозной терапии ОРВИ у пациентов с аллергическими заболеваниями высок риск развития осложнений, обусловленный как факторами вирусной природы (ОРВИ), так и аллергической составляющей, что делает целесообразным длительное применение антигистаминных препаратов. Это позволит предупредить ухудшение состояния пациента, в частности, увеличение выраженности симптомов аллергии. Кроме того, прием антигистаминных лекарственных средств облегчает течение заболевания и улучшает прогноз при повышении эффективности проводимой терапии (Зайцева О. В., 2006).
В., 2006).
Также следует отметить, что поскольку ЦЕТРИН практически не связывается с холинорецепторами, его применение не приводит к увеличению вязкости мокроты и усилению бронхоспазма, что особенно важно при бронхиальной астме.
Сегодня благодаря длительному опыту применения препарата и результатам ряда исследований можно говорить о том, что цетиризин обладает высокой терапевтической эффективностью наряду с благоприятным профилем безопасности (Bric A. et al., 1987, 11; Miyamoto T. et al., 1994; Raptopoulou-Gigi M. et al., 1990). Так, прием цетиризина наряду с симптоматической терапией ОРВИ способствовал не только уменьшению выраженности симптомов аллергического ринита, но и уменьшению выраженности симптомов ОРВИ (Федоскова Т.Г., 2010). Также следует отметить хорошую переносимость цетиризина. Приведенные данные позволяют сделать вывод о целесообразности применения цетиризина в лечении больных ОРВИ с аллергическим ринитом.
ЦЕТРИН удобен в применении, поскольку для достижения терапевтического эффекта достаточно принять всего 1 таблетку в сутки, запив ее небольшим количеством воды. Как правило, длительность лечения составляет 1–4 нед, а при хронических заболеваниях препарат можно принимать до 6 мес.
Как правило, длительность лечения составляет 1–4 нед, а при хронических заболеваниях препарат можно принимать до 6 мес.
Итак, применение ЦЕТРИНА при ОРВИ на фоне аллергических заболеваний позволяет уменьшить выраженность симптомов и избежать возможных осложнений.
Пресс-служба «Еженедельника АПТЕКА»
Продовжуємо огляд ринку антигістамінних препаратів: хто куди, а ми у digitalПростуда у младенцев — BabyCenter Australia
В этой статье
- Что вызывает простуду?
- Как простуда влияет на детей?
- Как лечить простуду у ребенка?
- Когда мне следует показать ребенка врачу при простуде?
- Почему мой врач не прописывает ребенку антибиотики при простуде?
- Могу ли я помочь предотвратить простуду моего ребенка?
Печально смотреть, как твой ребенок переносит первую простуду. Ему будет неудобно, он сопит, и у него могут возникнуть проблемы с кормлением. Но вы можете многое сделать, чтобы облегчить дискомфорт вашего ребенка.
Но вы можете многое сделать, чтобы облегчить дискомфорт вашего ребенка.
Помните также, что это называется простудой не просто так. Ваш малыш может простудиться семь или более раз до своего первого дня рождения (NHS 2018a, WebMD 2018, Whelan 2017). Простуда может начаться быстро, и симптомы часто наиболее выражены в первые два или три дня (NICE 2016).
Простуда обычно длится дольше у младенцев, чем у взрослых, но симптомы вашего малыша должны исчезнуть примерно через две недели (NICE 2016). Легкий кашель может продолжаться до трех недель (NICE 2016). Это несерьезное заболевание, но оно может означать много тканей и несколько долгих ночей для вас и вашего партнера (NICE 2016).
Что вызывает простуду?
Простуда — это инфекция рта, носа и горла (верхних дыхательных путей). Это может быть вызвано одним из множества различных вирусов (NICE 2016). Младенцы, как правило, часто болеют простудными заболеваниями, потому что их иммунная система все еще развивается (NHS 2018a).
Простуда может распространяться, когда больной чихает или кашляет, передавая вирус в воздух для вдыхания другим человеком.
Простуда также передается при контакте, особенно при рукопашном (NICE 2016). Поэтому всегда прикрывайте рот локтем, а не рукой, когда кашляете, или прикрывайте рот и нос салфеткой (NHMRC 2012). Если вы используете салфетку, выбросьте ее в мусорное ведро и сразу вымойте руки. Также мойте руки после сморкания (RCHM 2019).
Если вы играете с другим ребенком, который простудился, не делитесь игрушками. Это поможет предотвратить распространение вируса простуды (NICE 2016).
Эксперты не совсем понимают, почему зимой простуда встречается гораздо чаще, чем летом. Зимой люди, как правило, проводят больше времени в помещении с закрытыми окнами. Тесный контакт и недостаток свежего воздуха облегчают передачу вирусов простуды от человека к человеку.
Существует также теория о том, что холод и вдыхание холодного воздуха облегчают развитие простуды, но для уверенности нужны дополнительные исследования (NICE 2016).
Простуда отличается от гриппа, который может быть более серьезным заболеванием. Узнайте больше о гриппе у детей.
Как простуда влияет на детей?
Если у вашего ребенка простуда, вы можете заметить некоторые из следующих симптомов:
- общее беспокойство и раздражительность
- насморк или заложенность носа
- чихание
- кашель
- лихорадка
(NICE 2016)
Узнайте, что делать, если вы считаете, что у вашего ребенка может быть коронавирус.
У вашего ребенка могут быть проблемы с дыханием через нос, если он весь заложен, поэтому кормление может быть затруднено (NICE 2016).
Если ваш ребенок раньше спал всю ночь, вам напомнят о тех первых нескольких неделях его жизни. Он может просыпаться несколько раз, потому что у него заложен нос (NICE 2016). Если вы обнимете его, это поможет ему почувствовать себя лучше.
Иногда сильный приступ кашля может вызвать у ребенка рвоту (NICE 2016). Хотя это может быть неприятно видеть, обычно не о чем беспокоиться (Sambrook 2017). Если это происходит часто или если у вас есть какие-либо опасения по поводу этого или любых других симптомов, поговорите со своим врачом общей практики.
Иногда простуда может вызывать ушные инфекции у маленьких детей (NICE 2016). Узнайте, что делать, если у вашего ребенка ушная инфекция.
Если у вашего ребенка заложен нос без каких-либо других симптомов, убедитесь, что у него ничего не застряло в носу. Даже маленькие дети способны класть вещи туда.
Как лечить простуду у ребенка?
Лекарства от простуды нет, но она должна пройти сама по себе в течение нескольких недель (NICE 2016). А пока есть несколько вещей, которые вы можете сделать, чтобы облегчить дискомфорт вашего ребенка:
- Убедитесь, что ваш малыш много отдыхает (RCHM 2019).
- По возможности посадите его прямо, так как это поможет ему легче дышать (Whelan 2017).
- Предложите ему дополнительное кормление грудью, чтобы поддерживать уровень жидкости. Если он находится на искусственном вскармливании или на твердой пище, он может пить больше воды — просто не забудьте сначала вскипятить, а затем охладить воду, если ему меньше шести месяцев (NHS 2018b).
- Если у вашего ребенка жар, он плохо себя чувствует или раздражителен, парацетамол для младенцев или ибупрофен для младенцев могут помочь снизить температуру и улучшить его самочувствие (RCHM 2018, 2019).). Вы можете дать ребенку парацетамол, если ему исполнился месяц или больше. Вы можете дать ему ибупрофен, если ему три месяца или больше (RCHM 2018). Спросите своего врача или фармацевта, если вы не уверены в правильной дозе для вашего ребенка.
- Ваш ребенок слишком мал, чтобы сморкаться, поэтому помогите ему дышать легче, вытирая ему нос. Если у вашего ребенка проблемы с кормлением из-за заложенного носа, солевые капли в нос (стерильная соленая вода) могут помочь разблокировать его нос (RCHM 2019).
 Вы можете купить их в аптеке. Закапывайте по одной-две капли в каждую ноздрю за 15 минут до кормления (NICE 2016).
Вы можете купить их в аптеке. Закапывайте по одной-две капли в каждую ноздрю за 15 минут до кормления (NICE 2016). - Вапорайзер для младенцев может помочь вашему ребенку легче дышать (NICE 2016). Вы можете купить подходящее средство в аптеке, но не забудьте проверить возрастные рекомендации производителя, потому что паровые протирки часто подходят только с трех месяцев. Нанесите его на грудь и спину, но не наносите на ноздри, потому что это небезопасно и будет жалить.
- Если кожа вокруг носа вашего ребенка начинает раздражаться, вы можете нанести на нее немного вазелина, чтобы успокоить и защитить ее (WebMD 2017). Однако используйте его экономно, чтобы он не вдохнул и не съел его.
Не давайте ребенку безрецептурные лекарства от кашля и простуды. Они не подходят для детей младше семи лет из-за риска побочных эффектов, и мало доказательств того, что они работают (NICE 2016, TGA 2012).
Также избегайте домашних средств, содержащих мед, который небезопасен для детей младше одного года (Sambrook 2017).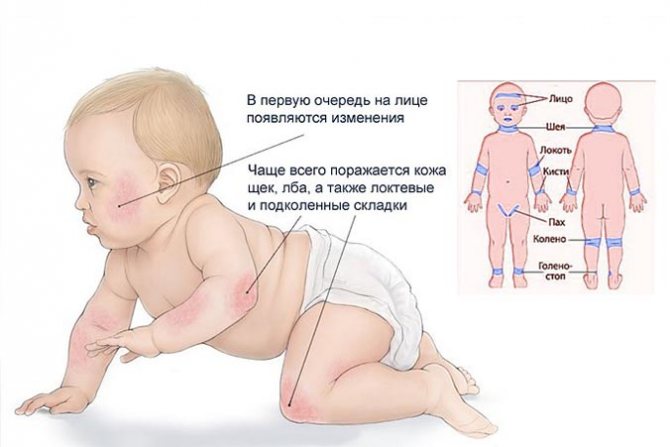
Когда следует показать ребенка врачу при простуде?
Всегда стоит отвести ребенка к врачу общей практики, если у вас есть какие-либо опасения по поводу его здоровья. По крайней мере, ваш врач может помочь вам успокоиться и дать дополнительные советы по уходу за ребенком в домашних условиях.
Если у вашего ребенка простуда, отведите его к врачу общей практики, если:
- При первых признаках болезни, если он младше трех месяцев, и его температура 38 градусов C или выше (NHS 2016), выглядит вялым или нормально не кормит.
- Ему от трех до шести месяцев, и его температура составляет 39 градусов по Цельсию или выше (NHS 2016).
- Примерно через пять дней его симптомы скорее ухудшаются, чем улучшаются (Sambrook 2017).
- У него кашель в течение трех или четырех недель (NHS 2018a, Sambrook 2017).
- Он трет уши и кажется раздраженным. Это может сигнализировать об инфекции уха (NHS 2018a).
- У него выделяется зеленая, желтая или коричневая слизь в течение 10 и более дней (Sambrook 2017).
Если в какой-то момент ваш малыш станет вялым или малоподвижным, или ему станет хуже, чем кажется при простуде, обратитесь к врачу. А если у него проблемы с дыханием, отвезите его прямо в отделение неотложной помощи ближайшей больницы (NHS 2018a).
Почему мой врач не прописывает ребенку антибиотики при простуде?
Антибиотики не могут бороться с простудой у вашего ребенка, потому что она вызвана вирусом (RCHM 2019). Антибиотики не убивают вирусы, они убивают бактерии.
Это означает, что антибиотики действуют только против болезней и инфекций, вызванных бактериями, таких как скарлатина или импетиго.
Антибиотики являются важными лекарствами, но могут принести больше вреда, чем пользы, если их принимать, когда они не нужны, потому что:
- Все мы переносим бактерии через нос и пищеварительный тракт.
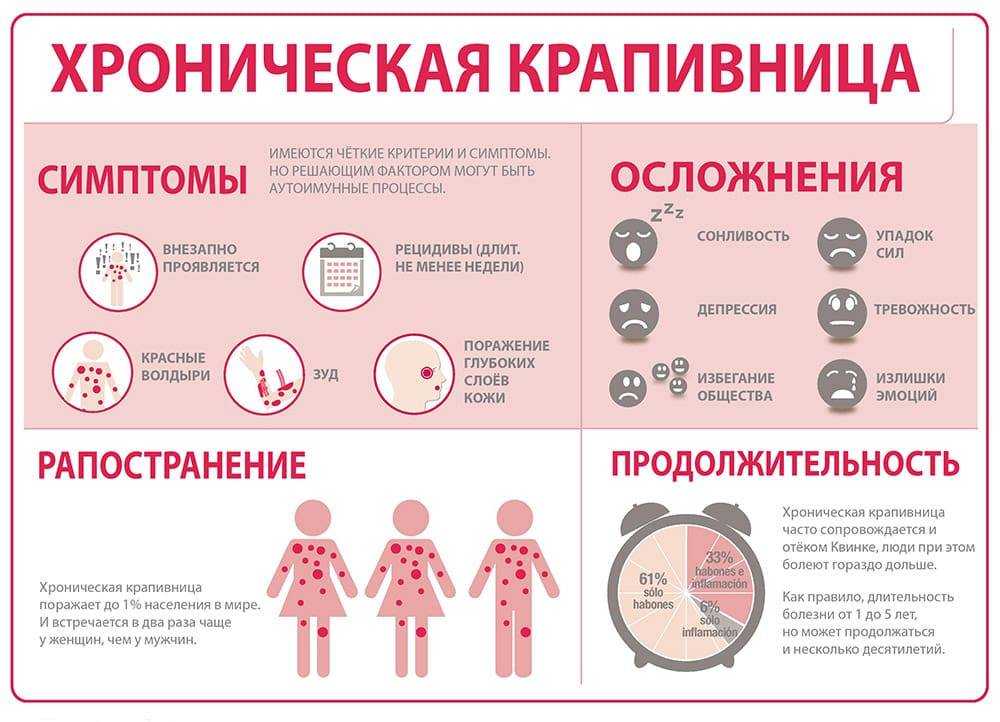 Некоторые из этих бактерий полезны для нашего здоровья. Но когда мы принимаем антибиотики, антибиотики убивают эти полезные бактерии вместе с вредными бактериями.
Некоторые из этих бактерий полезны для нашего здоровья. Но когда мы принимаем антибиотики, антибиотики убивают эти полезные бактерии вместе с вредными бактериями. - Бактерии умны. Они могут изменяться и вырабатывать устойчивость к обычным антибиотикам, что делает антибиотики бесполезными против них. Образовавшихся супербактерий еще труднее убить. Таким образом, у ребенка, которого слишком часто лечат антибиотиками, могут развиться резистентные микроорганизмы, от которых очень трудно избавиться, когда он заболеет.
- Антибиотики могут вызывать диарею и аллергические реакции. Диарея может возникнуть, когда антибиотики уничтожат защитные бактерии в организме вашего ребенка. Аллергические реакции могут возникнуть, если вашего ребенка часто лечат антибиотиками.
- Использование антибиотиков без необходимости может иметь вредные последствия для более широких слоев населения. Поскольку болезнетворные микробы становятся более устойчивыми к антибиотикам, бактериальные заболевания становится все труднее лечить.

Могу ли я помочь предотвратить простуду моего ребенка?
Если вы кормите грудью, попробуйте продолжать, потому что это один из лучших способов защитить здоровье вашего ребенка. Он передает ребенку антитела, которые помогают ему бороться с инфекциями. Это не надежный способ защитить здоровье вашего ребенка, но дети, находящиеся на грудном вскармливании, лучше справляются с простудой и другими инфекциями (NHS 2017).
Вы также можете защитить своего малыша, стараясь держать его подальше от всех, кто кашляет или простужается. Или попросите их тщательно вымыть руки перед тем, как взять ребенка на руки или прикоснуться к его вещам (NICE 2016).
Если у вашего ребенка простуда, убедитесь, что все члены семьи часто моют руки, чтобы снизить риск ее распространения (NHS 2018a, NICE 2016).
Подробнее о простуде у младенцев:
- Узнайте разницу между простудой и гриппом.
- Как долго простуда вашего ребенка будет заразной? Выяснить.
- Думаете, вы знаете, как определить и вылечить простуду? Проверьте свои знания с помощью нашего теста на простуду.
Каталожные номера
НХМРЦ. 2012. Сохранение здоровья: профилактика инфекционных заболеваний в службах дошкольного образования и ухода. 5-е изд. Обновлено в июне 2013 г. Национальный совет по здравоохранению и медицинским исследованиям, CH55. www.nhmrc.gov.au [По состоянию на октябрь 2019 г.]
NHS. 2016. Лечение лихорадки (высокой температуры) у детей. NHS, Health AZ. www.nhs.uk [По состоянию на июль 2019 г.]
NHS. 2017. Преимущества грудного вскармливания. NHS, Health AZ. www.nhs.uk [По состоянию на июль 2019 г.]
NHS. 2018а. Простуда, кашель и ушные инфекции у детей. NHS, Health AZ. www.nhs.uk [По состоянию на июль 2019 г.]
NHS. 2018б. Напитки и чашки для младенцев и малышей. NHS, Health AZ. www.nhs.uk [По состоянию на июль 2019 г. ]
]
NICE. 2016. Простуда. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на июль 2019 г.]
RCHM. 2018. Обезболивающие для детей – парацетамол и ибупрофен. Королевская детская больница Мельбурна, Информация о здоровье детей. www.rch.org.au [По состоянию на июль 2019 г.]
RCHM. 2019. Вирусные болезни. Королевская детская больница Мельбурна, Информация о здоровье детей. www.rch.org.au [По состоянию на июль 2019 г.]
Sambrook J. 2017. Кашель и простуда у детей. Пациент, медицинская информация. пациент.info [По состоянию на июль 2019 г.]
TGA. 2012. Лекарства от кашля и простуды для детей – изменения. Администрация терапевтических товаров, за новостями. www.tga.gov.au [По состоянию на июль 2019 г.]
WebMD. 2017. Лечение простудных заболеваний у детей. WebMD, Здоровье детей. www.webmd.com [По состоянию на октябрь 2019 г.]
WebMD. 2018. Когда ваш ребенок простудился. WebMD, Здоровье детей. www.webmd.com [По состоянию на июль 2019 г.]
2018. Когда ваш ребенок простудился. WebMD, Здоровье детей. www.webmd.com [По состоянию на июль 2019 г.]
Whelan C. 2017. Что следует знать о простудных заболеваниях у новорожденных. Healthline. www.healthline.com [По состоянию на июль 2019 г.]
Показать ссылки Скрыть ссылки
Детская простуда — Симптомы | Управление | Советы
Детская простуда — Симптомы | Управление | Советы | Профилактика Пресс
Введите
искать
iCliniq / Статьи о здоровье / Детская простуда / Детская простуда — симптомы | Управление | Советы | Профилактика
Инфекционные заболевания Данные провереныНаписано
Доктор Спандана Нидадаволу
и с медицинской точки зрения
проверено доктором Бхавешем ПателемОпубликовано 29 апреля 2022 г. и последний раз проверено 27 декабря 2022 г. — 6 минут чтения
Abstract
Простуда — это вирусная инфекция носа и горла у младенцев.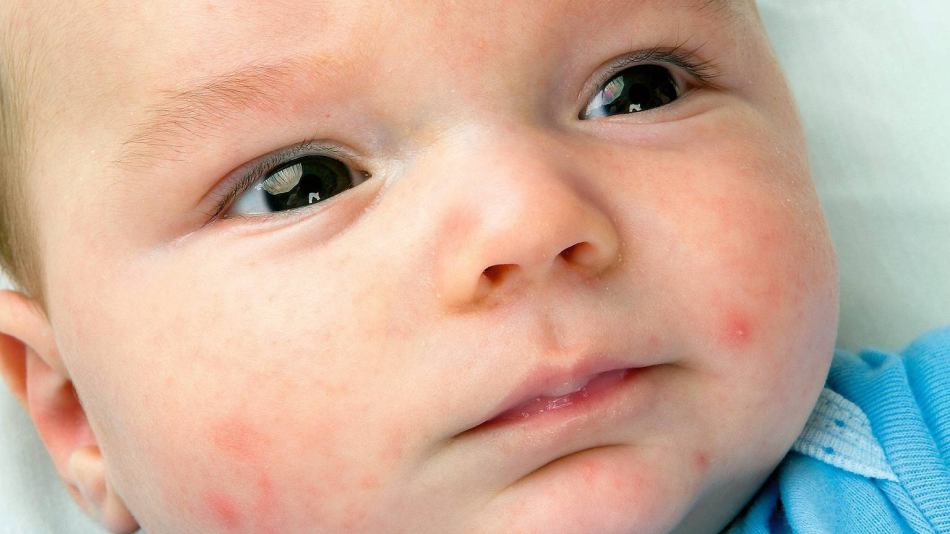 Прочтите статью ниже, чтобы узнать больше о детской простуде.
Прочтите статью ниже, чтобы узнать больше о детской простуде.
Содержание
Почему дети простужаются?
Каковы симптомы простуды у детей?
Чем симптомы простуды отличаются от симптомов гриппа?
Как лечить простуду у младенцев?
Как облегчить заложенность носа у младенцев?
Как предотвратить простуду у младенцев?
Что такое детское летнее холодное?
Когда звонить врачу?
Введение:
Маленькие носы часто простужаются. Хотя это и несерьезно, они могут быть жесткими для родителей, когда видят, как страдают дети, и являются основной причиной посещения педиатра. Простуда возникает из-за вирусов или микробов, поражающих нос и горло. Младенцы могут простудиться почти восемь раз в первый год своей жизни. Когда родитель знает, как улучшить самочувствие ребенка и когда вызвать врача, он может более уверенно вести себя с ребенком во время простуды.
Когда родитель знает, как улучшить самочувствие ребенка и когда вызвать врача, он может более уверенно вести себя с ребенком во время простуды.
Почему дети простужаются?
Существует более 100 типов вирусов, которые могут вызывать простуду. Поскольку иммунная система ребенка, которая помогает бороться с инфекциями, все еще развивается, он чаще простужается.
Вирусы, вызывающие простуду, распространяются по воздуху, когда инфицированный человек чихает или кашляет. Эти вирусы могут сохраняться на предметах и поверхностях в течение нескольких часов. Когда дети берут в рот игрушки или другие предметы или прикасаются к другим детям с простудой, эти вирусы попадают в организм через их нос, рот или глаза.
Кроме того, родители или опекуны, ухаживающие за ребенком, могут передать ему микробы. Старшие братья и сестры также могут занести инфекцию домой из школы. Чаще дети простужаются осенью или зимой, особенно в детских садах, когда дети играют в помещении и находятся рядом.
Каковы симптомы простуды у младенцев?
Симптомы простуды проявляются через один-три дня после заражения детей и могут длиться от семи до десяти дней. Замеченные признаки и симптомы включают:
Заложенность или насморк.
Выделения из носа (сначала водянистые и прозрачные, позже становятся густыми и зеленого или желтого цвета).
Чихание.
Легкая лихорадка.
Боль в горле.
Затрудненное глотание.
Сухой кашель (обостряется ночью).
Капризность и раздражительность.
Потеря аппетита.
Проблемы с приемом пищи из-за заложенности носа.
Слегка опухшие железы на шее.
Проблемы со сном.
Рвота и диарея.
Чем симптомы простуды отличаются от симптомов гриппа?
При заболеваниях, вызванных не только обычной простудой, отмечается несколько серьезных симптомов.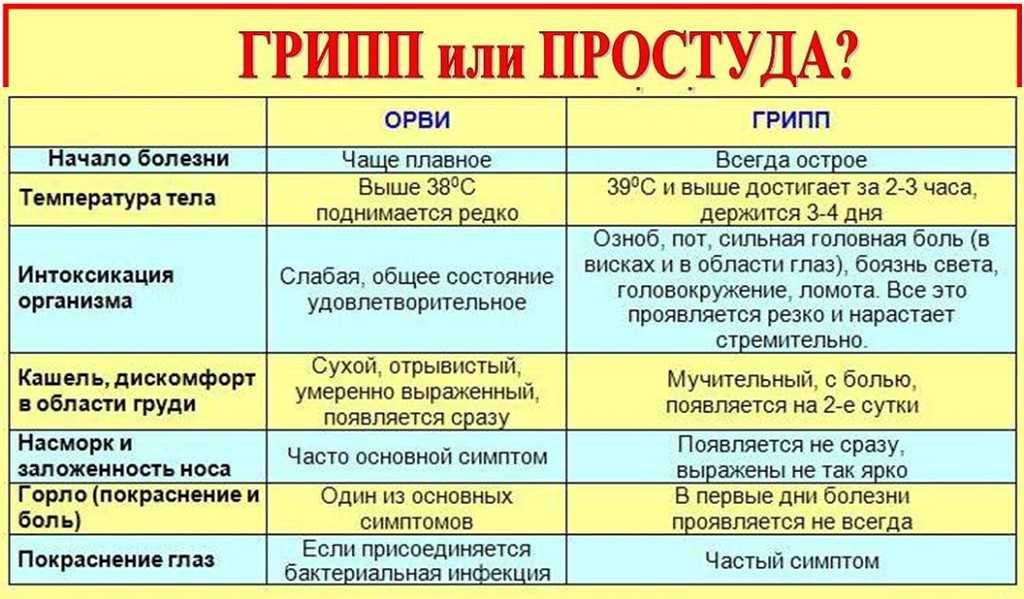 Посещение врача необходимо планировать при наличии следующих симптомов, в том числе:
Посещение врача необходимо планировать при наличии следующих симптомов, в том числе:
Высокая температура у младенцев младше двух месяцев.
Синие губы.
Обезвоживание.
Боль в ушах.
Затрудненное дыхание, похожее на учащенное дыхание или хрипы (при дыхании слышны грубые хрипы).
Чрезмерная капризность или сонливость.
Кашель, длящийся более трех недель.
Малышу становится еще хуже.
Как лечить простуду у младенцев?
Нет лекарства от детской простуды. Большинство из них проходят самостоятельно в течение 7–10 дней и не переходят в другие серьезные состояния.
Антибиотики, как правило, не рекомендуются при простудных заболеваниях, поскольку они вызываются вирусами, а не бактериями. Некоторым детям, у которых могут развиться бактериальные инфекции, вызывающие боль в ушах, или пневмония (инфекция легких), может потребоваться лечение антибиотиками по назначению врача. Младенцам не следует давать безрецептурные (OTC) лекарства от простуды или кашля, если врач не рекомендует их использовать. Для снижения температуры ребенку можно дать ацетаминофен (детский тайленол) или ибупрофен (детский адвил или мотрин). Однако следует избегать лекарств, содержащих аспирин, поскольку они могут вызывать побочные эффекты у маленьких детей.
Младенцам не следует давать безрецептурные (OTC) лекарства от простуды или кашля, если врач не рекомендует их использовать. Для снижения температуры ребенку можно дать ацетаминофен (детский тайленол) или ибупрофен (детский адвил или мотрин). Однако следует избегать лекарств, содержащих аспирин, поскольку они могут вызывать побочные эффекты у маленьких детей.
Чтобы улучшить самочувствие ребенка, можно выполнить следующие действия, в том числе:
Обеспечение комфорта ребенка.
Оберегайте ребенка от обезвоживания. Младенцы младше шести месяцев могут находиться на грудном или искусственном вскармливании. Младенцам старше шести месяцев также можно давать воду и 100-процентные свежевыжатые фруктовые соки в зависимости от возраста.
Дайте ребенку больше отдыха.
Как облегчить заложенность носа у младенцев?
Дети младше четырех лет не могут сморкаться. Приведенные ниже советы могут помочь детям избавиться от заложенности носа.
Использование физиологического раствора и аспирации: Используйте безрецептурный физиологический раствор (соленую воду) в виде спрея или капель за 15 минут до кормления. Капли помогают разжижать слизь в носу, которую затем можно отсосать с помощью резиновой груши. Это очищает слизь и помогает ребенку дышать и сосать во время кормления. Этот процесс можно выполнять несколько раз в день, чтобы ребенок почувствовал себя лучше.
Использование вазелина: Нанесение вазелина на внешнюю сторону ноздрей помогает уменьшить раздражение. Необходимо соблюдать осторожность, чтобы вазелин случайно не попал в нос. Следует избегать использования любых видов назальных спреев у детей, так как это может вызвать дополнительные осложнения, такие как заложенность носа.
Использование увлажнителя воздуха: В детской комнате можно использовать увлажнители или испарители. Увлажнители увлажняют воздух, выпуская прохладный и чистый туман, который успокаивает ребенка с сухостью носовых ходов.
 Увлажнитель необходимо тщательно промыть водой с мылом, чтобы удалить любые бактерии или плесень, которые могли в нем накопиться. Кроме того, следует избегать использования испарителей с горячей водой, так как они представляют опасность ожогов кожи.
Увлажнитель необходимо тщательно промыть водой с мылом, чтобы удалить любые бактерии или плесень, которые могли в нем накопиться. Кроме того, следует избегать использования испарителей с горячей водой, так как они представляют опасность ожогов кожи.Сидение с ребенком в парилке: В случае отсутствия увлажнителя воздуха ребенка можно отвести в ванную, включить горячую воду, закрыть дверь и посидеть с ребенком в парилке около 10 часов. до 15 минут. С ребенком следует безопасно обращаться вблизи горячей воды, и его нельзя оставлять без присмотра. Чтобы успокоить ребенка, можно также принять ванну с теплой водой.
Extra Fluids: Обеспечьте достаточное увлажнение ребенка, предложив ему больше воды, молока и фруктовых соков, чтобы рот и нос ребенка оставались влажными. Грудное молоко предлагает дополнительное преимущество, обеспечивая защиту от вирусов и бактерий.
Если ребенок чувствует себя хорошо, он может продолжать заниматься своими обычными делами, посещая детский сад. Воспитатель в детском саду должен быть проинформирован о симптомах у ребенка. Однако в случае лихорадки или других симптомов лучше оставить ребенка дома с родителями.
Воспитатель в детском саду должен быть проинформирован о симптомах у ребенка. Однако в случае лихорадки или других симптомов лучше оставить ребенка дома с родителями.
Как предотвратить простуду у младенцев?
Хотя полностью предотвратить простуду невозможно, выполнение нескольких простых шагов может предотвратить частые простудные заболевания.
Мытье рук — лучший способ предотвратить распространение вируса, вызывающего простуду. Взрослые и дети должны выработать здоровую привычку мыть руки водой с мылом после кашля, чихания или возвращения домой. В случае отсутствия мыла и воды можно использовать дезинфицирующее средство для рук на спиртовой основе или предварительно смоченные салфетки для рук.
Младенцы должны быть в курсе прививок. Прием рекомендуемых вакцин может помочь ребенку от заражения бактериальными инфекциями ушей и легких. Кроме того, врачи рекомендуют ежегодно делать прививки от гриппа детям старше шести месяцев, чтобы обеспечить защиту от вирусов гриппа.

Что такое Baby Summer Cold?
Считается, что простуда чаще возникает зимой из-за прохладного климата. Однако это не так. Риновирус, вызывающий простуду, более активен при более низких температурах. Летом вирус, называемый неполиомиелитным энтеровирусом, вызывает простуду, а возникающие симптомы аналогичны симптомам, вызываемым риновирусом. Симптомы включают:
Симптомы обычно исчезают в течение недели. Лучшие способы предотвратить летние простуды также включают частое мытье рук и регулярную чистку детских вещей.
Когда звонить врачу?
Детям старше трех месяцев с простудой осмотр врача не требуется. Однако, когда родители замечают несколько серьезных симптомов, необходима консультация врача. Симптомы включают:
Лихорадка у детей младше трех месяцев.
Лихорадка у младенцев 102 F или выше.
Затрудненное дыхание.
Признаки обезвоживания, такие как меньшее количество мокрых подгузников или отсутствие слез.

Не принимать никаких жидкостей или пищи.
Необычная сонливость.
Симптомы, которые сохраняются более недели или ухудшаются со временем.
Заключение:
Детская простуда – это обычная простуда, которая возникает у детей младше двух лет. Маленькие чаще сталкиваются с различными вирусами, вызывающими простуду, так как они все еще находятся в процессе формирования иммунитета. Хотя простуда может быть неприятной для их носа, хорошая новость заключается в том, что частые приступы простуды действительно могут помочь детям выработать сильный иммунитет для борьбы с микробами, постепенно делая их менее восприимчивыми к инфекциям. Хотя родителям может быть трудно справляться с капризными детьми, немного терпения и следование простым советам, которые помогут облегчить состояние больного ребенка, могут очень помочь.
Часто задаваемые вопросы1.
 Что делать, если ребенок простудился?
Что делать, если ребенок простудился? Если ребенок болеет простудой, необходимо регулярно очищать носовой проход ребенка, отсасывая или очищая его. Ребенку следует давать много жидкости, чтобы избежать обезвоживания организма. Если простуда становится тяжелой, следует проконсультироваться с врачом и использовать назальные капли.
2. Как долго длится простуда у ребенка?Если простуда не сопровождается такими осложнениями, как лихорадка, слабость, рвота или что-либо еще, она может пройти в течение 8–12 дней. Максимальный срок, который может быть продлен, составляет 15 дней. Важно внимательно следить за симптомами, и если есть другие признаки, следует проконсультироваться с врачом.
3. Какая комнатная температура слишком низкая для ребенка? Младенцы более чувствительны к окружающей температуре, потому что их тело растет и постепенно адаптируется к окружающей среде. Поэтому рекомендуется поддерживать температуру вокруг ребенка от 20 до 23 градусов по Цельсию, чтобы предотвратить как жару, так и холод.
Поэтому рекомендуется поддерживать температуру вокруг ребенка от 20 до 23 градусов по Цельсию, чтобы предотвратить как жару, так и холод.
Меры предосторожности, необходимые для предотвращения простуды у ребенка, включают мытье рук перед тем, как прикасаться к ребенку или кормить его, держать ребенка подальше от всех, кто болен, чистить предметы и игрушки, используемые ребенком во время игры, избегать продуктов, которые остыли при низкой температуре. температурная погода и избегание очень частых перепадов температуры.
5. Как узнать, что ребенку холодно ночью?Лучший способ проверить, не замерзает ли ребенок ночью, — прикоснуться к его шее. Если ребенок слишком холодный, вялый и менее отзывчивый, следует немедленно обратиться к педиатру.
6. Может ли мой ребенок задохнуться из-за заложенного носа? Заложенность носа из-за заложенности носа очень распространена у младенцев и не вызывает беспокойства. Мать должна регулярно очищать его дома, чтобы избежать сильного застоя, который может затронуть легкие. Заложенность легких может вызвать удушье, поскольку дыхательные пути у младенцев очень маленькие и могут легко закупориться. Если это произойдет, следует немедленно обратиться к врачу.
Мать должна регулярно очищать его дома, чтобы избежать сильного застоя, который может затронуть легкие. Заложенность легких может вызвать удушье, поскольку дыхательные пути у младенцев очень маленькие и могут легко закупориться. Если это произойдет, следует немедленно обратиться к врачу.
Если симптомы простуды, такие как насморк, заложенность носа или легкая лихорадка, не улучшаются и становятся тяжелыми, простуда считается серьезной, и следует немедленно обратиться к врачу.
8. Как помочь при насморке у ребенка из-за простуды?Есть несколько средств для лечения насморка у ребенка в домашних условиях, это метод отсасывания с помощью груши. Помогает очистить носовой ход. Наряду с этим солевые капли также можно использовать для размягчения заложенной слизи в носу для облегчения отсасывания.
9. Является ли насморк симптомом COVID у ребенка? Грипп был одной из инфекций, обнаруженных у детей, зараженных COVID, однако его нельзя считать стойким симптомом, связанным с COVID. Инфекция COVID у детей проявляется разнообразными симптомами, которые включают простуду, грипп или насморк, но также варьируются от одного случая к другому. Таким образом, неправильно утверждать, что насморк всегда является симптомом, присутствующим у ребенка, пораженного COVID.
Инфекция COVID у детей проявляется разнообразными симптомами, которые включают простуду, грипп или насморк, но также варьируются от одного случая к другому. Таким образом, неправильно утверждать, что насморк всегда является симптомом, присутствующим у ребенка, пораженного COVID.
- Все о первой простуде у ребенка
https://www.lancastergeneralhealth.org/health-hub-home/motherhood/babys-first-year/all-about-babys-first-cold - Простуда
https:/ /carle.org/Conditions/Pediatric-Conditions/Простуда
Последний отзыв оставлен на:
27 декабря 2022 — Чтение через 6 минут
РЕЙТИНГ
Поставьте свою оценку
❤ 15
Доктор Бхавеш Патель
Педиатрия
Метки:- Детская простуда
Комплексное второе медицинское мнение. Отправьте заявку
Вопросы и ответы по теме
Почему у ребенка частый кашель с простудой и лихорадкой?
Запрос: Здравствуйте доктор,
Моей дочери 1 год и 10 месяцев, она страдает от сильного кашля и насморка. У нее также был какой-то кашель и насморк с 15 до 20 дней, и после дозы Азитрала в течение пяти дней она вылечилась. Сейчас опять кашель, в основном сухой кашель. в ночное время обстановка стала рабочей… Читать полностью »
У нее также был какой-то кашель и насморк с 15 до 20 дней, и после дозы Азитрала в течение пяти дней она вылечилась. Сейчас опять кашель, в основном сухой кашель. в ночное время обстановка стала рабочей… Читать полностью »
Достаточно ли ночного грудного вскармливания для моего 10-месячного ребенка?
Запрос: Привет доктор, Нашей девочке 10 месяцев, и пока мы кормим ее только грудью вместе с полутвердой пищей. Иногда материнского молока не хватает, и мы не знаем альтернативной еды, которую можно дать на ночь. Вчера ночью тоже была голодная и плакала, мы запутались и в итоге дали… Читать полностью »
Трудности, с которыми сталкивается новая мама
Обзор статьи: Женщина, впервые став мамой, испытывает массу смятений и забот. Эта статья призвана избавить маму от беспокойства. Прочитать статью
В голове у молодой мамы обычно возникает множество вопросов. Самые распространенные опасения:
Почему младенец плачет?
Почему он/она не спит?
Почему я не понимаю, что хочет сказать малыш?
Что есть и что не есть?
Это все общие проблемы, и вам не нужно беспокоиться о.
