Содержание
Причины появления желтых соплей у новорожденных: От вирусов до аллергенов
Малыш сопит и хлюпает носиком, а из него течет что-то желтое? Знакомая картина для многих родителей! Но почему же эти сопельки приобретают такой неприятный оттенок? Давайте разберемся в этом вопросе подробнее и выясним, как помочь нашему крохе справиться с этой напастью.
Желтые сопли у грудничка — это не просто косметическая проблема, а сигнал организма о том, что что-то не так. Но не паникуйте раньше времени! В большинстве случаев это не опасно и легко поддается лечению. Однако важно понимать причины их появления, чтобы выбрать правильную тактику борьбы с ними.
Вирусные инфекции: главный виновник желтых соплей
Чаще всего виновниками появления желтых соплей у грудничков становятся вирусы. Эти микроскопические «хулиганы» проникают в организм малыша и начинают там свою разрушительную деятельность. В ответ на это иммунная система крохи бросает все силы на борьбу с непрошеными гостями. Результат? Воспаление слизистой носа и усиленное образование слизи, которая постепенно густеет и приобретает желтоватый оттенок.
Но как же вирус попадает к малышу? Да очень просто! Достаточно контакта с заболевшим человеком или предметами, на которых остались вирусные частицы. А учитывая, что иммунитет грудничка еще не окреп, он становится легкой мишенью для этих микроорганизмов.
Бактериальные инфекции: когда желтые сопли — лишь верхушка айсберга
Иногда желтые сопли у грудничка могут быть признаком бактериальной инфекции. В этом случае ситуация может быть серьезнее, чем при вирусном насморке. Бактерии — это уже не шутки, они могут вызвать более серьезные осложнения, если вовремя не принять меры. Как правило, при бактериальной инфекции сопли становятся не просто желтыми, а приобретают зеленоватый оттенок и более густую консистенцию.
Кроме того, бактериальная инфекция часто сопровождается повышением температуры и общим ухудшением самочувствия малыша. Если вы заметили такие симптомы, не стоит медлить с визитом к педиатру. Только врач сможет правильно оценить ситуацию и назначить необходимое лечение.

Аллергические реакции: когда организм бунтует
Еще одна причина появления желтых соплей у грудничка — аллергия. Да-да, даже такие крохи могут страдать от аллергических реакций! Причем аллергеном может выступать буквально что угодно: пыльца растений, шерсть животных, бытовая химия и даже некоторые продукты питания, которые малыш получает через грудное молоко мамы.
При аллергии организм малыша начинает вырабатывать повышенное количество слизи, пытаясь таким образом избавиться от раздражающего фактора. Эта слизь и придает соплям характерный желтоватый оттенок. Кроме того, при аллергии часто наблюдается зуд и покраснение глаз, кожные высыпания.
Как лечить желтые сопли у грудничка: эффективные методы
Теперь, когда мы разобрались с причинами, давайте поговорим о том, как лечить желтые сопли у грудничка. Помните, что самолечение — это не выход. Всегда консультируйтесь с педиатром, прежде чем начинать какое-либо лечение. Однако есть несколько общих рекомендаций, которые помогут облегчить состояние малыша:
- Увлажнение воздуха: сухой воздух — враг слизистой носа. Используйте увлажнитель воздуха или развесьте влажные полотенца в комнате малыша.
- Промывание носа: физраствор или специальные детские капли помогут очистить нос от слизи и облегчить дыхание.
- Отсасывание слизи: специальный назальный аспиратор поможет удалить излишки слизи из носа малыша.
- Повышенное потребление жидкости: если малыш на грудном вскармливании, чаще прикладывайте его к груди. Это поможет разжижению слизи.
Если желтые сопли у грудничка вызваны вирусной инфекцией, лечение обычно симптоматическое. То есть, мы стараемся облегчить состояние малыша, пока его иммунитет борется с вирусом. В этом случае можно использовать безопасные для грудничков противовирусные препараты, но только по назначению врача!
При бактериальной инфекции без антибиотиков, увы, не обойтись. Но не пугайтесь! Современные антибиотики достаточно безопасны даже для самых маленьких пациентов. Главное — строго следовать указаниям врача и не прекращать курс раньше времени, даже если малышу стало лучше.

Если причиной желтых соплей у грудничка стала аллергия, лечение будет направлено на устранение аллергена и снятие симптомов. Возможно, придется пересмотреть свой рацион, если вы кормите грудью, или сменить смесь, если малыш на искусственном вскармливании. В некоторых случаях врач может назначить антигистаминные препараты, подходящие для грудничков.
Народные методы: эффективно или опасно?
Многие родители, сталкиваясь с проблемой желтых соплей у грудничка, вспоминают о народных методах лечения. Ингаляции над картошкой, закапывание грудного молока в нос, растирания с гусиным жиром — чего только не придумали наши бабушки! Но стоит ли применять эти методы к такому нежному созданию, как грудничок?
Честно говоря, большинство педиатров относятся к народным методам лечения насморка у грудничков весьма скептически. И на то есть веские причины. Во-первых, многие из этих методов могут быть просто неэффективны. Во-вторых, некоторые из них могут быть даже опасны для малыша.
Например, ингаляции над картошкой могут привести к ожогу дыхательных путей, если не соблюдать осторожность. Закапывание грудного молока в нос может вызвать раздражение слизистой и даже спровоцировать аллергическую реакцию. А растирания с гусиным жиром или другими жирными субстанциями могут нарушить теплообмен кожи малыша.
Поэтому, если вы задумались о том, как лечить желтые сопли у грудничка народными методами, лучше сначала проконсультироваться с педиатром. Он подскажет, какие из этих методов действительно могут быть полезны, а от каких лучше воздержаться.
Профилактика: как предотвратить появление желтых соплей
Конечно, лучше предотвратить болезнь, чем потом думать, как лечить желтые сопли у грудничка. Вот несколько простых, но эффективных мер профилактики:
- Поддерживайте чистоту в доме. Регулярно проводите влажную уборку, избавляйтесь от пыли — главного переносчика аллергенов и микробов.
- Следите за влажностью воздуха. Оптимальная влажность для детской комнаты — 50-70%.
- Ограничьте контакты малыша с потенциально больными людьми. Да, бабушке хочется потискать внука, но если у нее насморк, лучше отложить встречу.
- Правильно одевайте ребенка. Не кутайте его слишком сильно, но и не допускайте переохлаждения.
- Укрепляйте иммунитет малыша. Грудное вскармливание, прогулки на свежем воздухе, правильный режим дня — все это поможет укрепить защитные силы организма.
Помните, что желтые сопли у грудничка — это не приговор. Это всего лишь сигнал организма о том, что нужно принять меры. Главное — не паниковать, а действовать грамотно и своевременно. И конечно, не забывайте о главном лекарстве для любого малыша — вашей любви и заботе. С ними любой насморк отступит быстрее!
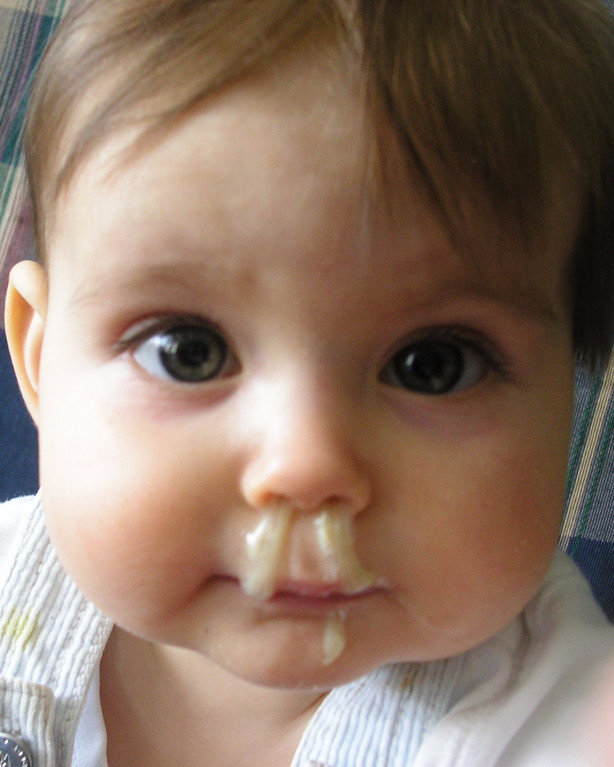
Диагностика ринита у грудных детей: Когда обратиться к педиатру
Родительское чутье — великая сила. Но когда дело касается здоровья нашего крохи, одного чутья может быть недостаточно. Особенно если речь идет о таком деликатном вопросе, как желтые сопли у грудничка. Как понять, что пора бить тревогу и мчаться к врачу? Давайте разберемся вместе.
Прежде всего, стоит отметить, что небольшое количество прозрачных или белых соплей у малыша — это нормально. Наш нос постоянно вырабатывает слизь, которая увлажняет слизистую и защищает от микробов. Но когда эта слизь меняет цвет и консистенцию, это уже повод насторожиться.
Симптомы, требующие внимания
Как лечить желтые сопли у грудничка — вопрос, который волнует многих родителей. Но прежде чем приступать к лечению, важно правильно оценить ситуацию. Вот несколько признаков, которые говорят о том, что пора обратиться к педиатру:
- Сопли желтого или зеленого цвета, особенно если они густые и вязкие
- Затрудненное дыхание, особенно во время кормления
- Повышение температуры тела
- Отказ от еды или снижение аппетита
- Беспокойный сон или проблемы с засыпанием
- Раздражительность и плаксивость
Если вы заметили хотя бы один из этих симптомов, не стоит медлить с визитом к врачу. Помните, что грудные дети особенно уязвимы к инфекциям, и то, что для взрослого может быть просто легким насморком, для малыша может обернуться серьезным заболеванием.
Методы диагностики
Когда вы приходите к педиатру с жалобой на желтые сопли у грудничка, врач обычно проводит комплексное обследование. Оно может включать в себя:
- Осмотр носоглотки с помощью отоскопа
- Пальпацию лимфатических узлов
- Прослушивание легких
- Измерение температуры тела
В некоторых случаях врач может назначить дополнительные исследования. Например, если есть подозрение на бактериальную инфекцию, может быть взят мазок из носа для бактериологического посева. Это поможет определить тип бактерий и их чувствительность к антибиотикам, если таковые потребуются.
Лечение желтых соплей у грудничка: от простого к сложному
Итак, диагноз поставлен. Что дальше? Как лечить желтые сопли у грудничка? Подход к лечению будет зависеть от причины их появления и общего состояния малыша. Вот несколько методов, которые часто используются:

1. Увлажнение воздуха. Это, пожалуй, самый простой и безопасный метод. Сухой воздух раздражает слизистую носа, что может усугубить ситуацию. Используйте увлажнитель воздуха или развесьте влажные полотенца в комнате малыша. Оптимальная влажность — 50-70%.
2. Промывание носа. Звучит страшно, но на самом деле это очень эффективный метод. Для промывания можно использовать физиологический раствор или специальные детские капли для носа на основе морской воды. Они помогут разжижить слизь и облегчить ее выведение.
3. Отсасывание слизи. Для этого используются специальные назальные аспираторы. Они бывают разных типов — от простых резиновых груш до электрических устройств. Выбирайте тот, который удобнее именно вам.
4. Противовирусные препараты. Если причиной желтых соплей стала вирусная инфекция, врач может назначить противовирусные средства. Но помните: самолечение здесь неуместно. Только педиатр может определить, нужны ли такие препараты вашему малышу.
5. Антибиотики. Это крайняя мера, которая применяется только при бактериальных инфекциях. Назначать антибиотики может только врач, и крайне важно пройти полный курс лечения, даже если малышу стало лучше.
Народные методы: за и против
Многие родители, столкнувшись с проблемой желтых соплей у грудничка, вспоминают о народных методах лечения. Закапывание грудного молока в нос, ингаляции над картошкой, растирания с гусиным жиром — чего только не придумали наши бабушки! Но стоит ли применять эти методы к такому нежному созданию, как грудничок?
Честно говоря, большинство педиатров относятся к народным методам лечения насморка у грудничков весьма скептически. И на то есть веские причины:
- Многие из этих методов не имеют научного обоснования
- Некоторые могут быть даже опасны для малыша
- Применение народных методов может затянуть начало правильного лечения
Например, закапывание грудного молока в нос может вызвать раздражение слизистой и даже спровоцировать аллергическую реакцию. Ингаляции над картошкой могут привести к ожогу дыхательных путей, если не соблюдать осторожность. А растирания с жирными субстанциями могут нарушить теплообмен кожи малыша.

Поэтому, если вы задумались о том, как лечить желтые сопли у грудничка народными методами, лучше сначала проконсультироваться с педиатром. Он подскажет, какие из этих методов действительно могут быть полезны, а от каких лучше воздержаться.
Профилактика: лучше предупредить, чем лечить
Как говорится, лучшее лечение — это профилактика. И это особенно верно, когда речь идет о здоровье наших малышей. Вот несколько простых, но эффективных мер, которые помогут предотвратить появление желтых соплей у грудничка:
- Поддерживайте чистоту в доме. Регулярно проводите влажную уборку, избавляйтесь от пыли — главного переносчика аллергенов и микробов.
- Следите за влажностью воздуха. Оптимальная влажность для детской комнаты — 50-70%.
- Ограничьте контакты малыша с потенциально больными людьми. Да, бабушке хочется потискать внука, но если у нее насморк, лучше отложить встречу.
- Правильно одевайте ребенка. Не кутайте его слишком сильно, но и не допускайте переохлаждения.
- Укрепляйте иммунитет малыша. Грудное вскармливание, прогулки на свежем воздухе, правильный режим дня — все это поможет укрепить защитные силы организма.
Когда можно не беспокоиться?
Иногда родители паникуют при виде малейших изменений в состоянии малыша. Но не всегда это оправдано. Вот несколько ситуаций, когда желтые сопли у грудничка могут быть вариантом нормы:
- Небольшое количество желтоватых соплей после сна. Это может быть просто результат того, что слизь немного подсохла за ночь.
- Желтоватые сопли после прогулки в пыльную погоду. В этом случае цвет может быть обусловлен пылью, попавшей в нос.
- Легкое пожелтение соплей на фоне прорезывания зубов. Да-да, этот процесс тоже может влиять на цвет носовых выделений!
Однако если желтые сопли у грудничка сохраняются более 2-3 дней, сопровождаются другими симптомами или вызывают у вас беспокойство, лучше все-таки обратиться к врачу. Лучше перестраховаться, чем пропустить начало серьезного заболевания.
Мифы о лечении желтых соплей у грудничков
В вопросе о том, как лечить желтые сопли у грудничка, существует немало мифов. Давайте разберем некоторые из них:

Миф 1: «Сопли нужно высмаркивать». На самом деле, грудные дети не умеют сморкаться, и попытки научить их этому могут привести к попаданию слизи в евстахиеву трубу и развитию отита.
Миф 2: «Капли в нос можно использовать так часто, как захочется». Это опасное заблуждение. Злоупотребление сосудосуживающими каплями может привести к зависимости и ухудшению состояния.
Миф 3: «Если у ребенка насморк, нужно держать его дома в тепле». На самом деле, свежий воздух очень полезен при насморке. Главное — правильно одеть малыша.
Миф 4: «Желтые сопли всегда означают инфекцию». Как мы уже обсуждали, это не всегда так. Цвет соплей может зависеть от многих факторов.
Заключительные мысли
Лечение желтых соплей у грудничка — процесс, требующий терпения и внимания. Помните, что каждый ребенок уникален, и то, что помогло одному малышу, может не подойти другому. Не бойтесь экспериментировать (в разумных пределах, конечно) и прислушивайтесь к своему родительскому инстинкту.
И самое главное — не забывайте о главном лекарстве для любого малыша — вашей любви и заботе. С ними любой насморк отступит быстрее! Будьте здоровы и берегите своих крох!
Естественные способы лечения: Увлажнение воздуха и промывание носа
Когда речь заходит о том, как лечить желтые сопли у грудничка, многие родители сразу думают о лекарствах. Но не спешите бежать в аптеку! Природа подарила нам немало естественных способов помочь малышу справиться с этой неприятностью. И два из них — увлажнение воздуха и промывание носа — заслуживают особого внимания.
Увлажнение воздуха: ваш тайный помощник в борьбе с соплями
Представьте себе, что нос вашего малыша — это маленький садик. Чтобы в нем все росло и цвело (в хорошем смысле), нужна влага. Сухой воздух — это как засуха для этого садика. Слизистая пересыхает, становится уязвимой для вирусов и бактерий, а сопли густеют и труднее выводятся. Вот почему увлажнение воздуха — это не просто приятное дополнение, а необходимость при лечении насморка у грудничка.
Как же правильно увлажнять воздух? Вот несколько проверенных способов:
- Используйте увлажнитель воздуха. Это самый простой и эффективный способ. Выбирайте модель с возможностью контроля уровня влажности — оптимальный показатель 50-70%.
- Развесьте влажные полотенца в комнате малыша. Старый добрый бабушкин метод, который до сих пор работает!
- Поставьте емкости с водой возле батарей. Вода будет испаряться, увлажняя воздух.
- Проветривайте комнату несколько раз в день. Свежий воздух обычно более влажный, чем застоявшийся в помещении.
Но помните: переусердствовать с увлажнением тоже не стоит. Слишком влажный воздух может стать идеальной средой для размножения плесени и грибков. Поэтому всегда следите за показателями влажности и не превышайте рекомендуемые значения.
Промывание носа: простая процедура с большим эффектом
А теперь давайте поговорим о промывании носа. Звучит страшновато, правда? Но на самом деле это очень простая и безопасная процедура, которая может творить чудеса в борьбе с желтыми соплями у грудничка.
Представьте, что нос вашего малыша — это маленький туннель, забитый всяким мусором (извините за такое сравнение, но оно очень наглядное). Промывание носа — это как отправить по этому туннелю маленький поезд-уборщик, который вычистит все ненужное.
Как же правильно промывать нос грудничку? Вот пошаговая инструкция:
- Подготовьте раствор для промывания. Лучше всего использовать физиологический раствор или специальные детские капли для носа на основе морской воды. Они продаются в аптеке и абсолютно безопасны для малыша.
- Положите ребенка на бок или держите его с слегка запрокинутой головой.
- Аккуратно введите несколько капель раствора в каждую ноздрю.
- Подождите несколько секунд, чтобы раствор распределился внутри носа.
- С помощью аспиратора или специальной груши осторожно удалите разжиженные сопли.
Эту процедуру можно повторять несколько раз в день, особенно перед кормлением и сном. Но не переусердствуйте — слишком частое промывание может раздражать нежную слизистую носа малыша.
Комплексный подход: сила синергии
Знаете, что самое интересное? Увлажнение воздуха и промывание носа — это как два супергероя, которые по отдельности уже хороши, а вместе становятся непобедимой командой в борьбе с желтыми соплями у грудничка.
Увлажненный воздух помогает предотвратить пересыхание слизистой и образование корочек, а промывание носа эффективно удаляет уже образовавшуюся слизь и микробы. Вместе эти методы создают в носу вашего малыша среду, неблагоприятную для размножения вирусов и бактерий.
Но не забывайте, что даже самые эффективные естественные методы лечения имеют свои ограничения. Если желтые сопли у грудничка сохраняются более 7-10 дней, сопровождаются высокой температурой или другими тревожными симптомами, обязательно обратитесь к педиатру.
Мифы и факты о естественных методах лечения
Вокруг естественных методов лечения желтых соплей у грудничков ходит немало мифов. Давайте разберем некоторые из них:
Миф 1: «Увлажнение воздуха может вызвать простуду». Это не так. Наоборот, оптимальный уровень влажности помогает организму бороться с вирусами.
Миф 2: «Промывание носа вредно для иммунитета». Еще одно заблуждение. Промывание носа не влияет на иммунитет, а просто механически очищает слизистую.
Миф 3: «Чем чаще промывать нос, тем лучше». Увы, это не работает. Слишком частое промывание может раздражать слизистую.
Миф 4: «Для промывания носа можно использовать обычную воду». Нет, обычная вода может вызвать отек слизистой. Используйте только специальные растворы.
Альтернативные методы: стоит ли пробовать?
Когда речь заходит о том, как лечить желтые сопли у грудничка, некоторые родители обращаются к альтернативным методам. Ароматерапия, массаж, даже акупунктура — чего только не предлагают! Но насколько эффективны и безопасны эти методы?
Ароматерапия, например, может быть полезной для взрослых, но для грудничков она может быть опасной. Эфирные масла слишком концентрированы для нежной детской кожи и дыхательной системы.
Массаж, если он выполняется правильно и нежно, может помочь улучшить отток слизи. Но важно помнить, что массаж лица и носа грудничка должен выполняться очень осторожно и только после консультации с педиатром.
Что касается акупунктуры и других методов альтернативной медицины, их эффективность для лечения насморка у грудничков научно не доказана. Более того, некоторые из этих методов могут быть опасны для маленьких детей.

Профилактика: лучшее лечение
Знаете, что говорят мудрые люди? Лучшее лечение — это профилактика. И это особенно верно, когда речь идет о желтых соплях у грудничков. Вот несколько простых, но эффективных мер, которые помогут предотвратить появление этой неприятности:
- Поддерживайте оптимальный уровень влажности в доме круглый год, а не только когда малыш заболел.
- Регулярно проветривайте помещение, даже в холодное время года.
- Следите за чистотой в доме, особенно в детской комнате. Регулярно проводите влажную уборку и избавляйтесь от пыли.
- Одевайте ребенка по погоде, не допуская как перегрева, так и переохлаждения.
- Если вы на грудном вскармливании, следите за своим питанием. То, что вы едите, может влиять на состояние малыша.
Помните, что профилактика — это не разовое мероприятие, а образ жизни. Сделайте эти простые правила своей ежедневной привычкой, и вы увидите, как улучшится здоровье вашего малыша.
Когда естественных методов недостаточно
Несмотря на всю эффективность естественных методов лечения, бывают ситуации, когда их недостаточно. Как понять, что пора обратиться к врачу? Вот несколько сигналов, на которые стоит обратить внимание:
- Желтые сопли у грудничка не проходят более 10-14 дней, несмотря на все ваши усилия.
- У малыша поднялась высокая температура (выше 38°C).
- Ребенок отказывается от еды или плохо спит из-за заложенного носа.
- Появились другие симптомы: кашель, одышка, сыпь и т.д.
- Вы заметили кровь в соплях.
В таких случаях не стоит медлить с визитом к педиатру. Возможно, потребуется более серьезное лечение, включая применение лекарственных препаратов.
Помните, что когда речь идет о здоровье вашего малыша, лучше перестраховаться. Педиатр сможет оценить ситуацию комплексно и назначить наиболее эффективное лечение.
Народные средства против насморка: Безопасные рецепты для младенцев
Когда речь заходит о том, как лечить желтые сопли у грудничка, многие родители обращаются к народной мудрости. И неспроста! Ведь наши предки веками накапливали знания о том, как помочь малышу без применения сильнодействующих лекарств. Но важно помнить, что не все народные средства одинаково полезны и безопасны для крох. Давайте разберемся, какие из них действительно работают, а от каких лучше воздержаться.

Грудное молоко: природный антибиотик
Вы когда-нибудь задумывались, почему грудное молоко называют жидким золотом? Оно не только питает малыша, но и обладает мощными защитными свойствами. Многие мамы используют его для лечения желтых соплей у грудничка, и не зря! Грудное молоко содержит антитела и другие иммунные факторы, которые помогают бороться с инфекцией.
Как применять? Просто закапайте пару капель свежесцеженного молока в носик малыша перед кормлением. Звучит просто, правда? Но есть несколько нюансов:
- Используйте только свежее молоко, сцеженное непосредственно перед процедурой.
- Не переусердствуйте: 1-2 капли в каждую ноздрю вполне достаточно.
- Повторяйте процедуру не чаще 3-4 раз в день.
Помните, однако, что этот метод подходит не всем. Если у вашего малыша есть аллергия на белок коровьего молока, лучше воздержаться от этого способа лечения.
Солевой раствор: простота и эффективность
А вот еще одно народное средство, которое одобряют даже педиатры. Солевой раствор — это просто, дешево и эффективно. Он помогает разжижать слизь и облегчает ее выведение. Но как приготовить раствор правильно?
Вот простой рецепт:
- Возьмите стакан кипяченой воды комнатной температуры (около 250 мл).
- Добавьте четверть чайной ложки соли (лучше морской, но подойдет и обычная поваренная).
- Тщательно размешайте до полного растворения соли.
Готово! Теперь можно использовать этот раствор для промывания носика малыша. Но помните: самодельный раствор хранится не более суток, так что лучше готовить его ежедневно.
Лук и чеснок: природные антисептики
Знаете, почему наши бабушки всегда советовали есть больше лука и чеснока при простуде? Эти овощи — настоящие природные антисептики! Они содержат фитонциды — вещества, которые убивают бактерии и вирусы. Но как использовать их для лечения желтых соплей у грудничка?
Вот несколько безопасных способов:
- Разрежьте луковицу пополам и положите рядом с кроваткой малыша на ночь. Летучие вещества будут очищать воздух и помогать бороться с инфекцией.
- Сделайте «чесночные бусы»: нанижите дольки чеснока на нитку и повесьте рядом с кроваткой. Только следите, чтобы малыш не смог до них дотянуться!
- Если вы кормите грудью, сами ешьте больше лука и чеснока. Полезные вещества попадут в молоко и помогут малышу бороться с насморком.
Важно: никогда не кладите лук или чеснок непосредственно в нос ребенка! Это может вызвать сильное раздражение и даже ожог слизистой.

Эвкалипт: природный ингалятор
Эвкалипт известен своими противовоспалительными и антисептическими свойствами. Но как применять его для грудничка? Напрямую использовать эфирное масло эвкалипта для малышей нельзя — оно слишком концентрированное. Но есть безопасный способ:
Капните 1-2 капли масла эвкалипта на салфетку и повесьте ее недалеко от кроватки малыша. Пары эвкалипта будут очищать воздух и облегчать дыхание. Только убедитесь, что ребенок не может дотянуться до салфетки!
Паровые ингаляции: осторожность прежде всего
Многие помнят, как в детстве их заставляли дышать над кастрюлей с картошкой. Этот метод действительно может помочь при насморке, но для грудничков он слишком опасен. Малыш может обжечься горячим паром или опрокинуть на себя емкость с кипятком.
Вместо этого попробуйте такой способ: включите горячий душ в ванной и посидите там с малышом 10-15 минут. Влажный теплый воздух поможет разжижить слизь и облегчит дыхание.
Массаж: нежное прикосновение
Легкий массаж может творить чудеса при насморке. Он улучшает кровообращение и помогает отхождению слизи. Вот простая техника:
- Нежно погладьте переносицу малыша сверху вниз.
- Слегка надавливая, проведите пальцами от внутренних уголков глаз к вискам.
- Помассируйте точки по бокам от крыльев носа.
Повторяйте эти движения 5-7 раз, 2-3 раза в день. Только помните: движения должны быть очень нежными, ведь кожа малыша очень чувствительна!
Мед: сладкое лекарство?
Мед часто рекомендуют как народное средство от простуды. Но когда речь идет о том, как лечить желтые сопли у грудничка, мед — табу! Детям до года категорически нельзя давать мед, так как он может содержать споры ботулизма, опасные для незрелой пищеварительной системы малыша.
Травяные отвары: с осторожностью
Ромашка, шалфей, календула — эти травы известны своими противовоспалительными свойствами. Но применять их для грудничков нужно с большой осторожностью. Вот несколько правил:
- Используйте только одну траву за раз, чтобы легче было отследить возможную аллергическую реакцию.
- Начинайте с очень слабых отваров.
- Никогда не давайте травяные отвары внутрь без консультации с педиатром.
- Для промывания носа используйте только остывший до комнатной температуры отвар.
Помните, что даже самые безобидные на первый взгляд травы могут вызвать аллергию у малыша. Поэтому всегда начинайте с минимальных доз и внимательно следите за реакцией ребенка.
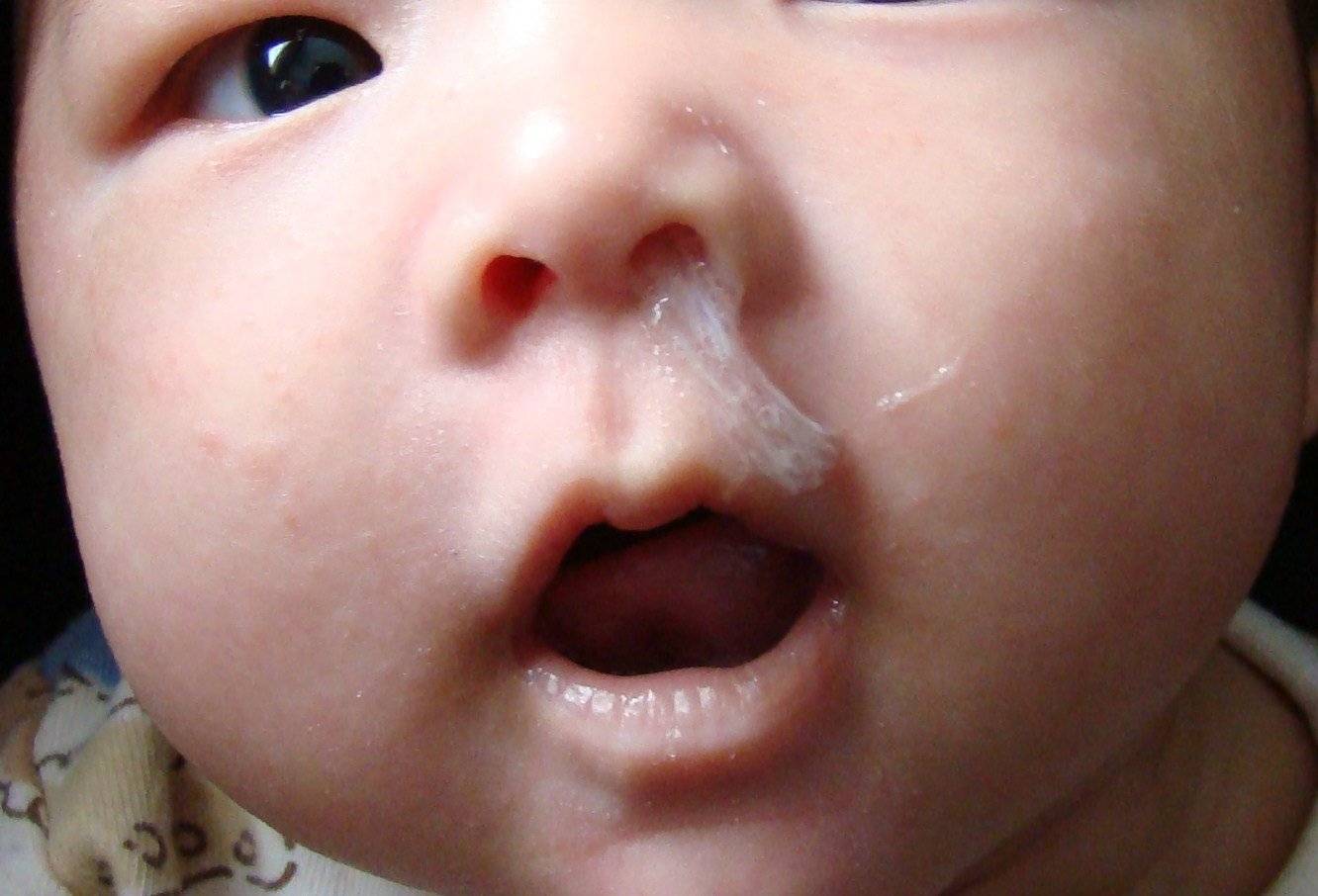
Подъем головного конца кроватки
Этот простой прием может значительно облегчить состояние малыша с насморком. Слегка приподнимите головной конец кроватки (на 2-3 см). Это поможет слизи стекать вниз, облегчая дыхание. Только не используйте для этого подушки — они могут быть опасны для грудничка.
Когда народные средства бессильны
Несмотря на эффективность многих народных методов, бывают ситуации, когда они не помогают. Как понять, что пора обратиться к врачу? Вот несколько тревожных признаков:
- Температура выше 38°C, которая держится более трех дней.
- Отказ от еды или питья.
- Затрудненное дыхание, одышка.
- Появление гнойных выделений из носа.
- Беспокойство или необычная сонливость малыша.
В таких случаях не стоит медлить с визитом к педиатру. Помните, что когда речь идет о здоровье вашего крохи, лучше перестраховаться.
В заключение хочется сказать: народные средства могут быть эффективными помощниками в борьбе с желтыми соплями у грудничка. Но применять их нужно с умом и осторожностью. Всегда консультируйтесь с врачом, особенно если речь идет о малыше до года. И помните: любовь и забота — лучшее лекарство для вашего малыша!
Медикаментозное лечение: Какие препараты разрешены для грудничков
Когда речь заходит о том, как лечить желтые сопли у грудничка, многие родители оказываются на распутье. С одной стороны, хочется помочь малышу как можно скорее, с другой — страшно навредить неправильно подобранными лекарствами. И правда, организм грудничка настолько хрупок и уязвим, что любое вмешательство может иметь серьезные последствия. Так какие же препараты можно использовать без опаски? Давайте разберемся вместе.
Физиологический раствор: первая линия обороны
Начнем с самого безопасного и при этом эффективного средства — физиологического раствора. Это не что иное, как 0,9% раствор хлорида натрия, который по составу близок к слезной жидкости. Звучит не очень впечатляюще, правда? Но не спешите недооценивать этот простой препарат!
Как же действует физраствор? Он помогает разжижать слизь, облегчая ее выведение из носовых ходов. Кроме того, он увлажняет слизистую, что особенно важно при сухом воздухе в помещении. А еще — внимание! — физраствор обладает слабым антисептическим действием, что помогает бороться с инфекцией.
Как применять? Очень просто:
- Положите малыша на бок или держите вертикально, слегка запрокинув голову.
- Закапайте 2-3 капли раствора в каждую ноздрю.
- Подождите несколько секунд, затем осторожно промокните нос салфеткой.
Повторяйте процедуру 3-4 раза в день, особенно перед кормлением и сном. И помните: передозировки физраствором не бывает!
Назальные аспираторы: механическая помощь
А теперь представьте себе маленький пылесос для носа. Смешно звучит? А ведь именно так работают назальные аспираторы! Эти приспособления помогают удалить слизь из носа механическим путем. Они особенно полезны для грудничков, которые еще не умеют сморкаться.
Существует несколько видов аспираторов:
- Груша-спринцовка: простая и дешевая, но требует определенной сноровки.
- Назальный аспиратор с трубкой: более гигиеничный вариант, где слизь не попадает в рот взрослому.
- Электрический аспиратор: самый эффективный, но и самый дорогой вариант.
Как пользоваться аспиратором? Сначала закапайте физраствор, чтобы разжижить слизь. Подождите минуту, затем осторожно введите наконечник аспиратора в носовой ход и отсосите слизь. Только не переусердствуйте — слишком частое использование аспиратора может раздражать нежную слизистую носа малыша.
Солевые спреи: природная сила моря
Знаете, почему после отдыха на море мы чувствуем себя здоровее? Все дело в морской воде! Она богата минералами и микроэлементами, которые благотворно влияют на слизистую носа. И хорошая новость: теперь силу моря можно принести прямо в детскую!
Солевые спреи для носа — это стерильные растворы морской воды, обогащенные полезными веществами. Они помогают:
- Увлажнять слизистую носа
- Разжижать и выводить слизь
- Уменьшать отек слизистой
- Повышать местный иммунитет
Как выбрать подходящий спрей? Для грудничков лучше использовать изотонические растворы (0,9% соли) — они наиболее физиологичны. Гипертонические растворы (2-3% соли) лучше применять только по рекомендации врача.
Противовирусные препараты: нужны ли они?
Когда речь заходит о том, как лечить желтые сопли у грудничка, многие родители задумываются о противовирусных препаратах. Но стоит ли их применять? Вопрос неоднозначный.
С одной стороны, большинство случаев насморка у детей вызвано именно вирусами. С другой — эффективность многих противовирусных препаратов научно не доказана, особенно для детей до года.
Что же делать? Вот несколько рекомендаций:
- Не применяйте противовирусные препараты без назначения врача.
- Если врач все же назначил такой препарат, строго соблюдайте дозировку и способ применения.
- Помните, что многие «народные» противовирусные средства (например, оксолиновая мазь) не рекомендуются для грудничков из-за риска раздражения нежной слизистой.
В большинстве случаев иммунная система малыша сама справится с вирусом. Наша задача — облегчить симптомы и создать комфортные условия для выздоровления.
Сосудосуживающие капли: осторожность прежде всего
Заложенный нос — настоящее испытание для грудничка. Он не может нормально дышать, есть, спать. В таких случаях на помощь приходят сосудосуживающие капли. Но применять их нужно с большой осторожностью!
Почему? Во-первых, эти препараты могут вызывать привыкание. Во-вторых, они могут усугубить проблему, вызывая «синдром рикошета» — когда после кратковременного облегчения заложенность носа усиливается.
Если все же приходится использовать такие капли, соблюдайте следующие правила:
- Используйте только препараты, разрешенные для грудничков (например, на основе ксилометазолина в концентрации 0,05%).
- Строго соблюдайте дозировку и не превышайте рекомендованный курс (обычно не более 3-5 дней).
- Перед применением капель обязательно очистите нос физраствором.
- Не капайте лекарство лежащему малышу — есть риск, что оно попадет в глотку или среднее ухо.
Помните: сосудосуживающие капли — это временная мера. Они не лечат причину насморка, а лишь облегчают симптомы.
Антигистаминные препараты: когда аллергия дает о себе знать
Иногда причиной желтых соплей у грудничка может быть аллергия. В таких случаях педиатр может назначить антигистаминные препараты. Но не спешите бежать в аптеку за первым попавшимся антигистамином!
Для грудничков разрешены только препараты второго и третьего поколения, которые не проникают через гематоэнцефалический барьер и не вызывают сонливости. Самые распространенные из них — на основе цетиризина и дезлоратадина.
Как понять, что у малыша аллергический насморк? Вот несколько признаков:
- Прозрачные, водянистые выделения из носа
- Зуд в носу, частое чихание
- Покраснение и отек век
- Симптомы усиливаются в определенное время года или при контакте с конкретным аллергеном
Важно: никогда не давайте антигистаминные препараты без консультации с врачом. Только специалист может правильно диагностировать аллергию и назначить подходящее лечение.
Гомеопатия: работает ли она?
В последнее время все чаще можно услышать о гомеопатических средствах для лечения насморка у грудничков. Сторонники этого метода утверждают, что он безопасен и эффективен. Но что говорит наука?
Увы, научных доказательств эффективности гомеопатии при лечении насморка нет. Более того, некоторые гомеопатические препараты могут содержать компоненты, небезопасные для малышей.
Если вы все же решили попробовать гомеопатию, соблюдайте следующие правила:
- Консультируйтесь только с сертифицированным врачом-гомеопатом.
- Не отказывайтесь от традиционных методов лечения в пользу гомеопатии.
- Внимательно следите за состоянием малыша и при ухудшении немедленно обращайтесь к педиатру.
Помните: когда речь идет о здоровье вашего крохи, лучше полагаться на проверенные, научно обоснованные методы лечения.
Антибиотики: крайняя мера
Многие родители, столкнувшись с проблемой желтых соплей у грудничка, задаются вопросом: а может, нужны антибиотики? Спешу вас успокоить: в большинстве случаев — нет, не нужны.
Почему? Дело в том, что большинство случаев насморка вызвано вирусами, а антибиотики на вирусы не действуют. Более того, необоснованное применение антибиотиков может нанести вред: нарушить микрофлору кишечника, вызвать аллергическую реакцию, снизить эффективность антибиотиков в будущем.
Когда же антибиотики все-таки нужны? Вот несколько ситуаций:
- Бактериальное осложнение вирусной инфекции (например, синусит или отит)
- Высокая температура, не снижающаяся более 3 дней
- Гнойные выделения из носа
- Общее ухудшение состояния малыша
Важно понимать: решение о назначении антибиотиков может принимать только врач после осмотра ребенка. Самолечение антибиотиками недопустимо!
В заключение хочется сказать: лечение желтых соплей у грудничка — это не только медикаменты. Это комплексный подход, включающий правильный уход, создание комфортных условий и, конечно, родительскую любовь и заботу. Помните: ваше спокойствие и уверенность — лучшее лекарство для малыша!
Профилактика респираторных заболеваний у малышей: Укрепляем иммунитет
Кто из нас не сталкивался с ситуацией, когда у малыша вдруг появляются желтые сопли? Это настоящее испытание для родителей! Но не стоит паниковать – давайте разберемся, как лечить желтые сопли у грудничка эффективно и безопасно. Почему же они возникают? Дело в том, что иммунная система крохи еще не до конца сформирована, и любая инфекция может вызвать воспаление в носоглотке. А желтый цвет – это результат работы иммунных клеток, которые борются с возбудителями болезни.
Итак, что же делать, если у вашего малыша появились желтые сопли? Первым делом – не паниковать! Помните, что организм крохи уже начал бороться с инфекцией. Ваша задача – помочь ему в этой борьбе. Начнем с самого простого – увлажнения воздуха. Сухой воздух – настоящий враг слизистой носа. Он способствует загустению слизи, что затрудняет ее отхождение. Поэтому обязательно используйте увлажнитель воздуха в комнате малыша. Не забывайте также о регулярном проветривании – свежий воздух творит чудеса!
Следующий шаг – промывание носика. Это, пожалуй, самая важная процедура в лечении насморка у грудничков. Для промывания можно использовать обычный физраствор или специальные детские капли на основе морской воды. Процедуру нужно проводить несколько раз в день, особенно перед кормлением и сном. Как это сделать правильно? Уложите малыша на бок, закапайте раствор в верхнюю ноздрю и подождите несколько секунд. Затем осторожно промокните носик мягкой салфеткой. Повторите процедуру с другой стороны.
Народные методы: эффективно и безопасно
А что насчет народных методов? Многие мамы и бабушки советуют закапывать в нос грудное молоко. И знаете что? В этом есть смысл! Грудное молоко содержит антитела, которые помогают бороться с инфекцией. Однако важно помнить, что молоко – отличная питательная среда для бактерий, поэтому использовать его нужно с осторожностью и только свежесцеженное.
Еще один популярный метод – ингаляции с эфирными маслами. Но тут нужно быть очень осторожными! Многие эфирные масла противопоказаны детям до года. Если вы все-таки решили попробовать этот метод, проконсультируйтесь с педиатром и используйте только специальные детские составы в минимальных концентрациях.
Медикаментозное лечение: когда оно необходимо?
Теперь давайте поговорим о лекарствах. Многие родители сразу хватаются за сосудосуживающие капли, но это не лучшее решение для грудничка. Такие препараты могут вызвать привыкание и ухудшить состояние слизистой носа. Используйте их только по назначению врача и не дольше 3-5 дней.
А вот что действительно может помочь – так это препараты на основе морской воды. Они не только очищают носик, но и увлажняют слизистую, способствуя более быстрому выздоровлению. Кроме того, морская вода содержит микроэлементы, которые укрепляют местный иммунитет.
Если желтые сопли у грудничка сопровождаются повышением температуры или общим недомоганием, обязательно обратитесь к педиатру. Возможно, потребуется дополнительное лечение, например, антибиотики. Но помните – антибиотики назначает только врач!
Питание и режим: ключ к быстрому выздоровлению
Не забывайте о правильном питании и режиме дня. Если малыш на грудном вскармливании, прикладывайте его к груди чаще обычного – это поможет восполнить потерю жидкости и обеспечит организм необходимыми антителами. Для деток на искусственном вскармливании может потребоваться увеличение объема питья.
Сон – еще один важный фактор в борьбе с насморком. Обеспечьте малышу комфортные условия для сна. Приподнимите головной конец кроватки – это облегчит дыхание и поможет соплям лучше отходить.
Профилактика – лучшее лечение
Как говорится, лучшее лечение – это профилактика. Чтобы избежать появления желтых соплей у грудничка, укрепляйте иммунитет малыша. Как это сделать? Во-первых, не пренебрегайте прогулками на свежем воздухе. Даже в холодное время года гулять нужно каждый день, просто одевайте кроху по погоде. Во-вторых, следите за влажностью воздуха в доме. В-третьих, не забывайте о закаливании – начните с воздушных ванн и постепенно переходите к водным процедурам.
И помните – любое заболевание легче предотвратить, чем лечить. Поэтому внимательно следите за здоровьем малыша, вовремя реагируйте на любые изменения в его состоянии и не стесняйтесь обращаться к врачу, если что-то вызывает у вас беспокойство.
Лечение желтых соплей у грудничка – процесс, требующий терпения и внимания. Но с правильным подходом вы быстро справитесь с этой проблемой. Главное – не паниковать и действовать последовательно. И помните – ваша любовь и забота – лучшее лекарство для малыша!
Особенности ухода за ребенком с насморком: Советы опытных мам
Желтые сопли у грудничка – это настоящий кошмар для молодых родителей. Кроха капризничает, плохо спит, отказывается от еды, а вы не знаете, как ему помочь. Знакомая ситуация? Не паникуйте! Сейчас мы разберемся, как лечить желтые сопли у грудничка эффективно и безопасно. Почему они вообще появляются? Дело в том, что желтый цвет – это результат работы иммунной системы малыша. Его организм борется с инфекцией, и желтые сопли – побочный продукт этой борьбы.
Итак, с чего начать? Первым делом – создайте комфортные условия для малыша. Помните, как в детстве мама укутывала вас в теплое одеяло и поила горячим чаем? Вот и вашему крохе нужно нечто подобное. Только вместо чая – теплое грудное молоко или смесь, а вместо одеяла – правильный микроклимат в комнате. Оптимальная температура – 20-22 градуса, влажность – 50-70%. Как этого добиться? Используйте увлажнитель воздуха. Он не только сделает воздух более комфортным для дыхания, но и поможет разжижить густые выделения.
Промывание носа: ключ к успеху
Теперь переходим к самому важному – промыванию носика. Это как генеральная уборка в квартире – нужно вычистить все закоулки! Для промывания используйте физраствор или специальные детские капли на основе морской воды. Почему именно они? Во-первых, они безопасны даже для самых маленьких. Во-вторых, морская вода содержит микроэлементы, которые укрепляют местный иммунитет.
Как правильно промывать нос грудничку? Уложите малыша на бок, слегка запрокинув голову. Закапайте раствор в верхнюю ноздрю и подождите несколько секунд. Затем осторожно промокните носик мягкой салфеткой. Повторите процедуру с другой стороны. Звучит просто, но на практике может быть не так легко – малыш может сопротивляться. Не сдавайтесь! Со временем и вы, и кроха привыкнете к этой процедуре.
Народная мудрость: проверено веками
А что насчет народных методов? Многие мамы и бабушки советуют закапывать в нос грудное молоко. И знаете что? В этом есть смысл! Грудное молоко – настоящий эликсир здоровья. Оно содержит антитела, которые помогают бороться с инфекцией. Но есть одно «но» – молоко нужно использовать только свежесцеженное и с осторожностью. Почему? Потому что оно может стать питательной средой для бактерий.
Еще один популярный метод – ингаляции с эфирными маслами. Но тут нужно быть очень осторожными! Многие эфирные масла противопоказаны детям до года. Если вы все-таки решили попробовать этот метод, проконсультируйтесь с педиатром и используйте только специальные детские составы в минимальных концентрациях.
Медикаментозное лечение: когда оно необходимо?
Теперь давайте поговорим о лекарствах. Многие родители сразу хватаются за сосудосуживающие капли, но это не лучшее решение для грудничка. Почему? Такие препараты могут вызвать привыкание и ухудшить состояние слизистой носа. Представьте, что вы постоянно пьете кофе – в какой-то момент он перестает действовать, и вы увеличиваете дозу. То же самое происходит и с сосудосуживающими каплями. Поэтому используйте их только по назначению врача и не дольше 3-5 дней.
А вот что действительно может помочь – так это препараты на основе морской воды. Они не только очищают носик, но и увлажняют слизистую, способствуя более быстрому выздоровлению. Кроме того, морская вода содержит микроэлементы, которые укрепляют местный иммунитет. Это как SPA-процедура для носика вашего малыша!
Питание и режим: фундамент здоровья
Не забывайте о правильном питании и режиме дня. Если малыш на грудном вскармливании, прикладывайте его к груди чаще обычного. Почему это важно? Во-первых, это поможет восполнить потерю жидкости. Во-вторых, грудное молоко – источник антител, которые помогут крохе быстрее справиться с инфекцией. Для деток на искусственном вскармливании может потребоваться увеличение объема питья.
Сон – еще один важный фактор в борьбе с насморком. Обеспечьте малышу комфортные условия для сна. Как? Приподнимите головной конец кроватки – это облегчит дыхание и поможет соплям лучше отходить. Представьте, что вы спите на ровной поверхности с заложенным носом – не очень приятно, правда? А теперь представьте, что голова слегка приподнята – дышать становится легче!
Профилактика: лучшая защита
Как говорится, лучшее лечение – это профилактика. Чтобы избежать появления желтых соплей у грудничка, укрепляйте иммунитет малыша. Как это сделать? Во-первых, не пренебрегайте прогулками на свежем воздухе. Даже в холодное время года гулять нужно каждый день, просто одевайте кроху по погоде. Свежий воздух – это как витамин для иммунитета!
Во-вторых, следите за влажностью воздуха в доме. Сухой воздух – настоящий враг слизистой носа. Он способствует загустению слизи, что затрудняет ее отхождение. Используйте увлажнитель воздуха – это как оазис в пустыне для носика вашего малыша!
В-третьих, не забывайте о закаливании. Начните с воздушных ванн и постепенно переходите к водным процедурам. Это как тренировка для иммунитета – сначала легкая разминка, а потом все более серьезные нагрузки.
Когда нужно обратиться к врачу?
Несмотря на все ваши усилия, состояние малыша может ухудшиться. Когда нужно бить тревогу? Если желтые сопли у грудничка сопровождаются повышением температуры, отказом от еды или общим недомоганием – немедленно обратитесь к педиатру. Возможно, потребуется дополнительное лечение, например, антибиотики. Но помните – антибиотики назначает только врач! Самолечение может быть опасно для здоровья малыша.
Лечение желтых соплей у грудничка – процесс, требующий терпения и внимания. Но с правильным подходом вы быстро справитесь с этой проблемой. Главное – не паниковать и действовать последовательно. И помните – ваша любовь и забота – лучшее лекарство для малыша! Каждая улыбка, каждое нежное прикосновение – это как луч солнца, пробивающийся сквозь тучи болезни.
В заключение хочется сказать – не бойтесь экспериментировать и искать то, что подходит именно вашему малышу. Каждый ребенок уникален, и то, что помогает одному, может не подойти другому. Будьте внимательны к своему крохе, прислушивайтесь к его реакциям и доверяйте своей интуиции. Вместе вы обязательно справитесь с любыми трудностями!
